OWL-Konsens 2011 - URK-Haupt
OWL-Konsens 2011 - URK-Haupt
OWL-Konsens 2011 - URK-Haupt
Erfolgreiche ePaper selbst erstellen
Machen Sie aus Ihren PDF Publikationen ein blätterbares Flipbook mit unserer einzigartigen Google optimierten e-Paper Software.
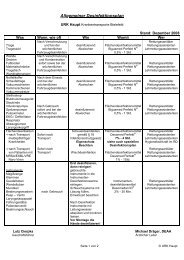
Zeit Notarzt Helfer 1 Helfer 2 Bemerkungen<br />
2<br />
M<br />
i<br />
n<br />
2<br />
M<br />
i<br />
n<br />
2<br />
M<br />
i<br />
n<br />
2<br />
M<br />
i<br />
n<br />
2<br />
M<br />
i<br />
n<br />
Erweiterte Reanimation durch Rettungsdienstpersonal - ALS<br />
� <strong>OWL</strong>-<strong>Konsens</strong> <strong>2011</strong> (BI, GT, HF, HX, LIP, MI, PB) �<br />
ggf. Defibrillation<br />
Vorbereitungen durch 4. Person (Helfer 3)<br />
(mind. 200 J biphasisch) bei liegendem supraglottischem Atemweg<br />
zur Intubation vorbereiten<br />
30 x HDM Intubation vorbereiten<br />
2 x O2-Beatmung (Insp. je 1 Sek)<br />
Überprüfung:<br />
► masch. Beatmung möglich?<br />
► und kont. HDM möglich?<br />
Intubation 30 x HDM iv-Zugang vorbereiten<br />
zum iv-Zugang vorbereiten 2 x O 2-Beatmung (Insp. je 1 Sek)<br />
i.v.-Zugang 30 x HDM<br />
2 x O 2-Beatmung (Insp. je 1 Sek)<br />
1 mg Adrenalin i.v.<br />
kontin. HDM<br />
(100 - 120/min) ab jetzt kontinuierliche<br />
maschinelle Beatmung<br />
Kapnometrie/-graphie einsetzten<br />
ggf. Defibrillation<br />
(mind. 200 J biphasisch)<br />
ITD erwägen<br />
ggf. Defibrillation<br />
(mind. 200 J biphasisch)<br />
ggf. 150 mg Amiodaron i.v.<br />
ggf. Defibrillation<br />
(mind. 200 J biphasisch)<br />
1 mg Adrenalin i.v.<br />
Basismaßnahmen<br />
Rhythmus-Analyse<br />
Pulskontrolle (nur bei "auswurffähigem" EKG-Rhythmus)<br />
Rhythmus-Analyse<br />
kontinuierlich maschinelle Beatmung<br />
und<br />
kontinuierliche HDM (100 - 120/min)<br />
Pulskontrolle (nur bei "auswurffähigem" EKG-Rhythmus)<br />
Rhythmus-Analyse<br />
Fortführen der BLS-Maßnahmen gemäß<br />
<strong>OWL</strong>-<strong>Konsens</strong><br />
Intubation (Dauer < 10 Sek) unter laufender HDM<br />
falls Intub. (max. 3 Versuche) nicht möglich:<br />
► alternativen Atemweg wählen<br />
Beutelbeatmung bis maschinelle Beatmung<br />
einsatzbereit<br />
i.o.-Zugang, wenn i.v.-Zugang nicht < 2 Min.<br />
Positionswechsel der Helfer während Analyse<br />
ggf. während Ladevorgang HDM<br />
Einsatz des ITD (z.B. Rescue-Pod ® ) erwägen<br />
Positionswechsel der Helfer während Analyse<br />
ggf. während Ladevorgang HDM<br />
ggf. Defibrillation<br />
(mind. 200 J biphasisch)<br />
1 mg Adrenalin i.v.<br />
kontinuierlich maschinelle Beatmung<br />
und<br />
kontinuierliche HDM (100 - 120/min)<br />
Adrenalin:<br />
● bei VF / VT: erstmalig nach 3. Defibrillation<br />
● bei Asystolie / PEA: Repetition<br />
300 mg Amiodaron i.v. Amiodaron nach 3. Defibrillation geben<br />
Pulskontrolle (nur bei "auswurffähigem" EKG-Rhythmus)<br />
Rhythmus-Analyse<br />
kontinuierlich maschinelle Beatmung<br />
und<br />
kontinuierliche HDM (100 - 120/min)<br />
Pulskontrolle (nur bei "auswurffähigem" EKG-Rhythmus)<br />
Rhythmus-Analyse<br />
kontinuierlich maschinelle Beatmung<br />
und<br />
kontinuierliche HDM (100 - 120/min)<br />
Fortführen der ALS-Maßnahmen<br />
bedenke reversible Ursachen (4 H´s, HITS)<br />
bei ROSC: Postreanimations-Therapie gemäß <strong>OWL</strong>-<strong>Konsens</strong><br />
Arbeitskreis der ÄLRD in Ostwestfalen-Lippe; Oktober <strong>2011</strong><br />
Positionswechsel der Helfer während Analyse<br />
ggf. während Ladevorgang HDM<br />
Amiodaron-Repetition bei fortbestehender<br />
VF / VT<br />
Positionswechsel der Helfer während Analyse<br />
ggf. während Ladevorgang HDM<br />
Nächste geplante Aktualisierung: Oktober 2013
Farblegende<br />
Defibrillation<br />
altern. Atemweg<br />
Intubation<br />
Beatmung<br />
HDM<br />
i.o.-Zugang<br />
ITD<br />
Erweiterte Reanimation durch Rettungsdienstpersonal - ALS<br />
� <strong>OWL</strong>-<strong>Konsens</strong> <strong>2011</strong> (BI, GT, HF, HX, LIP, MI, PB) �<br />
Erläuterungen<br />
Kapnometrie,<br />
Kapnographie<br />
Medikamente Dosis Rhythmus<br />
Repetition<br />
reversible<br />
Ursachen<br />
ROSC =<br />
Maßnahmen bei defibrillierbarem Rhythmus<br />
Maßnahmen bei nicht-defibrillierbarem Rhythmus<br />
Maßnahmen unabhängig vom Rhythmus<br />
● die 1. Defibrillation sollte mit 200 J biphasisch erfolgen<br />
● bei fehlendem Erfolg ist je nach Gerät eine Steigerung möglich<br />
● evtl. Wiederholung nach primär erfolgreicher Kardioversion mit der zuletzt erfolgreichen<br />
Energie<br />
maschinelle Beatmung möglich?<br />
� wenn ja, prüfen, ob kontinuierliche HDM möglich<br />
� wenn ja, alternativen Atemweg belassen<br />
● Laryngoskopie unter laufender HDM<br />
● Unterbrechung der HDM für Intubation max. 10 Sek<br />
● nach max. 3 erfolglosen Versuchen alternativen Atemweg platzieren<br />
maschinelle Beatmung mit FiO2 1,0; AF 10/min; AZV 6-7 ml/kg<br />
Hinweis: cave Leckagen bei alternativem Atemweg und maschineller Beatmung<br />
● kontinuierliche HDM nach erfolgter Intubation<br />
● ggf. kontinuierliche HDM auch bei alternativem Atemweg (s. o.)<br />
so früh wie möglich und möglichst als Kapnographie<br />
Ziele:<br />
● Bestätigung und kontinuierliche Überwachung der Tubuslage<br />
● Effektivität der HDM<br />
● rasches Erkennen eines ROSC<br />
● Vermeidung einer Hyperventilation.<br />
wenn i.v.-Zugang nicht innerhalb 2 Minuten möglich � intraossären Zugang legen<br />
Impedance Threshold Device, z.B Rescue-Pod ®<br />
Adrenalin<br />
Amiodaron<br />
Magnesium<br />
1 mg iv unabhängig vom Rhythmus<br />
alle 3 - 5 Minuten<br />
300 mg iv VT, Kammerflimmern<br />
einmalig 150 mg<br />
2 g iv<br />
Torsade-de-pointes; VF,VT bei V.a.<br />
Hypomagnesiämie; Digitalisintox.<br />
ggf. nach 10-15 Min.<br />
Hypoxie, Hypovolämie, Hypo-/Hyperkaliämie, Hypothermie (4 H's)<br />
Herzbeuteltamponade, Intoxikation, Thromboembolie, Spannungspneumothorax (HITS)<br />
Return of spontaneus circulation<br />
zur Post-ROSC-Therapie wird auf den <strong>OWL</strong>-<strong>Konsens</strong> zur Postreanimationstherapie verwiesen<br />
Rhythmusstörungen VF "ventricular fibrillation " = Kammerflimmern<br />
VT ventrikuläre Tachykardie<br />
PEA pulslose elektrische Aktivität<br />
Autoren:<br />
Dr. H.-P. Milz ÄLRD Stadt Bielefeld Dr. M. Gernhardt ÄLRD Kreis Höxter<br />
B. Strickmann ÄLRD Kreis Gütersloh Dr. T. Dammann ÄLRD Kreis Lippe<br />
J. Blinde LRA Kreis Gütersloh Dr. G. Veit ÄLRD Kreis Minden-Lübbecke<br />
Dr. T. Jakob ÄLRD Kreis Herford I. Christiansen ÄLRD Kreis Paderborn<br />
Dr. A. Röper Ärztlicher Leiter des FB Medizinische Fortbildung im Studieninstitut Westfalen-Lippe