CAS CLINIQUE 3 correction.pdf
CAS CLINIQUE 3 correction.pdf
CAS CLINIQUE 3 correction.pdf
You also want an ePaper? Increase the reach of your titles
YUMPU automatically turns print PDFs into web optimized ePapers that Google loves.
<strong>CAS</strong> <strong>CLINIQUE</strong> D’ORL n°3<br />
Conférence 31 mars 2010<br />
IHA MORVAN Jean-Baptiste, HIA Sainte Anne<br />
Vous voyez aux urgences madame J.L. 64 ans, originaire du Laos qui présente une épistaxis<br />
apparue il y a 1h en montant ses escaliers. Les pompiers l’ont comprimé mais l’hémorragie<br />
persiste et sa chemise est couverte de sang. Son mari vous apprend qu’elle est sous<br />
PREVISCAN® depuis un an et demi pour une embolie pulmonaire, qu’elle prend un sartans<br />
pour la tension, du CRESTOR® pour le cholestérol et qu’elle est sous CIFLOX®<br />
(ciprofloxacine) depuis quelques jours pour une cystite aigue. Elle n’a pas d’allergie et ne<br />
fume pas.<br />
1) Quelle prise en charge effectuez-vous en 1ère<br />
intention aux urgences ? (16 points)<br />
- Position demi-assise, tête penchée en avant (1)<br />
- Pose VVP (1)<br />
- Bilan biologique en urgence<br />
o NFS, plaquettes<br />
o Groupe ABO, rhésus (2 déterminations), RAI (1)<br />
o TP, TCA, INR<br />
- Calmer la patiente +/- anxiolytique IV type TRANXENE® 50 ou 100 mg<br />
- Scope cardio-tensionnel : FC, TA, SaO2 (2)<br />
rechercher et traiter éventuel état de choc hémorragique (1)<br />
rechercher et traiter chiffres tensionnels trop élevés (1)<br />
- Mouchage énergique pour évacuer les caillots qui entretiennent la fibrinolyse (1)<br />
- Compression bi-digitale des 2 ailes narinaires, 10 minutes (1)<br />
- Si échec : méchage (1) avec compresse imbibée à la XYLOCAÏNE<br />
NAPHAZOLINEE® (pour anesthésie locale et vasoconstriction de contact) pour :<br />
o Soit électrocoagulation sélective à la pince bipolaire (1) si point hémorragique<br />
visible en rhinoscopie antérieure et accessible (tâche vasculaire)<br />
o Soit Tamponnement antérieur (2) avec tampon nasal type MEROCEL® 8 ou<br />
10 cm de long<br />
- Vérifier l’absence épistaxis postérieure à l’inspection oropharynx<br />
- Laisser tamponnement antérieur en place 48h (1)<br />
- Antibioprophylaxie (2) à large spectre type AUGMENTIN® 1g * 3 par jour<br />
(PYOSTACINE® si allergie)<br />
Grâce à votre prise en charge, l’hémorragie est enfin stoppée. La TA est 140-85 mm Hg avec<br />
une FC à 82. Le bilan biologique est le suivant :<br />
Hb : 6,8 g/dL<br />
GB : 8700<br />
Plaquettes : 225 000<br />
INR : 5,8<br />
2) Quel est le diagnostic le plus probable à l’origine de son épisode hémorragique ? Comment<br />
l’expliquez-vous ? (6 points)
Épistaxis liée à un surdosage en AVK. (3)<br />
Interaction médicamenteuse : effet des AVK potentialisé (2) par la prise de fluoroquinolone<br />
(1) dans le cadre d’un épisode de cystite.<br />
La patiente est hospitalisée. Vous décidez de la transfuser.<br />
3) En quoi consiste le contrôle ultime au lit du malade ? (8)<br />
− contrôle obligatoire réalisé par l'infirmière (2)<br />
− vérification avant la transfusion<br />
− identité du patient (0,5)<br />
− groupe du patient (carte) et poche (étiquette) (0,5)<br />
− date de péremption (0,5)<br />
− intégrité de la poche (aspect coagulé, hémolysé) (0,5)<br />
− test de compatibilité groupe ABO (sang du patient et de la poche avec test anti-A et<br />
anti-B) (2)<br />
− information du patient (2)<br />
4) Quelles sont les modalités pour déclarer un éventuel incident transfusionnel ? (8 points)<br />
Tout personnel soignant témoin d'un incident transfusionnel doit le signaler dans les 6h (2)au<br />
correspondant d'hémovigilance de son hôpital. (1)<br />
Le correspondant d'hémovigilance hospitalier en collaboration avec son homologue de l'EFS<br />
(1) va d'une part mener l'enquête et d'autre part remplir une fiche d'incident transfusionnel<br />
(FIT) (2) qui est transmise dans les 48 heures (1) aux autorités de tutelle (1) par fax et par<br />
réseau informatique. Cette déclaration est systématique et n'attend pas les conclusions de<br />
l'enquête sur l'imputabilité du produit sanguin transfusé.<br />
Après avis cardiologique, vous décidez de stopper momentanément son traitement par AVK.<br />
5) Quels sont les moyens pour normaliser le bilan de coagulation (8)<br />
− arrêt des AVK (2) et contrôle quotidien de l'INR (2)<br />
− injection IV de vitamine K (5 à 10 mg) (2)<br />
− PPSB type KASKADIL® (20 à 30 UI/kg) ==> Facteurs II, VII, IX, X (2)<br />
Au déméchage à 48h, la patiente a resaigné. Une sonde à double ballonnets a été mise en<br />
place 48h mais l'épistaxis a récidivé de nouveau au dégonflage des ballonnets à 48h.<br />
6) Quelles sont les 2 options thérapeutiques à ce stade là ? Pesez leur rapport bénéfice-risque.<br />
(15 points)<br />
a) coagulation ou ligature de l'artère sphéno-palatine (1) par voie endoscopique chirurgicale<br />
(3)<br />
- anesthésie générale (1)
- difficulté si récidive hémorragique per-opératoire<br />
b) embolisation sélective des artères faciale et maxillaire (1) au cours d'une angiographie<br />
avec cathéterisme sélectif des branches du système carotidien externe (microparticules<br />
+/- résorbables) (3)<br />
- anesthésie locale (1)<br />
- territoire carotidien externe seulement<br />
- risque d'AVC au cours de l'angiographie avec décrochage et embolie de plaques<br />
d'athérome dans le territoire carotidien interne avec risque visuel ++ (surtout si terrain<br />
polymétabolique) (2)<br />
- injection d'iode (1)<br />
- problème de l'accessibilité au plateau technique de radiologie interventionnelle (2)<br />
- équipe radiologique entraînée<br />
L'épisode hémorragique est enfin régulé. L'hémogramme de contrôle après les 3 concentrés<br />
de globules rouges retrouve une hémoglobine à 9,8 g/dL.<br />
7) Détaillez votre traitement substitutif martial. (10 points)<br />
apport oral de sels de fer (fumarate de fer) : 3-5mg/kg/jour de fer métal (1)<br />
pendant 3-4 mois (2)<br />
prise fractionnée (1)<br />
au décours des repas afin d'améliorer la tolérance digestive. (2)<br />
critère d'arrêt du traitement compensateur = normalisation de la ferritinémie. (1)<br />
patient prévenu des effets secondaires (1) : douleurs abdominales, nausées, épigastralgies,<br />
épisodes de constipation ou diarrhée, selles noires (2).<br />
En reprenant l'interrogatoire, vous apprenez que son cardiologue avait indiqué les AVK au<br />
long cours car elle avait déjà fait trois phlébites avant l'embolie pulmonaire. Elle dit qu'il lui<br />
avait fait faire un bilan sanguin exhaustif mais qu'il s'était avéré négatif.<br />
8) De quel bilan s'agissait-il ? (13)<br />
Bilan de thrombophilie constitutionnel (4)<br />
Recherche de déficit en AT (activité) (0,5)<br />
Recherche de déficit en protéine C (activité) (0,5)<br />
Recherche de déficit en protéine S (activité et protéine S libre) (1)<br />
Dosage du facteur VIII (0,5)<br />
Recherche de la mutation G20210A (0,5<br />
Recherche résistance à la protéine C±recherche de mutation facteur V Leiden (2)<br />
Dosage de l’homocystéinémie (±dose de charge de méthionine) (1)<br />
Recherche d’anticorps antiphospholipides (anticorps anticardiolpine/antiphospholipides, antiβ2-glycoprotéine,<br />
recherche d’anticoagulant circulant lupique) (3)
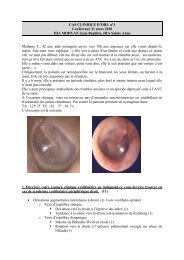
9) Que devriez-vous alors suspecter si elle décrivait une otalgie avec l'otoscopie suivante ?<br />
(12 points)<br />
Cancer du cavum (UNCT) (4)<br />
- femme d'origine asiatique (2)<br />
- non fumeuse<br />
- épistaxis (1)<br />
- otalgie réflexe avec otite séro muqueuse unilatérale (2)<br />
- suspicion de néoplasie car plusieurs épisodes thrombo-emboliques veineux (3)<br />
+ 4 points<br />
Thèmes abordés :<br />
• 145. Tumeurs de la cavité buccale et des voies aéro-digestives supérieures.<br />
• 98. Otalgies et otites chez l’enfant et chez l’adulte<br />
• 178. Transfusion sanguine et produits dérivés du sang : indications, complications<br />
- Hemovigilance<br />
• 175. Prescription et surveillance d’un traitement anti-thrombotique<br />
• 313. Epistaxis (avec le traitement)<br />
• 128. Athérome : épidémiologie et physiopathologie. Le malade polyathéromateux.<br />
• 182. Accidents des anticoagulants<br />
• 222 - Anémie par carence martiale<br />
• 339 - Troubles de l'hémostase et de la coagulation