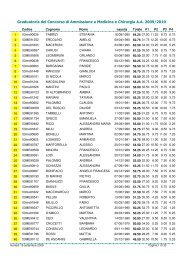
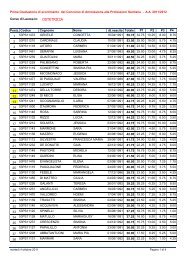
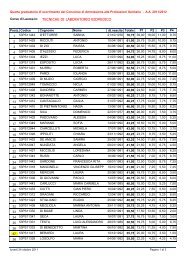
CID - Facolta' di Medicina e Chirurgia - Chieti
CID - Facolta' di Medicina e Chirurgia - Chieti
CID - Facolta' di Medicina e Chirurgia - Chieti
You also want an ePaper? Increase the reach of your titles
YUMPU automatically turns print PDFs into web optimized ePapers that Google loves.
Università degli stu<strong>di</strong> “G. D’Annunzio”<br />
Cattedra <strong>di</strong> Ematologia<br />
Direttore Prof. Giovanni Davì<br />
Coagulazione Intravascolare Disseminata<br />
Corso <strong>di</strong> Laurea in Dietistica<br />
AA 2008 2008-2009 2009<br />
Dr.ssa Francesca Santilli
Coagulazione Intravascolare Disseminata<br />
• Con<strong>di</strong>zione fisiopatologica che<br />
insorge come complicanza <strong>di</strong> un’altra<br />
malattia malattia.<br />
• Essa è sostenuta da un’attivazione<br />
sistemica dei processi coagulativi con<br />
un’aumentata formazione <strong>di</strong> trombina e<br />
può tradursi o meno in manifestazioni<br />
cliniche <strong>di</strong> tipo emorragico o <strong>di</strong> tipo<br />
trombotico a seconda del <strong>di</strong>verso gioco<br />
<strong>di</strong> fattori con<strong>di</strong>zionanti<br />
con<strong>di</strong>zionanti.
DEFINIZIONE<br />
La <strong>CID</strong> è caratterizzata da un’ATTIVAZIONE<br />
della SEQUENZA COAGULATIVA, che<br />
provoca la formazione <strong>di</strong> TROMBI DIFFUSI<br />
nella MICROCIRCOLAZIONE.<br />
Come conseguenza della <strong>di</strong>atesi trombotica,<br />
vi è consumo <strong>di</strong> piastrine, fibrina e fattori<br />
della coagulazione e, secondariamente,<br />
attivazione dei meccanismi fibrinolitici
EZIOLOGIA<br />
La <strong>CID</strong> non è una malattia PRIMITIVA, bensì<br />
è una sindrome SECONDARIA che si<br />
verifica nel corso <strong>di</strong> svariate con<strong>di</strong>zioni<br />
cliniche tramite l’intervento <strong>di</strong> vari<br />
meccanismi e principalmente per:<br />
• rilascio in circolo <strong>di</strong> fattore o sostanze ad<br />
azione tromboplastinica tissutali;<br />
• <strong>di</strong>ffusi danni alle cellule endoteliali.
1. Non è una malattia ma una sindrome<br />
2. E’ una con<strong>di</strong>zione sistemica<br />
3. Può avere manifestazioni cliniche <strong>di</strong>verse<br />
per il <strong>di</strong>verso impegno <strong>di</strong> vari fattori<br />
• Forme acute<br />
• Forme subacute<br />
• Forme croniche
XIIa<br />
FIBRIN<br />
MONOMER<br />
THROMBIN<br />
+<br />
Fibrinopeptides<br />
A&B<br />
Plasmin<br />
D-<strong>di</strong>mer <strong>di</strong>mer<br />
Cogulation system<br />
PSO 4<br />
Thrombocytopenia<br />
Platelet dysfunction<br />
FIBRINOGEN<br />
X,Y<br />
F.M.<br />
FIBRIN CLOT<br />
= SFM<br />
Complement activation<br />
Kinin generation<br />
FDP’S<br />
Activation<br />
PLASMIN<br />
X,Y<br />
D,E<br />
Biodegraded<br />
V<br />
VIII<br />
IX<br />
XI
Definition of <strong>CID</strong> (Minimal Acceptable Criteria)<br />
A systematic thrombo thrombo-haemorrhagic<br />
haemorrhagic <strong>di</strong>sorder<br />
seen in association with well well-defined defined clinical<br />
situations and laboratory evidence of of:<br />
1. Procoagulant activation<br />
2. Fibrinolytic activation<br />
3. Inhibitor consumption<br />
4. Biochemical evidence of end end-organ organ damage or<br />
failure
<strong>CID</strong><br />
Patogenesi<br />
Diversi fattori possono provocare una coagulazione<br />
intravascolare me<strong>di</strong>ante meccanismi <strong>di</strong>versi quali la<br />
liberazione <strong>di</strong> materiale tromboplastinico <strong>di</strong> origine<br />
tessutale, l’attivazione <strong>di</strong>retta della protrombina e del<br />
fattore X, l’attivazione delle prime fasi della coagulazione<br />
e la liberazione <strong>di</strong> fattori piastrinici piastrinici, ed infine la<br />
provocazione <strong>di</strong> un grave e <strong>di</strong>ffuso danno endoteliale<br />
endoteliale.
• Emolisi intravascolare<br />
<strong>CID</strong><br />
Fattori etiologici<br />
• Liberazione <strong>di</strong> tromboplastina tissutale<br />
• Endotossine batteriche<br />
• Complessi antigene antigene-anticorpo anticorpo circolanti<br />
• Lesioni endoteliali <strong>di</strong>ffuse<br />
• Enzimi proteolitici<br />
• Anossia e acidosi<br />
• Particelle <strong>di</strong> sostanze in circolo
PATOGENESI<br />
o ATTIVAZIONE DEL SISTEMA COAGULATIVO<br />
(me<strong>di</strong>ata dal fattore tissutale/FVIIa) → generazione<br />
sistemica <strong>di</strong> trombina → formazione e<br />
conseguente deposito <strong>di</strong> fibrina a livello<br />
intravascolare;<br />
o DEPRESSIONE DEL SISTEMA DEGLI<br />
INIBITORI (antitrombina, proteine C ed S, etc);<br />
o ALTERAZIONE DEI PROCESSI DI FIBRINOLISI,<br />
con iniziale aumento e successiva riduzione.
PATOGENESI<br />
I tre meccanismi patogenetici descritti sono<br />
me<strong>di</strong>ati dall’azione <strong>di</strong> CITOCHINE<br />
(principalmente TNF, IL-1, IL-6 ed IL-8), che<br />
hanno un chiaro ruolo nei casi <strong>di</strong> <strong>CID</strong><br />
associata a patologie settiche ed<br />
infiammatorie ma che si pensa abbiano un<br />
ruolo fondamentale anche nelle altre<br />
con<strong>di</strong>zioni associate a <strong>CID</strong>.
PATOGENESI<br />
L’attivazione della coagulazione provoca un<br />
consumo <strong>di</strong> fattori emocoagulativi e piastrine<br />
e produzione, me<strong>di</strong>ante fibrinolisi, <strong>di</strong> prodotti<br />
<strong>di</strong> degradazione del fibrinogeno (FDP) e<br />
della fibrina (D-<strong>di</strong>mero) → questi ultimi<br />
interferiscono con la polimerizzazione dei<br />
monomeri <strong>di</strong> fibrina e con l’aggregazione<br />
piastrinica →<br />
POTENZIALE DIATESI EMORRAGICA
Principali con<strong>di</strong>zioni cliniche associate a <strong>CID</strong><br />
Infezioni<br />
• Sepsi da batteri Gram Gram-negativi negativi<br />
• Sepsi da batteri Gram Gram-positivi positivi capsulati<br />
• Virus (varicella, citomegalovirus)<br />
•HIV HIV<br />
<strong>CID</strong> acuta e subacuta<br />
Malattie ematologiche<br />
• Leucemie acute in particolare<br />
- leucemia acuta promielocitica (M (M-3) 3)<br />
- leucemia acuta mielomonocitica (M (M-4) 4)<br />
- Linfomi avanzati con leucemizzazione<br />
• Emolisi Intravascolare<br />
- Reazioni trasfusionali emolitiche<br />
- Trasfusioni massive
Principali con<strong>di</strong>zioni cliniche associate a <strong>CID</strong><br />
Complicanze ostetriche<br />
• Abruptio placentae<br />
• Embolismo <strong>di</strong> liquido amniotico<br />
• Sepsi<br />
• Aborto provocato ed<br />
aborto settico<br />
• Rottura dell’utero<br />
• Mole idatiforme<br />
<strong>CID</strong> acuta e subacuta<br />
Malattie epatiche<br />
• Epatopatie acute<br />
• Ittero ostruttivo<br />
• Insufficienza epatica acuta<br />
Danni tessutali estesi<br />
• Ustioni<br />
• Ipertermia<br />
• Traumi cerebrali<br />
• Traumi da schiacciamento<br />
• Rabdomiolisi
Principali con<strong>di</strong>zioni cliniche associate a <strong>CID</strong><br />
Neoplasie solide<br />
metastatizzate<br />
Complicanze ostetriche<br />
• Ritenzione <strong>di</strong> feto morto<br />
•Tossiemia Tossiemia gravi<strong>di</strong>ca<br />
<strong>CID</strong> cronica<br />
Coagulazione intravasale localizzata<br />
• Aneurisma aortico<br />
• Emangiomi (sindrome <strong>di</strong> Kasabach Kasabach-Merritt) Merritt)<br />
Malattie epatiche<br />
• Shunt <strong>di</strong> Le Veen<br />
• Cirrosi epatica
SEPSI/INFEZIONI<br />
Gram + (esotossine)<br />
Gram – (endotossine)<br />
Viremie<br />
Parassitemie<br />
EZIOLOGIA<br />
La <strong>CID</strong> si verifica nel 50% delle sepsi<br />
batteriche, soprattutto quelle causate da<br />
Gram – (es. sepsi meningococcica).
SEPSI/INFEZIONI<br />
EZIOLOGIA<br />
MECCANISMO: i prodotti della membrana<br />
batterica inducono una risposta<br />
infiammatoria generalizzata, con rilascio<br />
sistemico <strong>di</strong> citochine da parte del sistema<br />
monocito-macrofagico e stimolazione della<br />
produzione <strong>di</strong> tromboplastina tissutale.
TRAUMI GRAVI<br />
Politrauma<br />
Neurotrauma<br />
Embolia grassosa<br />
EZIOLOGIA<br />
MECCANISMO: presenza abbondante <strong>di</strong><br />
fattore tissutale nel tessuto cerebrale (per il<br />
trauma cranico), rilascio <strong>di</strong> materiale<br />
fosfolipi<strong>di</strong>co in seguito al trauma, emolisi con<br />
infiammazione sistemica e rilascio <strong>di</strong> citochine.
EZIOLOGIA<br />
PATOLOGIE OSTETRICHE<br />
Placenta previa<br />
Morte intrauterina del feto<br />
Emboli amniotici<br />
MECCANISMO: immissione in circolo <strong>di</strong><br />
tessuto placentare, che ha una forte attività<br />
tromboplastinica.
EZIOLOGIA<br />
CANCRO<br />
Neoplasie solide metastatiche (soprattutto<br />
adenocarcinomi mucosecernenti pancreatici<br />
e prostatici)<br />
Leucemie<br />
<strong>CID</strong> nel 10-15% dei casi.<br />
MECCANISMO: le cellule tumorali<br />
espongono o liberano fattore tissutale attivo.
EZIOLOGIA<br />
CANCRO<br />
A parte è il caso della LEUCEMIA ACUTA<br />
PROMIELOCITICA, caratterizzata da una<br />
forma particolare <strong>di</strong> attivazione della<br />
coagulazione accompagnata da intensa<br />
iperfibrinolisi e conseguente importante<br />
sindrome emorragica.
EZIOLOGIA<br />
DISORDINI VASCOLARI<br />
Gran<strong>di</strong> aneurismi<br />
Emangiomi giganti<br />
MECCANISMO: attivazione locale della<br />
coagulazione con consumo <strong>di</strong> fattori<br />
plasmatici.<br />
MALATTIE EPATICHE ACUTE
EZIOLOGIA<br />
DISORDINI IMMUNOLOGICI:<br />
Reazioni allergiche severe<br />
Rigetto <strong>di</strong> trapianto<br />
Reazioni emolitiche trasfusionali<br />
REAZIONE A TOSSICI:<br />
Morso <strong>di</strong> serpenti<br />
Droghe
EZIOLOGIA<br />
Altre patologie si associano, con minor<br />
frequenza, a <strong>CID</strong>, soprattutto <strong>di</strong> tipo<br />
CRONICO:<br />
• malattie car<strong>di</strong>ovascolari<br />
• patologie infiammatorie sistemiche<br />
• emopatie<br />
• neoplasie solide
Meccanismi preposti al mantenimento<br />
dell’equilibrio coagulativo<br />
Meccanismi <strong>di</strong> protezione nei confronti della trombosi<br />
e della deposizione intravascolare <strong>di</strong> fibrina<br />
Aspecifici<br />
Specifici<br />
Diluizione dei fattori attivi<br />
Adsorbimento della trombina alla fibrina<br />
Inibitori plasmatici della coagulazione<br />
Processi <strong>di</strong> clearance reticolo reticolo-endoteliale<br />
endoteliale<br />
Sistema fibrinolitico
Meccanismi preposti al mantenimento<br />
dell’equilibrio coagulativo<br />
Meccanismi <strong>di</strong> compenso<br />
• Sintesi dei fattori procoagulanti<br />
• Sintesi degli inibitori plasmatici<br />
• Sintesi dei fattori del sistema fibrinolitico
Meccanismi che tendono a limitare o ad impe<strong>di</strong>re<br />
la coagulazione intravascolare<br />
A. Fattori che si oppongono alla deposizione<br />
intravascolare <strong>di</strong> fibrina<br />
1. azione degli inibitori<br />
2. clearance epatica dei fattori attivati della coagulazione<br />
3. clearance reticolo reticolo-endoteliale<br />
endoteliale dei polimeri del fibrinogeno<br />
ad alto peso molecolare<br />
4. flusso ematico abbondante e veloce<br />
5. adsorbimento della trombina alla fibrina
Meccanismi che tendono a limitare o ad impe<strong>di</strong>re<br />
la coagulazione intravascolare<br />
B. Fattori che tendono a rimuovere<br />
la fibrina intravascolare<br />
1. attività del sistema fibrinolitico<br />
2. instabilità meccanica e vulnerabilità biochimica<br />
dei trombi neoformati
Meccanismi che tendono a limitare o ad impe<strong>di</strong>re<br />
la coagulazione intravascolare<br />
C. Fattori dovuti alla caratteristiche <strong>di</strong> autolimitazione<br />
della sindrome<br />
1. iperfibrinogemia marcata e grave coagulopatia<br />
2. tempo <strong>di</strong> <strong>di</strong>mezzamento relativamente breve<br />
dei prodotti <strong>di</strong> degradazione del fibrinogeno<br />
fibrinogeno-fibrina fibrina<br />
(9 h e mezzo)
<strong>CID</strong><br />
Forme clinico clinico-funzionali funzionali<br />
• Coagulazione intravascolare acuta con<br />
coagulopatia da consumo (endotossine,<br />
evenienze ostetriche)<br />
• Coagulazione intravascolare cronica latente con<br />
buon compenso o ipercompensata (ateromasia,<br />
neoplasie)<br />
• Coagulazione intravascolare cronica latente con<br />
compenso insufficiente (cirrosi, epatopatie gravi,<br />
neoplasie)
Coagulazione intravascolare acuta<br />
Fisiopatologia<br />
• La <strong>CID</strong> acuta é la forma più nota e meglio stu<strong>di</strong>ata stu<strong>di</strong>ata.<br />
• La forma più grave è caratterizzata da massiva<br />
formazione <strong>di</strong> fibrina che si deposita particolarmente<br />
nei microvasi microvasi.<br />
• La fisiopatologia è complessa perché per la relativa<br />
insufficienza dei meccanismi omeostatici e per le<br />
alterazioni tessutali secondarie alla trombosi dei<br />
microvasi, si instaurano numerosi circoli viziosi con<br />
autoaggravamento progressivo della sindrome sindrome.
Coagulazione intravascolare acuta<br />
Fisiopatologia<br />
• Il sistema omeostatico è incapace <strong>di</strong> ristabilire<br />
l’equilibrio coagulativo cosicché anche l’attivazione<br />
della fibrinolisi costituisce motivo <strong>di</strong> aggravamento<br />
del <strong>di</strong>fetto coagulativo<br />
coagulativo.<br />
• L’andamento ingravescente del <strong>di</strong>sturbo è attenuato<br />
dalla grave <strong>di</strong>minuzione del fibrinogeno plasmatico<br />
che riduce la velocità <strong>di</strong> deposizione intravascolare<br />
della fibrina, e dalla stessa coagulopatia da consumo<br />
che nel suo aggravarsi decelera i processi<br />
coagulativi<br />
coagulativi.
Factor IXa<br />
(+ factor VIII)<br />
Pathogenetic pathways involved in DIC<br />
Tissue factor +<br />
factor VIIa<br />
Factor Xa<br />
(+ factor V)<br />
Factor IIa<br />
(thrombin)<br />
Fibrinogen Fibrin<br />
Generation of thrombin<br />
me<strong>di</strong>ated by tissue factor<br />
Formation<br />
of fibrin<br />
Cytokines<br />
Low levels of<br />
antithrombin III<br />
Impaired function of<br />
protein protein-C C system<br />
Insufficient TFPI<br />
Impairment of<br />
anticoagulation<br />
pathways<br />
Thrombosis of small<br />
and mid mid-size size vessels<br />
Plasminogen<br />
activators X<br />
PAI PAI-1 1<br />
Fibrin<br />
Plasminogen<br />
Plasmin<br />
FDPs<br />
Suppression of<br />
fibrinolysis by PAI PAI-1<br />
Inadequate removal<br />
of fibrin
Triggering mechanism of <strong>CID</strong><br />
Endothelial damage Collagen<br />
AG AG-AB AB complex<br />
Endotoxin<br />
Tissue damage<br />
Platelet damage<br />
ADP<br />
Red cell damage (release)<br />
Thromboplastin<br />
activity + VII<br />
Phospholipids<br />
XII<br />
XIIa<br />
XI<br />
Xia<br />
X Xa<br />
Prekallikrein<br />
Kallikrein<br />
Plasminogen PLASMIN<br />
Prothrombin<br />
Fibrinogen<br />
THROMBIN Fibrin<br />
Kininogens<br />
Kinins<br />
Complement<br />
activation<br />
FDP<br />
D-<strong>di</strong>mer <strong>di</strong>mer
Coagulazione intravascolare acuta<br />
Momenti che con<strong>di</strong>zionano l’insorgenza e<br />
l’evoluzione dalla <strong>CID</strong> Acuta<br />
1. Eccessiva formazione <strong>di</strong> trombina Fattore determinante in<br />
quanto è responsabile della grave alterazione coagulativa<br />
(coagulopatia<br />
coagulopatia da consumo consumo). La trombina reagisce con il<br />
fibrinogeno, le piastrine, i fattori V, VIII e XIII, i quali<br />
<strong>di</strong>minuiscono rapidamente perché consumati durante la<br />
coagulazione<br />
coagulazione. Anche l’antitrombina III <strong>di</strong>minuisce perché<br />
consumata per attivare la trombina trombina. La trombina, agendo sul<br />
fibrinogeno, dà luogo alla formazione del fibrin fibrin-monomero<br />
monomero<br />
oppure, se non raggiunge una concentrazione sufficiente, può<br />
formare complessi con il fibrinogeno (fibrin fibrin-<strong>di</strong>mero <strong>di</strong>mero) o con i<br />
prodotti <strong>di</strong> degradazione del fibrinogeno e/o della fibrina fibrina.
2. Deposizione <strong>di</strong> fibrina con trombosi e microtrombosi<br />
<strong>di</strong>ffusa momento centrale della sindrome perché alla<br />
trombosi <strong>di</strong>ffusa dei microvasi seguono l’attivazione<br />
della fibrinolisi, l’ipossia e l’acidosi tessutale tessutale, il danno<br />
endoteliale, talvolta grave e <strong>di</strong>ffuso,<br />
funzionale d’organo d’organo.<br />
e l’insufficienza<br />
- L’attivazione della fibrinolisi avviene ad opera<br />
dell’attivatore tessutale del plasminogeno (tPA tPA) liberato<br />
probabilmente per l’ipossia e l’acidosi tessutale locale locale.<br />
La trombina può attivare <strong>di</strong>rettamente il plasminogeno<br />
plasminogeno.<br />
Nella maggioranza dei casi il plasminogeno e l’attività<br />
fibrinolitica plasmatica sono <strong>di</strong>minuiti, mentre sono<br />
aumentati i prodotti <strong>di</strong> degradazione del fibrinogeno-<br />
fibrina (FDP FDP). Si ritiene che questo aumento sia dovuto<br />
all’attivazione del plasminogeno adsorbito alla fibrina fibrina.
• L’aumento degli FDP potrebbe essere dovuto anche ad<br />
altri enzimi oltre che alla plasmina plasmina, quali le chinasi<br />
endoteliali, le catepsine o altri enzimi proteolitici,<br />
granulocitari in particolare<br />
particolare.<br />
• In rari casi esiste invece una spiccata iperfibrinolisi<br />
plasmatica<br />
plasmatica.<br />
• Se l’attivazione della fibrinolisi plasmatica è tale da<br />
superare il potenziale delle antiplasmine si determina una<br />
fibrinogenolisi e una proteolisi da iperplasminemia con<br />
un’ulteriore <strong>di</strong>minuzione del fibrinogeno, dei fattori V e<br />
VIII e della prototrombina, particolarmente sensibili<br />
all’azione proteolitica della plasmina plasmina.
• Così il <strong>di</strong>fetto coagulativo legato all’ all’iperconsumo<br />
iperconsumo si<br />
aggrava ulteriormente e aumentano in forte misura i<br />
prodotti <strong>di</strong> degradazione del fibrinogeno<br />
fibrinogeno-fibrina fibrina ad<br />
azione anticoagulante e antiaggregante<br />
antiaggregante.<br />
• L’instaurarsi <strong>di</strong> una proteolisi plasmatica aggrava la<br />
coagulopatia ma favorisce l’instaurarsi <strong>di</strong> uno stato <strong>di</strong><br />
shock shock, per l’attivazione del sistema delle chinine<br />
plasmatiche<br />
plasmatiche, e facilita la comparsa delle emorragie emorragie.
3. Insufficienza ischemica dei vari organi soprattutto<br />
del rene, del fegato e del polmone polmone, è la conseguenza<br />
<strong>di</strong>retta della deposizione endovasale <strong>di</strong> fibrina e della<br />
trombosi dei microvasi microvasi. L’insufficienza funzionale<br />
d’organo <strong>di</strong>pende dall’entità della risposta fibrinolitica,<br />
che rimuove la fibrina formatasi, e dalla velocità <strong>di</strong><br />
rimozione della fibrina circolante ad opera delle cellule<br />
reticolo reticolo-endoteliali endoteliali.<br />
La deposizione <strong>di</strong> fibrina è anche responsabile <strong>di</strong> un<br />
particolare tipo <strong>di</strong> anemia emolitica denominata anemia<br />
emolitica microangiopatica<br />
microangiopatica. I globuli rossi, venendo a<br />
contatto con la fibrina depositatasi nei microvasi, vanno<br />
incontro a caratteristiche alterazioni morfologiche<br />
(schistociti schistociti) e frequentemente ad emolisi emolisi.
4. Sindrome emorragica costituisce l’espressione<br />
clinica della <strong>CID</strong> acuta acuta. Essa ne rappresenta <strong>di</strong> solito il<br />
punto <strong>di</strong> arrivo, ma talvolta ne può costituire l’inizio,<br />
come avviene in quelle forme <strong>di</strong> coagulazione<br />
intravascolare che seguono uno shock emorragico<br />
emorragico.<br />
La con<strong>di</strong>zione per la comparsa <strong>di</strong> emorragie spontanee,<br />
cioè in zone non traumatizzate precedentemente, é<br />
rappresentata dall’alterazione della parete vasale, legata<br />
all’azione lesiva <strong>di</strong>retta dell’eventuale endotossina,<br />
oppure secondaria alla trombosi dei microvasi e<br />
all’ipossia e acidosi che a questa conseguono<br />
conseguono.
Danno vascolare<br />
Meccanismo <strong>di</strong> produzione della<br />
sindrome emorragica nella <strong>CID</strong> acuta<br />
Coagulazione<br />
intavascolare con<br />
microtrombosi <strong>di</strong>ffusa<br />
Sindrome Emorragica<br />
Coagulopatia da consumo<br />
Ipossia tessutale
Schema della fisiopatologia della <strong>CID</strong> cronica latente<br />
con l’equilibrio sintesi sintesi-consumo consumo conservato<br />
Fattori con<strong>di</strong>zionanti<br />
<strong>di</strong> localizzazione<br />
Trombosi<br />
Forme<br />
Ipercompensate<br />
Forme<br />
Normocompensate<br />
Forme con<br />
compenso<br />
insufficiente<br />
Forme acute<br />
e subacute<br />
Fattori <strong>di</strong>versi <strong>di</strong><br />
aggravamento<br />
Sindrome<br />
emorragica
<strong>CID</strong><br />
Quadro clinico<br />
Le manifestazioni cliniche della <strong>CID</strong> possono variare<br />
notevolmente<br />
notevolmente: dal quadro emorragico tumultuoso e<br />
drammatico, talvolta rapidamente ingravescente <strong>di</strong><br />
alcune forme acute, all’andamento torpido,<br />
prevalentemente trombotico delle forme subacute o<br />
ad<strong>di</strong>rittura all’assoluto silenzio clinico della <strong>CID</strong><br />
cronica latente latente.
<strong>CID</strong><br />
Quadro clinico<br />
• Il quadro clinico della <strong>CID</strong> acuta é dominato dai segni<br />
della malattia primitiva e dalla sindrome emorragica, che <strong>di</strong><br />
solito è particolarmente imponente nelle sindromi da<br />
coagulazione intravascolare <strong>di</strong> pertinenza ostetrica ostetrica.<br />
• Le manifestazioni emorragiche sono rappresentate da<br />
petecchie, ecchimosi <strong>di</strong>ffuse, a volte ematomi sottocutanei<br />
o intramuscolari<br />
intramuscolari; frequente è anche l’ematuria, più rara ma<br />
<strong>di</strong> estrema gravità le gran<strong>di</strong> emorragie gastrointestinali<br />
gastrointestinali.<br />
Nelle forme <strong>di</strong> pertinenza ostetrica le manifestazioni<br />
emorragiche sono prevalentemente a carico degli organi<br />
genitali e possono manifestarsi a <strong>di</strong>stanza <strong>di</strong> tempo<br />
dall’evento morboso che ha causato la <strong>CID</strong> <strong>CID</strong>.<br />
•Altri Altri aspetti importanti sono dovuti all’ipotensione<br />
arteriosa e all’istituirsi <strong>di</strong> uno stato <strong>di</strong> shock, <strong>di</strong> solito<br />
emorragico<br />
emorragico.
Complicato da da:<br />
<strong>CID</strong><br />
Quadro clinico<br />
deposizione<br />
deposizione intravascolare <strong>di</strong> fibrina<br />
ischemia ischemia periferica con cianosi e raffreddamento delle<br />
estremità che persiste malgrado la correzione dello shock<br />
gangrena gangrena delle estremità o del naso e delle orecchie<br />
(segno segno <strong>di</strong> Derot Derot)<br />
insufficienza<br />
insufficienza renale acuta anurica dopo le 24 24-48 48 ore<br />
insufficienza<br />
insufficienza epatica e polmonare (polmone da shock) e<br />
manifestantisi con una sindrome ipossica ipossica-ipercapnica<br />
ipercapnica che<br />
compare in 3-4a giornata<br />
trombosi trombosi microvascolare<br />
microvascolare, spesso con emorragie a carico<br />
<strong>di</strong> vari organi (surrene, pancreas, intestino), può complicare<br />
ulteriormente il quadro clinico con i segni dell’insufficienza<br />
surrenalica acuta acuta, della pancreatite e la comparsa <strong>di</strong><br />
emorragie gastrointestinali
Nelle forme subacute la sindrome emorragica è <strong>di</strong> solito<br />
più modesta e non frequentemente assente assente.<br />
Nelle forme <strong>di</strong> <strong>CID</strong> subacuta il quadro della anemia<br />
emolitica microangiopatica è più frequente nelle forme<br />
acute acute. Con relativa frequenza la <strong>CID</strong> subacuta è<br />
caratterizzata dalla presenza <strong>di</strong> manifestazioni<br />
trombotiche isolate o più raramente, accompagnate da<br />
una modesta sintomatologia emorragica, <strong>di</strong> solito <strong>di</strong> tipo<br />
ecchimotico, o ecchimotico petecchiale<br />
petecchiale. La trombosi<br />
colpisce <strong>di</strong> gran lunga più frequentemente le vene vene, in<br />
specie degli arti inferiori, ma può colpire anche le arterie arterie.<br />
La <strong>CID</strong> cronica non si accompagna <strong>di</strong> solito a segni<br />
clinici clinici; essa decorre anche per mesi del tutto<br />
asintomatica e l’esistenza <strong>di</strong> uno stato <strong>di</strong> coagulazione<br />
intravacsolare<br />
laboratorio<br />
laboratorio.<br />
viene scoperto solo con indagini <strong>di</strong>
Fattori<br />
scatenanti<br />
Formazione <strong>di</strong><br />
fibrina<br />
Occlusione<br />
vascolare<br />
Fibrinolisi<br />
Coagulazione intravasale <strong>di</strong>sseminata<br />
FDP<br />
Coagulazione<br />
intravasale<br />
<strong>di</strong>sseminata<br />
Clearance<br />
epatica e<br />
macrofagica<br />
Inibizione<br />
funzione<br />
piastrine<br />
Inibizione<br />
coagulazione<br />
Fattori plasmatici<br />
attivati + FP3<br />
Emorragie<br />
Attivazione e consumo<br />
fattori plasmatici consumo<br />
piastrine<br />
Piastrinopenia<br />
+<br />
deficit fattori<br />
plasmatici<br />
Produzione<br />
piastrine e<br />
sintesi fattori<br />
plasmatici
LABORATORIO<br />
La <strong>CID</strong> è una con<strong>di</strong>zione gravata da<br />
un’elevata mortalità. Una <strong>di</strong>agnosi corretta e<br />
precoce rappresenta il principale mezzo <strong>di</strong><br />
miglioramento della prognosi. D’altronde, le<br />
caratteristiche stesse della <strong>CID</strong> la rendono <strong>di</strong><br />
<strong>di</strong>fficile in<strong>di</strong>viduazione.<br />
• presenza <strong>di</strong> una situazione clinica <strong>di</strong> base<br />
pre<strong>di</strong>sponente alla <strong>CID</strong>;<br />
• esito <strong>di</strong> una serie <strong>di</strong> test <strong>di</strong>agnostici e <strong>di</strong><br />
laboratorio, ripetuti in maniera SERIATA
LABORATORIO<br />
allungamento <strong>di</strong> PT, aPTT e TT<br />
piastrinopenia o deflessione progressiva della<br />
conta piastrinica<br />
<strong>di</strong>minuzione della fibrinogenemia<br />
presenza <strong>di</strong> prodotti <strong>di</strong> degradazione <strong>di</strong><br />
fibrinogeno/fibrina nel plasma (FDP, D-<strong>di</strong>mero)<br />
anemia microangiopatica (schistociti)<br />
alterazione dei livelli plasmatici degli inibitori<br />
della coagulazione<br />
dosaggio dei singoli fattori della coagulazione
LABORATORIO<br />
Il dosaggio dei FDP ha un elevato valore<br />
pre<strong>di</strong>ttivo negativo (se sono bassi, in pratica<br />
si esclude la <strong>CID</strong>) ma sono poco specifici<br />
poiché, essendo un in<strong>di</strong>ce in<strong>di</strong>retto<br />
dell’azione della plasmina, un loro aumento<br />
può anche essere presente in situazioni<br />
come TVP, trombosi arteriose, etc.<br />
Il D-<strong>di</strong>mero invece è molto più specifico ed<br />
affidabile perché è un prodotto specifico <strong>di</strong><br />
degradazione della fibrina insolubile.
Alterati costantemente<br />
• Test paracoagulazione<br />
<strong>CID</strong><br />
Esami <strong>di</strong> laboratorio per la <strong>di</strong>agnosi<br />
Test Risultati Motivazioni<br />
(etanolo, solfato <strong>di</strong> protamina)<br />
• FpA<br />
• FDP e DD-<strong>di</strong>mero<br />
<strong>di</strong>mero<br />
Alterati incostantemente<br />
• Conta piastrine<br />
• Fibrinogeno<br />
• Tempo <strong>di</strong> trombina<br />
• Tempo <strong>di</strong> protrombina, PTT<br />
• Antitrombina<br />
• Proteina C<br />
Positivi<br />
Aumentato<br />
Aumentato<br />
Ridotta<br />
Ridotto<br />
Allungato<br />
Allungati<br />
Ridotta<br />
Ridotta<br />
Eccesso monomeri <strong>di</strong> fibrina<br />
Eccesso attività trombinica<br />
Iperfibrinolisi<br />
Consumo<br />
Consumo<br />
Consumo <strong>di</strong> fibrinogeno<br />
Presenza <strong>di</strong> FDP<br />
Consumo <strong>di</strong> fattori plasmatici<br />
Consumo<br />
Consumo
DIAGNOSI DIFFERENZIALE<br />
• ANEMIE EMOLITICHE MICROANGIOPATICHE<br />
- PTT o sindrome <strong>di</strong> Moschkowitz<br />
- SEU<br />
- sindrome HELLP<br />
- ipertensione maligna<br />
- da chemioterapia<br />
• IPERFIBRINOLISI PRIMARIA
Diagnosi <strong>di</strong>fferenziale della <strong>CID</strong><br />
Parametri <strong>CID</strong> acuta <strong>CID</strong> cronica Fibrinolisi Fibrinolisi<br />
primaria<br />
Incidenza<br />
Comune<br />
Comune<br />
Tempo <strong>di</strong> Molto allungato Normale o<br />
protrombina<br />
allungato<br />
APTT Molto allungato Normale o<br />
allungato<br />
Fibrinogeno Molto <strong>di</strong>minuito Normale o<br />
allungato<br />
Fattore VIII Diminuito Normale o<br />
<strong>di</strong>minuito<br />
Antitrombina Diminuita Normale o<br />
<strong>di</strong>minuita<br />
Tempo <strong>di</strong> lisi Normale o Normale o<br />
delle<br />
euglobuline<br />
accorciato accorciato<br />
TTP<br />
Epatite<br />
croniche<br />
Molto rara Rara Comune<br />
Allungato Normale Normale o<br />
allungato<br />
Allungato Normale Normale o<br />
allungato<br />
Molto<br />
<strong>di</strong>minuito<br />
Normale o<br />
<strong>di</strong>minuito<br />
Normale Diminuito, normale<br />
o aumentato<br />
Normale Normale<br />
Diminuita Normale Dimiuita<br />
Molto<br />
accorciato<br />
Normale Normale<br />
Plasminogeno Diminuito Diminuito Molto <strong>di</strong>minuito Normale Normale<br />
D-<strong>di</strong>mero <strong>di</strong>mero +++<br />
+<br />
+/- +/- +/-<br />
FDP<br />
Piastrine<br />
Alterazioni<br />
eritrocitarie<br />
+++<br />
Molto <strong>di</strong>minuite<br />
Schistocitosi<br />
+<br />
+++<br />
Normale o Normali<br />
<strong>di</strong>minuite<br />
Mo<strong>di</strong>ca<br />
schistocitosi<br />
+/-<br />
Molto Normale o<br />
<strong>di</strong>minuite <strong>di</strong>minuite<br />
Spiccata<br />
schistocitosi
Coagulazione intravascolare acuta<br />
Terapia<br />
A) Eliminazione della causa<br />
B) Controllo dell’attivazione dei processi<br />
coagulativi<br />
C) Reintegrazione del patrimonio plasmatico ed<br />
eritrocitario
TERAPIA<br />
• TERAPIA EZIOLOGICA (prioritaria ed in<strong>di</strong>spensabile!)<br />
- chirurgia delle complicanze ostetriche<br />
- terapia <strong>di</strong> infezioni e shock<br />
-<strong>di</strong>struzione delle cellule neoplastiche producenti i<br />
fattori attivanti la <strong>CID</strong><br />
- ….<br />
• TERAPIA PATOGENETICA<br />
Per bloccare la coagulazione intravasale dovuta ad<br />
eccesso <strong>di</strong> attività trombinica, la terapia eparinica<br />
sarebbe la più in<strong>di</strong>cata, ma c’è il grande problema<br />
dell’emorragia
TERAPIA SOSTITUTIVA<br />
TERAPIA<br />
Somministrazione <strong>di</strong>:<br />
-fattori coagulativi (plasma fresco concentrato)<br />
- concentrati piastrinici<br />
-fibrinogeno (crioprecipitato)
Coagulazione intravascolare acuta<br />
Terapia<br />
Terapia Anticoagulante<br />
Eparina previene la progressione della <strong>CID</strong><br />
1. Quando la sindrome emorragica è tanto grave che è<br />
<strong>di</strong>fficile aspettarsi a breve termine una cessazione dello<br />
stimolo che l’ha determinata<br />
2. Quando nessun trattamento della malattia primaria può<br />
essere efficace per es. nelle neoplasie metastatizzate, per cui il<br />
paziente può decedere per l’emorragia se la sindrome da<br />
coagulazione è grave<br />
Terapia Sostitutiva<br />
1. Sangue fresco<br />
2. Fibrinogeno<br />
3. Concentrati plasmatici <strong>di</strong> fattori
A B<br />
Eparina Antitrombina Eparina + Antitrombina<br />
C D<br />
Trombina<br />
Eparina + Antitrombina + Trombina Eparina Antitrombina + Trombina