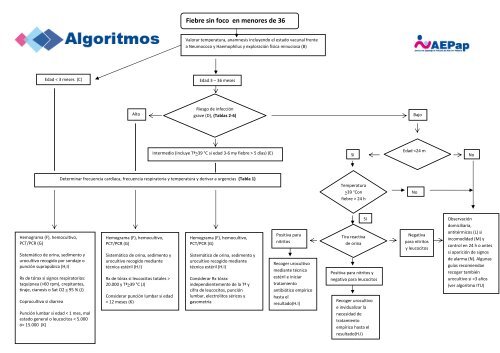
fiebre_sin_foco_en_menores_de_36_meses
fiebre_sin_foco_en_menores_de_36_meses
fiebre_sin_foco_en_menores_de_36_meses
Create successful ePaper yourself
Turn your PDF publications into a flip-book with our unique Google optimized e-Paper software.
Fiebre <strong>sin</strong> <strong>foco</strong> <strong>en</strong> m<strong>en</strong>ores <strong>de</strong> <strong>36</strong><br />
Valorar temperatura, anamnesis incluy<strong>en</strong>do el estado vacunal fr<strong>en</strong>te<br />
a Neumococo y Haemophilus y exploración física minuciosa (B)<br />
Edad < 3 <strong>meses</strong> (C)<br />
Edad 3 – <strong>36</strong> <strong>meses</strong><br />
Alto<br />
Riesgo <strong>de</strong> infección<br />
grave (D), (Tablas 2‐6)<br />
Bajo<br />
Intermedio (incluye Tª>39 °C si edad 3‐6 my <strong>fiebre</strong> > 5 días) (E)<br />
Sí<br />
Edad 39 °Con<br />
<strong>fiebre</strong> > 24 h<br />
No<br />
Hemograma (F), hemocultivo,<br />
PCT/PCR (G)<br />
Sistemático <strong>de</strong> orina, sedim<strong>en</strong>to y<br />
urocultivo recogido por sondaje o<br />
punción suprapúbica (H,I)<br />
Rx <strong>de</strong> tórax si signos respiratorios:<br />
taquipnea (>60 rpm), crepitantes,<br />
tiraje, cianosis o Sat O2 < 95 % (J)<br />
Coprocultivo si diarrea<br />
Punción lumbar si edad < 1 mes, mal<br />
estado g<strong>en</strong>eral o leucocitos < 5.000<br />
ó> 15.000 (K)<br />
Hemograma (F), hemocultivo,<br />
PCT/PCR (G)<br />
Sistemático <strong>de</strong> orina, sedim<strong>en</strong>to y<br />
urocultivo recogido mediante<br />
técnica estéril (H.I)<br />
Rx <strong>de</strong> tórax si leucocitos totales ><br />
20.000 y Tª>39 °C (J)<br />
Consi<strong>de</strong>rar punción lumbar si edad<br />
< 12 <strong>meses</strong> (K)<br />
Hemograma (F), hemocultivo,<br />
PCT/PCR (G)<br />
Sistemático <strong>de</strong> orina, sedim<strong>en</strong>to y<br />
urocultivo recogido mediante<br />
técnica estéril (H.I)<br />
Consi<strong>de</strong>rar Rx tórax<br />
in<strong>de</strong>p<strong>en</strong>di<strong>en</strong>tem<strong>en</strong>te <strong>de</strong> la Tª y<br />
cifra <strong>de</strong> leucocitos, punción<br />
lumbar, electrolitos séricos y<br />
gasometría<br />
Positiva para<br />
nitritos<br />
Recoger urocultivo<br />
mediante técnica<br />
estéril e iniciar<br />
tratami<strong>en</strong>to<br />
antibiótico empírico<br />
hasta el<br />
resultado(H.I)<br />
Sí<br />
Tira reactiva<br />
<strong>de</strong> orina<br />
Positiva para nitritos y<br />
negativa para leucocitos<br />
Recoger urocultivo<br />
e invidualizar la<br />
necesidad <strong>de</strong><br />
tratami<strong>en</strong>to<br />
empírico hasta el<br />
resultado(H.I)<br />
Negativa<br />
para nitritos<br />
y leucocitos<br />
Observación<br />
domiciliaria,<br />
antitérmicos (L) si<br />
incomodidad (M) y<br />
control <strong>en</strong> 24 h o antes<br />
si aparición <strong>de</strong> signos<br />
<strong>de</strong> alarma (N). Algunas<br />
guías recomi<strong>en</strong>dan<br />
recoger también<br />
urocultivo si
COMENTARIOS<br />
(A) La <strong>fiebre</strong> suele <strong>de</strong>finirse por la pres<strong>en</strong>cia <strong>de</strong> una temperatura rectal superior a 38°C, que suele correspon<strong>de</strong>rse con una temperatura axilar <strong>de</strong> 37,5<br />
°C. Los termómetros timpánicos ofrec<strong>en</strong> una lectura rápida pero m<strong>en</strong>os fiable, con una temperatura promedio <strong>de</strong> 0.3°C por <strong>en</strong>cima <strong>de</strong> la rectal. No<br />
hay evid<strong>en</strong>cia sufici<strong>en</strong>te para recom<strong>en</strong>dar el empleo <strong>de</strong> termómetros <strong>de</strong> fr<strong>en</strong>te 1 .<br />
(B) Suele hablarse <strong>de</strong> <strong>fiebre</strong> <strong>sin</strong> <strong>foco</strong> cuando no se <strong>de</strong>scubre el orig<strong>en</strong> <strong>de</strong> la <strong>fiebre</strong> <strong>de</strong>spués <strong>de</strong> una historia clínica y exploración físicas minuciosas y el<br />
cuadro clínico ti<strong>en</strong>e una evolución inferior a 7 días 2 . Un 20 % <strong>de</strong> los niños que consultan por <strong>fiebre</strong> no pres<strong>en</strong>tan <strong>foco</strong> apar<strong>en</strong>te tras la anamnesis y<br />
exploración física iniciales. La pres<strong>en</strong>cia <strong>de</strong> hiperemia faríngea o timpánica aislada o <strong>de</strong> rinorrea leve no excluye el criterio <strong>de</strong> <strong>fiebre</strong> <strong>sin</strong> <strong>foco</strong> 3 .<br />
(C) La edad es el primer factor a t<strong>en</strong>er <strong>en</strong> cu<strong>en</strong>ta ante un niño febril. La probabilidad <strong>de</strong> pres<strong>en</strong>tar una infección bacteriana grave es mayor <strong>en</strong> niños<br />
m<strong>en</strong>ores <strong>de</strong> 3 <strong>meses</strong> (2‐3 %) y sobre todo m<strong>en</strong>ores <strong>de</strong> 1 mes (1 <strong>de</strong> cada 8) 3 . El riesgo disminuye <strong>en</strong>tre los 3 y <strong>36</strong> <strong>meses</strong> y a partir <strong>de</strong> esa edad es muy<br />
raro que una infección bacteriana grave se manifieste <strong>sin</strong> síntomas focales. Todos los niños con <strong>fiebre</strong> <strong>sin</strong> <strong>foco</strong> y aspecto tóxico o edad < 3 <strong>meses</strong><br />
<strong>de</strong>b<strong>en</strong> ser <strong>de</strong>rivados al hospital para realizar analítica urinaria, hemograma, hemocultivo, PCR y según resultados valorar Rx tórax y punción lumbar.<br />
(D) Exist<strong>en</strong> diversas escalas clínicas para valorar el riesgo <strong>de</strong> pa<strong>de</strong>cer una infección bacteriana grave. Sin embargo no están fácilm<strong>en</strong>te disponibles,<br />
precisan tiempo para aplicarlas y a<strong>de</strong>más con frecu<strong>en</strong>cia los niños se pres<strong>en</strong>tan con <strong>fiebre</strong> <strong>de</strong> pocas horas <strong>de</strong> evolución y escasa afectación <strong>de</strong>l<br />
estado g<strong>en</strong>eral a pesar <strong>de</strong> t<strong>en</strong>er una infección bacteriana subyac<strong>en</strong>te, por lo que no sustituy<strong>en</strong> al “ojo clínico” y siempre habrá <strong>de</strong> t<strong>en</strong>erse <strong>en</strong> cu<strong>en</strong>ta<br />
la impresión <strong>de</strong> los padres.<br />
Las más empleadas <strong>en</strong> m<strong>en</strong>ores <strong>de</strong> 3 <strong>meses</strong> son la escala YIOS (Young Infant Observation Scale) (tabla 2) y los criterios <strong>de</strong> Rochester, que incluy<strong>en</strong> el<br />
resultado <strong>de</strong> <strong>de</strong>terminaciones analíticas para id<strong>en</strong>tificar lactantes m<strong>en</strong>ores <strong>de</strong> 3 <strong>meses</strong> con bajo riesgo <strong>de</strong> infección bacteriana (tabla 3).<br />
Para niños <strong>de</strong> <strong>en</strong>tre 3 <strong>meses</strong> y 3 años también se emplea la escala observacional <strong>de</strong> Yale (YOS) (tabla 4).Si la puntuación es igual o m<strong>en</strong>or a 10 sólo<br />
hay un 3 % <strong>de</strong> probabilidad <strong>de</strong> infección bacteriana grave; si está <strong>en</strong>tre 10 y 15 asci<strong>en</strong><strong>de</strong> a un 26 % y alcanza el 92 % si >16.<br />
El Nacional Institute for Clinical Excell<strong>en</strong>ce (NICE) 1 propone una guía <strong>de</strong> práctica clínica con un sistema <strong>de</strong> luces <strong>de</strong> semáforo para id<strong>en</strong>tificar el riesgo<br />
<strong>de</strong> <strong>en</strong>fermedad seria <strong>en</strong> niños m<strong>en</strong>ores <strong>de</strong> cinco años con <strong>fiebre</strong> (tablas 5 y 6). La pres<strong>en</strong>cia <strong>de</strong> algún signo o síntoma <strong>de</strong> la columna roja indica riesgo<br />
elevado <strong>de</strong> <strong>en</strong>fermedad grave, alguno ámbar riesgo intermedio y la aus<strong>en</strong>cia <strong>de</strong> síntomas o signos ámbar ni rojo se consi<strong>de</strong>ra <strong>de</strong> bajo riesgo. La<br />
pres<strong>en</strong>cia <strong>de</strong> algún signo <strong>de</strong> alto riesgo indica la <strong>de</strong>rivación inmediata <strong>de</strong>l niño al hospital
Para <strong>de</strong>tectar signos <strong>de</strong> infección pot<strong>en</strong>cialm<strong>en</strong>te grave pue<strong>de</strong> utilizarse una regla nemotécnica ABCD: “A”: alerta o actividad disminuidos, “B”<br />
(“breath”): signos <strong>de</strong> dificultad respiratoria, como tiraje y taquipnea, “C”: alteraciones <strong>en</strong> la circulación o el color (taquicardia, pali<strong>de</strong>z, mala<br />
perfusión, petequias), “D”: disminución <strong>en</strong> la diuresis o hidratación 4 . La pres<strong>en</strong>cia <strong>de</strong> cualquiera <strong>de</strong> estos signos indica la <strong>de</strong>rivación inmediata a<br />
urg<strong>en</strong>cias <strong>de</strong>l hospital. El riesgo <strong>de</strong> bacteriemia oculta e infección bacteriana grave se correlaciona con la edad (mayor riesgo a m<strong>en</strong>or edad), estado<br />
g<strong>en</strong>eral y, con m<strong>en</strong>or fuerza, con la magnitud <strong>de</strong> la <strong>fiebre</strong>. La respuesta a los antitérmicos no se correlaciona con la gravedad <strong>de</strong> la infección (fuerza<br />
<strong>de</strong> la recom<strong>en</strong>dación: A).<br />
(E) Infecciones bacterianas graves como la infección <strong>de</strong>l tracto urinario (ITU) y la bacteriemia oculta son más frecu<strong>en</strong>tes con temperaturas superiores a<br />
39°C, por lo que <strong>en</strong> el niño mayor <strong>de</strong> 3 <strong>meses</strong> una <strong>fiebre</strong> <strong>de</strong> alto grado se consi<strong>de</strong>ra un factor <strong>de</strong> riesgo. Sin embargo, muchas infecciones víricas<br />
cursan también con temperaturas <strong>en</strong>tre 39°C y 40°C. Fiebres mayores <strong>de</strong> 40°C y sobre todo <strong>de</strong> 40,5°C son más propias <strong>de</strong> infecciones bacterianas.<br />
(F) El recu<strong>en</strong>to leucocitario es <strong>en</strong> g<strong>en</strong>eral poco útil para <strong>de</strong>tectar o <strong>de</strong>scartar una infección bacteriana grave. Ti<strong>en</strong>e características difer<strong>en</strong>tes según la<br />
infección se <strong>de</strong>ba a un Gram positivo (neumococo) o negativo (salmonella o m<strong>en</strong>ingococo), <strong>de</strong> manera <strong>en</strong> estos últimos pue<strong>de</strong> no existir leucocitosis<br />
aunque sí <strong>de</strong>sviación a la izquierda. Se consi<strong>de</strong>ra <strong>de</strong> riesgo una cifra <strong>de</strong> leucocitos totales superior a 15.000 o inferior a 5.000/mm 3 o <strong>de</strong> neutrófilos<br />
totales por <strong>en</strong>cima <strong>de</strong> 10.000/mm 3 . Una cifra <strong>de</strong> leucocitos totales superior a 20.000/mm 3 se asocia a un riesgo aum<strong>en</strong>tado <strong>de</strong> neumonía oculta 1 .<br />
(G) La PCR ti<strong>en</strong>e mayor valor predictivo que el hemograma, es útil como marcador <strong>de</strong> infección bacteriana cuando se <strong>en</strong>cu<strong>en</strong>tra por <strong>en</strong>cima <strong>de</strong> 150<br />
mg/dl pero tarda al m<strong>en</strong>os 12 h <strong>en</strong> empezar a elevarse, por lo que ti<strong>en</strong>e poco valor <strong>en</strong> <strong>fiebre</strong>s <strong>de</strong> corta evolución. Valores <strong>de</strong> PCR
La piuria o leucocituria pue<strong>de</strong> valorarse indirectam<strong>en</strong>te por la esterasa leucocitaria <strong>de</strong> la tira reactiva. Ti<strong>en</strong>e una s<strong>en</strong>sibilidad <strong>de</strong>l 85‐95 % pero una<br />
especificidad m<strong>en</strong>or, por lo que los falsos positivos son relativam<strong>en</strong>te frecu<strong>en</strong>tes. Es rara la pres<strong>en</strong>cia <strong>de</strong> infección urinaria <strong>en</strong> aus<strong>en</strong>cia <strong>de</strong> piuria 6 y<br />
ésta también es negativa <strong>en</strong> la bacteriuria a<strong>sin</strong>tomática.<br />
La probabilidad <strong>de</strong> infección <strong>de</strong> orina con leucocitos y nitritos negativos <strong>en</strong> la tira <strong>de</strong> orina es <strong>de</strong> un 2‐6 %, con nitritos o leucocitos positivos <strong>de</strong> un<br />
40‐65 % y con nitritos y leucocitos positivos <strong>de</strong> un 75‐90 % 7 . Por tanto, <strong>en</strong> lactantes con edad superior a 3 <strong>meses</strong> y <strong>sin</strong> aspecto tóxico, una tira<br />
reactiva negativa para nitritos y esterasa leucocitaria pue<strong>de</strong> consi<strong>de</strong>rarse fiable para el <strong>de</strong>spistaje <strong>de</strong> infección urinaria 4 . No obstante, como no la<br />
<strong>de</strong>scarta <strong>de</strong> manera absoluta, algunas guías recomi<strong>en</strong>dan recoger <strong>de</strong> todas formas urocultivo con técnica estéril <strong>en</strong> los niños <strong>sin</strong> control <strong>de</strong><br />
esfínteres (ver algoritmo ITU). Si es positiva para nitritos hace muy probable la infección urinaria y estará indicado iniciar un tratami<strong>en</strong>to antibiótico<br />
empírico previa recogida <strong>de</strong> una muestra a<strong>de</strong>cuada para urocultivo hasta su resultado. Si fuera negativa para nitritos y positiva para leucocitos<br />
habría que recoger un urocultivo e individualizar la <strong>de</strong>cisión <strong>de</strong> tratami<strong>en</strong>to antibiótico o esperar al resultado (ver algoritmo ITU).<br />
(I) La infección urinaria es la infección bacteriana grave más frecu<strong>en</strong>te <strong>en</strong> el lactante con <strong>fiebre</strong> <strong>sin</strong> <strong>foco</strong>. Ocurre <strong>en</strong> el 3‐7 % <strong>de</strong> las <strong>fiebre</strong>s <strong>sin</strong> <strong>foco</strong> <strong>en</strong>tre<br />
los 2 <strong>meses</strong> y los 2 años 6 . En los primeros 6 <strong>meses</strong> <strong>de</strong> vida es más preval<strong>en</strong>te <strong>en</strong> varones, frecu<strong>en</strong>tem<strong>en</strong>te asociada a anomalías estructurales <strong>de</strong>l<br />
árbol urinario y a partir <strong>de</strong> esta edad <strong>en</strong> niñas. Son factores <strong>de</strong> riesgo la Tª> 39°C y el anteced<strong>en</strong>te <strong>de</strong> ITU previa.<br />
Es obligado recoger un urocultivo mediante técnica estéril (sondaje o punción suprapúbica) 6 cuando se vaya a instaurar tratami<strong>en</strong>to antibiótico <strong>en</strong><br />
un lactante con <strong>fiebre</strong> <strong>sin</strong> <strong>foco</strong>, dado que el urocultivo recogido por bolsa perineal ti<strong>en</strong>e un alto porc<strong>en</strong>taje <strong>de</strong> falsos positivos (30%) y por tanto no<br />
permite un diagnóstico <strong>de</strong> confirmación <strong>de</strong> ITU, aunque sí es válido para <strong>de</strong>scartarla. Podría ser una técnica aceptable <strong>en</strong> los casos <strong>en</strong> los que no se<br />
vaya a iniciar un tratami<strong>en</strong>to antibiótico inmediato.<br />
El sondaje vesical es casi tan específico y s<strong>en</strong>sible como la punción suprapúbica <strong>en</strong> cuanto a la fiabilidad <strong>de</strong>l urocultivo 1 y es m<strong>en</strong>os doloroso.<br />
(J) La aus<strong>en</strong>cia <strong>de</strong> tos o signos respiratorios (taquipnea, retracciones costales, Sat O2 < 95 % o auscultación patológica) hace muy improbable el<br />
diagnóstico <strong>de</strong> neumonía oculta 3 . La radiografía <strong>de</strong> tórax está indicada <strong>en</strong> lactantes m<strong>en</strong>ores <strong>de</strong> 3 <strong>meses</strong> con clínica respiratoria (Recom<strong>en</strong>dación: B).<br />
No hay evid<strong>en</strong>cia sufici<strong>en</strong>te para <strong>de</strong>terminar cuándo se <strong>de</strong>be hacer una Rx <strong>en</strong> mayores <strong>de</strong> 3 años. Debe plantearse si exist<strong>en</strong> criterios <strong>de</strong> riesgo o <strong>en</strong><br />
el caso <strong>de</strong> Tº> 39°C con leucocitosis > 20.000/mm 3 (Recom<strong>en</strong>dación C) dado que existe una levada correlación <strong>en</strong>tre leucocitosis elevada y<br />
neumonía 8 . En niños con <strong>fiebre</strong> <strong>sin</strong> <strong>foco</strong> < 39°C <strong>sin</strong> criterios clínicos <strong>de</strong> riesgo no está indicada <strong>de</strong> <strong>en</strong>trada la realización <strong>de</strong> una Rx <strong>de</strong> tórax <strong>en</strong><br />
aus<strong>en</strong>cia <strong>de</strong> clínica respiratoria 9
(K) La <strong>en</strong>fermedad invasora por m<strong>en</strong>ingococo pue<strong>de</strong> pres<strong>en</strong>tarse <strong>en</strong> el 15 % <strong>de</strong> los casos como <strong>fiebre</strong> <strong>sin</strong> <strong>foco</strong>, prefer<strong>en</strong>tem<strong>en</strong>te <strong>en</strong> niños <strong>de</strong> 3 <strong>meses</strong> a<br />
3 años. No exist<strong>en</strong> factores predictivos <strong>de</strong> bacteriemia por m<strong>en</strong>ingococo <strong>en</strong> el lactante febril, ni clínicos ni analíticos. La <strong>de</strong>sviación izquierda <strong>en</strong> el<br />
hemograma, con cifras <strong>de</strong> cayados > 10 % es característica <strong>de</strong> la bacteriemia por m<strong>en</strong>ingococo, pero su valor predictivo positivo es muy bajo.<br />
La exploración física pue<strong>de</strong> hacer sospechar la exist<strong>en</strong>cia <strong>de</strong> m<strong>en</strong>ingitis <strong>en</strong> los mayores <strong>de</strong> 3 <strong>meses</strong> y por ello la punción lumbar no está indicada<br />
sistemáticam<strong>en</strong>te <strong>en</strong> este grupo <strong>de</strong> edad, al contrario <strong>de</strong> lo que suce<strong>de</strong> <strong>en</strong> el m<strong>en</strong>or <strong>de</strong> 3 <strong>meses</strong> 3<br />
(L) El paracetamol se administra a dosis <strong>de</strong> 10‐15 mg/kg/dosis cada 4‐6 h (máx 75 mg/kg/día ó 90 mg/kg/día m<strong>en</strong>os <strong>de</strong> 3 días consecutivos). El inicio <strong>de</strong><br />
acción ocurre a los 30‐60 minutos, con pico a las 3‐4 h y duración <strong>de</strong> 4‐6 h y una reducción <strong>de</strong> la temperatura <strong>de</strong> 1‐2 ºC.El ibuprof<strong>en</strong>o, a 10<br />
mg/kg/dosis cada 6h, ti<strong>en</strong>e un inicio <strong>de</strong> acción, pico y reducción <strong>de</strong> temperatura similares, pero un efecto algo más prolongado (6‐8 h).El metamizol<br />
magnésico, a dosis <strong>de</strong> 10 mg/kg/dosis cada 6 horas vía oral o rectal o a 0,05 – 0,1 ml/kg/dosis, diluido vía i.v. ti<strong>en</strong>e también efecto antitérmico pero<br />
pres<strong>en</strong>ta el riesgo pot<strong>en</strong>cial <strong>de</strong> agranulocitosis, por lo que es m<strong>en</strong>os utilizado.<br />
El paracetamol y el ibuprof<strong>en</strong>o ti<strong>en</strong><strong>en</strong> un perfil <strong>de</strong> seguridad similar y eficacia antitérmica similares, quizá con una duración <strong>de</strong>l efecto antitérmico<br />
un poco más prolongado para el ibuprof<strong>en</strong>o. Aunque se han comunicado casos <strong>de</strong> hepatotoxicidad con paracetamol a las dosis recom<strong>en</strong>dadas, lo<br />
habitual es que se produzca como consecu<strong>en</strong>cia <strong>de</strong> una sobredosificación, bi<strong>en</strong> por dosis superiores a 15 mg/kg o con intervalos inferiores a 4 horas,<br />
que result<strong>en</strong> <strong>en</strong> dosis superiores a 90 mg/kg/d durante varios días. El ibuprof<strong>en</strong>o pue<strong>de</strong> causar gastritis, aunque es poco habitual <strong>en</strong> su uso durante<br />
un proceso febril. No parece empeorar los síntomas <strong>de</strong> asma 10 . M<strong>en</strong>ción especial merece la posibilidad <strong>de</strong> nefrotoxicidad por antiinflamatorios no<br />
esteroi<strong>de</strong>os, habitualm<strong>en</strong>te tras la administración <strong>de</strong> dosis a<strong>de</strong>cuadas 11 . En niños con <strong>de</strong>shidratación, la síntesis <strong>de</strong> prostaglandinas es un importante<br />
mecanismo para el mant<strong>en</strong>imi<strong>en</strong>to <strong>de</strong>l flujo r<strong>en</strong>al a<strong>de</strong>cuado, que podría interferirse por el uso <strong>de</strong> ibuprof<strong>en</strong>o u otros antiinflamatorios no<br />
esteroi<strong>de</strong>os. Sin embargo, no se conoce la incid<strong>en</strong>cia real <strong>de</strong> la insufici<strong>en</strong>cia r<strong>en</strong>al secundaria al uso <strong>de</strong> ibuprof<strong>en</strong>o durante un corto período <strong>de</strong><br />
tiempo. Los niños con mayor riesgo <strong>de</strong> pa<strong>de</strong>cer esta complicación son aquéllos con <strong>de</strong>shidratación, <strong>en</strong>fermedad cardiovascular, nefropatía <strong>de</strong> base o<br />
uso concomitante <strong>de</strong> otros medicam<strong>en</strong>tos nefrotóxicos. Otro pot<strong>en</strong>cial grupo <strong>de</strong> riesgo son los lactantes m<strong>en</strong>ores <strong>de</strong> 6 <strong>meses</strong>.<br />
(M) La sola pres<strong>en</strong>cia <strong>de</strong> la <strong>fiebre</strong> no siempre obliga a hacer un tratami<strong>en</strong>to. La <strong>fiebre</strong> pue<strong>de</strong> producir s<strong>en</strong>sación <strong>de</strong> malestar <strong>de</strong>l niño y aum<strong>en</strong>tar las<br />
pérdidas ins<strong>en</strong>sibles <strong>de</strong> líquidos, pero a excepción <strong>de</strong> niños con <strong>en</strong>fermeda<strong>de</strong>s crónicas o críticam<strong>en</strong>te <strong>en</strong>fermos que puedan no tolerar el<br />
increm<strong>en</strong>to <strong>de</strong> la <strong>de</strong>manda metabólica inducida por la <strong>fiebre</strong>, no hay evid<strong>en</strong>cia <strong>de</strong> que la reducción <strong>de</strong> la <strong>fiebre</strong> disminuya la morbimortalidad <strong>de</strong>l<br />
proceso. Tampoco hay evid<strong>en</strong>cia <strong>de</strong> que el tratami<strong>en</strong>to antitérmico disminuya la recurr<strong>en</strong>cia <strong>de</strong> las crisis febriles. Por todo lo anterior, el objetivo <strong>de</strong>l<br />
tratami<strong>en</strong>to no <strong>de</strong>bería ser alcanzar la normotermia, <strong>sin</strong>o mejorar el estado g<strong>en</strong>eral <strong>de</strong>l niño.
Se <strong>de</strong>be asegurar una hidratación a<strong>de</strong>cuada y evitar el arropami<strong>en</strong>to excesivo para prev<strong>en</strong>ir la <strong>de</strong>shidratación. La aplicación <strong>de</strong> alcohol, que pue<strong>de</strong><br />
provocar intoxicación por inhalación, y los baños <strong>de</strong> agua fría, que podrían incluso increm<strong>en</strong>tar la temperatura c<strong>en</strong>tral por provocar vasoconstricción<br />
cutánea, están formalm<strong>en</strong>te contraindicados. Según un número limitado <strong>de</strong> estudios, el baño con agua templada asociado a antitérmicos podría<br />
contribuir a la reducción <strong>de</strong> la temperatura, pero este efecto es transitorio y se asocia a disconfort. Por todo lo anterior, no se recomi<strong>en</strong>da <strong>de</strong><br />
<strong>en</strong>trada el empleo <strong>de</strong> medidas físicas para tratar la <strong>fiebre</strong> 12,13 .<br />
La alternancia o combinación <strong>de</strong> antitérmicos es una práctica muy ext<strong>en</strong>dida, incluso favorecida o permitida por médicos. Sin embargo sólo hay<br />
evid<strong>en</strong>cia marginal sobre el b<strong>en</strong>eficio <strong>de</strong>l tratami<strong>en</strong>to combinado <strong>de</strong> estos productos <strong>en</strong> comparación con su efecto por separado 14 . A<strong>de</strong>más exist<strong>en</strong><br />
dudas sobre la seguridad <strong>de</strong> esta práctica, dado que el Ibuprof<strong>en</strong>o bloquea las prostaglandinas r<strong>en</strong>ales e inhibe la producción <strong>de</strong> glutation<br />
(imprescindible para la excreción <strong>de</strong>l metabolito tóxico <strong>de</strong>l paracetamol) y pue<strong>de</strong> conducir a errores <strong>de</strong> dosificación y promover la “<strong>fiebre</strong>fobia, por<br />
lo que es una práctica que no se recomi<strong>en</strong>da 1,4,12 .<br />
(N) Se <strong>de</strong>saconseja la prescripción <strong>de</strong> antibióticos orales a niños con <strong>fiebre</strong> <strong>sin</strong> <strong>foco</strong> apar<strong>en</strong>te. Sin embargo, si se sospecha <strong>en</strong>fermedad m<strong>en</strong>ingocócica,<br />
se recomi<strong>en</strong>da administrar antibiótico par<strong>en</strong>teral antes <strong>de</strong> <strong>en</strong>viar al hospital (b<strong>en</strong>cil‐p<strong>en</strong>icilina o una cefalosporina <strong>de</strong> tercera g<strong>en</strong>eración) 1,12 .
TABLAS<br />
Tabla 1. Valores normales <strong>de</strong> frecu<strong>en</strong>cia cardíaca y respiratoria <strong>en</strong> función <strong>de</strong> la edad<br />
(C)Taquicardia Taquipnea<br />
Edad Frecu<strong>en</strong>cia cardíaca Edad Frec. respiratoria<br />
< 1 año >160 0 ‐ 5 <strong>meses</strong> > 60 rpm<br />
1‐2 años >150 6 – 12 <strong>meses</strong> > 50 rpm<br />
2 – 5 años >140 > 12 <strong>meses</strong> > 40 rpm
Tabla 2. Escala YIOS (Young Infant Observation Scale)<br />
Parámetro<br />
clínico<br />
Normal<br />
[1 Punto]<br />
Afectación mo<strong>de</strong>rada<br />
[2 Puntos]<br />
Afectación grave<br />
[3 Puntos]<br />
Afectividad Sonríe o no irritable Irritable, consolable Irritable, inconsolable<br />
Esfuerzo<br />
respiratorio<br />
Normal<br />
Taquipnea > 60 rpm,<br />
retracciones o quejido<br />
Distrés respiratorio con<br />
esfuerzo ina<strong>de</strong>cuado.<br />
Apnea.<br />
Perfusión<br />
periférica<br />
Rosado,<br />
extremida<strong>de</strong>s<br />
cali<strong>en</strong>tes<br />
Extremida<strong>de</strong>s frías,<br />
moteadas<br />
Pálido, shock<br />
YIOS 7 : riesgo elevado <strong>de</strong> infección<br />
bacteriana grave
Tabla 3. Criterios <strong>de</strong> Rochester <strong>de</strong> bajo riesgo <strong>de</strong> infección bacteriana grave<br />
1. Bu<strong>en</strong> aspecto g<strong>en</strong>eral<br />
2. Previam<strong>en</strong>te sano, <strong>de</strong>finido por:<br />
o<br />
o<br />
o<br />
o<br />
o<br />
o<br />
o<br />
Nacimi<strong>en</strong>to a término<br />
No haber recibido tratami<strong>en</strong>to antibiótico perinatal<br />
No haber estado hospitalizado más tiempo que la madre<br />
No haber sido tratado porhiperbilirrubinemia no explicada<br />
No estar ni haber recibido tratami<strong>en</strong>to antibiótico<br />
No haber estado previam<strong>en</strong>te hospitalizado<br />
No pres<strong>en</strong>tar <strong>en</strong>fermedad crónica o <strong>de</strong> base<br />
3. No evid<strong>en</strong>cia <strong>de</strong> infección <strong>de</strong> piel, tejidos blandos, articulación u oído<br />
4. Valores <strong>de</strong> laboratorio:<br />
o Leucocitos <strong>en</strong> sangre 5000 ‐ 15000/mm 3<br />
o Cayados
Tabla 4. Escala <strong>de</strong> YALE (Yale ObservationScale)<br />
Parámetro<br />
clínico<br />
Normal<br />
[1 Punto]<br />
Afectación mo<strong>de</strong>rada<br />
[2 Puntos]<br />
Afectación grave<br />
[3 Puntos]<br />
Calidad <strong>de</strong>l<br />
llanto<br />
Fuerte o cont<strong>en</strong>to, <strong>sin</strong> llorar Lloriqueando o sollozando Débil o agudo<br />
Interacción<br />
con padres<br />
Llanto breve/aus<strong>en</strong>te. Llanto intermit<strong>en</strong>te Llanto inconsolable<br />
Estado<br />
sueñovigilia<br />
Alerta. Si se duerme,<br />
<strong>de</strong>spierta con pequeño<br />
estímulo<br />
Cierra los ojos brevem<strong>en</strong>te o<br />
<strong>de</strong>spierta con estimulación<br />
prolongada<br />
T<strong>en</strong>d<strong>en</strong>cia al sueño. No<br />
<strong>de</strong>spierta<br />
Coloración Normal, sonrosada Cianosis/pali<strong>de</strong>z acra Páli<strong>de</strong>z/cianosis/grisáceo<br />
Hidratación<br />
Piel y ojos normales. Mucosas<br />
húmedas<br />
Piel y ojos normales. Boca<br />
discretam<strong>en</strong>te seca<br />
Piel pastosa con pliegue,<br />
mucosas secas y/u ojos<br />
hundidos<br />
Respuesta<br />
social<br />
Sonríe o alerta Sonríe o está alerta brevem<strong>en</strong>te No sonríe o facies ansiosa,<br />
inexpresiva o no está alerta<br />
Puntuación ≤ 10: bajo riesgo <strong>de</strong> infección bacteriana grave (2,7%). Puntuación 11‐15: riesgo medio <strong>de</strong> infección<br />
bacteriana grave (26%). Puntuación ≥ 16: alto riesgo <strong>de</strong> infección bacteriana grave (92,3%).
Tabla 5. Escala <strong>de</strong>l semáforo NICE 2013<br />
Riesgo bajo Riesgo intermedio Riesgo elevado<br />
Color<br />
Color normal <strong>de</strong> piel, labios y<br />
l<strong>en</strong>gua<br />
Pali<strong>de</strong>z referida por los<br />
padres/cuidadores<br />
Pálido, moteado, c<strong>en</strong>iza, azulado<br />
Respon<strong>de</strong> con normalidad a<br />
los estímulos sociales<br />
No respon<strong>de</strong> con normalidad a los<br />
estímulos sociales<br />
No respon<strong>de</strong> a estímulos sociales<br />
Actividad<br />
Cont<strong>en</strong>to/sonríe<br />
Está <strong>de</strong>spierto o se <strong>de</strong>spierta<br />
rápidam<strong>en</strong>te<br />
Se <strong>de</strong>spierta únicam<strong>en</strong>te tras<br />
estímulos prolongados<br />
Actividad disminuida<br />
Parece <strong>en</strong>fermo al profesional sanitario<br />
No se <strong>de</strong>spierta o si lo hace no<br />
permanece <strong>de</strong>spierto<br />
Llanto fuerte/no llora<br />
No sonríe<br />
Llanto débil, agudo o continuo<br />
Aleteo nasal<br />
Taquipnea:<br />
Quejido<br />
Respiratorio<br />
FR >50 rpm 6‐12 <strong>meses</strong><br />
FR >40 rpm, >12 <strong>meses</strong><br />
Taquipnea:<br />
FR > 60 rpm<br />
Saturación <strong>de</strong> oxíg<strong>en</strong>o < 95%<br />
Retracción costal mo<strong>de</strong>rada o grave<br />
Crepitantes
Taquicardia:<br />
> 160 /min <strong>en</strong> < 1año<br />
>150 edad 1‐2 años<br />
Circulación e<br />
hidratación<br />
Ojos y piel normales<br />
Mucosas húmedas<br />
>140 <strong>de</strong> 2‐5 años<br />
Mucosas secas<br />
Disminución <strong>de</strong>l turgor <strong>de</strong> la piel<br />
Rechazo <strong>de</strong> la alim<strong>en</strong>tación<br />
Rell<strong>en</strong>o capilar >3 segundos<br />
Disminución <strong>de</strong> las micciones<br />
Edad 3‐6m, Temperatura >39°C<br />
Fiebre >5 días<br />
Edad 38°C<br />
Escalofríos<br />
Otros<br />
Ninguno <strong>de</strong> los signos ni<br />
síntomas naranjas o rojos<br />
Exantema petequial<br />
Fontanela abombada<br />
Inflamación articular<br />
Rigi<strong>de</strong>z <strong>de</strong> cuello<br />
No utiliza una extremidad<br />
Status epiléptico<br />
Signos neurológicos focales<br />
Convulsiones focales
Tabla 6. Recom<strong>en</strong>daciones NICE manejo niños con <strong>fiebre</strong> <strong>sin</strong> <strong>foco</strong> < 5 años<br />
Riesgo bajo<br />
(Semáforo ver<strong>de</strong>)<br />
Riesgo intemedio<br />
(Semáforo ámbar)<br />
Riesgo alto<br />
(Semáforo rojo)<br />
Análisis <strong>de</strong> orina<br />
Análisis <strong>de</strong> orina<br />
Hemograma, hemocultivo y PCR / PCT<br />
Rx tórax si T >39°C y leucos totales<br />
>20.000/ml<br />
Análisis <strong>de</strong> orina<br />
Hemograma, hemocultivo y PCR / PCT<br />
No analítica sanguínea ni Rx <strong>de</strong> tórax <strong>de</strong><br />
<strong>en</strong>trada<br />
Consi<strong>de</strong>rar punción lumbar si edad < 12<br />
<strong>meses</strong><br />
Consi<strong>de</strong>rar Rx tórax, PL, electrolitos<br />
séricos y gasometría<br />
Antibiotico IV empírico si:<br />
‐ Edad 15.000<br />
‐ Shock o sospecha <strong>de</strong> <strong>en</strong>fermedad<br />
m<strong>en</strong>ingocócica
BIBLIOGRAFÍA<br />
1. Feverish illness in childr<strong>en</strong>. Assesm<strong>en</strong>t and initial managem<strong>en</strong>t in childr<strong>en</strong> younger than 5 years. NICE gui<strong>de</strong>line 2013. Disponible<br />
<strong>en</strong>http://guidance.nice.org.uk/CG160/Guidance/pdf/English. Acceso 5 mar 2014<br />
2. All<strong>en</strong> CH. Fever without a source in childr<strong>en</strong> 3 to <strong>36</strong> months of age. UpToDate 2014. Disponible <strong>en</strong> http://www.uptodate.com/cont<strong>en</strong>ts/feverwithout‐a‐source‐in‐childr<strong>en</strong>‐3‐to‐<strong>36</strong>‐months‐of‐age?source=search_result&search=fever+childr<strong>en</strong>&selectedTitle=2%7E150<br />
Acceso 5 marzo 2014<br />
3. Rodrigo C, Mén<strong>de</strong>z M. Fiebre <strong>sin</strong> <strong>foco</strong>. Protocolos diagnósticos y terapéuticos <strong>de</strong> la AEP 2011. Disponible <strong>en</strong><br />
http://www.aeped.es/sites/<strong>de</strong>fault/files/docum<strong>en</strong>tos/<strong>fiebre</strong><strong>sin</strong><strong>foco</strong>.pdf. Acceso 4 marzo 2014<br />
4. Basic Clinical Practice Gui<strong>de</strong>lines for the acute treatm<strong>en</strong>t of infants and childr<strong>en</strong> with fever. Policy Directive. NSW Governm<strong>en</strong>t Health. 2010.<br />
Disponible <strong>en</strong>: http://www0.health.nsw.gov.au/policies/pd/2010/pdf/PD2010_063.pdf. Acceso 4 marzo 2014<br />
5. B<strong>en</strong>ito Fernán<strong>de</strong>z J. Aportación <strong>de</strong> los reactantes <strong>de</strong> fase aguda y los test <strong>de</strong> diagnóstico rápido <strong>en</strong> la ori<strong>en</strong>tación <strong>de</strong>l niño con <strong>fiebre</strong> <strong>sin</strong> focalidad<br />
apar<strong>en</strong>te. En: AEPap ed. Curso <strong>de</strong> Actualización Pediatría 2009. Madrid: Exlibris Ediciones; 2009. p. 81‐6. Disponible <strong>en</strong><br />
http://www.aepap.org/sites/<strong>de</strong>fault/files/reactantes_fase_aguda.pdf Acceso 5 mar 2014<br />
6. Subcommittee on Urinary Tract Infection, Steering Committee on Quality Improvem<strong>en</strong>t and Managem<strong>en</strong>t from the American Aca<strong>de</strong>my of Pediatrics.<br />
Clinical Practice Gui<strong>de</strong>line . Urinary Tract Infection: Clinical Practice Gui<strong>de</strong>line for the Diagnosis and Managem<strong>en</strong>t of the Initial UTI in Febrile Infants<br />
and Childr<strong>en</strong> 2 to 24 Months. Pediatrics 2011: 128: 595‐610<br />
7. Shaikh M, Hoberman A. Urinary tract infections in infants and childr<strong>en</strong> ol<strong>de</strong>r than one month: Clinical features and diagnosis. UpToDate 2014.<br />
Disponible <strong>en</strong> http://www.uptodate.com/cont<strong>en</strong>ts/urinary‐tract‐infections‐in‐infants‐and‐childr<strong>en</strong>‐ol<strong>de</strong>r‐than‐one‐month‐clinical‐features‐anddiagnosis?source=search_result&search=urine+infection+childr<strong>en</strong>&selectedTitle=2%7E150<br />
Acceso 5 mar 2014.<br />
8. Rutman MS, Bachur R, Harper MB. Radiographic pneumonia in young, highly febrile childr<strong>en</strong> with leukocytosis before and after universal conjugate<br />
pneumococcal vaccination. PediatrEmergCare 2009;25:1<br />
9. Clinical policy for childr<strong>en</strong> younger than three years pres<strong>en</strong>ting to the emerg<strong>en</strong>cy <strong>de</strong>partm<strong>en</strong>t with fever. American College of Emerg<strong>en</strong>cy Physicians<br />
Clinical Policies Committee; American College of Emerg<strong>en</strong>cy Physicians Clinical Policies Subcommittee on Pediatric Fever. Ann EmergMed.<br />
2003;4:530‐45
10. Sullivan JE, Farrar HC. ClinicalReport. Fever and Antipyretic Use in Childr<strong>en</strong>. Pediatrics 2011; 127: 580‐7<br />
11. Misurac JM, Kno<strong>de</strong>rer CA, Leiser JD, Nailescu C, Wilson AC, Andreoli SP. Nonsteroidal anti‐inflammatory drugs are an important cause of acute<br />
kidney injury in childr<strong>en</strong>. J Ped 2013, 162: 1153‐9.e1 Disponible <strong>en</strong>: http://www.sci<strong>en</strong>cedirect.com/sci<strong>en</strong>ce/article/pii/S0022347612014035. Acceso<br />
5 marzo 2014<br />
12. Richardson M, Lakhanpaul M, Gui<strong>de</strong>line Developm<strong>en</strong>t G, the Technical T. Assessm<strong>en</strong>t and initial managem<strong>en</strong>t of feverish illness in childr<strong>en</strong> younger<br />
than 5 years: summary of NICE guidance. BMJ 2007;334:1163‐4.<br />
13. Meremikwu MM, Oyo‐Ita A. Physical methods versus drug placebo or no treatm<strong>en</strong>t for managing fever in childr<strong>en</strong>. Cochrane Database of Systematic<br />
Reviews 2003, Issue 2. Disponible <strong>en</strong> http://summaries.cochrane.org/CD004264/physical‐methods‐for‐treating‐fever‐in‐childr<strong>en</strong> . Acceso 5 marzo<br />
2014.<br />
14. Systematic review of studies comparing combined treatm<strong>en</strong>t with paracetamol and ibuprof<strong>en</strong>, with either drug alone. Purssell E. ArchDisChild.<br />
2011;96:1175‐9