Daniel Mateo: "Una vida asà nadie deberÃa vivirla" - Bioética
Daniel Mateo: "Una vida asà nadie deberÃa vivirla" - Bioética
Daniel Mateo: "Una vida asà nadie deberÃa vivirla" - Bioética
Create successful ePaper yourself
Turn your PDF publications into a flip-book with our unique Google optimized e-Paper software.
“OS QUEDA MI RECUERDO”ebería vivirla”Los psiquiatras del hospital de La Paz de Madrid grabaron en vídeo las razones de <strong>Daniel</strong> <strong>Mateo</strong> para negarse a la traqueotomía: “Es difícil soportar la <strong>vida</strong>”.ni ningún problema de conciencia. Aceptomi <strong>vida</strong> y mi muerte como algo inseparable.Nuestros planes no siempre suceden. Quizásno hay principio ni fin, sino un procesoinfinito de creación y destrucción”.Aunque pueda parecer un caso de eutanasia,de muerte elegida, no lo es. Cuestiónde matices, importantes en este tema. <strong>Daniel</strong>es un paciente que renuncia al tratamiento.Como lo fue Inmaculada Echevarría,que en 2007 falleció en Granada trasnegarse a seguir con el respirador artificialque la mantenía con <strong>vida</strong> desde que, 10años antes, quedó postrada y sin apenascapacidad de movimiento.Al quitarle el respirador, Echevarría estabaabocada a una muerte horrible, incompatiblecon la dignidad de la persona recogidaen la Constitución. Por eso los médicosle aplicaron una sedación terminal, unapráctica que consiste en inducir con fármacosun estado de inconsciencia para reducirel dolor de los enfermos terminales aunqueles acelere la muerte. El padre de <strong>Daniel</strong>cuenta que, al renunciar a la traqueotomía,habría fallecido ahogado por la dificultadpara tragar: “Las últimas noches empezabaa toser con las flemas y creíamos que seahogaba”, recuerda.La renuncia al tratamiento es legal desdela Ley de Autonomía del Paciente, de2002, que establece: “Todo paciente ousuario tiene derecho a negarse al tratamiento”.Miguel Bajo, catedrático de DerechoPenal de la Universidad Autónoma deMadrid, explica que esa norma convierte aEspaña en uno de los países más avanzadosen la muerte digna aunque no tengaregulada la eutanasia: “Solo Bélgica, Suizay Holanda tienen legislaciones más abiertas.Convendría clarificar algunas cosas,pero se puede avanzar mucho por la víade la renuncia al tratamiento”.Pasa a la página siguienteEL PAÍS DOMINGO 04.07.10 3
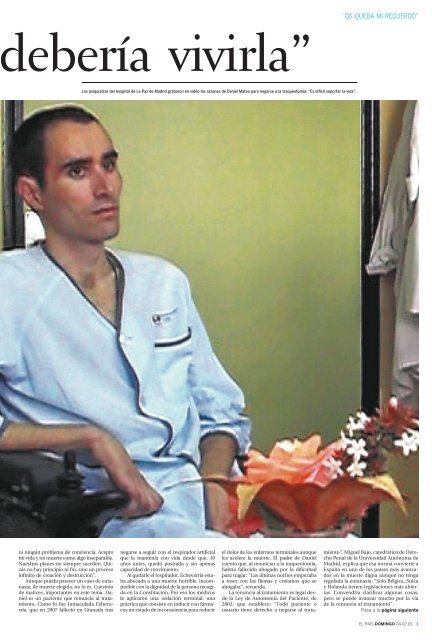
“OS QUEDA MI RECUERDO”“<strong>Una</strong> <strong>vida</strong> así <strong>nadie</strong><strong>Daniel</strong> padecía una enfermedad degenerativa incurable yrenunció al tratamiento. Eligió el día en que quería fallecersedado. Como él, cada vez más enfermos graves y familiaresapuran la ley y deciden su muerte. Sin dolor. Sin delitoPor RAFAEL MÉNDEZMaribel Aragón dejó la quimioterapia tras cinco años y eligió ser sedada.Hay muchas muertesvoluntarias que no soneutanasia. Negarsea recibir tratamientoes legal desde 2002“¿La sedación de <strong>Daniel</strong>anticipó su muerte?Sí. Ahora bien,¿la medicación provocóla muerte? No”En la imagen del vídeo hay unchico muy flaco, más quemuy flaco, que musita cadapalabra poco a poco, quepiensa lo que dice, que sonríedespués de casi cada frase.Apenas se le oye y responde a las preguntasde la psiquiatra con calma; su mujerle ayuda. “Yo era muy activo y fuerte ypensaba que era invencible, pero la ELAme ha vencido”, cuenta el chico, <strong>Daniel</strong><strong>Mateo</strong> Martínez, de 35 años, que en soloun año ha pasado de ser profesor de educaciónfísica a quedar postrado en unasilla de ruedas. <strong>Daniel</strong> está en una de lasúltimas fases de la esclerosis lateral amiotrófica(ELA), una enfermedad degenerativasin cura, que debilita los músculos hastadejarlos inservibles, pero que no impideque el enfermo siga lúcido. <strong>Una</strong> enfermedadcruel.Y <strong>Daniel</strong> no puede más. Después demucho luchar, se ha rendido. Explica a losmédicos por qué se niega a que le realicenla traqueotomía —imprescindible para querespire— y la gastrostomía —fundamentalpara poder alimentarle, yaque empieza a tener dificultadespara tragar—. <strong>Daniel</strong>está tranquilo. Quiere morirsin sufrir, no apurar cadahora de <strong>vida</strong> hasta queuna flema le ahogue o queuna infección acabe con él,algo inevitable si no prosiguecon el tratamiento.“Me he dado cuenta deque la <strong>vida</strong> puede ser muybuena o muy mala segúntengas o no salud”, reflexiona.“Me gustaba la montañay la <strong>vida</strong>. Ahora es difícilsoportarla a cada momento.La enfermedad me hahecho ser más humilde ydarme cuenta de que no somosmás que esa flor o lahoja que la mantiene”. Yseñala con un leve movimientode cabeza a las floresde la habitación.Cuando le preguntanqué le pide a los médicos,<strong>Daniel</strong> medita, se pasa la lengua por ellabio superior: “Que respeten a cada personadiferente y en todo lo que queramoshacer con nuestra <strong>vida</strong>”. A <strong>Daniel</strong> le preguntanpor el testamento vital, el documentoen el que uno puede dejar escritoque no le mantengan la <strong>vida</strong> artificialmente:“Cuando uno pierde su autonomía eindependencia, es importante dejar escritolo que uno quiere en su proceso destructivode la enfermedad. Es como dejarlotodo controlado, e igual que uno deja hechotodo lo de su testamento, es importantepensar en cómo uno quiere morir. Igualque pensamos en la <strong>vida</strong>, la muerte estámás cerca de lo que imaginamos. Puedellegar pronto o no, pero siempre está ahí,presente y posible”.El vídeo se grabó en el hospital de LaPaz de Madrid —los psiquiatras pensaronque podía servir de ayuda a otros enfermosver cómo un hombre lúcido afrontabala muerte con serenidad— el 25 de noviembrede 2008, y <strong>Daniel</strong> falleció en sucasa sólo unos días después, el 5 de diciembrede ese año, el día que él eligió,sedado por la Asociación Derecho a MorirDignamente (DMD). Estaba acompañadopor familiares y amigos que le leían el Cantoa mí mismo, de Walt Whitman, entreotros poemas que había elegido. Su madreafirma que en un momento dijo: “Estoy enla gloria y vosotros sois los ángeles”.<strong>Una</strong> de las psiquiatras del equipo quelo trató, Beatriz Rodríguez Vega, recuerdaque hay más casos como el de <strong>Daniel</strong>:“Solemos pensar que solo hay una formade afrontar la muerte, con angustia y miedo,pero no siempre es así. A veces, con eltranscurso de la enfermedad, la genteacepta la situación, algo que es fundamentalpara morir con serenidad”. La Paz esun centro de referencia de ELA, y un equipode distintas especialidades médicas trataal enfermo y al familiar. Los psiquiatrasvaloran, entre otras cosas, que la renunciaal tratamiento no sea producto de unadepresión, que no sea algo pasajero.La madre de <strong>Daniel</strong>, Candi, enfermerade La Paz, no reprime las lágrimas cuandove el vídeo, ni apenas su padre, Teodosio,repartidor prejubilado de Carburos Metálicos.La enfermedad llegó de improviso unaño antes. “Primero tuvo molestias al caminar,que <strong>Daniel</strong> achacaba a la ropa y alcalzado”, recuerda Candi. Un día, al acudiral cumpleaños de su hermana, vieronque el estado de <strong>Daniel</strong> había empeorado.Fue al médico y este le remitió inmediatamenteal neurólogo. Sus síntomas le delataban.El 12 de diciembre de 2007 le diagnosticaronla ELA, un mal del que se desconocenlas causas. Candi cayó desmayadaen la consulta al escuchar el diagnóstico.“El deterioro fue muy rápido. Yo empecéa llevar sus papeles y en febrero me dicuenta de que ponía reparos a que mirarasus cuentas del banco”, recuerda su padre.<strong>Daniel</strong>, profesor de educación físicaen un polideportivo de Madrid, sabía cuáliba a ser su fin y ya se había asociado, sindecir nada a <strong>nadie</strong>, a DMD. La entidadcuenta con unos 2.800 socios y busca“promover el derecho de toda persona adisponer con libertad de su cuerpo y desu <strong>vida</strong>, y a elegir libre y legalmente elmomento y los medios para finalizarla, ydefender el derecho de los enfermos terminalese irreversibles a, llegado el momento,morir pacíficamente y sin sufrimientos,si este es su deseo expreso”.<strong>Daniel</strong> y su familia se volcaron,pero los mazazoscaían sobre ellos casi cadadía. “Un día veía que ya nopodía afeitarse y se hundía”,cuenta Teo, el padre.En unos meses estaba enuna silla de ruedas, dependientepara todo. Pasó mesescon muchas dificultadespara dormir. Ni los viajes aMéxico en busca de plantasmilagrosas, ni la compra deun “repotenciador celular”de Colombia que prometíauna cura mágica a cambiode unos cientos de euros sirvieron,como era previsible,para nada. Naturistas de distintopelaje hicieron su agostosin que mejorara el pronósticode <strong>Daniel</strong>. Pero élcreía que le ayudaría, y suspadres probaron todos losremedios que él sugería.El 5 de diciembre de2008, el día elegido para llevara cabo la sedación terminal, su familiaalquiló una furgoneta y todos fueron aPeñalara, una zona de la sierra de Madridque a él le gustaba mucho. Caía la tarde,todos lo pasaban bien y pensaron que nohabía prisa para volver a Madrid. “De repente,él dijo: ‘Venga, vámonos, que nos estánesperando”, recuerda su hermano Rubén.La decisión estaba tomada. Fue sedado pasadala medianoche, justo después de felicitara su hermana por su cumpleaños, y falleciópor la mañana.“No entendíamos al principio su deseode dejarse morir y le intentamos convencer,pero luego vimos que era egoísta por nuestraparte pedirle que siguiera más tiemposoportando eso”, cuenta Rubén. <strong>Daniel</strong> ledictó días antes sus pensamientos para tranquilizara la familia. “La ELA ha acabadoconmigo en un año. No puedo apenas moverme,comer, respirar ni hablar. <strong>Una</strong> <strong>vida</strong>así <strong>nadie</strong> debería vivirla. Nuestra inteligenciadebe servirnos para decir NO al horrordel lento proceso destructivo. He perdido labatalla. Según veo mi cuerpo debilitarse, yperdiendo autonomía e independencia, mehace cuestionarme si esto es <strong>vida</strong>. Para míno lo es y no me asusta pensar en recibir lamuerte. Tengo como opción mi sueño demorir plácidamente dormido y acabar conesta pesadilla”. Los versos concluyen: “Mellevo un buen recuerdo de todos, tambiénos queda mi recuerdo. Acepto mi destino yestoy en paz, sin miedo, odio, rencor, culpa2 EL PAÍS DOMINGO 04.07.10
“OS QUEDA MI RECUERDO”Viene de la página anteriorEl Código Penal sí persigue la eutanasia,aunque sin mencionarla. El texto impone“la pena de prisión de dos a cincoaños al que coopere con actos necesariosal suicidio de una persona” y penas engrado menor a quien “cause o coopereactivamente con actos necesarios y directosa la muerte de otro, por la peticiónexpresa, seria e inequívoca de este, en elcaso de que la víctima sufriera una enfermedadgrave que conduciría necesariamentea su muerte, o que produjera gravespadecimientos permanentes y difícilesde soportar”.Fernando Marín, presidente de DMDMadrid, defiende el tratamiento dado a<strong>Daniel</strong>: “Sin sedación, habría muerto conuna neumonía por aspiración, aunque nosabemos en cuánto tiempo. ¿La sedaciónanticipó su muerte? Sí. Ahora bien, ¿lamedicación provocó la muerte? No. Aliviósu sufrimiento. En su caso no había untratamiento alternativo porqueél no quería, y esta sedaciónestá admitida, aunque a muchosprofesionales les sigue sonandoa eutanasia”. Matices.Marín sigue discurriendopor la fina línea que separa elCódigo Penal de la Ley de Autonomíadel Paciente: “Hay muchasmuertes voluntarias queno son eutanasia. La de RamónSampedro era eutanasia porqueiba a morir en unos años, yla de <strong>Daniel</strong> o InmaculadaEchevarría no, porque iban amorir pronto y necesitabanuna intervención médica paraseguir viviendo. Eso es un problema,un juego macabro porno aclarar las cosas y jugar conambigüedades”.El caso de <strong>Daniel</strong> no entróen esa categoría penal, comotampoco el de Maribel AragónMenéndez. “A Maribel le diagnosticaronun cáncer de ovariohace cinco años”, cuenta porteléfono Fernando B. Scarpadini,su pareja durante 30 años ycon el que se casó hace tres, yaenferma: “Estuvo con quimioterapiadurante años de forma casiininterrumpida y en octubrepasado decidió no darse más.Ya sabía cuál era su final”.En abril pasado, durante unviaje a Sepúlveda, ni la morfinaaliviaba sus dolores por la metástasis,el riñón comenzó a fallary tuvo una oclusión intestinal.“Había llegado el momentode dejar de disfrutar y de sufrir”,cuenta Fernando. Fue sedadaen casa una noche de madrugaday falleció al día siguientepor la tarde. El viudo piderespeto a su decisión: “Quien,por ser religioso o por lo quesea, quiera vivir hasta el finalapurando la <strong>vida</strong>, que lo haga,pero que nos dejen a los que noqueremos eso. Maribel teníaclaro que prefería vivir menostiempo, pero con un mínimoaceptable de calidad de <strong>vida</strong>,antes que prolongar su existencia a costade dolores y sufrimientos”.Antes de ser sedada, Maribel grabótambién para DMD sus impresiones: “Yoquiero vivir como la que más y me sientoviva y tengo unas ganas de estar con misamigos impresionantes, pero mi cuerpome avisa de que ya no puedo más y heaprendido a escucharle”. Sobre su relacióncon los médicos avisa: “No quieroque ellos decidan sobre mí ni sobre milibertad”. Allí Maribel aparece fumando,con pelo corto, resto de la cabellera plateadaque lucía antes.Ese es, según Bajo, uno de los problemas,que no todos los médicos han asumidoque la voluntad del paciente, o desu familia si este está inconsciente, estápor encima de la opinión médica: “Haymédicos anclados en el pasado y con unsentido de la medicina de que ellos sonpropietarios del paciente. Hay que hacerlo que quiera el paciente porque élLos casos más vidriososson aquellos en los queel paciente se encuentrainconsciente y la familiadecide por élLa madre de Doloresllevaba nueve añoscomatosa: “No teníasentido obligarla a vivirmás y la sedamos”Aunque el Código Penalpersigue la eutanasia,la legislación españolaes de las másavanzadas de EuropaLa psiquiatra de La Paz:“Pensamos que solo hayuna forma de afrontarla muerte, con angustiay miedo. No es así”Foto: Getty Imageses el dueño de su <strong>vida</strong> y no podemossustituirlo”.Eso hace que muchas situaciones seresuelvan de forma oscura, incluso cínica.Es el caso de Antonio (nombre ficticio porpetición de la familia). En el verano de2008, un golpe de calor mientras corría lodejó sin riego en el cerebro. Cuando laambulancia lo reanimó, había estado yademasiado tiempo sin acti<strong>vida</strong>d cerebral.Quedó en un estado vegetativo. Uno desus hermanos recuerda cómo lo vivió: “Laprimera neuróloga que lo atendió en laUVI nos dijo que habíamos tenido malasuerte porque no había muerto. Estuvonueve meses en el hospital y no reaccionabaa casi nada. De repente, un día le apretéel brazo y lo intentó retirar. Además, lamáquina de afeitar le asustaba. Entoncesme di cuenta de que sufría. Hasta entoncesno nos importaba el tiempo que estuvieraen esa situación, pero a partir deentonces...”. La familia, sin creencias religiosas,como las anteriores, les insinuabaa los médicos si no habría una solución,ya que no se esperaba mejoría, algo paraque “dejara de sufrir”. “Nos decían quetuviéramos fe y esperanza, pero no lo veíamos.Sabíamos que nuestro hermano nohabría querido estar así y, aunque nosotrospreferíamos tenerlo con <strong>vida</strong>, no erajusto con él”, recuerda.A los nueve meses de estar en el hospital,le ofrecieron llevarlo a un centro decuidados paliativos. “Fuimos a verlo y nospareció horrible. <strong>Una</strong> fila de enfermos paramorir. No queríamos dejar allí a nuestrohermano”. Pidieron el alta voluntariapara llevarlo a casa y el hospital no leshizo más preguntas. Ni qué iban a hacercon él ni para qué se lo llevaban. “Tenía lasensación de que hacía algo malo, de queme lo llevaba a casa para cargármelo”,apunta uno de los hermanos. Los médicosde DMD lo sedaron en casa, donde falleciótres días después. El fallecido no habíadejado un testamento vital en el que aclararaque renunciara al tratamiento.Javier Barbero, psicólogo del hospitalde La Paz de Madrid y experto en bioética,defiende que si el paciente no está consciente,la decisión la tome la familia “porrepresentación”. “El médico tiene que verqué habría hecho, qué habría querido esapersona en función de sus preferencias yvalores, no qué es lo que quieren los hijos.Y, sobre todo, hay que actuar con generosidadmoral”, añade. Aun así, insiste másen los matices para casos como este: “Auna persona que está en un estado vegetativose le puede retirar la alimentaciónpor sonda nasogástrica si lo pide la familia,retirar el tratamiento antibiótico si tieneuna infección, pero dudo de que sepueda acortar la <strong>vida</strong>, porque en un estadovegetativo persistente puede vivir duranteaños”.Es lo que le ocurrió a la madre de Dolores(otro nombre ficticio, que pide contarsu caso por si sirve a alguien,pero no quiere que se reconozcaa su familia). Hace nueveaños, su madre, con 60 años,tuvo una meningitis mal tratadaque le causó una serie demicroinfartos cerebrales que ladejaron en un estado vegetativo.Después de mucha fisioterapia,logró comer muy poco apoco y mover un poco el brazoizquierdo y la pierna derecha.La familia vendió un piso, la tuvoen casa con cuidadores, conel equipamiento especial quenecesita una persona completamentedependiente y que costabamás de 3.000 euros al mes.Aún esperan las ayudas de laLey de Dependencia.Hasta que, el 16 de mayo pasado,una de las hijas leyó enEL PAÍS la historia de la muertede María Antonia Liébana, unamujer sin posibilidad de recuperaciónni tratamiento tras uninfarto cerebral a la que, en contradel criterio del hospital, lafamilia se la había llevado a casay la había sedado. El juezincluso mandó a la policía alcentro que la atendía para asegurarsede que la alimentaban,pero cuando los hijos pidieronel alta, el magistrado lo aceptó.El Ministerio de Sanidad avalóque en caso de enfermos terminalesque no hayan dejado testamentovital, la familia decidaqué quiere hacer.“El reportaje me abrió losojos. Pensé que ya no tenía sentidoseguir así, que no podíamosseguir obligando a vivir anuestra madre. Había ido a urgenciasy le querían poner unasonda nasogástrica para alimentarla.Busqué a una hermanacon la que tenía confianza yle planteé el tema. Dar el pasode decirlo en voz alta es muydoloroso”, recuerda esta mujeren una cafetería en el centro deMadrid. “El tema”, “qué hacer”,“plantearlo”, las elipsisson frecuentes en los familiares que hanpasado por el trago de decidir la muertede un allegado. Renunciaron al tratamiento,pidieron el alta y, de nuevo, fue sedadaen casa. Pocos casos de sedaciones en pacientescuya muerte no es inminente sedan en la sanidad pública.Esta familia salió muy escaldada deltratamiento recibido: “¿Por qué salvan auna persona con daños cerebrales irreversiblessi luego la sanidad pública no le vaa dar recuperación porque tiene más de60 años? ¿Por qué <strong>nadie</strong> te ofrece estaposibilidad y tienes que decidir algo superjodidopor tu cuenta y sin hablarlo con elmédico? Todo es de un gran cinismo. Lopuedes hacer, pero sin decirlo”. + .com VídeoVea un fragmento del vídeo en el que<strong>Daniel</strong> <strong>Mateo</strong> habla de su enfermedad.4 EL PAÍS DOMINGO 04.07.10