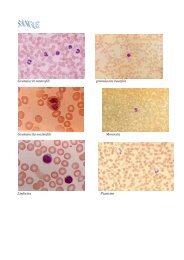
Tessuto osseo.pdf - Etsrm
Tessuto osseo.pdf - Etsrm
Tessuto osseo.pdf - Etsrm
Create successful ePaper yourself
Turn your PDF publications into a flip-book with our unique Google optimized e-Paper software.
Il processo fondamentale di formazione del tessuto <strong>osseo</strong> si può schematizzare in quattro momenti:<br />
differenziamento di cellule mesenchimatose indifferenziate in osteoblasti<br />
secrezione della matrice organica dell'osso da parte degli osteoblasti cioè:<br />
secrezione di collagene e formazione di fibre collagene in vicinanza di osteoblasti<br />
secrezione della sostanza fondamentale mucopolisaccaridica (attraverso meccanismo identico a<br />
quello della secrezione della sostanza fondamentale del tessuto connettivo da parte dei fibroblasti<br />
di quella della cartilagine da parte dei condroblasti).<br />
Mineralizzazione della matrice organica per deposito di cristalli di idrossiapatite all'interno delle fibre<br />
di collagene<br />
comparsa degli osteoclasti<br />
Normalmente l'osso si sviluppa nell'uno o nell'altro di due tipi di tessuto connettivo, gradualmente<br />
sostituendolo.<br />
secondo la natura del tessuto non <strong>osseo</strong>, all'interno del quale si può nel tessuto <strong>osseo</strong>, si fa distinzione tra:<br />
1. se nel tessuto connettivo → ossificazione membranosa: La maggior parte delle ossa piatte del cranio,<br />
quali il frontale, il parietale e l'occipitale e le clavicole sono ossa membranose<br />
2. se nel tessuto cartilagineo → ossificazione encondrale: le ossa lunghe e le vertebre<br />
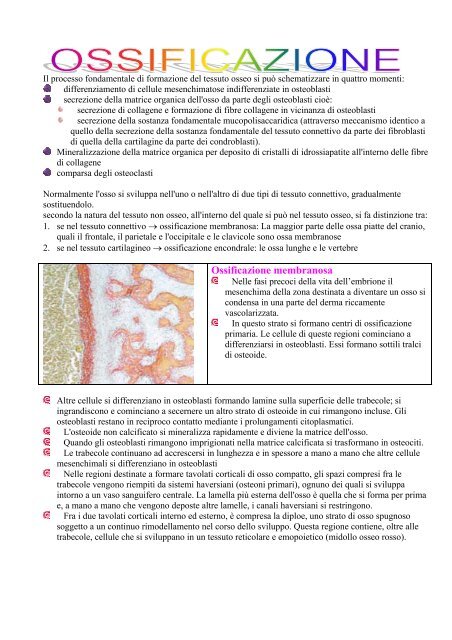
Ossificazione membranosa<br />
Nelle fasi precoci della vita dell’embrione il<br />
mesenchima della zona destinata a diventare un osso si<br />
condensa in una parte del derma riccamente<br />
vascolarizzata.<br />
In questo strato si formano centri di ossificazione<br />
primaria. Le cellule di queste regioni cominciano a<br />
differenziarsi in osteoblasti. Essi formano sottili tralci<br />
di osteoide.<br />
Altre cellule si differenziano in osteoblasti formando lamine sulla superficie delle trabecole; si<br />
ingrandiscono e cominciano a secernere un altro strato di osteoide in cui rimangono incluse. Gli<br />
osteoblasti restano in reciproco contatto mediante i prolungamenti citoplasmatici.<br />
L'osteoide non calcificato si mineralizza rapidamente e diviene la matrice dell'osso.<br />
Quando gli osteoblasti rimangono imprigionati nella matrice calcificata si trasformano in osteociti.<br />
Le trabecole continuano ad accrescersi in lunghezza e in spessore a mano a mano che altre cellule<br />
mesenchimali si differenziano in osteoblasti<br />
Nelle regioni destinate a formare tavolati corticali di osso compatto, gli spazi compresi fra le<br />
trabecole vengono riempiti da sistemi haversiani (osteoni primari), ognuno dei quali si sviluppa<br />
intorno a un vaso sanguifero centrale. La lamella più esterna dell'osso è quella che si forma per prima<br />
e, a mano a mano che vengono deposte altre lamelle, i canali haversiani si restringono.<br />
Fra i due tavolati corticali interno ed esterno, è compresa la diploe, uno strato di osso spugnoso<br />
soggetto a un continuo rimodellamento nel corso dello sviluppo. Questa regione contiene, oltre alle<br />
trabecole, cellule che si sviluppano in un tessuto reticolare e emopoietico (midollo <strong>osseo</strong> rosso).
Ossificazione encondrale<br />
Cellule mesenchimali si aggregano e si dividono<br />
formando un’abbozzo del futuro osso. Al suo interno si<br />
differenziano dei condroblasti che depositano cartilagine<br />
e trasformano questi abbozzi in una serie di modelli<br />
cartilaginei in miniatura.<br />
Al centro del modello cartilagineo i condroblasti<br />
cominciano a ipertrofizzarsi. In essi si accumula<br />
glicogeno e il citoplasma diviene fortemente<br />
vacuolizzato. I condrociti che si stanno ingrossando<br />
assorbono la cartilagine adiacente per cui le loro lacune<br />
si ingrandiscono e la cartilagine compresa fra di esse si<br />
riduce.<br />
La cartilagine che rimane intorno ai condrociti ipertrofizzati si calcifica e le cellule rigonfiate<br />
muoiono. Gli enzimi lisosomiali liberati dai condrociti allargano ulteriormente le lacune,<br />
trasformandole nelle areole primarie.<br />
Nel frattempo per deposizione subpericondrale (ossificazione membranosa) si forma il primo osso<br />
della diafisi. Cellule mesenchimali contenute nel pericondrio della diafisi futura si differenziano in<br />
cellule osteoprogenitrici, alcune delle quali si dividono e si trasformano in osteoblasti. Queste cellule<br />
producono uno stretto cilindro di osso maturo, il collare o manicotto periostale, ciò che era<br />
pericondrio viene ora chiamato periostio.<br />
I preosteoclasti invadono il periostio. Queste cellule si trasformano in osteoclasti che erodono l'osso<br />
immaturo. I vasi sanguiferi penetrano nell'osso attraverso questi fori e rappresentano il presupposto<br />
per l'inizio dell'osteogenesi nel centro primario di ossificazione.<br />
Gli enzimi lisosomiali dei condrociti morenti e degli osteoclasti viventi erodono ulteriormente la<br />
matrice calcificata della cartilagine.<br />
Molte delle cellule mesenchimali che invadono il centro primario di ossificazione insieme ai vasi<br />
sanguiferi si trasformano in preosteoblasti. La vascolarizzazione del centro comporta un aumento del<br />
rifornimento di ossigeno da cui potrebbe dipendere il fatto che si differenziano osteoblasti invece di<br />
condroblasti. Gli osteoblasti, depositano osso sulla superficie della matrice cartilaginea calcificata.<br />
Poiché questo osso intrecciato è acidofilo si distingue facilmente dalla matrice basofila della<br />
cartilagine.<br />
Gli osteoclasti scavano la parte mediana della diafisi in corso di sviluppo formando una cavità<br />
midollare in cui possono svilupparsi cellule del sangue.<br />
Aumento in lunghezza di un osso lungo<br />
L'allungamento delle ossa lunghe si realizza per divisione di cellule condrogeniche situate al margine<br />
della cartilagine, per divisione di condroblasti entro la cargilagine e per produzione di altra<br />
cartilagine. Il tessuto <strong>osseo</strong> aumenta sostituendo questa cartilagine.<br />
Le cellule condrogeniche situate a ciascun polo del centro primario di ossificazione si dividono in un<br />
piano perpendicolare all'asse longitudinale dell'osso in via di sviluppo. Le cellule figlie che vengono a<br />
trovarsi più vicino al centro primario si trasformano in condroblasti, le altre conservano capacità<br />
condrogeniche. I condroblasti depositano cartilagine e quindi diventano condrociti (inattivi). Si<br />
formano così colonne di condroblasti e di condrociti. Gli stadi successivi comportano l'ipertrofia dei<br />
condrociti, la calcificazione della matrice, la morte delle cellule e l'erosione della matrice; in tal modo<br />
l'insieme delle cellule condrogeniche viene a trovarsi piu vicino all'estremità della diafisi mentre il<br />
vertice delle colonne, ove avviene l'erosione, si trova più vicino al centro della diafisi. L'osso viene<br />
depositato su queste colonne.<br />
Il collare periostale di osso aumenta in lunghezza con una velocità uguale a quella della restante parte<br />
della dialisi.<br />
Poi si formano centri secondari di ossificazione, di norma uno per ciascuna delle estremità dell'osso<br />
lungo, da cui trae origine l'osso delle epifisi. Differiscono dal centro primario perché si accrescono
adialmente anziché longitudinalmente. Inoltre, la loro cargilagine, al contrario di quella diafisaria,<br />
non viene mai completamente sostituita da osso, giacché sulla superficie libera rimane un cappuccio<br />
di cartilagine articolare (ialina). Nell'ossificazione delle epifisi si susseguono gli stessi stadi della<br />
ossificazione encondrale della diafisi.<br />
Le epifisi e la diafisi rimangono separate da una lamina di cartilagine capace di accrescersi, la<br />
cartilagine di coniugazione, fin quando l'osso ha raggiunto la sua lunghezza definitiva. L'osso può<br />
aumentare in lunghezza soltanto per l'attività di questa particolare cartilagine.<br />
Quando la matrice cartilaginea calcificata viene erosa, i setti trasversi che separano condrociti<br />
adiacenti entro la stessa colonna di cellule si spezzano prima dei setti longitudinali tra le colonne. Ne<br />
consegue la formazione di una serie di cilindri cavi o gallerie che decorrono dalla diafisi alla<br />
cartilagine di coniugazione e all'interno delle cui pareti gli osteoblasti depositano osso. questa regione<br />
di transizione fra osso e cartilagine si chiama metafisi.<br />
Il primo osso depositato è del tipo intrecciato, ma successivamente viene sostituito da osso lamellare.<br />
L'accrescimento dell'osso lungo cessa quando la cartilagine della lamina epifisaria viene sostituita<br />
completamente da osso.<br />
Accrescimento in larghezza delle ossa lunghe<br />
L'aumento in larghezza del corpo di un osso lungo è dovuto esclusivamente alla deposizione subperiostale<br />
di osso. Gli osteoblasti, che si differenziano da cellule osteogeniche del periostio circondante la diafisi,<br />
depongono osso lamellare in strati successivi. Contemporaneamente il corpo della diafisi viene riassorbito<br />
dall'interno e perciò la cavità midollare si allarga. La maggior parte del nuovo osso viene depositata nei<br />
sistemi haversiani intorno a vasi sanguiferi a decorso longitudinale, collegati a quelli del periostio.<br />
Forma specializzata di connettivo caratterizzata dalla mineralizzazione della matrice extracellulare<br />
che conferisce al tessuto una notevole resistenza e durezza<br />
L’osso è al contempo resistente e leggero<br />
Non è un tessuto statico, è continuamente rinnovato e rimodellato per tutta la durata della vita.<br />
Funzioni<br />
Impalcatura interna del corpo<br />
Protegge e da sostegno agli organi (calotta cranica)<br />
Da inserzione ai muscoli e ai tendini<br />
Accoglie gli elementi emopoietici del midollo<br />
Principale sede di deposito di calcio e fosforo<br />
Struttura del tessuto <strong>osseo</strong><br />
Osso compatto,osteone,lacune e canalicoli osso compatto, osteone, canali di Volkmann
Il tessuto <strong>osseo</strong> è costituito da cellule e da una matrice organica calcificata (composta di fibre di una<br />
sostanza fondamentale impregnata di sali di calcio).<br />
Il tessuto <strong>osseo</strong> contiene tre tipi di cellule:<br />
osteoblasti: cellule responsabile della formazione del tessuto <strong>osseo</strong><br />
osteociti: cellule principali del tessuto <strong>osseo</strong> formato<br />
osteoclasti: cellule responsabile del riassorbimento del tessuto <strong>osseo</strong>.<br />
Provando a dare una descrizione di questi tre tipi di cellule si può dire che<br />
gli osteoblasti hanno un corpo cellulare all’incirca cubico o prismatico dal quale nascono delle<br />
espansioni citoplasmatiche più o meno allungati. In alcuni casi gli osteoblasti si dispongono lungo le<br />
zone di tessuto <strong>osseo</strong> preesistente a formare un orletto pseudo-epiteliale detto “orletto osteoide”. Gli<br />
osteoblasti sono costituiti da un nucleo rotondeggiante contenente un nucleolo voluminoso e da un<br />
citoplasma ricco di organuli, che giustificano l'intensa attività di sintesi proteica e glicoproteica.<br />
Gli osteociti sono in pratica degli osteoblasti che sono stati completamente circondati dalla matrice<br />
ossea in via di mineralizzazione. Il loro corpo cellulare è fusiforme e danno origine a numerosi sottili<br />
prolungamenti citoplasmatici più o meno lunghi. Il nucleo degli osteociti è ovalare, il loro citoplasma<br />
contiene gli stessi organuli degli osteoblasti ma in numero minore.<br />
Gli osteoclasti sono cellule molto voluminose di forma arrotondata, sono polinucleate, il polo<br />
cellulare che è in contatto con il tessuto <strong>osseo</strong> già formato presenta numerosi microvilli irregolari che<br />
formano una specie di “orletto striato”. E il citoplasma contiene: lisosomi, vescicole, vacuoli,<br />
mitocondri, ribosomi liberi, ma scarso reticolo endoplasmatico rugoso.<br />
In realtà gli osteoblasti, osteociti e osteoclasti non costituiscono tre varietà di cellule nettamente distinte.<br />
Nel tessuto <strong>osseo</strong> esiste un insieme di cellule staminali che derivano da cellule mesenchimali<br />
indifferenziate; queste cellule staminali ossee si dividono per mitosi e si differenziano le une in<br />
osteoblasti e le altre osteoclasti. Una volta differenziati, questi tre tipi di cellule non si dividono più, però<br />
possono ritornare ad essere cellule staminali ossee.<br />
La matrice ossea, all'interno della quale si trovano le cellule, è fatta di una matrice organica (sostanza<br />
fondamentale e fibre impregnata di sali minerali, soprattutto di sali di calcio).<br />
Le fibre che costituiscono una matrice organica sono in prevalenza di fibre collagene. La sostanza<br />
fondamentale del tessuto <strong>osseo</strong> contiene le glicoproteine, proteine sierose, acqua ed elettroliti.<br />
I sali minerali presenti nella matrice ossea sono bicarbonato e solfato di calcio presenti sotto forma di<br />
fosfato di calcio amorfo e cristalli di idrossiapatite.<br />
La matrice del tessuto <strong>osseo</strong> è percorsa da un sistema di cavità comunicanti e contenente gli osteociti e i<br />
loro prolungamenti. Questo sistema di cavità è fatto di lacune e di canalicoli. Le lacune sono cavità<br />
fusiformi contenenti ognuna il corpo cellulare di un osteocita.<br />
I canalicoli sono dei tunnel stretti e numerosi che si irradiano dalle lacune e li fanno comunicare fra di<br />
loro: si realizza così una rete canalicolare anastomotica contenente i prolungamenti citoplasmatici degli<br />
osteociti.<br />
Si distinguono due tipi fondamentali di organizzazione degli elementi costitutivi del tessuto <strong>osseo</strong>: tessuto<br />
<strong>osseo</strong> lamellare e non lamellare.<br />
Il tessuto <strong>osseo</strong> lamellare detto anche secondario o adulto è il tipo di tessuto <strong>osseo</strong> che si trova<br />
nell'individuo adulto in cui la matrice ossea è disposta in lamelle sovrapposte. In ciascuna lamella le fibre<br />
collagene sono disposte parallelamente ma secondo direzioni diverse in ciascuna lamella successiva. Tra<br />
ogni lamella sono situati le lacune contenenti i corpi cellulari degli osteociti.<br />
Il tessuto <strong>osseo</strong> non lamellare o primitivo è quello che sarà poi sostituito dal tessuto <strong>osseo</strong> lamellare.<br />
Tuttavia in situazioni particolari (riparazione delle fratture, tumori ossei) la formazione accelerata di<br />
tessuto <strong>osseo</strong>, porta la formazione di tessuto <strong>osseo</strong> non lamellare anche nell’adulto. Nel tessuto non<br />
lamellare la matrice organica non è disposte a lamelle regolari e le fibre collagene non sono orientate<br />
parallelamente in ogni strato e le cellule sono più abbondanti.<br />
Sia che si tratti di tessuto <strong>osseo</strong> lamellare o non lamellare l'osservazione a occhio nudo o con lente<br />
d'ingrandimento permette di riscontrare diversi tipi di architettura del tessuto <strong>osseo</strong>: tessuto <strong>osseo</strong><br />
spugnoso e tessuto <strong>osseo</strong> compatto.
L'osso spugnoso appare come una spugna con un insieme di trabecole ramificate e anastomizzate che<br />
determinano una struttura tridimensionale di spazi comunicanti occupati da midollo <strong>osseo</strong> e vasi<br />
sanguigni.<br />
L'osso compatto appare come una massa solida e continua che solo al microscopio può risultare<br />
interrotta da piccoli spazi.<br />
Nell'uomo adulto, tessuto <strong>osseo</strong> spugnoso e tessuto <strong>osseo</strong> compatto hanno una precisa collocazione<br />
nell'apparato scheletrico:<br />
Nelle ossa lunghe, la diafisi è costituita da un cilindro cavo le cui pareti sono di tessuto <strong>osseo</strong> compatto<br />
che circonda un canale centrale che contiene midollo <strong>osseo</strong>. Le lamelle della corticale diafisaria sono<br />
disposte in modo particolare: la maggior parte delle lamelle ossee sono ordinate concentricamente attorno<br />
ai canali vascolari longitudinali che formano così unità strutturali cilindriche chiamate osteoni o sistemi<br />
di Havers.<br />
Questi osteoni sono di dimensioni variabili: possono essere costituiti da 4-20 lamelle ossee concentriche.<br />
In Sezione trasversale gli osteoni appaiono come una serie di anelli concentrici disposte attorno ad un<br />
foro circolare; in sezione longitudinale hanno l'aspetto di due gruppi di bande strettamente accostate<br />
disposte parallelamente l'uno all'altro ai lati di una lunga fessura centrale.<br />
Gli spazi che restano fra gli osteoni sono riempiti da frammenti di tessuto <strong>osseo</strong> compatto, che<br />
rappresentano residui di osteoni precedentemente esistenti: costituiscono SISTEMI INTERSTIZIALI. I<br />
confini tra osteomi e sistemi interstiziali sono chiaramente delineati da un piccolo strato rifrangente detto<br />
linee cementate. A rivestire la superficie interna e la superficie esterna del cilindro <strong>osseo</strong> compatto della<br />
corticale diafisaria esistono un certo numero di lamelle concentriche di tessuto <strong>osseo</strong> compatto che si<br />
dispongono in cerchio tutto attorno alla diafisi realizzando il sistema circonferenziale esterno e il sistema<br />
circonferenziale interno.<br />
All'interno di questo tessuto <strong>osseo</strong> compatto si distinguono due categorie di canali vascolari: i canali di<br />
Havers e i canali di Volkmann che formano una rete anatomica e che contengono vasi sanguigni e nervi<br />
amielinici circondati da tessuto connettivo lasso. I canali di Havers sono orientati longitudinalmente e<br />
situati al centro degli osteoni, e contengono uno o due vasi sanguigni circondati da tessuto connettivo<br />
lasso. Tali canali sono interconnessi fra di loro e comunicano con la superficie libera dell'osso con la<br />
cavità midollare mediante canali di Volkmann che sono disposti trasversalmente o obliquamente; nelle<br />
sezioni questi si distinguono dai canale haversiani perché non sono circondati da lamelle concentriche, ma<br />
attraversano l'osso secondo una direzione perpendicolare o obliquo rispetto alle lamelle.<br />
Le epifisi delle ossa lunghe sono costituite da tessuto <strong>osseo</strong> spugnoso ricoperto alla sua periferia da un<br />
sottile strato di cartilagine ialina. Anche l'osso spugnoso è composto da lamelle e presenta lacune incluse<br />
nella sostanza interstiziale. Le sue trabecole però sono relativamente sottili e in genere non sono<br />
attraversate da vasi sanguigni, mancano inoltre sistemi haversiani completi e gli osteociti ricevono<br />
nutrimento direttamente dalla superficie libera endostale, tramite la rete di canalicoli ossei. Gli spazi<br />
compresi fra le trabecole del tessuto <strong>osseo</strong> spugnoso dell'epifisi comunicano direttamente con la cavità<br />
midollare della diafisi.<br />
La metafisi delle ossa lunghe è la zona fatta di colonne che collegano l'epifisi alla diafisi. Nel corso dello<br />
sviluppo dell'osso lungo la metafisi è separata dalle epifisi dalla cartilagine di coniugazione che permette<br />
l'accrescimento.<br />
Nelle ossa corte la struttura ossea è molto simile a quella dell'epifisi dell'osso lungo.<br />
Nelle ossa piatte e in particolare in quelle che costituiscono la volta del cranio esiste un tavolato interno<br />
e un tavolato esterno di tessuto <strong>osseo</strong> compatto che circondano uno strato centrale di tessuto <strong>osseo</strong><br />
spugnoso.<br />
Il tessuto <strong>osseo</strong> è rivestito all'esterno dal periostio e all’interno dell’endostio.<br />
Il periostio riveste la superficie esterna di tutte le ossa tranne che a livello delle cartilagini articolari. È un<br />
tessuto connettivo specializzato, organizzato in due strati. Lo strato interno contiene delle cellule<br />
connettivali che possono manifestare la loro potenzialità osteogenica trasformandosi in osteoblasti. Lo<br />
strato esterno è ricco di fibre collagene alcune delle quali raggruppati in fasci, penetrano nel sistema<br />
circonferenziale esterno e interstiziale del tessuto <strong>osseo</strong> compatto, assicurando un'aderenza stretta del<br />
periostio all'osso. Queste fibre sono dette fibre di Sharpey. E inoltre lo strato esterno contiene numerosi
vasi sanguigni che penetrano nei canali di Volkmann dell'osso compatto attraverso i quali comunicano<br />
con o con i vasi dei canali di Havers.<br />
L’Endostio è un sottile strato di tessuto connettivo che tappezza le pareti di tutte le cavità vascolarizzate<br />
del tessuto <strong>osseo</strong>, cioè la cavità midollare della diafisi delle ossa lunghe, i canali di Havers e di Volkmann<br />
dell'osso compatto, gli spazi midollari dell'osso spugnoso