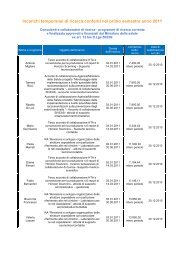
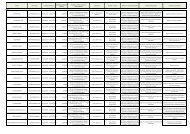
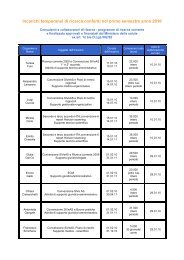
Scarica Monitor n.9 - Age.Na.S.
Scarica Monitor n.9 - Age.Na.S.
Scarica Monitor n.9 - Age.Na.S.
Create successful ePaper yourself
Turn your PDF publications into a flip-book with our unique Google optimized e-Paper software.
Anno II numero 9 marzo_aprile 2004<br />
Bimestrale dell’<strong>Age</strong>nzia per i servizi sanitari regionali<br />
Poste Italiane SpA<br />
Spedizione in Abbonamento Postale 70% - Roma<br />
➔<br />
Elementi di analisi e osservazione del sistema salute<br />
9<br />
Editoriale_Il metodo del confronto Focus on_Accreditamento, rifacciamo il punto: esperienze regionali a confron-<br />
to; aggiornamento delle normative regionali; vi è chi punta all’eccellenza; strategie e policies per la qualità in Europa<br />
Assr on line_Ricoveri “a rischio di inappropriatezza”: cos’è cambiato nel 2002 rispetto al 2001; il consumo farma-<br />
ceutico dell’anno 2003 nelle aziende sanitarie; come percepiscono la qualità dei servizi sanitari gli over 65
Sommario | marzo_aprile 2004<br />
Editoriale<br />
Il metodo del confronto<br />
di Laura Pellegrini e Franco Toniolo<br />
Focus on | Accreditamento, rifacciamo il punto<br />
Esperienze regionali a confronto<br />
Aggiornamento delle normative regionali<br />
Vi è chi punta all’eccellenza<br />
Strategie e policies per la qualità in Europa<br />
Assr on line<br />
Ricoveri “a rischio di inappropriatezza”:<br />
cos’è cambiato nel 2002 rispetto al 2001<br />
Il consumo farmaceutico dell’anno 2003 nelle aziende sanitarie<br />
Come percepiscono la qualità dei servizi sanitari gli over 65<br />
9<br />
pagina 2<br />
pagina 8<br />
pagina 40<br />
pagina 48<br />
pagina 54<br />
pagina 58<br />
pagina 62<br />
pagina 71
Elementi di analisi<br />
e osservazione<br />
del sistema salute<br />
Bimestrale dell’<strong>Age</strong>nzia<br />
per i servizi sanitari regionali<br />
Anno III Numero 9<br />
marzo_aprile 2004<br />
Direttore<br />
Laura Pellegrini<br />
Direttore responsabile<br />
Maria Chiara Micali Baratelli<br />
Comitato scientifico<br />
Giovanna Baraldi, Lucio Capurso,<br />
Giovanni Costa, Franco<br />
Cuccurullo, Francesco Di Stanislao,<br />
Gian Franco Gensini, Renato<br />
Guarini, Rocco Mangia, Maurizio<br />
Mauri, Ubaldo Montaguti, Filippo<br />
Palumbo, Bruno Rusticali, Erasmo<br />
Santesso, Irinus Serafin, Federico<br />
Spandonaro, Alberto Spanò<br />
Editore<br />
ASSR (<strong>Age</strong>nzia per i servizi<br />
sanitari regionali),<br />
Piazza G. Marconi 25, 00144 Roma<br />
Tel. 06.54.95.11<br />
www.assr.it<br />
Redazione, progetto grafico<br />
e impaginazione<br />
Italpromo Esis Publishing<br />
Via dei Magazzini Generali, 18<br />
00154 Roma<br />
Tel. 06.57.29.98.1<br />
Stampa<br />
Union Printing Srl,Viterbo<br />
Registrazione<br />
presso il Tribunale di Roma<br />
n. 560 del 15.10.2002<br />
Finito di stampare<br />
nel mese di maggio 2004<br />
Questo periodico<br />
è associato all’Unione<br />
Stampa Periodica Italiana<br />
E Editoriale<br />
| Il metodo del confronto<br />
➔<br />
Il metodo del confronto<br />
I<br />
di Laura Pellegrini e Franco Toniolo<br />
l tema dell’accreditamento è stato affrontato da “<strong>Monitor</strong>”,<br />
nel n. 2 di novembre-dicembre 2002, con un’ampia<br />
disamina riferita alle normative regionali (leggi, regolamenti,<br />
disciplinari tecnici) allo stato della relativa attuazione,<br />
agli orientamenti della giurisprudenza su alcune<br />
questioni interpretative controverse, al quadro internazionale.<br />
Ma soprattutto è stato esaminato dal punto di vista delle<br />
difficoltà emerse nel suo percorso applicativo e, in proposito,<br />
è stato ipotizzato che esse derivino essenzialmente<br />
dalla duplice finalità che è stata affidata all’accreditamento<br />
nel nostro sistema – garantire la qualità delle prestazioni<br />
e nel contempo risultare funzionale rispetto all’obiettivo<br />
della selezione e regolazione dell’offerta dei servizi da<br />
parte delle strutture pubbliche e private – ponendo non<br />
pochi problemi pratici di fattibilità e compatibilità con le<br />
esigenze di governo del sistema stesso.<br />
I rappresentanti delle Regioni, rispondendo alla richiesta<br />
dell’<strong>Age</strong>nzia per i servizi sanitari regionali, di far conoscere<br />
quali fossero, a loro giudizio, i più rilevanti problemi<br />
posti dall’accreditamento, hanno indicato quattro<br />
ambiti tematici e manifestato l’avviso che su di essi fosse<br />
utile aprire un confronto fra le esperienze maturate nelle<br />
diverse realtà regionali:<br />
• modalità con cui realizzare i rapporti fabbisogno-programmazione-offerta;<br />
• modalità affidabili e praticabili per verificare le non
Editoriale | Il metodo del confronto<br />
conformità alle normative delle strutture<br />
sanitarie, compresi i requisiti minimi autorizzativi<br />
e soluzioni per superare le non<br />
conformità;<br />
• oggetto dell’accreditamento: cosa valutare<br />
e come valutare;<br />
• caratteristiche e ruolo dei valutatori.<br />
Su questi temi sono stati costituiti, presso l’<strong>Age</strong>nzia,<br />
quattro gruppi di lavoro, composti da rappresentanti<br />
di tutte le Regioni, con il compito<br />
di mettere a fuoco, nel quadro delle diverse normative,<br />
i risultati finora conseguiti e gli elementi<br />
di difficoltà incontrati.<br />
Non vi è dubbio che il metodo del confronto<br />
è risultato estremamente proficuo. Esso, infatti,<br />
ha consentito un dibattito aperto, con approfondimenti<br />
e scambi di informazioni molto utili<br />
al di là delle diversità di strategie generali e di<br />
modelli di riferimento.<br />
Anzi proprio la diversità dei modelli di riferimento,<br />
ha consentito una più articolata messa<br />
a punto dei problemi di fondo, nonché la valutazione<br />
attenta dei livelli di coerenza dei singoli<br />
modelli con le finalità generali del sistema.<br />
Indubbiamente, in un quadro generale che<br />
sempre più presenta, in questa materia come in<br />
altre, significativi elementi di differenziazione tra<br />
le Regioni, determinati dal proposito di aderire<br />
meglio a bisogni specifici locali o a modelli innovativi<br />
orientati verso obiettivi di maggiore efficienza,<br />
il confronto tra le diverse esperienze si<br />
rivela estremamente importante.<br />
Ed è per questo che, soprattutto nei tempi più<br />
recenti, è andata sviluppandosi la positiva prassi<br />
della discussione, a livello tecnico, dei risultati delle<br />
diverse esperienze, in appositi tavoli tematici.<br />
L’<strong>Age</strong>nzia per i servizi sanitari regionali ha<br />
promosso, per parte sua, il confronto tra tutte<br />
le Regioni su numerose materie. E a proposito<br />
di confronto va ricordato che la manifestazione<br />
più significativa di questo impegno è costituita<br />
dal recente programma “Mattoni del<br />
SSN”, varato con il consenso di tutte le Regioni,<br />
con l’obiettivo di recuperare, al di là della<br />
varietà dei modelli e delle soluzioni organizzative,<br />
l’uniformità degli elementi di classificazione,<br />
denominazione e valutazione di tutto<br />
il sistema, procedendo alla individuazione di<br />
regole condivise, per tutti i principali ambiti<br />
dell’attività del Servizio sanitario nazionale.<br />
Ritornando al tema dell’accreditamento, in<br />
questo numero di <strong>Monitor</strong> sono riportati i quattro<br />
documenti approvati nei tavoli di lavoro sull’accreditamento<br />
stesso.<br />
Il primo documento dà conto degli strumenti<br />
e metodi che le Regioni hanno ritenuto di<br />
adottare per la valutazione del fabbisogno di strutture<br />
e prestazioni.<br />
Il quadro emerso è particolarmente interessante,<br />
con una notevole differenza di approcci,<br />
sia per quanto concerne le metodologie di stima<br />
del fabbisogno, che per la scelta degli interlocutori<br />
da coinvolgere nella valutazione, che per<br />
le modalità individuate ai fini del contenimento<br />
3
Editoriale | Il metodo del confronto<br />
4<br />
e controllo dell’offerta eccedente rispetto al fabbisogno.<br />
Nel secondo documento si affronta l’arduo<br />
tema dell’individuazione di modalità affidabili e<br />
praticabili per verificare le condizioni strutturali<br />
e tecnologiche di “non conformità” delle strutture<br />
sanitarie rispetto alle normative vigenti, ivi<br />
comprese le carenze rispetto ai requisiti minimi<br />
per l’autorizzazione.<br />
Si tratta di una problematica che riguarda in<br />
larga misura le strutture pubbliche, cronicamente<br />
afflitte dalla carenza di risorse finanziarie adeguate<br />
rispetto alla molteplicità dei bisogni.<br />
Una rilevazione molto puntuale, svolta nell’anno<br />
2002 dalla Regione Lombardia, ha riscontrato<br />
che il 35% del patrimonio immobiliare<br />
delle aziende sanitarie pubbliche di quella<br />
Regione è stato costruito prima del 1900, il 37%<br />
tra il 1900 e il 1945, il 19% tra il 1945 e il 1975,<br />
e solo il 9% dopo tale data. La stessa indagine ha<br />
evidenziato che di tali strutture il 31% presenta<br />
uno stato di conservazione scadente, il 45% sufficiente,<br />
il 14% buono, mentre per l’8% sono segnalati<br />
lavori di ristrutturazione in corso.<br />
I dati nazionali (le ultime indagini sono state<br />
effettuate dal ministero della Sanità nell’anno<br />
1988 per lo stato delle strutture edilizie e<br />
nell’anno 2000 per quello delle attrezzature di<br />
diagnostica per immagini) non sono certamente<br />
migliori, anche se bisogna dire che consistenti<br />
interventi di ristrutturazione e di adeguamento<br />
alle norme di sicurezza delle strutture sanitarie<br />
sono stati nel tempo effettuati in tutte le<br />
Regioni, anche con risorse vincolate a carico<br />
del programma di interventi di cui all’articolo<br />
20 della legge n. 67 del 1988 e successive modificazioni.<br />
Dai dati rilevati dal tavolo di lavoro è emer-<br />
so, altresì, che spesso anche strutture di recente<br />
costruzione presentano carenze di requisiti,<br />
a causa del variare delle normative o delle tecnologie,<br />
della mancata manutenzione, di trasformazioni<br />
con criteri inadeguati, di inadeguatezze<br />
progettuali, ecc.<br />
Poco affidabili sono risultate alcune delle iniziative<br />
volte a raccogliere elementi di stima presso<br />
le aziende sugli stati di non conformità delle<br />
strutture, soprattutto a causa della mancanza<br />
di elementi univoci di riferimento per la valutazione.<br />
Per questo le Regioni partecipanti al tavolo<br />
di lavoro hanno considerato indispensabile identificare<br />
uno strumento di rilevazione sulla situazione<br />
esistente nelle singole strutture, facendone<br />
oggetto di una limitata sperimentazione.<br />
Tale strumento tecnico si è mostrato completo<br />
e funzionale in relazione allo scopo, che<br />
gli era proprio, di raccogliere elementi di conoscenza<br />
con criteri omogenei.<br />
Le successive fasi operative che sono state ipotizzate<br />
comportano un forte coinvolgimento dei<br />
livelli regionali e aziendali nella gestione di tutto<br />
il processo di verifica.<br />
Il terzo tema affrontato riguarda l’individuazione<br />
di alcuni elementi intrinsecamente rilevanti<br />
al fine di rendere significativo e plausibile<br />
il processo di accreditamento. È ampiamente<br />
condivisa l’opinione che i requisiti per l’accreditamento<br />
debbano essere prevalentemente focalizzati<br />
su aspetti organizzativi, in particolare<br />
attinenti al tema della qualità (qualità organizzativa,<br />
efficacia, appropriatezza, trasparenza, risultati<br />
delle cure, rischio, miglioramento continuo,<br />
ecc.).<br />
Nel rispetto dell’autonomia delle Regioni<br />
sul tema, il tavolo di lavoro ha ritenuto utile
Editoriale | Il metodo del confronto<br />
poter aumentare i livelli di condivisione rispetto<br />
all’interrogativo su quali dovrebbero essere i<br />
fattori di qualità da garantire attraverso lo strumento<br />
dell’accreditamento, in particolare individuando<br />
elementi che possano:<br />
• permettere la comparazione dei dati, delle<br />
attività e dei risultati;<br />
• favorire lo scambio di esperienze, di esperti<br />
e di documenti;<br />
• rassicurare rispetto agli effettivi livelli qualitativi<br />
garantiti, anche attraverso un confronto<br />
interregionale.<br />
È stato, inoltre, sottolineato che i requisiti devono<br />
essere verificabili/misurabili in modo oggettivo<br />
e riproducibile.Alcune Regioni, che hanno<br />
avuto già modo di fare sperimentazioni sul<br />
campo, hanno rilevato come spesso si sia manifestata<br />
la necessità di rivedere determinate prescrizioni,<br />
proprio per valutazioni inerenti alla loro<br />
pertinenza, utilità o correlazione con gli obiettivi<br />
attesi (efficacia, appropriatezza, ecc.), o per<br />
la difficoltà ad ottenere verifiche oggettive circa<br />
la loro osservanza.<br />
In tale logica, si è ritenuto indispensabile identificare<br />
uno strumento da utilizzare come griglia<br />
di lettura dei processi sviluppati o in corso<br />
di definizione nelle Regioni. Nella prima fase<br />
dei lavori è stato ritenuto di utilizzare, per questi<br />
scopi, la Raccomandazione del Comitato dei<br />
Ministri europei del 1997, considerata coerente<br />
con lo stato dell’arte internazionale sul tema<br />
della qualità in sanità, condivisibile al di là degli<br />
specifici modelli scelti e autorevole per il livello<br />
istituzionale di emanazione.<br />
Il documento si occupa dei sistemi di miglioramento<br />
della qualità e, seppur solo in parte<br />
coincidente con il sistema dell’accreditamento,<br />
è stato considerato attinente alla tema-<br />
tica affrontata dal lavoro del tavolo, poiché l’approccio<br />
suggerito permette di definire con precisione<br />
quali sono gli elementi che hanno impatto<br />
sulla qualità dei servizi e sui loro risultati<br />
e aiuta anche a definire le modalità per una<br />
loro valutazione affidabile, in una logica non<br />
più episodica e contingente, ma sistemica.<br />
Partendo dai fattori di qualità contenuti nella<br />
Raccomandazione Europea, è stata quindi elaborata<br />
una prima scheda di autovalutazione da<br />
parte delle Regioni sui contenuti del proprio sistema<br />
di accreditamento.<br />
Successivamente è stata effettuata una verifica<br />
più mirata, in quanto più direttamente correlata<br />
al contesto generale italiano, partendo dai<br />
principi informatori del sistema dei Livelli essenziali<br />
di assistenza (Lea). L’analisi del Dpcm<br />
del 29 novembre 2001 relativo ai Lea, degli inerenti<br />
documenti preparatori, ha permesso, in tale<br />
fase, di individuare un nucleo essenziale di sei<br />
principi fondamentali di riferimento, e precisamente:<br />
bisogno, equità di accesso, qualità delle<br />
cure, appropriatezza e linee guida, dignità della<br />
persona e tutela della fragilità.<br />
Si è quindi proceduto a una rilettura dei manuali<br />
di accreditamento delle Regioni Marche<br />
ed Emilia-Romagna, nonché della Joint Commission<br />
al fine di verificare se in quei documenti<br />
vi fossero requisiti coerenti con una logica di tutela<br />
dei principi sopra descritti.<br />
Si è potuto rilevare che, anche in questo caso,<br />
risultavano maggiormente rappresentati alcuni<br />
aspetti (qualità delle cure, appropriatezza e<br />
linee guida) mentre, specie nei documenti regionali,<br />
risultavano poco presenti altri ambiti<br />
(equità di accesso, bisogno e dignità).<br />
Nell’ulteriore sviluppo del confronto tra le<br />
Regioni, è stato ritenuto utile fare un altro pas-<br />
5
Editoriale | Il metodo del confronto<br />
6<br />
so in avanti, predisponendo un elenco di requisiti<br />
sui quali si potesse realizzare la più ampia<br />
condivisione. Ciò va inteso esclusivamente come<br />
una evidenziazione dello stato delle esperienze<br />
e del dibattito svoltosi a livello nazionale,<br />
da offrire a tutte le Regioni come esempio<br />
di sviluppo culturale e metodologico.<br />
L’ultimo argomento affrontato dall’apposito<br />
tavolo di lavoro riguarda le caratteristiche e<br />
il ruolo dei valutatori nel sistema dell’accreditamento.<br />
Dal confronto tra le Regioni sono emerse le<br />
differenti configurazioni giuridiche delle attività<br />
dei valutatori (pubblici ufficiali, incaricati di<br />
pubblico esercizio, consulenti), in correlazione<br />
con i diversi livelli di autonomia e responsabilità<br />
assegnati alla funzione.<br />
Nel corso dei lavori sono stati anche messi in<br />
luce aspetti particolari, come quelli relativi ai<br />
percorsi formativi, alla remunerazione, al coinvolgimento<br />
di professionisti esterni e così via.<br />
Nel complesso è emerso come il ruolo del<br />
valutatore sia stato ritenuto centrale nella gestione<br />
del processo di accreditamento, al punto<br />
che diverse Regioni che non hanno ancora dato<br />
concreto avvio alle procedure per sottoporre<br />
ad accreditamento le strutture operanti nel<br />
proprio territorio, si sono, tuttavia, poste il problema<br />
di promuovere la partecipazione di propri<br />
operatori ai percorsi formativi per l’attività<br />
di valutazione.<br />
Per concludere sull’argomento, qualche considerazione<br />
di carattere più generale.<br />
Com’è noto, l’accreditamento istituzionale,<br />
quale procedura gestita dall’istituzione pubblica<br />
a garanzia della qualità del servizio offerto dalle<br />
strutture che operano per suo conto, è una<br />
esperienza quasi esclusivamente italiana.<br />
Nella maggior parte degli altri paesi, dove è<br />
nato e si è sviluppato, l’istituto dell’accreditamento<br />
si configura come una scelta volontaria<br />
delle strutture che operano in ambito sanitario<br />
a sottoporsi alla valutazione qualitativa da parte<br />
di un ente terzo, indipendente, non riconducibile<br />
a una istituzione pubblica.<br />
La procedura così configurata è definita “accreditamento<br />
di eccellenza” in quanto esprime<br />
l’impegno aggiuntivo della struttura a raggiungere<br />
livelli qualitativi più elevati rispetto a quelli<br />
prescritti dalle ordinarie regole in termini di<br />
organizzazione del servizio, attenzione al paziente/cliente,<br />
approccio professionale/clinico.<br />
Molti dei sistemi di accreditamento degli altri<br />
paesi si sono orientati all’assicurazione della<br />
qualità in termini di standardizzazione dei sistemi<br />
sanitari (ISO) alla verifica e revisione della<br />
qualità (VRQ) al miglioramento continuo della<br />
qualità (MCQ) al perseguimento della qualità<br />
totale (Total Quality Management,TQM).<br />
È da sottolineare comunque che, anche nei<br />
paesi in cui vige l’istituto dell’accreditamento<br />
volontario, il riconoscimento, da parte di un ente<br />
esterno, della conformità a standard qualitativi<br />
definiti costituisca un pre-requisito importante<br />
per poter stabilire rapporti di fornitura con<br />
le istituzioni preposte al finanziamento del sistema<br />
sanitario pubblico.<br />
In questo senso, quindi, l’accreditamento di<br />
eccellenza, in diverse esperienze internazionali,<br />
ha implicazioni istituzionali importanti.<br />
Nel nostro paese le Regioni sono ancora impegnate<br />
a portare avanti i processi di accreditamento<br />
istituzionale, pur tra evidenti incertezze<br />
e oggettive difficoltà. Ma in diverse realtà si vanno<br />
sviluppando anche percorsi di accreditamento<br />
con altre procedure.<br />
La Lombardia, ad esempio, ha sposato l’approccio<br />
ISO richiedendo la certificazione di tut-
Editoriale | Il metodo del confronto<br />
te le aziende.Altre Regioni, in particolare il Veneto,<br />
hanno preferito stimolare e promuovere<br />
processi di miglioramento bottom up, lasciando<br />
libere le strutture di adottare modelli di accreditamento<br />
o di certificazione internazionale in<br />
cui credono di più.<br />
Nei due articoli pubblicati in questo numero<br />
(“Vi è chi punta all’eccellenza” e “Strategie e policies<br />
per la qualità in Europa”) sono delineati alcuni<br />
dei più significativi esempi di questi differenti<br />
approcci al tema della qualità.<br />
Nella rubrica ASSR on line sono, come di<br />
consueto, pubblicati in sintesi alcuni tra i lavori<br />
portati a termine di recente dall’<strong>Age</strong>nzia per i<br />
servizi sanitari regionali.<br />
Il primo riguarda il confronto tra i dati relativi<br />
ai ricoveri ospedalieri “a rischio di inappropriatezza”<br />
dell’anno 2002 rispetto a quelli dell’anno<br />
2001. Un elemento che riveste sicuramente<br />
un significato positivo riguarda il consistente<br />
aumento dei ricoveri in day hospital e la<br />
contemporanea diminuzione dei ricoveri in regime<br />
ordinario.<br />
Il secondo lavoro riporta i dati del consumo<br />
farmaceutico dell’anno 2003 in tutte le aziende<br />
sanitarie. Le elaborazioni riguardano la spesa netta<br />
pro capite, il numero di ricette pro capite nonché<br />
gli scostamenti dei valori delle singole azien-<br />
de rispetto ai valori medi regionali e nazionali.<br />
Infine nell’ultimo lavoro sono riportati i risultati<br />
di una ricerca svolta dall’ASSR, con la<br />
collaborazione del Censis, sul tema “Sviluppo<br />
ed estensioni della metodologia di analisi della<br />
domanda di salute e della soddisfazione dei cittadini<br />
verso il SSN”.L’indagine è stata realizzata<br />
nella seconda metà del 2003 su un campione<br />
nazionale rappresentativo, composto da 1.500<br />
anziani (dai 65 anni in su) e si è focalizzata su<br />
due aspetti:<br />
• l’analisi delle condizioni di salute degli anziani,<br />
dei loro stili di vita, dei comportamenti<br />
che adottano per la salvaguardia della<br />
loro salute e della rilevanza e dell’efficacia<br />
del supporto familiare;<br />
• il monitoraggio circa la concreta interazione<br />
tra gli anziani e i servizi sanitari, la<br />
valutazione su questi ultimi e sulla loro effettiva<br />
capacità di rispondere concretamente<br />
ai bisogni del mondo degli anziani.<br />
Dalla ricerca emerge un quadro del rapporto<br />
tra anziani e salute piuttosto sfaccettato e ricco<br />
di elementi di riflessione. Complessivamente<br />
si è registrata una valutazione positiva dei servizi<br />
sanitari e dell’informazione, con l’unico punto<br />
spesso negativo dell’eccessiva lunghezza delle<br />
liste di attesa.<br />
7
FO<br />
Focus on | Accreditamento, rifacciamo il punto<br />
➔<br />
Esperienze regionali a confronto<br />
A<br />
distanza di un anno dalla pubblicazione di una monografia sull’accreditamento su<br />
<strong>Monitor</strong> (n. 2/2002), contenente una revisione delle esperienze nazionali e internazionali<br />
e un’analisi dettagliata della normativa regionale, pubblichiamo ora una sintesi<br />
dei risultati prodotti dai tavoli di lavoro sui temi che allora erano stati indicati come priorità<br />
dai referenti delle Regioni e Province Autonome.<br />
L’<strong>Age</strong>nzia per i Servizi Sanitari Regionali si è costantemente occupata, fin<br />
dalla sua istituzione, dei temi inerenti la qualità in sanità e in particolare dell’accreditamento.<br />
Con l’istituzione della Commissione nazionale per l’accreditamento e la qualità<br />
(prevista dall’art. 19-bis del Dlgs 229/99) questa attività si è ulteriormente estesa,<br />
in particolare con le iniziative promosse in collaborazione e/o supporto alle attività<br />
della Commissione stessa.Alla luce del suo mandato, la Commissione ha iniziato<br />
la sua attività svolgendo un monitoraggio delle fonti normative prodotte a livello<br />
regionale in materia di autorizzazione e modelli di accreditamento, rilevando<br />
altresì lo stato di attuazione di tali norme. Questo approccio era considerato un<br />
utile punto di partenza per verificare il rispetto delle normative vigenti e promuovere<br />
la cultura del miglioramento superando logiche di autoreferenzialità.<br />
Il primo obiettivo è stato raggiunto attraverso una puntuale verifica degli<br />
atti emanati sul tema da tutte le Regioni e Province Autonome, e la successiva<br />
creazione di schede regionali di sintesi che sono state poi periodicamente<br />
aggiornate, e che sono costantemente disponibili nel sito internet dell’ASSR.<br />
Per il secondo obiettivo la Commissione ha deciso di attivare (luglio 2001) un<br />
gruppo di lavoro in collaborazione con il coordinamento degli assessori e con il<br />
supporto della ASSR, al fine di identificare un percorso condiviso per comprendere<br />
quale fosse il livello di attuazione delle nuove procedure di autorizzazione<br />
e accreditamento, ma anche quali fossero le criticità che le Regioni incontrava-
Esperienze regionali a confronto<br />
no e quali le eventuali soluzioni proposte.<br />
Si voleva verificare la corrispondenza tra quanto<br />
previsto dagli atti nazionali e quanto normato<br />
dalle Regioni ma, soprattutto, tra quanto formalmente<br />
descritto negli atti regionali e quanto<br />
effettivamente giunto alla fase attuativa. Oltre a<br />
queste informazioni strettamente connesse alle<br />
attività, si voleva anche comprendere quali fossero<br />
stati i problemi che le Regioni avevano incontrato<br />
e, ove possibile, le soluzioni con cui si<br />
era cercato di superarli.<br />
A tale scopo fu attivato un gruppo di lavoro<br />
misto Commissione-Regioni. Il gruppo di lavoro<br />
identificò i temi specifici da indagare e predispose<br />
gli strumenti con cui svolgere l’indagine.<br />
La necessità di una comprensione profonda<br />
dei fenomeni in corso ha richiesto lo svolgimento<br />
di una indagine sul campo. Gli strumenti utilizzati,<br />
un questionario autocompilato e la realizzazione<br />
di focus group in ogni Regione e Provincia<br />
Autonoma, si sono rivelati quanto mai efficaci<br />
nell’identificare i problemi che venivano incontrati<br />
nell’applicazione sul campo dei principi<br />
previsti dalle normative. Le successive operazioni<br />
di riportare a categorie generali i problemi<br />
evidenziati e la prioritarizzazione degli stessi<br />
ha permesso di identificare delle priorità ampiamente<br />
sentite e condivise.<br />
I risultati dell’indagine sono stati presentati in<br />
un convegno tenutosi a Roma presso la sede del<br />
Cinsedo l’8 luglio 2002, e riportati poi per esteso<br />
nella relazione “Indagine conoscitiva sullo sta-<br />
to di attuazione del processo di accreditamento<br />
istituzionale: strategie, criticità, prospettive”,oltre<br />
che pubblicati sinteticamente sulla rivista <strong>Monitor</strong><br />
(numero 2 del 2002).<br />
In tale occasione si è rilevato come fossero ancora<br />
poche le Regioni in cui l’accreditamento<br />
era passato alla fase applicativa, ma soprattutto erano<br />
emerse una serie di criticità che l’indagine<br />
aveva permesso di evidenziare e di quantificare<br />
nella loro percezione da parte delle Regioni. Si<br />
rilevava, ad esempio, come il tema della qualità<br />
fosse ampiamente sentito, non solo come obbligo<br />
formale richiesto dalla normativa, ma come<br />
componente essenziale e ineludibile del sistema<br />
sanitario, anche in risposta alle richieste dei cittadini<br />
e dei diversi interlocutori. L’accreditamento<br />
era compreso come strumento centrale per la<br />
garanzia e promozione della qualità, e ben 16 Regioni<br />
avevano emanato atti per disciplinarlo.<br />
Le tematiche che al termine del seminario sono<br />
apparse più urgenti da affrontare, per criticità<br />
e diffusione, sono state le seguenti:<br />
• modalità con cui realizzare i rapporti fabbisogno-programmazione-offerta;<br />
• modalità affidabili e praticabili per verificare<br />
le non conformità alle normative delle<br />
strutture sanitarie, compresi i requisiti minimi<br />
autorizzativi e soluzioni per superare<br />
le non conformità;<br />
• contenuti e procedure dell’accreditamento:<br />
cosa valutare e come valutare;<br />
• caratteristiche e ruolo dei valutatori.<br />
9
Focus on | Accreditamento, rifacciamo il punto<br />
10<br />
Nel corso del convegno citato, le Regioni e<br />
le Province Autonome hanno espresso un particolare<br />
apprezzamento per l’iniziativa promossa<br />
dalla Commissione e dall’<strong>Age</strong>nzia, risultata<br />
una opportunità di conoscenza e confronto molto<br />
utile, e hanno formulato l’auspicio che le iniziative<br />
in questo settore potessero proseguire, in<br />
particolare con la realizzazione di tavoli di confronto<br />
e condivisione sulle principali criticità<br />
emerse dall’indagine.<br />
Alla luce di queste indicazioni, nei mesi successivi<br />
l’<strong>Age</strong>nzia ha provveduto alla costituzione<br />
di quattro tavoli di lavoro, uno per ogni priorità<br />
segnalata, con la partecipazione a ciascun tavolo<br />
dei rappresentanti designati da tutte le Regioni<br />
nonché di alcuni componenti della Commissione<br />
nazionale.<br />
Nelle successive sezioni di questo documento,<br />
per ognuno dei tavoli, sono illustrati sinteticamente<br />
i risultati prodotti.<br />
Fattore essenziale nella determinazione di questi<br />
risultati è stata la scelta strategica di attivare un<br />
percorso di collaborazione con le stesse Regioni<br />
e Province Autonome. Ciò si è concretizzato già<br />
nella proposta iniziale di indagine conoscitiva,<br />
successivamente nella sua realizzazione, e infine<br />
nella scelta di attivare i tavoli di lavoro.<br />
Il livello del dibattito e del confronto nei tavoli<br />
è stato sempre molto alto, con ricchi contributi<br />
informativi rispetto alle diverse esperienze<br />
e ai percorsi scelti. Lo spirito di collaborazione<br />
e disponibilità al dialogo tra i referenti è stato<br />
una costante e ha rappresentato un punto di forza.<br />
Il clima positivo ha permesso un dibattito<br />
aperto, con approfondimenti tematici e utili<br />
scambi di informazioni al di là di eventuali diversità<br />
di strategie generali e di modelli di riferimento.Anzi,<br />
proprio la diversità degli approcci<br />
è stato uno degli elementi che hanno più ar-<br />
ricchito questa esperienza, in quanto ha permesso<br />
di avere informazioni specifiche direttamente<br />
dagli attori dei processi regionali, compresi<br />
i dettagli operativi, le motivazioni delle scelte<br />
e l’esposizione delle caratteristiche dei problemi<br />
incontrati, ma anche le ipotesi di soluzione<br />
degli stessi.<br />
Significativi sono stati i momenti in cui alcune<br />
Regioni hanno esposto le proprie esperienze,<br />
illustrando nel dettaglio i problemi, sul<br />
piano formale e sostanziale, nell’applicazione<br />
delle normative, i suggerimenti proposti, le valutazioni<br />
maturate, i risultati prodotti comprese,<br />
ove il caso, le nuove criticità che venivano a<br />
determinarsi.<br />
Il dibattito allargato che si è realizzato è stato<br />
in sé informativo e formativo, anche perché non<br />
è facile per una singola Regione raccogliere esperienze<br />
così diversificate, trovare esperti che possano<br />
fornire pareri o riportare esperienze di spessore<br />
e contemporaneamente non essere legate a<br />
logiche e vincoli locali o settoriali.<br />
Un ulteriore punto di forza può essere considerato<br />
il fatto che i prodotti finali non dovevano<br />
riportarsi a una logica univoca, ma invece, dovendo<br />
riflettere le diversità e specificità regionali,<br />
potevano presentare più opzioni, pur nel rispetto<br />
della logica generale del sistema; non dovevano<br />
rispondere a una necessità locale e direttamente<br />
esecutiva, ma soltanto riuscire a raccogliere<br />
gli elementi fondamentali del problema,<br />
analizzarli nei loro contenuti e valenze, prospettare<br />
ipotesi di soluzioni, che restavano comunque<br />
nella discrezionalità della singola Regione.<br />
A tale proposito, un problema che è stato oggetto<br />
di approfondita discussione è stato la relazione<br />
che vi deve essere tra l’autonomia delle<br />
Regioni su questi temi, espressa chiaramente<br />
dalla normativa, e la necessità di avere dati cer-
Esperienze regionali a confronto<br />
ti che permettano di comparare i livelli qualitativi<br />
dei servizi sanitari. È infatti nell’autonoma<br />
iniziativa delle Regioni il definire i contenuti<br />
dell’accreditamento e gli strumenti con cui implementare<br />
il processo, ma è evidente che tale<br />
autonomia deve corrispondere ai principi generali<br />
del sistema, ovvero i principi di risposta<br />
al bisogno di salute, equità di accesso, qualità delle<br />
cure, appropriatezza, dignità della persona e<br />
tutela della fragilità.Tale garanzia non può essere<br />
autoreferenziale, ma deve invece basarsi su elementi<br />
oggettivi e verificabili. Pertanto, nel rispetto<br />
dell’autonomia regionale relativamente a<br />
requisiti e metodologie, si è convenuto che i<br />
principi generali di cui sopra dovrebbero trovare<br />
concretizzazione oggettiva. Non solo, ma rispetto<br />
ai singoli fattori di qualità che la Regione<br />
intende considerare, dovrebbero prevedersi<br />
ugualmente elementi oggettivi di verifica.<br />
Un punto sul quale si è avuto un particolare<br />
interesse è stato quello della possibilità di utilizzare<br />
valutatori provenienti da altre Regioni. Questo<br />
aspetto era visto in almeno due ottiche diverse,<br />
ovvero sia nel senso di allargare l’esperienza<br />
di visita dei valutatori stessi, sia nel senso di poter<br />
attingere a competenze valutative esterne al<br />
territorio regionale. Questa possibilità potrebbe<br />
essere particolarmente utile dove, per la piccola<br />
dimensione della Regione o per il numero limitato<br />
di esperti settoriali, si ritenga preferibile<br />
utilizzare soggetti esterni, che possano dare maggiori<br />
garanzie di oggettività nei giudizi.<br />
Un altro problema emerso (soprattutto nel tavolo<br />
sui contenuti dell’accreditamento) è la possibilità<br />
che i fattori di qualità vengano considerati<br />
e resi operativi dalle Regioni con strumenti<br />
diversi e in momenti diversi. Può accadere infatti<br />
che alcune Regioni pongano alcuni aspetti<br />
tra i requisiti per l’autorizzazione, altre collochi-<br />
no gli stessi aspetti tra i requisiti per l’accreditamento,<br />
altre ancora li pongano nelle specifiche<br />
contrattuali o altrove. Queste diversità creano notevoli<br />
problemi alla possibilità di monitorare l’andamento<br />
generale delle Regioni, e in particolare<br />
la possibilità di comparare le situazioni e i livelli<br />
qualitativi garantiti.Va notato, peraltro, che<br />
nel caso questi aspetti fossero collocati in ambiti<br />
non sistematicamente obbligatori (ad esempio<br />
nelle specifiche contrattuali) potrebbero presentarsi<br />
delle disomogeneità anche a livello intra-regionale,<br />
tra azienda e azienda, non tanto per la<br />
presenza della specifica, che potrebbe essere resa<br />
obbligatoria dai modelli regionali, quanto piuttosto<br />
relativamente alla verifica del suo rispetto.<br />
Il clima venutosi a creare tra i referenti, la qualità<br />
e la quantità dei risultati prodotti hanno portato<br />
i referenti delle Regioni e PA a chiedere alla<br />
ASSR e alla Commissione di proseguire questa<br />
esperienza, trasformandola in un tavolo permanente<br />
di confronto e collaborazione delle Regioni<br />
e PA sui temi della qualità e dell’accreditamento<br />
al di là di quello che era il primo mandato, ovvero<br />
l’approfondimento delle quattro priorità, identificate<br />
con l’indagine del 2002. Infatti l’opportunità<br />
di confronto su temi reali e specifici, la possibilità<br />
di approfondimenti tecnici molto puntuali<br />
e su base nazionale, mettendo insieme non solo<br />
competenze specialistiche settoriali, ma anche<br />
visioni di sistema generale, calate nel contesto del<br />
quadro normativo e delle necessità gestionali dei<br />
sistemi sanitari regionali, è stata da tutti giudicata<br />
come una occasione molto positiva e favorevole.<br />
Infine, per quanto attiene ai temi che dovrebbero<br />
essere ulteriormente approfonditi o<br />
sviluppati, si è ritenuto di suggerire, in linea con<br />
le indicazioni generali già contenute nei dispositivi<br />
nazionali ma anche nell’esperienza internazionale<br />
sul tema della qualità, che le Regioni<br />
11
Focus on | Accreditamento, rifacciamo il punto<br />
12<br />
prevedano idonei strumenti e percorsi affinché<br />
i servizi sanitari regionali siano in grado di garantire<br />
sistematicamente:<br />
• i fattori di qualità richiesti dai mandati istituzionali;<br />
• la corrispondenza allo stato dell’arte delle<br />
conoscenze scientifiche;<br />
• la garanzia diffusa di predeterminati livelli<br />
qualitativi;<br />
• la presenza di procedure di verifica oggettiva<br />
e periodica della qualità;<br />
• la promozione del miglioramento conti-<br />
Le indicazioni della programmazione sanitaria<br />
devono regolare l’offerta del SSN, rapportandola<br />
al fabbisogno di prestazioni stimate in<br />
rapporto a quanto indicato dai Livelli Essenziali<br />
di Assistenza. Il tavolo ha ritenuto di ricercare<br />
un chiarimento/consenso rispetto ad alcuni<br />
elementi di principio, oltre a cercare un consenso<br />
su come operativamente impostare, a livello<br />
regionale, una metodologia per dare attuazione<br />
a quanto indicato dalle normative.<br />
I problemi inizialmente identificati erano:<br />
• Fabbisogno: in alcuni casi il fabbisogno è definito<br />
formalmente dalla normativa (numero<br />
di posti letto per acuti, per riabilitazione<br />
e lungo degenza ospedaliera) ma in altri casi<br />
non vi è alcuna definizione.Vi sono talvolta<br />
metodologie oggettive di valutazione,<br />
ma più spesso solo ipotesi progettuali, basate<br />
su stime di esperti o esperienze di altri<br />
paesi (ma anche queste basate su estrapolazioni<br />
con un certo margine di ”discrezionalità”).<br />
Inoltre, frequentemente, viene utilizzato<br />
il termine “fabbisogno” per indicare<br />
in realtà stime basate su dati storici, ovvero<br />
nuo della qualità;<br />
• la valutazione dei risultati raggiunti, soprattutto<br />
in riferimento ai risultati finali<br />
per gli utenti e per i cittadini in generale.<br />
Questi temi potrebbero essere oggetto di approfondimenti<br />
e confronti nel tavolo permanente<br />
proposto, potendosi trovare sicuramente dei percorsi<br />
condivisi e realizzando comunque opportunità<br />
di confronto, specie con le Regioni che già,<br />
almeno in parte, stanno iniziando ad affrontare<br />
queste problematiche. Riportiamo di seguito i documenti<br />
conclusivi elaborati dai quattro Tavoli.<br />
TAVOLO 1<br />
“Modalità con cui realizzare i rapporti fabbisogno – programmazione – offerta”<br />
sul consumo o sulla domanda pregressi e che<br />
quindi non definiscono propriamente il “bisogno<br />
di servizi”, ma la dimensione dell’offerta<br />
ritenuta più adeguata.<br />
• Considerando accettabile quanto detto al<br />
punto precedente, accettata, ad esempio,<br />
l’indicazione della pianificazione a 4 posti<br />
letto per acuti ogni 1000 abitanti, vi è la<br />
necessità di comprendere come distribuire<br />
questi tra le diverse specialità (in una logica<br />
di specialità o dipartimentale?).<br />
• L’articolazione dell’offerta, specie ospedaliera,<br />
deve definire non solo il numero dei<br />
posti letto e le specialità, ma anche considerare<br />
la collocazione geografica e strutturale<br />
(strutture ospedaliere complesse e<br />
multispecialistiche, piccoli presidi), tutelando<br />
sicurezza, accessibilità, processi assistenziali<br />
adeguati alle problematiche.<br />
• In situazioni di sovrabbondanza di offerta<br />
(per specialità, per area geografica, per tipologia<br />
di servizi), come regolamentare ingresso/uscita<br />
dei fornitori? È possibile concordare<br />
a livello nazionale delle procedu-
Esperienze regionali a confronto<br />
re che permettano di non rinnovare contratti<br />
di fornitura, senza che ciò possa essere<br />
impugnato? Si possono immaginare<br />
modelli di riferimento per l’attuazione “nel<br />
particolare” delle indicazioni generali della<br />
normativa nazionale?<br />
Al fine di approfondire queste tematiche, il<br />
tavolo ha elaborato un questionario per la raccolta<br />
di informazioni sulle singole realtà regionali.Ad<br />
ogni referente regionale sono stati inviati<br />
due questionari paralleli composti entrambi<br />
di 11 domande: il primo volto a raccogliere<br />
informazioni sui percorsi regionali per la valutazione<br />
del fabbisogno di ricoveri per acuti, il<br />
secondo volto a raccogliere informazioni simili,<br />
ma relativamente alle attività ambulatoriali.<br />
Al questionario hanno risposto 12 Regioni<br />
(Abruzzo, Emilia Romagna, Friuli Venezia Giulia,<br />
Liguria, Marche, Piemonte, Puglia, Sardegna,<br />
Sicilia, P.a. trento,Veneto,Valle d’Aosta). La scheda<br />
si componeva di 6 domande “chiuse” o a risposta<br />
precostituita e 5 domande “aperte”, attraverso<br />
le quali il referente ha potuto descrivere, in<br />
modo più esteso e articolato, le strategie e le metodologie<br />
seguite dalla Regione nella definizione<br />
del fabbisogno. Sulle risposte ottenute è stato<br />
condotto un lavoro di analisi del contenuto e di<br />
sintesi delle principali categorie di risposta.<br />
L’obiettivo dell’indagine era, come detto, conoscere<br />
quali strumenti e metodi le diverse Regioni<br />
avevano ritenuto di adottare per la valutazione<br />
del fabbisogno, senza voler esprimere valutazioni<br />
di merito, ma solo ottenere informazioni<br />
più approfondite sul tema. Il quadro emerso<br />
dall’indagine è particolarmente interessante,<br />
con una notevole diversificazione di approcci,<br />
che in alcuni casi rappresentano uno sforzo concettuale<br />
innovativo, specie quando si è cercato<br />
di integrare elementi informativi diversi.<br />
Ricoveri per acuti: i percorsi regionali<br />
nella valutazione del fabbisogno<br />
Le 12 Regioni che hanno risposto hanno affermato<br />
tutte di avere definito il fabbisogno di<br />
ricoveri per acuti. Relativamente alle strategie<br />
generali seguite, l’analisi delle risposte ha evidenziato<br />
come, in alcuni casi, vi sia una tendenza<br />
a considerare le strategie di contenimento e<br />
razionalizzazione della domanda come mezzo<br />
per affrontare, più che per definire a priori, il<br />
fabbisogno di ricoveri per acuti. In questo senso<br />
3 Regioni (Friuli Venezia Giulia, Puglia, P.A.<br />
Trento) citano il “Potenziamento dell’assistenza<br />
territoriale” come strategia di razionalizzazione<br />
della domanda di ricoveri. I “Criteri di appropriatezza<br />
dei ricoveri” rappresentano una strategia<br />
comune a 6 Regioni (Emilia Romagna,<br />
Friuli Venezia Giulia, Liguria, Puglia, P.A.Trento,Valle<br />
d’Aosta), cui seguono la considerazione<br />
della “Competenza clinica e livelli di complessità”<br />
(Emilia Romagna, Friuli Venezia Giulia, Puglia,<br />
P.A.Trento,Valle d’Aosta), la “Riduzione del<br />
tasso di ospedalizzazione e della degenza media”<br />
(Liguria, Marche, Piemonte, P.A.Trento) e infine<br />
la “Riduzione della Mobilità” (Abruzzo,Valle<br />
d’Aosta). Rappresenta invece una strategia di<br />
definizione ex ante del fabbisogno la “Sostenibilità<br />
Economica” (Emilia Romagna, Liguria,<br />
Marche, Piemonte,Veneto).<br />
Richieste di precisare quale ambito fosse stato<br />
considerato per la disciplina del fabbisogno,<br />
11 Regioni (Abruzzo, Emilia Romagna, Friuli<br />
Venezia Giulia, Marche, Piemonte, Puglia, Sardegna,<br />
Sicilia, P.A.Trento,Veneto,Valle d'Aosta)<br />
hanno risposto il “Numero di posti letto”. Sono<br />
4 le Regioni che hanno indicato anche i<br />
“Volumi di ricovero” (Friuli Venezia Giulia, Liguria,<br />
Piemonte, Puglia) e 6 quelle che hanno<br />
indicato i “Volumi di attività” (Abruzzo, Friuli<br />
13
Focus on | Accreditamento, rifacciamo il punto<br />
14<br />
Venezia Giulia, Liguria, Piemonte, Puglia, Sicilia).<br />
Otto le Regioni che hanno definito il fabbisogno<br />
nell’ambito dei “tetti economici”<br />
(Abruzzo, Emilia Romagna, Friuli Venezia Giulia,<br />
Liguria, Piemonte, Puglia, Sicilia,Veneto).<br />
Dall’analisi delle risposte alla domanda successiva,<br />
sulla descrizione delle metodologie utilizzate<br />
per definire il fabbisogno di ricoveri per<br />
acuti, si sono identificate le seguenti metodologie:<br />
riferimento alle indicazioni nazionali (75%<br />
posti letto occupati, dotazione pl 5/100, tasso<br />
ospedalizzazione160/1000) per 4 Regioni (Marche,<br />
Piemonte,Valle d’Aosta, P.A.Trento); focalizzazione<br />
sui DRG ad alto rischio di inappropriatezza<br />
per 4 (Friuli Venezia Giulia, Marche,<br />
Puglia, P.A.Trento); sono 6 le Regioni (Emilia<br />
Romagna, Friuli Venezia Giulia, Marche, Puglia,<br />
P.A.Trento,Veneto) che segnalano lo “Spostamento<br />
verso l’offerta territoriale” e 4 quelle che<br />
indicano “Parametri di efficienza” (indice di case-mix,<br />
peso DRG, degenza media) (Emilia Romagna,<br />
Friuli Venezia Giulia, Marche, P.A.Trento).<br />
Il “Dato storico”è citato dall’Emilia Romagna<br />
e la spesa dalla Liguria.<br />
Un ulteriore aspetto indagato è stato quello<br />
relativo alla fase (autorizzazione, accreditamento,<br />
contratti) rispetto alla quale la Regione ha<br />
definito il fabbisogno. Hanno dichiarato che il<br />
vincolo del fabbisogno è stato collocato a livello<br />
di autorizzazione da 9 Regioni (Abruzzo,<br />
Emilia Romagna, Liguria, Marche, Piemonte,<br />
Sardegna, P.A.Trento,Valle d’Aosta, Sicilia), a livello<br />
di accreditamento da 3 (Abruzzo, Emilia<br />
Romagna, Sicilia) e a livello di contratti da 9<br />
(Abruzzo, Emilia Romagna, Friuli Venezia Giulia,<br />
Liguria, Marche, Piemonte, Puglia, Sicilia,Veneto).<br />
Da notare che alcune Regioni hanno posto<br />
il vincolo a più livelli.<br />
L’indagine ha poi voluto appurare se le Re-<br />
gioni avessero previsto un ruolo attivo di altri<br />
soggetti, oltre la Regione o Provincia Autonoma,<br />
nella definizione del fabbisogno. Le Macro<br />
aree o aree vaste sono il soggetto coinvolto in 3<br />
Regioni (Friuli Venezia Giulia, Emilia Romagna,<br />
Piemonte), mentre in 10 viene dato un ruolo<br />
alle Asl (Abruzzo, Emilia Romagna, Friuli Venezia<br />
Giulia, Liguria, Marche, Piemonte, Puglia,<br />
Sicilia, P.A.Trento,Veneto) e in 2 sole Regioni<br />
ai Distretti (P.A.Trento,Veneto). Gli Erogatori<br />
privati (profit o no profit) sono coinvolti in 7<br />
Regioni (Abruzzo, Friuli Venezia Giulia, Marche,<br />
Puglia, Sicilia, P.A.Trento,Veneto). Un soggetto<br />
nuovo è rappresentato dalle Conferenze<br />
sanitarie territoriali dell’Emilia Romagna. La Sicilia<br />
ha coinvolto anche le Aziende Ospedaliere<br />
e le Università.<br />
I temi del mercato pubblico dei fornitori e<br />
della eventuale gestione di una uscita di questi<br />
dallo stesso, sono stati affrontati con le domande<br />
finali. La chiusura dei rapporti in situazioni<br />
di eccesso di offerta è prevista solo da Emilia<br />
Romagna e Puglia, mentre il Friuli Venezia Giulia<br />
ha proceduto in una azione di “riconversione<br />
dell’offerta”.L’Emilia Romagna ha previsto<br />
un metodo complesso: in presenza di un numero<br />
di ricoveri superiore del 10% all’atteso e<br />
pattuito – indicato espressamente negli accordi/contratti<br />
– oltre ai meccanismi della tariffa<br />
variabile, opera la riduzione della capacità produttiva.<br />
La Regione valuta le iniziative da assumere,<br />
ivi compresa la revoca dell’accreditamento<br />
della capacità produttiva in eccesso nell’ambito<br />
territoriale interessato, in misura direttamente<br />
corrispondente al concorso a tale superamento<br />
rispettivamente apportato dalle Aziende<br />
Ospedaliere, dai Presidi Ospedalieri delle<br />
Aziende territoriali, dalle strutture pubbliche<br />
equiparate, dalle strutture private non lucrative
Esperienze regionali a confronto<br />
e dalle strutture private lucrative.Tale riduzione<br />
è operata attraverso un algoritmo. La Sicilia<br />
non prevede l’uscita dai rapporti contrattuali in<br />
caso di eccesso di offerta, ma in caso di non<br />
conformità ai requisiti di accreditamento prevede<br />
la trasformazione dei posti letto di degenza<br />
ordinaria in posti per post acuzie, lungodegenza,<br />
riabilitazione.<br />
Attività ambulatoriali: i percorsi regionali<br />
nella valutazione del fabbisogno<br />
Le Regioni che hanno definito il fabbisogno<br />
rispetto all’assistenza ambulatoriale sono solo 7<br />
su 12 rispondenti (Liguria, Marche, Puglia, Sardegna,<br />
Sicilia,Valle d’Aosta,Veneto).<br />
Anche in questo caso, come per i ricoveri per<br />
acuti, veniva richiesto alle Regioni di descrivere<br />
le strategie generali per la definizione del fabbisogno<br />
in questo ambito e le risposte si possono<br />
così sintetizzare:<br />
1. Criterio economico: risorse finanziarie impiegate<br />
(Sicilia) oppure, per alcune specialità,<br />
spesa pro capite di ogni ASL per la data<br />
specialità (Marche)<br />
2. Criterio epidemiologico: il fabbisogno di<br />
attività ambulatoriali nella Regione si attua<br />
attraverso una valutazione del fabbisogno<br />
della popolazione con una analisi di morbosità<br />
e mortalità (Marche;Valle d’Aosta)<br />
3. Criterio storico: il fabbisogno di attività<br />
ambulatoriali nella Regione viene definito<br />
in base al dato storico esistente relativo<br />
al consumo pregresso di attività ambulatoriali<br />
(Sardegna;Valle d’Aosta)<br />
4. Riduzione attività (Puglia)<br />
Relativamente agli elementi che vengono considerati,<br />
5 Regioni (Liguria, Marche, Puglia, Sicilia,Veneto)<br />
considerano i tetti economici, 2 Regioni<br />
i volumi di attività (Liguria e Puglia), ma<br />
si sono avute anche altre risposte: la Valle d’Aosta<br />
ha come riferimento il numero di ambulatori,<br />
la Puglia la tipologia di prestazioni, la Sardegna<br />
il tasso atteso di prestazioni per abitante.<br />
Relativamente alle metodologie seguite, le<br />
risposte si sono riportate a diverse categorie:<br />
1. Valutazione ex ante delle risorse economiche<br />
spendibili: un percorso per definire<br />
il fabbisogno di prestazioni ambulatoriali<br />
nella Regione è valutare quali risorse economiche<br />
possono essere destinate a ciascuna<br />
branca (dal privato e dal pubblico)<br />
per le attività ambulatoriali (Marche, Puglia,Veneto).<br />
2. Valutazione ex post delle risorse economiche:Valutazione<br />
della spesa storica<br />
(Liguria).<br />
3. Valutazione del consumo storico generale<br />
inteso come numero di prestazioni erogate<br />
in generale, per ricavarne parametri per<br />
definire il fabbisogno regionale per abitante<br />
(Sardegna).<br />
4. Valutazioni sulla appropriatezza (Veneto).<br />
5. Valutazione della popolazione residente per<br />
definire il numero di strutture per il numero<br />
abitanti (Valle d’Aosta).<br />
6. Pieno impegno dei potenziali erogativi disponibili<br />
(Puglia).<br />
7. Razionalizzazione del consumo privato fissando<br />
dei limiti alla remunerazione (Puglia).<br />
8. Negoziazione di budget decrescenti con i<br />
privati (Sicilia).<br />
9. Tetti economici per branca (Marche).<br />
La fase del processo in cui viene definito il fabbisogno<br />
è in 4 casi l’autorizzazione (Liguria, Marche,<br />
Sardegna,Valle d’Aosta) e in altri 5 i contratti<br />
(Liguria, Marche, Puglia, Sicilia,Veneto), mentre<br />
nessuna Regione lo correla all’accreditamento.<br />
Per quanto attiene agli altri possibili attori co-<br />
15
Focus on | Accreditamento, rifacciamo il punto<br />
16<br />
involti nella definizione del fabbisogno, 6 Regioni<br />
hanno considerato le ASL (Liguria, Marche,<br />
Puglia, Sardegna, Sicilia,Veneto), 3 Regioni<br />
gli erogatori privati (Marche, Puglia,Veneto)<br />
e 2 Regioni i distretti (Liguria, Veneto).<br />
Sono previste procedure per l’espulsione dal<br />
Le strutture sanitarie devono essere conformi<br />
a un notevole numero di normative, sia di<br />
ordine generale (impiantistica elettrica, anti-incendio,<br />
barriere architettoniche ecc.), sia di tipo<br />
specifico (gas medicali, radiazioni ionizzanti, sterilizzazione<br />
ecc.).Alcune di tali normative sono<br />
vigenti da diversi anni, altre sono recenti ma, soprattutto<br />
sugli aspetti più tecnici, l’emanazione<br />
di atti regolamentari in questo ambito è praticamente<br />
continua, anche per la rapida evoluzione<br />
delle conoscenze tecniche.<br />
Sebbene non vi siano dati ufficiali e affidabili<br />
rispetto alla reale situazione a livello nazionale,<br />
è oggi diffusa nel nostro Paese l’opinione di<br />
una frequente e generale non conformità alle<br />
normative esistenti in moltissime strutture, specie<br />
nelle pubbliche, in considerazione dell’età<br />
delle strutture edilizie e impianti, nonché degli<br />
apparecchi biomedici.A tal proposito, si può<br />
considerare l’indagine effettuata dal CNR del<br />
1982, nella quale si segnalava che il 57% delle<br />
strutture ospedaliere italiane erano state costruite<br />
in epoca anteriore alla seconda Guerra Mondiale.<br />
In anni più recenti, ovvero nel 2000, il ministero<br />
della Salute effettuava una indagine conoscitiva<br />
sugli apparecchi biomedici dei servizi<br />
di diagnosi per immagini rilevando che circa 1/3<br />
degli apparecchi ha una età al di là della vita operativa<br />
massima, considerata tale dalla comunità<br />
mercato pubblico dei soggetti non conformi ai<br />
requisiti per l’accreditamento da 5 Regioni<br />
(Emilia Romagna, Piemonte, Puglia, Sicilia,Valle<br />
d’Aosta), e l’uscita dai rapporti contrattuali in<br />
caso di eccesso di offerta da 3 Regioni (Emilia<br />
Romagna, Puglia,Valle d’Aosta).<br />
TAVOLO 2<br />
“Modalità affidabili e praticabili per verificare le non conformità alle normative delle strutture<br />
sanitarie, compresi i requisiti minimi autorizzativi, e soluzioni per superare le non conformità”<br />
scientifica del settore, ovvero che:<br />
• il 31% degli apparecchi di radiologia tradizionale<br />
ha oltre 15 anni;<br />
• il 30% delle TAC ha oltre 8 anni di età;<br />
• il 28% delle apparecchiature di medicina<br />
nucleare ha oltre 10 anni;<br />
• il 33% degli ecografi ha oltre 8 anni di età.<br />
Tornando alle strutture, una rilevazione, molto<br />
precisa e puntuale, svolta nel 2002 dalla Regione<br />
Lombardia ha riscontrato che il 35% del<br />
patrimonio immobiliare delle Aziende sanitarie<br />
pubbliche di quella Regione è stato costruito<br />
prima del 1900, il 37% tra il 1900 e il 1945, il<br />
19% tra il 1945 e il 1975, e solo il 9% dopo tale<br />
data. La stessa indagine ha evidenziato che di<br />
tali strutture il 31% è classificato come in stato<br />
di conservazione scadente, il 45% sufficiente,<br />
14% buono, 8% con lavori in corso e per il 2%<br />
non è stato rilevato il dato.<br />
Tra le maggiori cause dell’attuale situazione<br />
nel pubblico, vengono identificate la sostanziale<br />
mancanza dell’obbligo di precise procedure<br />
autorizzative e di vigilanza adeguata, il tutto<br />
aggravato dalla crescente difficoltà di trovare<br />
disponibilità economiche per le ristrutturazioni<br />
e gli adeguamenti.<br />
Peraltro, spesso risulta che anche strutture di recente<br />
costruzione non siano a conformità, a causa<br />
del variare delle normative o delle tecnologie,
Esperienze regionali a confronto<br />
della mancata manutenzione, delle trasformazioni<br />
continue con criteri inadeguati, delle inadeguatezze<br />
progettuali ecc. Una criticità ulteriore è<br />
inerente al particolare tema delle valutazioni del<br />
rischio, che risultano essere spesso inadeguate<br />
(mancanza del piano emergenza, predisposizione<br />
da parte di persone con competenze inadeguate,<br />
mancanza di rivalutazioni e aggiornamenti).<br />
Alcune Regioni hanno richiesto alle proprie<br />
Aziende di realizzare rilevazioni, con modalità<br />
diverse, sui gradi di non conformità alle normative<br />
vigenti e ai requisiti autorizzativi, ma tali<br />
rilevazioni risulta forniscano spesso dati poco<br />
affidabili, sia perché basate su stime aziendali senza<br />
metodologie oggettive e riproducibili, sia perché<br />
spesso i dati sono coscientemente modificati<br />
al fine di produrre talvolta una sottostima<br />
della realtà, per il timore a dichiarare le reali gravi<br />
non conformità, talvolta una sovrastima, legata<br />
alla consuetudine a chiedere molto in previsione<br />
di tagli arbitrari e indiscriminati.<br />
Se è evidente che, comunque, tutte le strutture<br />
sanitarie, pubbliche e private, devono portarsi<br />
a conformità con le normative e che non<br />
è possibile autorizzare strutture che manchino<br />
di sicurezza, va anche considerato che sarebbe<br />
irrazionale investire in strutture che verosimilmente<br />
sono destinate, nel breve-medio periodo,<br />
ad essere comunque chiuse o destinate ad altro<br />
uso, anche se attualmente sono ancora strutture<br />
funzionanti (si vedano, ad esempio, i presidi ospedalieri<br />
da riconvertire).<br />
Infine, una ulteriore criticità è rappresentata dal<br />
fatto che, normalmente, non è possibile chiudere<br />
una struttura sanitaria durante le opere di adeguamento,<br />
ma è necessario mantenere l’operatività<br />
della maggior parte della stessa, situazione che<br />
allunga i tempi di esecuzione, aumenta i costi, e<br />
rende le operazioni molto più complesse.<br />
Qualunque programma di adeguamento delle<br />
strutture sanitarie ai requisiti autorizzativi e<br />
alle normative vigenti richiede una preliminare<br />
attività puntuale di rilevazione nelle strutture<br />
esistenti, allo scopo di evidenziare le inadeguatezze,<br />
le carenze, le non conformità e la gravità<br />
delle stesse rispetto alla normativa. Poiché la normativa<br />
di riferimento, e in particolare quella relativa<br />
alla sicurezza, è cospicua e ha subito mutamenti<br />
nel corso degli anni, è estremamente<br />
difficile attuare un adeguamento completo, sia<br />
per aspetti strettamente tecnici, sia per la forte<br />
necessità di finanziamenti.<br />
Considerato quanto detto finora, si è ritenuto<br />
che una strada percorribile fosse quella di considerare<br />
soprattutto il fattore rischio come elemento<br />
discriminante e strumento per dimensionare<br />
le priorità.Ciò dovrebbe avvenire con<br />
una valutazione del rischio correlata a studi di<br />
fattibilità ovvero, dato un budget fisso di risorse<br />
spendibili, l’allocazione dello stesso dovrebbe<br />
essere fatta in base a valutazioni di efficacia nella<br />
riduzione o eliminazione del rischio potenziale.Volendo<br />
esemplificare, a uno studio di fattibilità<br />
secondo valutazioni costi/efficacia, alcune<br />
norme, come quelle relative alla prevenzione<br />
antincendio (ad esempio la scala antincendio),<br />
risultano essere non efficaci se attuate in<br />
strutture ospedaliere, perché non utilizzabili dalla<br />
maggioranza dei degenti, che sono allettati. È<br />
necessario dunque operare una prioritarizzazione<br />
rispetto a ciò che è realmente necessario<br />
ad assicurare la sicurezza degli utenti, costruendo<br />
una scala di priorità, appunto, basata su una<br />
valutazione del maggior rischio specifico.<br />
Potrebbe essere utile pensare a modalità operative<br />
non “a tutto campo”, ma modulari, ovvero<br />
in grado di affrontare specifici settori, integrabili<br />
successivamente in coerente progressio-<br />
17
Focus on | Accreditamento, rifacciamo il punto<br />
18<br />
ne. In tal senso vi sono già delle esperienze, sebbene<br />
non si possa pensare di replicare automaticamente<br />
le esperienze prodotte in altre situazioni,<br />
dovendo contestualizzare i progetti e i processi,<br />
in relazione alle scelte strategiche regionali<br />
e alle effettive professionalità presenti.<br />
Per quanto attiene alle strutture che si prevede<br />
di abbandonare, è ragionevole limitarsi ad<br />
eseguire solo la manutenzione straordinaria e la<br />
prevenzione dei rischi maggiori.A tale proposito,<br />
va considerato anche che, talvolta, è possibile<br />
sopperire alle carenze strutturali e impiantistiche<br />
con soluzioni organizzative (aumento<br />
della vigilanza, procedure precise e ripetute di<br />
controllo ecc.) che, soprattutto per tempi limitati<br />
e definiti, possono rappresentare la soluzione<br />
migliore.<br />
Comunque, qualunque sia la situazione di partenza<br />
e l’ipotesi di soluzioni che si intendono<br />
prospettare, si richiede di valorizzare le esperienze<br />
presenti, trovare le risorse mancanti, cercare<br />
modelli congruenti con le specificità locali.<br />
In molte Regioni i settori tecnici delle aziende<br />
sono molto deboli sia come professionalità<br />
che come quantità e, peraltro, l’esternalizzazione<br />
dei servizi non elude i problemi perché si richiede<br />
comunque di continuare a controllare e<br />
governare i processi.<br />
Dal livello regionale, è fondamentale riuscire<br />
ad avere rapporti corretti con le aziende, basati<br />
su di uno spirito collaborativo e positivo, che<br />
permette di avere descrizioni reali, complete e<br />
affidabili; ma è anche necessario, da parte degli<br />
stessi uffici regionali, essere affidabili e quindi<br />
garantire finanziamenti adeguati e certi, continuità,<br />
competenza, correttezza.<br />
Gli aspetti finora citati sono di tipo tecnico,<br />
organizzativo ed economico. È però necessario<br />
ricordare che vi sono anche gli aspetti di ordi-<br />
ne genericamente legale (mancato rispetto di<br />
normative obbligatorie) quando non addirittura<br />
penali (danni a terzi).A tale proposito, viste<br />
diverse situazioni simili avvenute ripetutamente,<br />
si rileva che in un eventuale procedimento<br />
giudiziario la magistratura, solitamente, tende<br />
ad entrare nel merito, valutando diversamente<br />
situazioni in cui sia stata fatta, a parità di mancato<br />
rispetto della normativa e di danno prodotto,<br />
una reale valutazione del rischio, a dimostrazione<br />
della volontà di attivarsi per migliorare<br />
il problema. È verosimile, quindi, attendersi<br />
che il giudice, pur nell’ambito della sua<br />
autonomia di giudizio, valuti l’attivazione di un<br />
procedimento virtuoso in modo più positivo<br />
dell’inerzia. Ci si può quindi aspettare che venga<br />
considerata anche l’oggettiva praticabilità<br />
operativa ed economica, purché vi siano le valutazioni<br />
e i programmi. Nella stessa logica, è<br />
ragionevole che vengano stabilite delle priorità,<br />
sempre nel senso del rischio maggiore, e che<br />
su tali aspetti si concentrino maggiormente i finanziamenti.<br />
Un problema particolare è quello relativo ai<br />
tempi entro i quali la messa a conformità dovrebbe<br />
essere attuata. Molte delle normative<br />
tecniche citate prevedevano delle scadenze temporali<br />
al loro interno, scadenze che sono talvolta<br />
già ampiamente superate. Il Dpr 14/1/97<br />
prevedeva, per le strutture già esistenti, il termine<br />
massimo di cinque anni per la messa a<br />
conformità rispetto ai requisiti strutturali e impiantistici<br />
(ivi compresi quelli derivati dalle norme<br />
su antincendio, impianti elettrici, gas medicali<br />
ecc.). Si è dibattuto se il termine dovesse<br />
essere calcolato dal 14/1/97 o dalla data di<br />
recepimento del decreto da parte della Regione,<br />
ma comunque oggi tali termini sono solitamente<br />
ambedue superati. Recentemente al-
Esperienze regionali a confronto<br />
cune Regioni hanno affrontato l’argomento,<br />
con letture diverse.<br />
La Regione Lombardia ha ritenuto di fare riferimento<br />
al DM 18/9/02,“Approvazione della<br />
regola tecnica di prevenzione incendi”, che<br />
definisce una deroga di cinque anni per le strutture<br />
di ricovero con più di 25 posti letto esistenti<br />
che dispongano del Certificato di Prevenzione<br />
Incendi (CPI), oppure abbiano pianificato interventi<br />
di adeguamento approvati dai Vigili del<br />
Fuoco. Poiché il rischio incendio può essere considerato<br />
il rischio maggiore, è legittimo considerarlo<br />
come prioritario, ponendo tutti gli altri<br />
su un livello minore di urgenza, e pertanto considerare<br />
i cinque anni dal 18/9/02 come il termine<br />
per il raggiungimento delle conformità.<br />
La Regione comunque prevede delle verifiche<br />
intermedie per avere riscontro dell’attuazione<br />
degli interventi programmati.<br />
La Regione Emilia Romagna ha invece considerato<br />
che l’art. 8-ter del Dlgs 229/99 stabilisce<br />
che le “…autorizzazioni si applicano alla costruzione<br />
di nuove strutture, all’adattamento di<br />
strutture già esistenti e alla loro diversa utilizzazione,<br />
all’ampliamento o alla trasformazione,<br />
nonché al trasferimento in altra sede di strutture<br />
già autorizzate…” e non si applicano quindi<br />
alle strutture già esistenti in assenza delle variazioni<br />
descritte.Tale lettura, peraltro, non viene<br />
attuata in una chiave di esclusione del rispetto<br />
delle norme tecniche, ma di una ragionevole<br />
progressione della loro attuazione. In tale quadro,<br />
le aziende sono obbligatoriamente richieste<br />
di realizzare delle valutazioni sul grado di non<br />
conformità delle proprie strutture e di programmare<br />
e attuare la messa a conformità, senza<br />
però prevedere un’azione di diretto monitoraggio<br />
del livello regionale.<br />
Per quanto attiene invece all’identificazione<br />
di uno strumento che permetta di conoscere la<br />
situazione di conformità alle normative vigenti<br />
per assumere le eventuali decisioni conseguenti,<br />
si è sviluppata e sperimentata, seppur in un<br />
ambito ancora limitato, una scheda di rilevazione<br />
della situazione esistente nelle singole strutture.Tale<br />
strumento tecnico si è mostrato completo<br />
e funzionale allo scopo che si era prefissato;<br />
gli elementi oggetto di osservazione risultano<br />
essere esaurienti e pertinenti per la rilevazione<br />
delle principali criticità, per lo meno limitatamente<br />
alla logica nella quale e per la quale<br />
è stato predisposto.<br />
Peraltro, va ricordato che la funzionalità dello<br />
strumento è strettamente correlata all’obiettivo<br />
di fornire indicazioni a livello strategico e<br />
per questo motivo il suo utilizzo deve nascere<br />
dall’esigenza di comprendere il quadro della situazione<br />
per assumere le decisioni conseguenti.<br />
Pertanto, lo strumento dimostra la sua funzionalità<br />
se assunto a valle di una strategia volta<br />
a raccogliere gli elementi di conoscenza per elaborare<br />
piani di azione orientati. Se non inserito<br />
in questo percorso logico, il suo utilizzo perderebbe<br />
molto di senso, e potrebbe non rivelarsi<br />
utile o esaustivo. In conclusione, si ritiene di<br />
poter affermare che, qualora i livelli regionali<br />
definiscano l’esigenza di affrontare il tema dei<br />
requisiti per elaborare piani di adeguamento, lo<br />
strumento proposto può essere funzionale a definire<br />
urgenze, priorità e tempi necessari.<br />
I componenti del tavolo di lavoro hanno ritenuto<br />
essenziale un forte coinvolgimento dei<br />
livelli regionali e aziendali nella gestione operativa<br />
del processo di verifica. I livelli regionali devono<br />
essere parte attiva anche nelle fasi di verifica<br />
“sul campo”, per chiarire gli obiettivi e le<br />
condizioni della rilevazione, ma anche garantire<br />
la coerenza con le strategie generali e le azio-<br />
19
Focus on | Accreditamento, rifacciamo il punto<br />
20<br />
ni conseguenti. Gli operatori locali sono i portatori<br />
delle specifiche conoscenze operative, ma<br />
sono anche gli attori principali dell’attuazione<br />
delle misure conseguenti. L’apparente diffidenza<br />
espressa talvolta dagli operatori locali è da imputare<br />
alla difficoltà di comunicare i precisi<br />
obiettivi dello strumento e l’assoluta estraneità<br />
a momenti di verifica istituzionale con conseguente<br />
denuncia di inadempimento.<br />
Si rende quindi evidente la necessità, come<br />
premessa all’attivazione di processi di questo genere,<br />
della creazione di un clima collaborativo<br />
tra i due livelli (regionale e locale), la predisposizione<br />
di percorsi condivisi e coerenti con le<br />
strategie regionali, la necessità per le aziende di<br />
avere maggiori certezze sulle scelte strategiche<br />
rispetto a obiettivi, tempi, finanziamenti. Quest’ultimo<br />
punto, soprattutto nella fase attuale,<br />
potrebbe rappresentare la maggiore criticità,ma<br />
senza indicazioni in tal senso, risulta oggettivamente<br />
di difficile attuazione qualunque percorso<br />
in questo settore.<br />
Scheda Rilevazione sulle non conformità<br />
Riportiamo di seguito la proposta di scheda<br />
di rilevazione, che non va intesa come strumento<br />
per ottenere una rilevazione puntuale e precisa<br />
della situazione di conformità delle strutture sanitarie<br />
alle normative, ma piuttosto come prima<br />
occasione per iniziare ad avviare un processo<br />
di confronto tra i responsabili dei diversi livelli<br />
di competenza (regionale, aziendale, di presidio)<br />
rispetto al tema. La scheda è solo uno strumento<br />
per avere questo primo contatto, con una<br />
procedura condivisa, con la problematica, per<br />
cominciare a capire dove si collocano i problemi<br />
più critici e dove quindi è bene focalizzare<br />
maggiormente l’attenzione dei diversi livelli. Da<br />
questo punto dovrà poi prendere il via un pro-<br />
cesso complesso e articolato di condivisione di<br />
metodologie e strumenti più precisi e adeguati<br />
ad ottenere una descrizione affidabile della situazione<br />
e, successivamente, permettere la programmazione<br />
degli interventi necessari alla messa<br />
a conformità.<br />
La scheda allegata è stata predisposta al fine<br />
di ottenere una prima dimensione del grado di<br />
non conformità alle normative vigenti delle<br />
strutture sanitarie e una dimensione economica<br />
dell’impegno per la messa a conformità.<br />
Sono stati scelti una serie di elementi da osservare<br />
per verificare il grado di conformità,in<br />
modo da ottenere una procedura eseguibile in<br />
modo rapido, affidabile e fattibile.<br />
Si vuole anche fornire uno strumento pratico<br />
alle aziende affinché possano raggiungere una<br />
consapevolezza dei problemi connessi (cosa, dove),<br />
ma anche di come superarli (cosa fare, come<br />
fare, quali costi).<br />
La scheda è strutturata come “traccia” articolata<br />
in diversi punti, ove sono sintetizzate le criticità<br />
più significative.<br />
Il primo punto è finalizzato ad avere un quadro<br />
generale della struttura considerata.<br />
Le altre parti della scheda sono solitamente<br />
impostate con una prima domanda che, se pienamente<br />
soddisfatta, dovrebbe essere in sé esaustiva<br />
del bisogno informativo relativo dell’intero<br />
settore. In caso contrario, vi sono delle domande<br />
successive che dovrebbero permettere ai<br />
soggetti che svolgono la verifica di ottenere un<br />
quadro della situazione rispetto al tema, sufficiente<br />
a formulare una stima del grado di scostamento<br />
e dei costi approssimativi per la messa<br />
a conformità.<br />
La scheda è stata predisposta per essere utilizzata<br />
da esperti in strutture sanitarie, identificati<br />
come almeno un ingegnere e un igienista.
Esperienze regionali a confronto<br />
Scheda di rilevazione per un’indagine conoscitiva<br />
sulle conformità alle norme delle strutture sanitarie<br />
1. Descrizione edificio (per corpo di fabbrica)<br />
1.1 Descrizione edificio<br />
Descrizione vari corpi di fabbrica, epoca costruzione (compreso eventuali interventi nel tempo), tipo struttura,<br />
numero di livelli, mq<br />
1.2 Planimetrie edificio<br />
Esistenza planimetrie, loro supporto (cartaceo, informatico), livello aggiornamento<br />
1.3 Interventi in atto<br />
Esistenza di indicazioni della programmazione regionale o aziendale di diverso utilizzo (parziale o totale) della<br />
struttura<br />
Descrizione interventi in atto, programmati, dimensionamento economico e presenza finanziamento<br />
2. Impianto elettrico<br />
Mappe di inadeguatezza alle norme, descrizione di dettaglio, stima costi, finanziamenti disponibili<br />
Se l’edificio è stato costruito o l’impianto elettrico rifatto dopo Legge 46/90, verifica esistenza schemi, aggiornamento,<br />
tipo supporto (cartaceo e informatizzato)<br />
Presenza di Classificazione locali adibiti ad attività sanitaria secondo la norma CEI 62-8 art. 710.3<br />
Studio dei locali con esigenze di continuità elettrica, verifica periodica dell’affidabilità della continuità<br />
Evidenza di manutenzione preventiva e correttiva degli impianti<br />
Presenza e adeguatezza illuminazione funzionale di sicurezza<br />
Verifiche periodiche di sicurezza<br />
3. Antincendio<br />
Progettazione in corso e interventi pianificati, stima costi adeguamento, definizione priorità, mezzi finanziari<br />
a disposizione<br />
Presenza di:<br />
Possesso di CPI (Certificato Prevenzione Incendi)<br />
Oppure<br />
Possesso di NOP (Nulla Osta Prevenzione incendi)<br />
Oppure<br />
Pratica in corso presso comando VVFF<br />
Effettuazione valutazione rischi incendio, presenza piano emergenza ed evacuazione<br />
4. Trattamento aria<br />
Mappe di inadeguatezza alle norme, descrizione di dettaglio, stima costi, finanziamenti disponibili<br />
Esistenza e tipologia documentazione tecnica<br />
Programma manutenzione preventiva e correttiva ed evidenza esecuzione<br />
Verifiche periodiche di sicurezza<br />
5. Impianto idrico<br />
Mappe di inadeguatezza alle norme, descrizione di dettaglio, stima costi, finanziamenti disponibili<br />
Esistenza e tipologia documentazione tecnica<br />
Tipologia e frequenza dei controlli di potabilità<br />
Tipologia trattamento acque reflue<br />
6. Gas medicali<br />
Mappe di inadeguatezza alle norme, descrizione di dettaglio, stima costi, finanziamenti disponibili<br />
Esistenza e tipologia documentazione tecnica<br />
Programma manutenzione preventiva e correttiva ed evidenza esecuzione<br />
Evacuazione gas anestetici espirati<br />
Esistono impianti centralizzati di stoccaggio? Tipologia della distribuzione? Gestione eventuali bombole<br />
7. Antisismica<br />
È presente zona sismica? Se sì, quale classe<br />
Mappe di inadeguatezza all’ordinanza e linee guida del ministero della Salute (Ordinanza del Presidente del<br />
Consiglio dei Ministri 20 marzo 2003)<br />
Valutazione rischio, programma di adeguamento, stima costi, finanziamenti disponibili<br />
8. Altro<br />
8.1 Depositi<br />
Analisi e valutazione dei depositi pulito/sporco esistenti, valutazione necessità adeguamenti, costi stimati<br />
8.2 Ascensori<br />
Ascensori: conformità alle normative, stima dei costi di adeguamento<br />
8.3 Apparecchi biomedici<br />
Inventario aggiornato, con mappa vetustà e inadeguatezza<br />
Programma manutenzione preventiva e correttiva ed evidenza esecuzione<br />
Libretto apparecchio (modalità di conservazione della documentazione tecnica)<br />
Verifiche periodiche di sicurezza<br />
8.4 Barriere architettoniche<br />
Mappe di inadeguatezza alle norme, descrizione di dettaglio, stima costi, finanziamenti disponibili<br />
21
Focus on | Accreditamento, rifacciamo il punto<br />
22<br />
TAVOLO 3<br />
“Oggetti dell’accreditamento: cosa valutare e come valutare”<br />
L’indagine svolta nel 2002 dalla Commissione<br />
<strong>Na</strong>zionale per l’Accreditamento e la Qualità<br />
in collaborazione con l’ASSR ha rilevato una<br />
frequente difficoltà a trovare un consenso su cosa<br />
debba essere l’oggetto delle valutazioni del<br />
processo di accreditamento. Ciò è sicuramente<br />
da correlare con la novità concettuale e metodologica<br />
rappresentata dall’introduzione del processo<br />
di accreditamento nel nostro Paese e a come<br />
esso è stato posizionato rispetto sia al contesto<br />
normativo presente sia agli approcci al tema<br />
della qualità in sanità usualmente utilizzati.<br />
Tale situazione si è evidenziata a tutti i livelli,<br />
compresi i dispositivi adottati sul tema da diverse<br />
Regioni, dove spesso si poteva rilevare che, ad<br />
esempio, erano stati inseriti nei requisiti di accreditamento<br />
una parte consistente dei requisiti<br />
tratti dal Dpr 14/1/97, che si riferiva però ai<br />
requisiti minimi autorizzativi.<br />
Già durante i confronti preliminari e, soprattutto,<br />
durante le successive discussioni ai tavoli,<br />
si è convenuto che l’autorizzazione dovrebbe<br />
essere focalizzata su un insieme di garanzie che<br />
devono esser date al cittadino che si affida, anche<br />
in regime completamente privato, a una<br />
struttura sanitaria. Pertanto, se le logiche di garanzia<br />
e di tutela della sicurezza dovrebbero essere<br />
prevalenti, l’autorizzazione dovrebbe essere<br />
focalizzata sul rispetto delle normative (impiantistica<br />
elettrica, antincendio, barriere architettoniche,<br />
gas medicali ecc.), oltre ad alcune indicazioni<br />
di buona pratica (spazi di attesa, bagni<br />
distinti per dipendenti e per utenti ecc.).Tra gli<br />
elementi che oggi una struttura sanitaria dovrebbe<br />
garantire come “di base”, andrebbe considerata<br />
anche l’esistenza di sistemi idonei a garantire<br />
la presenza e stabilità nel tempo della qua-<br />
lità dei servizi e dei prodotti, o quanto meno la<br />
presenza di sistemi qualità idonei a supportare i<br />
processi correlati.<br />
Rispetto ai contenuti dell’accreditamento, questo<br />
dovrebbe focalizzarsi sui requisiti “ulteriori”<br />
che il SSR vuole dai propri fornitori per i suoi<br />
utenti, tra i quali si potrebbero comprendere:<br />
chiarezza organizzativa o specifiche modalità organizzative,<br />
presenza di determinati processi o<br />
servizi, rispetto dei diritti del cittadino, umanizzazione<br />
e personalizzazione, corrispondenza<br />
ai flussi informativi istituzionali, maggiori garanzie<br />
rispetto alla qualità dei processi e dei risultati<br />
con raccolta sistematica di indicatori, maggiore<br />
visibilità dei processi di controllo e di vigilanza<br />
ecc.<br />
Complessivamente, è emersa dalle Regioni e<br />
Province Autonome soprattutto l’esigenza di<br />
avere un quadro d’insieme che potesse trovare<br />
degli elementi di condivisione. Infatti, se è evidente<br />
che ogni Regione intende muoversi in<br />
piena autonomia, è però altrettanto evidente che<br />
si guarda con interesse alla possibilità che, nel rispetto<br />
dell’autonomia, si possa avere in comune<br />
almeno una parte dei fattori di qualità considerati<br />
dall’accreditamento, così come le modalità<br />
di valutazione degli stessi.<br />
Fin dalle prime riunioni vi è stata la piena<br />
condivisione della necessità di tenere distinti i<br />
requisiti per l’autorizzazione da quelli per l’accreditamento,<br />
essendo questi ultimi per definizione<br />
“ulteriori” rispetto ai primi (Dlgs 502/92,<br />
art. 8-quater). Il concetto di distinzione si mantiene<br />
anche quando, in alcune Regioni, la procedura<br />
autorizzativa e di accreditamento è resa,<br />
per i soggetti pubblici, contestuale.<br />
La distinzione si è realizzata in modi diversi:
Esperienze regionali a confronto<br />
• i fattori di qualità considerati sono diversi<br />
• i fattori sono gli stessi, ma per l’accreditamento<br />
sono richiesti livelli di qualità superiori<br />
o specifiche di maggiore dettaglio.<br />
I requisiti di riferimento per l’autorizzazione<br />
sono quelli contenuti nel Dpr 14/1/97 (“Approvazione<br />
dell’atto di indirizzo e coordinamento<br />
alle Regioni e alle Province Autonome di Trento<br />
e di Bolzano, in materia di requisiti strutturali,<br />
tecnologici e organizzativi minimi per l’esercizio<br />
delle attività sanitarie da parte delle<br />
strutture pubbliche e private”), che alcune Regioni<br />
hanno semplicemente recepito, mentre altre<br />
hanno provveduto a integrare con altri requisiti<br />
(di maggiore specificazione e anche per<br />
settori non compresi nel decreto).<br />
I requisiti per l’accreditamento dovrebbero<br />
invece essere prevalentemente focalizzati su<br />
aspetti organizzativi, in particolare pertinenti ad<br />
aspetti a forte impatto sulla qualità e il gruppo<br />
dei referenti ha inizialmente discusso su quali<br />
dovessero essere gli aspetti della qualità che i requisiti<br />
dovrebbero considerare (qualità organizzativa,<br />
efficacia, appropriatezza, trasparenza, risultati<br />
delle cure, rischio, miglioramento continuo<br />
ecc.).<br />
I requisiti devono inoltre essere verificabili/misurabili<br />
in modo oggettivo e riproducibile.Alcune<br />
Regioni, che hanno avuto già modo<br />
di fare sperimentazioni sul campo, hanno rilevato<br />
come abbiano spesso dovuto rivedere o eliminare,<br />
anche in parti cospicue, requisiti che erano<br />
stati inizialmente indicati, proprio per valutazioni<br />
inerenti la pertinenza, l’utilità, la correlazione<br />
con gli obiettivi attesi (efficacia, appropriatezza<br />
ecc. ), o per la difficoltà ad ottenere verifiche<br />
oggettive.<br />
Nel rispetto dell’autonomia delle Regioni sul<br />
tema, il tavolo ha ritenuto utile poter aumentare il<br />
livello di condivisione tra le Regioni stesse rispetto<br />
a quali potrebbero/dovrebbero essere i fattori<br />
di qualità da garantire attraverso accreditamento,<br />
in particolare individuando elementi comuni, da<br />
riportare a una logica condivisa che possa:<br />
• permettere la comparazione dei dati, delle<br />
attività e dei risultati;<br />
• favorire lo scambio di esperienze, di esperti<br />
e di documenti;<br />
• rassicurare rispetto agli effettivi livelli qualitativi<br />
garantiti, anche attraverso un confronto<br />
interregionale.<br />
In tale logica, si è pensato di identificare uno<br />
strumento da utilizzare come griglia di lettura<br />
dei processi sviluppati o in corso di definizione<br />
nelle Regioni. Nella prima fase dei lavori si è ritenuto<br />
utile utilizzare per questi scopi una raccomandazione<br />
europea del 1997 (“Raccomandazione<br />
N° R (97) 17 del Comitato dei Ministri<br />
d’Europa agli Stati Membri sullo sviluppo e<br />
l’attivazione di Sistemi di Miglioramento della<br />
Qualità (SMQ) dell’Assistenza Sanitaria”) considerata<br />
coerente con lo stato dell’arte internazionale<br />
sul tema della qualità in sanità, condivisibile<br />
al di là degli specifici modelli scelti, autorevole<br />
per il livello istituzionale di emanazione,<br />
utilizzabile per momenti di comparazione non<br />
solo nazionale, ma anche internazionale. Il documento<br />
si occupa dei sistemi di miglioramento<br />
della qualità e, seppur solo in parte coincidente<br />
con l’accreditamento, è stato considerato attinente<br />
ai lavori del tavolo, poiché tale approccio<br />
permette di definire con precisione quali siano<br />
gli elementi che hanno impatto sulla qualità dei<br />
servizi e sui loro risultati, e aiuta anche a definire<br />
le modalità per una loro valutazione precisa e<br />
affidabile, in una logica non più episodica e contingente,<br />
ma sistemica.<br />
Partendo dai fattori di qualità contenuti nel-<br />
23
Focus on | Accreditamento, rifacciamo il punto<br />
24<br />
la raccomandazione europea, l’ASSR ha svolto<br />
una verifica sui requisiti per autorizzazione<br />
e accreditamento di alcune Regioni (Emilia<br />
Romagna, Marche, Lombardia, Friuli Venezia<br />
Giulia,Toscana, Sicilia e Piemonte) al fine di<br />
verificare, rispetto ai fattori selezionati, la presenza<br />
del fattore selezionato, se era presente<br />
come un’affermazione del solo principio o anche<br />
una specificazione del preciso significato<br />
da attribuire, e se vi fossero modalità di verifica<br />
puntuali e praticabili. Questa analisi ha permesso<br />
di rilevare che, in generale, la maggior<br />
parte dei fattori di qualità selezionati erano<br />
presenti tra i requisiti di accreditamento, piuttosto<br />
che tra quelli autorizzativi e che, delle<br />
29 dimensioni della qualità presenti nella griglia<br />
utilizzata, alcune erano presenti solo sporadicamente<br />
negli atti regionali. Ma anche dove<br />
il fattore di qualità era considerato, solo in<br />
poco più della metà dei casi vi era anche una<br />
sua specificazione e definizione più analitica,<br />
che andasse oltre la sola enunciazione di principio,<br />
e ancora più critica si è rivelata la dimensione<br />
della verificabilità.<br />
Si è deciso allora di verificare quali dei fattori<br />
potenzialmente considerabili fossero ritenuti<br />
prioritari dai referenti, e a tale scopo è stata<br />
formulata una nuova scheda di rilevazione.<br />
Sono pervenute le risposte dai referenti di otto<br />
Regioni, che hanno permesso di identificare<br />
i 15 fattori di qualità maggiormente segnalati.<br />
Si è quindi provveduto a verificare se e come<br />
tali fattori fossero stati inseriti tra i requisiti<br />
predisposti per l’accreditamento da alcune<br />
Regioni (Emilia Romagna, Marche, Piemonte,<br />
Friuli Venezia Giulia,Toscana e Lombardia)<br />
e, a titolo di esempio metodologico, per alcuni<br />
dei fattori si è fatto anche un confronto con<br />
il manuale per l’accreditamento degli ospedali<br />
della Joint Commission International.Anche<br />
questa rilevazione ha evidenziato che le normative<br />
regionali si sono tendenzialmente focalizzate<br />
sulle problematiche inerenti solo alcuni<br />
dei fattori di qualità, mentre altri settori sono<br />
rimasti scoperti.<br />
Si è quindi deciso di fare una verifica più mirata,<br />
ovvero più attinente al contesto generale<br />
italiano ed esplicitamente al mandato del Servizio<br />
Sanitario <strong>Na</strong>zionale, partendo dai principi<br />
di riferimento dei Livelli Essenziali di Assistenza.<br />
L’analisi del Dpcm del 29 novembre 2001 relativo<br />
ai Livelli Essenziali di Assistenza e dei corrispondenti<br />
documenti preparatori ha permesso<br />
di individuare un nucleo essenziale di 6 principi<br />
fondamentali di riferimento, ovvero: bisogno,<br />
equità di accesso, qualità delle cure, appropriatezza<br />
e linee guida, dignità della persona e<br />
tutela della fragilità. Si è quindi proceduto a una<br />
rilettura dei manuali di accreditamento di Marche,<br />
Emilia Romagna e Joint Commission, al fine<br />
di identificare se in quei documenti vi fossero<br />
requisiti coerenti con una logica di tutela dei<br />
principi sopra descritti. Si è potuto rilevare che<br />
risultavano maggiormente rappresentati alcuni<br />
aspetti (qualità delle cure, appropriatezza e linee<br />
guida) mentre, specie nei documenti regionali,<br />
erano poco presenti altri ambiti (equità di accesso,<br />
bisogno e dignità).<br />
A questa fase di sviluppo del confronto tra le<br />
Regioni, partendo dalle ultime analisi svolte, si<br />
è ritenuto utile fare un ulteriore passo in avanti,<br />
ovvero provare a predisporre un elenco di requisiti<br />
sui quali si potesse raggiungere un’ampia<br />
condivisione tra i referenti. Ciò va inteso esclusivamente<br />
come una evidenziazione dello stato<br />
delle esperienze e del dibattito in corso a livello<br />
nazionale, da offrire alle rispettive Regioni<br />
come esempio di sviluppo culturale e metodo-
Esperienze regionali a confronto<br />
logico. Ovviamente, resta sempre intesa la piena<br />
autonomia delle singole Regioni e Province<br />
Autonome rispetto a questi temi ma, considerato<br />
la ricchezza delle esperienze rappresentate<br />
al Tavolo e il lungo percorso che ha portato a<br />
questo tentativo di sintesi, si è ritenuto che l’elenco<br />
dei requisiti potesse essere un utile contributo<br />
per il progresso dei lavori.<br />
Un sottogruppo ha provveduto a predisporre<br />
una nuova proposta, che, partendo dal documento<br />
di sintesi visionato e avendo a riferimento<br />
sempre i principi dei LEA, prevedesse la presenza<br />
di qualche requisito per ognuno dei principi,<br />
e che tali requisiti fossero espressi in modalità<br />
chiare, con spiegazioni sul preciso significato<br />
e illustrazione delle modalità di verifica e,<br />
per una più precisa e omogenea lettura, anche<br />
Requisiti attinenti ai principi da tutelare con i LEA<br />
La struttura valuta i<br />
bisogni della propria<br />
utenza in funzione<br />
delle indicazioni della<br />
programmazione<br />
regionale, e organizza<br />
l’attività in funzione<br />
della valutazione<br />
dei bisogni della propria<br />
utenza, della mission<br />
e delle risorse<br />
disponibili.<br />
I pazienti hanno accesso<br />
ai servizi sanitari<br />
in base ai bisogni<br />
sanitari identificati,<br />
alla mission e alle<br />
risorse dell’organizzazione.<br />
Bisogno<br />
L’organizzazione delle attività della struttura<br />
deve essere in grado di dare le risposte più<br />
opportune agli specifici bisogni della propria<br />
utenza, in modo coerente con la mission e con<br />
le risorse della struttura stessa.<br />
Il poter mettere in relazione bisogni del paziente,<br />
mission e risorse della struttura dipende dall’ottenere<br />
informazioni sulle condizioni di salute del<br />
paziente attraverso la valutazione attuata, generalmente,<br />
al momento del primo contatto con la<br />
struttura, sul campo, durante un trasporto d’emergenza.<br />
Solo i pazienti per i quali la struttura<br />
può erogare l’assistenza necessaria potranno accedervi.<br />
L’organizzazione, per migliorare l’accesso<br />
alla propria struttura, fornisce informazioni sui servizi<br />
prestati, sugli orari e sulle modalità d’accesso.<br />
un sintetico glossario. Il documento prodotto è<br />
costituito in buona parte da requisiti estratti dai<br />
documenti di Emilia Romagna, Marche, Joint<br />
Commission International, ma in alcuni casi i<br />
requisiti sono stati elaborati dal gruppo, soprattutto<br />
come sintesi e fusione di elementi provenienti<br />
da vari documenti. L’elaborato finale è<br />
stato presentato al tavolo di lavoro nell’incontro<br />
del 2 marzo 2004, e in tale occasione i presenti<br />
lo hanno approvato come contributo esperienziale<br />
e metodologico utile.<br />
Riportiamo di seguito la scheda contenente<br />
l’elenco di requisiti attinenti ai principi da tutelare<br />
con i LEA, approvata dal Tavolo di lavoro. Per<br />
ogni requisito è presente una spiegazione e una<br />
descrizione degli elementi verificabili. In calce è<br />
riportato un sintetico glossario.<br />
Requisito Spiegazione Aspetti da verificare<br />
1. Esiste una analisi dei bisogni della propria<br />
utenza;<br />
2. l’organizzazione delle attività è coerente<br />
con la mission della struttura e con i bisogni<br />
individuati;<br />
3. l’assegnazione delle risorse è adeguata allo<br />
svolgimento delle attività previste come risposta<br />
ai bisogni identificati<br />
1. La valutazione viene avviata fin dal momento<br />
del primo contatto.<br />
2. In base alla valutazione si decide se il paziente<br />
sia compatibile con la mission e le risorse<br />
dell’organizzazione.<br />
3. Vengono fornite informazioni sui servizi,<br />
orari e procedure di accesso alle agenzie e<br />
ai referenti nel territorio.<br />
4. I pazienti vengono accettati solo se l’organizzazione<br />
può fornire i servizi e l’assistenza<br />
necessari.<br />
segue a pag. 26<br />
25
Focus on | Accreditamento, rifacciamo il punto<br />
26<br />
segue da pag. 25<br />
Requisiti attinenti ai principi da tutelare con i LEA<br />
La struttura prevede<br />
un processo per<br />
ammettere i pazientiall’organizzazione.<br />
La struttura cerca di<br />
ridurre le barriere<br />
linguistiche, culturali<br />
e di altro genere<br />
per l’accesso ai servizi.<br />
I pazienti devono<br />
essere classificati secondo<br />
principi di<br />
priorità con ricaduta<br />
sui tempi di accesso<br />
Equità accesso<br />
Requisito Spiegazione Aspetti da verificare<br />
La Direzione Aziendale<br />
ha definito e documentato<br />
le politiche<br />
complessive dell’azienda<br />
per la qualità<br />
dell'assistenza<br />
Le politiche e le<br />
procedure guidano<br />
l’assistenza dei pazienti<br />
ad alto rischio<br />
e l’erogazione di<br />
servizi ad alto rischio.<br />
Il processo di ammissione è standardizzato attraverso<br />
politiche e procedure. Il personale responsabile<br />
delle procedure di ammissione conosce<br />
e segue le procedure standardizzate. Le<br />
politiche affrontano anche il tema di come gestire<br />
i pazienti quando le strutture e i servizi<br />
per i pazienti ospedalizzati scarseggiano o non<br />
ci sono posti per l’ammissione.<br />
La popolazione di riferimento dell’organizzazione<br />
è spesso molto variegata: anziani, disabili, persone<br />
che parlano lingue diverse o dialetti, o di culture<br />
diverse ecc. Questi elementi costituiscono<br />
potenziali “barriere” nell’accesso ai servizi e l’organizzazione<br />
deve mettere in atto processi per<br />
ridurre il loro impatto o eliminarle.<br />
Il tempo di accesso alle prestazioni deve essere<br />
coerente con la situazione clinica del paziente, lo<br />
specifico problema di salute, il rischio (mortalità,<br />
lesione d’organo, sofferenza ecc.). Questi aspetti<br />
non possono essere lasciati solo alla discrezionalità<br />
dei singoli operatori, ma devono essere riportati<br />
a modalità esplicite e condivise, e devono<br />
riflettersi anche sulla gestione delle liste di attesa<br />
Qualità dell’assistenza<br />
Le politiche complessive per la qualità sono uno<br />
strumento di riferimento sostanziale per tutte<br />
le attività che, a livello di sistema o di singolo settore/procedura,<br />
si devono attuare nell’azienda.<br />
L’esplicitazione e comunicazione di tali politiche<br />
è il presupposto per ogni attività inerente.<br />
Sono esempi di pazienti ad alto rischio: i bambini,<br />
gli anziani, i pazienti in stato confusionale e comatoso;<br />
sono esempi di servizi ad alto rischio<br />
quelli che implicano l’uso di tecnologie complesse,<br />
quelli legati alla natura del trattamento (l’uso<br />
di sangue ed emoderivati), o quelli che implicano<br />
un alto potenziale di rischio per la salute del<br />
paziente. Le politiche e le procedure permettono<br />
allo staff di identificare tali pazienti e servizi e<br />
di rispondere in modo capillare, accurato e uniforme.<br />
I responsabili amministrativi e clinici sono<br />
responsabili dell’identificazione dei pazienti e<br />
dei servizi ad alto rischio, dell’uso di un processo<br />
collaborativo per lo sviluppo di politiche e procedure<br />
rilevanti, della formazione dello staff nell’uso<br />
delle politiche delle procedure.<br />
1. Per la standardizzazione del processo di ammissione<br />
vengono utilizzate politiche e procedure.<br />
2. Lo staff conosce le politiche e le procedure<br />
e le segue.<br />
3. Le politiche e le procedure affrontano il tema<br />
dell’ammissione dei pazienti urgenti.<br />
4. Le politiche e le procedure affrontano il tema<br />
dei pazienti trattenuti in osservazione.<br />
5. Le politiche e le procedure affrontano il tema<br />
della gestione dei pazienti in mancanza di posti<br />
letto in una specifica unità operativa o in altre.<br />
1. L’organizzazione ha attivato processi per<br />
identificare le barriere potenziali presenti<br />
nella sua popolazione.<br />
2. Esiste un processo per affrontare o limitare<br />
le barriere all’accesso.<br />
3. Esiste un processo per limitare l’impatto<br />
delle barriere sulla fornitura di servizi.<br />
4. I processi di cui sopra sono stati realizzati.<br />
1. Esistono politiche per la definizione delle<br />
priorità di accesso alle prestazioni;<br />
2. esistono procedure applicative nei diversi servizi<br />
per la classificazione dei pazienti per priorità,<br />
e i rispettivi operatori ne sono informati;<br />
3. la gestione degli accessi in urgenza e in elezione<br />
è coerente con le politiche e le procedure<br />
di classificazione per priorità.<br />
Requisito Spiegazione Aspetti da verificare<br />
1. Esiste un documento contenente le politiche<br />
complessive dell’azienda per la qualità<br />
dell’assistenza.<br />
2. Per lo sviluppo delle politiche sono state consultate<br />
le funzioni che ricoprono ruoli di responsabilità.<br />
3. Le politiche per la qualità sono portate a<br />
conoscenza degli operatori.<br />
1. I dirigenti medici e i manager hanno identificato<br />
i pazienti e i servizi considerati ad alto<br />
rischio.<br />
2. I dirigenti utilizzano una procedura collaborativa<br />
per sviluppare politiche e procedure<br />
applicabili.<br />
3. Lo staff è stato formato e usa le politiche e<br />
le procedure come guida dell’assistenza<br />
erogata.
Esperienze regionali a confronto<br />
La Direzione della<br />
Struttura definisce per<br />
le prestazioni/servizi<br />
erogati gli standard di<br />
prodotto (ovvero le<br />
caratteristiche necessarie)<br />
affinché questi<br />
assolvano agli obiettivi,<br />
e relative modalità<br />
di misurazione.<br />
Il raggiungimento/mantenimento<br />
degli standard<br />
di prodotto prefissati<br />
viene valutato attraverso<br />
l’utilizzo degli<br />
indicatori definiti<br />
La qualità tecnica del<br />
servizio/prestazione<br />
tramite idonei approcci<br />
(audit clinico, misurazione<br />
dell’aderenza a<br />
linee guida, misurazione<br />
di indicatori di esito/risultatoclinico,dell’utilizzo<br />
delle migliori<br />
evidenze scientifiche<br />
disponibili) viene valutata<br />
tenendo conto dei<br />
requisiti specifici per la<br />
qualificazione dei percorsi<br />
clinico-assistenziali<br />
Vengono rilevate le<br />
opinioni degli utenti relativamente<br />
a bisogni,<br />
priorità e soddisfazione<br />
rispetto a prestazioni/servizi<br />
ricevuti<br />
La struttura disegna<br />
e attua processi per<br />
dare continuità all’organizzazione<br />
e al<br />
coordinamento delle<br />
attività assistenziali<br />
Qualità dell’assistenza<br />
Requisito Spiegazione Aspetti da verificare<br />
Per standard di prodotto in sanità si deve intendere<br />
la connotazione di un prodotto/servizio<br />
attraverso la definizione delle caratteristiche<br />
delle relative misure (indicatori) e dei livelli<br />
di accettabilità (standard). Standard di prodotto<br />
è perciò statisticamente definibile come<br />
il valore atteso, monitorato attraverso indicatori<br />
per i prodotti/servizi intesi come l’effetto<br />
di attività tecnicamente ed economicamente<br />
determinate (performance).<br />
La definizione dello standard di prodotto rappresenta<br />
la premessa per l’avvio delle operazioni<br />
di miglioramento continuo (intervenendo<br />
sui processi di produzione); l’evidenza del miglioramento<br />
è possibile solo se ha un riferimento<br />
in una situazione documentata di partenza.<br />
La qualità tecnica costituisce l’elemento di maggiore<br />
garanzia dei risultati, ma deve essere verificata<br />
con modalità idonee, basate sulle evidenze<br />
scientifiche e sull’uso di strumenti valutativi<br />
consolidati e opportunamente gestiti.<br />
Questo ambito vede i professionisti sanitari<br />
come attori principali, all’interno di un quadro<br />
trasparente in termini di strumenti utilizzati,<br />
modalità operative, standard e procedure di<br />
riferimento.<br />
I bisogni, le opinioni e l’esperienza dei pazienti<br />
su tutti gli aspetti dell’assistenza che viene loro<br />
fornita (gli aspetti strutturali, di processo e<br />
di esito) aggiungono informazioni importanti<br />
al miglioramento sistematico della qualità e dovrebbero<br />
essere utilizzati regolarmente<br />
Appropriatezza linee-guida<br />
Una volta avvenuto il primo accesso alla struttura,<br />
potrebbero essere coinvolti nell’assistenza<br />
al paziente diversi dipartimenti e servizi. Attraverso<br />
tutti i vari passaggi assistenziali i bisogni<br />
del paziente vengono valutati in relazione<br />
alle risorse più appropriate entro e, se<br />
necessario, fuori dall’organizzazione. Affinché<br />
l’assistenza al paziente non abbia soluzione di<br />
continuità,l’organizzazione ha bisogno di disegnare<br />
e implementare processi per la continuità<br />
e il coordinamento dell’assistenza tra<br />
medici, infermieri e altri erogatori di assistenza.<br />
I responsabili dei vari reparti e servizi lavorano<br />
insieme per disegnare e implementare<br />
i processi.<br />
1. Le strutture identificano i propri<br />
prodotti/servizi;<br />
2. per ogni prodotto/servizio sono identificati<br />
gli standard;<br />
3. sono definite le modalità, responsabilità e<br />
periodicità delle verifiche della corrispondenza<br />
agli standard;<br />
Vi è evidenza dei risultati delle verifiche degli<br />
standard di prodotto e che questi risultati<br />
siano comunicati ai livelli previsti<br />
1. Sono identificati gli ambiti/servizi/prestazioni<br />
da sottoporre a valutazione della qualità<br />
tecnica;<br />
2. sono identificate le procedure, le responsabilità,<br />
la periodicità delle verifiche;<br />
3. sono identificati i soggetti destinatari delle<br />
informazioni sui risultati delle verifiche e le<br />
modalità con cui i risultati sono rappresentati;<br />
4. vi è evidenza dello svolgimento delle attività<br />
previste nelle modalità previste<br />
1. Viene data adeguata informazione agli<br />
utenti sull’attività svolta dalla struttura e<br />
sulle modalità organizzative e di accesso<br />
2. Vengono attuati programmi per valutare sistematicamente<br />
le opinioni degli utenti (es. gestione<br />
dei reclami, questionari di soddisfazione ecc.)<br />
Requisito Spiegazione Aspetti da verificare<br />
1. I responsabili dei servizi e dei reparti disegnano e<br />
implementano i processi a supporto della continuità<br />
e del coordinamento dell’assistenza.<br />
2. Criteri o politiche prestabilite determinano l’appropriatezza<br />
dei trasferimenti entro l’organizzazione.<br />
3. Continuità e coordinamento sono evidenti in tutte<br />
le fasi dell’assistenza al paziente.<br />
4. C’è coordinamento tra i servizi di emergenza e<br />
quelli di ammissione.<br />
5. C’è coordinamento tra i servizi diagnostici e terapeutici.<br />
6. C’è coordinamento tra i servizi chirurgici e non<br />
chirurgici.<br />
7. C’è coordinamento tra l’organizzazione e gli altri<br />
contesti di assistenza<br />
segue a pag. 28<br />
27
Focus on | Accreditamento, rifacciamo il punto<br />
28<br />
segue da pag. 27<br />
Requisiti attinenti ai principi da tutelare con i LEA<br />
I pazienti vengono rivalutati<br />
a intervalli<br />
regolari per determinare<br />
la loro risposta<br />
al trattamento e<br />
decidere per l’assistenza<br />
successiva.<br />
La struttura ha attivato<br />
programmi orientati<br />
allo sviluppo dell’appropriatezza<br />
dei<br />
trattamenti terapeutici,<br />
degli esami diagnostici<br />
e dei processi<br />
assistenziali.<br />
La struttura organizza<br />
le proprie attività in<br />
modo da rispettare i<br />
tempi e le abitudini di<br />
vita dei pazienti. La<br />
struttura ha politiche<br />
e procedure per garantire<br />
ai pazienti tutte<br />
le informazioni e la<br />
documentazione sanitaria<br />
necessarie a<br />
comprendere lo stato<br />
di salute attuale e<br />
favorire le scelte consapevoli.<br />
Appropriatezza linee-guida<br />
Requisito Spiegazione Aspetti da verificare<br />
La rivalutazione è la chiave per capire se le<br />
decisioni diagnostico terapeutiche sono state<br />
appropriate ed efficaci. I pazienti vengono<br />
rivalutati durante il processo di assistenza,<br />
ad intervalli appropriati ai loro bisogni e<br />
piani di assistenza o secondo le definizioni<br />
delle politiche e delle procedure dell’organizzazione.<br />
I risultati di queste valutazioni<br />
successive vengono annotate nella cartella<br />
clinica del paziente al fine di rendere informati<br />
coloro che lo/la assistono. I risultati di<br />
queste valutazioni successive vengono annotate<br />
nella cartella clinica del paziente: ad<br />
intervalli regolari durante l’assistenza (per<br />
es. i controlli infermieristici sulle funzioni vitali);<br />
ogni 24 ore c’è il controllo di un medico<br />
così come viene descritto nelle politiche<br />
dell’organizzazione; quando c’è un cambiamento<br />
significativo nello stato di salute del<br />
paziente; se la diagnosi è cambiata e c’è bisogno<br />
di rivedere il piano di assistenza; per<br />
determinare se farmaci e altri trattamenti<br />
hanno avuto effetto e il paziente possa essere<br />
trasferito o dimesso.<br />
L’appropriatezza (diagnostica, terapeutica) va<br />
intesa, in questo caso, come: la cosa giusta alla<br />
persona giusta (efficacia, rischi/benefici, costi)<br />
al momento giusto. Lo sviluppo dell’appropriatezza<br />
è uno strumento essenziale per<br />
la garanzia delle cure più efficaci per gli specifici<br />
problemi dei singoli pazienti, in tempi congrui,<br />
con una valutazione del rapporto rischi/benefici<br />
e dei costi.<br />
Dignità<br />
La tutela dei diritti del cittadino nei suoi rapporti<br />
con le organizzazioni sanitarie costituisce<br />
un principio ineludibile, che deve sostanziarsi<br />
in situazioni oggettive, quali il rispetto dei<br />
ritmi quotidiani (orari dei pasti e delle attività),<br />
il diritto alla corretta informazione sulla<br />
propria situazione sanitaria, sulle prospettive e<br />
le eventuali alternative.<br />
1. I pazienti vengono rivalutati per determinare<br />
le loro risposte ai trattamenti.<br />
2. I pazienti vengono rivalutati per determinare<br />
se possono essere trasferiti o dimessi.<br />
3. I pazienti vengono rivalutati ad intervalli appropriati<br />
alla loro condizione, piano di cura,<br />
e bisogni individuali o secondo le politiche<br />
e le procedure dell’organizzazione.<br />
4. Le valutazioni successive vengono documentate<br />
nella scheda clinica del paziente.<br />
1. L’organizzazione ha adottato politiche per<br />
lo sviluppo dell’appropriatezza clinica;<br />
2. sono stati identificati (nei settori dei trattamenti<br />
terapeutici, degli esami diagnostici e<br />
dei processi assistenziali) alcuni ambiti in<br />
cui promuovere l’appropriatezza;<br />
3. negli ambiti selezionati, sono disponibili i<br />
risultati delle verifiche rispetto all’appropriatezza<br />
Requisito Spiegazione Aspetti da verificare<br />
1. L’organizzazione delle attività assistenziali<br />
tiene conto dei ritmi abituali dei cittadini<br />
nelle attività quotidiane (pasti, sonno, ecc.),<br />
e non solo delle necessità organizzative<br />
della struttura;<br />
2. vi sono politiche e procedure per garantire<br />
al paziente le continue informazioni sullo<br />
stato di salute e i programmi assistenziali;<br />
3. sono identificati i soggetti che sono preposti<br />
a fornire le informazioni ai pazienti.
Esperienze regionali a confronto<br />
I piani di cura considerano<br />
e rispettano<br />
i valori e le credenze<br />
dei pazienti.<br />
Il consenso informato<br />
è richiesto attraverso<br />
un processo<br />
definito dalla struttura<br />
e raccolto da personale<br />
addestrato.<br />
L’assistenza rispetta il<br />
bisogno di privacy<br />
del paziente.<br />
Dignità<br />
Requisito Spiegazione Aspetti da verificare<br />
Le politiche e le<br />
procedure guidano<br />
l’assistenza ai pazienti<br />
che si trovano<br />
in situazione di fragilità,<br />
anche temporanea.<br />
Ogni paziente porta il suo bagaglio di credenze<br />
e valori nel processo assistenziale.Alcuni sono comuni<br />
a molti pazienti e hanno origini culturali e<br />
religiose.Altri sono propri del paziente.Tutti i pazienti<br />
sono stimolati ad esprimere i propri valori<br />
nel rispetto di quelli degli altri.Valori e credenze<br />
particolarmente forti possono influenzare il processo<br />
di assistenza e le risposte del paziente. Quindi<br />
ogni erogatore deve cercare di contestualizzare<br />
l’assistenza nell’insieme di valori e di credenze<br />
proprio del paziente che ha di fronte.<br />
Quando i pazienti sono sottoposti a procedure<br />
diagnostiche o terapeutiche potenzialmente rischiose,<br />
devono essere illustrati il significato della<br />
procedura, i rischi e le eventuali alternative. L’informazione<br />
del paziente è un diritto riconosciuto<br />
ed è componente essenziale del consenso. Il<br />
nominativo della persona incaricata di dare le informazioni<br />
viene riportato nella scheda clinica.<br />
La privacy del paziente, soprattutto durante le<br />
procedure cliniche e gli esami, è importante. I<br />
pazienti possono desiderare privacy da altri<br />
membri dello staff, dai pazienti, o anche dai<br />
propri familiari. I membri dello staff cercano di<br />
capire e rispettare questi bisogni.<br />
Tutela fragilità<br />
La tutela delle persone in condizione di fragilità<br />
(anche temporanea) è un elemento di particolare<br />
importanza nelle organizzazioni sanitarie,<br />
ove pazienti di questo genere sono frequenti<br />
e particolarmente esposti a rischi di ordine<br />
sanitario, ma non solo. Le condizioni di<br />
fragilità possono essere riportate a situazioni<br />
stabili (bambini, anziani, pazienti cronici con grave<br />
compromissione) o a situazioni contingenti<br />
o temporanee (pazienti in coma, in supporto<br />
vitale, pazienti terminali, spaventati ecc.)<br />
1. C’è un processo per identificare e rispettare<br />
i valori e le credenze del paziente.<br />
2. Lo staff usa i processi e fornisce un’assistenza<br />
che rispetta i valori e le credenze<br />
dei pazienti.<br />
1. Esiste un processo per l’informazione del<br />
paziente e la raccolta del consenso.<br />
2. Viene riportato nella scheda clinica il nominativo<br />
della persona incaricata di dare le<br />
informazioni e raccogliere il consenso informato.<br />
1. Il bisogno di privacy del paziente viene rispettato<br />
in tutti i casi di esami, procedure e<br />
trattamenti.<br />
Requisito Spiegazione Aspetti da verificare<br />
1. Vi sono politiche e procedure per identificare<br />
i soggetti che si trovano in situazioni,<br />
anche temporanee, di fragilità;<br />
2. gli operatori sono informati su queste politiche<br />
e procedure;<br />
3. vi è evidenza dell’applicazione di queste<br />
politiche e procedure, in particolare per i<br />
pazienti in coma, i pazienti in supporto vitale,<br />
i pazienti terminali<br />
29
Focus on | Accreditamento, rifacciamo il punto<br />
30<br />
Glossario<br />
Termine Significato Fonte<br />
Accessibilità<br />
Audit<br />
Bisogno<br />
Continuità<br />
Mission<br />
Obiettivo specifico<br />
Obiettivo strategico<br />
Politica della qualità<br />
Politiche<br />
La possibilità resa disponibile a un paziente o a<br />
una popolazione di ricevere l’assistenza necessaria<br />
e adeguata a costi ragionevoli, entro un tempo<br />
definito e in un determinato luogo<br />
Metodo di valutazione che serve a paragonare,<br />
in base ad alcuni criteri, una pratica o una attività<br />
(condotta in un contesto medico o infermieristico<br />
o da un’organizzazione) con un sistema predeterminato<br />
di riferimento. Produrrà delle proposte<br />
o delle raccomandazioni con lo scopo di<br />
migliorare la qualità<br />
Rappresentazione della necessità di intervento sanitario.<br />
Può essere inteso come lo scarto tra ciò<br />
che esiste e ciò che è desiderabile in termini di stato<br />
di salute, servizi sanitari e risorse disponibili. L’identificazione<br />
del bisogno può nascere da una norma<br />
(ad es.: una legge, un piano sanitario ecc.) o da<br />
una procedura valutativa sanitaria (ad es.: visita medica).<br />
Il bisogno può essere percepito o meno dal<br />
soggetto interessato, e può essere o meno espresso<br />
(divenendo, in quest’ultimo caso, domanda).<br />
Fornire prestazioni senza interruzione, tra loro<br />
coordinate all’interno dei programmi e delle organizzazioni<br />
o tra programmi e organizzazioni diverse,<br />
così come nel passaggio tra livelli diversi di<br />
servizi, in un sistema di continuità assistenziale, in<br />
ogni momento.<br />
La ragion d’essere dell’organizzazione e i valori<br />
cui si ispira<br />
Obiettivo misurabile, valutabile, per il quale sono<br />
stati determinati criteri, indicatori e soglie di raggiungimento.<br />
Solitamente costituisce la concretizzazione<br />
di un obiettivo strategico (vedi sotto).<br />
Si riferisce alle principali opportunità di cambiamento<br />
di un’organizzazione e/o alle sfide principali<br />
che l’organizzazione deve affrontare. In senso<br />
lato, rappresenta ciò che un’organizzazione deve<br />
modificare o migliorare per diventare o rimanere<br />
competitiva; su di esso si stabilisce l’impegno<br />
a lungo termine e si decide l’allocazione o la redistribuzione<br />
di risorse<br />
Gli obiettivi e gli indirizzi generali di un’organizzazione<br />
per quanto riguarda le attività relative alla valutazione,al<br />
mantenimento e alla promozione della qualità,<br />
espressi in modo formale dall’alta direzione.<br />
Dichiarazioni scritte che indicano chiaramente i<br />
valori e la posizione di un’organizzazione in rapporto<br />
a un tema specifico.<br />
Raccomandazione EU ‘97<br />
Raccomandazione EU ‘97<br />
Dpr 14/1/97<br />
P. Morosini, F. Perraro 1999
Esperienze regionali a confronto<br />
Termine Significato Fonte<br />
Priorità<br />
Procedura<br />
Processo<br />
Qualità tecnica<br />
o professionale<br />
Rischio<br />
Risorse<br />
Servizi<br />
Standard<br />
Standard di prodotto<br />
Criteri basati solitamente su aspetti clinici verificati<br />
o presunti (rischio di morte o di danno permanente,<br />
sofferenza, difficoltà motorie ecc.) utilizzati<br />
per stratificare in classi diverse,relativamente ai tempi<br />
di accesso, la domanda di prestazioni.Viene solitamente<br />
utilizzata, attraverso criteri espliciti e concordati,per<br />
regolare l’accesso in alternativa alla semplice<br />
sequenza cronologica di presentazione<br />
Modalità definite per eseguire un’attività o serie di<br />
attività e comunicazioni,tra loro interrelate,per portare<br />
a compimento un servizio per il cliente/utente.<br />
È la sequenza logica e temporale delle attività che<br />
permettono di raggiungere obiettivi definiti o stimati,<br />
partendo da una situazione iniziale nota<br />
Misura in cui vengono scelti interventi appropriati che<br />
tengono conto delle evidenze scientifiche più recenti,<br />
e che vengono effettuati correttamente e con rispetto<br />
del paziente, al fine di ottenere i migliori esiti<br />
di salute e il miglior alleviamento delle sofferenze possibili,con<br />
i minori inconvenienti e disagi possibili.<br />
La possibilità di verificarsi di eventi dannosi o comunque<br />
negativi; oppure anche probabilità o possibilità<br />
di un pericolo, di una perdita o di un’offesa.<br />
Persone, professionalità, edifici, attrezzature, denaro,<br />
tempo a disposizione o attivabili per il raggiungimento<br />
degli obiettivi<br />
Il termine può avere 2 significati: a) prodotti erogati<br />
ai clienti/utenti (prestazioni) oppure b) articolazioni<br />
organizzative dell’organizzazione o del<br />
personale dipendente, aventi un responsabile, che<br />
erogano i prodotti/prestazioni ai clienti/utenti. Con<br />
il termine “servizi” vengono quindi indicate sia le<br />
prestazioni cliniche, professionali o amministrative<br />
sia le articolazioni organizzative.<br />
Livelli desiderati e raggiungibili di performance/rendimento<br />
nei confronti dei quali la performance/il<br />
rendimento attuale può essere comparata/o.<br />
Per standard di prodotto in sanità si deve intendere<br />
la connotazione di un prodotto/servizio attraverso<br />
la definizione delle caratteristiche delle<br />
relative misure (indicatori) e dei livelli di accettabilità<br />
(standard). Standard di prodotto è perciò statisticamente<br />
definibile come il valore atteso, monitorato<br />
attraverso indicatori per i prodotti/servizi<br />
intesi come l’effetto di attività tecnicamente ed<br />
economicamente determinate (performance).<br />
ISO 9000:2000<br />
ISO 9000:2000<br />
P. Morosini, F. Perraro 1999<br />
Donabedian ‘89<br />
31
Focus on | Accreditamento, rifacciamo il punto<br />
32<br />
TAVOLO 4<br />
“Caratteristiche e ruolo dei valutatori”<br />
La configurazione del ruolo del valutatore, sotto<br />
il profilo della sua configurazione giuridica, ma<br />
anche delle competenze richieste, non appare sempre<br />
chiaramente dagli atti normativi regionali rilevati,<br />
fatto non strano se si considera che, trattandosi<br />
di un processo nuovo per il quadro istituzionale,<br />
può considerarsi fisiologico che esso sia<br />
spesso ancora così indefinito nei contorni.<br />
Partendo da queste considerazioni, si è ritenuto<br />
utile precisare quali siano gli effettivi contenuti<br />
delle differenze citate, sia sul piano formale che<br />
sostanziale, per poter meglio comprendere il problema<br />
ma, soprattutto, per permettere alle Regioni<br />
di avere un quadro preciso delle possibili opzioni,<br />
ivi compresi gli strumenti più idonei per raggiungere<br />
gli obiettivi attesi, tra i quali si segnala in<br />
particolare la possibilità di scambio di esperienze.<br />
Nel giugno 2003 il Tavolo di Lavoro su “Ruolo<br />
e caratteristiche dei valutatori” ha predisposto<br />
una scheda di rilevazione, finalizzata a meglio comprendere<br />
come le singole Regioni hanno delineato<br />
il ruolo e le caratteristiche dei valutatori.La scheda<br />
era costituita complessivamente da 19 domande,<br />
alcune chiuse e alcune aperte, dove riportare in<br />
modo sintetico le osservazioni o informazioni richieste.<br />
Hanno risposto all’indagine complessivamente<br />
17 Regioni e PA, delle quali 13 hanno restituito<br />
la scheda compilata (P.A. Bolzano, Emilia<br />
Romagna, Friuli Venezia Giulia, Lazio, Liguria,<br />
Lombardia, Marche, Piemonte, Sardegna, Sicilia,<br />
Toscana, P.A.Trento,Veneto); 4 hanno dichiarato<br />
che il tema non è ancora stato affrontato (Abruzzo,<br />
Campania, Puglia,Valle d’Aosta); 4 non hanno<br />
risposto (Basilicata, Calabria, Molise, Umbria).<br />
Riportiamo qui di seguito una sintesi commentata<br />
dei risultati dell’indagine, ricavata dalle<br />
13 schede compilate. In corsivo è riportato<br />
sinteticamente il contenuto di ogni domanda.<br />
Segnaliamo, per una corretta lettura dei risultati,<br />
che qualche Regione non ha risposto a<br />
tutte le domande.<br />
RISULTATI<br />
1. Configurazione del valutatore<br />
sotto il profilo giuridico<br />
Viene configurato in modalità corrispondente<br />
a pubblico ufficiale o incaricato di pubblico servizio<br />
da 2 Regioni (Sicilia,Toscana), mentre 5 (Friuli<br />
Venezia Giulia, P.A. Bolzano, P.A.Trento, Liguria,<br />
Emilia Romagna) lo configurano come un consulente/esperto,<br />
senza un ruolo istituzionale diretto.<br />
Va notato comunque che, sebbene Lombardia<br />
e Piemonte rispondano di non avere configurato<br />
in modo esplicito la figura, le caratteristiche del<br />
processo e la configurazione delle responsabilità<br />
data dalle rispettive norme regionali sembrano posizionare<br />
i valutatori, di fatto, nell’ambito giuridico<br />
dei soggetti incaricati di pubblico servizio.<br />
Quattro Regioni non hanno ancora precisato<br />
questo aspetto in modo dettagliato (Marche,<br />
Sardegna,Veneto, Lazio).<br />
2.Ambiti che il valutatore è richiesto di verificare<br />
Erano possibili risposte multiple.<br />
1. Conformità a norme generali: 7 risposte<br />
(Friuli Venezia Giulia, P.A.Trento, P.A.<br />
Bolzano, Sardegna, Sicilia, Piemonte,<br />
Lombardia).<br />
2. Conformità a norme specifiche: 6 risposte<br />
(P.A.Trento, P.A. Bolzano, Sardegna, Sicilia,<br />
Friuli Venezia Giulia, Lombardia).<br />
3. Requisiti specialistici-settoriali: 9 risposte<br />
(Marche, Friuli Venezia Giulia, Emilia Romagna,<br />
P.A.Trento, P.A. Bolzano, Sardegna,
Esperienze regionali a confronto<br />
Liguria, Sicilia, Piemonte).<br />
5. Organizzazione Sistema qualità: 11 risposte<br />
(Marche,Friuli Venezia Giulia, Emilia Romagna,<br />
P.A.Trento, P.A. Bolzano, Liguria, Sicilia,<br />
Toscana, Sardegna, Piemonte, Lombardia).<br />
È interessante notare che tutte le Regioni che<br />
hanno emanato requisiti di accreditamento, prevedono<br />
la richiesta di un sistema qualità, anche<br />
se a complessità d articolazione molto diverse, e<br />
conseguentemente i valutatori sono sempre richiesti<br />
di valutare tale caratteristica.<br />
3. Obbligo di inserire specialisti<br />
Sì: 2 (Marche, Piemonte)<br />
No:9 (Friuli Venezia Giulia,Toscana, Emilia<br />
Romagna, P.A.Trento, P.A. Bolzano, Sicilia, Liguria,<br />
Lombardia,Veneto).<br />
La maggioranza delle Regioni e Province Autonome<br />
non hanno previsto questa possibilità<br />
come obbligo, ma al massimo come opportunità<br />
da valutare nei casi specifici; in alcuni casi vengono<br />
precisate le specialità ove sussiste l’obbligo<br />
(Piemonte: fisiatria, radiologia, laboratorio), o si<br />
considera l’opportunità per discipline correlate<br />
(Veneto, Emilia Romagna).<br />
Considerato che la maggioranza dei requisiti sono<br />
di ordine generale, e non richiedono capacità<br />
di verifica specialistica, la scelta appare coerente.<br />
Diverso potrebbe essere il caso ove, invece, l’obiettivo<br />
fosse di esprimere valutazioni su aspetti di<br />
ordine tecnico-professionale, risultati delle attività,<br />
presenza di competenze, per i quali sarebbero invece<br />
necessari altri tipi di approccio (peer-review,<br />
audit, analisi epidemiologica ecc.). Questi approfondimenti<br />
potrebbero, peraltro, essere limitati a<br />
specifici settori (ad esempio: chirurgia, oppure strutture<br />
ospedaliere).Andrebbe comunque precisato se,<br />
nel corso della visita di accreditamento, i visitatori<br />
siano richiesti di valutare questi processi valutativi<br />
(contenuti, metodi, risultati) oppure verificare solo<br />
che tali processi abbiano luogo e/o corrispondano<br />
a determinate caratteristiche. In funzione di queste<br />
diverse scelte, cambierebbero sostanzialmente complessità<br />
e tempi delle procedure valutative, come<br />
pure competenze richieste ai valutatori.<br />
4. Possibilità di valutazione di strutture<br />
della stessa azienda di appartenenza<br />
Solo la Sicilia e la Lombardia prevedono questa<br />
possibilità.<br />
Sette Regioni e Province Autonome escludono<br />
questa possibilità (Marche, Friuli Venezia<br />
Giulia, Emilia Romagna,Toscana, P.A. Bolzano,<br />
Veneto, Liguria).<br />
Questa situazione, che si basa su un evidente<br />
principio di opportunità, diviene un problema<br />
in alcune Regioni. La Provincia di Trento sottolinea<br />
che, avendo una unica azienda provinciale,<br />
è previsto che il valutatore non possa valutare lo<br />
stesso presidio in cui lavora. Situazioni simili si<br />
potrebbero trovare in Val d’Aosta, ma anche nelle<br />
Marche (nuova normativa su azienda unica regionale),<br />
e forse anche in altre Regioni. In questi<br />
casi sarebbe necessario regolamentare meglio<br />
questo aspetto, ad esempio prevedendo la possibilità<br />
della partecipazione alle visite di valutatori<br />
provenienti da altre Regioni.<br />
5.Per i dipendenti delle ASL,possibilità di valutazione<br />
di strutture collocate nello stesso territorio<br />
dell’azienda di appartenenza<br />
Quattro Regioni e Province Autonome (P.A.<br />
Trento, P.A. Bolzano, Sicilia, Lombardia) prevedono<br />
questa possibilità, mentre 5 la escludono<br />
(Marche, Friuli Venezia Giulia, Emilia Romagna,<br />
Toscana, Liguria).<br />
Anche in questo caso valgono le osservazioni<br />
già fatte al punto precedente.<br />
33
Focus on | Accreditamento, rifacciamo il punto<br />
34<br />
6.Attivazione corsi di formazione<br />
Dieci Regioni e Province Autonome li hanno<br />
attivati (Marche, Friuli Venezia Giulia, Emilia<br />
Romagna, P.A.Trento,Toscana, Bolzano, Sicilia,<br />
Lazio, Piemonte, Lombardia), 3 no (Veneto,<br />
Sardegna, Liguria; ma quest’ultima ne aveva<br />
già programmato uno per l’autunno 2003).<br />
7-8-9 Tipologia dei corsi<br />
Tra i diversi percorsi si possono riconoscere<br />
due tipologie fondamentali di approccio:<br />
a. formazione mirata alla sola procedura di<br />
valutazione;<br />
b. formazione prima di esperti in qualità (facilitatori<br />
per gruppi di lavoro, conoscenza<br />
sistemi qualità), che possono poi divenire<br />
valutatori.<br />
Il primo tipo di approccio è stato attuato da<br />
quattro Regioni (Friuli Venezia Giulia, Marche,<br />
Sicilia, Lombardia).<br />
Il secondo, pur con modalità diverse, da sette.<br />
Tra queste, è significativa l’esperienza dell’Emilia<br />
Romagna, che ha sviluppato (all’interno di un<br />
progetto di ricerca finanziato ex art. 12/Dlgs 502)<br />
un percorso ispirato al modello previsto dalle normative<br />
ISO, articolato su tre livelli: facilitatore, valutatore<br />
interno, valutatore qualificato (riconosciuto<br />
dal CEPAS, organismo riconosciuto di certificazione<br />
degli ispettori secondo le norme ISO). Questo<br />
modello è stato recepito da altre tre Regioni e<br />
Province Autonome (Bolzano,Trento, Lazio; in<br />
realtà, risulta recepito anche dalla Regione Umbria,<br />
che però non ha risposto al questionario).<br />
Le altre tre Regioni hanno predisposto, sempre<br />
seguendo la seconda tipologia, dei propri<br />
percorsi (Toscana, Piemonte, Liguria).<br />
10. Esame finale<br />
È previsto da 9 Regioni e Province Autono-<br />
me (Marche, Friuli Venezia Giulia, Emilia Romagna,<br />
P.A.Trento,Toscana, Bolzano, Liguria, Sicilia,<br />
Lazio), ma non da Piemonte e Lombardia.<br />
11. Previsione di training formativo<br />
È previsto da 9 Regioni e Province Autonome<br />
(Marche, Friuli Venezia Giulia, Emilia Romagna,Trento,Toscana,<br />
Bolzano, Liguria, Sicilia,<br />
Lazio), ma non da Piemonte e Lombardia.<br />
12. Numero di giornate di training<br />
Quattro Regioni prevedono la partecipazione<br />
ad almeno quattro visite (Friuli Venezia Giulia,<br />
Lazio, P.A.Trento, P.A. Bolzano), mentre per<br />
Liguria e Sicilia sono sufficienti 2 giorni.<br />
Per divenire valutatori non è richiesto training<br />
da Lombardia, Marche ed Emilia Romagna<br />
(che però richiede almeno 20 giornate di<br />
esperienza per divenire coordinatori di visita).<br />
13. Formazione differenziata<br />
per responsabile delle visite<br />
Per il responsabile/coordinatore della visita è<br />
prevista una specifica formazione da 3 Regioni.Tra<br />
queste, Friuli Venezia Giulia ed Emilia<br />
Romagna la legano al training sul campo (rispettivamente,<br />
4 e 20 visite), mentre la Liguria<br />
deve ancora definire le modalità.<br />
Otto Regioni non prevedono formalmente<br />
una differenziazione tra semplice valutatore e<br />
coordinatore, anche se, ad esempio nelle Marche,<br />
viene nominata come responsabile una persona<br />
che abbia già esperienze di visita.<br />
14. Numero di persone formate<br />
Otto Regioni hanno già attivato dei corsi di<br />
formazione per valutatori, in alcuni casi già completati,<br />
in altri ancora in corso.<br />
Le Marche hanno formato già 320 persone,
Esperienze regionali a confronto<br />
Friuli Venezia Giulia 113, Lombardia circa 45/50,<br />
Toscana 43; l’Emilia Romagna ha un numero di<br />
persone formate diversificato per tipologia (36<br />
facilitatori, 189 valutatori interni, 60 valutatori<br />
esterni, 65 valutatori certificati) e, similmente,<br />
anche P.A.Trento (27 facilitatori e 8 valutatori<br />
esterni) e P.A. Bolzano (28 facilitatori e 5 valutatori<br />
esterni). In Lazio, 53 persone hanno completato<br />
il corso per facilitatori.<br />
La Liguria ha avviato un corso per 35 persone,<br />
mentre la Sicilia non ha ancora attivato<br />
i corsi.<br />
È interessante notare come la maggioranza<br />
delle Regioni che hanno affrontato il tema dell’accreditamento<br />
abbiano colto il bisogno formativo<br />
che l’implementazione di un processo<br />
di questo genere comporta, soprattutto in riferimento<br />
al senso profondo del processo stesso,<br />
ovvero alla garanzia e promozione della<br />
qualità.<br />
Alcune Regioni hanno attivato i corsi di formazione<br />
per valutatori prima ancora di avere deciso<br />
quali saranno i requisiti e le procedure che dovranno<br />
essere utilizzati. Ciò è segno della sensibilità<br />
al problema della qualità, ma potrebbe anche<br />
determinare delle asimmetrie tra attese iniziali e<br />
prodotti finali, come pure tra attuali contenuti formativi<br />
e competenze richieste successivamente.<br />
15.Albo dei valutatori<br />
Una forma di registro dei valutatori è prevista<br />
da 9 Regioni (Marche, Friuli Venezia Giulia,<br />
Emilia Romagna, P.A.Trento, P.A. Bolzano,Veneto,<br />
Liguria,Toscana, Lazio).<br />
Tre Regioni (Sicilia, Piemonte, Lombardia)<br />
non sentono questa necessità, ma sono le stesse<br />
Regioni che hanno attribuito la competenza della<br />
procedura a organismi istituzionali già esistenti<br />
(Dipartimenti di prevenzione,ARPA), che han-<br />
no già norme regolamentari e una configurazione<br />
del ruolo degli operatori e degli ispettori.<br />
16-17-18 Retribuzione dei valutatori<br />
Una forma di retribuzione specifica è prevista<br />
solo dalla Toscana, mentre alcune Regioni<br />
prevedono un gettone per tutti i valutatori (P.A.<br />
Bolzano, Piemonte) o solo per i privati (P.A.<br />
Trento, Marche).Ai dipendenti pubblici viene<br />
riconosciuta la missione da 8 Regioni (Friuli Venezia<br />
Giulia, Emilia Romagna,Veneto, Liguria,<br />
Sardegna, Sicilia, Lombardia, Marche).<br />
I pagamenti sono sempre messi a carico dell’istituzione<br />
pubblica (Toscana: Regione;Veneto:ARSS<br />
e USL; P.A.Trento e P.A. Bolzano: Provincia).<br />
Le Marche prevedono che i privati richiedenti<br />
paghino alla Regione una quota forfettaria<br />
per ottenere la procedura.<br />
Si è rilevato comunque che tre Regioni (Veneto,Liguria,Marche)<br />
si stanno ponendo il problema<br />
di trovare forme di compenso per i valutatori.<br />
19. Strutture di appartenenza dei valutatori<br />
Dieci Regioni prevedono che i valutatori<br />
siano dipendenti del SSR (Marche, Friuli Venezia<br />
Giulia, Emilia Romagna, P.A.Trento,Toscana,<br />
P.A. Bolzano,Veneto, Liguria, Sicilia,<br />
Lombardia), e di queste 6 prevedono anche la<br />
possibilità della presenza di soggetti provenienti<br />
dagli erogatori privati (Marche, Friuli Venezia<br />
Giulia, Emilia Romagna, P.A.Trento,Toscana,<br />
Veneto).<br />
Vi sono inoltre situazioni a maggiore differenziazione,<br />
come chi prevede rappresentanti di<br />
cittadini e professioni sanitarie (Toscana, Marche),<br />
Università e settore no profit (Emilia Romagna),<br />
personale del settore sociale (Veneto),<br />
dipendenti della Regione (Sardegna) e dell’ARPA<br />
(Piemonte).<br />
35
Focus on | Accreditamento, rifacciamo il punto<br />
36<br />
CONCLUSIONI<br />
La rilevazione svolta ha permesso di chiarire<br />
meglio una serie di aspetti inerenti il ruolo e le<br />
competenze con cui le diverse Regioni e Province<br />
Autonome hanno configurato i valutatori.<br />
È subito evidente come il ruolo del valutatore<br />
sia stato ritenuto centrale nella gestione del<br />
processo di accreditamento, al punto che anche<br />
Regioni che non hanno ancora definito procedure<br />
e requisiti si sono poste il problema di avviare<br />
il percorso formativo. Sebbene inizialmente<br />
non sempre sia stato esplicitato il ruolo del valutatore,<br />
esso si è però venuto chiaramente configurando<br />
negli atti che definivano nel dettaglio<br />
le procedure e le attribuzioni di responsabilità.<br />
Sul piano formale, solo 2 Regioni hanno attribuito<br />
ai valutatori un ruolo giuridico istituzionale<br />
(Toscana e Sicilia), ma in realtà anche altre<br />
2 (Lombardia e Piemonte), nell’attribuire la responsabilità<br />
della procedura ad organismi istituzionali<br />
(ASL,ARPA) per mezzo di propri dipendenti,<br />
di fatto hanno configurato una situazione<br />
simile. Non è un caso, del resto, che queste<br />
Regioni siano quelle che non hanno sentito<br />
la necessità di attivare un “registro” dei valutatori,<br />
in quanto figura e ruolo sono già chiaramente<br />
definiti dalle norme e dalle procedure esistenti.<br />
Nelle altre Regioni, invece, il ruolo dei valutatori<br />
si configura, anche se spesso solo in modo<br />
implicito, come quello di esperti/consulenti<br />
che vengono utilizzati, al bisogno, dal soggetto<br />
che ha il compito di gestire la procedura<br />
(Regione,<strong>Age</strong>nzia), e che non rivestono una<br />
responsabilità di tipo istituzionale (quale quella<br />
di pubblico ufficiale o incaricato di pubblico<br />
servizio).<br />
A questo punto è opportuno precisare meglio<br />
le caratteristiche giuridiche che differenziano<br />
queste due tipologie di valutatori.<br />
Il ruolo di pubblico ufficiale caratterizza coloro<br />
i quali esercitano una pubblica funzione, assegnata<br />
da un atto legislativo e caratterizzata da<br />
potestà pubbliche, di tipo autoritativo, certificativo<br />
ecc. L’incaricato di pubblico servizio è il<br />
ruolo di tutti coloro che prestano un pubblico<br />
servizio, non caratterizzato da poteri autoritativi.Volendo<br />
fare degli esempi, il pubblico impiegato<br />
è generalmente un incaricato di pubblico<br />
servizio, invece i medici addetti agli ambulatori,<br />
i medici convenzionati (MMG, guardia medica)<br />
i medici ospedalieri, possono essere pubblici<br />
ufficiali o incaricati di pubblico servizio in<br />
relazione alle attività che svolgono (quando compilano<br />
una denuncia di malattia infettiva: pubblico<br />
ufficiale; quando eseguono una normale<br />
visita medica: incaricato di pubblico servizio).<br />
Connesse alla figura di pubblico ufficiale vi sono<br />
una serie di norme del Codice Penale che, da<br />
un lato, tutelano la sua attività (violenza o minaccia<br />
a pubblico ufficiale, oltraggio a p.u., resistenza<br />
ecc.) dall’altro tendono a responsabilizzarlo<br />
sullo svolgimento delle funzioni pubbliche; si<br />
consideri, ad esempio, l’“obbligo di denuncia di<br />
reato”, per cui i pubblici ufficiali e gli incaricati<br />
di pubblico servizio che, nell’esercizio o a causa<br />
delle loro funzioni o del loro servizio, hanno notizia<br />
di un reato perseguibile d’ufficio, devono farne<br />
denuncia per iscritto, anche quando non sia<br />
individuata la persona alla quale il reato è attribuito<br />
(art. 331 Codice di Procedura Penale, norma<br />
ripetuta nel Codice Penale agli art. 361-362).<br />
Invece, l’esperto consulente si configura, dal<br />
punto di vista giuridico, come un prestatore di<br />
opera professionale e come tale è pienamente<br />
responsabile di ciò che caratterizza il mandato<br />
specifico dell’opera professionale. Quindi, a differenza<br />
delle precedenti figure, non ha un obbligo<br />
di denuncia di qualunque fatto che costi-
Esperienze regionali a confronto<br />
tuisca reato o di cui abbia avuto notizia nell’esercizio<br />
delle sue funzioni.<br />
Mantiene invece la responsabilità specifica relativa<br />
all’oggetto della consulenza (accertare la<br />
corrispondenza ai requisiti previsti, farlo con<br />
completezza, veridicità, competenza ecc.) e quindi<br />
tutto ciò che si riferisce allo specifico di una<br />
prestazione di tipo professionale.<br />
Anche rispetto alle competenze richieste, come<br />
abbiamo già avuto modo di sottolineare, le<br />
differenti situazioni che si riconoscono nelle diverse<br />
regioni e PA si posso riportare a due tipologie<br />
fondamentali:<br />
a. nella prima situazione le competenze richieste<br />
sono correlate direttamente e prevalentemente<br />
al solo svolgimento della procedura<br />
regionale, alla verifica della conformità<br />
agli specifici requisiti richiesti; l’insieme<br />
dei requisiti può, in alcuni casi, essere<br />
contenuto e richiedere quindi poche competenze<br />
aggiuntive rispetto a quelle già<br />
possedute da figure professionali che svolgono<br />
procedure simili (questo può essere<br />
il caso, ad esempio, della Lombardia); in altri<br />
casi (Friuli Venezia Giulia, Marche) vi<br />
sono contenuti aggiuntivi rispetto a procedure<br />
tradizionali, che richiedono formazione<br />
e addestramento mirati, ma sempre<br />
comunque strettamente correlati alla<br />
specifica procedura;<br />
b. nel secondo caso, si richiedono conoscenze<br />
e competenze che vanno molto al<br />
di là della sola gestione della procedura di<br />
accreditamento, che diviene invece un’occasione<br />
per attivare, di fatto, un programma<br />
di formazione molto più ampio; viene<br />
predisposto un programma formativo<br />
articolato e complesso finalizzato ad ottenere<br />
una conoscenza approfondita sul<br />
tema della metodologia per la qualità, con<br />
acquisizione di competenze sugli strumenti<br />
per la valutazione e progettazione<br />
per la qualità, sui diversi sistemi per la qualità,<br />
la gestione dei gruppi, le procedure<br />
valutative ecc.<br />
È evidente la sostanziale diversificazione dei<br />
due approcci, che comporta diversità in complessità<br />
procedurali, investimenti per la formazione,<br />
verifiche di competenze, diffusione di<br />
competenze e di cultura nel SSR. Ciò si è concretizzato<br />
con percorsi formativi relativamente<br />
brevi nell’approccio di tipo a) (4-6 giorni di formazione<br />
per i valutatori in Marche e Friuli Venezia<br />
Giulia), e più lunghi nel tipo b) (64 ore in<br />
Toscana, 20 giorni in Emilia Romagna).All’interno<br />
della tipologia b) troviamo, però, ulteriori<br />
differenziazioni: da un lato vi è il modello sviluppato<br />
dall’Emilia Romagna (ed emulato da almeno<br />
altre cinque Regioni), con livelli di competenze<br />
progressivi e incrementali (facilitatore,<br />
valutatore interno, valutatore certificato), e che<br />
richiama il percorso previsto dalle norme ISO<br />
per gli ispettori; dall’altro lato troviamo modelli<br />
che, pur prevedendo l’acquisizione di competenze<br />
più ampie di quanto richiesto nel modello<br />
tipo a), configurano percorsi formativi meno<br />
strutturati rispetto a quello appena descritto (Toscana,<br />
Piemonte).<br />
L’approccio tipo b) è seguito da almeno otto<br />
Regioni, delle quali, però, attualmente solo una ha<br />
avuto modo di applicare la procedura alla fase operativa<br />
(Piemonte).Vi sono, invece, altre tre Regioni<br />
in cui l’accreditamento è arrivato alla fase operativa,<br />
ma tutte queste hanno definito il valutatore<br />
in modo strettamente funzionale alla procedura<br />
(Friuli Venezia Giulia, Marche, Lombardia).<br />
Alla luce di quanto sopra descritto, sembra che<br />
i diversi approcci seguiti dalle Regioni, sia sotto il<br />
37
Focus on | Accreditamento, rifacciamo il punto<br />
38<br />
profilo della configurazione del ruolo istituzionale<br />
che il valutatore viene a ricoprire, sia sotto il<br />
profilo delle competenze che sono richieste, pur<br />
nella loro diversificazione, si possano riportare a<br />
una sintesi complessiva di quattro tipologie.<br />
Nella Tabella 1 sono sintetizzati i concetti sopra<br />
esposti in una griglia a doppia entrata, considerando<br />
da un lato la figura del valutatore sotto<br />
il profilo istituzionale (condizione giuridica)<br />
dall’altro lato per le competenze/conoscenze<br />
richieste.<br />
In questo modo risulta meglio comprensibile<br />
la differenziazione tra le Regioni che configurano<br />
la condizione giuridica del valutatore<br />
rispettivamente come pubblico ufficiale o Incaricato<br />
di pubblico servizio (prima colonna) o<br />
invece esperto/consulente (seconda colonna).<br />
Nelle righe orizzontali sono riportate le Regioni<br />
che richiedono essenzialmente competenze<br />
limitate alla specifica procedura e alla va-<br />
Tabella 1<br />
Conoscenze richieste<br />
Esperto sistemi qualità Solo procedura<br />
Condizione giuridica<br />
Pubblico Ufficiale Consulente<br />
Lombardia, Sicilia<br />
Toscana, Piemonte<br />
lutazione di conformità ai requisiti richiesti (riga<br />
superiore) e le Regioni che intendono invece<br />
formare degli esperti in qualità (riga inferiore).<br />
Incrociando queste quattro caratteristiche<br />
è possibile collocare con buona precisione<br />
i diversi approcci seguiti dalle Regioni osservate<br />
nell’indagine.<br />
Questo schema potrebbe essere utile, in particolare,<br />
alle Regioni che non hanno ancora affrontato<br />
il tema, per comprendere, in funzione<br />
di come intendono configurare il loro percorso,<br />
a quali Regioni potrebbero rivolgersi per avere<br />
maggiori informazioni su esperienze, difficoltà,<br />
modelli, ecc. Ma potrebbe anche aiutare<br />
le Regioni in relazione alle eventuali necessità<br />
o volontà di ottenere valutatori esterni alla propria<br />
Regione, sia per favorire scambi di esperienze,<br />
sia per garantire una maggiore esternalità<br />
rispetto allo specifico regionale o settoriale/specialistico.<br />
Friuli Venezia Giulia, Marche<br />
Emilia Romagna, P.A. Bolzano, Lazio, P.A.Trento
Esperienze regionali a confronto<br />
Referenti regionali<br />
Regioni Tavolo 1 Tavolo 2 Tavolo 3 Tavolo 4<br />
Modalità con cui realizzare Modalità per verificare Oggetti Caratteristiche<br />
i rapporti fabbisogno – le non conformità dell'accreditamento: e ruolo dei<br />
programmazione – offerta alle normative cosa valutare e come valutatori<br />
delle strutture sanitarie, valutare<br />
e soluzioni per superare<br />
le non conformità<br />
Abruzzo Giuliano Rossi Lucia Colarossi Giuliano Rossi<br />
Maria T. Giannunzio Elisabetta Di <strong>Na</strong>tale Maria T. Giannunzio<br />
Basilicata Giuseppe Montagano Rocchina Giacoia Rocchina Giacoia Rocchina Giacoia<br />
P.A. Bolzano Stefan Faes Stefan Faes Stefan Faes Stefan Faes<br />
Massimo Lubian Massimo Lubian Massimo Lubian Massimo Lubian<br />
Calabria Montilla/Pagliaro/Scalise Montilla/Pagliaro/Lampasi Montilla/Pagliaro/Raffaele Montilla/Pagliaro/Azzarito<br />
Campania Giuseppe Ferrigno Giuseppe Ferrigno Giuseppe Ferrigno Giuseppe Ferrigno<br />
Emilia Romagna Licia Petropulacos Giuseppe Monterastelli Bruna Magi Renata Cinotti<br />
Friuli V.G. Renzo De Angeli Renzo De Angeli Renzo De Angeli Renzo De Angeli<br />
Clara Pinna Clara Pinna Clara Pinna Clara Pinna<br />
Lazio Nunzio Catalano Mario Fabrizi Marcella Grimaldi Chiara Coletti<br />
Nunzio Catalano Nunzio Catalano Nunzio Catalano<br />
Liguria Sergio Vigna Sergio Vigna Sergio Vigna Sergio Vigna<br />
Luigi Tomei Luigi Tomei Luigi Tomei Luigi Tomei<br />
Lombardia Massimo Lombardo Massimo Lombardo Massimo Lombardo Massimo Lombardo<br />
Marco Bosio Alessandro Caviglia<br />
Marche Riccardo Luzi Riccardo Luzi Riccardo Luzi Riccardo Luzi<br />
Manuela Fioretti Manuela Fioretti Manuela Fioretti Manuela Fioretti<br />
Molise Alberto Montano Alberto Montano Alberto Montano Alberto Montano<br />
Antonella Lavalle Antonella Lavalle Antonella Lavalle Antonella Lavalle<br />
Piemonte Annunziata Sciacca Annunziata Sciacca Annunziata Sciacca Annunziata Sciacca<br />
Adele Bennati Adele Bennati Adele Bennati Adele Bennati<br />
Margherita Burchio Margherita Burchio Margherita Burchio Margherita Burchio<br />
Puglia Giuseppe Di Cillo Carlo Di Cillo Silvia Papini Ambrogio Aquilino<br />
Sardegna Pierina Rita Tanclis<br />
Sicilia Saverio Ciriminna Saverio Ciriminna Saverio Ciriminna Saverio Ciriminna<br />
Toscana Luisa Reina Luisa Reina Luisa Reina Luisa Reina<br />
Vera Micheletti Vera Micheletti Vera Micheletti Vera Micheletti<br />
Marco Menchini Marco Menchini Marco Menchini Marco Menchini<br />
P.A.Trento Luciano Pontalti Anna Maria Trenti Eugenio Gabardi Eugenio Gabardi<br />
Umbria Antonio Perelli Antonio Perelli Antonio Perelli Antonio Perelli<br />
Valle d’Aosta Igor Rubbo Igor Rubbo<br />
Veneto Attilio Orso Attilio Orso Attilio Orso Attilio Orso<br />
Componenti commissione Tavolo 1 Tavolo 2 Tavolo 3 Tavolo 4<br />
Irinus Serafin Carlo Liva Carlo Liva Carlo Liva<br />
Carlo Liva Silvano Dubini Patrizia Meroni Alessandra Morselli<br />
Adolfo T. De Girolamo Alberto Spanò Patrizia Meroni<br />
Giovanna Baraldi<br />
Coordinamento ASSR Antonella Cavallo Antonella Cavallo Alessandra Lo Scalzo Alessandra Lo Scalzo<br />
Alessandra Lo Scalzo Alessandra Lo Scalzo Antonella Cavallo Antonella Cavallo<br />
39
Focus on | Accreditamento, rifacciamo il punto<br />
N<br />
40<br />
Aggiornamento delle normative regionali<br />
el <strong>Monitor</strong> n. 2 del dicembre 2002, all’interno del Focus on sull’accreditamento<br />
delle strutture e dei servizi sanitari, nell’articolo “Il sistema previsto dalle normative<br />
regionali”, abbiamo presentato una sintesi delle principali normative regionali<br />
in materia di autorizzazione e accreditamento.<br />
Si ritiene utile procedere ora all’aggiornamento, tenendo conto che negli anni<br />
2003 e 2004 la maggior parte delle Regioni ha apportato revisioni o integrazioni<br />
alle normative che disciplinano la materia.<br />
Le modifiche apportate, sia nei contenuti sia nella portata degli interventi, sono<br />
diverse, ma si possono ricondurre alle seguenti linee generali:<br />
• provvedimenti moratori, tesi a prolungare la fase transitoria e a disciplinarne i<br />
diversi effetti (va considerato che gran parte delle Regioni opera tuttora in regime<br />
di “accreditamento provvisorio” e che è piuttosto parziale l’attuazione<br />
dell’autorizzazione all’esercizio, con i conseguenti requisiti minimi);<br />
• provvedimenti settoriali, prevalentemente per i servizi territoriali, derivanti<br />
dalla necessità di implementare e orientare lo sviluppo di determinati ambiti<br />
di attività (es. RSA, Hospice ecc.);<br />
• provvedimenti che semplificano le procedure e l’insieme dei requisiti necessari<br />
per l’autorizzazione all’esercizio e per l’accreditamento. Sono adottati,<br />
o in via di adozione, soprattutto dalle Regioni che hanno già seguito<br />
un lungo percorso per lo sviluppo dei diversi istituti. Solo la Regione Emilia<br />
Romagna ha effettivamente concluso questo percorso, con una delibera<br />
del 2004 che semplifica i procedimenti e gli oggetti dei due istituti e ridimensiona<br />
l’insieme dei requisiti generali richiesti per l’accreditamento<br />
delle strutture sanitarie.Altre Regioni hanno intrapreso questo percorso,<br />
che non è però ancora concluso (Friuli Venezia Giulia, Marche);<br />
• provvedimenti che operano alcune scelte sostanziali: la Regione Emilia<br />
Romagna applica l’autorizzazione all’esercizio solo alle strutture nuove; la<br />
Regione Liguria opera una separazione tra acquirenti e fornitori e, considerata<br />
la criticità del sistema autorizzazione/accreditamento, decide di riaprire<br />
i termini fissati dal Dpr 14.1.1997 per l’adeguamento delle strutture<br />
ai requisiti strutturali e impiantistici.Altre discipline riguardano nuovi<br />
ambiti, come i requisiti degli studi professionali soggetti ad autorizzazioni<br />
in relazione alla specifica attività, ex art. 8-ter del Dlgs. 502/92 (Bolzano,<br />
Trento,Toscana), e i centri autonomi di day surgery (Sicilia e Piemonte);<br />
• altri provvedimenti sono volti a completare l’elenco dei requisiti, come la Re-
Aggiornamento delle normative regionali<br />
gione Sicilia che ha approvato procedure e requisiti<br />
ulteriori per l’avvio dell’accreditamento<br />
definitivo;così anche la Provincia Autonoma di<br />
Bolzano,che ha disciplinato (indicando procedure<br />
e requisiti) sia l’autorizzazione sia l’accreditamento.<br />
Vi sono, infine, una serie di provvedimenti in<br />
bozza, che alcune Regioni stanno portando ai rispettivi<br />
organi per l’approvazione (Veneto: schema<br />
di requisiti ulteriori per l’accreditamento; Puglia:<br />
schema di requisiti ulteriori per l’accreditamento<br />
e di requisiti minimi per l’autorizzazione<br />
all’esercizio delle attività sanitarie).<br />
È interessante rilevare che, in questi due anni,<br />
le Regioni effettuano solo limitati richiami all’autonomia<br />
riconosciuta dal Titolo V della Costituzione,<br />
continuando ad operare nell’ambito<br />
della cornice normativa precedente.<br />
Di seguito si sintetizzano, per alcune Regioni,<br />
gli aspetti più significativi contenuti nei recenti<br />
provvedimenti su autorizzazione e accreditamento.<br />
I dati dettagliati sugli atti di tutte le Regioni e i<br />
rispettivi contenuti sono disponibili nel sito internet<br />
dell’<strong>Age</strong>nzia (www.assr.it).<br />
BASILICATA<br />
La Regione ha adottato due provvedimenti<br />
negli anni 2003-04:<br />
• uno specifico (LR 7.8.2003 n.29),che rivede<br />
aspetti del procedimento per il rilascio di autorizzazione<br />
e accreditamento e soprattutto ridisciplina<br />
la fase transitoria,con una norma già<br />
più volte modificata.L’intento è di semplificare<br />
e chiarire l’ambito di applicazione dei due<br />
istituti. La Legge Regionale 29 prevede, ad<br />
esempio,che non sono soggette ad autorizzazione<br />
e accreditamento le strutture pubbliche<br />
riconvertite; che sono automaticamente accreditate<br />
in forma provvisoria le strutture sa-<br />
nitarie pubbliche appena realizzate,sempre che<br />
le stesse siano in regola con la normativa vigente<br />
in materia di sicurezza, e altro;<br />
• una norma all’interno della legge finanziaria<br />
2004, che amplia la possibilità di consulenze<br />
per definire i requisiti di accreditamento<br />
(LR 2.2.2004 n. 1).<br />
BOLZANO<br />
La Provincia autonoma di Bolzano ha emanato<br />
3 provvedimenti.<br />
Il primo atto disciplina le procedure per l’autorizzazione<br />
e per l’accreditamento delle strutture sanitarie<br />
e dei professionisti sanitari,nonché la definizione<br />
degli organismi tecnici per l’accreditamento<br />
e l’istituzione dei registri delle strutture autorizzate<br />
e accreditate (Delib. G.P. 17.2.2003, n. 406).<br />
La delibera indica così le modalità per l’autorizzazione<br />
all’esercizio dell’attività da parte delle<br />
strutture sanitarie (mentre non si applica alle strutture<br />
socio-sanitarie) e degli studi odontoiatrici e<br />
medici, qualora gli stessi siano attrezzati per erogare<br />
prestazioni di chirurgia ambulatoriale, ovvero<br />
impieghino procedure diagnostiche o terapeutiche<br />
di particolare complessità o che comportino<br />
un rischio per la sicurezza del paziente,<br />
anche in relazione all’utilizzo di attrezzature sanitarie.<br />
Si amplia, poi, fino a prevedere l’autorizzazione<br />
di tutte le figure professionali sanitarie diverse<br />
dai medici e dagli odontoiatri.<br />
Rinvia a separato provvedimento le disposizioni<br />
per l’accreditamento dei medici di medicina generale<br />
e dei pediatri di libera scelta,per permettere un<br />
opportuno confronto con le categorie interessate.<br />
L’accreditamento è disciplinato nelle procedure,<br />
mentre si opera un rinvio per la definizione dei requisiti.<br />
È rilasciato dalla Giunta provinciale, dopo<br />
una istruttoria tecnica per la valutazione del possesso<br />
dei requisiti condotta da un apposito servizio<br />
41
Focus on | Accreditamento, rifacciamo il punto<br />
42<br />
che si istituisce presso la Provincia: il Servizio Centrale<br />
Autorizzazione ed Accreditamento (SCAA).<br />
Esso coordina e segue il sistema delle verifiche per<br />
l’accreditamento, comprese la scelta dei “team dei<br />
valutatori”; la formazione dei valutatori e dei facilitatori;<br />
la tenuta del registro provinciale dei facilitatori<br />
e valutatori. Fornisce, inoltre, consulenza e<br />
supporto per l’attività istruttoria delle verifiche e la<br />
stesura dei rapporti di verifica.<br />
L’accreditamento ha validità quinquennale ed<br />
è rinnovabile; con provvedimento motivato può<br />
essere stabilita anche una validità inferiore.<br />
Istituisce, inoltre, la Commissione Tecnica per<br />
l’accreditamento (CTA), con compiti consultivi<br />
nei confronti della Giunta Provinciale rispetto ai<br />
requisiti minimi e ulteriori, e propositivi rispetto<br />
alle proposte finali dei provvedimenti: rilascio, diniego<br />
o accreditamento condizionato, sulla base<br />
del rapporto di verifica prodotto dal team di valutatori.<br />
È un nucleo ristretto di 8 componenti, con<br />
un dirigente della provincia e uno delle aziende;<br />
esperti interni (un medico e un infermiere) ed<br />
esterni (2 a livello internazionale e 1 a livello nazionale)<br />
dell’accreditamento e dei sistemi di qualità;<br />
rimane in carica 3 anni.<br />
Con un successivo atto (Delib. G.P. 17.3.2003,<br />
n. 763) la Giunta regionale ha definito l’insieme<br />
dei requisiti, classificati su tre livelli: minimi per<br />
l’autorizzazione; ulteriori per l’accreditamento;<br />
requisiti di eccellenza.<br />
I requisiti sono, inoltre, distinti in generali e specifici,<br />
questi ultimi relativi alle strutture ospedaliere<br />
(compresa la day surgery), ai centri dialisi, alle strutture<br />
che erogano prestazioni in regime ambulatoriale<br />
(compresa la chirurgia ambulatoriale).<br />
Un terzo provvedimento (Delib. G.P. 19.5.2003,<br />
n. 1622) definisce i requisiti dei professionisti sanitari,<br />
anch’essi distinti in: minimi per l’autorizzazione,<br />
ulteriori per l’accreditamento, requisiti di<br />
eccellenza.<br />
La Provincia Autonoma sceglie di autorizzare “i<br />
professionisti”, facendo poi riferimento alle sedi di<br />
esercizio della professione, ossia gli studi professionali.Prevede<br />
anche la possibilità che l’attività sia esercitata<br />
in locali non dedicati, ad esempio a domicilio<br />
degli utenti (l’autorizzazione a svolgere tali attività<br />
verrà valutata caso per caso in relazione alla tipologia<br />
delle prestazioni erogate).<br />
La normativa si applica, pertanto, agli studi<br />
odontoiatrici e medici, qualora attrezzati per svolgere<br />
chirurgia ambulatoriale o prestazioni diagnostiche<br />
di particolare complessità, e a tutte le figure<br />
professionali sanitarie diverse dai medici e<br />
dagli odontoiatri.<br />
Il provvedimento precisa che le norme si applicano<br />
ai professionisti sanitari che esercitano la<br />
loro attività in forma autonoma o associata, anche<br />
se organizzata in strutture multiprofessionali. Fissa,<br />
inoltre, una serie di regole, quali:<br />
• negli studi dei professionisti sanitari possono<br />
essere presenti anche collaboratori non<br />
sanitari per le attività di supporto amministrativo,<br />
tecnico e organizzativo;<br />
• non è ammessa la commistione fra attività<br />
sanitarie e non sanitarie;<br />
• specifiche deroghe possono essere concesse<br />
per particolari attività di supporto a quella<br />
sanitaria;<br />
• le strutture riconoscibili come entità organizzate<br />
con attività sanitarie integrate, riconducibili<br />
a un unico livello di responsabilità/titolarità,vanno<br />
autorizzate e accreditate sulla base dei<br />
requisiti specifici per gli ambulatori.<br />
CALABRIA<br />
La Regione ha adottato:<br />
• indicazioni generali nel PSR 2004-06 (LR<br />
19.3.2004,n.11) sui “criteri generali per l’ac-
Aggiornamento delle normative regionali<br />
creditamento”, con elencazione dei requisiti<br />
ulteriori relativi ad aspetti organizzativi, tecnico-professionali<br />
e di aspettativa dell’utenza,<br />
nell’intento di avviare l’accreditamento definitivo,“in<br />
attesa dell’emanazione dell’atto di<br />
indirizzo e coordinamento previsto dall’art.<br />
8-quater del Dlgs 229/99”. Sull’accreditamento,<br />
il Piano rileva la criticità della situazione,<br />
che contraddistingue molte Regioni<br />
italiane, caratterizzata dalla persistenza del sistema<br />
dell’accreditamento provvisorio. Proprio<br />
per tali difficoltà,la Regione intende sviluppare<br />
indirizzi in materia e,a tal fine,il Piano<br />
elenca le condizioni generali per l’accreditamento<br />
istituzionale;<br />
• una norma, all’interno di una legge collegata<br />
alla finanziaria per il 2003 (LR 26.6.2003<br />
n. 8) che disciplina alcuni aspetti della fase<br />
transitoria, fino alla definizione dei requisiti<br />
per autorizzazione e accreditamento.Viene<br />
temporaneamente sospeso il rilascio di ulteriori<br />
accreditamenti, con alcune eccezioni<br />
quali le strutture, promosse su iniziativa della<br />
Regione Calabria, degli istituti di rilievo nazionale<br />
nonché l’ampliamento delle attività<br />
di alta specialità e dei centri di eccellenza,anche<br />
finalizzato al completamento del ciclo terapeutico.La<br />
legge fissa un’altra norma transitoria:<br />
i soggetti erogatori di prestazioni sanitarie<br />
e socio-sanitarie già in possesso dell’autorizzazione<br />
all’esercizio delle attività sanitarie,e<br />
che abbiano erogato negli anni 2001 e/o<br />
2002 prestazioni con oneri a carico delle ASL<br />
regionali, possono esercitare attività sanitarie<br />
per conto del Servizio sanitario.<br />
EMILIA ROMAGNA<br />
La Regione ha adottato nel 2004 il provvedimento<br />
n. 327 del 2004, che rivede in modo so-<br />
stanziale l’oggetto e i requisiti di autorizzazione<br />
e dell’accreditamento. Riconduce, inoltre, ad un’unica<br />
normativa i provvedimenti necessari a dare<br />
applicazione alla LR 34/98 contenente le “Norme<br />
in materia di autorizzazione e accreditamento<br />
delle strutture sanitarie pubbliche e private”.<br />
La delibera è composta da una premessa e da<br />
una serie di allegati, che elencano i requisiti minimi<br />
e quelli ulteriori, nonché i fac-simile di domanda<br />
e dei modelli di autocertificazione.<br />
Riguarda sia l’“istituto dell’autorizzazione”,<br />
per tutte le tipologie di strutture sanitarie e gli<br />
studi professionali ex art. 8-ter del Dlgs. 502/92<br />
e modificazioni, sia l’”accreditamento delle strutture<br />
di degenza”.<br />
La delibera sostituisce la DGR 594/2000, ai<br />
seguenti fini:<br />
• adeguare la normativa regionale all’evoluzione<br />
del quadro normativo di riferimento,<br />
e in particolare il Dlgs. 229/99, tenendo<br />
conto in ogni caso dell’autonomia delle Regioni<br />
conseguente alla riforma del Titolo V<br />
della Costituzione;<br />
• semplificare il percorso legato all’ottenimento<br />
dell’autorizzazione all’esercizio e definire<br />
con chiarezza gli oggetti di autorizzazione<br />
e accreditamento;<br />
• integrare il processo di accreditamento con<br />
gli elementi relativi all’accreditamento dei<br />
professionisti e dei programmi assistenziali,<br />
nonché con i requisiti specialistici nel frattempo<br />
prodotti;<br />
• fornire adeguati orientamenti per l’autorizzazione<br />
di alcune tipologie di strutture (ad<br />
esempio strutture prevalentemente ospedaliere<br />
che, anche se separate da un punto di<br />
vista funzionale, hanno una finalizzazione<br />
unificata – sia di proprietà sia di attività<br />
espletate).<br />
43
Focus on | Accreditamento, rifacciamo il punto<br />
44<br />
La disciplina dell’autorizzazione<br />
al funzionamento<br />
Nella premessa della delibera ci sono alcuni<br />
passaggi fondamentali.Viene fornita una lettura<br />
integrata del disposto di due norme del Dlgs.<br />
502/92, come modificato dal Dlgs. 229/99: l’art.<br />
8-bis, che richiede la necessità di autorizzazione<br />
all’esercizio per tutte le diverse tipologie di strutture<br />
sanitarie pubbliche e private, e il primo comma<br />
dell’art. 8-ter, che impone la necessità di autorizzazione<br />
per le nuove strutture, mentre per<br />
quelle già in esercizio o già autorizzate alla data<br />
di entrata in vigore del richiamato decreto legislativo,<br />
l’autorizzazione dovrà essere correlata al<br />
loro adattamento, alla loro diversa utilizzazione,<br />
al loro ampliamento, alla loro trasformazione o al<br />
loro trasferimento in altra sede.<br />
La scelta regionale porta alla conclusione che<br />
per le strutture già in esercizio alla data di entrata<br />
in vigore del Dlgs. 229/99 (1.8.1999), l’autorizzazione<br />
è richiesta solo a fronte di modifiche<br />
strutturali, quali la “diversa utilizzazione della struttura”,<br />
la “trasformazione e l’adattamento” e l’“ampliamento”.<br />
La delibera,inoltre,prevede la necessità<br />
di autorizzazione al funzionamento – fino ad ora<br />
non richiesta – anche per gli studi professionali<br />
odontoiatrici,di chirurgia ambulatoriale e,in generale,<br />
per gli studi professionali le cui attività possono<br />
comportare rischi per la sicurezza del paziente<br />
(ad esempio strutture in cui si fanno endoscopie).<br />
La disciplina dell’accreditamento<br />
La semplificazione che la delibera opera in materia<br />
di accreditamento riguarda prima di tutto la<br />
“chiarezza sull’oggetto dell’accreditamento”, con<br />
la possibilità di:<br />
• accreditamenti aggregati all’interno di una medesima<br />
struttura fisica di erogazione, in relazione<br />
a diverse aree interne o parti delle struttura,<br />
che siano unitarie nella funzione;<br />
• accreditamento di programmi specifici assistenziali,<br />
all’interno di strutture già accreditate;<br />
• accreditamento dei singoli professionisti, titolari<br />
di studio professionale, che ne facciano<br />
richiesta.<br />
La semplificazione opera, poi, sull’insieme dei<br />
requisiti generali, richiesti per l’accreditamento<br />
delle strutture sanitarie che svolgono attività di<br />
ricovero, mantenendo i requisiti che hanno un<br />
più diretto impatto sulla qualità dei servizi e sui<br />
risultati per il paziente.<br />
LAZIO<br />
La Regione ha approvato due provvedimenti:<br />
1. Legge quadro n. 4/2003, che delinea in generale<br />
le fasi e le competenze per la materia<br />
dell’autorizzazione e accreditamento per<br />
le strutture sanitarie e socio-sanitarie, e chiarisce<br />
la finalità dei diversi istituti. Spetterà a<br />
successivi atti regionali la definizione della<br />
materia e in particolare:<br />
• la determinazione del fabbisogno per l’autorizzazione<br />
alla realizzazione;<br />
• la definizione dei requisiti minimi per l’autorizzazione<br />
all’esercizio;<br />
• la definizione dei requisiti ulteriori per l’accreditamento;<br />
• la disciplina delle modalità e dei tempi per il<br />
rilascio delle autorizzazioni e dell’accreditamento,<br />
nel rispetto dei tempi e delle indicazioni<br />
generali contenute nella legge quadro.<br />
2. Legge quadro n. 41/2003, relativa all’autorizzazione<br />
all’apertura e al funzionamento<br />
delle strutture socio-assistenziali, sia quelle<br />
rivolte ad alcune tipologie di soggetti fragili,<br />
sia quelle che prestano diversi servizi, quali:<br />
mensa sociale e accoglienza notturna, servizi<br />
per la vacanza, servizi di emergenza e
Aggiornamento delle normative regionali<br />
di pronto intervento assistenziale, centri<br />
diurni. La disciplina del procedimento ripercorre<br />
essenzialmente quella prevista dalla<br />
LR 4/2003.<br />
LIGURIA<br />
La Regione ha elaborato alcune forti indicazioni<br />
nel recente PSR 2003-05 (DCR<br />
20/27.1.2004, n. 3.), che si riconducono alla scelta<br />
fondamentale di separare i soggetti acquirenti,<br />
le Aziende sanitarie locali, da una pluralità di soggetti<br />
erogatori, pubblici e privati.<br />
La prospettiva ricercata è differenziare e orientare<br />
la rete dell’offerta delle prestazioni, in modo<br />
da garantire flessibilità e tempestività di risposta.<br />
A tal fine il Piano indica alcuni obiettivi prioritari,<br />
quali:<br />
• consolidare e rafforzare il sistema dell’accreditamento<br />
istituzionale, per sviluppare le<br />
potenzialità e la concorrenzialità dell’offerta<br />
sanitaria, attraverso l’aumento del numero<br />
dei potenziali erogatori di prestazioni sanitarie,<br />
con particolare attenzione al settore<br />
residenziale geriatrico e per l’ulteriore riduzione<br />
delle liste di attesa;<br />
• potenziare la capacità negoziale delle Aziende<br />
sanitarie locali, in tutti i diversi aspetti:<br />
programmazione e scelta tra l’erogazione e<br />
l’acquisto delle prestazioni, definizione dei<br />
contratti e accordi, controllo quali-quantitativo<br />
dei servizi e delle prestazioni.<br />
Rileva,inoltre,l’opportunità di rinviare nel tempo<br />
i termini per l’adeguamento delle strutture ai<br />
requisiti strutturali e impiantistici previsti dal Dpr<br />
14.1.1997, tenendo conto delle ben note difficoltà<br />
derivanti dalla messa in sicurezza delle strutture,<br />
non ultime quelle della carenza di risorse.<br />
Ha poi adottato 4 delibere di Giunta:<br />
1. modifica diversi requisiti del “Manuale del-<br />
l’accreditamento delle strutture sanitarie e<br />
socio-sanitarie” del 2002;<br />
2. modifica i termini per la conclusione del<br />
procedimento relativo al rilascio dell’accreditamento;<br />
3/4. riguardano requisiti e procedure di strutture<br />
sanitarie territoriali: centri diurni e<br />
RSA.<br />
LOMBARDIA<br />
La Regione ha adottato una serie di provvedimenti<br />
su singoli settori sanitari (hospice, centri<br />
diurni integrati, RSA ecc.), che modificano e<br />
integrano precedenti discipline della materia, o<br />
che forniscono interpretazioni della normativa<br />
vigente (circolare 31 del 2003 sugli standard di<br />
personale).<br />
PIEMONTE<br />
La Regione ha adottato due provvedimenti:<br />
• il primo definisce il budget 2003 per le case<br />
di cura private provvisoriamente e definitivamente<br />
accreditate (Delib. GR<br />
26.1.2004, n. 16-11565). Il budget, individuato<br />
per singola struttura, corrisponde a<br />
un tetto di spesa e sono fissati gli abbattimenti<br />
tariffari in caso di superamento della<br />
produzione (con riconoscimento ai soli<br />
costi di produzione variabili: abbattimento<br />
del 50% per prestazioni di acuzie; 60% per<br />
le prestazioni post-acuzie). Per un primo<br />
gruppo di case di cura definitivamente accreditate<br />
(11 sulle 16 attuali), la delibera prevede<br />
l’applicazione di nuove tariffe, con incremento<br />
del budget complessivo. I volumi<br />
delle prestazioni da effettuare nell’ambito<br />
del budget assegnato sarà oggetto di appositi<br />
contratti con le ASL, nell’ambito delle<br />
conferenze di quadrante;<br />
45
Focus on | Accreditamento, rifacciamo il punto<br />
46<br />
• il secondo (Delib. GR 9.12.2003, n. 23-<br />
11243) modifica la normativa regionale sulle<br />
attività di day surgery, con limitate indicazioni<br />
aggiuntive sui requisiti delle singole<br />
strutture di day surgery.<br />
PUGLIA<br />
La Regione, negli anni 2003-04, ha emanato<br />
un’unica norma, che proroga la fase transitoria,<br />
fino all’attuazione delle procedure dell’accreditamento<br />
e comunque non oltre il 31.12.2004. Sono<br />
in fase di approvazione le linee guida che fissano<br />
i requisiti minimi per l’autorizzazione e i requisiti<br />
ulteriori per l’accreditamento.<br />
TOSCANA<br />
La Regione ha adottato due delibere di Giunta,<br />
entrambe sugli studi professionali, con identificazione<br />
degli studi soggetti ad autorizzazione<br />
(odontoiatrici, di chirurgia ambulatoriale e di endoscopia)<br />
e con definizione dei requisiti organizzativi,<br />
strutturali e tecnologici per l’apertura e<br />
l’esercizio di tali studi. (Delib. GR 22-3-2004 n.<br />
260 e Delib. CR 23-12-2003 n. 237).<br />
La LR 34 del 2003 apporta numerose sostituzioni<br />
e integrazioni rispetto alla precedente LR<br />
n. 8 del 1999, per uniformare la normativa generale<br />
col disposto del Dlgs. 229/99, tra cui la disciplina<br />
degli studi professionali e il trasferimento<br />
dal Consiglio alla Giunta Regionale della competenza<br />
a stabilire i requisiti generali e specifici<br />
per l’autorizzazione e l’accreditamento.<br />
Per quanto riguarda l’accreditamento istituzionale,<br />
viene recepito il contenuto dell’art. 8-quater<br />
del Dlgs. n. 502/1992 e non è più contemplata<br />
la presenza, all’interno delle Commissioni per<br />
l’accreditamento, degli “esperti di settore”, con un<br />
conseguente potenziamento del ruolo dei rappresentanti<br />
dei produttori pubblici e privati non-<br />
ché delle professioni mediche e infermieristiche.<br />
Ai fini dell’individuazione dei requisiti di accreditamento<br />
e della predisposizione dei manuali,<br />
la Giunta Regionale si avvale dell’Osservatorio<br />
della qualità dell’<strong>Age</strong>nzia regionale di sanità.<br />
TRENTO<br />
La Provincia Autonoma di Trento ha emanato,<br />
nel 2003-04, 6 provvedimenti normativi, che<br />
puntualizzano precedenti norme e inseriscono<br />
norme transitorie. Definiscono, inoltre, i requisiti<br />
minimi degli ambulatori/studi medico chirurgici,<br />
odontoiatrici o di altre professioni sanitarie,<br />
ove attrezzati per erogare prestazioni di chirurgia<br />
ambulatoriale, ovvero procedure diagnostiche e<br />
terapeutiche di particolare complessità o che comportino<br />
un rischio per il paziente.<br />
Per la verifica del possesso dei requisiti minimi<br />
i Comuni e la Provincia, nelle rispettive competenze,<br />
si avvalgono del Nucleo di Valutazione<br />
presso l’unica Azienda provinciale per i servizi sanitari<br />
allo scopo istituita e composta da personale<br />
appositamente formato, dipendente della Provincia<br />
e dell’Azienda Provinciale per i Servizi Sanitari,<br />
Servizio Igiene e Sanità Pubblica, e da<br />
esperti in valutazione di sistemi qualità in sanità.<br />
È istituito e reso pubblico un registro provinciale<br />
delle strutture sanitarie e socio sanitarie autorizzate.<br />
VENETO<br />
Il Veneto ha approvato alcune disposizioni nella<br />
legge finanziaria 2004, con cui autorizza la<br />
Giunta regionale a concedere contributi in conto<br />
capitale per l’adeguamento e la realizzazione<br />
delle strutture, degli impianti tecnologici e degli<br />
arredi del settore socio-sanitario, dei disabili e dei<br />
minori, con esclusione degli asili nido. I contributi<br />
sono concessi a soggetti pubblici e privati
Aggiornamento delle normative regionali<br />
no profit. (LR 30.1.2004, n. 1). È stato preparato,<br />
inoltre, in bozza, un “Manuale per l’accreditamento<br />
istituzionale” che indica i requisiti ulteriori.<br />
UMBRIA<br />
La Regione ha fornito indicazioni generali nel<br />
PSR 2003-05 (DCR n. 314 del 23 luglio 2003).<br />
Il Piano indica come obiettivi prioritari l’approvazione<br />
della procedura e dei requisiti ulteriori,<br />
generali e specifici, per l’accreditamento istituzionale<br />
e chiarisce che spetta alla Giunta regionale<br />
il rilascio dell’autorizzazione. La stessa si avvale,<br />
per le verifiche, delle competenti strutture<br />
dell’Unità Sanitaria Locale. Il Piano prevede il<br />
completamento del processo di formazione di 40<br />
figure, come “valutatori di qualità”, attivato sia in<br />
collaborazione con la Regione Emilia Romagna,<br />
sia con iniziative proprie.<br />
È stato istituito, presso la Regione, il “Centro<br />
per l’accreditamento” che seguirà tutte le fasi di<br />
verifica per l’accreditamento. Il Centro è composto<br />
dalla “Società di certificazione dei Sistemi<br />
di qualità in sanità”, dai valutatori di qualità formati<br />
dalla Regione, dal Servizio Accreditamento<br />
e Valutazione di Qualità. Stabilisce, inoltre, di<br />
dar seguito alla sperimentazione di un assessment<br />
dell’Ospedale Silvestrini condotto da consulenti<br />
della Joint Commission on Accreditation of<br />
Healthcare Organization (JCAHO). (DGR<br />
07/05/2003, n. 570).<br />
La Regione Umbria ha inoltre adottato criteri<br />
per l’applicazione delle disposizioni del PSR<br />
sui requisiti organizzativi delle Residenze pro-<br />
tette per anziani non autosufficienti. La delibera<br />
fissa, per l’assistenza infermieristica, lo standard<br />
medio tra 30 e 40 minuti/giorno/ospite e<br />
fissa per l’assistenza tutelare lo standard medio<br />
tra 100 e 120 minuti/giorno/ospite. (DGR<br />
4.2.2004, n. 523).<br />
SICILIA<br />
La Regione, negli anni 2003-04, ha adottato<br />
un unico provvedimento (Dec.Ass. 17.4.2003)<br />
che stabilisce le direttive per disciplinare le modalità<br />
e i termini per la richiesta e il rilascio dell’autorizzazione<br />
alla realizzazione di nuove strutture<br />
sanitarie e socio-sanitarie, sulle modalità di<br />
verifica e controllo sia preventivi che periodici,<br />
sulla permanenza dei requisiti. Il provvedimento<br />
indica, inoltre, la procedura e le verifiche relative<br />
all’accreditamento istituzionale, nonché i requisiti<br />
delle strutture private che intendano esercitare<br />
attività di day surgery autonomo.<br />
Per l’accreditamento, il soggetto deputato alla<br />
verifica è il Dipartimento di prevenzione.<br />
Il provvedimento apporta, inoltre, diverse modifiche<br />
ai requisiti ulteriori, generali e specifici,<br />
stabiliti dal decreto assessorile n. 890 del 2002. Si<br />
tratta di piccole correzioni e integrazioni relative<br />
alla necessità di consentire maggiore flessibilità<br />
di azione, tra cui viene stabilito che il direttore<br />
sanitario delle strutture ambulatoriali indichi<br />
il numero corretto di infermieri o infermiere da<br />
utilizzare, in relazione alla specifica attività; viene<br />
inoltre completata la disciplina dei requisiti organizzativi,<br />
strutturali e tecnologici per gli ambulatori<br />
odontoiatrici.<br />
47
Focus on | Accreditamento, rifacciamo il punto<br />
Vi è chi punta all’eccellenza<br />
N<br />
48<br />
el nostro Paese è ormai ampiamente condivisa la convinzione che l’implementazione<br />
sistematica dell’accreditamento istituzionale costituisca uno strumento<br />
importante per garantire in modo diffuso un determinato livello di qualità dei servizi<br />
sanitari. Nello stesso tempo, con il crescere della cultura della qualità e delle<br />
esperienze concrete sul campo, si sta anche diffondendo l’esigenza di diversificare<br />
i livelli qualitativi e di rendere riconoscibili le situazioni di maggiore qualità,<br />
per le quali si utilizza solitamente il termine di “eccellenza”, termine che viene<br />
però utilizzato spesso con significati diversi.<br />
Nella letteratura sanitaria internazionale il termine “eccellenza” viene solitamente<br />
utilizzato per indicare i centri in grado di fornire le migliori performance<br />
rispetto a determinati problemi o patologie o procedure, con giudizi basati sulla<br />
capacità verificabile di produrre i migliori risultati.<br />
Nella programmazione sanitaria e nella normativa italiana di questi ultimi anni<br />
il termine è solitamente utilizzato per indicare i centri di riferimento per determinate<br />
patologie o condizioni, e l’ultimo PSN indica anche che su di essi vadano<br />
maggiormente concentrati gli sforzi e le risorse per l’innovazione e le ristrutturazioni.<br />
Questi centri dovrebbero essere in numero limitato, la loro collocazione e<br />
configurazione essere coerente con la programmazione sanitaria e dovrebbero avere<br />
livelli di performance verificabili e comparabili a livello internazionale.<br />
Nel mondo anglofono il termine “accreditamento all’eccellenza”è spesso usato<br />
per indicare le strutture accreditate da agenzie quali la Joint Commission for<br />
Accreditation of Healthcare Organizations (JCAHO, che accredita oltre l’80% delle<br />
strutture sanitarie statunitensi) o il Canadian Council for Health Services Accreditation<br />
(CCHSA, che accredita oltre il 90% delle strutture canadesi), ovvero<br />
per indicare aziende dove sono attivi un insieme di processi finalizzati all’ottimizzazione<br />
dei risultati delle cure sul paziente. In questo caso il termine serve a distinguere<br />
questo modello di accreditamento da quello basato su una logica di requisiti<br />
minimi.<br />
In Italia vi sono molte esperienze ispirate a questi modelli del mondo anglofono,<br />
e la maggioranza sono state promosse da associazioni professionali e società<br />
scientifiche, gestite in una logica di “peer-review”, ovvero di scambio di visite<br />
tra pari finalizzate allo scambio di esperienze e alla promozione volontaria della<br />
qualità.<br />
Il modello ha trovato anche delle sperimentazioni di tipo ufficiale, sotto l’egida<br />
dell’Istituto Superiore di Sanità o di alcune Regioni, quali la Lombardia, che
Vi è chi punta all’eccellenza<br />
nel gennaio 2001 ha promosso una sperimentazione<br />
in dieci strutture ospedaliere accreditate (5<br />
di diritto pubblico e 5 di diritto privato), per valutare<br />
l’impatto dell’accreditamento all’“eccellenza”<br />
proposto dalla Joint Commission International<br />
(JCI), braccio operativo a livello internazionale<br />
della JCAHO.<br />
Il sistema di accreditamento JCI si fonda su circa<br />
350 standard, di cui 170 sono obbligatori per<br />
ottenere l’accreditamento. Gli standard di JCI sono<br />
da considerarsi parametri di misura che vanno<br />
a valutare, da una parte, tutti i momenti di vita<br />
che il paziente deve affrontare durante la sua<br />
presenza nella struttura sanitaria, dall’altra l’organizzazione<br />
e il management della struttura ospedaliera.<br />
Gli standard sono quindi da considerarsi<br />
gli obiettivi che devono essere raggiunti dalla struttura<br />
sanitaria per erogare un’assistenza sanitaria di<br />
qualità.<br />
L’approccio è assolutamente globale ed è finalizzato<br />
ad ottenere un miglioramento continuo<br />
della sicurezza e della qualità delle cure al paziente,<br />
nel rispetto dell’ambiente fisico esterno alla<br />
struttura ospedaliera, e con la continua attenzione<br />
per incidere efficacemente nella riduzione dei<br />
rischi per il paziente e il personale che lavora nell’ospedale.<br />
Il progetto è durato circa 18 mesi. La<br />
sperimentazione ha avuto l’obiettivo di testare il<br />
sistema di accreditamento JCI e non di pervenire<br />
a un formale rilascio di un certificato di accreditamento.<br />
I risultati principali emersi durante la sperimentazione<br />
sono stati la realizzazione di:<br />
• un percorso di miglioramento dove le procedure<br />
non sono fini a se stesse ma correlate<br />
con il perseguimento degli obiettivi;<br />
• un nuovo approccio culturale, basato sugli<br />
apporti professionali;<br />
• evidenza dell’importanza della stretta colla-<br />
borazione tra medici e infermieri di differenti<br />
discipline;<br />
• valorizzazione dell’importanza della documentazione<br />
sanitaria come fonte primaria<br />
di informazione e di condivisione dei percorsi<br />
assistenziali;<br />
• attenzione alla comunicazione con il paziente<br />
e i familiari e alla loro educazione<br />
Dopo la conclusione del progetto, cinque strutture<br />
hanno scelto di proseguire l’esperienza fino<br />
al formale perseguimento dell’accreditamento. Le<br />
strutture sono:<br />
• Azienda Ospedaliera Ospedale di Circolo<br />
Busto Arsizio – Presidio di Saronno;<br />
• Azienda Ospedaliera Istituti Clinici di Perfezionamento<br />
Milano – Presidio via Commenda;<br />
• Istituto Clinico Humanitas Rozzano (MI);<br />
• Istituto Europeo di Oncologia Milano;<br />
• Centro San Giovanni di Dio Fatebenefratelli<br />
Brescia.<br />
Un percorso di collaborazione con la JCI è in<br />
corso anche in Trentino, dove si punta esplicitamente<br />
ad ottenere l’accreditamento dell’Ospedale<br />
S. Chiara di Trento, che sarebbe la più grande<br />
struttura italiana a raggiungere questo obiettivo.<br />
Sono già state svolte alcune delle attività preliminari,<br />
e si stima di ottenere l’accreditamento entro<br />
il prossimo anno.<br />
Recentemente sta predisponendo accordi con<br />
la JCI anche la regione Umbria.<br />
La Regione Veneto ha invece avviato un progetto<br />
ancora più ambizioso, in collaborazione con<br />
il già menzionato CCHSA. L’obiettivo finale di<br />
questo progetto è quello di predisporre un modello<br />
di qualità regionale, e in particolare testare,<br />
in alcuni siti pilota, un sistema di monitoraggio,<br />
controllo e reporting del miglioramento della qualità<br />
e dei costi. Il progetto prevede come primi<br />
49
Focus on | Accreditamento, rifacciamo il punto<br />
50<br />
prodotti l’elaborazione di un manuale sperimentale<br />
di accreditamento istituzionale e ricerche sull’utilizzo<br />
di strumenti migliorativi della qualità<br />
professionale medica (clinical governance) e delle<br />
relazioni con i costi.Attualmente è in corso di<br />
elaborazione il manuale regionale per l’accreditamento<br />
istituzionale.<br />
Un altro modello per l’eccellenza è rappresentato<br />
dalla European Foundation for Quality Management<br />
(EFQM), introdotto a partire dal 1988<br />
nel mondo delle imprese; attualmente viene impiegato<br />
con buoni risultati anche in molte organizzazioni<br />
sanitarie. <strong>Na</strong>to come Premio Europeo<br />
per la Qualità (“European Quality Award”) per le<br />
aziende europee persegue l’obiettivo di introdurre<br />
i principi del Total Quality Management, secondo<br />
cui il miglioramento di qualità avviene attraverso<br />
una crescita culturale di tutta l’organizzazione<br />
a partire dalla sua leadership e riguarda la<br />
globalità della sua gestione.<br />
L’applicazione del modello EFQM in un’Azienda<br />
sanitaria non costituisce qualcosa di aggiuntivo,<br />
un “ulteriore progetto di qualità”, ma un<br />
collante per le attività già esistenti sia nell’ambito<br />
della qualità sia in altri settori aziendali, con la possibile<br />
integrazione con altri modelli di qualità (ISO<br />
9000, accreditamento istituzionale e professionale),<br />
rispetto ai quali è peraltro maggiormente accentuata<br />
l’attenzione ai risultati e al miglioramento<br />
continuo. In Italia a partire dal 2001 alcune Aziende<br />
sanitarie italiane hanno iniziato a studiare e a<br />
praticare l’applicazione del modello EFQM nelle<br />
proprie realtà: è un insieme di aziende sanitarie<br />
del Nord e Centro Italia che hanno scelto di adottare<br />
il modello EFQM come strumento, non<br />
esclusivo, per orientare la loro gestione e confrontarsi<br />
tra loro (da:“Il modello EFQM in Sanità:l’esperienza<br />
della rete italiana.”, Sandra Vernero<br />
et al., marzo 2004, in corso di stampa su QA).<br />
Tutte le aziende hanno deciso di realizzare<br />
un’autovalutazione aziendale, in momenti diversi<br />
e per lo più in maniera indipendente l’una dall’altra.<br />
Lo scopo dichiarato non era quello di realizzare<br />
una classifica tra le aziende, ma quello di<br />
offrire un’occasione di benchmarking inteso come<br />
confronto per il miglioramento.<br />
Al momento la rete annovera sette Aziende sanitarie,<br />
distribuite in cinque regioni del Nord e<br />
Centro Italia, ovvero:<br />
• due ospedali plurispecialistici (Azienda Ospedaliera<br />
“S.M. Misericordia” di Udine e<br />
Azienda Ospedaliera Universitaria “S.Anna”<br />
di Ferrara);<br />
• un ospedale specializzato infantile (Azienda<br />
Ospedaliera “A. Meyer” di Firenze);<br />
• quattro aziende sanitarie territoriali (Azienda<br />
per i Servizi Sanitari n. 2 Isontina del<br />
Friuli Venezia Giulia,Azienda Provinciale per<br />
i Servizi Sanitari di Trento,Azienda Unità<br />
Locale Socio-Sanitaria n.8 di Asolo nella Regione<br />
Veneto,Azienda Unità Sanitaria Locale<br />
di Reggio Emilia).<br />
La Regione Marche ha invece inserito il concetto<br />
di eccellenza esplicitamente all’interno della<br />
propria normativa, inteso come logica di livelli<br />
qualitativi diversificati per l’accreditamento istituzionale.<br />
Questo si è concretizzato realizzando<br />
un elenco di requisiti per l’accreditamento classificati<br />
in tre tipologie:A, B, C. Per ottenere l’accreditamento<br />
è essenziale la conformità a tutti i<br />
requisiti di tipo A (essenziali). I requisiti di tipo B<br />
sono definiti “intermedi”, e quelli di tipo C di<br />
“eccellenza”.<br />
Il processo di accreditamento prevede cinque<br />
classi di possibile accreditamento, così articolate:<br />
• Classe 1: conformità solo al 100% dei requisiti<br />
tipo A;<br />
• Classe 2: conformità al 100% dei requisiti ti-
Vi è chi punta all’eccellenza<br />
po A e almeno il 50% tipo B;<br />
• Classe 3: conformità al 100% dei requisiti<br />
tipo A, almeno il 75% tipo B e il 25% di tipo<br />
C;<br />
• Classe 4: conformità al 100% dei requisiti<br />
tipo A, il 100% tipo B e almeno il 50% tipo<br />
C;<br />
• Classe 5: conformità al 100% dei requisiti tipo<br />
A, B e C.<br />
La Regione prevede forme di incentivazione<br />
alle aziende pubbliche per il miglioramento della<br />
qualità.Tali finanziamenti vengono calcolati tenendo<br />
conto del fatturato aziendale e della classe<br />
di accreditamento raggiunta.<br />
Le esperienze citate in questo articolo non sono<br />
certo esaustive della realtà di ricerca dell’eccellenza<br />
esistente nel nostro Paese, e si riferiscono<br />
a iniziative prevalentemente promosse dalle Regioni<br />
o comunque non espressione di iniziative<br />
di singole aziende ma sempre inserite in logiche<br />
di sistema o di rete. Se si volessero citare esperienze<br />
di ambito più limitato l’elenco sarebbe ormai, anche<br />
nel nostro Paese, lunghissimo.<br />
È comunque necessario ricordare, in questo<br />
ambito, anche l’applicazione del modello ISO<br />
9000. Sebbene in questo caso sia improprio utilizzare<br />
il termine “eccellenza”, si tratta comunque<br />
dello strumento più utilizzato nel nostro Paese per<br />
garantire la qualità dei processi.<br />
L’approccio si basa su un modello internazionalmente<br />
riconosciuto attestante che il soggetto<br />
certificato possiede un sistema qualità conforme<br />
a una serie di caratteristiche organizzative predefinite<br />
(cosiddette “norme”). <strong>Na</strong>to nel mondo industriale,<br />
il modello si è rapidamente diffuso anche<br />
nei servizi, e in particolare in sanità. Nel novembre<br />
2003, un documento del SINCERT (organismo<br />
che ha una funzione di vigilanza sulle attività<br />
di certificazione) riferiva che sono oltre 2250<br />
i servizi sanitari che in Italia sono certificati secondo<br />
le norme ISO 9000. Questi sono in gran<br />
parte privati, soprattutto laboratori di analisi, ma<br />
sono numerose anche le case di cura. È peraltro<br />
crescente il numero di soggetti pubblici certificati,<br />
ma anche in questo caso nella maggioranza si<br />
tratta di laboratori e singoli servizi. Recentemente<br />
si sono avute molte certificazioni dei servizi direzionali<br />
e di staff di aziende pubbliche, fatto che<br />
deve essere visto in modo positivo, perché dimostra<br />
la sensibilità delle direzioni al problema, la<br />
comprensione che si tratta di scelte strategiche che<br />
devono vedere le direzioni in prima linea, in una<br />
logica, confidiamo, di progressiva estensione all’insieme<br />
dell’azienda.<br />
Sono invece ancora pochi gli ospedali che hanno<br />
una certificazione dell’intera struttura.Va notato<br />
che il modello ISO 9000 è espressione fondamentalmente<br />
di una logica di garanzia e di trasparenza,<br />
ovvero viene garantito che il soggetto<br />
possiede un sistema qualità conforme alle norme<br />
(garanzia), e che sono esplicitati i livelli qualitativi<br />
da garantire (trasparenza). Ma il livello qualitativo<br />
attestato è discrezionale, nel senso che lo stesso<br />
soggetto che definisce gli standard qualitativi,<br />
che potrebbero quindi essere più o meno elevati.<br />
È evidente che il sistema fornisce i risultati migliori<br />
dove vi siano degli standard qualitativi elevati,<br />
misurabili oggettivamente, comparabili e noti.<br />
Un caso particolare, che merita di essere citato,<br />
sebbene settoriale, è quello dei laboratori clinici.<br />
Negli Usa, ma ancor più vicino a noi, nel Regno<br />
Unito, a partire dall’inizio degli anni ’90 sono<br />
stati attivati programmi di accreditamento all’eccellenza<br />
basati essenzialmente su standard professionali,<br />
in gran parte mutuati da esperienze cliniche.<br />
Nel Regno Unito, il Clinical Pathology Accreditation<br />
(CPA-UK) ha accreditato fino ad oggi<br />
più di 600 laboratori clinici, ossia l’85% dei la-<br />
51
Focus on | Accreditamento, rifacciamo il punto<br />
52<br />
boratori esistenti, rappresentativi di tutte le subdiscipline<br />
(dalla chimica clinica alla microbiologia<br />
clinica, all’ematologia, alla istopatologia). Il programma<br />
ha avuto un’immediata accettazione da<br />
parte dei professionisti, anche perché il CPA nasce<br />
dall’iniziativa di tutte le società scientifiche della<br />
medicina di laboratorio inglese. Per superare<br />
possibili dicotomie fra questi approcci e le norme<br />
ISO 9000, la comunità scientifica del laboratorio<br />
ha promosso la definizione del nuovo Standard<br />
Internazionale “ISO 15189:2003”, intitolato “Medical<br />
Laboratories – particular requirements for<br />
quality and competence”.Già dal titolo, si intuisce<br />
che questo documento fonde e integra l’approccio<br />
al sistema di gestione per la qualità secondo<br />
le ISO 9000:2000 con quello professionale,<br />
introducendo standard che definiscono come<br />
valutare la competenza necessaria per svolgere un<br />
servizio di qualità. In tal modo, almeno dal punto<br />
di vista degli standard, si cerca di superare ogni<br />
passata e possibile dicotomia fra approcci di certificazione<br />
e di accreditamento professionale, riunificando<br />
le due strade. In effetti, il CPA ha preso<br />
atto della situazione e ha modificato i suoi standard<br />
per allinearli a quelli del nuovo Standard Internazionale<br />
(ISO 15189:2003). In questo percorso,<br />
però, lo standard non definisce indicatori e<br />
target sui quali il singolo laboratorio è valutato,<br />
che sono invece indicati dallo stato dell’arte (professione).<br />
Ad oggi, in Italia sono stati accreditati dal CPA<br />
sei laboratori ovvero, in ordine cronologico, quelli<br />
di: Complesso Policlinico-Ospedale di Padova,<br />
Azienda Ospedaliera di Verona, Policlinico Gemelli<br />
di Roma, Ospedale di Rieti, Policlinico di<br />
Bari, e il Laboratorio Pignatelli di Lecce.<br />
Alla luce di quanto riportato, si possono trarre<br />
alcune considerazioni conclusive. Come detto in<br />
premessa, l’esigenza di identificare le situazioni di<br />
migliore qualità si sta sempre più diffondendo, sia<br />
per valorizzare chi meglio ha saputo operare, sia<br />
per informare e indirizzare prescrittori e pazienti,<br />
sia per identificare le condizioni e i processi in<br />
grado di produrre i migliori risultati, al fine di<br />
emularli e diffonderli. L’attribuzione della caratteristica<br />
di “eccellenza” deve però derivare da elementi<br />
oggettivi e verificabili.<br />
Le condizioni che determinano tale giudizio<br />
devono essere definite a priori, essere esplicitate e<br />
accessibili al pubblico (operatori e cittadini), sia<br />
come contenuti (caratteristiche di qualità o requisiti)<br />
sia come processi (modalità con cui si determina<br />
il giudizio). Pertanto, l’eccellenza non può<br />
essere autoreferenziale né derivare da un atto formale<br />
(indicazione aprioristica di un piano/progetto),<br />
ma deve essere frutto di una verifica oggettiva<br />
delle caratteristiche possedute e/o dei risultati<br />
prodotti.<br />
Da ciò deriva anche che la qualifica di centro<br />
di eccellenza deve essere a termine, avere una precisa<br />
scadenza, e le sue condizioni continuamente<br />
verificabili e verificate. I centri di eccellenza hanno<br />
responsabilità, verso i cittadini e verso le istituzioni,<br />
molto maggiori delle altre strutture e quindi<br />
devono essere in grado di fornire qualità più alta,<br />
ma anche verifiche più approfondite; pertanto,<br />
dovrebbero poter contare su risorse maggiori e<br />
congruenti con la complessità dei problemi trattati<br />
e con i maggiori impegni richiesti.<br />
Infine, un’ultima considerazione. Osservando<br />
con attenzione l’elenco dei servizi o aziende ove<br />
vi sono esperienze di eccellenza, possiamo notare<br />
che le punte più avanzate tendono a collocarsi<br />
spesso in “luoghi noti”, ovvero presso aziende<br />
o servizi noti da anni per l’alta qualità. Per un verso<br />
ciò non meraviglia, perché è evidente che, di<br />
norma, dove vi è stata la possibilità/capacità di fare<br />
maggiore cultura ed esperienza sulla qualità si
Vi è chi punta all’eccellenza<br />
è creato un terreno più fertile e con maggiori possibilità<br />
di crescita; ed è anche confortante vedere<br />
che, in un contesto come quello delle Aziende sanitarie<br />
dove la mobilità dei quadri dirigenziali è<br />
così elevata con frequenti variazioni delle visioni<br />
generali e delle strategie aziendali, queste esperienze<br />
riescono a proseguire e svilupparsi. Sarebbe<br />
però preoccupante se si rilevasse che la migliore<br />
qualità tende a collocarsi sempre nelle stesse sedi,<br />
mentre la qualità generale del sistema si mantiene<br />
statica e senza miglioramenti.<br />
Peggio ancora sarebbe se crescesse il divario,<br />
ovvero si andasse accentuando la forbice tra le punte<br />
avanzate e le retroguardie, se si elevassero ulteriormente<br />
gli apici senza che vi fossero cambia-<br />
menti ove vi sarebbe più bisogno di migliorare.<br />
Proprio per evitare situazioni di questo genere<br />
potrebbe essere utile per le Regioni operare su due<br />
livelli: da un lato attivare l’accreditamento istituzionale,<br />
in grado di dare oggettiva garanzia dell’esistenza<br />
diffusa di predefiniti livelli qualitativi, dall’altro<br />
lato promuovere, sostenere e diffondere le<br />
esperienze di eccellenza, fare conoscere i percorsi<br />
e i metodi che hanno potuto produrre i migliori<br />
risultati,favorire l’emulazione,la comparazione,avere<br />
riscontri oggettivi dei livelli qualitativi.<br />
Un doppio percorso, quale quello illustrato, crediamo<br />
possa essere ragionevolmente praticabile e<br />
altamente produttivo, in un quadro di sempre maggiore<br />
trasparenza e sempre maggiore qualità reale.<br />
53
Focus on | Accreditamento, rifacciamo il punto<br />
Strategie e policies per la qualità in Europa<br />
N<br />
54<br />
umerose strategie di riforma in Europa sono mirate a migliorare le performance<br />
delle strutture ospedaliere attraverso l’introduzione o il miglioramento di metodologie<br />
di valutazione della qualità clinica, della qualità organizzativa, delle strutture e delle<br />
tecnologie utilizzate, del grado di soddisfazione dei pazienti e delle loro famiglie.<br />
Questa tendenza risponde a più esigenze. Da una parte risulta forte la richiesta da<br />
parte dei cittadini di essere informati sulla qualità (anche in termini relativi) dei propri<br />
ospedali, dall’altra le autorità che aprono il “quasi mercato” dei servizi sanitari ad<br />
operatori privati hanno bisogno di metodologie rigorose per stabilire se i nuovi operatori<br />
sono in grado di offrire i servizi richiesti. In generale, si manifesta sempre più<br />
la necessità di disporre di dati sensibili a supporto di politiche di riorganizzazione dei<br />
servizi e per il finanziamento e la remunerazione dei servizi stessi.<br />
In quest’ultimo senso alcuni paesi (si veda di seguito il Regno Unito) hanno cominciato<br />
a collegare una parte del finanziamento degli ospedali alla loro performance.<br />
Questo tipo di politica può avere due differenti risvolti. Può servire da incentivo<br />
per il miglioramento della performance in ogni singolo ospedale, oppure (nel caso in<br />
cui i finanziamenti siano concentrati sui migliori) può addirittura produrre cambiamenti<br />
notevoli nello scenario dell’offerta ospedaliera (accorpamento di strutture,chiusura<br />
di reparti, creazione di veri e propri poli di eccellenza).<br />
L’accreditamento nasce all’inizio del secolo scorso nell’ambito della realtà sanitaria<br />
degli Stati Uniti, come iniziativa spontanea della professione medica per standardizzare<br />
l’erogazione dei servizi ospedalieri e comparare la loro organizzazione e le loro<br />
procedure in base a criteri di good practice.<br />
È un’attività di valutazione esterna sulla capacità dell’ospedale di fornire cure di<br />
qualità, prendendo in considerazione le infrastrutture, il personale, l’equipaggiamento,<br />
le procedure e, talvolta, anche i risultati. Presuppone un organismo indipendente<br />
che vada a valutare il grado di adesione dell’ospedale a standard prestabiliti e, ove l’esito<br />
sia positivo, rilasci una certificazione.<br />
Nel corso del secolo XX l’accreditamento si diffonde anche in Canada e in Australia,conservando<br />
il carattere originario della volontarietà con la quale gli enti ospedalieri<br />
si sottopongono alla procedura valutativa. In tal caso, esso fornisce un mezzo<br />
per individuare e ricompensare, attraverso un riconoscimento pubblico e professionale,<br />
gli ospedali che hanno soddisfatto un corpus di criteri. È un marchio di qualità<br />
che, in un sistema di mercato concorrenziale, attribuisce vantaggi nel reperimento di<br />
personale e clientela.Vediamo come viene riconosciuto questo marchio di qualità in<br />
alcuni paesi europei.
Strategie e policies per la qualità in Europa<br />
Svezia<br />
Un fenomeno peculiare del sistema sanitario della<br />
Svezia sono i registri nazionali di qualità.<br />
I registri (attualmente circa quaranta) sono sorti<br />
nell’ultimo decennio in seguito all’iniziativa spontanea<br />
di singoli medici che hanno iniziato la raccolta<br />
di dati sulla diagnosi, i trattamenti e i risultati della<br />
cura di una data patologia su un dato paziente.A questo<br />
punto, l’iniziatore del registro metteva i dati raccolti<br />
a disposizione dei colleghi, perché provvedessero<br />
a integrarli con le loro esperienze cliniche.I dati<br />
contenuti nel database del registro, continuamente<br />
implementati, servono come strumento conoscitivo<br />
per il miglioramento della qualità delle cure.<br />
Nel 1994 e nel 1997 il Socialstyrelsen (la principale<br />
agenzia consultiva e di controllo nel settore della salute)<br />
ha emesso una serie di norme che prevedono<br />
che gli erogatori dei servizi sanitari si dotino di sistemi<br />
per il miglioramento continuo della qualità.Un’ulteriore<br />
agenzia governativa,la SBU (Consiglio svedese<br />
per il technology assessment nel settore della salute),<br />
ha il compito di promuovere l’efficiente utilizzo<br />
delle risorse assegnate ai servizi sanitari.<br />
Nel corso del tempo, parallelamente all’aumentato<br />
interesse pubblico verso il miglioramento qualitativo<br />
dei sistemi sanitari,si è venuta a delineare una<br />
seconda specie di accreditamento,che riveste l’attributo<br />
dell’obbligatorietà.<br />
Una ricognizione dei sistemi sanitari evidenzia la<br />
presenza dell’accreditamento come procedura legislativamente<br />
imposta in Francia e Belgio.<br />
Francia<br />
In Francia, l’Ordonnance 24.4.1986 ha stabilito<br />
che tutte le organizzazioni sanitarie,pubbliche e private,si<br />
sottopongano a una procedura di valutazione<br />
esterna che evidenzi la qualità e la sicurezza delle cure<br />
fornite.L’accreditamento è gestito dall’<strong>Age</strong>nce <strong>Na</strong>-<br />
tionale de Accréditation et d’Evaluation en Santé<br />
(ANAES) e interviene periodicamente ogni cinque<br />
anni. Comporta, anche qui, una fase di autovalutazione<br />
della struttura seguita da una fase di esame esterno.Il<br />
collegio di accreditamento – composto da quindici<br />
professionisti nominati dal ministero della Salute<br />
– redige la relazione finale. Le conclusioni rientrano<br />
in una delle quattro seguenti categorie:<br />
1. senza raccomandazioni;<br />
2. con raccomandazioni;<br />
3. con riserve;<br />
4. con riserve maggiori.<br />
Nei primi due casi l’ospedale è ritenuto in linea<br />
con gli indicatori di qualità prestabiliti e il successivo<br />
esame è rinviato alla scadenza dei cinque anni.<br />
Negli ultimi due casi la struttura ospedaliera è “rimandata”<br />
a un ulteriore controllo a distanza ravvicinata<br />
e ha l’obbligo di apportare soluzioni concrete<br />
agli elementi ritenuti carenziali dal Collegio.<br />
Belgio<br />
Il Belgio nel 1987 ha introdotto un sistema di accreditamento<br />
governativo dipendente dal ministero<br />
della Sanità e dell’Ambiente,relativo a strutture ospedaliere<br />
pubbliche, in regime di convenzione e private,<br />
che costituisce condicio sine qua non per l’accesso<br />
ai finanziamenti statali.<br />
In questi casi l’accreditamento si trasforma in uno<br />
strumento ispettivo della qualità, talvolta nell’ambito<br />
di una politica regolatoria volta ad attribuire o a<br />
graduare il diritto alla ricezione di fondi.<br />
Gli standard e le procedure di accreditamento sono<br />
originariamente sorti per essere applicati ad opera<br />
di istituzioni indipendenti. Questo, qualora l’accreditamento<br />
venga imposto dallo Stato, può comportare<br />
delle difficoltà.Infatti o lo Stato dovrà accettare<br />
sempre e comunque le valutazioni degli organi<br />
indipendenti a ciò preposti o dovrà instaurare con<br />
essi,in corso di valutazione,delle relazioni complesse<br />
e dal contenuto non predeterminato.<br />
55
Focus on | Accreditamento, rifacciamo il punto<br />
56<br />
Altra questione di rilievo è l’opportunità o meno<br />
di rendere di pubblico dominio gli esiti dei controlli<br />
di qualità svolti sugli ospedali.<br />
Infatti, nei paesi dove è fortemente sentito il valore<br />
sociale delle strutture ospedaliere, la critica alla<br />
loro qualità implica questioni complesse. Ove, per<br />
esempio,si prospetti la necessità della chiusura di una<br />
struttura pubblica vi saranno reazioni di protesta delle<br />
comunità locali, volte a richiedere maggiori finanziamenti.<br />
Il che, in presenza di ristrettezze di bilancio,<br />
può rivelarsi problematico.<br />
Il monitoraggio dei risultati in assenza di una reale<br />
adesione alla qualità può portare a miglioramenti<br />
qualitativi, ma anche – talvolta – alla distorsione<br />
dei dati. Per questa ragione alcuni paesi hanno tentato<br />
anche altri approcci al problema, scegliendo di<br />
promuovere non la certificazione della qualità,ma il<br />
perseguimento della medesima.<br />
Il sistema stabilito recentemente nel servizio sanitario<br />
nazionale dell’Inghilterra è, a questo proposito,<br />
paradigmatico.<br />
Regno Unito<br />
Nel Regno Unito due istituzioni partecipano,<br />
a fianco del DoH (Department of Health), al sistema<br />
di valutazione della performance degli ospedali<br />
per acuti:<br />
1. il NICE (<strong>Na</strong>tional Institute for Clinical Excellence).<br />
Il NICE è un organo del sistema sanitario inglese<br />
(<strong>Na</strong>tional Health Service, NHS), attivo<br />
dal 1999, che svolge prevalentemente attività<br />
di produzione di linee guida relative all’adozione<br />
e all’utilizzo di tecnologie sanitarie, evidenziando<br />
best practice che gli operatori del sistema<br />
sono invitati ad adottare e promovendo<br />
attività di audit clinico. Per quel che riguarda<br />
l’attività di valutazione della performance, il<br />
NICE svolge un ruolo di guida, fornendo indicazioni<br />
metodologiche e realizzando tecni-<br />
che di monitoraggio che possano al meglio incontrare<br />
gli obiettivi strategici indicati dal DoH;<br />
2. la CHAI (Commission for Healthcare Audit<br />
and Inspection,detta anche Healthcare Commission).<br />
La CHAI è un organo indipendente dell’NHS,<br />
subentrato con nuovi e più estesi poteri alla<br />
precedente CHI (Commission for Health Improvement)<br />
dal 1 aprile 2004.<br />
La CHI, nel suo periodo di operatività, ha svolto<br />
Clinical governance reviews (rapporti sulla qualità<br />
della governance clinica negli istituti del NHS),<strong>Na</strong>tional<br />
studies (relazioni sul livello delle cure di determinate<br />
patologie nel sistema nazionale),Investigations<br />
(ispezioni in casi in cui delle strutture abbiano mostrato<br />
particolari deficienze nella fornitura dei servizi)<br />
e Performance assessments (valutazione della performance<br />
e pubblicazione dei risultati).<br />
Nel luglio 2003 il CHI ha pubblicato gli ultimi<br />
risultati della sua attività di misurazione della performance<br />
degli istituti di cura per acuti. La performance<br />
è stata misurata rispetto a un certo numero<br />
di indicatori che possono essere raggruppati nelle<br />
seguenti macrovoci:<br />
• indicatori sul raggiungimento di obiettivi strategici;<br />
• indicatori di performance focalizzati sugli aspetti<br />
clinici;<br />
• indicatori di performance focalizzati sul paziente;<br />
• indicatori di performance focalizzati sulla capacity<br />
e capability;<br />
• indicatori sulla governance clinica.<br />
Va notato che quasi la totalità degli indicatori assegna<br />
dei punteggi che sono proporzionali al livello<br />
di ogni singolo trust (che può essere assimilato alla<br />
nostra azienda ospedaliera) rispetto agli altri,il punteggio<br />
viene così assegnato in termini relativi.<br />
L’attività di monitoraggio svolta dal CHI ha per-
Strategie e policies per la qualità in Europa<br />
messo di assegnare un punteggio ad ogni trust,che sono<br />
stati così suddivisi in quattro categorie principali:<br />
• 3 stelle, trust con i più alti livelli di performance;<br />
• 2 stelle, trust che hanno mostrato un buon livello<br />
ma che non hanno raggiunto i livelli di<br />
eccellenza;<br />
• 1 stella, trust che hanno evidenziato alcune situazioni<br />
preoccupanti rispetto al raggiungimento<br />
di obiettivi strategici o che hanno raccolto<br />
punteggi molto bassi rispetto a un certo<br />
numero di altri indicatori;<br />
• 0 stelle, trust che si siano distinti per i peggiori<br />
punteggi nel raggiungimento degli obiettivi<br />
strategici.<br />
Parallelamente al sistema di valutazione a stelle,<br />
nel 2001 il DoH inglese ha introdotto il NHS Performance<br />
Fund: un fondo prevalentemente destinato<br />
al finanziamento di investimenti strutturali e di<br />
schemi premianti per i dipendenti. Il fondo, il cui<br />
spirito è stato leggermente modificato nel corso del<br />
2003, è diviso equamente tra tutte le autorità locali;<br />
ma, mentre i trust con performance più alta (tre<br />
stelle) possono disporne senza vincoli, gli ospedali<br />
con due stelle debbono provare che gli investimenti<br />
che effettuano sono effettivamente tesi al raggiungimento<br />
degli obiettivi strategici in cui l’ospedale<br />
ha dimostrato di essere carente.Gli ospedali con<br />
una sola stella devono fornire un piano più dettagliato<br />
e un controllo più attento da parte delle Autorità<br />
strategiche sanitarie, mentre le strutture che<br />
non hanno stelle subiscono una specie di commissariamento<br />
da parte della Modernisation <strong>Age</strong>ncy.<br />
La CHI nel 2002 ha attribuito zero stelle a dieci<br />
trust. Nel 2003 soltanto due di questi sono rimasti<br />
nella posizione più bassa; gli altri hanno ottenuto<br />
miglioramenti qualitativi, riconosciuti con una<br />
o due stelle.<br />
Tuttavia, nel 2003 il numero dei trust valutati ze-<br />
ro stelle è aumentato da dieci a quattordici.<br />
Il governo ha introdotto la valutazione a stelle<br />
con tre obiettivi principali:<br />
• ridurre le variazioni nella performance tra un<br />
trust e l’altro,in quanto la pubblicazione di punteggi<br />
e graduatorie genererebbe un sentimento<br />
spontaneo di competizione e un desiderio a<br />
migliorarsi;<br />
• alzare gli standard qualitativi;<br />
• aumentare la responsabilità degli erogatori nei<br />
confronti degli utenti.<br />
Recentemente,numerose voci sia nel mondo politico<br />
sia nel mondo medico hanno contestato l’idoneità<br />
del sistema di valutazione a stelle a raggiungere<br />
gli obiettivi auspicati. In particolare, è stato rilevato<br />
che:<br />
a. la forbice tra i trust più “forniti”e quelli meno<br />
“forniti” di stelle è cresciuta;<br />
b. il vantato miglioramento degli standard è opinabile<br />
e basato su valutazioni politiche e non<br />
mediche;<br />
c. i pazienti risultano più confusi e non meglio<br />
informati.<br />
La stessa commissione CHI,in uno degli ultimi rapporti<br />
redatti prima di terminare la sua attività, ha definito<br />
il sistema di valutazione a stelle passibile di ulteriori<br />
correzioni e miglioramenti nei prossimi anni.<br />
La nuova CHAI ha come obiettivo principale il<br />
miglioramento della qualità delle cure fornite in Inghilterra<br />
e nel Galles sia dal NHS sia dalla sanità privata.La<br />
Commissione perseguirà questo obiettivo attraverso<br />
attività ispettive,di rilevazione sul campo,di<br />
valutazione e pubblicazione dei risultati.<br />
Essa inoltre, nell’ottica di una generale semplificazione<br />
burocratica e organizzativa, avrà il compito<br />
della valutazione del value for money in tutto il settore<br />
della salute, in precedenza spettante all’Audit<br />
Commission nel suo generale potere di esame dei<br />
conti pubblici.<br />
57
ssr<br />
Assr on line | Ricoveri “a rischio di inappropriatezza”: cos’è cambiato nel 2002 rispetto al 2001<br />
Ricoveri “a rischio di inappropriatezza”:<br />
cos’è cambiato nel 2002 rispetto al 2001<br />
C<br />
58<br />
onfrontati con i dati dell’anno 2001, i più recenti dati ricavati dalle schede di dimissione<br />
ospedaliera del 2002 dimostrano che sono diminuiti di oltre il 12 per cento i ricoveri<br />
ordinari per tutti i 43 DRG che il Decreto sui livelli essenziali di assistenza del<br />
29 novembre 2001 qualifica come “a forte rischio di inappropriatezza” e sono per converso<br />
aumentati, per le stesse patologie, i casi di assistenza con modalità alternative meno<br />
costose come il day hospital e il day surgery.<br />
La percentuale dei ricoveri effettuati in day hospital sul totale dei ricoveri per i<br />
43 DRG è, infatti, aumentata a livello nazionale dal 33,61% al 39,65% (Fig. 1) e in<br />
ben sei Regioni dette patologie vengono trattate in day hospital per una percentuale<br />
superiore al 50% (Tabella 1).<br />
Se l’analisi si effettua prendendo a riferimento i due ambiti della medicina (Tabella 2)<br />
e della chirurgia (Tabella 3), si osserva una diminuzione netta dei casi di ricovero per i<br />
DRG medici (da 1.854.393 a 1.700.984) mentre per i DRG chirurgici a fronte di un<br />
Tabella 1. Confronto 2001-2002 dei Ricoveri per i 43 DRG ad alto rischio di inappropriatezza<br />
Regione Ricoveri Totale ricoveri di cui:<br />
Totali per 1000 residenti Ricoveri ordinari<br />
2001 2002 2001 2002 2001 2002<br />
Piemonte 192.805 179.373 44,95 41,81 120.005 89.494<br />
Valle d'aosta 5.341 4.432 44,29 36,75 3.095 2.053<br />
Lombardia 535.853 515.399 58,74 56,50 356.285 309.113<br />
Bolzano 27.592 27.104 59,30 58,26 23.438 21.392<br />
Trento 22.210 20.387 46,48 42,66 14.706 11.883<br />
Veneto 235.487 224.692 51,86 49,48 134.520 111.974<br />
Friuli venezia g. 50.163 47.759 42,20 40,18 31.848 28.543<br />
Liguria 103.118 99.223 63,61 61,21 65.390 46.693<br />
Emilia romagna 216.087 203.382 53,91 50,74 105.678 98.019<br />
Toscana 181.478 172.028 51,16 48,49 106.287 87.917<br />
Umbria 55.741 51.568 66,32 61,36 29.374 24.554<br />
Marche 84.983 73.006 57,84 49,69 52.913 42.739<br />
Lazio 327.372 317.194 61,74 59,82 224.037 189.422<br />
Abruzzo 104.297 106.573 81,40 83,18 78.142 76.303<br />
Molise 20.555 20.526 62,83 62,74 19.564 17.677<br />
Campania 306.675 312.263 53,04 54,00 235.579 217.012<br />
Puglia 283.293 238.669 69,32 58,40 213.772 186.104<br />
Basilicata 31.466 29.768 52,03 49,22 22.433 18.677<br />
Calabria 129.507 124.898 63,38 61,13 100.923 90.147<br />
Sicilia 325.170 349.177 64,05 68,78 210.371 203.096<br />
Sardegna 102.803 102.575 62,38 62,24 70.482 70.399<br />
Italia 3.341.996 3.219.996 57,78 55,67 2.218.842 1.943.211
Ricoveri “a rischio di inappropriatezza”: cos’è cambiato nel 2002 rispetto al 2001<br />
lieve aumento dei casi complessivi di ricovero (da<br />
1.487.603 a 1.519.012) si registra una consistente diminuzione<br />
dei ricoveri ordinari e per converso un forte<br />
aumento di quelli in day hospital, la cui percentuale<br />
sul totale dei ricoveri passa dal 37,78% al 47,12%.<br />
secondo l'allegato 2C del DPCM del 29.11.2001<br />
Per otto Regioni (Piemonte,Valle d’Aosta,Trento,Veneto,<br />
Liguria, Emilia Romagna,Toscana e Umbria)<br />
la percentuale dei ricoveri effettuati in day hospital<br />
chirurgico sul totale dei ricoveri è superiore<br />
al 60%.<br />
Figura 1. %Ricoveri in DH - Totale ricoveri per 1000 residenti<br />
Anno 2002 - per i 43 DRG (ad alto rischio di inappropriatezza)<br />
90,00<br />
80,00<br />
70,00<br />
60,00<br />
50,00<br />
40,00<br />
30,00<br />
20,00<br />
10,00<br />
0,00<br />
Piemonte<br />
Valle d’Aosta<br />
Ricoveri per 1000 residenti<br />
Valori Regionali<br />
Ricoveri per 1000 residenti<br />
Media <strong>Na</strong>zionale (55.67)<br />
41,81<br />
50,11<br />
36,75<br />
53,68<br />
56,50<br />
40,02<br />
58,26<br />
Lombardia<br />
21,07<br />
P.A. di Bolzano<br />
42,66<br />
41,71<br />
49,48<br />
50,17<br />
P.A. di Trento<br />
Veneto<br />
40,18<br />
40,24<br />
61,21<br />
52,94<br />
50,74<br />
51,81<br />
48,49<br />
48,89<br />
61,36<br />
52,39<br />
49,69<br />
41,46<br />
59,82<br />
40,28<br />
Friuli Venezia G.<br />
Liguria<br />
Emilia Romagna<br />
% Ricoveri ordinari % Ricoveri ordinari di cui: Ricoveri % Ricoveri DH % Ricoveri DH<br />
(2001) (2002) in day hospital (2001) (2002)<br />
2001 2002<br />
Toscana<br />
62,24 49,89 72.800 89.879 37,76 50,11<br />
57,95 46,32 2.246 2.379 42,05 53,68<br />
66,49 59,98 179.568 206.286 33,51 40,02<br />
84,94 78,93 4.154 5.712 15,06 21,07<br />
66,21 58,29 7.504 8.504 33,79 41,71<br />
57,12 49,83 100.967 112.718 42,88 50,17<br />
63,49 59,76 18.315 19.216 36,51 40,24<br />
63,41 47,06 37.728 52.530 36,59 52,94<br />
48,91 48,19 110.409 105.363 51,09 51,81<br />
58,57 51,11 75.191 84.111 41,43 48,89<br />
52,70 47,61 26.367 27.014 47,30 52,39<br />
62,26 58,54 32.070 30.267 37,74 41,46<br />
68,43 59,72 103.335 127.772 31,57 40,28<br />
74,92 71,60 26.155 30.270 25,08 28,40<br />
95,18 86,12 991 2.849 4,82 13,88<br />
76,82 69,50 71.096 95.251 23,18 30,50<br />
75,46 77,98 69.521 52.565 24,54 22,02<br />
71,29 62,74 9.033 11.091 28,71 37,26<br />
77,93 72,18 28.584 34.751 22,07 27,82<br />
64,70 58,16 114.799 146.081 35,30 41,84<br />
68,56 68,63 32.321 32.176 31,44 31,37<br />
66,39 60,35 1.123.154 1.276.785 33,61 39,65<br />
Umbria<br />
Marche<br />
Lazio<br />
Abruzzo<br />
83,18<br />
28,40<br />
62,74<br />
Campania<br />
Puglia<br />
Basilicata<br />
Calabria<br />
Sicilia<br />
Sardegna<br />
13,88<br />
Molise<br />
54,00<br />
30,50<br />
58,40<br />
Ricoveri in DH<br />
Valori Regionali<br />
Ricoveri in DH<br />
Media <strong>Na</strong>zionale (39.65)<br />
22,02<br />
49,22<br />
37,26<br />
61,13<br />
27,82<br />
68,78<br />
41,84<br />
62,24<br />
31,37<br />
59
Assr on line | Ricoveri “a rischio di inappropriatezza”: cos’è cambiato nel 2002 rispetto al 2001<br />
60<br />
Tabella 2. Confronto 2001-2002 dei Ricoveri per i DRG ad alto rischio di inappropriatezza secon<br />
Regione Totale Totale ricoveri di cui:<br />
ricoveri medici per 1000 residenti Ricoveri ordinari<br />
2001 2002 2001 2002 2001 2002<br />
Piemonte 86.001 69.993 20,05 16,32 59.158 45.967<br />
Valle d'Aosta 3.113 1.915 25,81 15,88 1.894 1.112<br />
Lombardia 262.194 237.788 28,74 26,07 178.854 154.642<br />
Bolzano 16.305 15.392 35,04 33,08 14.527 12.980<br />
Trento 11.182 9.126 23,40 19,10 9.999 8.053<br />
Veneto 100.351 88.781 22,10 19,55 80.788 68.638<br />
Friuli Venezia G. 17.907 15.905 15,07 13,38 12.502 11.317<br />
Liguria 65.407 58.424 40,35 36,04 38.062 31.328<br />
Emilia Romagna 92.586 77.971 23,10 19,45 67.518 59.256<br />
Toscana 82.877 74.356 23,36 20,96 61.351 52.778<br />
Umbria 28.855 24.300 34,33 28,91 19.172 16.441<br />
Marche 40.123 30.000 27,31 20,42 30.878 22.313<br />
Lazio 184.167 176.793 34,73 33,34 125.513 109.586<br />
Abruzzo 66.116 65.445 51,60 51,08 49.610 47.444<br />
Molise 12.114 11.987 37,03 36,64 11.123 10.201<br />
Campania 201.307 202.314 34,81 34,99 140.960 136.226<br />
Puglia 186.236 146.120 45,57 35,76 131.929 114.353<br />
Basilicata 21.872 18.810 36,16 31,10 16.128 12.731<br />
Calabria 86.616 81.567 42,39 39,92 65.730 56.768<br />
Sicilia 221.451 229.360 43,62 45,18 136.602 127.945<br />
Sardegna 67.613 64.637 41,03 39,22 40.945 39.883<br />
Italia 1.854.393 1.700.984 32,06 29,41 1.293.243 1.139.962<br />
Tabella 3. Confronto 2001-2002 dei Ricoveri per i 43 DRG ad alto rischio di inappropriatezza se<br />
Regione Totale Totale ricoveri di cui:<br />
ricoveri chirurgici per 1000 residenti Ricoveri ordinari<br />
2001 2002 2001 2002 2001 2002<br />
Piemonte 106.804 109.380 24,90 25,50 60.847 43.527<br />
Valle d'Aosta 2.228 2.517 18,48 20,87 1.201 941<br />
Lombardia 273.659 277.611 30,00 30,43 177.431 154.471<br />
Bolzano 11.287 11.712 24,26 25,17 8.911 8.412<br />
Trento 11.028 11.261 23,08 23,57 4.707 3.830<br />
Veneto 135.136 135.911 29,76 29,93 53.732 43.336<br />
Friuli Venezia G. 32.256 31.854 27,14 26,80 19.346 17.226<br />
Liguria 37.711 40.799 23,26 25,17 27.328 15.365<br />
Emilia Romagna 123.501 125.411 30,81 31,28 38.160 38.763<br />
Toscana 98.601 97.672 27,79 27,53 44.936 35.139<br />
Umbria 26.886 27.268 31,99 32,44 10.202 8.113<br />
Marche 44.860 43.006 30,53 29,27 22.035 20.426<br />
Lazio 143.205 140.401 27,01 26,48 98.524 79.836<br />
Abruzzo 38.181 41.128 29,80 32,10 28.532 28.859<br />
Molise 8.441 8.539 25,80 26,10 8.441 7.476<br />
Campania 105.368 109.949 18,22 19,01 94.619 80.786<br />
Puglia 97.057 92.549 23,75 22,65 81.843 71.751<br />
Basilicata 9.594 10.958 15,86 18,12 6.305 5.946<br />
Calabria 42.891 43.331 20,99 21,21 35.193 33.379<br />
Sicilia 103.719 119.817 20,43 23,60 73.769 75.151<br />
Sardegna 35.190 37.938 21,35 23,02 29.537 30.516<br />
Italia 1.487.603 1.519.012 25,72 26,26 925.599 803.249
Ricoveri “a rischio di inappropriatezza”: cos’è cambiato nel 2002 rispetto al 2001<br />
do l’allegato 2C del DPCM del 29.11.2001 - Drg medici<br />
% Ricoveri ordinari % Ricoveri ordinari di cui: Ricoveri % Ricoveri DH % Ricoveri DH<br />
(2001) (2002) in day hospital (2001) (2002)<br />
2001 2002<br />
68,79 65,67 26.843 24.026 31,21 34,33<br />
60,84 58,07 1.219 803 39,16 41,93<br />
68,21 65,03 83.340 83.146 31,79 34,97<br />
89,10 84,33 1.778 2.412 10,90 15,67<br />
89,42 88,24 1.183 1.073 10,58 11,76<br />
80,51 77,31 19.563 20.143 19,49 22,69<br />
69,82 71,15 5.405 4.588 30,18 28,85<br />
58,19 53,62 27.345 27.096 41,81 46,38<br />
72,92 76,00 25.068 18.715 27,08 24,00<br />
74,03 70,98 21.526 21.578 25,97 29,02<br />
66,44 67,66 9.683 7.859 33,56 32,34<br />
76,96 74,38 9.245 7.687 23,04 25,62<br />
68,15 61,99 58.654 67.207 31,85 38,01<br />
75,03 72,49 16.506 18.001 24,97 27,51<br />
91,82 85,10 991 1.786 8,18 14,90<br />
70,02 67,33 60.347 66.088 29,98 32,67<br />
70,84 78,26 54.307 31.767 29,16 21,74<br />
73,74 67,68 5.744 6.079 26,26 32,32<br />
75,89 69,60 20.886 24.799 24,11 30,40<br />
61,68 55,78 84.849 101.415 38,32 44,22<br />
60,56 61,70 26.668 24.754 39,44 38,30<br />
69,74 67,02 561.150 561.022 30,26 32,98<br />
condo l’allegato 2C del DPCM del 29.11.2001 - Drg chirurgici<br />
% Ricoveri ordinari % Ricoveri ordinari di cui: Ricoveri % Ricoveri DH % Ricoveri DH<br />
(2001) (2002) in day hospital (2001) (2002)<br />
2001 2002<br />
56,97 39,79 45.957 65.853 43,03 60,21<br />
53,90 37,39 1.027 1.576 46,10 62,61<br />
64,84 55,64 96.228 123.140 35,16 44,36<br />
78,95 71,82 2.376 3.300 21,05 28,18<br />
42,68 34,01 6.321 7.431 57,32 65,99<br />
39,76 31,89 81.404 92.575 60,24 68,11<br />
59,98 54,08 12.910 14.628 40,02 45,92<br />
72,47 37,66 10.383 25.434 27,53 62,34<br />
30,90 30,91 85.341 86.648 69,10 69,09<br />
45,57 35,98 53.665 62.533 54,43 64,02<br />
37,95 29,75 16.684 19.155 62,05 70,25<br />
49,12 47,50 22.825 22.580 50,88 52,50<br />
68,80 56,86 44.681 60.565 31,20 43,14<br />
74,73 70,17 9.649 12.269 25,27 29,83<br />
100,00 87,55 0 1.063 0,00 12,45<br />
89,80 73,48 10.749 29.163 10,20 26,52<br />
84,32 77,53 15.214 20.798 15,68 22,47<br />
65,72 54,26 3.289 5.012 34,28 45,74<br />
82,05 77,03 7.698 9.952 17,95 22,97<br />
71,12 62,72 29.950 44.666 28,88 37,28<br />
83,94 80,44 5.653 7.422 16,06 19,56<br />
62,22 52,88 562.004 715.763 37,78 47,12<br />
61
Assr on line | Il consumo farmaceutico dell’anno 2003 nelle aziende sanitarie<br />
Il consumo farmaceutico dell’anno 2003<br />
nelle aziende sanitarie<br />
L<br />
62<br />
a legge finanziaria del 1999 (23 dicembre 1998, n. 448) ha previsto che i dati relativi<br />
alla vendita di tutti i medicinali erogati con oneri a carico del Servizio sanitario nazionale<br />
siano trasmessi, a cura delle Regioni, all’<strong>Age</strong>nzia per i servizi sanitari regionali<br />
per il successivo invio al ministero della Salute.<br />
Attraverso riunioni periodiche presso l’<strong>Age</strong>nzia dei referenti per l’assistenza farmaceutica<br />
di tutte le Regioni e Province autonome, è stata attivata una procedura per l’acquisizione,<br />
verifica e valutazione dei dati, con periodicità mensile.<br />
Le elaborazioni effettuate riguardano la spesa farmaceutica lorda,la spesa netta,le compartecipazioni<br />
pagate dai cittadini, lo sconto effettuato dalle farmacie e il numero di ricette a livello<br />
regionale,e sono pubblicate sul sito dell’<strong>Age</strong>nzia per i servizi sanitari regionali (www.assr.it).<br />
Tabella 1 Riepilogo: numero di ricette e spesa farmaceutica per Regione Gen-Dic 2003<br />
Regione Spesa Farmaceutica lorda %03/02 Spesa Farmaceutica netta %03/02<br />
Piemonte 823.002.532 -4,0% 708.755.120 -6,9%<br />
Aosta 22.123.308 -1,9% 21.190.371 -2,0%<br />
Lombardia 1.778.679.988 -3,7% 1.512.030.479 -13,1%<br />
Bolzano 79.394.718 1,8% 70.509.035 -2,0%<br />
Trento 75.366.567 -3,6% 71.846.068 -2,8%<br />
Veneto 820.915.799 -3,9% 723.234.802 -7,4%<br />
Friuli 228.278.684 -2,1% 215.986.453 -2,5%<br />
Liguria 415.202.618 0,5% 352.284.065 -1,7%<br />
Emilia 804.345.417 -1,8% 763.915.105 -2,1%<br />
Toscana 668.200.048 -6,1% 636.514.901 -6,3%<br />
Umbria 165.198.858 -5,1% 157.427.481 -5,4%<br />
Marche 303.006.503 -6,5% 287.224.435 -6,8%<br />
Lazio 1.388.797.520 2,3% 1.262.824.193 1,3%<br />
Abruzzo 290.934.072 -4,9% 275.588.600 -3,9%<br />
Molise 75.200.233 1,2% 68.296.785 -1,8%<br />
Campania 1.240.922.693 -4,6% 1.167.452.387 -4,8%<br />
Puglia 911.406.907 0,0% 789.131.562 -5,4%<br />
Basilicata 132.746.428 -1,5% 125.267.283 -2,4%<br />
Calabria 474.923.008 -0,9% 422.919.139 -3,9%<br />
Sicilia 1.277.511.655 -2,7% 1.114.247.344 -7,1%<br />
Sardegna 378.933.063 8,0% 349.637.166 6,8%<br />
Totale 12.355.090.617 -2,3% 11.096.282.775 -5,3%<br />
Fonte: Elaborazioni ASSR su dati Assessorati Regionali
Il consumo farmaceutico dell’anno 2003 nelle aziende sanitarie<br />
Di recente, l’analisi dei dati, grazie al particolare<br />
impegno dei funzionari regionali, è stata arricchita<br />
con ulteriori informazioni sulla variabilità della spesa<br />
a livello delle singole ASL.<br />
Tutte le Regioni, infatti, rendono disponibili<br />
mensilmente i dati disaggregati per ASL.<br />
Le tabelle, contenute nel presente rapporto, riportano,<br />
per ciascuna Regione, i valori dell’anno 2003<br />
relativi alla spesa netta pro capite e al numero di ricette<br />
pro capite a livello di ASL; vengono, altresì,evidenziati<br />
gli scostamenti dei valori delle singole aziende<br />
rispetto ai valori medi regionali e nazionali.<br />
Al fine di uniformare l’elaborazione per tutte le<br />
Regioni, per il calcolo degli indicatori è stata considerata<br />
la popolazione ISTAT 2001, disaggregata, a livello<br />
di ASL, per fasce di età (0-13, 14-64, 65 e +);<br />
non è stato possibile utilizzare dati più aggiornati sul-<br />
la popolazione (comprensivi anche degli extracomunitari<br />
regolarizzati o in corso di regolarizzazione), in<br />
quanto gli ultimi dati disponibili nel Sistema informativo<br />
del ministero della Salute – disaggregati per<br />
fasce di età e per ASL – si riferiscono all’anno 2001.<br />
Le popolazioni delle Regioni e delle ASL sono state,<br />
quindi,“pesate”, per tener conto dei consumi per<br />
classi di età, applicando i pesi utilizzati in sede di riparto<br />
alle Regioni delle risorse finanziarie dell’anno<br />
2003 per l’assistenza farmaceutica.<br />
Si deve, comunque, far presente che le elaborazioni<br />
non tengono conto del fenomeno della mobilità<br />
sanitaria, fenomeno che è, com’è noto, particolarmente<br />
diffuso in alcune ASL delle grandi città, nelle<br />
cui farmacie vengono acquistati, con oneri a carico<br />
del Servizio sanitario, farmaci da parte di cittadini residenti<br />
in altre ASL.<br />
n° di ricette %03/02 spesa lorda pro capite spesa netta pro capite n° ricette pro capite<br />
29.491.159 -0,9% 186,11 160,28 6,7<br />
807.258 1,6% 181,23 173,58 6,6<br />
57.103.168 -6,9% 194,65 165,47 6,2<br />
2.443.520 -1,6% 176,93 157,13 5,4<br />
2.909.734 3,4% 158,51 151,11 6,1<br />
29.467.352 -5,4% 180,40 158,93 6,5<br />
8.354.735 -0,7% 184,98 175,02 6,8<br />
13.015.526 -2,9% 238,86 202,67 7,5<br />
32.055.167 1,6% 192,05 182,39 7,7<br />
28.704.396 -2,8% 180,49 171,94 7,8<br />
7.879.541 5,0% 188,43 179,57 9,0<br />
12.114.100 -0,8% 199,64 189,24 8,0<br />
44.424.654 -6,6% 263,52 239,62 8,4<br />
10.832.296 0,2% 223,54 211,74 8,3<br />
2.596.287 3,1% 225,04 204,38 7,8<br />
48.151.824 0,3% 227,74 214,26 8,8<br />
30.662.250 -1,8% 231,09 200,09 7,8<br />
5.176.975 -1,1% 221,23 208,76 8,6<br />
17.006.912 0,0% 238,34 212,24 8,5<br />
42.380.006 -7,0% 259,44 226,29 8,6<br />
13.490.765 11,2% 234,69 216,54 8,4<br />
439.067.625 -2,6% 213,59 191,83 7,6<br />
63
Assr on line | Il consumo farmaceutico dell’anno 2003 nelle aziende sanitarie<br />
64<br />
Figura 1. Spesa farmaceutica netta pro-capite per Regione<br />
250,00<br />
200,00<br />
150,00<br />
100,00<br />
50,00<br />
0,00<br />
160,28<br />
Piemonte<br />
Valori Regionali Media <strong>Na</strong>zionale € 191,83<br />
173,58<br />
Valle d’Aosta<br />
165,47<br />
Lombardia<br />
157,13<br />
P.A. di Bolzano<br />
151,11<br />
P.A. di Trento<br />
158,93<br />
Veneto<br />
175,02<br />
Friuli Venezia G.<br />
Liguria<br />
Emilia Romagna<br />
Toscana<br />
Umbria<br />
Marche<br />
Lazio<br />
Abruzzo<br />
Figura 2. Spesa farmaceutica netta pro-capite per Asl - Piemonte<br />
200,00<br />
150,00<br />
100,00<br />
50,00<br />
0,00<br />
181,51<br />
101 Torino I<br />
176,81<br />
102 Torino II<br />
158,79<br />
103 Torino III<br />
171,96<br />
104 Torino IV<br />
105 Collegno<br />
202,67<br />
182,39<br />
171,94<br />
179,57<br />
189,24<br />
239,62<br />
211,74<br />
204,38<br />
Campania<br />
Puglia<br />
Basilicata<br />
Calabria<br />
Sicilia<br />
Sardegna<br />
Valori regionali Media regionale €160,28 Media nazionale €191,83<br />
164,76<br />
141,24<br />
106 Ciriè<br />
165,92<br />
107 Chivasso<br />
163,56<br />
108 Chieri<br />
109 Ivrea<br />
110 Pinerolo<br />
111 Vercelli<br />
112 Biella<br />
113 Novara<br />
114 Omegna<br />
115 Cuneo<br />
Molise<br />
116 Mondovì<br />
Figura 3. Spesa farmaceutica netta pro-capite per Asl - Lombardia<br />
200,00<br />
150,00<br />
100,00<br />
50,00<br />
0,00<br />
159.13<br />
301 Bergamo<br />
176.15<br />
302 Brescia<br />
156.21<br />
303 Como<br />
152,63<br />
158,81<br />
168,03<br />
141,38<br />
161,48<br />
214,26<br />
143,30<br />
117 Savigliano<br />
Valori regionali Media regionale €165.47 Media nazionale €191,83<br />
169.31<br />
304 Cremona<br />
153.24<br />
305 Lecco<br />
162..99<br />
306 Lodi<br />
178.87<br />
307 Mantova<br />
177.14<br />
308 Milano<br />
155.66<br />
309 Milano I<br />
143,11<br />
158.78<br />
310 Milano II<br />
144,07<br />
146,87<br />
158.93<br />
311 Milano III<br />
200,09<br />
167,43<br />
312 Pavia<br />
159,19<br />
118 Alba<br />
208,76<br />
162,72<br />
119 Asti<br />
152.53<br />
313 Sondrio<br />
212,24<br />
158,35<br />
120 Alessandria<br />
226,29<br />
175,53<br />
121 Monferrato<br />
167.36<br />
314 Varese<br />
216,54<br />
158,09<br />
122 Novi Ligure<br />
173.16<br />
315 Valcamonica<br />
Sebino
Il consumo farmaceutico dell’anno 2003 nelle aziende sanitarie<br />
Figura 4. Spesa farmaceutica netta pro-capite per Asl - P.A. Bolzano<br />
200,00<br />
150,00<br />
100,00<br />
50,00<br />
0,00<br />
Figura 5. Spesa farmaceutica netta pro-capite per Asl - Veneto<br />
200,00<br />
150,00<br />
100,00<br />
50,00<br />
0,00<br />
Valori regionali Media regionale €158,93 Media nazionale €191,83<br />
Figura 6. Spesa farmaceutica netta pro-capite per Asl - Friuli Venezia Giulia<br />
200,00<br />
150,00<br />
100,00<br />
50,00<br />
0,00<br />
164,23<br />
101 Berlluno<br />
152,10<br />
102 Feltre<br />
184,28<br />
101 Triestina<br />
174.60<br />
101 Bolzano<br />
154,56<br />
103 B. del Grappa<br />
136,48<br />
104 Thiene<br />
Valori regionali Media regionale €157.13 Media nazionale €191,83<br />
155,50<br />
105 Arzignano<br />
159,08<br />
106 Vicenza<br />
Valori regionali Media regionale €175,02 Media nazionale €191,83<br />
174,24<br />
102 Isontina<br />
151,42<br />
107 Pieve di Soglio<br />
146.38<br />
102 Merano<br />
148,07<br />
108 Asolo<br />
143,15<br />
109 Treviso<br />
166,75<br />
103 Alto Fiuli<br />
165,51<br />
110 S.Donà di Piave<br />
183,74<br />
112 Veneziana<br />
167,27<br />
113 Mirano<br />
174,18<br />
104 Medio Friuli<br />
134.71<br />
103 Bressanone<br />
159,32<br />
114 Chioggia<br />
154,11<br />
115 Cittadella<br />
161,43<br />
116 Padova<br />
169,50<br />
117 Este<br />
181,77<br />
105 Bassa Friulana<br />
164,81<br />
118 Rovigo<br />
154,64<br />
119 Adria<br />
143.44<br />
104 Brunico<br />
163,56<br />
120 Verona<br />
143,74<br />
121 Legnago<br />
167,60<br />
106 Fiuli<br />
Occidentale<br />
163,85<br />
122 Bussolegno<br />
65
Assr on line | Il consumo farmaceutico dell’anno 2003 nelle aziende sanitarie<br />
66<br />
Figura 7. Spesa farmaceutica netta pro-capite per Asl - Liguria<br />
250,00<br />
200,00<br />
150,00<br />
100,00<br />
50,00<br />
0,00<br />
173,92<br />
101 Imperiese<br />
Valori regionali Media regionale €202,67 Media nazionale €191,83<br />
198,13<br />
102 Savona<br />
208,25<br />
103 Genovese<br />
193,75<br />
104 Chivarese<br />
Figura 8. Spesa farmaceutica netta pro-capite per Asl - Emilia Romagna<br />
250,00<br />
200,00<br />
150,00<br />
100,00<br />
50,00<br />
0,00<br />
169,24<br />
101 Piacenza<br />
192,32<br />
102 Parma<br />
158,47<br />
103 R. Emilia<br />
Valori regionali Media regionale €182,39 Media nazionale €191,83<br />
173,11<br />
104 Modena<br />
105 Bologna Sud<br />
106 Imola<br />
107 Bologna Nord<br />
108 Bologna<br />
Figura 9. Spesa farmaceutica netta pro-capite per Asl - Toscana<br />
200,00<br />
150,00<br />
100,00<br />
50,00<br />
0,00<br />
170,39<br />
101 M. Carrara<br />
184,18<br />
102 Lucca<br />
169,21<br />
103 Pistoia<br />
181,70<br />
169,25<br />
176,40<br />
207,55<br />
186,05<br />
109 Ferrara<br />
192,68<br />
110 Ravenna<br />
Valori regionali Media regionale €171,94 Media nazionale €191,83<br />
155,47<br />
104 Prato<br />
173,48<br />
105 Pisa<br />
183,20<br />
106 Livorno<br />
179,19<br />
107 Siena<br />
169,40<br />
108 Arezzo<br />
169,80<br />
109 Grosseto<br />
169,04<br />
191,79<br />
111 Forlì<br />
110 Firenze<br />
112 Cesena<br />
223,41<br />
105 Spezzino<br />
187,34<br />
157,96<br />
111 Empoli<br />
187,18<br />
113 Rimini<br />
187,34<br />
112 Versilia
Il consumo farmaceutico dell’anno 2003 nelle aziende sanitarie<br />
Figura 10. Spesa farmaceutica netta pro-capite per Asl - Umbria<br />
200,00<br />
150,00<br />
100,00<br />
50,00<br />
0,00<br />
Figura 11. Spesa farmaceutica netta pro-capite per Asl - Marche<br />
250,00<br />
200,00<br />
150,00<br />
100,00<br />
50,00<br />
0,00<br />
171,74<br />
101 Pesaro<br />
184,35<br />
102 Urbino<br />
174,97<br />
103 Fano<br />
Valori regionali Media regionale €189,24 Media nazionale €191,83<br />
192,84<br />
104 Senigallia<br />
181,27<br />
105 Jesi<br />
176,31<br />
106 Fabriano<br />
221,29<br />
107 Ancona<br />
181,29<br />
108 Civit. Marche<br />
182,56<br />
109 Macerata<br />
Figura 12. Spesa farmaceutica netta pro-capite per Asl - Lazio<br />
350,00<br />
300,00<br />
250,00<br />
200,00<br />
150,00<br />
100,00<br />
50,00<br />
0,00<br />
292,15<br />
101 Roma A<br />
181,85<br />
102 Roma B<br />
101 Città<br />
di Castello<br />
238,56<br />
103 Roma C<br />
Valori regionali Media regionale €179,57 Media nazionale €191,83<br />
250,88<br />
237,34<br />
104 Roma D<br />
172,65<br />
102 Perugia<br />
235,24<br />
105 Roma E<br />
233,20<br />
106 Roma F<br />
228,38<br />
107 Roma G<br />
242,10<br />
108 Roma H<br />
195,69<br />
110 Camerino<br />
212,93<br />
109 Viterbo<br />
187,64<br />
111 Fermo<br />
Valori regionali Media regionale €239,62 Media nazionale €191,83<br />
168,78<br />
103 Foligno<br />
235,23<br />
110 Rieti<br />
196,92<br />
104 Terni<br />
191,66<br />
112 S. Benedetto<br />
del Tronto<br />
232,19<br />
111 Latina<br />
186,12<br />
113 Ascoli Piceno<br />
219,09<br />
112 Frosinone<br />
67
Assr on line | Il consumo farmaceutico dell’anno 2003 nelle aziende sanitarie<br />
68<br />
Figura 13. Spesa farmaceutica netta pro-capite per Asl - Abruzzo<br />
250,00<br />
200,00<br />
150,00<br />
100,00<br />
50,00<br />
0,00<br />
211,69<br />
101 Avezzano/<br />
Sulmona<br />
Valori regionali Media regionale €211,74 Media nazionale €191,83<br />
214,04<br />
102 Chieti<br />
103 Lanciano/<br />
Vasto<br />
104 L’Aquila<br />
Figura 14. Spesa farmaceutica netta pro-capite per Asl - Molise<br />
250,00<br />
200,00<br />
150,00<br />
100,00<br />
50,00<br />
0,00<br />
172,66<br />
101 Alto Molise<br />
102 Pentria<br />
213,16<br />
192,52<br />
103 Centro Molise<br />
225,16<br />
105 Pescara<br />
Valori regionali Media regionale €204,38 Media nazionale €191,83<br />
Figura 15. Spesa farmaceutica netta pro-capite per Asl - Campania<br />
300,00<br />
250,00<br />
200,00<br />
150,00<br />
100,00<br />
50,00<br />
0,00<br />
174,62<br />
101 Avellino I<br />
221,65<br />
102 Avellino II<br />
203,22<br />
103 Benevento I<br />
201,74<br />
Valori regionali Media regionale €214,26 Media nazionale €191,83<br />
189,75<br />
104 Caserta I<br />
204,69<br />
105 Caserta II<br />
249,22<br />
106 <strong>Na</strong>poli I<br />
187,62<br />
107 <strong>Na</strong>poli II<br />
208,04<br />
108 <strong>Na</strong>poli III<br />
207,54<br />
190,93<br />
109 <strong>Na</strong>poli IV<br />
233,65<br />
110 <strong>Na</strong>poli V<br />
220,13<br />
111 Salerno I<br />
207,06<br />
104 Basso Molise<br />
229,07<br />
112 Salerno II<br />
202,65<br />
106 Teramo<br />
191,35<br />
113 Salerno III
Il consumo farmaceutico dell’anno 2003 nelle aziende sanitarie<br />
Figura 16. Spesa farmaceutica netta pro-capite per Asl - Puglia<br />
250,00<br />
200,00<br />
150,00<br />
100,00<br />
50,00<br />
0,00<br />
Figura 18. Spesa farmaceutica netta pro-capite per Asl - Calabria<br />
300,00<br />
250,00<br />
200,00<br />
150,00<br />
100,00<br />
50,00<br />
0,00<br />
209,28<br />
101 Bari I<br />
193,51<br />
101 Paola<br />
178,36<br />
102 Bari II<br />
203,19<br />
102 Castrovillari<br />
181,94<br />
103 Bari III<br />
Valori regionali Media regionale €200,09 Media nazionale €191,83<br />
217,17<br />
103 Rossano<br />
215,58<br />
104 Bari IV<br />
Valori regionali Media regionale €212,24 Media nazionale €191,83<br />
200,84<br />
104 Cosenza<br />
105 Bari V<br />
199,52<br />
105 Crotone<br />
106 Brindisi I<br />
205,10<br />
106 Lam.Terme<br />
107 Foggia I<br />
203,86<br />
107 Catanzaro<br />
108 Foggia II<br />
209,44<br />
108 V. Valentia<br />
109 Foggia III<br />
Figura 17. Spesa farmaceutica netta pro-capite per Asl - Basilicata<br />
250,00<br />
200,00<br />
150,00<br />
100,00<br />
50,00<br />
0,00<br />
213,39<br />
101 Venosa<br />
194,96<br />
199,14<br />
180,13<br />
181,65<br />
205,40<br />
110 Lecce I<br />
Valori regionali Media regionale €208,76 Media nazionale €191,83<br />
207,41<br />
102 Potenza<br />
194,76<br />
103 Lagonegro<br />
215,38<br />
104 Matera<br />
215,44<br />
109 Locri<br />
192,70<br />
212,14<br />
111 lecce II<br />
227,67<br />
110 Palmi<br />
211,01<br />
105 Montalbano<br />
Jonico<br />
213,44<br />
112 Taranto I<br />
245,99<br />
111 R. Calabria<br />
69
Assr on line | Il consumo farmaceutico dell’anno 2003 nelle aziende sanitarie<br />
70<br />
Figura 19. Spesa farmaceutica netta pro-capite per Asl - Sicilia<br />
300,00<br />
250,00<br />
200,00<br />
150,00<br />
100,00<br />
50,00<br />
0,00<br />
233,43<br />
101 Agrigento<br />
205,27<br />
102 Caltanissetta<br />
Valori regionali Media regionale €226,29 Media nazionale €191,83<br />
226,49<br />
103 Catania<br />
104 Enna<br />
105 Messina<br />
106 Palermo<br />
Figura 20. Spesa farmaceutica netta pro-capite per Asl - Sardegna<br />
300,00<br />
250,00<br />
200,00<br />
150,00<br />
100,00<br />
50,00<br />
0,00<br />
210,48<br />
101 Sassari<br />
207,26<br />
102 Olbia<br />
103 Nuoro<br />
217,98<br />
104 Lanusei<br />
239,96<br />
105 Oristano<br />
227,76<br />
106 Sanluri<br />
215,20<br />
107 Ragusa<br />
107 Carbonia<br />
222,41<br />
108 Siracusa<br />
Valori regionali Media regionale €216,54 Media nazionale €191,83<br />
193,05<br />
198,99<br />
213,94<br />
221,59<br />
235,99<br />
220,75<br />
109 Trapani<br />
229,45<br />
108 Cagliari
Come percepiscono la qualità dei servizi sanitari gli over 65<br />
Come percepiscono la qualità<br />
dei servizi sanitari gli over 65<br />
L<br />
a percezione della qualità dei sevizi sanitari da parte dei cittadini costituisce<br />
un argomento di studio e discussione che si è andato sviluppando negli anni recenti<br />
anche nel nostro Paese.A fronte di questo interesse, non sono molte le indagini<br />
che abbiano cercato di rappresentare il fenomeno con studi metodologicamente<br />
adeguati. In questo settore l’Assr - <strong>Age</strong>nzia per i servizi sanitari regionali<br />
- ha recentemente presentato i risultati della ricerca “Sviluppo ed estensione<br />
della metodologia di analisi della domanda di salute e della soddisfazione<br />
dei cittadini verso il SSN”, finanziata con i fondi ex art. 12 del decreto legislativo<br />
502/92 dal ministero della Sanità. La ricerca è stata svolta con la collaborazione<br />
del Censis e il coordinamento scientifico del Professor Paolo De <strong>Na</strong>rdis.<br />
Il tema oggetto della ricerca si colloca nel filone delle analisi e delle riflessioni<br />
che il Servizio Sanitario <strong>Na</strong>zionale conduce da anni sulle questioni che<br />
riguardano lo stretto rapporto tra anziani e salute. Infatti, le profonde modificazioni<br />
nella composizione demografica della società italiana impongono un’analisi<br />
attenta e dettagliata della popolazione anziana, realtà sempre più complessa<br />
e multidimensionale che non può essere compresa senza un’adeguata conoscenza<br />
e valorizzazione dei processi sociali che la investono.<br />
L’indagine è stata realizzata nella seconda metà del 2003 su un campione nazionale<br />
rappresentativo composto da 1.500 anziani (dai 65 anni in su) e si è focalizzata<br />
su due aspetti:<br />
• l’analisi delle condizioni di salute degli anziani, dei loro stili di vita, dei<br />
comportamenti che adottano per la salvaguardia della loro salute e della<br />
rilevanza e dell’efficacia del supporto familiare;<br />
• il monitoraggio circa la concreta interazione tra gli anziani e i servizi sanitari,<br />
la valutazione su questi ultimi e sulla loro effettiva capacità di rispondere<br />
concretamente ai bisogni del mondo anziani.<br />
I risultati emersi dalla ricerca sono stati molti e interessanti, tali da delineare<br />
un quadro del rapporto tra anziani e salute piuttosto sfaccettato e ricco di elementi<br />
di riflessione che viene di seguito sintetizzato nei suoi punti essenziali.<br />
Le condizioni di salute<br />
Rispetto ai temi salute, stile di vita e comportamenti sanitari, i dati hanno<br />
messo in rilievo una situazione confortante sotto il profilo della condizione di<br />
salute: la maggior parte degli anziani ritiene, infatti, di godere di una buona e/o<br />
71
Assr on line | Come percepiscono la qualità dei servizi sanitari gli over 65<br />
72<br />
ottima salute, di un forte grado di autonomia e<br />
ben un terzo di essi afferma di non soffrire di alcuna<br />
patologia, mentre solo una quota minore<br />
del campione afferma di essere costretto a una<br />
forzata marginalità.<br />
Peraltro, il 35% degli intervistati afferma di essere<br />
affetto da malattie serie ma curabili e/o da<br />
patologie molto gravi e solo il 18,3% valuta insoddisfacente<br />
il proprio stato di salute. Prevale,<br />
dunque, una positiva percezione della salute e del<br />
proprio benessere, una rilevante accettazione dei<br />
fastidi e/o disturbi legati alle malattie e, in sintesi,<br />
va migliorando la valutazione degli anziani sul<br />
proprio stato di salute.<br />
Tra gli anziani è poi alta la consapevolezza della<br />
importanza dello stile di vita come fattore strategico<br />
per favorire il proprio benessere: per oltre<br />
metà del campione i modi di vita e le abitudini<br />
personali acquisite impattano in misura considerevole<br />
sui livelli di salute. In questo senso cruciali<br />
risultano le scelte e i comportamenti salutari<br />
(come l’alimentazione varia ed equilibrata e<br />
l’attività fisica) per il miglioramento della salute.<br />
Ed è proprio per il raggiungimento di tal fine<br />
che buona parte degli anziani dai 65 anni in su<br />
mette in atto attività di cura della persona.<br />
La gamma delle attività richiamate è molto<br />
ampia, dal cercare di passare molto tempo all’aria<br />
aperta (54,1%) al tentare di trascorrere brevi<br />
periodi di vacanza all’anno (19%), dal praticare<br />
attività sportive e culturali (entrambe<br />
10,2%) al cercare di mangiare prodotti da coltivazioni<br />
biologiche (9,9%), anche se poi il<br />
32,1% del campione non fa nulla di particolare<br />
per la cura di sé.<br />
La cura della propria persona e della propria<br />
salute, la ricerca di una più elevata qualità della<br />
vita appare in stretto rapporto con il sesso, l’età<br />
e il grado di istruzione. Sono, infatti, gli uomini<br />
le persone appartenenti alle fasce di età più giovani<br />
e gli anziani con i più elevati titoli di studio,<br />
i soggetti che più si impegnano nei comportamenti<br />
preventivi e di promozione della cura<br />
di sé. Sono stati inoltre analizzati tutti quei<br />
comportamenti di scarso controllo sui fattori di<br />
rischio che possono impattare negativamente sulla<br />
qualità della vita. Dall’indagine è emerso che<br />
il 12,1% del campione fuma, mentre il 7,4% ha<br />
dichiarato di consumare alcolici abitualmente,<br />
con una minore incidenza tra le donne.<br />
Rispetto ai comportamenti di consumo sanitario<br />
che riguardano l’assunzione di farmaci, il<br />
ricorso a controlli medici (esami del sangue, ecografie,<br />
ecc.) e a visite generiche e specialistiche,<br />
l’analisi dei dati enuclea una netta distinzione del<br />
campione tra coloro che frequentemente si sottopongono<br />
a check-up periodici e chi, invece,<br />
lo fa raramente o mai. Il 58% degli anziani effettua<br />
frequentemente accertamenti e il 51,2%<br />
esegue, sempre frequentemente, visite mediche<br />
generiche e specialistiche. È da sottolineare, inoltre,<br />
che il 67,9% degli intervistati assume frequentemente<br />
farmaci solo su prescrizione medica<br />
e che ben l’81,5% non ricorre mai all’automedicazione;<br />
limitato, invece, è il ricorso alle medicine<br />
alternative (2%).<br />
In generale, sono le condizioni di salute più<br />
precarie, spesso legate a un’età più elevata, a<br />
comportare un controllo più rigoroso della propria<br />
salute, un uso maggiore dei farmaci, sia con<br />
prescrizione medica che senza, un ricorso costante<br />
e assiduo ai servizi sanitari per assicurarsi<br />
uno stato di relativo benessere. Particolarmente<br />
diffuso tra gli anziani risulta il consumo<br />
di farmaci, soprattutto quelli finalizzati al controllo<br />
di malattie croniche come l’ipertensione<br />
e le cardiopatie.<br />
L’indagine ha poi evidenziato che circa un
Come percepiscono la qualità dei servizi sanitari gli over 65<br />
quarto del campione ricorre privatamente a medici<br />
e/o a strutture private, anche se tale ricorso<br />
appare più diffuso tra le persone con i più<br />
elevati titoli di studio e tra gli anziani affetti da<br />
più gravi patologie. Sono così questi ultimi a pagare<br />
maggiormente di tasca propria per gli accertamenti<br />
(il 29,5% degli intervistati con patologie<br />
molto gravi e il 28,1% delle persone affette<br />
da malattie di una certa gravità ma curabili,<br />
contro il 26% di coloro che presentano malattie<br />
poco gravi ma fastidiose) e per le visite<br />
mediche specialistiche (il 32,6% dei primi e il<br />
31,2% dei secondi).<br />
In sostanza si registra la tendenza, seppur lieve,<br />
a spendere maggiormente di tasca propria in<br />
presenza di gravi malattie, ma è da sottolineare<br />
che la quota di coloro che ricorrono al privato<br />
è comunque rilevante per tutte le quattro articolazioni<br />
di patologie. In sintesi, la criticità del<br />
problema di salute giustifica solo parzialmente la<br />
spesa per le prestazioni sanitarie.<br />
È chiaro che la spesa privata è indotta da un’articolazione<br />
delle motivazioni molto ampia in cui,<br />
agli estremi, si collocano da una parte i soggetti<br />
che scelgono liberamente di rivolgersi al privato,<br />
in cerca di trattamenti più personalizzati e di<br />
maggiore qualità, dall’altra le persone che ricorrono<br />
a prestazioni private per iniquità nelle modalità<br />
di accesso ai servizi e alle prestazioni sanitarie.<br />
La lunghezza delle liste di attesa, ad esempio,<br />
influisce significativamente sulla scelta di ricorrere<br />
a strutture e/o servizi privati ed è proprio<br />
l’aspetto su cui si concentra l’insoddisfazione<br />
degli utenti.<br />
Relativamente ai temi della fragilità degli anziani<br />
e della rilevanza del supporto delle reti familiari,<br />
emergono le difficoltà di una società poco<br />
preparata a supportare la condizione anziana<br />
nel suo evolversi biologicamente verso condi-<br />
zioni di maggiori fragilità. Lo scenario delineato<br />
dalla ricerca ha permesso di enucleare quanto<br />
la terza età sia una realtà fortemente differenziata<br />
con confini incerti e, a volte, imprevedibili<br />
legati all’evoluzione dello stato di salute.<br />
La perdita dell’autosufficienza è l’evento catalizzatore<br />
dei timori degli anziani, citato dal<br />
40,7% dei rispondenti, seguito dalla morte<br />
(17,8%), dalla perdita di una persona cara (17,7%)<br />
e dalla solitudine (16,6%).<br />
Le paure<br />
Le paure, ma anche il modo in cui viene vissuta<br />
e percepita la condizione anziana, variano<br />
molto al variare dell’età. Infatti, l’incrocio dei dati<br />
per età degli intervistati evidenzia come l’insorgere<br />
di una malattia o di un evento invalidante<br />
sia la paura più sentita dagli 80-84enni e dalle<br />
persone con un’età compresa tra i 75 e i 79 anni<br />
(rispettivamente il 46,5% e il 44%); la morte,<br />
invece, è la preoccupazione maggiore degli over<br />
85 (35%), mentre la perdita di una persona cara<br />
è il timore più grande, rispetto alla media, delle<br />
persone appartenenti alla fascia di età più giovane<br />
(22%) e degli anziani con un’età compresa tra<br />
80 e 84 anni (18%). Il 31% degli anziani dichiara<br />
di non essere felice e la percentuale aumenta<br />
al crescere dell’età, passando dal 21% tra i 65-<br />
69enni al 26,3% tra i 70-74enni, al 32,3% tra i<br />
75-79enni, al 40% tra gli 80-84enni fino al 46%<br />
tra le persone di 85 anni e più.<br />
Traspare poi una situazione di disagio degli<br />
anziani verso la propria condizione e soprattutto<br />
verso un ambiente visto come moltiplicatore<br />
delle proprie difficoltà. Nello specifico, sono percepiti<br />
come luoghi difficili per gli anziani soprattutto<br />
le abitazioni e i condomini, seguiti dai<br />
marciapiedi e dalle strade, dai servizi sanitari e<br />
dagli ospedali, fino alle stazioni ferroviarie/metropolitane.<br />
73
Assr on line | Come percepiscono la qualità dei servizi sanitari gli over 65<br />
74<br />
Sono soprattutto gli ultraottantaquattrenni, gli<br />
anziani tra gli 80 e gli 84 anni (rispettivamente<br />
il 55,9% e il 41,6%), le donne (38,4%), gli abitanti<br />
del Sud-Isole e del Centro (il 35,4% i primi,<br />
il 35,2% i secondi) ad aver avvertito maggiormente<br />
tali condizionamenti.<br />
In pratica, la “geografia dei luoghi difficili”<br />
inizia a partire dai contesti più prossimi agli anziani<br />
che appaiono, dunque, i più inadeguati rispetto<br />
ai loro bisogni. Se gli stessi luoghi in cui<br />
gli anziani vivono sono i primi a non essere modulati<br />
sulle loro specifiche esigenze, appare evidente<br />
quanto la società risulti ancora poco preparata<br />
a fronteggiare le diverse forme dell’autosufficienza.<br />
A completare il quadro dei condizionamenti<br />
percepiti dagli anziani, emergono le opinioni degli<br />
intervistati circa gli aspetti quotidiani in cui<br />
si sentono maggiormente limitati.<br />
Dai dati è emerso che il 56,5% dei rispondenti<br />
non si sente limitato in alcun modo, il 22,4% si<br />
sente vincolato nelle attività domestiche, il 18,5%<br />
percepisce il condizionamento nello stato di salute,<br />
il 15,7% si sente maggiormente limitato nel<br />
dover dipendere dagli altri, il 10,5% si sente condizionato<br />
nei rapporti con gli altri.<br />
Inoltre, rispetto ai problemi presenti all’interno<br />
delle famiglie degli intervistati, è sempre piuttosto<br />
elevata (60,3%) la percentuale di anziani<br />
che ha negato l’esistenza di particolari problematiche,<br />
il 20,2% ha citato, invece, i problemi di<br />
salute, il 15,4% le difficoltà economiche e un ulteriore<br />
9,2% i problemi di solitudine. In generale<br />
le situazioni più problematiche appaiono più<br />
diffuse tra gli intervistati con bassi livelli di istruzione<br />
e tra coloro che presentano problemi di<br />
autosufficienza.<br />
Anche rispetto alla disponibilità di risorse in<br />
grado di assicurare supporto alle famiglie, le si-<br />
tuazioni appaiono molto diversificate: il 67,3%<br />
del campione ha segnalato di non aver ricevuto<br />
aiuto da alcun soggetto (il 79,7% dei diplomati<br />
di scuola media superiore e il 78,7% dei laureati),<br />
mentre il 30,5% dei rispondenti è stato aiutato<br />
da altri familiari/parenti (il 36,7% dei possessori<br />
di licenza elementare e il 32,7% di coloro<br />
che non hanno alcun titolo di studio). Quote<br />
marginali hanno ricevuto supporto da amici<br />
e/o vicini (2,7%) e dagli assistenti sociali degli<br />
enti locali (1,5%).<br />
In sostanza, le persone con la più alta dotazione<br />
di risorse attivano strategie individuali, di<br />
auto organizzazione, per rispondere all’insorgere<br />
di nuovi bisogni e necessità, mentre le persone<br />
col grado di istruzione minore trovano supporto<br />
nella rete familiare.<br />
Ancora una volta, dunque, emerge il ruolo<br />
cruciale della famiglia, in particolar modo per i<br />
soggetti più deboli, vera risorsa essenziale per tutti<br />
i suoi membri. La rete familiare internalizza<br />
gran parte dei costi umani e monetari garantendo<br />
assistenza e supporto assolutamente fondamentali,<br />
caratterizzandosi, con i suoi flussi stringenti<br />
di relazioni e scambi, come il vero punto<br />
di tenuta per ogni suo componente.<br />
A conferma di ciò basti pensare che il 75,1%<br />
degli anziani in caso di necessità viene assistito<br />
dai figli e, in seconda battuta, dal coniuge o convivente<br />
(41,6%). Il carattere strategico delle risorse<br />
familiari è confermato anche da quel<br />
20,6% del campione che riceve aiuto da altri<br />
parenti, mentre è residuale il ricorso ad altri soggetti,<br />
ai vicini, ai servizi sociali, alle badanti (intorno<br />
al 3,6%).<br />
L’informazione<br />
L’analisi del rapporto tra anziani e servizi sanitari<br />
rappresenta un aspetto centrale dell’analisi<br />
svolta, e sono diversi gli aspetti presi in
Come percepiscono la qualità dei servizi sanitari gli over 65<br />
considerazione:<br />
• l’informazione, con l’obiettivo di ricostruire<br />
il panorama delle fonti informative formali<br />
e informali e il giudizio su di esse;<br />
• la gerarchia del servizio, che considera il<br />
percorso assistenziale sperimentato dal portatore<br />
della domanda e dal suo nucleo familiare<br />
prima della richiesta al servizio;<br />
• l’accessibilità, che analizza le percezioni e<br />
valutazioni degli intervistati sull’insieme di<br />
filtri ambientali, istituzionali e/o operativi,<br />
che si interpongono tra l’esplicitazione<br />
della domanda e la fruizione effettiva del<br />
servizio;<br />
• le caratteristiche del servizio, in cui rientrano<br />
le percezioni e le valutazioni degli intervistati<br />
sulle dimensioni tipicamente e immediatamente<br />
impattate dagli utenti dei servizi,<br />
quali le loro caratteristiche strutturali<br />
e funzionali, le dimensioni professionali e<br />
umane del personale.<br />
Lo studio evidenzia una valutazione complessivamente<br />
positiva dei servizi sanitari, dell’informazione<br />
ad essi relativa e una buona fruizione<br />
dei servizi senza particolari criticità: unico<br />
punto negativo l’eccessiva lunghezza delle liste<br />
di attesa.<br />
Più nel dettaglio, a partire dall’aspetto preliminare<br />
ma essenziale della informazione, si evidenzia<br />
una opinione maggioritaria, pari al 63,4%,<br />
che valuta positivamente l’informazione disponibile<br />
sui servizi sanitari, pubblici e privati, presenti<br />
nel territorio di riferimento.Tuttavia al Sud<br />
prevale la quota di chi dichiara insufficiente l’informazione<br />
disponibile e più critici si dimostrano<br />
i più anziani e, per quanto riguarda l’incrocio<br />
con il titolo di studio, le classi estreme sono<br />
quelle che manifestano le maggiori insoddisfazioni,<br />
rispettivamente il 45,3% dei soggetti pri-<br />
vi di un titolo di studio e il 41% dei laureati. Per<br />
quel che riguarda i diversi aspetti che riguardano<br />
l’accesso, la stragrande maggioranza degli intervistati<br />
non segnala alcuna anomalia nel percorso<br />
assistenziale che precede il ricorso al servizio:<br />
richieste indebite di denaro non sono mai<br />
state subite dal 98,2% del campione, il 93,1% non<br />
denuncia la presenza di barriere architettoniche,<br />
il 91% non lamenta la mancanza di rispetto della<br />
priorità acquisita per le prestazioni.<br />
Infine, sotto il profilo della fruizione del servizio,<br />
la situazione appare complessivamente positiva<br />
per la maggioranza degli intervistati. Il<br />
96,5% non ha mai subito interventi/trattamenti<br />
senza essere stato preventivamente informato,<br />
il 91,9% non ha mai subito terapie inadeguate,<br />
il 91,7% non ha mai subito forme di discriminazione,<br />
l’83,1% non ha riscontrato negligenze,<br />
l’81,7% non è mai incorso in atti di maleducazione.Tuttavia,<br />
nel rapporto degli over 64 con le<br />
strutture sanitarie permangono, in un panorama<br />
generale fatto di soddisfazione, alcune criticità<br />
legate soprattutto alla dimensione dell’accesso.<br />
Richiesti di individuare gli aspetti più negativi<br />
incontrati nell’interazione con le strutture sanitarie,<br />
oltre la metà degli anziani (50,7%) ha segnalato<br />
la lunghezza delle liste d’attesa, seguita<br />
dal problema delle code agli sportelli e/o agli<br />
ambulatori (33,9%), dall’approccio poco umano<br />
degli operatori (15,3%) e dalla loro scarsa capacità<br />
professionale (10,7%). Di minor rilievo la segnalazione<br />
circa l’assenza di servizi necessari nell’area<br />
di residenza (9,8%), la mancanza di coordinamento<br />
tra strutture, servizi e personale (8,4%)<br />
e infine la scarsa comodità degli orari (7,3%).<br />
L’articolazione territoriale rileva come al Sud e<br />
Isole venga denunciata con maggior forza rispetto<br />
alla media l’assenza dei servizi di cui hanno bisogno<br />
(15,2%), a conferma di una percezione<br />
75
Assr on line | Come percepiscono la qualità dei servizi sanitari gli over 65<br />
76<br />
dell’offerta sanitaria inadeguata rispetto alle concrete<br />
necessità degli utenti.<br />
Sono inoltre gli over 84 che, seppur indicando<br />
come aspetto più negativo (55,2%) la lunghezza<br />
delle liste d’attesa, segnalano in minor numero<br />
le code agli sportelli (25,6%) e la mancanza<br />
di comodità degli orari (4%). Probabilmente<br />
mentre, da un lato è forte il disagio per l’attesa<br />
dei servizi e delle prestazioni sanitarie, dall’altro<br />
è meno sentito il problema delle code o di orari<br />
scomodi, perché meno frequente la diretta interazione<br />
di questa classe d’età con le strutture.<br />
Inoltre, tra le più citate difficoltà emergono<br />
soprattutto quelle relative all’assenza di riferimenti<br />
in grado di indirizzare nella scelta del servizio<br />
sanitario a cui rivolgersi (17,3%), a cui fa<br />
seguito l’insoddisfazione con conseguente cambio<br />
di struttura (16,4%), il dover ripetere gli stessi<br />
esami per mancanza di comunicazione e coordinamento<br />
tra servizi (9,3%), il trovarsi di fronte<br />
a diagnosi tra loro diverse (9,1%). Di minor<br />
conto la quota di chi ha interrotto la cura e di<br />
conseguenza il rapporto con i servizi (6,9%) e di<br />
chi ha ricevuto prescrizioni terapeutiche tra loro<br />
contrastanti (6,7%).<br />
Rispetto al rapporto con i due principali punti<br />
di erogazione di assistenza, il medico di medicina<br />
generale e l’ospedale, nel rapporto con i servizi<br />
sanitari, la figura del medico di famiglia rappresenta<br />
un nodo centrale, sia per la sua accessibilità,<br />
che per il suo ruolo di gestore dell’accesso<br />
ad altri servizi per la salute.<br />
Il medico di medicina generale e l’ospedale<br />
L’immagine del medico di medicina generale<br />
più diffusa tra gli anziani è quella in cui prevale<br />
la sua funzione di gate keeper e di referente<br />
per le patologie meno gravi, con soltanto un<br />
terzo del campione che vi si rivolge per tutti i<br />
tipi di patologie. Per il 52,9% degli intervistati a<br />
questa figura professionale compete un ruolo di<br />
assistenza nella cura delle malattie meno gravi e<br />
di accompagnamento/indirizzo dei pazienti verso<br />
operatori più specializzati e tale maggioranza<br />
si amplia al Sud e soprattutto al Centro. Solo il<br />
34,2% dei rispondenti manifesta di rivolgersi al<br />
medico di base per affrontare qualsiasi tipo di<br />
malattia, mentre il 12,4% si serve del medico di<br />
medicina generale quasi esclusivamente per la<br />
prescrizione dei farmaci.<br />
Questo utilizzo limitato delle funzioni del medico<br />
di medicina generale, tuttavia, non sottende<br />
un giudizio negativo delle sue capacità professionali,<br />
che invece vengono generalmente giudicate<br />
favorevolmente in tutto il territorio nazionale.<br />
Le risposte degli intervistati mostrano,<br />
infatti, una dimensione di rapporto con il medico<br />
di medicina generale fatta di soddisfazione<br />
diffusa, laddove si evidenzia:<br />
• grande attenzione nella prescrizione dei farmaci<br />
che nell’80,4% dei casi avviene dopo<br />
accurata visita medica;<br />
• buona capacità di interazione con i pazienti.<br />
L’88,2% dichiara che il medico riesce a spiegare<br />
esattamente le malattie e i percorsi di<br />
cura necessari, mentre quasi il 90% segnala<br />
l’attenzione prestata dal medico al punto di<br />
vista del paziente circa i sintomi;<br />
• generale disponibilità, efficienza e dedizione<br />
al lavoro. Oltre l’89% segnala la disponibilità<br />
del proprio medico all’esercizio della<br />
visita a domicilio, l’80,3% la reperibilità<br />
anche oltre l’orario di lavoro, mentre<br />
l’85,9% è soddisfatto del numero di ore settimanali<br />
dedicate dal proprio medico al ricevimento<br />
ambulatoriale.<br />
Ma è l’ospedale a mantenere un ruolo chiave<br />
nel modello di cura del nostro Paese, anche con<br />
riferimento al paziente anziano. Ed è proprio in
Come percepiscono la qualità dei servizi sanitari gli over 65<br />
relazione alle strutture ospedaliere che gli anziani<br />
hanno segnalato un elevato grado di soddisfazione<br />
rintracciabile sia in relazione alla qualità<br />
dei servizi e delle strutture che della professionalità<br />
degli operatori. In particolare:<br />
• l’87% valuta sufficiente sia la tempestività<br />
nella risposta al bisogno che l’attenzione alla<br />
cura della persona;<br />
• l’89,5% si dichiara soddisfatto della pulizia<br />
degli ambienti, l’86,2% del comfort delle<br />
strutture, mentre l’84% del campione<br />
esprime un giudizio positivo circa la qualità<br />
del cibo;<br />
• l’88,5% ritiene adeguati l’impegno e la serietà<br />
professionale dimostrata dagli infermieri,<br />
e il 93,6% quelli dei medici;<br />
• il 91,4% valuta sufficienti i risultati delle cure.<br />
Va infine ricordato che, nonostante l’Assistenza<br />
Domiciliare Integrata (ADI) rappresenti<br />
un altro servizio potenzialmente centrale nell’assistenza<br />
sanitaria al paziente anziano, meno<br />
del 30% della popolazione over 65 è a conoscenza<br />
dell’esistenza di questa tipologia di servizio,<br />
di cui peraltro solo il 3,5% segnala di usufruire.<br />
La valutazione del servizio da parte di<br />
questo esiguo numero di utenti è generalmente<br />
positiva: sono infatti ritenute sufficienti dai<br />
rispondenti sia la tempestività nella risposta al<br />
bisogno (88,1%), sia il generale rispetto e attenzione<br />
alla persona (95,2%), sia la valutazione dell’impegno<br />
e serietà professionale di infermieri<br />
e medici (entrambi al 95,2%) che, in ultimo, gli<br />
effetti delle cure (90,2%).<br />
Rispetto al livello di soddisfazione dei pazienti<br />
anziani nel rapporto con i servizi sanitari, l’indagine<br />
si è soffermata sull’analisi di concrete situazioni<br />
di difficoltà, legate alla insorgenza recente<br />
di un problema di salute, cui gli anziani<br />
hanno dovuto far fronte.<br />
La vicinanza temporale del problema sanitario,<br />
infatti, facilita il ricordo e permette una valutazione<br />
più puntuale delle caratteristiche delle<br />
situazioni patologiche, delle attività di cura e<br />
assistenza che è stato necessario approntare, del<br />
ricorso a servizi e prestazioni, dando maggiore<br />
significatività ai giudizi e alle difficoltà espresse<br />
dagli intervistati.<br />
Le situazioni di criticità legate a problemi di<br />
salute di una qualche serietà hanno riguardato<br />
nell’ultimo anno una quota ridotta del campione<br />
(18%), con una maggiore incidenza significativamente<br />
correlata all’età (il 21,4% degli 80-<br />
84enni e il 24,7% degli over84) a fronte dell’82%<br />
di anziani che non ha avuto alcun problema serio<br />
di salute.<br />
La distinzione attuata tra malattie croniche ed<br />
acute permette di constatare un sostanziale equilibrio<br />
tra le due tipologie, con una leggera prevalenza<br />
(54,1%) delle malattie croniche che comprendono<br />
anche eventuali fenomeni di riacutizzazione.<br />
L’età gioca un ruolo rilevante, dal momento<br />
che nelle classi di età più anziane prevalgono,<br />
rispetto alla media, le malattie croniche,<br />
mentre tra gli young old (65-69 anni) sono più<br />
frequenti i casi di malattia acuta, da cui viene colpito<br />
il 62,7% contro il 48,9% del totale degli intervistati.<br />
Anche per gli intervistati interessati nell’ultimo<br />
anno dall’insorgenza di un problema di salute<br />
di una certa entità si è verificata l’ampiezza<br />
del coinvolgimento dei familiari, siano essi conviventi<br />
che non conviventi.<br />
I familiari conviventi sono stati coinvolti nel<br />
93,5% dei casi nell’assistenza personale e<br />
nell’86,5% nel sostegno morale e nella compagnia.<br />
Di competenza dei familiari conviventi sono<br />
state le attività di sostegno che si svolgono all’interno<br />
della casa (come l’aiuto domestico) ma<br />
77
Assr on line | Come percepiscono la qualità dei servizi sanitari gli over 65<br />
78<br />
anche all’esterno, come nel caso dell’aiuto nella<br />
ricerca di opportunità terapeutiche (61,2%), nell’instaurazione<br />
di un contatto con i servizi sanitari<br />
(59,4%), nelle pratiche burocratiche (51,2%).<br />
I familiari non conviventi sono stati comunque<br />
ampiamente coinvolti nelle attività di sostegno<br />
del familiare con un problema di salute, con circa<br />
l’84% di casi che vi ha fatto ricorso per l’assistenza<br />
personale, il 76,1% per sostegno morale<br />
e compagnia, il 58,5% per favorire l’entrata in<br />
contatto con i servizi sanitari.<br />
Le famiglie appaiono in maggioranza in grado<br />
di fronteggiare le difficoltà poste dal problema<br />
di salute del proprio congiunto, con il 58,2%<br />
di rispondenti che nega ci siano stati cambiamenti<br />
importanti all’interno del nucleo familiare<br />
in seguito al verificarsi dell’episodio di malattia,<br />
quota che appare decisamente elevata tra le<br />
famiglie di anziani con i livelli di istruzione più<br />
elevati (85,7% non denunciano cambiamenti),<br />
mentre l’impatto appare decisamente più consistente<br />
nei casi di anziani con più bassi livelli di<br />
istruzione che, evidentemente, hanno meno risorse<br />
complessive da mettere in campo per fronteggiare<br />
la situazione.<br />
L’insorgenza di una patologia ha dato luogo<br />
in un numero molto elevato di casi al ricorso ai<br />
servizi sanitari (70,8% del campione), più accentuato<br />
tra gli anziani più giovani (dai 65 ai 69<br />
anni) che in misura maggiore hanno denunciato<br />
l’insorgenza di problematiche acute.<br />
La maggioranza degli anziani che hanno vissuto<br />
un problema di salute nell’ultimo anno si<br />
è rivolta a un presidio ospedaliero, pubblico o<br />
convenzionato (71,5%), e questo nonostante più<br />
della metà dei disturbi accusati siano riferibili a<br />
patologie croniche, confermando ancora una<br />
volta la centralità dell’ospedale all’interno del<br />
nostro modello di servizi per la salute.Tenden-<br />
zialmente più elevato è il ricorso all’ospedale<br />
tra i grandi anziani. L’altro interlocutore privilegiato,<br />
citato comunque da una quota significativamente<br />
più bassa (33,9%), è il medico di<br />
medicina generale e quindi il laboratorio pubblico<br />
di diagnostica (21,5%).Assolutamente residuale<br />
è risultato il ricorso ad altri interlocutori,<br />
mentre è proprio il geriatra il meno citato<br />
dagli intervistati.<br />
Nella maggior parte dei casi il contatto con il<br />
servizio si è attuato mediante l’invio da parte di<br />
un operatore sanitario, tranne che per il medico<br />
di base e il geriatra, in cui prevale l’autoinvio, e<br />
risulta confermato che il ricorso a conoscenze o<br />
regali per ottenere le prestazioni è stato estremamente<br />
limitato.<br />
La valutazione dei servizi risulta complessivamente<br />
positiva: infatti, i rispondenti si dichiarano<br />
molto soddisfatti dell’operato degli ambulatori<br />
privati di diagnostica (94,1%) e del proprio<br />
medico di base (89,1%). Molto elevate risultano<br />
anche le percentuali di anziani che hanno sperimentato<br />
nell’ultimo anno diverse tipologie di<br />
servizi sanitari che si sono dichiarati soddisfatti<br />
del loro operato: il 78,4% per gli ospedali pubblici<br />
o convenzionati, il 76,9% per le cliniche private.<br />
Leggermente più basse, ma sempre maggioritarie,<br />
le quote di intervistati che hanno affermato<br />
di essere sostanzialmente soddisfatti dell’operato<br />
degli ambulatori pubblici di diagnostica<br />
(66,7%), del servizio di assistenza domiciliare<br />
(60%), dei servizi sanitari territoriali (57,1%).Anche<br />
gli anziani che più di recente hanno vissuto<br />
un’esperienza di rapporto con i servizi ne forniscono<br />
dunque un giudizio positivo, confermando<br />
il loro carattere strategico per l’universo della<br />
terza età.<br />
I risultati emersi delineano un quadro del rapporto<br />
tra anziani e salute piuttosto sfaccettato e
Come percepiscono la qualità dei servizi sanitari gli over 65<br />
ricco di elementi di riflessione. Complessivamente<br />
si è registrata una valutazione positiva dei<br />
servizi sanitari, dell’informazione, come primo<br />
gradino della partecipazione, con l’unico punto<br />
spesso negativo dell’eccessiva lunghezza delle liste<br />
d’attesa.<br />
A fronte di tali risultati emergono le difficoltà<br />
di un sistema sociale ancora non del tutto idoneo<br />
a supportare il mondo degli anziani nel suo<br />
cammino verso condizioni di sempre maggiore<br />
vulnerabilità psico-fisica; a questo scopo è stata<br />
rappresentata una vera e propria mappa dei luoghi<br />
difficili, comprensiva dei servizi sanitari e degli<br />
ospedali, per questa parte della popolazione.<br />
Tabella 1.Tempi di attesa per accedere alle prestazioni dei servizi<br />
Si continua poi a registrare l’importanza nel tessuto<br />
sociale delle famiglie che spesso suppliscono<br />
efficientemente alla carenza dei servizi, che<br />
invece agiscono in modo soddisfacente nei casi<br />
di gravi patologie, o comunque non autosufficienza,<br />
accanto e oltre la rete familiare.<br />
La struttura ospedaliera viene, infine, reiterata<br />
come momento centrale di tutta la fenomenologia<br />
con una valutazione definibile in linea<br />
di massima positiva, con la chiara definizione del<br />
medico di medicina generale, punto di riferimento<br />
fondamentale, da cui si evince la necessità<br />
di una sua riconsiderazione e riqualificazione<br />
a tutti i livelli.<br />
Medico di medicina generale %<br />
Sostanzialmente ragionevoli 87,0<br />
Eccessivamente lunghi 13,0<br />
Ambulatori pubblici di diagnostica<br />
Sostanzialmente ragionevoli 61,8<br />
Eccessivamente lunghi 38,2<br />
Ambulatori privati di diagnostica<br />
Sostanzialmente ragionevoli 88,2<br />
Eccessivamente lunghi 11,8<br />
Servizi sanitari territoriali<br />
Sostanzialmente ragionevoli 42,9<br />
Eccessivamente lunghi 57,1<br />
Servizio assistenza domiciliare<br />
Sostanzialmente ragionevoli 60,0<br />
Eccessivamente lunghi 40,0<br />
Ospedale pubblico o convenzionato<br />
Sostanzialmente ragionevoli 80,8<br />
Eccessivamente lunghi 19,2<br />
Clinica privata<br />
Sostanzialmente ragionevoli 69,2<br />
Eccessivamente lunghi 30,8<br />
79
Assr on line | Come percepiscono la qualità dei servizi sanitari gli over 65<br />
Tabella 2. Soddisfazione per l'operato dei servizi<br />
Medico di medicina generale %<br />
Sostanzialmente soddisfatto 89,1<br />
Sostanzialmente insoddisfatto 10,9<br />
Ambulatori pubblici di diagnostica<br />
Sostanzialmente soddisfatto 66,7<br />
Sostanzialmente insoddisfatto 33,3<br />
Ambulatori privati di diagnostica<br />
Sostanzialmente soddisfatto 94,1<br />
Sostanzialmente insoddisfatto 5,9<br />
Servizi sanitari territoriali<br />
Sostanzialmente soddisfatto 57,1<br />
Sostanzialmente insoddisfatto 42,9<br />
Servizio assistenza domiciliare<br />
Sostanzialmente soddisfatto 60,0<br />
Sostanzialmente insoddisfatto 40,0<br />
Ospedale pubblico o convenzionato<br />
Sostanzialmente soddisfatto 78,4<br />
Sostanzialmente insoddisfatto 21,6<br />
Clinica privata<br />
Sostanzialmente soddisfatto 76,9<br />
Sostanzialmente insoddisfatto 23,1<br />
Tabella 3.Valutazione sull'informazione dei servizi sanitari del proprio territorio<br />
Informazione %<br />
Sostanzialmente sufficiente 63,4<br />
Sostanzialmente insufficiente 36,6<br />
L’<strong>Age</strong>nzia oggi | Presidente_Franco Toniolo; Direttore_Laura Pellegrini;<br />
Consiglio di amministrazione_Silvio <strong>Na</strong>toli, Filippo Palumbo, Michelangelo Scopelliti,Aldo Vecchione<br />
Collegio dei revisori dei conti_Renato Balduzzi (Presidente), Emanuele Carabotta, Raffaele Miraldi.<br />
I settori di attività dell’<strong>Age</strong>nzia | <strong>Monitor</strong>aggio della spesa sanitaria • Livelli di assistenza<br />
• Organizzazione dei servizi sanitari • Qualità e accreditamento • Innovazione, sperimentazione e sviluppo<br />
• Documentazione, informazione e comunicazione • Affari generali e personale<br />
• Ragioneria ed economato.<br />
www.assr.it | Sul sito dell’<strong>Age</strong>nzia sono disponibili tutti i numeri di
➔<br />
Elementi di analisi e osservazione del sistema salute<br />
Sul prossimo numero<br />
“Focus on” su: i costi dei Lea 2002