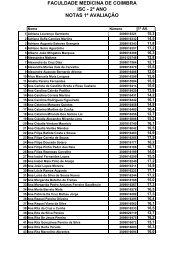
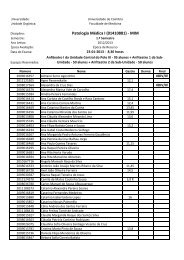
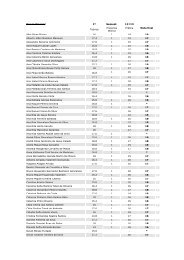
AVC isquémico
AVC isquémico
AVC isquémico
Create successful ePaper yourself
Turn your PDF publications into a flip-book with our unique Google optimized e-Paper software.
Acidente Vascular Cerebral<br />
Aula teórica
Epidemiologia<br />
M.<br />
• 1º causa de morte Portugal<br />
• 2-3 pessoas morrem de doença cérebrovascular<br />
por hora em Portugal<br />
• 3ª causa de morte EUA e Europa Ocidental<br />
75% - sobrevivem ≥ 1 ano<br />
50% - sobrevivem ≥ 5 anos<br />
Sá MJ, Revista da Fac. De Ciências do Porto, 2009
Acidente Vascular Cerebral<br />
“Sintomas e/ou sinais de perda de<br />
função cerebral focal, por vezes<br />
global, instalando-se rapidamente,<br />
com duração superior a 24 horas ou<br />
que leva à morte sem outra causa<br />
aparente que não a vascular”<br />
Aho K et al. Bull World Health Organ 1980;58:113-130
Territórios vasculares
Territórios vasculares<br />
Aho K et al. Bull World Health Organ 1980;58:113-130
Territórios vasculares<br />
Aho K et al. Bull World Health Organ 1980;58:113-130
Processos fisiopatológicos de doença cérebro<br />
vascular<br />
1. Doenças intrínsecas dos vasos cerebrais<br />
2. Por embolização<br />
3. Hipoperfusão cerebral<br />
4. Rotura de um vaso no espaço<br />
subaracnoideu ou no parênquima cerebral
Classificação - Acidente vascular cerebral<br />
Acidentes <strong>isquémico</strong>s (75%)<br />
• AIT<br />
• <strong>AVC</strong> plenamente constituídos<br />
Hemorragias cerebrais (20%)<br />
Hemorragias subaracnoideias (5%)
Classificação - Etiológica<br />
Acidente vascular cerebral <strong>isquémico</strong>:<br />
• Ateromatose de grandes artérias<br />
• Cardioembolismo<br />
• Oclusão de pequenas artérias<br />
• Outra etiologia determinada<br />
• Etiologia indeterminada<br />
TOAST
Classificação - Clínica<br />
Acidente vascular cerebral <strong>isquémico</strong>:<br />
§ TACI – Enfarte Total da Circulação Anterior<br />
Alteração funções nervosas superiores<br />
Défice campimétrico homónimo<br />
Défice motor / sensitivo unilateral<br />
“Oxfordshire Community Stroke Project”
TACI
Classificação - Clínica<br />
Acidente vascular cerebral <strong>isquémico</strong>:<br />
§ TACI – Enfarte Total da Circulação Anterior<br />
§ PACI – Enfarte Parcial da Circulação Anterior<br />
Apenas duas manifestações anteriores<br />
ou<br />
Alteração isolada funções nervosas superiores<br />
“Oxfordshire Community Stroke Project”
PACI
Classificação - Clínica<br />
Acidente vascular cerebral <strong>isquémico</strong>:<br />
§ TACI – Enfarte Total da Circulação Anterior<br />
§ PACI – Enfarte Parcial da Circulação Anterior<br />
§ LACI – Enfarte Lacunar<br />
§ <strong>AVC</strong> motor puro<br />
§ <strong>AVC</strong> sensitivo puro<br />
§ Hemiparésia atáxica<br />
§ <strong>AVC</strong> sensitivo e motor<br />
“Oxfordshire Community Stroke Project”
LACI
Homúnculo Motor
Via Piramidal
Via Piramidal
Acidente vascular cerebral <strong>isquémico</strong>:<br />
§ TACI – Enfarte Total da Circulação Anterior<br />
§ PACI – Enfarte Parcial da Circulação Anterior<br />
§ LACI – Enfarte Lacunar<br />
Classificação - Clínica<br />
§ POCI- Enfarte da Circulação Posterior<br />
Alteração par craniano + défice sensitivo/motor<br />
Défice sensitivo e/ou motor bilateral<br />
Síndromes com ataxia<br />
“Oxfordshire Community Stroke Project”
POCI
POCI
Classificação - Clínica<br />
<strong>AVC</strong> Isquémico<br />
TACI PACI<br />
LACI POCI
Classificação - Clínica<br />
Acidente vascular cerebral Hemorrágico
Acidente Isquémico Transitório<br />
Definição clínica<br />
• Um síndrome clínico<br />
que consiste num<br />
défice neurológico<br />
focal localizável a<br />
um território vascular<br />
com duração inferior<br />
a 24h<br />
Fisiopatologia<br />
• Um AIT acontece<br />
quando o fluxo<br />
sanguíneo numa<br />
determinada área<br />
cerebral é<br />
interrompido por<br />
algum tempo
Acidente Isquémico Transitório<br />
• 40% duram menos que 1h<br />
• 90% menos que 6h<br />
• 15% de todos os <strong>AVC</strong> são<br />
precedidos por um AIT<br />
N Eng J Med. 21Transient Ischemic Attack — Proposal<br />
for a New Definition<br />
26
• Elevado risco:<br />
AIT – Risco de <strong>AVC</strong><br />
▫ 90 dias após AIT 10 a 25% dos doentes tem um <strong>AVC</strong><br />
▫ 50% destes ocorrem nos primeiros 2 dias<br />
▫ 21% são fatais e 64% levam a incapacidade grave<br />
▫ O risco permanece elevado para <strong>AVC</strong> e EAM durante<br />
pelo menos 10 anos<br />
Johnson et al JAMA 2000
Avaliação no Serviço de Urgência<br />
Stroke Mimics<br />
Sindrome<br />
conversivo<br />
Encefalopatia<br />
Hipertensiva<br />
Achados neurológicos inconsistentes com uma<br />
distribuição vascular. Exame objectivo incongruente<br />
Cefaleia, delírio hipertensão arterial, edema cerebral<br />
Hipoglicémia Antecedentes de diabetes, alteração do estado de<br />
consciência e hipoglicémia<br />
Convulsão Antecedentes de epilepsia, relato de episódio crítico,<br />
período pós-ictal (parésia de Todd)
Avaliação no Serviço de Urgência<br />
• Completar toda a investigação em
Avaliação no Serviço de Urgência<br />
• O exame objectivo inicial:<br />
▫ Vias respiratórias e função cardíaca<br />
▫ Pressão arterial<br />
▫ Saturação de O2<br />
▫ Observar se há disfagia<br />
▫ Exame Neurológico<br />
• Antecedentes médicos – procurar factores de<br />
risco vasculares
Avaliação no Serviço de Urgência<br />
• ECG 12 derivações – elevada incidência de<br />
patologia cardíaca em doentes com<br />
• TC CE – a maior parte das vezes fornece a<br />
informação necessária para actuação<br />
emergente<br />
• Pode ser normal no <strong>AVC</strong> <strong>isquémico</strong> nas<br />
primeiras horas
▫ Exame inicial de escolha<br />
▫ Boa sensibilidade para hemorragias<br />
▫ Realização rápida<br />
Investigação – TC CE<br />
▫ Exclusão de outras causas (Stroke mimics)<br />
32
O doente é candidato a trombólise?<br />
• Terapêutica trombolítica com alteplase melhora<br />
os resultados em doentes com <strong>AVC</strong> <strong>isquémico</strong><br />
agudo<br />
• Avaliar os critérios de inclusão e exclusão<br />
• Complicação – Hemorragia intracraneana<br />
33
• Exames obrigatórios antes do início do tratamento:<br />
▫ TAC crâneo-encefálica (sem hemorragia)<br />
▫ Hemograma com contagem de plaquetas (>100.000)<br />
▫ Estudo de coagulação (INR
Tratamento fibrinolítico
Tratamento fibrinolítico<br />
ü Início dos sintomas até 4,5h antes<br />
ü Défice neurológico persiste e é incapacitante<br />
ü Cumpre os restantes critérios de selecção<br />
ü Não apresenta critérios de exclusão
Penumbra Isquémica
Penumbra Isquémica
TC CE de perfusão
TC CE de perfusão
Investigação – Estudo Vascular<br />
• Determinar a fisiopatologia subjacente ao <strong>AVC</strong> para orientar a<br />
terapêutica<br />
• Estudos cerebro-vasculares<br />
▫ RM CE<br />
▫ Ecodoppler carotídeo e vertebral<br />
▫ Ecodoppler transcraniano<br />
▫ AngioTC<br />
▫ AngioRM<br />
▫ Angiografia clássica
Prós<br />
Muito sensível para lesões<br />
isquémicas<br />
Não usa radiação<br />
Investigaçao - RM CE e DWI<br />
Contras<br />
Mais demorado<br />
Limitado a alguns doentes<br />
Mais caro<br />
42
Investigação – Ecodoppler carotídeo e vertebral<br />
• Avalia a circulação<br />
sanguínea e as<br />
estenoses das carótidas<br />
e artérias vertebrais.<br />
• Modo B: Avalia as<br />
paredes arteriais<br />
• Doppler: Usa cor para<br />
sobrepor velocidades de<br />
fluxo nas imagens 2D<br />
43
Investigação – Ecodoppler carotídeo e vertebral<br />
• Os valores significativos para doença carotídea são<br />
70 a 99% de estenose no ecodoppler<br />
44
Ecodoppler carotídeo e vertebral
Ecodoppler carotídeo e vertebral
Ecodoppler carotídeo e vertebral
Ecodoppler carotídeo e vertebral
Investigação – Doppler transcraniano<br />
• Mede a velocidade do<br />
sangue nos vasos<br />
intracranianos<br />
▫ Estenose Intracraniana<br />
▫ Hemorragia<br />
Subaracnoideia<br />
▫ Circulação Colateral<br />
▫ Morte cerebral<br />
49
Investigação – Angiografia<br />
• Gold standard para detecção de:<br />
▫ Aneurismas<br />
▫ Malformações arteriovenosas<br />
▫ Estenoses intracranianas<br />
▫ Fístulas durais<br />
• Tratamento endovascular<br />
• Método imagiológico invasivo<br />
Radical Stuff Co. Ltd.
Angiografia<br />
Investigação – Angiografia<br />
H. A cerebral posterior<br />
I. A cerebelosa superior<br />
J. A basilar<br />
K. A cerebelosa anteroinferior<br />
L. A cerebelosa posteroinferior<br />
M. A vertebral<br />
Radical Stuff Co. Ltd.
Angiografia<br />
52
Angiografia<br />
53
Angiografia<br />
54
• Não invasivo<br />
• Doença<br />
intracraniana<br />
• Estenose carotídea<br />
Investigação – Angio - RM<br />
55
• Correlação de 90%<br />
com a angiografia<br />
clássica<br />
• Usa radiação<br />
Investigação – Angio - TC<br />
56
Angio TC CE
Investigação – Fonte embólica<br />
• ECG Holter realiza-se em<br />
doentes com suspeita de<br />
fibrilhação auricular<br />
paroxística
Investigação – Fonte embólica<br />
• Ecocardiograma transtorácico e transesofágico<br />
▫ Fibrilhação auricular<br />
▫ Trombos VE e AE<br />
▫ Endocardite<br />
▫ Mixomas atriais<br />
▫ Foramen oval patente<br />
▫ Avaliação da aorta
Investigação – Alterações da coagulação<br />
• Na ausência de alterações significativas nos<br />
exames anteriores<br />
• Pedir:<br />
▫ Anticorpos antifosfolípidos<br />
▫ Tóxicos<br />
▫ Auto-imunidade<br />
▫ Trombofilia<br />
▫ Doseamento dos factores de coagulação
<strong>AVC</strong> – Prevenção e Terapêutica<br />
Prevenção<br />
secundária<br />
Prevenção<br />
primária<br />
Tratamento<br />
de fase<br />
aguda<br />
Reabilitação<br />
Reduzir risco de <strong>AVC</strong><br />
Melhorar evolução<br />
clínica<br />
Reduzir risco recorrência Melhorar recuperação funcional
<strong>AVC</strong> – Prevenção e Terapêutica<br />
• Hipertensão arterial<br />
• Diabetes<br />
• Tabagismo<br />
• Dislipidémia<br />
• Obesidade<br />
• Fibrilhação auricular<br />
• Abuso de substâncias
Factores de Risco Modificáveis - HTA<br />
• Maior factor de risco no <strong>AVC</strong><br />
▫ Redução de 12/5 mmhg leva a uma redução de<br />
43% do risco de <strong>AVC</strong> em doentes hipertensos e<br />
normotensos<br />
▫ Mais importante que o fármaco usado é a redução<br />
atingida de TA.<br />
Lancet 2001
Factores de Risco Modificáveis - Dislipidémia<br />
• Uso de estatinas reduz o risco de <strong>AVC</strong> em 26%<br />
▫ Corvol Arch Int Med 2003<br />
• Redução de 16% no risco de <strong>AVC</strong> aos 5 anos<br />
em doentes com dislipidémia e sem.<br />
▫ N Eng J Med 2006<br />
• Estatinas devem ser usados na maioria de<br />
doentes com <strong>AVC</strong> ou AIT
Factores de Risco Modificáveis - Diabetes mellitus<br />
• Diabéticos risco 1,5 a 2x maior de <strong>AVC</strong><br />
▫ Woo Stroke 1999<br />
• 1/3 dos doentes com <strong>AVC</strong> é diabético<br />
• Sindrome metabólico risco acrescido de <strong>AVC</strong> OR<br />
2,16
Factores de Risco Modificáveis – Cessação tabágica<br />
• Fumar promove disfunção endotelial e<br />
aterosclerose<br />
• Aumenta o risco de <strong>AVC</strong> em 50% e de HAS em<br />
100%<br />
• Relação dose-dependente<br />
• 2 anos após cessação risco semelhante a um nãofumador
Factores de Risco Modificáveis – Estilo de vida<br />
• Sal: Menos de 2,3g por dia qualquer idade<br />
• Exercício: 30-45 min de exercício 4 a 7 dias por<br />
semana<br />
• Peso: IMC 18,5 – 24,9 e perímetro abdominal<br />
<strong>AVC</strong> – Prevenção e Terapêutica<br />
• Intervenção na fase aguda<br />
▫ Emergência médica: via verde<br />
▫ Abordagem multidisciplinar<br />
▫ Janela terapêutica para<br />
repermeabilização (fibrinólise)<br />
▫ Neuroprotecção<br />
▫ Cirurgia
<strong>AVC</strong> – Prevenção Secundária<br />
• Doentes com <strong>AVC</strong> <strong>isquémico</strong> não-cardioembólico<br />
devem iniciar terapêutica antiagregante plaquetar.<br />
▫ AAS 100mg id<br />
▫ Clopidogrel 75mg id<br />
▫ AAS 50mg/dipiridamol 200mg id<br />
▫ Triflusal 300mg 2id
<strong>AVC</strong> – Prevenção Secundária<br />
• Anticoagulação:<br />
▫ Fibrilhação auricular (ter em conta idade e<br />
factores de risco)<br />
▫ Próteses valvulares<br />
▫ Trombose venosa cerebral<br />
▫ Dissecção carotídea<br />
▫ Coagulopatia
<strong>AVC</strong> – Prevenção Secundária<br />
• Tratamento cirúrgico:<br />
▫ Doentes com estenose carotídea >70% e AIT ipsilateral<br />
devem realizar endarterectomia<br />
▫ Endarterectomia reduz o risco de 22% para 9% de <strong>AVC</strong><br />
aos 2 anos.<br />
North American Symptomatic<br />
Carotid Endarterectomy Trial 1991
<strong>AVC</strong> – Prevenção Secundária<br />
• Tratamento endovascular:<br />
(endarterectomia vs colocação de stent carotídeo)<br />
▫ Semelhantes em risco de morte ou <strong>AVC</strong><br />
▫ Menos parésias de nervos perífericos com<br />
angioplastia<br />
▫ Maior taxa de reestenose com angioplastia<br />
▫ CAVATAS Investigators 2001
<strong>AVC</strong> – Prevenção Secundária<br />
• Tratamento endovascular:<br />
(endarterectomia vs colocação de stent carotídeo)<br />
▫ Semelhantes em risco de morte ou <strong>AVC</strong><br />
▫ Menos parésias de nervos perífericos com<br />
angioplastia<br />
▫ Maior taxa de reestenose com angioplastia<br />
▫ CAVATAS Investigators 2001
<strong>AVC</strong> – Recuperação e reinserção social<br />
• Reabilitação física e funcional<br />
• Cuidados médicos após alta<br />
• Apoio familiar e social
<strong>AVC</strong> – Recuperação e reinserção social<br />
• Reabilitação física e funcional<br />
• Cuidados médicos após alta<br />
• Apoio familiar e social
Prevenção – Estratégias de intervenção combinada<br />
Estratégias<br />
populacionais<br />
Medidas legislativas<br />
e económicas<br />
Redução impacto<br />
factores de risco<br />
Educação - padrões de<br />
vida saudáveis<br />
Estratégias<br />
para grupos de<br />
alto risco<br />
Identificação indivíduos<br />
em risco (HTA, FA...)<br />
Medicação<br />
Redução do risco<br />
individual<br />
Redução morbilidade e mortalidade por <strong>AVC</strong>