bm080349
bm080349
bm080349
You also want an ePaper? Increase the reach of your titles
YUMPU automatically turns print PDFs into web optimized ePapers that Google loves.
A. Batuecas-Caletrío, et al<br />
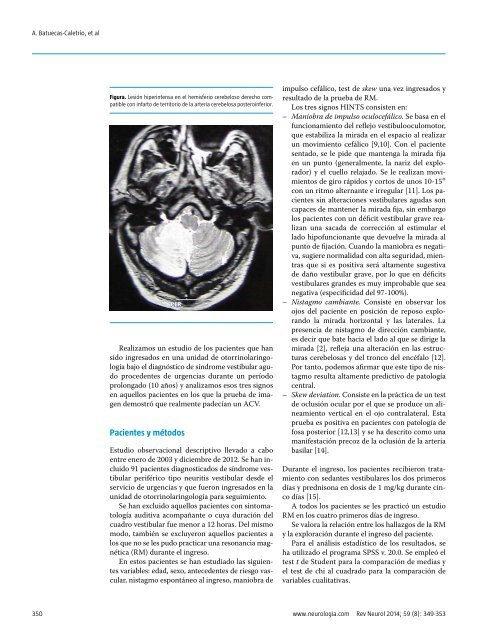
Figura. Lesión hiperintensa en el hemisferio cerebeloso derecho compatible<br />
con infarto de territorio de la arteria cerebelosa posteroinferior.<br />
Realizamos un estudio de los pacientes que han<br />
sido ingresados en una unidad de otorrinolaringología<br />
bajo el diagnóstico de síndrome vestibular agudo<br />
procedentes de urgencias durante un período<br />
prolongado (10 años) y analizamos esos tres signos<br />
en aquellos pacientes en los que la prueba de imagen<br />
demostró que realmente padecían un ACV.<br />
Pacientes y métodos<br />
Estudio observacional descriptivo llevado a cabo<br />
entre enero de 2003 y diciembre de 2012. Se han incluido<br />
91 pacientes diagnosticados de síndrome vestibular<br />
periférico tipo neuritis vestibular desde el<br />
servicio de urgencias y que fueron ingresados en la<br />
unidad de otorrinolaringología para seguimiento.<br />
Se han excluido aquellos pacientes con sintomatología<br />
auditiva acompañante o cuya duración del<br />
cuadro vestibular fue menor a 12 horas. Del mismo<br />
modo, también se excluyeron aquellos pacientes a<br />
los que no se les pudo practicar una resonancia magnética<br />
(RM) durante el ingreso.<br />
En estos pacientes se han estudiado las siguientes<br />
variables: edad, sexo, antecedentes de riesgo vascular,<br />
nistagmo espontáneo al ingreso, maniobra de<br />
impulso cefálico, test de skew una vez ingresados y<br />
resultado de la prueba de RM.<br />
Los tres signos HINTS consisten en:<br />
– Maniobra de impulso oculocefálico. Se basa en el<br />
funcionamiento del reflejo vestibulooculomotor,<br />
que estabiliza la mirada en el espacio al realizar<br />
un movimiento cefálico [9,10]. Con el paciente<br />
sentado, se le pide que mantenga la mirada fija<br />
en un punto (generalmente, la nariz del explorador)<br />
y el cuello relajado. Se le realizan movimientos<br />
de giro rápidos y cortos de unos 10-15°<br />
con un ritmo alternante e irregular [11]. Los pacientes<br />
sin alteraciones vestibulares agudas son<br />
capaces de mantener la mirada fija, sin embargo<br />
los pacientes con un déficit vestibular grave realizan<br />
una sacada de corrección al estimular el<br />
lado hipofuncionante que devuelve la mirada al<br />
punto de fijación. Cuando la maniobra es negativa,<br />
sugiere normalidad con alta seguridad, mientras<br />
que si es positiva será altamente sugestiva<br />
de daño vestibular grave, por lo que en déficits<br />
vestibulares grandes es muy improbable que sea<br />
negativa (especificidad del 97-100%).<br />
– Nistagmo cambiante. Consiste en observar los<br />
ojos del paciente en posición de reposo explorando<br />
la mirada horizontal y las laterales. La<br />
presencia de nistagmo de dirección cambiante,<br />
es decir que bate hacia el lado al que se dirige la<br />
mirada [2], refleja una alteración en las estructuras<br />
cerebelosas y del tronco del encéfalo [12].<br />
Por tanto, podemos afirmar que este tipo de nistagmo<br />
resulta altamente predictivo de patología<br />
central.<br />
– Skew deviation. Consiste en la práctica de un test<br />
de oclusión ocular por el que se produce un alineamiento<br />
vertical en el ojo contralateral. Esta<br />
prueba es positiva en pacientes con patología de<br />
fosa posterior [12,13] y se ha descrito como una<br />
manifestación precoz de la oclusión de la arteria<br />
basilar [14].<br />
Durante el ingreso, los pacientes recibieron tratamiento<br />
con sedantes vestibulares los dos primeros<br />
días y prednisona en dosis de 1 mg/kg durante cinco<br />
días [15].<br />
A todos los pacientes se les practicó un estudio<br />
RM en los cuatro primeros días de ingreso.<br />
Se valora la relación entre los hallazgos de la RM<br />
y la exploración durante el ingreso del paciente.<br />
Para el análisis estadístico de los resultados, se<br />
ha utilizado el programa SPSS v. 20.0. Se empleó el<br />
test t de Student para la comparación de medias y<br />
el test de chi al cuadrado para la comparación de<br />
variables cualitativas.<br />
350 www.neurologia.com Rev Neurol 2014; 59 (8): 349-353