Le système reproducteur À voir – Anatomie, gamétogenèse et ...
Le système reproducteur À voir – Anatomie, gamétogenèse et ...
Le système reproducteur À voir – Anatomie, gamétogenèse et ...
Create successful ePaper yourself
Turn your PDF publications into a flip-book with our unique Google optimized e-Paper software.
<strong>Le</strong> <strong>système</strong> <strong>reproducteur</strong><br />
<strong>À</strong> <strong>voir</strong> <strong>–</strong> <strong>Anatomie</strong>, <strong>gamétogenèse</strong> <strong>et</strong> régulation hormonale, pour le mâles<br />
<strong>et</strong> femelles.<br />
<strong>Le</strong>s mâles<br />
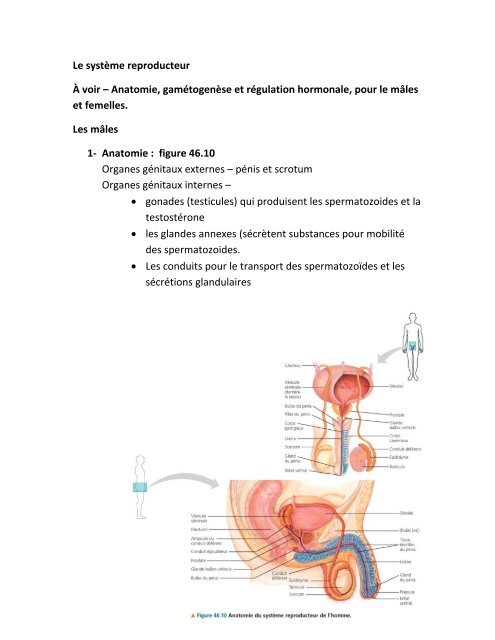
1‐ <strong>Anatomie</strong> : figure 46.10<br />
Organes génitaux externes <strong>–</strong> pénis <strong>et</strong> scrotum<br />
Organes génitaux internes <strong>–</strong><br />
• gonades (testicules) qui produisent les spermatozoides <strong>et</strong> la<br />
testostérone<br />
• les glandes annexes (sécrètent substances pour mobilité<br />
des spermatozoides.<br />
• <strong>Le</strong>s conduits pour le transport des spermatozoïdes <strong>et</strong> les<br />
sécrétions glandulaires
<strong>Le</strong>s testicules : constitués de tubules séminifères contournés<br />
(production des spermatozoïdes) <strong>et</strong> de cellules interstitielles (entre<br />
les tubules, produisent la testostérone).<br />
<strong>Le</strong>s scrotum est une enveloppe de peau à l’extérieur de la cavité<br />
pelvienne qui garde les testicules à 3 degrés sous la température du<br />
corps pour la production des spermatozoïdes. <strong>Le</strong>s testicules<br />
descendent dans les scotum juste avant la naissance.<br />
<strong>Le</strong>s conduits :<br />
<strong>Le</strong>s spermatozoïdes sont entreposés dans l’épididyme des testicules.<br />
Ils sont alors expulsés de l’épididyme lors de l’éjaculation <strong>et</strong> passent<br />
à travers le conduit déférent (1 de chaque côté), contournent la<br />
vessie, passent au conduit éjaculateur <strong>et</strong> ensuite l’urètre qui draine<br />
aussi le <strong>système</strong> urinaire.<br />
3 glandes annexes :<br />
1- <strong>Le</strong>s vésicules séminales<br />
Produisent 60% du volume du sperme<br />
Déversent dans le conduit éjaculateur<br />
La sécrétion liquide contient :<br />
du mucus (lubrifiant pour les conduits),<br />
des acides aminés <strong>et</strong> du fructose qui donne l'énergie aux<br />
spermatozoïdes.<br />
de la séminogéline (protéine qui fait coaguler le sperme à sa<br />
sortie),<br />
de la fibrinolysine ( protéine qui liquéfie le sperme coagulé,<br />
libérant ainsi les spermatozoides),<br />
de l’acide ascorbique (antioxydant),<br />
de la séminalplasmine ( antibiotique détruit certaines bactéries)<br />
<strong>et</strong><br />
des prostaglandines (régulateur local qui provoque contractions<br />
utérines pour faciliter la progression des spermato.
2- La prostate<br />
La plus grosse glande annexe<br />
Déverse les sécrétions dans l'urètre<br />
Sécrétion = un liquide laiteux, contient des protéines<br />
anticoagulantes <strong>et</strong> du citrate (nutriment pour les spermato)<br />
3- Glandes bulbo-urétrales<br />
alcalin qui neutralise l'acidité de l'urine restant dans l'urètre <strong>et</strong> le pH<br />
acide du vagin. Sécrétion visqueuse de quelques gouttes.
La spermatogenèse <strong>et</strong> structure des spermatozoïdes<br />
Terminologie :<br />
Acrosome<br />
gaine mitochondriale<br />
Spermatogonies<br />
Spermatocyte de premier ordre<br />
Spermatocyte de deuxième ordre<br />
Spermatides jeunes<br />
Différenciation
‐<br />
La régulation hormonale chez les mâles : figure 46‐15<br />
Régulation hormonale :<br />
Hypothalamus<br />
‐<br />
Gonadolibérine<br />
Hormone<br />
Lutéinisante<br />
Testicules (cellules<br />
insterstitielles<br />
Testostérone<br />
Adénohypophyse<br />
Hormone<br />
FolliculoStimuline<br />
(FSH)<br />
Testicules<br />
Épithéliocytes<br />
des tubules<br />
Spermatogenèse<br />
‐<br />
Inhibine<br />
‐
<strong>Le</strong> <strong>système</strong> <strong>reproducteur</strong> femelle<br />
(<strong>Anatomie</strong>, ovogenèse <strong>et</strong> régulation hormonale)<br />
<strong>Anatomie</strong> Figure 46.9
Chez les femelles il y a deux cycles qui sont importants pour<br />
la reproduction (Cycle moyen de 28 jours)<br />
1- le cycle ovarien - l'ensemble des stades de maturation <strong>et</strong> de<br />
dégénérescence du follicule.<br />
- Se déroule en parallèle avec le cycle menstruel<br />
1- Phase folliculaire - plusieurs follicules commencent leur<br />
croissance. L'ovocyte grossit <strong>et</strong> éventuellement seulement un des<br />
follicules qui a comment c<strong>et</strong>te croissance va continuer à croître. <strong>Le</strong>s<br />
autres dégénèrent. <strong>Le</strong> follicule constitue une cavité interne pleine de<br />
liquide <strong>et</strong> devient très gros.<br />
2- Phase ovulatoire - se termine par l'ovulation, où la paroi du<br />
follicule se rompe <strong>et</strong> libère l'ovocyte. <strong>Le</strong> follicule reste dans l'ovaire <strong>et</strong><br />
devient le corps jaune qui sécrète des hormones femelles pendant la<br />
phase suivante.<br />
3- Phase lutéale - sécrétion d'hormones femelles (progestérone<br />
<strong>et</strong> œstrogènes)<br />
2- le cycle menstruel - les modifications qui surviennent dans l'utérus.<br />
1- Phase menstruelle - relâchement de l'endomètre - jours 1-5<br />
2- Phase de prolifération - épaississement de l'endomètre -<br />
jours 5 - 15<br />
3- Phase sécrétoire - production de l'endomètre continue,<br />
l'endomètre se vascularise <strong>et</strong> sécrète un liquide riche en glycogène.<br />
Si pas d'implantation d'embryon, l'endomètre se détachera pour<br />
recommencer le cycle.
Résumé de la régulation hormonale du cycle de reproduction<br />
femelle<br />
(fig 46.13)<br />
Adénohypophyse produit faibles quantités de FSH <strong>et</strong> LH en réponse<br />
à la stimulation par la gonadolibérine (GnRH) produite par<br />
l'hypothalamus. La FHS <strong>et</strong> LH sont des hormones gonadotrophines<br />
adénohypophysaires.<br />
Cellules folliculaires immatures ont plus de récepteurs pour FSH<br />
que pour la LH. FSH stimule la croissance des follicules qui<br />
sécrètent les œstrogènes. A des faibles concentration les<br />
oestrogènes agissent en rétroinhibition sur l’adénohypophyse donc<br />
la production de LH <strong>et</strong> FSH demeure faible au début du cycle<br />
Après environ 10 jours il y a une augmentation de concentration<br />
importante œstrogènes ce qui affecte le niveau des autres<br />
hormones. La concentration d’oestrogènes forte agit en<br />
rétroactivation sur l’hypothalamus de produire plus de GnRH <strong>et</strong><br />
donc l’adénohypophyse produira plus de FSH <strong>et</strong> LH.<br />
(Sur la figure 42.13 on voit clairement une forte<br />
augmentation en LH <strong>et</strong> FSH suite à la production<br />
œstrogènes).<br />
<strong>Le</strong>s follicules ont maintenant plus de récepteurs pour le LH<br />
qui stimule la production d'œstrogène par le follicule. <strong>Le</strong><br />
plus œstrogènes, le plus de LH. Il y a donc un pique dans<br />
la production de LH qui provoque la maturation du follicule<br />
<strong>et</strong> l'ovulation se fait environ un jour après c<strong>et</strong>te<br />
augmentation de LH. L'ovulation se fait environ au 14è<br />
jour dans un cycle de 28 jours.<br />
Après l'ovulation la LH stimule transformation du follicule en corps<br />
jaune, une structure glandulaire qui demeure dans l'ovaire. La LH<br />
est ainsi nommée pcq elle participe à la production du corps jaune,<br />
en latin nommé le corpus lutéum. <strong>Le</strong> corps jaune produit les<br />
œstrogènes <strong>et</strong> la progestérone.
<strong>Le</strong>s concentrations œstrogènes <strong>et</strong> progestérone augmentent <strong>et</strong><br />
éventuellement agissent en rétro-inhibition due l'hypothalamus <strong>et</strong><br />
l'adénohypophyse ce qui inhibe la sécrétion de LH <strong>et</strong> FSH.<br />
La concentration de LH <strong>et</strong> FSH va chuter<br />
<strong>Le</strong> corps jaune dégénère par ce que il a besoin de la LH<br />
pour fonctionner.<br />
Vers la fin de la phase lutéale - concentrations<br />
œstrogènes <strong>et</strong> progestérones chutent, donc il n'y a pu<br />
d'inhibition sur l'hypothalamus ou l'adénohypophyse.<br />
L'adénohypophyse recommence donc à produire la<br />
FSH qui stimule la croissance de nouveaux follicules de<br />
l'ovaire <strong>et</strong> le cycle ovarien suivant commence.<br />
Relation entre le cycle hormonal <strong>et</strong> le cycle menstruel - à suivre<br />
sur figure 42.13<br />
<strong>Le</strong>s œstrogènes sécrétés par les follicules provoquent l'épaississement<br />
de l'endomètre. Donc la phase de prolifération est associée à la phase<br />
folliculaire.<br />
Avant l'ovulation l'utérus est préparé à l'implantation éventuelle d'un<br />
embryon. Après l'ovulation, des œstrogènes <strong>et</strong> progestérone stimulent<br />
le développement <strong>et</strong> le maintien de l'endomètre - phase sécrétoire est<br />
associée avec la phase lutéale.<br />
La chute rapide de la concentration œstrogène <strong>et</strong> progestérone<br />
provoque des spasmes dans les artères de l'endomètre, ce qui arrête<br />
son irrigation. La dégénérescence de l'endomètre provoque son<br />
détachement de l'utérus <strong>et</strong> donc l'apparition d'un nouveau cycle<br />
menstruel.
S'il y a implantation d'un embryon<br />
L'endomètre à la fonction de fournir des matières nutritives à l'embryon<br />
durant les premiers mois de grossesse. Donc s'il y a implantation d'un<br />
embryon, l'endomètre ne doit pas de faire détacher. <strong>Le</strong>s niveaux de<br />
progestérones <strong>et</strong> œstrogènes doivent demeurer élevées pour que<br />
l'implantation puisse se faire.<br />
L'embryon sécrète l'hormone gonadotrophine chorionique<br />
humaine (HCG) qui agit comme la LH <strong>et</strong> maintient la sécrétion de prog.<br />
<strong>et</strong> oest. par le corps jaune pendant le premier trimestre. En absence<br />
de HCG la baisse de LH maternelle ne pourra maintenir le corps jaune<br />
<strong>et</strong> donc il y aura l'apparition de menstruations.<br />
<strong>Le</strong> sang d'une femme enceinte contient des concentrations fortes<br />
de HCG <strong>et</strong> donc on peut la détecter pour effectuer un test de<br />
grossesse. Au deuxième trimestre la concentration de HCG diminue <strong>et</strong><br />
le corps jaune se détériore mais le placenta sécrète ses propres<br />
œstrogènes <strong>et</strong> progestérone ce qui maintient la grossesse.