expo biocell
Create successful ePaper yourself
Turn your PDF publications into a flip-book with our unique Google optimized e-Paper software.
THEME:Matrice extracellulaire en<br />
pathologie buccale de diverses<br />
étiologies :<br />
SUJET:<br />
De Yamine Khader et Ornella-Marie Fondjo<br />
Goupe 6 et 5<br />
MDI<br />
Jeudi 25 mai 2017
Sommaire :<br />
-Introduction.<br />
I-Gingivite …...........................................p5<br />
a)facteurs ethiologiques............................p5<br />
b)roles des cellules langerhans.................p6<br />
c)traitements …........................................p8<br />
II-Parodonte......................................... ..p9<br />
a)-Cement.................................................p9<br />
-pathologie.............................................p9<br />
b)-Ligament alveolo-dentaire...................p9<br />
-pathologie.............................................p9<br />
-traitements............................................p9<br />
c)-Parodontite...........................................p10<br />
-introduction..........................................p10<br />
-symptome signes..................................p12<br />
-parodntite ulcero-necrotiqu..................p12<br />
-parondite de l'adulte.............................p13<br />
-parondonte juvenile..............................p13<br />
-parodontite a progression rapide ….....p14<br />
-parodontite associe au sida...................p14<br />
-facteurs ethiologiques...........................p14<br />
Conclusion.......................................................p15
-Introduction.<br />
Le parodonte correspond à l'ensemble des tissus de soutien de la dent.<br />
Il se compose de :<br />
• la gencive,<br />
• l'os alvéolaire,<br />
• le desmodonte ou ligament alvéolo-dentaire<br />
• le cément.<br />
C'est-à-dire d'un épithélium et de 4 tissus conjonctifs.<br />
On peut diviser le parodonte en :<br />
•parodonte superficiel : avec la gencive, seul tissu visible à l'examen clinique.<br />
•parodonte profond : constitué des autres éléments.<br />
On peut aussi définir le parodonte selon des critères histologiques :<br />
•un épithélium : épithélium gingival<br />
•4 tissus conjonctifs : le cément, le desmodonte, le conjonctif gingival, l'os alvéolaire.<br />
La matrice extracellulaire est un réseau complexe de macromolécules, il est composé par
l'association de 3 types de molécules :<br />
•des fibres : collagène et élastine<br />
•des glycoprotéines : moins abondant que les fibres mais ont un rôle plus important dans<br />
l'adhérence cellulaire comme la fibronectine et la laminine<br />
•des polysaccharides très hydratées constituant un gel de remplissage de la matrice :<br />
glycosaminoglycanes, protéoclycanes<br />
La lame basale est présente :à la base de tous les épithéliums. Selon sa localisation dans<br />
l'organisme, sa structure et parallèlement ses fonctions varient : maintien de l'organisation de<br />
certains tissus.<br />
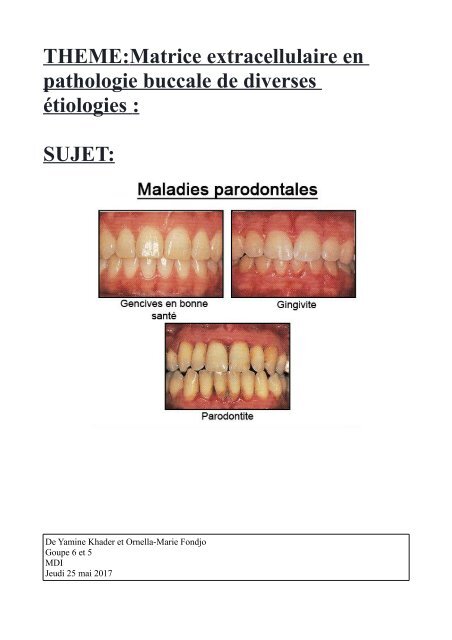
Gingivite : Inflammation des gencives.
Gencive : tissu de la muqueuse buccale qui recouvre les faces internes et externe des os maxillaire.<br />
Les gencives constituent une bande de 2 à 4 millimètres qui entoure les dents ; sa surface est<br />
kératinisée et empêche la pénétration des microbes a la jonction avec la dent. Une gencive saine est<br />
ferme, de couleur rose pâle.<br />
Facteurs éthiologique :<br />
Une gingivite peut être due à un mauvais brossage des dents qui entraîne une accumulation<br />
de la plaque dentaire et du tartre, tous deux constitués de bactéries. Le tartre est une plaque<br />
minéralisée de la gencive : seul un dentiste peut l'éliminer.<br />
Des modifications hormonales temporaires peuvent aussi provoquer une gingivite, par<br />
exemple pendant la grossesse (l’inflammation disparaissant juste après la grossesse). Enfin une<br />
prise de médicament peut provoquer la gingivite. Lors d'une gingivite, la gencive devient sensible,<br />
rouge gonflée et saigne, notamment lord du brossage. Cela peut provoquer le début du déchaussage<br />
des dents.
Rôles des cellules de Langerhans :<br />
Les cellules de Langerhans (CL) jouent un rôle primordial dans le déclenchement et le<br />
développement de toute réaction immune à point de départ muqueux ou cutané [1].<br />
Les CL sont des cellules dendritiques dérivées de la moelle osseuse, localisées dans les épithéliums<br />
de type malpighien, en particulier dans l’épiderme, l’épithélium des muqueuses buccales,<br />
conjonctivales, œsophagiennes, bronchiques, cervico-vaginales, vésicales et anales.<br />
Ces cellules sont caractérisées par leur morphologie dendritique et par leur capacité de<br />
déclencher une réponse immunitaire primaire. La présence des CL dans l’épithélium gingival<br />
humain (figure 1A) a été initialement montrée en 1966 par Schroeder et Theilade [4] par des études<br />
en microscopie électronique à transmission. Les techniques immunohistochimiques (utilisant des<br />
anticorps anti-HLA-DR ou anti-CD1a) ont ensuite permis de montrer que les épithéliums des<br />
muqueuses buccales normales sont riches en CL .<br />
Les CL jouent un rôle primordial dans l’immunité des muqueuses en réagissant à différents<br />
types d’agressions, qu’elles soient biologiques (bactéries, virus…), immunologiques, physiques ou<br />
chimiques.<br />
Dans l’épithélium des muqueuses buccales, comme dans l’épiderme, les CL captent,<br />
internalisent et apprêtent l’antigène, puis elles franchissent la membrane basale épithé- lioconjonctive<br />
et gagnent, par voie lymphatique, la zone paracorticale T des ganglions lymphatiques<br />
de drainage au sein de laquelle ces cellules dénommées alors cellules dendritiques interdigitées<br />
présentent les déterminants antigéniques aux lymphocytes T et déclenchent la réponse immunitaire .<br />
Les CL interviennent principalement dans la réponse immunitaire à médiation cellulaire par<br />
activation des lymphocytes T mais elles sont également impliquées dans la réponse immunitaire à<br />
médiation humorale.
En microscopie électronique à<br />
transmission, les CL présentent une<br />
ultrastructure particulière caractérisée par<br />
un cytoplasme clair, un appareil de Golgi<br />
volumineux, un noyau multilobé, une<br />
absence de desmosome, de tonofilament et<br />
de mélanosome et surtout par la présence<br />
des granules de Birbeck<br />
intracytoplasmiques [5] qui semblent être<br />
spécifiques de cette cellule.<br />
Comme dit plus haut, les gingivites<br />
sont des réactions inflammatoires aiguës ou<br />
chroniques localisées à la muqueuse<br />
gingivale et induites directement par les<br />
éléments parodontopathiques présents dans<br />
plaque et le tartre dentaire (bactéries,<br />
enzymes, acides organiques…). Ces<br />
affections inflammatoires concernent<br />
généralement l’ensemble de la muqueuse<br />
gingivale mais peuvent également se<br />
rencontrer, de façon isolée, dans certaines<br />
zones péri-dentaires difficilement<br />
accessibles au brossage (espaces<br />
interdentaires, malpositions,<br />
encombrements dentaires…).<br />
la<br />
Le grand nombre d’études sur les gingivites, réalisées chez l’homme ou chez l’animal,<br />
témoigne de leur fréquence particulièrement élevée en pathologie bucco-dentaire. Ces études ont<br />
permis de mettre en évidence le rôle important des CL dans le déclenchement des affections<br />
inflammatoires des muqueuses buccales car ce sont les seules cellules capables d’induire une<br />
réponse immune primaire dans les suspensions de cellules épithéliales. L’étude quantitative des CL<br />
après marquage immunohistochimie de tissus gingivaux inflammatoires par des anticorps anti-<br />
CD1a montré une forte augmentation du nombre de cellules CD1a+ au cours des phases initiales de<br />
la gingivite. Ainsi, il y aurait cinq fois plus de CL dans le tissu inflammatoire que dans le tissu sain,<br />
on a une corrélation entre le nombre de bactéries et CL.<br />
Lors des gingivites, l’augmentation du nombre des CL dans l’épithélium gingival<br />
proviendrait d’une migration de ces cellules à partir du tissu conjonctif et serait une des réponses<br />
immunitaires de l’hôte à la pénétration bactérienne.<br />
L’augmentation initiale suivie de la diminution du nombre de CL dans l’épithélium gingival mettent<br />
en évidence les phénomènes de migration des CL au cours du développement de l’inflammation
gingivale et montrent que ces cellules dendritiques intra-épithéliales constituent une des premières<br />
réponses immunitaires gingivales à l’agression de l’organisme par la plaque bactérienne l’arrêt du<br />
brossage dentaire pendant 0, 4, 8, et 21 jours. Lors de l’apparition du processus inflammatoire<br />
gingival, leur travail montre une infiltration de cellules inflammatoires localisées sous l’épithélium<br />
de jonction<br />
Traitements<br />
Un détartrage complet, puis la reprise d'un brossage quotidien et méticuleux font disparaître les<br />
symptômes en quelques jours. En l'absence d'un traitement, la gingivite peut évoluer vers une<br />
parodontie, inflammation des tissus de soutien de la dent provoquant une fonte de l'os<br />
(amenuisement) dans lequel la dent est implantée. La fonte de l'os peut entraîner un déchaussement.
Parodonte<br />
A. Cément.<br />
Le cément est un tissue calcifie non vascularisé , non innerve . Très adhérent et très fin qui recouvre<br />
la racine de la dent et assure la cohésion de celle-ci avec l os de la mâchoire . C'est son origine<br />
embryologique qui l inclut dans les tissues parodontaux .<br />
D'un point de vue fonctionnel , le cément participe a l appareil d attache de l organe dentaire .<br />
Celui-ci est constitue comme l os:d une trame collagenique et d un cristal (hydroxyapathite) de<br />
même nature , il est moins dur que la dentine , de même couleur jaunâtre et est relativement<br />
perméable . Le cément est détruit au cours de certains trouble affectant la dent et de ses tissus de<br />
soutien : la parodontopathies .<br />
Pathologie<br />
-parodontopathies : enveloppe toute les infection caractérise par une atteinte du parodonte . Les<br />
parodontopathie sont la cause essentielle de la perte de dents a partir de l age 30 ans . La plaque<br />
dentaire joue un rôle déterminant dans leur apparition.c est pourquoi les sensibilités dentaires sont<br />
fréquentes lorsque la racine est dénudée.<br />
La carie progresse très vite au niveau de la racine puisque le cément est très fin , et beaucoup moins<br />
résistant que l’émail. C est pourquoi il faut prendre soin des dents dénudées , notamment chez la<br />
personne âgée , ou les carie radiculaire (carie du collet) sont fréquentes.<br />
B. Ligament alvéolo-dentaire ou desmodonte.<br />
Coupe histologique du ligament alveolo-dentaire
Le ligament alvéolo-dentaire ou desmodonte, aussi appelé ligament parodontal, est un tissu<br />
conjonctif dense entourant la racine des dents et situé entre le cément et la corticale alvéolaire<br />
interne de l'os alvéolaire. Le desmodonte peut faire plus exactement référence à l'espace anatomique<br />
compris entre le cément et l'os alvéolaire.<br />
En effet la dent n'est pas soudée à l'os. Il existe toujours un espace entre la dent et l'os alvéolaire,<br />
visible à la radiographie. Cet espace autorise à la dent une mobilité physiologique. Sa disparition<br />
mène à l'ankylose. Les tissus de la dent fusionnent avec ceux de l'os. Dans ce cas l'avulsion devient<br />
très délicate.<br />
Pathologie:<br />
-la desmodontite: est une inflammation du desmodonte.Elle peut être provoquée par les microbes de<br />
la plaque dentaire ou par des forces occlusales trop importantes et non physiologiques (bruxisme,<br />
« grincement » des dents).Ceci peut entraîner un élargissement réversible du desmodonte<br />
(traumatisme occlusal) ou une récession parodontale (« déchaussement ») irréversible de la racine<br />
dentaire (« parodontolyse »).<br />
-parodontolyse: destruction progressive et irreversible du parodonte . Elle est consecutive a une<br />
parodonthie profonde . Elles sont precedees par un stade d inflammation superficielle de la gencive<br />
(gingivite). Lors de l evolution de la maladie , la disparition du support osseux s accompagne d un<br />
decollement de la gencive autour de la dent (poche), visible sur des cliches radiographiques. La<br />
progression est en general indolore, sauf en cas de flambees infectueuses( abces) .La parodontolyse<br />
est la cause essentielle de la perte des dents a partir de l age de 30 ans . Elle evolue le plus souvent<br />
sur un mode chronique ou beaucoup plus rarement de facon extremement rapide (parodontite aigue<br />
juvenile des adolescent).<br />
Traitements<br />
il debute par la suppression de la cause bacterienne de la maladie grace a l enseignement d un<br />
brossage minutieux et efficace, et par un detartrage surfacage (polissage) des racines . Lorsque la<br />
maladie progresse en profondeur une intervention a lambeau (decollement chirurgical de la gencive)<br />
permet de nettoyer et de cureter les lesions et ainsi d areter leur evolution. Le traitement peut aussi<br />
combler les structure detruites a l aide du corail , d'hydroxyapatite ou d'autre materiaux.<br />
C. Parodontite.<br />
Une parodontite est due a l action néfaste de la plaque dentaire est du tartre , qui contiennent de<br />
nombreux germes ,sur les tissues de soutien de la dent (gencive, os alvéolaire , cément ).<br />
Les parodontites correspondent à des phénomènes inflammatoires sévères des tissus de soutien<br />
(parodonte) de l’organe dentaire. Ces affections, particulièrement fréquentes chez l’adulte,<br />
constituent une des causes principales des pertes dentaires et s’accompagnent également d’une très<br />
forte augmentation des cellule de Langerhans (CL). Ces cellules sont, en effet, à l’origine du<br />
phénomène inflammatoire local induit par la plaque bactérienne et/ou le tartre dentaire, qui est<br />
directement impliqué dans la formation et le développement de la poche parodontale.<br />
Cette dernière correspond à un décollement de l’épithélium de jonction qui prolifère en direction<br />
apicale, entraînant un approfondissement pathologique du sulcus gingivo-dentaire associé à une<br />
résorption osseuse sous-jacente. Cet épithélium de jonction gingivo-dentaire prend alors le nom<br />
d’épithélium de poche (figure 3).
La destruction des tissus parodontaux minéralisés ou non minéralisés se traduit cliniquement par<br />
une perte d’attache de la (des) dent(s) concernée(s) conduisant à une mobilité dentaire importante<br />
entraînant généralement, à terme, l’expulsion de celle(s)-ci.<br />
Au cours des parodontites, les CL sont essentiellement situées en position supra-basale et dans les<br />
couches moyennes de l’épithélium ainsi que dans les papilles du tissu conjonctif. Elles apparaissent<br />
volumineuses, irrégulières et présentent une polarisation morphologique avec des dendrites<br />
orientées vers la surface. Lors de ces affections, le nombre de CL augmente dans les épithéliums des<br />
muqueuses gingivales et du sulcus. L’abondance des CL dans les zones inflammatoires met en<br />
évidence leur rôle actif dans le développement et le maintien de l’inflammation parodontaire.<br />
Anatomie de l’organe dentaire et du parodonte normal et pathologique.<br />
– A. Vue d’ensemble de l’organe dentaire et du parodonte à l’état normal.<br />
– -B. Agrandissement de la jonction gingivo-dentaire normale.<br />
– C. Sur une vue équivalente à B, perte de l’attache gingivo-dentaire au cours de la<br />
parodontite chronique de l’adulte : formation de la poche parodontale le long de la surface<br />
radiculaire, dégradation des fibres gingivo-dentaires, infiltrat de cellules inflammatoires et<br />
résorption de l’os alvéolaire sous-jacent. E : émail, D : dentine, P : pulpe, C : cément, L :<br />
ligament parodontal (fibres alvéolo-dentaires), O : os alvéolaire, Cj : tissu conjonctif, Ep :<br />
épithélium gingival, B : bactéries, Ci : cellules inflammatoires, Oc : ostéoclastes, Ej :<br />
épithélium de jonction gingivo-dentaire, F : fibres de collagène.<br />
Dans l’épithélium de jonction, les CL se divisent en deux groupes, un groupe de cellules<br />
rondes avec des dendrites courtes et peu nombreuses, et un groupe de CL présentant des dendrites<br />
plus longues et plus nombreuses similaires aux CL du sulcus gingivo-dentaire .<br />
Au cours de l’accumulation de la plaque bactérienne et de la formation de la poche parodontale, on<br />
observe dans cette zone, une augmentation du nombre des CL dont la distribution devient plus<br />
homogène.<br />
Cependant, la répartition des CL seraient très nombreuses dans l’épithélium des muqueuses<br />
buccales, qui contient par ailleurs très peu de macrophages, et elles seraient présentes mais en très<br />
petit nombre dans l’épithélium sulculaire et dans l’épithélium de la poche parodontale qui est le<br />
siège d’une infiltration macrographique importante. Les parodontites s’accompagnent :<br />
-d’une augmentation de la proportion des CL de type I (CL avec beaucoup de granules de Birbeck),<br />
d’une réduction de la proportion des CL de type II (CL contenant peu de granules de Birbeck) et ces<br />
cellules auraient été observées dans l’épithélium sulculaire sain ou pathologique mais non dans
l’épithélium de jonction, ni dans l’épithélium de poche .La présence des CL dans l’épithélium de<br />
jonction et dans l’épithélium de poche reste un sujet controversé .<br />
Le nombre de CL dans l’épithélium gingival inflammatoire est très augmenté mais reste<br />
variable suivant les études. Certains auteurs émettent l’hypothèse que les CL pourraient présenter<br />
différentes réponses à l’invasion bactérienne en fonction du type de bactérie rencontré . Dans les<br />
zones inflammatoires, le nombre de lymphocytes T CD8+ augmente fortement et le rapport des<br />
lymphocytes T CD4+/CD8+ est significativement diminué comparé au groupe sain/gingivite<br />
marginale. Par ailleurs, pour Cole et al la parodontite pourrait correspondre à une diminution de la<br />
présentation antigénique et de la stimulation des lymphocytes T (cette hypothèse rejoint celle<br />
formulée plus haut par Hitzig et al) au cours des stades sévères de la gingivite.<br />
Au cours des parodontites, la surexpression de HLA-DR par les CL met en évidence leur activation<br />
et leur implication importante dans la pathogénie des maladies parodontales . D’autres<br />
modifications phénotypiques ont pu être observées telles que l’expression de FcγR et de HLA-DR<br />
sur les kératinocytes présents dans l’épithélium gingival et dans l’épithélium de poche , alors que<br />
dans le tissu normal, seules les CL expriment les molécules de classe II du CMH.<br />
Les CL, qui déclenchent la réponse immunitaire à la plaque bactérienne et au tartre dentaire,<br />
sont fortement impliquées dans les processus inflammatoires du parodonte. Ces cellules pourraient,<br />
de ce fait, devenir des cibles particulièrement intéressantes dans le cadre de nouvelles<br />
thérapeutiques et des travaux complémentaires concernant cette cellule s’avèrent nécessaires pour<br />
une meilleure compréhension de son rôle au sein des muqueuses buccales normales et<br />
pathologiques et dans ses interactions avec les autres cellules du système immunitaire.<br />
Symptomes et signes;<br />
Elle se traduit par une gencive rouge et gonflée qui saigne au moindre contact notamment lors du<br />
brossage .<br />
PARODONTITE ULCÉRO-NÉCROTIQUE<br />
parodontite ulcero-necrotique<br />
La flore sous-gingivale de sujets atteints de ce type de parodontite est composée de bacilles à Gramanaérobies<br />
stricts et de spirochètes .
PARODONTITES DE L ADULTE<br />
parodontite classique de l'adulte<br />
La flore peut être très hétérogène (Moore, 1987), mais reste dominée par des micro-organismes<br />
anaérobies et capnophiles à Gram- (Dzink, 1985). Les formes de parodontites de l'adulte les plus<br />
agressives et les plus rapides dans leur évolution sont caractérisées par la présence d'un microorganisme<br />
à haut pouvoir pathogène: Porphyromonas gingivalis. Slots (1986) a décrit une<br />
association synergique entre Actinobacillus actinomycetemcomitans, P. gingivalis et P. intermedius,<br />
jouant un rôle particulièrement important dans ces formes de parodontites agressives à évolution<br />
rapide .Les parodontites chronique tres frequentes , affectent habituellement l adulte d une trentaine<br />
d annee .<br />
PARODONTITES JUVÉNILES<br />
exemple très concret d'une radiographie d'un cas de parodontite chez l'enfant.<br />
Les parodontites juvéniles sont subdivisées en deux entités cliniques: la parodontite juvénile<br />
localisée ou parodontite aiguë juvénile (PAJ) et la parodontite juvénile généralisée.
Celle-ci peut etre le signe d une deficiance immunitaire generale .elle se traduit par des douleurs<br />
gingivale aigue , lancinantes , acompagnee d une alteration de l etat general (fievre , fatigue). La<br />
gencive , violacee et decollee , degage une odeur fetide. Les dents les plus atteintes sont les<br />
incisives du bas et les premiere molaires .<br />
chacune présentant une microbiologie diffé- rente. La PA] constitue l'exemple caractéristique d'une<br />
pathologie infectieuse dans laquelle un agent étiologique primaire bactérien a été mis en évidence:<br />
A. actinomycetemcomitans (Slots et coll., 1980; Mandell et coll., 1981). La microbiologie de la<br />
parodontite juvénile généralisée est plus complexe et présente une association de P. gingivalis (10 à<br />
15 %) et d'autres bacilles à Gram- [Eikenella corrodens, Capnocytophaga sp. (Holdeman, 1985), A.<br />
actinomycetemcomitans...].<br />
generale .elle se traduit par des douleurs gingivale aigue , lancinantes , acompagnee d une<br />
alteration de l etat general (fievre , fatigue). La gencive , violacee et decollee , degage une odeur<br />
fetide. Les dents les plus atteintes sont les incisives du bas et les premIeres molaires .<br />
PARODONTITE À PROGRESSION RAPIDE<br />
La parodontite à progression rapide est une forme agressive de parodontite qui détruit la plus<br />
grande partie des tissus de soutien des dents en moins de 5 ans. Cette forme clinique particulière est<br />
surtout fréquente chez des sujets adultes de moins de 35 ans. La flore sous-gingivale est<br />
généralement composée de proportions importantes de P. gingivalis. P. intermedia et d'autres<br />
bactéries du genre Bacteroides. Mais P. gingivalis semble être un des micro-organismes étiologiques<br />
essentiels de la parodontite à progression rapide.<br />
PARODONTITE ASSOCIÉE AU SIDA<br />
parodontite ulcero-necrotique lie au VIH<br />
La flore des parodontites associées au sida présente d'une façon générale une composition proche de<br />
celle des parodontites classiques de l'adulte avec une augmentation du pourcentage de<br />
Campylobacter rectus.<br />
Facteurs ethiologiques:<br />
La parodontite semble d abord due a la plaque dentaire consistue de bacterie , de protozoaires , de<br />
celulles inflamatoires et parfois de champignons .Donc la parodontite resulte de changement dans la<br />
population microbienne de la bouche, associee a sa formation dune lesion inflamatoire .<br />
Ce changement est caracterise par le passage d un microbiote de type ''GRAM-POSITIF'' sain, a un
microbiote de type ''GRAN-NEGATIF'' hautement pathogene . Si ce micribiote gram-negatif<br />
comprend au moin 300 espece different de microbes , seules quelques especes microbiennes<br />
semblent impliquees dans les maladies de destruction parodontale .<br />
Une forte correlation a aussi ete documentee en microscopie optique dans le biofilm pardontale<br />
avec les protozaires ''entamoba gingivalis'' et ''trichomonas tenax''.<br />
Conclusion<br />
Quel que soit l importance de la destruction du parodonte et le type de la maladie parodontale , le<br />
traitement débute par un détartrage surfaçage (polissage)des racines , afin de ralentir le processus de<br />
dépôts du tartre . la pratique d un brossage correct permettant d éliminer singulièrement la plaque<br />
dentaire est indispensable .<br />
Quelque mois plus tard , on procède a une réévaluation de l état des tissues et le cas échéant , a un<br />
comblement des structure réduites (greffes de gencives , comblements des lésions osseuses a l aide<br />
de corail, d hydroxyapatite , de phosphates tri-calcique , etc). en cas de parodontite juvénile aiguë ,<br />
la prescription d antibiotiques est souvent nécessaire.<br />
Chronologie de la degenerecence des maladies de la parodonte .