Imaging del contenuto scrotale - Vincenzoalessiradiologia.It
Imaging del contenuto scrotale - Vincenzoalessiradiologia.It
Imaging del contenuto scrotale - Vincenzoalessiradiologia.It
Create successful ePaper yourself
Turn your PDF publications into a flip-book with our unique Google optimized e-Paper software.
REGIONE SICILIANA<br />
Azienda Ospedaliera di Rilievo Nazionale<br />
e di Alta Specializzazione<br />
P.P.O.O. “Civico e Benfratelli”, “M.Ascoli”, “G.Di Cristina”<br />
PALERMO<br />
“DIPARTIMENTO DI SCIENZE RADIOLOGICHE”<br />
Servizio di Diagnostica per Immagini<br />
e Radiologia interventistica<br />
( Primario : Prof.Vincenzo Alessi )<br />
L’ecografia <strong>del</strong> <strong>contenuto</strong> <strong>scrotale</strong><br />
Vincenzo Alessi<br />
Corsi di Ecografia Internistica c/o Istituto di Radiologia<br />
<strong>del</strong>l’Università di Palermo fino all’anno 2008
Figura 2<br />
Lo scroto è la sacca che racchiude i testicoli, gli epididimi , e la parte iniziale <strong>del</strong><br />
funicolo spermatico. È sito fra la radice <strong>del</strong>le cosce , sotto la sinfisi pubica, dietro la<br />
radice <strong>del</strong> pene. È suddiviso in due cavità (destra e sinistra) tramite un setto mediano.<br />
Sulla superficie esterna, lungo la linea mediana, si nota una sottile cresta longitudinale,<br />
detta rafe, la quale continua in avanti sulla faccia dorsale <strong>del</strong> pene, e indietro lungo il<br />
perineo fino all'ano. Il rafe corrisponde alla parte superficiale <strong>del</strong> setto <strong>scrotale</strong>.<br />
Figura 1<br />
Lo studio <strong>del</strong>la patologia <strong>scrotale</strong> è precluso alla Radiologia<br />
tradizionale, non tanto per motivi protezionistici quanto per una reale<br />
inadeguatezza di questa metodica a fornire elementi ancor di poco<br />
superiori ad un esame obbiettivo ben condotto su una regione<br />
difficile da valutare sia per la sua complessità anatomica, sia per<br />
la possibile coesistenza di particolari situazioni, quali il dolore o<br />
la presenza di idrocele, che possono rendere rispettivamente<br />
l'esame obbiettivo impraticabile<br />
2
US SCROTO<br />
Caratteristiche e potenzialita’ diagnostiche<br />
• Non invasività<br />
• Facile ripetibilità<br />
• Rapida esecuzione<br />
• Basso costo<br />
• Flessibilità<br />
• Alta definizione<br />
• Elevato contrasto<br />
•Valutazione <strong>del</strong>la vascolarizzaione<br />
O<br />
R<br />
C<br />
H<br />
I<br />
A<br />
L<br />
G<br />
I<br />
A<br />
Figura 3<br />
US SCROTO : indicazioni<br />
SCROTO ACUTO : > TORSIONE DEL FUNICOLO<br />
> FLOGOSI<br />
> TRAUMI<br />
INFERTILITA’ : > VARICOCELE<br />
TESTICOLO NON PALPABILE : > CRIPTORCHIDISMO<br />
TUMEFAZIONE<br />
PALPABILE A LENTA<br />
INSORGENZA<br />
SINDROMI ENDOCRINE<br />
CISTI<br />
NEOPLASIE<br />
Con l'ETG si è ottenuto il salto di qualità nello studio <strong>del</strong> sacco <strong>scrotale</strong> poichè questa metodica ha <strong>del</strong>le caratteristiche e<br />
<strong>del</strong>le potenzialità diagnostiche che la rendono oggi la più idonea ad essere di prima scelta e spesso anche fondamentale,<br />
con indicazioni molto ampie che comprendono in generale tutti i casi casi in cui è presente orchialgia, o infertilità o aumento<br />
volumetrico, distintamente o in associazione, condizioni che si possono riscontrare tanto nello scroto acuto vascolare, flogistico<br />
e traumatico, quanto nelle sindromi endocrine o in presenza di neoplasie. Ma va applicata anche in tutti quei casi in cui la<br />
presenza di linfoadenopatie retroperitoneali e di metastasi faccia sospettare un tumore testicolare.<br />
L’introduzione <strong>del</strong> Color-Doppler (CD) ha certamente introdotto ulteriori possibilità diagnostiche. In ecografia <strong>scrotale</strong> infatti gli aspetti<br />
prettamente ecostrutturali patologici spesso non consentono di porre una diagnosi se non sulla base <strong>del</strong> quadro clinico, che non<br />
sempre è ben definito e tale da consentire un orientamento diagnostico. Con il CD si ottiene qualche elemento in più per tentare una<br />
diagnosi, a parte il fatto che ciò vi sono situazioni patologiche di natura vascolare, nelle quali lo studio con il CD non può che essere<br />
di grande utilità.<br />
3
Figura 4<br />
I risultati dipendono dall'esperienza<br />
<strong>del</strong>l'operatore, da una corretta tecnica e<br />
metodologia, dall'impiego di un'apparecchiatura<br />
idonea.<br />
L'esame va condotto tenendo opportunamente<br />
presenti l'anamnesi, l'esame obbiettivo,<br />
i dati di laboratorio.<br />
L'approccio deve essere necessariamente<br />
multiplanare in modo da consentire uno<br />
studio completo <strong>del</strong>la regione.<br />
L'apparecchiatura deve essere provvista di<br />
una sonda lineare a definizione medio-alta,<br />
quindi da 5 Mhz in su. E' necessario inoltre<br />
una adeguata regolazione dei parametri<br />
(guadagno, filtraggio e PRF), in modo da<br />
ottenere una ottimale rappresentazione sia<br />
<strong>del</strong>l’ecostruttura <strong>del</strong>le componenti<br />
anatomiche che dei flussi vascolari lenti<br />
(almeno fino a 3 mm/sec).<br />
L'esame di norma viene condotto a<br />
paziente in decubito supino con il pene<br />
stirato in alto al fine di cranializzare lo scroto.<br />
4
SCROTO<br />
Costituenti anatomici<br />
Figura 5<br />
Epididimo con appendice<br />
Appendice <strong>del</strong> didimo<br />
Dal punto di vista anatomico la regione <strong>scrotale</strong> è costituita da una sorta d'involucro o borsa <strong>scrotale</strong>, contenente, in due<br />
distinti compartimenti, i testicoli con i rispettivi epididimi, e le eventuali appendici.<br />
La borsa <strong>scrotale</strong> si continua cranialmente in una struttura tubulare, denominata funicolo, che decorre nel canale inguinale<br />
collegandosi con la cavità addominale e contenente il deferente, i vasi arteriosi e venosi, i linfatici.<br />
didimo<br />
5
Figura 6<br />
Sezione longitudinale<br />
La borsa <strong>scrotale</strong> è costituita da una<br />
serie di strutture, così distinte<br />
dall'esterno all'interno:<br />
1.La cute<br />
2.Il Dartos, strato di tessuto muscolare<br />
liscio <strong>del</strong>lo spessore di 2 mm, che a<br />
livello <strong>del</strong>la linea mediana si accolla<br />
con quello controlaterale formando il<br />
setto <strong>scrotale</strong>, che divide dunque il<br />
sacco <strong>scrotale</strong> in 2 compartimenti<br />
separati e distinti (sia per anatomia<br />
che per patologia);<br />
3.La fascia spermatica esterna<br />
prolungamento <strong>del</strong>la fascia <strong>del</strong><br />
muscolo obliquo esterno addominale,<br />
costituita da connettivo lasso;<br />
4.La fascia cremasterica, costituita<br />
dal muscolo cremastere e dalla sua<br />
fascia;<br />
5.La fascia spermatica interna,<br />
prolungamento <strong>del</strong>la fascia <strong>del</strong><br />
muscolo obliquo interno addominale.<br />
6.La tonaca vaginale comune (o<br />
infundibular fascia o tunica fibrosa), prolungamento <strong>del</strong>la fascia trasversalis;<br />
7.La tonaca vaginale propria , membrana sierosa che riveste una cavità virtuale , costituita da un foglietto parietale e da un foglietto<br />
viscerale adeso al didimo.<br />
Questa cavità, che contiene qualche cc di liquido (idrocele fisiologico), alla nascita comunica liberamente con quella addominale<br />
(dotto peritoneo-vaginale) e si chiude dopo qualche mese.Se il dotto rimane pervio si può avere un idrocele congenito.<br />
6
Figura 7<br />
Sezione trasversale<br />
Una cavità virtuale è posta tra il<br />
testicolo e la borsa <strong>scrotale</strong>,<br />
rivestita dai foglietti parietale e<br />
viscerale di una membrana<br />
sierosa, la tonaca vaginale<br />
propria.<br />
7
Figura 8 : sezione longitudinale<br />
Il testicolo è una struttura<br />
parenchimatosa ovoidale a<br />
funzione ghiandolare e<br />
spermio genetica. E' rivestito<br />
da una tunica di connettivo<br />
fibroso,l'albuginea,che posteromedialmente<br />
si introflette<br />
nel tessuto ghiandolare a<br />
formare l'ilo o mediastino.Da<br />
quì si dipartono dei sottili<br />
setti che suddividono il parenchima<br />
in lobuli. Nei lobuli<br />
ritroviamo gli elementi cellulari,le<br />
cellule di.Leydig e <strong>del</strong><br />
Sertoli ed i tubuli seminiferi<br />
contorti, cui seguono,entro il<br />
mediastino,i tubuli retti,che a<br />
loro volta sboccano nell'epididimo,<br />
che rappresenta la<br />
parte prossimale <strong>del</strong>la via<br />
seminale,ed è situato posterolateralmente<br />
al didimo. e<br />
comprendente la testa, il<br />
corpo e la coda.<br />
8
Figura 9 : Sezione trasversale<br />
Lo schema dimostra in sezione<br />
trasversale la disposizione <strong>del</strong>le<br />
strutture anatomiche <strong>del</strong>la borsa<br />
<strong>scrotale</strong>, <strong>del</strong>la cavità vaginale, <strong>del</strong><br />
didimo, <strong>del</strong>l’epididimo, <strong>del</strong> dotto<br />
deferente e <strong>del</strong> funicolo. Si noti la<br />
disposizione ed il decorso dei tubuli<br />
seminiferi contorti, confluente nella<br />
rete testis. Da sottolineare la posizione<br />
postero-laterale <strong>del</strong>l’epididimo rispetto<br />
al didimo.<br />
9
Figura 10<br />
Il corrispettivo ecografico <strong>del</strong>la borsa <strong>scrotale</strong> è rappresentato da una struttuara a 3 strati, dei quali il più interno iperecogeno è<br />
dato dal foglietto parietale <strong>del</strong>la tonaca vaginale propria e dalla tonaca vaginale comune o tunica fibrosa, l'intermedio ipoecogeno è<br />
dato fondamentalmente dal muscolo cremastere e dalle fasce spermatiche interna ed esterna che lo avvolgono e dal dartos, il più<br />
esterno iperecogeno dalla cute.<br />
10
Sezioni longitudinali Sezione trasversale<br />
Figura 11<br />
Il didimo ha una struttura ecografica di tipo similtiroideo con echi di media ampiezza omogeneamente distribuiti.<br />
Anche con sonde ad alta definizione non si ha alcuna dimostrazione <strong>del</strong>l'albuginea nè dei setti nè <strong>del</strong>le strutture vascolari.<br />
Una struttura che invece è possibile osservare è il mediastino (freccia) che si evidenzia come una stria fortemente ecogena,nelle<br />
sezioni longitiudionali, o coma una chiazza ecogena marginale in quelle trasversali.Si tratta di una struttura di per sè non molto<br />
importante in ecografia bidimensionale,va da tener presente,come vedremo,come punto di repere nella valutazione <strong>del</strong>l'architettura<br />
vascolare.<br />
11
Figura 12<br />
L'ecografia bidimensionale non<br />
consente, se non raramente<br />
come ad es. nella immagine in<br />
basso a sinistra, (freccia), di<br />
visualizzare i vasi. In questo<br />
caso si tratta di una vena<br />
didimaria.<br />
Nella immagine in alto si può<br />
osservare la borsa <strong>scrotale</strong><br />
ispessita (b.s.) ed il ligamento<br />
<strong>scrotale</strong>(L), che rappresenta il<br />
punto di ancoraggio <strong>del</strong> didimo<br />
alla borsa, che si evidenzia<br />
solo in presenza di un impo-<br />
nente idrocele. Nell’immagine<br />
non è possibile individuare<br />
l’albuginea. Ciò a differenza<br />
che in RM.<br />
Nell’immagine in basso a<br />
destra invece le strie<br />
iperecogene segnalate dalle<br />
frecce potrebbero essere<br />
attribuite ad un ispessimento<br />
<strong>del</strong>l’albuginea, condizione che<br />
ne consente l’apprezzabilità<br />
ecografica.<br />
Nell’immagine in basso a sn. la freccia indica una vena didimaria.<br />
12
Figura 13<br />
Figura 14<br />
Ligamento <strong>scrotale</strong> (LS) reso evidente dalla<br />
presenza <strong>del</strong>l’idrocele.<br />
La presenza di spots iperecogeni è da attribuire ad una<br />
microlitiasi <strong>del</strong> parenchima testicolare, che, pur non avendo<br />
un significato patologico immediato, va tenuta presente per<br />
l’elevato rischio di insorgenza di tumore testicolare.<br />
13
Figura 15<br />
Alla RMN il parenchima<br />
didimario è moderatamente<br />
iperintenso sia in pesatura T1<br />
che in T2. Vi è una analogia<br />
tra l’immagine ecografica e<br />
quella pesata in T1, dal<br />
momento che all’anecogenicità<br />
<strong>del</strong>l’idrocele corrisponde l’ipointensità<br />
che circonda il didimo<br />
di sinistra in questa sequenza,<br />
e non si ha alcuna apprezzabilità<br />
<strong>del</strong>l’albuginea.<br />
Nella immagine RNM in T2, a<br />
differenza che in ecografia,<br />
l’albuginea è dimostrabile sotto<br />
forma di sottile ed uniforme<br />
stria di spiccata ipointensità, a<br />
denotare la presenza di una<br />
struttura fibrosa, così come è<br />
spiccatamente ipointenso il<br />
mediastino.<br />
Idrocele<br />
14
Figura 16<br />
A sn.osserviamo la<br />
testa <strong>del</strong>l'epididimo (E) che<br />
ha una forma triangolare o<br />
semilunare,lievemente iperecogena<br />
rispetto al didimo,dal<br />
quale si distingue<br />
meglio se vi è una modesta<br />
quota di idrocele fisiologico,<br />
come nell’immagine in alto a<br />
destra.La presenza di idrocele<br />
è invece indispensabile<br />
per poter apprezzare la coda<br />
(CE).<br />
Nella immagine in alto a<br />
destra osserviamo il corpo<br />
<strong>del</strong>l'epididimo per il fatto di<br />
essere ipoecogeno, mentre<br />
quando è isoecogeno è<br />
difficilmente distinguibile a<br />
meno che non sia particolarmente<br />
sviluppato come<br />
in questo caso (tra frecce).<br />
15
DIDIMO ED EPIDIDIMO (vascolarizzazione)<br />
Arteria<br />
deferenziale<br />
(da vesc.inf.)<br />
Arteria<br />
funicolare<br />
(da epigastrica inf.)<br />
Coda<br />
epididimo<br />
Dotto deferente<br />
Arteria<br />
testicolare<br />
(da aorta)<br />
Plesso<br />
pampiniforme<br />
Testa<br />
epididimo<br />
Figura 17<br />
Le arterie che provvedono all'irrorazione <strong>del</strong>lo scroto sono rappresentate dalla cremasterica o funicolare proveniente<br />
dall'art.epigastrica inf., dalla deferenziale, ramo <strong>del</strong>l'a.vescicale inf. e dalla testicolare originantesi dall'aorta.<br />
16
Figura 18<br />
DIDIMO ED EPIDIDIMO (vascolarizzazione)<br />
L'art.cremasterica o funiculare irrora il deferente fino alla coda<br />
<strong>del</strong>l'epididimo ( dove si anastomizza con l'arteria deferenziale).<br />
L'art. deferenziale irrora il condotto deferente fino alla sua origine,<br />
ed , arrivando in corrispondenza <strong>del</strong>la coda, emette dei fini rami che<br />
irrorano il polo inferiore <strong>del</strong> didimo, quindi risale fino in prossimità<br />
<strong>del</strong>la testa dove si anastomizza con i rami provenienti dall'art.<br />
testicolare.<br />
L'art testicolare, giunta al polo superiore <strong>del</strong> testicolo, dopo aver<br />
fornito qualche ramuscolo per la testa <strong>del</strong>l'epididimo, si porta<br />
posteriormente e, dopo 1-2 cm, si divide in 2 rami, uno mediale e<br />
l'altro laterale, che penetrano nello spessore <strong>del</strong>l'albuginea e,<br />
suddividendosi, danno origine alle arterie capsulari. Da queste<br />
originano <strong>del</strong>le arteriole che si approfondano nel parenchima con<br />
decorso centripeto, assumendo una distribuzuizione lobulare,<br />
denominate arterie centripete. Quest'ultime, giunte in prossimità <strong>del</strong><br />
mediastino, danno origine a dei rami ricorrenti, arterie ricorrenti,<br />
aventi un percorso inverso.<br />
Una variante anatomica di questa condizione è data dalla<br />
penetrazione <strong>del</strong>l'arteria testicolare direttamente nel parenchima a<br />
livello <strong>del</strong> mediastino, di modo che il vaso attraversando<br />
diagonalmente il parenchima, si porta verso il margine opposto per<br />
poi ramificarsi nello spessore <strong>del</strong>l'albuginea, dando successivamente<br />
origine alle arterie capsulari, e da queste alle centripete ed alle<br />
ricorrenti.Questa variante prende il nome di arteria transtesticolare<br />
o transmediastinale. La sua caratteristica oltre al decorso è la<br />
direzione centrifuga <strong>del</strong> flusso, che è di avvicinamento alla sonda e<br />
quindi codificato in rosso.<br />
17
DIDIMO ED EPIDIDIMO (vascolarizzazione)<br />
Le vene accompagnano le arterie.Nel complesso i vasi venosi che originano<br />
dallo scroto si raccolgono in 2 gruppi: un gruppo posteriore che drena i vasi<br />
provenienti dal corpo <strong>del</strong>l'epididimo e dal deferente e confluisce nella vena<br />
cremasterica, che sbocca nella epigastrica inferiore, ed un gruppo anteriore<br />
che drena i vasi provenienti dalla testa <strong>del</strong>l'epididimo e dal didimo, tributario<br />
<strong>del</strong>la vena testicolare o spermatica , che confluisce a destra nella cava ed a<br />
sinistra nella vena renale, condizione quest'ultima da ricordare per la<br />
predisposizione che da all'insorgenza <strong>del</strong> varicocele primitivo.<br />
E' da rilevare che nel funicolo i vasi arteriosi hanno una locazione centrale,<br />
mentre quelli venosi hanno una locazione periferica, disponendosi<br />
anteriormente e posteriormente al deferente ed ai vasi arteriosi. Ciò ha<br />
importanza nella torsione, la dove questa disposizione fa si che nelle fasi<br />
precocissime,ovvero nelle prime 3 ore, siano coinvolte soltanto le strutture<br />
venose.<br />
Il Color Doppler (CD) ha dato un notevole contributo nella conoscenza<br />
<strong>del</strong>l'anatomia dei vasi intradidimari migliorando le conoscenze che avevamo dagli<br />
studi angiografici.<br />
Ad es. l'esistenza <strong>del</strong>l'art. transtesticolare era nota agli studi angiografici compiti tra il<br />
1950 ed il 1970; ma in base a questi studi si riteneva che l'arteria transtesticolare<br />
fosse una variante infrequente, incidente in appena il 6% dei casi.<br />
Con il CD si è visto invece che l'arteria transtesticolare è dimostrabile in almeno il<br />
50% dei casi monolateralmente, nel 25% dei casi bilateralmente, mentre può<br />
mancare bilateralmente soltanto nel 25% dei casi.Inoltre nel 20% dei casi possono<br />
osservarsi più arterie transtesticolari:<br />
La discrepanza tra gli studi angiografici ed il CD si spiega con il fatto che in<br />
angiografia per problemi proiettivi e di visione d'insieme la realtà anatomica può<br />
essere falsata, diversamente da quanto avviene nello studio ecografico che è di tipo<br />
tomografico.<br />
Figura 20<br />
Figura 19<br />
18
Figura 21<br />
DIDIMO ED EPIDIDIMO<br />
(anatomia ETG)<br />
La possibilità di visualizzare questi vasi dipende da<br />
un lato dalla frequenza <strong>del</strong>la sonda ovvero dalla<br />
sensibilità <strong>del</strong>l'apparecchiatura a rilevare i bassi<br />
flussi, dall'altro dalla possibilità di realizzare un<br />
angolo d'incidenza <strong>del</strong> fascio US ( quì ad es. non<br />
sono visibili le capsulari in quanto l'incidenza è a<br />
90°), ed infine dalla velocità di flusso nei vasi<br />
stessi. Il chè spiega perchè abbiamo una maggiore<br />
probabilità di visualizzare le arterie transtesticolari,<br />
capsulari e centripete ed un minore probabilità di<br />
vedere le art. ricorrenti e quelle epididimarie ed i<br />
vasi venosi.<br />
Nell’immagine accanto possiamo osservare l’arteria<br />
trans testicolare (freccia), ma anche numerosi altri<br />
vasi colorati in rosso o in bleu.<br />
Il colore nei vasi non esprime altro che la direzione<br />
<strong>del</strong> flusso, senza che possa affermarsi se trattasi di<br />
vene o arterie. In questa immagine in realtà vengono<br />
dimostrate sia le arterie capsulari, che le centripete<br />
e le ricorrenti e qualche vaso venoso<br />
Per poter sapere se si tratta di una vena o di<br />
un'arteria bisogna all’analisi spettrale in modo da<br />
individuare i tipici tracciati arteriosi o venosi<br />
19
Figura 22<br />
DIDIMO ED EPIDIDIMO<br />
(anatomia ETG)<br />
In corrispondenza <strong>del</strong>lo spot di colore rosso il tracciato è di<br />
tipo arterioso e pertanto, data la sede peiferica, non può che<br />
trattarsi di una arteria capsulare.<br />
20
Residui embrionari (aspetti ETG)<br />
• Appendice <strong>del</strong> testicolo , residuo <strong>del</strong> dotto di Wolf<br />
(idatide sessile <strong>del</strong> Morgagni), presente nel 62%<br />
bilateralmente e nel 92% monolateralmente<br />
• Appendice <strong>del</strong>l’epididimo, residuo <strong>del</strong> dotto di Muller<br />
(idatide peduncolata <strong>del</strong> Morgagni),<br />
Figura 23<br />
Associati al testicolo ed all'epididimo si riconoscono frequentemente due residui embrionari che è opportuno conoscere anche<br />
perchè possibile sede di torsione che determina una vistosa sintomatologia acuta indistinguibile dalla torsione <strong>del</strong> didimo: a)<br />
l'appendice didimo o idatide sessile <strong>del</strong> Morgagni, residuo <strong>del</strong> dotto di Wolf, che quì vediamo nella immagine ETG a dx., che<br />
melle autopsie è presente nel 92% monolateralmente e nel 62% bilateralmente.; b) l'appendice <strong>del</strong>l’epididimo o idatide<br />
peduncolata di Morgagni, residuo <strong>del</strong> dotto Muller,che vedremo immagini successive.<br />
21
Residui embrionari (aspetti ETG)<br />
Figura 24<br />
Appendici <strong>del</strong>l’epididimo e <strong>del</strong> didimo. E= epididimo; IM=idatide di morgagni o appendicie <strong>del</strong>l’epididimo. E’ da notare che questa<br />
appendice va ricercata sempre anteriormente all’epididimo.<br />
E<br />
22
La torsione <strong>del</strong> testicolo, meglio definita torsione <strong>del</strong> funicolo<br />
spermatico, rappresenta una vera e propria emergenza urologica,<br />
in quanto se la diagnosi e la terapia non vengono fatte<br />
rapidamente si può arrivare alla atrofia testicolare.<br />
Approssimativamente i due terzi <strong>del</strong>le torsioni avviene tra 12 e<br />
18 anni, con una incidenza lentamente decrescente con<br />
l’aumentare <strong>del</strong>l’età, anche se la torsione può presentarsi in<br />
epoca prenatale, neonatale, e in qualunque periodo <strong>del</strong>l’età<br />
adulta.<br />
Certi pazienti sono predisposti alla torsione a causa di una<br />
anormalità <strong>del</strong>l’innesto <strong>del</strong>la tunica vaginale sul funicolo (torsione<br />
intravaginale); fattori scatenanti possono considerarsi l’eccessiva<br />
attività, i traumatismi, l’attività sessuale, sebbene in molti casi non<br />
è facile risalire ale cause.<br />
Quando il cordone spermatico si torce, cosa che avviene lungo il<br />
proprio asse, si verifica in un primo tempo il blocco venoso,<br />
seguito dall’edema e, successivamente, la perdita <strong>del</strong> flusso arterioso. Ciò perché, come si evince dalla fig 19 (pag.18), le vene sono<br />
disposte perifericamente rispetto alle arterie.<br />
Con la torsione completa i tubuli seminiferi possono subire un danno già entro 1 o 2 ore; questo peggiora dopo 4 ore, mentre il<br />
testicolo risulta non vitale spesso dopo 6 ore. Da ciò l’importanza di una diagnosi quanto più precoce possibile.<br />
I pazienti che lamentano i sintomi da meno di 24 ore hanno più probabilità di salvare il testicolo dei pazienti che hanno i sintomi da<br />
più di 24 ore.<br />
23
Si distinguono due forme di torsione.<br />
1.La torsione intravaginale o torsione<br />
propriamente detta, che è la più frequente ed<br />
avviene classicamente nell’adolescente, la cui<br />
eziopatogenesi può consistere nella inserzione<br />
alta <strong>del</strong>la tunica vaginale,nella diastasi<br />
epididimo-didimaria, o in qualche altro difetto<br />
anatomico. Possono anche esserne la causa<br />
fattori accidentali, quali la contrazione <strong>del</strong><br />
muscolo cremastere, l’esercizio fisico, l’atto<br />
sessuale, l’esposizione alle basse<br />
temperature, l’erezione durante il sonno, i<br />
traumi.<br />
2. La torsione extravaginale o torsione <strong>del</strong><br />
funicolo spermatico, che è rara ( 6-12% <strong>del</strong>le<br />
torsioni testicolari). Essa è tipica <strong>del</strong> periodo<br />
neonatale o intrauterino ed è causata da una<br />
anomalia di discesa <strong>del</strong> testicolo<br />
Il grado di torsione è variabile, ovvero inferiore<br />
o superiore a 360°<br />
Il quadro clinico è quello indicato nella tabella.<br />
Esso è molto simile a quello <strong>del</strong>l’orchioepididimite,<br />
dal quale differisce per la mancanza di febbre e di disturbi urinari. Ciò pone il propblema <strong>del</strong>la diagnosi diffrenziale, che<br />
si basa sulle metodiche sopra indicate,<br />
24
Fig 25<br />
Del quadro ecografico sopra indicato dobbiamo riconoscere che la maggior parte dei segni sono aspecifici, come ad es. l’aumento di<br />
volume <strong>del</strong> disimo e la sua ecogenicità (freccia rossa) . L’unico segno su cui fare affidamento è quello <strong>del</strong>la modificazione dei<br />
rapporti spaziali tra didimo ed epididimo, che può esserem colto soltanto se il grado di torsione e diverso dai 360°. Nel caso mostrato<br />
di rotazione a 180° relativamente alla borsa <strong>scrotale</strong> di sinistra, l’epididimo (E) si trova medialmente al didimo (D) anziché<br />
lateralmente,dando la possibilità di una diagnosi inequivocabile.<br />
25
26<br />
Di fondamentale importanza ai fini dignostici gli aspetti rilevati nella torsione acuta con il color Doppler, che dimostra l’assenza di<br />
spots vascolari nel contetso <strong>del</strong> parenchima didimario, e con la scintigrafia, che dimostra un’assenza di captazione <strong>del</strong> tracciante nel<br />
lato sintomatico (freccia)<br />
26
Caso analogo a quello <strong>del</strong>la figura<br />
precedente, che dimostra l’assenza di<br />
spots vascolari nel didimo di sn (a<br />
confronto con il destro), e la mancata<br />
captazione <strong>del</strong> tracciante radioisotopico<br />
nello stesso lato (freccia)<br />
27
In caso di torsione cronica si realizza una ipervascolarizzazione peritesticolare, cui corrisponde alla scintigrafia una ipercaptazione<br />
(freccia) che circonda l’area fredda di mancata captazione didimaria. Tale segno però non è da ripenere specifico, in quanto può<br />
ritrovarsi anche ad un ascesso, un tumore o un idrocele.<br />
Nella dignosi di torsione la scintigrafia ha una sensibilità <strong>del</strong> 97% ed una specificità <strong>del</strong> 99%, mentre il ColorDoppler ha una<br />
sensibilità <strong>del</strong> 92% ed una specificità <strong>del</strong> 99%.<br />
28
L'orchite consiste nell'infiammazione acuta o cronica di uno o di entrambi i testicoli, parte <strong>del</strong>l'apparato genitale maschile.<br />
27<br />
Le cause <strong>del</strong>l'infiammazione possono essere di origine epatica o batterica: nella maggior parte dei casi essa compare a seguito <strong>del</strong>la<br />
parotite, più raramente a seguito di sifilide, tifo, tubercolosi, gonorrea e prostatite.<br />
I sintomi <strong>del</strong>l'infiammazione sono un forte dolore locale associato in genere all'aumento di volume e di consistenza <strong>del</strong>lo scroto,<br />
tumefazione testicolare, edema e arrossamento <strong>del</strong>lo scroto, febbre tra i 37 e 38°, e disturbi urinari (disuria, piuria) Talvolta compare<br />
una lieve ematuria. Le complicazioni più gravi sono l'atrofia testicolare e la conseguente sterilità irreversibile<br />
Gli aspetti ETG sono quelli indicati nella tabella (fig.27).<br />
29
28<br />
Orchite diffusa . Aumento volumetrico ed ipoecigenicità <strong>del</strong> didimo di destra (freccia), a confronto con il contro laterale, cui<br />
corrispondende uno spiccato aumento <strong>del</strong>la vascolarizzazione intradidimaria, che denominiamo, per analogia con la tiroide, inferno<br />
testis.<br />
30
Orchite focale con idrocele (I) – Nell’immagine superiore piccoli focolai di<br />
ipoecogenicità (frecce), in quella inferiore un focolaio di ipoecogenicità (tra<br />
frecce) con rinforzo di parete posteriore (freccia vuota)<br />
31
Orchite focale. Le aree di ipoecogenicità sono più grandi ed hanno un aspetto<br />
pseudoneoplastico. Ai fini <strong>del</strong>la diagnosi si deve tener conto <strong>del</strong>la<br />
sintomatologia ( dolore, febbre, disuria,etc.) e degli esami di laboratorio. Per la<br />
D.D. può in molti casi essere necessario ricorrere alla biopsia.<br />
32
A dx. orchite ascessualizzata. La lesione (tra frecce) è divenuta anecogena con qualche<br />
tralcio e pareti parzialmente iperecogene.<br />
Sotto sarcoidosi : trattasi di aree fortemente ipoecogene ,ma senza rinforzo di parete<br />
posteriore, a testimoniarne la natura non liquida, senza alcuna specificità ai fini<br />
diagnostici. La lesione, quando specialmente è singola, non è distinguibile, in base ai soli<br />
aspetti eco strutturali, da una neoplasia. Nei casi di noduli multipli, in un contesto clinico<br />
adeguato, si ricorre alla biopsia a cielo aperto.<br />
33
Ascesso <strong>scrotale</strong> : notevole aumento volumetrico <strong>del</strong>lo scroto e <strong>del</strong> didimo, che appare ampiamente sostituito da una complex mass<br />
costituita da aree anecogene e da spessi tralci iperecogeni, con risparmio soltanto di una piccola area triangolariforme indicata dalla<br />
freccia, dove il parenchima didimario ha una ecogenicità normale.<br />
34
La Gangrena di Fournier è una forma di fascite necrotizzante,<br />
una grave infezione dei tessuti molli che colpisce gli organi<br />
genitali esterni maschili. detta anche "gangrena idiopatica <strong>del</strong>lo<br />
scroto", "gangrena <strong>scrotale</strong> streptococcica", "flemmone<br />
perineale". E’una complicanza <strong>del</strong> diabete mellito scompensato in<br />
pazienti anziani maschi [3] , ma anche in alcolisti, in individui<br />
malnutriti o negli immunodepressi. Fattori predisponenti la<br />
malattia sono annoverati anche un intervento chirurgico recente<br />
nella sede <strong>del</strong>l'infezione (per esempio la circoncisione o<br />
l'ernioraffia), i traumi locali, la parafimosi, gli stravasi periuretrali<br />
di urina e le infezioni perianali e perirettali.<br />
L'eziologia <strong>del</strong>l'infezione è polimicrobica, da germi aerobi e<br />
anaerobi, [7] con una decisa prevalenza degli anaerobi, come si<br />
può intuire dal tipico odore fetido e penetrante che esala dai<br />
tessuti infetti.<br />
La diagnosi è clinica poiché la presentazione <strong>del</strong>la malattia è<br />
tipica.<br />
All’ETG è tipico il riscontro di spots iperecogeni riverberanti in profondità da riferire a bolle di aria nel contesto dei tessuti, che<br />
impediscono una valutazione <strong>del</strong> parenchima didimario e <strong>del</strong>le borse scrotali.<br />
35
A<br />
C<br />
Epididimite <strong>del</strong>la testa . In A spiccato aumento volumetrico <strong>del</strong>la testa <strong>del</strong>l’epididimo, con aspetto omogeneamente iperecogeno; In<br />
B ,C e D comparsa di aree anecogene nel contesto di epididimi aumentati di volume ed iperecogeni (forma in fase di<br />
ascessualizzazione) ; coesiste idrocele. Da notare in D che l’area ipoeocogena si accompagna a rinforzo di parete posteriore (freccia<br />
vuota), che ne evoca la natura liquida.<br />
B<br />
D<br />
36
Idrocele<br />
A sn Sarcoidosi <strong>del</strong>la testa <strong>del</strong>l’epididimo, che appare notevolmente aumentata di volume e disomogeneamente ipoeocogena. Da<br />
ricordare che i soggetti affetti da sarcoidosi hanno un rischio 100 volte maggiore di sviluppare un tumore a cellule germinali<br />
A dx. Epididimite <strong>del</strong> corpo, che si presenta come circoscritta area di ipoecogenicità con idrocele consensuale .<br />
37
Epididimite <strong>del</strong>la coda : in due casi spiccato aumento volumetrico e disomogenea<br />
ipoecogenicità. Nella figura in basso si nota un piccolo spot ecogeno (freccia bianca)<br />
con ombra acustica posteriore, da riferire a calcificazione (freccia verde)<br />
38
Epididimite acuta: spiccato aumento di volume con notevole aumento <strong>del</strong>la vascolarizzazione al Color Doppler. Il quadro è<br />
significativo in quanto normalmente la vascolarizzazione <strong>del</strong>la testa <strong>del</strong>l’epididimo è poco apprezzabile.<br />
39
Epididimite acuta: spiccato aumento di volume con notevole aumento <strong>del</strong>la vascolarizzazione al Color Doppler. Da notare la<br />
presenza di multiple areole di ipoecogenicità di tipo colliquativo (testa di freccia).<br />
40
Epididimite<br />
Epididimite acuta: spiccato aumento di volume con notevole aumento <strong>del</strong>la vascolarizzazione al Color Doppler. Alla scintigrafia<br />
aumento <strong>del</strong>la captazione <strong>del</strong> radio farmaco a livello <strong>del</strong> lato sintomatico (freccia).<br />
41
d<br />
A<br />
C<br />
Esiti calcifici di epididimite <strong>del</strong>la testa . Calcificazioni a chiazza (in A e D) , a guscio (in B), con ombre acustiche posteriori (frecce<br />
rosse). In C microcalcificazioni, non direttamente visibili, ma intuibili per la vistosa ombra acustica (o.a) che viene generata dal corpo<br />
<strong>del</strong>l’epididimo (ce).<br />
B<br />
D<br />
42
A B<br />
Esiti calcifici di epididimite <strong>del</strong>la coda. Calcificazioni a chiazza (in A). In B calcificazioni <strong>del</strong>la coda determinano una estesa ombra<br />
acustica.<br />
43
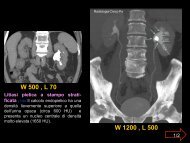
Si definisce criptorchidismo (dal greco κρσπτος, nascosto, e όρτσς, testicolo) la mancata discesa di uno o di entrambi i testicoli nel sacco <strong>scrotale</strong>.<br />
Il criptorchidismo è bilaterale in un terzo dei casi, monolaterale nei due terzi e, in questo caso, riguarda più frequentemente il testicolo destro.I<br />
testicoli criptorchidi si classificano in base alla loro posizione nel tragitto di discesa (addominale alta, addominale bassa, inguinale, sopra<strong>scrotale</strong>,<br />
<strong>scrotale</strong> alta). Diverso è il caso <strong>del</strong> testicolo ectopico, un testicolo che si localizza fuori <strong>del</strong>la fisiologica via di discesa.<br />
La mancata discesa al termine <strong>del</strong> primo anno di vita è da considerarsi patologica e richiede l'intervento chirurgico. Il suo riconoscimento e l’adeguata<br />
terapia sono importanti perché il criptorchidismo porta ad una alterazione <strong>del</strong> funzionamento <strong>del</strong> testicolo non solo in termini di produzione degli<br />
spermatozoi (riduzione) ma anche in termini di riproduzione cellulare con tendenza allo sviluppo di tumori maligni <strong>del</strong> testicolo. Sembra che ad<br />
influire negativamente sia la temperatura (il testicolo ritenuto ha una temperatura di 1 grado maggiore di quello in sede normale), bisogna quindi<br />
riposizionare il testicolo nello scroto prima <strong>del</strong>la pubertà per evitare problemi di sterilità.<br />
Nella figura a destra la TC mostra una volumicosa massa tumorale (seminoma) sviluppatosi su un testicolo ritenuto.<br />
44
Uno dei rilievi possibili con l'etg. è la mancanza <strong>del</strong> testicolo nella borsa<br />
<strong>scrotale</strong>.<br />
L'etg è certamente la metodica di primo approccio poichè ha una sensibilità <strong>del</strong><br />
90%.Le altre metodiche sono da utilizzare soltanto in caso d'insuccesso <strong>del</strong>l'ETG.<br />
A dx.. vediamo un testicolo nel canale inguinale con il suo epididimo.Ha una<br />
forma più allungata,con riduzione <strong>del</strong> diamtero A.P:.<br />
45
Testicoli ritenuti nel canale inguinale. Le immagini a sinistra rappresentano casi di testicolo ritenuto nel canale inguinale (++),<br />
senza alterazioni ecostrutturali. A dx.invece vi sono alterazioni morfologico-strutturali, di probabile natura flogistica.<br />
46
Borsa <strong>scrotale</strong> vuota (freccia verde) con criptorchidismo bilaterale. In<br />
T2 sono ben visibili i didimi iperintensi nei rispettivi canali inguinali. A dx.<br />
corrispettivo ecografico.<br />
47
T2<br />
Varicocele<br />
Testicolo soprannumerario. La RM T2 mostra a sn una formazione iperintensa (M) <strong>del</strong>imitata da un sottile orletto ipointenso, avente<br />
le stesse caratteristiche morfologiche <strong>del</strong> didimo adiacente. Coesiste dilatazione <strong>del</strong>le vene <strong>del</strong> plesso pampiniforme (varicocele).<br />
A dx. il corrispettivo ecografico : T=testicolo,M=testicolo soprannumerario.<br />
48
• TORSIONE DEL FUNICOLO<br />
• FLOGOSI<br />
• CRIPTO E POLIORCHIDISMO<br />
• VARICOCELE<br />
• PATOLOGIA DELLA VAGINALE<br />
• TRAUMI<br />
• CISTI<br />
APPLICAZIONI CLINICHE<br />
• TUMORI<br />
Varicocele : aspetti anatomici ed ETG<br />
• DILATAZIONE (>2mm) DELLE VENE<br />
DEL PLESSO PAMPINIFORME<br />
• ALTERAZIONI FLUSSIMETRICHE<br />
(Doppler) CON ACCENTUAZIONE DEL<br />
REPERTO MANOVRA DI VALSALVA E<br />
RIDUZIONE IN CLINOSTATISMO<br />
• SPESSO CONCOMITANTE IPOPLASIA<br />
DEL DIDIMO<br />
Il Varicocele è la dilatazione varicosa <strong>del</strong>le vene nello scroto. I testicoli ricevono il sangue dall'arteria testicolare che è situata all'interno <strong>del</strong>l'addome;<br />
il sangue viene quindi trasportato via attraverso una serie di piccole vene localizzate nello scroto (plesso pampiniforme). Da qui il sangue refluisce<br />
nella vena spermatica interna (vena testicolare) , che a sua volta trasporta il sangue indietro sino al cuore.<br />
La patogenesi <strong>del</strong> Varicocele non è chiaramente conosciuta; il fatto più probabile è che sia determinato da una congenita debolezza <strong>del</strong>le pareti venose<br />
associata ad una incontinenza <strong>del</strong>le valvole ; la pressione <strong>del</strong> sangue determinata dalla posizione eretta a lungo andare determina la dilatazione <strong>del</strong>le<br />
vene.<br />
Molte persone ammalate di varicocele non accusano nessun sintomo (molto spesso si accorgono di averlo perché non riescono ad avere figli!); questo<br />
dipende spesso dalle sue dimensioni. Quando le dimensioni siano sufficienti a causare sintomi questi sono sostanzialmente due:<br />
dolore<br />
problemi di infertilità<br />
49
T2W - Visione <strong>del</strong> didimo, <strong>del</strong>l’albuginea (ipointensa), <strong>del</strong>l’idrocele (*),, <strong>del</strong><br />
varicocele (freccia) , <strong>del</strong> funicolo (freccia vuota)<br />
50
In entrambe i casi clinicamente si osservava una massa “molle” palpabile a livello <strong>del</strong> polo inferiore <strong>del</strong> didimo. L’ETG in questi non<br />
serve a riconoscere il varicocele, bensì a confermarlo e a quantificarlo sia per quanto riguarda le dimensioni che il grado di<br />
dilatazione <strong>del</strong>le vene <strong>del</strong> plesso pampiniforme.<br />
51
Varicocele subclinico. L’ETG è utile invece nelle forme clinicamente non apprezzabili, perché non palpabili. A sn si tratta di un caso<br />
che si associa ad atrofia testicolare; a dx. si tratta di un varicocele intrafunicolare.<br />
52
Tra le forme subcliniche anche il varicocele intradidimario, riconoscibile solo in quanto sia possibile riconoscere all’interno di aree<br />
anecogene, apparentemente cistiche, un flusso di tipo venoso.<br />
53
Le frecce vuote indicano la velocità di flusso misurabile, che è correlata alla PRF (Pulse frequency repetition). Notare come<br />
abbassando la PRF è possibile la rilevazione <strong>del</strong> flusso sotto forma di colore rosso (flusso in avvicinamento alla sonda. Pertanto per<br />
questo tipo di studi bisogna disporre di apparecchiature adeguate alla rilevazione dei flussi lenti.<br />
54
Varicocele (frecce) : variazioni <strong>del</strong> colore dei vasi, determinate dalla inversione <strong>del</strong><br />
flusso durante la manovra di Valsalva<br />
55
Varicocele (frecce) : variazioni <strong>del</strong> colore dei vasi, determinate dalla inversione<br />
<strong>del</strong> flusso durante la manovra di Valsalva, e corrispondente tracciato, che<br />
dimostra l’inversione <strong>del</strong> flusso in corrispondenza di detta manovra.<br />
56
• TORSIONE DEL FUNICOLO<br />
• FLOGOSI<br />
• CRIPTORCHIDISMO<br />
• VARICOCELE<br />
• PATOLOGIA DELLA VAGINALE<br />
• TRAUMI<br />
• CISTI<br />
APPLICAZIONI CLINICHE<br />
• TUMORI<br />
IDRO-PIO-EMATOCELE : aspetti ETG<br />
• Anecogenicità ( idrocele)<br />
• Echi di media ampiezza flutuanti o<br />
sedimentati ( pio-ematocele)<br />
• Spots ecogeni con con acustici<br />
(bolle di gas)<br />
• Tralci e sepimenti ecogeni<br />
( fase subacuta <strong>del</strong>l’ematocele )<br />
57
C<br />
A B<br />
A<br />
C<br />
In A idrocele, in B ematocele con alterazioni morfologiche ed ecostrutturali di natura traumatica <strong>del</strong> testicolo(freccia) ed<br />
ispessimento <strong>del</strong>la borsa <strong>scrotale</strong> (freccia rossa) , in C idropiocele ( disomogenea anecogenicità), in D ombra acustica da<br />
ispessimento calcifico <strong>del</strong>la vaginale per esiti di pachivaginalite.<br />
D<br />
D<br />
58
Calcoli scrotali (frecce)<br />
59
Mesotelioma con idrocele : abbondante idrocele con impiantati noduli sulla tunica vaginale.<br />
60
Schwannoma maligno <strong>del</strong>la parete <strong>scrotale</strong><br />
61
Ernia inguino<strong>scrotale</strong>. La cavità vaginale è occupata da un tessuto iperecogeno, che si mo<strong>del</strong>la sul polo superiore <strong>del</strong> didimo,<br />
da riferire al grasso mesenterico di un’ansa intestinale erniata nello scroto attraverso il canale inguinale (D=didimo, E=epididimo.).<br />
62
C.inguinale<br />
Epididimo<br />
Didimo dx.<br />
Ernia inguino<strong>scrotale</strong>. Alla TC anse intestinali erniate <strong>del</strong> canale inguinale con evidenziazione <strong>del</strong> peduncolo vascolare (freccia).Il<br />
corrispettivo ETG mostra che l’ansa erniata (freccia) è distesa da liquido e preme sull’epididimo; coesiste idrocele.<br />
63
• TORSIONE DEL FUNICOLO<br />
• FLOGOSI<br />
• CRIPTO e POLIRCHIDISMO<br />
• VARICOCELE<br />
• PATOLOGIA DELLA VAGINALE<br />
• TRAUMI<br />
• CISTI<br />
APPLICAZIONI CLINICHE<br />
• TUMORI<br />
Tipologia :<br />
Entità :<br />
Traumi<br />
- PENETRANTE<br />
- NON PENETRANTE<br />
- CONTUSIONE LIEVE<br />
- CONTUSIONE GRAVE<br />
- ROTTURA<br />
Attualmente l’ecografia può essere considerata il primo approccio diagnostico strumentale in caso di trauma sportivo<br />
o da altra causa. L’indagine è priva di discomfort per il paziente per il quale, specie se il trauma è grave, può<br />
rappresentare l’unico approccio clinico, dal momento che si tratta di uno scroto estremamente dolorante e quindi non<br />
palpabile.<br />
64
Traumi : aspetti ETG<br />
• ISPESSIMENTO DELLE BORSE<br />
(edema, ematoma)<br />
• EMATOCELE<br />
• ALTERAZIONI DEL DIDIMO :<br />
- di volume (ingrandimento)<br />
- di ecostruttura ( rime di frattura, aree ipo<br />
e/o iperecogene, disomogeneità)<br />
- di sede ( dislocazione craniale)<br />
Trauma <strong>scrotale</strong>. A parte la presenza di un ematocele si nota in entrambe i casi<br />
l’ispessimento <strong>del</strong>la borsa <strong>scrotale</strong>.<br />
65
Ematocele. T=testicolo, Notare nel contesto <strong>del</strong>la anecogenicità <strong>del</strong> liquido ematico la presenza di ecogenicità da riferire a coaguli<br />
(frecce).<br />
66
Traumi scrotali . Alterazioni <strong>del</strong>la ecogenicità <strong>del</strong> parenchima<br />
didimario da contusione <strong>del</strong> parenchima<br />
67
Traumi scrotali. A sn ispessimento marcato <strong>del</strong>la borsa <strong>scrotale</strong> (bifreccia) con presenza di raccolta ematica circoscritta (+ +) nel<br />
contesto <strong>del</strong> parenchima didimario in sede sottocapsulare. A dx. estesa iperecogenicità (frecce) da infiltrazione emorragica con area<br />
anecogena centrale (freccia verde) da liquido emorragico.<br />
68
A<br />
Traumi scrotali . In A,B e C iperecogenicittà parenchimale da infiltrazione emorragica. In<br />
B e C ematocele. In B e C fratture <strong>del</strong> parenchima didimario (frecce rosse).<br />
B<br />
C<br />
69
Ansa<br />
intestinale<br />
Ematoma<br />
Esteso ematoma <strong>del</strong> canale inguinale<br />
70
APPLICAZIONI CLINICHE<br />
• TORSIONE DEL FUNICOLO<br />
• FLOGOSI<br />
• CRIPTO E POLIORCHIDISMO<br />
• VARICOCELE<br />
• PATOLOGIA DELLA VAGINALE<br />
• TRAUMI<br />
• CISTI E SPERMATOCELE<br />
• TUMORI<br />
Cisti e Spermatocele<br />
aspetti anatomici ed ETG<br />
• Sede :<br />
- Epididimo<br />
(preferibilmente nella testa)<br />
- Funicolo<br />
• Echopattern di tipo cistico<br />
( “vuoto acustico, R.P.P.)<br />
• D.D. con Idrocele e Varicocele<br />
Cisti e spermatocele sono formazioni liquide caratterizzate da vuoto acustico (anecogenicità) all’ETG. Dal punto di vista<br />
anatomopatologico le cisti sono di natura malformativa ed hanno un <strong>contenuto</strong> sieroso. Gli spermatoceli invece sono il risultato di una<br />
ostruzione e di una dilatazione <strong>del</strong> sistema duttale e contengono sperma degradato simil-latteo ricco di spermatozoi, linfociti e detriti<br />
cellulari.<br />
Le due forme non sono ETG differenziabili tra loro in base agli aspetti strutturali; tuttavia un tentativo di differenziazione può tentarsi<br />
in base alla forma ed alla sede, rotondeggiante ed intraepididimodidimaria nelle cisti, allungata e perididimaria negli spermatoceli.<br />
Le cisti possono localizzarsi sia nel didimo che nell’epididimo.<br />
71
Cisti <strong>del</strong>la testa <strong>del</strong>l’epididimo. Nelle immagini <strong>del</strong>la serie<br />
superiore cisti di varie dimensioni, a partire da 2,5 mm di<br />
diametro, con rinforzo di parete posteriore<br />
Nella immagine accanto la cisti presenta echi di basso<br />
livello al suo interno, da riferire ad una componente<br />
emorragica o suppurativa.<br />
72
A sn (ETG) voluminosa formazione anecogena (cisti) <strong>del</strong>la testa <strong>del</strong>l’epididimo (freccia) con idrocele. A dx.(RMNT2) formazione<br />
iperintensa a margini netti (cisti) <strong>del</strong>la testa <strong>del</strong>l’epididimo con idrocele.<br />
73
La forma può indirizzarci verso una cisti ( rotondeggiante come nel caso a sn) o verso uno spermatocele (allungata come nel caso a<br />
dx).<br />
74
ECTASIA TUBULARE<br />
Ectasia tubulare (ETG ed RMT2). L’ETG mette in evidenza la presenza di numerose piccole aree di vuoto acustico (freccia), di<br />
forma rotondeggiante od allungata. Il corrispettivo RMN T2 è rappresentato da un’area triangolare di moderato aumento <strong>del</strong>l’intensità<br />
<strong>del</strong> parenchima (freccia).<br />
75
SPERMATOCELE<br />
L’aspetto allungato e talvolta tortuoso, ma extradidimario depone per uno spermatocele<br />
76
TUMORI BENIGNI<br />
classificazione ed aspetti ETG<br />
• CISTI INTRADIDIMARIE<br />
( semplice, epidermoide )<br />
• RESIDUI ADRENALI (intratesticolari )<br />
• TUMORI STROMALI<br />
( angiomi, fibromi, leiomiomi, neurofibromi )<br />
• ECOGENICITA’ INDETERMINATA<br />
( ipo, iso, iper, anecogena)<br />
• LESIONE FOCALE A MARGINI NETTI<br />
• TALVOLTA INCLUSIONI CALCIFICHE<br />
• ASSENZA DI SEGNI CD<br />
DI VASCOLARIZZAZIONE INTRALESIONALE<br />
TUMORI : esordio clinico<br />
• NODULO PALPABILE<br />
• INCREMENTO VOLUMETRICO SCROTALE<br />
• NON FEBBRE E/O DOLORE<br />
• EVENTUALI MTS<br />
• EVENTUALI SINDROMI ENDOCRINE<br />
( mascolinizzanti o femminilizzanti )<br />
I tumori <strong>del</strong> testicolo sono infrequenti, rappresentando infatti circa l'1% <strong>del</strong> totale dei tumori e circa il 6% di tutti quelli relativi<br />
all'apparato urogenitale maschile.Purtuttavia costituiscono la principale causa di decesso per neoplasia nella fascia compresa tra i 15<br />
ed i 34 anni.<br />
L'ETG bidimensionale ha certamente assolto in modo ottimale al compito di riconoscere le neoplasie e di contribuire alla stadiazione,<br />
ma non si può dire che ci abbia offerto <strong>del</strong>le buone possibilità di correlare i reperti con il tipo istologico.<br />
Le cause <strong>del</strong> tumore al testicolo sono sconosciute, ma esistono vari fattori che possono favorirne l'insorgenza. I principali fattori di<br />
rischio relativi al cancro testicolare sono i seguenti:<br />
criptorchidismo (la mancata discesa di uno dei testicoli nella borsa <strong>scrotale</strong>)<br />
77
sindrome di Klinefelter (malattia causata da un'anomalia cromosomica)<br />
storia familiare o personale di tumore testicolare<br />
sviluppo testicolare anormale (disgenesia gonadica).<br />
Dei fattori sopracitati, quello che aumenta maggiormente le probabilità di neoplasia testicolare è sicuramente il criptorchidismo;<br />
questa condizione infatti aumenta di circa 40 volte le probabilità di neoplasia testicolare rispetto alla popolazione generale; il rischio<br />
varia a seconda che il testicolo sia ritenuto nell'addome o nell'inguine; nel primo caso il rischio risulta essere più elevato. Se il<br />
criptorchidismo viene corretto entro il sesto anno di età, le probabilità di rischio diminuiscono nettamente.<br />
Anche la sindrome di Klinefelter è considerato un fattore di rischio di una certa importanza. È una patologia causata dalla presenza di<br />
un cromosoma sessuale X in più nei soggetti maschi.<br />
Il rischio di insorgenza aumenta, anche se in modo ridotto, se si ha un fratello o un padre che hanno contratto questo tipo di tumore.<br />
Anche la storia personale aumenta il rischio, infatti chi ha avuto una neoplasia testicolare ha dal 2 al 5% di probabilità di sviluppare<br />
lo stesso tipo di tumore a carico <strong>del</strong>l'altro testicolo nei 25 anni successivi al momento <strong>del</strong>la diagnosi.<br />
Sussiste un aumento <strong>del</strong> rischio anche in caso di disgenesia gonadica, una patologia di cui esistono 5 tipi (tra cui la già ci tata<br />
sindrome di Klinefelter) e che è sostanzialmente caratterizzata da un anomalo sviluppo di uno di entrambi i testicoli.<br />
Esistono due tipologie di tumore al testicolo:<br />
germinali<br />
non-germinali.<br />
I tumori germinali rappresentano circa il 95% di tutte le forme di neoplasia testicolare. Vengono generalmente distinti in seminomi e<br />
non-seminomi.<br />
I seminomi sono tumori nei quali si ha una trasformazione maligna <strong>del</strong>le cellule che producono gli spermatozoi, le cosiddette cellule<br />
germinali. Spesso i seminomi sono associati a varianti che coinvolgono cellule non seminali (tumori germinali misti).<br />
I non-seminomi vengono ulteriormente suddivisi in:<br />
carcinomi embrionali<br />
coriocarcinomi<br />
teratomi<br />
neoplasie <strong>del</strong> sacco vitellino.<br />
78
Il restante 5% dei tumori testicolari possono svilupparsi nello stroma. I tumori stromali comprendono i tumori <strong>del</strong>le cellule <strong>del</strong> Leydig e<br />
i tumori <strong>del</strong>le cellule <strong>del</strong> Sertoli. Sono entrambi tumori testicolari generalmente benigni, ma, se maligni, nei rari casi in cui generano<br />
metastasi, la prognosi diventa spesso infausta.<br />
I sintomi principali di un tumore al testicolo sono la presenza di un nodulo (generalmente indolore), l'incremento <strong>del</strong> volume<br />
testicolare, un rigonfiamento, una modifica <strong>del</strong>la consistenza o un senso di pesantezza al testicolo. Talvolta si avverte un dolore<br />
sordo (ma in altri casi la dolenzia può essere anche di tipo acuto) all'inguine o nella parte bassa <strong>del</strong>l'addome o si osserva una<br />
raccolta di liquido nella borsa <strong>scrotale</strong>. Anche quando si apprezza un rimpicciolimento <strong>del</strong> testicolo si può sospettare la presenza<br />
<strong>del</strong>la malattia.<br />
Il primo approccio diagnostico consiste nell'esame fisico e nella stesura <strong>del</strong>la storia clinica.<br />
Gli accertamenti clinici generalmente richiesti per la formulazione <strong>del</strong>la diagnosi sono l'ecografia <strong>scrotale</strong> e il dosaggio di alcuni<br />
marcatori (marker) tumorali; solitamente si richiede il dosaggio <strong>del</strong>l'alfafetoproteina (AFP), <strong>del</strong>la beta gonadotropina corionica umana<br />
(ß-HCG) e <strong>del</strong> lattato deidrogenasi (LDH). Si deve rilevare però che i marker tumorali possono dare informazioni fuorvianti, non sono<br />
rari infatti i casi in cui il range di tale marker rientra nella normalità pur con la presenza accertata di una neoplasia testicolare.<br />
Se non vi è certezza diagnostica, ma solo il sospetto, è assolutamente sconsigliata la biopsia testicolare attraverso la cute <strong>scrotale</strong>;<br />
quando vi sia dubbio diagnostico, il testicolo dovrà essere esplorato chirurgicamente dopo esteriorizzazione dalla sede <strong>scrotale</strong>;<br />
dopo l'esecuzione di un esame istologico intraoperatorio al criocongelatore (su biopsia a cuneo), nel caso il responso sia negativo, si<br />
procederà al riposizionamento <strong>del</strong> testicolo altrimenti si dovrà procedere con la rimozione totale (orchiectomia). Il motivo per cui non<br />
si deve effettuare una biopsia attraverso lo scroto è dovuto al fatto che, nel caso di presenza di cellule tumorali, esiste il rischio di<br />
una diffusione di queste ultime attraverso i vasi linfatici.<br />
Dopo l'eventuale asportazione <strong>del</strong> testicolo si dovranno effettuare la valutazione sull'estensione locale <strong>del</strong>la neoplasia e al tri<br />
accertamenti volti a verificare un'eventuale metastasizzazione.<br />
Diagnosi differenziale – La diagnosi differenziale deve essere posta nei confronti di idrocele, linfomi, spermatocele, varicocele,<br />
epididimite e torsione testicolare.<br />
79
CISTI DIDIMARIE SEMPLICI<br />
Cisti didimarie : vuoto acustico (freccia bianca) e rinforzo di parete posteriore (freccia vuota)<br />
80
Cisti didimaria (freccia) ed ectasia tubulare (ETG). Quest’ultima è rappresentata dalla presenza di numerose piccole aree di vuoto<br />
acustico (frecce rosse), di forma rotondeggiante od allungata. La D.D. si pone con il varicocele intradidimario, che va escluso con il<br />
Color Doppler.<br />
81
CISTI EPIDERMOIDE<br />
Cisti epidermoide. L’aspetto ETG è quello tipico “a buccia di cipolla” (onion ring), ossia di quello di una cisti che presenta<br />
componenti ecogene pluristratificate a partenza dalle pareti (frecce)<br />
82
TUMORI BENIGNI A COMPONENTE STROMALE<br />
A sn formazione rotondeggiante iperecogena ( angioma ): a dx. formazione rotondeggiante moderatamente iperecogena con spots<br />
ecogeni(frecce bianche) determinanti ombre acustiche,da riferire a calcificazioni ( fibroma ). Notare la scarsa insonazione <strong>del</strong>le<br />
strutture profonde <strong>del</strong> didimo a dx. per la presenza di componenti fibrocalcifiche assorbenti gli US.<br />
83
Leiomioma <strong>del</strong>la testa <strong>del</strong>l’epedidimo (M)<br />
84
Tumore adenomatoide <strong>del</strong>la testa <strong>del</strong>l’epididimo<br />
85
Tumore adenomatoide <strong>del</strong>la testa <strong>del</strong>l’epididimo (varietà pluricistica)<br />
C<br />
86
Lipoma <strong>del</strong>la testa <strong>del</strong>l’epididimo : è un esempio di come talvolta il grasso all’ETG,<br />
anziché essere iperecogeno, è invece ipoecogeno. La massa (frecce rosse) si<br />
presenta a limiti netti. Il corrispettivo RM è dato da una formazione iperintensa sia in<br />
T1 che in T2, con modesta riduzione <strong>del</strong>l’intensità <strong>del</strong> segnale in T2, tipica <strong>del</strong> grasso.<br />
La prova <strong>del</strong>la natura <strong>del</strong>la massa si ha con la sequenza T2 con soppressione <strong>del</strong><br />
grasso che dimostra in essa un vuoto di segnale. In T2 si mette meglio in evidenza la<br />
presenza di idrocele.<br />
87
Pseudotumore fibroso. ETG ed RNM. All’ETG si evidenzia una formazione anecogena (liquida) (freccia rossa) con all’interno una<br />
componente ecogena (solida) (freccia bianca) provvista di parete propria, che occupa il cavo vaginale in sede<br />
paraepididimodidimaria. Alla RM T2 si dimostra che la componente solida è notevolmente ipointensa, il che depone per la natura<br />
fibrosa.<br />
88
Residuo adrenale intratesticolare in soggetto con iperplasia surrenalica congenita. ETG ed RNM. All’ETG una formazione<br />
debolmente ipoecogena, a contorni irregolari e limiti poco netti. Alla RM T2 la formazione è ipointensa, a denotare la presenza di una<br />
importante componente fibrosa.<br />
T2<br />
89
TUMORI MALIGNI : classificazione<br />
•<br />
•<br />
FORME<br />
FORME<br />
GERMINALI<br />
GERMINALI<br />
-<br />
-<br />
pure<br />
pure<br />
:<br />
:<br />
SEMINOMA<br />
SEMINOMA<br />
CA<br />
CA<br />
EMBRIONARIO<br />
EMBRIONARIO<br />
TERATOMA<br />
TERATOMA<br />
CORION-CA<br />
CORION-CA<br />
- miste : associazione dei precedenti istotipi<br />
- miste : associazione dei precedenti istotipi<br />
•<br />
•<br />
FORME<br />
FORME<br />
NON<br />
NON<br />
GERMINALI<br />
GERMINALI<br />
:<br />
:<br />
-<br />
-<br />
T.<br />
T.<br />
a<br />
a<br />
cellule<br />
cellule<br />
di<br />
di<br />
Leydig<br />
Leydig<br />
-<br />
-<br />
T.<br />
T.<br />
a<br />
a<br />
c<br />
c<br />
ellule<br />
ellule<br />
di<br />
di<br />
Sertoli<br />
Sertoli<br />
•<br />
•<br />
FORME<br />
FORME<br />
SECONDARI<br />
SECONDARIE<br />
(<br />
(<br />
linfoma<br />
linfoma<br />
,<br />
,<br />
leucemia,<br />
leucemia,<br />
t.genito-urinari)<br />
t.genito-urinari, MTS)<br />
TUMORI MALIGNI : aspetti ETG<br />
• LESIONE FOCALE IPOECOGENA,<br />
( margini netti , sfumati o irregolari )<br />
• LESIONE FOCALE IPERECOGENA<br />
( “ BURNED- OUT TUMORS”<br />
“TUMORI ENDOCRINI”)<br />
• COMPLEX MASS<br />
• SEGNI CD DI VASCOLARIZZAZIONE<br />
INTRALESIONALE ( linfomi, tumori > 1,5 cm )<br />
Le alterazioni strutturali nel caso dei tumori, tranne che per i seminomi tipici, non consentono di solito una diagnosi circa il tipo di<br />
neoplasia. L’ecografia quindi ha soltanto l’importante ruolo di riconoscere le lesioni.<br />
90
PATTERN ETG DEI SEMINOMI<br />
C<br />
A<br />
Seminoma. Aspetti tipici in A,B e C : lesione ipo-anecogena a margini lobulati. In D una lesione multifocale non differenziabile da<br />
una orchite multifocale.<br />
B<br />
Semi<br />
noma<br />
D<br />
91
Seminoma di piccole dimensioni e ben circoscritto. Aspetto ipoecogeno all’ETG.<br />
Disomogenea ipointensità in RMT2.<br />
92
A<br />
Seminomi atipici. A : massa voluminosa con aspetto isoecogeno ; B : massa eterogenea.<br />
B<br />
93
PATTERN DEI TUMORI NON SEMINOMATOSI<br />
Quadri ETG di Teratoma : ipoecogeno (ecogenicità superiore al seminoma ), a margini netti. Si tratta <strong>del</strong>l’unico tumore benigno<br />
94
Teratomi. A sn. Ampia area di alterata ecogenicità con presenza di qualche piccola area cistica (teratoma maturo); a dx.massa<br />
cictica pluriloculare con presenza di componenti solide (teratoma immaturo).<br />
95
Teratoma immaturo. Massa complessa con componenti solide emorragiche (frecce rosse) e componenti cistiche (frecce bianche).<br />
96
Quadri ETG di carcinoma embrionario<br />
97
Choriocarcinoma : massa ad ecogenicità eterogenea, in sede polare inferiore<br />
98
Linfoma : pattern similseminoma . All’ETG massa ipoecogena spesso multicentrica<br />
99
Metastasi da tumore renale. Massa intradidimaria a limiti poco netti ad ecogenicità disomogenea<br />
100
TUMORI SECERNENTI<br />
A sn. Tumore a cellule di Leydig (leydigioma) , a dx. Tumore a cellule <strong>del</strong> Sertoli, Entrambe i tumori sono benigni e si presentano<br />
spiccatamente iperecogeni con ombra acustica per presenza di calcificazioni.<br />
101
TUMORE SPENTO<br />
Burned-out tumor (Regressed cell germ tumor ) : trattasi di tumori primitivi spenti, spesso<br />
trovati nel corso <strong>del</strong>la ricerca di un tumore primitivo metastatizzato. Ai reperti di piccole aree di<br />
iperecogenicità, talvolta calcifiche (come a sn) corrisponde una istologia negativa.<br />
102
Horstman WG : Testicular Tumors Findings with CD US, Radiology 1992 : 155, 735-737<br />
Il Color Dopller consente di ipotizzare una benignità o una malignità in base al riscontro di vascolarizzazione intralesional e. Ciò vale<br />
tuttavia soltanto per le lesioni di diametro superiore ad 1,5 cm. Nelle lesioni ipervascolarizzate resta il problema di differenziare i<br />
tumori dalle aree di orchite focale, per risolvere il quale bisogna basarsi sui dati clinici e laboratoristici.<br />
103
Lesione ipervascolare : tumore maligno o orchite focale<br />
104
Lesione avascolare di diametro < 1,5 cm : impossibilità di<br />
affermare la benignità <strong>del</strong> reperto.<br />
Lesione > 1,5 cm : si può ipotizzarne la natura benigna<br />
105
RUOLO DELL’ETG NEI TUMORI TESTICOLARI<br />
Necessità di :<br />
Riconoscimento<br />
Bilancio di estensione locale<br />
Contributo alla stadiazione<br />
Contributo alla Follw-up<br />
Integrazione con la RM per la caratterizzazione<br />
Integrazione con la TC per la stadiazione<br />
………ma per la maggior parte dei casi per la tipizzazione non<br />
è possibile fare a meno <strong>del</strong>l’istologia !!!!!!!<br />
106