(Microsoft PowerPoint - obra\277enia_miednicy.ppt [tryb ... - Pandm
(Microsoft PowerPoint - obra\277enia_miednicy.ppt [tryb ... - Pandm
(Microsoft PowerPoint - obra\277enia_miednicy.ppt [tryb ... - Pandm
Create successful ePaper yourself
Turn your PDF publications into a flip-book with our unique Google optimized e-Paper software.
Physiotherapy & Medicine<br />
www.pandm.org<br />
Wypadki samochodowe to ok. 75%, upadki z<br />
wysokości ok. 20%, ok. 5% przygniecenie i inne<br />
Niemcy, Francja, Szwecja - od 20 do 37 urazów<br />
<strong>miednicy</strong> na 100 tys.<br />
Polytrauma 20 - 40%<br />
Rodzaj złamań wg klasyfikacji AO:<br />
Typ A - 54,8%<br />
Typ B - 24,7%<br />
Typ C - 20,5%<br />
Zrost z przemieszczeniem odłamów,<br />
powoduje nieprawidłowy sposób<br />
chodzenia i siedzenia.<br />
Brak zrostu jest przyczyną chronicznego<br />
bólu i nieprawidłowego chodzenia<br />
lub wręcz uniemożliwia chodzenie.<br />
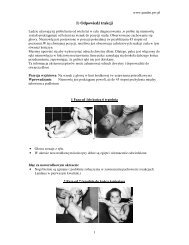
Niestabilne złamania <strong>miednicy</strong>,<br />
są ciężkimi urazami narządu ruchu.<br />
Śmiertelność według literatury wynosi<br />
od 8,6-31%.<br />
Dalszy przebieg choroby urazowej<br />
u pacjentów, którzy pozostali przy życiu, zależy od<br />
sposobu leczenia.<br />
Pozostawienie nienastawionego tylnego łuku<br />
(kompleksu krzyżowo – biodrowego),<br />
odpowiedzialnego za obciążanie <strong>miednicy</strong>,<br />
powoduje stały ból<br />
w dolnej części odcinka lędźwiowego<br />
kręgosłupa i stawów krzyżowo-biodrowych.<br />
Źle leczone niestabilne złamanie<br />
obręczy miedniczej może<br />
być przyczyną zaburzeń<br />
neurologicznych<br />
i moczowo-płciowych.<br />
2011-08-02<br />
1
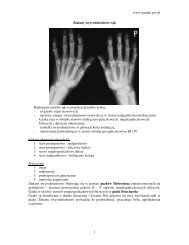
W diagnostyce tych złamań<br />
wykorzystujemy:<br />
standardowe zdjęcie w projekcji A-P<br />
zdjęcia skośne na wejście i wyjście <strong>miednicy</strong><br />
skosy według Judeta-Letournela<br />
badanie CT<br />
lub lepiej angio – CT<br />
Stabilizacja zewnętrzna jest<br />
obecnie rzadko stosowana<br />
jako definitywne leczenie.<br />
Tylko nastawienie operacyjne<br />
i wewnętrzna stabilizacja<br />
gwarantuje prawidłowe<br />
odtworzenie pierścienia <strong>miednicy</strong>.<br />
W okresie ostrym najważniejsze są:<br />
uzupełnienie krwi i płynów<br />
stabilizacja zewnętrzna <strong>miednicy</strong><br />
tamponada przestrzeni<br />
zaotrzewnowej<br />
embolizacja<br />
leczenie urazów towarzyszących<br />
W wielomiejscowych złamaniach <strong>miednicy</strong><br />
postępujemy w następujący sposób:<br />
W pierwszej kolejności operujemy<br />
tylną część pierścienia,<br />
następnie złamanie panewki<br />
stawu biodrowego,<br />
a dopiero na końcu, jeśli będzie<br />
zachodziła jeszcze taka potrzeba,<br />
przednią część pierścienia miedniczego.<br />
2011-08-02<br />
2
Prawidłowe pierwotne leczenie<br />
złamanej niestabilnej <strong>miednicy</strong>,<br />
eliminuje zły zrost i brak zrostu,<br />
które później wymagają<br />
i tak korekcji operacyjnej - najczęściej<br />
leczenia operacyjnego sposobem<br />
trzech stopni<br />
wg. Matty.<br />
LC I – złamanie zaklinowane kości<br />
krzyżowej i złamanie gałęzi kości łonowych<br />
LC II – złamanie talerza kości biodrowej<br />
albo złamanie w okolicy stawu krzyżowobiodrowego<br />
z przemieszczeniem odłamów<br />
i zwykle z horyzontalnym złamaniem gałęzi<br />
kości łonowych<br />
LC III – „the wind swept pelvis” – „miednica<br />
zamieciona przez wiatr”<br />
APC III – uszkodzenie – złamanie w<br />
obrębie przedniej części obręczy<br />
miedniczej, rozerwanie dna <strong>miednicy</strong><br />
(więzadła krzyżowo – kolcowe, krzyżowo –<br />
guzowe), a następnie siła powoduje<br />
rozerwanie więzadeł krzyżowych tylnych.<br />
Rezultatem jest pełna niestabilność<br />
rotacyjna i pozioma. Duże krwawienie.<br />
Typ A – stabilne<br />
Typ B – niestabilne<br />
rotacyjne<br />
Typ C – niestabilne<br />
rotacyjnie i<br />
pionowo<br />
A1 – złamania <strong>miednicy</strong> nie obejmujące<br />
obręczy <strong>miednicy</strong><br />
A2 – stabilne, minimalnie<br />
przemieszczone złamania obręczy<br />
miedniczej<br />
B1 – „otwarta księga”<br />
B2 – zgniecenie boczne – ipsilateralne<br />
B3 – zgniecenie boczne –<br />
kontralateralne(typu rączki od wiadra)<br />
C1 – jednostronne<br />
C2 – obustronne<br />
C3 – skojarzone ze złamaniem panewki<br />
stawu biodrowego<br />
APC I – rozejście spojenia łonowego bez<br />
uszkodzeń w obrębie więzadeł biodrowo –<br />
krzyżowych, więzadeł biodrowo – kolcowych i<br />
biodrowo – guzowych<br />
APC II – przerwanie przedniej części obręczy<br />
miedniczej, rozerwanie więzadła krzyżowo –<br />
kolcowego, przedniej części stawu krzyżowobiodrowego<br />
z rozerwaniem torebki stawowej.<br />
Tylne więzadła krzyżowo - biodrowe pozostają<br />
nienaruszone. Powstaje niestabilność rotacyjna.<br />
VS – poziomo ścinające siły. Osiowe siły<br />
ścinające działające na pierścień <strong>miednicy</strong><br />
powodują rozerwanie – złamanie w<br />
obrębie przedniej części <strong>miednicy</strong>, dna<br />
<strong>miednicy</strong> oraz w obrębie tylnego<br />
kompleksu. Pełna niestabilność <strong>miednicy</strong>.<br />
CMI – kombinowany mechanizm urazu,<br />
gdzie jest rozważany więcej niż jeden<br />
mechanizm urazu<br />
2011-08-02<br />
3
2011-08-02<br />
4
Przemieszczenie głowy kości udowej<br />
może spowodować zaburzenie<br />
mikrokrążenia w wyniku czego<br />
dochodzi do niedokrwienia i martwicy<br />
awaskularnej głowy kości udowej<br />
NAFH<br />
krętarz wielki<br />
kolano (przy<br />
zgiętym stawie<br />
kolanowym)<br />
stopę (przy<br />
wyprostowany<br />
m stawie<br />
kolanowym)<br />
tylną część<br />
<strong>miednicy</strong><br />
spojenie<br />
łonowe<br />
Aby do tego doszło siła urazu musi<br />
zadziałać na następujące miejsca<br />
kończyny dolnej i obręczy<br />
<strong>miednicy</strong>.<br />
wg Rowe i Lowella<br />
wg Sarneckiej-Stefanowicz<br />
wg Epsteina<br />
wg Tile’a<br />
wg Tylmana<br />
wg Heppenstalla<br />
wg Judeta i Letournela<br />
wg AO<br />
2011-08-02<br />
5
ZŁAMANIA PROSTE:<br />
1 tylnej ściany<br />
2 tylnej kolumny<br />
3 przedniej ściany<br />
4 przedniej kolumny<br />
5 poprzeczne<br />
ZŁAMANIA ZŁOŻONE:<br />
6 w kształcie litery T<br />
7 tylnej kolumny z towarzyszącym<br />
złamaniem tylnej ściany<br />
8 poprzeczne z towarzyszącym złamaniem<br />
tylnej ściany<br />
9 poprzeczne połowicze ze złamaniem<br />
przedniej ściany(kolumny)<br />
10 obu kolumn<br />
B1-1 – złamanie poprzeczne<br />
B1-2 – złamanie poprzeczne ze złamaniem tylnej ściany<br />
B2 – złamanie typu T<br />
B3 – złamanie poprzeczne połowicze ze złamaniem<br />
przedniej kolumny<br />
zdjęcie radiologiczne <strong>miednicy</strong> w projekcji<br />
a-p z ujęciem obu stawów biodrowych<br />
zdjęcia skośne pod kątem 45 stopni<br />
wg. Letournela<br />
tomografia komputerowa - CT 2D i 3D<br />
w wybranych przypadkach arteriografia<br />
naczyń <strong>miednicy</strong><br />
A1 - złamanie tylnej ściany<br />
A2 - złamanie tylnej kolumny<br />
A3-1 - złamanie przedniej ściany<br />
A3-2 - złamanie przedniej kolumny<br />
C1 – złamanie typu obu kolumn, ze szparą złamania<br />
do grzebienia kości biodrowej<br />
C2 – złamanie typu obu kolumn, ze szparą złamania<br />
do kolca biodrowego przedniego dolnego<br />
C3 – złamanie typu obu kolumn, za szparą złamania<br />
do stawu krzyżowo - biodrowego<br />
• decyduje o konieczności interwencji<br />
chirurgicznej<br />
• ułatwia wybór odpowiedniego dostępu<br />
operacyjnego<br />
• pozwala wybrać najlepszą technikę<br />
zespolenia odłamów<br />
• daje możliwość oceny wyników leczenia<br />
operacyjnego<br />
2011-08-02<br />
6
- rozstęp między odłamami większy niż 3 mm<br />
- schodek w panewce większy niż 2 - 3 mm<br />
- niekoncentryczność ustawienia głowy kości udowej<br />
w stosunku do powierzchni stawowej panewki - brak<br />
kongruencji stawu<br />
- odłamy wewnątrz stawu, czyli wolne fragmenty w stawie<br />
- wszystkie przemieszczenia w obrębie dachu panewki,<br />
czyli powierzchni obciążonej,”weight bearing”, ścian<br />
i kolumn <strong>miednicy</strong> powodujących niestabilność stawu<br />
Która część panewki i jak duża musi pozostać<br />
nieuszkodzona żeby leczenie zachowawcze<br />
dało dobry wynik czynnościowy leczenia<br />
i nie doprowadziło do szybkiej artrozy<br />
pourazowej<br />
Kryteria wg. S .Olsona i J Matty<br />
do nieoperacyjnego leczenia złamań<br />
panewki stawu biodrowego<br />
Powierzchnia stawowa panewki jest<br />
nieuszkodzona w górnej części stawu na<br />
wysokości 10mm w ocenie CT, czyli złamanie<br />
wchodzi do dołu panewkowego ale nie do<br />
powierzchni stawowej w jej górnej części 10mm<br />
2 – 5 mm przemieszczenie złamania<br />
w górnej części panewki<br />
5 mm lub większe brzeżne zagniecenie<br />
obejmujące 50% powierzchni złamanie tylnej<br />
ściany w połączeniu ze stabilnością stawu<br />
biodrowego<br />
uraz wielonarządowy<br />
złamanie szyjki kości udowej po tej samej stronie<br />
wymagające otwartej repozycji i<br />
stabilizacji<br />
5 mm lub większe przemieszczenie złamania<br />
w górnej części panewki<br />
utrata kongruencji stawu biodrowego<br />
(podwichnięcie) w jednej z trzech projekcji rtg<br />
złamanie tylnej ściany z niestabilnością stawu<br />
biodrowego<br />
wolny fragment chrzęstno – kostny w stawie<br />
powodujący niekoncentryczne nastawienie<br />
Przy złamaniu tylnej<br />
ściany minimum 50%<br />
mierzone na CT<br />
pozostaje nieuszkodzone<br />
2011-08-02<br />
7
nastawienie anatomiczne i bardzo dobre to<br />
nastawienia z przemieszczeniem niewiększym niż<br />
1 mm<br />
nastawienie zadowalające to przemieszczenie nie<br />
przekraczające 3 mm<br />
nastawienie niezadowalające to przemieszczenie<br />
powyżej 3 mm<br />
Prawidłowe leczenie złamań panewki stawu<br />
biodrowego z przemieszczeniem odłamów<br />
w większości przypadków daje szansę<br />
na prawidłową funkcję stawu<br />
do końca życia.<br />
Nie wszystkie potencjalne szkody będące<br />
efektem pierwotnego urazu mogą<br />
być kompletnie naprawione u wszystkich<br />
operowanych pacjentów.<br />
Sukces operacyjny po tych<br />
wysokoenergetycznych urazach, zależy<br />
od zdolności przeżycia<br />
chrząstki stawowej, nastawienia odłamów<br />
oraz braku komplikacji<br />
śród- i pooperacyjnych.<br />
2011-08-02<br />
8