Untitled - Arcus Sportklinik
Untitled - Arcus Sportklinik
Untitled - Arcus Sportklinik
Sie wollen auch ein ePaper? Erhöhen Sie die Reichweite Ihrer Titel.
YUMPU macht aus Druck-PDFs automatisch weboptimierte ePaper, die Google liebt.
Stand: September 2009<br />
Impressum:<br />
Herausgeber:<br />
ARCUS Kliniken Pforzheim<br />
Rastatter Str. 17-19<br />
75179 Pforzheim<br />
Tel.: 07231-60556-0<br />
net www.sportklinik.de<br />
email info@sportklinik.de<br />
Redaktionsleitung:<br />
Prof. univ. cath. Cuenca EC Bernhard Rieser<br />
rieser@sportklinik.de<br />
Redaktion und Marketing:<br />
Heiko Hecht<br />
hecht@sportklinik.de<br />
Grafik & Layout:<br />
Buero 01<br />
Pforzheim<br />
Druck:<br />
Kraft Druck GmbH<br />
Ettlingen<br />
Haftungsausschluß:<br />
Bitte beachten Sie, dass die Angaben dieser Broschüre allgemeiner Natur sind und nicht für jede/n<br />
Patientin/Patienten gelten müssen. Deshalb ist eine individuelle Beratung und Untersuchung durch Ihre/n<br />
behandelnde/n Ärztin/ Arzt unbedingt erforderlich.<br />
(Schutzgebühr 10 €)
Grußwort<br />
Sehr geehrte Patientinnen und Patienten,<br />
mit dieser Informationsmappe möchten wir Ihnen den wesentlichen Teil unserer<br />
operativen Tätigkeit darstellen.<br />
Wir beziehen uns auf die Erfahrung von 20 Jahren Tätigkeit im eigenen ambulanten<br />
und stationären Bereich und den aktuellen wissenschaftlichen Stand.<br />
Seit 1989 wurden bei uns mehr als 65.000 Patienten operiert und ca. 150.000 Patienten<br />
behandelt. Mit über 7.400 Operationen und ca. 35.000 behandelten Patienten im<br />
Jahr 2008 haben wir uns zu einer der größten orthopädisch-sporttraumatologischunfallchirurgischen<br />
Zentren in Deutschland und Europa entwickelt.<br />
Warum dieser Erfolg?<br />
Dieser gründet sich auf unermüdlichen Arbeitseinsatz, konsequentes Umsetzen<br />
neuester Operations- und Behandlungsverfahren und die Anwendung der immer<br />
besten technischen Möglichkeiten. Wir haben unter Verzicht den wesentlichen Teil<br />
des Gewinnes immer wieder reinvestiert. Damit war es uns möglich, im September<br />
2006 die neue Klinik mit den höchsten technischen Standards und einem sehr ansprechenden,<br />
patienten- und mitarbeiterfreundlichem Ambiente zu eröffnen. Wir<br />
verfügen seither über 6 OP-Säle, 70 Betten und 22 Wachstationsbetten in der neuen<br />
Klinik auf 17.000 m² Fläche, zusammen mit den vorhandenen Kapazitäten der ursprünglichen<br />
Klinik also 9 OP Säle, 90 Stationsbetten und 30 Wachstationsbetten.<br />
Die Klinik ist zweigeteilt, in eine Privatklinik und eine Klinik für Allgemeinpatienten<br />
mit 30 Betten, die im Bettenbedarfsplan des Landes Baden-Württemberg aufgenommen<br />
ist. Hier können auch gesetzlich Versicherte stationär behandelt werden.<br />
Wir möchten Ihnen mit dieser Broschüre einen verständlichen Überblick über unser<br />
Leistungsspektrum bieten und im Falle einer anstehenden Operation offene Fragen<br />
beantworten. Sollten Sie weitere Fragen zu unserem Leistungsspektrum, speziellen<br />
OP-Verfahren oder unseren Kliniken im Allgemeinen haben, möchten wir Sie bitten,<br />
diese anzusprechen.<br />
Weitere Information finden Sie auch auf unserer Homepage unter www.sportklinik.de<br />
Ihr Team der ARCUS Kliniken Pforzheim<br />
Rastatter Str. 17-19 • 75179 Pforzheim • Tel 07231- 60556- 0 • www.sportklinik.de • info@sportklinik.de<br />
Allgemeines<br />
3
4<br />
Inhaltsverzeichnis<br />
Allgemeines<br />
Grußwort 3<br />
Inhaltsverzeichnis 4<br />
Klinikportrait / Kompetenzzentrum / Wissenschaft 6<br />
Grundwerte der ARCUS Kliniken Pforzheim 7<br />
Op-Spektrum / Zahlen & Fakten 8<br />
Ärztliche Leitung 9<br />
Fachbereiche 11<br />
Diagnostik 12<br />
Qualitätsmanagement 15<br />
Wissenswertes & Organisatorisches 16<br />
Anästhesie 18<br />
Operatives Spektrum - Knie<br />
Meniskus 22<br />
Vorderes Kreuzband 26<br />
Kniescheibe (Patella) 33<br />
Arthrose 36<br />
Ortho-Biologie 44<br />
Beinachsenfehlstellung 46<br />
Knieendoprothetik 49<br />
Operatives Spektrum - Schulter<br />
Engpasssyndrom 55<br />
Sehnenverkalkung (Tendinosis calcarea) 57<br />
Schulterluxation 59<br />
Schädigung der Rotatorenmanschette 61<br />
Verletzungen und Arthrose des Akromioclaviculargelenkes 63<br />
Schlüsselbeinbruch (Claviculafraktur) 65<br />
Oberarmkopfbruch (Humeruskopffraktur) 67<br />
Schulterendoprothetik 69<br />
Operatives Spektrum - Hüfte<br />
Hüftgelenksarthrose (Coxarthrose) 73<br />
Hüftarthroskopie 76<br />
Stufenplan zur Behandlung der Coxarthrose 78<br />
Totalendoprothese: Material und Fixation 79<br />
Rastatter Str. 17-19 • 75179 Pforzheim • Tel 07231- 60556- 0 • www.sportklinik.de • info@sportklinik.de
Operatives Spektrum - Ellenbogen<br />
Tennis- Ellenbogen 82<br />
Golfer-Ellenbogen 84<br />
Sulcus ulnaris Syndrom 84<br />
Freie Gelenkkörper 85<br />
Osteochondrosis dissecans 85<br />
Ellenbogensteife und Ellenbogenarthrose 86<br />
Ellenbogenprothetik 87<br />
Luxationen und Instabilität 88<br />
Operatives Spektrum - Fuß<br />
Fuß / Sprunggelenk / Achillessehne 89<br />
Großzeh 89<br />
Kleinzeh 91<br />
Mittelfuß / Fußwurzel 92<br />
Ferse 93<br />
Achillodynie 94<br />
Achillessehnenruptur 95<br />
Sprunggelenkserkrankungen 96<br />
Neurochirurgie / Wirbelsäule<br />
Allgemeines 102<br />
Halswirbelsäule (HWS) 103<br />
Lendenwirbelsäule (LWS) 109<br />
Anfahrtskizze 119<br />
Rastatter Str. 17-19 • 75179 Pforzheim • Tel 07231- 60556- 0 • www.sportklinik.de • info@sportklinik.de 5<br />
Allgemeines
6<br />
Klinikportrait ARCUS Kliniken<br />
Die ARCUS Kliniken bestehen aus einer Privatklinik, die im Jahr 1995 ihren Betrieb<br />
aufgenommen hat und aus einer für die gesetzlich Versicherten zugelassenen Klinik,<br />
die 30 Betten umfasst. Die Privatklinik verfügt über 60 Betten.<br />
Der neue Klinikkomplex wurde im September 2006 in Betrieb genommen. Hier sind<br />
6 OP Säle mit neuester Technologie sowie 22 Wach- und Intensivbetten vorhanden.<br />
Der privat Versicherte, der als „Wahlleistungspatient“ die operative Versorgung<br />
in der Privatklinik wählen kann, ist in einer Klinik mit gehobenem Hotelkomfort<br />
untergebracht und wählt somit eine exzellente Gesamtleistung.<br />
Der gesetzlich Krankenversicherte ist, obwohl die gesetzlichen Kassen nur eine<br />
„ausreichende medizinische Versorgung“ bezahlen, bei uns immer noch in einem<br />
Klinikstandard gehobenen Niveaus versorgt, d. h. weit überdurchschnittlich im<br />
Vergleich zu den meisten anderen Kliniken.<br />
Kompetenzzentrum<br />
Es werden pro Jahr zwischen 7.500 und 8.500 Patienten operiert. Die Schwerpunkte<br />
liegen in den Bereichen Sporttraumatologie, Knie-, Hüft-, Schulter-, Ellenbogen-,<br />
Fuß- und Unfallchirurgie, Endoprothetik und im privaten Bereich auch Wirbelsäulenchirurgie.<br />
Externe Belegärzte decken zusätzlich die Gefäß- und Neurochirurgie<br />
ab. Ein Anästhesistenteam sorgt neben der intraoperativen Überwachung auch für<br />
die postoperative Schmerztherapie bei stationären Patienten. Bei kardiologischen<br />
Problemen vor, während und nach Operationen haben wir durch unsere kardiologische<br />
Abteilung die technisch beste Ausstattung, um diese Probleme zu beheben.<br />
In der angegliederten Gemeinschaftspraxis für Orthopädie werden unsere Patienten<br />
ambulant behandelt. Dabei werden kontinuierlich die eigenen Operations- und<br />
Nachbehandlungsergebnisse kontrolliert und optimiert. So konnten über die letzten<br />
Jahre u.a. die Rehabilitationszeiten unserer Patienten nachweisbar verkürzt werden.<br />
Die Behandlung von Spitzen- und Leistungssportlern nimmt seit Jahren im konservativen<br />
und operativen Bereich eine besondere Stellung ein. Als medizinischer Partner<br />
der Deutschen Sporthilfe stellen wir den von der Deutschen Sporthilfe geförderten<br />
Spitzenathleten eine 24 Stunden Akutbetreuung zur verfügung. Diese umfasst die<br />
beste Diagnostik, eine eventuell notwendige operative Versorgung und eine umfassende<br />
Rehabilitation, die dem Athleten erlaubt zum frühest möglichen Zeitpunkt<br />
wieder aktiv zu sein.<br />
Kooperationspartner runden das medizinische Leistungsangebot in den Bereichen<br />
Therapie, Rehabilitation, Prävention sowie Orthopädietechnik ab.<br />
Die enge interdisziplinäre Zusammenarbeit der Ärzte verschiedener Fachrichtungen,<br />
Physiotherapeuten und Orthopädietechnikern bildet die Grundlage für eine optimale,<br />
zielgerichtete Patientenversorgung im stationären und ambulanten Bereich.<br />
Wissenschaft<br />
Die leitenden Ärzte der ARCUS Kliniken sind Mitglieder aller wichtigen nationalen<br />
und internationalen Fachgesellschaften und für diese regelmäßig als Referenten tätig.<br />
Die ARCUS <strong>Sportklinik</strong> veranstaltet gemeinsam mit dem Verein für Wissenschaft<br />
und Weiterbildung in der Orthopädie e.V. regelmäßig Fortbildungsveranstaltungen<br />
für Ärzte, aber auch für Physiotherapeuten, die von der Ärztekammer Nordbaden<br />
als Weiterbildung anerkannt sind.<br />
Rastatter Str. 17-19 • 75179 Pforzheim • Tel 07231- 60556- 0 • www.sportklinik.de • info@sportklinik.de
Grundwerte der ARCUS Kliniken Pforzheim<br />
Leitbild<br />
Unser medizinischer Anspruch<br />
In den ARCUS Kliniken Pforzheim führen langjährige Erfahrung und Spezialisierung<br />
innerhalb der verschiedenen Fachgebiete sowie Einsatz und Entwicklung medizinischer<br />
Spitzentechnologie zu bestmöglichen Ergebnissen.<br />
Wissenschaftlicher Erfahrungsaustausch ist Bestandteil unserer Arbeit und gehört<br />
zu unserem Alltag.<br />
Unsere internationale Anerkennung verstehen wir als kontinuierliche Verpflichtung.<br />
Patientenorientierung<br />
Kundenorientierung bildet die Basis unseres Handelns. Wir stellen höchste Ansprüche<br />
an die Qualität der Patientenversorgung und bieten die lückenlose Betreuung von<br />
der Prävention und Therapie bis zur Rehabilitation.<br />
Kompetente Pflege und Dienstleistung vervollständigen die Genesungserfolge.<br />
Die Architektur der ARCUS Kliniken schafft eine Umgebung, in der Effizienz im<br />
Einklang mit den individuellen Bedürfnissen der Patienten steht.<br />
Mitarbeiterorientierung<br />
Das Engagement unserer qualifizierten Mitarbeiter garantiert den Erfolg unseres<br />
Unternehmens. Wir erwarten überdurchschnittliche Leistungen und fördern die<br />
berufliche Entwicklung durch Fort- und Weiterbildung.<br />
Professioneller und sozial kompetenter Umgang der Mitarbeiter untereinander ist<br />
die wichtigste Voraussetzung für ein gut funktionierendes Team.<br />
Führungskräfte haben Vorbildfunktion und fördern das Engagement der Mitarbeiter<br />
durch einen kooperativen Führungsstil.<br />
Ökonomie<br />
Die ARCUS Klinken Pforzheim sind ein seit vielen Jahren erfolgreich geführtes privatwirtschaftliches<br />
Unternehmen auf dem Gesundheitssektor.<br />
Optimale Behandlungskonzepte und Ergebnisse sowie wirtschaftlicher Unternehmenserfolg<br />
sind untrennbar miteinander verbunden und verstärken sich gegenseitig.<br />
Rastatter Str. 17-19 • 75179 Pforzheim • Tel 07231- 60556- 0 • www.sportklinik.de • info@sportklinik.de 7<br />
Allgemeines
8<br />
OP-Spektrum / Zahlen & Fakten<br />
Die ARCUS Kliniken zählen europaweit zu den modernsten operativen Einrichtungen<br />
der Fachgebiete Orthopädie, Sporttraumatologie und Unfallchirurgie. Das Leistungsspektrum<br />
umfasst den gesamten Bereich der Orthopädie und Unfallchirurgie.<br />
In den ARCUS Kliniken werden jährlich insgesamt ca. 7500 operative Eingriffe vorgenommen.<br />
Die Schwerpunkte liegen dabei wie folgt:<br />
OP-Zahlen<br />
1. Hj. 2008 2. Hj. 2008 1. Hj. 2009<br />
Vordere Kreuzband-Operationen 608 554 635<br />
Meniskus-Operationen 964 912 873<br />
Knorpel-Operationen 90 75 83<br />
Hüftarthroskopien 49 59 86<br />
Schulter-Operationen 547 555 567<br />
(ausgenommen Prothesen)<br />
Operationen am Ellenbogen 64 68 79<br />
Gesamt OP 3362 3325 3345<br />
(ausgenommen Prothesen)<br />
Endoprothetik (Künstliche Gelenke)<br />
1. Hj. 2008 2. Hj. 2008 1. Hj. 2009<br />
Knie 218 250 374<br />
Hüfte 94 116 164<br />
Schulter 49 47 54<br />
Gesamt Endoprothetik 361 413 592<br />
Rastatter Str. 17-19 • 75179 Pforzheim • Tel 07231- 60556- 0 • www.sportklinik.de • info@sportklinik.de
Ärztliche Leitung<br />
Prof. univ. cath. Cuenca EC<br />
Bernhard Rieser<br />
Ärztlicher Direktor<br />
Gesellschafter ARCUS <strong>Sportklinik</strong><br />
Facharzt für Orthopädie<br />
Dr. med. Wolfgang Miehlke<br />
Leitender Arzt<br />
Facharzt für Orthopädie und<br />
Unfallchirurgie, Sportmedizin<br />
PD Dr. med. Christian Heisel<br />
Leitender Arzt<br />
Facharzt für Orthopädie und<br />
Unfallchirurgie, spezielle<br />
orthopädische Chirurgie<br />
Dr. med. Ludwig Bös<br />
Leitender Arzt<br />
Gesellschafter ARCUS <strong>Sportklinik</strong><br />
Facharzt für Orthopädie,<br />
Sportmedizin<br />
Dr. med. Thomas Ambacher<br />
Leitender Arzt<br />
Facharzt für Orthopädie und<br />
Unfallchirurgie, Chirurgie,<br />
Sportmedizin<br />
Prof. Dr. med. Uwe Spetzger<br />
Leitender Arzt<br />
Facharzt für Neurochirurgie<br />
Dr. med. Andree Ellermann<br />
Leitender Arzt<br />
Gesellschafter ARCUS <strong>Sportklinik</strong><br />
Facharzt für Orthopädie und<br />
Unfallchirurgie, Sportmedizin,<br />
Chirotherapie<br />
Prof. Dr. med.<br />
Rüdiger Schmidt-Wiethoff<br />
Leitender Arzt<br />
Facharzt für Orthopädie und<br />
Unfallchirurgie, Spezielle<br />
orthopädische Chirurgie,<br />
Sportmedizin<br />
Rastatter Str. 17-19 • 75179 Pforzheim • Tel 07231- 60556- 0 • www.sportklinik.de • info@sportklinik.de 9<br />
Allgemeines
Fachbereiche<br />
In den Kliniken wird das gesamte Spektrum der Orthopädie abgedeckt. Insgesamt<br />
8 leitende Ärzte gewährleisten durch die Spezialisierung das Erreichen der hohen<br />
Qualitätsstandards.<br />
Folgende Schwerpunkte sind zu nennen:<br />
• Sporttraumatologie<br />
• Kniechirurgie<br />
• Schulter- und Ellenbogenchirurgie<br />
• Hüftchirurgie<br />
• Fuß- und Sprunggelenkchirurgie<br />
• Endoprothetik<br />
• Unfallchirurgie<br />
• Neuro- und Wirbelsäulenchirurgie (für privat Versicherte und Selbstzahler)<br />
• Gefäßchirurgie<br />
• Kardiologie<br />
Facharztpraxen in den ARCUS Kliniken<br />
Im Gebäudekomplex der ARCUS Kliniken sind neben den orthopädischen Kliniken<br />
verschiedene Facharztpraxen integriert, die das Spektrum erweitern.<br />
• Orthopädische Gemeinschaftspraxis<br />
Rieser / Bös / Ellermann / Miehlke / Ambacher / Schmidt-Wiethoff / Heisel<br />
• Privatpraxis für Neuro- und Wirbelsäulenchirurgie Prof. Dr. med. Uwe Spetzger<br />
• Praxis für Radiologie und Nuklearmedizin Dr. med. Berthold Winter<br />
• Privatpraxis für Kardiologie Dr. med. W.O. Schüler & Kollegen<br />
• Facharztpraxis für Anästhesie und Schmerztherapie Dr. med. Carla Weber<br />
Rastatter Str. 17-19 • 75179 Pforzheim • Tel 07231- 60556- 0 • www.sportklinik.de • info@sportklinik.de<br />
Allgemeines<br />
11
12<br />
Diagnostik<br />
Die ARCUS Kliniken können auf eine apparative Ausstattung der neuesten Generation<br />
zugreifen, die für eine optimal Diagnostik und Therapieplanung erforderlich ist.<br />
Schnittbilddiagnostik und digitales Röntgen<br />
In den angegliederten Praxen stehen zwei 1,5 Tesla MRTs (Kernspin) neuester Ausstattung,<br />
ein digitales Röntgen, ein Dual Source CT, eine nuklearmedizinische Abteilung<br />
sowie ein Herzkatheterlabor zur umfassenden Diagnostik bereit.<br />
Alle digitalen Bilder des CTs, MRTs, digitalen Röntgens sowie die im OP erzeugten<br />
arthroskopischen Bilder werden in einem zentralen PACS-System abgelegt und können<br />
zu jedem Zeitpunkt im Behandlungszimmer der orthopädischen Gemeinschaftspraxis,<br />
auf den Stationen und im Operationssaal abgerufen werden. Zur Befundung stehen<br />
in allen Abteilungen zertifizierte Monitore zur Verfügung.<br />
CT (Computertomographie)<br />
Das Dual Source Somatom Definition CT (2 x 64 Zeilen) der Fa. Siemens ist durch<br />
den Einsatz einer zweiten Röntgenröhre und eines zweiten Detektors in einem<br />
System wesentlich leistungsfähiger als Geräte der „einfachen“ Bauart. Die exzellente<br />
Bildqualität und Detailauflösung bei geringster Strahlenbelastung des Patienten führt<br />
zu einer schnellen und genauen Diagnosestellung und steigert ihre Zuverlässigkeit.<br />
Damit können auch ohne Herzkatheter die Herzkranzgefäße untersucht werden. Die<br />
zeitliche Auflösung des SOMATOM Definition ist mit 83 ms unabhängig von der Herzrate<br />
der Patienten. Dies erlaubt die Untersuchung jedes Herzens bei jeder Herzrate,<br />
z.B. die Diagnose des akuten Brustschmerzes, die Darstellung der Koronarien und<br />
die Funktionsanalyse des Herzens. Zusammen mit der derzeit höchsten verfügbaren<br />
Auflösung von weniger als 0,4 mm kann das SOMATOM Definition kleinste anatomische<br />
Strukturen darstellen, seien es komplexe knöcherne Strukturen oder feinste<br />
Details des Koronarbaumes. Dank der großen Gantryöffnung, einer Scanlänge von<br />
200 cm und der höchsten verfügbaren Röntgengeneratorleistung können nahezu<br />
alle Akutpatienten unabhängig von deren Konstitution und Größe untersucht und<br />
wertvolle Zeit vom Scan bis zur Diagnose gewonnen werden.<br />
MRT (Magnetresonanztomographie = Kernspin)<br />
Den ARCUS Kliniken stehen zwei 1,5 - Tesla MRTs der neuesten Generation zur<br />
Verfügung. Ausgestattet mit AudioComfort, einem Verbund mehrerer innovativer<br />
technischer Maßnahmen zur Geräuschunterdrückung, kann eine Reduzierung des<br />
bei der MRT bisher üblichen Lärmpegels um bis zu 97 Prozent erreicht werden. Die<br />
Möglichkeit, Patienten mit den Füßen voran zu scannen sowie die für eine Ganzkörperuntersuchung<br />
notwendige Zeit von nur 12 Minuten machen das Magnetom<br />
Avanto zum effizientesten und patientenfreundlichsten System seiner Klasse und<br />
ist entscheidend für die präoperative Diagnostik polytraumatischer Patienten.<br />
Das Magnetom Avanto ist mit der neuen und innovativen Tim-Technologie ausgestattet.<br />
Herzstück dieser ist das revolutionäre Matrix-Spulen-Konzept, bei dem 76<br />
Spulenelemente mit bis zu 32 Hochfrequenz-Kanälen [76x32] kombiniert werden<br />
können – dadurch sind deutliche Verbesserungen der Aufnahmegeschwindigkeit und<br />
der Bildqualität erreichbar. Magnetom Avanto zeichnet sich zudem durch besonders<br />
Rastatter Str. 17-19 • 75179 Pforzheim • Tel 07231- 60556- 0 • www.sportklinik.de • info@sportklinik.de
Diagnostik<br />
leistungsstarke Gradientensysteme (vergleichbar mit „Motoren“ für die MR) aus,<br />
was z.B. sehr schnelle Untersuchungen des Herzens oder detaillierte Analysen der<br />
Gehirnfunktionen möglich macht.<br />
Die Kardio-MRT ist durch modernste Software eine einfache und schnelle Untersuchung<br />
zu Fragestellungen der Herzfunktion, Myokardmorphologie, Infarktausmaß<br />
und 3D-Koronaranatomie. In den meisten Fällen kann eine Untersuchung in weniger<br />
als 30 Minuten abgeschlossen werden. Gerade die Bedeutung für die Sportmedizin<br />
ist hierbei herauszustellen. Die dezidierte Diagnostik von z.B. Herzmuskelentzündungen<br />
ist mit keiner anderen Methode vergleichbar.<br />
Digitales Röntgen<br />
Die orthopädische Gemeinschaftspraxis verfügt über ein dosisreduziertes direktdigitales<br />
Röntgengerät. Damit lässt sich bei 40% der sonst notwendigen Strahlenbelastung<br />
ein Bild mit höherer Auflösung und somit besserer Diagnostik erzielen.<br />
Mobiles CT und Navigationsgerät<br />
Mit dem CT sind komplexe Eingriffe auch navigiert möglich. Es lassen sich bei komplizierten<br />
anatomischen Verhältnissen oder komplexen Frakturen bessere Ergebnisse<br />
erzielen.<br />
Operationstrakt<br />
Die neun Operationssäle sind in das digitale Netzwerk des Klinikkomplexes eingebunden.<br />
Somit ist die Datenübertragung sowohl intern als auch extern gewährleistet.<br />
Alle im OP erzeugten Bilder werden aufgezeichnet und der Patientendatei zugefügt.<br />
Durch externe Umgebungskameras ist neben arthroskopischen Bildern auch die<br />
Übermittlung von externem Bildmaterial möglich. Somit ist bei Live-Operationen<br />
z.B. die Lagerung der Patienten, das Präparieren von Transplantaten/Implantaten<br />
auf nationale und internationale Kongresse und Veranstaltungen übertragbar.<br />
Auf zwei Bildschirmwänden kann das Geschehen in den Operationssälen von außen<br />
verfolgt werden. Ein OP-Manager steuert die Belegung der OP-Säle und realisiert<br />
dadurch eine Optimierung der Wechselzeiten.<br />
Sterilisationsbereich<br />
Die OP-Säle werden mit sterilem Material über überschneidungsfreie Wege versorgt.<br />
Die Sterilisation ist mit besten Geräten ausgestattet. Jedes am Patient angewandte<br />
Instrument ist über einen Barcode dem Patienten zuzuordnen. Somit ist die Sterilkette<br />
lückenlos dokumentierbar.<br />
Ein modernes System dokumentiert fortlaufend alle Arbeitsschritte und lässt jederzeit<br />
einen Einblick in der Verfügbarkeit der jeweiligen OP-Set´s zu und überwacht<br />
darüber hinaus die Lagerfristen.<br />
Rastatter Str. 17-19 • 75179 Pforzheim • Tel 07231- 60556- 0 • www.sportklinik.de • info@sportklinik.de 13<br />
Allgemeines
Qualitätsmanagement<br />
Schon vor dem Umzug in die neuen Räumlichkeiten, im Jahr 2005, wurde in den<br />
ARCUS Kliniken ein umfassendes Qualitätsmanagement implementiert, in das<br />
schrittweise alle Mitarbeiter einbezogen wurden.<br />
Aufgrund der großen Akzeptanz und des Engagements unserer Mitarbeiter konnten<br />
wir Arbeitsgruppen bilden, deren Aufgabe es ist, die klinikinternen Arbeitsabläufe<br />
und Strukturen kontinuierlich zu analysieren, anzupassen und zu optimieren.<br />
Auf dieser Basis fiel die Entscheidung KTQ (Kooperation und Transparenz für Qualität<br />
im Krankenhaus) als Qualitätsmanagement- System zu wählen.<br />
Ziel dieses Verfahrens ist es, die Klinikleitung und Mitarbeiter der jeweiligen Einrichtung<br />
zu motivieren, ein internes Qualitätsmanagement im Sinne der Patientenorientierung<br />
einzuführen bzw. dieses kontinuierlich zu verbessern.<br />
(Quelle: http://www.ktq.de/...)<br />
Die von uns angestrebte Zertifizierung wurde im November 2006, durch die Firma<br />
NIS Zert, erfolgreich abgeschlossen, die Rezertifizierung steht im November 2009 an.<br />
Verantwortlich für die Steuerung des Qualitätsmanagements sind:<br />
Qualitätsmanagerin: Qualitätsbeauftragter:<br />
Sigrun Goos Dr. med. Wolfgang Miehlke<br />
Pflegedienstleitung Leitender Arzt ARCUS Klinik<br />
goos@arcus-klinik.de miehlke@arcus-klinik.de<br />
Qualitätsphilosophie & Qualitätspolitik<br />
Die Klinikleitung hat sich verpflichtet, Qualitätsmanagement in alle Handlungsstrukturen<br />
zu integrieren.<br />
Patientenorientierung steht im Mittelpunkt unserer Bemühungen um Qualität und<br />
Patientenzufriedenheit ist unser kontinuierliches Ziel.<br />
Unsere Mitarbeiterinnen und Mitarbeiter sind maßgebliche Gestalter des Erfolgs<br />
unserer Klinik.<br />
Deshalb betrachten wir eine mitarbeiterorientierte Führung, ein großes Angebot an<br />
Fortbildungen und professionelle Zusammenarbeit als unsere zentralen Aufgaben.<br />
In allen Bereichen und allen Berufsgruppen ist Qualität ein zentrales Anliegen. Alle<br />
Mitarbeiterinnen und Mitarbeiter sind zur aktiven Mitwirkung verpflichtet. Freiwillige<br />
Arbeitsgruppen tragen zur Qualitätsverbesserung bei.<br />
Ein kontinuierlicher Verbesserungsprozess schließt alle Strukturen, Prozesse und<br />
Ergebnisse der Klinik ein.<br />
Rastatter Str. 17-19 • 75179 Pforzheim • Tel 07231- 60556- 0 • www.sportklinik.de • info@sportklinik.de<br />
Allgemeines<br />
15
16<br />
Wissenswertes & Organisatorisches<br />
OP-Tag<br />
Sie beabsichtigen, sich in unseren Kliniken einem operativen Eingriff zu unterziehen.<br />
Dazu möchten wir Ihnen einige Hinweise geben.<br />
Am Tage der Operation:<br />
• 6 Stunden vor der Operation nicht mehr essen<br />
• 2 Stunden vorher nichts mehr trinken (Ausnahme: etwas Sprudel oder Wasser<br />
etwa in Verbindung mit einem Medikament, siehe Kapitel „Anästhesie“<br />
S. 18)<br />
• keinen Kaugummi kauen, keine Bonbons lutschen<br />
• nicht rauchen<br />
• kein Make– up verwenden und das Gesicht nicht eincremen<br />
Weitere Information zur Anästhesie finden Sie im Kapitel „Anästhesie“ ab S. 18<br />
Einbestellung und Verweildauer:<br />
Bitte beachten Sie, dass der Zeitpunkt der Einbestellung und der tatsächliche Beginn<br />
einer Operation zeitlich auseinander liegen können, u.a. wegen der benötigten Zeit<br />
für die OP-Vorbereitung.<br />
Dies gilt auch für die Verweildauer im Aufwachraum bevor Sie auf Station verlegt<br />
oder bei ambulanten Operationen entlassen werden können. Die Dauer wird von<br />
vielen verschiedenen Faktoren bestimmt und kann deshalb nicht konkret genannt<br />
werden. Es handelt sich dabei lediglich um einen geschätzten Zeitpunkt.<br />
Entlassung aus dem Aufwachraum (AWR):<br />
• das wichtigste Kriterium, die Entlassung betreffend, ist der Zustand des Patienten.<br />
Die Entlassfähigkeit des Patienten unterliegt ausschließlich der Entscheidung des<br />
zuständigen Anästhesisten und Operateurs<br />
• wichtig ist weiterhin die Vollständigkeit der für die Weiterbehandlung wichtigen<br />
medizinischen Unterlagen<br />
Rastatter Str. 17-19 • 75179 Pforzheim • Tel 07231- 60556- 0 • www.sportklinik.de • info@sportklinik.de
Wissenswertes & Organisatorisches<br />
Durchschnittliche Verweildauer im Aufwachraum (AWR)<br />
nach OP-Ende:<br />
• 2 Stunden bei kleineren Eingriffen<br />
• mindestens 4 Stunden bei größeren Eingriffen, bei großen Operationen u.U.<br />
auch über Nacht<br />
Sollte sich bei Ihnen eine längere Wartezeit ergeben, bitten wir bereits im Voraus<br />
um Ihr Verständnis.<br />
Begleitperson:<br />
• möchte Ihre Begleitperson zwischenzeitlich das Haus verlassen, kann diese Ihre<br />
Telefonnummer beim AWR-Personal hinterlegen. Sie werden rechtzeitig über<br />
den Entlasszeitpunkt informiert<br />
• aus hygienischen Gründen ist das Betreten des AWR nicht gestattet<br />
(besondere Ausnahmefälle: z.B. operative Eingriffe bei Kindern)<br />
• für den Weg bis zum PKW steht Ihnen ein Rollstuhl zur Verfügung. Wir bitten<br />
Sie diesen wieder vor dem AWR abzustellen<br />
Apotheke:<br />
Beachten Sie bitte, dass die Apotheke nur bis 19 Uhr geöffnet hat. Das Rezept zur<br />
Thromboseprophylaxe sollten Sie rechtzeitig einlösen.<br />
Bei ambulanten Operationen:<br />
Die erste Antithrombosespritze erhalten Sie vor Ihrer Entlassung im AWR aus unserem<br />
Bestand. Wir bitten Sie daher eine Antithrombosespritze aus Ihrer Packung zu<br />
entnehmen und diese beim OP-Empfang abzugeben.<br />
Nochmals sei in diesem Zusammenhang auf die Wichtigkeit einer konsequent<br />
durchgeführten Thromboseprophylaxe hingewiesen. Auch junge Patienten sind<br />
potentiell thrombosegefährdet.<br />
Rastatter Str. 17-19 • 75179 Pforzheim • Tel 07231- 60556- 0 • www.sportklinik.de • info@sportklinik.de<br />
Allgemeines<br />
17
18<br />
Anästhesie<br />
Allgemeines<br />
Das Schmerzempfinden während einer Operation kann durch verschiedene Narkoseverfahren<br />
ausgeschaltet werden.<br />
Bei einer Allgemeinanästhesie (Vollnarkose) werden Sie in einen schlafähnlichen<br />
Zustand versetzt, während sich eine Regionalanästhesie auf die Betäubung eines<br />
Teils (Region) des Körpers erstreckt.<br />
Eine Kombination beider Verfahren ist u.a. bei Operationen wie Hüft– und Kniegelenkersatz,<br />
Kreuzbandersatz und Schulteroperationen sehr sinnvoll.<br />
Durch das Platzieren eines “Schmerzkatheters“ kann auch in den Tagen nach der<br />
Operation eine ausgezeichnete Schmerztherapie gewährleistet werden.<br />
Die Operationssäle der ARCUS Kliniken sind mit den modernsten Narkosegeräten<br />
und Überwachungseinheiten ausgestattet.<br />
Unser Anästhesie-Team kümmert sich während der gesamten Operation um Ihre<br />
Sicherheit und Ihr Wohlergehen. Wir sorgen für die Ausschaltung der Schmerzen,<br />
beobachten permanent Ihre lebenswichtigen Vitalfunktionen, wie Atmung und<br />
Kreislauf, und sind so immer in der Lage, Veränderungen schnellstens zu erfassen<br />
und bei Bedarf zu korrigieren.<br />
Was ist vor der Anästhesie zu beachten?<br />
Sie werden von uns individuell beraten, welches Narkoseverfahren in Ihrem speziellen<br />
Fall sinnvoll und notwendig ist.<br />
Bedenken Sie bitte, dass Sie durch Ihr Verhalten einen wesentlichen Beitrag zum<br />
Gelingen der Anästhesie beitragen können. Folgende Hinweise sollten Sie daher<br />
unbedingt beachten:<br />
• 6 Stunden vor der Operation nicht mehr essen<br />
• 2 Stunden vorher nichts mehr trinken (Ausnahme: etwas Sprudel oder Wasser<br />
etwa in Verbindung mit einem Medikament)<br />
• keinen Kaugummi kauen, keine Bonbons lutschen<br />
• am OP-Tag nicht rauchen, kein Make-up verwenden und das Gesicht nicht eincremen<br />
• Medikamente, die Sie ständig einnehmen müssen, teilen Sie bitte unbedingt<br />
dem Anästhesisten mit. Dieser entscheidet, welche Medikamente am OP–<br />
Morgen eingenommen werden sollen. So kann es auch erforderlich sein, dass<br />
bestimmte Arzneimittel einige Tage (2-10 Tage) vor der Operation abgesetzt<br />
werden müssen. Dies betrifft v.a. blutgerinnungshemmende Medikamente wie<br />
Marcumar, acetylsalicylsäurehaltige Medikamente (Aspirin, ASS), Clopidogrel<br />
(Plavix, Iscover) sowie metforminhaltige Substanzen bei der Diabetes mellitus<br />
Behandlung.<br />
Rastatter Str. 17-19 • 75179 Pforzheim • Tel 07231- 60556- 0 • www.sportklinik.de • info@sportklinik.de
Anästhesie<br />
Narkosevorbereitung<br />
Vor Einleitung der Narkose wird Ihnen eine Infusionskanüle in eine Armvene gelegt,<br />
ein leichtes Beruhigungsmittel verabreicht und kleine Elektroden für die spätere<br />
Herzüberwachung auf den Oberkörper geklebt. Anschließend werden Sie in den<br />
Vorbereitungsraum gefahren. Hier beginnen wir als Vorbereitung auf die Anästhesie<br />
mit der ständigen Überwachung Ihrer Herztätigkeit (EKG) und einer kontinuierlichen<br />
Messung des Sauerstoffgehaltes in Ihrem Blut über einen Fingersensor. Außerdem<br />
messen wir automatisch Ihren Blutdruck.<br />
Allgemeinanästhesie<br />
Zur Einleitung einer Vollnarkose werden Ihnen gut verträgliche Schlafmittel und<br />
Schmerzmedikamente über die vorher gelegte Venenverweilkanüle gespritzt und<br />
während der Narkose kontinuierlich über eine Spritzenpumpe zugeführt.<br />
Wenn Sie eingeschlafen sind, wird eine Beatmungshilfe in Form einer Kehlkopfmaske<br />
(Larynxmaske) in den Rachen eingeführt. Die Kehlkopfmaskenbeatmung ist ein<br />
einfaches und schonendes Verfahren, welches zu keinerlei Beeinträchtigung der<br />
Stimmbandfunktionen führt. Ist operationstechnisch eine Bauch- oder Seitenlage<br />
erforderlich, wird in der Regel zur Erleichterung der Beatmung eine endotracheale<br />
Intubation mit medikamentöser Muskelentspannung durchgeführt. Dabei wird unter<br />
Sicht mit Hilfe eines Laryngoskops ein Tubus an den Stimmbändern vorbei in die<br />
Luftröhre eingeführt. Selbstverständlich überwachen wir Sie die gesamte Zeit mit<br />
der größtmöglichen Sorgfalt. Während der Anästhesie werden Ihre Herz-Kreislauf-<br />
und Beatmungsparameter über ein modernes automatisches Monitoring registriert,<br />
so daß auf jede Normabweichung sofort reagiert werden kann. Zur Ermittlung der<br />
idealen Narkosetiefe können Ihre Gehirnaktivitäten erfasst werden. Die Narkosedauer<br />
wird genau auf die Länge des Eingriffs abgestimmt, daß heißt Sie werden<br />
direkt nach Operationsende aus der Narkose erwachen.<br />
Eine Nachbetreuung erfolgt auf der Wachstation, wo Sie auch kurz nach der Operation<br />
wieder trinken und Ihre Angehörigen begrüßen können.<br />
Rastatter Str. 17-19 • 75179 Pforzheim • Tel 07231- 60556- 0 • www.sportklinik.de • info@sportklinik.de<br />
Anästhesie<br />
19
Abb. 1:<br />
Plexusanästhesie<br />
Abb. 2:<br />
Spinalanästhesie<br />
Abb. 3:<br />
Spinalanästhesie<br />
20<br />
Anästhesie<br />
Regionalanästhesie<br />
Plexusanästhesie<br />
Für Operationen an Schulter, Ellenbogen und Hand kommt als regionales Anästhesieverfahren<br />
die Plexusanästhesie in Frage.<br />
Hierbei wird das Schmerzempfinden in Ihrem Arm oder Ihrer Schulter ausgeschaltet.<br />
Das Nervengeflecht, das die Schulter bzw. Ihren Arm versorgt, kann durch die Gabe<br />
eines Lokalanästhetikums einige Stunden vorübergehend betäubt werden. Es ist<br />
daher „normal“, wenn Sie Ihren Arm in dieser Zeit nicht bewegen können.<br />
Zusätzlich erhalten Sie eine „leichte“ Allgemeinanästhesie, um Ihr Wohlempfinden<br />
und Ihren Komfort während der Operation zu erhöhen.<br />
Spinalanästhesie<br />
Schmerzfreie Eingriffe unterhalb des Bauchnabels werden auch durch die Spinalanästhesie<br />
ermöglicht.<br />
Auch bei diesem rückenmarksnahen Verfahren wird (in großem Abstand zum Rückenmark)<br />
normalerweise zwischen dem 3. und 4. Lendenwirbeldornfortsatz mit<br />
einer sehr dünnen Kanüle etwas Lokalanästhetikum in den sog. Liquorraum gespritzt.<br />
Sie erleichtern uns das Auffinden des Spinalkanals, wenn Sie während der Punktion<br />
einen „Katzenbuckel“ machen, d.h. sich nach vorne beugen und das Kinn auf die<br />
Brust drücken.<br />
Nach kurzer Zeit bemerken Sie ein Wärme– und ein zunehmendes Schweregefühl in<br />
den Beinen. Vor Beginn der Operation wird geprüft, ob es zu einer ausreichenden<br />
Ausbreitung der Betäubung gekommen ist. Je nach Art des verwendeten Lokalanästhetikums<br />
kann diese bis zu 6 Stunden anhalten. In einigen Fällen kann es durch<br />
Mitbetäubung der Blasennerven zu einem vorübergehenden Harnverhalt kommen.<br />
Insbesondere jüngere Patienten können in sehr seltenen Fällen nach einer Spinalanästhesie<br />
Kopfschmerzen entwickeln.<br />
Periduralanästhesie<br />
Die Periduralanästhesie (PDA) zählt ebenfalls zu den rückenmarksnahen Verfahren.<br />
Im Gegensatz zur Spinalanästhesie wird hier die harte Haut, die das Rückenmark<br />
und die daraus entspringenden Nerven umgibt nicht punktiert. Dies bedeutet, dass<br />
im Vergleich zur Spinalanästhesie mehr Lokalanästhetikum gegeben werden muss<br />
und der Betäubungseffekt etwas später eintritt. Prinzipiell eignet sich die PDA zwar<br />
auch als alleiniges Anästhesieverfahren für Eingriffe an der unteren Körperhälfte,<br />
wird aber insbesondere wegen der langen Anschlagszeit bei größeren Eingriffen<br />
eher als zusätzliches Verfahren zur postoperativen Schmerztherapie angeboten.<br />
Ein dünner Katheter, der bei diesem Verfahren im Periduralraum platziert wird,<br />
kann in den ersten postoperativen Tagen für eine kontinuierliche Schmerztherapie<br />
genutzt werden.<br />
Ob eine dieser Techniken für Sie in Frage kommt, sollte im Gespräch mit Ihrem<br />
Anästhesisten geklärt werden.<br />
Rastatter Str. 17-19 • 75179 Pforzheim • Tel 07231- 60556- 0 • www.sportklinik.de • info@sportklinik.de
Anästhesie<br />
Kombination von Allgemeinanästhesie und<br />
Regionalanästhesie<br />
Wie bereits erwähnt, kann es für viele Operationen sinnvoll sein, beide Anästhesieformen<br />
zu kombinieren.<br />
Die Allgemeinanästhesie erspart Ihnen das bewusste Miterleben der Operation und<br />
ermöglicht eine sichere künstliche Beatmung.<br />
Die Regionalanästhesie dient der Schmerzausschaltung während und nach der<br />
Operation. Durch kontinuierliche Gabe des Lokalbetäubungsmittels benötigen Sie<br />
wesentlich weniger stark wirksame Schmerzmedikamente, so dass weniger Nebenwirkungen<br />
wie Übelkeit, Erbrechen oder Müdigkeit auftreten.<br />
Wird bei Ihnen ein solcher Katheter gelegt, so besteht die Möglichkeit, diesen im<br />
Bedarfsfall auch einige Tage auf Station zur Schmerztherapie zu verwenden.<br />
Beinnervenbetäubung (sog. 3 in 1 Blockade; Femoralis-,<br />
Ischiadicuskatheter)<br />
Diese Formen der sog. peripheren Regionalanästhesien kommen insbesondere bei<br />
Kreuzbandoperationen, bei Kniegelenkersatz sowie komplexen Fußoperationen<br />
zur Anwendung.<br />
Dabei wird in der Regel nach Einleitung einer Allgemeinanästhesie unter Zuhilfenahme<br />
eines Nervenstimulationsgerätes der Nerv (N. femoralis) in der Leiste aufgesucht,<br />
der hauptsächlich für die Versorgung der vorderen Anteile des Kniegelenkes sowie<br />
der Kniestreck– und Hüftbeugemuskulatur zuständig ist. Eine einmalige Injektion<br />
von Lokalanästhetika führt zu einer lang anhaltenden Schmerzreduktion. Die Platzierung<br />
eines dünnen Katheters in Nervennähe ermöglicht Nachinjektionen auch an<br />
den folgenden Tagen nach der Operation, so dass die ersten physiotherapeutischen<br />
Behandlungen weitgehend schmerzfrei durchgeführt werden können.<br />
Wenn ein Kniegelenkersatz mittels einer (Teil-) Prothese durchgeführt werden soll,<br />
wird zusätzlich ein zweiter Katheter an den Nerven (N. ischiadicus) gelegt, der im<br />
Wesentlichen die Rückseite des Oberschenkels und den Unterschenkel versorgt.<br />
So ist es auch verständlich, dass Sie selbst nach größeren Operationen ohne bzw.<br />
nur mit leichten Schmerzen aus der Narkose erwachen werden.<br />
Für Operationen an Arm und Schulter gibt es analoge Verfahren.<br />
Periphere Nervenblockaden<br />
Bei Operationen an der Hand oder dem Fuß kann zusätzlich zu einer Allgemeinanästhesie<br />
eine gute Schmerztherapie auch durch Nervenblockaden erzielt werden,<br />
die weiter entfernt vom Nervenhauptstamm, d.h. peripher, durchgeführt werden.<br />
Dazu gehört der Hand– und Fußblock.<br />
Der Vorteil liegt in einer nur geringen Beeinträchtigung der Muskelaktivität der<br />
betroffenen Gliedmaßen, einem reduzierten Bedarf an Narkosemedikamenten und<br />
einer lang andauernden postoperativen Schmerzreduktion.<br />
Rastatter Str. 17-19 • 75179 Pforzheim • Tel 07231- 60556- 0 • www.sportklinik.de • info@sportklinik.de<br />
Anästhesie<br />
21
22<br />
Meniskus<br />
Allgemeines<br />
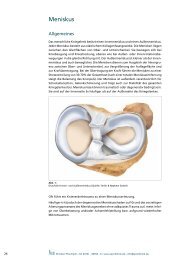
Das menschliche Kniegelenk besitzt einen Innenmeniskus und einen Außenmeniskus.<br />
Jeder Meniskus besteht aus elastischem Kollagenfasergewebe. Die Menisken liegen<br />
zwischen den Gleitflächen von Ober- und Unterschenkel. Sie bewegen sich bei<br />
Kniebeugung und Kniestreckung, ebenso wie bei Außen- oder Innenrotationsbewegungen<br />
in die gleiche Richtung mit. Der Außenmeniskus ist kleiner als der Innenmeniskus<br />
und auch beweglicher. Die Menisken dienen zum Ausgleich der Inkongruenz<br />
zwischen Ober- und Unterschenkel, zur Vergrößerung der Auflagefläche und<br />
zur Kraftübertragung. Bei der Übertragung der Kraft führen die Menisken zu einer<br />
Stressverteilung von 30-70% der Gesamtlast (nach einer totalen Meniskusentfernung<br />
steigt die Belastung des Knorpels). Der Meniskus ist außerdem verantwortlich für<br />
Schockabsorption, Gelenkschmierung und trägt auch zur Stabilität des gesamten<br />
Kniegelenkes bei. Meniskusrisse können traumatisch oder degenerativ bedingt sein.<br />
Sie sind auf der Innenseite 3x häufiger als auf der Außenseite des Kniegelenkes.<br />
Abb. 1:<br />
Draufsicht Innen- und Außenmeniskus (Quelle: Smith & Nephew GmbH)<br />
Oft führt ein Knieverdrehtrauma zu einer Meniskusverletzung.<br />
Häufiger tritt jedoch der degenerative Meniskusschaden auf Grund des vorzeitigen<br />
Alterungsprozesses des Meniskusgewebes ohne adäquates Trauma auf, meist infolge<br />
von Überbelastung und/oder Achsenfehlstellung bzw. aufgrund wiederholter<br />
Mikrotraumen.<br />
Rastatter Str. 17-19 • 75179 Pforzheim • Tel 07231- 60556- 0 • www.sportklinik.de • info@sportklinik.de
Meniskus<br />
Beschwerden<br />
Die häufigsten Symptome eines Meniskusschadens sind Schmerzen an der Außen-<br />
oder Innenseite des Kniegelenkes, vor allem unter Belastungen und Drehbewegungen.<br />
Das „Blockieren“ des Gelenkes, d.h. die vorübergehende Unfähigkeit das Knie<br />
zu beugen oder zu strecken, ist ein spezieller Hinweis auf einen eingeklemmten<br />
Korbhenkel- oder Lappenriss. Es kann teilweise auch zu einer Schwellung und Überwärmung<br />
des Kniegelenkes aufgrund des akuten Reizzustandes des betroffenen<br />
Kniegelenkes kommen.<br />
Abb. 2:<br />
Komplexriss nach Teilresektion<br />
Therapie<br />
Abb. 3:<br />
Komplexriss ohne Nahtmöglichkeit<br />
Die Therapie des Meniskusschadens ist je nach Schweregrad konservativ oder operativ<br />
möglich. Bei einem weitgehend „beschwerdearmen“, stabilen Meniskusriss,<br />
der Alltagsbelastungen zulässt, ist eine kombinierte medikamentös-physikalische<br />
Therapie möglich.<br />
Die operative Therapie wird minimal-invasiv arthroskopisch durchgeführt. Auf Grund<br />
der bekannten Langzeitfolgen nach Meniskusentfernung versuchen wir bei jungen<br />
Patienten mit allen Mitteln soviel Meniskus wie möglich zu erhalten. Bei Lappen- oder<br />
Korbhenkel-Rissen des Meniskus, kann in manchen Fällen eine Naht des Meniskus<br />
durchgeführt werden. Es sind gute Heilungschancen der Naht bekannt, wenn die<br />
Risse in der basisnahen, gut durchbluteten Region des Meniskus liegen. Ob eine<br />
Naht des Meniskus in Frage kommt, muss während der Operation vom erfahrenen<br />
Operateur entschieden werden.<br />
Abb. 4:<br />
Korbhenkelriss<br />
Abb. 5:<br />
Meniskusnaht<br />
Rastatter Str. 17-19 • 75179 Pforzheim • Tel 07231- 60556- 0 • www.sportklinik.de • info@sportklinik.de 23<br />
Knie
24<br />
Meniskus<br />
Meniskusnaht<br />
In den ARCUS Kliniken werden je nach Notwendigkeit verschiedene Nahttechniken<br />
eingesetzt. Diese sind erprobte, komplikationsarme Verfahren und versprechen<br />
gute Heilungschancen. Um das Zusammenwachsen der zerrissenen Meniskusanteile<br />
zu ermöglichen und das Einwachsen von Blutgefäßen zu induzieren, werden die<br />
Rissstellen vor der Naht mit mikrochirurgischen Instrumenten durch Auffrischung<br />
(„needling“ und „rasping“) vorbereitet. Im Falle eines kleinen Risses und bei gleichzeitigem<br />
Kreuzbandriss ist dies oft ausreichend und wird als indirekte Naht angesehen.<br />
Bei einer isolierten Meniskusverletzung oder einem größeren Riss wird eine direkte<br />
Meniskusnaht durchgeführt, indem die Riss-Enden aneinander genäht werden.<br />
Meniskusteilresektion<br />
Stellt sich heraus, dass der Meniskus nicht genäht werden kann, dann erfolgt in<br />
der Regel eine Meniskusteilentfernung. Hierbei wird sowenig Meniskusgewebe<br />
wie möglich entfernt und soviel wie notwendig, um anschließend einen stabilen<br />
funktionsfähigen Restmeniskus zu erhalten. Durch die Teilentfernung des Meniskus<br />
verringert sich zwar die Auflagefläche geringfügig, dies wirkt sich jedoch im Regelfall<br />
je nach Größe des entfernten Anteils nicht nachteilig auf die Gelenkfunktion aus.<br />
Nachbehandlung<br />
Nach der Operation dürfen Sie nicht selbst Auto fahren. Meistens wird eine entzündungshemmende<br />
Medikation von uns verordnet, die regelmäßig eingenommen<br />
wird. Eine Thromboembolieprophylaxe mit sog. “Bauchspritzen“ ist unbedingt notwendig<br />
für die Dauer der Gehstockentlastung. Eine in das Kniegelenk eingelegte<br />
Drainage wird meist am ersten oder zweiten Tag nach der Operation gezogen, das<br />
Nahtmaterial nach 10-12 Tagen. Diese Maßnahmen übernimmt in der Regel der<br />
zuweisende Fach- oder Hausarzt.<br />
Nach einer Meniskusnaht soll das Knie in der Regel in den ersten 12 Wochen unter<br />
Belastung nicht über 90 Grad gebeugt werden (nicht in die Hocke gehen!). Die ersten<br />
2 Wochen sollte nur mit Sohlenkontakt belastet werden, die 3. und 4. Woche<br />
nach der Operation mit 20 kg, danach findet ein moderater Belastungsaufbau statt.<br />
Intensive sportliche Betätigung ist meist nach 3-4 Monaten möglich.<br />
Nach einer Meniskusteilentfernung ist eine Vollbelastung meist nach 5-7 Tagen<br />
erlaubt. Für die Dauer der Gehstockentlastung ist eine entsprechende Thromboembolieprophylaxe<br />
erforderlich.<br />
Rastatter Str. 17-19 • 75179 Pforzheim • Tel 07231- 60556- 0 • www.sportklinik.de • info@sportklinik.de
Meniskus<br />
Meniskusersatz<br />
Wurde bei einem jungen Patienten frühzeitig der Meniskus zu großen Teilen entfernt,<br />
ist eine Meniskustransplantation oder ein Meniskusersatz zu diskutieren.<br />
Durch das Fehlen des Meniskus kann es verfrüht zu einer Arthrose kommen. Die<br />
Operation dient zum Hinauszögern der Arthroseentstehung und ihr Erfolg ist eng<br />
mit gesundem vorhandenen Knorpel, intakten Bandverhältnissen und physiologischer<br />
Beinachse verbunden.<br />
Eine Transplantation eines Spendermeniskus („Allograft“) ist ebenso möglich wie die<br />
Implantation von künstlich hergestelltem Meniskusersatzgewebe („CMI“ = Collagen<br />
Meniskus Implantat oder Polyurethan ACTIFIT). Die Implantate werden intraoperativ<br />
zugeschnitten, damit sie genau in den vorbereiteten Defekt passen. Dann wird das<br />
gewählte Implantat eingenäht und muss über mehrere Wochen einheilen. Das neue<br />
Gewebe soll dann die Meniskusfunktion wiederherstellen, Schmerz wird vermindert<br />
und der degenerative Prozess wird möglicherweise unterbrochen. Aufgrund der sehr<br />
strengen Indikationsstellung wird die Operation insgesamt eher selten durchgeführt.<br />
Abb. 6:<br />
Meniskusersatz (Quelle: ReGen Biologics)<br />
Nachbehandlung<br />
Nach einer Meniskusersatzoperation ist eine Entlastung mit Gehstützen für 2-3<br />
Monate erforderlich, um das Einheilen des Spendermeniskus zu ermöglichen.<br />
Rastatter Str. 17-19 • 75179 Pforzheim • Tel 07231- 60556- 0 • www.sportklinik.de • info@sportklinik.de 25<br />
Knie
26<br />
Vorderes Kreuzband<br />
Allgemeines<br />
Kreuzbandverletzungen treten als Folge akuter Sport- und Unfallverletzungen auf.<br />
Nach einer Kreuzbandverletzung schwillt das Kniegelenk aufgrund eines Blutergusses<br />
an. Die weiteren Symptome sind eine schmerzhaft eingeschränkte Kniebeweglichkeit<br />
sowie ein in Abhängigkeit vom Verletzungsgrad vorhandenes Instabilitätsgefühl. Die<br />
Diagnosestellung kann im akuten Zustand erschwert sein, da Schmerzen, Schwellung<br />
und Muskelverspannung die Untersuchung behindern. Der positive Ausfall des Pivot<br />
shifts gilt als sicheres klinisches Zeichen der vorderen Kreuzbandruptur, der positive<br />
Lachman-Test als wahrscheinlich.<br />
Neben der orthopädischen Untersuchung ist eine Kernspintomographie (MRT) bei<br />
frischer Kreuzbandverletzung angeraten, da zu einem hohen Prozentsatz Begleitverletzungen,<br />
wie Meniskus-, Innenband- und Knorpelschäden vorliegen. Mit der<br />
Kernspintomographie kann das gesamte Ausmaß der Verletzung sehr genau festgestellt<br />
werden. Besondere Relevanz erfährt die Kernspintomographie dadurch auch<br />
im Hinblick auf die Operationsplanung sowie die Zuordnung operationspflichtiger<br />
Begleitverletzungen der Menisken, der Seitenbänder und/oder des dorso-lateralen<br />
Kapselecks mit Abriss der Popliteussehne.<br />
vorderes Kreuzband<br />
Innenmeniskus<br />
Schienbein<br />
Abb. 1:<br />
Kniegelenk mit Kreuzbändern und Menisken (Quelle: Smith & Nephew GmbH)<br />
Problematik bei gerissenem Kreuzband<br />
Oberschenkelrolle<br />
hinteres Kreuzband<br />
Außenmeniskus<br />
Wadenbein<br />
Die Kreuzbänder bilden die zentralen Stabilisierungspfeiler des Kniegelenkes<br />
(Abb. 1). Ihre wesentliche Aufgabe ist die Sicherung des Kniegelenkes gegenüber<br />
Abbrems- und Beschleunigungsaktionen sowie Drehbewegungen. Verletzungen<br />
der Kreuzbänder betreffen zu über 90% das vordere Kreuzband (VKB). Der Kreuzbandriss<br />
verursacht eine gravierende Störung des natürlichen Gelenkspiels. Wenngleich<br />
beim muskulär geschulten Sportler die Kreuzbandruptur unter konservativen<br />
Rastatter Str. 17-19 • 75179 Pforzheim • Tel 07231- 60556- 0 • www.sportklinik.de • info@sportklinik.de
Vorderes Kreuzband<br />
Therapiemaßnahmen anfänglich noch kompensiert werden kann, ist im weiteren<br />
Verlauf mit einer Schädigung weiterer Strukturen und einem damit verbundenem<br />
deutlich erhöhten Arthroserisiko zu rechnen.<br />
Nach einer Kreuzbandruptur steht für die meisten Patienten der Wunsch des Wiedererreichens<br />
der Sportfähigkeit im Vordergrund. Die Operationsnotwendigkeit<br />
richtet sich nach Aktivität, Instabilitätssymptomatik und Alter. Besonders der sportlich<br />
orientierte Patient profitiert von einer zeitnahen operativen Versorgung. Ein konservativer<br />
Behandlungsversuch ist hingegen bei geringer Instabilitätssymptomatik<br />
und niedrigem körperlichen Belastungsanspruch gerechtfertigt. Bei Kreuzbandverletzungen<br />
im Kindes- und Jugendalter muss eine frühzeitige operative Rekonstruktion<br />
unter Verwendung geeigneter Techniken erwogen werden, um schwerwiegenden<br />
Folgeschäden im Sinne sekundärer Gelenkknorpel- und Meniskusschäden vorzubeugen.<br />
Gerade hier haben wir umfangreiche Erfahrungen und zahlreiche Studien zu<br />
dieser Thematik veröffentlicht.<br />
Abb. 2:<br />
Arthroskopisches Bild einer frischen VKB-Ruptur<br />
Aktuelle Operationsverfahren<br />
Abb. 3:<br />
Kreuzbandersatz aus Semitendinosus-Sehnentransplantat<br />
Durch die enorme Weiterentwicklung der arthroskopischen Operationstechniken<br />
sind die Behandlungsmöglichkeiten für den Kreuzbandersatz in den letzten Jahren<br />
erheblich verbessert worden. Kürzere Operationszeiten, ein geringeres Operationstrauma,<br />
weniger Schmerzen und ein besseres kosmetisches Ergebnis sprechen<br />
heute für diese minimal-invasiven Operationsmethoden. Ein korrektes operatives<br />
Vorgehen jedoch erfordert ein Höchstmaß an Erfahrung (Abb. 2+3). Daher sollte<br />
ein derartiger Eingriff in spezialisierten Zentren vorgenommen werden. In der <strong>Arcus</strong><br />
Klinik Pforzheim werden jährlich über 1200 arthroskopische Kreuzbandoperationen<br />
durchgeführt.<br />
Der arthroskopische Kreuzbandersatz mittels autologer (körpereigener) Sehnentransplantate<br />
hat sich heute als Standard durchgesetzt. Verwendet werden Hamstringsehnentransplantate<br />
(Semitendinosus- und Gracilissehne) in dreifach- und vierfach-<br />
Bündeltechnik sowie Patellarsehnenstreifen, Quadrizepssehnen und nach mehrfach<br />
Rupturen auch Spendertransplantate. Gemeinsame Eigenschaft dieser Transplantate<br />
ist eine mit dem natürlichen vorderen Kreuzband vergleichbare Zerreißkraft und<br />
Elastizität. Dennoch unterscheiden sich die Transplantate hinsichtlich ihrer Entnahme<br />
und ihrer Verankerungsmöglichkeiten.<br />
Rastatter Str. 17-19 • 75179 Pforzheim • Tel 07231- 60556- 0 • www.sportklinik.de • info@sportklinik.de 27<br />
Knie
Abb. 4:<br />
Quadruple-Hamstringsehnen-<br />
Transplantat mit Endobutton ®<br />
bzw. Retrobutton ® armiert.<br />
(Quelle: Arthrex GmbH)<br />
Abb. 5:<br />
Patellarsehnen-Transplantat<br />
als Kreuzbandersatz<br />
(Quelle: Arthrex GmbH)<br />
Abb. 6:<br />
Zweibündel-Rekonstruktion des VKB<br />
(schematisierte Darstellung)<br />
28<br />
Vorderes Kreuzband<br />
Hamstringtransplantat (Kniebeugesehnen: Semitendinosus- und<br />
Gracilissehne)<br />
Über einen kleinen Hautschnitt am innenseitigen Schienbeinkopf werden die Semitendinosus-<br />
und Gracilissehne entnommen und jeweils gedoppelt, so dass sich<br />
hieraus ein Vierfach-Transplantat ergibt (Abb. 4). Alternativ besteht bei ausreichender<br />
Sehnenlänge auch die Möglichkeit, lediglich die Semitendinosussehne zu gewinnen<br />
und diese als Drei- bzw. Vierfachbündel zu vernähen.<br />
Die Vorteile bei der Verwendung von Hamstringsehnen sind vor allem in der geringeren<br />
Entnahmeproblematik bei weniger Schmerzen und einer kosmetisch günstigeren<br />
Hautnarbe zu sehen. Das Kniebeugesehnentransplantat erreicht während<br />
des Einheilprozesses eher die Elastizität des natürlichen Kreuzbandes, was einen<br />
weiteren wesentlichen Vorteil dieser Methode darstellt. Relevante Störungen der<br />
Beugesehnenfunktion durch das Entfernen der Hamstringsehnen entstehen nicht.<br />
Patellarsehne (Sehne unterhalb der Kniescheibe)<br />
Als Kreuzbandersatz wird das mittlere Drittel der Sehne als „Bone-Tendon-Bone-“<br />
(Knochen-Sehne-Knochen-) Transplantat entnommen (Abb. 5). Vorteil dieser Methode<br />
ist die stabile Fixation sowie die rasche knöcherne Einheilung des Transplantates.<br />
Als Nachteile gelten Schmerzen, welche an der Entnahmestelle auftreten können<br />
und eine mögliche Verminderung der Muskelkraft des Oberschenkelstreckmuskels.<br />
Der so genannte „vordere Knieschmerz“ ist nach vorderer Kreuzbandplastik mit<br />
Patellarsehne statistisch häufiger als nach Ersatz mit Hamstringtransplantat.<br />
Zwei-Bündel-Rekonstruktion („double bundle“)<br />
Als neueres Verfahren wird von einigen Arbeitsgruppen gegenwärtig die Zwei-<br />
Bündel-Rekonstruktion unter Verwendung von Hamstringsehnen bei der Rekonstruktion<br />
des VKB favorisiert. Bei dieser Technik erfolgt der Kreuzbandersatz entsprechend<br />
der anatomischen Kreuzbandstruktur als zweifacher Transplantatstrang,<br />
dem anteromedialen und posterolateralen Faserbündel (Abb. 6). Der bisher nur<br />
in experimentellen Simulationen belegten höheren biomechanischen Effizienz<br />
der Zwei-Bündel-Rekonstruktion steht jedoch eine aufwendigere Operations- und<br />
Verankerungstechnik gegenüber, deren langfristige Effizienz hinsichtlich einer<br />
optimierten Kniegelenksstabilisierung jedoch bislang nicht nachgewiesen werden<br />
konnte. Im Rahmen kontrollierter Studien wird dieses Verfahren in unserem Haus<br />
ebenfalls angewandt.<br />
Quadrizepssehne (Sehne des Oberschenkelstreckmuskels)<br />
Das Quadrizepssehnentransplantat mit endständigem patellarem Knochenblöckchen<br />
findet vorwiegend in der Revisionschirurgie (erneuter Kreuzbandriss) Anwendung.<br />
Den mit dem natürlichen Kreuzband vergleichbaren biomechanischen Transplantateigenschaften<br />
steht eine operationstechnisch anspruchsvolle Transplantatentnahme<br />
gegenüber, welche sich zur Erstversorgung der Kreuzbandruptur nicht<br />
generell durchsetzen konnte. Ein Vorteil dieses Verfahrens liegt in der Möglichkeit<br />
der implantatfreien Press-fit Verankerung des Quadrizepssehnentransplantates im<br />
Oberschenkelknochen, wodurch eine biologisch optimale Einheilung und ein vereinfachtes<br />
Vorgehen im Revisionseingriffe gewährleistet wird. Nachteilig ist hingegen<br />
die operationstechnisch aufwendigere Sehnenentnahme und eine Schwächung der<br />
Oberschenkelstreckfunktion.<br />
Rastatter Str. 17-19 • 75179 Pforzheim • Tel 07231- 60556- 0 • www.sportklinik.de • info@sportklinik.de
Vorderes Kreuzband<br />
Spendersehne<br />
Spendersehnen (Allografts) finden vorwiegend im amerikanischen Raum Anwendung.<br />
Vorteil dieser Methode ist der Wegfall der Entnahmeprobleme. Nachteilig sind hingegen<br />
mögliche Immunreaktionen sowie eine nachgewiesene höhere Versagensrate.<br />
Die Verwendung von Spendersehnen kommt als Reserveverfahren insbesondere bei<br />
Zweit- und Drittoperationen in Ermanglung geeigneter körpereigener Transplantate<br />
in Betracht. Seit 1993 haben wir in den ARCUS Kliniken deutschlandweit die meiste<br />
Erfahrung mit Spendersehnen als Kreuzbandersatz.<br />
Fixation des Kreuzbandtransplantates<br />
Gemeinsames Ziel sämtlicher Rekonstruktionstechniken ist die primärstabile Transplantatverankerung.<br />
Hierfür stehen verschiedene Fixationsmaterialien wie metallische<br />
oder bioabsorbierbare Interferenzschrauben, Staples (Krampen), Pins sowie<br />
Fixationsbuttons (Knöpfe) zur Verfügung (Abb. 7, 8a, 8b). Für alle gegenwärtig<br />
verwendeten Systeme wurde eine den postoperativen Stabilitätsanforderungen<br />
gerecht werdende initiale Haltekraft nachgewiesen. Letztendlich muss jedoch die<br />
Transplantatverankerung bis zur knöchernen Einheilung als eigentliche Schwachstelle<br />
der Kreuzbandplastik angesehen werden.<br />
Abb. 7:<br />
Fixation des VKB-Ersatzes: Transfix ® und<br />
Bioschraube (Quelle: Arthrex GmbH)<br />
Zeitpunkt der Kreuzbandrekonstruktion<br />
Abb. 8a:<br />
Fixation des VKB-Ersatzes: Endobutton ® bzw. Retrobutton<br />
® (Quelle: Arthrex GmbH)<br />
Bei frischer Ruptur kann der Eingriff im Sinne der Primärversorgung innerhalb<br />
der ersten 24 bis 48 Stunden erfolgen. Diese Option kommt u.a. bei knöchernen<br />
Kreuzbandausrissen sowie akut versorgungspflichtigen Begleitverletzungen wie<br />
nahtfähigen Meniskusrupturen oder komplexe Kniebandinstabilitäten mit Zerreißungen<br />
des Seitenbandsystems in Frage. In anderen Fällen wird der Operationszeitpunkt<br />
nach Abklingen der Entzündungsreaktionen nach einem 4- bis 6-wöchigen<br />
Intervall geplant. Während der entzündlichen Phase ist die operative Versorgung<br />
aufgrund der nachgewiesenen erhöhten Komplikationsrate im Sinne postoperativer<br />
Bewegungsstörungen (Arthrofibrose) nicht zu empfehlen. Eine Verkürzung der<br />
Abb. 8b:<br />
Fixationsmaterial:<br />
Bio-Schraube und Endobutton ®<br />
(Quelle: Smith & Nephew GmbH)<br />
Rastatter Str. 17-19 • 75179 Pforzheim • Tel 07231- 60556- 0 • www.sportklinik.de • info@sportklinik.de 29<br />
Knie
30<br />
Vorderes Kreuzband<br />
„6-Wochen-Frist“ ist möglich und vertretbar, wenn sich das Gelenk bereits vorzeitig<br />
in einem reizfreien Zustand befindet.<br />
Bis zum Operationszeitpunkt wird das Gelenk funktionell konservativ behandelt. Im<br />
Vordergrund steht die Durchführung abschwellender Maßnahmen sowie die Wiederherstellung<br />
funktioneller Bewegung. Der präoperative Einsatz stabilisierender<br />
Knieorthesen ist bei ausgeprägter Instabilitätssymptomatik und bei begleitenden<br />
Läsionen des Innenseitenbandes indiziert.<br />
Abb. 9:<br />
Knieführungsschiene vom Typ Donjoy ®<br />
(Quelle: Ormed.DJO)<br />
Nachbehandlung<br />
Die Rehabilitation nach Kreuzbandrekonstruktion stellt eine bedeutsame Komponente<br />
des Therapiekonzeptes dar. Das vorrangige Ziel ist einerseits auf die frühzeitige<br />
Wiedererlangung eines freien Bewegungsumfangs, volle Belastbarkeit sowie<br />
muskuläre Kontrolle und Koordination ausgerichtet. Andererseits werden aktuelle<br />
Nachbehandlungskonzepte den wissenschaftlich nachgewiesenen biologischen Heilungsphasen<br />
angepasst. Gegenwärtig ist das in den 90er Jahren propagierte akzelerierte<br />
Rehabilitationsprogramm einer adaptierten und restriktiveren postoperativen<br />
Therapieplanung gewichen und berücksichtigt die individuelle Gewebereaktion und<br />
den Heilungsverlauf. Die postoperative Versorgung mittels einer, das Kniegelenk<br />
stabilisierenden, Knieorthese ist heute als Standard anerkannt. Bei optimal durchgeführter<br />
Rehabilitation ist mit einer belastungsstabilen Wiederherstellung der<br />
Kniegelenksfunktion und –stabilität nach 6-9 Monaten zu rechnen.<br />
ARCUS Rehabilitationsprogramm nach Kreuzbandersatz:<br />
Stationäre Phase (2-3 Tage):<br />
Eispackung und Lymphdrainage. Beginn mit Krankengymnastik im schmerzfreien<br />
Bereich sowie Gangschule an Unterarmgehstützen. Weitere Maßnahmen sind<br />
Muskelstimulation, Lymphdrainage und Thromboseprophylaxe. Entfernung der<br />
Redondrainagen am 2. postoperativen Tag.<br />
Rastatter Str. 17-19 • 75179 Pforzheim • Tel 07231- 60556- 0 • www.sportklinik.de • info@sportklinik.de
Vorderes Kreuzband<br />
Poststationäre Phase:<br />
abschwellende Therapie, Krankengymnastik. Primär Erarbeiten der aktiven Streckung,<br />
Quadrizepsisometrie, Eigentraining, Bewegungsübungen und Motorschiene: 1. Woche<br />
bis 60° Knieflexion, 2. bis 4. Woche 90°, anschließend Freigabe der Beweglichkeit.<br />
Belastung: abrollen (5 kg) an Unterarmgehstützen für eine Woche, 2.-3. Woche<br />
20 kg, danach Übergang zur Vollbelastung in Abhängigkeit von der muskulären<br />
Kontrolle und Tonisierung.<br />
Koordinations- und Propriozeptionsschulung (Wackelbrett, Posturomed, Aerostep,<br />
Aquajogging). Ergometer. Kniebeugen und Beinpresse möglich (Training im geschlossenen<br />
System), aber forcierte Streckung gegen Widerstände vermeiden zur<br />
Schonung der Sehnenentnahmestelle.<br />
Sportfähigkeit:<br />
• Radfahren, Walking ca. 6 Wochen postoperativ<br />
• Jogging ca. 3 Monate postoperativ<br />
• Kontaktsportarten, Fußball, Handball, Ski, Tennis ca. 6-9 Monate postoperativ<br />
Seitenbandverletzungen des Kniegelenkes<br />
Verletzungen des Innenseitenbandes können aufgrund der guten Spontanheilungstendenz<br />
meist konservativ behandelt werden. Eine Ausnahme bildet die komplette<br />
Zerreißung des medialen Kapselbandkomplexes mit Beteiligung des hinteren<br />
Schrägbandes und der dorsomedialen Kapsel. Hier ist eine Operationsindikation mit<br />
Naht der zerissenen Bandstrukturen gegeben. Verletzungen auf der Außenseite des<br />
Kniegelenkes zeigen im Allgemeinen keine günstige Spontanprognose. In diesen<br />
Fällen muss eine operative Akutrekonstruktion angestrebt werden.<br />
Hintere Kreuzbandruptur<br />
Verletzungen des hinteren Kreuzbandes entstehen zumeist durch eine gewaltsame<br />
Rückwärtsverlagerung des Unterschenkels gegenüber dem Oberschenkel, beispielsweise<br />
durch direkte Anpralltraumata des Schienbeinkopfes von vorne. Bei frühzeitiger<br />
und korrekter Diagnosestellung zeigt die hintere Kreuzbandverletzung eine gute<br />
Spontanheilungstendenz. Voraussetzung hierfür ist das ganz konsequente Tragen<br />
einer speziellen PTS Schiene ® (Abb. 10), welche den Unterschenkel permanent nach<br />
vorne abstützt. Eine Operationsindikation ergibt sich dann, wenn der „hintere<br />
Schubladentest“ trotz mehrwöchiger konservativer Behandlung positiv ausfällt.<br />
Aktuelle Operationsverfahren<br />
Die operative Therapie der hinteren Kreuzbandruptur erfolgt heute - analog zur<br />
VKB-Ruptur - vollendoskopisch (Abb. 11), wobei für den Bandersatz ganz überwiegend<br />
antologe (körpereigene) Sehnentransplantate verwendet werden.<br />
Abb. 10:<br />
Knielagerungsschiene bei hinterer<br />
Kreuzbandruptur<br />
(Quelle: medi GmbH & Co. KG)<br />
Abb. 11:<br />
HKB-Ersatz, schematisiert<br />
(Quelle: Arthrex GmbH)<br />
Rastatter Str. 17-19 • 75179 Pforzheim • Tel 07231- 60556- 0 • www.sportklinik.de • info@sportklinik.de 31<br />
Knie
Kniescheibe (Patella)<br />
Allgemeines<br />
Die Kniescheibe (Patella) ist ein frei laufender „Abstützknochen“ für die Strecksehne<br />
des Oberschenkels. Sie besitzt keine feste knöcherne Gelenkführung, sondern ist<br />
nur an Sehnen, Muskeln und Bändern aufgehängt. Sie gleitet in einer V-förmigen<br />
Rinne des Oberschenkelknochens (Gleitlager, Trochlea). Bei anlagebedingter Fehlform<br />
oder bei Veränderung des Muskelgleichgewichts (z.B. nach Operationen) ist sie<br />
anfällig für Beschwerden und Verletzungen. Der Patient gibt meist einen vorderen<br />
Knieschmerz an. Zu den häufigsten Krankheitsbildern gehören die Plicaschmerzen,<br />
die habituelle oder traumatische Patellaluxation, Knorpel- und Knochenschäden an<br />
der Patella und ihrem Gleitlager.<br />
Oberschenkelgleitlager<br />
Abb. 1:<br />
Patella / Oberschenkelgleitlager<br />
Plicaschmerzen<br />
Patella<br />
Hier können vergrößerte Falten und Verdickungen der Gelenkinnenhaut durch<br />
wiederholte Einklemmungen schmerzen oder sogar den freien Lauf der Kniescheibe<br />
verändern, so dass es zu Fehl- und Überbelastungen mit nachfolgenden Knorpelschäden<br />
der Kniescheibe kommen kann. Falls eine konservative Therapie nicht ausreicht,<br />
kann die Plica arthroskopisch entfernt werden.<br />
Rastatter Str. 17-19 • 75179 Pforzheim • Tel 07231- 60556- 0 • www.sportklinik.de • info@sportklinik.de<br />
Knie<br />
33
34<br />
Femur<br />
Patella<br />
Abb. 2:<br />
äußere Kapsel: Patellalateralisierung<br />
Kniescheibe (Patella)<br />
Habituelle oder traumatische Patellaluxation<br />
Man unterscheidet hierbei zwischen einer anlagebedingten Störung oder einem<br />
akuten Unfallereignis. Bei der habituellen Patella(sub)luxation tritt die Instabilität<br />
der Kniescheibe anlagebedingt durch eine zu flache Form des Gleitlagers oder<br />
schwache Haltebänder und Muskeln der Kniescheibe und Kniegelenkkapsel auf.<br />
Bei der traumatischen Patellaluxation tritt als Unfallfolge nach Verrenkung (Luxation<br />
zur Außenseite) die Instabilität auf.<br />
Konservative Therapie<br />
In Abhängigkeit vom Ausmaß bestehender Formanweichungen des Kniegelenkes<br />
kann zunächst ein konservativer Behandlungsversuch durchgeführt werden. Die<br />
Übungen sollen vor allem eine Kräftigung des M. vastus medialis in Beinstreckung<br />
bewirken. Wichtig ist in jedem Fall die Kooperation des Patienten. Die Behandlung<br />
kann nur dann Erfolg haben, wenn über einen längeren Zeitraum von mindestens<br />
3-6 Monaten die Übungsprogramme konsequent durchgeführt werden. Eine längerfristige<br />
Immobilisierung oder Entlastung sollten in jedem Fall vermieden werden.<br />
Operative Versorgung der habituellen Patellaluxation<br />
Ist die alleinige konservative Behandlung nicht erfolgreich, sind operative Maßnahmen<br />
zu überdenken. Abhängig von der Ursache und der festgestellten Schäden ist<br />
eine Korrekturoperation notwendig. Eine Kapselspaltung (laterales Release, Abb.<br />
2+3) und/oder mediale Raffung (Abb. 4) der Kniegelenkkapsel sind Optionen. Die<br />
Versetzung eines Knochenstückes am Unterschenkel nach innen stellt bei Knorpelschäden<br />
an der Kniescheibe oder knöchernem Seitversatz der Kniescheibe eine<br />
weitere Operationsform dar. Es wird hierbei der Ansatz des Kniescheibenbandes<br />
(Patellarsehne) am Unterschenkel knöchern abgelöst und etwa 1-2 cm weiter zur<br />
Innenseite hin wieder angeschraubt. Liegt die Ursache am Oberschenkel könnte<br />
hüftgelenksnah eine Korrekturoperation notwendig werden. Ergänzende Knorpeltherapien<br />
und/oder die Kombination der beschriebenen Methoden sind je nach<br />
Ursache oft sinnvoll.<br />
Patella<br />
Kapselschnitt<br />
Abb. 3:<br />
äußere Kapsel nach lateral Release<br />
Abb. 4:<br />
innere Kapsel: mediale Raffung<br />
Rastatter Str. 17-19 • 75179 Pforzheim • Tel 07231- 60556- 0 • www.sportklinik.de • info@sportklinik.de
Kniescheibe (Patella)<br />
Operative Versorgung der traumatischen<br />
Patellaluxation<br />
Sollten bei der traumatischen Verrenkung der Kniescheibe nur die Gelenkkapsel<br />
zerrissen sein und eine Einblutung stattgefunden haben, dann kann eine arthroskopische<br />
Spülung oft ausreichend sein und anschließend die konservative Therapie<br />
(S. 34). Operative Verfahren sind bei Knorpel-Absprengungen sowie ausgedehnten<br />
Rupturen eines Haltebandes der Kniescheibe (MPFL = mediales patello-femorales<br />
Ligament) notwendig. Ein Anheften eines ausgesprengten Knorpel-Knochenfragmentes<br />
gelingt meist über einen kleinen Hautschnitt mit bioresorbierbaren Ankern.<br />
Eine Naht der Gelenkkapsel kann in gleicher Weise arthroskopisch versorgt werden.<br />
Der Ersatz des gerissenen MPFL ist biomechanisch zur Wiederherstellung der<br />
Patellafunktion notwendig und wird mit körpereigenem Sehnenmaterial aus der<br />
Oberschenkelinnenseite ähnlich wie beim Kreuzbandersatz über einen minimalinvasiven<br />
Eingriff durchgeführt.<br />
Nachbehandlung<br />
In der Nachbehandlung kann nach etwa 2-3 Wochen bei geradem Bein voll belastet<br />
werden, Kniebeuge und Treppensteigen jedoch erst nach ca. 5-6 Wochen. Dann<br />
sollte auch ein intensives Muskelaufbautraining begonnen werden, um den besonders<br />
rasch schwach werdenden innenseitigen Oberschenkelstreckmuskel (M. vastus<br />
medialis) zu kräftigen.<br />
Spontane Knorpel-Knochenschäden (Osteochondrosis<br />
dissecans)<br />
An der Kniescheibe und in ihrem Gleitlager kann es zu einer Minderdurchblutung<br />
und zum Absterben von Knochenarealen kommen. Der darüberliegende Knorpel<br />
wird in fortgeschrittenem Stadium mit zerstört.<br />
Therapie<br />
Die Behandlung ist stadienabhängig zunächst meist konservativ. Schonung, Sportverbot<br />
und ggf. entzündungshemmende Medikation können für die Schmerzlinderung<br />
notwendig sein.<br />
Wenn der Prozess im Röntgenbild oder der Kernspintomographie fortschreitet, dann<br />
sollte operativ der Herd angebohrt werden, um eine Neudurchblutung und Ausheilung<br />
anzuregen. Man nennt dies eine ante- oder retrograde Anbohrung. Manchmal muss<br />
das abgestorbene Gewebe entfernt werden bevor es sich herauslöst und zu einer<br />
freien „Gelenkmaus“ wird. Diese kann weitere Knorpelzerstörung an noch gesunden<br />
Gelenkanteilen verursachen. Anschließend wird zur Anregung der Neudurchblutung<br />
und Neubildung von Knorpelersatzgewebe ebenfalls eine Anbohrung des darunter<br />
liegenden Knochens durchgeführt. In den letzten Jahren können wir auch bei solchen<br />
Erkrankungen zunehmend die Knorpel-Knochen-Verpflanzung (Mosaikplastik, siehe<br />
Kapital Arthrose S.39) mit großem Erfolg routinemäßig vornehmen.<br />
Rastatter Str. 17-19 • 75179 Pforzheim • Tel 07231- 60556- 0 • www.sportklinik.de • info@sportklinik.de<br />
Knie<br />
35
Abb. 1:<br />
arthrosegeschädigtes Kniegelenk<br />
(Quelle: medi GmbH & Co. KG)<br />
36<br />
Grad I<br />
Grad II<br />
Grad III<br />
Grad IV<br />
Abb. 2:<br />
schematische Darstellung der<br />
Arthrose Schweregrade<br />
(Quelle: medi GmbH & Co. KG)<br />
Arthrose<br />
Wie funktioniert ein normales Gelenk?<br />
Durch ein Gelenk werden die Enden zweier starrer Knochen beweglich miteinander<br />
verbunden. Damit nun nicht raue und kantige Knochen aufeinander reiben, sind<br />
diese Kontaktflächen mit einer Gleitschicht, dem ca. 3-4 mm dicken Knorpelgewebe<br />
überzogen (Abb. 1). Diese ist äußerst glatt, setzt die Reibung im Gelenk herab (niedriger<br />
als zwei glatte Eisflächen aufeinander) und federt elastisch harte Stöße beim<br />
Laufen ab. Diese besonderen mechanischen Eigenschaften werden durch komplizierte<br />
biochemische, molekulare und elektrophysiologische Zusammenhänge aufrechterhalten<br />
und setzen eine intakte, geschlossene Oberfläche und ein stabiles Netzwerk<br />
aus kollagenen Fasern voraus. Dieser komplexe „Verbundwerkstoff“ wird von den<br />
Knorpelzellen, den Chondrozyten, hergestellt und überwacht. Störungen können<br />
mechanisch (Gewalteinwirkung wie Unfälle, schwere Verstauchungen, chronisches<br />
Übergewicht, O-Bein, X-Bein, Kreuzbandinstabilitäten, fehlender Meniskus) oder<br />
biochemisch (Stoffwechselerkrankungen, Rheuma, Gicht, Verkalkung, Durchblutungsstörung)<br />
eintreten. Einige Fakten gelten dabei als gesichert: so stellt vernünftiger<br />
Ausdauersport, Marathonläufer eingeschlossen, keine vermehrte Arthrosegefahr dar,<br />
während O- oder X-Bein besonders bei bestehendem Meniskusschaden, radikaler<br />
Meniskusoperation und/oder Übergewicht ein erhebliches Arthroserisiko darstellen.<br />
Den Knorpelschaden teilt man in vier Schweregrade ein:<br />
Stadium 1: leichte oberflächliche Auffaserung<br />
Stadium 2: halbschichtige Einrisse und breite Oberflächenauffaserungen<br />
Stadium 3: tiefer, bis zum Knochen reichender Defekt mit starker Auffaserung,<br />
mechanisch nicht mehr tragfähig<br />
Stadium 4: freiliegender Knochen<br />
Unfallbedingter Knorpelschaden<br />
Bei Knieverdrehungen oder Prellungen (Skisturz, Fußball usw.) kann ein Knorpelstück<br />
von 1-2 cm Durchmesser aus der kompletten Knorpelschicht herausbrechen. Hier<br />
sind die umgebenden Ränder intakt und von normaler Höhe, der darunterliegende<br />
Knochen ist gesund und von guter Regenerationsfähigkeit. Dieser Schadenstyp<br />
spricht gut auf alle nachfolgend erwähnten Behandlungsmethoden an.<br />
Degenerativer Verschleiß<br />
Ungünstiger verlaufen Knorpelschäden, welche im Laufe eines Lebens durch jahrelange<br />
monotone Belastung allein oder begünstigt durch O- oder X-Beinfehlstellung,<br />
Gicht oder Rheuma, Meniskus oder Kreuzbandschäden auftreten und nach anfänglicher<br />
Erweichung (Verschleiß-Stadium 1) zu einer Auffaserung der Knorpelgleitschicht<br />
führen (Verschleiß-Stadium 2). Im Stadium 2-3 ist die Knorpelschicht nur noch halb so<br />
dick und extrem ausgefranst oder es liegen abgehobene, lockere Knorpelfetzen vor.<br />
Dieser Zustand kann vom Organismus ohne fremde Hilfe nicht mehr repariert werden.<br />
Hier muss man bereits von einem schweren Knorpelschaden reden, wobei die<br />
Schmerzen aber noch erträglich sein können und deshalb vom Patienten noch nicht<br />
als entsprechendes Warnsignal gedeutet werden. Gerade aber in diesem frühen<br />
Stadium des fortschreitenden Gelenkverschleißes sind die Erfolgsaussichten der<br />
modernen Knorpelchirurgie am besten. Leider warten viele Patienten weiter ab,<br />
bis es zu spät ist.<br />
Rastatter Str. 17-19 • 75179 Pforzheim • Tel 07231- 60556- 0 • www.sportklinik.de • info@sportklinik.de
Arthrose<br />
Im Endstadium 4 ist der Knorpel völlig zerrieben, das „Reifenprofil“ ist komplett<br />
abgenutzt. Es reibt Knochen auf Knochen, Rillen schleifen sich ein und knöcherne<br />
Randanbauten erschweren zunehmend die Streckung. Ein O- oder X -Bein nimmt<br />
an Fehlstellung zu. In diesem Stadium sind leider auch heute noch die operativen<br />
Maßnahmen zum Wiederaufbau des Knorpels nur eingeschränkt erfolgreich. Echter<br />
hyaliner Knorpel kann nicht nachwachsen. Der orthopädische Chirurg kann nur die<br />
Bildung von Ersatz- und Faserknorpel erleichtern und dann dessen Qualität und Festigkeit<br />
verbessern helfen oder aufwändige Zellzüchtungen und Transplantationen<br />
durchführen, die aber auch heute noch in ihrem Anwendungsspektrum begrenzt sind.<br />
Grundsätzlich gilt: hat einmal der Knorpelschaden begonnen, so schreitet der<br />
Verschleiß zunehmend schneller fort, so dass ohne frühzeitig einsetzende Therapiemaßnahmen<br />
nur noch mit künstlichem Gelenkersatz eine Schmerzbefreiung<br />
erreicht werden kann.<br />
Behandlung der Arthrose<br />
Sie richtet sich nach der Ursache und Schwere der Erkrankung. Mit Hilfe der Gelenkspiegelung<br />
(Arthroskopie) können wir nicht nur den Knorpelschaden sehen<br />
und diesen auch für später bildhaft dokumentieren, sondern gleichzeitig auch den<br />
Schaden mit Mikroinstrumenten auf schonende Weise behandeln.<br />
Gelenksäuberung (Débridement)<br />
Dabei werden aufgefaserte Fransen mit einer Minifräse abgeschnitten und geglättet,<br />
ähnlich wie Rasen mähen. Instabile Knorpelteile müssen entfernt werden, damit sie<br />
nicht noch weiter einreißen.<br />
Gleichzeitig werden Meniskusschäden saniert, wobei in frühem Stadium eine Naht<br />
des Meniskus angestrebt werden muss. Manchmal ist eine Teilentfernung der Gelenkinnenhaut<br />
sinnvoll, um die Ergußbildung des Gelenkes zu verringern.<br />
Verschiedene Methoden der Knorpelregeneration<br />
(Stammzelltechniken)<br />
Diese beruhen auf der Einwanderung von Knochenmark-Stammzellen in den geschädigten<br />
Knorpelbezirk, welche sich dort zu Ersatzknorpel entwickeln.<br />
So kann bei halbschichtigem Knorpeldefekt mit schwerer Aufrauung zusätzlich<br />
eine „Stimulierung“ der körpereigenen Knorpelreparation versucht werden. Dieser<br />
Ersatzknorpel ist in den ersten 3-4 Jahren relativ zellreich und besitzt nicht so<br />
viele Knorpelzellen (Chondrozyten), welche unter anderem die Gelenkschmiere<br />
produzieren. Er erträgt eine mechanische Belastung nicht so gut wie der originale<br />
Hyalin-Knorpel und gibt oft Anlass zu Reizkniebeschwerden. Dieser Ersatzknorpel<br />
(Faserknorpel) ist aber immer noch besser, als ein komplett blank liegender Knochen.<br />
Vergleichen Sie dies mit einer Hautverletzung, z. B. nach einer Brandverletzung:<br />
die Haut ist faltig verzogen, weniger elastisch, empfindlich gegen Verletzungen,<br />
bräunt nicht in der Sonne, hat keine Behaarung, ist jedoch allemal besser als eine<br />
permanent offene Wunde.<br />
Rastatter Str. 17-19 • 75179 Pforzheim • Tel 07231- 60556- 0 • www.sportklinik.de • info@sportklinik.de<br />
Knie<br />
37
38<br />
Arthrose<br />
Es gibt inzwischen viele Hinweise dafür, dass sich nach einigen Jahren in vielen<br />
Fällen (leider nicht immer) der Ersatz-Faserknorpel zu einem besser belastbaren<br />
Hyalin-Knorpel umwandelt.<br />
„Microfracture-Technik“ (nach Steadman)<br />
Die operativen Anfänge der Knorpelanfrischung reichen in die fünfziger Jahre zurück<br />
(Pridie-Bohrungen). Hierbei werden mehrere etwa 2 mm dicke Löcher in die<br />
freiliegende Knochenoberfläche gebohrt, so dass diese wie ein Sieb aussieht. Es<br />
entstehen „Regenerationsinseln“, aber nur in wenigen Fällen eine durchgehende<br />
Knorpelnarbe.<br />
Wir bevorzugen heute die weniger traumatisierende „Microfracture-Technik“ von<br />
Steadman, Anfang der 90er Jahre entwickelt (Abb. 3+4).<br />
Mit einem feinen Dorn wird die Knochenoberfläche angepiekt, haarfeine Risse und<br />
kleine Löchlein entstehen und die Knorpelnarbe wird fester und kann den gesamten<br />
geschädigten Bezirk wieder bedecken.<br />
Stellen Sie sich das wie Grassamen auf festgetretenem und ausgetrocknetem<br />
Lehmboden vor: ohne vorheriges Umgraben hätten die Samenkörner keine Chance<br />
zu wurzeln. Das Anpieken lockert den knöchernen Untergrund etwas auf und<br />
ermöglicht das Austreten von Knochenmarkstammzellen bzw. das Festsetzen von<br />
entwicklungsfähigen Zellen aus dem Blut. Anschließend darf man für viele Wochen<br />
den jungen Rasen nicht betreten, sonst wird er gleich wieder zertrampelt. Deshalb<br />
muss das operierte Knie eine zeitlang an Gehstützen entlastet werden.<br />
Abb. 3:<br />
viertgradiger Knorpelschaden am Knie,<br />
Behandlung mit Microfraktur<br />
Abb. 4:<br />
Knorpelreparation 1 Jahr nach Microfraktur<br />
Abrasionsarthroplastik (nach L. L. Johnson)<br />
Sollten bereits Teile des Knochens freiliegen (Stadium 4) kann man entweder nur<br />
die Gelenksäuberung und Glättung des Restknorpels durchführen und das Ausmaß<br />
der Besserung abwarten oder man hilft dem Körper, diesen Knochen-Glatzenbezirk<br />
wieder mit knorpelähnlichem Narbengewebe auszufüllen. Die Ergebnisse können<br />
ebenso gut aussehen wie nach Microfracture. Dazu frischen wir die freiliegende,<br />
extrem verhärtete Knochenoberfläche mit kleinen Fräsen etc. an, wie dies L. Johnson<br />
zu Beginn der 80er Jahre einführte.<br />
Rastatter Str. 17-19 • 75179 Pforzheim • Tel 07231- 60556- 0 • www.sportklinik.de • info@sportklinik.de
Arthrose<br />
Verschiedene Methoden der Knorpeltransplantation<br />
Knorpel-Knochen-Transplantation (OATS und Mosaik-Plastik-Technik)<br />
Aus dem eigenen Knie werden kleine Knorpel-Knochen Stanzzylinder von geringer<br />
belasteten Stellen entnommen und in passend vorbereitete Aufnahmelöcher in der<br />
Defektzone eingestößelt. Der Vorteil: sofort funktionsfähiger hyaliner Knorpel in<br />
der Defektzone und gute Einheilung, da der pressfit eingebrachte Knochenzylinder<br />
ein rascheres Einheilen ermöglicht. Der Kostenaufwand hält sich in Grenzen. Die<br />
Methode ist jedoch technisch schwierig, besonders bei arthroskopischer Durchführung,<br />
und erfordert hohes operatives Geschick und Erfahrung.<br />
Abb. 5:<br />
Mosaik-Plastik an der Oberschenkelrolle (Femur)<br />
des Kniegelenkes<br />
Abb. 6:<br />
Mosaik-Plastik an der Kniescheibe<br />
Dieses Verfahren wird inzwischen routinemässig am Kniegelenk und am Sprunggelenk<br />
eingesetzt. Schulter und Hüfte sind dafür aber nach wie vor keine guten Kandidaten.<br />
Besonderheiten am Sprunggelenk: der typische Knorpelknochendefekt liegt, von<br />
vorne unzugänglich, hinter dem Innenknöchel. Somit muss erst der Innenknöchel<br />
abgelöst werden, dann wird vom Knie ein Spenderzylinder entnommen (am Sprunggelenk<br />
ist zu wenig Knorpelfläche zur Transplantatgewinnung vorhanden), dieser<br />
wird in den Defekt am Sprungbein eingepresst, danach wird der Innenknöchel<br />
wieder verschraubt.<br />
Entnahmestellenprobleme gibt es in etwa 10% der Fälle bei Entnahme von 1-2 Zylindern.<br />
Deshalb ist die Anzahl der Transplantatzylinder begrenzt. Inzwischen gibt<br />
es künstliche, resorbierbare Dübel mit einer speziellen, dem Knorpel angepassten<br />
Oberfläche (Trufit ® , Abb. 7), welches sich zur Auffüllung dieser Entnahmelöcher<br />
bewährt hat. Kleinere Defekte (auch am Sprunggelenk) können evt. gleich mit<br />
solch einem resorbierbaren Implantat versorgt werden. Innerhalb von 1-2 Jahren<br />
wird dieser Dübel langsam durch körpereigene Knochen-, Knorpel- und Bindegewebszellen<br />
ersetzt.<br />
Knorpelzell-Züchtung = Autologe Chondrozyten-Transplantation ACT<br />
Dieses Verfahren hat Mitte der 90er Jahre für Aufsehen und Medienrummel gesorgt.<br />
Es werden einige Knorpelstückchen in einem ersten OP-Schritt aus dem Kniegelenk<br />
entnommen, in einem aufwendigen Verfahren in der Zellkultur vermehrt und mittels<br />
zweitem OP-Eingriff an die Schadenstelle zurückverpflanzt. Hier müssen die neuen<br />
Zellen anwachsen und sich nochmals weiter vermehren und eine neue Knorpelgrundstruktur<br />
aufbauen - ein sehr komplexer Vorgang, welcher eine korrekte Einhaltung<br />
Rastatter Str. 17-19 • 75179 Pforzheim • Tel 07231- 60556- 0 • www.sportklinik.de • info@sportklinik.de<br />
Abb. 7:<br />
Schema eines resorbierbaren Trufit ®<br />
Dübels<br />
Knie<br />
39
40<br />
Arthrose<br />
der Nachbehandlungsvorschriften mit 8 bis 10 wöchiger Gehstockentlastung erfordert.<br />
In dieser Zeit ist reichlich Bewegung auf einer elektrischen Motorschiene über<br />
4-6 Wochen, z.B. 4 bis 6 Stunden täglich (wie auch nach Microfrakturbehandlung),<br />
notwendig bzw. wird von uns nachdrücklich empfohlen. Dadurch wird die Ausbildung<br />
einer guten und stabilen neuen Knorpeloberfläche wesentlich gefördert (s. unten).<br />
Manchmal muss nach Sicherung der Diagnose und Indikation erst die Kostenübernahme<br />
von der Krankenkasse eingeholt werden, dann kann die Zellentnahme<br />
erfolgen und danach die Transplantation. Die Bürokratie macht somit manchmal 3<br />
OP-Schritte notwendig.<br />
Die Kosten sind jedoch sehr hoch; alleine 4.500,- bis 8.000,- € fallen für die Züchtung<br />
der Zellen im Labor an, was von den gesetzlichen Krankenkassen nur bei<br />
einem Teil der Patienten übernommen wird. Außerdem ist die OP-Technik äußerst<br />
anspruchsvoll und erfordert ggf. eine zweite OP und, wie alle sonstigen Techniken<br />
auch, sinnvollerweise eine Kontrollarthroskopie 1-2 Jahre später.<br />
Alle diese Verfahren dienen dem Zweck, den angegriffenen oder verschwundenen<br />
Knorpelbelag des Gelenkes wieder aufzubauen. Dies kann jedoch nur dann gelingen,<br />
wenn keine ursächlichen Störfaktoren mehr vorhanden sind:<br />
• Meniskusläsionen müssen geglättet oder besser noch, wieder angenäht werden.<br />
Die Meniskustransplantation steht auch noch nicht zur breiten klinischen<br />
Anwendung zur Verfügung<br />
• Bandinstabilitäten müssen beseitigt werden, insbesondere sollte das vordere<br />
Kreuzband ausreichend stabil funktionieren<br />
• Achsenfehler müssen neutralisiert werden (siehe Kapitel Beinachsenfehlstellung<br />
S. 46)<br />
• Übergewicht sollte konsequent durch Reduktion der Nahrungsaufnahme und<br />
Bewegungsübungen, anfangs im Wasser, auf einen Bodymass Index unter 25<br />
reduziert werden<br />
Nachbehandlung nach einer gelenkerhaltenden<br />
Arthrosebehandlung<br />
Siehe Kapitel Beinachsenfehlstellung S. 46<br />
Rastatter Str. 17-19 • 75179 Pforzheim • Tel 07231- 60556- 0 • www.sportklinik.de • info@sportklinik.de
Arthrose<br />
Ergebnisse<br />
Gegen einen fortgeschrittenen Gelenkverschleiß gibt es bis heute leider kein allgemeingültiges<br />
Patentrezept, sieht man einmal von dem künstlichen Gelenkersatz<br />
ab, welchen wir ja nach Möglichkeit hinausschieben wollen.<br />
Zum Behandlungskonzept der kontinuierlichen passiven Dauerbewegung konnte<br />
der Kanadier R. Salter schon 1984 im Tierexperiment nach 6-wöchiger, ununterbrochener<br />
Dauerbewegung hervorragende Ergebnisse selbst bei schweren Gelenkzerstörungen<br />
erzielen. Zum einen kann der Mensch jedoch nicht 6 Wochen lang an ein<br />
Bewegungsgestell gefesselt werden und zum anderen heilen viele Erkrankungen<br />
beim Tier besser und schneller als beim Menschen. Trotzdem ist dieses Nachbehandlungsverfahren<br />
in unseren Augen ein bahnbrechendes Konzept für die Zukunft.<br />
Unsere Erfahrungen mit der Abrasion bei Arthrose mit oder ohne passive Dauerbewegung<br />
reichen bis in deren Anfänge 1984 in Deutschland zurück. In eigenen<br />
Nachuntersuchungsergebnissen können wir, ähnlich wie die Berichte aus den USA,<br />
in ca. 60 bis 70 % gute und befriedigende Erfolge erzielen. Bedenken Sie dabei,<br />
dass ohne diese Behandlungsmaßnahmen mit einer stetigen Verschlechterung der<br />
Gelenksituation gerechnet werden muss.<br />
Medikamentöse Knorpel-Unterstützung<br />
Injektionen mit Hyaluronsäure haben sich in den letzten Jahren zur Verbesserung<br />
der „Gelenkschmiere“ bewährt und wir von der ARCUS <strong>Sportklinik</strong> sind stolz darauf,<br />
bereits Anfang der 90iger Jahre an der Einführung der Hyaluronsäuretherapie<br />
in Deutschland aktiv mitgewirkt zu haben, ein Schritt, welcher sich langfristig als<br />
richtig erwiesen hat. Empfohlen wird allgemein eine Serie von 3 bzw. 5 Injektionen<br />
(Preis ca. 230 Euro/Stand 2009).<br />
Hyaluronsäure ist auch in umfangreichen Studien überwiegend positiv getestet<br />
worden. Leider übernehmen gesetzliche Krankenkassen und auch Berufsgenossenschaften<br />
derzeit nicht diese Kosten, der Patient ist einmal mehr Selbstzahler.<br />
Als Unterstützung der Knorpelreparation empfehlen wir ggf. zusätzlich eine Dauertherapie<br />
mit Glucosamin & Chondroitin als Tabletten (z. B. 3x1 Kapsel ARTROstar). Die<br />
Kombination von ca. 1500 mg Glucosamin und ca. 1200 mg Chondroitinsulfat täglich<br />
wird als Unterstützung einer Knorpeltherapie angesehen. Internationale Studien<br />
und inzwischen auch Arbeitsgruppen in Deutschland belegen die entzündungshemmenden<br />
und knorpelunterstützenden Eigenschaften dieser beiden Substanzen,<br />
welche zudem nicht die z. T. unangenehmen gastrointestinalen Nebenwirkungen<br />
haben wie die für Knorpel ungünstigen NSAR. Eine Kapsel ARTROstar enthält 500<br />
mg Glucosamin HCL und 400 mg Chondroitinsulfat. Die gesetzlichen Krankenkassen<br />
erstatten diese Leistung nicht.<br />
Die Wirkung homöopathischer Medikamente, z. B. Zeel ® oder Ney Arthros ® ist weit<br />
weniger nachgewiesen und eignet sich als alleiniger Therapieversuch in der Regel<br />
nicht.<br />
Rastatter Str. 17-19 • 75179 Pforzheim • Tel 07231- 60556- 0 • www.sportklinik.de • info@sportklinik.de<br />
Knie<br />
41
42<br />
Trainingstherapie<br />
Der beste Dienst am Gelenk ist, dieses reichlich zu bewegen und dabei trotzdem<br />
Überlastungen zu vermeiden, also z.B. Reduktion des Körpergewichtes, Tragen gut<br />
gedämpfter Schuhe in der Anfangsphase, Vermeiden von langem Gehen/Laufen<br />
auf Asphalt usw.<br />
Betreiben Sie langsam steigernd Ausdauersport zum Muskelaufbau. Geeignet sind<br />
„weiche Geradeaus-Sportarten“, wie z.B. Radfahren, Wandern, Walking, Schwimmen.<br />
Neue Physiotherapiemöglichkeiten, wie:<br />
• Aquajogging, welches im Wasser ein intensives Kreislauf- und Muskeltraining<br />
gestattet, ohne das kranke Knie übermäßig zu belasten<br />
• reflektorisches Muskeltraining mit dem „Rüttler“ Typ Galileo, wobei man auf<br />
einer mit etwa 40 Hz schwingenden Platte steht und die Muskeln dadurch<br />
selbständig ausgleichen müssen. Ein großer Trainingseffekt auf Muskulatur<br />
und Knochen ist hierdurch bereits nachgewiesen. Wir erforschen derzeit die<br />
positiven Auswirkungen auf die Knorpelregeneration nach den oben erwähnten<br />
OP-Eingriffen<br />
Tipps zur weiteren Verbesserung des<br />
Behandlungserfolges:<br />
• halten Sie die von uns vorgegebene Entlastungszeit ein<br />
• bewegen Sie Ihr Gelenk so intensiv wie möglich, ohne es zu belasten<br />
• nutzen Sie die Vorteile der Hyaluronsäurespritzen für ihr krankes Gelenk: 3 Wochen<br />
nach OP mit der ersten Serie beginnen, Wiederholung nach 6-12 Monaten<br />
• arbeiten Sie konsequent an Ihrer Gewichtsoptimierung. Selbst wenige Kilogramm<br />
Ersparnis summieren sich bei 2-3 Millionen Schritten pro Jahr, denn<br />
ein Knie- Sprung- oder Hüftgelenk wird jedes Mal mit dem 2 bis 5 fachem des<br />
Körpergewichtes, abhängig von der Höhe des Schrittes, belastet<br />
• trinken Sie genügend Wasser (nicht Kaffee oder Limo), damit der Körper und<br />
der Knorpel nicht austrocknet (dehydriert) und somit spröde und verletzungsanfällig<br />
wird<br />
• trainieren Sie Ihre Gelenke nach einem abwechslungsreichem Schema:<br />
- in der frühen Aufbauphase, etwa 2-6 Monate nach OP weiche, geführte<br />
Bewegungen ohne Körpergewichtsbelastung auf dem Fahrrad und als Wassertraining.<br />
Dann langsam Walking / Nordic Walking, z.B. auch kombiniert<br />
mit speziellen Trainingsschuhen (MBT-Schuh)<br />
- später fügen Sie eine Mischung aus Cross-Trainer, Lauftraining zunächst auf<br />
Asphalt und dann querfeldein sowie Ganzkörperübungen im Fitnessstudio<br />
hinzu<br />
Rastatter Str. 17-19 • 75179 Pforzheim • Tel 07231- 60556- 0 • www.sportklinik.de • info@sportklinik.de
• akzeptieren Sie, dass nicht jedes Arthrosegelenk wieder die volle frühere Sportfähigkeit<br />
erlaubt<br />
• kommen Sie zu den vereinbarten Nachkontrollen<br />
• nehmen Sie unser Angebot einer erneuten kurzen Kontrollarthroskopie ca.<br />
1 Jahr nach der Operation wahr<br />
• bedenken Sie dabei, dass ohne diese Behandlungsmaßnahmen mit einer stetigen<br />
Verschlechterung der Gelenksituation gerechnet werden muss<br />
Rastatter Str. 17-19 • 75179 Pforzheim • Tel 07231- 60556- 0 • www.sportklinik.de • info@sportklinik.de 43<br />
Knie
Abb. 2:<br />
Minimalinvasive Achillessehnennaht<br />
Abb. 3:<br />
Injektion körpereigener Wachstumsfaktoren<br />
(PRP)<br />
44<br />
Ortho-Biologie<br />
Moderne Therapieverfahren in der Orthopädie /<br />
Unfallchirurgie<br />
Prinzipien der Geweberegeneration<br />
Verschiedene Gewebearten des menschlichen Körpers können sich nach Verletzungen<br />
unterschiedlich gut regenerieren. So heilt eine Wunde in der Mundschleimhaut<br />
in wenigen Tagen sehr rasch und vollständig, Muskelverletzungen brauchen 3-4<br />
Wochen, Knochen benötigt normalerweise 6-12 Wochen.<br />
Es ist seit längerem bekannt, dass die Information zur Bildung neuer Gewebezellen<br />
in diesen Zellen und im Zellzwischenraum sowie zu einem großen Teil in den Blutplättchen<br />
gelegen ist.<br />
Abb. 1:<br />
Der Weg von einer Stammzelle zu einer fertigen Knochenzelle. Hierfür ist neben den richtigen Umgebungsbedingungen<br />
(Art des Nachbargewebe, Druck, Bewegung, Ruhe, chemische Zusammensetzung der<br />
Umgebung usw.) das Vorhandensein einer Vielzahl unterschiedlicher Wachstumsfaktoren zum richtigen<br />
Zeitpunkt in der richtigen Konzentration notwendig.<br />
Knochenwachstumsfaktoren:<br />
Forschungen hierzu reichen auch in Deutschland bis weit in die 80er Jahre zurück<br />
und seit Mitte der 90er Jahre sind Konzentrate solcher kollagener Knochenwachstumsfaktoren,<br />
gewonnen aus tierischem Knochenextrakt, in klinischer Anwendung<br />
und als Präparate zugelassen. In der ARCUS <strong>Sportklinik</strong> haben wir diese Knochenwachstumsfaktoren<br />
1997 als eine der ersten orthopädischen Kliniken überhaupt<br />
eingesetzt und erzielen damit bis heute in hunderten von Fällen bei nicht heilenden<br />
Knochendefekten sehr gute Ausheilung. Ganz besonders eignet sich dieses Material<br />
bei den sehr problematischen Knochenheilungsstörungen mit Infektionen (Infektpseudoarthrose).<br />
Neben solchen Konzentraten, welche eine Vielzahl von Knochenwachstumsfaktoren<br />
im richtigen Mischungsverhältnis sozusagen als Startkapital der Knochenheilung<br />
bereitstellt, gibt es auch die Anwendung isolierter spezieller Faktoren (z.B. BMP7),<br />
welche aber lokal in einer Überdosierung gegeben werden müssen, was möglicherweise<br />
das Nebenwirkungspotential vergrößert.<br />
Wachstumsfaktoren aus Blutplättchen PRP (Platelet<br />
Rich Plasma)<br />
In den letzten Jahren ist die Anwendung körpereigener Wachstumsfaktoren aus 10<br />
bis 60ml Eigenblut, welches speziell aufbereitet und zentrifugiert wird, hinzugekommen.<br />
Man reichert die in den Blutplättchen befindlichen Wachstumsfaktoren an und<br />
erhält einige Milliliter Flüssigkeit, welche in die Zonen mit schlechter Heilungstendenz<br />
gegeben werden, z.B. Achillessehnennaht, Meniskusnaht. Oftmals wird mit diesen<br />
Faktoren auch Knochenersatzmaterial zur Defektauffüllung durchtränkt. Der Vorteil<br />
besteht in einer nebenwirkungsfreien Verbesserung der Heilung besonders bei<br />
ungünstigen Voraussetzungen. Neu ist auch die Anwendung dieser körpereigenen<br />
Faktoren als Spritze in Arthrosegelenke.<br />
Rastatter Str. 17-19 • 75179 Pforzheim • Tel 07231- 60556- 0 • www.sportklinik.de • info@sportklinik.de
Ortho-Biologie<br />
Bei Anwendung an der Achillessehne ist nach Anlagerung von Wachstumsfaktoren<br />
aufgrund guter Heilungsbeschleunigung der Patient mit geeigneten Innenschuh-<br />
Orthesen oft schon nach 4-5 Wochen gehfähig.<br />
Unterstützung der Knorpelreparation<br />
Ein echtes Nachwachsen von originärer Knorpelsubstanz ist auch heute noch<br />
Wunschtraum. Allerdings wissen wir inzwischen sehr viel mehr über die Ersatzknorpelbildung<br />
(Faserknorpel) und wie sich dieser zu einer stabileren, dauerhaften<br />
Narbe verbessern lässt. Neben den operativen Voraussetzungen kommt hier der<br />
Injektionstherapie mit Hyaluronsäure eine sehr wichtige Bedeutung zu. Es verbessert<br />
sich nicht nur die Reibung („Gelenkschmiere“), sondern die kranken Knorpelzellen<br />
erhalten vor allem sofort ein funktionsfähiges Grundgerüst zur Bildung des „Verbundwerkstoffes“<br />
Knorpel. Hyaluronsäure erhöht, und das ist extrem wichtig, das<br />
Wasserbindungsvermögen des angegriffenen und aufgefaserten Knorpels. Dieser<br />
wird somit elastischer und bei jedem Schritt kann durch Auspressen und wieder<br />
Einströmen von Wasser somit auch die Ernährung der Knorpelzellen verbessert<br />
werden. Wenn nun mehr Wassermoleküle hin und her strömen, verstärkt sich der<br />
Piezoelektrische Effekt, welchem eine biologische Bedeutung zur Stimulation des<br />
Knorpelstoffwechsels zugeschrieben wird.<br />
Es gibt genügend Literatur über die positiven Effekte der Hyaluronsäuretherapie.<br />
Nicht von ungefähr empfehlen immer mehr Orthopäden und Chirurgen diese Therapie,<br />
weil sie aus eigener täglicher Beobachtung immer wieder erleben, wie die<br />
Patienten nach der dritten Injektion eine Beschwerdebesserung angeben, welche<br />
nach Therapieende (3 bis 5 Spritzen) meist 6-12 Monate anhält. Dies ist unglaublich<br />
viel länger als die reine biochemische Halbwertszeit dieser Moleküle im Gelenk,<br />
welche meist nur 1-3 Tage beträgt.<br />
Leider berufen sich die Entscheidungsgremien der gesetzlichen Versicherungsträger<br />
auf die wenigen neutralen oder negativen Studien (die stets zu jedem wissenschaftlich<br />
diskutiertem Problem zu finden sind). Stand der Dinge bei Hyaluronsäure ist<br />
somit momentan: Selbstzahlerstatus.<br />
Kosten<br />
Die Ärzte der ARCUS Kliniken besitzen einen hohen Spezialisierungsgrad und können<br />
Ihnen immer die aktuellen modernen Techniken, soweit sie sich bereits bewährt<br />
haben, anbieten. Inwieweit jedoch die Kosten für die entsprechende Behandlung<br />
von Ihrer Krankenkasse übernommen wird, muss z.T. im Einzelfall geprüft werden.<br />
Leider können wir hier keine allgemein verbindliche Aussage machen, da nicht<br />
abzusehen ist, wie sich der eine oder andere medizinische Fortschritt in der Kostenübernahme<br />
der gesetzlichen oder privaten Krankenversicherungen in Zukunft<br />
widerspiegeln wird.<br />
Ihre Gesundheit liegt uns am Herzen. Deshalb werden wir Ihnen unabhängig von<br />
der Kostensituation alle Maßnahmen für die erfolgversprechenste Behandlung<br />
anbieten. Welche Maßnahmen sich dann umsetzen lassen werden wir im gemeinsamen<br />
Gespräch klären. In diesem Sinne beraten wir Sie auch in Zukunft über die<br />
minimal notwendigen Maßnahmen, über die empfehlenswerte Therapie und über<br />
eine optimale, umfassende, ganzheitliche Behandlung.<br />
Rastatter Str. 17-19 • 75179 Pforzheim • Tel 07231- 60556- 0 • www.sportklinik.de • info@sportklinik.de<br />
Knie<br />
45
46<br />
Beinachsenfehlstellung<br />
Die Umstellungsosteotomie zur Behandlung von<br />
Beinachsfehlstellungen<br />
Normalerweise sollte die Beinachse gerade sein. Geringe Abweichungen ins O-Bein<br />
(meist Männer) oder X-Bein (meist Frauen) stellen keinen Krankheitswert dar. Ein<br />
Problem entsteht allerdings bei größeren Abweichungen sowie nach Teilresektion<br />
eines Meniskus oder bei chronischer Instabilität (alte Kreuzbandruptur) und fortbestehender<br />
Kniebelastung wie z.B. Ballsportarten, Tennis, intensives Skifahren usw.<br />
Konservative Behandlungsmaßnahmen<br />
• Reduktion der Kniebelastung durch die Wahl knieschonender Sportarten (z.B.<br />
Schwimmen, Radfahren, Walking, Training im Fitnessstudio usw.). Dazu gehört<br />
auch vernünftiges Kraft- und Koordinationstraining. Hierbei helfen oft elastische<br />
Gelenkbandagen, welche das Gelenkgefühl (Propriozeption) verbessern<br />
• Reduktion des Körpergewichtes (was Sie schon immer vor hatten)<br />
• Randerhöhung an den Schuhsohlen<br />
• gezielte Gangschulung nach Ganganalyse und ggf. Einlagenversorgung<br />
• Injektionen in das Arthrosegelenk mit Hyaluronsäure (inzwischen bewährt und<br />
unter Fachleuten anerkannt) oder mit körpereigenen Wachstumsfaktoren (derzeit<br />
liegen hier erste positive Erfahrungen vor). Diese modernen biologischen<br />
Behandlungsmethoden werden derzeit leider nicht von den gesetzlichen Krankenkassen<br />
übernommen<br />
• Kombination mit Glucosamin- & Chondroitintabletten. Sie enthalten Bausteine<br />
der Knorpelmatrix, werden vor allem in USA favorisiert und sollen ebenso<br />
schmerzlindern wirken wie die üblichen ‚Rheumamittel‘ (z.B. Diclofenac), aber<br />
ohne Nebenwirkungen. Empfohlen wird eine tägliche Dosis von 1500mg Glucosamin<br />
und 1200mg Chondroitin<br />
Operative Behandlungsmaßnahmen<br />
Bei stärkeren Beschwerden, größeren Achsabweichungen und bei hoher Bewegungsaktivität<br />
sollte dagegen die Beinachsfehlstellung anatomisch korrigiert werden, um<br />
den Zeitpunkt einer Kniegelenkprothese hinauszuzögern. Nach einer Umstellung<br />
ergeben auch die oben erwähnten konservativen Maßnahmen mehr Sinn und<br />
Erfolg. Typisches Alter liegt zwischen 30 und 60 Jahren. Darüber hinaus sinkt die<br />
Besserungsrate von gut 80% deutlich ab und der Patient läuft dann besser mit einem<br />
Knieoberflächenersatz (künstliches Kniegelenk).<br />
Bei einer O-Bein-Fehlstellung wird man meist am Schienbeinkopf eine Umstellung<br />
vornehmen durch Aufklappen auf der Innenseite oder Entnahme eines Knochenkeiles<br />
auf der Außenseite. Eine X-Bein Korrektur erfolgt oberhalb des Kniegelenkes.<br />
In beiden Fällen wird der Knochen vorsichtig durchtrennt und präzise in der<br />
gewünschten Stellung wieder aufeinander gesetzt und mit Metallklammern oder<br />
Schrauben fixiert bis zur Heilung dieses künstlichen ‚Knochenbruches‘. Durch Verwendung<br />
sog. winkelstabiler Platten und Schrauben konnte in den letzten Jahren<br />
der Heilungsverlauf erheblich verbessert werden:<br />
Rastatter Str. 17-19 • 75179 Pforzheim • Tel 07231- 60556- 0 • www.sportklinik.de • info@sportklinik.de
Beinachsenfehlstellung<br />
• weniger Schmerzen<br />
• bessere Beweglichkeit<br />
• zuverlässigere Knochenheilungsrate.<br />
Solche Umstellungen können oft zusammen mit Knorpelanfrischung oder Knorpelverpflanzung<br />
kombiniert werden.<br />
Die Metalle entfernen wir gewöhnlich 1 Jahr später meist mit einer Kontroll-Arthroskopie,<br />
auch um eventuell ungenügend geheilte Knorpelstellen erneut anzufrischen<br />
und zu bessern.<br />
Auch wenn es sich nach einem schweren OP-Eingriff anhört: diese Umstellungen<br />
heilen rascher als der Knorpel im Kniegelenk, der nach Anfrischung und Stimulierung<br />
Zeit zur Bildung eines neuen Knorpelbelages, der sog. „Bioprothese“, benötigt.<br />
Durch die Kombination all dieser Maßnahmen (operative Arthroseanfrischung ggf.<br />
Knorpeltransplantation, Umstellung, knorpelunterstützende Hyaluronspritzen) ist<br />
es inzwischen entgegen der landläufigen Meinung tatsächlich möglich, in gut 80%<br />
der Fälle tragfähiges Knorpelersatzgewebe nachwachsen zu lassen.<br />
Abb. 1:<br />
O-Bein Fehlstellung mit<br />
einseitigen Verschleiß des<br />
inneren Gelenkspaltes<br />
Abb. 3:<br />
Winkelstabil aufklappende<br />
Umstellung einer O-Bein-Fehlstellung<br />
am Unterschenkel<br />
Abb. 4:<br />
Winkelstabilaufklappende<br />
Umstellung am Oberschenkel<br />
Nachbehandlung nach einer gelenkerhaltenden<br />
Arthrosebehandlung:<br />
Je nach Schweregrad und Ausdehnung der Arthrose sind bis zu 10 Wochen Entlastung<br />
an Unterarmgehstützen notwendig. In den ersten 4-6 Wochen ist eine „Abrollbewegung“<br />
des Fußes mit 5 Kilogramm Belastung gestattet. Weitere 2-6 Wochen folgen<br />
mit etwa 20kg Abrollbelastung, also immer noch 2 Gehstützen. In dieser Phase ist<br />
manchmal sogar Autofahren möglich (Automatikautos dürfen mit operiertem linken<br />
Kniegelenk wesentlich früher wieder gefahren werden). In dieser gesamten Zeit<br />
sollten Sie Ihr Gelenk jedoch so viel wie möglich bewegen. Deshalb verordnen wir<br />
Ihnen auch eine Motor-Bewegungsschiene. Je häufiger Sie dieses Gerät benutzen<br />
(mindestens 4 Stunden pro Tag und zusätzlich während der Nacht auch noch 2-3<br />
Stunden), desto besser kann das Ergebnis ausfallen (durch zahlreiche Studien belegt).<br />
Rastatter Str. 17-19 • 75179 Pforzheim • Tel 07231- 60556- 0 • www.sportklinik.de • info@sportklinik.de<br />
Abb. 2:<br />
Ganzbein-Röntgenaufnahme<br />
mit Planungsskizze zur Bestimmung<br />
des Korrekturwinkels<br />
Knie<br />
47
48<br />
Beinachsenfehlstellung<br />
Sollte Ihr Gelenk während der Wiederaufnahme der Belastung nach diesen 8-10<br />
Wochen mit Schwellung und Schmerz reagieren, ist es noch nicht reif genug, Ihr<br />
Körpergewicht zu tragen. Weitere Entlastung, Tabletten und äußerliche Behandlungsmaßnahmen<br />
wie Bestrahlung und Salbenumschläge sind angezeigt. Verzagen<br />
Sie bitte nicht während dieser Durststrecke, denn nach 3-6 Monaten (in seltenen<br />
Fällen bis zu 9 Monaten) tritt gewöhnlich auch bei solch schweren Arthrosegelenken<br />
eine spürbare und anhaltende Besserung ein.<br />
Gegen einen fortgeschrittenen Gelenkverschleiß gibt es bis heute leider kein Patentrezept,<br />
sieht man von künstlichem Gelenkersatz ab, welchen wir ja nach Möglichkeit<br />
hinausschieben wollen. Bedenken Sie dabei, dass ohne diese Behandlungsmaßnahmen<br />
mit einer stetigen Verschlechterung der Gelenksituation gerechnet werden muss.<br />
Rastatter Str. 17-19 • 75179 Pforzheim • Tel 07231- 60556- 0 • www.sportklinik.de • info@sportklinik.de
Knieendoprothetik<br />
Allgemeines<br />
Als Arthrose eines Gelenkes bezeichnet man den Verschleiß der sich gegeneinander<br />
bewegenden Gelenkpartner. Die Oberfläche der Gelenkpartner ist von Knorpel<br />
überzogen, um eine verbesserte Gleitfähigkeit bei der Bewegung zu gewährleisten.<br />
Nicht selten kommt es jedoch vor, dass die Gelenkflächen derartig verschlissen sind,<br />
dass durch eine arthroskopische Knorpelglättung (Gelenkspiegelung) oder eine<br />
knöcherne Gelenkumstellung keine Verbesserung mehr zu erreichen ist. Dies ist<br />
dann der Fall, wenn der Knorpel völlig abgerieben ist und die darunterliegenden<br />
Knochenoberflächen miteinander Kontakt haben. Der künstliche Ersatz des Gelenkes<br />
ist dann häufig eine sinnvolle Alternative zur Wiederherstellung der Gelenkfunktion.<br />
Das Ziel ist es hierdurch die Schmerzen langfristig zu verbessern und die Aktivität<br />
des Patienten wiederherzustellen.<br />
Es gab bereits vor mehr als hundert Jahren Versuche, schmerzhafte Gelenke künstlich<br />
zu ersetzen. Die ersten Erfolge erzielte man dann in den 60er Jahren und viele<br />
Prothesen aus dieser Zeit hatten eine lange Haltbarkeit. Seitdem nimmt die Zahl der<br />
eingesetzten künstlichen Gelenke stetig zu. In Deutschland werden mittlerweile pro<br />
Jahr mehr als 300 000 Hüft- und Kniegelenke mit großem Erfolg eingesetzt. Durch<br />
die guten Ergebnisse der letzten Jahrzehnte ist auch der künstliche Gelenkersatz<br />
des Schultergelenkes weiter auf dem Vormarsch.<br />
Das künstliche Gelenk ist eine sogenannte Endoprothese (von griech. Endo - innen)<br />
und wird als oft als Totalendoprothese bezeichnet. Hierbei werden beide Gelenkanteile<br />
durch eine künstliche Oberfläche bzw. einen künstlichen Gelenkpartner ersetzt.<br />
Wenn nur ein Gelenkanteil ersetzt wird spricht man von einer Hemiendoprothese.<br />
Diese Form kommt zum Beispiel bei der Behandlung des Schultergelenkes nach Oberarmkopfbrüchen<br />
gelegentlich zur Anwendung. Am Hüft- und Kniegelenk ersetzt man<br />
immer beide Gelenkpartner, da diese Gelenke das gesamte Körpergewicht tragen und<br />
eine Hemiprothese meist nicht zu einer ausreichenden Schmerzverminderung führt.<br />
Natürlich birgt die Endoprothetik auch Risiken, da es sich um aufwendige und anspruchsvolle<br />
Operationen handelt. Die Implantation eines künstlichen Gelenkersatzes<br />
ist zwar mittlerweile ein Routineeingriff doch können immer auch Komplikationen<br />
wie eine Entzündung, eine Thrombose (Blutgerinnsel) oder eine Schädigung benachbarter<br />
Strukturen (Nerven und Gefäße) eintreten. Deshalb sollten solche Eingriffe<br />
nur in Kliniken durchgeführt werden, die über eine ausreichende Erfahrung mit<br />
künstlichem Gelenkersatz verfügen. Da man Gelenkanteile durch Metallimplantate<br />
ersetzt, kommt es langfristig immer zu einer Lockerung der Prothesen. In der<br />
Hüftendoprothetik sind mittlerweile Standzeiten von mehr als 25 Jahren berichtet<br />
worden. Dies ist zum einen von den verwendeten Implantaten und deren Verankerungstechnik,<br />
zum anderen jedoch auch vom Operateur und dessen Erfahrung<br />
abhängig.<br />
Die verwendeten Materialien entsprechen höchsten Anforderungen. Sie sollen<br />
eine gute Gleitfähigkeit bei minimaler Reibung aufweisen und dabei kaum Abrieb<br />
erzeugen. Die Materialien werden deshalb optimal aufeinander eingestellt und<br />
entsprechend ausgewählt. Heute kommen Metalllegierungen (Titan- und CoCr-<br />
Legierungen), Kunststoffe (Polyethylen) und Keramiken zur Anwendung (Aluminium-<br />
oder Zirkoniumoxid).<br />
Rastatter Str. 17-19 • 75179 Pforzheim • Tel 07231- 60556- 0 • www.sportklinik.de • info@sportklinik.de 49<br />
Knie
50<br />
Abb. 1:<br />
Unikompartimenteller Patello-femoraler<br />
Ersatz (Quelle: Smith & Nephew GmbH)<br />
Knieendoprothetik<br />
Anatomie und Funktion<br />
Das größte Gelenk des Menschen stellt die bewegliche Verbindung zwischen dem<br />
Oberschenkelknochen und dem Schienbein her und besteht aus drei Gelenkanteilen:<br />
Jeweils innerer und äußerer Gelenkanteil zwischen Oberschenkel- und Schienbein<br />
(Femorotibial-Gelenk). Im dazwischenliegenden Gelenkspalt befinden sich die Zwischengelenkscheiben<br />
(Menisken). Der dritte Gelenkabschnitt wird gebildet zwischen<br />
Kniescheibe und Oberschenkelknochen (Femoropatellargelenk).<br />
Alle Gelenkanteile sind mit einer Knorpelschicht überzogen und werden von einer<br />
gemeinsamen Gelenkkapsel umschlossen. Die Gelenkschleimhaut produziert eine<br />
Flüssigkeit, die den Knorpel ernährt, der gemeinsam mit den Menisken eine stoßdämpferähnliche<br />
Aufgabe erfüllt. Bandstrukturen zwischen den Knochen stabilisieren<br />
das Gelenk (z.B. Kreuz- und Seitenbänder), durch Muskeln und Sehnen wird es<br />
bewegt, wobei in erster Linie Streckung und Beugung möglich ist. Bei Kniebeugung<br />
können zusätzlich geringe Rotationsbewegungen durchgeführt werden.<br />
Abb. 2:<br />
Bikompartimenteller Teilgelenkersatz<br />
(Quelle: Smith & Nephew GmbH)<br />
Kniegelenksarthrose (Gonarthrose)<br />
Abb. 3:<br />
Knie-Total-Endporothese<br />
(Quelle: Smith & Nephew GmbH)<br />
Häufigste Ursache einer Kniegelenkserkrankung ist der Knorpelverschleiß (Arthrose),<br />
der meistens durch eine Beinachsenfehlstellung, X- oder O-Bein, verursacht wird.<br />
Darüber hinaus tritt die Gonarthrose als Folge von Verletzungen, rheumatischen<br />
und stoffwechselbedingten Erkrankungen sowie Fehlbildungen auf.<br />
Der Knorpelverlust führt zu einer zunehmenden Einsteifung und Verformung des<br />
Gelenkes, wobei die Streckung meistens als erstes verloren geht. Es bilden sich Knochenvorsprünge<br />
(Osteophyten), die teilweise getastet werden können. Gleichzeitig<br />
treten Anlauf- und Belastungs-, später Nacht- und Ruheschmerzen auf, die zu einer<br />
Reduzierung der Gehstrecke und letztlich einer Einschränkung der Lebensqualität<br />
führen.<br />
Die Arthrose lässt sich im normalen Röntgenbild darstellen, wobei die Verschmälerung<br />
des Gelenkspaltes zwischen Oberschenkelknochen und Schienbein als indi-<br />
Rastatter Str. 17-19 • 75179 Pforzheim • Tel 07231- 60556- 0 • www.sportklinik.de • info@sportklinik.de
Knieendoprothetik<br />
rektes Zeichen des Knorpelverlustes zu erkennen ist. Die Gelenkoberflächen sind<br />
häufig zerstört und passen nicht mehr optimal aufeinander. Die Beinachse gerät<br />
zunehmend aus dem Lot (O- oder X-Beinfehlstellung) und das Gelenk kann durch<br />
einen Reizerguß anschwellen.<br />
Kniegelenksprothese: Material - Fixation - Haltbarkeit<br />
Kommt eine gelenkerhaltende Therapie aufgrund der Gelenkzerstörung oder altersbedingt<br />
nicht in Frage und sind die bisherigen konservativen und operativen<br />
Maßnahmen (Physiotherapie, Schmerzmedikamente, Gelenkspülungen, etc.) ausgereizt,<br />
erfolgt das Einsetzen einer Knie-Totalendoprothese (K-TEP).<br />
Oberstes Ziel der Operation ist ein schmerzfreies, stabiles und gut bewegliches<br />
Kniegelenk, wobei die natürliche Beinachse wiederhergestellt wird.<br />
Die in den letzten Jahrzehnten ständig verbesserten Operationstechniken und Implantate<br />
machen diesen Eingriff zu einer der häufigsten und erfolgreichsten Routineoperationen<br />
(in Deutschland ca. 150.000/Jahr) in der orthopädischen Chirurgie.<br />
Die heute implantierten modernen Knieendoprothesen werden als Oberflächenersatzprothesen<br />
bezeichnet, da nur die abgenutzten Knorpeloberflächen, möglichst<br />
unter Erhalt der patienteneigenen Kniebandstrukturen, ersetzt werden. Je nach<br />
Ausprägung der Arthrose kommen verschiedene Prothesen zum Einsatz, die möglichst<br />
nur die verschlissenen Anteile des Gelenkes ersetzen und nicht veränderte<br />
Areale erhalten.<br />
Grundsätzlich werden folgende Prothesentypen unterschieden:<br />
• Unikompartimentelle Prothesen (Abb. 1, 4, 5) (unikondylärer Schlitten oder<br />
patellofemoraler Ersatz): der isolierte Ersatz nur eines Gelenkabschnittes setzt<br />
voraus, dass die anderen Abschnitte allenfalls geringe Knorpelveränderungen<br />
aufweisen und die Kniebandstrukturen intakt sind.<br />
• Bikompartimentelle Prothesen (Abb. 2, 6) (mono- oder bikondylär):<br />
1) Monokondyläre Prothesen ersetzen nur den innenseitigen (medialen) Gelenkanteil<br />
und das Gelenk zwischen Kniescheibe und Oberschenkel.<br />
2) Bikondyläre Prothesen (K-TEP) ersetzen die Gelenkoberflächen des inneren<br />
und äußeren Gelenkanteils unter weitgehendem Erhalt der körpereigenen Bandstrukturen.<br />
Ober- und Unterschenkelanteil sind nicht mechanisch miteinander<br />
verbunden. Sind die Bandstrukturen geschädigt kann durch eine zapfenartige<br />
Verbindung beider Komponenten eine Stabilisierung des Gelenkes auch bei<br />
fehlenden Bändern erreicht werden. Die früher vielfach gebräuchlichen achsgeführten<br />
Knieendoprothesen verzichten, unter Resektion großer knöcherner<br />
Anteile, gänzlich auf den Erhalt der patienteneigenen Bandstrukturen. Diese<br />
Prothesen kommen nur in Ausnahmefällen zur Anwendung.<br />
Die einzelnen Prothesentypen gibt es in verschiedenen Größen; mit Hilfe der präoperativen<br />
Planungsskizze werden Modellgröße und Fixation der Prothese bestimmt,<br />
wobei hier individuelle Bedürfnisse berücksichtigt werden (Alter, Geschlecht, Knochenform,<br />
Körpergewicht, etc.). Anhand der Planung werden auch die Achsen des<br />
Beines vermessen und die Prothese in ihrer Ausrichtung geplant.<br />
Rastatter Str. 17-19 • 75179 Pforzheim • Tel 07231- 60556- 0 • www.sportklinik.de • info@sportklinik.de<br />
Knie<br />
51
52<br />
Abb. 4:<br />
Schlittenprothese von vorne<br />
Knieendoprothetik<br />
Bei der Implantation unterscheidet man verschiedene Fixationstechniken: Die zementierte<br />
Knie-TEP ist weltweit der Goldstandard. Hierbei werden die Implantate<br />
mit antibiotikahaltigem Zement im Knochen fixiert. In seltenen Fällen kann auch<br />
eine zementfreie „press-fit“ Verankerung durchgeführt werden. Abhängig von<br />
der Fixation bestehen die Komponenten entweder aus Titan oder einer Chrom-<br />
Kobalt- Legierung. Als Gleitpartner zwischen den ersetzten Oberflächen wird ein<br />
Polyethylen-Einsatz (Inlay) eingebracht. Dieses kann auf der Grundplatte fixiert sein<br />
oder erlauben ein Gleiten und Rotieren dieses Inlays (sog. mobile Inlays).<br />
Entsprechend ist, unabhängig von der Fixation, in den meisten Fällen eine Haltbarkeit<br />
von 12-15 Jahren gewährleistet. Bei ausreichend gutem Gesundheitszustand<br />
ist im Fall einer Prothesenlockerung eine Wechseloperation ohne weiteres möglich.<br />
Hierzu gibt es Spezialprothesen mit denen jegliche Knochendefekte überbrückt<br />
werden können.<br />
Abb. 5:<br />
Schlittenprothese von der Seite<br />
Abb. 6:<br />
Knie-Totalendoprothese<br />
Behandlung vor der Operation und Operationsablauf<br />
Dem operativen Eingriff gehen ein ausführliches Patientengespräch, eine klinische<br />
und radiologische Untersuchung und eine genaue Planung voraus. Zusätzlich erfolgt<br />
eine internistische/anästhesiologische Abklärung samt EKG, Lungenröntgenaufnahme<br />
und Blutuntersuchung. Die Operation erfolgt meist mit einer Blutsperre, so<br />
dass der Einsatz von Fremd- oder Eigenblut in aller Regel ausgeschlossen werden<br />
kann. Das während der Operation in der Drainage gesammelte Blut kann über ein<br />
Rückführsystem dem Patienten wieder zugeführt werden. Die stationäre Aufnahme<br />
des Patienten erfolgt üblicherweise am Tag der Operation.<br />
Der Eingriff erfolgt je nach Absprache in Vollnarkose oder Spinalanästhesie. Über einen<br />
ca. 10 cm langen Schnitt an der Knievorderseite erfolgt der Zugang zum erkrankten<br />
Gelenk. Nach Entfernen der zerstörten Gelenkoberflächen mit Präzisionsinstrumentarien<br />
werden die Prothesenteile auf dem Ober- und Unterschenkelknochen fixiert.<br />
Aufgrund der gängigen Literaturmeinung und eigenen Erfahrungen kommt ein<br />
Ersatz der Kniescheibenrückfläche vorwiegend in Fällen schwerer Arthrose derselben<br />
Rastatter Str. 17-19 • 75179 Pforzheim • Tel 07231- 60556- 0 • www.sportklinik.de • info@sportklinik.de
Knieendoprothetik<br />
in Betracht. Das künstliche Gelenk wird einer Beweglichkeitsprüfung unterzogen,<br />
abschließend wird die Wunde schichtweise unter Einlage von Drainageschläuchen<br />
verschlossen. Nach der Operation wird ein Kontrollröntgenbild angefertigt.<br />
Nachbehandlung<br />
Gelenkersatzoperationen werden ausschließlich unter stationären Bedingungen<br />
durchgeführt. Zur Gewährleistung eines optimalen Operationserfolges erfolgt eine<br />
frühzeitige postoperative Mobilisation mit Hilfe der Krankengymnastik, wobei abhängig<br />
von den erwähnten Implantationstechniken meist eine sofortige Belastung<br />
des operierten Beines erlaubt wird. Zum Schutz des Weichteilgewebes müssen für<br />
4-6 Wochen Unterarmgehstützen verwendet werden.<br />
Für den überwiegenden Teil der Patienten schließt sich nach einem Klinikaufenthalt<br />
von ca. 7-10 Tagen ein 3-wöchiger Rehabilitationsaufenthalt an. Im Rahmen<br />
regelmäßiger, engmaschiger ambulanter Kontrolluntersuchungen werden die<br />
Fortschritte der Patienten dokumentiert und ggf. eine ambulante Fortsetzung der<br />
mobilisierenden Therapie verordnet.<br />
Gelenkersatz und Sport<br />
Verbunden mit einer schweren Kniegelenkarthrose ist eine deutliche Einschränkung<br />
sportlicher Aktivitäten. Die durch den Gelenkersatz erzielte Beschwerdefreiheit lässt<br />
den Wunsch nach teilweiser Rückkehr zum Sport aufkommen. International besteht<br />
Einigkeit, dass zumindest so genannte „low-impact“ Sportarten, wie Fahrradfahren,<br />
Schwimmen, Segeln, Tauchen, Golf und Kegeln unterstützt werden können.<br />
Bedingt möglich sind Sportarten wie Tennis, Basketball und Skilaufen. Vermieden<br />
werden sollten Kontaktsportarten (Fußball, Handball, etc). Die Empfehlung zu einer<br />
bestimmten Sportart ist auch abhängig von dem Leistungsstand des Patienten. Als<br />
Faustregel gilt, dass vor der Operation beherrschte Sportarten wieder durchgeführt<br />
werden dürfen.<br />
Rastatter Str. 17-19 • 75179 Pforzheim • Tel 07231- 60556- 0 • www.sportklinik.de • info@sportklinik.de<br />
Knie<br />
53
Engpass-Syndrom der Schulter<br />
(Impingement)<br />
Ursachen<br />
Das Schultergelenk wird hauptsächlich durch die 4 Sehnen der sogenannten Rotatorenmanschette<br />
stabilisiert und bewegt. Diese Sehnen verlaufen direkt um das Gelenk<br />
in einem engen knöchernen Kanal zwischen dem Oberarmkopf und dem Schulterdach<br />
(Akromion). Im Laufe des Lebens kann es dabei durch Verschleißerscheinungen zu<br />
einer zunehmenden Verengung dieses Kanals kommen der zu schmerzhaften Entzündungen<br />
der Schleimbeutel und Sehnen führen kann. In fortgeschrittenen Fällen<br />
kann eine bleibende Schädigung der Rotatorenmanschette auftreten, die zu einer<br />
anhaltenden schmerzhaft eingeschränkten Beweglichkeit des Schultergelenkes führt.<br />
Beschwerden des Patienten<br />
Die Patienten klagen meistens über nächtliche Schmerzen beim Liegen auf der Schulter<br />
oder über Schmerzen die bei Abspreizbewegungen ab einem bestimmten Winkel<br />
auftreten. Die Schmerzen entstehen durch Kompression der Rotatorenmanschette<br />
und des darüberliegenden Schleimbeutels zwischen Oberarmkopf und Schulterdach.<br />
Die Beweglichkeit des Armes ist häufig schmerzhaft eingeschränkt. Teilweise tritt<br />
auch ein Kraftverlust auf.<br />
Diagnostik<br />
Die Untersuchung und Befragung des Patienten ergibt bereits in den meisten Fällen<br />
den entscheidenden Hinweis auf ein Engpass-Syndrom. Knöcherne Veränderungen,<br />
die zu einer Einengung des Gleitkanals für die Supraspinatussehne führen, können<br />
durch spezielle Röntgenbilder festgestellt werden. Zum sicheren Nachweis einer<br />
Schädigung der Sehne ist die Sonographie der Schulter oder eine Kernspintomographie<br />
erforderlich.<br />
Behandlung<br />
In frühen Stadien kann häufig durch vorübergehende Schonung (vermeiden von<br />
Überkopfarbeiten im schmerzhaften Bereich, kein Heben von Gewichten mit gestrecktem<br />
Arm), abschwellende und schmerzstillende Medikamente, lokale Eis- oder<br />
Wärmeanwendung sowie eine spezielle Krankengymnastik wieder eine schmerzfreie<br />
oder schmerzarme Situation erreicht werden. Sofern nach einigen Monaten konsequenter<br />
Behandlung eine stark schmerzhafte Bewegungseinschränkung anhält<br />
oder ein Schaden der Sehne nachgewiesen ist, sollte durch die Operation versucht<br />
werden die Sehne zu reparieren und den knöchernen Engpass zu beseitigen. Sofern<br />
die Sehne nicht oder nur gering geschädigt ist, genügt es, den knöchernen Engpass<br />
zu erweitern.<br />
Rastatter Str. 17-19 • 75179 Pforzheim • Tel 07231- 60556- 0 • www.sportklinik.de • info@sportklinik.de 55<br />
Schulter
56<br />
Engpass-Syndrom der Schulter<br />
(Impingement)<br />
Operative Behandlung<br />
Bei der Operation wird zunächst eine Gelenkspiegelung (Arthroskopie) durchgeführt,<br />
um den Schaden des Gelenkes genau beurteilen zu können. Die weitere Operation<br />
ist abhängig von den Verletzungen die bei der Arthroskopie zu erkennen sind.<br />
Liegt eine Schädigung der Sehne vor sollte diese über einen kleinen Hautschnitt<br />
repariert werden. Wenn die Sehne keine wesentliche Schädigung aufweist werden<br />
nur die Knochenkanten am Akromion (Schulterdach), die zu einer Einengung des<br />
Sehnengleitkanals führen abgeschliffen. Das Abschleifen des Akromions bezeichnet<br />
man als Akromioplastik. Dies ist immer arthroskopisch über 2 kleine Hautschnitte<br />
möglich. Nach der Operation ist ein stationärer Aufenthalt von 1-2 Tagen erforderlich.<br />
Sofern keine Operation an der Sehne erforderlich war ist keine spezielle<br />
Ruhigstellung der operierten Schulter notwendig, das Schultergelenk sollte aber für<br />
4-6 Wochen geschont werden. Hierzu erhalten Sie ein spezielles Nachbehandlungsprogramm<br />
von Ihrem Stationsarzt ausgehändigt. Die Schmerzgrenze muss bei der<br />
Nachbehandlung grundsätzlich respektiert werden. Unterstützt werden kann die<br />
Nachbehandlung durch abschwellende Medikamente und lokale Eisanwendungen.<br />
Ergebnisse und Risiken<br />
Bei etwa 90% der Patienten bilden sich die Beschwerden innerhalb von 3-6 Monaten<br />
zurück. In seltenen Fällen verbleibt eine schmerzhafte Bewegungseinschränkung des<br />
Armes. Operationsbedingte Risiken wie Infektion, Nerven- und Gefäßverletzungen<br />
sind selten.<br />
Rastatter Str. 17-19 • 75179 Pforzheim • Tel 07231- 60556- 0 • www.sportklinik.de • info@sportklinik.de
Sehnenverkalkung (Tendinosis calcarea)<br />
Ursachen<br />
Das Schultergelenk wird hauptsächlich durch die 4 Sehnen der sogenannten Rotatorenmanschette<br />
stabilisiert und bewegt. Diese Sehnen verlaufen direkt um das<br />
Gelenk in einem engen knöchernen Kanal zwischen dem Oberarmkopf und dem<br />
Schulterdach. Im Laufe des Lebens kann es dabei zunächst unbemerkt zu Verschleißerscheinungen<br />
vor allem der Supraspinatussehne kommen. Im Rahmen dieser<br />
Verschleißerscheinungen können sich Verkalkungen, die bevorzugt in der Supraspinatussehne<br />
auftreten, bilden. Diese Verkalkungen können zu einem sogenannten<br />
Engpass-Syndrom (Impingement S. 55) führen.<br />
Beschwerden des Patienten<br />
Die Patienten klagen meistens über nächtliche Schmerzen beim Liegen auf der Schulter<br />
oder über Schmerzen die bei Abspreizbewegungen ab einem bestimmten Winkel<br />
auftreten. Die Beweglichkeit des Armes ist häufig schmerzhaft eingeschränkt. Akute<br />
Schmerzen können ein indirektes Zeichen für die Auflösung des Kalkherdes sein.<br />
Diagnostik<br />
Die Untersuchung und Befragung des Patienten ergibt bereits in den meisten Fällen<br />
den entscheidenden Hinweis auf eine Erkrankung im Bereich der Rotatorenmanschette.<br />
Die Kalkherde können durch Röntgenbilder und die Sonographie sicher<br />
nachgewiesen werden. Dadurch kann auch beurteilt werden, ob ein chronisches<br />
Stadium oder ein akutes Stadium mit Auflösung des Kalkherdes vorliegt.<br />
Behandlung<br />
Prinzipiell können sich die Kalkherde spontan auflösen. Dies ist meistens mit erheblichen<br />
Beschwerden verbunden. In diesem Stadium sollte zunächst abgewartet<br />
werden. Durch vorübergehende Schonung, abschwellende und schmerzstillende<br />
Medikamente, lokale Eis- oder Wärmeanwendung können die Schmerzen gelindert<br />
und die Kalkresorption unterstützt werden. Sofern die Schmerzen über einen<br />
längeren Zeitraum unverändert anhalten und sich das Kalkdepot im Röntgenbild<br />
unverändert darstellt ist die operative Ausräumung des Kalkherdes angezeigt. Als<br />
Behandlungsalternative zur Operation besteht die Möglichkeit der Zerstörung des<br />
Kalkherdes durch eine Stoßwellenbehandlung, deren Effektivität jedoch noch nicht<br />
eindeutig geklärt ist.<br />
Rastatter Str. 17-19 • 75179 Pforzheim • Tel 07231- 60556- 0 • www.sportklinik.de • info@sportklinik.de 57<br />
Schulter
58<br />
Sehnenverkalkung (Tendinosis calcarea)<br />
Operation bei Kalkherden der Rotatorenmanschette<br />
Bei der Operation wird zunächst eine Gelenkspiegelung (Arthroskopie) durchgeführt<br />
und der Kalkherd lokalisiert. Nach Längsinzision der betroffenen Sehne wird der Kalk<br />
mit einem Löffel möglichst vollständig entfernt. Eventuell vorliegende Knochenkanten<br />
die zu einer Kompression der betroffenen Sehne führen werden arthroskopisch<br />
abgeschliffen. In seltenen Fällen, in denen der Kalkherd bei der Arthroskopie nicht<br />
gefunden werden kann, muss ein kleiner Hautschnitt zur Kalkentfernung durchgeführt<br />
werden. Häufig ist eine vollständige Entfernung des Kalks nicht möglich. Ein<br />
Großteil der verbliebenen Kalkreste löst sich dann jedoch im Verlauf von selbst auf.<br />
Nachbehandlung<br />
Nach der Operation ist ein stationärer Aufenthalt von 1-2 Tagen erforderlich. Die<br />
Beschwerden verschwinden nach der Operation nicht sofort, sondern bilden sich<br />
nur langsam zurück. Eine Schonung des Armes ist für 4-6 Wochen erforderlich.<br />
Die Schulter sollte vorsichtig im schmerzarmen Bereich mobilisiert werden. Die<br />
Schmerzgrenze muss respektiert werden. Unterstützt werden kann die Nachbehandlung<br />
durch abschwellende Medikamente und lokale Eisanwendungen. Bis zur<br />
Wiederherstellung einer schmerzfreien Schulterfunktion ist mit einer Dauer von<br />
3-6 Monaten zu rechnen. Um ein gutes Operationsergebnis zu erreichen sollte die<br />
Nachbehandlung nach einem festgelegten Schema erfolgen, das Ihnen von Ihrem<br />
Stationsarzt ausgehändigt wird.<br />
Ergebnisse und Risiken<br />
Bei 80-90% der Patienten kann durch die Operation wieder eine schmerzfreie Situation<br />
erreicht werden. Bei inkompletter Entfernung des Kalkherdes können Restbeschwerden<br />
verbleiben. Operationsbedingte Risiken wie Infektion, Nerven- und<br />
Gefäßverletzungen sind selten.<br />
Rastatter Str. 17-19 • 75179 Pforzheim • Tel 07231- 60556- 0 • www.sportklinik.de • info@sportklinik.de
Schulterluxation<br />
Ursachen<br />
Das Schultergelenk besteht aus einem Oberarmkopf und der Gelenkpfanne. Die Stabilisierung<br />
des Gelenkes erfolgt durch die Gelenkkapsel, Sehnen und Muskeln sowie<br />
einem knorpeligen Ring, den man als Labrum bezeichnet, der die Gelenkpfanne umgibt.<br />
Die Ursachen von Luxationen des Schultergelenkes können anlagebedingt sein<br />
(z.B. zu große Kapsel, schlaffer Bandapparat) oder sie sind Folgen von Verletzungen.<br />
Verletzungen der Schulter können zum Abriss des Labrums, der Kapsel oder auch zu<br />
einem Abbruch eines Teiles der Gelenkpfanne führen. Dadurch kann die Stabilität<br />
des Schultergelenkes derart beeinträchtigt sein, dass wiederholte Luxationen des<br />
Gelenkes auftreten oder dass eine schmerzhafte Bewegungseinschränkung verbleibt.<br />
Abb. 1:<br />
Fixation des abgerissenen Labrums<br />
(Quelle: Arthrex GmbH)<br />
Diagnostik<br />
Die Untersuchung und Befragung des Patienten ergibt bereits in den meisten Fällen<br />
den entscheidenden Hinweis, ob das Schultergelenk instabil und durch weitere<br />
Luxationen gefährdet ist. Knöcherne Verletzungen müssen grundsätzlich durch<br />
entsprechende Röntgenbilder ausgeschlossen werden. Beim jüngeren Patienten bis<br />
zum 30.-40. Lebensjahr tritt besonders häufig ein Abriss des Labrums auf. Dies kann<br />
durch eine sonographische oder kernspintomographische Untersuchung nachgewiesen<br />
werden. Beim über 40-jährigen Patienten treten bevorzugt Verletzungen der<br />
das Schultergelenk umgebenden Sehnen auf, die ebenfalls durch die Sonographie<br />
oder Kernspintomographie nachgewiesen werden können.<br />
Behandlung<br />
Abb. 2:<br />
Vollständige Fixation des Labrums<br />
(Quelle: Arthrex GmbH)<br />
Anlagebedingte Luxationen werden zunächst durch ein Muskelaufbautraining behandelt,<br />
um dadurch das Gelenk zu stabilisieren. Sofern nach mindestens 1-jährigem<br />
konsequentem Muskeltraining weiterhin eine Luxationsneigung besteht, ist ggf. die<br />
operative Therapie erforderlich. Bei Luxationen, die nach Verletzungen des Schultergelenkes<br />
auftreten, wird beim jungen, sportlich und beruflich aktiven Patienten<br />
in den meisten Fällen nach entsprechender Diagnostik mit Nachweis eines Abrisses<br />
Rastatter Str. 17-19 • 75179 Pforzheim • Tel 07231- 60556- 0 • www.sportklinik.de • info@sportklinik.de 59<br />
Schulter
60<br />
Schulterluxation<br />
des Labrums oder knöcherner Verletzungen die operative Therapie bevorzugt. Beim<br />
älteren Patienten kann meistens zunächst abgewartet und versucht werden, das<br />
Gelenk durch vorübergehende Ruhigstellung und anschließendes Muskeltraining zu<br />
stabilisieren, sofern eine Verletzung der Sehnen ausgeschlossen wurde. Prinzipiell<br />
muss die Therapieplanung für jeden Patienten individuell erfolgen.<br />
Operative Stabilisierung der Schulter<br />
Bei der Operation wird zunächst eine Gelenkspiegelung (Arthroskopie) durchgeführt,<br />
um den Schaden des Gelenkes genau beurteilen zu können. Das weitere Vorgehen<br />
ist abhängig von den Verletzungen die bei der Arthroskopie zu erkennen sind.<br />
Liegen keine schwerwiegenden Kapselverletzungen vor kann die Stabilisierung<br />
arthroskopisch erfolgen. In Fällen mit erheblichen Schäden des Labrums und des<br />
Kapsel-Band-Apparates ist die offene Stabilisierung durch einen ca. 6 cm langen<br />
Hautschnitt an der Vorderseite des Schultergelenkes erforderlich. Prinzip der Operation<br />
ist das abgerissene Labrum wieder am Rand der Gelenkpfanne zu fixieren.<br />
Dies wird durch kleine Metalldübel erreicht. Sofern knöcherne Verletzungen am<br />
Pfannenrand vorliegen, ist zusätzlich die Anschraubung eines Knochenstückes, das<br />
vom Beckenkamm entnommen wird, erforderlich.<br />
Nachbehandlung<br />
Nach der Operation ist ein stationärer Aufenthalt von etwa 2 Tagen erforderlich.<br />
Um erneute Luxationen des Schultergelenks zu vermeiden, ist eine spezielle Nachbehandlung<br />
erforderlich. Der Arm darf für 6 Wochen nur eingeschränkt bewegt<br />
werden. Nachts muss für 6 Wochen konsequent eine Schulterschlinge getragen<br />
werden. Hierzu erhalten Sie ein spezielles Nachbehandlungsprogramm von Ihrem<br />
Stationsarzt ausgehändigt. Ein spezielles Muskeltraining sowie die Vermeidung von<br />
Überkopf- und Kontaktsportarten ist für etwa 4-6 Monate erforderlich.<br />
Ergebnisse und Risiken<br />
Bei 90-95% der Patienten kann durch die Operation die Stabilität des Schultergelenkes<br />
wiederhergestellt werden. In seltenen Fällen verbleibt eine Einschränkung der<br />
Außendrehbewegung des Armes infolge der Raffung der Gelenkkapsel. Operationsbedingte<br />
Komplikationen wie Infektion, Nerven- und Gefäßverletzungen sind selten.<br />
Rastatter Str. 17-19 • 75179 Pforzheim • Tel 07231- 60556- 0 • www.sportklinik.de • info@sportklinik.de
Schädigung der Rotatorenmanschette<br />
Ursachen<br />
Das Schultergelenk wird hauptsächlich durch die 4 Sehnen der sogenannten Rotatorenmanschette<br />
stabilisiert und bewegt. Diese Sehnen verlaufen direkt um das<br />
Gelenk in einem engen knöchernen Kanal zwischen dem Oberarmkopf und dem<br />
Schulterdach. Im Laufe des Lebens kann es dabei zunächst unbemerkt zu Verschleißerscheinungen<br />
vor allem der Supraspinatussehne kommen. Im Extremfall kann ein<br />
Loch in der Sehne entstehen. Auch hier ist besonders häufig die Supraspinatussehne<br />
betroffen. Die in der Regel schon längere Zeit bestehende Schädigung der Sehne<br />
wird häufig erst nach einem Sturz oder nach körperlicher Überbelastung bemerkt.<br />
Frische Abrisse der Sehne sind selten.<br />
Abb. 3:<br />
Defekt der Supraspinatussehne<br />
(Quelle: Zimmer Germany GmbH)<br />
Beschwerden des Patienten<br />
Die Patienten klagen meistens über nächtliche Schmerzen beim Liegen auf der<br />
Schulter oder über Schmerzen die bei Abspreizbewegungen des Armes ab einem<br />
bestimmten Winkel auftreten. Die Schmerzen können bis in die Hand ausstrahlen.<br />
Die Beweglichkeit des Armes ist häufig schmerzhaft eingeschränkt. Teilweise tritt<br />
auch ein Kraftverlust auf.<br />
Diagnostik<br />
Abb. 4:<br />
Naht der Supraspinatussehne<br />
(Quelle: Zimmer Germany GmbH)<br />
Die Untersuchung und Befragung des Patienten ergibt bereits in den meisten Fällen<br />
den entscheidenden Hinweis auf eine Schädigung der Rotatorenmanschette.<br />
Knöcherne Veränderungen, die zu einer Einengung des Gleitkanals für die Rotatorenmanschette<br />
führen, können durch spezielle Röntgenbilder festgestellt werden.<br />
Zum sicheren Nachweis einer Schädigung der Sehne ist in den meisten Fällen die<br />
Sonographie ausreichend, nur gelegentlich ist eine Kernspintomographie erforderlich.<br />
Rastatter Str. 17-19 • 75179 Pforzheim • Tel 07231- 60556- 0 • www.sportklinik.de • info@sportklinik.de 61<br />
Schulter
62<br />
Schädigung der Rotatorenmanschette<br />
Behandlung<br />
Beim jüngeren Patienten und bei den seltenen frischen Verletzungen ist eine Operation<br />
zu empfehlen, um die Sehne wieder an den Knochen anzunähen und dadurch<br />
Kraft und Funktion wiederherzustellen. Beim älteren Patienten über 70 Jahre kann<br />
häufig durch vorübergehende Schonung, abschwellende und schmerzstillende Medikamente,<br />
lokale Eis- oder Wärmeanwendung sowie eine spezielle Krankengymnastik<br />
wieder eine schmerzfreie oder schmerzarme Situation erreicht werden. Sofern nach<br />
einigen Monaten konsequenter Behandlung eine inakzeptable schmerzhafte Bewegungseinschränkung<br />
verbleibt, sollte durch die Operation versucht werden die<br />
Sehne zu reparieren und den knöchernen Engpass zu beseitigen.<br />
Operation bei Schäden der Rotatorenmanschette<br />
Bei der Operation wird zunächst eine Gelenkspiegelung (Arthroskopie) durchgeführt,<br />
um den Schaden des Gelenkes genau beurteilen zu können. Das weitere Vorgehen<br />
ist abhängig von den Verletzungen die bei der Arthroskopie zu erkennen sind. Der<br />
knöcherne Engpass kann durch arthroskopisches oder offenes Abtragen der einengenden<br />
Knochenkanten beseitigt werden. In den meisten Fällen kann die Sehne<br />
über einen ca. 4 cm langen Hautschnitt wieder am Knochen angenäht werden.<br />
Nachbehandlung<br />
Nach der Operation ist ein stationärer Aufenthalt von 2-3 Tagen erforderlich. Zur<br />
Einheilung der Sehne am Knochen muss ein Abduktionskissen für 6 Wochen getragen<br />
werden. Um ein gutes Operationsergebnis zu erreichen muss eine längerfristige<br />
Nachbehandlung nach einem festgelegten Schema erfolgen, das Ihnen von<br />
Ihrem Stationsarzt ausgehändigt wird. Eine krankengymnastische Behandlung ist<br />
für etwa 6 Monate erforderlich. Für ein gutes Endergebnis sind anschließend für<br />
weitere 3-6 Monate die erlernten Übungen selbstständig zu Hause durchzuführen.<br />
Die Schmerzgrenze muss dabei respektiert werden. Unterstützt werden kann die<br />
Nachbehandlung durch abschwellende Medikamente und lokale Eisanwendungen.<br />
Ergebnisse und Risiken<br />
Bei 80-90% der Patienten kann durch die Operation wieder eine nahezu schmerzfreie<br />
Situation erreicht werden. Funktion und Kraft werden erfahrungsgemäß nicht<br />
wesentlich verbessert. Bei zu früher Belastung oder Ablegen des Abduktionskissens<br />
kann die angenähte Sehne wieder abreißen. Nach der Operation können Bewegungseinschränkungen<br />
und Kraftverlust des Armes verbleiben. Operationsbedingte<br />
Risiken wie Infektion, Nerven- und Gefäßverletzungen sind selten.<br />
Rastatter Str. 17-19 • 75179 Pforzheim • Tel 07231- 60556- 0 • www.sportklinik.de • info@sportklinik.de
Verletzungen und Arthrose des<br />
Akromioclaviculargelenkes (AC-Gelenk)<br />
Ursachen<br />
Das Gelenk zwischen Schulterdach und Schlüsselbein wird als AC-Gelenk bezeichnet.<br />
Relativ häufig kommt es bei einem Sturz auf die Schulter zu einer Zerreißung<br />
der Gelenkbänder. Dies kann zu einer Verschiebung des Schlüsselbeines nach oben<br />
führen. Dieses Gelenk kann aber auch im Rahmen von Verschleißerscheinungen (Arthrose)<br />
vor allem bei körperlich schwer arbeitenden Patienten geschädigt werden.<br />
Beschwerden<br />
Nach Bandzerreißungen besteht eine schmerzhafte Bewegungseinschränkung des<br />
Schultergelenkes, die sich aber bei ca. 80% der Patienten nach einigen Wochen<br />
wieder vollständig zurückbildet. Meistens bestehen auch nächtliche Schmerzen beim<br />
Liegen auf der Schulter oder Schmerzen, die bei Abspreizbewegungen des Armes<br />
ab einem bestimmten Winkel auftreten. Beim Abtasten des Gelenkes lassen sich<br />
Schmerzen bei Druck auf das Gelenk auslösen. Nach Bandzerreißungen sieht man<br />
teilweise, dass das äußere Ende des Schlüsselbeines nach oben steht.<br />
Abb. 5:<br />
Stabilisierung des AC-Gelenkes (Quelle: Arthrex GmbH)<br />
Diagnostik<br />
Die Untersuchung und Befragung des Patienten ergibt bereits in den meisten Fällen<br />
den entscheidenden Hinweis auf eine Schädigung des AC-Gelenkes. Bei Bandzerreißungen<br />
kann das äußere Ende des Schlüsselbeines sicht- und tastbar nach oben<br />
stehen und Schmerzen verursachen. Knöcherne Veränderungen können durch gezielte<br />
Röntgenaufnahmen dargestellt werden. Bei Arthrose des Gelenkes kann durch<br />
Einspritzen von Betäubungsmittel in den Gelenkspalt die Ursache der Beschwerden<br />
ggf. sicher auf das AC-Gelenk lokalisiert werden.<br />
Behandlung<br />
Abb. 6:<br />
Stabilisierung des AC-Gelenkes (Quelle: Arthrex GmbH)<br />
Die Behandlung von Bandzerreißungen des AC-Gelenkes ist sowohl nichtoperativ<br />
als auch durch eine Operation möglich. Ob eine Operation erforderlich ist, hängt<br />
vom Schweregrad der Bandzerreißung ab. Bis zu einer 3. gradigen Bandzerreißung<br />
Rastatter Str. 17-19 • 75179 Pforzheim • Tel 07231- 60556- 0 • www.sportklinik.de • info@sportklinik.de 63<br />
Schulter
64<br />
Verletzungen und Arthrose des<br />
Akromioclaviculargelenkes (AC-Gelenk)<br />
empfehlen wir in den meisten Fällen zunächst die nichtoperative Behandlung. In<br />
diesem Fall ist eine Schonung der Schulter mit Vermeidung von Gewichtsbelastungen<br />
und Abspreizbewegungen über die Horizontale für etwa 6-8 Wochen notwendig.<br />
Nur in wenigen Fällen besteht eine absolute Notwendigkeit der sofortigen Operation.<br />
Wenn sich nach nichtoperativer Behandlung von Bandzerreißungen eine<br />
schmerzhafte Bewegungseinschränkung herausstellt, kann auch noch nach Jahren<br />
durch verschiedene Operationsverfahren wieder eine schmerzfreie Beweglichkeit<br />
erreicht werden und die Stellung des Schlüsselbeines korrigiert werden.<br />
Schmerzen infolge Verschleißerscheinungen des AC-Gelenkes können durch Abmeißelung<br />
des äußeren Endes des Schlüsselbeines beseitigt werden.<br />
Operative Behandlung<br />
Im Falle einer isolierten Arthrose des AC-Gelenkes wird das äußere Ende des Schlüsselbeines<br />
(ca. 7-10 mm) abgetragen. Dies kann durch eine arthroskopische Operation<br />
über zwei kleine Hautschnitte erfolgen. Tritt die Arthrose des AC-Gelenkes infolge<br />
einer ehemaligen Verletzung mit Zerreißung der Bänder des Gelenkes auf, wird das<br />
äußere Ende des Schlüsselbeines wie bei der AC-Arthrose entfernt und zur korrekten<br />
Positionierung des Schlüsselbeines ein körpereigenes Band das zum Schulterdach<br />
verläuft zur Fixierung verwendet. Das Schlüsselbein muss evtl. zusätzlich durch Drähte,<br />
Schrauben oder ein künstliches Band fixiert werden. Bei Bandzerreißungen die<br />
direkt nach dem Unfall operiert werden führen wir in unserer Klinik meistens die<br />
vorübergehende Fixierung des Schlüsselbeines mit Drähten durch, die nach Heilung<br />
der Bandnaht durch einen zweiten kleinen operativen Eingriff nach 6-8 Wochen<br />
wieder entfernt werden müssen.<br />
Nachbehandlung<br />
Nach der Operation ist ein stationärer Aufenthalt von 2-3 Tagen erforderlich. Die<br />
Nachbehandlung nach Eingriffen am AC-Gelenk ist abhängig vom Operationsverfahren.<br />
Die alleinige Entfernung des äußeren Schlüsselbeinendes erfordert<br />
keine spezielle Ruhigstellung. Bei Stabilisierung des Gelenkes mit Verlagerung von<br />
Bändern und eingebrachter Drahtschlinge oder Schraube muss zur Vermeidung<br />
von Bandausrissen und Brüchen des eingebrachten Metallimplantates für 6-8 Wochen<br />
eine Bewegungseinschränkung eingehalten werden. Hierzu erhalten Sie ein<br />
spezielles Nachbehandlungsprogramm von Ihrem Stationsarzt ausgehändigt. Die<br />
Schmerzgrenze muss bei der Nachbehandlung grundsätzlich respektiert werden.<br />
Unterstützt werden kann die Nachbehandlung durch abschwellende Medikamente<br />
und lokale Eisanwendungen.<br />
Ergebnisse und Risiken<br />
Etwa 80% der Patienten erreichen innerhalb von 3-6 Monaten wieder eine schmerzfreie<br />
Beweglichkeit des Schultergelenkes. Nach Gelenkstabilisierung mit Metallteilen<br />
ist mit einer Häufigkeit bis 20% mit Brüchen oder Auslockerung des Metalls sowie<br />
einer erneuten Verschiebung des äußeren Schlüsselbeinendes nach oben zu rechnen.<br />
Weitere operationsbedingte Risiken die häufiger auftreten sind Störungen der<br />
Wundheilung und Infektion. Nerven- und Gefäßverletzungen sind selten.<br />
Rastatter Str. 17-19 • 75179 Pforzheim • Tel 07231- 60556- 0 • www.sportklinik.de • info@sportklinik.de
Schlüsselbeinbruch (Claviculafraktur)<br />
Der Bruch des Schlüsselbeins ist eine häufige Verletzung, die infolge eines Sturzes auf<br />
die Schulter auftritt. Besonders betroffen sind Sportler die Sportarten mit erhöhter<br />
Sturzgefahr (Rad, Ski, Fussball) ausüben.<br />
Beschwerden<br />
Direkt nach dem Sturz treten starke Schmerzen im Bereich der Bruchzone auf. Das<br />
Schultergelenk kann aufgrund der ausgeprägten Schmerzen kaum noch bewegt<br />
werden. Bereits das Gewicht des herunterhängenden Armes löst starke Beschwerden<br />
auf. Der Arm wird daher vom Verletzten mit der gesunden Hand am Körper gehalten.<br />
Diagnostik<br />
Die meisten Schlüsselbeinbrüche kann man bereits durch die Betrachtung erkennen.<br />
In den meisten Fällen liegt eine erhebliche Verschiebung der Bruchstücke vor die<br />
man problemlos erkennen kann, da das Schlüsselbein direkt unter der Haut liegt.<br />
Das Abtasten der Bruchzone ist stark schmerzhaft, das Reiben der Knochenenden<br />
aneinander kann auch in den meisten Fällen getastet werden. Zur Beurteilung der<br />
Bruchform und zur Planung der weiteren Behandlung muss eine Zielaufnahme des<br />
Schlüsselbeines angefertigt werden.<br />
Abb. 1:<br />
Nicht verschobener Schlüsselbeinbruch<br />
der ohne Operation ausheilen<br />
kann<br />
Behandlung<br />
Abb. 2:<br />
Stark verschobener Schlüsselbeinbruch<br />
Nicht oder nur gering verschobene Brüche können durch eine Entlastung des Armes<br />
über 3-4 Wochen behandelt werden. Bei starker beruflicher oder sportlicher Schulterbelastung<br />
sowie Brüchen mit kompletter Verschiebung und übereinanderliegenden<br />
Bruchstücken empfehlen wir die operative Behandlung, da die Nachbehandlungszeit<br />
verkürzt und die Ergebnisse in der Regel günstiger sind. Wir bevorzugen die<br />
Stabilisierung mit einer Platte. Bei der Operation werden die Bruchstücke zunächst<br />
wieder in die richtige Stellung gebracht. Hierzu wird meistens die Haut über dem<br />
Bruch auf einer Länge von ca. 10cm eröffnet. Die Stabilisierung der Bruchenden<br />
erfolgt durch eine Metall- oder Titanplatte mit mindestens 6 Schrauben.<br />
Abb. 3:<br />
der mit einer Metallplatte stabilisiert wurde<br />
Rastatter Str. 17-19 • 75179 Pforzheim • Tel 07231- 60556- 0 • www.sportklinik.de • info@sportklinik.de 65<br />
Schulter
66<br />
Schlüsselbeinbruch (Claviculafraktur)<br />
Abb. 4:<br />
Bruch am äußeren Schlüsselbeinende<br />
Nachbehandlung<br />
Abb. 5:<br />
Zur Stabilisierung ist eine spezielle Hakenplatte<br />
erforderlich<br />
Nach der Operation sollte der Arm bis zur Entfernung der Fäden nach 2 Wochen<br />
in einer Schlinge entlastet werden. Dadurch werden Sie weniger Schmerzen haben<br />
und die Wunde kann in Ruhe abheilen. Bereits am 1. Tag nach der Operation kann<br />
die Schulter aus der Schlinge heraus bewegt werden. Entsprechende Übungen wird<br />
ihnen der Physiotherapeut zeigen. Etwa nach 2 Tagen können Sie die Klinik verlassen.<br />
Ab der 3. Woche kann die Schlinge abgelegt werden und der Arm ohne Gewichte<br />
bewegt werden. Die meisten Brüche sind nach 12 Wochen stabil ausgeheilt. Die<br />
Platte sollte nicht vor Ablauf des ersten Jahres nach der Operation im Rahmen eines<br />
ambulanten Eingriffs wieder entfernt werden. Komplikationen wie Infektionen, nicht<br />
Heilen der Fraktur oder ein erneuter Bruch nach der Plattenentfernung sind selten.<br />
Rastatter Str. 17-19 • 75179 Pforzheim • Tel 07231- 60556- 0 • www.sportklinik.de • info@sportklinik.de
Oberarmkopfbruch (Humeruskopffraktur)<br />
Der Bruch des Oberarmkopfes ist eine häufige Verletzung die infolge eines Sturzes auf<br />
die Schulter auftritt. Besonders betroffen sind ältere Frauen mit einer Osteoporose<br />
sowie Sportler die Sportarten mit erhöhter Sturzgefahr (Rad, Ski, Motorrad) ausüben.<br />
Beschwerden<br />
Direkt nach dem Sturz treten starke Schmerzen im Bereich der Bruchzone auf. Das<br />
Schultergelenk kann aufgrund der ausgeprägten Schmerzen kaum noch bewegt<br />
werden. Häufig spürt der Verletzte das Aneinanderreiben der Knochenenden. Der<br />
Arm wird vom Verletzten mit der gesunden Hand am Körper gehalten.<br />
Abb. 1:<br />
Gering verschobener Bruch,<br />
Ausheilung durch Ruhigstellung<br />
und Krankengymnastik<br />
Diagnostik<br />
Abb. 2:<br />
Vollständig verschobener Bruch<br />
Abb. 3:<br />
Stabilisierung mit Platte<br />
Zur Beurteilung, ob lediglich eine starke Prellung oder tatsächlich ein Bruch des<br />
Oberarmkopfes vorliegt, sind Röntgenaufnahmen erforderlich. Dadurch lässt sich<br />
Typ und Schweregrad des Knochenbruches erkennen. Man unterscheidet Brüche mit<br />
2, 3 und 4 größeren Knochenteilen sowie Trümmerbrüche des Kopfes. Mit Hilfe der<br />
Röntgenaufnahmen kann dann die weitere Behandlung festgelegt werden.<br />
Rastatter Str. 17-19 • 75179 Pforzheim • Tel 07231- 60556- 0 • www.sportklinik.de • info@sportklinik.de 67<br />
Schulter
68<br />
Oberarmkopfbruch (Humeruskopffraktur)<br />
Behandlung<br />
Mit Hilfe der Röntgenaufnahmen kann entschieden werden, ob eine Operation<br />
erforderlich ist. Stark verschobene Brüche werden operiert. Nicht wesentlich verschobene<br />
Brüche können durch eine vorübergehende Ruhigstellung und anschließende<br />
Krankengymnastik behandelt werden. Bei starker beruflicher oder sportlicher<br />
Belastung empfehlen wir häufig auch bei nur gering verschobenen Brüchen die<br />
Operation, da die Nachbehandlungszeit verkürzt und die Ergebnisse in der Regel<br />
günstiger sind. Die Technik der Operation hängt von der Bruchform ab. Ist lediglich<br />
ein Knochenstück abgesprengt genügt meistens die Stabilisierung mit Schrauben.<br />
Kompliziertere Brüche mit 3 oder 4 Knochenstücken erfordern die Stabilisierung<br />
mit Nägeln oder Platten, bei Trümmerbrüchen ist eventuell der Ersatz des Kopfes<br />
durch eine Prothese erforderlich. Wir bevorzugen bei komplizierten Brüchen die<br />
Stabilisierung mit einer Platte. Bei der Operation werden die Bruchstücke zunächst<br />
wieder in die richtige Stellung gebracht. Hierzu wird die Haut über dem Bruch auf<br />
einer Länge von ca. 15cm geöffnet. Die Stabilisierung der Bruchenden erfolgt durch<br />
eine Metall- oder Titanplatte.<br />
Nachbehandlung<br />
Nach der Operation sollte der Arm bis zur Entfernung der Fäden nach 2 Wochen<br />
in einer Schlinge entlastet werden. Dadurch werden Sie weniger Schmerzen haben<br />
und die Wunde kann in Ruhe abheilen. Bereits am 2. Tag nach der Operation kann<br />
die Schulter aus der Schlinge heraus bewegt werden. Entsprechende Übungen wird<br />
Ihnen Ihr Physiotherapeut zeigen. Etwa nach 4-5 Tagen können Sie die Klinik verlassen.<br />
Ab der 3. Woche kann die Schlinge abgelegt und der Arm ohne Gewichte<br />
bewegt werden. Die meisten Brüche sind nach 12-16 Wochen stabil ausgeheilt. Die<br />
Platte sollte nicht vor Ablauf des ersten Jahres nach der Operation entfernt werden.<br />
Komplikationen wie Infektionen, nicht heilen der Fraktur oder ein erneuter Bruch<br />
nach der Plattenentfernung sind selten. Typisch für Oberarmkopffrakturen ist, dass<br />
bei etwa einem Drittel der Patienten trotz korrekter Stabilisierung, anhaltende Beschwerden<br />
beim Liegen auf der Schulter und beim Abspreizen des Armes bestehen<br />
bleiben können. Ebenfalls häufiger treten Bewegungseinschränkungen auf, die das<br />
Abspreizen sowie Außendrehen des Armes betreffen können.<br />
Rastatter Str. 17-19 • 75179 Pforzheim • Tel 07231- 60556- 0 • www.sportklinik.de • info@sportklinik.de
Schulterendoprothetik<br />
Schulterprothese bei Arthrose und nach Knochenbrüchen<br />
Ursachen<br />
Im Rahmen von altersbedingten Verschleißprozessen, nach einer Durchblutungstörung<br />
des Oberarmkopfes oder nach Brüchen des Oberarmkopfes kann es zu einem<br />
Verlust des Gelenkknorpels und Zerstörung des Schultergelenkes mit schmerzhafter<br />
Funktionseinschränkung kommen. Bei längerem Verlauf bildet sich die Muskulatur<br />
zurück, sodass eine zunehmende Einsteifung des Gelenkes die Folge ist.<br />
Abb. 1:<br />
Kopfersatz des Schultergelenks ohne Pfanne<br />
(Quelle: Zimmer Germany GmbH)<br />
Beschwerden des Patienten<br />
Zu Beginn der Erkrankung treten zunehmende Schmerzen bei Rotationsbewegungen<br />
und beim seitlichen Abspreizen des Armes auf. Später sind sämtliche Bewegungen<br />
schmerzhaft und das Schultergelenk weist eine zunehmende Bewegungseinschränkung<br />
auf. Dann kommen auch nächtliche Schmerzen und Ruheschmerzen hinzu.<br />
Diagnostik<br />
Abb. 2:<br />
Total-Endoprothese des Schultergelenks<br />
(Quelle: Zimmer Germany GmbH)<br />
Die Untersuchung und Befragung des Patienten ergibt bereits in den meisten Fällen<br />
den entscheidenden Hinweis, ob das Schultergelenk von einer Arthrose befallen ist.<br />
Den sicheren Nachweis bietet das Röntgenbild. Zur Operationsplanung ist darüber<br />
hinaus eine Sonographie zur Beurteilung der das Schultergelenk umgebenden Sehnen<br />
erforderlich. In einigen Fällen ist zusätzlich eine Computertomographie oder<br />
Kernspintomographie notwendig.<br />
Rastatter Str. 17-19 • 75179 Pforzheim • Tel 07231- 60556- 0 • www.sportklinik.de • info@sportklinik.de 69<br />
Schulter
70<br />
Schulterendoprothetik<br />
Behandlung<br />
In der Frühphase der Erkrankung kann häufig durch vorübergehende Schonung, abschwellende<br />
und schmerzstillende Medikamente, lokale Eis- oder Wärmeanwendung<br />
sowie eine spezielle Krankengymnastik wieder eine schmerzfreie oder schmerzarme<br />
Situation erreicht werden. Es ist wichtig das Schultergelenk im schmerzarmen Bereich<br />
beweglich zu halten und die stabilisierende Muskulatur zu trainieren. Eventuell<br />
können auch Spritzen ins Gelenk mit entzündungshemmenden Substanzen<br />
erforderlich sein. Sofern trotz konsequenter Behandlung eine stark schmerzhafte<br />
Bewegungseinschränkung anhält, eine zunehmende Bewegungseinschränkung mit<br />
Muskelschwund eintritt und im Röntgenbild eine entsprechende Zerstörung des<br />
Gelenkes vorliegt, sollte die Versorgung durch eine Schulterprothese in Betracht<br />
gezogen werden. Bei jüngeren Patienten unter 50-60 Jahre sollte versucht werden<br />
den Einbau der Prothese möglichst lange hinauszuschieben, um spätere Probleme<br />
wie z.B. eine Lockerung der Prothese möglichst zu vermeiden.<br />
Abb. 3:<br />
Inverse Schulterprothese<br />
(Quelle: Zimmer Germany GmbH)<br />
Abb. 4:<br />
Kopfersatz ohne Schaft<br />
Einbau einer Schulterprothese oder einer<br />
Oberarmkopfprothese<br />
Bei der Operation wird über einen ca. 15 cm langen Hautschnitt an der Vorderseite<br />
des Schultergelenkes der zerstörte Teil des Oberarmkopfes entfernt. Sofern der<br />
Knorpel der Gelenkpfanne noch nicht zerstört ist kann es ausreichend sein nur den<br />
Oberarmkopf durch eine Prothese zu ersetzen. Diese besteht aus einer Stahlkugel<br />
mit anhängendem Schaft der in den Oberarm einzementiert wird. Ansonsten muss<br />
auch die Pfanne mit einer künstlichen Oberfläche, die meistens aus einem speziellen<br />
Kunststoff besteht, versorgt werden.<br />
Rastatter Str. 17-19 • 75179 Pforzheim • Tel 07231- 60556- 0 • www.sportklinik.de • info@sportklinik.de
Schulterendoprothetik<br />
Nachbehandlung<br />
Nach der Operation ist ein stationärer Aufenthalt von etwa einer Woche erforderlich.<br />
Um ein gutes Operationsergebnis zu erreichen muss die Nachbehandlung nach<br />
einem festgelegten Schema erfolgen, das Ihnen von Ihrem Stationsarzt ausgehändigt<br />
wird. Die Nachbehandlung hängt vom Typ der eingebauten Prothese ab und davon<br />
welche Sehnen bei der Operation wieder angenäht wurden. In den ersten Wochen<br />
muss meistens eine Einschränkung der Außendrehung des Oberarmes eingehalten<br />
werden, um die angenähten Sehnen nicht wieder abzureißen. Eine krankengymnastische<br />
Behandlung ist für etwa 3-6 Monate erforderlich. Für ein gutes Endergebnis<br />
sind anschließend für weitere 3-6 Monate die erlernten Übungen selbstständig zu<br />
Hause durchzuführen.<br />
Ergebnisse und Risiken<br />
Bei 80-90% der Patienten führt die Schulterprothese wieder zu einer schmerzfreien<br />
Funktion des Schultergelenkes. Das Bewegungsausmaß das erreicht werden kann<br />
hängt vom Zustand des Gelenkes vor der Operation und Ihrer Mitarbeit ab. Operationsbedingte<br />
Risiken wie Bruch des Oberarmknochens beim Einschlagen der Prothese,<br />
Verrenkungen des künstlichen Gelenkes, Infektion, Nerven- und Gefäßverletzungen<br />
sind selten. Wie bei allen künstlichen Gelenken kann es auch bei der Schulterprothese<br />
zu Lockerungen kommen, die einen Wechsel der Prothese erforderlich machen.<br />
Nach den derzeitigen Erfahrungen kann mit einer durchschnittlichen Haltbarkeit<br />
von 10 Jahren gerechnet werden, wobei vor allem die künstliche Gelenkpfanne von<br />
Lockerungen betroffen ist.<br />
Rastatter Str. 17-19 • 75179 Pforzheim • Tel 07231- 60556- 0 • www.sportklinik.de • info@sportklinik.de 71<br />
Schulter
Hüftgelenksarthrose (Coxarthrose)<br />
Anatomie und Funktion<br />
Das Hüftgelenk (Abb. 1) verbindet Rumpf und Beine und besteht aus der Hüftpfanne<br />
im Beckenknochen und dem Hüftkopf des Oberschenkelknochens. Die<br />
Gelenkanteile sind mit einer knorpeligen Gleitschicht überzogen und werden von<br />
der Gelenkkapsel umschlossen. Die Gelenkschleimhaut produziert eine Flüssigkeit,<br />
die den Knorpel ernährt der letztlich eine stoßdämpferähnliche Aufgabe erfüllt.<br />
Da mehr als die Hälfte des Oberschenkelkopfes in der knöchern-bindegewebigen<br />
Pfanne liegt, spricht man von einem Nußgelenk.<br />
Knorpel<br />
Die gelenkbildenden Anteile sind mit einer Knorpelschicht überzogen.<br />
Labrum<br />
Eine ringförmige Gelenklippe (Labrum, Abb. 2) aus Knorpel bildet den Rand der<br />
knöchernen Pfanne.<br />
Kapsel<br />
Das Gelenk wird von einer bindegewebigen Kapsel umgeben, deren Innenschicht,<br />
die Synovia, ständig neue Gelenkflüssigkeit produziert.<br />
Bänder<br />
Die Gelenkkapsel wird durch kräftige Bandstrukturen verstärkt. Gelenkkapsel, Bänder<br />
und umliegende Muskulatur halten das Gelenk in seiner Position.<br />
Abb. 1:<br />
Röntgenaufnahme eines gesunden Hüftgelenks<br />
Abb. 2:<br />
Labrum der Hüfte<br />
Hüftgelenksarthrose (Coxarthrose)<br />
Häufigste Ursache einer Hüftgelenkserkrankung ist der Knorpelverschleiß: die Hüft-<br />
bzw. Coxarthrose. Der Grund für den Knorpelverschleiß ist meistens bekannt. Man<br />
unterscheidet drei Hauptursachen:<br />
1. Mechanische Hüftaufbaustörungen (z.B. Offset-Störung)<br />
2. Durchblutungsstörungen (z.B. Hüftkopfnekrose)<br />
3. Entzündliche Erkrankungen (z.B. chronische Polyarthritis)<br />
Dabei ist die mechanische Hüftaufbaustörung die mit Abstand häufigste Ursache.<br />
Rastatter Str. 17-19 • 75179 Pforzheim • Tel 07231- 60556- 0 • www.sportklinik.de • info@sportklinik.de 73<br />
Hüfte
Abb. 3:<br />
Offset<br />
74<br />
Hüftgelenksarthrose (Coxarthrose)<br />
Der Offset des Schenkelhalses<br />
Die Abbildung 3 zeigt im Querschnitt eine normale Form von Schenkelhals und<br />
Hüftkopf. Der Hüftkopf überragt sowohl vorne als auch hinten gleichförmig den<br />
Schenkelhals. Diese Taille des Schenkelhalses wird als Offset bezeichnet. Es gibt nicht<br />
selten Krankheitsbilder bei der dieser Übergang flacher ist (Offset-Störung, Abb.<br />
4). Hierbei handelt es sich häufig um eine Wachstumsstörung bei sportlich aktiven<br />
Patienten im Jugendalter.<br />
Diese Offset-Störung führt dazu, dass bei Hüftbeugung der Schenkelhals am Pfannenrand<br />
anstößt (Abb. 5). Es wird dabei zunächst der „Dichtungsring“ der Hüfte,<br />
das so genannte Labrum verletzt. Das Frühsymptom dieser Offset-Störung ist der<br />
Leistenschmerz. Im weiteren Verlauf wird dann der Knorpel der Pfanne geschädigt.<br />
Unbehandelt führt dieser Knorpelverlust zu einer zunehmenden Arthrose mit Einsteifung<br />
des Gelenkes. Im fortgeschrittenen Stadium werden dann Kugel und Pfanne<br />
teilweise zerstört und passen nicht mehr optimal ineinander („auf der Felge laufen“).<br />
Gleichzeitig treten Anlauf- und Belastungs-, später Nacht- und Ruheschmerzen auf,<br />
die zu einer Reduzierung der Gehstrecke und letztlich einer Einschränkung der<br />
Lebensqualität führen.<br />
Abb. 4:<br />
Offset-Störung<br />
Diagnose<br />
Abb. 5:<br />
Impingement<br />
Die Diagnose lässt sich durch die typische Anamnese, Untersuchung und anhand<br />
eines normalen Röntgenbildes stellen, wobei die Verschmälerung des Gelenkspaltes<br />
zwischen Hüft- und Oberschenkelknochen als indirektes Zeichen des Knorpelverlustes<br />
zu erkennen ist. Zur genauen Beurteilung des Labrums und des Knorpels wird eine<br />
Kernspintomographie angefertigt.<br />
Rastatter Str. 17-19 • 75179 Pforzheim • Tel 07231- 60556- 0 • www.sportklinik.de • info@sportklinik.de
Hüftgelenksarthrose (Coxarthrose)<br />
Therapie der Offset-Störung und Prävention der Hüftgelenksarthrose<br />
Die Therapie der Offset-Störung ist operativ, da eine zuverlässige konservative Therapie<br />
nicht bekannt ist. Dabei wird zum einen der Schenkelhals-Offset wiederhergestellt,<br />
zum anderen wird das gerissene Labrum entweder entfernt oder wieder angenäht.<br />
Dadurch kann der Knorpel geschützt und so einer Hüftarthrose vorgebeugt werden.<br />
Klagt ein Patient über Leistenschmerzen, so kann durch eine differenzierte Abklärung<br />
das genaue Ausmaß dieser Aufbaustörung und der bereits vorhandenen Schäden<br />
bestimmt werden. Neben der klinischen Untersuchung und den konventionellen<br />
Röntgenbilder spielt die Kernspinuntersuchung die entscheidende Rolle. Hierbei ist<br />
es entscheidend, dass das NMR mit intraartikulären Kontrastmittel und mit speziellen<br />
Sequenzen gefahren wird. Nur so ist eine differenzierte Aussage über das Labrum<br />
und den Knorpelzustand möglich.<br />
Damit es nicht zu einer frühzeitigen Degeneration des Hüftgelenkes kommt, sollte<br />
ein korrigierender operativer Eingriff durchgeführt werden. In den ARCUS Kliniken<br />
führen wir eine neue Operationstechnik durch. Hierbei kann diese Aufbaustörung<br />
im Rahmen einer Hüftarthroskopie (S. 76) behoben werden. Dabei wird unter arthroskopischer<br />
Sicht der gerissene Anteil des Labrums entfernt und die fehlende<br />
Schenkelhalstaille ausgeformt. Dadurch wird die Schenkelhalseinklemmung behoben<br />
und die Degeneration der Hüfte kann aufgehalten oder vermieden werden.<br />
Rastatter Str. 17-19 • 75179 Pforzheim • Tel 07231- 60556- 0 • www.sportklinik.de • info@sportklinik.de 75<br />
Hüfte
76<br />
Hüftarthroskopie<br />
Die Hüftarthroskopie hat sich in den letzten Jahren als Standardverfahren in der<br />
Behandlung von Hüfterkrankungen etabliert. Dabei können die früher üblichen<br />
großen Schnitte, verbunden mit entsprechenden Weichteilschäden und längerer<br />
Rehabilitationszeit, vermieden werden.<br />
Indikationen zur Hüftarthroskopie sind:<br />
• Freie Gelenkkörper<br />
• Labrumrisse<br />
• Degenerative Veränderungen<br />
• Beginnende Hüftarthrose (S. 73)<br />
• Bewegungseinschränkungen der Hüfte<br />
• Knorpelverletzungen<br />
• Entzündungen der Gelenkschleimhaut<br />
• Einriss des zentralen Hüftbandes (Lig. teres)<br />
• Gelenkinfektionen<br />
• Impingement der Hüfte (siehe Stufenplan zur Behandlung der<br />
Hüftarthrose S. 78)<br />
• Probleme nach Hüftgelenkersatz<br />
Die Operationstechnik ist sehr anspruchsvoll und benötigt langjährige Erfahrung.<br />
An unserem Haus werden seit vielen Jahren mehr als 100 Hüftarthroskopien pro<br />
Jahr durchgeführt.<br />
Abb. 1:<br />
Hüftarthroskopie<br />
Rastatter Str. 17-19 • 75179 Pforzheim • Tel 07231- 60556- 0 • www.sportklinik.de • info@sportklinik.de
Hüftarthroskopie<br />
Als Beispiel sollen zwei häufige Indikationen dargestellt werden:<br />
Freie Gelenkkörper<br />
Die häufigste Ursache freier Gelenkkörper (Abb. 2) sind Unfälle, gefolgt von Abnutzungen<br />
des Gelenkes und Erkrankung der Gelenkschleimhaut. Die freien Körper<br />
können einklemmen und zu Schäden des Gelenkes führen. Deshalb wird empfohlen<br />
diese zu entfernen. Dieses lässt sich arthroskopisch über zwei bis drei 1cm große<br />
Schnitte durchführen und ist eine exzellente Alternative zu der früher üblichen<br />
offenen Operation.<br />
Femoro-acetabuläres Impingement der Hüfte<br />
Beim so genannten femoro-acetabulären Impingement des Hüftgelenkes kommt<br />
es durch veränderte anatomische Verhältnisse – am Oberschenkelhals und/oder am<br />
Pfannenrand – zu einem Anschlagen beider Knochen bei Beugung. Dabei wird der<br />
knorpelige Pfannenrand (das sog. Labrum) als auch der Knorpel in der Gelenkpfanne<br />
eingequetscht. Diese Probleme treten häufig schon bei jungen Patienten auf. Die<br />
Symptome sind Schmerzen im Bereich der Hüfte und Bewegungseinschränkung.<br />
Durch den Labrum- und Knorpelschaden und das wiederholte Anschlagen bei Beugung<br />
kommt es zu einem kontinuierlichen Gelenkverschleiß und schließlich zur<br />
Zerstörung des Gelenkes mit Arthrose.<br />
Über kleine Zugänge (1cm Länge) können bei der Hüftarthroskopie die störenden<br />
knöchernen Überstände sowohl am Schenkelhals, als auch im Bereich des Pfannenrandes<br />
abgetragen und das Labrum als auch der Knorpel behandelt werden (Abb.<br />
3+4). Dadurch kann in vielen Fällen ein Fortschreiten der Arthrose verhindert und<br />
wieder eine schmerzfreie Beweglichkeit erzielt werden.<br />
Nachbehandlung nach arthroskopischen Eingriffen<br />
Die Einschränkungen nach einer Arthroskopie des Hüftgelenkes sind im Wesentlichen<br />
von dem durchgeführten Eingriff abhängig. Eine Vollbelastung unter körperlicher<br />
Schonung, d.h. Verzicht auf Sport und Zusatzbelastung ist in den ersten 2-3 Wochen<br />
sinnvoll. Unterarmgehstützen können Ihnen in dieser Phase hilfreich sein. Wurde der<br />
Knochen vom Schenkelhals abgetragen oder knorpelanregende Techniken durchgeführt,<br />
so kann eine Teilbelastung von 2-4 Wochen notwendig sein. Die krankengymnastische<br />
Behandlung verhindert Bewegungseinschränkungen nach dem Eingriff.<br />
Diese sollte ab dem 1. post-operativen Tag beginnen. Die Thromboseprophylaxe, für<br />
die Zeit der Teilbelastung, verringert das Risiko für Blutgerinnsel in den Beinvenen.<br />
Abb. 2:<br />
Freie Gelenkkörper<br />
Abb. 3:<br />
Prä-operative Röntgenaufnahme<br />
Abb. 4:<br />
Post-operative Röntgenaufnahme<br />
Rastatter Str. 17-19 • 75179 Pforzheim • Tel 07231- 60556- 0 • www.sportklinik.de • info@sportklinik.de 77<br />
Hüfte
Abb. 1:<br />
Arthrose bei einem 46 jährigem<br />
Mann<br />
Abb. 2:<br />
Hüfte mit Oberflächenersatz<br />
(Quelle: Smith & Nephew GmbH)<br />
Abb. 3:<br />
Totalendoprothese<br />
78<br />
Stufenplan zur Behandlung der<br />
Coxarthrose<br />
Liegt bereits eine Hüftgelenksarthrose vor, so konnte bisher nur ein künstlicher<br />
Hüftgelenksersatz (H-TEP) durchgeführt werden, wenn die konservativen Behandlungsmaßnahmen<br />
(Physiotherapie, Bädertherapie, Massagen, Schmerzmedikamente,<br />
etc.) ausgereizt sind.<br />
Dabei wurde dem Ausmaß der Arthrose und dem Alter des Patienten keine Rechnung<br />
getragen. An unserer Klinik haben wir einen Stufenplan entwickelt der stadiengerecht<br />
die Arthrose behandelt.<br />
1. Mäßige Coxarthrose mit Randanbauten:<br />
Hier kann im Rahmen einer Hüftgelenksarthroskopie (S. 76) eine deutliche Besserung<br />
der Beschwerden erzielt werden, indem wir wieder ein Stadium der kompensierten<br />
Arthrose herstellen. Bei diesem Eingriff werden die störenden Osteophyten am<br />
Schenkelhals und an der Pfanne entfernt und die kontrakte Kapsel wird teilweise<br />
reseziert. Die Beweglichkeit wird dadurch deutlich verbessert. Die gerissenen Anteile<br />
des Labrums und die entzündlich veränderte Synovialmembran werden entfernt.<br />
Hierdurch wird eine erhebliche Schmerzerleichterung erzielt. Des Weiteren<br />
können freie Gelenkkörper entfernt werden. Dem Patienten wird es so ermöglicht<br />
über längere Zeit wieder aktiv zu sein und die Implantation einer Hüftprothese<br />
kann hinausgezögert werden.<br />
2. Fortgeschrittene Arthrose beim jungen Patienten<br />
(Frauen unter 60 Jahre, Männer unter 65 Jahre):<br />
Ist das Gelenk vollständig zerstört, macht ein gelenkerhaltender Eingriff keinen Sinn<br />
mehr. Damit dennoch möglichst viel Knochen erhalten werden kann, setzen wir bei<br />
jungen Patienten lediglich eine Hüftkopfkappe (Abb. 2) ein. Dabei erfolgt keine<br />
Schenkelhalsresektion. Dies hat den Vorteil, dass die normale Anatomie (Offset,<br />
Krafteinleitung und Größe des Hüftkopfes) erhalten bleibt und dadurch ein normales<br />
Bewegungsausmaß erzielt werden kann. Es resultiert eine hohe Stabilität, so<br />
dass sportliche Belastung grundsätzlich problemlos möglich ist. Ein weiterer großer<br />
Vorteil ist, dass Knochensubstanz in Hinblick auf eine Revision erhalten werden kann.<br />
Nicht jede Hüftarthrose lässt sich optimal mit einer Hüftkopfkappe versorgen. In<br />
solchen Fällen verwenden wir alternativ eine Kurzschaftprothese. Bei dieser Prothese<br />
muss nur sehr wenig vom Kopf/Schenkelhals entfernt werden.<br />
3. Fortgeschrittene Arthrose beim älteren Patienten<br />
(Frauen über 60 Jahre, Männer über 65 Jahre):<br />
Da der Schenkelhals bei älteren Patienten durch Kalksalzminderung nicht mehr stark<br />
genug ist einen Oberflächenersatz zu tragen, wird in diesem Fall eine vollständige<br />
Hüftarthroplastik durchgeführt. Auch bei diesem Eingriff wurden enorme Fortschritte<br />
erzielt. Neben verbesserten Materialien hat sich auch die Operationstechnik<br />
wesentlich verbessert. Durch Entwicklung des Konzeptes der minimal-invasiven<br />
Operationstechnik (MIS) führen wir nur noch sehr kleine Schnitte (6-8 cm) durch.<br />
Der entscheidende Vorteil ist aber, dass praktisch keine Muskeln mehr abgelöst<br />
werden müssen. Das Gewebetrauma ist dadurch minimiert und der Eingriff ist viel<br />
schonender und verursacht weniger Schmerzen. Eine sofortige Vollbelastung ist<br />
möglich, es kommt zu weniger Blutverlust und dadurch ergibt sich eine deutlich<br />
schnellere Rehabilitation.<br />
Rastatter Str. 17-19 • 75179 Pforzheim • Tel 07231- 60556- 0 • www.sportklinik.de • info@sportklinik.de
Totalendoprothese: Material und Fixation<br />
Hüftgelenksprothese: Material und Fixation<br />
Die seit den 60er Jahren ständig verbesserten Operationstechniken und Implantate<br />
machen diesen Eingriff zu einer der häufigsten und erfolgreichsten Routineoperation<br />
(europaweit ca. 400.000/Jahr) in der orthopädischen Chirurgie.<br />
Die Prothese ist der menschlichen Natur nachgebildet, d.h. sie besteht aus einer<br />
Pfanne und einem Schaft auf den ein Kugelkopf aufgesetzt wird. Mit Hilfe der<br />
präoperativen Planungsskizze werden Modellgröße und Fixation der Prothese bestimmt,<br />
wobei hier individuelle Bedürfnisse berücksichtigt werden (Alter, Geschlecht,<br />
Knochenform, Körpergewicht, etc.).<br />
Bei der Implantation unterscheidet man drei verschiedene Fixationstechniken:<br />
• Die zementfreie Endoprothese: Schaft und Pfanne werden „press-fit“ exakt in<br />
den Knochen eingepasst (Abb. 1 + 2)<br />
• Die zementierte Endoprothese: Hüftpfanne und Schaft werden mit schnellhärtendem,<br />
antibiotikahaltigem Knochenzement befestigt (Abb. 3).<br />
• Die Hybrid-Endoprothese: die Pfanne wird zementfrei, der Schaft mit Knochenzement<br />
verankert. (Abb. 4).<br />
Die zementierte Pfanne besteht aus Polyethylen, der zementierte Schaft aus einer<br />
Chrom-Kobalt-Legierung. Titanimplantate, häufig versehen mit speziellen makro-<br />
oder mikrostrukturierten Oberflächen, eignen sich aufgrund des hervorragenden<br />
Einwachsens in den Knochen besonders gut zur zementfreien Implantation.<br />
Als so genannte Gleitpaarungen (Gelenkkomponenten, die direkten Kontakt<br />
miteinander haben) zwischen Pfanneneinsatz und künstlichem Hüftkopf werden<br />
Polyethylen/Keramik-, Keramik/ Keramik- oder Metall/Metall-Kombinationen verwendet.<br />
Durch neueste Entwicklungen bei den Gleitpaarungen (z. B. Durasul,<br />
Sulzer Orthopedics oder speziell gehärtetes Keramik) wurde das Abriebverhalten<br />
der Komponenten dahingehend optimiert, dass jahrelange Belastungen nahezu<br />
materialabriebfrei toleriert werden.<br />
Abb. 2:<br />
Zementfreie Endoprothese<br />
Abb. 3:<br />
Zementierte Endoprothese<br />
Abb. 4:<br />
Hybrid-Endoprothese<br />
Abb. 1:<br />
Zementfreier Gelenkersatz<br />
(Quelle: Smith & Nephew GmbH)<br />
Abb. 5:<br />
Hüfte mit Kurzschaftprothese<br />
(Quelle: Smith & Nephew GmbH)<br />
Rastatter Str. 17-19 • 75179 Pforzheim • Tel 07231- 60556- 0 • www.sportklinik.de • info@sportklinik.de 79<br />
Hüfte
80<br />
Totalendoprothese: Material und Fixation<br />
Oberflächenersatz (Resurfacing)<br />
Bei jungen Patienten mit fortgeschrittener Hüftgelenksarthrose kann als Alternative<br />
zur üblichen Hüft-TEP eine Hüftkappe implantiert werden. Dabei wird der Hüftkopf<br />
mit einer Metallkappe überzogen. Vorteil dieser Technik ist, dass praktisch kein<br />
Knochen geopfert wird. Zudem wird die physiologische Hüftkopfgröße wieder<br />
hergestellt, was eine deutlich bessere Beweglichkeit und Stabilität bewirkt. Die<br />
wichtigste Voraussetzung ist eine gute Knochenqualität, da bei Vorliegen einer<br />
Osteoporose die Gefahr eine Schenkelhalsbruches besteht.<br />
Eine weitere Alternative für jüngere Patienten, bei denen eine Hüftkopfkappe nicht<br />
in Frage kommt (z.B. Hüftkopfnekrose) ist die Kurzschaftprothese. Hier muß nur ein<br />
kleines Stück des Schenkelhalses weggenommen werden (S.79, Abb 5.)<br />
Abb. 6:<br />
Hüfte mit Oberflächenersatz<br />
(Quelle: Smith & Nephew GmbH)<br />
Nachbehandlung<br />
Abb. 7:<br />
Hüfte mit Oberflächenersatz<br />
(Quelle: Smith & Nephew GmbH)<br />
Endoprothetische Operationen werden ausschließlich unter stationären Bedingungen<br />
durchgeführt. Zur Gewährleistung eines optimalen Operationserfolges erfolgt<br />
eine frühzeitige postoperative Mobilisation mit Hilfe der Krankengymnastik, wobei<br />
unabhängig von den erwähnten Implantationstechniken eine schnelle Vollbelastung<br />
des operierten Beines erlaubt wird. Zum Schutz der Weichteile müssen für 3-4 Wochen<br />
Unterarmgehstützen verwendet werden.<br />
Für den überwiegenden Teil der Patienten schließt sich nach einem 7-10 tägigen<br />
Klinikaufenthalt ein 3-4 wöchiger Rehabilitationsaufenthalt an. Im Rahmen regelmäßiger,<br />
engmaschiger ambulanter Kontrolluntersuchungen werden die Fortschritte der<br />
Patienten dokumentiert und ggf. eine ambulante Fortsetzung der mobilisierenden<br />
Therapie verordnet.<br />
Rastatter Str. 17-19 • 75179 Pforzheim • Tel 07231- 60556- 0 • www.sportklinik.de • info@sportklinik.de
Totalendoprothese: Material und Fixation<br />
Gelenkersatz und Sport<br />
Verbunden mit einer schweren Arthrose des Hüftgelenks ist eine deutliche Einschränkung<br />
sportlicher Aktivitäten. Die durch den Gelenkersatz erzielte Beschwerdefreiheit<br />
lässt den Wunsch nach teilweiser Rückkehr zum Sport aufkommen. International<br />
besteht Einigkeit, dass zumindest so genannte „low-impact“ Sportarten wie Fahrradfahren,<br />
Schwimmen, Segeln, Tauchen, Golf und Kegeln unterstützt werden können.<br />
Bedingt möglich bzw. ratsam sind Sportarten wie Tennis, Basketball und Skilaufen.<br />
Unbedingt vermieden werden sollten Kontaktsportarten (Fußball, Handball etc). Als<br />
Faustregel gilt, dass vor der Operation beherrschte Sportarten wieder durchgeführt<br />
werden dürfen.<br />
Rastatter Str. 17-19 • 75179 Pforzheim • Tel 07231- 60556- 0 • www.sportklinik.de • info@sportklinik.de 81<br />
Hüfte
Abb. 1:<br />
radialer Epicondylus<br />
82<br />
Ellenbogen<br />
Allgemeines<br />
Der Ellenbogen ist ein sehr stabiles hochkongruentes Gelenk aus drei Gelenkpartnern.<br />
Es ermöglicht eine Scharnierbewegung zwischen Oberarm und Elle sowie die<br />
Umwendbewegungen zwischen Elle, Speiche und Oberarm.<br />
Die Stabilität gewinnt das Gelenk aus der knöchernen Führung, dem straffen<br />
Kapsel-Band-Apparat und der gelenkübergreifenden Muskulatur. Der Ellenbogen<br />
ist dennoch das Gelenk, das am zweithäufigsten auskugelt.<br />
Die Verletzungen und Erkrankungen des Ellenbogens sind meist komplexer Natur.<br />
Das Verständnis der einzelnen Krankheitsbilder ist für eine erfolgreiche Therapie eine<br />
maßgebende Vorraussetzung. Insbesondere die anatomische Nähe zu den Nerven<br />
und Gefäßen erfordert für die erfolgreiche operative Behandlung einen auf diese<br />
Eingriffe spezialisierten Operateur.<br />
Diagnostisch stehen neben der klinischen Untersuchung das konventionelle Röntgenbild,<br />
die Sonographie, die Kernspin- und die Computertomographie zur Verfügung.<br />
Tennis-Ellenbogen (Epicondylitis humeri radialis)<br />
Diese Diagnose beschreibt eher ein Symptom. Es handelt sich dabei um eine Schmerzangabe<br />
am radialen (außenseitigen) Epicondylus des Oberarms mit Ausstrahlung<br />
in die Unterarmstreckmuskeln (Abb. 1).<br />
Häufig wird die Erkrankung durch eine ungewohnte starke körperliche Tätigkeit<br />
ausgelöst bzw. durch monotones Arbeiten (z.B. Computertätigkeiten). Grund der<br />
Schmerzen ist eine Ansatzentzündung der Unterarmstreckmuskeln am äußeren<br />
Oberarmknochen. In der Regel kommt es bei akuten Beschwerden unter einer frühzeitigen<br />
symptomatischen Therapie mit Krankengymnastik, einer antientzündlichen<br />
Behandlung und der Anwendung einer Bandage zur Besserung der Beschwerden<br />
bzw. zur Ausheilung.<br />
Auch bei chronischen Verläufen (Symptome länger als 6 Monate) sollte die konservative<br />
Therapie effektiv und ausreichend lange durchgeführt werden bevor eine<br />
operative Therapie in Erwägung gezogen wird.<br />
Bleibt die konservative Therapie jedoch erfolglos, wird die OP Indikation nach<br />
Durchführung einer differenzierten Diagnostik des Ellenbogens mit konventionellem<br />
Röntgen und vor allem einer MRT (Abb. 2) Untersuchung gestellt.<br />
Entscheidet man sich für ein operatives Vorgehen, sollte der Ellenbogen nicht nur<br />
offen (per Hautschnitt) sondern unbedingt auch arthroskopisch (Kamera Technik)<br />
operiert werden. Dies ist unerlässlich, um mögliche gelenkinnere Ursachen für den<br />
chronischen Verlauf erkennen und behandeln zu können. Eine der häufigsten Ursachen<br />
für den chronischen Verlauf ist die Instabilität des äußeren Kapsel-Bandapparates.<br />
Rastatter Str. 17-19 • 75179 Pforzheim • Tel 07231- 60556- 0 • www.sportklinik.de • info@sportklinik.de
Ellenbogen<br />
Je nach Schwere der Instabilität werden zwei unterschiedliche Formen der Versorgung<br />
durchgeführt:<br />
• Bei einer nur leichten Instabilität genügt die Ablösung der Unterarmstrecker am<br />
Epicondylus, mit Entfernung des chronischen Entzündungsgewebes. Die Sehnen<br />
werden dann wieder stabil unter einer leichten Raffung am Knochen fixiert. Die<br />
Nachbehandlung ist relativ unkompliziert. Es wird frühzeitig die Beweglichkeit<br />
auftrainiert unter einer Reduktion der Belastung für ca. 6-8 Wochen.<br />
• Benötigt der Ellenbogen jedoch mehr Stabilität erfolgt zusätzlich zur o.g. Technik<br />
die Stabilisierung des äußeren Kapsel-Bandapparates unter Zuhilfenahme<br />
eines Sehnentransplantates aus einem Streifen der Trizepssehne (Abb. 3+4). In<br />
diesem Fall ist mit einer Nachbehandlung von 10-12 Wochen zu rechnen.<br />
Die operative Versorgung der chronischen Epicondylitis humeri radialis erfordert<br />
eine differenzierte Betrachtungsweise des gesamten Gelenkes und das erforderliche<br />
„know-how“ des Operateurs, um alle Ursachen der Schmerzsymptomatik verstehen<br />
und behandeln zu können.<br />
Abb. 3:<br />
Titanschraubenfixierung des<br />
Sehnentransplantates<br />
Abb. 4:<br />
eingesetztes Sehnentransplantat<br />
Rastatter Str. 17-19 • 75179 Pforzheim • Tel 07231- 60556- 0 • www.sportklinik.de • info@sportklinik.de<br />
Abb. 2:<br />
Entzündungsödem am radialen<br />
epicondylus<br />
Ellenbogen<br />
83
Abb. 5:<br />
Epicondylitis humeri ulnaris<br />
Abb. 6:<br />
Krallenhand<br />
84<br />
Ellenbogen<br />
Golfer-Ellenbogen (Epicondylitis humeri ulnaris)<br />
Die schmerzhafte Ansatzentzündung der Unterarmbeugemuskeln am ulnaren (innenseitigen)<br />
Epicondylus (Abb. 2) ist trotz der gleichen konservativen Maßnahmen<br />
deutlich effektiver zu behandeln als der Tennisellenbogen. In der Regel handelt es sich<br />
bei dieser Erkrankung um eine Überlastung in der Ansatzzone der Unterarmbeuger.<br />
Sie ist nur selten Folge komplexer Gelenkerkrankungen. Sollte die konservative<br />
Therapie nicht zur Linderung der Beschwerden führen, kann mit einer relativ unkomplizierten<br />
offenen (Schnitt) Operation die chronische Entzündung behandelt<br />
werden. Hierzu werden die Unterarmbeuger am ulnaren Epicondylus abgelöst, das<br />
Entzündungsgewebe entfernt und die Sehnen wieder angenäht.<br />
Die Nachbehandlung dauert etwa 6-8 Wochen mit Schonung und begleitender<br />
Krankengymnastik mit Lymphdrainage.<br />
Sulcus-ulnaris Syndrom oder Kubitaltunnel-Syndrom<br />
Es handelt sich bei dieser Erkrankung um eine Nervenenge bzw. Nervenirritation<br />
im Knochenkanal am ulnaren (innenseitigen) Epicondylus.<br />
Die Symptome sind in der Regel Taubheitsgefühl und Kribbeln des 4. und 5. Fingers<br />
mit ausstrahlenden elektrisierenden Schmerzen von der Innenseite des Ellenbogens<br />
bis in die Hand. Gelegentlich empfinden die Patienten auch ein Schnappen über<br />
dem ulnaren Epicondylus. Im fortgeschrittenen Stadium kann es zu Lähmungen und<br />
Muskelminderungen von Handmuskeln kommen (Krallenhand, Abb. 6).<br />
Die Ursachen sind häufig chronische Druckbelastungen, Ellenbogenarthrose, rheumatoide<br />
Arthritis oder Vernarbungen nach Unfällen und Operationen.<br />
Neben der klinischen Untersuchung führt vor allem die neurologische Untersuchung<br />
durch eine Nervenleitgeschwindigkeitsmessung zur Diagnosefindung.<br />
Kommt es durch die konservative Therapie mit Durchführung einer entzündungshemmenden<br />
Behandlung, der Anwendung einer Lagerungsschiene und Schonung<br />
nicht zur Beschwerdelinderung, sollte eine operative Neurolyse („Befreiung des<br />
Nervens“) durchgeführt werden.<br />
In einfachen Fällen reicht es den Nerven in seinem „Lager“ von den Verklebungen<br />
und den störenden (z.B. knöchernen Irritationen) zu befreien. Dazu wird eine<br />
Schnitt-Operation am innenseitigen Ellenbogen durchgeführt.<br />
Ist jedoch zu erwarten, dass sich der Nerv aufgrund stark veränderter anatomischer<br />
Begebenheiten im Nervenkanal nicht wieder erholen wird, sollte der Nerv „verlagert“<br />
werden.<br />
Man legt den Nervus ulnaris dann entweder in eine neue Nerventasche ins Unterhautfettgewebe<br />
oder in die Unterarmbeugemuskulatur vor den ulnaren Epicondylus.<br />
Nach einer Operation des ulnaren Nervs am Ellenbogen kann der Ellenbogen sofort<br />
bewegt werden. Eine Ruhigstellung ist nicht erforderlich. Je nach OP-Technik ist eine<br />
Schonung zwischen zwei und sechs Wochen erforderlich. Etwa sechs Monate nach<br />
der Nervenoperation sollte der Neurologe nochmals die Nervenleitgeschwindigkeit<br />
messen, um den Erfolg des des operativen Eingriffs zu kontrollieren.<br />
Rastatter Str. 17-19 • 75179 Pforzheim • Tel 07231- 60556- 0 • www.sportklinik.de • info@sportklinik.de
Ellenbogen<br />
Freie Gelenkkörper<br />
Die Symptome sind wegweisend. Es handelt sich in erster Linie um Einklemmungsgefühle<br />
mit Bewegungseinschränkungen, Schmerzen im Gelenk, Knirschen und Knacken.<br />
Freie Gelenkkörper (Abb. 7) sind in der Regel Folgen bereits bestehender Erkrankungen,<br />
wie z.B. Arthrose (Gelenkknorpelabrieb mit Zerstörung des Gelenkes), Osteochondrosis<br />
dissecans (Durchblutungsstörung eines Knochenbezirks mit Verlust des<br />
Knorpels), Instabilitäten, synovialer Chondromatose (Bildung freier Gelenkkörper<br />
in der Gelenkschleimhaut) oder Folgen eines Unfalls.<br />
Eine konservative Therapie ist bei entsprechenden Symptomen nicht sinnvoll, da<br />
durch freie Gelenkkörper ein erhöhtes Risiko für irreparable Folgeschäden des<br />
Gelenkknorpels besteht.<br />
Um nicht nur die Beschwerden zu lindern, sondern auch den Erhalt des Gelenkes<br />
anzustreben, ist die Entfernung der freien Gelenkkörper durch einen arthroskopischen<br />
Eingriff (minimal-invasive Kamera-Technik) zu empfehlen. In gleicher Sitzung<br />
kann, falls möglich bzw. nötig, auch die Behandlung der Grunderkrankung erfolgen.<br />
Osteochondrosis dissecans oder aseptische<br />
Knochennekrose (Morbus Panner)<br />
Dies ist eine Erkrankung des aktiven, sportlichen Kindes/Jugendlichen. Sie tritt eher<br />
bei Jungen als bei Mädchen auf. Es handelt sich um eine Durchblutungsstörung des<br />
Oberarmknochens nahe der Gelenkfläche zum Radiusköpfchen. Im Vordergrund<br />
stehen belastungsabhängige Schmerzen und je nach Stadium der Erkrankung auch<br />
Einklemmungsgefühle bzw. Bewegungseinschränkungen. Die Durchblutungsstörung<br />
des Knochens führt zur Ablösung des darüber liegenden Knorpels mit daraus<br />
resultierenden Beschwerden (wie bei freien Gelenkkörpern).<br />
Die beste Prognose hat die Erkrankung, wenn sie frühzeitig erkannt wird. Durch<br />
eine Reduktion der Belastung und Schonung des Ellenbogens kann ein schmerzfreier<br />
Zustand erreicht und die Abstoßung des Knorpels verhindert werden. Sollte die<br />
Erkrankung jedoch erst in einem fortgeschrittenen Stadium mit (Teil-) Ablösung des<br />
Knorpels entdeckt werden, kann ein arthroskopischer Eingriff mit Anbohrungen des<br />
durchblutungsgestörten Bezirkes und einer entsprechenden Knorpeltherapie gute<br />
Ergebnisse erzielen (Abb. 8+9).<br />
Abb. 8:<br />
Anbohrung des geschädigten Knorpel-Knochen-<br />
Areals<br />
Abb. 9:<br />
Knorpeltherapie mit Microfrakturierung nach<br />
Entfernung des freien Knorpelstückes<br />
freier Gelenkkörper<br />
Abb. 7:<br />
Entfernung eines freien Gelenkkörpers<br />
Rastatter Str. 17-19 • 75179 Pforzheim • Tel 07231- 60556- 0 • www.sportklinik.de • info@sportklinik.de 85<br />
Ellenbogen
86<br />
Ellenbogen<br />
Ellenbogensteife und Ellenbogenarthrose<br />
Bewegungseinschränkungen des Ellenbogens sind entweder durch veränderte<br />
Weichteilverhältnisse bedingt oder durch knöcherne, mechanische Hindernisse. Am<br />
häufigsten sind jedoch Kombinationen aus beidem. Ursachen für Bewegungseinschränkungen<br />
können z.B. Unfälle und deren Folgen (Gelenkstufen mit resultierendem<br />
Gelenkverschleiß, freie Gelenkkörper, Verwachsungen im Gelenk, Narben<br />
nach Operationen) oder eine „normale“ Arthrose (Verschleiß des Gelenkknorpels<br />
und der knöchernen Gelenkpartner) sein. Die Beweglichkeit kann jedoch auch ohne<br />
sichtbare radiologische Veränderungen eingeschränkt sein. In diesen Fällen handelt<br />
es sich meist um Verwachsungen im Gelenk (Arthrofibrose) mit einer zusätzlichen<br />
Verkürzung/Schrumpfung der Gelenkkapsel.<br />
Abb. 10-12:<br />
vor und nach Gelenksäuberung eines arthrotischen Gelenkes<br />
Je nach Form der Ellenbogensteife kann eine konservative Therapie zur Verbesserung<br />
der Beweglichkeit führen. Hierzu kann eine manuelle Therapie mit physikalischen<br />
Maßnahmen durchgeführt werden. Nützlich ist auch die Anwendung anästhesiologischer<br />
Verfahren, wie z. B. regionale Schmerzkatheter und der Gebrauch von<br />
speziellen mobilisierenden Schienen (Quengelschienen). In den meisten Fällen benötigt<br />
das Gelenk (abhängig von Beschwerden und Funktionsminderung) jedoch eine<br />
operative (arthroskopisch oder offen) Behandlung, um die Beweglichkeit wieder<br />
auf ein zufriedenstellendes Niveau zu verbessern.<br />
Ziel der arthroskopischen oder offenen Arthrolyse (Gelenkbefreiung) ist nicht nur<br />
die Wiederherstellung der Beweglichkeit sondern auch die Verbesserung der Gelenkmechanik.<br />
Dazu werden je nach Befund die störenden Knochensporne abgetragen,<br />
freie Gelenkkörper entfernt, die Knorpeloberfläche geglättet, Verklebungen gelöst<br />
und die verkürzte Gelenkkapsel durchtrennt. Die Schmerzen der Patienten werden<br />
durch diese Gelenksanierung stark reduziert, oft sogar beseitigt. Die Langzeitprognose<br />
des Gelenkes wird deutlich verbessert.<br />
Bei völlig zerstörten Gelenken oder ausgereizter gelenkerhaltender Therapie kann,<br />
wie bei anderen Gelenken auch, der Ellenbogen mit einem Kunstgelenk/Prothese<br />
ersetzt werden.<br />
Rastatter Str. 17-19 • 75179 Pforzheim • Tel 07231- 60556- 0 • www.sportklinik.de • info@sportklinik.de
Ellenbogen<br />
Ellenbogenprothetik<br />
Die Prothese bietet eine hervorragende Beweglichkeit, Schmerzreduktion und<br />
Haltbarkeit. Sie sollte jedoch nicht über 4-5 kg belastet werden, um eine Lockerung<br />
oder ein Ausbrechen zu vermeiden. Diese geringe Belastbarkeit ist der Hauptgrund,<br />
weshalb die Prothese erst in höherem Alter und bei geringerem Anspruch eingebaut<br />
werden sollte.<br />
Haupteinsatz findet die Ellenbogenprothese vor allem bei der rheumatoiden Arthritis<br />
und posttraumatischen Zuständen.<br />
Abb. 13:<br />
Versuch der Gelenkerhaltung durch<br />
Osteosynthese<br />
Abb. 14:<br />
Endoprothetischer Gelenkersatz mit<br />
einer sog. gekoppelten Prothese<br />
Abb. 15:<br />
Radiusköpfchenprothese nach posttraumatischer<br />
Arthrose<br />
Rastatter Str. 17-19 • 75179 Pforzheim • Tel 07231- 60556- 0 • www.sportklinik.de • info@sportklinik.de 87<br />
Ellenbogen
88<br />
Abb. 16:<br />
Weichteilverletzung<br />
durch Luxation<br />
Ellenbogen<br />
Luxationen und Instabilität<br />
Die akute Luxation erfordert ein schnelles Handeln. Der ausgekugelte Ellenbogen<br />
(Abb. 16) sollte aufgrund drohender Gefäß- und Nervenschäden innerhalb von sechs<br />
Stunden eingerenkt werden. Die Einkugelung erfolgt in der Regel unter einer kurzen<br />
Vollnarkose. Noch in Narkose kann der Arzt durch eine Überprüfung der Stabilität<br />
festlegen, welche Nachbehandlung angemessen ist. Die Schwere der Instabilität<br />
und der knöchernen Begleitverletzungen ist maßgebend für das weitere Vorgehen.<br />
Zur besseren Beurteilung der Verletzungsfolgen ist eine gezielte Diagnostik mit<br />
Röntgen, Durchleuchtung, Kernspintomographie und/oder Computertomographie<br />
erforderlich.<br />
Die Behandlung frischer, aber auch chronischer Verletzungsfolgen/Instabilitäten<br />
erfordert ein umfassendes Wissen und operatives Spektrum des behandelnden<br />
Arztes. Die Versorgungsweise solch komplexer Verletzungen verlangt meist eine<br />
individuelle Beurteilung.<br />
Abb. 17:<br />
luxiertes Ellenbogengelenk<br />
Abb. 18:<br />
Stabilisierung mit Fixateur<br />
externe und Rekonstruktion<br />
des Kapsel-Band-Apparates<br />
Abb. 19:<br />
nach Entfernung des externen<br />
Fixateurs (6 Wochen post-op)<br />
Rastatter Str. 17-19 • 75179 Pforzheim • Tel 07231- 60556- 0 • www.sportklinik.de • info@sportklinik.de
Von der Zehe bis zur Ferse -<br />
Fußprobleme und deren Behandlung<br />
Anatomie<br />
Der Fuß ist in seiner Struktur sehr komplex. 26 Knochen bilden mit über 100 Bändern<br />
und 20 Muskeln eine stabile Einheit. Zahlreiche Nerven erfassen Druck und<br />
Bewegungsmuster und sorgen zusammen mit einer gut trainierten Muskulatur für<br />
sicheren Stand und Fortbewegung. Ein Büroarbeiter legt pro Tag etwa 1400 Schritte<br />
zurück, eine Hausfrau mit Kindern gut 13000 und Postboten 18000 Schritte pro Tag<br />
(Bundesministerium f. Gesundheit). Unsere Füße werden also im Durchschnitt mit 1<br />
bis 2 Millionen Schritte pro Jahr belastet. Enges Schuhwerk verschlimmert sicherlich<br />
bestehende Beschwerden, ist aber wahrscheinlich nicht deren Auslöser.<br />
Störungen entstehen durch:<br />
• Verdickung und Verformung des Großzehenballens (Hallux valgus)<br />
• Entzündung des Schleimbeutels am Großzehenballen<br />
• Einsteifung des Großzehengelenkes (Hallux rigidus)<br />
• Hammer- oder Krallenzehen<br />
• Spreizfußbeschwerden mit Hornhautschwielen<br />
Großzehenprobleme - Hallux Valgus<br />
Verdickung am Großzehengrundgelenk, begünstigt durch Druckstellen in engem<br />
Schuhwerk lassen die Großzehe nach außen wandern. Entzündliche Schübe am<br />
Ballen kommen erschwerend hinzu.<br />
Im Anfangsstadium reicht eine Kapseleinkerbung mit Straffung innen und Lösung<br />
außen aus (reine Weichteil-OP, z.B. Methode nach McBride) Eventuell wird ein Teil<br />
des vergrößerten Mittelfußköpfchens an der Innenseite abgetragen.<br />
Abb. 1:<br />
Darstellung eines schweren Hallux valgus<br />
durch Knochenumstellung<br />
(Quelle: www.stiftung-fusschirurgie.de)<br />
Abb. 2:<br />
Großzehenkorrektur nach Scarf<br />
(Quelle: www.stiftung-fusschirurgie.de)<br />
Rastatter Str. 17-19 • 75179 Pforzheim • Tel 07231- 60556- 0 • www.sportklinik.de • info@sportklinik.de 89<br />
Fuß
90<br />
Von der Zehe bis zur Ferse -<br />
Fußprobleme und deren Behandlung<br />
Bei erheblicher Großzehenfehlstellung muß auch am Knochen korrigierend operiert<br />
werden. Hierzu gibt es eine Vielzahl von Verfahren. Die früher übliche und auch<br />
heute manchmal noch angewandte Methode, das Grundgelenk der Großzehe einfach<br />
zu resezieren (OP nach Keller-Brandes) sollte heute nur noch in Ausnahmefällen<br />
angewandt werden, da es erprobte Möglichkeiten gibt, das Zehengrundgelenk zu<br />
erhalten. Beispiele hierzu sind die OP nach Chevron oder Kramer bei mittelschweren<br />
Fällen oder Scarf und Hackenbroich in schweren Fällen.<br />
Die Nachbehandlung geschieht im Allgemeinen ohne Gips. Auftreten ist mit dem<br />
sog. Vorfuß-Entlastungsschuh oder Vacuum-Laufschuh (z.B. Vacopedes) möglich.<br />
Abb. 3-4:<br />
Röntgenbild vor und nach einer Korrektur der Groß- und Kleinzehen bei schwerer<br />
Deformation (Quelle: DePuy)<br />
Rastatter Str. 17-19 • 75179 Pforzheim • Tel 07231- 60556- 0 • www.sportklinik.de • info@sportklinik.de
Von der Zehe bis zur Ferse -<br />
Fußprobleme und deren Behandlung<br />
Großzehenarthrose<br />
Hallux rigidus<br />
Nach Unfällen, chronischer Überlastung (z.B. durch einige Verstauchungen beim<br />
Fußball), kann ein Gelenkverschleiß im Großzehengrundgelenk zu schmerzhafter<br />
Bewegungseinschränkung führen. Erste Abhilfe ist eine Einlage mit versteifter Einlage<br />
und einer Abrollhilfe an den Schuhsohlen. Als operative Empfehlung gilt immer<br />
noch die Versteifung im Großzehengrundgelenk, weil damit erfahrungsgemäß<br />
eine schmerzfreie normale Belastbarkeit ohne größere Spätfolgen erzielt werden<br />
kann. Wenn nur die Knochenvorsprünge stören und die Arthrose noch nicht so weit<br />
fortgeschritten ist, kann eine operative Gelenksäuberung ggf. zusammen mit einer<br />
leichten Verkürzung zumindest eine Zeit lang helfen. Kleine künstliche Zehengelenke<br />
sind ebenfalls denkbar, führen aber nicht in jedem Falle zu zufriedenstellender<br />
Vollbelastbarkeit.<br />
Kleinzehenprobleme<br />
Hammerzehen<br />
Durch ungleichen Muskelzug kommt es zu einer Verkrümmung einer oder mehrerer<br />
Kleinzehen. Druckstellen entstehen am hochstehenden Mittelgelenk sowie an<br />
der Zehenspitze und unter dem Mittelfußköpfchen. Im Anfangsstadium bei noch<br />
ausgleichbarer Fehlstellung reicht eine Einlagenversorgung aus.<br />
Abb. 6:<br />
Druckprobleme bei Hammerzehe<br />
(Quelle: www.stiftung-fusschirurgie.de)<br />
Abb. 7:<br />
Rückversetzung des Mittelfußköpfchens<br />
OP nach Weil (Quelle: DePuy)<br />
Bei kontrakter Fehlstellung wird das Köpfchen des Grundgliedes entfernt (OP nach<br />
Hohmann), so dass sich ein Ersatzgelenk bildet. Die Nachbehandlung geschieht im<br />
allgemeinen ohne Gips. Auftreten ist mit dem sog. Vorfuß-Entlastungsschuh möglich.<br />
Modernere OP-Verfahren erhalten das Kleinzehengrundgelenk (OP nach Weil)<br />
und können zudem den Vorfuß-Abrollschmerz (Metatarsalgie) besser reduzieren.<br />
Abb. 5:<br />
Hallux rigidus nach Versteifung<br />
Rastatter Str. 17-19 • 75179 Pforzheim • Tel 07231- 60556- 0 • www.sportklinik.de • info@sportklinik.de 91<br />
Fuß
Abb. 8:<br />
Knochenbildung nach Ermüdungsbruch<br />
am Mittelfußknochen<br />
Abb. 9:<br />
Gipsersatz durch abnehmbaren<br />
Vacuum-Stützschuh<br />
(Quelle: Oped GmbH, Vacopedes)<br />
92<br />
Von der Zehe bis zur Ferse -<br />
Fußprobleme und deren Behandlung<br />
Mittelfuß<br />
Ermüdungsbruch<br />
Längerdauernde Überlastungen, wie z.B. Jogging, lange Wanderungen, können<br />
zu Haarrissen im Knochen führen, welche zu Beginn auf normalen Röntgenbildern<br />
gar nicht sichtbar sind. Eine Kernspinaufnahme deckt auch hier rasch die Diagnose<br />
auf. Die Behandlung ist in aller Regel konservativ, d.h. Entlastung oder einen Gipsersatzschuh,<br />
wie z.B. Vacopedes.<br />
Fußwurzel<br />
Arthrose<br />
Die kleinen Fußwurzelknochen können ebenso, wie die großen Gelenke des Körpers<br />
Knorpelschäden entwickeln und verschleißen. Ein künstlicher Gelenkersatz ist<br />
hier aber nicht nötig, da mit einer Versteifung der betroffenen kleinen Knochen<br />
in der Regel eine gute und schmerzfreie Belastbarkeit wieder hergestellt werden<br />
kann, ohne dass es zu Funktionseinschränkungen kommt. Nach einer solchen Versteifungsoperation<br />
muss der Fuß einige Wochen an Krücken entlastet werden. Oft<br />
ist nach etwa 4 Wochen eine gehstockfreie Vollbelastung in einem abnehmbaren<br />
Gipsersatzschuh (z.B. Vacopedes, Abb. 9) möglich.<br />
Knochendurchblutungsstörungen (aseptische Knochennekrose)<br />
Erst seit einigen Jahren ist, vor allem durch kernspintomographische Untersuchungen,<br />
das Krankheitsbild des Knochenödems bekannt, wobei die Ursachen vielfach noch<br />
nicht genau erforscht sind. Diskutiert werden Überlastungen, Microfrakturen, Durchblutungsstörungen<br />
usw. (http://de.wikipedia.org/wiki/Aseptische_Knochennekrose).<br />
Der Patient hat ohne näheres Unfallereignis belastungsabhängige Fußschmerzen,<br />
äußerlich sieht man meist keine Veränderungen. Eine ursächliche Therapie ist bis<br />
auf nachgewiesene Ermüdungsbrüche noch nicht bekannt. Der Therapieansatz<br />
versucht neben entlastenden Maßnahmen wie Schonung, Einlagen bzw. Entlastung<br />
oder Ruhigstellung die Durchblutung gezielt zu verbessern. Im Frühstadium konnten<br />
gute Heilungserfolge mit der hyperbaren Sauerstofftherapie erzielt werden, jedoch<br />
bestehen im Bereich der gesetzlichen Krankenversicherung keine Erstattungsmöglichkeiten.<br />
Alternativ versucht man seit einigen Jahren kreislaufaktivierende<br />
Infusionen (Iloprost). Auch hier werden deutliche Abkürzungen des schmerzhaft<br />
behindernden Krankheitsverlaufes beobachtet. Operative Maßnahmen kommen<br />
in den Spätstadien zur Anwendung (Anbohrung des kranken Knochenbezirkes, in<br />
Gelenknähe auch Knorpel-Knochentransplantationen, z.B. Knie oder Sprunggelenk<br />
bis hin zum Gelenkersatz in schweren Fällen).<br />
Rastatter Str. 17-19 • 75179 Pforzheim • Tel 07231- 60556- 0 • www.sportklinik.de • info@sportklinik.de
Von der Zehe bis zur Ferse -<br />
Fußprobleme und deren Behandlung<br />
Ferse<br />
Plantarer Fersensporn<br />
Entzündungen der Sehnenplatte der Fußsohle können ebenso wie der vergleichbare<br />
Tennisellenbogen zu hartnäckigen Schmerzen führen. Die Behandlung ist fast immer<br />
konservativ mit Physiotherapie, Schonung, entzündungshemmende Medikamente<br />
(auch Kortisoninfiltrationen), Stoßwellenbehandlung (nebenwirkungsfrei) oder<br />
Röntgenentzündungsbestrahlung. In jüngster Zeit hat sich bei hartnäckigen Fällen<br />
auch die Einspritzung körpereigener Wachstumsfaktoren in Verbindung mit Entlastung,<br />
z.B. wieder durch einen abnehmbaren Gipsersatzschuh bewährt.<br />
Rückfuß- und Achillessehnenprobleme<br />
Ein zunehmend größer werdender Fersenknochen (Haglundexostose) kann bei<br />
jedem Schritt die Achillessehne irritieren und druckschädigen, so dass es hier zu<br />
chronischer Entzündung und Auffaserung bis hin zu schweren Teilrupturen der<br />
Sehne kommen kann. Die körpereigenen Reparaturvorgänge versuchen mit überschießender<br />
Narbenbildung diesen Bereich wieder zu überbrücken, was aber durch<br />
Sehnenverdickung die Beschwerden eher verstärkt. Wenn die konservative Therapie<br />
(entzündungshemmende Medikamente, Physiotherapie, Achillessehnenbandagen,<br />
Schonung usw.) nicht mehr ausreichen, hat sich mittlerweile die arthroskopische<br />
Abtragung des knöchernen dorsalen Fersenbeinhöckers und Glättung und Anfrischung<br />
der Achillessehne gut bewährt, z. T. auch mit zusätzlicher Infiltration<br />
körpereigener Wachstumsfaktoren, was die Heilung der von Natur aus schlecht<br />
durchbluteten Achillessehne unterstützt. Auch hier geben wir dem Patienten gerne<br />
für einige Wochen einen Vacuum-Gehstiefel. Insgesamt ist diese Knochenabtragung<br />
eine dankbare Operation und sollte nicht durch unnötige konservative Versuche zu<br />
lange hinausgeschoben werden.<br />
Abb. 10:<br />
Haglundexostose vor OP<br />
Abb. 11:<br />
Ferse nach operativen Knochenabschliff<br />
Rastatter Str. 17-19 • 75179 Pforzheim • Tel 07231- 60556- 0 • www.sportklinik.de • info@sportklinik.de 93<br />
Fuß
94<br />
Achillessehnenprobleme<br />
Achillodynie<br />
Hier liegt eine reine Weichteildegeneration inmitten der schlecht durchbluteten<br />
Achillessehne vor. Unvollständige körpereigene Reparaturversuche führen zu<br />
schmerzhafter Sehnenverdickung.<br />
Ursachen sind oft: monotone Überlastungen (verstärktes Lauftraining besonders<br />
bei verkürzter Achillessehne), Überpronation (Knickfuß) oder andere Fußfehlstellungen,<br />
zu starre Schuhsohlen oder zu sehr gedämpfte Puffer-Absätze, wodurch die<br />
Achillessehne bei jedem Schritt eine starke Vordehnung erfährt, arthrosebedingte<br />
Fehlbelastung (Knie, Hüfte usw.).<br />
Abb. 1:<br />
Achillodynie (links mit Verdickung)<br />
Abb. 2:<br />
Achillodynie mit Teilruptur der Achillessehne<br />
Im Anfangstadium harmlos, aber schmerzhaft. Therapie zunächst konservativ mit<br />
Reduktion der Trainingsbelastung, Überprüfung von Laufschuhen und Dämpfung,<br />
Physiotherapie mit Anleitung zu Dehnübungen, eventuell auch Kinesiotape. Individuelle<br />
Einlagen, insbesondere nach fachgerecht durchgeführter Video-Lauf- und<br />
Ganganalyse. Stoßwellentherapie (gesetzliche Krankenkassen bezahlen derzeit nicht)<br />
und auch eine entzündungs- und schmerzlindernde Röntgen- oder Photonenbestrahlung.<br />
Auch hier haben wir zunehmend gute Erfahrungen mit der Injektionstherapie<br />
körpereigener Wachstumsfaktoren (siehe Kapitel Ortho-Biologie, S. 44) gemacht,<br />
während sonstige Infiltrationen mit z.B. Kortison äußert vorsichtig und zurückhaltend<br />
wegen Rupturgefahr der Sehne anzuwenden sind. Bei Therapieresistenz wird<br />
operativ die degenerative Sehnenverdickung entfernt.<br />
Neuere amerikanische Betrachtungsweisen fassen die genannten Rückfuß-, Fersen-<br />
und Achillessehnenbeschwerden aber auch deren Ausläufer zum Mittelfuß samt<br />
Vorfußdeformitäten als CT-Band-Syndrom zusammen (Calf-to-Toe-Band, J. Oster<br />
2009) und betrachten und behandeln Unterschenkel mit Wadenmuskulatur, Achillessehne,<br />
Plantarfascie, Fuß- und Zehengelenke als eine Einheit.<br />
Rastatter Str. 17-19 • 75179 Pforzheim • Tel 07231- 60556- 0 • www.sportklinik.de • info@sportklinik.de
Achillessehnenprobleme<br />
Achillessehnenruptur<br />
Der komplette Durchriss der Achillessehne gehört zu den häufigsten Sportverletzungen,<br />
meist bei Männern zwischen 30 und 50 Jahren. Dieser muss behandelt werden,<br />
ansonsten ist eine narbige Verlängerung der Sehne mit z. T. erheblicher Krafteinbuße<br />
und Gangstörungen die Folge. Eine konservative Behandlungsmöglichkeit<br />
besteht, wenn die Sehnenenden noch nicht auseinandergewichen sind. Innerhalb<br />
der ersten 24 Stunden wird für 4 Wochen ein Unterschenkel-Spitzfußgips angelegt<br />
(oder konsequent getragene Unterschenkelorthese), danach für weitere 4 Wochen<br />
ein angepasster Unterschenkelwalker, welche nur nachts und zur Körperpflege<br />
abgenommen werden darf. Anschließend ist weiterhin Physiotherapie nötig. Die<br />
Vor- und Nachteile solch einer konservativen Behandlung sind in Fachkreisen immer<br />
noch umstritten. Wir sehen bessere und vor allem raschere positive Ergebnisse in der<br />
sofortigen operativen Versorgung in minimalinvasiver Technik (kleine Hautschnitte,<br />
Naht zum initialen Zusammenhalt der Sehnenfasern und Heilungsbeschleunigung<br />
durch Anlagerung von Wachstumsfaktoren). Vielfach ist der Patient mit geeigneten<br />
Orthesen dann nach 4-5 Wochen schon gehfähig.<br />
Abb. 3:<br />
Minimalinvasive Achillessehnennaht<br />
Abb. 4:<br />
Injektion körpereigener Wachstumsfaktoren<br />
(PRP)<br />
Abb. 5:<br />
OP-Wunde verschlossen<br />
Rastatter Str. 17-19 • 75179 Pforzheim • Tel 07231- 60556- 0 • www.sportklinik.de • info@sportklinik.de 95<br />
Fuß
96<br />
Sprunggelenkerkrankungen und<br />
deren Behandlung<br />
Anatomie<br />
Das Sprunggelenk setzt sich zusammen aus dem oberen und dem unteren Sprunggelenk.<br />
Letzteres ist weit seltener von Verletzungen betroffen, weshalb es später<br />
bei der Sprunggelenkarthrose besprochen wird.<br />
Das obere Sprunggelenk (OSG) ist das Bindeglied zwischen dem Bodenkontakt aufnehmenden<br />
Fuß mit dem Sprungbein als unterer Gelenkpartner und dem das Körpergewicht<br />
übertragendem Schienbein, welches die obere Gelenkfläche zusammen mit<br />
dem Innenknöchel bildet. Seitlich liegt das Wadenbein (Fibula). Diese Konstruktion<br />
erlaubt eine Scharnierbewegung = Beugung und Streckung und ermöglicht den<br />
Abdruck beim Gehen und Springen. Gegen seitliches Verkippen schützen stabile<br />
Bänder. Am Innenknöchel das breite und stabile Deltaband, am Außenknöchel drei<br />
deutlich dünnere Bänder, von denen das vordere und mittlere Außenband häufig<br />
bei Umknickverletzungen (Supinationstrauma, Distorsion) teilweise oder komplett<br />
zerreißen.<br />
Bandverletzungen<br />
• Zerrung der Bänder und Gelenkkapsel, Verstauchung (Grad I)<br />
Behandlung: Eis, Kompression, Hochlagerung, Vollbelastung nach wenigen<br />
Tagen möglich.<br />
• Teilruptur (Grad II)<br />
Behandlung: wie Grad I, zusätzlich Gehstockentlastung für einige Tage und<br />
Anlegen einer stabilisierenden Knöchelorthese (z.B. Aircast, Aircast oder Malleo-<br />
Tri-Step) für 2-4 Wochen. Physiotherapie zur Besserung der Koordination und<br />
muskulären Stabilisierung als Schutz vor neuen Verletzungen.<br />
• Ruptur der Bänder (Grad III).<br />
Behandlung: wie Grad II, jedoch längere Gelenkschienung mit Orthese bis<br />
6 Wochen. Bei ausgeprägter Instabilität auch operative Bandnaht.<br />
• Chronische Außenbandinstabilität nach mehrfacher Distorsion: wenn Physiotherapie,<br />
Absatzverbreiterung und elastische Bandagen keine Besserung bringen,<br />
dann ist eine operative Bandplastik sinnvoll. Bei genügend stabiler aber ausgeleierter<br />
Narbe kann diese übereinander gedoppelt wieder vernäht und somit<br />
gestrafft werden (OP nach Broström). Vorteil: anatomische Rekonstruktion. Bei<br />
Ruptur von zwei Bändern oder erheblicher Instabilität muss eine Bandverstärkung<br />
durch zusätzliches Material erfolgen, z.B. Knochenhaut (Periostlappenplastik),<br />
Sehnen vom Fuß oder neuerdings aus dem Kniebereich. Vorteil: recht gute Stabilisierung.<br />
Nachteil: aufwändige OP, anatomische Positionierung ist schwierig.<br />
Komplikationen bei solchen Operationen:<br />
• Infektion (unter 1%)<br />
• Leichte Bewegungseinschränkung (1-2%)<br />
• Gefühlsstörung an der Fußaußenseite<br />
• Unzureichende Stabilisierung<br />
• Syndesmosenruptur: Riss der straffen Bandverbindung zwischen Außenknöchel<br />
und Schienbein.<br />
Bei nachgewiesener Ruptur (Kernspinaufnahme) ist eine Fixierung mit einer<br />
Schraube und Gehstockentlastung für 6 Wochen erforderlich.<br />
Rastatter Str. 17-19 • 75179 Pforzheim • Tel 07231- 60556- 0 • www.sportklinik.de • info@sportklinik.de
Sprunggelenkerkrankungen und<br />
deren Behandlung<br />
Sehnenverletzungen<br />
Subluxation der Peronealsehne: die Sehnen hinter dem Außenknöchel können seitlich<br />
herausschnappen. Therapie: operative Sicherung durch Weichteilraffung oder<br />
Verschiebung einer Außenknöchellamelle.<br />
Einrisse der Tibialis-posterior Sehne: Schwäche oder Ruptur der Beugesehne hinter<br />
dem Innenknöchel mit zunehmend schmerzhaftem Knickfuß. Wenn hier konservative<br />
Maßnahmen keinen Erfolg zeigen, dann sind meist Rekonstruktionen der<br />
Sehne, oft kombiniert mit einer knöchernen Fersenbeinkorrektur gegen die Knick-<br />
Senkfußfehlstellung notwendig.<br />
Knöchelbruch<br />
• Außenknöchelbruch (zweithäufigster Knochenbruch).<br />
Behandlung: kleinere stabile Abrisse können konservativ mit Orthese oder Gips<br />
behandelt werden. Größere Frakturen am Innen- oder Außenknöchel stellen<br />
ernste Gelenkfrakturen dar und müssen operativ versorgt werden, sonst droht<br />
verfrühter Gelenkverschleiß (Arthrose).<br />
Arthroskopische Sprunggelenk-Operation<br />
Allgemein<br />
Am Sprunggelenk gibt es eine Vielzahl von Sport- und Verschleißerkrankungen.<br />
Die Indikation zur Operation wird meist auf Grund von Schmerz, Schwellung, Bewegungseinschränkung,<br />
Instabilität, Einklemmungen oder Blut im Gelenk gestellt.<br />
Abb. 1:<br />
Schema einer Sprunggelenkspiegelung: links eine Motorfräse, rechts die Optik mit<br />
aufgesetzter Kamera (Dyonics, McGinty 91)<br />
Rastatter Str. 17-19 • 75179 Pforzheim • Tel 07231- 60556- 0 • www.sportklinik.de • info@sportklinik.de 97<br />
Fuß
98<br />
Sprunggelenkerkrankungen und<br />
deren Behandlung<br />
Arthroskopische Sprunggelenk-Operationen<br />
• Folgeschäden nach Verrenkungen mit Belastungsschmerzen, Instabilität oder<br />
Blockaden durch freie Gelenkkörper sind die häufigsten Ursachen. Auch Entzündungen<br />
der Gelenkschleimhaut (Synovitis), Verwachsungen und Vernarbungen<br />
mit Bewegungseinschränkung (Arthrofibrose) und Bewegungseinschränkungen<br />
als Folge von sich einklemmendem Narbengewebe (Meniscoidsyndrom) lassen<br />
sich arthroskopisch gut behandeln.<br />
• Überstehende Knochenkanten (Osteophyten) an der Vorderseite des Unterschenkelknochens<br />
und des Sprungbeins sind insbesondere bei Ballsportlern und<br />
Tänzern eine häufige Ursache von Schmerzen, Schwellung und Bewegungseinschränkung.<br />
Die arthroskopische Abtragung der Osteophyten ist in diesen Fällen<br />
eine erfolgversprechende und bewährte Behandlung.<br />
• Bei Schädigung des Gelenkknorpels kann, ähnlich wie am Kniegelenk, eine<br />
Knorpelbehandlung durchgeführt werden. Am häufigsten wird der geschädigte<br />
Knorpel sorgfältig entfernt, geglättet und ggf. der darunter liegende Knochen<br />
angefrischt, um die Neubildung eines Faserknorpels zu fördern. Seltener ist auch<br />
die Transplantation von Knorpel notwendig.<br />
Größere Sprunggelenk-Operationen<br />
Tiefe Knorpeleinbrüche mit darunterliegendem Knochendefekt nennt man Osteochondrosis<br />
dissecans (OD). Sie liegen meist an der schwer zugänglichen Innenseite des<br />
Sprungbeines. Als Ursache gelten schwere Distorsionen, chronische Instabilitäten oder<br />
Durchblutungsstörungen des Knochens. Hier gilt eine vierteilige Stadieneinteilung:<br />
• Grad I: Knochenödem, Durchblutungsstörung ohne strukturelle Veränderungen<br />
am Knochen, intakte Knorpeldecke.<br />
Behandlung: Schonung, Entlastung an Gehstützen, durchblutungsfördernde<br />
Maßnahmen (hyperbare Sauerstofftherapie HBO oder Infusionen mit Iloprost,<br />
siehe Kapitel Fuß S. 89). Bei hartnäckigem Verlauf kann dieser krankhafte Bezirk<br />
unter arthroskopischer Kontrolle von der Rückseite her angebohrt werden.<br />
• Grad II: beginnende Demarkierung, Ablösung eines meist ovalären Knorpel-<br />
Knochenfragmentes, meist noch intakte Knorpeldecke, manchmal aber schon<br />
eingerissen. Diese Läsion ist potentiell instabil und schreitet unbehandelt fort<br />
in Stadium III. Also rechtzeitig konsequent konservativ mit längerer Entlastung<br />
oder operativ behandeln.<br />
• Grad III: das Knorpel-Knochenfragment hat sich komplett aus dem Sprungbeinknochen<br />
gelöst, liegt aber noch in seinem „Mausbett“. Dieser Zustand heilt von<br />
alleine nicht mehr aus. Therapie siehe Stadium IV.<br />
• Grad IV: Das Knorpel-Knochenfragment ist herausgebrochen und klemmt als<br />
freier Körper im Gelenk ein und führt zu zusätzlichen Schäden.<br />
Behandlung ist nur operativ möglich. In günstigen Fällen Refixation des Fragmentes,<br />
ansonsten ist eine einfache Entfernung und Anfrischung zur Selbstheilung<br />
(geht meist ohne Abtrennung des Innenknöchels, hat aber schlechtere<br />
Heilungschancen) möglich. Eine weitere erfolgversprechende Methode ist die<br />
Knorpel-Knochentransplantation: ein gesunder Knorpel-Knochenzylinder wird<br />
vom Knie entnommen und an die zerstörte Sprungbeindefektstelle transplan-<br />
Rastatter Str. 17-19 • 75179 Pforzheim • Tel 07231- 60556- 0 • www.sportklinik.de • info@sportklinik.de
Sprunggelenkerkrankungen und<br />
deren Behandlung<br />
tiert. Hierzu muss meistens der Innenknöchel abgelöst werden, damit man die<br />
zerstörte Sprungbeinstelle erreichen kann. Anschließend wird der Innenknöchel<br />
wieder verschraubt.<br />
Vorteil: rasch belastungsstabile Situation innerhalb von 5-6 Wochen. Einzeitige<br />
Operation möglich. OP-Methode wird von gesetzlichen Krankenkassen übernommen.<br />
Nachteil: Transplantatentnahme aus dem Knie.<br />
Alternative Möglichkeit: Autologe ChondrozytenTransplantation (ACT) = Züchtung<br />
und Transplantation körpereigener Knorpelzellen (siehe Kapitel Arthrose, S. 36).<br />
Vorteil: HighTech-Verfahren mit bester Gewähr für Ausbildung eines belastungsstabilen<br />
hyalinen Knorpels. Keine Kniegelenkentnahme notwendig. Bei neueren<br />
Techniken der sphäroiden ACT kann manchmal auf eine Abtrennung des Innenknöchels<br />
verzichtet werden.<br />
Nachteil: teuer (gesetzliche Krankenkassen übernehmen die Kosten nur in beschränktem<br />
Unfang, meist ist den Kliniken die Anzahl der ACT-Operationen limitiert).<br />
Operativ anspruchsvoll. Diese Methode eignet sich nur bei flachen Defekten,<br />
ansonsten muss bei der Zellentnahme der Knochendefekt erst aufgefüllt werden.<br />
Zwei OP-Schritte (Entnahme von Zellen zur Züchtung und später Transplantation)<br />
notwendig. Manchmal muss nach operativer Sicherung der Diagnose und Indikation<br />
erst die Kostenübernahme von der Krankenkasse eingeholt werden. Dies bedeutet<br />
dann 3 notwendige OP-Schritte.<br />
Rastatter Str. 17-19 • 75179 Pforzheim • Tel 07231- 60556- 0 • www.sportklinik.de • info@sportklinik.de 99<br />
Fuß
100<br />
Sprunggelenkerkrankungen und<br />
deren Behandlung<br />
Neben der Aufklärung beachten Sie bitte die folgenden<br />
Hinweise:<br />
Vor der Operation<br />
Überlasten Sie Ihr Gelenk nicht unnötig, denn sonst ist auch die Genesungsphase<br />
nach der OP mühsamer. Trainieren Sie ggf. das Laufen mit Gehstützen.<br />
Verabreden Sie mit Ihrem Krankengymnast oder Masseur Behandlungstermine,<br />
beginnend 1 oder 2 Tage nach der Operation. Weitere Informationen zu einer geplanten<br />
Operation finden Sie ab Seite 18 im Kapitel Anästhesie.<br />
Nachbehandlung<br />
Bei einer Sprunggelenksoperation wird meist eine erweitere postoperative Betreuung<br />
vereinbart. Die genaue Nachbehandlung entnehmen Sie bitte dem OP-Bericht.<br />
In der Regel gilt:<br />
Den Fuß in den ersten Tagen nicht voll belasten, zu Hause hochlagern. Bis zum<br />
Abschluss der Wundheilung (5-10 Tage) Entlastung oder Teilbelastung des Fußes<br />
mit Gehstützen. Das Gelenk mit trockenem Eisbeutel mehrmals täglich für ca.<br />
15 Min. kühlen.<br />
Bewegung und Drainage<br />
Stehen Sie nach 2-3 Stunden Ruhe wieder auf und gehen Sie einige Schritte. Durch<br />
Aktivierung der Unterschenkelmuskulatur können Sie selbst am besten eine Thrombose<br />
verhüten helfen. Sollte die kleine Drainageflasche volllaufen, lassen Sie bitte<br />
alles in Ruhe, keinesfalls entleeren, es passiert nichts.<br />
Verbandwechsel und Nachbehandlung<br />
Am Tag nach der Operation bitte Verbandwechsel bei uns in den ARCUS Kliniken.<br />
Den nächsten Verbandwechsel nach 2-3 Tagen bei Ihrem zuweisenden Facharzt oder<br />
Hausarzt durchführen lassen.<br />
Duschen meist nach 1 Woche, Entfernen der Fäden nach ca. 14 Tagen. Vollbelastung<br />
meist nach 5-10 Tagen erlaubt.<br />
Bitte unbedingt den Abschnitt „Nachbehandlung“ des mitgegebenen OP-Berichtes<br />
durchlesen, welcher Ihnen, den mitbehandelnden Ärzten und Physiotherapeuten<br />
zur Information dient.<br />
3 Wochen und ggf. 3 Monate nach der OP erbitten wir eine Nachuntersuchung.<br />
Rastatter Str. 17-19 • 75179 Pforzheim • Tel 07231- 60556- 0 • www.sportklinik.de • info@sportklinik.de
102<br />
Neurochirurgie / Wirbelsäule<br />
Allgemeines<br />
Mit zunehmendem Alter kommt es zu Verschleißerscheinungen an Bandscheiben<br />
und Wirbelgelenken. Die Schädigung des Bandscheibengewebes kann auf völlig<br />
unterschiedlichen Ursachen beruhen. Bandscheibenvorfälle sind grundsätzlich<br />
schicksalhaft und nicht vorhersehbar. Die Bandscheibe besteht aus einem festen<br />
Faserring und einem weicheren inneren Anteil. Das Bandscheibengewebe wird nicht<br />
mit Blutgefäßen versorgt, die Ernährung des Bandscheibeninneren erfolgt nur durch<br />
Diffusion, einem komplexen System von Sog- und Druckwirkung der Gefäße um die<br />
Wirbelsäule und im Spinalkanal.<br />
Durch die Abnahme des Wassergehalts der Bandscheibe reduziert sich die Pufferwirkung.<br />
Als weitere Folge schrumpft die Bandscheibe, was sich in der Kernspintomographie<br />
(MRT) eindeutig erkennen lässt. Die Bandscheibenhöhe wird sichtlich geringer<br />
und das Signal in der Bandscheibe im MRT zeigt einen reduzierten Wassergehalt.<br />
Durch die zunehmende Abnutzung verliert die Bandscheibe an Elastizität und wölbt<br />
sich vor, es kommt es zu einer Dehnung des Faserringes. Dadurch kann ein starker<br />
Rückenschmerz verursacht werden. Diese Situation kann sich zurückbilden. Durch<br />
die zunehmende Zermürbung der Bandscheibe und den von innen auf den Faserring<br />
wirkenden Druck kann es jedoch zu Einrissen kommen und Bandscheibengewebe<br />
wird herausgedrückt (Sequester). Wenn das Bandscheibengewebe dann auf die<br />
Nerven oder das Rückenmark im Spinalkanal drückt, werden heftige Schmerzen<br />
verursacht und es kann zu neurologischen Ausfallerscheinungen (Lähmungen, Gefühlsstörungen<br />
oder Blasen- Darmstörungen) kommen.<br />
Eine vorgeschädigte Bandscheibe kann nicht mehr in gleichem Umfang als elastischer<br />
Puffer dienen wie eine gesunde Bandscheibe. Die so angestoßenen degenerativen<br />
Veränderungen verursachen dass die Wirbelkörper näher zusammenkommen und<br />
stärker belastet werden. Es entsteht eine Osteochondrose, die ebenso im MRT gut<br />
sichtbar ist. Durch diese chronische Überlastung der Wirbelkörper mit dem geringen<br />
Wirbelgleiten entstehen weitere Abnutzungserscheinungen an den Wirbelgelenken<br />
(Facettengelenksarthrose). Diese überschießende Knochen- und Knorpelgewebsanbauten<br />
führen zu einer Einengung der Nervenkanäle (Foramenstenose) und zu<br />
einer Verengung des Wirbelkanals (Spinalkanalstenose). Diese degenerativ bedingte<br />
Einengung führt durch den chronischen Druck auf die Nerven zu belastungsabhängigen<br />
Schmerzen und bei längerer Dauer auch zu neurologischen Defiziten.<br />
Rastatter Str. 17-19 • 75179 Pforzheim • Tel 07231- 60556- 0 • www.sportklinik.de • info@sportklinik.de
Neurochirurgie / Wirbelsäule<br />
Halswirbelsäule (HWS)<br />
Die Halswirbelsäule (HWS) mit insgesamt 7 Wirbelkörpern ist der beweglichste<br />
Wirbelsäulenabschnitt und stellt die mobile Verbindung zwischen dem Kopf und<br />
der restlichen Wirbelsäule her. Aus dieser Bewegungsfunktion resultieren die<br />
unterschiedlichen Probleme bei degenerativen (verschleißbedingten) und traumatischen<br />
(verletzungsbedingten) Erkrankungen. In der Halswirbelsäule liegt direkt<br />
hinter den Bandscheiben das Rückenmark, sodass aus dieser engen Lagebeziehung<br />
viele Probleme entstehen. Degenerative Halswirbelsäulenerkrankungen kommen<br />
gehäuft auch bei jüngeren Menschen vor. Klinisch-neurologisch muss man zwischen<br />
radikulären (Kompression der Nervenwurzeln) und medullären (Kompression des<br />
Rückenmarks) Symptomen und Defiziten unterscheiden. Ein Druck auf das Rückenmark<br />
muss nicht immer Schmerzen verursachen, ist jedoch ein langfristiges Problem,<br />
da die Schädigung der Rückenmarksbahnen langsam fortschreitende Störungen mit<br />
Gleichgewichtsstörungen, Gangunsicherheit und schleichender Querschnittsymptomatik<br />
verursachen (cervikale Myelopathie).<br />
Degenerative Osteochondrose<br />
Ursache<br />
Ist ein Abnutzungs- oder schleichender Umbauprozesses mit einer Degeneration der<br />
Bandscheibe und Anbauten und Vergrößerungen der Wirbelgelenke. Durch diese<br />
Knochen- und Bindegewebswucherungen kommt es zur Nerven- und Rückenmarkskompression.<br />
In aller Regel bessern sich die Schmerzen unter konservativer Therapie<br />
nicht zufriedenstellend.<br />
Symptome<br />
Es bestehen oft chronische Nacken- und Hinterkopfschmerzen. Zudem entstehen<br />
ausstrahlende Schmerzen in die Schulter, den Arm und auch in die Finger. In Abhängigkeit<br />
in welchem Ausmaß der Nerv und vor allem welcher Nerv betroffen ist<br />
können Kraftminderung, Lähmungen und Gefühlsstörungen auftreten.<br />
Diagnostik<br />
Es erfolgt eine neurologische Untersuchung sowie die spezielle Untersuchung der<br />
Wirbelsäule sowie im Einzelfall elektrophysiologische Messungen. Röntgenaufnahmen<br />
der Halswirbelsäule evt. mit Funktionsaufnahmen sind notwendig. Zudem werden<br />
eine Computertomographie (CT) und/oder eine Magnetresonanztomographie<br />
(MRT) benötigt. Selten ist auch eine cervikale Myelographie zur weiteren invasiven<br />
Diagnostik erforderlich.<br />
Therapie<br />
Falls keine neurologischen Defizite bestehen sollte primär konservativ therapiert<br />
werden. Es erfolgt die intensive Physiotherapie sowie die Gabe von Schmerzmedikamenten.<br />
Wenn hierunter keine adäquate Verbesserung zu erzielen ist, sollte die<br />
Indikation zu einer operativen Maßnahme neu überprüft und besprochen werden.<br />
Hierbei ist die individuelle Beratung und Festlegung der optimal geeigneten Operationsmethode<br />
von entscheidender Bedeutung.<br />
Rastatter Str. 17-19 • 75179 Pforzheim • Tel 07231- 60556- 0 • www.sportklinik.de • info@sportklinik.de 103<br />
Neurochirurgie/Wirbelsäule
104<br />
Neurochirurgie / Wirbelsäule<br />
OP-Methode<br />
Minimal-invasive Verfahren (in Lokalanästhesie):<br />
periradikuläre Infiltrationsbehandlung (PRT) - radiologisch<br />
gesteuerte Facetteninfiltration<br />
Bei der periradikulären Infiltrationsbehandlung (PRT) und der radiologisch gesteuerten<br />
Facetteninfiltration wird ein Gemisch aus Lokalanästhetikum und einem kristalloiden<br />
Corticoidpräparat verabreicht. Hierbei wird nach lokaler Betäubung der Haut, unter<br />
radiologischer Kontrolle eine dünne Kanüle direkt an den Nerven am Austritt aus<br />
dem Foramen vorgeschoben und eine geringe Menge 1 – 2 ml des Medikaments<br />
appliziert. Ebenso kann auch dieses Medikament in die kleinen Wirbelgelenke an<br />
der Halswirbelsäule unter Röntgenkontrolle appliziert werden. Die lokale Wirksamkeit<br />
erfordert nur geringe Dosen, das Medikamentengemisch wirkt direkt am Ort<br />
des Geschehens und wird nur langsam abgebaut. Dennoch sind meistens mehrere<br />
Sitzungen notwendig, um eine längerfristige Schmerzfreiheit zu erzielen.<br />
Mikrochirurgische Operationen:<br />
Ventrale Diskektomie mit Bandscheibenplatzhalter<br />
Hier erfolgt der Zugang von der vorderen Halsseite mit kompletter Entfernung der<br />
geschädigten Bandscheibe. Es erfolgt die Dekompression der nervalen Strukturen<br />
(Nervenwurzeln und Rückenmark) unter dem Operationsmikroskop. Zum Schluss<br />
wird dann ein Platzhalter in den Bandscheibenraum eingepasst, der eine Wiederaufrichtung<br />
des Bandscheibenfachs mit Entlastung des Neuroforamens bewirkt<br />
und dadurch die Entwicklung von neuen Osteophyten verhindert. Hierzu werden<br />
unterschiedliche Materialien wie z.B. Polymerzement (PMMA) oder Cages aus Kunststoff<br />
(PEEK) verwendet. Nur in seltenen und schwierigen Fällen mit begleitender<br />
Lockerung des Bewegungssegments ist eine Verschraubung der Halswirbelsäule mit<br />
einer Titanplatte nötig.<br />
Ventrale Foraminotomie<br />
Hier erfolgt der Zugang von der vorderen Halsseite zur Eröffnung des Nervenkanals,<br />
dies ist ggf. unter Belassung der Bandscheibe möglich.<br />
Dorsale mikrochirurgische Verfahren:<br />
Foraminotomie Laminektomie, Laminoplastik<br />
Bei der dorsalen Foraminotomie kann eine knöchern eingeengte Nervenwurzel<br />
durch Abtragen der Osteophyten dekomprimiert werden. Eine alleinige Laminektomie<br />
mit vollständiger Entfernung des Wirbelbogens bietet, die Möglichkeit das<br />
Rückenmark gut zu entlasten. Es besteht jedoch das Risiko einer Instabilität nach<br />
einer Laminektomie somit wird dieses Verfahren nur sehr selten oder in Kombination<br />
mir einer gleichzeitigen Stabilisierungsoperation durchgeführt. Die Laminoplastik,<br />
mit dorsaler Erweiterung und Rekonstruktion des Spinalkanals wird als eine Alternative<br />
bei der Behandlung der zervikalen Myelopathie bei einer zervikalen Spinalkanalstenose<br />
angesehen. Diese Methode ist vor allem bei einer Verknöcherung des<br />
hinteren Längsbandes sinnvoll.<br />
Rastatter Str. 17-19 • 75179 Pforzheim • Tel 07231- 60556- 0 • www.sportklinik.de • info@sportklinik.de
Neurochirurgie / Wirbelsäule<br />
Nachbehandlung<br />
Direkt nach der Operation erfolgt die Mobilisierung. Nach mikrochirurgischen Operationen<br />
an der Halswirbelsäule besteht keinerlei Einschränkung beim Sitzen, Liegen<br />
oder Laufen. Das Tragen einer Halskrawatte ist nicht erforderlich. Der stationäre<br />
Aufenthalt beträt üblicherweise 2-3 Tage. In der darauf folgenden Woche erfolgt<br />
die Krankengymnastik und weitere konservative Therapie. Bezüglich der weiteren<br />
Aktivitäten nach Ihrer Halswirbelsäulenoperation beraten wird Sie gerne individuell.<br />
Bandscheibenvorfall<br />
Ursache<br />
Aufgrund der Degeneration der Bandscheibe kann es zu einem Einriss im Faserring<br />
kommen und Bandscheibengewebe wird herausgedrückt. Durch den Druck auf die<br />
Nerven oder das Rückenmark werden dann die Schmerzen verursacht und es kann<br />
zu neurologischen Defiziten kommen.<br />
Symptome<br />
Akute Nackenschmerzen. Heftige ausstrahlende Schmerzen in die Arme bis in die<br />
Finger mit Schwäche und Taubheit oder Missempfindungen. Bei ausgeprägten<br />
Ausfallerscheinungen (Lähmungen, Gefühlsstörungen oder Blasen- Darmstörungen)<br />
kann im Einzelfall eine sofortige Operation notwenig sein.<br />
Diagnostik<br />
Es erfolgt eine neurologische Untersuchung sowie die spezielle Untersuchung der<br />
Wirbelsäule und ggf. elektrophysiologische Messungen. Röntgenaufnahmen der<br />
Halswirbelsäule mit Funktionsaufnahmen sind notwendig. Zudem wird eine aktuelle<br />
Magnetresonanztomographie (MRT) benötigt.<br />
Therapie<br />
Falls keine neurologischen Defizite bestehen sollte primär konservativ therapiert<br />
werden. Es erfolgt Gabe von Schmerzmedikamenten und ggf. die Ruhigstellung<br />
mittels Halskrawatte. Nach der Akutphase beginnt dann die intensive Physiotherapie.<br />
Falls sich keine adäquate Verbesserung erzielen lässt, sollte die Indikation<br />
zu einer operativen Maßnahme überprüft und besprochen werden. Hierbei ist die<br />
individuelle Beratung und Festlegung des Operationszeitpunkts sowie der optimal<br />
geeigneten Operationsmethode von entscheidender Bedeutung.<br />
OP-Methode<br />
Ventrale mikrochirurgische Diskektomie mit Bandscheibenplatzhalter<br />
Hier erfolgt der Zugang von der vorderen Halsseite mit kompletter Entfernung der<br />
geschädigten Bandscheibe. Es erfolgt die Dekompression der nervalen Strukturen<br />
(Nervenwurzeln und Rückenmark) unter dem Operationsmikroskop. Zum Schluss<br />
wird dann ein Platzhalter in den Bandscheibenraum eingepasst, der eine Wiederaufrichtung<br />
des Bandscheibenfachs mit Entlastung des Neuroforamen bewirkt und<br />
dadurch die Entwicklung von neuen Osteophyten verhindert. Hierzu werden unterschiedliche<br />
Materialien wie z.B. Polymerzement (PMMA) oder Cages aus Kunststoff<br />
(PEEK) verwendet.<br />
Rastatter Str. 17-19 • 75179 Pforzheim • Tel 07231- 60556- 0 • www.sportklinik.de • info@sportklinik.de 105<br />
Neurochirurgie/Wirbelsäule
106<br />
Neurochirurgie / Wirbelsäule<br />
Ventrale mikrochirurgische Diskektomie mit künstlicher Bandscheibe<br />
Bei jüngeren Patienten mit einer mobilen und nur wenig vorgeschädigten Bandscheibe<br />
kann zum Erhalt des Bewegungssegmentes nach der mikrochirurgischen<br />
Entfernung der Bandscheibe eine Bandscheibenprothese implantiert werden.<br />
Dorsale mikrochirurgische Foraminotomie<br />
Bei der dorsalen Foraminotomie kann ein kleiner weit außen liegender weicher Bandscheibenvorfall<br />
entfernt und die eingeengte Nervenwurzel dekomprimiert werden.<br />
Nachbehandlung<br />
Direkt nach der mikrochirurgische Operation erfolgt die Mobilisierung. Eine Drainage<br />
wird nur in Ausnahmefällen eingelegt, ebenso benötigt der Patient keine Halskrawatte.<br />
Der stationäre Aufenthalt beträgt üblicherweise 2-3 Tage. In der darauf<br />
folgenden Woche erfolgt die Krankengymnastik und weitere konservative Therapie.<br />
Cervikale Myelopathie<br />
Ursache<br />
Ist ein Abnutzungs- oder schleichender Umbauprozesses mit einer Degeneration<br />
der Bandscheibe und knöchernen Anbauten (Osteophyten), die eine Einengung<br />
des Spinalkanals an der Halswirbelsäule und eine Kompression des Rückenmarks<br />
verursachen.<br />
Symptome<br />
Es bestehen oft chronische Nacken- und Hinterkopfschmerzen. Häufig sind nur<br />
geringe Beschwerden und Schmerzen vorhanden. Problematisch ist jedoch der<br />
ständige Druck auf das Rückenmark, was mittelfristig eine irreversible Schädigung<br />
des Rückenmarks bewirkt und entsprechende Risiken birgt.<br />
Diagnostik<br />
Es erfolgt eine neurologische Untersuchung sowie die spezielle Untersuchung der<br />
Wirbelsäule. Im Einzelfall werden elektrophysiologische Messungen benötigt. Röntgenaufnahmen<br />
der Halswirbelsäule evt. mit Funktionsaufnahmen sind notwendig.<br />
Zudem sind Computertomographiebilder (CT) und Magnetresonanztomographieaufnahmen<br />
(MRT) nötig. Hierbei ist die Beurteilung der MRT hinsichtlich einer Signalanhebung<br />
im Rückenmark als Zeichen einer Myelopathie wichtig.<br />
Therapie<br />
Bei einer manifesten cervikalen Myelopathie ist die konservative Behandlung wenig<br />
erfolgversprechend.<br />
OP-Methode<br />
Mikrochirurgische ventrale Diskektomie mit Bandscheibenplatzhalter<br />
Hier erfolgt der Zugang von der vorderen Halsseite mit kompletter Entfernung der<br />
geschädigten Bandscheibe. Es erfolgt die knöcherne Dekompression von Nervenwurzeln<br />
und Rückenmark unter dem Operationsmikroskop. Zum Schluss wird dann ein<br />
Platzhalter in den Bandscheibenraum eingepasst, der eine Wiederaufrichtung des<br />
Bandscheibenfachs bewirkt und dadurch die Entwicklung von neuen Osteophyten<br />
Rastatter Str. 17-19 • 75179 Pforzheim • Tel 07231- 60556- 0 • www.sportklinik.de • info@sportklinik.de
Neurochirurgie / Wirbelsäule<br />
verhindert. Hierzu werden unterschiedliche Materialien wie z.B. Polymerzement<br />
(PMMA) oder Cages aus Kunststoff (PEEK) verwendet.<br />
Mikrochirurgische ventrale Dekompression mit Wirbelkörperentfernung<br />
und Plattenostensynthese<br />
Es erfolgt ein Zugang von der vorderen Halsseite. Unter dem Operationsmikroskop<br />
werden der oder die Wirbelkörper und die angrenzenden Bandscheiben entfernt und<br />
somit eine langstreckige Entlastung des Rückenmarks durchgeführt. Um dann die<br />
Wirbelsäule wieder zu stabilisieren muss entweder ein triokortikaler Beckenkammknochen<br />
oder ein metallischer Wirbelkörperersatz implantiert werden. Zusätzlich<br />
ist eine ventrale Plattenostensynthese notwendig, um eine ausreichende Stabilität<br />
zu gewährleisten. Diese relativ aufwendige Operationsmaßnahme ist jedoch eher<br />
selten notwendig.<br />
Dorsale mikrochirurgische Dekompression und Laminoplastik<br />
Es erfolgt die mikrochirurgische Dekompression des Rückenmarks in mehreren Etagen.<br />
Hierbei werden die Ligamenta flava entfernt und die Osteophyten abgetragen.<br />
Die Rekonstruktion des Spinalkanals durch eine Laminoplastik ist eine bevorzugte<br />
Operationsmethode bei sehr langstreckigen cervikalen Stenosen und insbesondere<br />
bei älteren Patienten.<br />
Nachbehandlung<br />
Direkt nach der Operation erfolgt die Mobilisierung. Nach mikrochirurgischen Operationen<br />
an der Halswirbelsäule besteht keinerlei Einschränkung beim Sitzen, Liegen<br />
oder Laufen. Das Tragen einer Halskrawatte ist nicht erforderlich. Der stationäre<br />
Aufenthalt beträgt üblicherweise 3 - 4 Tage. Nur im Einzelfall und bei vorbestehenden<br />
neurologischen Defiziten ist eine Rehabilitationsbehandlung notwendig.<br />
Bezüglich der Aktivitäten nach einer Halswirbelsäulenoperation beraten wird Sie<br />
gerne individuell.<br />
Frakturen<br />
Ursache<br />
Akute oder länger zurückliegende Gewalteinwirkungen auf die Halswirbelsäule mit<br />
Zerreißung der Bandstrukturen und Brüchen der Wirbelkörper, Wirbelbögen und<br />
Wirbelgelenke. Frakturen können auch im Rahmen von Tumoren und Entzündungen<br />
der Wirbelsäule oder als Ausdruck einer Osteoporose auftreten.<br />
Symptome<br />
Nackenschmerzen, Kopfschmerzen sowie Beschwerden an der gesamten Wirbelsäule.<br />
Bewegungseinschränkung der Wirbelsäule und neurologische Ausfallerscheinungen<br />
mit unterschiedlichem Ausmaß.<br />
Diagnostik<br />
Es erfolgt eine neurologische Untersuchung sowie die spezielle Untersuchung der<br />
Wirbelsäule. Röntgenaufnahmen der Halswirbelsäule mit Funktionsaufnahmen sind<br />
notwendig. Zudem werden eine Computertomographie (CT) und eine Magnetresonanztomographie<br />
(MRT) benötigt. Selten ist auch nuklearmedizinische Untersuchungen<br />
zur weiteren Diagnostik erforderlich.<br />
Rastatter Str. 17-19 • 75179 Pforzheim • Tel 07231- 60556- 0 • www.sportklinik.de • info@sportklinik.de 107<br />
Neurochirurgie/Wirbelsäule
108<br />
Neurochirurgie / Wirbelsäule<br />
Therapie<br />
Falls keine eindeutige Instabilität und keine neurologischen Defizite bestehen kann<br />
konservativ therapiert werden. Es ist eine Stabilisierung mittels Halsstütze sowie die<br />
Gabe von Schmerzmedikamenten notwendig. Nach der Akutphase kann mit der<br />
kontrollierten Physiotherapie begonnen werden. Bei Frakturen der Halswirbelsäule<br />
sind die individuelle Beratung und die Besprechung der Indikation zur Operation<br />
sowie der sinnvollen Operationsmethode von entscheidender Bedeutung.<br />
OP-Methode<br />
Mikrochirurgische ventrale Diskektomie mit Wirbelkörperentfernung<br />
und Plattenostensynthese<br />
Es erfolgt ein Zugang von der vorderen Halsseite. Unter dem Operationsmikroskop<br />
werden die geschädigten Bandscheibenanteile und der gebrochene Wirbelkörper<br />
entfernt und somit eine Dekompression der Nerven und des Rückenmarks erzielt.<br />
Danach wird die Halswirbelsäule wieder stabilisiert, wobei ein triokortikaler Beckenkammknochen<br />
oder ein metallischer Wirbelkörperersatz implantiert werden kann.<br />
Zusätzlich ist eine ventrale Plattenostensynthese notwendig um eine ausreichende<br />
Stabilität zu gewährleisten.<br />
Dorsale mikrochirurgische Dekompression mit Stabilisierung<br />
Es erfolgt die mikrochirurgische Dekompression des Rückenmarks in mehreren Etagen,<br />
hierbei werden die Bänder und die komprimierenden Knochenanteile abgetragen.<br />
Zur Stabilisierung der Halswirbelsäule wird dann ein Schraubenstabsystem verwendet<br />
was eine dorsale Fixierung bewirkt. Im Einzelfall und nur bei schweren Zerreißungen<br />
mit massiver Instabilität müssen ventrale und dorsale Stabilisierungstechniken<br />
gleichzeitig angewandt werden.<br />
Nachbehandlung<br />
Soweit möglich erfolgt nach der Operation eine frühe Mobilisierung. Bei einer<br />
ausgedehnten Stabilisierungsoperation benötigt der Patient zusätzlich eine Halskrawatte.<br />
Insbesondere bei vorbestehenden neurologischen Defiziten ist eine Rehabilitationsbehandlung<br />
notwendig.<br />
Rastatter Str. 17-19 • 75179 Pforzheim • Tel 07231- 60556- 0 • www.sportklinik.de • info@sportklinik.de
Neurochirurgie / Wirbelsäule<br />
Lendenwirbelsäule (LWS)<br />
Die Lendenwirbelsäule (LWS) ist der untere Abschnitt der Wirbelsäule mit insgesamt<br />
5 Wirbelkörpern. Sie verbindet die Beine und das Becken mit der restlichen<br />
Wirbelsäule. Durch den aufrechten Gang wird dieser Wirbelsäulenabschnitt hoch<br />
belastet, wodurch es häufig zu schmerzhaften Reizzuständen kommt die unter dem<br />
Oberbegriff „Kreuzschmerzen“ zusammengefasst werden. Wichtig ist die differenzierte<br />
Unterscheidung dieser große Palette von Krankheitsbildern, die vom einfachen<br />
Schmerzsyndrom bis zum komplexen Bandscheibenvorfall mit neurologischen<br />
Ausfällen reichen. Degenerative Lendenwirbelsäulenerkrankungen sind sehr häufige<br />
Erkrankungen und kommen auch bei jüngeren Menschen vor.<br />
Bandscheibenvorfall<br />
Ursache<br />
Aufgrund der Degeneration der Bandscheibe kommt es zum Flüssigkeitsverlust, zur<br />
Höhenminderung und dann zu einem Einriss im Faserring. Durch das ausgestoßene<br />
Bandscheibengewebe kommt es zum Druck auf die Nerven, was dann die Schmerzen<br />
verursacht und auch zu neurologischen Defiziten führen kann.<br />
Symptome<br />
Akute und chronische, belastungsabhängige Rückenschmerzen mit Ausstrahlschmerzen<br />
ins Bein. Bewegungsunfähigkeit der Wirbelsäule. Schwäche und Kraftverlust<br />
in den Beinen und Füßen. Kribbelmissempfindungen, Kälte-, Wärmegefühl in den<br />
Beinen. Gangstörung mit Unsicherheit beim Laufen. Beeinträchtigung der Abrollbewegung<br />
des Fußes beim Gehen. Störung der Blasen- und Darmentleerung.<br />
Diagnostik<br />
Es erfolgt eine neurologische Untersuchung sowie die spezielle Untersuchung der<br />
Wirbelsäule. Röntgenaufnahmen der Lendenwirbelsäule evt. mit Funktionsaufnahmen<br />
sind notwendig. Zudem wird eine Magnetresonanztomographie (MRT) benötigt,<br />
die den Bandscheibenvorfall optimal darstellt.<br />
Therapie<br />
Falls keine neurologischen Defizite bestehen, sollte primär konservativ therapiert<br />
werden. Es erfolgt die intensive Physiotherapie sowie die Gabe von Schmerzmedikamenten,<br />
ggf. können lokale Infiltrationen erfolgversprechend sein. Falls durch<br />
diese Maßnahmen keine adäquate Verbesserung zu erzielen ist, sollte die Indikation<br />
zu einer operativen Maßnahme überprüft und besprochen werden. Hierbei ist die<br />
individuelle Beratung und Festlegung der Strategie und der optimal geeigneten<br />
Operationsmethode von entscheidender Bedeutung. Bandscheibenvorfälle, die zu<br />
akuten hochgradigen Lähmungen führen oder Blasen und Mastdarmstörungen<br />
verursachen, müssen notfallmäßig operiert werden.<br />
OP-Methode<br />
Minimal-invasive perkutane Nukleotomie<br />
Dieses Verfahren wird in Lokalanästhesie durchgeführt. Es wird unter radiologischer<br />
Kontrolle eine Kanüle von seitlich in den Bandscheibenraum eingeführt und nach<br />
Kontrastmittelgabe dann mittels einem pneumatisch angetriebenen Saug- und<br />
Schneidemechanismus Bandscheibengewebe entfernt. Für diese Verfahren eignen<br />
Rastatter Str. 17-19 • 75179 Pforzheim • Tel 07231- 60556- 0 • www.sportklinik.de • info@sportklinik.de 109<br />
Neurochirurgie/Wirbelsäule
110<br />
Neurochirurgie / Wirbelsäule<br />
sich Patienten mit einem subligamentären Bandscheibenvorfall. Patienten mit einer<br />
relevanten knöchernen Einengung der Nervenaustrittskanäle (Foramenstenose)<br />
oder mit einer erheblichen Degeneration und Höhenminderung der Bandscheibe<br />
(Osteochondrose) oder einem eindeutigen Bandscheibensequester, profitieren von<br />
diesem Operationsverfahren nicht längerfristig.<br />
Transforaminale endoskopische Diskektomie<br />
Die Operation kann wahlweise in Lokalanästhesie oder in Narkose durchgeführt<br />
werden. Der Zugang erfolgt von seitlich neben der Wirbelsäule durch einen etwa<br />
8 - 10 mm messenden Hautschnitt. Das Endoskop wird an den Nervenaustrittskanal<br />
(Foramen) geführt und dann der Bandscheibensequester unter endoskopische Sicht<br />
entfernt. Dieses minimal-invasive Verfahren eignet sich hauptsächlich bei Patienten<br />
mit einem weit außen gelegenen Bandscheibenvorfall (lateraler Sequester).<br />
Mikrochirurgische Sequestrektomie<br />
Diese mikrochirurgische Operation wird in Narkose durchgeführt. Es wird ein 2 - 3<br />
cm langer Schnitt angebracht und ein spezielles Spekulum eingesetzt, welches die<br />
Rückenmuskulatur zur Seite hält. Man erreicht den Spinalkanal und die darin liegenden<br />
Nerven durch das von der Natur vorgegebene knöcherne Fenster. Nach Präparation<br />
unter dem Operationsmikroskop lässt sich dann der Bandscheibensequester darstellen<br />
und mittels speziellen Miniaturfaßzangen entfernen. Die Bandscheibe selbst wird<br />
belassen und nur eindeutig degenerativ veränderte Anteile werden entfernt. Die<br />
Funktion der Bandscheibe bleibt daher weitgehend erhalten. Die eingeklemmten<br />
Nerven werden hierdurch sofort entlastet und der radikulär ausstrahlende Schmerz<br />
ist schnell rückläufig. Etwas mehr Zeit zur Rückbildung benötigen Gefühlsstörungen<br />
und Lähmungen.<br />
Nachbehandlung<br />
Direkt nach der mikrochirurgische Operation erfolgt die Mobilisierung. Aufstehen<br />
und Gehen ist bereit am Operationstag möglich. Ein Korsett wird nicht benötigt,<br />
da durch den schonenden mikroskopischen Eingriff die Statik und Biomechanik der<br />
Lendenwirbelsäule nicht beeinträchtigt wird. Der stationäre Aufenthalt beträgt üblicherweise<br />
2-3 Tage. In der darauf folgenden Woche erfolgt die Krankengymnastik<br />
und weitere konservative Therapie. Obwohl sich die Patienten schon sehr früher<br />
wieder gut und genesen fühlen, sollten in den 3 – 4 Wochen nach der Operation<br />
keine schweren Lasten gehoben und anstrengende sportliche Aktivitäten unternommen<br />
werden. Die Dauer der Arbeitsunfähigkeit ist individuell sehr variabel und von<br />
vielen Faktoren abhängig.<br />
Facettensyndrom<br />
Ursache<br />
Die chronische Überlastung der Wirbelsäule verursacht nicht nur eine Schädigung<br />
an den Bandscheiben, sondern führt auch zu einer mechanische Abnutzung an den<br />
Wirbelgelenken. Diese Gelenkinnenflächen nennt man Facetten. Das Facettensyndrom<br />
bezeichnet somit die Abnutzung (Arthrose) der kleinen Wirbelgelenke. Durch<br />
Verschleißerscheinungen aber durch ein degenerativ bedingtes Wirbelgleiten, kann<br />
es zu einer Mehrbelastung der Gelenke kommen, die zur kontinuierlichen Abnutzung<br />
Rastatter Str. 17-19 • 75179 Pforzheim • Tel 07231- 60556- 0 • www.sportklinik.de • info@sportklinik.de
Neurochirurgie / Wirbelsäule<br />
und Zerstörung des Gelenkknorpels führt. Es kommt reaktiv zum Knochenanbau,<br />
was zu einer Vergrößerung der Gelenksfacetten führt.<br />
Symptome<br />
Rückenschmerzen bei langem Stehen, Sitzen und Liegen sowie beim Aufrichten.<br />
Die Beschwerden sind vorwiegend Kreuzschmerzen mit Ausstrahlung über das<br />
Gesäß, in die Leistengegend bis zum Oberschenkel. Drehbewegungen der Wirbelsäule<br />
sind schmerzhaft, gerade am Morgen kann das Aufstehen aus dem Bett sehr<br />
beschwerlich sein.<br />
Diagnostik<br />
Es erfolgt eine neurologische Untersuchung sowie die spezielle Untersuchung der<br />
Wirbelsäule. Röntgenaufnahmen der Lendenwirbelsäule mit Funktionsaufnahmen<br />
sind notwendig. Computertomographiebilder (CT) und Magnetresonanztomographieaufnahmen<br />
(MRT) bestätigen die Diagnose. Eine Testinfiltration der Wirbelgelenke<br />
kann ebenso hilfreich sein.<br />
Therapie<br />
Konservative Maßnahmen und Schmerzmedikation können eine Verbesserung beim<br />
Facettensyndrom bewirken. Bei einigen Patienten wirkt die Schlingentischbehandlung<br />
kurzfristig recht gut. Insgesamt haben die konservativen Therapien bei ausgeprägten<br />
Facettendegenerationen nur einen eingeschränkten Erfolg.<br />
OP-Methode<br />
Radiologisch gesteuerte Facetteninfiltration (diagnostisch und<br />
therapeutisch)<br />
Bei der radiologisch gesteuerten Facetteninfiltration wird ein Lokalanästhetikum<br />
verabreicht. Hierbei wird nach lokaler Betäubung der Haut, unter radiologischer<br />
Kontrolle eine dünne Kanüle direkt an und in das Facettengelenk an der Lendenwirbelsäule<br />
eingebracht und eine geringe Menge ( ca. 2 ml) des Lokalanästhetikums<br />
appliziert. Initial ist dies in der Regel beidseits und jeweils in einem Bewegungssegment<br />
sinnvoll, wenn es um die Diagnostik geht. Bei einer therapeutischen<br />
Facettenblockade die auch mit einer periradikuläre Infiltrationsbehandlung (PRT)<br />
kombiniert werden kann, wird ein Gemisch aus Lokalanästhetikum und einem kristalloiden<br />
Corticoidpräparat verabreicht. Hierbei wird nach lokaler Betäubung der<br />
Haut, unter radiologischer Kontrolle eine dünne Kanüle in die kleinen Wirbelgelenke<br />
vorgeschoben und eine geringe Menge (2 - 3 ml) des Medikamentengemischs<br />
appliziert. Ebenso kann auch dieses Medikament direkt um die Nerven herum am<br />
Austritt aus dem Foramen injiziert werden. Die lokale Wirksamkeit erfordert nur<br />
geringe Dosen, das Medikamentengemisch wirkt direkt am Ort des Geschehens und<br />
wird nur langsam abgebaut. Dennoch sind meistens mehrere Sitzungen notwendig,<br />
um eine längerfristige Schmerzfreiheit zu erzielen.<br />
Interspinöse Spreizer<br />
Diese wenig invasive Operation kann wahlweise in Lokalanästhesie oder in Kurznarkose<br />
durchgeführt werden. Es wird ein ca. 4 cm messender Hautschnitt am Rücken<br />
benötigt. Der Spreizer wird unter Röntgenkontrolle zwischen die knöchernen<br />
Dornfortsätze platziert und entlastet so die Wirbelgelenke. Der Eingriff wird in der<br />
Rastatter Str. 17-19 • 75179 Pforzheim • Tel 07231- 60556- 0 • www.sportklinik.de • info@sportklinik.de 111<br />
Neurochirurgie/Wirbelsäule
112<br />
Neurochirurgie / Wirbelsäule<br />
Regel stationär durchgeführt, die Patienten sind bereits am Folgetag gut gehfähig<br />
und belastbar. Der stationäre Aufenthalt dauert 1 – 2 Tage.<br />
Nachbehandlung<br />
Nach der radiologisch gesteuerten Facetteninfiltration oder der PRT ist in der Regel<br />
keine spezielle Nachbehandlung notwendig. Diese Maßnahme kann für viele Monate<br />
zu einer vollständigen Beseitigung oder zumindest zu einer deutlichen Reduktion<br />
der Beschwerden führen. Nach Implantation eines interspinösen Spreizers sind<br />
röntgenologische Verlaufsuntersuchungen und klinische Kontrollen notwendig.<br />
Konservative Therapiemaßnahmen sind meistens hilfreich.<br />
Spinalkanalstenose<br />
Ursache<br />
Die Verengung des Wirbelkanals entsteht meist in höherem Lebensalter durch<br />
chronischen Verschleiß sowie durch Knochenanbau, Wirbelgelenksarthrosen, Bandscheibenvorwölbungen,<br />
Bandverdickungen und Wirbelkörperverschiebungen. Somit<br />
wird der Spinalkanal in dem die Nerven verlaufen immer weiter eingeengt, sodass<br />
durch den kontinuierlichen Druck Schmerzen und neurologische Defizite resultieren.<br />
Symptome<br />
Meistens belastungsabhängige Rückenschmerzen mit Ausstrahlschmerzen in die Beine.<br />
Schwäche und Kraftverlust in den Beinen und Füßen. Kribbelmissempfindungen,<br />
Kälte-, Wärmegefühl in den Beinen. Gangstörung mit Unsicherheit beim Laufen.<br />
Charakteristisch sind die Symptome der spinalen Schaufensterkrankheit (Claudicatio<br />
spinalis). Hierbei reduziert sich die Gehstrecke kontinuierlich.<br />
Diagnostik<br />
Es erfolgt eine neurologische Untersuchung sowie die spezielle Untersuchung der<br />
Wirbelsäule. Röntgenaufnahmen der Lendenwirbelsäule mit Funktionsaufnahmen<br />
sind notwendig. Zudem werden eine Computertomographie (CT) und/oder eine<br />
Magnetresonanztomographie (MRT) benötigt. Selten ist auch eine lumbale Funktionsmyelographie<br />
zur weiteren invasiven Diagnostik erforderlich.<br />
Therapie<br />
Bei einer ausgeprägten Spinalkanalstenose ist die konservative Behandlung wenig<br />
erfolgversprechend, da die mechanische Kompression der Nerven durch die<br />
knöcherne Einengung des lumbalen Spinalkanals wenig beeinflussbar ist. Im Falle<br />
einer massiven Instabilität der Lendenwirbelsäule ist die alleinige mikrochirurgische<br />
Dekompression nicht ausreichend, in diesen Einzelfällen muss dann zusätzlich die<br />
Stabilisierung erwogen werden. Hier ist stets eine individuelle Beratung und die<br />
Wahl des optimalen Operationsverfahren essentiell.<br />
OP-Methode<br />
Mikrochirurgische Dekompression<br />
Diese mikrochirurgische Operation wird in Narkose durchgeführt. Es wird ein 2 - 3<br />
cm langer Schnitt angebracht und ein spezielles Spekulum eingesetzt, welches<br />
die Rückenmuskulatur zur Seite hält. Man erreicht den Spinalkanal und die darin<br />
liegenden Nerven durch das von der Natur vorgegebene knöcherne Fenster. Es<br />
werden unter mikroskopischer Sicht die vergrößerten Facettengelenksanteile mit-<br />
Rastatter Str. 17-19 • 75179 Pforzheim • Tel 07231- 60556- 0 • www.sportklinik.de • info@sportklinik.de
Neurochirurgie / Wirbelsäule<br />
tels Mikrodiamantfräsen und kleinen Stanzen unterminiert und so der Nervenaustrittskanal<br />
und der Spinalkanal erweitert. Durch ein vor Jahren neu entwickeltes<br />
Operationsverfahren (Spetzger, et al) kann über einen einseitigen Zugang der Spinalkanal<br />
beidseits dekomprimiert werden. Dieses Verfahren wurde mittlerweile zu<br />
einem mikrochirurgischen Standardverfahren bei der operativen Behandlung der<br />
Spinalkanalstenose (Spetzger, et al). Die Bandscheibe selbst wird belassen, wenn<br />
sich kein eindeutiger Bandscheibenvorfall findet. Häufiger wird das Facettengelenk<br />
mit einer speziellen Pinzette bipolar koaguliert und erhitzt, wodurch zusätzlich<br />
eine Denervierung der feinen Gelenksnerven erzielt wird, was sich positiv auf die<br />
lokalen Schmerzen auswirkt. Die eingeklemmten Nerven werden entlastet und die<br />
ausstrahlenden Schmerzen sind schnell rückläufig. Unter konservativer Therapie<br />
kommt es rasch zu einer Verbesserung der Gehstrecke.<br />
Nachbehandlung<br />
Direkt nach der mikrochirurgische Operation erfolgt die Mobilisierung. Aufstehen<br />
und Gehen ist bereits am Operationstag möglich. Ein Korsett ist nicht notwendig,<br />
da durch den schonenden mikroskopischen Eingriff die Statik und Biomechanik der<br />
Lendenwirbelsäule nicht beeinträchtigt wird. Der stationäre Aufenthalt beträgt üblicherweise<br />
3 - 4 Tage. In der darauf folgenden Woche erfolgt die Krankengymnastik<br />
und weitere konservative Therapie.<br />
Frakturen<br />
Ursache<br />
Akute oder länger zurückliegende Gewalteinwirkungen auf die Brust- oder Lendenwirbelsäule<br />
mit Zerreißung der Bandstrukturen und Brüchen der Wirbelkörper,<br />
Wirbelbögen und Wirbelgelenke. Frakturen können auch im Rahmen von Tumoren<br />
und Entzündungen der Wirbelsäule oder als Ausdruck einer Osteoporose auftreten.<br />
Symptome<br />
Starke diffuse Rückenschmerzen sowie Beschwerden an der gesamten Wirbelsäule<br />
mit Bewegungseinschränkung der Wirbelsäule bis hin zu neurologischen Ausfallerscheinungen.<br />
Insbesondere im höheren Alter und bei bestimmten Erkrankungen<br />
kommt es häufig als Folge von leichten Stürzen zu Brüchen an der Wirbelsäule.<br />
Diagnostik<br />
Es erfolgt eine neurologische Untersuchung sowie die spezielle Untersuchung der<br />
Wirbelsäule. Röntgenaufnahmen der Wirbelsäule mit Funktionsaufnahmen sind<br />
notwendig. Zudem werden eine Computertomographie (CT) und eine Magnetresonanztomographie<br />
(MRT) benötigt. Gelegentlich sind auch nuklearmedizinische<br />
Untersuchungen zur weiteren Diagnostik erforderlich. Entscheiden ist die Differenzierung<br />
und Abklärung weswegen es zur Fraktur kam.<br />
Therapie<br />
Falls keine schwerwiegende Instabilität und keine neurologischen Defizite bestehen,<br />
kann konservativ therapiert werden. Die Anpassung eines individuellen Stützkorsetts<br />
sowie die Stabilisierung mittels gezielten physiotherapeutischen Maßnahmen und<br />
die Gabe von Schmerzmedikamenten bewirken häufig eine vollständige Ausheilung.<br />
Bei Frakturen der Brust- und Lendenwirbelsäule sind die individuelle Beratung und<br />
die Besprechung der Indikation zur Operation sowie der sinnvollen Operationsmethode<br />
von entscheidender Bedeutung. Bei osteoporotischen Frakturen sowie auch<br />
Rastatter Str. 17-19 • 75179 Pforzheim • Tel 07231- 60556- 0 • www.sportklinik.de • info@sportklinik.de 113<br />
Neurochirurgie/Wirbelsäule
114<br />
Neurochirurgie / Wirbelsäule<br />
bei Wirbelkörpermetastasen zeigen die minimalinvasiven Verfahren mit Injektion<br />
von PMMA-Zement sehr gute Resultate.<br />
OP-Methode<br />
Vertebroplastie und Kyphoplastie<br />
Der minimalinvasive Eingriff kann in Lokalanästhesie oder wahlweise in Narkose<br />
durchgeführt werden. In Bauchlage werden unter kontinuierlicher Röntgenkontrolle<br />
eine oder zwei Hohlnadeln durch die Bogenwurzeln des betroffenen Wirbels<br />
eingebracht und dann der Wirbelkörper durch Aufblasen eines Ballons wiederaufgerichtet<br />
(Kyphoplastie), oder wenn durch die spezielle Lagerung bereits eine Wiederaufrichtung<br />
erzielt wurde, direkt ein Polymerzement (PMMA) in den Wirbelkörper<br />
injiziert (Vertebroplastie). Dieser pastöse Zement füllt den gebrochenen Wirbel von<br />
innen her aus und härtet innerhalb von einigen Minuten aus, sodass eine sofortige<br />
Stabilisierung erzielt wird.<br />
Nachbehandlung<br />
Direkt nach der Operation kann die Mobilisierung erfolgen, somit ist Aufstehen und<br />
Gehen bereit am Operationstag möglich. Ein Korsett ist nur im Einzelfall notwendig.<br />
Der stationäre Aufenthalt beträgt üblicherweise 1 - 2 Tage. In der darauf folgenden<br />
Woche erfolgt die Krankengymnastik und weitere konservative Therapie.<br />
Rastatter Str. 17-19 • 75179 Pforzheim • Tel 07231- 60556- 0 • www.sportklinik.de • info@sportklinik.de
Anfahrtskizze<br />
Anfahrt über die A8 Karlsruhe-Stuttgart<br />
• Verlassen Sie die A8 an der AS Pforzheim West (43) in Richtung Pforzheim-Zentrum.<br />
• Fahren Sie auf die Karlsruher Straße (B10). Folgen Sie dem Straßenverlauf.<br />
• Verlassen Sie die Karlsruher Straße (B10) und biegen Sie rechts in die Stuttgarter<br />
Straße ein.<br />
• Verlassen Sie die Stuttgarter Straße und biegen Sie rechts in die Rastatter Straße<br />
ein.<br />
FRANKFURT<br />
KARLSRUHE<br />
B10<br />
A8<br />
AS PFORZHEIM WEST<br />
Stuttgarter Str.<br />
INDUSTRIEGEBIET<br />
WILFERDINGERHÖHE<br />
B10 / Karlsruher Str.<br />
Raststatter Str.<br />
Rastatter Str. 17-19 • 75179 Pforzheim<br />
Tel 07231- 60556- 0 • Fax 07231- 60556- 3044<br />
www.sportklinik.de • info@sportklinik.de<br />
Wilhelm-Becker Str.<br />
STUTTGART<br />
MÜNCHEN<br />
ZENTRUM<br />
Rastatter Str. 17-19 • 75179 Pforzheim • Tel 07231- 60556- 0 • www.sportklinik.de • info@sportklinik.de 119
ARCUS Kliniken<br />
Rastatter Str. 17-19<br />
75179 Pforzheim<br />
Tel 07231- 60556- 0<br />
Fax 07231- 60556- 3044<br />
www.sportklinik.de<br />
info@sportklinik.de<br />
Rastatter Str. 17-19 • 75179 Pforzheim • Tel 07231- 60556- 0 • www.sportklinik.de • info@sportklinik.de