Ulcus cruris venosum - Cutimed Sorbact
Ulcus cruris venosum - Cutimed Sorbact
Ulcus cruris venosum - Cutimed Sorbact
Sie wollen auch ein ePaper? Erhöhen Sie die Reichweite Ihrer Titel.
YUMPU macht aus Druck-PDFs automatisch weboptimierte ePaper, die Google liebt.
<strong>Cutimed</strong> ® <strong>Sorbact</strong> ®<br />
einfach<br />
unwiderstehlich Aus der Praxis für die Praxis 7<br />
<strong>Ulcus</strong> <strong>cruris</strong> <strong>venosum</strong><br />
Bernd von Hallern
2<br />
BERND VON HALLERN · ELBE KLINIKEN STADE – BUXTEHUDE<br />
<strong>Ulcus</strong> <strong>cruris</strong> <strong>venosum</strong><br />
Mindestens 70% aller Beingeschwüre haben ihre Ursache<br />
in einer chronischen venösen Insuffizienz (CVI). Insbesondere<br />
bei therapierefraktären Verläufen ist stets auch<br />
an Ulcera <strong>cruris</strong> einer nicht venösen Genese zu denken.<br />
Eine dauerhaft erfolgreiche Behandlung muss daher auf<br />
einer umfassenden Diagnostik und den daraus resultierenden<br />
spezifischen Maßnahmen basieren.<br />
Als chronische venöse Insuffizienz (CVI) wird eine dauerhafte<br />
Rückflussstörung des Blutes aus den peripheren<br />
in die zentralen Venen und ihre Folgeerscheinungen bezeichnet.<br />
Somit beschreibt die CVI die Unfähigkeit, nach<br />
Aktivierung der Muskelvenenpumpe einen adäquaten<br />
Druckabfall in den Venen der betroffenen Abschnitte zu<br />
bewirken.<br />
Eine CVI resultiert aus<br />
- einem postthrombotischen Syndrom<br />
- einer Varikose<br />
- oder Gefäßveränderungen.<br />
Bei der Mehrzahl der Patienten ist das postthrombotische<br />
Syndrom der zentrale/wesentliche Faktor zur Entstehung<br />
einer CVI bzw. eines <strong>Ulcus</strong> <strong>cruris</strong> <strong>venosum</strong>. Nach einer<br />
Phlebothrombose entwickeln 80% der Betroffenen eine<br />
CVI und bei mindestens 10% wird im Laufe des Lebens<br />
ein postthrombotisches <strong>Ulcus</strong> <strong>cruris</strong> <strong>venosum</strong> auftreten.<br />
Patient 1<br />
Diagnosen:<br />
• <strong>Ulcus</strong> <strong>cruris</strong> <strong>venosum</strong> beidseits mit Entzündung<br />
• Postthrombotisches Syndrom am linken Unterschenkel<br />
• Adipositas<br />
Therapie:<br />
Chirurgisches Débridement ohne primären Wundverschluss<br />
und antibakterielle Therapie. Konsequente<br />
Kompressionstherapie.<br />
Anamnese und Verlauf:<br />
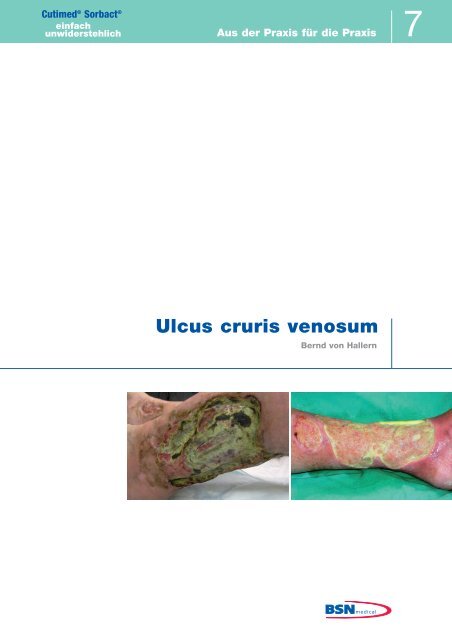
Die 42-jährige Patientin stellte sich mit einem großen<br />
venösen <strong>Ulcus</strong> am linken Unterschenkel vor. Das <strong>Ulcus</strong><br />
war infiziert und mit schmierigen, übel riechenden Nekrosen<br />
belegt. Weitere Ulcera fanden sich am linken Innenknöchel,<br />
sowie am rechten Innen- und Außenknöchel<br />
mit tastbaren Fußpulsen. Die Anamnese der Patientin<br />
beschreibt ein postthrombotisches Syndrom nach tiefer<br />
Thrombose vor 6 Jahren. Seither sind die Ulcera der<br />
Patientin auf unterschiedlichste Art und Weise behandelt<br />
worden. U.a. wurde im Jahr 2005 eine Hauttransplantation<br />
am linken Unterschenkel durchgeführt.<br />
Eine Duplexsonographie der Venen zeigte ein durchgängiges<br />
tiefes Venensystem mit deutlichem Reflux.<br />
Am Unterschenkel ließ sich die Vena tibialis anterior<br />
darstellen. Die Vena saphena magna und parva waren<br />
ausreichend.<br />
Wir haben insbesondere das große <strong>Ulcus</strong> sukzessive<br />
von Nekrosen befreit und mit einer antibakteriellen,<br />
hydrogelbeschichteten Wundauflage (<strong>Cutimed</strong> ® <strong>Sorbact</strong> ®<br />
Gel) versorgt. Dies führte zu einem nekrose- und infektfreien,<br />
granulierenden <strong>Ulcus</strong> nach bereits 11 Tagen. Eine<br />
Kompressionstherapie mit Kurzzugbinden sowie eine<br />
2-tägige Lymphdrainage vervollständigten die Wundbehandlung.<br />
Aus privaten Gründen verließ die Patientin<br />
nach 13 Tagen auf eigenen Wunsch die Klinik.<br />
1. Behandlungstag:<br />
Das riesige <strong>Ulcus</strong> <strong>cruris</strong> an der lateralen Seite des Unterschenkels<br />
ist infiziert und schmierig-fibrinös belegt, teilweise<br />
finden sich Nekrosen. Die schwarzen Areale im<br />
<strong>Ulcus</strong> sind auf eine 6-monatige Eigentherapie mit silberhaltigen<br />
Alginaten zurückzuführen. Soweit möglich<br />
wird eine mechanische Wundreinigung durchgeführt,<br />
gefolgt von einer antiseptischen Spülung und der antibakteriellen<br />
Wundversorgung mit <strong>Cutimed</strong> ® <strong>Sorbact</strong> ® Gel.<br />
Die Fixierung des Wundverbands erfolgt mit einem<br />
Folienverband. Eine konsequente Kompressionstherapie<br />
mit Kurzzugbinden beginnt.<br />
2. Behandlungstag:<br />
Wechsel der Wundauflage nach 24 Stunden: Erste<br />
Beläge haben sich gelöst. Die Wundbehandlung mit<br />
<strong>Cutimed</strong> ® <strong>Sorbact</strong> ® Gel wird fortgeführt.
3<br />
3. Behandlungstag:<br />
Eine fortschreitende Wundreinigung und ein Rückgang<br />
der Infektion sind zu verzeichnen. Ein chirurgisches<br />
Débridement erfolgt unter Lokalanästhesie mit EMLA ®<br />
Creme, um die verbliebenen Nekrosen zu entfernen.<br />
7. Behandlungstag:<br />
Die Wundheilung ist fortgeschritten. Granulation hat<br />
eingesetzt.<br />
4. Behandlungstag:<br />
Nach einer Wundreinigung und Wundspülung zeigen<br />
sich nekrose- und infektfreie Wundverhältnisse. Es erfolgt<br />
nun ein Wechsel zu semi-okklusiven Schaumverbänden<br />
und granulationsfördernden Maßnahmen auf<br />
Basis von Hyaluronsäure.<br />
11. Behandlungstag:<br />
Bei sauberen und granulierenden Wundverhältnissen<br />
am 11. Tag erklärt uns die Patientin überraschend,<br />
dass sie aus privaten Gründen heute das Krankenhaus<br />
verlassen müsse. Einen Wiederaufnahmetermin zur<br />
Durchführung einer Hauttransplantation ließ sie leider<br />
verstreichen.<br />
Patient 2<br />
Diagnosen:<br />
• <strong>Ulcus</strong> <strong>cruris</strong> <strong>venosum</strong> beidseits bei chronisch<br />
venöser Insuffizienz<br />
• Faktor-VIII-Mangel mit Störung der Gefäßendothelfunktion<br />
• Homozysteinämie<br />
Therapie:<br />
Wundbettsanierung und Mesh-Graft-Hauttransplantation<br />
Anamnese und Verlauf:<br />
Der 74-jährige Patient leidet seit mehreren Jahren am<br />
chronischen Ulcera <strong>cruris</strong> aufgrund wiederholter Thrombosen<br />
und wurde deshalb bereits in der Vergangenheit<br />
mit Marcumar ® behandelt. Zu Beginn der Behandlung<br />
zeigte sich ein handtellergroßes <strong>Ulcus</strong> medial am vorderen<br />
Schienenbein, wobei oberhalb des Sprunggelenkes<br />
die Sehnen frei lagen. Die gesamte Wundfläche<br />
war fibrinös belegt und randständig zeigten sich Reste<br />
von Hautnekrosen. Die Wundumgebung des kolonisierten<br />
und übelriechenden <strong>Ulcus</strong> war gerötet und geschwollen.<br />
Der Patient spürte deutliche Schmerzen bei Berühren<br />
der Wunde.<br />
Unter Lokalanästhesie mit EMLA ® Creme führten wir ein<br />
Débridement durch, spülten antiseptisch mit Octenidinlösung<br />
und legten einen antibakteriellen Verband<br />
bestehend aus <strong>Cutimed</strong> ® <strong>Sorbact</strong> ® Kompressen an. Am<br />
3. Behandlungstag wurde unter EMLA-Anästhesie die<br />
freiliegende Sehne oberhalb des Sprunggelenkes entfernt.<br />
Unter täglichen Wundbehandlungen und Einsatz<br />
von antibakteriellen Verbänden wurde das <strong>Ulcus</strong> zusehends<br />
sauber.<br />
Nach ausführlicher präoperativer Diagnostik und Gerinnungsdiagnostik<br />
erfolgte bei granulierenden und infektfreien<br />
Wundverhältnissen 15 Tage nach Aufnahme eine<br />
Varizenoperation des linken Beines mit Stripping der<br />
Vena saphena magna. Im Zuge dessen wurde gleichzeitig<br />
eine Mesh-Graft-Hauttransplantation durchgeführt.
4<br />
11. Behandlungstag:<br />
Die <strong>Cutimed</strong> ® <strong>Sorbact</strong> ® Kompressen – vor dem Anlegen<br />
mit <strong>Cutimed</strong> Gel bestrichen – lassen sich ohne Traumatisierung<br />
des Wundgrundes entfernen. Es ist eine<br />
deutliche Granulation der Wunde zu verzeichnen. Aufgrund<br />
der infektfreien Wundverhältnissen wird die Behandlung<br />
mit hydroaktiven Wundauflagen fortgesetzt.<br />
1. Behandlungstag:<br />
Es ist ein großes, semizirkuläres, fibrinös belegtes, teils<br />
mit Nekrosen behaftetes, infiziertes <strong>Ulcus</strong> <strong>cruris</strong> zu<br />
sehen. Das <strong>Ulcus</strong> besteht seit 26 Monaten und vergrößert<br />
sich ständig. Die bisherigen Wundauflagen<br />
bestanden aus Fettgazen, Silikonwundauflagen, Silberalginaten<br />
und Saugkompressen. Eine Kompressionstherapie<br />
mit Kompressionsstrümpfen wurde nur insuffizient<br />
durchgeführt.<br />
Die erste Maßnahme bei der Patientenaufnahme besteht<br />
in einem mechanischen Débridement und einer ausgiebigen<br />
Wundspülung mit Octenidinlösung. <strong>Cutimed</strong> ®<br />
<strong>Sorbact</strong> ® Kompressen und Saugkompressen werden<br />
für 24 Stunden angelegt. Eine konsequente Kompressionstherapie<br />
mit Kurzzugbinden wird eingeleitet.<br />
15. Behandlungstag:<br />
Die Wundverhältnisse zeigen eine frische Granulation.<br />
Eine Mesh-Graft-Hauttransplantation wird für den<br />
nächsten Tag geplant.<br />
5. Behandlungstag:<br />
Bereits nach 4 Behandlungstagen zeigen sich deutlich<br />
verbesserte Wundverhältnisse und ein Rückgang der<br />
Infektionszeichen. Die freiliegende Sehne wurde am<br />
Vortag entfernt. Die begonnene Therapie wird fortgeführt.<br />
20. Behandlungstag:<br />
Am 4. postoperativen Tag ist das Transplantat vollständig<br />
angewachsen. Weitere 4 Tage später wird der<br />
Patient aus der Klinik entlassen.<br />
Verfasser:<br />
Bernd von Hallern<br />
Elbe Kliniken Stade – Buxtehude gGmbH<br />
Klinikum Stade<br />
Bremervörder Straße 111<br />
21682 Stade<br />
Deutschland<br />
Anmerkung:<br />
Der Produktname Cutisorb ® <strong>Sorbact</strong> ® wurde zum<br />
01.01.2008 in <strong>Cutimed</strong> ® <strong>Sorbact</strong> ® umbenannt.<br />
Die dargestellten Kasuistiken wurden u.a. mit<br />
Cutisorb ® <strong>Sorbact</strong> ® Kompressen und Cutisorb ®<br />
<strong>Sorbact</strong> ® Saugkompressen durchgeführt.<br />
70471-00301-00 07/2008