Inhalte für das Eingangstestat des Kreißsaalpraktikums - Geburtshilfe
Inhalte für das Eingangstestat des Kreißsaalpraktikums - Geburtshilfe
Inhalte für das Eingangstestat des Kreißsaalpraktikums - Geburtshilfe
Sie wollen auch ein ePaper? Erhöhen Sie die Reichweite Ihrer Titel.
YUMPU macht aus Druck-PDFs automatisch weboptimierte ePaper, die Google liebt.
24 Normale Geburt<br />
Zur Orientierung<br />
Eine Geburt ist ein natürlicher komplexer physiologischer Vorgang, der dazu dient, <strong>das</strong> Kind<br />
(Geburtsobjekt) aus dem Uterus auszutreiben (Pschyrembel 2004 Klinisches Wörterbuch). Sie<br />
ist als normal anzusehen, wenn der vorangehende Teil der flektierte kindliche Schädel ist, der<br />
Ablauf spontan erfolgt und die zulässige Geburtsdauer nicht überschreitet. Im Kapitel werden<br />
die Regulation der Geburtsauslösung, die Geburtsmechanik und die Physiologie der Geburt<br />
behandelt.<br />
24.1. Geburtsmechanik<br />
24.1.1.Geburtsweg<br />
Die Geburtswege bestehen aus dem knöchernen kleinen Becken und dem Weichteilrohr.<br />
Der Knochenkanal <strong>des</strong> kleinen Beckens bestimmt die Weite, Form und Richtung <strong>des</strong><br />
Geburtsweges.<br />
Es werden entsprechend ihrer Form und Bedeutung <strong>für</strong> den Geburtsverlauf werden 3 Etagen<br />
<strong>des</strong> Knochenkanals unterschieden: der Beckeneingangraum, die Beckenhöhle und der<br />
Beckenausgangsraum.<br />
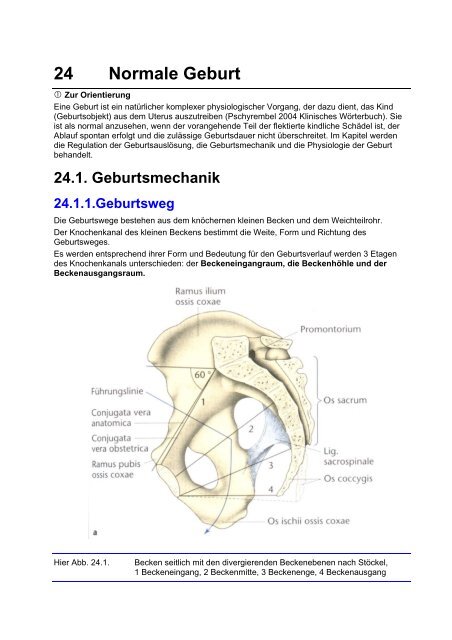
Hier Abb. 24.1.<br />
Becken seitlich mit den divergierenden Beckenebenen nach Stöckel,<br />
1 Beckeneingang, 2 Beckenmitte, 3 Beckenenge, 4 Beckenausgang
Die Führungslinie (Beckenachse) ist durch den Mittelpunkt der der Ebenen bestimmt.<br />
Beckeneingang (BE)<br />
Der Beckeneingangsraum wird von zwei parallelen Ebenen begrenzt. Die obere<br />
Beckeneingangsebene reicht vom Promontorium zur Oberkante der Symphyse. Nach caudal<br />
begrenzt die Parallelebene durch den am weitesten nach innen vorspringenden Punkt der<br />
Symphyse den Beckeneingangsraum. Der Beckeneingang ist queroval. In der oberen<br />
Beckeneingangsebene beträgt der quere Durchmesser (Diameter transversalis) 13 cm,<br />
während die Weite <strong>des</strong> Längsdurchmesser (Conjugata anatomica) 12 cm misst. Von größter<br />
klinischer Bedeutung ist jedoch die Conjugata vera obstetrica, die als der kleinste<br />
Durchmesser im Beckeneingang vom Promotorium zum am weitesten nach innen<br />
vorspringenden Teil der Symphyse zieht und 11 cm messen sollte.<br />
Nach MRT- Ausmessungen <strong>des</strong> kleinen Beckens beträgt bei Frauen in Mitteleuropa die mittlere<br />
Weite der Conjugata vera 11,6 + 1,1 cm (8,9 –15,8 cm) und die <strong>des</strong> Diameter transversalis 12,6<br />
+ 1,0 cm (8,8 – 15,5 cm).<br />
Die beiden schrägen Durchmesser, Diameter obliqua, messen ca. 12 cm. Nach ihrer Richtung<br />
werden sie als I. oder II. Durchmesser bezeichnet, was <strong>für</strong> <strong>das</strong> Verständnis der<br />
Geburtsmechanik von großer Bedeutung ist. Der I. schräge Durchmesser zieht von vorn (d.h.<br />
ventral) links nach rechts hinten (dorsal), während der II. schräge Durchmesser von rechts vorn<br />
nach links hinten verläuft.<br />
Hier Abb. 24.2. Beckeneingangsebene mit a) Conjugata vera obstetrica 11 cm, b)<br />
Diameter obliqus 12 cm, c) Diameter transversalis 13 cm
Beckenhöhle<br />
In der sich nach caudal anschließenden Beckenhöhle werden die Beckenmitte (BM) und die<br />
Beckenenge unterschieden.<br />
Die Beckenmitte wird begrenzt von der Mitte der hinteren Symphysenfläche vorn, dem 3.<br />
Kreuzbeinwirbel hinten und den Innenflächen der Acetabulae seitlich. Sie ist kreisrund mit einem<br />
Durchmesser von ca. 12 - 13 cm.<br />
Die Beckenenge ist eine Ebene, die vorn durch den Unterrand der Symphyse, seitlich durch die<br />
Spinae ischiadicae und hinten vom Articulus sacrococcygeus (Kreuzbeinspitze) begrenzt wird.<br />
Der gerade Durchmesser beträgt 11 cm und der quere Abstand der Spinae ischiadicae etwa<br />
10,5 cm.<br />
Beckenausgangsraum (BA)<br />
Der Beckenausgang findet seine Begrenzung in der Unterkante der Symphyse, dem Steißbein<br />
und seitlich den beiden Tubera ischiadica. Er hat eine längsovale Form mit einem Längs-<br />
(geraden) Durchmesser von 11,5 cm und einem Querdurchmesser von 11 cm. Durch die<br />
Möglichkeit <strong>des</strong> Steißbeines sich nach dorsal vom Kreuzbein abzuwinkeln, kann der gerade<br />
Durchmesser noch erweitert werden.<br />
Durch die Mittelpunkte dieser klassischen Ebenen verläuft die Führungslinie <strong>des</strong><br />
Geburtskanals, die vom Beckeneingang bis zur Beckenenge gerade verläuft und danach sich<br />
nach vorn offen um die Symphyse bogenförmig krümmt (Knie <strong>des</strong> Geburtsweges) (Abb. 24.1.)<br />
Weichteilrohr<br />
Das Weichteilrohr ist am knöchernen Geburtskanal befestigt und besteht aus einem inneren und<br />
einem äußeren Anteil. Der innere Anteil setzt sich zusammen aus:<br />
• Dem unteren Uterinsegment<br />
• Der Zervix und<br />
• Dem sogenannten Weichteilansatzrohr aus Vagina und Vulva<br />
Der äußere Anteil wird von der Beckenbodenmuskulatur gebildet. Diese schließt den<br />
Beckenboden nach caudal ab und ist physiologischer Weise aus dachziegelartig übereinander<br />
geschobenen 3 Muskel- und Fascienschichten aufgebaut:<br />
• Diaphragma pelvis – M. levator ani, die den „Levatorentrichter“ bilden und nach vorn den<br />
Hiatus genitalis (Levatorenspalt) freigeben<br />
• Diaphragma urogenitale – M. transversus perinei profundus, die den Hiatus verengen<br />
• Äußere Schließmuskelschicht – M. bulbocavernosus und M. sphincter ani sowie<br />
M. ischiocavernosus und M. transversus perinei superficialis<br />
Die äußere Öffnung <strong>des</strong> Geburtskanals wird vom M. bulbocavernosus und die Analöffnung<br />
durch den M. sphinkter ani jeweils ringförmig umschlossen, so <strong>das</strong>s sich dadurch <strong>das</strong> Bild einer<br />
großen 8 auf dem Diaphragma urogenitale darstellt. Unter der Geburt werden diese Schichten<br />
so verschoben, <strong>das</strong>s sie am Ende nebeneinander liegen und dorsal den von 4 cm auf bis zu15<br />
cm ausgewalzten Damm bilden, über den der kindliche Kopf geboren wird.
Abb. 24.3. vollständig entfaltetes äußeres Weichteilrohr<br />
24.1.2. Geburtsobjekt<br />
Das Kind ist Objekt der Geburt, <strong>das</strong> durch die auf ihn wirkende Kräfte durch den Geburtskanal<br />
hindurchbewegt wird. Ein Kind am Geburtstermin ist zwischen 49 – 54 cm lang und wiegt<br />
zwischen 2800 und 4030 g. Bei der Normalgeburt geht der Kopf <strong>des</strong> Kin<strong>des</strong> voran durch den<br />
Geburtskanal. Damit ist der Kopf als größter Teil <strong>des</strong> Kin<strong>des</strong> von größter Bedeutung <strong>für</strong> die<br />
Geburtsmechanik. Er füllt den Beckenraum fast vollständig aus und die Umfänge und<br />
Durchmesser <strong>des</strong> kindlichen Kopfes im Verhältnis zu den Beckenmaßen sind ausschlaggebend,<br />
ob eine normale Geburt überhaupt möglich ist.<br />
Tabelle 24.1. Maße <strong>des</strong> kindlichen Schädels<br />
Durchmesser<br />
Diameter biparietalis<br />
= größter quere Durchmesser<br />
Diameter bitemporalis<br />
= kleiner querer Durchmesser<br />
Diameter suboccipito-bregmaticus<br />
= kleinster Längsdurchmesser<br />
Diameter fronto-occipitalis<br />
= gerader Durchmesser<br />
Länge in<br />
cm<br />
9,5<br />
8<br />
Ebene<br />
9,5 Planum suboccipitobregmaticum<br />
Umfang<br />
in cm<br />
32<br />
12 Planum fronto-occipitale 34
Diameter mento-occipitale<br />
= größter Längsdurchmesser<br />
13,5 Planum mento-occipitale 35<br />
Hier Abb. 24.4.<br />
kindlicher Kopf in Seitenansicht (a) und Aufsicht (b)<br />
Der kindliche Kopf besteht aus gegeneinander noch verschieblichen Knochenschuppen, die<br />
durch bindegewebige Nähte und Fontanellen verbunden sind (Abb. 24.4. a). Diese Nähte sind<br />
bei der vaginalen Untersuchung tastbar und ermöglichen so die Beurteilung der Einstellung <strong>des</strong><br />
Kopfes im Beckenkanal.<br />
Es werden unterschieden:<br />
Pfeilnaht<br />
Stirnnaht<br />
Kranznaht<br />
Lambdanaht<br />
Große Fontanelle<br />
Kleine Fontanelle<br />
Längsnaht zwischen den Scheitelbeinen<br />
Längsnaht zwischen den Stirnbeinen<br />
Quernaht zwischen den Scheitel- und Stirnbeinen<br />
Quernaht zwischen Scheidel- und Hinterhauptbeinen<br />
Kreuzung von Pfeil-, Kranz- und Stirnnaht auf dem Vorderhaupt,<br />
vierzipflig (vier abgehende Nähte sind tastbar)<br />
Kreuzung von Pfeil- und Lambdanaht auf dem Hinterhaupt<br />
Dreizipflig (drei abgehende Nähte sind tastbar)<br />
Die Beurteilung der Richtung der Pfeilnaht und der tastbaren Fontanellen ist von großer<br />
klinischer Bedeutung, da sich dadurch Abweichungen vom normalen Geburtsablauf erkennen<br />
lassen.<br />
Die Maße der anderen großen Teile <strong>des</strong> Kin<strong>des</strong> sind von untergeordneter Bedeutung, da sie<br />
weich und damit verformbar sind und somit in der Regel problemlos durch den bereits vom Kopf<br />
aufgedehnten Geburtskanal hindurchpassen.<br />
Schulterbreite ca. 12 cm, Schulterumfang ca. 35cm<br />
Hüftbreite ca. 11 cm, Hüftumfang ca. 27 cm<br />
24.1.3. Geburtskräfte
Die treibenden Kräfte unter der Geburt werden durch die koordinierten Kontraktionen <strong>des</strong><br />
Myometriums bestimmt. Als Geburtswehen werden schmerzhafte regelmäßige Kontraktionen<br />
alle 5 Minuten bezeichnet. Am Uterus lassen sich jedoch physiologischer Weise während der<br />
gesamten Schwangerschaft vereinzelte unregelmäßige Kontraktionen nachweisen, die in ihrer<br />
Häufigkeit im Schwangerschaftsverlauf zunehmen. So kann in der 32. SSW eine spürbare,<br />
jedoch nicht schmerzhafte Wehe pro Stunde durchaus als normal angesehen werden.<br />
Entscheidend ist die Wirksamkeit der Kontraktionen bei der Reifung und Eröffnung <strong>des</strong><br />
Muttermun<strong>des</strong>.<br />
Danach unterscheidet man verschiedene Wehenarten:<br />
Schwangerschaftswehen – unregelmäßige nicht schmerzhafte und nicht<br />
muttermundswirksame Kontraktionen <strong>des</strong> Uterus. Lokale Kontraktionen, die sich nicht über den<br />
gesamten Uterus ausbreiten, werden als Alvarez-Wellen bezeichnet. Sie sind von niedriger<br />
Intensität, jedoch höherer Frequenz. Vereinzelte stärkere Kontraktionen <strong>des</strong> gesamten<br />
Myometriums nennt man nach deren Beschreibern Braxton-Hicks-Kontraktionen.<br />
Senkwehen – unregelmäßige Wehen bis zu einigen Stunden, die meist 3 –4 Wochen vor dem<br />
Termin auftreten und mit dem Absenken <strong>des</strong> Leibes und dem Eintritt <strong>des</strong> kindlichen Kopfes ins<br />
Becken einhergehen.<br />
Vorwehen – auch Stellwehen genannt, regelmäßigere Wehen vor der Geburt, die den<br />
kindlichen Kopf fest ins Becken einstellen, jedoch noch keine Muttermundseröffnung bewirken.<br />
Sie können schmerzhaft empfunden werden und zu einer vorzeitigen Vorstellung der<br />
Schwangeren im Kreißsaal führen.<br />
Eröffnungswehen – regelmäßige schmerzhafte Wehen im Abstand < 5 Minuten, die zur<br />
Eröffnung <strong>des</strong> Muttermun<strong>des</strong> führen, also echte Geburtswehen sind. Sie nehmen in Stärke und<br />
Frequenz während der Eröffnungsperiode zu.<br />
Austreibungswehen - starke, schmerzhafte Wehen nach vollständig eröffnetem Muttermund<br />
alle 2-3 Minuten, die <strong>das</strong> Kind durch den Geburtskanal bewegen. Anfangs von der Kreißenden<br />
noch zu „veratmen“, kurz vor der Austreibung nur noch zu „verhecheln“<br />
Presswehen – Austreibungswehen kombiniert mit der Bauchpresse der Kreißenden<br />
(„Mitpressen“) bei der Austreibung <strong>des</strong> Kin<strong>des</strong>. Sehr schmerzhaft und nicht mehr zu veratmen<br />
durch reflektorischen Pressdrang.<br />
Nachgeburtswehen – Uteruskontraktionen zur Lösung und Austreibung der Plazenta, danach<br />
zur Tonisierung <strong>des</strong> Myometriums und damit Blutstillung durch Kontraktion der uteroplazentaren<br />
Gefäße<br />
Nachwehen – Kontraktionen im Wochenbett zur Förderung der Uterusrückbildung (Involution).<br />
Treten insbesondere beim Stillen auf, da durch Stillreflex Oxytocin ausgeschüttet wird. Sie<br />
können schmerzhaft erlebt werden.<br />
Bei der Analyse der Wehenform zeigt sich ein symmetrischer Verlauf mit einem zunehmenden<br />
Anstieg der uterinen Kontraktionen (Stadium incrementi), der Wehenakme (Höhepunkt) und<br />
dem allmähliche Abfall (Stadium decrementi).<br />
Die Wehendauer beträgt zwischen 20 bis maximal 90 Sekunden. Längere Kontraktionen sind<br />
unphysiologisch und werden als Dauerkontraktion bezeichnet.<br />
Die Wehenstärke ist am einfachsten subjektiv durch Auflegen der Hand auf den Bauch der<br />
Schwangeren zu beurteilen. Heute nur noch selten durchgeführt wird eine objektive Messung<br />
<strong>des</strong> intrauterinen Druckanstieges mittels eines nach Blasensprung in die Gebärmutterhöhle<br />
eingeführten Katheters (interne Tokometrie). Die externe Tokometrie misst die Änderung der<br />
Bauchdeckenwandspannung („Hartwerden <strong>des</strong> Bauches“) während der Wehe mit einem<br />
Druckwandler. Mit dieser indirekten Messung kann die Wehenfrequenz und -Dauer, nicht aber<br />
deren Stärke aufgezeichnet werden, da die registrierten Druckänderungen einer Reihe von<br />
äußeren Einflussfaktoren unterliegen.
Die uterinen Kontraktionen beginnen meist im Bereich der Tubenwinkel (links häufiger als<br />
rechts) und breiten sich dann symmetrisch über den Fundus und <strong>das</strong> Corpus uteri aus. Dabei ist<br />
der Uterus funktionell zweigeteilt. Während <strong>das</strong> Corpus uteri sich aktiv kontrahiert, werden <strong>das</strong><br />
untere Uterinsegment und die Cervix passiv gedehnt und somit der Geburtsweg erweitert.<br />
In dem unteren Uterinsegment sind die kontrahierenden Muskelfasern der Corpus verankert, so<br />
<strong>das</strong>s dadurch ein gerichteter Aufbau <strong>des</strong> intrauterinen Druckes zur Austreibung <strong>des</strong><br />
Uterusinhaltes nach caudal erreicht wird.<br />
Der Übergang zwischen den aktiven und passiven Uterusteilen wird als Bandl´sche Furche<br />
bezeichnet und ist als Kontraktionsring durch die Bauchdecken tastbar. Während der Geburt<br />
steigt dieser Richtung Fundus an.<br />
24.1.3 Bewegungen unter Geburt<br />
Zum Verständnis der Geburtsmechanik sind folgende geburtshilflichen Definitionen sehr wichtig,<br />
da sie <strong>das</strong> Verhältnis <strong>des</strong> Geburtsobjektes (Kind) zum Geburtskanal beschreiben:<br />
Tabelle 24.2. Definitionen geburtshilflicher Grundbegriffe<br />
Lage<br />
Stellung<br />
Haltung<br />
Einstellung<br />
Verhältnis der Längsachse <strong>des</strong> Kin<strong>des</strong> zur Längsachse der Mutter<br />
Es werden Längs- , Schräg- und Querlagen unterschieden, wobei<br />
es bei den Längslagen zwei Poleinstellungen (Schädellage und<br />
Beckenendlage) gibt<br />
Nur Längslagen sind vaginal gebärfähig.<br />
Verhältnis <strong>des</strong> kindlichen Rückens zur Seite der Mutter Folgende<br />
Stellungen werden unterschieden<br />
I. Stellung - kindlicher Rücken auf der linken Seite der Mutter<br />
II. Stellung - kindlicher Rücken auf der rechten Seite der Mutter<br />
Dorsoanteriore Stellung – kindlicher Rücken vorn<br />
Dorsoposteriore Stellung – kindlicher Rücken hinten<br />
Dorsoinferiore /dorsosuperiore Stellung bei Querlage<br />
Verhältnis <strong>des</strong> kindlichen Kopfes zum kindlichen Rumpf während<br />
<strong>des</strong> Durchtrittes durch den Geburtskanal (innerkindliche<br />
Beziehung)<br />
Bei Eintritt <strong>des</strong> Kopfes in Beckeneingang ist die Haltung <strong>des</strong><br />
Kopfes indifferent, um dann physiologischer Weise gebeugt<br />
werden (Flexionshaltung). Bleibt diese Beugung aus, spricht man<br />
von einer Deflexionshaltung (indifferente und überstreckte<br />
Kopfhaltung), die immer pathologisch ist.<br />
Verhältnis <strong>des</strong> vorangehenden Teils <strong>des</strong> Kin<strong>des</strong> zum<br />
Geburtskanal<br />
Bei Schädellage gehen in Abhängigkeit von der Haltung <strong>des</strong><br />
Kopfes die kleine Fontanelle (Flexionshaltung) bzw. die große<br />
Fontanelle oder Stirn voran (Deflexionshaltung). Der<br />
vorangehende Teil wird in Bezug zur Symphyse gesetzt, wobei<br />
sich die kleine Fontanelle vorn (unter der Symphyse) oder hinten<br />
(in der Beckenhöhle) befinden kann (vordere oder hintere<br />
Einstellung)<br />
Während Lage und Stellung durch die äußere Untersuchung (Leopoldsche Handgriffe) oder<br />
mittels Ultraschall ermittelt werden können, sind Haltung und Einstellung nur durch die innere,<br />
vaginale oder rektale, digitale Untersuchung erfassbar.
Die Begriffe von Lage und Haltung werden meist zusammengefasst, weil die tastbare<br />
Kopfhaltung eine Schädellage voraussetzt. Da sich die kleine Fontanelle auf dem Hinterhaupt<br />
befindet, spricht man bei Flexionshaltung auch von Hinterhauptslage. Analog gilt bei der<br />
indifferenten Kopfhaltung, bei der die große Fontanelle führt, die Bezeichnung Vorderhauptslage<br />
und bei einer Überstreckung <strong>des</strong> Kopfes Stirnlage, wenn die kindliche Stirn den vorangehenden<br />
Teil darstellt.<br />
Im geburtshilflichen Alltag wird die Beschreibung der kindlichen Position zu einem<br />
Begriff zusammengezogen. Für die normale Geburt wäre dies z.B. II. vordere<br />
Hinterhauptslage. Dies bedeutet: II. = kindlicher Rücken rechts, vordere = kleine<br />
Fontanelle unter der Symphyse, Hinterhauptslage = Längslage mit Poleinstellung<br />
Schädellage bei flektiertem Kopf.<br />
Von 100 Geburten erfolgen über 90 % als „normale“ vordere Hinterhauptslagen.<br />
Geburtsmechanischer Ablauf einer normalen Geburt aus I.<br />
vorderer Hinterhauptslage<br />
Beim Eintreten in den querovalen Beckeneingang muss sich der Kopf ebenfalls mit seinem<br />
längsten frontooccipitalen Durchmesser quer einstellen. Das heißt, es ist die Pfeilnaht quer zu<br />
tasten, die Haltung <strong>des</strong> Kopfes indifferent. Diese Einstellung vollzieht sich bei Erstgebärenden in<br />
den letzten Schwangerschaftswochen, bei Mehrgebärenden erst mit Wehenbeginn<br />
Unter der Geburt muss <strong>das</strong> Kind 5 Bewegungen durchführen:<br />
1. Progressionsbewegung Tiefertreten <strong>des</strong> Kopfes durch den Geburtskanal<br />
2. Flexion Beugung <strong>des</strong> Kopfes beim Eintritt <strong>des</strong> Kopfes in<br />
die Beckhöhle<br />
3. „innere“ Rotation Drehung <strong>des</strong> Kopfes aus dem queren in den<br />
Längsdurchmesser<br />
4. Deflexion Streckung <strong>des</strong> Kopfes bei Austritt aus dem<br />
Geburtskanal<br />
5. „äußere“ Rotation Rückdrehung <strong>des</strong> Rumpfes aus dem queren in<br />
den Längsdurchmesser beim Tiefertreten der<br />
Schultern<br />
Alle Bewegungen <strong>des</strong> Kin<strong>des</strong> während der Geburt sind passiv, durch äußere Kräfte verursacht.<br />
Deshalb wird es als Geburtsobjekt bezeichnet.<br />
Die Ursachen <strong>für</strong> diese Bewegungen liegen in der Anpassung <strong>des</strong> Kin<strong>des</strong> an den Geburtskanal,<br />
der im Beckeneingang queroval, in Beckenmitte rund und im Beckenausgang längsoval<br />
gestaltet ist. Es folgt dabei dem Prinzip <strong>des</strong> geringsten Widerstan<strong>des</strong>.<br />
Durch die Beugung <strong>des</strong> Kopfes wird der Kopfumfang verkleinert, da <strong>das</strong> sich einstellende<br />
Planum occipito-bregmaticum mit 32 cm Umfang den geringsten Platzbedarf hat. Beim<br />
Tiefertreten <strong>des</strong> Kopfes erfolgt die innere Rotation aus dem queren Kopfdurchmesser über den<br />
schrägen in den geraden Durchmesser, da der Beckenausgang längsoval ist. Im Normalfall<br />
rotiert <strong>das</strong> Gesicht nach dorsal, <strong>das</strong> Hinterhaupt stellt sich unter der Symphyse ein.<br />
Progression, Flexion und Rotation verlaufen dabei parallel, so <strong>das</strong>s der Kopf in einer<br />
Schraubbewegung die Beckenhöhle durchtritt.<br />
Erst wenn der Kopf den Beckenboden erreicht und sich die Nacken-Haar-Grenze unter der<br />
Symphyse einstellt, kann die Deflexionsbewegung beginnen. Die Geburt <strong>des</strong> Kopfes über den
Damm ist also eine reine Streckbewegung mit dem Drehpunkt (Hypomochlion) an der<br />
Nackenhaargrenze. Mit dem Austritt <strong>des</strong> Kopfes treten die Schultern quer in <strong>das</strong> kleine Becken<br />
ein. Während der folgenden Wehen treten die Schultern tiefer und müssen ebenfalls in den<br />
längsovalen Durchmesser rotieren. Dies wird sichtbar an der äußeren zweiten Rotation, die<br />
sich nun in Form einer Rückrotation <strong>des</strong> bereits geborenen Kopfes darstellt.<br />
a) Eintritt in den Beckeneingang,<br />
Kopf indifferent,<br />
Pfeilnaht quer<br />
b) Durchtritt <strong>des</strong> Kopfes<br />
durch die Beckenhöhle als<br />
Schraubbewegung<br />
e) Austritt <strong>des</strong> Kopfes<br />
als reine Deflektionsbewegung
d) Geburt <strong>des</strong> Kopfes<br />
nach vollendeter<br />
Deflexion<br />
e) äußere Rotation<br />
<strong>des</strong> Kopfes, dadurch<br />
Schulterbreite nun<br />
gerade<br />
f) Schulterentwicklung<br />
nach Anstemmen <strong>des</strong><br />
vorderen Oberarms<br />
als Drehpunkt<br />
Hier Abb. 24.5.<br />
(nach Pschyrembel)<br />
Geburtsmechanik einer normalen Geburt aus I. vorderen Hinterhauptslage<br />
Und evtl. Fotofolge der Austreibungsphase aus Bühling/Friedmann S. 234 aber andere<br />
Beschriftung<br />
24.2. Regulation der Geburtsauslösung<br />
Obwohl die Geburt zu den Grundelementen <strong>des</strong> Lebens gehört, wissen wir immer noch recht<br />
wenig über deren Auslösung und Regulation. Durch intensive Grundlagenforschung wurde in<br />
den letzten Jahren eine Vielzahl neuer Erkenntnisse zur Initialisierung und Regulation <strong>des</strong><br />
Geburtsgeschehens gewonnen<br />
24.2.1. Phasen der Geburtsregulation<br />
Man kann den physiologischen Ablauf von Spätschwangerschaft und Geburt hinsichtlich der<br />
uterinen Aktivität in 4 Phasen einteilen.
uterine Aktivität<br />
Geburt<br />
Ruhephase<br />
Hemmung<br />
der<br />
Spontanaktivität<br />
Aktivierung<br />
Expression<br />
von<br />
Rezeptoren<br />
Gap junctions<br />
Ionenkanälen<br />
Stimulation<br />
Regelmäßige<br />
Wehentätigkeit<br />
Involution<br />
Abb. 24.6.<br />
Phasen der uterinen Aktivierung<br />
Die Schwangerschaft ist durch eine relative uterine Ruhe mit einer Hemmung der myometranen<br />
Spontanaktivität gekennzeichnet, <strong>für</strong> die verschiedene humorale und parakrine Faktoren wie<br />
Progesteron, Relaxin, Stickstoff-monoxid (NO) und auch Prostacyclin verantwortlich gemacht<br />
werden .<br />
In den letzten Wochen der Schwangerschaft folgt eine Phase der Aktivierung der uterinen<br />
Aktivität, in der vor allem durch den wachsenden Einfluss von Östrogenen im Myometrium<br />
verstärkt gap junctions ausgebildet werden. Gemeinsam mit einer Zunahme der<br />
Oxytocinrezeptorexpression und von Ionenkanälen an den Membranoberflächen werden die<br />
Kontraktionsbereitschaft <strong>des</strong> Myometriums erhöht und so die Möglichkeit einer koordinierten<br />
Kontraktionsausbreitung über den Uterus geschaffen. Somit kann in der unmittelbar präpartalen<br />
Phase der Stimulation der myometranen Aktivität durch Oxytocin und Prostaglandine eine<br />
regelmäßige Wehentätigkeit erreicht werden, die in der Austreibung <strong>des</strong> Kin<strong>des</strong> endet. Nach der<br />
Geburt schließt sich die Phase der Involution an, deren Kontraktion durch Oxytocin vermittelt<br />
wird.<br />
Die strukturelle Basis der uterinen Kontraktionen ist die Koppelung von Actin und Myosin, die<br />
energieabhängig durch ATPasen vermittelt abläuft. Elektronenmikroskopisch zeigt sich kein<br />
geordnetes Muster der Myofibrillen im Myometrium. Um während einer Wehe eine vektoriell<br />
gerichtete Muskelkontraktion entstehen zu lassen, ist eine zielgerichtete zeitlich-räumliche<br />
Koordination der Kontraktionen in den einzelnen Uterussegmenten notwendig. Der Uterus<br />
besitzt da<strong>für</strong> kein eigenes Reizleitungssystem, die Myometriumzellen sind aber zur autonomen<br />
Erregungsbildung befähigt. Effektive Wehen beginnen im Bereich der Tubenwinkel, wo die<br />
Erregungsschwelle am niedrigsten ist, und breiten sich unter Vermittlung sogenannter gap<br />
junctions zwischen den Myofibrillen konzentrisch Richtung unteres Uterinsegment aus.<br />
Zusätzlich besteht ein dynamisches kontraktiles Netzwerk aus einem über 3000 kDa großem<br />
Zytoskelettprotein Titin, <strong>das</strong> die gesamte myo-fibrilläre Matrix überbrückt und temporäre<br />
Bindungsstellen <strong>für</strong> Actin und Myosin besitzt.<br />
In der Regulation der Actin-Myosin-Interaktion spielt die freie intrazelluläre Kalziumkonzentration<br />
die entscheidende Rolle. Bei der Erregungsausbreitung folgt der Membrandepolarisierung ein
Influx durch spannungsabhängige Kalziumkanäle. Im Myometrium besteht eine enge zeitliche<br />
Korrelation zwischen der Veränderungen der intrazellulären Kalziumspiegel und der<br />
Kraftentwicklung.<br />
Die myometralen Rezeptoren <strong>für</strong> Oxytozin, Prostaglandine und andere Hormone vermitteln eine<br />
zeitweilige Kalziumerhöhung intrazellulär und stimulieren so die Kontraktionen. Kalzium aktiviert<br />
in Kombination mit Calmodulin <strong>das</strong> Enzym Myosin-light-chain-kinase, <strong>das</strong> durch die ATPabhängige<br />
Phosphorilisierung <strong>des</strong> Myosins die Actinbindung und damit die Kontraktion<br />
ermöglicht.<br />
Zur Relaxation ist wiederum ein intrazellulärer Kalziumabfall notwendig, der durch komplexe<br />
Mechanismen wie einen Kalzium-reuptake in <strong>das</strong> EPR, <strong>des</strong>sen Eflux über energieabhängige<br />
Membrankanäle oder eine Natrium/Kalzium-Austausch realisiert wird.<br />
24.2.2. Endokrine Regulation der Geburtsauslösung<br />
Eine zentrale Rolle in der Auslösung der Geburt spielt <strong>das</strong> in der Plazenta gebildete Cortico-<br />
Releasing-Hormon (CRH). CRH wird im Synzytiotrophoblasten synthetisiert und sowohl in den<br />
maternalen als auch fetalen Kreislauf sezerniert. Die CRH-Spiegel steigen im Verlauf der<br />
Schwangerschaft signifikant an, wobei eine Korrelation der im 1. Trimenon gemessenen<br />
Konzentrationen mit dem späteren Geburtszeitpunkt (Früh- oder Termingeburt, Übertragung)<br />
besteht.<br />
Im Unterschied zur Regulation der adrenergen hypothalamisch-hypophysären Achse unterliegt<br />
die plazentare CRH-Synthese einem positven feedback <strong>des</strong> Kortisols, <strong>das</strong> sowohl aus der<br />
fetalen Nebennierenrinde oder aber von der Mutter stammt. So kann man auch die<br />
wehenauslösende Wirkung von chronischen mütterlichen oder fetalen Stresssituationen<br />
erklären. Progesteron dagegen hemmt die trophoblastäre CRH-Synthese. Der Antagonismus<br />
der beiden Steroidhormone hat eine zentrale Bedeutung <strong>für</strong> die CRH-Regulation. Während in<br />
der Schwangerschaft der hemmende Progesteroneffekt überwiegt, führt gegen Ende der<br />
Schwangerschaft eine steigende Kortisolproduktion der fetalen Nebennierenrinde zu einer<br />
verstärkten plazentaren CRH-Sekretion. Der progressive CRH-Anstieg führt wiederum zur<br />
Aktivierung der fetalen adrenergen Achse und stimuliert damit auch die Sekretion von fetalem<br />
DHEAS, <strong>das</strong> in der Plazenta zu Östrogen aromatisiert wird. Wie oben erwähnt steigert diese<br />
lokale Östrogendominanz die Exprimierung von Oxytocinrezeptoren, die Bildung von Gap<br />
junctions und die Prostaglandinsynthese in den Eihäuten. Durch die gleichzeitige Stimulierung<br />
von Organreifung <strong>des</strong> Feten durch Kortisol und die Geburtsauslösung durch DHEAS wird<br />
zusätzlich eine Optimierung der postnatalen Anpassung erreicht.<br />
Die hier dargestellte Kaskade der endokrinologisch-biochemischen Geburtsauslösung läuft bei<br />
Termin- wie auch Frühgeburtsbestrebungen in gleicher Weise ab, unterscheidet sich aber<br />
wesentlich in den initial auslösenden Prozessen. Während am Termin vor allem den fetalen<br />
Signalen der adrenergen Regulation ursächliche Bedeutung zu kommt, spielen bei vorzeitiger<br />
Wehentätigkeit zytokinvermittelte Entzündungsreaktionen und peroxidvermittelte lokale<br />
Ischämien die entscheidende Rolle.
Abb. 24.7.<br />
Endokrine Regulation der Wehentätigkeit ( nach Challis)<br />
24.2.3 Oxytocin und –Rezeptoren<br />
Oxytocin ist ein aus 9 Aminosäuren bestehen<strong>des</strong> Peptidhormon, <strong>das</strong> im Hypothalamus gebildet<br />
und über die Neurohypophyse sezerniert wird. Es ist <strong>das</strong> am stärksten Kontraktionen<br />
auslösende Hormon am Uterus, so <strong>das</strong>s es seit langem in der <strong>Geburtshilfe</strong> therapeutisch zur<br />
Unterstützung der Wehentätigkeit und Uterusrückbildung und bei Blutungen nach der Geburt<br />
eingesetzt wird.<br />
Bereits in geringsten Konzentrationen (1-10 µU/ml) ist es in der Lage, am Ende der<br />
Schwangerschaft Wehen auszulösen. Die Halbwertszeit von Oxytocin ist mit 4 – 7 Minuten sehr<br />
kurz. Dessen Sekretion aus der Neurohypophyse erfolgt pulsatil, wobei die Pulsfrequenz, nicht<br />
aber die Pulsamplitude unter der Geburt ansteigen.<br />
Die Regulation der Oxytocinwirkung erfolgt aber nicht durch eine Konzentrationserhöhung im<br />
mütterlichen Blut, sondern durch eine enorme Zunahme von Oxytocinrezeptoren in Myometrium<br />
und Dezidua um fast <strong>das</strong> Hundertfache im Laufe der Schwangerschaft. Unmittelbar vor der<br />
Geburt steigt die Rezeptordichte nochmals um <strong>das</strong> 2- bis 3-fache an, so <strong>das</strong>s dadurch der<br />
Übergang zu regelmäßigen Wehen (Stimulationsphase) maßgeblich gesteuert wird. Der<br />
zellmembranständige Oxytocinrezeptor ist an G-Protein gekoppelt und bewirkt über
verschiedene Signalwege die Erhöhung <strong>des</strong> intrazellulären Kalziums und damit der Kontraktiliät<br />
der Myometriums. Entsprechend der funktionellen Zweiteilung <strong>des</strong> Uterus finden sich eine hohe<br />
Rezeptorkonzentration im aktiven Corpus uteri und nur niedrige Konzentrationen im passiven<br />
unteren Uterinsegment.<br />
24.3. Phasen der normalen Geburt<br />
Der Geburtsverlauf wird in 3 Perioden eingeteilt, bei denen wiederum verschieden Phasen<br />
unterschieden werden.<br />
1. Eröffnungsperiode Latenzphase<br />
Aktivitätsphase<br />
2. Austreibungsperiode Frühe Austreibunsperiode<br />
Pressperiode<br />
3. Nachgeburtsperiode Plazentarperiode<br />
Postplazentarperiode<br />
24.3.1 Eröffnungsperiode<br />
Die Eröffnungsperiode ist per Definition der Zeitraum von Geburtsbeginn bis zur vollständigen<br />
Eröffnung <strong>des</strong> Muttermun<strong>des</strong> von 10 cm. Der Geburtsbeginn ist oft nicht eindeutig zu<br />
bestimmen, da der Übergang von Schwangerschafts- zu Geburtswehen fließend sein kann.<br />
Ein Frau steht unter der Geburt, wenn<br />
– regelmäßige muttermundswirksame Wehen etwa aller 5 Minuten auftreten oder<br />
- die Fruchtblase gesprungen ist.<br />
Es werden verschiedene Formen <strong>des</strong> Blasensprungs unterschieden<br />
Rechtzeitiger Blasensprung<br />
Verspäteter Blasensprung<br />
frühzeitiger Blasensprung<br />
vorzeitiger Blasensprung<br />
hoher Blasensprung<br />
am Ende der Eröffnungsperiode (ca. in zwei Dritteln<br />
aller Geburten)<br />
erst in der Austreibungsperiode<br />
während der frühen Eröffnungsperiode<br />
vor Eintreten regelmäßiger Wehen<br />
Fruchtwasserabgang, obwohl die Fruchtblase noch<br />
zu tasten ist, <strong>das</strong> heißt nicht am unteren Eipol<br />
In der Latenzphase besteht der Geburtsfortschritt in der Verkürzung der Portio bis zum<br />
Versteichen und einer Muttermundseröffnung bis 2-3 cm. Erst danach ist in der Aktivitätsphase<br />
eine aktive Muttermundseröffnung von ca. 1 cm pro Stunde möglich. Bei vollständig eröffnetem<br />
Muttermund lässt sich keine Muttermundslippe mehr bei der vaginalen Untersuchung tasten. Die<br />
Dauer der Eröffnungsperiode variiert naturgemäß erheblich und wird <strong>für</strong> Erstgebärende mit<br />
durchschnittlich 8-9 Stunden und <strong>für</strong> Mehrgebärende mit 6 Stunden angegeben. Von einer<br />
protrahierten Eröffnungsperiode wird gesprochen, wenn die Dauer bei Erstgebärenden ca. 18<br />
Stunden und bei einer Mehrgebärenden ca. 14 Stunden überschreitet.
24.3.2. Austreibungsperiode<br />
Die Austreibungsperiode ist der Zeitraum von der vollständigen Muttermundseröffnung bis zur<br />
Entbindung <strong>des</strong> Kin<strong>des</strong>. Der Geburtszeitpunkt ist lt. Gesetz die „vollständige Scheidung vom<br />
Mutterleib“, was der Abnablung entspricht, in der Praxis aber der Moment der abgeschlossenen<br />
Austreibung. Die frühe Austreibungsperiode ist von der Rotation <strong>des</strong> Kopfes und <strong>des</strong>sen<br />
Tiefertreten bis auf den Beckenboden geprägt. Durch den Druck <strong>des</strong> Kopfes auf den Darm<br />
(„Afterbürde“) und den sympatischen Plexus lumbosacralis (Frankhäuser´scher Plexus) wird<br />
eine reflektorischer Pressdrang ausgelöst. Während der Pressperiode kann die Kreißende die<br />
Wehen nicht mehr veratmen. Während der Presswehen wird die uteroplazentare Perfusion auf<br />
bis zu 5 % reduziert, so <strong>das</strong>s während der Kontraktion die plazentare Versorgung stark<br />
eingeschränkt ist und bei zu langem Mitpressen die Gefahr einer fetalen Hypoxie besteht.<br />
Die Dauer der Austreibungsperiode beträgt bei Erstgebärenden durchschnittlich eine Stunde,<br />
bei Mehrgebärenden häufig nur 20 Minuten. Sie sollte jedoch nicht länger als 2-3 Stunden<br />
dauern.<br />
24.3.3. Nachgeburtsperiode<br />
Die Plazentarperiode ist der Zeitraum von Geburt <strong>des</strong> Kin<strong>des</strong> bis zur vollständigen Ausstoßung<br />
der Plazenta. Sie dauert normaler Weise 10 – 20 Minuten und sollte nicht 30 Minuten<br />
überschreiten. Die Lösung der Plazenta beginnt bereits während der Austreibung <strong>des</strong> Kin<strong>des</strong><br />
oder während der ersten Nachgeburtswehen durch die Verkleinerung der Plazentahaftfläche<br />
am Uterus bei unveränderter Plazentagröße. Die Ablösung der Plazenta erfolgt innerhalb der<br />
Dezidua, also mütterlichem Gewebe, <strong>das</strong> die Oberfläche der geborenen Plazenta bildet. Dabei<br />
werden die in die Plazentahaftfläche mündenden ca 80 – 100 Spiralarterien eröffnet, so <strong>das</strong>s<br />
eine Lösungsblutung von 200 – 400 ml als physiologisch zu betrachten ist.<br />
Es werden zwei Lösungsmodi unterschieden:<br />
• zentrale Ablösung in ca. 80 % mit Bildung eines retroplazentaren Hämatoms, dadurch<br />
geringerer Blutverlust. Die Plazenta wird mit der fetalen Seite und dem<br />
Nabelschuransatz zuerst ausgestoßen (Modus Schultze)<br />
• Lösung vom Rand her (ca. 20 %), die von einer Lösungsblutung nach außen<br />
gekennzeichnet wird. Dadurch höherer Blutverlust. Plazentarand wird zuerst<br />
ausgestoßen (Modus Duncan)<br />
Die physiologische Blutstillung erfolgt in erster Linie durch die schnelle Kontraktion <strong>des</strong><br />
Myometriums. Dadurch werden die Spiralarterien abgeklemmt. Die schnelle postpartale<br />
Tonisierung der Uterusmuskulatur wird durch hohe lokale Spiegel von Prostaglandin F2 alpha<br />
und Prostaglandin E2 hervorgerufen. Bei Ausbleiben der Kontraktion droht eine Atonie mit<br />
hohem Blutverlust in kürzester Zeit. Erst sekundär spielen Thrombosierungen der<br />
uteroplazentaren Gefäße eine Rolle.
Abbildung 24.8. Modus der Plazentalösung nach Schultze und Duncan<br />
Weiterführende Literatur<br />
Pschyrembel W, Dudenhausen J.W. Praktische <strong>Geburtshilfe</strong>. De Gruyter Verlag Berlin , New<br />
York<br />
Schneider H. Husslein P, Schneider KTM. Die <strong>Geburtshilfe</strong>. V Geburt. 2. Auflage Springer<br />
Verlag Berlin Heidelberg, New York 2004, S. 573-914<br />
drei Seiten im Internet zu diesem Thema<br />
keine verwertbaren zu diesem Basisthema<br />
Keywords<br />
Geburtsmechanik, Geburtsweg, Geburtsobjekt, Geburtskräfte, Geburtsphasen, Regulation der<br />
Geburt, CRH, Oxytocin