Topografie der Leitungsbahnen - Verlagsgruppe Georg von ...
Topografie der Leitungsbahnen - Verlagsgruppe Georg von ...
Topografie der Leitungsbahnen - Verlagsgruppe Georg von ...
Erfolgreiche ePaper selbst erstellen
Machen Sie aus Ihren PDF Publikationen ein blätterbares Flipbook mit unserer einzigartigen Google optimierten e-Paper Software.
Untere Extremität<br />
5. <strong>Topografie</strong> <strong>der</strong> <strong>Leitungsbahnen</strong><br />
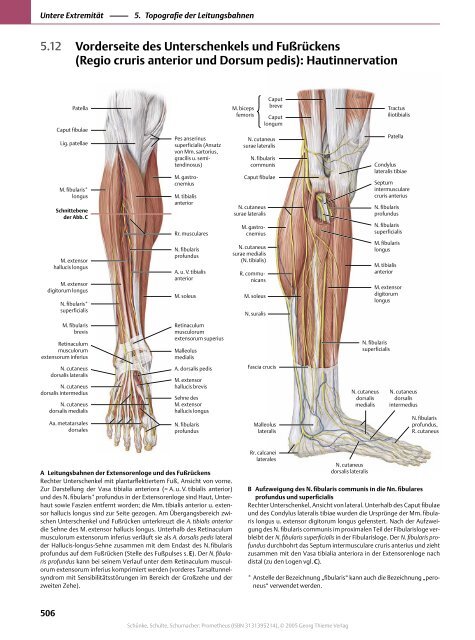
5.12 Vor<strong>der</strong>seite des Unterschenkels und Fußrückens<br />
(Regio cruris anterior und Dorsum pedis): Hautinnervation<br />
Patella<br />
Caput fibulae<br />
Lig. patellae<br />
M. fibularis*<br />
longus<br />
Schnittebene<br />
<strong>der</strong> Abb. C<br />
Pes anserinus<br />
superficialis (Ansatz<br />
<strong>von</strong> Mm. sartorius,<br />
gracilis u. semitendinosus)<br />
M. gastrocnemius<br />
M. tibialis<br />
anterior<br />
Rr. musculares<br />
M. biceps<br />
femoris<br />
Caput<br />
breve<br />
Caput<br />
longum<br />
N. cutaneus<br />
surae lateralis<br />
N. fibularis<br />
communis<br />
Caput fibulae<br />
N. cutaneus<br />
surae lateralis<br />
M. gastrocnemius<br />
Tractus<br />
iliotibialis<br />
Patella<br />
Condylus<br />
lateralis tibiae<br />
Septum<br />
intermusculare<br />
cruris anterius<br />
N. fibularis<br />
profundus<br />
N. fibularis<br />
superficialis<br />
M. extensor<br />
hallucis longus<br />
M. extensor<br />
digitorum longus<br />
N. fibularis*<br />
superficialis<br />
N. fibularis<br />
profundus<br />
A. u. V. tibialis<br />
anterior<br />
M. soleus<br />
N. cutaneus<br />
surae medialis<br />
(N. tibialis)<br />
R. communicans<br />
M. soleus<br />
N. suralis<br />
M. fibularis<br />
longus<br />
M. tibialis<br />
anterior<br />
M. extensor<br />
digitorum<br />
longus<br />
M. fibularis<br />
brevis<br />
Retinaculum<br />
musculorum<br />
extensorum inferius<br />
Retinaculum<br />
musculorum<br />
extensorum superius<br />
Malleolus<br />
medialis<br />
N. fibularis<br />
superficialis<br />
N. cutaneus<br />
dorsalis lateralis<br />
N. cutaneus<br />
dorsalis intermedius<br />
N. cutaneus<br />
dorsalis medialis<br />
Aa. metatarsales<br />
dorsales<br />
A. dorsalis pedis<br />
M. extensor<br />
hallucis brevis<br />
Sehne des<br />
M. extensor<br />
hallucis longus<br />
N. fibularis<br />
profundus<br />
Fascia crucis<br />
Malleolus<br />
lateralis<br />
N. cutaneus<br />
dorsalis<br />
medialis<br />
N. cutaneus<br />
dorsalis<br />
intermedius<br />
N. fibularis<br />
profundus,<br />
R. cutaneus<br />
A <strong>Leitungsbahnen</strong> <strong>der</strong> Extensorenloge und des Fußrückens<br />
Rechter Unterschenkel mit plantarflektiertem Fuß, Ansicht <strong>von</strong> vorne.<br />
Zur Darstellung <strong>der</strong> Vasa tibialia anteriora (= A. u. V. tibialis anterior)<br />
und des N. fibularis* profundus in <strong>der</strong> Extensorenloge sind Haut, Unterhaut<br />
sowie Faszien entfernt worden; die Mm. tibialis anterior u. extensor<br />
hallucis longus sind zur Seite gezogen. Am Übergangsbereich zwischen<br />
Unterschenkel und Fußrücken unterkreuzt die A. tibialis anterior<br />
die Sehne des M. extensor hallucis longus. Unterhalb des Retinaculum<br />
musculorum extensorum inferius verläuft sie als A. dorsalis pedis lateral<br />
<strong>der</strong> Hallucis-longus-Sehne zusammen mit dem Endast des N. fibularis<br />
profundus auf dem Fußrücken (Stelle des Fußpulses s. E). Der N. fibularis<br />
profundus kann bei seinem Verlauf unter dem Retinaculum musculorum<br />
extensorum inferius komprimiert werden (vor<strong>der</strong>es Tarsaltunnelsyndrom<br />
mit Sensibilitätsstörungen im Bereich <strong>der</strong> Großzehe und <strong>der</strong><br />
zweiten Zehe).<br />
Rr. calcanei<br />
laterales<br />
N. cutaneus<br />
dorsalis lateralis<br />
B Aufzweigung des N. fibularis communis in die Nn. fibulares<br />
profundus und superficialis<br />
Rechter Unterschenkel, Ansicht <strong>von</strong> lateral. Unterhalb des Caput fibulae<br />
und des Condylus lateralis tibiae wurden die Ursprünge <strong>der</strong> Mm. fibularis<br />
longus u. extensor digitorum longus gefenstert. Nach <strong>der</strong> Aufzweigung<br />
des N. fibularis communis im proximalen Teil <strong>der</strong> Fibularisloge verbleibt<br />
<strong>der</strong> N. fibularis superficialis in <strong>der</strong> Fibularisloge. Der N. fibularis profundus<br />
durchbohrt das Septum intermusculare cruris anterius und zieht<br />
zusammen mit den Vasa tibialia anteriora in <strong>der</strong> Extensorenloge nach<br />
distal (zu den Logen vgl. C).<br />
* Anstelle <strong>der</strong> Bezeichnung „fibularis“ kann auch die Bezeichnung „peroneus“<br />
verwendet werden.<br />
506
Untere Extremität<br />
5. <strong>Topografie</strong> <strong>der</strong> <strong>Leitungsbahnen</strong><br />
Compartimentum anterius,<br />
Extensorenloge<br />
• M. tibialis anterior<br />
• M. extensor digitorum longus<br />
• M. extensor hallucis longus<br />
Compartimentum laterale,<br />
Fibularisloge<br />
• M. fibularis longus<br />
• M. fibularis brevis<br />
Caput<br />
fibulae<br />
Septum<br />
intermusculare<br />
cruris anterius<br />
N. fibularis<br />
superficialis<br />
Fibula<br />
Septum<br />
intermusculare<br />
cruris posterius<br />
A. u. V. fibularis<br />
Tibia<br />
N. fibularis profundus,<br />
A. u. V. tibialis anterior<br />
N. saphenus,<br />
V. saphena<br />
magna<br />
Membrana<br />
interossea cruris<br />
N. tibialis,<br />
A. u. V. tibialis<br />
posterior<br />
Compartimentum posterius,<br />
Pars profunda,<br />
tiefe Flexorenloge<br />
• M. tibialis posterior<br />
• M. flexor digitorum longus<br />
• M. flexor hallucis longus<br />
Compartimentum posterius,<br />
Pars superficialis,<br />
oberflächliche Flexorenloge<br />
Fascia cruris,<br />
tiefes Blatt<br />
N. suralis,<br />
V. saphena parva<br />
Fascia cruris,<br />
oberflächliches Blatt<br />
• M. triceps surae<br />
• M. plantaris<br />
C Muskellogen (Kompartimente) und Gefäß-Nerven-Straßen<br />
am Unterschenkel<br />
Querschnitt durch einen rechten Unterschenkel eine Handbreit unterhalb<br />
des Collum fibulae, Ansicht <strong>von</strong> distal (zur Lage <strong>der</strong> Schnitt ebene<br />
s. A). Zusammen mit dem oberflächlichen und tiefen Blatt <strong>der</strong> Fascia<br />
cruris bilden die Septa intermuscularia cruris und die Membrana interossea<br />
cruris vier deutlich abgegrenzte, wenig dehnbare, osteofibröse<br />
Muskellogen o<strong>der</strong> Kompartimente, in denen die <strong>Leitungsbahnen</strong> (Gefäß-Nerven-Straßen)<br />
nach distal ziehen. Eine Erhöhung des Gewebedrucks,<br />
z. B. infolge eines Frakturhämatoms o<strong>der</strong> eines Muskel ödems,<br />
kann zur Kompression <strong>der</strong> Nerven und Gefäße führen und eine lokale<br />
Ischämie hervorrufen, die innerhalb weniger Stunden zu irreversiblen<br />
Schäden <strong>der</strong> Nerven und <strong>der</strong> Muskulatur führt (Kompartmentsyndrom,<br />
z. B. Tibialis-anterior-Syndrom). Beson<strong>der</strong>s gefährdet sind die <strong>Leitungsbahnen</strong><br />
<strong>der</strong> tiefen Flexorenloge (A. u. Vv. tibia les posteriores und N. tibialis)<br />
und <strong>der</strong> Extensorenloge (A. u. Vv. tibiales anteriores und N. fibularis*<br />
profundus). Beim Tibialis-anterior-Syndrom bestehen im akuten<br />
Stadium erhebliche Schmerzen. Zudem können die Zehen dorsal nicht<br />
extendiert werden, weil die Flexoren überwiegen. Die Zehen „krallen“<br />
sich also zusammen. Als einzige Therapie zu diesem Zeitpunkt kommt<br />
in aller Regel die notfallmäßige Spaltung <strong>der</strong> Faszie (Fas cia cruris) in<br />
Frage. Dadurch wird das Kompartiment sofort entlastet, <strong>der</strong> Druck kann<br />
entweichen und es besteht keine Gefahr mehr, dass die Gefäße, die die<br />
Muskeln versorgen, komprimiert werden.<br />
N. fibularis<br />
superficialis<br />
Retinaculum<br />
musculorum<br />
extensorum<br />
superius<br />
N. cutaneus<br />
dorsalis lateralis<br />
(N. suralis)<br />
N. cutaneus<br />
dorsalis<br />
intermedius<br />
D Hautnerven des Fußrückens<br />
Rechter Fuß, Ansicht <strong>von</strong> dorsal.<br />
N. saphenus<br />
Retinaculum<br />
musculorum<br />
extensorum<br />
inferius<br />
N. cutaneus<br />
dorsalis medialis<br />
N. fibularis<br />
profundus<br />
N. cutaneus<br />
hallucis lateralis<br />
N. cutaneus digiti<br />
secundi medialis<br />
A. tibialis<br />
anterior<br />
A. dorsalis<br />
pedis<br />
E Palpation des Fußpulses<br />
Die A. dorsalis pedis ist am dorsalen Fußrücken lateral <strong>der</strong> Sehne des<br />
M. extensor hallucis longus zu tasten. Das Tasten <strong>von</strong> peripheren Pulsen<br />
ist neben <strong>der</strong> Beurteilung <strong>der</strong> Hauttemperatur eine wichtige Untersuchung<br />
bei Verdacht auf arterielle Durchblutungsstörungen (ein Fuß ist<br />
deutlich kälter o<strong>der</strong> blasser als <strong>der</strong> an<strong>der</strong>e, als Folge einer Min<strong>der</strong>perfusion).<br />
Man fängt beim Bein in <strong>der</strong> Regel in <strong>der</strong> Leistenbeuge (A. femoralis)<br />
an und arbeitet sich bis zum Fußrücken vor (Kniekehle/A. poplitea,<br />
Innenknöchel/A. tibialis posterior und Fußrücken/A. dorsalis pedis<br />
als Endast <strong>der</strong> A. tibialis anterior). Es sollte immer im Seitenvergleich<br />
palpiert werden. Man sollte beachten, dass insbeson<strong>der</strong>e bei peripheren<br />
Ödemen die Fußpulse nur sehr schwer o<strong>der</strong> gar nicht tastbar sind.<br />
Daher am besten beim liegenden Patienten untersuchen.<br />
507