Hämorrhoidalleiden â Teil 2 Letzter Ausweg Operation
Hämorrhoidalleiden â Teil 2 Letzter Ausweg Operation
Hämorrhoidalleiden â Teil 2 Letzter Ausweg Operation
Sie wollen auch ein ePaper? Erhöhen Sie die Reichweite Ihrer Titel.
YUMPU macht aus Druck-PDFs automatisch weboptimierte ePaper, die Google liebt.
Hämorrhoidalleiden – <strong>Teil</strong> 2<br />
<strong>Letzter</strong> <strong>Ausweg</strong> <strong>Operation</strong><br />
D. Geile<br />
In der letzten Ausgabe wurden<br />
hauptsächlich die verschiedenen<br />
konservativen Behandlungsmöglichkeiten<br />
beim<br />
Hämorrhiodalleiden vorgestellt.<br />
Manchmal reichen<br />
diese jedoch nicht mehr aus<br />
und es bleibt als letzter <strong>Ausweg</strong><br />
nur noch die <strong>Operation</strong>.<br />
Das dritte Stadium des Hämorrhoidalleidens<br />
ist gekennzeichnet<br />
durch den bleibenden Vorfall<br />
von Plexusanteilen (zirkulär oder in segmentalen<br />
Bezirken), die mit Mukosa<br />
überzogen sind. Wird Mukosa erst einmal<br />
permanent vor dem After sichtbar,<br />
muss davon ausgegangen werden, dass<br />
die Halterung des Hämorrhoidalpolsters<br />
im Analkanal zerrissen ist. Dabei kann<br />
es sich um einzelne Knoten im Bereich<br />
der vermehrten Druckeinwirkung – bei<br />
Frauen eher in der vorderen Zirkumferenz,<br />
bei Männern eher im sakral gele-<br />
<strong>Operation</strong>smethoden beim<br />
Hämorrhoidalleiden<br />
DgHAL (Dopplerschall-gesteuerte<br />
Hämorrhoidalarterienligatur)<br />
Segmentäre Verfahren:<br />
— offene Hämorrhoidektomie:<br />
nach Milligan-Morgan<br />
— geschlossene Hämorrhoidektomie:<br />
nach Ferguson<br />
— submuköse Hämorrhoidektomie:<br />
nach Parks<br />
Zirkuläre Verfahren:<br />
— rekonstruktive Hämorrhoidektomie:<br />
nach Fansler-Arnold<br />
— supraanodermale Hämorrhoidektomie:<br />
nach Longo/Stapler<br />
URO-NEWS 4·2006<br />
© Dr. D. Geile, München (alle Abbildungen)<br />
a<br />
b<br />
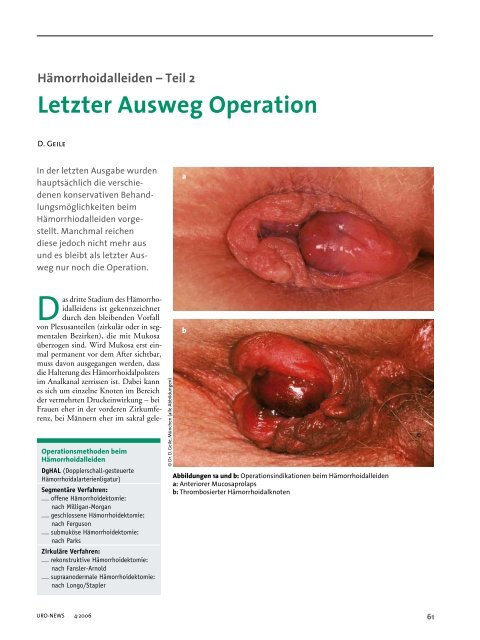
Abbildungen 1a und b: <strong>Operation</strong>sindikationen beim Hämorrhoidalleiden<br />
a: Anteriorer Mucosaprolaps<br />
b: Thrombosierter Hämorrhoidalknoten<br />
61
genen Anteil – oder auch um zirkuläre<br />
Prolapsformen handeln (Abb. 1a und b,<br />
S. 61); auch der gesamte Analkanal kann<br />
ausgestülpt sein (= kompletter Analprolaps,<br />
Abb. 2a und b).<br />
Die typische Symptomatik umfasst<br />
Inkontinenzzeichen, ständiges Nässen,<br />
Druckgefühl und Blutungen bei mechanischer<br />
Einwirkung. Durch die Überdehnung<br />
der Sphinkteren kommt es im<br />
weiteren Verlauf zur Funktionsstörung,<br />
die Inkontinenzsymptomatik wird durch<br />
die ständig sezernierende, evertierte Mu-<br />
62<br />
Hämorrhoidalleiden Grad 3<br />
Fortbildung Hämorrhoidalleiden – <strong>Teil</strong> 2<br />
a b<br />
— kompletter Analprolaps, schmerzlos, Inkontinenzzeichen<br />
— Blutungen bei mechanischer Reizung<br />
— ständiger Stuhldrang<br />
Abbildung 3: Offen-segmentäres <strong>Operation</strong>sverfahren<br />
nach Milligan-Morgan<br />
kosa verstärkt. Die Polster- beziehungsweise<br />
Knotenbildung erweist sich als<br />
hygienisch und ästhetisch sehr störend,<br />
außerdem führt der ständige Stuhldrang<br />
zu massivem Pressen des Patienten und<br />
so schließt sich ein Teufelskreis.<br />
DgHAL: nicht immer<br />
von Erfolg gekrönt<br />
Bei der Dopplerschall-gesteuerten Hämorrhoidalarterienligatur<br />
(DgHAL)<br />
werden mittels eines speziellen Instrumentariums<br />
die zum Plexus führenden<br />
Arterien lokalisiert und durch ein Spezialproktoskop<br />
submukös umstochen.<br />
Diese an sich einfache Methode ist beim<br />
Hämorrhoidalleiden Grad 2 und 2–3 als<br />
Zwischenform indiziert (vgl. Abb. 6,<br />
S. 66). Sie kann ambulant durchgeführt<br />
werden (je nach Autor mit oder ohne<br />
Anästhesie). Einwände gegen die Methode<br />
könnten aufgrund anatomischer Gegebenheiten<br />
bestehen: Nach einer Studie<br />
der Arbeitsgruppe in Innsbruck verlaufen<br />
bei 71% der Untersuchten die Endäste<br />
des arteriellen Zuflusses der Arteria rektalis<br />
superior in den äußeren Schichten<br />
der Rektumwand nach distal und münden<br />
erst unterhalb des Ligaturbereichs in<br />
die Submukosa ein [Aigner, Fritsch et al.,<br />
2005].<br />
Der Therapieerfolg, was das Symptom<br />
Blutung betrifft, wird in der Lite-<br />
Abbildungen 2a–b<br />
ratur mit 50–90% angegeben; Komplikationen<br />
treten bei 1–15% der Behandelten<br />
auf. Die Ergebnisse in Hinblick<br />
auf die Beseitigung prolabierender Formationen<br />
sind in den noch wenigen<br />
Studien mit 80–90% angegeben, der<br />
Follow-up bewegt sich allerdings noch<br />
im Bereich von Monaten. Die Patientenzufriedenheit<br />
ist bei Beendigung der<br />
Therapie hoch (82% sind sehr zufrieden<br />
bei einem Follow-up von bis zu zwölf<br />
Monaten) [Plescher et al., 2005].<br />
Weitere <strong>Operation</strong>smethoden<br />
Mit den Methoden, die den Zustrom<br />
drosseln, kann die zerstörte Struktur<br />
nicht wieder hergestellt werden. Als<br />
operatives Vorgehen bieten sich je nach<br />
Befund segmentäre oder zirkuläre Verfahren<br />
an, die als offene oder geschlossene<br />
<strong>Operation</strong> durchgeführt werden –<br />
das heißt unter Offenlassen der Exzisionswunden<br />
und nachfolgender offener<br />
Wundbehandlung oder mit Rekonstruktion<br />
der Auskleidung des Analkanals<br />
(s. Tabelle, S. 61).<br />
Segmentäre <strong>Operation</strong>sverfahren<br />
Beim segmentären <strong>Operation</strong>sverfahren<br />
werden alle Eingriffe nach folgendem<br />
Prinzip durchgeführt:<br />
Fortsetzung Seite 65 —<br />
URO-NEWS 4·2006
— Unterbindung der zuführenden Arterien,<br />
— Entfernung des abundanten Gewebes,<br />
— Reposition der Prolapsstrukturen,<br />
— Erhalt oder Wiederherstellung ausreichender<br />
Hautauskleidung (Epidermis/Mukosa/Anoderm)<br />
im Analkanal<br />
zum Erhalt der Sensibilität.<br />
Offen: Die Standardmethode des 20.<br />
Jahrhunderts ist die offene, segmentäre<br />
Hämorrhoidektomie nach Milligan<br />
Morgan, die besonders bei Entfernung<br />
einzelner prolabierender Knoten nach<br />
wie vor ihren Platz im Repertoire der<br />
Proktologen hat. Es werden bis zu drei<br />
Hauptknoten des Plexus mit den Einstrombahnen<br />
bei 3.00 Uhr, 7.00 Uhr<br />
und 11.00 Uhr exzidiert, dabei der arterielle<br />
Zufluss ligiert und die Wunden<br />
offen nachbehandelt (Abb. 3, S. 62).<br />
Durch mehrere offene Wunden im<br />
Analkanal hat der Patient teilweise erhebliche<br />
Schmerzen; weniger schmerzhaft<br />
ist die Entfernung nur einzelner<br />
Knoten.<br />
Geschlossen: Die Auskleidung des<br />
Analkanals beziehungsweise der Hautmukosaüberzug<br />
der Knoten werden<br />
eingeschnitten und nach plastisch-chirurgischer<br />
Schnittführung abpräpariert.<br />
Die Knoten werden im Submukosabereich<br />
nach Ligatur der zuführenden Arterie<br />
entfernt und die Hautläppchen<br />
über der Wunde wieder verschlossen – je<br />
nach Methode vollständig oder unter<br />
Belassung einer kleinen äußeren Öffnung<br />
zum Abfluss des Wundsekrets.<br />
Vorteil der Rekonstruktion ist die verringerte<br />
Schmerzhaftigkeit, als Nachteil<br />
ist die oft sehr zeitaufwändige Präparierarbeit<br />
zu sehen.<br />
Als Methoden für einzelne Knoten<br />
sind die <strong>Operation</strong> nach Ferguson oder<br />
nach Parks zu nennen, als zirkuläre Methode<br />
die nach Fansler/Arnold.<br />
Zirkuläre <strong>Operation</strong>sverfahren<br />
Das Prinzip ist die zirkuläre Entfernung<br />
des Plexus hämorrhoidalis mit Rekonstruktion<br />
der Auskleidung des Analkanals<br />
oder Erhalt derselben. Inzwischen<br />
werden 25–30% aller Hämorrhoidenoperationen<br />
mit der geschlossenen zirkulären<br />
Resektion mittels Stapler (<strong>Operation</strong><br />
nach Longo) durchgeführt<br />
(Abb. 4). Das Prinzip ist das der Resek-<br />
URO-NEWS 4·2006<br />
Fortbildung Hämorrhoidalleiden – <strong>Teil</strong> 2<br />
Hämorrhoidopexie: <strong>Operation</strong> nach Longo*<br />
tion der Hämorrhoidalpolster im Mukosaniveau<br />
mit gleichzeitigem Verschluss<br />
mittels Nahtapparat. Durch die<br />
relativ hoch intraanale Lokalisation der<br />
Resektion werden immer noch genügend<br />
Anteile des Plexus zur Aufrechterhaltung<br />
der Feinkontinenz belassen. Der signifikante<br />
Vorteil der Methode besteht darin,<br />
dass der sensible Analkanal intakt bleibt<br />
und sich damit der Schmerzmittelverbrauch<br />
sowie die Krankheitsdauer signifikant<br />
verringern.<br />
In einer Auswertung von 22 Singlecenter-Studien<br />
und drei Multicenter-<br />
* inzwischen 25–30% aller<br />
Hämorrhoiden-<strong>Operation</strong>en<br />
Abbildung 4<br />
Abbildung 5: Hamorrhoidalleiden Grad 4 (Notfall!) – fixierter Analprolaps;<br />
akut: mit Ödem und Thrombosierungen (eigentlich Hämorrhoidalleiden Grad 2)<br />
+<br />
Studien zeigen sich signifikante Vorteile<br />
für Schmerz, Komfort und Rekonvaleszenz<br />
(Herold), unterschiedliche Ergebnisse<br />
dagegen für <strong>Operation</strong>sdauer,<br />
Komplikationen und Klinikaufenthaltsdauer<br />
sowie die Erfolge. Eine ausgeprägte<br />
Mariskenbildung, Analfibrome<br />
und -ödeme sowie fixierte Prolapsstrukturen<br />
außen können mit der Methode<br />
nicht beseitigt werden, da der Stapler ja<br />
nur unter der Voraussetzung angewendet<br />
werden kann, dass die Strukturen<br />
komplett nach intraanal reponiert werden<br />
können.<br />
65<br />
Schemata nach Haug f. Ethicon
66<br />
Fortbildung Hämorrhoidalleiden – <strong>Teil</strong> 2<br />
Therapie der einzelnen Stadien<br />
Immer: konservativ und kausal<br />
Grad 1: Injektion<br />
Grad 3: <strong>Operation</strong>: segmentär (nach Milligan<br />
et al.) oder zirkulär (nach Stapler)<br />
Akuter Notfall: der inkarzerierte<br />
Hämorrhoidalprolaps<br />
Dieses dramatische Erscheinungsbild<br />
des Hämorrhoidalleidens ist an sich eine<br />
akute Komplikation der Hämorrhoiden<br />
Grad 2 bei langem intaktem After mit<br />
eher erhöhtem Tonus und guter<br />
Sphinkterfunktion (Abb. 5, S. 65).<br />
Durch forcierte Druckausübung verlagert<br />
sich der Plexus nach außen, der<br />
Sphinkterapparat reagiert mit sofortigem<br />
Spasmus und die evertierten Anteile<br />
können sich nicht mehr reponieren.<br />
Massives Ödem, Thrombosierungen<br />
und bei Fortbestehen Nekrosen<br />
sind die Folge, gepaart mit schwersten<br />
Schmerzen und Beeinträchtigung des<br />
Allgemeinbefindens.<br />
Die Therapie sollte, wenn möglich,<br />
zunächst konservativ sein; sofort operiert<br />
werden muss bei Nekrosen und<br />
DgHAL<br />
Grad 2: Ligatur<br />
der Gefahr von Massenblutung. Der<br />
Eingriff in diesem Zustand kann sich<br />
technisch schwierig gestalten und sollte<br />
nur aus den genannten Gründen<br />
erfolgen. Soforttherapie sind Bettruhe,<br />
ausreichend und großzügig Schmerzmittel<br />
und Antiphlogistika, auch lokal<br />
angewendet in Form von Umschlägen<br />
und Salben, eventuell ergänzend Eiswasserumschläge.<br />
Ausreichend Flüssigkeitszufuhr<br />
und Stuhlregulierung sind<br />
wichtig; der Patient kann und sollte<br />
nicht pressen. Jede Art von Repositionsversuch<br />
hat zu unterbleiben, da sich<br />
Ödem und Thrombosierungen verstärken<br />
können.<br />
Dr. med. Dorothea Geile<br />
Ärztin für Chirurgie/Proktologie<br />
Denninger Str. 44, 81679 München,<br />
E-Mail: dr-geile@t-online.de<br />
Grad 4: akut: wenn möglich konservativ<br />
Fazit<br />
Abbildung 6<br />
Der Erfolg der fachgerecht durchgeführten<br />
operativen Therapie des<br />
Hämorrhoidalleidens liegt bezüglich<br />
der Ausgangssymptomatik bei<br />
65–80%, je nach Dauer des Follow-up.<br />
Es muss darauf hingewiesen werden,<br />
dass auch die operative Therapie nicht<br />
die eigentlichen Ursachen des Leidens<br />
beseitigt, die in Entzündungen,<br />
Druckeinwirkung, analer Funktionsstörung<br />
etc. zu suchen sind. Ändert<br />
sich an diesen Punkten nichts im<br />
Sinne einer kausalen Therapie, ist das<br />
Rezidiv vorprogrammiert.<br />
URO-NEWS 4·2006