97 Síndrome de Behçet - Axon
97 Síndrome de Behçet - Axon
97 Síndrome de Behçet - Axon
Create successful ePaper yourself
Turn your PDF publications into a flip-book with our unique Google optimized e-Paper software.
<strong>Síndrome</strong> <strong>de</strong> <strong>Behçet</strong><br />
Este síndrome fue <strong>de</strong>finido originalmente en 1937 como<br />
una tríada <strong>de</strong> ulceración oral y genital y <strong>de</strong> lesiones oculares<br />
(uveítis). Ahora se reconoce como una enfermedad multisistémica<br />
que pue<strong>de</strong> ser diagnosticada solamente algunas veces<br />
<strong>de</strong>spués <strong>de</strong> un período <strong>de</strong> observación <strong>de</strong> la <strong>de</strong>l cuadro<br />
clínico. En 1990 los criterios <strong>de</strong> diagnóstico fueron <strong>de</strong>finidos<br />
por el Grupo <strong>de</strong> Estudio Internacional para el <strong>Síndrome</strong> <strong>de</strong><br />
<strong>Behçet</strong>. El diagnóstico se hace cuando un paciente tiene ulceración<br />
oral recurrente conjuntamente con al menos dos<br />
<strong>de</strong> los siguientes: ulceración genital recurrente, lesiones<br />
oculares, lesiones cutáneas o una prueba <strong>de</strong> patergia positiva<br />
(pústulas estériles, posterior al trauma tales como el pinchazo<br />
<strong>de</strong> una aguja). Las lesiones cutáneas incluyen placas<br />
pio<strong>de</strong>rmatosas, eritema nodoso y foliculitis.<br />
El agente causal pue<strong>de</strong> ser viral, y la patogénesis <strong>de</strong> las lesiones<br />
probablemente es una respuesta vascular autoinmune.<br />
Una asociación con el antígeno leucocitario humano (HLA)-<br />
B51 ha sido <strong>de</strong>scrita pero los factores inmunogenéticos pue<strong>de</strong>n<br />
variar en las diferentes partes <strong>de</strong>l mundo. El diagnóstico<br />
diferencial importante es con la enfermedad aftosa recurrente,<br />
pero la cicatriz sería inusual. La ulceración aftosa también<br />
está asociada con fuertes antece<strong>de</strong>ntes familiares, y no habrá<br />
patergia.<br />
Generalmente el inicio es en la vida adulta antes <strong>de</strong> los 50<br />
años <strong>de</strong> edad. Las úlceras orales son indistinguibles <strong>de</strong> las úlceras<br />
aftosas recurrentes. Las úlceras vulvares son recurrentes,<br />
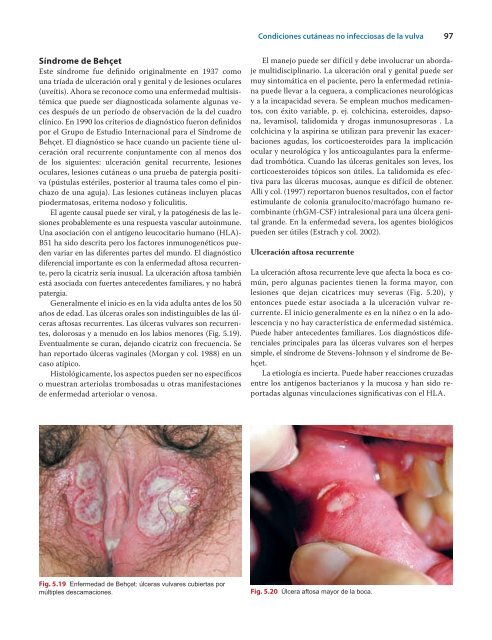
dolorosas y a menudo en los labios menores (Fig. 5.19).<br />
Eventualmente se curan, <strong>de</strong>jando cicatriz con frecuencia. Se<br />
han reportado úlceras vaginales (Morgan y col. 1988) en un<br />
caso atípico.<br />
Histológicamente, los aspectos pue<strong>de</strong>n ser no específicos<br />
o muestran arteriolas trombosadas u otras manifestaciones<br />
<strong>de</strong> enfermedad arteriolar o venosa.<br />
Fig. 5.19 Enfermedad <strong>de</strong> <strong>Behçet</strong>: úlceras vulvares cubiertas por<br />
múltiples <strong>de</strong>scamaciones.<br />
Condiciones cutáneas no infecciosas <strong>de</strong> la vulva<br />
Fig. 5.20 Úlcera aftosa mayor <strong>de</strong> la boca.<br />
<strong>97</strong><br />
El manejo pue<strong>de</strong> ser difícil y <strong>de</strong>be involucrar un abordaje<br />
multidisciplinario. La ulceración oral y genital pue<strong>de</strong> ser<br />
muy sintomática en el paciente, pero la enfermedad retiniana<br />
pue<strong>de</strong> llevar a la ceguera, a complicaciones neurológicas<br />
y a la incapacidad severa. Se emplean muchos medicamentos,<br />
con éxito variable, p. ej. colchicina, esteroi<strong>de</strong>s, dapsona,<br />
levamisol, talidomida y drogas inmunosupresoras . La<br />
colchicina y la aspirina se utilizan para prevenir las exacerbaciones<br />
agudas, los corticoesteroi<strong>de</strong>s para la implicación<br />
ocular y neurológica y los anticoagulantes para la enfermedad<br />
trombótica. Cuando las úlceras genitales son leves, los<br />
corticoesteroi<strong>de</strong>s tópicos son útiles. La talidomida es efectiva<br />
para las úlceras mucosas, aunque es difícil <strong>de</strong> obtener.<br />
Alli y col. (19<strong>97</strong>) reportaron buenos resultados, con el factor<br />
estimulante <strong>de</strong> colonia granulocito/macrófago humano recombinante<br />
(rhGM-CSF) intralesional para una úlcera genital<br />
gran<strong>de</strong>. En la enfermedad severa, los agentes biológicos<br />
pue<strong>de</strong>n ser útiles (Estrach y col. 2002).<br />
Ulceración aftosa recurrente<br />
La ulceración aftosa recurrente leve que afecta la boca es común,<br />
pero algunas pacientes tienen la forma mayor, con<br />
lesiones que <strong>de</strong>jan cicatrices muy severas (Fig. 5.20), y<br />
entonces pue<strong>de</strong> estar asociada a la ulceración vulvar recurrente.<br />
El inicio generalmente es en la niñez o en la adolescencia<br />
y no hay característica <strong>de</strong> enfermedad sistémica.<br />
Pue<strong>de</strong> haber antece<strong>de</strong>ntes familiares. Los diagnósticos diferenciales<br />
principales para las úlceras vulvares son el herpes<br />
simple, el síndrome <strong>de</strong> Stevens-Johnson y el síndrome <strong>de</strong> <strong>Behçet</strong>.<br />
La etiología es incierta. Pue<strong>de</strong> haber reacciones cruzadas<br />
entre los antígenos bacterianos y la mucosa y han sido reportadas<br />
algunas vinculaciones significativas con el HLA.
98 Capítulo 5<br />
Fig. 5.21 Úlceras aftosas mayores <strong>de</strong> la vulva.<br />
Las úlceras vulvares están enmarcadas <strong>de</strong> forma aguda,<br />
<strong>de</strong> tamaños variables, con una base amarillenta y un halo rojo<br />
(Fig. 5.21). La histología es no específica.<br />
Se han utilizado múltiples terapias tópicas y sistémicas.<br />
Los corticoesteroi<strong>de</strong>s tópicos, aplicados en una base adhesiva,<br />
y las tetraciclinas son útiles para las úlceras vulvares.<br />
También pue<strong>de</strong>n tener un papel los agentes anestésicos locales<br />
tópicos, tales como ungüento <strong>de</strong> lidocaína al 5%.<br />
Otras úlceras no-infecciosas<br />
Otras úlceras, particularmente las <strong>de</strong>scritas en la vieja literatura,<br />
son difíciles <strong>de</strong> categorizar y pue<strong>de</strong>n no ser entida<strong>de</strong>s<br />
diferentes. Las úlceras <strong>de</strong> Sutton (Sutton 1935) fueron <strong>de</strong>scritas,<br />
originalmente en 1913, como recurrentes, solitarias o<br />
escasas, profundas y dolorosas, ocurriendo más frecuentemente<br />
en la boca que en la vulva; pue<strong>de</strong>n haber sido idénticas<br />
a las úlceras aftosas mayores.<br />
Lipschutz (1913) <strong>de</strong>scribió úlceras <strong>de</strong> inicio súbito con<br />
fiebre y dolor en muchachas jóvenes. Se saben ahora que éstos<br />
están asociados a la infección (ver Capítulo 4). También<br />
se han reportado en pacientes con pitiriasis liquenoi<strong>de</strong> (Burke<br />
y col. 1969).<br />
Boyce y Valpey (1<strong>97</strong>1) reportaron un brote <strong>de</strong> úlceras dolorosas<br />
en las esposas <strong>de</strong> los mecánicos que volvieron <strong>de</strong> Asia<br />
quienes estaban libres <strong>de</strong> síntomas. Muram y Gold (1993) han<br />
reportado úlceras vulvares, no causadas por infección o por<br />
la infiltración leucémica, en niñas con leucemia mielocítica,<br />
y otros autores postularon una etiología multifactorial.<br />
Trastornos pigmentarios<br />
Hay variaciones consi<strong>de</strong>rables en la pigmentación normal <strong>de</strong><br />
la piel vulvar queratinizada que <strong>de</strong>pen<strong>de</strong>n <strong>de</strong> la etnia, edad y<br />
estado hormonal. Estos aspectos generalmente son uniformes,<br />
difusos y no plantean problemas diagnósticos.<br />
La pigmentación <strong>de</strong>bido a la <strong>de</strong>posición <strong>de</strong> hemosi<strong>de</strong>rina<br />
también pue<strong>de</strong> ocurrir y tien<strong>de</strong> para tener un tinte rojizo-ma-<br />
Fig. 5.22 Pigmentación residual rojo herrumbre <strong>de</strong> la <strong>de</strong>posición <strong>de</strong><br />
hemosi<strong>de</strong>rina en el vestíbulo vulvar <strong>de</strong>spués <strong>de</strong>l liquen plano.<br />
Fig. 5.23 Hiperpigmentación macular <strong>de</strong>l liquen plano.<br />
rrón, más que <strong>de</strong> color pardusco o azulado-negro encontrado<br />
con la melanina. Ocurre como resultado <strong>de</strong> la extravasación<br />
<strong>de</strong> sangre y es una característica <strong>de</strong>l liquen escleroso, <strong>de</strong> la<br />
vulvitis <strong>de</strong> Zoon, <strong>de</strong> las carúnculas y <strong>de</strong>l tejido prolapsado <strong>de</strong><br />
origen cervical, vaginal, rectal o uretral (Fig. 5.22).<br />
Sin embargo, en algunos casos la pigmentación presenta<br />
un mayor <strong>de</strong>safío en el diagnóstico. Pue<strong>de</strong> ser irregular, extensa<br />
o asimétrica y tales lesiones siempre <strong>de</strong>be ser biopsiadas<br />
y luego sujetas a una buena correlación clinicopatológica.<br />
Las lesiones benignas tales como la queratosis seborreica<br />
pue<strong>de</strong>n simular clínicamente un melanoma maligno vulvar, y<br />
el diagnóstico se hace en basamentos histológicos.<br />
Hiperpigmentación<br />
Pigmentación Post-inflamatoria<br />
Frecuentemente esto es posterior al liquen plano (Fig. 5.23),<br />
en el cual la pigmentación pue<strong>de</strong> ser persistente. También<br />
pue<strong>de</strong> ocurrir <strong>de</strong>spués <strong>de</strong>l liquen escleroso o <strong>de</strong> una erupción<br />
medicamentosa fija. Cuando se tiene claro que ha habido una<br />
<strong>de</strong>rmatosis inflamatoria anterior, el diagnóstico <strong>de</strong> hiperpig-
Fig. 5.24 Melanosis: pigmentación macular irregular y variable.<br />
mentación post-inflamatorio es directo, pero si hay alguna<br />
duda, o las características son atípicas, se <strong>de</strong>be realizar una<br />
biopsia. Histológicamente, hay incontinencia pigmentaria,<br />
con macrófagos pigmentados en la <strong>de</strong>rmis superior.<br />
Melanosis<br />
En algunos casos <strong>de</strong> pigmentación vulvar, la histología revelará<br />
solamente la hipermelanosis basal, a menudo con un<br />
aumento en el número <strong>de</strong> melanocitos y <strong>de</strong> alguna incontinencia<br />
pigmentaria pero sin proliferación melanocítica. Clínicamente,<br />
estas lesiones pue<strong>de</strong>n ser muy irregulares en la<br />
distribución y en el color, simula a menudo un melanoma<br />
(Fig. 5.24). Ha habido <strong>de</strong>bate sobre la terminología conveniente<br />
para estas lesiones. Muchos utilizan el término <strong>de</strong> melanosis<br />
vulvar pero la pigmentación mucocutánea lenticular<br />
idiopática ha sido sugerido (Gerbig y Hunziker 1996). En una<br />
revisión <strong>de</strong> casos reportados en 10 hombres y siete en mujeres<br />
(Barnhill y col. 1990), el término lentiginosis genital fue<br />
utilizado cuando había evi<strong>de</strong>ncia <strong>de</strong> hiperplasia melanocítica<br />
(que algunas veces requiere <strong>de</strong> tinciones especiales para su<br />
<strong>de</strong>mostración), y el término <strong>de</strong> melanosis fue reservado para<br />
aquellos casos cuando estaba ausente.<br />
Hay discusión acerca <strong>de</strong> si estas lesiones están en riesgo<br />
<strong>de</strong> cambio maligno. Si aparentemente es usada en las lesiones<br />
orales similares (aunque solitarias), estas lesiones tienen<br />
pocas probabilida<strong>de</strong>s <strong>de</strong> volverse malignas. Sin embargo, se<br />
recomienda que el seguimiento y las fotografías o los diagramas<br />
sean <strong>de</strong> importante ayuda. Las lesiones que han cambiado<br />
<strong>de</strong> alguna manera <strong>de</strong>ben ser biopsiadas.<br />
Condiciones cutáneas no infecciosas <strong>de</strong> la vulva<br />
99<br />
El síndrome <strong>de</strong> Laugier–Hunziker es un trastorno adquirido<br />
caracterizado por la pigmentación macular benigna<br />
<strong>de</strong> la mucosa oral y genital y la melanoniquia longitudinal<br />
ocurre en el 50–60% <strong>de</strong> los casos. Las características <strong>de</strong>rmatoscópicas<br />
han sido estudiadas en esta condición y las estrías<br />
lineales paralelas <strong>de</strong>l pigmento se ven en las lesiones vulvares<br />
(Gencoglan 2007). Hay un caso en el cual una paciente<br />
<strong>de</strong>sarrolló pigmentación genital como parte <strong>de</strong>l síndrome <strong>de</strong><br />
Laugier–Hunziker 1 año <strong>de</strong>spués <strong>de</strong> comenzar la levodopa<br />
(Vega Gutiérrez 2003). Dos años más tar<strong>de</strong>, ella <strong>de</strong>sarrolló la<br />
enfermedad <strong>de</strong> Addison con un aumento en la melanosis.<br />
Lentigos<br />
Los lentigos pue<strong>de</strong> ser esporádicos, o parte <strong>de</strong> un síndrome.<br />
Las máculas pigmentadas en la vulva han sido <strong>de</strong>scritas como<br />
parte <strong>de</strong>l síndrome <strong>de</strong> LAMB (lentigos, mixoma atrial, mixomas<br />
mucocutáneos, nevus azul) (Reed y col. 1986, Rho<strong>de</strong>s y<br />
col. 1986). En el complejo <strong>de</strong> Carney (mixomas cutáneos y<br />
atriales, pigmentación mucocutánea, anormalida<strong>de</strong>s endocrinas<br />
y schwannomas), la pigmentación facial es usual, pero las<br />
máculas azules/negras múltiples en la vulva fueron las características<br />
presentes en un caso (Pandolfini y col. 2001). Éstos<br />
también ocurren en la enfermedad <strong>de</strong> Dowling– Degos (ver<br />
p. 90). Cualquier cambio lentiginoso <strong>de</strong>be ser biopsiado para<br />
excluir la lentiginosis atípica, que es un precursor <strong>de</strong>l melanoma.<br />
Pigmentación vaginal<br />
Los melanocitos se encuentran en la vagina, solamente en<br />
el 3% <strong>de</strong> las mujeres, pero las máculas pigmentadas, la melanosis<br />
y el melanoma maligno son reconocidos en todas.<br />
Cualquier lesión vaginal pigmentada <strong>de</strong>be ser biopsiada. La<br />
melanosis cervical también se reconoce (Deppisch 1983).<br />
Acantosis nigricans<br />
Todas las formas <strong>de</strong> esta enfermedad, incluyendo la pseudoacantosis<br />
nigricans vistas en pacientes obesas, se piensa ahora<br />
que están relacionados con la resistencia a la insulina. En un<br />
estudio, la acantosis nigricans fue un hallazgo frecuente en<br />
las mujeres hirsutas, hiperandrogénicas y fueron encontrados<br />
invariablemente en la vulva (Grasinger y col. 1993). En<br />
los niños, es benigna y pue<strong>de</strong> ser hereditaria. En los adultos,<br />
algunos casos pue<strong>de</strong> estar ligado a la malignidad, generalmente<br />
un a<strong>de</strong>nocarcinoma. Muy raramente, la condición es<br />
inducida por medicamentos; se han incriminado el ácido nicotínico<br />
(Tromovitch y col. 1964) y el triazinato (Greenspan<br />
y col. 1985).<br />
Las lesiones afectan principalmente el cuello, las mucosas<br />
y los pliegues, y el área genital es un sitio <strong>de</strong> predilección (Fig.<br />
5.17). Son oscuras, al principio son aterciopeladas y luego se<br />
tornan verrugosas, y todas las partes <strong>de</strong> la vulva pue<strong>de</strong>n estar<br />
involucradas. Si la acantosis nigricans es una manifestación<br />
cutánea <strong>de</strong> malignidad subyacente, el inicio es generalmente
100 Capítulo 5<br />
rápido y pue<strong>de</strong> estar acompañado por la implicación <strong>de</strong> las<br />
palmas y <strong>de</strong> los labios.<br />
La histología muestra hiperqueratosis y papilomatosis,<br />
alguna acantosis y pigmentación. Las inclusiones córneas a<br />
veces están presentes.<br />
El tratamiento se dirige al proceso subyacente <strong>de</strong> la enfermedad.<br />
La hiperinsulinemia <strong>de</strong>be ser corregida y per<strong>de</strong>r peso<br />
pue<strong>de</strong> ser útil. Han <strong>de</strong> intentar todo, queratolíticos, retinoi<strong>de</strong>s,<br />
<strong>de</strong>rmabrasión y tratamiento con láser.<br />
Papilomatosis confluente y reticulada (síndrome <strong>de</strong><br />
Gougerot–Carteaud)<br />
Ésta es una condición infrecuente en la cual las pápulas reticuladas<br />
y pigmentadas afectan generalmente el cuello y<br />
el tronco superior. Se han reportado casos en la región <strong>de</strong>l<br />
monte <strong>de</strong> Venus (Hallel-Halevy y col. 1993). Respon<strong>de</strong> bien a<br />
menudo a la minociclina.<br />
Causas misceláneas <strong>de</strong> pigmentación<br />
La tricomicosis y la cromhidrosis pue<strong>de</strong>n conducir a cierta<br />
<strong>de</strong>coloración <strong>de</strong> la piel. Un laxante patentado, el dorbanex,<br />
fue reducido en el intestino al ditranol y fue responsable <strong>de</strong><br />
la tinción <strong>de</strong> la piel en contacto con las heces a<strong>de</strong>más <strong>de</strong> la<br />
<strong>de</strong>scoloración rojizo-marrón <strong>de</strong> la orina y <strong>de</strong> las secreciones<br />
vaginales (Barth y col. 1984). Los compuestos relacionados<br />
pue<strong>de</strong>n causar efectos similares.<br />
La pigmentación vulvar y vaginal ha sido <strong>de</strong>scrita secundariamente<br />
a la ingestión <strong>de</strong>l bismuto (Weiner 1940) y <strong>de</strong> la<br />
quinacrina (Lutterloh y Shellenberger 1946).<br />
Fig. 5.25 Hipopigmentación post-inflamatoria en una niña con una<br />
pañalitis psoriasiforme.<br />
Fig. 5.26 Vitíligo: pérdida total <strong>de</strong>l pigmento en un patrón simétrico.<br />
Hipopigmentación<br />
Hipopigmentación post-inflamatoria<br />
La hipopigmentación es una consecuencia común <strong>de</strong> la<br />
inflamación, especialmente obvia en las <strong>de</strong> piel oscura (Fig.<br />
5.25). La hipopigmentación post-inflamatoria es generalmente<br />
incompleta y la enfermedad es <strong>de</strong>finida.<br />
Vitíligo<br />
El vitíligo es <strong>de</strong> etiología incierta pero se ha sugerido la participación<br />
<strong>de</strong> mecanismos autoinmunes y neurohumorales.<br />
Hay <strong>de</strong>spigmentación completa <strong>de</strong> un área <strong>de</strong> la piel mientras<br />
que el resto está normal. El parche es bien <strong>de</strong>finido y<br />
la condición es generalmente simétrica (Fig. 5.26). En áreas<br />
velludas, el pelo pue<strong>de</strong> o no conservar su color.<br />
La histología muestra números reducidos o ausencia<br />
completa <strong>de</strong> melanocitos. Los que están presentes parecen<br />
normales pero no son funcionales. Hay infiltración linfocítica<br />
leve.<br />
Los dos diagnósticos diferenciales <strong>de</strong>l vitíligo son: el engrosamiento<br />
pálido <strong>de</strong> la liquenificación y <strong>de</strong>l liquen escleroso.<br />
Distinguirlo <strong>de</strong>l liquen simple y <strong>de</strong>l liquen escleroso es<br />
generalmente tan directo que no hay cambio epidérmico en<br />
el vitíligo. Sin embargo, las dificulta<strong>de</strong>s <strong>de</strong> diagnóstico se presentan<br />
cuando ocurre junto con el liquen escleroso.<br />
No hay tratamiento efectivo; las medidas que pudieran ser<br />
intentadas en otras partes serían ina<strong>de</strong>cuadas en este sitio.