Archivio 3/05 Link - Istituto ortopedico Gaetano Pini
Archivio 3/05 Link - Istituto ortopedico Gaetano Pini
Archivio 3/05 Link - Istituto ortopedico Gaetano Pini
You also want an ePaper? Increase the reach of your titles
YUMPU automatically turns print PDFs into web optimized ePapers that Google loves.
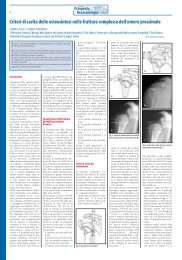
Diagnostica per immagini<br />
La radiologia tradizionale consente<br />
quasi sempre di effettuare<br />
la diagnosi in modo corretto:<br />
una proiezione antero-posteriore,<br />
un’assiale e, se disponibile,<br />
un falso profilo sono le tre incidenze<br />
su cui si basa la diagnosi.<br />
Le proiezioni frontale e di falso<br />
profilo permettono di valutare<br />
molto bene il cotile, e quindi il<br />
FAI di tipo II. È infatti possibile<br />
misurare l’angolo di copertura<br />
sia sulla proiezione frontale<br />
(angolo di Wilberg [6]) sia sul<br />
falso profilo (angolo di inclinazione<br />
ventrale [7]). Quando<br />
questi angoli superano 40°, si<br />
parla di coxa profunda.<br />
Sempre sull’antero-posteriore è<br />
possibile identificare il principale<br />
segno di retroversione acetabolare.<br />
Poiché questo vizio torsionale<br />
non interessa tutto il<br />
cotile, ma solo la sua porzione<br />
superiore, il bordo acetabolare<br />
anteriore si intersecherà con<br />
quello posteriore nel punto in<br />
cui la cavità recupera la sua normale<br />
antiversione. Di qui il<br />
“cross-over sign” [4] (Fig. 2).<br />
La proiezione assiale è decisamente<br />
più utile nella valutazione<br />
del FAI di tipo I: il contorno<br />
anteriore del collo femorale,<br />
normalmente concavo, appare<br />
convesso per effetto della protuberanza<br />
anteriore (Fig. 1b).<br />
Essendo questa solitamente<br />
antero-laterale, è possibile identificarla<br />
anche sull’antero-posteriore<br />
nella cosiddetta “pistol grip<br />
deformity” (Fig. 1a).<br />
La TC e la RMN costituiscono<br />
indagini di secondo livello, utili<br />
solo in previsione di un atto chirurgico.<br />
Esse permettono di<br />
identificare un’eventuale lesione<br />
labrale e di quantificare il danno<br />
cartilagineo. Sebbene la RMN sia<br />
più sensibile della TC in queste<br />
applicazioni (e non esponga a<br />
radiazioni ionizzanti), quest’ultima<br />
viene da noi preferita in caso<br />
di FAI di tipo II perché permette<br />
di studiare con migliore dettaglio<br />
morfologico l’acetabolo<br />
osseo e il suo orientamento.<br />
Non disponiamo ancora in<br />
modo routinario delle corrispondenti<br />
tecniche artrografiche<br />
(artro-TC e artro-RMN), che<br />
appaiono però estremamente<br />
promettenti per la maggiore sensibilità<br />
e specificità nei confronti<br />
dei distacchi labrali.<br />
Principi di trattamento<br />
Il trattamento del conflitto femoro-acetabolare<br />
è un campo tuttora<br />
in evoluzione, in cui le tecniche<br />
e le indicazioni sono sottoposte<br />
a continue modificazioni.<br />
Nonostante questa doverosa premessa,<br />
è possibile delineare<br />
alcuni principi terapeutici fondamentali.<br />
Innanzitutto la terapia riabilitativa<br />
non è priva di utilità, purché<br />
sia finalizzata a modificare vantaggiosamente<br />
la postura pelvica.<br />
È infatti ben nota la relazione<br />
che sussiste tra l’angolo di inclinazione<br />
pelvica e la copertura<br />
acetabolare [8]. Gli esercizi di<br />
reclinazione del bacino possono<br />
pertanto ridurre la copertura<br />
acetabolare anteriore e quindi<br />
rendere meno frequente il conflitto<br />
con il collo femorale.<br />
Ovviamente a un programma<br />
chinesiterapico idoneo bisogna<br />
sempre associare un cambiamento<br />
dello stile di vita che eviti<br />
tutte le condizioni, sportive e<br />
occupazionali, che possono provocare<br />
il conflitto.<br />
In genere il trattamento riabilitativo<br />
fornisce benefici transitori, e<br />
la soluzione chirurgica, specialmente<br />
qualora le alterazioni anatomiche<br />
predisponenti siano<br />
severe, non può essere procrastinata.<br />
La chirurgia dovrà essere<br />
sostitutiva (artroprotesi d’anca)<br />
in presenza di un’artrosi di<br />
grado medio-elevato, mentre<br />
potrà essere conservativa se l’artrosi<br />
è assente o solo iniziale.<br />
Due sono gli interventi “jointpreserving”<br />
a oggi descritti: il<br />
riorientamento acetabolare e l’osteoplastica<br />
di resezione.<br />
Il primo viene in genere eseguito<br />
attraverso un’osteotomia periacetabolare<br />
inversa, analoga ma<br />
di direzione opposta rispetto a<br />
quella praticata nella displasia<br />
dell’anca [9]. Attraverso questo<br />
intervento si può efficacemente<br />
correggere la retroversione acetabolare,<br />
ma la sua complessità<br />
tecnica induce a sconsigliarlo, se<br />
non quando coesistano un grave<br />
deficit della parete posteriore e<br />
cartilagini ancora indenni.<br />
In tutti gli altri casi l’osteoplastica<br />
di resezione costituisce la<br />
soluzione migliore. Essa consiste<br />
nel sagomare le strutture responsabili<br />
del conflitto rimuovendo<br />
le porzioni ossee eccedenti<br />
rispetto all’anatomia normale:<br />
sul versante acetabolare il bordo<br />
antero-superiore viene ridotto<br />
fino a ripristinare l’antiversione<br />
fisiologica (Fig. 5a); sul versante<br />
femorale il “bump” anteriore<br />
viene rimosso, così da restituire<br />
al collo femorale il naturale profilo<br />
concavo (Fig. 5b).<br />
Attualmente esistono tre modalità<br />
per eseguire l’osteoplastica di<br />
resezione:<br />
- artrotomica con “trochanteric<br />
flip” e lussazione;<br />
- artrotomica per via anteriore<br />
senza lussazione;<br />
- artroscopica.<br />
La tecnica con osteotomia trocanterica<br />
e lussazione dell’anca è<br />
stata introdotta dal gruppo bernese<br />
e costituisce a oggi il “gold<br />
standard”, poiché permette di<br />
eseguire una completa valutazione<br />
delle cartilagini femorale e<br />
acetabolare e di estendere la procedura<br />
di “trimming” a 360°<br />
attorno all’articolazione [10].<br />
L’elevata invasività di questa<br />
metodica ha indotto lo sviluppo<br />
di tecniche meno demolitive. La<br />
via anteriore, in particolare, può<br />
essere impiegata per accedere<br />
alla sede del conflitto senza<br />
dover lussare l’articolazione e<br />
percorrendo un intervallo anatomico:<br />
in questo modo è possibile<br />
risparmiare l’integrità del<br />
grande trocantere, del legamento<br />
rotondo e della capsula postero-<br />
Patologie dell’anca<br />
a cura di M. d’Imporzano<br />
a<br />
b<br />
Fig. 5. Osteoplastica di resezione<br />
attraverso approccio anteriore.<br />
a “Trimming” della parete<br />
acetabolare anteriore. b<br />
Escissione del “bump” cervicocefalico<br />
Spazio riservato a<br />
Adler Ortho Srl<br />
Clicca in Home Page il bottone<br />
“Sponsor di questo fascicolo”<br />
superiore, rendendo il decorso<br />
post-operatorio meno impegnativo<br />
per il paziente [11] (Fig. 5).<br />
Recentemente alcuni Autori<br />
hanno pubblicato i primi risultati<br />
della tecnica artroscopica [12,<br />
13], che appare valida nella<br />
rimozione del “bump” femorale<br />
(“cam impingement”), ma ancora<br />
complessa e poco efficace nel<br />
“trimming” del bordo acetabolare<br />
(“pincer impingement”).<br />
Prognosi<br />
Le metodiche di trattamento del<br />
conflitto femoro-acetabolare<br />
sono troppo recenti perché si<br />
possa già disporre di risultati a<br />
lungo termine.<br />
I risultati a medio termine, però,<br />
indicano che la chirurgia “jointpreserving”<br />
consente di alleviare<br />
sensibilmente la sintomatologia:<br />
9