Corso CRI - Formazione - Home Page Documentazione e Slides dei ...
Corso CRI - Formazione - Home Page Documentazione e Slides dei ...
Corso CRI - Formazione - Home Page Documentazione e Slides dei ...
Create successful ePaper yourself
Turn your PDF publications into a flip-book with our unique Google optimized e-Paper software.
Malattie Infettive<br />
e<br />
Norme di Prevenzione<br />
Parte Seconda<br />
www.cristianferioli.com/formazione<br />
Presentazione a cura del<br />
Dr. Ferioli Cristian
§ Manifestazioni Cliniche<br />
Principali Malattie Infettive<br />
- Segni: ogni alterazione obiettiva manifestata dal paziente<br />
→ li rileva il medico.<br />
- Sintomi : ogni sensazione soggettiva avvertita dal paziente<br />
→ la riferisce il paziente.<br />
- Sindrome: complesso di sintomi e segni.<br />
§ Agente Eziolgico<br />
- Eziologia è la scienza che studia le cause di una malattia.<br />
- Agente eziologico è l’agente che causa della malattia.<br />
§ Classificazione e Categorie Antigeniche (sierologiche)<br />
§ Patogenesi<br />
- Meccanismo d’insorgenza di un processo patologico e il suo<br />
conseguente sviluppo.
§ Difese dell’Ospite<br />
§ Epidemiologia<br />
Principali Malattie Infettive<br />
- Studio della distribuzione e della frequenza di malattie e di eventi di<br />
rilevanza sanitaria nella popolazione.<br />
§ Diagnosi<br />
- È la procedura di ricondurre un fenomeno (o un gruppo di fenomeni),<br />
dopo averne considerato ogni aspetto, a una categoria.<br />
- Anamnesi: indagine sulla storia clinica del paziente che viene interrogato<br />
direttamente o desunta dal racconto <strong>dei</strong> familiari. Serve a raccogliere i<br />
dati riguardanti i precedenti familiari e personali oltre che quelli<br />
fisiologici e patologici sia remoti che recenti.<br />
§ Controllo<br />
- Insieme delle strategie e/o terapie che si mettono in atto per controllare<br />
la progressione della patologia.
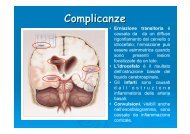
Manifestazioni Cliniche<br />
Meningiti ed Encefaliti<br />
• Ampia gamma di quadri clinici che vanno dalle forme benigne delle meningiti acute virali a<br />
quelle fulminanti di alcune meningiti batteriche, da encefaliti acute, lievi e gravi, ad encefaliti<br />
croniche progressive.<br />
• Insorgenza rapida nel caso di encefaliti acute.<br />
• Cefalea continua gravativa<br />
• Vomito di tipo cerebrale, alterazione stato di coscienza<br />
• Diminuzione stato di coscienza: convulsioni, irritazione meningea, deficit neurologici focali<br />
come strabismo, anisocoria e fotofobia, disturbi del comportamento come letargia e<br />
irritabilità.<br />
• Contratture Muscolari<br />
• Febbre<br />
• Rigidità Nucale (la testa non flette sul tronco)
Agente Eziologico<br />
• Forme Virali: enterovirus, parotite, HsV, CMV<br />
Meningiti ed Encefaliti<br />
• Forme Batteriche: listeria (neonati), meningococco, pneumococco, streptococcus pyogenes.<br />
Patogenesi<br />
• Prevalentemente la via ematogena, ma anche respiratoria.<br />
Diagnosi<br />
• Quadro clinico non consente una diagnosi eziologica, ma consente di individuare il distretto del<br />
sistema nervoso prevalentemente interessato.<br />
• Eziologie più probabili: Tarda estate ed autunno → meningiti e encefaliti virali<br />
• Esame del liquor (liquido cefalo-rachidiano)<br />
Controllo<br />
Inverno → più frequenti le meningiti batteriche<br />
• Antibiotici o terapie antivirali a seconda dell’eziologia..
Meningite da Meningococco<br />
Manifestazioni Cliniche<br />
• Infezione con N. meningitidis si presenta in due modi:<br />
1 - meningococcemia, caratterizzata da lesioni alla pelle<br />
2 - meningite batterica acuta.<br />
Agente Eziologico<br />
• Neisseria meningitidis<br />
• Presenza di capsula polisaccaridica che ne impedisce la fagocitosi e uccisione da parte delle<br />
cellule del sistema immunitario.<br />
Classificazione e Tipologie Antigeniche<br />
• Raggruppato sulla base <strong>dei</strong> polisaccaridi capsulari in 13 sierogruppi di cui 5 responsabili della<br />
maggior parte delle meningiti: A, B, C, Y e W135.<br />
Patogenesi<br />
• Aspirazione di particelle infettive → attacco alle cellule epiteliali della mucosa naso-faringea e<br />
oro-faringea → attraversamento della barriera (mucosa) e entrata nel sangue →<br />
attraversamento della barriera emato-encefalica e infezione delle meningi.
Meningite da Meningococco<br />
Difese dell’ospite<br />
• Resistenza alla fagocitosi del meningococco.<br />
• Meningococchi creano infezioni sistemiche solo in individui privi di anticorpi nel siero diretti<br />
contro gli antigeni capsulari e non capsulari del ceppo in questione, o in pazienti che presentano<br />
deficienza nell’azione tardiva <strong>dei</strong> componenti del complemento.<br />
Epidemiologia<br />
• Asintomatica presenza di meningococchi nel tratto naso-faringeo fornisce una riserva di<br />
infezione ma aumenta l’immunità dell’ospite.<br />
• La maggior parte <strong>dei</strong> casi di meningite si registra nei bambini tra i 3 mesi e un anno.<br />
• Meningite meningococcica si manifesta sia sporadicamente (principalmente meningococchi di<br />
gruppo B and C) che epidemicamente (principalmente meningococchi di gruppo A), con<br />
maggior incidenza durante il tardo inverno e l’inizio della primavera.<br />
Diagnosi<br />
• Sintomi sono solo indicativi.<br />
• Analisi della presenza di N meningitidis in campioni di sangue, liquido cefalorachidiano e<br />
secrezioni naso-faringee raccolte prima della somministrazione di antibiotici.
Controllo<br />
• Antibiotici.<br />
Meningite da Meningococco<br />
• Contatti con persone infette richiedono profilassi con antibiotici.<br />
• Sono disponibili vaccini polisaccaridici che coniugati contro i meningococchi <strong>dei</strong> gruppi A, C, Y, e<br />
W135.<br />
• Non è ancora disponibile il vaccino contro il sierogruppo B.<br />
• In bambini sotto un anno di età i livelli di anticorpi decrescono rapidamente dopo<br />
l’immunizzazione e quindi non è raccomandata nessuna vaccinazione.
Meningite da Meningococco
Manifestazioni Cliniche<br />
Tubercolosi<br />
• Tubercolosi colpisce principalmente le basse vie respiratorie, ma anche altre parti del corpo quali<br />
ossa, reni, meningi, linfonodi.<br />
• A volte asintomatica.<br />
• Sintomatologia prevalentemente a livello polmonare è caratterizzata da:<br />
produzione cronica di muco con tosse modesta<br />
basso grado di febbre subcontinua<br />
cefalea, astenia, sudorazione<br />
perdita di peso<br />
Agente Eziologico<br />
• Mycobacterium tuberculosis (bacillo di Koch)<br />
Bastoncini sottili curvi<br />
Resistenti ad acidi, basi e alla disidratazione<br />
La moltiplicazione su terreni ricchi è molto lenta, con tempo di duplicazione che varia da 18 a<br />
24 ore (isolati clinici possono richiedere da 4 a 6 settimane per crescere).
Classificazione e Tipi Antigenici<br />
Tubercolosi<br />
• Sulla base della velocità di crescita, produzione di catalasi e niacina, e pigmentazione alla luce o<br />
al buio, i micobatteri sono classificati in specie appartenenti al gruppo del “Mycobacterium<br />
tuberculosis complex” (M. tuberculosis, M. bovis, M. africanum, M. microtii) e specie non<br />
tubercolari.<br />
• Oggi tecnologie con sonde geniche facilitano questa distinzione.<br />
Patogenesi<br />
• Il micobatterio della tubercolosi raggiunge gli alveoli polmonari per via aerea attraverso le<br />
goccioline di saliva → resistono alla fagocitosi da parte <strong>dei</strong> macrofagi alveolari e si moltiplicano,<br />
formano lesioni primarie o tubercoli → questi poi si propagano ai linfonodi, entrano nel sistema<br />
circolatorio attraverso il quale ritornano ai polmoni.<br />
• La degenerazione del tessuto è il risultato della ipersensibilità cellulo-mediata.
Tubercolosi
Difese dell’Ospite<br />
Tubercolosi<br />
• Sensibilità determinata da fattori genetici e fattori etnici.<br />
• Resistenza acquisita è mediata dai linfociti T, i quali lisano i macrofagi infettati, direttamente o<br />
attivando essi stessi mediatori solubili (interferone gamma) necessari alla distruzione <strong>dei</strong> bacilli<br />
intracellulari. Gli anticorpi non giocano un ruolo protettivo.<br />
Epidemiologia<br />
• M tuberculosis è contagioso, ma solo il 5-10 % <strong>dei</strong> soggetti normali infettati sviluppano la<br />
malattia attiva.<br />
• Più comune tra gli anziani, poveri, malnutriti, o in soggetti immunodepressi, specialmente<br />
persone infettate con il virus HIV.<br />
Diagnosi<br />
• Infezione recente è evidenziata come risultato positivo del test cutaneo Mantoux.<br />
• Una diagnosi della patologia in fase attiva è basata sulle manifestazioni cliniche, una radiografia<br />
toracica non normale, bacilli acidofili nella saliva o in campioni broncoscopici e isolamento del<br />
micobatterio.<br />
• Saggi basati sull'amplificazione <strong>dei</strong> geni del micobatterio sono stati recentemente messi a punto.
Trattamento e Controllo<br />
Tubercolosi<br />
• Terapia che richiede lunghi periodi: cura di 6 - 9 mesi a base di isoniazide, rifampicina,<br />
pyrazinamide and ethambutolo.<br />
• Ulteriori sostanze possono essere utilizzate se sospettata resistenza (ad esempio infezione in<br />
immigrati del sud-est asiatico o di aree dove è stata documentata la presenza di tubercolosi<br />
antibiotico-resistente).<br />
• Se il paziente è HIV positivo è raccomandato un trattamento per periodi più lunghi (9-12 mesi).<br />
• Se il test con PPD è positivo senza altri segni e sintomi si giustificherebbe un trattamento di<br />
profilassi con isoniazide per 6 mesi.<br />
• Il vaccino BCG (M. bovis) è utilizzato in più di 120 paesi, ma la sua efficienza è incerta. La<br />
situazione epidemica attuale ha spinto una rivalutazione del suo utilizzo, specialmente in soggetti<br />
ad alto rischio.
Tubercolosi<br />
Manteaux o “Prova della Tubercolina”<br />
• Test cutaneo che si effettua con un derivato proteico purificato dal microorganismo<br />
(purified protein derivative = PPD).<br />
• Consiste nel verificare, leggendo sulla cute, come reagisce il nostro sistema<br />
immunitario al contatto, dopo inoculazione sottocutanea, con la PDD.<br />
• Il nostro sistema immunitario può comportarsi in tre modi:<br />
NON REAGIRE: sulla cute non si forma nulla – non si è mai contratta l’infezione.<br />
REAGIRE NORMALMENTE: sulla cute si forma una piccola papula dura – nel<br />
passato ci si è infettati con il micobaterio (ammalandosi o no) per il quale è<br />
rimasta memoria immunologica.<br />
REAGIRE MOLTO VIVACEMENTE: sulla cute si forma una grossa papula che può<br />
arrivare all’ulcerazione – l’infezione è in atto anche se non si manifesta.
Manifestazioni Cliniche<br />
Salmonellosi<br />
• Le salmonellosi: serie di patologie che vanno dalla comune Salmonella gastroenteritis (diarrea,<br />
dolori addominali, e febbre) alle febbri enteriche (inclusa la febbre tifoide) le quali sono malattie<br />
febbrili sistemiche minacciose per la vita e richiedono una pronta terapia antibiotica.<br />
• Sono infezioni locali con uno stadio di portatore asintomatico.<br />
• Le forme più comuni di salmonellosi sono gastroenterite che guariscono da sole.<br />
Agente Eziologico<br />
• Specie del genere Salmonella.<br />
• Salmonella sono bacilli Gram-negativi, flagellati anaerobi facoltativi.<br />
Classificazione e Tipi Antigenici<br />
• Salmonelle sono caratterizzate da antigeni O, H, e Vi.<br />
• Sono conosciuti più di 1800 sierotipi che la classificazione corrente considera essere specie<br />
differenti.
Patogenesi<br />
Salmonellosi<br />
• Le salmonelle ingerite resistono alla barriera costituita dall’acido gastrico → invadono la<br />
mucosa intestinale → producono tossine.<br />
• L’invasione delle cellule epiteliali → rilascio di citochine proinfiammatorie → reazione<br />
infiammatoria.<br />
• La risposta infiammatoria acuta causa diarrea e può portare a ulcerazione e distruzione della<br />
mucosa intestinale. I batteri possono passare dall’intestino alla via sistemica e causare<br />
patologie più serie.<br />
Difese dell’Ospite<br />
• Difese non specifiche: acidità del succo gastrico, muco intestinale, motilità intestinale<br />
(peristalsi), lactoferrina, e lisozima.<br />
• Difese specifiche: anticorpi della mucosa e sistemici
Salmonellosi
Epidemiologia<br />
Salmonellosi<br />
• Le salmonellosi non tifoidi sono patologie umane e animali diffuse in tutto il mondo.<br />
• Gli animali sono la principale riserva, e la malattia è solitamente contratta attraverso cibi o<br />
acqua contaminata, sebbene venga trasmessa anche da persona a persona.<br />
• Le salmonelle che causano la febbre tifoide e altre febbri enteriche sono trasmesse<br />
principalmente da persona a persona attraverso la via oro-fecale e non hanno significanti<br />
riserve animali.<br />
• Portatori umani asintomatici possono diffondere la malattia.<br />
Diagnosi<br />
• Vengono considerate salmonellosi ogni forma di diarrea acuta o malattia febbrile senza ovvie<br />
cause.<br />
• La diagnosi viene confermata isolando l’organismo da campioni clinici di feci o sangue.<br />
Controllo<br />
• Vaccini effettivi esistono per la febbre tifoide ma non per le salmonellosi non-tifoidi.<br />
• Controllo attraverso le pratiche igieniche di macellazione e la cottura e refrigerazione <strong>dei</strong> cibi.
Manifestazioni Cliniche<br />
Colera<br />
• Diarrea secretoria potenzialmente mortale e epidemica.<br />
• Numerose e voluminose scariche acquose, spesso accompagnate da vomito, che portano<br />
come conseguenza shock ipovolemico e acidosi. In poche ore si possono arrivare a perdere<br />
10-15 litri di liquidi (50-100 scariche al giorno).<br />
• La cute si presenta fredda e sudata e non si ha febbre.<br />
• Il periodo di incubazione varia da 1 a 5 giorni.<br />
Agente Eziologico<br />
• Vibrio cholerae<br />
• I Vibrioni sono bastoncini curvi Gram-negativi, altamente mobili con un singolo flagello polare.<br />
• Tollerano condizioni alcaline che uccidono i più comuni microorganismi commensali che<br />
costituiscono la flora batterica intestinale, ma sono sensibili agli acidi.
Colera<br />
Classificazione e Tipologie Antigeniche<br />
• Due sierotipi enterotossici identificati per agglutinazione in O con antisiero specifico per il<br />
gruppo 1 diretto contro il lipopolisaccaride che costituisce la parete cellulare.<br />
• Sierogruppo O139 (l’ultimo sierogruppo di V. cholerae che è stato identificato) identificato con:<br />
1) assenza di agglutinazione in O con antisiero specifico per il gruppo 1;<br />
2) agglutinazione in O con specifico antisiero per il gruppo 139;<br />
3) con la presenza di capsula.<br />
Patogenesi<br />
• Il colera è trasmesso attraverso la via oro-fecale.<br />
• I vibrioni sono sensibili agli acidi, e la maggior parte muore nello stomaco → gli organismi<br />
virulenti che sopravvivono aderiscono e colonizzano l’intestino tenue → secernono la potente<br />
enterotossina del colera (CT, anche chiamata "choleragena") → lega la membrana plasmatica<br />
delle cellule epiteliali intestinali → rilascia una subunità attiva enzimaticamente → incremento<br />
della produzione di adenosina 5’-monofosfato ciclico (cAMP).<br />
• Il risultante alto livello intracellulare di cAMP causa una massiva secrezione di elettroliti e acqua<br />
nel lume intestinale.
Colera
Difese dell’Ospite<br />
Colera<br />
• Difese aspecifiche: acidi gastrici, secrezione mucosa e motilità intestinale (sono più esposte<br />
persone che praticano terapie antiacido: es.il bicarbonato abbassa le difese).<br />
• L’allattamento, nelle aree dove la patologia è endemica, è molto importante per proteggere i<br />
bambini dalla patologia.<br />
• Difese specifiche: immunoglobuline secretorie (IgA) e sistemiche IgG, contro l’antigene somatico<br />
<strong>dei</strong> i vibrioni, proteine della membrana esterna, e/o l’enterotossina e altro (La mobilità,<br />
caratteristica del vibrione, viene bloccata da uno specifico anticorpo somatico).<br />
Epidemiologia<br />
• Il colera è endemico o epidemico in aree dove le misure igieniche sono carenti.<br />
• Compare sporadicamente in paesi in via di sviluppo.<br />
• Sulle coste può essere presente e diffondersi attraverso molluschi e plankton. (Enteriti causate<br />
con l’halofilo V. parahaemolyticus sono associate con cibo di mare crudo o impropriamente<br />
cotto).<br />
• Convalescenze a lungo termine sono rare.
Diagnosi<br />
Colera<br />
• Comparsa di straordinarie diarree acquose severe (DIARREA RISIFORME).<br />
• Diagnosi rapida: esame microscopico di un campione di liquido.<br />
• Altri metodi sono:<br />
coprocoltura o tamponi rettali su TCBS agar e altri terreni selettivi e non selettivi;<br />
test di agglutinazione delle colonie con specifico antisiero;<br />
test di fermentazione (ossidasi positivi);<br />
colture su brodi di arricchimento con peptone seguiti da test con anticorpi fluorescenti o<br />
diagnosi sierologiche retroattive.<br />
Tecniche di “polymerase chain reaction” (PCR) e tecniche rapide di biologia molecolare.<br />
Controllo<br />
• Il controllo attraverso il miglioramento delle condizioni igieniche è efficace ma non attuabile in<br />
aree dove la malattia è endemica.
Controllo<br />
Colera<br />
• Un buon vaccino non è ancora stato sviluppato.<br />
• Un vaccino parenterale costituito dal batterio ucciso è stato ampiamente utilizzato, ma è<br />
relativamente inefficacie e non è generalmente raccomandato.<br />
• Un vaccino sperimentale orale costituito da cellule intere uccise e subunità B della tossina non<br />
ha dimostrato essere ottimale.<br />
• Mutanti attenuati geneticamente ingenierizzati del batterio vivo sono promettenti, ma tali ceppi<br />
possono causare diarrea con effetti collaterali.<br />
• Profilassi antibiotica è attuabile sono per piccoli gruppi e per brevi periodi di tempo<br />
(cotrimoxazolo).<br />
Altre Infezioni da Vibrioni<br />
• Altri sierogruppi di V. cholerae patologie diarroiche e altre infezioni, ma non sono associate con<br />
il colera epidemico.<br />
• Alcune specie del genere Campylobacter (formalmente comprese nei Vibrioni) possono<br />
causare enteriti. C. pylori, ora conosciuto come Helicobacter pylori, è associato all’ulcera<br />
gastrica e duodenale.
Endospore<br />
• Caratteristica del genere Clostridium e del genere Bacillus.<br />
• Forme di resistenza batteriche: permettono alla coltura batterica di<br />
sopravvivere anche se le condizioni ambientali diventano<br />
inospitali.<br />
► Resistono ad agenti chimici - disinfettanti e altro<br />
► Resistono ad agenti fisici - calore e radiazioni UV<br />
• Per uccidere le spore è necessaria sterilizzazione con calore umido<br />
a 120°C per almeno 30 minuti.<br />
• Se le condizioni in cui si trovano le endospore sono ottimali<br />
germinano originando nuovamente batteri.<br />
• Attenzione: differenti sono le spore presenti nei funghi e nelle<br />
piante, le quali hanno funzioni riproduttive e non di resistenza.
Terminale<br />
Subterminale Centrale<br />
Endospore<br />
Ovale Sferica Ovale Sferica
Manifestazioni Cliniche<br />
Tetano<br />
• Comparsa di dolorose contratture toniche localizzate o generalizzate che evolvono in senso<br />
ascendente (dalle gambe al tronco) e arrivano ad interessare il collo, il dorso, il torcae e gli arti:<br />
contrazione <strong>dei</strong> muscoli attorno a una ferita<br />
dolore al collo, ai muscoli mascellari (trisma) e attorno alla ferita<br />
nessuna febbre<br />
sudorazione profusa<br />
rigidità muscolare e spasmi (paralisi spastica)<br />
tachicardia e ipertensione<br />
• Il periodo di incubazione varia da qualche ora a qualche settimana.<br />
Agente Eziologico<br />
• Clostridium tetani<br />
• Bacilli con endospore terminali.<br />
Classificazione e Tipologie Antigeniche<br />
• C tetani è unico e non presenta sierotipi.
Patogenesi<br />
Tetano<br />
• Contaminazione di una ferita profonda con il C. tetani nella sua forma vegetativa o spore.<br />
• L’ambiente anaerobico del tessuto facilita la replicazione di C tetani (anaerobio stretto:<br />
l’ossigeno risulta essere tossico) e la secrezione di esotossine.<br />
• Tossina spasmogenica, tetanospasmina, si fissa ai neuroni inibitori e blocca il rilascio <strong>dei</strong><br />
neurotrasmettitori, glicina e acido gamma-aminobutyrico (GABA).<br />
Difese dell’Ospite<br />
• Sostanzialmente assenti.<br />
• La malattia non produce immunità nel paziente.<br />
• Immunità attiva segue vaccinazione con tossoide tetanico.<br />
Epidemiologia<br />
• C. tetani si trova in tutto il mondo.<br />
• Ubiquitario nel suolo, ed è ritrovato occasionalmente nella flora intestinale dell’uomo e di<br />
animali.
Tetano
Diagnosi<br />
Tetano<br />
• Diagnosi avviene principalmente attraverso i sintomi clinici.<br />
• Presenza della ferita non è ovvia e in più C. tetani è ritrovato solo in un terzo di tutte le ferite<br />
responsabili del tetano.<br />
Controllo<br />
• Somministrazione del tossoide tetanico è una misura preventiva.<br />
• L’infezione del C tetani è trattata con agenti antimicrobici (metronidazolo or penicillina) e<br />
attraverso la pulizia locale della ferita (antisettici o meglio acqua ossigenata).<br />
• Somministrazione di immunoglobuline antitetaniche necessarie a neutralizzare la tossina in<br />
circolo<br />
• Terapie di supporto (trattamento delle contratture e prevenzione complicanze).
Manifestazioni Cliniche<br />
• Sintomi appaiono dopo 12-48 ore<br />
Botulismo<br />
• Nelle fasi precoci può presentare sintomi gastrointestinali (dolori addominali, vomito e diarrea)<br />
• Colpiti inizialmente i nervi cranici, segue poi una discesa con paralisi simmetrica <strong>dei</strong> nervi<br />
motori, con coinvolgimento critico dell’apparato respiratorio.<br />
• Paralisi flaccida muscolare.<br />
Agente Eziologico<br />
• Clostridium botulinum<br />
• Bacilli con spore ovali subterminali.<br />
• Vive con maggior difficoltà in cibi acidi, salati o zuccherati, e in presenza di ossigeno<br />
(anaerobio stretto).<br />
Classificazione e Tipi Antigenici<br />
• Sette tipi di neurotossine: chiamate A, B, C, D, E, F, e G, alcune delle quali hanno mostrato<br />
essere codificate da DNA fagico.
Patogenesi<br />
• Ci sono tre forme:<br />
Botulismo<br />
- botulismo adulto: ingestione di tossina preformata presente nel cibo.<br />
- botulismo infantile: l’organismo si replica e secerne la tossina nel tratto intestinale<br />
(rischio per i bambini).<br />
- botulismo da ferita, nel quale l’organismo si replica nella ferita e secerne la tossina.<br />
• La tossina lega le giunzioni neuromuscolari <strong>dei</strong> nervi del sistema parasimpatico e interferisce<br />
con il rilascio di acetilcolina, causando la paralisi flaccida <strong>dei</strong> muscoli.<br />
Difese dell’Ospite<br />
• Non sono conosciuti meccanismi di difesa.<br />
Epidemiologia<br />
• C botulinum è distribuito in tutto il mondo ed è ubiquitario nel suolo.<br />
• Cottura impropria di cibi conservati è la principale causa di botulismo da avvelenamento.
Botulismo
Diagnosi<br />
Botulismo<br />
• Attraverso i sintomi clinici, specialmente quelli gastrointestinali e neurologici.<br />
• Conferme con analisi di laboratorio (liquido cerebro spinale normale aiuta ad escludere una<br />
possibile diagnosi di numerose altre patologie del sistema nervoso centrale).<br />
Controllo<br />
• Eliminazione della fonte della tossina attraverso una corretta manipolazione <strong>dei</strong> cibi (processi<br />
industriali).<br />
• Misure finalizzate a neutralizzare la tossina non legata se diagnosticato avvelenamento.<br />
• Cure di supporto sono di primaria importanza.
Botulismo<br />
Attenzione alle conserve!!!<br />
• Gli alimenti contaminati spesso non presentano alterazioni nell’aspetto e nel sapore.<br />
• La tossina viene distrutta a 80°C per 30 minuti, ma le spore resistono (conserve casalinghe<br />
fatte bollire a 100°C garantiscono l’eliminazione della tossina, ma non delle spore).<br />
• Conserve casalinghe vanno consumate entro breve tempo dalla cottura altrimenti le spore<br />
germinano e producono nuovamente la tossina.<br />
• Attenzione ai bambini fino ad un anno: il C. botuninum può colonizzare più facilmente il tratto<br />
gastro-intestinale.<br />
Nel Primo Soccorso:<br />
• Ospedalizzare con urgenza monitorando i parametri vitali.<br />
• Portare i resti del cibo in ospedale.<br />
• Se necessario effettuare respirazione artificiale.
Manifestazioni Cliniche<br />
Coronavirus<br />
• I Coronavirus umani causano infezioni acute non gravi dell’appartato respiratorio superiore<br />
(causa più del 30% <strong>dei</strong> comuni raffreddori).<br />
• Raramente causano infezioni alle basse vie respiratorie.<br />
Struttura<br />
• Particelle sferiche o pleiomorfe con pericapside e contenenti single-stranded (positive-sense)<br />
RNA associato con una nucleoproteina all’interno di un capside costituito da matrice proteica.<br />
• Il pericapside possiede proiezioni glicoproteiche.<br />
Classificazione<br />
• Coronavirus (e i torovirus) sono classificati insieme sulla base della corona o alone apparente<br />
formato dalle glicoproteine del pericapside, e sulle caratteristiche chimiche e di replicazione.<br />
• Più coronavirus umani sono rientrano in due <strong>dei</strong> tre eistenti sierotipi: OC43-like and 229E-like.
Moltiplicazione<br />
Coronavirus<br />
• Entrata nella cella ospite → il genoma si libera dall’involucro (uncoating) → viene trascritto e<br />
tradotto → nuovi virioni si formano per gemmazione dalla membrana cellulare della cellula<br />
ospite.<br />
Patogenesi<br />
• Trasmissione solitamente per via aerea, attraverso goccioline che entrano e adericscono alla<br />
mucosa nasale.<br />
• I virus si replicano localmente nelle cellule dell’epitelio ciliato: danno cellulare e infiammazione.<br />
Difese dell’Ospite<br />
• La risoluzione dell’infezione è seguita dalla comparsa di anticorpi nel siero e nelle secrezioni<br />
nasali.<br />
• L’immunità sparisce nell’arco di un anno o due.
Epidemiologia<br />
Coronavirus<br />
• Picco di maggiore incidenza durante l’inverno, assumendo la forma di locali epidemie della<br />
durata di settimane o mesi.<br />
• Lo stesso sierotipo può ritornare nella stessa area dopo molti anni.<br />
Diagnosi<br />
• Raffreddori causati dal coronavirus non possono essere distinti clinicamente da altri raffreddori.<br />
• Diagnosi di laboratorio possono essere fatte sulla base di titoli anticorpali.<br />
• Il virus è difficile da isolare.<br />
• Test di ibridazione dell’acido nucleico (including PCR) stanno per essere ora introdotte.<br />
Controllo<br />
• Il trattamento <strong>dei</strong> comuni raffreddori è sintomatico, e non sono disponibili vaccini o specifici<br />
farmaci.<br />
• Misure di igiene riducono il tasso di trasmissione.
Definizione<br />
SARS<br />
Severe Acute Respiratory Syndrome → sindrome polmonare caratterizzata da focolai<br />
broncopolmonari, ad insorgenza rapida, accompagnati da febbre elevata, tosse e stato<br />
confusionale ed anche diarrea profusa.<br />
Manifestazioni Cliniche<br />
• Febbre elevata (superiore a 38°C)<br />
• Tosse e difficoltà respiratorie → Dispnea e Tachipnea<br />
• Tachicardia<br />
• Malessere generale<br />
• Dolori muscolari e cefalea<br />
• Talvolta stato confusionale e diarrea (anche profusa)<br />
• Test di laboratorio mostrano → Trombocitopenia (diminuz. di piastrine) e Leucopenia (diminuz.<br />
di globuli bianchi)<br />
Agente Eziologico<br />
• Nuova forma di Coronavirus
Patogenesi<br />
SARS<br />
• Trasmissione solitamente per via aerea, attraverso goccioline che entrano e aderiscono alla<br />
mucosa nasale.<br />
Epidemiologia<br />
• Primi casi ad Hong Kong e in Vietnam (Hanoi).<br />
• Successivamente a Singapore e Canada e Australia.<br />
Diagnosi<br />
• Difficile diagnosi bastata sui sintomi.<br />
• Test diagnostico in via di sviluppo.<br />
Controllo<br />
• Quarantena <strong>dei</strong> soggetti affetti.<br />
• Vaccino in via di sviluppo.<br />
• Misure di igiene riducono il tasso di trasmissione.