Białaczki.pdf - Diagnostyka laboratoryjna - Wykłady
Białaczki.pdf - Diagnostyka laboratoryjna - Wykłady
Białaczki.pdf - Diagnostyka laboratoryjna - Wykłady
You also want an ePaper? Increase the reach of your titles
YUMPU automatically turns print PDFs into web optimized ePapers that Google loves.
<strong>Diagnostyka</strong> <strong>laboratoryjna</strong><br />
Wykład<br />
<strong>Diagnostyka</strong> <strong>laboratoryjna</strong> chorób układu białokrwinkowego Copyright by dziku<br />
Objawy kliniczne w chorobach układu białokrwinkowego wynikają:<br />
- z niedostatecznej lub nadmiernej liczby granulocytów (leukopenie, leukocytozy)<br />
- przesunięd w obrazie: w lewo, w prawo, eozynofilia, bazofilia, limfocytoza, monocytoza<br />
- nieprawidłowej czynności granulocytów (np. fagocytozy)<br />
- rozrost określonego typu komórek (białaczki)<br />
Leukopenia – ↓ liczby krwinek białych poniżej 4000/µL<br />
Granulocytopenia – ↓ liczby granulocytów obojętnochłonnych poniżej 1600/µL<br />
Granulocytopenia – etiopatogeneza:<br />
- zahamowanie wytwarzania granulocytów (promieniowanie jonizujące, nacieki nowotworowe,<br />
proliferacja białaczkowa)<br />
- zahamowanie dojrzewania (związki chemiczne, leki, niedobory wit. B12, B6, kw. foliowego)<br />
- zaburzenia wydostawania się dojrzałych granulocytów ze szpiku do krwi obwodowej<br />
- skrócenie czasu przeżycia granulocytów we krwi na skutek zmniejszonej żywotności (działanie<br />
czynników immunologicznych – przeciwciał, nadczynna śledziona)<br />
Agranulocytoza<br />
Objawy kliniczne:<br />
- nagły początek z gorączką, dreszcze, bóle głowy, bóle stawowo-mięśniowe, brak łaknienia<br />
- zmiany zapalno-martwicze na:<br />
- błonach śluzowych jamy ustnej, nosowo-gardłowej<br />
- migdałkach<br />
- zewnętrznych narządach płciowych<br />
Krew obwodowa:<br />
- ↓ liczba leukocytów, najczęściej 1-3 tys/µL<br />
- ↓ bezwzględnej liczby granulocytów 200-500/µL<br />
- rozmaz:<br />
- odsetek granulocytów obojętnochłonnych 0-20%<br />
- względna limfocytoza, pojedyncze plazmocyty, komórki siateczki<br />
- w cytoplazmie granulocytów grube ziarnistości toksyczne i wodniczki (zaburzenia<br />
dojrzewania)<br />
- liczba erytrocytów w normie, bez zmian jakościowych<br />
- liczba płytek krwi w normie<br />
- ↑ OB<br />
Mielogram:<br />
- w lżejszych przypadkach prawidłowy, ze zmniejszeniem odsetka granulocytów dojrzałych<br />
- w innych hiperplazja szpiku z wybitnym przesunięciem w lewo do mielocyta i promielocyta<br />
- zupełna lub prawie zupełna aplazja układu granulocytów z odczynem ze strony komórek układu<br />
siateczki<br />
Różnicowanie z ostrą białaczką przebiegającą z leukopenią – w białaczce w szpiku:<br />
- naciek blastów<br />
- przerwa leukemiczna<br />
- niedokrwistośd i małopłytkowośd<br />
<strong>Białaczki</strong><br />
Ostre białaczki – złośliwe choroby nowotworowe wywodzące się z różnych linii komórkowych<br />
układu krwiotwórczego lub limfatycznego, o charakterze klonalnym, wykazujące nieprawidłowy<br />
wzrost lub różnicowanie<br />
Obraz kliniczny:<br />
- nagły przebieg, utrata masy ciała, stany gorączkowe, poty, bóle kostno-stawowe<br />
- uczucie ucisku w jamie brzusznej, hepato- i splenomegalia<br />
- owrzodzenia na błonach śluzowych jamy ustnej, nacieki białaczkowe w narządach wewnętrznych<br />
- podatnośd na zakażenia<br />
- krwawienia z nosa, dziąseł, dróg rodnych, przewodu pokarmowego<br />
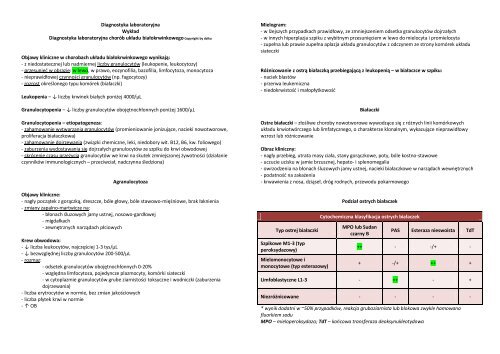
Typ ostrej białaczki<br />
Szpikowe M1-3 (typ<br />
peroksydazowy)<br />
Mielomonocytowe i<br />
monocytowe (typ esterazowy)<br />
Podział ostrych białaczek<br />
Cytochemiczna klasyfikacja ostrych białaczek<br />
MPO lub Sudan<br />
czarny B<br />
PAS Esteraza nieswoista TdT<br />
++ - -/+ -<br />
+ -/+ ++ +<br />
Limfoblastyczne L1-3 - ++ - +<br />
Niezróżnicowane - - - -<br />
* wynik dodatni w ~50% przypadków, reakcja gruboziarnista lub blokowa zwykle hamowana<br />
fluorkiem sodu<br />
MPO – mieloperoksydaza; TdT – końcowa transferaza deoksynukleotydowa
Klasyfikacja immunofenotypowa – badanie tzw. antygenów różnicowania komórkowego (cluster<br />
determinant – CD)<br />
Klasyfikacja cytogenetyczna:<br />
- zmiany cytogenetyczne ilościowe lub strukturalne (niektóre białaczki są według nich klasyfikowane,<br />
pozostałe według FAB)<br />
- ostre białaczki ze zmianami cytogenetycznymi przede wszystkim z translokacją chromosomów<br />
<strong>Białaczki</strong> ostre<br />
Krew obwodowa:<br />
- niedokrwistośd<br />
- małopłytkowośd<br />
- leukocytoza (umiarkowana lub duża > 100 tys/µL - 5% badanych)<br />
- rzadko leukopenia<br />
- blasty w rozmazie – 5-95% i pojedyncze dojrzałe granulocyty (przerwa białaczkowa - hiatus<br />
leucaemicus)<br />
Blasty – duże jądro o luźnej strukturze, z jąderkami i monobłękitną cytoplazmą, czasami z<br />
ziarnistościami azurochłonnymi lub pałeczkami Auera, atypowe komórki, rozpoznanie morfologiczne<br />
niemożliwe<br />
Szpik - biopsja aspiracyjna:<br />
- bogatokomórkowy<br />
- jednorodny typ komórek dojrzałych<br />
- 70-95% komórek blastycznych<br />
- ↓ (zanik) liczby erytroblastów, megakariocytów<br />
Badania nieswoiste:<br />
- ↑ aktywnośd LDH<br />
- ↑ aktywnośd ALAT (nacieki w wątrobie)<br />
- ↑ stężenia kwasu moczowego w osoczu i w moczu<br />
- ↑ poziomu kreatyniny<br />
- niekiedy laboratoryjne cechy rozsianego krzepnięcia wewnątrznaczyniowego (białaczka<br />
promielocytarna)<br />
- obecnośd komórek białaczkowych w płynie mózgowo-rdzeniowym (rozprzestrzenianie się choroby<br />
poza układ krwiotwórczy, białaczka lifmoblastyczna)<br />
Rozpoznanie różnicowe ostrej białaczki szpikowej:<br />
- mononukleoza zakaźna<br />
- ALL<br />
- przełom blastyczny w przewlekłej białaczce szpikowej<br />
Ostra białaczka limfoblastyczna ALL<br />
Krew obwodowa i szpik:<br />
- niedokrwistośd, neutropenia, małopłytkowośd<br />
- białaczki z lini T, bardzo duża i szybko narastająca leukocytoza<br />
- podtyp pro ≈ 25% leukocytoza > 100 tys/µL, we wczesnej fazie leukopenia<br />
- rozmaz: limfoblasty PAS(+), MPO(-), ciała tłuszczowe (-)<br />
- szpik – jeden typ komórek blastycznych, regresja linii erytro- i megakariocytopoetycznej<br />
Rozpoznanie różnicowe ostrej białaczki limfoblastycznej ALL:<br />
- AML<br />
- mononukleoza zakaźna<br />
- infekcje wirusowe przebiegające z małopłytkowością i niedokrwistością hemolityczną<br />
Klasyfikacja morfologiczna ostrej białaczki limfoblastycznej wg FAB<br />
Cechy cytologiczne Typy limfocytowy (L1)<br />
Typ limfoblastyczny<br />
(L2)<br />
Typ limfoblastyczny<br />
(L3)<br />
Wielkośd komórek małe duże i małe duże<br />
Chromatyna jądra homogenna heterogenna<br />
Kształt jądra<br />
Jąderka<br />
Cytoplazma<br />
regularny wyjątkowo<br />
wglobiony<br />
niewidoczne lub małe<br />
niepozorne<br />
skąpa, umiarkowanie<br />
zasadochłonna<br />
nieregularny, często<br />
wglobiony<br />
jedno lub więcej,<br />
często duże<br />
o zróżnicowanej<br />
obfitości,<br />
zasadochłonności<br />
homogenna<br />
drobnopunktowa<br />
regularny, owalny i<br />
okrągły<br />
wyraźne<br />
pęcherzykowate<br />
jedno lub więcej<br />
dośd obfita, silnie<br />
zasadochłonna z<br />
licznymi wodniczkami
Zespoły mielodysplastyczne MDS<br />
Zespoły mielodysplastyczne (MDS) – choroby klonalne układu krwiotwórczego, z nieefektywną<br />
hematopoezą i transformacją w ostre białaczki<br />
Krew obwodowa:<br />
- niedokrwistośd normocytowa lub makrocytowa o różnym nasileniu<br />
- leukopenia z neutropenią (> 50%)<br />
- liczba neutrofilów < 1500/µL (30-55%)<br />
- odsetek blastów 0-20%<br />
- zmniejszona liczba segmentów jądra neutrofilów, zmniejszona ilośd ziarnistości w cytoplazmie<br />
- małopłytkowośd (25-50%)<br />
- pancytopenia (≈ 50%)<br />
- retikulocytopenia<br />
Szpik:<br />
- biopsja:<br />
- bogatokomórkowy lub normokomórkowy (80%)<br />
- zaburzenia hematopoezy (1, 2, 3-liniowej)<br />
- asynchroniczne dojrzewanie jądra i cytoplazmy<br />
- nieprawidłowe rozmieszczenie ziarnistości w cytoplazmie<br />
- paraerytroblasty, mikromegakariocyty, duże jednojądrowe megakariocyty<br />
- zwiększony odsetek blastów<br />
- trepanobiopsja:<br />
- nieprawidłowa hematopoeza<br />
- nieprawidłowe rozmieszczenie komórek prekursorowych<br />
- czasami włóknienie<br />
Różnicowanie zespołów mielodysplastycznych MDS:<br />
- niedokrwistośd<br />
- leukopenia z neutropenią<br />
- małopłytkowośd<br />
- niedokrwistośd Addisona-Biermera<br />
- samoistne włóknienie szpiku<br />
Zespoły mieloproliferacyjne<br />
Przewlekła białaczka szpikowa<br />
Objawy kliniczne:<br />
- wiek 20-50 lat, gorączka, brak łaknienia, utrata masy ciała, nocne poty, znużenie, bóle i zawroty<br />
głowy<br />
- zaburzenia oddychania, kołatanie serca (niedokrwistośd), ucisk w lewym podżebrzu (masywna<br />
splenomegalia)<br />
Krew obwodowa:<br />
- ↑ leukocytoza 50-400 tys/µL<br />
- odmłodzenie granulocytów do mieloblasta z przewagą mielocytów i metamielocytów, często<br />
odczyn kwaso- lub zasadochłonny<br />
- zaburzenia dojrzewania granulocytów<br />
- znaczne obniżenie lub brak aktywności FAG<br />
- liczba erytrocytów prawidłowa, niekiedy niedokrwistośd<br />
- liczba płytek prawidłowa lub podwyższona, rzadko obniżona<br />
Mielogram:<br />
- szpik wybitnie bogatokomórkowy<br />
- przewaga granulocytów obojętnochłonnych (do 95%) ze zwiększeniem odsetka mielocytów<br />
- liczba mieloblastów nie przekracza 15%<br />
- ↑ linii granulocytów kwaso- i zasadochłonnych<br />
- ↑ liczby megakariocytów<br />
Inne badania:<br />
- ↑ poziomu witaminy B12 w osoczu (zwiększenie zdolności wiązania witaminy B12 przez białka<br />
osocza pochodzące z granulocytów, co powoduje obniżenie klirensu nerkowego i akumulację wit.<br />
B12 w osoczu)<br />
- prawidłowy lub podwyższony poziom żelaza<br />
- ↑ stężenia kwasu moczowego<br />
- obecnośd chromosomu Ph (patologicznie mały chromosom pary 22)<br />
- zaostrzenie mieloblastyczne: co najmniej 12% mieloblastów we krwi, w szpiku 20%<br />
Różnicowanie przewlekłej białaczki szpikowej:<br />
- odczyn białaczkowy<br />
- przesuniecie obrazu granulocytów w lewo (↑ FAG)<br />
- osteomielofibroza<br />
- przewlekła białaczka eozynochłonna<br />
- nadpłytkowośd pierwotna i wtórna
Badania różnicujące przewlekłe choroby mieloproliferacyjne z odczynem białaczkowym<br />
Odczyn<br />
białaczkowy<br />
Przewlekła<br />
białaczka<br />
szpikowa<br />
Czerwienica<br />
prawdziwa<br />
Liczba płytek krwi N,↑,↓ ↑↑,N ↑↑<br />
Wartośd Hb, Ht, liczba<br />
erytrocytów<br />
Liczba granulocytów<br />
zasadochłonnych<br />
Aktywnośd fosfatazy<br />
alkalicznej granulocytów<br />
(FAG)<br />
Gen fuzyjny BCR/ABL,<br />
chromosom Ph<br />
Stężenie witaminy B12 w<br />
surowicy<br />
Ziarnistości toksyczne w<br />
cytoplazmie<br />
granulocytów<br />
Zwłóknienie<br />
szpiku<br />
↑↑,N,↓<br />
(zależnie od<br />
fazy chorego)<br />
N,↓ ↓ ↑↑ ↓<br />
N ↑↑ N,↑ N,↑<br />
↑ ↓ lub 0 ↑↑ ↑↑,↑<br />
(-) (+) (-) (-)<br />
N ↑ ↑ ↑<br />
+ - - -<br />
Czerwienica prawdziwa<br />
Czerwienica prawdziwa - nowotworowa proliferacja zmutowanego klonu wywodzącego się z<br />
wielopotencjalnej krwiotwórczej komórki macierzystej szpiku<br />
Obraz kliniczny:<br />
- bóle i zawroty głowy, zaburzenia widzenia<br />
- świąd skóry<br />
- choroba wrzodowa (upośledzenie krążenia w śluzówce)<br />
- zakrzepica, nadciśnienie tętnicze<br />
- osłabienie, chudnięcie<br />
Badania układu czerwonokrwinkowego:<br />
- ↑ liczby erytrocytów do 7-10 mln/µL<br />
- obecnośd erytroblastów we krwi obwodowej<br />
- ↑ Ht powyżej 55%<br />
- stężenie Hb ponad 18 g/dL<br />
- ↓ MCHC (wyczerpanie rezerw żelaza ustrojowego)<br />
- MCV dolna granica normy<br />
- często nakrapianie zasadochłonne erytrocytów<br />
- czas przeżycia erytrocytów prawidłowy<br />
- liczba retikulocytów prawidłowa lub nieco podwyższona<br />
- OB zwolnione<br />
- ↓ oporności osmotycznej erytrocytów (niedobór żelaza)<br />
Inne badania:<br />
- ↑ liczba leukocytów 15-30 tys/µL lub więcej<br />
- przesuniecie w lewo do mielocyta<br />
- FAG wybitnie podwyższony nawet do 300 score<br />
- liczba płytek krwi zwiększona do 1 mln/µL i wyżej<br />
Szpik (hiperplazja 3 układów, a szczególnie czerwonokrwinkowego):<br />
- ↓ poziomu żelaza w surowicy<br />
- ↑ poziomu bilirubiny w surowicy<br />
Czerwienica prawdziwa – różnicowanie:<br />
- nadkrwistości wtórne (niedotlenienie)<br />
- nadkrwistości wtórne (↑ wytwarzania EPO)<br />
- nadkrwistości rzekome (odwodnienie ustroju)<br />
Różnicowanie czerwienicy prawdziwej, wtórnej i rzekomej<br />
Cecha<br />
prawdziwa<br />
Czerwienica<br />
wtórna rzekoma<br />
Masa krążących erytrocytów ↑ ↑ N<br />
Liczba leukocytów ↑ N N<br />
Liczba płytek krwi ↑ N N<br />
Mielogram rozrost 3 linii<br />
rozrost linii<br />
erytropoetycznej<br />
N<br />
Powiększenie śledziony u 80% chorych - -<br />
Świąd skory + - -<br />
SaO2 N N lub ↓ N<br />
Stężenie witaminy B12 w surowicy ↑ N N<br />
FAG ↑ N N<br />
Stężenie EPO w surowicy ↓lub N ↑ lub N a N<br />
Samoistny wzrost kolonii erytroidalnych<br />
a<br />
– w nadkrwistości rodzinnej<br />
+ - -<br />
↑ - zwiększone, ↓ - zmniejszone, EPO – erytropoetyna, FAG – fosfataza alkaliczna granulocytów<br />
N- norma, SaO2 – wysycenie hemoglobiny krwi tętniczej tlenem
Nadpłytkowośd samoistna<br />
Nadpłytkowośd samoistna - zespół mieloproliferacyjny ze zwiększoną liczbą płytek krwi i wzmożoną<br />
proliferacją megakariocytów<br />
Objawy kliniczne:<br />
- objawy związane z zakrzepami w drobnych i dużych naczyniach<br />
- krwawienia z błon śluzowych i przewodu pokarmowego wywołane zaburzeniami czynności płytek<br />
- umiarkowane powiększenie śledzony (20-50% chorych)<br />
Krew obwodowa:<br />
- ↑ liczby płytek krwi – nieprawidłowy kształt i wielkośd<br />
- zaburzenia czynności płytek: upośledzona agregacja pod wpływem adrenaliny, ADP i kolagenu<br />
Szpik:<br />
- biopsja – proliferacja w układzie megakariocytów, liczne olbrzymie megakariocyty, często w<br />
skupiskach o nieprawidłowym kształcie, wielopłatowym jądrze i dojrzałej cytoplazmie<br />
Inne badania laboratoryjne:<br />
- ↑ aktywności FAG<br />
- ↑ stężenia mocznika<br />
- ↑ stężenia TPO w surowicy<br />
Różnicowanie:<br />
- nadpłytkowośd towarzysząca:<br />
- czerwienicy prawdziwej<br />
- przewlekłej białaczce szpikowej<br />
- samoistnemu włóknieniu szpiku<br />
- nadpłytkowośd odczynowa:<br />
- nowotwory lite (płuc, trzustki)<br />
- w niedokrwistości z niedoboru Fe<br />
- po ostrych krwotokach<br />
- po usunięciu śledziony<br />
- przewlekły alkoholizm<br />
- choroby zapalne i infekcyjne<br />
Samoistne włóknienie szpiku (mielofibrosis)<br />
Samoistne włóknienie szpiku - zespół mieloproliferacyjny, zwłóknienie szpiku, powstawanie<br />
pozaszpikowych ognisk krwiotworzenia, powiększenie śledziony<br />
Objawy kliniczne:<br />
- osłabienie, brak łaknienia, chudnięcie, dusznośd, przyśpieszone tętno<br />
- powiększenie śledziony<br />
- powiększenie wątroby<br />
- powiększenie węzłów chłonnych<br />
- ogniska krwiotworzenia w płucach, osierdziu, OUN, przewodzie pokarmowym (dolegliwości)<br />
- zaniki mięśni – nasilony katabolizm<br />
Krew obwodowa:<br />
- niedokrwistośd normocytowa<br />
- ↓/↑ leukocytozy lub prawidłowa<br />
- ↑ liczby płytek krwi, nieprawidłowości morfologiczne i czynnościowe<br />
- w rozmazie anizocytoza, poikilocytoza erytrocytów, obecne erytrocyty w kształcie łez (lakrymocyty)<br />
oraz erytroblasty<br />
- przesunięcie w lewo w układzie granulocytarnym<br />
- ↑ OB<br />
- przeważnie skrócony czas przeżycia erytrocytów<br />
- ↑ stężenia bilirubiny<br />
Szpik:<br />
- biopsja:<br />
- wczesny obraz – szpik bogatokomórkowy z rozrostem w układzie granulocyto- i<br />
megakariocytopoetycznym, megakariocyty często o nieprawidłowej morfologii<br />
(mikro i makromegakariocyty)<br />
- późny okres włóknienia i sklerotyzacji – pusta biopsja<br />
- trepanobiopsja:<br />
- włóknienie retikulinowe, zwiększona liczba włókien kolagenowych, rozrost<br />
zatok szpiku, pogrubienie i przebudowa beleczek kostnych (faza sklerotyzacji)<br />
pozostają nieliczne ogniska krwiotworzenia<br />
Różnicowanie:<br />
- włóknienie szpiku w chorobach nowotworowych: MDS, ziarnica złośliwa, szpiczak mnogi,<br />
przewlekła białaczka szpikowa<br />
- włóknienie szpiku w chorobach nienowotworowych: zatrucie benzenem, gruźlica, kiła<br />
Zespoły limfoproliferacyjne<br />
Przewlekłe białaczki limfatyczne - klonalne choroby limfoproliferacyjne u osób dorosłych<br />
Podział:<br />
- przewlekła białaczka limfocytowa (B-komórkowa, najczęstsza – 98%)<br />
- białaczka włochatokomórkowa<br />
- białaczka prolimfocytowa<br />
- białaczka z dużych ziarnistych limfocytów
Przewlekła białaczka limfatyczna<br />
Objawy kliniczne:<br />
- powiększenie węzłów chłonnych<br />
- uogólnione bóle brzucha spowodowane powiększeniem wątroby, śledziony<br />
- nacieki białaczkowe we wszystkich narządach<br />
- chudniecie, gorączka<br />
Stadia zaawansowania klinicznego przewlekłej białaczki limfatycznej z komórek B (B-CLL) wg Raia<br />
Stadium Kryteria Czas przeżycia<br />
0<br />
I<br />
II<br />
III<br />
IV<br />
Liczba limfocytów we krwi<br />
obwodowej > 15 tys/µL<br />
Objawy jak w stadium 0,<br />
dodatkowo powiększenie<br />
węzłów chłonnych<br />
Objawy jak w stadium 0, I,<br />
dodatkowo powiększenie<br />
wątroby i/lub śledziony<br />
Objawy jak w stadium 0, I, II<br />
dodatkowo stężenie<br />
hemoglobiny 80% limfocytów<br />
Leukocytoza < 50 000 µL > 50 000 µL<br />
Prolimfocyty we krwi < 10% > 10%<br />
Czas podwojenia liczby<br />
limfocytów<br />
> 12 mies. < 12 mies.<br />
Nowe<br />
Markery surowicze a prawidłowe zwiększone<br />
Obraz cytogenetyczny izolowana del (13q) del (11q) del(17p)<br />
Ekspresja CD38 < 30% > 30%<br />
IgVH zmutowany niezmutowany<br />
Zwiększona ekspresja ZAP-70 - +<br />
a LDH, β2-mikroglobulina, kinaza tymidynowa sCD23 i in.<br />
Białaczka prolimfocytowa (prolymphocytic leukaemia – PLL)<br />
- u osób w wieku starszym<br />
- monoklonalna proliferacja prolimfocytów, są bardziej dojrzałe niż limfoblasty w ALL, ale mniej niż<br />
limfocyty w CLL<br />
- w ok. 80% komórki te należą do linii komórkowej B, a pozostałe do linii komórkowej T<br />
- znaczne powiększenie śledziony<br />
- bardzo wysoka liczba krwinek białych, zwykle > 100 tys/µL większośd z nich stanowią prolimfocyty<br />
- znaczne powiększenie węzłów chłonnych (z wyjątkiem T-PLL)<br />
- nacieki skórne (jedynie w T-PLL)<br />
- gorsza odpowiedź na leczenie niż CLL<br />
Białaczka włochatokomórkowa<br />
Białaczka włochatokomórkowa - choroba nowotworowa dojrzałych limfocytów B rzadko T, szczyt<br />
zachorowao w 6 dekadzie życia<br />
Objawy kliniczne:<br />
- osłabienie, gorączka, utrata masy ciała, uczucie pełności w jamie brzusznej i ból brzucha<br />
(powiększona śledziona), skłonnośd do krwawieo, zakażeo, powiększone węzły chłonne i wątroba
Krew obwodowa:<br />
- pancytopenia (60-80% chorych)<br />
- niedokrwistośd, Hb: 7-10 g/dL<br />
- małopłytkowośd < 70 tys/µL<br />
- neutropenia<br />
- monocytopenia<br />
- „włochate” komórki białaczkowe B lub T z nitkowatymi wypustkami cytoplazmatycznymi,<br />
jednojądrowe z jasną zasadochłonną cytoplazmą (20% leukocytów)<br />
Szpik:<br />
- biopsja - często nieskuteczna z powodu włóknienia i nacieczenia szpiku przez komórki białaczkowe<br />
- trepanobiopsja - szpik o zwiększonej komórkowości z naciekami z komórek włochatych<br />
Szpiczak mnogi<br />
Szpiczak mnogi - klonalny rozrost komórek plazmatycznych stanowiących koocowe stadium<br />
różnicowania limfocytów B, wytwarzających poza immunoglobulinami wiele cytokin, które<br />
stymulują ich proliferację, jest to charakterystyczna cecha tych komórek (szczyt zachorowao 50-70<br />
r.ż.)<br />
Objawy kliniczne:<br />
- bóle kostne (zwykle lędźwiowego odcinka kręgosłupa)<br />
- patologiczne złamania kości, najczęściej kręgów dolnego odcinka kręgosłupa piersiowego i górnego<br />
lędźwiowego oraz żeber<br />
- skłonnośd do powtarzających się zakażeo dróg moczowych<br />
- znaczne osłabienie, zmniejszenie masy ciała, objawy niedokrwistości, krwawienia, powiększenie<br />
wątroby<br />
Krew obwodowa:<br />
- ↑ OB przekraczające 100 mm/h<br />
- niedokrwistośd normocytowa i normochromiczna<br />
- rulonizacja erytrocytów<br />
- neutropenia lub norma, czasami obecnośd plazmocytów<br />
- małopłytkowośd, trombocytopatia<br />
Mielogram:<br />
- odsetka plazmocytów, paraplazmocytów<br />
- plazmocyty prawidłowe lub o atypowych cechach jak: znaczny polimorfizm, wyraźna<br />
wielojądrzastośd, niedojrzałośd jądra komórkowego (tj. drobno rozproszone włókna chromatyczne i<br />
jąderka oraz brak korelacji między stopniem dojrzałości jądra i cytoplazmy)<br />
- gniazda plazmocytów, stłumienie innych układów szpiku<br />
Cytometria przepływowa - obecnośd:<br />
- fenotypu limfocytów B i pre B (antygeny CD10, CD11b, CD19, CD20)<br />
- cząsteczek adhezyjnych (CD56, CD54, CD138) odgrywających rolę w rozprzestrzenianiu się<br />
szpiczaka<br />
Inne badania laboratoryjne:<br />
- hiperproteinemia – stężenie białka 90-120 g/L<br />
- hipergammaglobulinemia lub hiperbetaglobulinemia<br />
- obecnośd monoklonalnej globuliny M (2 łaocuchy ciężkie tej samej klasy i 2 łaocuchy lekkie tego<br />
samego rodzaju)<br />
- białkomocz, białko Bence Jonesa (monoklonalne łaocuchy lekkie w moczu)<br />
- hiperkalcemia (osteoliza i uwalnianie Ca z kości)<br />
- ↑ stężenia kwasu moczowego i kreatyniny<br />
- ↑ stężenia β2-mikroglobuliny w surowicy (czynnik rokowniczy im ↑ tym krótszy czas przeżycia)<br />
- ↑ stężenia białka C-reaktywnego (odzwierciedla aktywnośd IL-6 autokrynnie stymulującej<br />
proliferację komórek szpiczaka)<br />
- ↑ stężenia IL-6 odpowiedzialnej za powstawanie hipoalbuminemii, niedokrwistości, osteolizy<br />
- ↑ aktywności LDH w surowicy<br />
Mononukleoza zakaźna (gorączka gruczołowa)<br />
- choroba zakaźna o łagodnym przebiegu najczęściej u dzieci i młodzieży (ślina, krew)<br />
- zakażenie komórek nabłonkowych jamy nosowo-gardłowej i limfocytów B wirusem Epsteina i Barr<br />
- okres wylęgania: 5-7 tygodni<br />
Objawy kliniczne:<br />
- złe samopoczucie, osłabienie, poty,<br />
- bóle gardła, upośledzenie łaknienia, nudności, bóle głowy i gorączka<br />
- obustronne powiększenie szyjnych węzłów chłonnych, umiarkowane powiększenie śledziony<br />
Badania laboratoryjne:<br />
- ↑ leukocytoza 10-30 tys/µL, ze ↑ bezwzględnej liczby limfocytów do ok. 10-20 tys/µL w 2-3 tyg.<br />
choroby<br />
- limfocyty o nieprawidłowej morfologii: (wirocyty) duże, z umiarkowanie obfitą wybitnie<br />
zasadochłonną cytoplazmą, płatowate lub wygięte jądro z rozproszoną cytoplazmą i wyraźne<br />
jąderka<br />
- atypowe komórki to: cytotoksyczne i supresorowe limfocyty T<br />
- odczyn Paula i Bunnella (p/ciała heterofilne po ok. 2 tyg., po 2-3 miesiącach niewykrywalne) miana<br />
1:56 u dorosłych, 1:28 u dzieci (rozpoznanie mononukleozy)<br />
- pojawienie się p/ciał klasy IgG po 2-3 miesiącach (trwała odpornośd)<br />
- niedokrwistośd i małopłytkowośd między 3-5 tyg. choroby<br />
- ↑ umiarkowany aktywności aminotransferaz w surowicy<br />
- ↑ stężenia immunoglobulin klas: M, G i A<br />
- mielogram prawidłowy lub niewielkie zwiększenie limfocytów i eozynofili