Fyns Amt - InfoNet
Fyns Amt - InfoNet
Fyns Amt - InfoNet
You also want an ePaper? Increase the reach of your titles
YUMPU automatically turns print PDFs into web optimized ePapers that Google loves.
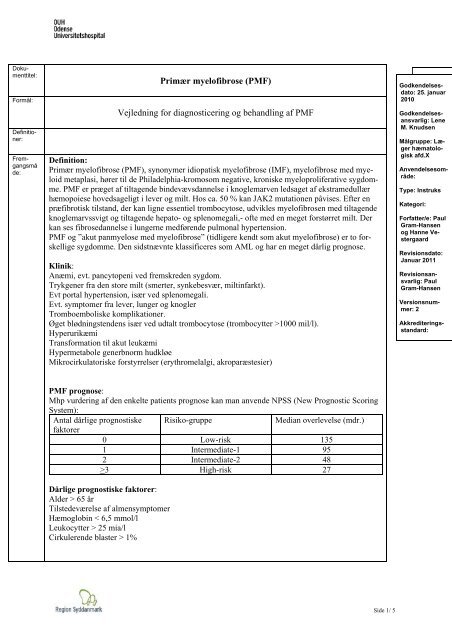
Dokumenttitel:<br />
Formål:<br />
Definitioner: <br />
Fremgangsmå<br />
de:<br />
Primær myelofibrose (PMF)<br />
Vejledning for diagnosticering og behandling af PMF<br />
Definition:<br />
Primær myelofibrose (PMF), synonymer idiopatisk myelofibrose (IMF), myelofibrose med myeloid<br />
metaplasi, hører til de Philadelphia-kromosom negative, kroniske myeloproliferative sygdomme.<br />
PMF er præget af tiltagende bindevævsdannelse i knoglemarven ledsaget af ekstramedullær<br />
hæmopoiese hovedsageligt i lever og milt. Hos ca. 50 % kan JAK2 mutationen påvises. Efter en<br />
præfibrotisk tilstand, der kan ligne essentiel trombocytose, udvikles myelofibrosen med tiltagende<br />
knoglemarvssvigt og tiltagende hepato- og splenomegali,- ofte med en meget forstørret milt. Der<br />
kan ses fibrosedannelse i lungerne medførende pulmonal hypertension.<br />
PMF og ”akut panmyelose med myelofibrose” (tidligere kendt som akut myelofibrose) er to forskellige<br />
sygdomme. Den sidstnævnte klassificeres som AML og har en meget dårlig prognose.<br />
Klinik:<br />
Anæmi, evt. pancytopeni ved fremskreden sygdom.<br />
Trykgener fra den store milt (smerter, synkebesvær, miltinfarkt).<br />
Evt portal hypertension, især ved splenomegali.<br />
Evt. symptomer fra lever, lunger og knogler<br />
Tromboemboliske komplikationer.<br />
Øget blødningstendens især ved udtalt trombocytose (trombocytter >1000 mil/l).<br />
Hyperurikæmi<br />
Transformation til akut leukæmi<br />
Hypermetabole generbnorm hudkløe<br />
Mikrocirkulatoriske forstyrrelser (erythromelalgi, akroparæstesier)<br />
PMF prognose:<br />
Mhp vurdering af den enkelte patients prognose kan man anvende NPSS (New Prognostic Scoring<br />
System):<br />
Antal dårlige prognostiske Risiko-gruppe Median overlevelse (mdr.)<br />
faktorer<br />
0 Low-risk 135<br />
1 Intermediate-1 95<br />
2 Intermediate-2 48<br />
>3 High-risk 27<br />
Dårlige prognostiske faktorer:<br />
Alder > 65 år<br />
Tilstedeværelse af almensymptomer<br />
Hæmoglobin < 6,5 mmol/l<br />
Leukocytter > 25 mia/l<br />
Cirkulerende blaster > 1%<br />
Side 1/ 5<br />
Godkendelsesdato:<br />
25. januar<br />
2010<br />
Godkendelsesansvarlig:<br />
Lene<br />
M. Knudsen<br />
Målgruppe: Lægerhæmatologisk<br />
afd.X<br />
Anvendelsesområde:<br />
Type: Instruks<br />
Kategori:<br />
Forfatter/e: Paul<br />
Gram-Hansen<br />
og Hanne Vestergaard<br />
Revisionsdato:<br />
Januar 2011<br />
Revisionsansvarlig:<br />
Paul<br />
Gram-Hansen<br />
Versionsnummer:<br />
2<br />
Akkrediteringsstandard:
Diagnostiske kriterier (WHO 2008):<br />
Diagnosen stilles ved tilstedeværelse af alle tre major kriterier og to minor kriterier.<br />
Major kriterier:<br />
1. Knoglemarv med megakaryocytproliferation og retikulin/ kollagen fibrose evt. ved manglende<br />
fibrose granulocythyperproliferation og reduceret erytropoiese.<br />
2. Ingen tegn på PV, CML, MDS eller anden myeloid sygdom<br />
3. JAK2 positivitet eller fund af anden klonal markør - ved fravær af påviselig klonal markør<br />
må der ikke være mistanke om reaktiv myelofibrose (reaktiv til inflammatorisk eller neoplastisk<br />
sygdom)<br />
Minor kriterier:<br />
1. Leukoerytroblastose<br />
2. LDH-forhøjelse<br />
3. Anæmi<br />
4. Palpabel splenomegali<br />
Primær udredning ved mistanke om myeloproliferativ sygdom:<br />
Udredningen for PMF bør være identisk med udredningen for andre kroniske myeloproliferative<br />
sygdomme, PV og ET.<br />
Undersøgelser ved mistanke om PMF:<br />
Udredningen ved mistanke om PMF indbefatter:<br />
• almindelig klinisk undersøgelse, herunder vurdering af almentilstand og komorbide tilstande<br />
• anamnese, som bør omfatte rygestatus og familiær disposition til MPD og familiær disposition<br />
til kardiovaskulære sygdomme<br />
• UL af abdomen med henblik på vurdering af miltstørrelse og evt. anden patologi<br />
• morfologisk undersøgelse af blod og knoglemarv<br />
• cytogenetisk undersøgelse af knoglemarv<br />
• RQ-PCR undersøgelse af blod for JAK2 V617F mutationen<br />
• S-Epo<br />
• standard biokemi, der som minimum bør indbefatte Hb, Hct, MCV, leukocytter inkl. differentialtælling,<br />
trombocytter, ferritin, folat, cobolamin, LDH, urat og creatinin.<br />
• lipidstatus<br />
• Ved normal hb. anbefales erytrocyt- og plasmavolumenbestemmelse (maskeret PV?)<br />
• CD34-måling (kan efterfølgende bruges som markør for sygdomsaktivitet)<br />
Behandlingsmodaliteter ved PMF<br />
1. Alle patienter risikovurderes specielt hvad angår kardiovaskulære risikofaktorer såsom rygning,<br />
diabetes, hypertension, adipositas og hyperkolesterolæmi. Der tages om muligt hånd<br />
om evt. kardiovaskulære risikofaktorer.<br />
2. Behandling af myeloproliferation ved PMF (se vejledning nedenfor)<br />
3. Behandling af anæmi ved PMF (se vejledning nedenfor)<br />
4. Behandling af splenomegali ved PMF (se vejledning nedenfor)<br />
5. Overveje allogen stamcelletransplantation (se vejledning nedenfor)<br />
Side 2/ 5
Ad 2: Behandling af myeloproliferation ved PMF<br />
Denne del af behandlingen sigter mod at reducere de hypermetabole gener, der er associeret med<br />
PMF. Flg. stoffer kan anvendes:<br />
• Behandling med Hydroxyurea (Hydrea) er veldokumenteret. Stoffet bør undgås til patienter<br />
< 60 år og til patienter, der tidligere har fået Busulfan, da især kombinationen af disse to<br />
stoffer er leukæmogen. Der er risiko for kutane ulcerationer især efter lang tids behandling.<br />
Sårene er reversible, men kræver ophør med Hydrea. Enkelte studier har vist reduktion i<br />
JAK-2 allelbyrden under Hydroxurea-behandling. Startdosis : 500-1000 mg/ dag under<br />
monitorering. Hydrea har effekt på blodprøverne relativt hurtigt, hvorimod der kan gå mdr.<br />
før man kan iagttage aftagende miltstørrelse. Hydrea anbefales som 1. linie terapi, til patienter,<br />
der ikke skal transplanteres. Hos transplantationskandidater og hos yngre patienter er<br />
interferon 1. valget.<br />
• Behandling med Busulfan (Myleran) er veldokumenteret, men stoffet er leukæmogent og<br />
bør undgås til patienter < 75 år . Det bør endvidere undgås til patienter, der tidligere har får<br />
Hydrea, da kombinationen øger den leukæmogene effekt (også ved sekventiel behandling).<br />
Kompliance er vigtig da ”overdosering” kan medføre svær, evt. irreversibel knoglemarvsaplasi.<br />
Busulfan gives i lav dosis, f.eks 2 mg. dagligt under monitorering af blodprøver<br />
hver 2-3.uge. Behandlingen gives i serier á 1-2 mdr. og kan gentages i 3-6 mdr. intervaller.<br />
Virkning indtræder efter uger til mdr. Der kan også ses aftagende miltstørrelse, men denne<br />
effekt indtræder langsomt.<br />
• Alfa-interferon i pegyleret form anbefales til patienter < 60 år, ved hyperproliferativ sygdom<br />
og ved mulighed for senere stamcelletransplantation. Pegyleret interferon har mindre<br />
toxicitet end konventionel interferon. Såvel PegIntron som Pegasys har ved PV patientervist<br />
sig at kunne reducere JAK2-allelbyrden. 10-15 % af patienterne må opgive behandlingen<br />
p.gr af toxicitet, overvejende influenzasymptomer, træthed og enkelte udvikler depression.<br />
Interferon kan påvirke thyreoideafunktionen. Dosis: Peg-Intron initialt 30 (-50 mikrog.)<br />
sc.x1 /uge. I starten gives paracetamol-profylakse for at modvirkende influenzasymptomer.<br />
Alternativet Pegasys 45 – 90 ( – 135 mikrog) sc.x1 /uge.<br />
• Anagrelid er et kendt antihypertensivum, der hæmmer megakaryocytterne. Anagrelid kan<br />
anvendes ved PMF med trombocytose, men har ellers ingen stor plads i behandlingen af<br />
PMF, da selve myeloproliferationen ikke påvirkes. Bivirkningshyppigheden er som for pegyleret<br />
interferon og oftest relateret til blodtryks-sænkningen (svimmelhed, hovedpine,<br />
hjertebanken), men derudover er enkelte patienter svært generede af diare. Anagrelid påvirker<br />
ikke JAK2 mutationen. Startdosis er 0,5 mg x 2 / dag og efterfølgende optitrering ca.<br />
hver 2. uge. Slutdosis ofte 2-3 mg/dag<br />
• Effekt af 2-Cda behandling er dokumenteret især ved hyperproliferativ fase af PMF med<br />
hepatomegali. Dosis : 0.1 mg/kg sc. dgl i 7 dage hver 4. uge (alternativt som Leustatinkurskemaet<br />
med behandling over 5 dage).<br />
• JAK-2 hæmmere anvendes fortsat kun eksperimentelt, men enkelte af disse har vist eklatant<br />
effekt på almensymptomer og splenomegali ved PMF. Effekten synes uafhængig af<br />
JAK-2 status.<br />
Ad 3: Behandling af anæmi ved PMF<br />
Anæmien ved PMF er/kan være multifaktoriel, og man skal altid overveje jern-, B12- og folinsyremangel.<br />
Desuden skal haves in mente, at diverse autoimmune fænomener kan ses ved<br />
PMF, hvorfor hb-fald skal udløse monitorering for evt. hæmolyse. PMF patienter kan have portal<br />
hypertension, og derfor skal varice-blødning også overvejes ved pludselige hb-fald. Flg. be-<br />
Side 3/ 5
Indikator(er):<br />
handlinger kan anvendes:<br />
• Danazol er et syntetisk androgen, der har effekt hos ca. 40% af anæmiske PMF patienter.<br />
Stoffet har langt færre bivirkninger end konventionelle androgener. Der anbefales monitorering<br />
af leverfunktionen x1/md. Der er beskrevet synergistisk effekt af samtidig Danazol<br />
og erytropoietin-behandling. Dosering af Danazol (Danol) er 200 mg x 3/dag.<br />
• Steroider anvendes især til de patienter, der har Coombs positiv hæmolyse, men kan også<br />
have effekt hos patienter uden oplagt hæmolyse. Evt. anvendes dexamethason 40 mg dgl.<br />
dag 1-4 og 8-11 hver 4. uge.<br />
• Erytropoietin øger hæmoglobinkoncentrationen hos 40-50% af patienter med PMF. Den<br />
anbefalede dosis er Aranesp 150-300 mikrogram/uge (og ikke hver 3. uge som vanligt).<br />
Behandlingsmålet er en hæmoglobin på ca. 7,5 mmol/l og ikke højere grundet øget risiko<br />
for tromboser ved højere hæmoglobinniveauer.<br />
• Thalidomid-behandling har vist at have effekt på såvel anæmien som splenomegalien ved<br />
PMF, men tåles dårligt i konventionel dosering. Imidlertid kan man forsøge med Thalidomid<br />
i lav dosis (50 mg/dag) i kombination med steroid (1 mg/kg i 2 uger og derefter aftrapning<br />
til mindste dosis, der er nødvendig for opretholdelse af acceptabel hæmoglobinniveau):<br />
Ved kombinationen med steroid opnås bedre tolerance.<br />
Ad 4: Behandling af splenomegali ved PMF<br />
• Som anført tidligere kan man forvente en vis reduktion af splenomegalien ved cytoreduktiv<br />
behandling.<br />
• Bestråling af milten kan forbigående afhjælpe trykgener fra en stor milt. Effekten holder<br />
oftest kun 6-8 mdr. Der gives f.eks. 5 Gy over 10 fraktioner. Umiddelbart efter strålebehandlingen<br />
oftest hæmatologisk toxicitet med faldende blodværdier, hvilket skal tages med<br />
i betragtning, når miltbestråling overvejes. Miltbestråling bør undgås, hvis man overvejer<br />
allogen KMT eller splenektomi.<br />
• Splenektomi kan overvejes hos patienter med monstrøs milt og gentagne øvre gastrointestinale<br />
blødningsepisoder p.gr. af portal hypertension og/eller massive penier grundet<br />
hypersplenisme. Evt. knoglemarvsundersøgelse forinden for at have opdaterede oplysninger<br />
vedr. graden af knoglemarvsfibrose. Hvorvidt patienter med svær splenomegali skal<br />
splenektomeres forud for KMT diskuteres fortsat. Der er dog en ikke ubetydelig mortalitet<br />
og morbiditet forbundet med splenektomi hos disse patienter.<br />
Ad 5: allogen stamcelletransplantation ved PMF<br />
Indikationerne for standard allo-HCT er bortfaldet efter publicering af nylige opgørelser efter mini<br />
allo-HCT, der har lavere TRM og lav recidivfrekvens. I udvalgte tilfælde kan standard allo-HCT<br />
dog vælges ved klinisk mistanke om snarlig transformation til AML hos patienter < 55 år med comorbiditetsindex<br />
< 1.<br />
”Mini-KMT” kan under hensyntagen til patientens comorbiditetsindex tilbydes patienter < 70 år<br />
med intermediate risk-2 eller high risk sygdom og med egnet søskende eller ubeslægtet donor.<br />
Side 4/ 5
Referencer<br />
og<br />
evidens:<br />
Guidelines for the diagnosis and treatment of patients with polycythemia vera, essential<br />
thrombocythemia and idiopathic myelofibrosis. The Nordic MPD group 2009<br />
Rekommendationer fra Dansk Hæmatologisk Selskabs transplantationsudvalg<br />
Side 5/ 5