Institut Für Laboratoriumsmedizin - IFlb
Institut Für Laboratoriumsmedizin - IFlb
Institut Für Laboratoriumsmedizin - IFlb
Erfolgreiche ePaper selbst erstellen
Machen Sie aus Ihren PDF Publikationen ein blätterbares Flipbook mit unserer einzigartigen Google optimierten e-Paper Software.
Ausgabe 2006 / 2007 Version 01<br />
Jeder Nachdruck, jede Vervielfältigung – auch auszugsweise –, bedarf der ausdrücklichen Genehmigung des Herausgebers.<br />
Herausgeber: IFLB – <strong>Institut</strong> für <strong>Laboratoriumsmedizin</strong> Berlin<br />
Bearbeitung: Prof. Dr. Dr. med. Franz Noll<br />
Frau Dipl.-Biol. Petra Richter<br />
Gestaltung: Frau Brigitte Heyduck<br />
Markus Malcher<br />
Druck: enka-druck GmbH, Berlin
Sehr verehrte Kolleginnen, sehr geehrte Kollegen,<br />
sehr verehrte Damen, sehr geehrte Herren,<br />
die Herausgabe unseres im neuen Format und mit erweitertem Inhalt gestalteten Untersuchungsprogramms steht im engen<br />
Zusammenhang mit der Umsetzung des Qualitätsmanagementsystems in unserem Laboratorium und der Beantragung der<br />
Akkreditierung nach DIN EN ISO 15189:2003 ‚Medizinische Laboratorien – Besondere Anforderungen an die Qualität und Kompetenz’.<br />
In der Norm DIN EN ISO 15189 wird auf das Qualitätselement „Präanalytische Maßnahmen“ besonders hingewiesen. Deshalb bitten wir<br />
Sie, die Hinweise zur Präanalytik besonders zu beachten. In diesem Zusammenhang bitten wir insbesondere auch um Angabe von<br />
Datum und Uhrzeit der Probenentnahme auf dem Untersuchungsauftrag sowie bei einer mikrobiologischen Probe die Notiz über Art und<br />
Herkunft der Probe. Diese Maßnahmen dienen der Qualitätssicherung und der besseren Interpretierbarkeit der Untersuchungsergebnisse.<br />
Wir werden unser Untersuchungsspektrum erweitern bzw. aktualisieren. Über die neuen Parameter und ggf. veränderten Entnahmebedingungen<br />
werden wir Sie auf dem Laufenden halten.<br />
Nach Herausgabe dieses Untersuchungsprogramms vorgenommene Aktualisierungen finden Sie unter www.iflb.de in unserem stets<br />
aktuellen Online-Untersuchungsprogramm. Anregungen und Verbesserungsvorschläge nehmen wir gern entgegen.<br />
Wir hoffen, dass Ihnen unser neues Untersuchungsprogramm die Arbeit erleichtert und bedanken uns für die vertrauensvolle Zusammenarbeit<br />
mit Ihnen.<br />
Mit freundlichen Grüßen<br />
Dr. med. Roman M. Skoblo Dr. med. Ingrid Lätzsch
Ihre Ansprechpartner:<br />
Unabhängig von der Gesamtverantwortung eines jeden Kollegen für unser Haus, haben sich Spezialisierungen für bestimmte Fachbereiche ergeben:<br />
Fachliche Schwerpunkte: Organisatorische Schwerpunkte:<br />
Mikrobiologie/<br />
Parasitologie<br />
Hämatologie/<br />
Gerinnung<br />
Infektiologie,<br />
Immunologie<br />
Fr. Dr. Lätzsch Tel.: 32 79 03 - 52 Vereinigte Berliner<br />
Laborgemeinschaft<br />
(VBL)<br />
Dr. Koch Tel.: 32 79 03 - 53 Laborgemeinschaft<br />
Mecklenburg-<br />
Vorpommern (MVP)<br />
Fr. Marszalkowicz Tel.: 32 79 03 - 13<br />
Fr. Dipl. Biol. Heide Tel.: 03 95 - 455 70 90<br />
Fr. Dr. Lätzsch Tel.: 32 79 03 - 52 Organisation Analytik Fr. Eoné Tel.: 32 79 03 - 50<br />
Molekularbiologie Dr. Gewieß Tel.: 32 79 03 - 55 Organisation/ EDV/<br />
DFÜ<br />
Toxikologie/<br />
Klin. Chemie<br />
Endokrinologie Dr. Skoblo<br />
Dr. Koch<br />
Blutgruppen/<br />
Mutterschaftsvorsorge<br />
Dr. Koch Tel.: 32 79 03 - 53 Abrechnungsangelegenheiten<br />
Dr. Gewieß<br />
Dipl.-Ing. Krause<br />
Fr. Blödow<br />
Fr. Kramme (IFLB)<br />
Fr. Marszalkowicz (VBL)<br />
Tel.: 32 79 03 - 53 Praxisbetreuung Fr. Schulz<br />
Fr. Dipl.-Biol. Richter<br />
Fr. Marszalkowicz<br />
Fr. Dr. Lätzsch Tel.: 32 79 03 - 52 Qualitätsmanagement Dipl.-Ing. Weinhold<br />
Dr. Koch<br />
Tel.: 32 79 03 - 55<br />
Tel.: 32 79 03 - 27<br />
Tel.: 32 79 03 - 45<br />
Tel.: 32 79 03 - 13<br />
Tel.: 0174 / 306 82 88<br />
Tel.: 0174 / 341 57 86<br />
Tel.: 32 79 03 - 13<br />
Tel.: 0172 / 396 97 32<br />
Tel.: 32 79 03 - 53<br />
Oxidativer Stress Prof. Dr. Popov Tel.: 32 76 68 - 39 Buchhaltung Fr. Dipl.-Ök. Horn Tel.: 315 80 - 250
1. Allgemeine Laborhinweise............................................................. 9<br />
1. Präanalytik .................................................................................. 11<br />
2. Probenidentifizierung .................................................................. 17<br />
3. Untersuchungsmaterial ............................................................... 17<br />
4. Transport und Aufbewahrung von Proben .................................. 22<br />
5. Versandmaterial .......................................................................... 27<br />
2. Indikationstabelle für labordiagnostische Untersuchungen .... 31<br />
3. ALPHABETISCHES VERZEICHNIS DER ANALYTE.................. 45<br />
4. Funktionsteste............................................................................. 181<br />
5. Mikrobiologie und Parasitologie ............................................... 189<br />
Allgemeine Mikrobiologie .............................................................. 191<br />
1. Entnahme- und Transportmaterial ............................................ 191<br />
2. Hinweise zu Probenentnahme und -transport........................... 192<br />
Spezielle Mikrobiologie ................................................................. 197<br />
1. Tuberkulose-Diagnostik ............................................................ 197<br />
2. Harnwegsinfektionen................................................................. 197<br />
3. Magen-Darm-Infektionen .......................................................... 198<br />
4. Sexuell übertragbare Infektionen (STD) und............................. 200<br />
weitere Infektionen des Genitaltrakts ..............................................<br />
5. Untersuchung bei unklarem Fieber ........................................... 202<br />
6. Weitere mikrobiologische Untersuchungen............................... 203<br />
7. Pilzdiagnostik ............................................................................ 204<br />
8. Parasitologische Untersuchungen ............................................ 205<br />
6. Infektionsdiagnostik ................................................................... 207<br />
1. Antikörper-Nachweis ................................................................. 209<br />
2. Bestimmung der Ak-Avidität von IgG-Antikörpern..................... 212<br />
(Unterscheidung von frischer u. länger zurückliegender Infektion) ....................<br />
3. Antigen (Erreger-) Nachweis..................................................... 212<br />
4. Erreger-Direktnachweis (PCR).................................................. 213<br />
5. Erreger-Direktnachweis (kulturell)............................................. 216<br />
Inhaltsverzeichnis<br />
7. Allergiediagnostik....................................................................... 217<br />
A) Gruppen-Allergene ................................................................... 220<br />
Inhalationsallergene................................................................. 220<br />
Gräser-und Getreidepollen ...................................................... 220<br />
Kräuter- und Baumpollen ......................................................... 220<br />
Baumpollen .............................................................................. 221<br />
Nahrungsmittel......................................................................... 221<br />
Tierallergene ............................................................................ 223<br />
Milben ...................................................................................... 223<br />
Hausstäube.............................................................................. 223<br />
Schimmelpilze und Hefen ........................................................ 223<br />
Berufsallergene........................................................................ 223<br />
B) Einzel-Allergene ....................................................................... 224<br />
Pollenkalender ......................................................................... 229<br />
8. Immunsystem.............................................................................. 231<br />
1. Immunstatus: Untersuchungen zur Struktur und Funktion........ 233<br />
des Immunsystems .........................................................................<br />
2. Autoantikörper (AAk)................................................................. 234<br />
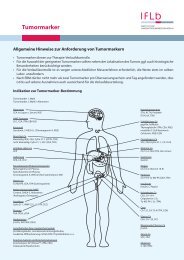
9. Tumormarker............................................................................... 239<br />
1. Indikation zur Tumormarker-Bestimmung................................. 241<br />
2. Alphabetische Auflistung........................................................... 243<br />
10. Human (molekular-) genetische Untersuchungen................. 245<br />
11. Assoziation von HLA-Antigenen und Krankheit.................... 249<br />
1. HLA-Assoziation mit erhöhtem Krankheitsrisiko....................... 251<br />
2. HLA-Assoziation mit vermindertem Krankheitsrisiko ................ 253<br />
12. Oxidativer Stress – Diagnostik und Beurteilung ................... 255<br />
13. Reisemedizin............................................................................. 263<br />
Asien ........................................................................................... 266<br />
Afrika........................................................................................... 268<br />
Amerika....................................................................................... 269<br />
Australien und Ozeanien............................................................. 271<br />
14. Umrechnungsfaktoren ............................................................. 273<br />
15. Abkürzungsverzeichnis ........................................................... 281
1. Allgemeine Laborhinweise<br />
9
1. Präanalytik<br />
Die Präanalytik umfasst alle Vorgänge von der Indikationsstellung der Untersuchung bis zum Beginn der eigentlichen Laboranalyse. Fehler bei der<br />
Erstellung von laboratoriumsmedizinischen Befunden im niedergelassenen Laboratorium betreffen in 27,8% den präanalytischen Bereich, 13,3% den<br />
analytischen, aber 55,6% den postanalytischen Teil; 3,3% sind nicht zuordenbar.<br />
Die präanalytische Phase umfasst im Einzelnen:<br />
• die Vorbereitung des Patienten<br />
• die Probengewinnung in genügender Menge<br />
• die Behandlung der Proben und den Transport in das Labor<br />
• die Lagerung der Proben bis zur Analyse<br />
• die Aufbereitung des Untersuchungsmaterials für die eigentliche Analytik.<br />
Die Systematik der präanalytischen Größen unterscheidet zwischen Einflussgrößen (in vivo) und Störgrößen (in vitro).<br />
Einflussgrößen sind: Alter, Geschlecht, Körpergewicht, genetische Defekte, zirkadiane Rhythmen (Tab. 1), Menstruationszyklus, Schwangerschaft.<br />
Außerdem können bei der Patientenvorbereitung und Probennahme Änderungen von Messgrößen entstehen durch Aktivität (Tab. 2), Körperlage,<br />
Stauung, Nahrungszufuhr (Tab. 3 und Tab.4), Intoxikation durch Nikotin und Alkohol (Tab 5. und Tab. 3), sowie andere diagnostische und therapeutische<br />
Maßnahmen (Tab. 6).<br />
Störgrößen können sich bei der Probennahme, beim Transport, der Probenaufbereitung und -aufbewahrung bemerkbar machen: Kontamination,<br />
Hämolyse, Zentrifugation, Instabilität (je nach Lagerungstemperatur und -dauer), Mischungsprobleme.<br />
Ein weiteres entscheidendes Moment ist die ausreichende Menge an Probenmaterial für die einzelnen angeforderten Untersuchungen. Genaue Kenntnisse<br />
über die Bedeutung der einzelnen präanalytischen Einflussfaktoren sowohl bei klinisch tätigen Ärzten, Schwestern und medizinischem Hilfspersonal<br />
auf der einen als auch Laborärzten, MTA und Transportdiensten auf der anderen Seite bilden die Grundlage für die Genauigkeit der Analysenergebnisse.<br />
11
Tabelle 1: Zirkadiane Veränderungen für ausgewählte Analyte (S= Serum, H= Harn)<br />
Messgröße Maximum Minimum Amplitude Messgröße Maximum Minimum Amplitude<br />
Corticotropin<br />
(ACTH)<br />
12<br />
(Tageszeit) (Tageszeit) (% vom Tagesmittelwert)<br />
6.00-10.00 0.00-4.00 150-200 Noradrenalin<br />
(S, H)<br />
(Tageszeit) (Tageszeit) (% vom Tagesmittelwert)<br />
9.00-12.00 2.00-5.00 50-120<br />
Cortisol (S, H) 5.00-8.00 21.00-3.00 180-200 Hämoglobin 6.00-18.00 22.00-24.00 8-15<br />
Testosteron 2.00-4.00 20.00-24.00 30-50 Eosinophile 4.00-6.00 18.00-20.00 30-40<br />
TSH 20.00-2.00 7.00-13.00 5-15 Eisen (S) 14.00-18.00 2.00-4.00 50-70<br />
Thyroxin 8.00-12.00 23.00-3.00 10-20 Kalium (S) 14.00-16.00 23.00-1.00 5-10<br />
Somatotropin 21.00-23.00*) 1.00-21.00 300-400 Phosphat,<br />
anorg. (S)<br />
2.00-4.00 8.00-12.00 30-40<br />
Prolaktin 5.00-7.00 10.00-12.00 80-100 Natrium (H) 4.00-6.00 12.00-1600 60-80<br />
Aldosteron 2.00-4.00 12.00-14.00 60-80 Phosphat (H) 18.00-24.00 4.00-8.00 60-80<br />
Renin 0.00-6.00 10.00-12.00 120-140 Volumen (H) 2.00-6.00 12.00-16.00 60-80<br />
Adrenalin (S) 9.00-12.00 2.00-5.00 30-50 Körpertemperatur 18.00-20.00 5.00-7.00 0,8-1,0°C<br />
*) Beginn der Schlafperiode
Tabelle 2: Einfluss körperlicher Belastung auf ausgewählte Analyte (Aktivität)<br />
Prüfkomponente Bemerkung Prüfkomponente Bemerkung Prüfkomponente Bemerkung<br />
Albumin Gerinnungsfaktoren LDH<br />
Aspartataminotransferase (GOT) Glukose Leukozyten<br />
Calcium Glukosetoleranztest, oraler Natrium<br />
Cortisol Hämatokrit Partielle Thromboplastinzeit<br />
Kreatinin Hämoglobin Protein im Serum<br />
Creatinkinase Harnstoff Protein im Harn<br />
Erythrozyten HDL-Cholesterin<br />
Tabelle 3: Einfluss der Ernährung auf ausgewählte Analyte (Nahrungszufuhr) (H= Harn; S= Serum; CB= Kapillarblut; B= Vollblut)<br />
Ernährung/ Diät Prüfkomponente Prüfmaterial Bemerkungen<br />
Längerandauernde Nahrungskarenz, Fasten<br />
(z.B. auch Spezial-Ernährung vor operativen Eingriffen)<br />
Aceton H<br />
Bilirubin S XP —PRO O<br />
Calcium S<br />
Cholesterin S<br />
Kreatinin S XP —PRO O<br />
Glukosetoleranztest, oraler CB, B pathologisch<br />
Harnsäure S DXI 500µmol/l)<br />
Kalium S<br />
Magnesium S<br />
Triglyceride S PD[<br />
XQG -30%)<br />
13
Ernährung/ Diät Prüfkomponente Prüfmaterial Bemerkungen<br />
Fettreiche Kost Cholesterin S<br />
14<br />
Triglyceride S<br />
Mehrfach ungesättigte Fettsäuren Cholesterin S<br />
Harnsäure S<br />
Kohlenhydratreiche Kost Triglyceride S Vehr ausgeprägt)<br />
Kohlenhydratarme Kost Cholesterin S<br />
Glukosetoleranztest, oraler CB,B pathologisch<br />
Xylit Phosphat, anorg. S<br />
Fructose (Infusionen) Harnsäure S DXI GDV 'RSSHOWH<br />
Eiweißreiche Kost bzw. übermäßiges Eiweißangebot,<br />
z.B. nach gastrointestinalen Blutungen<br />
Laktat S<br />
Pyruvat S<br />
Phosphat, anorg. S<br />
Harnstoff S<br />
Kochsalzrestriktionen Harnstoff S<br />
Purinhaltige Kost (Fleisch, besonders Innereien, Fisch) Bananen,<br />
Ananas, vanillinhaltige Nahrungsmittel, schwarzer Tee,<br />
Bohnenkaffee<br />
Natrium S<br />
Harnsäure S<br />
5-Hydroxy-Indolessigsäure<br />
(5-HIES)<br />
4-Hydroxy-3-methoxymandelsäure<br />
Alkohol (Ethanol) Alaninaminotransferase<br />
(GPT)<br />
DU<br />
DU<br />
S<br />
besonders bei<br />
Nierenerkrankungen<br />
(sehr ausgeprägt)
Ernährung/ Diät Prüfkomponente Prüfmaterial Bemerkungen<br />
Alkohol (Ethanol) Fortsetzung Aspartataminotransferase<br />
(GOT)<br />
Cholesterin S<br />
-Glutamyltransferase (GGT) S<br />
Harnsäure S<br />
Triglyzeride S<br />
Tabelle 4: Prüfkomponenten, bei denen 12-14 Std. Nahrungskarenz vor der Gewinnung des Untersuchungsmaterials erforderlich sind<br />
(Nahrungszufuhr)<br />
Prüfkomponente Prüfkomponente Prüfkomponente<br />
Cholesterin 11-Hydroxycorticosteroide Phosphat, anorg.<br />
Corticotropin-Stimulationstest Kupfer Thromboplastinzeit-Wert, Quick<br />
Dexamethason-Hemmtest Prüfung der Laktose-Absorption Triglyceride<br />
Eisen i.S. Zählung der Leukozyten im Blut Prüfung der Xylose-Toleranz<br />
Glukose, nüchtern Lipoproteinfraktionen i.S. (Lipid-Elpho) Zink i.S.<br />
Glukosetoleranztest, oraler Magnesium i.S.<br />
HDL-Cholesterin Partielle Thromboplastinzeit<br />
S<br />
15
Tabelle 5: Einfluss des Rauchens auf ausgewählte Analyte (Intoxikation)<br />
Prüfkomponente Prüfmaterial Bemerkungen<br />
Carcino-embryonales Antigen (CEA) Serum<br />
Cholesterin Serum<br />
Enzymaktivitäten Blut<br />
Erythrozyten Blut<br />
Glukose Blut<br />
Hämoglobin Serum<br />
Harnsäure Blut<br />
Leukozyten Serum<br />
Triglyzeride Serum<br />
Vitamin B12 Serum<br />
Vitamin C Serum<br />
Tabelle 6: Regeln für die Probengewinnung beim Überwachen der Arzneimitteltherapie (therapeutische Maßnahmen)<br />
Langzeittherapie<br />
(oral)<br />
16<br />
Nach Erreichen des Gleichgewichts<br />
(nach ca. 5 Halbwertzeiten)<br />
Intravenöse Gabe Nach Ablauf der Verteilungszeit<br />
(ca. 1-2 Stunden nach Beendigung der Infusion)<br />
Ausnahmen: Digoxin / Digitoxin nach 6-8 Stunden<br />
Lit.: Proben zwischen Patient und Labor; W.G. Guder, S. Narayanan, B. Zawata; GIT-Verlag, Darmstadt 1999 (Tab. 1 u. 6)<br />
Präanalytikfibel; G. Einer, B. Zawata, I. Riedel; Joh. Ambrosius Barth, Leipzig 1988 (Tab. 2, 3, 4 u. 5)
2. Probenidentifizierung<br />
Das Probenmaterial (Primärröhrchen, nicht das Transportgefäß) muss eindeutig und ausreichend gekennzeichnet sein. Die zweifelsfreie<br />
Probenidentifizierung ist ein entscheidender Faktor für die Zuverlässigkeit der Untersuchungsergebnisse. Die Kennzeichnung sollte beinhalten: Namen,<br />
den Vornamen sowie das Geburtsdatum des Patienten (Blutgruppenbestimmungen ohne die Angaben dürfen nicht durchgeführt werden!), ggf.<br />
sollte auf dem Probenröhrchen auch die Art des Untersuchungsmaterials angegeben werden. Wird eine Probe mit einer Nummer/ Barcode zur<br />
Identifizierung versehen, muss die gleiche Nummer/ Barcode auf dem Anforderungsschein vermerkt sein.<br />
Klebeetiketten direkt auf die Probenröhrchen kleben, nicht auf die Transport-Schutzhülle!<br />
3. Untersuchungsmaterial<br />
Bei der Probenentnahme sollte auf optimales Untersuchungsmaterial geachtet werden.<br />
Angaben zu Art und Menge und evtl. Besonderheiten des notwendigen Probematerials sind der Analysenübersicht zu entnehmen.<br />
Das Probenmaterial sollte auf raschestem Weg zum Labor befördert werden, ggf. ist hierbei auf Einhaltung besonderer<br />
Empfehlungen zur Transportdauer, Transporttemperatur, bzw. nötigenfalls auf Hinweise zur Lagerung der Proben zu achten.<br />
Wichtig: Nur beschränkt haltbares Probenmaterial (z.B. Untersuchung von Zellen) nie über das Wochenende verschicken!<br />
Generell: Ein schneller Probentransport ist einer längeren Lagerung stets vorzuziehen.<br />
• Serum<br />
Die Mehrzahl der Untersuchungen wird im Serum durchgeführt. Um genügend Probenmaterial zu erhalten, bitte 3x mehr Blut abnehmen als<br />
Serum für die Analyse/-en gebraucht wird. Falls eine Zentrifuge vorhanden ist, nach der Gerinnung (30 min nach Blutentnahme bei<br />
Zimmertemperatur) zentrifugieren (15 min bei 2000 x g)<br />
Überstand mit Spritze oder Pipette vorsichtig vom Blutkuchen abheben!<br />
Hämolytisches oder trübes Serum ungeeignet!<br />
17
18<br />
• Blut bzw. Plasma<br />
a) Vollblut ohne Zusätze: darf niemals eingefroren werden, da sonst Zellinhalte der geplatzten Blutzellen (Erythrozyten, Leukozyten,<br />
Thrombozyten) die Zusammensetzung des Serums verfälschen!!<br />
b) EDTA-Blut: mindestens je 3 ml für Blutgruppenbestimmung, Blutbild, PCR. Entsprechende Abnahmeröhrchen vom Labor anfordern.<br />
Nach Blutentnahme sofort vorsichtig mehrmals schwenken, (nicht schütteln). Nicht zentrifugieren!<br />
Laut Richtlinien zur Blutgruppenbestimmung muss das Material für blutgruppenserologische Untersuchungen mit Namen, Vornamen und<br />
Geburtsdatum des Patienten deutlich lesbar beschriftet sein.<br />
c) Citrat-Blut (1:10): 3 ml z.B. für Gerinnungsanalysen (Spezialröhrchen im Labor anfordern). Röhrchen bis zur Markierung mit Blut füllen,<br />
sofort gut mischen (nicht schütteln) und umgehend ins Labor senden (Postversand ungeeignet).<br />
d) Heparin-Blut: z.B. für klinische Chemie (zur Untersuchung auf toxische Metalle) und vor allem zur Blutzellauftrennung (Heparinröhrchen im<br />
Labor anfordern). Heparin hemmt die Blutgerinnung und ist deshalb für Gerinnungsuntersuchungen ungeeignet.<br />
e) NaF-Blut: z.B. für Blutzucker und Laktatbestimmungen. Die Kohlenhydrat-Metabolite sind im Blut durch Blockade der entsprechenden<br />
Enzyme mit NaF stabil. Glukosebestimmungen im älteren Vollblut ohne Zusätze sind fehlerhaft (Halbwertzeit 30 min.)!<br />
• Harn / 10 ml<br />
Eine Vielzahl der Harnanalysen wird aus dem 24-Stunden-Sammelharn durchgeführt (bei Erwachsenen muss mindestens eine Menge von 800<br />
ml Harn in 24 Stunden gesammelt werden), s. Tab. 7. Sämtliche Zusätze, die zur Stabilisierung der zu untersuchenden Substanzen erforderlich<br />
sind, müssen vor Beginn des Sammelns vorgelegt werden (2 Liter Harnsammelflasche und Zusatz im Labor anfordern). Gesamtmenge<br />
durchmischen, abmessen, notieren, dem Labor mitteilen und die zur Untersuchung benötigte Menge in ein Versandgefäß abfüllen. Bis zum<br />
Versand Aufbewahrung im Kühlschrank.<br />
Bitte unbedingt beachten, dass bis zum Versand der Harn in lichtundurchlässigen Gefäßen gesammelt und versendet werden muss.<br />
x 24-Stunden-Harngewinnung:<br />
Während der Sammelperiode etwas weniger trinken als üblich, insbesondere auf Alkohol verzichten. Blase morgens nach dem Aufstehen<br />
entleeren, diesen Harn aber nicht auffangen. Uhrzeit notieren! Von nun an jeden Harn sammeln, auch bei Stuhlgang.<br />
Die Probe kühl lagern und nicht ins helle Licht stellen. Die letzte Sammlung endet zur gleichen Zeit, wie am Beginn des Vortags notiert.<br />
Blase entleeren, auch ohne dringendes Bedürfnis und diese letzte Portion auffangen.<br />
Ist eine 24-Stunden-Sammelharngewinnung nicht möglich, ist eine Rücksprache mit dem Labor erforderlich.
Tabelle 7: Untersuchungen aus 24-Stunden-Sammelharn mit Zusätzen<br />
Untersuchung Zusatz (*an Stelle der 25%igen HCL kann auch Eisessig verwendet werden)<br />
Adrenalin 25%ige HCl (5-10ml/ Sammelmenge)<br />
Aldosteron 25%ige HCl (5-10ml/ Sammelmenge)<br />
-HCG 25%ige HCl (5-10ml/ Sammelmenge)<br />
Cadmium ohne Zusatz<br />
Calcium 25%ige HCl (5-10ml/ Sammelmenge)<br />
Chlorid ohne Zusatz<br />
Citrat ohne Zusatz<br />
Cortisol 25%ige HCl (5-10ml/ Sammelmenge)<br />
Cystin 25%ige HCl (5-10ml/ Sammelmenge)<br />
-Aminolävulinsäure ohne Zusatz (lichtgeschützt)<br />
Dopamin 25%ige HCl (5-10ml/ Sammelmenge)<br />
Eisen (für Desferal-Test) ohne Zusatz<br />
Eiweiß ohne Zusatz (12-Std.-Sammeldauer)<br />
Harnsäure ohne Zusatz<br />
Harnstoff ohne Zusatz<br />
Harnstoff-N ohne Zusatz<br />
5-Hydroxy-Indolessigsäure (5-HIES) 25%ige HCl (5-10 ml/ Sammelmenge, lichtgeschützt)<br />
Insulin-Clearance ohne Zusatz / Serum zur vergleichenden Analyse einsenden!<br />
Kalium ohne Zusatz<br />
Katecholamine und Derivate 25%ige HCl (5-10 ml/ Sammelmenge)<br />
Kreatin ohne Zusatz<br />
Kreatinin ohne Zusatz<br />
Kreatinin-Clearance ohne Zusatz / Serum zur vergleichenden Analyse einsenden!<br />
Kupfer ohne Zusatz<br />
19
Untersuchung Zusatz (*an Stelle der 25%igen HCL kann auch Eisessig verwendet werden)<br />
Magnesium ohne Zusatz<br />
Metanephrine 25%ige HCl (5-10 ml/ Sammelmenge)<br />
Natrium ohne Zusatz<br />
Noradrenalin 25%ige HCl (5-10 ml/ Sammelmenge)<br />
Normetanephrin 25%ige HCl (5-10 ml/ Sammelmenge)<br />
Östrogene ges. 25%ige HCl (5-10 ml/ Sammelmenge)<br />
Oxalsäure konz. HCl (5-10 ml/ Sammelmenge)<br />
Phosphat, anorg. ohne Zusatz<br />
Phosphat-Clearance ohne Zusatz / Serum zur vergleichenden Analyse einsenden!<br />
pH-Wert 1%iges Thymol in Isopropanol (5ml/ 200ml Harn)<br />
Porphobilinogen ohne Zusatz (lichtgeschützt)<br />
Porphyrine gesamt ohne Zusatz (lichtgeschützt)<br />
Selen 25%ige HCl (5-10 ml/ Sammelmenge)<br />
Testosteron 25%ige HCl 5-10 ml/ Sammelmenge)<br />
Uroporphyrine ohne Zusatz (lichtgeschützt)<br />
Vanillinmandelsäure (VMS) 25%ige HCl (5-10 ml / Sammelmenge)<br />
Vitamin B1 (Thiamin) ohne Zusatz<br />
Vitamin C (Ascorbinsäure) ohne Zusatz (lichtgeschützt)<br />
20
• Punktionsflüssigkeiten / 1-8 ml<br />
In sterile Einwegröhrchen füllen:<br />
- ohne Zusatz für klinisch-chemische, serologische und PCR-Untersuchungen;<br />
- mit EDTA-Zusatz zur Zellzählung;<br />
- ohne Zusatz in sterilen Röhrchen für bakteriologische Untersuchungen;<br />
bei Transportzeiten > 6 Std. Transportmedien (z.B. Amies-Medium) benutzen; ggf.bei entsprechender<br />
Punktionsmenge u./ o. Lagerung > 12 Std. zusätzlich in eine aerobe Blutkulturflasche geben und bei 37°C vorbebrüten.<br />
• Synovialflüssigkeit / 1 ml<br />
In sterile Einwegröhrchen mit Natriumheparinat füllen. Die Probe muss frisch verarbeitet werden!<br />
• Liquor / 1-5 ml<br />
Liquor in sterile Plastikgefäße ohne Zusätze füllen (z.B. Serumröhrchen), keine Glasgefäße verwenden!<br />
<strong>Für</strong> mikrobiologische Untersuchungen sterile Röhrchen verwenden; vor Abkühlung schützen. Bei Lagerung > 2 Std.:<br />
zusätzlich eine Liquorprobe in eine aerobe Blutkulturflasche geben; Lagerung bei 37°. Verdächtigen (trüb, blutig, etc.) Liquor auf einem<br />
Objektträger lufttrocknen lassen. Zusammen mit dem benutzten sterilen Röhrchen und der beimpften Blutkulturflasche dem Labor zusenden.<br />
Der Liquor sollte frisch verarbeitet und sofort nach Entnahme ins Labor geschickt werden. Ist dies nicht möglich, muss der Liquor für:<br />
- klinisch-chemische Untersuchungen im Kühlschrank,<br />
- mikrobiologische Untersuchungen bei 37°C im Brutschrank aufbewahrt werden.<br />
<strong>Für</strong> zytologische Untersuchungen den Liquor sofort ins Labor senden. Bitte beachten, dass für einige Liquoruntersuchungen (z.B. Borrelien-<br />
Serologie) zusätzlich die Einsendung einer Serumprobe erforderlich ist!<br />
• Stuhl / ca. 2 g (haselnussgroß)<br />
Bitte im Spezialgefäß versenden (Standard-Stuhl-Röhrchen mit Löffelchen).<br />
- Untersuchungen zur Aktivität von Pankreas-Elastase<br />
- Untersuchungen zur Aktivität von Tumor-M2-Pyruvat-Kinase<br />
Haltbarkeit der Stuhlprobe hierfür 1-2 Tage bei 2°-8°C (Kühlschrank).<br />
Weitere Angaben zu virologischen, bakteriologischen und parasitologischen Untersuchungen im Stuhl s. Kap. „Mikrobiologie und Parasitologie"<br />
S. 189 ff.<br />
• Abstriche für molekularbiologische Untersuchungen mittels PCR bzw. Nukleinsäure-Hybridisierung<br />
Spezielle Abstrichbestecke ("Gensonden-Röhrchen", Abstrichbürsten mit flüssigem Transportmedium) für den Erreger-Direkt-Nachweis<br />
(s. „Infektionsdiagnostik“ S. 207 ff.) benutzen. Bitte im Labor anfordern.<br />
• Probenmaterial für mikrobiologische Untersuchungen s. Kap. „Mikrobiologie und Parasitologie", S. 189 ff.<br />
21
22<br />
4. Transport und Aufbewahrung von Proben<br />
Probentransport und -aufbewahrung sind wie in Kapitel "Präanalytik" bereits erwähnt, sog. Störgrößen in der laboratoriumsmedizinischen Diagnostik<br />
und sind deshalb besonders zu beachten (Tab. 8 und Tab. 9). Der Probentransport hat grundsätzlich in geschlossenen Gefäßen zu erfolgen.<br />
Tabelle 8: Empfohlene Aufbewahrungszeiten und -bedingungen für Analysenproben<br />
Proben für Aufbewahrungszeit Temperatur<br />
klin. Chemie 1 Woche Kühlschrank<br />
Immunologie 1 Woche Kühlschrank<br />
Hämatologie 1 Tag Raumtemperatur<br />
Gerinnung 1 Tag Kühlschrank<br />
Blutgruppenserologie 1 Woche (mind.) Kühlschrank<br />
Toxikologie 6 Wochen Kühlschrank<br />
Tabelle 9: Stabilität bei Transport und Lagerung für einzelne Parameter<br />
Untersuchung Material<br />
Haltbarkeit bei<br />
Raumtemperatur<br />
(für Postversand)<br />
+4°C -20°C<br />
Ak-Nachweis Serum s. Immunglobuline<br />
Albumine Serum 1 Woche 3 Monate mehrere Monate<br />
Alkal. Phophatase Serum 1 Woche 1 Woche mehrere Wochen<br />
alpha-Amylase Serum 1 Woche 1 Woche mehrere Wochen<br />
alpha-Amylase i.H. Harn 1 Tag 3 Tage ungeeignet<br />
alpha-HBDH Serum 1 Woche 1 Woche mehrere Wochen<br />
anorg. Phosphat Serum 1 Tag 1 Tag mehrere Wochen<br />
anorg. Phosphat i.H. Harn 3 Tage 3 Tage ungeeignet
Untersuchung Material<br />
Haltbarkeit bei<br />
Raumtemperatur<br />
(für Postversand)<br />
+4°C -20°C<br />
ASL Serum 4 Tage 1 Woche mehrere Wochen<br />
Bilirubin direkt Serum 2 Tage 1 Woche 6 Monate<br />
Bilirubin gesamt Serum 3 Tage (dunkel) 3 Tage (dunkel) 6 Monate<br />
Bilirubin Säugling Serum 3 Tage (dunkel) 3 Tage (dunkel) 6 Monate<br />
Blutbild (groß) Blut (EDTA) 1 Tag 1 Tag ungeeignet<br />
Blutbild (klein) Blut (EDTA) 1 Tag 1 Tag ungeeignet<br />
Blutgruppe Blut (EDTA) 2 Tage 1 Tag ungeeignet<br />
Calcium Serum 1 Woche 1 Woche mehrere Wochen<br />
Calcium i.H. Sammelharn 3 Tage 3 Tage ungeeignet<br />
Chlorid Serum 1 Woche 1 Woche mehrere Wochen<br />
Cholesterin Serum 4 Tage 4 Tage mehrere Wochen<br />
Cholinesterase Serum 1 Woche 1 Woche mehrere Wochen<br />
CK-MB Serum 1 Tag 1 Woche mehrere Wochen<br />
CK-NAC (akt. CPK) Serum 2 Tage 1 Woche mehrere Wochen<br />
CRP Serum 4 Tage 1 Woche mehrere Wochen<br />
Diff.-Blutbild Blut (EDTA) 1 Tag 1 Tag ungeeignet<br />
EBK Serum 1 Woche 1 Woche mehrere Wochen<br />
Eisen Serum 1 Woche 1 Woche mehrere Wochen<br />
Eiweiß i.H. Sammelharn 1 Tag 1 Woche 1 Monat<br />
Elektrophorese/ Gesamteiweiß Serum 2 Tage 1 Woche mehrere Wochen<br />
Fibrinogen Plasma (Citrat) 1 Woche 1 Woche mehrere Wochen<br />
Gastrin Serum einige Std. 1 Woche 2 Wochen<br />
Gamma-GT Serum 1 Woche 1 Woche mehrere Wochen<br />
23
Untersuchung Material<br />
24<br />
Haltbarkeit bei<br />
Raumtemperatur<br />
(für Postversand)<br />
+4°C -20°C<br />
Gesamteiweiß Serum 4 Tage 1 Woche mehrere Wochen<br />
GLDH Serum 1 Tag 1 Woche mehrere Wochen<br />
Glukose Serum 1 Woche 1 Woche mehrere Wochen<br />
Glukose Blut (Hämolysat) 2 Tage 2 Tage ungeeignet<br />
Glukose (gelbe BZ-Rö) NaF-Blut 2 Tage 2 Tage ungeeignet<br />
GOT (ASAT) Serum 4 Tage 7 Tage mehrere Wochen<br />
GPT (ALAT) Serum 4 Tage 7 Tage mehrere Wochen<br />
Hämatokrit (Hkt) Blut (EDTA) 1 Tag 1 Tag ungeeignet<br />
Hämoglobin (Hb) Blut (EDTA) 8 Std. 1 Tag ungeeignet<br />
Haptoglobin Serum 1 Woche 1 Woche mehrere Wochen<br />
Harnsäure Serum 3 Tage 4 Tage mehrere Wochen<br />
Harnsäure i.H. Sammelharn 3 Tage 3 Tage ungeeignet<br />
Harnstatus Harn einige Std. einige Std. ungeeignet<br />
Harnstoff Serum 1 Woche 1 Woche mehrere Wochen<br />
Harnstoff-N Serum 1 Woche 1 Woche mehrere Wochen<br />
HbA 1 Blut (EDTA) 5 Tage 5 Tage ungeeignet<br />
HBDH Serum 1 Woche 1 Woche mehrere Wochen<br />
HDL-Cholesterin Serum 1 Woche 1 Woche ungeeignet<br />
IgA Serum 3 Monate 3 Monate 6 Monate<br />
IgD Serum 1 Woche 1 Woche 6 Monate<br />
IgE Serum 1 Woche 1 Woche 6 Monate<br />
IgG Serum 3 Monate 3 Monate 6 Monate<br />
IgG Harn 1 Woche 1 Monat instabil
Untersuchung Material<br />
Haltbarkeit bei<br />
Raumtemperatur<br />
(für Postversand)<br />
+4°C -20°C<br />
IgG Liquor 1 Tag 1 Woche instabil<br />
IgM Serum 7 Tage 3 Monate ungeeignet<br />
Kalium Serum 1 Woche 1 Woche mehrere Wochen<br />
Kalium i.H. Harn 3 Tage 3 Tage ungeeignet<br />
Komplement (C3, C4) Serum 2 Wochen 2 Wochen mehrere Wochen<br />
Kreatinin Serum 1 Woche 1 Woche mehrere Wochen<br />
Kreatinin i.H. Sammelharn 2 Tage 6 Tage ungeeignet<br />
Kupfer Serum 1 Woche 2 Wochen mehrere Wochen<br />
LAP Serum 1 Woche 2 Wochen mehrere Wochen<br />
LDH Serum 1 Woche 1 Woche mehrere Wochen<br />
LDL-Cholesterin Serum 2 Tage 2 Tage ungeeignet<br />
Lipase Serum 1 Woche 1 Woche mehrere Wochen<br />
Lithium Serum 1 Woche 1 Woche mehrere Wochen<br />
Magnesium Serum 1 Woche 1 Woche mehrere Wochen<br />
Natrium Serum 1 Woche 1 Woche mehrere Wochen<br />
Natrium i.H. Harn 3 Tage 3 Tage ungeeignet<br />
Prost. Phosphatase Serum einige Std. einige Std. mehrere Wochen<br />
Protein C Plasma (Citrat) 8 Std. 1 Woche 1 Woche<br />
Protein S Plasma (Citrat) 4 Std. 10 Std. 1 Woche<br />
PTT Plasma (Citrat) 4 Std. 8 Std. mehrere Wochen<br />
Quick Plasma (Citrat) 1 Tag 1 Tag mehrere Wochen<br />
Retikulozyten Blut (EDTA) 1 Tag 1 Tag ungeeignet<br />
RF (Latex) Serum 4 Tage 1 Woche mehrere Wochen<br />
25
Untersuchung Material<br />
26<br />
Haltbarkeit bei<br />
Raumtemperatur<br />
(für Postversand)<br />
+4°C -20°C<br />
Saure Phosphatase Serum < 3 Std. einige Std. mehrere Wochen<br />
T3 Serum 2 Tage 1 Woche mehrere Wochen<br />
T4 Serum 2 Tage 1 Woche mehrere Wochen<br />
TBK (Thyroxinbindungskapazität) Serum 4 Tage 1 Woche mehrere Wochen<br />
Thrombinzeit (TZ) Plasma (Citrat) einige Std. einige Std. mehrere Wochen<br />
Thrombozyten Blut (EDTA) 1 Tag 7 Tage ungeeignet<br />
Triglyzeride Serum 2 Tage 2 Tage mehrere Wochen<br />
Zucker i.H. Harn 1 Tag 3 Tage mehrere Wochen<br />
Quellennachweis:<br />
• Probenstabilität<br />
Probleme, Resultate, Empfehlungen<br />
Firmenschrift Becton Dickinson GmbH (1996)<br />
• Stabilität der Messgröße in der Probenmatrix<br />
Dtsch. Ges. Klin. Chemie Mitteil.26: 205-224 (1995)<br />
Die Qualität Diagnostischer Proben<br />
• Empfehlungen der Arbeitsgruppe Präanalytik<br />
Dtsch. Ges. Klin. Chemie und Dtsch. Ges. <strong>Laboratoriumsmedizin</strong><br />
(2. Auflage 2000)
5. Versandmaterial<br />
- Versandmaterial wird vom Labor zur Verfügung gestellt.<br />
- Bitte verwenden Sie unsere Anforderungsscheine auf der Rückseite unserer Befunde.<br />
- Alle Sendungen mit Probenmaterial sollten grundsätzlich als Brief freigemacht sein (frankierte Transportboxen im Labor anfordern).<br />
- Alternativ können Proben nach Vereinbarung auch direkt beim Einsender abgeholt und fachgerecht zum Labor transportiert werden<br />
(s. "Probentransport").<br />
Entnahme- bzw. Transport-Röhrchen:<br />
• Serum- bzw. Vollblut-Röhrchen<br />
Neutrale Röhrchen mit oder ohne Granulat (als Gerinnungsförderer und Zentrifugierhilfe)<br />
Farbcode: weiß / transparent<br />
• Heparin-Röhrchen<br />
Antikoagulans NH4-Heparinat für z. B. Untersuchungen auf toxische Metalle.<br />
Farbcode: blau<br />
• EDTA-Röhrchen<br />
Antikoagulans EDTA für z.B. hämatologische Untersuchungen<br />
Farbcode: rot oder violett<br />
• NaF- Röhrchen<br />
Antikoagulans Natriumflorid zur Blutzucker-, Laktat- und Ammoniakbestimmung<br />
Farbcode: gelb<br />
• Citrat-Röhrchen<br />
Antikoagulans Natrium-Citrat (Mischverhältnis 1+9) für alle gerinnungsphysiologischen Untersuchungen<br />
Farbcode: grün oder blau<br />
• Harn-Röhrchen<br />
Drogen- und Medikamentenscreening und Teilmenge aus 24-Std.-Sammelharn<br />
Farbcode: gelb oder weiß / transparent<br />
• Glasröhrchen + EDTA (10ml)<br />
Versandröhrchen für toxikologische Untersuchungen<br />
27
28<br />
• Harnsammelgefäß 2 l<br />
Sammelgefäß für den 24 Std.-Harn (lichtundurchlässig / braun)<br />
Wichtig: Nicht zum Transport/ Versand geeignet, deshalb Teilmengen (30 ml) nach Durchmischen in Harnröhrchen versenden, Gesamtsammelmenge<br />
bitte notieren!<br />
• Harnsammelgefäß 2 l mit Zusatz von Eisessig oder 25%iger HCL<br />
Zusätzliches Versandmaterial für den Bereich Mikrobiologie:<br />
• Blutkulturflaschen Oxoid<br />
1 Kulturflasche für aerobe und anaerobe Keime<br />
• Steriles Universalröhrchen<br />
Rundbodenröhrchen mit Schraubdeckel für Harn-, Punktat-, Liquor-Proben sowie Exsudat.<br />
Vorratshaltung: Raumtemperatur<br />
• Sputum- / Harnröhrchen (40 ml)<br />
Spitzbodenröhrchen mit Schraubdeckel für Tbc-Diagnostik<br />
Vorratshaltung: Raumtemperatur<br />
• Sputum-Schalen<br />
• Stuhl-Röhrchen<br />
Röhrchen mit Schraubdeckel inkl. Löffelchen<br />
Vorratshaltung: Raumtemperatur<br />
• Abstrichtupfer mit Medium (dicker Tupfer)<br />
Starrer Tupfer mit Universaltransportmedium<br />
Vorratshaltung: Raumtemperatur<br />
• Abstrichtupfer mit Medium (dünner Tupfer)<br />
Flexibler Tupfer mit Universaltransportmedium<br />
Vorratslagerung: Raumtemperatur<br />
• Harn-Monovetten mit Stabilisator zur Keimzahlbestimmung geeignet<br />
Vorratshaltung: Raumtemperatur<br />
• Spezielles Transportmedium mit Abstrichtupfer (normal oder mini), „Gensonden-Röhrchen“<br />
Abstrichbürste für den Nachweis von Chlamydien, HSV-1 und HSV-2 sowie HPV mittels Gensondentechnik (oder PCR)<br />
• Uricult (Harn-Tauchkulturen)<br />
Bitte Verfallsdatum beachten!
Zusatzmaterial:<br />
• Transport-Schutzgefäße / Versandhüllen (Kunststoff)<br />
Schutzgefäß mit Schraubverschluss zum Transport von medizinischem und biologischem Untersuchungsgut nach DIN EN 829; insbesondere<br />
für flüssige und empfindliche Materialien (sterile Universal-/ Sputum-/ Stuhl-Röhrchen).<br />
• Thermoboxen (Styropor / Kunststoff)<br />
Transportboxen für gekühlten Probentransport.<br />
• Versandbeutel (Kunststoff)<br />
Beschriftete Klarsicht-Schutzbeutel mit Snap-Verschluss zum Versand von Untersuchungsmaterial inkl. Untersuchungsanforderung (rot = cito).<br />
• Versand-boxen (Karton)<br />
Frankierte oder unfrankierte Transportboxen für den Postversand. Die Transportboxen tragen die geforderte Kennzeichnung: "Medizinisches<br />
Untersuchungsgut".<br />
Telefonische Bestellung von Versandmaterial:<br />
(030) 32 79 03 – 0<br />
29
2. Indikationstabelle für labordiagnostische Untersuchungen<br />
alphabetisch geordnet: Krankheitssymptom – Organ<br />
31
1. Allergie<br />
IgE-gesamt<br />
IgE-allergenspezif. (s. „Allergie-Diagnostik“ S. 217 ff., bitte Allergie-<br />
Anforderungsbogen benutzen); (Misch-und Einzelallergene)<br />
ECP<br />
Histamin<br />
Basophilen-Degranulationstest<br />
2. Alopezie<br />
ANA<br />
Zink<br />
Biotin<br />
TSH<br />
Östradiol<br />
Testosteron<br />
DHEA-S<br />
Androstendion<br />
3. Anämie-Diagnostik<br />
Eisen<br />
Ferritin<br />
Transferrin<br />
Transferrin-Sättigung<br />
lösl. Transferrin-Rezeptor (sTfR)<br />
Folsäure<br />
Vitamin B12<br />
Erythropoietin (EPO)<br />
Retikulozyten<br />
Hb-Elektrophorese<br />
direkter Coombs-Test<br />
Auto-Ak gegen Intrinsicfaktor<br />
Auto-Ak gegen Parietalzellen<br />
Indikationstabelle für labordiagnostische Untersuchungen<br />
4. Arthritis<br />
RF<br />
CRP<br />
ASL, ggf. Anti-Hyaluronidase-/ Anti-DNase-/ Anti-Streptokinase-Ak<br />
ANA<br />
HLA-B27<br />
CCP-Ak<br />
Infektionserreger:<br />
Borrelien-Ak<br />
Chlamydien-Ak<br />
Yersinien-Ak<br />
Campylobacter-Ak<br />
Salmonellen-Ak<br />
Gonorrhoe-Ak<br />
Streptokokken-Ak<br />
Shigellen-Ak<br />
Parvovirus B19-Ak<br />
Picornaviren-Ak<br />
Mykoplasmen-Ak<br />
5. Autoimmunerkrankungen (s. „Immunsystem“ S. 231 ff.)<br />
ANA (ggf. Differenzierung: ENA)<br />
AMA (ggf. Differenzierung)<br />
ANCA (p-/ c-)<br />
organspez. Auto-Ak auf Anfrage<br />
ACLA<br />
ds DNA-Ak<br />
C3-/ C4-Komplement<br />
zirk. Immunkomplexe<br />
6. Bakteriologie (s. „Mikrobiologie u. Parasitologie“ S. 189 ff.)<br />
33
Indikationstabelle für labordiagnostische Untersuchungen<br />
7. Blutgruppen-Serologie<br />
Blutgruppe ABO, Rh, Kell<br />
Antikörper-Suchtest (ggf. -Differenzierung)<br />
direkter Coombstest/ Wärme-Ak<br />
Kryoglobuline/ Kälteagglutinine<br />
8. Darmerkrankungen/ Durchfälle<br />
Mikrobiolog. Stuhluntersuchung<br />
Pathogene Darmkeime<br />
Viren<br />
Pilze<br />
Parasiten<br />
Pankreatische Elastase i. Stuhl<br />
(früher Chymotrypsin i. Stuhl)<br />
Blut im Stuhl<br />
Gliadin-Ak<br />
Endomysium-Ak / Gewebs-Transglutaminase-Ak<br />
Laktose-Toleranz-Test (s. „Funktionsteste“ S. 181 ff.)<br />
Allergen-spez. IgE: (Nahrungsmittelallergene/<br />
s. „Allergie-Diagnostik“ S. 217 ff.)<br />
Tumormarker:<br />
CA 19-9<br />
CEA<br />
Tumor M2-Pk (colorektales Ca)<br />
9. Diabetes mellitus<br />
HbA1c<br />
C-Peptid<br />
Insulin<br />
Insulin-Ak<br />
Glukose i.S. u. i.H.<br />
34<br />
Inselzell-Ak<br />
GAD-II-Ak<br />
Intrinsic Faktor-Ak<br />
Mikroalbumin i.H.<br />
Fettstoffwechsel<br />
10. Exantheme<br />
Infektionsserologie (Röteln, HSV 1/2, EBV, Masern, VZV,<br />
Parvovirus B19, Coxsackieviren, HIV, Lues)<br />
Allergen-spez. IgE (Anamnese!)<br />
Rachenabstrich auf Streptokokken Gr. A<br />
11. Gerinnungsdiagnostik<br />
Blutungsneigung<br />
Thrombozytenzahl<br />
Quick-Test<br />
PTT<br />
Thrombinzeit<br />
Fibrinogen<br />
v. Willebrand-Faktor (Faktor VIII-assoziiertes Ag)<br />
Ristocetin-Cofaktor<br />
Faktor IX<br />
Faktor XIII<br />
Thrombozyten-Ak, freie und gebundene<br />
Thrombophilie<br />
AT III<br />
Protein C (Aktivität/ Konzentration)<br />
Protein S ( Aktivität/ Konzentration)<br />
APC-Resistenz<br />
D-Dimere<br />
Anti-Phospholipid-Ak (ACLA, β2 GP1-Ak)
Thrombophilie (Fortsetzung)<br />
Plasminogen (Aktivität)<br />
Plasminogen-Aktivator-Inhibitor (PAI-1)<br />
Quick<br />
PTT<br />
C1q-Esterase-Inhibitor<br />
Kryoglobuline<br />
Homocystein<br />
Lupus-Antikoagulans<br />
Molekulargenetische Untersuchungen<br />
Faktor V-Mutation<br />
Faktor II-Mutation<br />
MTHFR-Mutation bei Hyperhomocysteinämie<br />
PAI-1 (4G/5G)-Polymorphismus<br />
12. Hormondiagnostik, allgemein<br />
Diabetes mellitus<br />
Insulin<br />
C-Peptid<br />
Hypophyse<br />
STH<br />
Prolaktin<br />
ACTH<br />
ADH (Diabetes insipidus)<br />
LH<br />
FSH<br />
TSH (basal u. nach TRH-Stimulation<br />
Nebenniere (Mark)/ NNM<br />
Adrenalin<br />
Noradrenalin<br />
Vanillinmandelsäure (VMS) i.H.<br />
5-HIES<br />
Indikationstabelle für labordiagnostische Untersuchungen<br />
Nebenniere (Rinde)/ NNR<br />
Aldosteron<br />
Cortisol<br />
Cortisol-Tagesprofil<br />
Testosteron<br />
DHEA-S<br />
ACTH<br />
Nebenschilddrüse<br />
Calcium i.S. u. i.H.<br />
Phosphat i.S. u. i.H.<br />
Parathormon<br />
Osteocalcin<br />
Calcitonin<br />
Vit. D3 (25 Hydroxy-)<br />
Vit. D3 (1,25-Dihydroxy-)<br />
Schilddrüse<br />
TSH<br />
fT3<br />
fT4<br />
TSH nach TRH-Stimulation<br />
Thyreoglobulin<br />
Autoantikörper<br />
TAK (Thyreoglobulin-Ak)<br />
TPO (Thyreoidale Peroxydase Ak) / MAK (mikrosomale Ak)<br />
TRAK (TSH-Rezeptor-Ak)<br />
Wachstumsstörungen<br />
STH<br />
IGFBP-3<br />
Somatomedin C (IGF-1)<br />
35
Indikationstabelle für labordiagnostische Untersuchungen<br />
13. Hormonstatus, weiblich<br />
Amenorrhoe – primär<br />
LH<br />
FSH<br />
Prolaktin<br />
Östradiol<br />
Testosteron<br />
DHEA-S<br />
TSH<br />
Amenorrhoe –- sekundär<br />
β-HCG<br />
FSH/ LH<br />
Prolaktin<br />
17α-OH Progesteron<br />
DHEA-S<br />
Testosteron<br />
Androstendion<br />
TSH<br />
SHBG<br />
Adrenogenitales Syndrom<br />
Östradiol<br />
17α-OH-Progesteron<br />
Testosteron<br />
DHEA-S<br />
Androstendion<br />
Cortisol<br />
Hirsutismus<br />
Prolaktin<br />
Östradiol<br />
Testosteron<br />
DHEA-S<br />
Androstendion<br />
36<br />
Prämenopause<br />
β-HCG<br />
LH<br />
FSH<br />
Östradiol<br />
Postmenopause<br />
FSH<br />
Östradiol<br />
14. Hormonstatus, männlich<br />
Erektile Dysfunktion<br />
LH<br />
FSH<br />
Prolaktin<br />
Testosteron<br />
DHEA-S<br />
Gynäkomastie<br />
β-HCG<br />
Prolaktin<br />
Östradiol<br />
Testosteron<br />
TSH<br />
FSH<br />
LH<br />
Hypogonadismus<br />
LH<br />
FSH<br />
Prolaktin<br />
Testosteron
Hormonstatus, männlich (Fortsetzung)<br />
Infertilität<br />
LH<br />
FSH<br />
Prolaktin<br />
Testosteron<br />
TSH<br />
Cortisol<br />
15. Gynäkologie<br />
s. Hormonstatus, weiblich, S. 36<br />
s. Schwangerenvorsorge, S. 42<br />
Tumormarker für Ovar/ Uterus/ Mamma:<br />
CA 15-3<br />
CA 72-4<br />
CA 125<br />
CEA<br />
SCC<br />
TPA<br />
16. Fieber<br />
CRP<br />
Eiweiß ges., ggf. Serum-Elektrophorese<br />
Blutbild, gr.<br />
TSH<br />
Rachenabstrich<br />
Blutkultur<br />
Ausschluss bakterieller bzw. viraler Infekte (in Abhängigkeit<br />
vom CRP-Wert!)<br />
Ausschluss von Malaria, ggf. anderer Tropenkrankheiten<br />
Harnkultur<br />
Indikationstabelle für labordiagnostische Untersuchungen<br />
17. Fettstoffwechsel<br />
Lipidstatus (ges.Chol., LDL, HDL, Trigl.)<br />
Apolipoprotein A<br />
Apolipoprotein B<br />
Lipoprotein (a)<br />
Lipidelektrophorese<br />
Apolipoprotein E-Genotypisierung bei koronarer Herzkrankheit und<br />
Morbus Alzheimer<br />
18. Hämatologische Erkrankungen<br />
BSG<br />
Hämatokrit<br />
Blutbild ( inkl.Thrombozyten)<br />
Diff.-Blutbild<br />
Hämoglobin<br />
freies Hämoglobin<br />
CO-Hämoglobin<br />
Methämoglobin<br />
fetales Hämoglobin (HbF)<br />
Hb-Elektrophorese<br />
Kryoglobuline<br />
Retikulozyten<br />
alkal. Leukozytenphosphatase<br />
Glukose-6-Phosph.-Dehydrogenase<br />
LDH<br />
Lymphozytendifferenzierung (Durchflusszytometrie)<br />
Leukämie-Typisierung (Durchflusszytometrie)<br />
Philadelphia-Chromosom (PCR)<br />
Thymidinkinase (Tk)<br />
β2-Mikroglobulin<br />
Immunfixation (DD Plasmazytom)<br />
Coombstest<br />
37
Indikationstabelle für labordiagnostische Untersuchungen<br />
19. Herz / Kreislauf<br />
Myoglobin<br />
CK<br />
CK-MB<br />
Troponin T oder I<br />
BNP/ pro-BNP<br />
Homocystein<br />
Herzmuskel-Ak<br />
cardiotrope Erreger:<br />
häufiger:<br />
Coxsackie-ECHO-Virusgruppe<br />
(Enteroviren-Ak)<br />
Cytomegalie-Virus-Ak (CMV)<br />
EBV-Ak<br />
Influenza-Virus-Ak<br />
Mykoplasma pneum.-Ak<br />
seltener:<br />
Borrelien-Ak<br />
Brucellen-Ak<br />
Chlamydien-Ak<br />
Coxiella burnetii (Q-Fieber)-Ak<br />
HSV-Ak<br />
Digoxin-Spiegel<br />
Digitoxin-Spiegel<br />
20. Hepatitis<br />
allgemeine Diagnostik<br />
Serum-Elektrophorese<br />
Gesamt-Eiweiß<br />
Immunglobuline (IgG, IgA, IgM)<br />
ggf. Immunfixation<br />
SGOT, SGPT, γGT<br />
38<br />
Hepatitis (Fortsetzung)<br />
AP, ggf. Isoenzyme<br />
GLDH<br />
Cholinesterase<br />
LDH, ggf. Isoenzyme<br />
Prokollagen-III-Peptid<br />
LAP (Leucin-Aminopeptidase)<br />
Bilirubin ges., Bilirubin direkt / indirekt<br />
AFP (α1-Fetoprotein, Tumormarker)<br />
CDT (Alkoholabusus)<br />
Virale Hepatitis<br />
Hep. A (HAV-Ak, HAV-IgM-Ak)<br />
Hep. B (HBs-Ag, HBs-Ak, HBc-Ak, HBc-IgM-Ak, HBe-Ag, HBe-Ak,<br />
HBV-DNA)<br />
Hep.C (HCV-Ak, HCV-Immunoblot, HCV-RNA quant.)<br />
HCV-Genotyp-Bestimmung)<br />
Hep. D (HDV-Ak, HDV-RNA)<br />
Hep. E (HEV-Ak, HEV-RNA)<br />
Begleit-Hepatitis, (EBV-Ak, CMV-Ak, Leptospiren-Ak, HHV6-Ak)<br />
Immunhepatitis, Autoantikörper<br />
ANA<br />
AMA-M2<br />
ANCA<br />
ASGPR<br />
LC-1<br />
LKM<br />
SLA<br />
SMA
21. Hypertonie / NNM<br />
im Harn<br />
Katecholamine (Adrenalin, Noradrenalin, Dopamin)<br />
Metanephrin, Normetanephrin<br />
Vanillinmandelsäure<br />
5-HIES<br />
freies Cortisol<br />
Elektrolyte<br />
im Serum<br />
Katecholamine<br />
Aldosteron<br />
Renin (immer EDTA-Plasma)<br />
Serotonin<br />
Captopril-Stimulationstest<br />
22. Immunsystem<br />
s. „Immunsystem“ S. 231 ff.<br />
23. Infektionsdiagnostik (s. „Infektionsdiagnostik“ S. 207 ff.)<br />
Ak-Nachweise<br />
Ag-Nachweise<br />
Erreger-Nachweis mittels PCR<br />
Erreger-Nachweis mittels Kultur (s. „Mikrobiologie und<br />
Parasitologie“ S. 189 ff.)<br />
24. Knochenstoffwechsel / Osteoporose<br />
AP (-Isoenzyme)<br />
knochenspez. AP (Ostase)<br />
PTH<br />
STH (Wachstumshormon/ HGH)<br />
Osteocalcin<br />
Calcitonin<br />
Vit D3 (25-Hydroxy-)<br />
Vit D3 (1,25-Dihydro-)<br />
Indikationstabelle für labordiagnostische Untersuchungen<br />
Pyridinolin/ Desoxypyridinolin (Crosslinks) i.H.<br />
TRAP 5b<br />
Crosslaps i.S.<br />
Ca i.H. und i.S.<br />
Phosphat i.H. und i.S.<br />
Vitamin-D-Rezeptor Gen-Polymorphismus<br />
Kollagen Typ Iα1 Gen-Polymorphismus<br />
25. Kohlenhydrat- Stoffwechsel<br />
Glukose (nüchtern u.postprandial)<br />
oraler Glukosetoleranztest (oGTT)<br />
Laktosetoleranztest<br />
Laktase-Genmutation<br />
Harnzucker<br />
Insulin<br />
C-Peptid<br />
HbA1c<br />
Laktat<br />
D-Xylose nach Belastungstest<br />
D-Fruktose<br />
Autoantikörper (s. Pankreas)<br />
26. Lunge<br />
ACE<br />
Lysozym<br />
α1-Antitrypsin Konzentration<br />
α1-Antitrypsin-Genotypisierung (Nachweis eines hereditären<br />
α1-Antitrypsin-Mangels)<br />
Asthmadiagnostik (s. „Allergie-Diagnostik“ S. 217 ff.)<br />
Tumormarker:<br />
CEA<br />
Cyfra 21-1<br />
NSE<br />
SCC<br />
39
Indikationstabelle für labordiagnostische Untersuchungen<br />
Lunge (Fortsetzung)<br />
Infektionsserologie:<br />
Pertussis<br />
Chlamydia pneumoniae<br />
Mycoplasma pneumoniae<br />
RSV<br />
Influenza/ Parainfluenza<br />
Adenoviren<br />
Legionellen<br />
Q-Fieber<br />
27. Lymphadenopathie<br />
gr. Blutbild<br />
Lymphozyten-Subpopulationsdifferenzierung<br />
ggf. Leukämiedifferenzierung<br />
Immunglobuline: IgG, IgM, IgA<br />
Immunfixation<br />
Thymidinkinase<br />
β2-Mikroglobulin<br />
40<br />
Infektionsserologie (lymphotrope Erreger)<br />
Toxoplasmose-Ak<br />
EBV- Ak<br />
CMV-Ak<br />
HIV<br />
Mumps-Ak<br />
Adenoviren-Ak<br />
Lues-Ak (TPPA)<br />
Brucellose-Ak<br />
28. Magen<br />
Helicobacter pylori-Ag i. Stuhl<br />
Helicobacter pylori-Ak<br />
Autoantikörper:<br />
PCA (Parietal-/ Belegzell-Ak)<br />
Intrinsic Faktor Ak (IFA)<br />
Tumormarker:<br />
CA 72-4<br />
CEA<br />
CA 19-9<br />
Gastrin<br />
29. Muskelerkrankungen<br />
Myoglobin<br />
CK<br />
CK-Isoenzyme (CK-MM)<br />
Laktat<br />
Autoantikörper:<br />
glatte Muskulatur-Ak (ASMA) zur DD<br />
quergestreifte Muskulatur-Ak<br />
Acetylcholin-Rezeptor-Ak<br />
Infektionsserologie:<br />
Coxsackie-Viren-Ak<br />
Echo-Viren-Ak<br />
Trichinose-Ak<br />
Rheumaserologie (s. S. 42)
30. Nervensystem<br />
Meningitis/ Enzephalitis<br />
s. „Infektionsdiagnostik“ S.207 ff.<br />
Medikamente / Toxikologie<br />
Valproinsäure<br />
Carbamazepin<br />
Primidon<br />
Phenobarbital<br />
Ethosuximid<br />
Phenytoin (Diphenylhydantoin)<br />
Drogenscreening<br />
Blutbild<br />
Neuropathien<br />
Vitamine<br />
HbA1c<br />
Neurotrope Erreger (s. „Infektionsdiagnostik“ S. 207 ff.)<br />
Autoantikörper im ZNS (s.u.)<br />
Immunfixation<br />
Autoantikörper (ZNS)<br />
MBP-Ak (Myelinbasisches Protein)<br />
Acetylcholin-Rezeptor-Ak<br />
DNA (ds + ss) -Ak<br />
Gangliosid-Ak-Profil<br />
Phospholipid-Ak-Profil<br />
Schilddrüsendiagnostik (s.S. 35)<br />
Indikationstabelle für labordiagnostische Untersuchungen<br />
31. Niere / Blase<br />
Harnstatus u.- Sediment<br />
Harnstoff<br />
Harnsäure<br />
Albumin / Mikroalbumin i.H.<br />
Kreatinin<br />
Elektrolyte<br />
Harnprotein-Differenzierung (Disc-Elektrophorese)<br />
Cystatin C<br />
Immunfixation (Bence-Jones-Proteine)<br />
Erythropoietin (EPO)<br />
zirkul. Immunkomplexe<br />
Autoantikörper:<br />
ANA<br />
Ak gegen glomeruläre Basalmembranen (GBM-Ak)<br />
ANCA<br />
Tumormarker:<br />
CEA<br />
TPA<br />
NMP 22 (Blase)<br />
TuM2-Pyruvatkinase (Niere)<br />
32. Pankreas<br />
Elastase i. S. und i.St.<br />
C-Peptid<br />
Insulin<br />
Lipase<br />
α-Amylase<br />
β-Carotin<br />
41
Indikationstabelle für labordiagnostische Untersuchungen<br />
Pankreas (Fortsetzung)<br />
Autoantikörper:<br />
Pankreas-Inselzell-Ak (ICA)<br />
Insulin-Ak (IAA)<br />
Insulin-Rezeptor-Ak<br />
GAD-I-Ak<br />
42<br />
Tumormarker:<br />
CA 19-9<br />
CEA<br />
TPA<br />
33. Prostata-Vergrößerung<br />
Tumormarker:<br />
PSA gesamt<br />
PSA frei (f PSA) oder PSA komplexiert (cPSA)<br />
TPA<br />
CEA<br />
Knochenspez. AP (Ostase) – Metastasen im Knochen<br />
34. Rheumaserologie<br />
RF (Rheumafaktor) quant.<br />
CRP quant.<br />
Harnsäure<br />
Zirk. Immunkomplexe<br />
C3- u. C4-Komplement<br />
α2-Makroglobulin<br />
CCP-Ak<br />
HLA-B27 (s. a. „Assoziation von HLA-Antigenen<br />
und Krankheit“ S. 249 ff.)<br />
Fortsetzung nächste Spalte<br />
bei reaktiver Arthritis:<br />
Ak gegen Streptokokken-Exoenzyme (Anti-Streptolysin-Titer/ ASL<br />
bzw. AST, Anti-Streptokokken-Hyaluronidase-Ak,<br />
Anti-Streptokokken-DNase-Ak/ Dornase B)<br />
Ak gegen Borrelien<br />
Ak gegen Chlamydien<br />
Ak gegen Gonokokken<br />
Ak gegen Salmonellen<br />
Ak gegen Shigellen<br />
Ak gegen Yersinien<br />
bei Kollagenosen:<br />
ANA<br />
nDNA (dsDNA)-Ak<br />
ENA, ggf. Profil<br />
ANCA<br />
ggf. weitere Autoantikörper<br />
35. Schwangerenvorsorge<br />
AB0-Blutgruppe<br />
Rh-System<br />
irreguläre Ak (Ak-Suchtest, -Differenzierung)<br />
Röteln-Ak<br />
TPHA<br />
Toxoplasmose-Ak<br />
HIV-Serologie<br />
HBsAg<br />
VZV-Ak<br />
Parvovirus B19-Ak<br />
freies Östriol<br />
β-HCG / freies β-HCG<br />
Triple-Diagnostik (Down-Syndrom-Risiko)<br />
PAPP-A<br />
AFP
36. Sexuell übertragbare Erkrankungen (STD)<br />
Infektionsserologie (Antikörper- bzw. Antigen-Nachweise)<br />
Lues (TPHA, VDRL, FTA-abs., IgM-Ak, Immunoblot)<br />
Hepatitis B (s. virale Hep.)<br />
Hepatitis C (s. virale Hep.)<br />
HSV 1 und 2<br />
HIV (Ak/Ag-EIA; Immunoblot, HIV-RNA quant.),<br />
ggf. HIV-Resistenzbestimmung)<br />
Erregernachweis (mikrobiolog. bzw. molekularbiolog.)<br />
Gonorrhoe<br />
Chlamydien<br />
HPV<br />
Candida<br />
Urea-/ Mykoplasmen<br />
HSV 1 und 2<br />
Indikationstabelle für labordiagnostische Untersuchungen<br />
37. Thrombophilie<br />
s. Gerinnungsdiagnostik S. 34/35<br />
38. Vitamine<br />
Vit. A<br />
Vit. B1, B2 (FAB), B6, B12<br />
Vit. C<br />
Vit. D<br />
Vit. E<br />
Biotin (Vit. H)<br />
Vit. K<br />
Folsäure<br />
β-Carotin<br />
Nicotinamid/Niacin<br />
Coenzym Q10<br />
43
3. Alphabetisches Verzeichnis der Analyte<br />
45
$<br />
Alphabetisches Verzeichnis der Analyte<br />
Untersuchung / Referenzbereich Methode Material / Hinweise Menge Testhäufigkeit<br />
Äthanol s. Aethanol<br />
ACE s. Angiotensin Converting Enzyme<br />
Aceton<br />
bis 5,0 µg/ml<br />
Aceton i. H.<br />
bis 5,0 mg/l; BAT: 80 mg/l<br />
Acetylcholin-Rezeptor Ak<br />
Normalbereich: > 0,2 nmol/l<br />
Graubereich: 0,2 - 0,4 nmol/l<br />
Acetylsalicylsäure<br />
Analgetikum, Antipyretikum: 25 - 50 µg/ml<br />
Antirheumatikum: 150 - 300 µg/ml<br />
toxisch ab etwa: 400 µg/ml<br />
ACLA (Anti-Cardiolipin-Antikörper)<br />
s.a.:<br />
Phospholipid-Antikörper<br />
- Lupus-Antikoagulans<br />
- ß2 Glykoprotein 1-Ak<br />
- Cardiolipin Ak<br />
ACTH (Adrenocorticotropes Hormon)<br />
10 - 52 pg/ml<br />
ACTH-Kurztest s. „Funktionsteste“ S. 181 ff.<br />
Adenoviren<br />
IgG-Ak: < 9,0 E/ml<br />
IgM-Ak: negativ<br />
Ag-Nachweis: negativ<br />
GC-MS / Headspace<br />
GC-MS / Headspace<br />
Serum<br />
F<br />
Harn<br />
F<br />
RRA Serum, Plasma 1 ml 1x / Woche<br />
FPIA Serum<br />
F<br />
LIA EDTA-Plasma (8.00 Uhr)<br />
sofort zentrifugieren und abseren,<br />
Postversand gefroren<br />
ELISA<br />
ELISA<br />
Serum<br />
Stuhl bzw. Abstrich<br />
2 ml<br />
2 ml<br />
1 ml<br />
1 ml 1x / Woche<br />
1 ml<br />
ca. 2 g<br />
2-3 x / Woche<br />
3 x / Woche<br />
47
Alphabetisches Verzeichnis der Analyte<br />
48<br />
$<br />
Untersuchung / Referenzbereich Methode Material / Hinweise Menge Testhäufigkeit<br />
ADH (Antidiuretisches Hormon / Vasopressin)<br />
Erwachsene: 0,8 - 6,0 pg/ml<br />
1. Lebensjahr: 2,0 - 8,0 pg/ml<br />
Adrenalin s. a. Catecholamine<br />
Plasma: bis 50 pg/ml<br />
Harn (24 h): bis 20,0 µg/die<br />
Adrenocorticotropes Hormon s. ACTH<br />
Aethanol (Blutalkohol)<br />
(C2H5-OH/ Ethanol/ Aethylalkohol/ Alkohol)<br />
unter 0,1 Promille<br />
Aethylalkohol s. Aethanol<br />
AFP (Alpha-1-Fetoprotein)<br />
Tumormarker: < 15,0 ng/ml<br />
(für prim. Leberzellkarzinom u. Keimzelltumoren)<br />
Schwangerschaftsvorsorge:<br />
Serum:<br />
5. SSW - 15. SSW 1,0 - 40,0 ng/ml<br />
15. SSW - 25. SSW 2,0 - 220,0 ng/ml<br />
25. SSW - 35. SSW 60,0 - 350,0 ng/ml<br />
> 35. SSW 60,0 - 250,0 ng/ml<br />
Fruchtwasser: s. Befund<br />
RIA EDTA-Plasma, Postversand gefroren<br />
F<br />
<strong>Für</strong> die gleichzeitige Bestimmung der<br />
Osmolalität wird Serum benötigt!<br />
RIA nach Extraktion<br />
HPLC<br />
enzymatisch Serum<br />
F<br />
MEIA<br />
MEIA<br />
AIDS-Diagnostik s. HIV 1/2-Bestätigungstest / HIV-PCR / T-Lymphozyten<br />
EDTA-Plasma<br />
nach 20-minütigem Liegen des Patienten.<br />
Postversand gefroren!<br />
F<br />
24-Std.-Sammelharn<br />
im Behälter mit 5 ml Eisessig sammeln und<br />
bei 4°C unter Lichtausschluß aufbewahren!<br />
Bitte Gesamtmenge angeben.<br />
Serum, Plasma<br />
Serum, Plasma<br />
Bitte Schwangerschaftswoche (SSW)<br />
angeben.<br />
Fruchtwasser<br />
3 ml<br />
1 ml<br />
2 ml<br />
3 ml<br />
1 ml<br />
2 ml<br />
2 ml<br />
1 ml<br />
1x / Woche<br />
täglich<br />
täglich
$<br />
Alphabetisches Verzeichnis der Analyte<br />
Untersuchung / Referenzbereich Methode Material / Hinweise Menge Testhäufigkeit<br />
Aktin-Ak (F-)<br />
negativ<br />
ALAT s. GPT<br />
Albumin<br />
Serum: 35 - 55 mg/ml<br />
Harn: bis 20 mg/l<br />
Liquor: bis 35 mg/dl<br />
Punktat: bis 1,5 g/dl<br />
Albumin-Quotient (Q-Alb.): s. Befund<br />
Stuhl: bis 50,0 µg/g<br />
Aldolase<br />
bis 7,6 U/l<br />
Aldosteron<br />
Serum:<br />
Erwachsene (liegend): 29,0 - 162 pg/ml<br />
Erwachsene (aufrecht): 38,0 - 313 pg/ml<br />
Kinder: s. Befund<br />
Harn (24 h):<br />
Erwachsene: 6,0 - 25,0 µg/die<br />
(starke Abweichung bei gestörter Elektrolytbilanz)<br />
Kinder: 3,0 - 12,0 µg/die<br />
Alkalische Leukozytenphosphatase (ALP)<br />
Index 20 - 100<br />
Immunoblot Serum 1 ml nach Bedarf<br />
Kinet. Nephelometrie<br />
Serum<br />
Harn<br />
Liquor<br />
F<br />
Punktat<br />
F<br />
Liquor und Serum<br />
F<br />
Stuhl<br />
F<br />
Kinet. Nephelometrie Serum<br />
Hämolysefrei<br />
RIA<br />
RIA CT<br />
Serum oder Heparin-Plasma<br />
Bitte Lage des Patienten notieren!<br />
24-Std.-Sammelharn<br />
sammeln über 1 ml Eisessig<br />
F<br />
n. Heilmeyer Ausstriche,aus Nativblut luftgetrocknet,<br />
wenn möglich, 30 Sek. fixiert im Gemisch<br />
(9 Teile Methanol/ 1 Teil 37%iges Formalin)<br />
F<br />
1 ml<br />
10 ml<br />
1 ml<br />
1 ml<br />
je 1 ml<br />
ca. 2 g<br />
täglich<br />
täglich<br />
1 ml 2 x / Woche<br />
1 ml<br />
5 ml<br />
4 Ausstriche<br />
1x / Woche<br />
49
Alphabetisches Verzeichnis der Analyte<br />
50<br />
$<br />
Untersuchung / Referenzbereich Methode Material / Hinweise Menge Testhäufigkeit<br />
Alkalische Phosphatase (AP)<br />
Männer: 40 - 129 U/l<br />
Frauen: 35 - 104 U/l<br />
Kinder: 40 - 300 U/l<br />
Alkalische Phosphatase-Isoenzyme s. a. Ostase ®<br />
Knochen: < 78,0 U/l<br />
Leber: < 76,0 U/l<br />
Galle: < 16,0 U/l<br />
Darm: < 16,0 U/l<br />
Alkalische Phosphatase, Knochen-Isoenzym s. Ostase ®<br />
Alkohol s. Aethanol<br />
Allergene s. IgE-allergenspezifisch<br />
s. „Allergie-Diagnostik“ S. 217 ff.<br />
Allergiediagnostik<br />
IgE gesamt / RIST<br />
IgE-allergenspezifische Antikörper<br />
bei Typ I Sofortreaktion.<br />
s. a. Zöliakie<br />
Bewertung nach Klassen:<br />
0: Keine IgE-Ak nachweisbar<br />
1: Grenzbefund; schwach positiv bei<br />
Allergenen der Gruppe f und m<br />
2 - 6: Schwach bis stark positiv<br />
ALP s. Alkalische Leukozytenphosphatase<br />
Enzym.<br />
IFCC 37°C, liquid<br />
Serum 1 ml täglich<br />
Gel-Elektrophorese Serum<br />
Bestimmung am nüchternen Patienten!<br />
Chemilumineszenz<br />
EIA<br />
Darm-AP nur bei Patienten der Blutgruppen<br />
B und 0 physiologisch (nachweisbar).<br />
Bitte Allergiebögen anfordern und gewünschtes<br />
Allergen (Einzel- bzw. Gruppenallergen) angeben!<br />
Serum<br />
Serum<br />
Bitte Allergiebögen anfordern! Gewünschtes<br />
Allergen (Einzel- bzw. Gruppenallergen) angeben.<br />
2 ml 1x / Woche<br />
1 ml<br />
4-10 ml<br />
täglich<br />
täglich
$<br />
Alphabetisches Verzeichnis der Analyte<br />
Untersuchung / Referenzbereich Methode Material / Hinweise Menge Testhäufigkeit<br />
Alpha-Amylase s. Amylase<br />
Alpha-1-Antitrypsin s. Antitrypsin<br />
Alpha-1-Coeruloplasmin s. Coeruloplasmin<br />
Alpha-1-Fetoprotein s. AFP<br />
Alpha-1-Glycoprotein s. Glycoprotein<br />
Alpha-2-Makroglobulin s. Makroglobulin<br />
Alpha-1-Mikroglobulin s. Mikroglobulin<br />
Alpha-2-Mikroglobulin s. Mikroglobulin<br />
Alprazolam<br />
therapeutischer Bereich: 5,0 - 50,0 ng/ml<br />
toxisch ab etwa: 100 ng/ml<br />
Aluminium<br />
Serum: 0,3 - 7,5 µg/l<br />
Dialyse bis 100 µg/l<br />
toxisch ab 100 µg/l<br />
bei Exposition bis 40,0 µg/l<br />
Harn: bis 35 µg/l<br />
BAT 200 µg/l<br />
AMA (Antimitochondriale Ak [M1-M9])<br />
< 1:20<br />
Amalgam-Belastung s. Quecksilber<br />
Ameisensäure i. H.<br />
bis 30 mg/l<br />
Aminolävulinsäure s. Delta-Aminolävulinsäure<br />
HPLC Serum<br />
F<br />
AAS<br />
AAS<br />
Serum<br />
(Probenröhrchen ohne Gerinnungsbeschleuniger<br />
verwenden)<br />
F<br />
Harn<br />
F<br />
IFT Serum<br />
Lagerung bei 2-8°C bis zu 48h.<br />
enzymatisch Harn<br />
F<br />
4 ml<br />
3 ml<br />
10 ml<br />
1 ml nach Bedarf<br />
10 ml<br />
51
Alphabetisches Verzeichnis der Analyte<br />
52<br />
$<br />
Untersuchung / Referenzbereich Methode Material / Hinweise Menge Testhäufigkeit<br />
Aminosäuren<br />
s. Befund<br />
s. Befund<br />
(Gesamtprofil)<br />
Amiodaron<br />
Desethylamiodaron (wirksamer Metabolit)<br />
therapeutischer Bereich: 0,7 - 2,5 µg/ml<br />
toxisch ab ca.: über 5,0 µg/ml<br />
Amitriptylin (Antidepressivum)<br />
therapeutischer Bereich: 50 - 250 ng/ml<br />
toxisch ab ca.: 400 ng/ml<br />
Nortriptylin (wirksamer Metabolit)<br />
therapeutischer Bereich: 50 - 250 ng/ml<br />
toxisch ab ca.: 500 ng/ml<br />
Ammoniak (NH3)<br />
Männer: 16,0 - 60,0 µmol/l<br />
Frauen: 11,0 - 51,0 µmol/l<br />
Amöben<br />
Entamoeba histolytica Ak: (serologisch)<br />
bis 1:32<br />
bis 1:50<br />
Ag-Nachweis i. Stuhl:<br />
negativ<br />
negativ<br />
Amphetamine (quantitativ)<br />
s. a. Drogen/ Drogenscreening (qualitativ)<br />
Nachweisgrenze 25 ng/ml<br />
Ionenaustausch-<br />
Chromatographie<br />
Ionenaustausch-<br />
Chromatographie<br />
Plasma, Serum<br />
Nüchtern, Materialabholung am gleichen Tag,<br />
Postversand gefroren<br />
F<br />
Harn<br />
F<br />
HPLC Serum, Plasma 1 ml 2 x / Woche<br />
HPLC Serum, Plasma<br />
Probenentnahme vor<br />
Medikamenteneinnahme.<br />
1 ml<br />
1 ml<br />
2 ml 2 x / Woche<br />
HPLC 2 ml 2 x / Woche<br />
Enzymatisch<br />
(ohne Enteiweißung)<br />
IHA<br />
IFT<br />
EIA<br />
Mikroskopie<br />
GC-MS/ EIA<br />
EDTA-Plasma<br />
Probentransport maximal 1 Std.; Postversand<br />
gefroren<br />
Serum<br />
F<br />
Serum<br />
F<br />
Stuhl<br />
Stuhl<br />
Serum<br />
F<br />
2 ml täglich<br />
1 ml<br />
1 ml<br />
ca. 2 g<br />
ca. 2 g<br />
2 ml<br />
Mo./Mi./Fr.<br />
täglich
$<br />
Alphabetisches Verzeichnis der Analyte<br />
Untersuchung / Referenzbereich Methode Material / Hinweise Menge Testhäufigkeit<br />
Amphetamine/ -Gruppe i. H. (qualitativ):<br />
Amphetamin, Metamphetamin,<br />
MDA, MDE, MDMA (Designer-Droge),<br />
Ephedrin, Phenylpropanolamine, Tyramin, Propylhexidin<br />
Cut off: 1000,0 ng/ml<br />
Werte über dem Schwellenwert weisen einen Abusus nach.<br />
(Definiert nach NIDA, National <strong>Institut</strong>e Against Drug Abuse)<br />
im Serum (s. Einzelparameter):<br />
- Amphetamin - Metamphetamin<br />
- MDA, MDE, MDMA (Designer-Droge)<br />
- Ephedrin - Phenylpropanolamine<br />
- Tyramin - Propylhexidin<br />
Amphiphysin I<br />
negativ<br />
Amylase (Alpha-Amylase)<br />
Serum: bis 100 U/l<br />
Harn: bis 560 U/l<br />
Amylase-Isoenzyme/ Makroamylase<br />
(Alpha-Amylase)<br />
Serum: s. Befund<br />
Harn: s. Befund<br />
ANA (Antinukleäre Ak)<br />
unter 1:80<br />
s. Befund<br />
ANA-Differenzierung (Antinukleäre Ak)<br />
s. Immunsystem S. 231 ff.<br />
(ENA: PCNA, Jo-1, Histone, u. a.)<br />
s. Befund<br />
Kinetischer<br />
Mikropartikel-Test<br />
GC-MS<br />
Harn<br />
Serum<br />
F<br />
Immunoblot Serum<br />
F<br />
enzymatisch<br />
IFCC 37°C, liquid<br />
Geltrennung<br />
Geltrennung<br />
Serum<br />
Harn (Spontan- oder 24 Std.-Sammelharn)<br />
Serum<br />
F<br />
Harn<br />
F<br />
IFT Serum<br />
Lagerung bei 2-8°C bis zu 48 h, bei längerer<br />
Lagerung bitte einfrieren (-20°C).<br />
Keine stark lipämischen, hämolytischen oder<br />
mikrobiell verunreinigte Seren verwenden.<br />
EIA Serum, Plasma<br />
(EDTA-, Heparin-, Citrat-Plasma)<br />
20 ml<br />
2 ml<br />
1 ml<br />
1 ml<br />
1 ml<br />
2 ml<br />
10 ml<br />
täglich<br />
täglich<br />
täglich<br />
1 ml täglich<br />
2 ml nach Bedarf<br />
53
Alphabetisches Verzeichnis der Analyte<br />
54<br />
$<br />
Untersuchung / Referenzbereich Methode Material / Hinweise Menge Testhäufigkeit<br />
Analgetica s. Paracetamol, Salicylate<br />
ANCA (Anti-Neutrophile-Cytoplasma-Antikörper)<br />
- c-ANCA (spez. f. Wegner’sche Granulomatose)<br />
- p-ANCA (div. Vaskulitiden)<br />
< 1:20<br />
Androgenisierung<br />
Androgene s.: Androstendion<br />
DHEA-S (Dehydroepiandrosteron-Sulfat)<br />
Testosteron<br />
freies Testosteron<br />
Androstendion<br />
Frauen: 80 - 225 ng/dl<br />
ca. 30% höhere Werte in Periovulation<br />
Männer: ca. 50 - 200 ng/dl<br />
Kinder (2.-7. Jahr): 15 - 50 ng/dl<br />
Neugeb. < ca. 200 ng/dl<br />
Angiotensin-Converting-Enzyme (ACE)<br />
Serum: 8,0 - 52,0 mU/ml<br />
Liquor: < 2,0 mU/ml<br />
Anorganisches Phosphat<br />
Serum: 2,7 - 4,5 mg/dl<br />
Harn: 40,0 - 136,0 mg/dl<br />
Antiarrhythmika<br />
- Amiodaron / Desethylamiodaron (wirks. Metabolit)<br />
- Chinidin<br />
weitere Medikamente auf Anfrage!<br />
IFT Serum 1 ml nach Bedarf<br />
RIA Serum<br />
Kinetische Aktivität<br />
RIA als Substrat<br />
3 H-Hippuryl-Gly-Gly<br />
UV-Test<br />
Ammonium-Phosphomolyb-dat-Komplex<br />
Falsch niedrige Werte aus Heparin- oder<br />
EDTA-Plasma!<br />
Serum (EDTA-Plasma nicht geeignet)<br />
Liquor<br />
F<br />
Serum<br />
(binnen 30 Min. vom Blutkuchen trennen!)<br />
24-Std.-Sammelharn<br />
1 ml 1x / Woche<br />
1 ml<br />
1 ml<br />
1 ml<br />
5 ml<br />
täglich<br />
täglich<br />
täglich<br />
HPLC Serum 2 ml 2 x / Woche
$<br />
Alphabetisches Verzeichnis der Analyte<br />
Untersuchung / Referenzbereich Methode Material / Hinweise Menge Testhäufigkeit<br />
Antibiotika-Konzentration<br />
- Amikacin<br />
- Gentamicin<br />
- Tobramycin<br />
- Vancomycin<br />
weitere Antibiotika auf Anfrage!<br />
Antidiuretisches Hormon s. ADH<br />
Anti-D-Titer (s. Antikörper-Suchtest)<br />
Rhesusfaktor-Ak<br />
(nach MHN-Prophylaxe)<br />
Kontrolle einer effizienten Anti-D-Dosierung bei Rhesus-Prophylaxe.<br />
Trotz Rhesus-Prophylaxe kann der Anti-D-Titer negativ sein.<br />
Anti-Epileptika<br />
(s. Antikonvulsiva)<br />
- Carbamazepin - Ethosuximid<br />
- Phenytoin - Phenobarbital<br />
- Primidon - Valproinsäure<br />
- Lamotrigin - Sultiam<br />
- Oxcarbazipin<br />
Anti-Staphylolysin Ak<br />
bis 2,0 U/ml<br />
Anti-Streptodornase-b / Anti-Strept.-DNase<br />
s. Streptokokken-Exoenzyme<br />
bis 187 U/ml<br />
Anti-Streptokokken-Hyaluronidase<br />
s. a. Streptokokken-Exoenzyme<br />
bis 300 U/ml<br />
Anti-Streptolysin-O Ak s. ASL<br />
FPIA Serum<br />
F<br />
Agglutination EDTA-Blut 3 ml täglich<br />
Hämolysehemmung Serum<br />
F<br />
Kinet.<br />
Nephelometrie<br />
Hemmung/<br />
Hyaluronsäure-<br />
Spaltung<br />
1 ml<br />
1 ml<br />
Serum 1 ml täglich<br />
Serum<br />
F<br />
1 ml<br />
55
Alphabetisches Verzeichnis der Analyte<br />
56<br />
$<br />
Untersuchung / Referenzbereich Methode Material / Hinweise Menge Testhäufigkeit<br />
Antikonvulsiva<br />
- Carbamazepin/ Carbamazepin-Epoxid*<br />
- Clonazepan<br />
- Diazepam/ Desmethyldiazepam*<br />
- Diphenylhydantoin (DPH,Phenytoin)<br />
- Dipropylacetat (DPA,Valproinsäure)<br />
- Freies DPA<br />
- Ethosuximid<br />
- Gabapentin<br />
- Lamotrigin<br />
- Oxcarbazepin/ 10-OH-Metabolit<br />
- Phenobarbital<br />
- Primidon (+ Phenobarbital)<br />
- Sultiam<br />
- Vigabatrin<br />
(*wirksamer Metabolit)<br />
weitere Medikamente auf Anfrage!<br />
HPLC / GC /<br />
LC-MS<br />
Antikörper-Differenzierungen (irreguläre Ak) s. Blutgruppe<br />
Antikörper-Suchtest s. Blutgruppe<br />
Antimon<br />
Serum: < 2,0 ng/ml<br />
Harn: < 2,0 µg/l<br />
Mittelwert bei beruflicher Exposition ca. 50 µg/l<br />
AAS<br />
AAS<br />
Antioxidantien s. “Oxidativer Stress – Diag. u. Beurt.” S. 255 ff.<br />
Antiphospholipid-Antikörper<br />
siehe - Lupus-Antikoagulans<br />
- ß2-Glykoprotein 1-Ak<br />
- Cardiolipin-Ak<br />
Alpha 2-Antiplasmin<br />
80 - 120 %<br />
Serum 2 ml 1 - 2 x / Woche<br />
Serum / F<br />
Harn / F<br />
chromogen Citrat-Blut (1+9)<br />
F<br />
2 ml<br />
2 ml<br />
2 ml
$<br />
Alphabetisches Verzeichnis der Analyte<br />
Untersuchung / Referenzbereich Methode Material / Hinweise Menge Testhäufigkeit<br />
Antithrombin (AT III)<br />
Aktivität: 80 - 120 %<br />
Konzentration: 19,0 - 31,0 mg/dl<br />
Antitrypsin (Alpha 1-Antitrypsin)<br />
140 - 320 mg/dl<br />
Antitrypsin i. St.<br />
5,4 - 26,8 mg/ 100g Stuhl<br />
Antitrypsin-Genotypisierung<br />
s. Befund<br />
Antitrypsin-Phänotypisierung<br />
s. Befund<br />
Phänotyp Häufigkeit % des Normwertes<br />
MM (normal) 92,6 100<br />
MZ 2,2 61<br />
ZZ 0,06 15<br />
MS 3,9 83<br />
SS 0,4 63<br />
Hinweis zur Diagnostik bei V.a. hereditären Alpha-1-Antitrypsinmangel<br />
(Pi-System).<br />
APC-Resistenz (aktivierte Protein-C-Resistenz)<br />
s. a. Protein-C<br />
s. a. Faktor V-Leiden-Mutation<br />
> 2,0 Ratio<br />
Apolipoprotein A1 (Apo A1)<br />
Männer: 90 - 170 mg/dl<br />
Frauen: 107 - 214 mg/dl<br />
Apolipoprotein A2 (Apo A2)<br />
25 - 50 mg/dl<br />
Gerinnung<br />
nephelomet.<br />
Citrat-Blut (1+9)<br />
Citrat-Blut (1+9) / F<br />
1 ml<br />
2 ml<br />
1x / Woche<br />
1x / Woche<br />
Kinet. Nephelometrie Serum 1 ml täglich<br />
RID Stuhl<br />
F<br />
ca. 2g<br />
PCR/ Hybridisierung EDTA-Blut 2 ml 1x / Woche<br />
IEF Serum<br />
F<br />
Gerinnung Citrat-Blut (1+9)<br />
innerhalb von 30 min. nach Entnahme<br />
zentrifugieren; Postversand gefroren<br />
Nephelometrie Serum<br />
F<br />
Nephelometrie Serum<br />
F<br />
2 ml<br />
1 ml 1x / Woche<br />
1 ml<br />
1 ml<br />
57
Alphabetisches Verzeichnis der Analyte<br />
58<br />
$<br />
Untersuchung / Referenzbereich Methode Material / Hinweise Menge Testhäufigkeit<br />
Apolipoprotein B (Apo B)<br />
Männer: 70 - 160 mg/dl<br />
Frauen: 60 - 150 mg/dl<br />
Apolipoprotein B-100 Mutationen<br />
s. Befund<br />
Apolipoprotein E (Apo E)<br />
quantitativ: 2,3 - 6,3 mg/dl<br />
Apo E- Isoformen/ Genotypisierung<br />
- Risikoallel ApE- (Morbus Alzheimer)<br />
s. Befund<br />
- Risikoallel ApE- (koronare Herzerkrankungen)<br />
s. Befund<br />
s. „Human (molekular-) genet. Untersuchungen“ S. 245 ff.<br />
Arsen (Krebserzeugender Arbeitsstoff)<br />
Serum: bis 10 ng/ml<br />
Harn: bis 25 µg/l, BLW*: 50 µg/l<br />
*BLW = biolog. Leitwert<br />
Ascariden Ak s. Ascaris / Toxocara canis<br />
Kinet. Nephelometrie Serum 1 ml täglich<br />
PCR und<br />
Schmelzpunktanalyse<br />
(Light-Cycler) der<br />
Codons 3500 und 3531<br />
Nephelometrie Serum<br />
F<br />
PCR/ Hybridisierung<br />
PCR/ Hybridisierung<br />
AAS<br />
AAS<br />
EDTA-Blut<br />
F<br />
Indikation:<br />
Primäre Dysproteinämien, familiäre Hypercholesterinämie<br />
unklarer Genese.<br />
Der Phänotyp der familiären Hypercholesterinämie<br />
kann auch durch Mutationen im<br />
Gen für den LDL-Rezeptor ausgelöst werden.<br />
Die APO B100 Genotypisierung sollte deshalb<br />
immer zusammen mit der LDL-Rezeptor<br />
Genotypisierung angefordert werden.<br />
EDTA-Blut<br />
EDTA-Blut<br />
Serum<br />
F<br />
Harn<br />
F<br />
2 ml<br />
1 ml<br />
3 ml<br />
3 ml<br />
5 ml<br />
10 ml<br />
1x / Woche<br />
1x / Woche
$<br />
Alphabetisches Verzeichnis der Analyte<br />
Untersuchung / Referenzbereich Methode Material / Hinweise Menge Testhäufigkeit<br />
Ascaris (auch Toxocara canis)<br />
Eiernachweis im Stuhl, Wurmidentifizierung<br />
Ascaris-IgG/ IgM (Larvenprodukt):<br />
negativ<br />
Ascaris-IgG/ IgM (adult. Antigen):<br />
negativ<br />
Asialoglykoprotein-Rezeptor-Ak<br />
negativ<br />
ASL (Anti-Streptolysin-O Ak)<br />
s. Streptokokken-Exoenzyme<br />
quantitativ: bis 200 IU/ml<br />
Aspergillus fumigatus<br />
Kultur: negativ<br />
Aspergillus Ag: negativ<br />
Aspergillus Ak: < 1:10<br />
bis 1:160<br />
Astrovirus<br />
negativ<br />
Atemtest ( 13 C-Harnstoff)<br />
s. a. Funktionsteste S. 181 ff.<br />
Helicobacter pylori-Diagnostik<br />
< 3,5 Einheiten<br />
Australia-Antigen s. HBs-Ag (Hepatitis)<br />
Autoantikörper s. a. „Immunsystem“ S. 231 ff.<br />
- Acetylcholin-Rezeptor Ak<br />
- Acinuszellen Ak<br />
- ACLA (Anti-Cardiolipin Ak)<br />
- AEA (Anti-Endomysium Ak)<br />
Mikroskopie<br />
EIA<br />
EIA<br />
Stuhl<br />
Serum<br />
F<br />
Serum<br />
F<br />
EIA Serum<br />
F<br />
ca. 2g<br />
1 ml<br />
1 ml<br />
täglich<br />
1 ml nach Bedarf<br />
Kinet. Nephelometrie Serum 1 ml täglich<br />
Kultur<br />
EIA<br />
KBR<br />
IHA<br />
Abstriche, Sekrete, Punktate, Sputum<br />
Serum / F<br />
Serum / F<br />
Serum / F<br />
1 ml<br />
1 ml<br />
1 ml<br />
täglich<br />
EIA Stuhl ca. 2 g Mo., Mi., Fr.<br />
I-MS Atemluft<br />
Ausgangslage: Patient nüchtern<br />
(Atembeutel können im Labor angefordert werden)<br />
Durchführung: s. Testvorschrift<br />
F<br />
2 Atembeutel<br />
Immunchemie Serum jeweils<br />
1 ml<br />
meist täglich<br />
59
Alphabetisches Verzeichnis der Analyte<br />
60<br />
$<br />
Untersuchung / Referenzbereich Methode Material / Hinweise Menge Testhäufigkeit<br />
Autoantikörper (Fortsetzung)<br />
AMA (Antimitochondriale Ak M1-M9)<br />
- ANA (Antinukleäre Ak)<br />
- ANCA (c ANCA = Ak gegen cytoplasm. Ag<br />
neutrophiler Granulozyten)<br />
(p ANCA = Ak gegen perinukleäres Ag<br />
neutrophiler Granulozyten)<br />
- ASMA (Glatte Muskulatur Ak)<br />
- Basalmembran Ak<br />
> alveoläre ABMA<br />
> epidermale EBMA<br />
> glomeruläre GBMA<br />
- Becherzellen Ak (intestinale)<br />
- C3-Nephritis-Faktor Ak (C3-Konvertase)/ C3NeFA<br />
- Cardiolipin Ak (Phospholipid) /ACLA<br />
- Core-Proteine Ak der U1-,U2-,U4-,U5-,Sm und<br />
U6-snRNPs (s.ENA-Tab.)<br />
- Cytoplasmatische Ak (s. c ANCA)<br />
- DNA, Doppelstrang Ak / dsDNA<br />
- DNA, Einzelstrang Ak / ssDNA<br />
- DNA-Bindungsprotein Ak, Ku<br />
- ENA (Ak gegen extrahierbare nukleäre Antigene)<br />
- SS-A / Ro - n-RNP<br />
- SS-B / La - Scl 70<br />
- Sm<br />
- Endomysium Ak<br />
- Epidermale Ak (bei Pemphigus, Pemphigoid)<br />
- Galaktocerebroside Ak<br />
- Gallengang Ak<br />
- Ganglioside Ak (GM1, GD1a, GD1b, GQ1b)<br />
- Glatte Muskulatur Ak, ASMA<br />
- Gliadin Ak<br />
- Glutamat-Decarboxylase Ak, GAD II
$<br />
Alphabetisches Verzeichnis der Analyte<br />
Untersuchung / Referenzbereich Methode Material / Hinweise Menge Testhäufigkeit<br />
Autoantikörper (Fortsetzung)<br />
- Granulozyten-Zytoplasma Ak<br />
(zytoplasmat.Färbung = Proteinase 3) cANCA<br />
(perinukl. Färbung = Myeloperoxydase) pANCA<br />
- Herzmuskelzellen Ak / HMA<br />
- Histidyl-tRNA Synthetase Ak / Jo-1<br />
- Histone Ak (H1-, H2A-, H2B-, H3-, H4-, H5-Ak)<br />
- IgG Ak / RF<br />
- Inselzellen Ak / ICA<br />
- Insulin Ak / IAA<br />
- Intrinsic Faktor Ak<br />
- Kollagen Ak<br />
- Leber-Auto-Ak / LP-Ak / ASMA<br />
- Lebermembran-Antigen Ak / LMA<br />
- Liver-Kidney-Microsomes Ak / LKM<br />
- Lösliches Leberantigen Ak / SLA<br />
- MAK (Mikrosomale Ak / Ak gegen Thyreoidea-<br />
Peroxidase [TPO])<br />
- Mi 1 (Non-Histon-Protein) Ak<br />
- Mi 2 (Non-Histon-Protein) Ak<br />
- Mitochondrien Ak / AMA<br />
- Myelin Ak (peripherer Nerven)<br />
- Myelin-basisches Protein Ak / MBP<br />
- Native-Doppelstrang DNA Ak / dsDNA Ak<br />
- Nebennieren Ak<br />
- Neuronenkerne Ak / Hu<br />
- Oesophagus Ak<br />
- Pankreas Ak<br />
- Parietal-, Belegzellen Ak / PCA<br />
- Parotis Ak<br />
- Proliferating cell nuclear antigen Ak (Cyclin) / PCNA<br />
- Protein präribosomaler Partikel Ak / PM-Scl (PM-1)<br />
61
Alphabetisches Verzeichnis der Analyte<br />
62<br />
$<br />
Untersuchung / Referenzbereich Methode Material / Hinweise Menge Testhäufigkeit<br />
Autoantikörper (Fortsetzung)<br />
- Retikulin Ak<br />
- Ribonukleinsäure Ak / RNA Ak<br />
- Ribonukleoprotein Ak / RNP<br />
- Skelettmuskel Ak (quergestr. Muskulatur) / SMA<br />
- Speicheldrüsengangepithel Ak<br />
- Spermatozoen Ak<br />
- Thrombozyten Ak, freie u. zellgebundene<br />
- Thyreoglobulin Ak / TAK<br />
- Thyreoidea-Mikrosomen Ak (thyreoidale Peroxydase)<br />
/ MAK / TPO<br />
- Titin Ak (hochmolekulares Protein der<br />
quergestr. Muskulatur)<br />
- Topoisometrase I Ak / Scl-70<br />
- TRAK (TSH Rezeptor Ak)<br />
- Transglutaminase Ak (s. Endomysium-Ak)<br />
- TSH-Rezeptor Ak / TRAK<br />
- Zellkerne Ak / ANA<br />
- Zentromere Ak (der Chromosomen)<br />
- ENA-Autoantikörper / ENA<br />
(Auto-Ak gegen extrahierbare nukleäre Antigene gehören<br />
in die Gruppe Anti-nukleärer Ak [ANA, s. Zellkerne])<br />
Azathioprin als 6-Mercaptopurin<br />
(wirksamer Metabolit)<br />
40 - 300 ng/ml<br />
HPLC Serum<br />
Postversand gefroren<br />
F<br />
3 ml
%<br />
Alphabetisches Verzeichnis der Analyte<br />
Untersuchung / Referenzbereich Methode Material / Hinweise Menge Testhäufigkeit<br />
Barbiturate i. H.<br />
- Allobarbital<br />
- Amobarbital<br />
- Aprobarbital<br />
- Barbital<br />
- Butabarbital<br />
- Butalbital<br />
- Cyclopentobarbital<br />
- alpha-Hydroxyphenobarbital<br />
- Pentobarbital<br />
- Phenobarbital<br />
- Thiopental, etc.<br />
Cut off: 200 ng/ml<br />
Glutethimid in Konzentrationen über 25 µg/ml<br />
kann ein positives Testergebnis hervorrufen!<br />
Barbiturate i. S. / Drug Monitoring<br />
s. Einzelsubstanzen (oben)<br />
Screening: negativ<br />
Weitere Medikamente auf Anfrage!<br />
Bartonella henselae Ak (Katzenkratz-Krankheit)<br />
IgM-Ak: < 1:20<br />
IgG-Ak: < 1:64<br />
Bartonella quintana Ak<br />
IgM-Ak: < 1:20<br />
IgG-Ak: < 1:64<br />
Basalmembran Ak<br />
alveoläre Ak: < 1:10<br />
epidermale Ak: < 1:10<br />
glomeruläre Ak: negativ<br />
tubuläre Ak: < 1:10<br />
Kinetischer<br />
Mikropartikel-Test<br />
HPLC/ GC-MS<br />
IFT<br />
IFT<br />
ELISA<br />
IFT<br />
IFT<br />
IFT<br />
Harn<br />
Bei Lagerung länger als 2 Tage bitte Probe<br />
einfrieren.<br />
Serum<br />
F<br />
Serum<br />
F<br />
Serum<br />
F<br />
Serum<br />
F<br />
Serum<br />
Serum<br />
Serum<br />
F<br />
20 ml<br />
2 ml<br />
1 ml<br />
1 ml<br />
1 ml<br />
1 ml<br />
1 ml<br />
1 ml<br />
täglich<br />
nach Bedarf<br />
nach Bedarf<br />
63
Alphabetisches Verzeichnis der Analyte<br />
64<br />
%<br />
Untersuchung / Referenzbereich Methode Material / Hinweise Menge Testhäufigkeit<br />
Becherzell-Ak (Auto-) bei Colitis ulcerosa<br />
< 1 : 10<br />
Bence-Jones-Protein<br />
(Freie Leichtketten: Kappa-/ Lambda-)<br />
negativ<br />
Benzodiazepine i. Harn<br />
- Alprazolam<br />
- Bromazepam<br />
- Chlorazepam<br />
- Chlordiazepoxid (Librium)<br />
- Clonazepam<br />
- Demoxepam<br />
- Desalkylflurazepam<br />
- Diazepam (Valium)<br />
- Flunitrazepam<br />
- Flurazepam<br />
- lorazepam<br />
- Medazepam<br />
- Midazolam<br />
- Nitrazepam<br />
- Oxazepam<br />
- Prazepam<br />
- Triazolam<br />
Cut off: 100 ng/ml<br />
Benzodiazepine i. Serum<br />
- Alprazolam<br />
- Bromazepam<br />
- Chlordiazepoxid<br />
- Clobazam<br />
- Clonazepam<br />
- Desmethyldiazepam<br />
- Diazepam<br />
- Flunitrazepam<br />
- Oxazepam<br />
- Temazepam<br />
IFT Serum<br />
F<br />
Immunfixation i. H. Harn (qualitativ) 10 ml 1x / Woche<br />
Kinetischer<br />
Mikropartikel-Test<br />
HPLC/GC-MS<br />
1 ml<br />
Harn 20 ml täglich<br />
Serum<br />
F<br />
4 ml<br />
2 ml<br />
2 ml<br />
2 ml<br />
2 ml<br />
2 ml<br />
2 ml<br />
2 ml<br />
2 ml<br />
2 ml
%<br />
Alphabetisches Verzeichnis der Analyte<br />
Untersuchung / Referenzbereich Methode Material / Hinweise Menge Testhäufigkeit<br />
Benzol (Krebserzeugender Arbeitsstoff)<br />
unter 1,0 ng/ml<br />
EKA: 5 ng/ml bei 3,3 mg/m 3 Benzol<br />
Benzoylekgonin s. Cocain<br />
Beta-HCG (Human-Chorion-Gonadotropin)<br />
Frauen bis 45 Jahre bis 4,0 mIU/ml<br />
Frauen ab 45 Jahre bis 8,0 mIU/ml<br />
Schwangerschaftsvorsorge:<br />
3. SSW (n.I.R.)<br />
bis 50 mIU/ml<br />
4. SSW (n.I.R.)<br />
bis 400 mIU/ml<br />
5. SSW (n.I.R.)<br />
100-4.000 mIU/ml<br />
6. SSW (n.I.R.) 1.000-20.000 mIU/ml<br />
2. Monat 4.000-130.000<br />
mIU/ml<br />
3. Monat 30.000-200.000<br />
mIU/ml<br />
2. Trimester 7.000-120.000<br />
mIU/ml<br />
3. Trimester<br />
1.000-80.000 mIU/ml<br />
Tumormarker:<br />
Frauen / Männer < 2,0 mIU/ml<br />
freies Beta-HCG (freie β-Kette)<br />
s. Befund<br />
Beta 2-Mikroglobulin s. Mikroglobulin, Beta 2-<br />
Beta-Blocker<br />
s. Einzelsubstanzen<br />
- Atenolol<br />
- Bisoprolol<br />
- Metoprolol<br />
- Sotalol<br />
Weitere Medikamente auf Anfrage!<br />
GC-MS EDTA-Blut (Glasröhrchen)<br />
F<br />
Chemilumineszenz/ LIA<br />
MEIA<br />
Serum<br />
Bitte Schwangerschaftswoche angeben!<br />
EIA Serum, Postversand gekühlt!<br />
Gleichzeitige Bestimmung von PAPP-A<br />
zur Schwangerschaftsrisikoberechnung<br />
notwendig. Bitte SSW angeben.<br />
2 ml<br />
1 ml täglich<br />
2 ml 1 - 2 x / Woche<br />
1 x / Woche<br />
ggf. nach Bedarf<br />
65
Alphabetisches Verzeichnis der Analyte<br />
66<br />
%<br />
Untersuchung / Referenzbereich Methode Material / Hinweise Menge Testhäufigkeit<br />
Beta-Carotin<br />
150 - 1250 ng/ml<br />
Beta-Hydroxybutyrat (Beta-Hydroxybuttersäure)<br />
Erwachsene: bis 5,0 mg/dl<br />
Kinder: bis 5,0 mg/dl<br />
Neugeborene: bis 10 mg/dl<br />
Bilharziose<br />
(s. a. „Mikrobiologie u. Parasitologie“ S. 189 ff.)<br />
Ak gegen Schistosomen<br />
IgG: bis 1:16<br />
bis 1:320<br />
Eiernachweis:<br />
S. mansoni negativ<br />
S. haematobium negativ<br />
Bilirubin, direktes<br />
bis 0,25 mg/dl<br />
Abweichende Referenzbereiche bei Neugeborenen<br />
s. Säuglingsbilirubin (neonatal)<br />
Bilirubin, gesamt<br />
bis 1,1 mg/dl<br />
Säuglinge: s. Bilirubin, neonatal<br />
Bilirubin, indirekt<br />
bis 0,75 mg/dl<br />
Wird berechnet aus der Differenz von Gesamtbilirubin<br />
minus direkt reagierendem Bilirubin.<br />
HPLC Serum, Plasma, lichtgeschützt!<br />
enzymatisch Serum<br />
F<br />
IHA<br />
EIA<br />
Mikroskopie<br />
Mikroskopie<br />
Photom. Farbtest<br />
Photom. Farbtest<br />
errechnet<br />
Vor Bestimmung 12 h vorher Abstinenz von<br />
-Carotin (z.B. in gelben Früchten und<br />
Gemüsen: Karotten, Pfirsiche, Spinat,<br />
Fenchel, Grünkohl...)<br />
Serum<br />
F<br />
Serum<br />
F<br />
Stuhl<br />
Mittagsharn<br />
Serum<br />
Serum<br />
Serum<br />
Gesamt- und direktes Bilirubin müssen<br />
ebenfalls bestimmt werden!<br />
1 ml 1x / Woche<br />
0,5 ml<br />
1 ml<br />
1 ml<br />
ca. 2 g<br />
50 ml<br />
1 ml<br />
1 ml<br />
1 ml<br />
nach Bedarf<br />
nach Bedarf<br />
täglich<br />
täglich<br />
täglich
%<br />
Alphabetisches Verzeichnis der Analyte<br />
Untersuchung / Referenzbereich Methode Material / Hinweise Menge Testhäufigkeit<br />
Bilirubin, neonatal (Säuglinge) gesamt<br />
Neugeborene frühreif:<br />
1 d < 6,0 mg/dl<br />
2 d < 8,0 mg/dl<br />
3 - 5 d < 15,0 mg/dl<br />
Neugeborene reif:<br />
1 d < 6,0 mg/dl<br />
2 d < 7,0 mg/dl<br />
3 - 5 d < 12,0 mg/dl<br />
Kinder und Erwachsene: < 1,0 mg/dl<br />
Biotin (Vitamin H)<br />
Serum: 200 - 800 pg/ml<br />
(Werte < 100 pg/ml deuten auf einen Biotinmangel)<br />
Harn: 10 - 50 µg/l<br />
Bisacodyl<br />
negativ<br />
Blastomyces-Ak<br />
< 1:10<br />
Blei<br />
Kinder: < 60,0 µg/l<br />
Frauen: < 90,0 µg/l<br />
Männer: < 120,0 µg/l<br />
BAT-Wert: 400,0 µg/l<br />
BAT-Wert (Frauen < 45 J.): 100,0 µg/l<br />
Harn:<br />
bis 30 µg/l<br />
Photom. Farbtest Serum<br />
ELISA<br />
EIA<br />
Vor Licht schützen, sofort bestimmen!<br />
Serum<br />
F<br />
Harn<br />
F<br />
GC-MS Harn<br />
F<br />
KBR Serum<br />
F<br />
AAS<br />
AAS<br />
Lithium-Heparinblut<br />
F<br />
Harn<br />
F<br />
0,5 ml täglich<br />
1 ml<br />
1 ml<br />
10 ml<br />
1 ml<br />
3 ml<br />
10 ml<br />
67
Alphabetisches Verzeichnis der Analyte<br />
68<br />
%<br />
Untersuchung / Referenzbereich Methode Material / Hinweise Menge Testhäufigkeit<br />
Blut i. Stuhl (okkultes Blut i. St.)<br />
negativ<br />
Immunologischer Test:<br />
negativ<br />
Blutausstrich s. Differentialblutbild<br />
Blutbild<br />
- Kleines Blutbild<br />
Männer Frauen Kinder<br />
Hb 14,0-18,0 g/dl 12,0-16,0 11,0-14,0<br />
Ery 4,2-6,2 Mio<br />
Leuko 4,0-10,0 Tsd.<br />
Thrombo 150-400 Tsd.<br />
Hk 37-53 %<br />
MCH 26,0-35,0 pg<br />
MCV 83,0-110,0 fl<br />
MCHC 28,0-38,0 g/dl<br />
- Großes Blutbild<br />
(= Differentialblutbild + kleines BB)<br />
Neutrophile 41,2-70,1 %<br />
Lymphozyten 22,4-47,9 %<br />
Monozyten 2,0-12,0 %<br />
Eosinophile 0,8- 8,0 %<br />
Basophile 0,0- 2,0 %<br />
Bei Frauen und Kindern sind nur abweichende Werte<br />
aufgeführt.<br />
Referenzbereich für Neugeborene, Säuglinge und Kinder<br />
bis zum 15. Lebensjahr: s. Befund<br />
Mod. Guajak-Test<br />
EIA<br />
autom. Diff./<br />
Mikroskopie<br />
Photometrie<br />
Widerstand./ 10 6 µl<br />
Widerstand./ 10 3 µl<br />
Widerstand./ 10 3 µl<br />
Berechnung<br />
Stuhl<br />
Drei Tage vor Untersuchung schlackenreiche<br />
Kost, keine bluthaltige Nahrung, kein<br />
Vitamin C.<br />
Stuhl<br />
Z. Zt. nur als Privat-/ IGeL-Leistung möglich.<br />
ca. 2 g<br />
ca. 2 g<br />
täglich<br />
täglich<br />
EDTA-Blut 3 ml täglich
%<br />
Alphabetisches Verzeichnis der Analyte<br />
Untersuchung / Referenzbereich Methode Material / Hinweise Menge Testhäufigkeit<br />
Blutgruppe (ABO, Rh-Untergruppen)<br />
Blutgruppenmerkmale<br />
C, c, E, e, D, Kell, Lewis, (u. andere)<br />
Antikörper-Suchtest<br />
- Coombs-Technik: direkt<br />
indirekt<br />
Bei positivem Test ist eine Antikörper-Differenzierung<br />
erforderlich!<br />
Antikörper-Differenzierungen<br />
(irreguläre Ak)<br />
Blutsenkungsgeschwindigkeit (BSG)<br />
1. Stunde 2. Stunde<br />
Männer: 2-5 mm/h 4-12 mm/h<br />
Frauen: 2-10 mm/h 4-20 mm/h<br />
Blutzucker s. Glukose<br />
BNP (B-Typ-natriuretisches Peptid)<br />
s. a. Pro-BNP<br />
s. Befund<br />
Bordetella pertussis Ak<br />
IgA-Ak: negativ<br />
IgG-Ak: < 9,0 E/ml<br />
IgM-Ak: negativ<br />
Immunoblot: zur Bestätigung der ELISA-Untersuchung<br />
IgA-/ IgG-Ak: s. Befund<br />
Agglutination<br />
Agglutination<br />
Festphasen-<br />
Immunoassay<br />
Capture-Test<br />
n. Westergren Citrat-Blut (1:5)<br />
Kein Postversand!<br />
EDTA-Blut<br />
Probengefäß mit Namen, Vornamen und<br />
Geburtsdatum bitte beschriften.<br />
EDTA-Blut<br />
Probengefäß mit Namen, Vornamen und<br />
Geburtsdatum bitte beschriften.<br />
EDTA-Blut<br />
Probengefäß mit Namen, Vornamen und<br />
Geburtsdatum bitte beschriften.<br />
EDTA-Blut (2 Monovetten)<br />
und Serum (1 Monovette)<br />
Probengefäß mit Namen, Vornamen und<br />
Geburtsdatum bitte beschriften.<br />
5 ml<br />
3 ml<br />
5 ml<br />
10 ml<br />
5 ml<br />
täglich<br />
täglich<br />
täglich<br />
1x / Woche<br />
2 ml täglich<br />
EIA EDTA-Blut 1 ml nach Bedarf<br />
ELISA<br />
ELISA<br />
ELISA<br />
Immunoblot<br />
Serum<br />
Serum<br />
Serum<br />
Serum<br />
Am Folgetag (nach ELISA).<br />
1 ml<br />
1 ml<br />
jeden 2. Tag<br />
jeden 2. Tag<br />
69
Alphabetisches Verzeichnis der Analyte<br />
70<br />
%<br />
Untersuchung / Referenzbereich Methode Material / Hinweise Menge Testhäufigkeit<br />
Borrelia burgdorferi Ak (Lyme-Krankheit)<br />
(erfasst Ak g. B. burgdorferi, afzelii, garinii)<br />
IgG-Ak: < 9,0 E/ml<br />
IgM-Ak: negativ<br />
Immunoblot: zur Bestätigung der ELISA-Untersuchung<br />
s. Befund<br />
Borrelia burgdorferi Ak i. L.<br />
s. Befund<br />
Borrelia burgdorferi Ak-Index<br />
IgG-Ak: 0,7 - 1,3<br />
IgM-Ak: 0,7 - 1,3<br />
Borrelia burgdorferi / -PCR<br />
Direktnachweis: negativ<br />
Bromazepam<br />
therapeutischer Bereich: 50-200 ng/ml<br />
toxisch ab etwa: > 300 ng/ml<br />
Brucellose<br />
IgG-Ak: < 9,0 E/ml<br />
IgM-Ak: negativ<br />
Erregernachweis<br />
ELISA<br />
Immunoblot<br />
ELISA<br />
Berechnung<br />
PCR<br />
Serum<br />
Serum<br />
Liquor<br />
F<br />
HPLC Serum<br />
F<br />
ELISA<br />
Kultur<br />
Serum/ Liquor-Paar<br />
zeitgleich entnehmen<br />
Liquor<br />
Harn<br />
Punktat<br />
Biopsie, Zecke<br />
Serum<br />
ggf. Blutkultur<br />
1 ml<br />
1 ml<br />
1 ml<br />
je 2 ml<br />
2 ml<br />
50 ml<br />
2 ml<br />
2 ml<br />
täglich<br />
täglich<br />
(am Folgetag)<br />
1x / Woche<br />
1 ml 2-3 x / Woche<br />
täglich
&<br />
Alphabetisches Verzeichnis der Analyte<br />
Untersuchung / Referenzbereich Methode Material / Hinweise Menge Testhäufigkeit<br />
C1-Esterase-Inhibitor<br />
Aktivität: 70 - 130%<br />
Protein (Konzentration): 15 - 35 mg/dl<br />
13 C-Harnstoff-Atemtest<br />
s. a. Funktionsteste, S. 181 ff.<br />
Helicobacter pylori-Diagnostik<br />
< 3,5 Einheiten<br />
C1q-Komplement<br />
10 - 25 mg/dl<br />
C2-Komplement / Protein<br />
2,0 - 3,7 mg/dl<br />
C3-Komplement / Protein<br />
90 - 180 mg/dl<br />
C3-Nephritis-Faktor<br />
negativ<br />
C4-Komplement / Protein<br />
10 - 40 mg/dl<br />
CA 125 Tumormarker<br />
0 - 35 U/ml<br />
CA 15-3 Tumormarker<br />
0 - 30 U/ml<br />
CA 19-9 Tumormarker<br />
0 - 35 U/ml<br />
CA 50 Tumormarker<br />
(Tumorassoz. Glykoprotein)<br />
bis 19 U/ml<br />
Enzymtest/ chromogen<br />
Nephelometrie<br />
Citrat-Plasma (Plasma sofort einfrieren!)<br />
F<br />
Citrat-Plasma (Plasma sofort einfrieren!)<br />
F<br />
I-MS Atemluft<br />
Ausgangslage: Patient nüchtern<br />
(Atembeutel können im Labor ange-fordert<br />
werden)<br />
Durchführung: s. Testvorschrift<br />
F<br />
Nephelometrie Serum<br />
F<br />
RID Serum<br />
F<br />
1 ml<br />
1 ml<br />
2 Atembeutel<br />
Nephelometrie Serum 1 ml täglich<br />
Immunoblot Serum<br />
F<br />
1 ml<br />
1 ml<br />
1 ml täglich<br />
Kinet. Nephelometrie Serum 1 ml täglich<br />
LIA Serum, Plasma 1 ml 3 x / Woche<br />
LIA Serum, Plasma 1 ml 3 x / Woche<br />
LIA Serum, Plasma 1 ml 3 x / Woche<br />
RIA Serum<br />
F<br />
1 ml<br />
71
Alphabetisches Verzeichnis der Analyte<br />
72<br />
&<br />
Untersuchung / Referenzbereich Methode Material / Hinweise Menge Testhäufigkeit<br />
CA 549 Tumormarker<br />
< 12 U/ml<br />
CA 72-4 Tumormarker<br />
< 4,0 U/ml<br />
Cadmium<br />
EDTA-/ Heparin-Blut: bis 1,7 ng/ml<br />
BAT 15 ng/ml<br />
Harn: bis 1,3 µg/l<br />
BAT 15 µg/l<br />
Calcitonin<br />
Männer: < 11,5 pg/ml<br />
Frauen: < 4,5 pg/ml<br />
Calcitonin-Stimulationstest s. „Funktionsteste“ S. 181 ff.<br />
Calcium<br />
Serum: 4,00 - 5,50 mval/l<br />
Harn: 2,60 - 17,86 mval/l<br />
Nur verwertbar bei standardisierter Calcium-armer Kost.<br />
Calprotectin<br />
Serum: s. Befund<br />
Harn: s. Befund<br />
Stuhl: s. Befund<br />
IRMA Serum 1 ml 1x / Woche<br />
IRMA Serum, Plasma 1 ml 1x / Woche<br />
ICP / MS<br />
ICP / MS<br />
EDTA- oder Heparin-Blut<br />
F<br />
Harn<br />
F<br />
LIA Serum<br />
Blutentnahme im Labor oder sofort nach<br />
Entnahme ins Labor schicken.<br />
Postversand gefroren<br />
Farbtest<br />
Farbtest<br />
ELISA<br />
ELISA<br />
ELISA<br />
Serum<br />
24-Std.-Sammelharn<br />
Serum<br />
F<br />
Harn<br />
F<br />
Stuhl<br />
F<br />
2 ml<br />
5 ml<br />
2 ml 1x / Woche<br />
1 ml<br />
5 ml<br />
1 ml<br />
1 ml<br />
ca. 2 g<br />
täglich<br />
täglich
&<br />
Alphabetisches Verzeichnis der Analyte<br />
Untersuchung / Referenzbereich Methode Material / Hinweise Menge Testhäufigkeit<br />
cAMP (Cycl. Adenosinmonophosphat)<br />
Harn (24 h):<br />
Kleinkinder: 5,0 - 11 nmol/mg Kreatinin<br />
Schulkinder: 2,5 - 8,0 nmol/mg Kreatinin<br />
Erwachsene: 2,1 - 5,5 nmol/mg Kreatinin<br />
Plasma: 8,0 - 20 nmol/l<br />
Campylobacter Ak (C. fetus, C. jejuni)<br />
< 1:20<br />
negativ<br />
Candida albicans<br />
Antikörper:<br />
IgG < 9,0 E/ml<br />
IgA negativ<br />
IgM negativ<br />
Antigen-Nachweis: negativ<br />
Erregernachweis: negativ<br />
RIA / DCC<br />
RIA / DCC<br />
KBR<br />
EIA bzw. Kultur<br />
Line-Immunoblot<br />
ELISA<br />
Immunpräzipitation<br />
Kultur<br />
24 h-Std.-Sammelharn<br />
Während des Sammelns bei + 4°C lagern,<br />
Versand gekühlt, ohne Zusatz.<br />
F<br />
EDTA-Plasma<br />
Binnen 30 Minuten nach Abnahme abzentrifugieren.<br />
Postversand gefroren.<br />
F<br />
Serum<br />
Stuhl<br />
Rektalabstrich<br />
Serum<br />
Serum<br />
Serum<br />
F<br />
Abstriche, Harn, Stuhl, Sputum etc.<br />
10 ml<br />
1 ml<br />
1 ml<br />
1 ml<br />
1 ml<br />
1 ml<br />
nach Bedarf<br />
nach Bedarf<br />
2 - 3 x / Woche<br />
täglich<br />
73
Alphabetisches Verzeichnis der Analyte<br />
74<br />
&<br />
Untersuchung / Referenzbereich Methode Material / Hinweise Menge Testhäufigkeit<br />
Cannabis (Harn)<br />
(Cannabinoid 100/ THC)<br />
Harn:<br />
Cut off: 50 ng/ml<br />
Serum:<br />
- als THC/THC-COOH, qualitativ<br />
Nachweisgrenze: 5 ng/ml<br />
- als THC/THC-COOH, quantitativ<br />
Nachweisgrenze: 1 ng/ml (THC)<br />
2 ng/ml (THC-COOH)<br />
Captopril-Stimulationstest s. „Funktionsteste“ S. 181 ff.<br />
Carbamazepin<br />
therapeutischer Bereich: 4,0 - 10,0 µg/ml<br />
toxisch ab ca.: 12 µg/ml<br />
Carbamazepin-Epoxid (wirksamer Metabolit)<br />
0,5 - 4,5 µg/ml<br />
Carbimazol als Thiamazol<br />
Thiamazol als wirksamer Metabolit:<br />
bis 700 ng/ml<br />
Cardiolipin Ak s. a. ACLA<br />
IgG-Ak: < 11,0 MPL U/ml negativ<br />
IgM-Ak: < 10,0 MPL U/ml negativ<br />
• - < 20 MPL U/ml Graubereich<br />
• - 20 MPL U/ml mittel positiv<br />
> 80,0 MPL U/ml stark positiv<br />
Kinetischer<br />
Mikropartikel-Test<br />
EIA<br />
GC-MS<br />
Harn<br />
Serum<br />
F<br />
Serum<br />
F<br />
20 ml<br />
2 ml<br />
2 ml<br />
täglich<br />
FPIA Serum, Plasma 1 ml täglich<br />
HPLC Serum, Plasma 1 ml 2 x / Woche<br />
HPLC Serum<br />
F<br />
ELISA Serum<br />
Lagerung bei 2 - 8°C bis zu 48 h, darüber<br />
hinaus einfrieren (-20°C).<br />
Nicht hitzeinaktivieren, führt zu falsch<br />
positiven Ergebnissen.<br />
2 ml<br />
1 ml 1 x / Woche
&<br />
Alphabetisches Verzeichnis der Analyte<br />
Untersuchung / Referenzbereich Methode Material / Hinweise Menge Testhäufigkeit<br />
Cardiolipin-Flockungstest<br />
Lues-Diagnostik<br />
s. VDRL (Veneral Disease Research Laboratory-Test)<br />
Agglutination<br />
(Flockungstest)<br />
Cardiotrope Viren s. Coxsackie-, Cytomegalie-, Echo-, Influenzaviren<br />
Carnitin<br />
Serum: 0,8 - 1,5 mg/dl<br />
Neugeborene:<br />
bis 7. Tag 0,3 - 0,6 mg/dl<br />
bis 30. Tag 0,5 - 1,1 mg/dl<br />
bis 1 Jahr 0,6 - 1,3 mg/dl<br />
Harn: 10 - 40 mg/die<br />
Sperma: > 4,0 mg/dl<br />
Enzym. UV-Test<br />
Enzym. UV-Test<br />
Enzym. UV-Test<br />
Catecholamine s. Adrenalin, Noradrenalin, Dopamin, Katecholamine<br />
CCP-Ak (Cyclisches Citrulliniertes-Peptid-Ak)<br />
< 25,0 U/ml<br />
CDT (Carbohydrate Deficient Transferrin)<br />
< 2,6 %<br />
CEA (Carcinoembryonales Antigen)<br />
Tumormarker<br />
bis 4,0 ng /ml<br />
CH 50 (Gesamthämolytische Komplementaktivität)<br />
70 - 140%<br />
CHE s. Cholinesterase<br />
Serum, Liquor 1 ml täglich<br />
Serum<br />
Harn<br />
Sperma<br />
EIA Serum<br />
Bei V.a. rheumatische Arthritis.<br />
Turbidimetrische<br />
Messung<br />
1 ml<br />
10 ml<br />
1 ml<br />
1x / Woche<br />
1x / Woche<br />
1x / Woche<br />
1 ml nach Bedarf<br />
Serum 1 ml 1x / Woche<br />
Chemilumineszenz/ LIA Serum 1 ml täglich<br />
Hämolyse-Nachweis Citrat-Plasma (Postversand gefroren)<br />
Serum<br />
Blut bei 4°C gerinnen lassen, zentrifugieren,<br />
Serum gekühlt oder gefroren einsenden!<br />
F<br />
1 ml<br />
75
Alphabetisches Verzeichnis der Analyte<br />
76<br />
&<br />
Untersuchung / Referenzbereich Methode Material / Hinweise Menge Testhäufigkeit<br />
Chinidin<br />
therapeutischer Bereich: 2,0 - 5,0 µg/ml<br />
toxisch ab etwa: 6,0 - 10,0 µg/ml<br />
Chlamydien-Ak<br />
(C. trachomatis/ C. pneumoniae/ C. psittaci)<br />
Das Ak-Screening erfaßt alle 3 Gruppen:<br />
IgG negativ<br />
Grauzone: bis Titer 1 : 100<br />
IgA negativ<br />
Grauzone: bis Titer 1 : 50<br />
IgM negativ<br />
Grauzone: bis Titer 1 : 50<br />
s. a. C. trachomatis, C. pneumoniae u. C. psittaci<br />
Chlamydia pneumoniae-Ak<br />
Antikörper: negativ grenzwertig positiv<br />
IgG-Ak < 0,9 0,9 - 1,1 > 1,1<br />
IgA-Ak < 0,9 0,9 - 1,1 > 1,1<br />
IgM-Ak < 0,9 0,9 - 1,1 > 1,1<br />
Chlamydia psittaci-Ak<br />
negativ<br />
s. a. Chlamydien<br />
HPLC / FPIA Serum<br />
F<br />
ELISA Serum 1 ml 2 - 3 x / Woche<br />
ELISA Serum 1 ml 1-2 x / Woche<br />
Mikro-IFT Serum<br />
F<br />
2 ml<br />
1 ml
&<br />
Alphabetisches Verzeichnis der Analyte<br />
Untersuchung / Referenzbereich Methode Material / Hinweise Menge Testhäufigkeit<br />
Chlamydia trachomatis-Ak<br />
Antikörper: negativ grenzwertig positiv<br />
IgG-Ak < 0,9 0,9 - 1,1 > 1,1<br />
IgA-Ak < 0,9 0,9 - 1,1 > 1,1<br />
Direktnachweis:<br />
PCR: negativ<br />
Sondentest:<br />
negativ<br />
ELISA<br />
PCR<br />
PCR<br />
Chlamydien-Nachweis (direkt) s. a. Chlamydia trachomatis<br />
Chlordiazepoxid<br />
therapeutischer Bereich: 400 - 3.000 ng/ml<br />
toxisch ab etwa: 5.000 ng/ml<br />
Chlorid<br />
Serum: 97 - 108 mval/l<br />
Harn: 110 - 225 mval/die<br />
Cholecalciferol s. Vitamin D3<br />
Hybridisierung<br />
Serum<br />
HPLC Serum<br />
F<br />
ISE<br />
indirekte<br />
Potentiometrie<br />
Gensonde (Abstrich)<br />
Da es sich um obligat intrazelluläre Erreger<br />
handelt, muß zellreiches Material gewonnen<br />
werden. Üblich sind Urethralabstriche bei<br />
Männern und Frauen, Cervix- sowie Augenabstriche.<br />
Analabstriche bei MSM (Males<br />
having sex with males).<br />
Morgenharn (Transport bei 4°C)<br />
Gensonde (Abstrich) s. oben<br />
Bitte "Gensonden-Röhrchen" vom Labor<br />
anfordern!<br />
Serum<br />
24-Std.-Sammelharn<br />
Sammelmenge angeben!<br />
1 ml<br />
15 ml<br />
2 ml<br />
1 ml<br />
5 ml<br />
1 - 2 x / Woche<br />
3 x / Woche<br />
3 x / Woche<br />
3 x / Woche<br />
täglich<br />
täglich<br />
77
Alphabetisches Verzeichnis der Analyte<br />
78<br />
&<br />
Untersuchung / Referenzbereich Methode Material / Hinweise Menge Testhäufigkeit<br />
Cholesterin (gesamt)<br />
bis 200 mg/dl<br />
Standardrisiko: (Empfehlung der WHO!)<br />
Beim Erwachsenen ist ein Cholesterinwert von 200 mg/dl<br />
oder darunter empfehlenswert.<br />
Der LDL-Cholesterinwert sollte 150 mg/dl oder weniger,<br />
der HDL-Cholesterinwert mindestens 45 mg/dl betragen.<br />
Cholesterinwerte von 250 mg/dl und höher sowie LDL-<br />
Cholesterinwerte von 160 mg/dl und darüber bedeuten ein<br />
hohes cardiovasculäres Risiko und bedürfen regelmäßiger<br />
ärztlicher Behandlung und Kontrolle.<br />
Enzym. Farbtest<br />
CHOD-PAP<br />
Cholesterin-Auftrennung s. HDL-, LDL-Cholesterin, Lipid-Elektrophorese<br />
Cholinesterase (CHE)<br />
Männer: 5.320 - 12.920 U/l<br />
Frauen: 4.260 - 11.250 U/l<br />
Chorion-Gonadotropin s. HCG<br />
Chrom (Krebserzeugender Arbeitsstoff)<br />
EDTA-Blut: bis 0,5 ng/ml<br />
Serum: bis 0,4 ng/ml<br />
Harn: bis 4,0 µg/l<br />
Chromogranin A (Tumormarker)<br />
unter 100 ng/ml<br />
Kinet. Farbtest<br />
BUTYRYLTHIO-<br />
CHOLIN, 37°C<br />
AAS<br />
CIC (Circulating Immunocomplexes) s. Immunkomplexe, zirk.<br />
Serum<br />
Nüchtern (12-14 h Nahrungskarenz)!<br />
1 ml täglich<br />
Serum 1 ml täglich<br />
EDTA-Blut<br />
F<br />
Serum<br />
F<br />
Harn<br />
F<br />
IRMA Serum<br />
EDTA-Plasma, gefroren<br />
F<br />
3 ml<br />
3 ml<br />
5 ml<br />
1 ml
&<br />
Alphabetisches Verzeichnis der Analyte<br />
Untersuchung / Referenzbereich Methode Material / Hinweise Menge Testhäufigkeit<br />
Citrat<br />
Harn: 90 - 800 mg/die<br />
Ejakulat/ Seminalplasma: 250 - 850 mg/dl<br />
(Prostatamarker)<br />
CK-Isoenzyme<br />
- CK-MB bis 24 U/l<br />
- CK-MM bis 174 U/l<br />
- CK-BB < 5,0 U/l<br />
inkl. Makro-CK: nicht nachweisbar<br />
CK-MB-Isoenzym<br />
bis 24 U/l<br />
CK (Creatin-Kinase) / CPK<br />
Männer: 10 - 174 U/l<br />
Frauen: 10 - 140 U/l<br />
Clobazam<br />
therapeutischer Bereich: 200 - 500 ng/ml<br />
Clomipramin<br />
therapeutischer Bereich: 20 - 140 ng/ml<br />
- Desmethylclomipramin (wirksamer Metabolit):<br />
therapeutischer Bereich: 20 - 300 ng/ml<br />
Clonazepam<br />
therapeutischer Bereich: 10 - 80 ng/ml<br />
toxisch ab etwa: 100 ng/ml<br />
Clonidin-Hemmtest s. „Funktionsteste“ S. 181 ff.<br />
GC-MS<br />
GC-MS<br />
Elektrophorese Serum<br />
24-Std.-Sammelharn<br />
F<br />
Ejakulat/ Seminalplasma<br />
F<br />
im Zusammenhang mit CK<br />
5 ml<br />
0,3 ml<br />
2 ml 1x / Woche<br />
Kinet. UV-Test Serum 2 ml täglich<br />
Kinet. UV-Test<br />
IFCC 37°C, liquid<br />
HPLC Serum<br />
F<br />
HPLC<br />
HPLC<br />
HPLC Serum<br />
F<br />
Serum 1 ml täglich<br />
Serum, Plasma<br />
Blutentnahme unmittelbar vor der nächsten<br />
Dosis.<br />
Serum, Plasma<br />
Blutentnahme unmittelbar vor der nächsten<br />
Dosis.<br />
2 ml<br />
2 ml<br />
2 ml<br />
1,5 ml<br />
2 x / Woche<br />
2 x / Woche<br />
79
Alphabetisches Verzeichnis der Analyte<br />
80<br />
&<br />
Untersuchung / Referenzbereich Methode Material / Hinweise Menge Testhäufigkeit<br />
Clostridium difficile<br />
Toxin A+B i. St.: negativ<br />
Direktnachweis: negativ<br />
Clozapin (Leponex)<br />
therapeutischer Bereich: 50 - 700 ng/ml<br />
- Desmethylclozapin (wirksamer Metabolit):<br />
therapeutischer Bereich: 50 - 700 ng/ml<br />
CMV Ak s. Cytomegalie-Viren Ak<br />
CMV pp65 s. Cytomegalie-Viren<br />
CO-Hämoglobin (Kohlenmonoxid-Hb)<br />
Referenzbereich: bis 5% des Gesamt-Hb<br />
bei starken Rauchern: bis 10% des Gesamt-Hb<br />
BAT: 5% des Gesamt-Hb<br />
Cobalt (Krebserzeugender Arbeitsstoff) s. Kobalt<br />
Cocain<br />
als Cocain / Benzoylekgonin<br />
Cut off: 300 ng/ml (qualitativ)<br />
Nachweisgrenze: 50 ng/ml (quantitativ)<br />
Serum<br />
als Cocain / Benzoylekgonin<br />
Nachweisgrenze: 50 ng/ml (quantitativ)<br />
< 20 ng/ml (quantitativ)<br />
EIA<br />
Kultur<br />
HPLC<br />
HPLC<br />
Stuhl<br />
Stuhl<br />
Serum, Plasma<br />
Serum, Plasma<br />
photometrisch EDTA-Blut<br />
F<br />
Kinetischer<br />
Mikropartikel-Test<br />
GC-MS/ EIA<br />
GC-MS/ EIA<br />
RIA<br />
Harn (qualitativ)<br />
Harn (quantitativ)<br />
F<br />
Serum (quantitativ)<br />
F<br />
Serum<br />
F<br />
ca. 2 g<br />
ca. 2 g<br />
2 ml<br />
2 ml<br />
1 ml<br />
20 ml<br />
5 ml<br />
2 ml<br />
2 ml<br />
täglich<br />
täglich<br />
2 x / Woche<br />
2 x / Woche<br />
täglich
&<br />
Alphabetisches Verzeichnis der Analyte<br />
Untersuchung / Referenzbereich Methode Material / Hinweise Menge Testhäufigkeit<br />
Coccidioides-Ak<br />
bis 1:10<br />
Codein<br />
Serum:<br />
therapeutischer Bereich: 30 - 200 ng/ml<br />
toxisch ab ca.: 500 ng/ml<br />
Harn: negativ<br />
(Opiate-Bestätigungstest)<br />
Codein (frei)<br />
Nachweisgrenze: 10 ng/ml<br />
Unter Therapie: 30 - 250 ng/ml<br />
Coenzym Q 10<br />
750 - 1000 ng/ml<br />
Coeruloplasmin<br />
20 - 60 mg/dl<br />
Coffein<br />
therapeutischer Bereich: 2 - 10 µg/ml<br />
toxisch ab ca.: 20 µg/ml<br />
Coombs-Test (direkt) s. a. Blutgruppe / Ak-Suchtest<br />
negativ<br />
Coombs-Test (indirekt)<br />
negativ<br />
Cortisol, freies<br />
Kinder (bis 15 J.): 28,5 - 143 µg/ 24 h<br />
Erwachsene: 28,5 - 214 µg/ 24 h<br />
Cortisol<br />
Kinder (bis 15 J.): 43 - 150 ng/ml (8.00 h)<br />
Erwachsene: 43 - 220 ng/ml (7.00-9.00 h)<br />
31 - 167 ng/ml (15.00-19.00 h)<br />
KBR Serum<br />
F<br />
GC-MS<br />
GC-MS<br />
GC-MS<br />
Serum<br />
F<br />
Harn (qualitativ)<br />
F<br />
Serum<br />
F<br />
1 ml<br />
2 ml<br />
20 ml<br />
HPLC Serum, Plasma, oder EDTA-Blut 1 ml 1x / Woche<br />
Kinet. Nephelometrie Serum 1 ml täglich<br />
HPLC Serum<br />
F<br />
Agglutination<br />
Agglutination<br />
EDTA-Blut<br />
EDTA-Blut (1 volles Röhrchen!)<br />
Chemilumineszenz/ LIA 24-Std.-Sammelharn<br />
(sammeln über 5 ml 25%ige HCL)<br />
Speichel<br />
Chemilumineszenz/ LIA Serum<br />
Zirkadianen Rhythmus beachten:<br />
Blutentnahme z.B. 8.00, 20.00, 24.00 h<br />
2 ml<br />
2 ml<br />
4 ml<br />
5 ml<br />
10 ml<br />
2 ml<br />
täglich<br />
täglich<br />
täglich<br />
1 ml täglich<br />
81
Alphabetisches Verzeichnis der Analyte<br />
82<br />
&<br />
Untersuchung / Referenzbereich Methode Material / Hinweise Menge Testhäufigkeit<br />
Cotinin (Metabolit des Nicotins)<br />
Serum<br />
moderate Raucher: 15 - 50 ng/ml<br />
starke Raucher: über 50 ng/ml<br />
Nichtraucher: bis 15 ng/ml<br />
Harn<br />
Raucher: > 100 µg/g Krea.<br />
Nicht-/ Passivraucher: > 50 µg/g Krea.<br />
Coxsackie-Viren (Picorna-Viren)<br />
(A9, B1-6) Antikörper<br />
< 1 : 40<br />
Coxiella burnetii (Q-Fieber)<br />
Antikörper: KBR: bis 1:10<br />
IFT: < 1:40<br />
C-Peptid<br />
Serum: 1,1 - 3,6 ng/ml<br />
Harn (24 h): 23 - 155 µg/die<br />
C-reaktives Protein (CRP) quant.<br />
< 0,8 mg/dl<br />
- CRP / hochsensitiv<br />
Arterioskleroserisiko:<br />
niedrig < 1,0 mg/l<br />
moderat 1,0 - 3,0 mg/l<br />
hoch > 3,0 mg/l<br />
Creatin s. Kreatin<br />
Creatinin s. Kreatinin<br />
Creatinin-Clearance s. Kreatinin-Clearence<br />
GC-MS<br />
GC-MS<br />
Serum<br />
F<br />
Harn, Morgenharn ist vorzuziehen<br />
F<br />
2 ml<br />
10 ml<br />
KBR Serum (kein Plasma!) 1 ml nach Bedarf<br />
KBR<br />
IFT<br />
LIA<br />
LIA<br />
Kinet. Nephelometrie<br />
Kinet. Nephelometrie<br />
Serum<br />
F<br />
Serum<br />
F<br />
Serum, Plasma<br />
Nüchtern! Postversand gefroren<br />
24-Std.-Sammelharn<br />
F<br />
Serum<br />
Serum<br />
1 ml<br />
1 ml<br />
1 ml<br />
10 ml<br />
1 ml<br />
1 ml<br />
2 x / Woche<br />
täglich<br />
täglich
&<br />
Alphabetisches Verzeichnis der Analyte<br />
Untersuchung / Referenzbereich Methode Material / Hinweise Menge Testhäufigkeit<br />
CRH-Stimulationstest s. „Funktionsteste“ S. 181 ff.<br />
ß-CrossLaps im Serum (CTX)<br />
ß-CrossLaps (CTX) gilt als Serummarker für den<br />
Knochenabbau.<br />
Normwert bis 0,6 µg/l<br />
Männer 30 - 50 Jahre: < 0,58 ng/ml<br />
Männer 51 - 70 Jahre: < 0,70 ng/ml<br />
Männer > 70 Jahre: < 0,85 ng/ml<br />
Frauen prämenopausal: < 0,59 ng/ml<br />
Frauen postmenopausal: < 1,0 ng/ml<br />
Der Referenzbereich gilt für eine Probe, die morgens<br />
zwischen 8.00 und 8.30 Uhr beim nüchternen Patienten<br />
abgenommen wurde.<br />
Crosslinks im Harn s. Pyridinolin und Desoxypyridinolin<br />
Cryptococcus neoformans<br />
- Antigen (qualitativer Test):<br />
negativ<br />
- Direktnachweis:<br />
negativ<br />
Cryptosporidien<br />
negativ<br />
Cyclosporin A (monoklonal)<br />
therapeutischer Bereich:<br />
postoperativ 150 - 400 ng/ml<br />
Erhaltungsdosis 70 - 200 ng/ml<br />
Cyfra 21-1 (Cytokeratin-Fragment 21-1)<br />
Tumormarker für Bronchial-Ca (nicht kleinzellig)<br />
< 2 ng/ml<br />
EIA Serum<br />
Blutabnahme zwischen 8.00 - 8.30 Uhr<br />
nüchtern!<br />
Agglutinationstest<br />
Kultur<br />
EIA<br />
Mikroskopie<br />
Serum, Liquor, BAL<br />
Schnellstmögliche Verarbeitung nach<br />
Probenentnahme. Lagerung bis zu einigen<br />
Stunden bei 2 - 8°C<br />
Serum, Liquor, BAL<br />
1 ml<br />
1 ml<br />
1 ml<br />
nach Bedarf<br />
nach Bedarf<br />
Stuhl ca. 2 g Mo., Mi., Fr.<br />
täglich<br />
FPIA EDTA-Blut, Heparinblut<br />
Probe sollte entnommen werden, wenn<br />
Cyclosporinkonzentration sich im Minimum<br />
befindet.<br />
IRMA Serum<br />
F<br />
3 ml täglich<br />
1 ml<br />
83
Alphabetisches Verzeichnis der Analyte<br />
84<br />
&<br />
Untersuchung / Referenzbereich Methode Material / Hinweise Menge Testhäufigkeit<br />
Cystatin C<br />
Serum: 0,5 - 1,0 mg/l, ab 60 J. höhere Werte<br />
Liquor: 2,5 - 15 mg/l<br />
Harn: unter 0,3 mg/l<br />
Cysticercus cellulosae (Taenien) s. Zystizerkose, IgG-Ak<br />
Cystin / Cystein i. Harn (gesamt)<br />
bis 40 mg/die<br />
Cystin / Cystein (frei):<br />
Neugeborene: bis 110 µmol/l<br />
Säuglinge bis 1 Jahr: bis 90 µmol/l<br />
Kleinkinder 2 - 6 Jahre: bis 90 µmol/l<br />
Schulkinder 7 - 14 Jahre: bis 110 µmol/l<br />
Erwachsene ab 15 Jahre: bis 140 µmol/l<br />
Cytomegalie-Virus (CMV)<br />
IgG-Ak: negativ < 4 AE/ml<br />
grenzwertig 4 - 6 AE/ml<br />
positiv ab 6 AE/ml<br />
IgM-Ak: negativ<br />
Direktnachweis:<br />
negativ<br />
Cytomegalie (pp65-Ag):<br />
negativ<br />
Nephelometrie<br />
Nephelometrie<br />
Nephelometrie<br />
Photometrie<br />
n. Gundlach<br />
Ionenaustausch-<br />
Chromatographie<br />
ELFA<br />
PCR<br />
IFT<br />
Leukozyten-Ausstrich<br />
Serum<br />
F<br />
Liquor<br />
F<br />
Harn<br />
F<br />
Harn (24 Std.-Sammelharn), gefroren<br />
F<br />
Plasma, Serum<br />
Gefroren<br />
F<br />
Serum<br />
Harn<br />
F<br />
EDTA-Blut<br />
Liquor<br />
Sputum<br />
BAL<br />
EDTA-Blut, frisch<br />
max. 6 Std. alt, kein Postversand möglich<br />
F<br />
1 ml<br />
0,5 ml<br />
2 ml<br />
10 ml<br />
1 ml<br />
1 ml<br />
10 ml<br />
3 ml<br />
2 ml<br />
2 ml<br />
10 ml<br />
jeden 2. Tag<br />
nach Bedarf
'<br />
Alphabetisches Verzeichnis der Analyte<br />
Untersuchung / Referenzbereich Methode Material / Hinweise Menge Testhäufigkeit<br />
D-Dimere (Fibrin-Spaltprodukte)<br />
< 0,25 µg/ml<br />
D-Fruktose i. Ejakulat s. Spermiogramm<br />
D-Xylose-Resorptionstest s. „Funktionsteste“ S. 181 ff.<br />
D-Xylose s. Xylose<br />
Darmschleimhaut-Ak (Colon) s. Becherzell-Ak<br />
Dehydroepiandrosteron-Sulfat s. DHEA-S<br />
Delta-Aminolävulinsäure i. H.<br />
0,4 - 5,0 mg/die<br />
Dengue-Virus (Flaviviren)<br />
IgG-Ak: negativ<br />
IgM-Ak: negativ<br />
Schnelltest (Ak-Nachweis): negativ<br />
Desethylamiodaron s. a. Amiodaron<br />
therapeutischer Bereich: 0,5 - 3,0 µg/ml<br />
Desipramin<br />
therapeutischer Bereich: 30 - 300 ng/ml<br />
toxisch ab etwa:<br />
1.000 ng/ml<br />
Desmethyl-Clobazam<br />
therapeutischer Bereich: 1.000 - 4.000 ng/ml<br />
Desmethyldiazepam (wirksamer Metabolit) s. Diazepam<br />
Turbidimetr.-<br />
Immunoassay<br />
Säulenchrom.+<br />
Spektralphotom.<br />
HHT<br />
HHT<br />
Schnelltest<br />
Citrat-Blut (1+9) 2 ml täglich<br />
24-Std.-Sammelharn<br />
Sammeln über 1 ml Eisessig<br />
F<br />
Serum<br />
F<br />
Serum<br />
F<br />
Serum<br />
10 ml<br />
1 ml<br />
1 ml<br />
1 ml<br />
nach Bedarf<br />
HPLC Serum, Plasma 1 ml 2 x / Woche<br />
HPLC Serum 2 ml 2 x / Woche<br />
HPLC Serum<br />
F<br />
Desoxypyridinolin s. a. Pyridinolin/ Crosslinks<br />
10 - 50 µg/g Krea.<br />
HPLC Harn („2. Morgenharn“) 5 ml 1x / Woche<br />
Dexamethason-Kurzzeittest s. „Funktionsteste“ S. 181 ff.<br />
2 ml<br />
85
Alphabetisches Verzeichnis der Analyte<br />
86<br />
'<br />
Untersuchung / Referenzbereich Methode Material / Hinweise Menge Testhäufigkeit<br />
DHEA (Dehydroepiandrosteron)<br />
Frauen (20 - 50 Jahre): bis 1,2 mg/die<br />
Männer (17 - 35 Jahre): bis 7,4 mg/die<br />
Männer (36 - 50 Jahre): bis 4,9 mg/die<br />
DHEA-S (Dehydroepiandrosteron-Sulfat)<br />
Männer (bis 50 Jahre): 70 - 390 µg/dl<br />
Frauen: 2. - 10. Zyklustag bis 200 µg/dl<br />
20. - 27. Zyklustag bis 300 µg/dl<br />
Postmenopause 15 - 105 µg/dl<br />
DHT i. S. (Dihydrotestosteron) s. Dihydrotestosteron<br />
Diaethylbarbitursäure s. Barbiturate<br />
Diazepam<br />
therapeutischer Bereich: 200 - 500 ng/ml<br />
toxisch ab ca.: 1000 ng/ml<br />
Desmethyldiazepam (wirksamer Metabolit)<br />
therapeutischer Bereich: 200 - 800 ng/ml<br />
toxisch ab ca.: 2000 ng/ml<br />
Dibucain-Zahl der Pseudocholinesterase<br />
s. Befund<br />
Dichlormethan s. a. als CO-Hb<br />
Dicker Tropfen s. Malaria-Nachweis<br />
GC-MS 24-Std.-Sammelharn<br />
F<br />
10 ml<br />
LIA Serum 1 ml 2 x / Woche<br />
HPLC Serum<br />
Blutentnahme morgens vor der Tabletteneinnahme.<br />
F<br />
HPLC Serum<br />
F<br />
enzymatisch Serum<br />
F<br />
2 ml<br />
2 ml<br />
1 ml
'<br />
Alphabetisches Verzeichnis der Analyte<br />
Untersuchung / Referenzbereich Methode Material / Hinweise Menge Testhäufigkeit<br />
Differentialblutbild s. a. Großes Blutbild<br />
autom.: mikrosk.:<br />
Neutroph. Granulozyten 41,2 - 70,1 %<br />
- Segmentkernige 40 - 70 %<br />
- Stabkernige < 4 %<br />
Lymphozyten 22,4 - 47,9 % 22,4 - 47,9 %<br />
Monozyten 2,0 - 12,0 % 2,0 - 12,0 %<br />
Eosinophile 0,8 - 8,0 % 0,8 - 8,0 %<br />
Basophile 0,0 - 2,0 % 0,0 - 2,0 %<br />
Diverse < 2 % < 2 %<br />
(Erkennung atypischer Formen)<br />
Das mikroskopische Differentialblutbild schließt sich i. d. R.<br />
bei allen Auffälligkeiten an.<br />
Digitoxin<br />
therapeutischer Bereich:<br />
Erwachsene 15 - 30 ng/ml<br />
Kinder 19 - 60 ng/ml<br />
Digoxin<br />
therapeutischer Bereich:<br />
Erwachsene 0,7 - 2,0 ng/ml<br />
Kinder 1,1 - 2,5 ng/ml<br />
Säuglinge 1,9 - 3,3 ng/ml<br />
Dihydrocholecalciferol (1,25-) s. Vitamin D3<br />
Dihydrocodein<br />
therapeutischer Bereich: 30 - 250 ng/ml<br />
Nachweisgrenze: 10 ng/ml<br />
Dihydromorphin / Dihydrocodein<br />
negativ<br />
Nachweisgrenze: 200 ng/ml<br />
Autom. /<br />
Mikrosk. Diff.<br />
EDTA-Blut<br />
Am Tag der Blutentnahme ausstreichen.<br />
Chemilumineszenz/ LIA Serum<br />
Entnahme frühestens 6 Std. nach Gabe der<br />
letzten Dosis<br />
Chemilumineszenz/ LIA Serum<br />
Entnahme frühestens 6 Std. nach Gabe der<br />
letzten Dosis<br />
GC-MS Serum<br />
F<br />
GC-MS Harn<br />
F<br />
3 ml täglich<br />
1 ml täglich<br />
1 ml täglich<br />
2 ml<br />
5 ml<br />
87
Alphabetisches Verzeichnis der Analyte<br />
88<br />
'<br />
Untersuchung / Referenzbereich Methode Material / Hinweise Menge Testhäufigkeit<br />
Dihydrotestosteron (DHT)<br />
Frauen: 5,6 - 20 ng/dl<br />
Männer: 16,0 - 110 ng/dl<br />
Dimaval ® -Test s. Quecksilber<br />
s. „Funktionsteste“ S. 181 ff.<br />
Diphenylhydantoin (DPH, Phenytoin)<br />
therapeutischer Bereich: 10,0 - 20,0 µg/ml<br />
toxisch ab ca.: 20,0 µg/ml<br />
Diphtherie<br />
Diphterie-Toxin IgG-Ak:<br />
- ungeschützt:<br />
< 0,01 IE/ml<br />
- minimaler Schutz, Auffrischung erforderlich:<br />
0,01 - 0,09 IE/ml<br />
- Impfschutz vorhanden, Auffrischung empfohlen:<br />
0,1 - 1,0 IE/ml<br />
- Langzeitschutz:<br />
> 1,0 IE/ml<br />
Direktnachweis<br />
s. a. „Mikrobiologie u. Parasitologie“ S. 189 ff.<br />
Dipropylacetat (DPA, Valproinsäure)<br />
therapeutischer Bereich: 50,0 - 100 µg/ml<br />
toxisch ab ca.: 150 µg/ml<br />
Direkter Coombstest s. Coombstest<br />
RIA CT nach Extraktion Serum<br />
F<br />
FPIA Serum, Plasma 1 ml täglich<br />
ELISA<br />
Kultur<br />
FPIA<br />
Serum<br />
nur zur Beurteilung der Immunitätslage!<br />
Rachen-Abstrich<br />
Serum, Plasma<br />
2 ml<br />
1 ml 1x / Woche<br />
1 ml<br />
täglich<br />
täglich
'<br />
Alphabetisches Verzeichnis der Analyte<br />
Untersuchung / Referenzbereich Methode Material / Hinweise Menge Testhäufigkeit<br />
DISC-Elektrophorese (ehemals!)<br />
- Gesamt-Eiweiß i. H.: < 150 mg/die<br />
- Albumin < 20 mg/l<br />
- IgG < 12 mg/l<br />
- α1-Mikroglobulin < 15 mg/l<br />
- β2-Mikroglobulin 30 - 370 µg/die<br />
DNA-Ak<br />
- ds-DNA Ak Doppelstrang, native<br />
- ss-DNA Ak Einzelstrang<br />
s. Befundbericht<br />
Docosansäure<br />
10,5 - 51,0 mg/l<br />
Dopamin s. a. Katecholamine<br />
Harn (24 h): 200 - 600 µg/die<br />
Plasma: < 50 ng/ml<br />
Doxepin<br />
therapeutischer Bereich: 10 - 200 ng/ml<br />
toxisch ab ca. : 500 ng/ml<br />
- Nordoxepin (wirksamer Metabolit)<br />
therapeutischer Bereich: bis etwa 120 ng/ml<br />
Drogen s. Drogenscreening<br />
Kinet. Nephelometrie 24-Std.-Sammelharn (ohne Zusätze)<br />
Zusätzlich quantitative Bestimmung von IgG,<br />
Albumin, α1-Mikroglobulin und β2-Mikroglobulin<br />
im Harn.<br />
IFT Serum<br />
Lagerung bei 2 - 8°C bis zu 48h.<br />
GC-MS Serum<br />
F<br />
HPLC<br />
HPLC<br />
24-Std.-Sammelharn<br />
im Behälter mit 5 ml Eisessig sammeln und<br />
bei 4°C unter Lichtausschluß aufbewahren!<br />
Bitte Gesamtmenge angeben.<br />
EDTA-Plasma<br />
Postversand gefroren!<br />
F<br />
10 ml täglich<br />
1 ml nach Bedarf<br />
5 ml<br />
3 ml<br />
2 ml<br />
1x / Woche<br />
HPLC Serum, Plasma 2 ml 2 x / Woche<br />
89
Alphabetisches Verzeichnis der Analyte<br />
90<br />
'<br />
Untersuchung / Referenzbereich Methode Material / Hinweise Menge Testhäufigkeit<br />
Drogenscreening s. Einzelparameter<br />
Cut off (Schwellenwert*):<br />
- Amphetamine 1000 ng/ml<br />
- Barbiturate 200 ng/ml<br />
- Benzodiazepine 100 ng/ml<br />
- Cannabis 50 ng/ml<br />
- Cocain 300 ng/ml<br />
- Methadon 300 ng/ml<br />
- Opiate (z.B. Heroin) 300 ng/ml<br />
Hinweis: Werte über dem Schwellenwert* weisen einen<br />
Abusus nach.<br />
(Definiert nach NIDA, National <strong>Institut</strong>e Against Drug Abuse)<br />
* Der Schwellenwert gilt nur für Harn!<br />
Drug Monitoring s. Substanzklasse / Medikament<br />
Dyspepsie-Coli<br />
Enteropathogene E. coli<br />
s. Befund<br />
Enzymat.<br />
Immunol. Test<br />
Kinetischer<br />
Mikropartikel-Test<br />
Serum (qualitativ)<br />
Harn (qualitativ)<br />
20 ml<br />
5 ml<br />
täglich<br />
Kultur Stuhl ca. 2 g täglich
(<br />
Alphabetisches Verzeichnis der Analyte<br />
Untersuchung / Referenzbereich Methode Material / Hinweise Menge Testhäufigkeit<br />
EBV s. Epstein-Barr-Virus<br />
Echinokokken-Ak<br />
IHA: bis 1:32<br />
EIA (IgG-Ak): negativ<br />
Ak gegen E. granulosus (Hundebandwurm) und<br />
Ak gegen E. multilocularis (Fuchsbandwurm)<br />
ECHO-Viren Ak (Picornaviridae)<br />
(Enteric cytopathogenic human orphan viruses)<br />
IgG negativ<br />
IgA negativ<br />
IgM negativ<br />
ECP (Eosinophilic Cationic Protein)<br />
2,3 - 12 µg/l<br />
Eisen<br />
Männer Frauen Kinder<br />
Serum (µg/dl): 59 - 158 37 - 145 37 - 145<br />
Harn:<br />
bis 100 µg/die<br />
Eiweiß s. Gesamteiweiß<br />
Ejakulat s. Spermiogramm<br />
Elastase (pankreatische) s. Pankreatische Elastase<br />
IHA<br />
EIA<br />
Serum<br />
F<br />
Serum<br />
F<br />
EIA Serum (kein Plasma!) 1 ml nach Bedarf<br />
LIA Serum<br />
gefroren, keine Glasröhrchen!<br />
F<br />
Photom. Farbtest<br />
Photom. Farbtest<br />
Serum<br />
Nur hämolysefreies Serum verwenden!<br />
24-Std.-Sammelharn<br />
6-Std.-Sammelharn nach Desferal<br />
1 ml<br />
1 ml<br />
1 ml<br />
1 ml<br />
5 ml<br />
5 ml<br />
täglich<br />
täglich<br />
91
Alphabetisches Verzeichnis der Analyte<br />
92<br />
(<br />
Untersuchung / Referenzbereich Methode Material / Hinweise Menge Testhäufigkeit<br />
Elastase (PMN-)<br />
EDTA-Plasma: bis 80 mg/l<br />
Ejakulat: bis 250 µg/l<br />
Synovialflüssigkeit: bis 150 mg/l<br />
Elastin-Ak<br />
< 1 : 80<br />
Elektrophorese<br />
- Lipid-Elektrophorese s. Lipid-Status<br />
- Hämoglobin-Elektrophorese s. Hämatologie<br />
s. Befund (Kurve)<br />
Serum-Eiweiß-Elektrophorese:<br />
Gesamteiweiß 6,6 - 8,7 g/dl<br />
Albumin 58,0 - 70,0 %<br />
alpha-1-Globulin 1,5 - 4,0 %<br />
alpha-2-Globulin 5,0 - 10,0 %<br />
beta-Globulin 8,0 - 13,0 %<br />
gamma-Globulin 10,0 - 19,0 %<br />
Elektrophorese i. H.<br />
s. Befund<br />
Elektrophorese i. L.<br />
s. Befund<br />
EIA<br />
EIA<br />
EIA<br />
IFT Serum<br />
F<br />
Elektrophorese Serum<br />
EDTA-Plasma<br />
(spätestens 2 h nach der Entnahme<br />
bei 3.000 UpM zentrifugieren)<br />
F<br />
Ejakulat<br />
F<br />
Synovialflüssigkeit<br />
F<br />
Harn<br />
Liquor<br />
F<br />
ENA (Ak gegen extrahierbare nukleäre Antigene) s. „Immunsystem“, Autoantikörper S. 234 ff.<br />
Endomysium Ak<br />
unter 1:10<br />
Entamoeba histolytica s. Amöben<br />
1 ml<br />
1 ml<br />
1 ml<br />
1 ml<br />
1 ml<br />
20 ml<br />
2 ml<br />
täglich<br />
täglich<br />
IFT Serum 1 ml 1 x / Woche
(<br />
Alphabetisches Verzeichnis der Analyte<br />
Untersuchung / Referenzbereich Methode Material / Hinweise Menge Testhäufigkeit<br />
Enterohämorrhagische E. coli (EHEC) s. „Mikrobiologie u. Parasitologie“ S. 189 ff.<br />
Enteroviren s. Echo- u. Coxsackieviren<br />
Eosinophilic Cationic Protein s. ECP<br />
Epstein-Barr-Virus (EBV) s. a. Mononukleose<br />
Antikörper:<br />
EBV-VCA-IgG < 9,0 E/ml<br />
EBV-VCA-IgM negativ<br />
EBV-Nuclear-Antigen-IgG (EBNA)<br />
EBV-Early-Antigen-IgG (EA)<br />
negativ: < 9,0 E/ml<br />
Graubereich: 9,0 - 11,0 E/ml<br />
positiv: > 11,0 E/ml<br />
Immunoblot (zur Bestätigung):<br />
IgG s. Befund<br />
IgM s. Befund<br />
Erythropoietin<br />
4,0 - 25,0 mU/ml<br />
Erythrozyten-Auto-Antikörper s. Wärme-Kälte-Auto-Ak<br />
Erythrozyten-Protoporphyrine (EPP)<br />
bis 50 µg/dl<br />
Esterase-Inhibitor s. C1q-Esterase-Inhibitor<br />
Ethanol (C2H5-OH / Aethylalkohol / Alkohol) s. Aethanol<br />
Ethosuximid<br />
therapeutischer Bereich: 40 - 100 µg/ml<br />
toxisch ab: 120 µg/ml<br />
Exantheme s. „Infektionsdiagnostik“ S. 207 ff.<br />
ELISA<br />
ELISA<br />
ELISA<br />
Immunoblot<br />
Serum<br />
Serum<br />
1 ml<br />
1 ml<br />
1 ml<br />
täglich<br />
täglich<br />
(am Folgetag)<br />
täglich<br />
LIA Serum 1 ml 1x / Woche<br />
fluorometrisch Heparin-Blut<br />
F<br />
HPLC Serum, Plasma<br />
Bitte keine hämolytischen Proben!<br />
1 ml<br />
1 ml 2 x / Woche<br />
93
Alphabetisches Verzeichnis der Analyte<br />
94<br />
)<br />
Untersuchung / Referenzbereich Methode Material / Hinweise Menge Testhäufigkeit<br />
Faktoren der Blutgerinnung<br />
- Faktor I s. Fibrinogen<br />
- Faktor II 70 - 120 %<br />
- Faktor V 65 - 150 %<br />
- Faktor VII 70 - 120 %<br />
- Faktor VIII 70 - 150 %<br />
- v.Willebrand-Faktor 50 - 150 %<br />
- Ristocetin-Co-Faktor 50 - 150 %<br />
- Faktor IX 70 - 120 %<br />
- Faktor X 70 - 120 %<br />
- Faktor XI 70 - 120 %<br />
- Faktor XII 70 - 150 %<br />
- Faktor XIII 70 - 140 %<br />
Koagulation<br />
Koagulation<br />
Koagulation<br />
Koagulation<br />
Koagulation<br />
Immunturbidimetrisch<br />
Clotting Test<br />
Koagulation<br />
Koagulation<br />
Koagulation<br />
Koagulation<br />
Enzym. Test<br />
Faktor II Gen-Mutation s. „Human (molekular-) genetische Untersuchungen“ S. 245 ff.<br />
Faktor V Gen-Mutation s. „Human (molekular-) genetische Untersuchungen“ S. 245 ff.<br />
Citrat - Blut (1+9)<br />
Entnahme in der Laborarztpraxis, oder sofort<br />
nach Entnahme dorthin bringen.<br />
Plasma zum postalischen Versand tieffrieren.<br />
F<br />
F<br />
F<br />
F<br />
F<br />
F<br />
F<br />
F<br />
2 ml täglich<br />
1 x / Woche<br />
täglich<br />
1 x / Woche<br />
täglich<br />
1 x / Woche<br />
1 x / Woche<br />
1 x / Woche<br />
1 x / Woche<br />
1 x / Woche<br />
1 x / Woche<br />
1 x / Woche
)<br />
Alphabetisches Verzeichnis der Analyte<br />
Untersuchung / Referenzbereich Methode Material / Hinweise Menge Testhäufigkeit<br />
Ferritin<br />
Kinder:<br />
1. Monat 200-600 ng/ml<br />
2.-5. Monat 50-200 ng/ml<br />
ab 6. Monat 10-140 ng/ml<br />
Erwachsene:<br />
männlich 25-180 ng/ml<br />
weiblich 20-180 ng/ml<br />
Fetale Erythrozyten (Hb-F-Zellen) s. Hb-Elektrophorese<br />
Alpha-1-Fetoprotein s. AFP<br />
Fett im Stuhl<br />
bis 7g/die<br />
Fettsäuren, freie<br />
bis 0,7 mmol/l (nüchtern)<br />
Fettsäuren-Differenzierung<br />
- langkettige (C16 - C20)<br />
- sehr langkettige (C22 - C26)<br />
s. Befund<br />
Fibrin-Monomere<br />
negativ<br />
Fibrinogen<br />
170 - 450 mg/dl<br />
Fibrin-Spaltprodukte s. D-Dimere<br />
Chemilumineszenz/ LIA Serum täglich<br />
Titration nach<br />
Verseifung<br />
Stuhl, Sammelmenge angeben<br />
F<br />
enzymatisch Serum, nüchtern<br />
F<br />
GC-MS Serum<br />
F<br />
Agglutination Citrat-Blut (1+9)<br />
F<br />
Koagulation<br />
(modifiziert n. Clauss)<br />
5 g<br />
1 ml<br />
5 ml<br />
2 ml<br />
Citrat-Blut (1+9) 2 ml täglich<br />
95
Alphabetisches Verzeichnis der Analyte<br />
96<br />
)<br />
Untersuchung / Referenzbereich Methode Material / Hinweise Menge Testhäufigkeit<br />
Fibronectin<br />
EDTA-Plasma: 25 - 40 mg/dl<br />
Benigner Ascites: < 8 mg/dl<br />
Maligner Ascites: > 10 mg/dl<br />
Filarien (z. B. Wucheria bancrofti)<br />
Antikörper: negativ<br />
Erregernachweis: negativ<br />
Flecainid<br />
therapeutischer Bereich: Max. 0,75 - 1,25 µg/ml<br />
Min. 0,45 - 0,90 µg/ml<br />
toxisch ab etwa: > 1,5 µg/ml<br />
Flunitrazepam<br />
therapeutischer Bereich: 5 - 15 ng/ml<br />
toxisch ab etwa: 50 ng/ml<br />
Fluoreszenz-Treponemen Ak s. FTA-abs-Test<br />
Fluorid<br />
Serum: bis 30 ng/ml (therap.: 80 - 200 ng/ml)<br />
Harn: bis 1 mg/l; BAT 7mg/g Krea.<br />
Folsäure<br />
2,9 - 15,6 ng/ml<br />
Folsäure in Erythrozyten<br />
175 - 700 ng/ml Erythrozyten<br />
Freie Erythrozytenporphyrine s. Porphyrin-Auftrennung<br />
Nephelometrie<br />
Nephelometrie<br />
EIA<br />
Mikroskopie:<br />
dicker Tropfen<br />
EDTA-Plasma<br />
gekühlt, Postversand gefroren.<br />
F<br />
Ascites<br />
F<br />
Serum<br />
F<br />
HPLC Serum<br />
F<br />
HPLC Serum<br />
F<br />
ionenselektiv<br />
ionenselektiv<br />
EDTA-Blut<br />
(Blutausstrich)<br />
Serum<br />
F<br />
Harn<br />
F<br />
1 ml<br />
2 ml<br />
1 ml<br />
3 ml<br />
2 ml<br />
2 ml<br />
3 ml<br />
5 ml<br />
täglich<br />
Chemilumineszenz/ LIA Serum 2 ml täglich<br />
LIA EDTA-Blut<br />
F<br />
2 ml
)<br />
Alphabetisches Verzeichnis der Analyte<br />
Untersuchung / Referenzbereich Methode Material / Hinweise Menge Testhäufigkeit<br />
Freies Hb (Hämoglobin, freies)<br />
(Plasma-Hämoglobin)<br />
Plasma: bis 3,0 mg/dl<br />
Serum: bis 22,0 mg/dl<br />
Harn: bis 0,015 mg/dl<br />
Freies T3 (fT3) s. Trijodthyronin, freies<br />
2,3 - 4,3 pg/ml<br />
Freies T4 (fT4) s. Thyroxin, freies<br />
0,80-1,70 ng/dl<br />
Fruktosamine (bei diabetischer Stoffwechsellage)<br />
normal bis 280 µmol/l<br />
befriedigende Einstellung 280 - 320 µmol/l<br />
mäßige Einstellung 320 - 370 µmol/l<br />
ungenügende Einstellung über 370 µmol/l<br />
Fruktose (s. a. Spermiogramm)<br />
Sperma (NaF): > 125 ng/dl<br />
Harn (24 h): bis 30 mg/die<br />
Blut (NaF): bis 5 mg/dl<br />
Frühsommer-Meningo-Enzephalitis s. FSME-Virus-Ak<br />
FSH (Follikel-stimulierendes Hormon)<br />
Kinder: < 4,0 mU/ml<br />
Männer: 1,0-13,0 mU/ml<br />
Frauen: Follikelphase 1,6-10,6 mU/ml<br />
Lutealphase 0,9-27,6 mU/ml<br />
Ovulation 7,6-27,6 mU/ml<br />
Postmenopause 31,6-88,9 mU/ml<br />
FSME-Viren Ak (Frühsommer-Meningo-Enzephalitis)<br />
IgG < 9,0 E/ml<br />
IgM negativ<br />
Spektralphotometrie<br />
nach Harboe<br />
Heparin- oder EDTA-Plasma (optimales<br />
Material!)<br />
Serum<br />
Harn / F<br />
2 ml<br />
2 ml<br />
2 ml<br />
1x / Woche<br />
Chemilumineszenz/ LIA Serum 1 ml täglich<br />
Chemilumineszenz/ LIA Serum 1 ml täglich<br />
Farbtest Serum<br />
Lagerung bis zu zwei Wochen<br />
bei 2-8°C.<br />
Enzymatisch Sperma (NaF)<br />
24-Std. Sammelharn<br />
Blut (NaF)<br />
1 ml täglich<br />
1 ml<br />
2 ml<br />
3 ml<br />
1x / Woche<br />
Chemilumineszenz/ LIA Serum 1 ml täglich<br />
ELISA Serum 1 ml 2 - 3 x / Woche<br />
97
Alphabetisches Verzeichnis der Analyte<br />
98<br />
)<br />
Untersuchung / Referenzbereich Methode Material / Hinweise Menge Testhäufigkeit<br />
FTA-19s-Test-IgM<br />
(IgM-Ak gegen Treponema pallidum)<br />
s. Treponema pallidum<br />
FTA-abs-Test-IgG<br />
(IgG-Ak gegen Treponema pallidum)<br />
negativ<br />
Fuchsbandwurm s. Echinokokken<br />
Furosemid<br />
therapeutischer Bereich: 1 - 10 µg/ml<br />
toxisch ab etwa: 25 µg/ml<br />
EIA Serum 1 ml<br />
IFT Serum, Plasma<br />
Möglichst frisches Material, ggf. bei 2-8°C<br />
zwischenlagern oder einfrieren (- 20°C).<br />
Hämolytische, lipämische oder mikrobiell<br />
verunreinigte Proben sind nicht geeignet!<br />
HPLC Serum<br />
F<br />
1 ml täglich<br />
2 ml
*<br />
Alphabetisches Verzeichnis der Analyte<br />
Untersuchung / Referenzbereich Methode Material / Hinweise Menge Testhäufigkeit<br />
Gabapentin (Antikonvulsivum)<br />
2 - 10 µg/ml<br />
GAD-II Ak (Auto-Ak gegen Glutamat-Decarboxylase;<br />
bei Diabetes mellitus)<br />
< 0,9 U/ml<br />
Galaktose-Belastungstest (oral) s. „Funktionsteste“ S. 181 ff.<br />
Galaktose<br />
NaF-Blut: unter 4,5 mg/dl<br />
Harn (NaF):<br />
Neugeborene: bis 25 mg/dl<br />
Säuglinge: bis 20 mg/dl<br />
Kinder, Erwachsene: bis 10 mg/dl<br />
Gallengangsepithel-Ak<br />
< 1 : 20<br />
Gallensäuren<br />
bis 10 µmol/l<br />
Gamma GT (Gamma-Glutamyl-Transpeptidase)<br />
Männer: bis 66 U/l<br />
Frauen: bis 39 U/l<br />
Gangliosid (GM1)-IgG-Ak<br />
< 1:800<br />
Gastrin-Stimulation s. „Funktionsteste“ S. 181 ff.<br />
Gastrin<br />
nüchtern: 20 - 150 pg/ml<br />
nach proteinreicher Mahlzeit: bis 300 pg/ml<br />
Gelbfieber Viren Ak<br />
negativ<br />
LC-MS Serum<br />
F<br />
IRMA Serum<br />
F<br />
Enzymtest<br />
m. Galaktose-<br />
Dehydrogenase<br />
NaF-Blut<br />
F<br />
Harn (NaF)<br />
F<br />
IFT Serum<br />
F<br />
photometrisch Serum<br />
F<br />
Enzym. Farbtest<br />
SZASZ, 37°C<br />
Immunoblot Serum<br />
F<br />
RIA DA PEG Serum<br />
Postversand gefroren<br />
F<br />
IHA Serum<br />
F<br />
0,5 ml<br />
1 ml<br />
1 ml<br />
2 ml<br />
1 ml<br />
2 ml<br />
Serum 1 ml täglich<br />
1 ml<br />
1 ml<br />
1 ml<br />
99
Alphabetisches Verzeichnis der Analyte<br />
100<br />
*<br />
Untersuchung / Referenzbereich Methode Material / Hinweise Menge Testhäufigkeit<br />
Gentamycin<br />
therapeutischer Bereich: Max. 5 - 10 µg/ml<br />
Talspiegel < 2 µg/ml<br />
toxisch ab etwa: > 12 µg/ml<br />
Gerinnungsfaktoren s. Faktoren der Gerinnung<br />
Gesamteiweiß<br />
Serum: 6,7 - 8,8 g/dl<br />
Punktat: Transsudat < 3,0 g/dl<br />
Exsudat > 3,0 g/dl<br />
Liquor: 20,0 - 40,0 mg/dl<br />
Harn: 45,0 - 75,0 mg/24h<br />
Gesamthämolytische Komplementaktivität s. CH 50<br />
Gewebe-Transglutaminase Ak (IgA)<br />
(bei Zöliakie)<br />
negativ<br />
s. a. Endomysium-Ak und Gliadin-Ak<br />
Glatte Muskulatur-Ak<br />
< 1:20<br />
GLDH (Glutamat-Dehydrogenase)<br />
Männer: bis 6,4 U/l<br />
Frauen: bis 4,8 U/l<br />
FPIA Serum<br />
F<br />
Turbidimetrie<br />
BIURET O.<br />
PLW<br />
Serum<br />
Punktat<br />
(Punktat+Serum zur Quotientenberechnung)<br />
Liquor<br />
24-Std.-Sammelharn (ohne Zusätze)<br />
Gesamtmenge angeben<br />
1 ml<br />
1 ml<br />
1 ml<br />
2 ml<br />
10 ml<br />
täglich<br />
ELISA Serum 1 ml 1x / Woche<br />
IFT Serum 1 ml täglich<br />
Enzymat. UV-Test<br />
DGKC-optimiert<br />
Serum 1 ml täglich
*<br />
Alphabetisches Verzeichnis der Analyte<br />
Untersuchung / Referenzbereich Methode Material / Hinweise Menge Testhäufigkeit<br />
Gliadin Ak<br />
s. a. Gluten-IgE, Allergiediagnostik,<br />
Einzelallergene: Nahrungsmittel F 79<br />
- IgA-Ak werden zu 85% bei der Zöliakie<br />
(Gluten-Enteropathie) gefunden.<br />
Die Spezifität der IgG Ak ist geringer.<br />
positiv: über 5,0 U/ml<br />
negativ: unter 5,0 U/ml<br />
- IgG-Ak eignen sich für die Verlaufskontrolle<br />
bei diätetischer Therapie.<br />
positiv: über 10,0 U/ml<br />
negativ: unter 10,0 U/ml<br />
Zur weiteren Abklärung eignet sich die Bestimmung von<br />
- Endomysium Ak (unter 1:10)<br />
- Gewebe-Transglutaminase Ak (IgA) (negativ)<br />
Glomeruläre Basalmembran Ak s. Basalmembran Ak<br />
Glucagon<br />
40 - 130 pg/ml<br />
Glukose<br />
NaF-Blut: 76 - 110 mg/dl (nüchtern)<br />
Zweimaliger Nachweis des Nüchternwertes von<br />
> 140 mg/dl im Serum spricht für Diabetes mellitus.<br />
Harn: 6,1 - 20,4 mg/dl<br />
Liquor: 40 - 88 mg/dl<br />
Punktat: 50 - 150 mg/dl<br />
ELISA<br />
IFT<br />
ELISA<br />
Serum<br />
(In Ausnahmen Plasma)<br />
Serum<br />
RIA DA PEG EDTA-Plasma<br />
mit Trasylol präpariertes Röhrchen anfordern,<br />
4 ml EDTA-Blut einfüllen und zentrifugieren,<br />
gefroren in Glasröhrchen zusenden.<br />
F<br />
Enzymat. Test<br />
HEXOKINASE<br />
Enzymat. Test<br />
HEXOKINASE<br />
Enzymat. Test<br />
HEXOKINASE<br />
Enzymat. Test<br />
HEXOKINASE<br />
NaF-Blut<br />
Geringe Stabilität im Vollblut (30 Min.) oder<br />
kapillär im Hämolysat (1:11),<br />
geringe Stabilität<br />
24-Std.-Sammelharn<br />
Liquor<br />
Punktat<br />
1 ml<br />
1 ml<br />
1 ml<br />
1 ml<br />
10 ml<br />
1 ml<br />
1 ml<br />
Wöchentlich<br />
1x / Woche<br />
täglich<br />
täglich<br />
täglich<br />
täglich<br />
101
Alphabetisches Verzeichnis der Analyte<br />
102<br />
*<br />
Untersuchung / Referenzbereich Methode Material / Hinweise Menge Testhäufigkeit<br />
Glukose-6-Phosphat-Dehydrogenase<br />
118 - 144 mU/10 9 Ery<br />
- Glukose-6-Phosphat-Dehydrogenase-Genotyp<br />
Sequenzierung der codierenden Exons 2 - 3. Angeborene,<br />
nicht-sphärozytäre, hämolytische Anämien, auch<br />
durch Medikamentenunverträg-lichkeit oder Infektionen<br />
hervorgerufene, akut auftretende hämolytische Krisen,<br />
z.T. auch chronisch.<br />
Glukose-Toleranztest, oral (oGTT)<br />
s. Glukose / s. „Funktionsteste“ S. 181 ff.<br />
nüchtern: 76 - 110 mg/dl<br />
postprandial: 1 Std. unter 160 mg/dl<br />
2 Std. unter 120 mg/dl<br />
3 Std. unter 100 mg/dl<br />
Glutamat-Decarboxylase-Ak s. GAD-II Ak<br />
Glutamat-Dehydrogenase s. GLDH<br />
Glutamat-Oxalacetat-Transaminase s. GOT<br />
Glutamat-Pyruvat-Transaminase s. GPT<br />
Glutamyl-Transpeptidase s. Gamma GT<br />
Glutathion, intrazellulär<br />
206 - 584 mg/l<br />
Gluten-IgE s. Gliadin Ak<br />
Glykoprotein, Alpha 1-saures (Orosomucoid)<br />
50 - 120 mg/dl<br />
Glykoprotein I Ak, Beta 2-<br />
negativ<br />
kinetisch<br />
PCR und<br />
Sequenzierung<br />
(Exons 2 - 3)<br />
Enzymat. Test<br />
HEXOKINASE<br />
EDTA-Blut, frisch<br />
F<br />
EDTA-Blut<br />
(extra Röhrchen)<br />
F<br />
NaF-Blut<br />
Geringe Stabilität im Vollblut (30 Min.)<br />
HPLC Vollblut (EDTA-, oder Heparin-Blut)<br />
Intrazellulär 24 h stabil.<br />
Nephelometrie Serum<br />
F<br />
EIA Serum<br />
F<br />
1 ml<br />
3 ml<br />
1 ml täglich<br />
1 ml 1x / Woche<br />
1 ml<br />
1 ml
*<br />
Alphabetisches Verzeichnis der Analyte<br />
Untersuchung / Referenzbereich Methode Material / Hinweise Menge Testhäufigkeit<br />
Glykosylierte Hämoglobine s. Hb A1c / Hb A1a-c<br />
Gold<br />
therapeutischer Bereich: 2,5 - 8,0 µg/ml (i.m.)<br />
0,4 - 0,8 µg/ml (p.o.)<br />
Gonadotropine s. FSH, LH<br />
Gonokokken s. Neisseria gonorhoeae<br />
GOT (ASAT) (Glutamat-Oxalacetat-Transaminase)<br />
Männer: 10 - 50 U/l<br />
Frauen: 10 - 35 U/l<br />
GPT (ALAT) (Glutamat-Pyruvat-Transaminase)<br />
Männer: 10 - 50 U/l<br />
Frauen: 10 - 35 U/l<br />
Großes Blutbild s. a. Differentialblutbild<br />
Männer Frauen Kinder<br />
Hb 14,0-18,0 g/dl 12,0-16,0 11,0-14,0<br />
Ery 4,2-6,2 Mio<br />
Leuko 4,0-10,0 Tsd<br />
Thrombo 150-400 Tsd<br />
Hk 37-53 %<br />
MCH 26,0-35,0 pg<br />
MCV 83,0-110,0 fl<br />
MCHC 28,0-38,0 g/dl<br />
Neutroph. 41,2- 0,1 %<br />
Lymphoz. 22,4-47,9 %<br />
Monozyten 2,0-12,0 %<br />
Eosinophile 0,8-8,0 %<br />
Basophile 0,0-2,0 %<br />
Gruber-Widal-Reaktion s. Salmonella Ak<br />
AAS Serum<br />
F<br />
Kinet. UV-Test<br />
IFCC 37°C, liquid<br />
Kinet. UV-Test<br />
IFCC 37°C, liquid<br />
autom. Diff./<br />
Mikroskopie<br />
2 ml<br />
Serum 1 ml täglich<br />
Serum 1 ml täglich<br />
EDTA-Blut<br />
Sollte am gleichen Tag gemessen werden.<br />
3 ml täglich<br />
103
Alphabetisches Verzeichnis der Analyte<br />
104<br />
+<br />
Untersuchung / Referenzbereich Methode Material / Hinweise Menge Testhäufigkeit<br />
17-Hydroxypregnenolon s. a. Progesteron<br />
Erwachsene: 30 - 350 ng/ml<br />
17-Alpha-OH-Progesteron<br />
(17-Alpha-Hydroxyprogesteron)<br />
Kinder:<br />
2. - 7. Jahr < 50 ng/dl<br />
7. - 12. Jahr 10,0 - 140 ng/dl<br />
Männer: 30,0 - 330 ng/dl<br />
Frauen:<br />
Follikelphase 20,0 - 100 ng/dl<br />
Lutealphase 100 - 400 ng/dl<br />
Perinatalphase 200 - 1000 ng/dl<br />
< 3. Monat < ca. 450 ng/dl<br />
bei Frühgeborenen sind höhere Werte zu erwarten<br />
18-Hydroxycorticosteron<br />
Serum: Erwachsene 11,5 - 55 ng/dl (Ruhe)<br />
Harn: 1,5 - 6,5 µg/die<br />
5-Hydroxyindolessigsäure (5-HIES)<br />
bis 8,50 mg/die<br />
5-Hydroxytryptamin s. Serotonin<br />
5-Hydroxytryptophan<br />
Serum: < 0,1 mg/dl<br />
Harn: < 1 mg/l<br />
9-Hydroxyrisperidon s. Risperidon<br />
Hämatokrit s. a. Blutbild<br />
Männer: 42,0 - 52,0 %<br />
Frauen: 37,0 - 47,0 %<br />
RIA nach<br />
Chromatographie<br />
Serum<br />
F<br />
RIA Serum, Plasma 1 ml 1x / Woche<br />
RIA<br />
RIA<br />
Serum<br />
F<br />
24-Std.-Sammelharn<br />
F<br />
HPLC 24-Std.-Sammelharn<br />
Im Behälter sammeln über 5 ml Eisessig!<br />
Dunkel aufbewahren!<br />
Bitte Gesamtmenge angeben.<br />
HPLC<br />
HPLC<br />
Widerstandsmessung<br />
(berechnet)<br />
Serum<br />
Harn<br />
2 ml<br />
2 ml<br />
5 ml<br />
5 ml 1x / Woche<br />
2 ml<br />
10 ml<br />
EDTA-Blut 3 ml täglich
+<br />
Alphabetisches Verzeichnis der Analyte<br />
Untersuchung / Referenzbereich Methode Material / Hinweise Menge Testhäufigkeit<br />
Hämochromatose, hereditäre (HH) s. „Human (molekular-) genetische Untersuchungen“ S. 245 ff.<br />
Hämoglobin-Elektrophorese<br />
Hb-Elektrophorese<br />
s. Befund<br />
Hb-Elektrophorese mit HbA2 und HbF, sowie Nachweis<br />
abnormer Hämoglobine (z.B. HbS, HbE)<br />
Hämoglobin, fetales (HbF)<br />
s. Hb-Elektrophorese<br />
Erwachsene: < 0,8 % (v. gesamten Hb)<br />
Säuglinge:<br />
bis 2. Monat bis 50 %<br />
bis 4. Monat bis 15 %<br />
bis 5. Monat bis 5 %<br />
bis 2 Jahre bis 2 %<br />
Hämoglobin, freies s. Freies Hb<br />
Hämoglobin i. Stuhl (Okkultes Blut im Stuhl)<br />
negativ<br />
Immunologischer Nachweis<br />
negativ<br />
Hämoglobin s. Blutbild<br />
Männer: 14 - 18 g/dl<br />
Frauen: 12 - 16 g/dl<br />
Hämoglobin A1 s. HbA1<br />
Hämoglobin A2 s. Hb-Elektrophorese<br />
bis 3,5 % des gesamten Hb<br />
Elektrophorese EDTA-Blut 3 ml 1x / Woche<br />
Elektrophorese EDTA-Blut 2 ml 1x / Woche<br />
Mod. Guajak-Test<br />
EIA<br />
Autom. Widerstands-<br />
Messung<br />
Stuhl<br />
Drei Tage vor der Untersuchung schlackenreiche<br />
Kost, keine bluthaltige Nahrung, kein<br />
Vitamin C.<br />
Stuhl<br />
Keine diätetische Vorbereitung erforderlich,<br />
weil sehr spezifischer Nachweis!<br />
ca. 2 g<br />
ca. 2 g<br />
täglich<br />
nach Bedarf<br />
EDTA-Blut 3 ml täglich<br />
Elektrophorese EDTA-Blut 2 ml 1 x / Woche<br />
105
Alphabetisches Verzeichnis der Analyte<br />
106<br />
+<br />
Untersuchung / Referenzbereich Methode Material / Hinweise Menge Testhäufigkeit<br />
Hämopexin<br />
50 - 115 mg/dl<br />
Haemophilus influenzae (Typ b)<br />
Erregerdirektnachweis: negativ<br />
Kultur: negativ<br />
IgG-Ak: nur zur Beurteilung der Immunitätslage<br />
(Typ b) Kurzzeitschutz: 0,19 - 1,0 µg/ml<br />
Langzeitschutz (> 1 J.): > 1,0 µg/ml<br />
Haloperidol<br />
therapeutischer Bereich: 2 - 50 ng/ml<br />
toxisch ab etwa: 100 ng/ml<br />
Kinder 10 ng/ml<br />
Hantavirus<br />
IgM-/IgG-Ak: bis 1:16<br />
Haptoglobin<br />
50 - 320 mg/dl<br />
Harn s. Harnstatus<br />
- mikrobiologische Untersuchungen<br />
- zytologische Untersuchungen<br />
Harnkonkrement (Harnstein)<br />
(Nieren-, Blasen-, Ureterstein)<br />
s. Bericht<br />
Harnsäure<br />
Serum Harn<br />
Männer: 3,4 - 7,0 mg/dl 37,0 - 92,0 mg/dl<br />
Frauen: 2,0 - 5,7 mg/dl 37,0 - 92,0 mg/dl<br />
Punktat<br />
Männer: 3,0 - 7,0 mg/dl<br />
Frauen: 2,4 - 5,7 mg/dl<br />
RID Serum<br />
F<br />
Immunpräzipitation<br />
Kultur<br />
EIA<br />
Liquor<br />
F<br />
LC-MS Serum<br />
F<br />
IFT/ Immunoblot Serum<br />
F<br />
Kinet.<br />
Nephelometrie<br />
Sputum, Abstriche<br />
Serum<br />
F<br />
1 ml<br />
0,5 - 2 ml<br />
1 ml<br />
0,5 ml<br />
1 ml<br />
täglich<br />
Serum 1 ml täglich<br />
Infrarot-Spektroskopie Versand in verschlossenem Gefäß, Röhrchen<br />
o. ä. (trocken), mindestens 1 mg<br />
F<br />
Enzym. Farbtest Serum<br />
24-Std.-Sammelharn<br />
Gesamtmenge angeben!<br />
Synovialflüssigkeit / Punktat<br />
Konkrement<br />
1 ml<br />
5 ml<br />
1 ml<br />
nach Bedarf<br />
täglich
+<br />
Alphabetisches Verzeichnis der Analyte<br />
Untersuchung / Referenzbereich Methode Material / Hinweise Menge Testhäufigkeit<br />
Harnstatus (Sediment und Stix)<br />
Harnübersicht:<br />
beinhaltet die qualitative Bestimmung von<br />
pH-Wert, Eiweiß, Ketonkörper, Urobilinogen,<br />
Bilirubin, Nitrit, Glukose.<br />
Harnsediment:<br />
beinhaltet die qualitative Bestimmung von Erythrozyten,<br />
Leukozyten, Zylindern, Kristallen, Bakterien<br />
s. Bericht<br />
Harnstein-Analyse s. Harnkonkrement<br />
Harnstoff<br />
Serum: bis 50 mg/dl<br />
Harn: 847 - 2967 mg/dl<br />
Harnstoff-N<br />
bis 20 mg/dl<br />
Hb-F s. Hb-Elektrophorese<br />
Hb-S s. Hb-Elektrophorese<br />
HbA1 (Hämoglobin A1)<br />
Glykosylierte Hämoglobine<br />
HbA1c ist der HbA1-Bestimmung vorzuziehen!<br />
Gibt einen Anhalt für den Glukose-Stoffwechsel der<br />
vergangenen 3 Monate.<br />
5,7 - 7,0 %<br />
Stix ((Combur-10-<br />
Teststreifen)<br />
Mikroskopie<br />
Kinet. UV-Test<br />
UREASE UV<br />
Kinet. UV-Test<br />
Harn, frisch<br />
(Spontan, Mittelstrahlharn)<br />
Serum<br />
24-Std. Sammelharn<br />
Serum<br />
HPLC EDTA-Blut<br />
bei Kindern auch Kapillarblut<br />
(tel. Rücksprache erforderlich)<br />
10 ml täglich<br />
0,5 ml<br />
0,5 ml<br />
0,5 ml<br />
täglich<br />
täglich<br />
1 ml täglich<br />
107
Alphabetisches Verzeichnis der Analyte<br />
108<br />
+<br />
Untersuchung / Referenzbereich Methode Material / Hinweise Menge Testhäufigkeit<br />
HbA1c (Hämoglobin A1c)<br />
Glykosyliertes Hämoglobin<br />
HbA1c stellt den größten Anteil der HbA1-Fraktion dar und<br />
ist das genauere Maß für den Glukose-Stoffwechsel und<br />
somit der HbA1-Bestimmung vorzuziehen.<br />
4,2 - 5,8 %<br />
Einstellung (HbA1c):<br />
- gute Einstellung bis 6,5 %<br />
- befriedigende Einstellung bis 7,5 %<br />
HBDH (Alpha-Hydroxybutyrat-Dehydrogenase)<br />
Erwachsene: < 135 U/l<br />
HCG (Human-Chorion-Gonadotropin) s. Beta-HCG<br />
HDL-Cholesterin<br />
Männer: 35 - 55 mg/dl<br />
(progn. ungünstig: < 35 mg/dl)<br />
Frauen: 45 - 65 mg/dl<br />
(progn. ungünstig: < 45 mg/dl)<br />
Helicobacter pylori 13 C-Harnstoff-Atemtest s. Atemtest<br />
Helicobacter pylori Ak<br />
IgG/ IgA: negativ unter 9,0 E/ml<br />
Graubereich 9,0 - 11,0 E/ml<br />
positiv über 11,0 E/ml<br />
Immunoblot (zur Bestätigung): s. Befund<br />
Ag-Nachweis (Alternative zum Atemtest): negativ<br />
Heparin-induzierte-Thrombozyten-Ak (HIT-Typ II)<br />
negativ<br />
Hepatitis A (HAV) Ak<br />
- HAV-IgG/IgM-Ak<br />
s. Befund<br />
HPLC EDTA-Blut<br />
bei Kindern auch Kapillarblut<br />
(tel. Rücksprache erforderlich)<br />
1 ml täglich<br />
Enzymtest Serum 1 ml täglich<br />
Homogener<br />
enzym. Farbtest<br />
ELISA<br />
Immunoblot<br />
ELISA<br />
Serum<br />
Blutentnahme nach 12 - 14 Stunden<br />
Nahrungskarenz.<br />
Serum<br />
Serum<br />
Stuhl<br />
ELISA Serum<br />
F<br />
1 ml täglich<br />
1 ml<br />
1 ml<br />
ca. 2 g<br />
2 ml<br />
1x / Woche<br />
1x / Woche<br />
1x / Woche<br />
MEIA Serum, Plasma 1 ml täglich
+<br />
Alphabetisches Verzeichnis der Analyte<br />
Untersuchung / Referenzbereich Methode Material / Hinweise Menge Testhäufigkeit<br />
Hepatitis B (HBV) Ak u. Ag<br />
- HBs-Ak / quantitativ<br />
Neue STIKO-Empfehlung zur Auffrischung des Impfschutzes<br />
entsprechend dem nach der Grundimmunisierung<br />
erreichten Anti-HBs-Titer (Kontrolle etwa 1-2 Monate<br />
nach der 3. Impfdosis):<br />
< 100 mIE/ml, umgehend erneute Impfung (1 Dosis)<br />
> 100 mIE/ml, Impfschutzauffrischung (1Dosis)<br />
nach 10 Jahren.<br />
Bei Fortbestehen eines Infektionsrisikos:<br />
Auffrischimpfungen in Intervallen von 10 Jahren.<br />
- HBs-Ag<br />
- HBe-Ag<br />
- HBc-Ak (IgG + IgM)<br />
- HBc-IgM Ak<br />
- HBe-Ak<br />
s. Befund<br />
Hepatitis B-DNA (Viruslast), quantitativ<br />
Der lineare Messbereich der HBV-Viruslast-bestimmung<br />
liegt zwischen 1000 und 100 Mio. Kopien/ml. Ein Ergebnis<br />
von < 1000 Kop./ml bedeutet, dass HBV-DNS in geringer<br />
Kopienzahl nachgewiesen wurde und ggf. eine Wiederholungsuntersuchung<br />
zu empfehlen ist. Negative Ergebnisse<br />
liegen unterhalb der Nachweisgrenze von ca. 100 Kop./ml.<br />
Hepatitis C (HCV) Ak<br />
s. Befund<br />
MEIA<br />
Serum, Plasma<br />
PCR EDTA-Blut (ein volles Röhrchen)<br />
Bitte frisches Untersuchungsmaterial<br />
einsenden, max. 4 Std. alt!<br />
MEIA<br />
Immunoblot<br />
(zur Bestätigung)<br />
Serum, Plasma<br />
Lagerung bei 2-8°C bis zu 2 Wochen;<br />
ansonsten einfrieren<br />
1 ml<br />
täglich<br />
7-9 ml 1x / Woche<br />
1 ml<br />
1 ml<br />
täglich<br />
1x / Woche<br />
109
Alphabetisches Verzeichnis der Analyte<br />
110<br />
+<br />
Untersuchung / Referenzbereich Methode Material / Hinweise Menge Testhäufigkeit<br />
Hepatitis C-RNA, qualitativ<br />
negativ<br />
Hepatitis C-RNA, quantitativ (Viruslast)<br />
Der Meßbereich liegt zwischen<br />
12 - 100.000.000 IE/ml<br />
Hepatitis C-Genotypisierung<br />
Klassifizierung in 6 Genotypen – soweit möglich,<br />
mit Subtypen nach Simmonds:<br />
- Genotyp 1 a, b, c u. 4 für Therapie: eher ungünstig<br />
- Genotyp 2 a, b, c u. 3 für Therapie: eher günstig<br />
- Genotyp 5 u. 6: bisher nicht bekannt<br />
Hepatitis D (HDV)<br />
IgG-Ak: negativ<br />
IgM-Ak: negativ<br />
HDV-Ag: negativ<br />
Hepatitis E (HEV) Ak<br />
IgG-Ak: negativ<br />
IgM-Ak: negativ<br />
Immunoblot (zur Bestätigung): negativ<br />
HER-2/ Neu<br />
Tumormarker für Mamma-Ca / Nachsorge<br />
s. Befund<br />
PCR<br />
PCR<br />
PCR<br />
EIA<br />
EIA<br />
EIA<br />
EIA<br />
Immunoblot<br />
EDTA-Blut (ein volles Röhrchen)<br />
EDTA-Blut<br />
Bitte frisches Untersuchungsmaterial<br />
einsenden, max. 4 Std. alt!<br />
EDTA-Blut<br />
Serum<br />
F<br />
Serum<br />
F<br />
Serum<br />
F<br />
Serum<br />
F<br />
Serum<br />
F<br />
EIA Serum<br />
F<br />
7-9 ml<br />
7-9 ml<br />
7-9 ml<br />
1 ml<br />
1 ml<br />
1 ml<br />
1 ml<br />
1 ml<br />
1 ml<br />
1x / Woche<br />
1x / Woche<br />
1x / Woche
+<br />
Alphabetisches Verzeichnis der Analyte<br />
Untersuchung / Referenzbereich Methode Material / Hinweise Menge Testhäufigkeit<br />
Herpes-simplex-Virus (HSV 1-2) -Ak<br />
Vorkommen meist im Mundbereich:<br />
IgG-Ak-Typ 1 < 9,0 E/ml<br />
IgM-Ak-Typ 1 negativ<br />
Vorkommen meist im Genitalbereich:<br />
IgG-Ak-Typ 2 < 9,0 E/ml<br />
IgM-Ak-Typ 2 negativ<br />
HSV 1-2 Direktnachweis:<br />
negativ<br />
Herzmuskel Ak s. a. HMA<br />
< 1 : 10<br />
HGH (Human Growth Hormon) s. STH<br />
HHV 6 Ak (humanes Herpes Virus 6)<br />
IgG-Ak: negativ<br />
IgM-Ak: negativ<br />
HHV 7 Ak (humanes Herpes Virus 7)<br />
IgG-Ak: unter 1:16<br />
IgM-Ak: unter 1:16<br />
HHV 8 Ak (humanes Herpes Virus 8)<br />
IgG-Ak: negativ<br />
Hippursäure i. Harn s. Toluol<br />
ELISA<br />
ELISA<br />
PCR<br />
Serum<br />
Serum<br />
„Gensonde“ oder trockener Tupfer vom<br />
Bläscheninhalt<br />
Liquor<br />
(Bitte keine Abstriche mit Transportmedium!)<br />
PCR-Abstrich-Besteck (Gensonde) bitte<br />
anfordern!<br />
1 ml<br />
1 ml<br />
Abstrich<br />
1 ml<br />
2-3 x / Woche<br />
2-3 x / Woche<br />
1x / Woche<br />
IFT Serum 1 ml nach Bedarf<br />
IFT Serum<br />
F<br />
IFT Serum<br />
F<br />
IFT Serum<br />
F<br />
1 ml<br />
1 ml<br />
1 ml<br />
111
Alphabetisches Verzeichnis der Analyte<br />
112<br />
+<br />
Untersuchung / Referenzbereich Methode Material / Hinweise Menge Testhäufigkeit<br />
Histamin<br />
Heparin-Blut:<br />
Normalpersonen: 25 - 75 ng/ml<br />
Allergiker: 48 - 131 ng/ml<br />
EDTA-Plasma: < 1,0 ng/ml<br />
Harn: 10 - 30 ng/ml<br />
Histon Ak<br />
negativ<br />
Histoplasma capsulatum (Mycel)<br />
unter 1:10<br />
Histoplasma capsulatum (Hefe)<br />
unter 1:10<br />
HIV-RNA, quantitativ (Viruslast)<br />
Der Meßbereich der HIV-Viruslastbestimmung liegt<br />
zwischen 40 Kopien/ml und 10 Mio Kopien/ml<br />
HIV-Resistenzbestimmung (Genotypisierung)<br />
Referenzstamm: Vollempfindlicher Wildstamm<br />
HIV 1/2-Serologie<br />
HIV-Suchtest (Kombitest)<br />
HIV 1/2-Ak + p24Ag: negativ<br />
HIV-Bestätigungstest (Westernblot):<br />
Bestätigung eines positiven Suchtestergebnisses durch<br />
Immunoblot.<br />
negativ<br />
RIA<br />
RIA<br />
RIA<br />
Heparin-Blut<br />
F<br />
EIA Serum<br />
F<br />
KBR Serum<br />
F<br />
KBR Serum<br />
F<br />
PCR<br />
EDTA-Plasma<br />
F<br />
Harn, Postversand gefroren<br />
F<br />
EDTA Blut (ein volles Röhrchen)<br />
Bitte frisches Untersuchungsmaterial<br />
einsenden, max. 4 Std. alt!<br />
PCR / Sequenzanalyse EDTA Blut (ein volles Röhrchen)<br />
Bitte frisches Untersuchungsmaterial<br />
einsenden, max. 4 Std. alt!<br />
MEIA<br />
Immunoblot<br />
Serum, Plasma<br />
Serum, Plasma<br />
5 ml<br />
2 ml<br />
10 ml<br />
1 ml<br />
1 ml<br />
1 ml<br />
7-9 ml<br />
täglich<br />
7-9 ml 1x / Woche<br />
1 ml<br />
100 µl<br />
täglich<br />
nach Bedarf
+<br />
Alphabetisches Verzeichnis der Analyte<br />
Untersuchung / Referenzbereich Methode Material / Hinweise Menge Testhäufigkeit<br />
HLA-Antigene (HLA-Typisierung)<br />
A-, B-, C-Gruppe<br />
(serologisch / molekularbiologisch)<br />
s. Befund<br />
Gruppe A: z.B. A3, A9, A29<br />
Gruppe B: z.B. B5, B7, B8, B12, B14, B27, B40<br />
HLA-B 27<br />
Humanes Lymphozyten-Ag B 27<br />
negativ<br />
HLA-DQ-Antigene<br />
(serologisch / molekularbiologisch)<br />
s. Befund<br />
z.B. DQ3, DQ5, DQ6<br />
HLA-DR-Antigene<br />
(serologisch / molekularbiologisch)<br />
s. Befund<br />
z.B. DR1, DR2, DR3, DR4<br />
HLA-Klasse I-Isoantikörper<br />
negativ<br />
HMA s. Herzmuskel Ak<br />
Homocystein (Hyperhomocysteinämie) s. MTHFR (PCR)<br />
C677T Polymorphismus<br />
Homocystein<br />
bis 15,0 µmol/l<br />
PCR-SSP EDTA-Blut<br />
F<br />
Durchflusszytometrie EDTA-Blut, frisch<br />
(Postversand nur mit Einschränkung<br />
möglich!)<br />
Material nicht einfrieren oder zentrifugieren!<br />
Lagerung bei Raumtemperatur.<br />
PCR-SSP EDTA-Blut<br />
F<br />
PCR-SSP EDTA-Blut<br />
F<br />
EIA Serum<br />
F<br />
MEIA / HPLC Serum / EDTA-Plasma<br />
Innerhalb 45 min. nach der Blutentnahme<br />
Probe zentrifugieren und Überstand (Serum<br />
bzw. Plasma) abhebern!<br />
3 ml<br />
3 ml täglich<br />
3 ml<br />
3 ml<br />
1 ml<br />
1 ml 1x / Woche<br />
113
Alphabetisches Verzeichnis der Analyte<br />
114<br />
+<br />
Untersuchung / Referenzbereich Methode Material / Hinweise Menge Testhäufigkeit<br />
Homogentisinsäure<br />
bis 300 mg/l<br />
Homovanillinsäure (HVS)<br />
bis 7,50 mg/die<br />
Human-Chorion-Gonadotropin s. HCG<br />
Humanes Herpesvirus, Typ 6, 7, 8 s. HHV 6<br />
Humane Papillomaviren (HPV)<br />
Direktnachweis und Differenzierung:<br />
- High risk-Typen negativ<br />
- Low risk-Typen negativ<br />
Beta-Hydroxybutyrat (Beta-Hydroxybuttersäure)<br />
Erwachsene: bis 5,0 mg/dl<br />
Kinder: bis 5,0 mg/dl<br />
Neugeborene: bis 10 mg/dl<br />
Hydroxyprolin<br />
Plasma, Serum: bis 50 µmol/l<br />
Harn (24 h): bis 35 mg/die<br />
GC-MS 24-Std.-Sammelharn<br />
sammeln über 5 ml Eisessig<br />
F<br />
HPLC 24-Std.-Sammelharn<br />
sammeln über 5 ml Eisessig und dunkel<br />
aufbewahren!<br />
Bitte Sammelmenge angeben.<br />
Hybridisierungsassay Abstrich-Sonde<br />
(Gensonden-Röhrchen)<br />
enzym. Serum<br />
F<br />
HPLC<br />
HPLC<br />
Keine Serologie verfügbar.<br />
Plasma, Serum<br />
Diätvorschrift beachten, nüchtern, zur<br />
Vermeidung von Artefakten:<br />
Proben eingefroren oder innerhalb von 6 h<br />
(Fahrdienst) zustellen!<br />
F<br />
24-Std.-Sammelharn<br />
über 5 ml Eisessig sammeln<br />
F<br />
10 ml<br />
5 ml 1x / Woche<br />
1 1x / Woche<br />
0,5 ml<br />
1 ml<br />
10 ml
,<br />
Alphabetisches Verzeichnis der Analyte<br />
Untersuchung / Referenzbereich Methode Material / Hinweise Menge Testhäufigkeit<br />
ICA s. Inselzellen Ak<br />
IgA (Immunglobulin A)<br />
Serum: 90 - 450 mg/dl<br />
IgA im Liquor (Erw.): bis 0,5 mg/dl<br />
IgA-Quotient:<br />
abhängig vom Albumin-Quotient.<br />
Siehe Reiber-Diagramm.<br />
Speichel (sekretorisch): 5 - 10 mg/dl<br />
IgD (Immunglobulin D)<br />
Erwachsene: bis 100 IU/ml<br />
IgE, allergenspezifisch<br />
s. „Allergie-Diagnostik“ S. 217 ff.<br />
Rastklasse 0 < 0,35 U/ml negativ<br />
Rastklasse 1 0,35-0,7 U/ml grenzwertig<br />
Rastklasse 2 0,7-3,5 U/ml mäßig hoch<br />
Rastklasse 3 3,5-17,5 U/ml hoch<br />
Rastklasse 4 17,5-50 U/ml sehr hoch<br />
Rastklasse 5 50-100 U/ml sehr hoch<br />
Rastklasse 6 > 100 U/ml sehr hoch<br />
Rastklasse 1: Ak in niedriger Konzentration bei Pollinosis<br />
ohne Bedeutung, aber bei schwachen Allergenen wie<br />
Hausstaub oder Schimmelpilzen u. U. krankheitsrelevant.<br />
IgE (Immunglobulin E)<br />
bis 120 IU/ml<br />
IGF-1 (Insulin-like Growth Factor) s. Somatomedin C<br />
Kinet. Nephelometrie<br />
Kinet. Nephelometrie<br />
Nephelometrie/<br />
Berechnung<br />
ELISA<br />
Serum<br />
Liquor<br />
F<br />
RID Serum<br />
F<br />
Serum-/ Liquor-Paar<br />
Speichel (sekretorisch)<br />
F<br />
1 ml<br />
1 ml<br />
je 1 ml<br />
1 ml<br />
1 ml<br />
täglich<br />
EAST Serum 5-10 ml täglich<br />
Chemilumineszenz/ LIA Serum 1 ml täglich<br />
115
Alphabetisches Verzeichnis der Analyte<br />
116<br />
,<br />
Untersuchung / Referenzbereich Methode Material / Hinweise Menge Testhäufigkeit<br />
IgG (Immunglobulin G)<br />
Serum: 800 - 1800 mg/dl<br />
Liquor: Erwachsene bis 3,4 mg/dl<br />
IgG-Quotient:<br />
abhängig vom Albumin-Quotient.<br />
Siehe Reiber-Diagramm (dem Befund beigefügt)<br />
Harn: bis 12 mg/l<br />
IgG-Subklassen<br />
Erwachsene:<br />
IgG1 5,15 - 9,20 mg/ml<br />
IgG2 1,50 - 4,92 mg/ml<br />
IgG3 0,16 - 0,65 mg/ml<br />
IgG4 0,08 - 1,51 mg/ml<br />
Kinder (mg/ml): IgG1 IgG2<br />
0 - 1 Jahr 1,82 - 5,48 0,23 - 1,56<br />
1 - 2 Jahre 2,77 - 6,83 0,34 - 1,71<br />
2 - 3 Jahre 3,75 - 8,41 0,53 - 1,78<br />
3 - 5 Jahre 3,69 - 10,97 0,79 - 2,11<br />
5 - 7 Jahre 3,82 - 11,18 0,69 - 2,92<br />
7 - 10 Jahre 4,96 - 11,13 0,75 - 3,95<br />
10 - 13 Jahre 4,77 - 10,55 1,02 - 4,14<br />
13 - 16 Jahre 3,90 - 9,50 1,47 - 4,64<br />
Kinder (mg/ml): IgG3 IgG4<br />
0 - 1 Jahr 0,08 - 0,68 < 0,03 - 0,26<br />
1 - 2 Jahre 0,16 - 0,79 < 0,03 - 0,75<br />
2 - 3 Jahre 0,21 - 1,01 < 0,03 - 0,49<br />
3 - 5 Jahre 0,08 - 1,02 < 0,03 - 1,99<br />
5 - 7 Jahre 0,11 - 0,70 0,3 - 1,08<br />
7 - 10 Jahre 0,13 - 0,73 0,6 - 1,76<br />
10 - 13 Jahre 0,13 - 0,92 0,13 - 2,48<br />
13 - 16 Jahre 0,21 - 1,01 0,12 - 2,52<br />
Kinet. Nephelometrie<br />
Nephelometrie<br />
Nephelometrie/<br />
Berechnung<br />
Kinet. Nephelometrie<br />
Serum<br />
Liquor<br />
F<br />
Serum-/ Liquor-Paar<br />
Harn<br />
1 ml<br />
1 ml<br />
je 1 ml<br />
10 ml<br />
täglich<br />
täglich<br />
Nephelometrie Serum 1 ml täglich
,<br />
Alphabetisches Verzeichnis der Analyte<br />
Untersuchung / Referenzbereich Methode Material / Hinweise Menge Testhäufigkeit<br />
IgM (Immunglobulin M)<br />
Serum: 50 - 290 mg/dl<br />
Liquor (Erw.): bis 0,07 mg/dl<br />
IgM-Quotient:<br />
abhängig vom Albumin-Quotient.<br />
Siehe Reiber-Diagramm (dem Befund beigefügt)<br />
Imipramin / Desipramin, wirksamer Metabolit<br />
therapeutischer Bereich: 50 - 150 ng/ml<br />
toxisch ab etwa: 1.000 ng/ml<br />
- Desipramin (wirksamer Metabolit):<br />
therapeutischer Bereich: 30 - 300 ng/ml<br />
toxisch ab etwa: 1.000 ng/ml<br />
Immunelektrophorese s. a. Immunfixation<br />
IgG, IgA, IgM, Kappa, Lambda: alle unauffällig<br />
Immunfixation<br />
(Nachweis einer monoklonalen Gammopathie)<br />
im Anschluß an die Immunelektrophorese<br />
Serum: s. Befund<br />
Harn: s. Befund<br />
Immunglobuline<br />
siehe:<br />
- IgA<br />
- IgD<br />
- IgE<br />
- IgG / auch IgG-Subklassen<br />
- IgM<br />
- Kappa-Kette<br />
- Lambda-Kette<br />
Immunglobulin-L-Ketten s. Kappa-/ Lambda-Leichtketten<br />
Kinet. Nephelometrie<br />
Nephelometrie<br />
Nephelometrie/<br />
Berechnung<br />
Serum<br />
Liquor<br />
F<br />
HPLC Serum<br />
F<br />
Serum-/ Liquor-Paar<br />
Gelelektrophorese Serum<br />
nur in Zusammenhang mit Serum-<br />
Elektrophorese<br />
Fixation nach<br />
Agarosegel-<br />
Elektrophorese<br />
Serum<br />
Harn<br />
Nur in Zusammenhang mit Serum-<br />
Elektrophorese<br />
Serum, Liquor, Harn<br />
1 ml<br />
1 ml<br />
je 1 ml<br />
2 ml<br />
täglich<br />
1 ml 3 x / Woche<br />
2 ml<br />
10 ml<br />
3 x / Woche<br />
117
Alphabetisches Verzeichnis der Analyte<br />
118<br />
,<br />
Untersuchung / Referenzbereich Methode Material / Hinweise Menge Testhäufigkeit<br />
Immunkomplexe<br />
- aktivierte Komplement-Komponenten<br />
(C1q IgG-EIA)<br />
s. Befund<br />
Immunkomplexe, zirkulierende (CIC)<br />
C1q bis 88,0 µg/ml<br />
C3c bis 30,0 ml<br />
IgA bis 25,0 µg/ml<br />
IgG bis 190 µg/ml<br />
IgM bis 110 µg/ml<br />
Immunstatus s. Immunsystem S. 231 ff.<br />
Influenza-A-Virus-Ak<br />
unter 1:40<br />
Infl.-A-Direktnachweis:<br />
negativ<br />
Influenza-B-Virus-Ak<br />
unter 1:40<br />
Infl.-B.-Direktnachweis:<br />
negativ<br />
Inselzellen Ak (ICA)<br />
unter 1:10<br />
Insulin Ak (IAA, Insulin-Auto-Ak)<br />
IgG-Ak: < 1,0 U/ml<br />
IgM-Ak: negativ<br />
Insulin Ak /Schwein<br />
IgG-Ak: negativ<br />
IgM-Ak: negativ<br />
Insulin Ak /Rind<br />
IgG-Ak: negativ<br />
IgM-Ak: negativ<br />
EIA Serum<br />
F<br />
RID Serum<br />
Postversand gefroren<br />
KBR<br />
Schnelltest<br />
KBR<br />
Schnelltest<br />
Serum<br />
Nasenaspirat, Nasen-, Nasenrachen-<br />
Abstrich<br />
Serum<br />
Nasenaspirat, Nasen-, Nasenrachen-<br />
Abstrich<br />
1 ml<br />
1 ml 1x / Woche<br />
1 ml<br />
1<br />
1 ml<br />
1<br />
nach Bedarf<br />
nach Bedarf<br />
(sofort)<br />
nach Bedarf<br />
nach Bedarf<br />
(sofort)<br />
IFT Serum 1 ml nach Bedarf<br />
IRMA<br />
EIA<br />
EIA<br />
Serum<br />
F<br />
Serum<br />
F<br />
Serum<br />
F<br />
2 ml<br />
2 ml<br />
2 ml
,<br />
Alphabetisches Verzeichnis der Analyte<br />
Untersuchung / Referenzbereich Methode Material / Hinweise Menge Testhäufigkeit<br />
Insulin-Like Growth Faktor<br />
Binding-Protein-3 (IGFBP-3)<br />
2. - 23. Monat: 0,7 - 2,5 µg/ml<br />
2. - 4. Lebensjahr: 0,9 - 3,8 µg/ml<br />
6. - 10. Lebensjahr: 1,3 - 4,7 µg/ml<br />
Pubertät (12. - 16. Lj): 1,8 - 6,1 µg/ml<br />
20. - 25. Lebensjahr: 1,5 - 5,5 µg/ml<br />
35. - 50. Lebensjahr: 1,5 - 3,6 µg/ml<br />
55 Jahre und älter: 1,3 - 2,6 µg/ml<br />
Insulin-Like Growth Faktor (IGF-1) s. Somatomedin C<br />
Insulin<br />
2,0 - 23,0 µlU/ml<br />
Interferon s. Zytokine<br />
Interleukin-1<br />
unter 5,0 pg/ml<br />
Interleukin-2<br />
Serum: bis 1,2 U/ml<br />
Plasma: s. Befund<br />
Liquor: s. Befund<br />
Interleukin-2 Rezeptor<br />
220 - 710 U/ml<br />
Interleukin-6<br />
unter 5,4 pg/ml<br />
RIA Serum<br />
F<br />
MEIA Serum, Plasma,<br />
Nabelvenenblut, Fruchtwasser<br />
Postversand gefroren<br />
Blutentnahme am nüchternen Patienten.<br />
LIA Serum, Postversand gefroren<br />
F<br />
EIA<br />
EIA<br />
EIA<br />
Serum, Postversand gefroren<br />
F<br />
Plasma, Postversand gefroren<br />
F<br />
Liquor, Postversand gefroren<br />
F<br />
LIA EDTA-Plasma, Serum<br />
Postversand gefroren<br />
F<br />
LIA Serum, Postversand gefroren<br />
F<br />
1 ml<br />
1 - 2 ml 1x / Woche<br />
2 ml<br />
1 ml<br />
1 ml<br />
0,5 ml<br />
2 ml<br />
2 ml<br />
119
Alphabetisches Verzeichnis der Analyte<br />
120<br />
,<br />
Untersuchung / Referenzbereich Methode Material / Hinweise Menge Testhäufigkeit<br />
Interleukin-8<br />
bis 70 pg/ml<br />
Interleukine s. a. Zytokine<br />
Intrinsic Faktor Ak s. a. Parietalzell Ak<br />
negativ<br />
Irreguläre Ak s. Blutgruppe / Antikörper-Suchtest<br />
LIA Serum, Postversand gefroren<br />
F<br />
RIA Serum<br />
F<br />
1 ml<br />
1 ml
-<br />
Alphabetisches Verzeichnis der Analyte<br />
Untersuchung / Referenzbereich Methode Material / Hinweise Menge Testhäufigkeit<br />
Jo-1 Ak s. „Immunsystem“, Autoantikörper, S. 234 ff.<br />
Jod<br />
Serum: 46 - 70 µg/l<br />
Harn (24 h): 27 - 403 µg/die<br />
Photometrie<br />
Photometrie<br />
Serum<br />
F<br />
24-Std.-Sammelharn<br />
Sammelmenge angeben!<br />
F<br />
5 ml<br />
10 ml<br />
121
Alphabetisches Verzeichnis der Analyte<br />
122<br />
.<br />
Untersuchung / Referenzbereich Methode Material / Hinweise Menge Testhäufigkeit<br />
Kälteagglutinine s. Kryoglobuline<br />
Kalium<br />
Serum: 3,6 - 5,5 mval/l<br />
Harn (24 h): 25 - 125 mval/die<br />
Kappa-/ Lambda-Leichtketten<br />
s. a. Immunglobuline<br />
Leichtketten:<br />
- Kappa 2,0 - 4,0 g/l<br />
- Lambda 1,1 - 2,4 g/l<br />
Harn (qualitativ): negativ<br />
Kappa-/ Lambda-Leichtketten, freie<br />
Freie Leichtketten:<br />
- Kappa 3,30 - 19,40 mg/l<br />
- Lambda 5,71 - 26,30 mg/l<br />
s. a. Bence-Jones-Protein i. H.<br />
Katecholamine<br />
siehe:<br />
- Adrenalin<br />
- Noradrenalin<br />
- Dopamin<br />
Bei Patienten mit intermittierend sezernierenden Phäochromozytomen<br />
sollte die 24-Std.-Harnsammelperiode<br />
unmittelbar nach der hypertensiven Krise beginnen.<br />
Bei fraglichen oder grenzwertigen Befunden kann ein<br />
Glukagon-Stimulationstest indiziert sein.<br />
Katzenkratz-Krankheit s. Bartonella henselae<br />
Ketonkörper s. Aceton i. H.<br />
Kleines Blutbild s. Blutbild<br />
ISE Roche<br />
ISE Roche<br />
Kinet. Nephelometrie<br />
Kinet. Nephelometrie<br />
Nephelometrie<br />
RIA nach<br />
Extraktion<br />
HPLC<br />
Serum, Hämolyse vermeiden!<br />
(binnen 30 Min. vom Blutkuchen trennen)<br />
24-Std.-Sammelharn<br />
Serum<br />
Harn (qualitativ)<br />
Serum<br />
F<br />
Harn (qualitativ)<br />
EDTA-Plasma<br />
nach 20 Minuten liegen.<br />
Postversand gefroren!<br />
F<br />
24-Std.-Sammelharn<br />
im Behälter über 5 ml Eisessig sammeln und<br />
bei 4°C unter Lichtausschluß aufbewahren!<br />
Bitte Sammelmenge angeben.<br />
1 ml<br />
5 ml<br />
1 ml<br />
1 ml<br />
1 ml<br />
2 ml<br />
20 ml<br />
täglich<br />
täglich<br />
täglich<br />
täglich<br />
1x / Woche
.<br />
Alphabetisches Verzeichnis der Analyte<br />
Untersuchung / Referenzbereich Methode Material / Hinweise Menge Testhäufigkeit<br />
Kobalt (Krebserzeugender Arbeitsstoff)<br />
Serum: bis 0,4 ng/ml<br />
Harn: bis 1,0 µg/l<br />
Kohlenmonoxyd-Hämoglobin s. CO-Hb<br />
Kokain s. Cocain<br />
Kollagen- Ak (Pool: Typ I - IV)<br />
negativ<br />
Komplement-Aktivität s. CH 50<br />
Komplementfaktoren s. C1q-, C2-, C3-, C4-Komplement<br />
Koproporphyrine s. Porphyrine<br />
Kreatin<br />
Harn (24 h):<br />
Männer 10 - 190 mg/die<br />
Frauen 30 - 270 mg/die<br />
Kinder (6-11 J.) 2,4 - 7,2 mg/kg Körpergewicht/die<br />
Säuglinge 5,2 - 20,4 mg/kg Körpergewicht/die<br />
Serum:<br />
Erwachsene 0,3 - 0,8 mg/dl<br />
Kinder 0,4 - 1,0 mg/dl<br />
Kreatinin<br />
Serum Harn<br />
Männer: 0,1 - 1,3 90 - 300 mg/dl<br />
Frauen: 0,1 - 1,1 90 - 300 mg/dl<br />
Kinder: 0,1 - 1,0 90 - 300 mg/dl<br />
Harn (24 h): 36 - 200 mg/die<br />
ICP-MS<br />
ICP-MS<br />
Serum<br />
F<br />
Harn<br />
F<br />
EIA Serum<br />
F<br />
Diacetyl/ alpha-<br />
Naphtol-R.<br />
Diacetyl/ alpha-<br />
Naphtol-R.<br />
Kinet. Farbtest<br />
Kinet. Farbtest<br />
24-Std.-Sammelharn<br />
F<br />
Serum<br />
F<br />
Serum<br />
24-Std.-Sammelharn<br />
Bitte Sammelmenge angeben.<br />
4 ml<br />
10 ml<br />
1 ml<br />
5 ml<br />
2 ml<br />
1 ml<br />
2 ml<br />
täglich<br />
täglich<br />
123
Alphabetisches Verzeichnis der Analyte<br />
124<br />
.<br />
Untersuchung / Referenzbereich Methode Material / Hinweise Menge Testhäufigkeit<br />
Kreatinin-Clearance<br />
Männer: 98 - 180 ml/min<br />
Frauen: 95 - 180 ml/min<br />
Kinder: 120 - 180 ml/min<br />
Referenzbereich bezieht sich in ml/min. auf 1,73 m 2<br />
Körperoberfläche einer 75 kg schweren Person.<br />
Kryoglobuline / Kältepräzipitine, -agglutinine<br />
negativ<br />
Kuhmilchprotein-Intoleranz / Screening<br />
IgG-Ak gegen: Kuhmilch (gesamt)<br />
Casein<br />
α-Lactalbumin<br />
β-Lactoglobulin<br />
Säuglinge unverdünnt bis 1:800<br />
Kleinkinder bis 1:400<br />
Index-Beurteilung:<br />
- Normalbereich < 1000<br />
- Grauzone 1000 - 1500<br />
- Kuhmilchprotein-Intoleranz möglich > 1500<br />
Kinet. Farbtest Serum<br />
24-Std.-Sammelharn<br />
Sammelmenge sowie Körpergewicht und<br />
Körpergröße angeben!<br />
Präzipitation Entnahme idealerweise hier in der Praxis,<br />
ansonsten Vollblut bei 37°C gerinnen lassen,<br />
zentrifugieren und Serum einschicken.<br />
EIA Serum<br />
F<br />
1 ml<br />
2 ml<br />
täglich<br />
10 ml Mo. - Do.<br />
1 ml
.<br />
Alphabetisches Verzeichnis der Analyte<br />
Untersuchung / Referenzbereich Methode Material / Hinweise Menge Testhäufigkeit<br />
Kupfer<br />
Kinder:<br />
unter 4. Monat 8,9 - 46,0 µg/dl<br />
4. - 6. Monat 25,0 - 108 µg/dl<br />
7. - 12. Monat 51,0 - 133 µg/dl<br />
1 - 5 Jahre 83,0 - 152 µg/dl<br />
6 - 9 Jahre 83,0 - 133 µg/dl<br />
10 - 13 Jahre 83,0 - 121 µg/dl<br />
Erwachsene: 70,0 - 150 µg/dl<br />
Harn (24 h): bis 40 µg/die<br />
Kupfer (freies)<br />
6 - 19 µg/dl<br />
Kupfer nach DMPS-Stimmulation („Dimaval ® “)<br />
(s. a. Funktionsteste S. 181 ff.)<br />
bis 500 µg/l<br />
ASS<br />
AAS<br />
AAS<br />
Serum<br />
24-Std.-Sammelharn<br />
F<br />
<strong>Für</strong> die Berechnung ist die Bestimmung von<br />
Kupfer und Coeruloplasmin not-wendig.<br />
Harn<br />
F<br />
1 ml<br />
10 ml<br />
10 ml<br />
1x / Woche<br />
125
Alphabetisches Verzeichnis der Analyte<br />
126<br />
/<br />
Untersuchung / Referenzbereich Methode Material / Hinweise Menge Testhäufigkeit<br />
L-Carnitin, frei<br />
Serum: 0,8 - 1,5 mg/dl<br />
Neugeborene:<br />
bis 7. Tag 0,3 - 0,6 mg/dl<br />
bis 30. Tag 0,5 - 1,1 mg/dl<br />
bis 1 Jahr 0,6 - 1,3 mg/dl<br />
Harn: 10 - 40 mg/die<br />
Seminalplasma: > 4,0 mg/dl<br />
Laktase-Mangel (Laktase-Gen-Polymorphismus)<br />
s. Befund<br />
s. a. „Human (molek.-) genet. Untersuchungen“ S. 245 ff.<br />
Laktat-Dehydrogenase s. LDH<br />
Laktat<br />
Plasma: 5 - 20 mg/dl<br />
Liquor: 10 - 20 mg/dl<br />
Punktat: 10 - 20 mg/dl<br />
Enzymtest<br />
Enzymtest<br />
Enzymtest<br />
Serum<br />
Harn<br />
Seminalplasma<br />
PCR EDTA-Blut<br />
Enzymat.-photom.<br />
Farbtest<br />
Enzymat.-photom.<br />
Farbtest<br />
Enzymat.-photom.<br />
Farbtest<br />
NaF- oder EDTA-Plasma<br />
Sofort nach Entnahme zentrifugieren!<br />
Liquor<br />
F<br />
Punktat<br />
F<br />
Laktoseintoleranz s. „Funktionsteste“ S. 181 ff.; s. „Human (molekular-) genetische Untersuchungen“ S. 245 ff.<br />
s. Laktase-Mangel<br />
Laktosetoleranz-Test s. „Funktionsteste“ S. 181 ff.<br />
Bezugsparameter: Glukose, Galaktose<br />
Lamblien (Giardien) - Direktnachweis<br />
negativ<br />
Lamotrigin<br />
2,0 - 10,0 µg/ml<br />
EIA /<br />
Mikroskopie<br />
Stuhl, ggf. Duodenalsaft<br />
(frische Probe)<br />
HPLC Serum, Plasma<br />
Bitte keine hämolytischen Proben!<br />
2 ml<br />
3 ml<br />
1x / Woche<br />
1x / Woche<br />
nach Bedarf<br />
3 ml 1x / Woche<br />
1 ml<br />
1 ml<br />
1 ml<br />
täglich<br />
ca. 2 g 3x / Woche<br />
1 ml 2x / Woche
Alphabetisches Verzeichnis der Analyte<br />
Untersuchung / Referenzbereich Methode Material / Hinweise Menge Testhäufigkeit<br />
LCM-Virus (Lymphozytäre Choriomeningitis-V.)<br />
bis 1:2<br />
LDH (Laktat-Dehydrogenase)<br />
Serum:<br />
Erwachsene: 135 - 225 U/l<br />
Säuglinge: bis 450 U/l<br />
Kleinkinder: bis 280 U/l<br />
Punktat: bis 200 U/l<br />
LDH-Isoenzyme<br />
- LDH 1 20 - 33 %<br />
erhöht bei:<br />
Myocardinfarkt, hämol. Anämie, Perniciosa, Hämolyse.<br />
- LDH 2 24 - 39 %<br />
erhöht bei:<br />
Myocardinfarkt, hämol. Anämie, Perniciosa, Hämolyse,<br />
Niereninfarkt<br />
- LDH 3 20 - 32 %<br />
erhöht bei:<br />
Erkrankungen des lymphoretikulären Systems, der Milz,<br />
Lungenembolie.<br />
- LDH 4 3 - 11 %<br />
erhöht bei:<br />
Erkrankungen der Milz, Lungenembolie.<br />
- LDH 5 3 - 14 %<br />
erhöht bei:<br />
Hepatopathien, Skelettmuskelerkrankungen.<br />
KBR Serum<br />
F<br />
Kinet. UV-Test<br />
IFCC 37°C, liquid<br />
Kinet. UV-Test<br />
IFCC 37°C, liquid<br />
Serum (kein Vollblut!)<br />
Punktat<br />
Gel-Elektrophorese Serum<br />
Nur hämolysefreies Serum verwendbar!<br />
F<br />
1 ml<br />
1 ml<br />
1 ml<br />
2 ml<br />
täglich<br />
täglich<br />
127
Alphabetisches Verzeichnis der Analyte<br />
128<br />
/<br />
Untersuchung / Referenzbereich Methode Material / Hinweise Menge Testhäufigkeit<br />
LDL-Cholesterin<br />
Referenzbereich nach NCEP, 2001:<br />
< 160 mg/dl bei weniger als 2 Risikofaktoren<br />
< 130 mg/dl bei 2 oder mehr Risikofaktoren<br />
< 100 mg/dl bei KHK und Diabetes mellitus<br />
Das LDL-Cholesterin wird rechnerisch aus der Konzentration<br />
des Ges.-Cholesterins, der Triglyceride und des HDL-<br />
Cholesterins bestimmt:<br />
LDL-Cholesterin = Ges.-Chol. ± Trigl./ 5 ± HDL-Chol.<br />
Berechnung nicht möglich, wenn Triglyceride > 400 mg/dl!<br />
Lebermembran Auto Ak (LMA)<br />
< 1:20<br />
Legionellen<br />
Legionella pneumophila (Legionärskrankheit)<br />
Antikörper: bis 1:128<br />
IgG-/ IgM-Ak: negativ<br />
(Typ 1 - 7)<br />
Antigen: negativ<br />
(Serotyp 1)<br />
Leishmanien-Ak (Leishmania donovani Ak)<br />
negativ<br />
Leponex s. Clozapin<br />
enzymatisch<br />
(errechnet)<br />
Friedewald-Formel<br />
Serum<br />
Blutentnahme nach 12 - 14 Std. Nahrungskarenz.<br />
Nur im Zusammenhang mit Cholesterin, HDL-<br />
Cholesterin und Triglyceriden anzufordern.<br />
IFT Serum<br />
Lagerung bei 2-8°C bis zu 48 Std.; bei<br />
längerer Lagerung bei -20°C einfrieren.<br />
IFT<br />
EIA<br />
EIA<br />
Serum<br />
F<br />
Serum<br />
F<br />
Harn, BAL<br />
F<br />
IFT/ IHA Serum<br />
F<br />
1 ml täglich<br />
1 ml nach Bedarf<br />
2 ml<br />
2 ml<br />
5 ml<br />
1 ml
Alphabetisches Verzeichnis der Analyte<br />
Untersuchung / Referenzbereich Methode Material / Hinweise Menge Testhäufigkeit<br />
Leptin<br />
Männer (BMI 18 - 25 kg/m 2 ):<br />
bis 6 ng/ml, vorläufiger Referenzbereich<br />
Frauen (BMI 18 - 25 kg/m 2 ):<br />
bis 12 ng/ml, vorläufiger Referenzbereich<br />
Leptospiren-Ak<br />
(L. canicola, L. grippotyphosa, L. icterohaemorrhagiae<br />
(Weil-Krankheit), L. pomona, L. sejroe)<br />
Leucin-Aminopeptidase (LAP)<br />
11 - 35 U/l<br />
Leukozytenphosphatase, alkalische (ALP)<br />
Index 20 - 100<br />
Levodopa (L-Dopa)<br />
therapeutischer Bereich: 0,2 - 2,5 µg/ml<br />
Leydigzell-Funktionstest s. „Funktionsteste“ S. 181 ff.<br />
LH-RH-(GnRH) Stimulation s. „Funktionsteste“ S. 181 ff.<br />
LH (Luteinisierendes Hormon)<br />
Kinder: < 2,0 miU/ml<br />
Männer: 1,4-8,0 miU/ml<br />
Frauen: Follikelphase 1,1-19,0 miU/ml<br />
Lutealphase 1,0-14,0 miU/ml<br />
Ovulation 23,0-75,0 miU/ml<br />
Postmenopause 37,0-107 miU/ml<br />
Lipase<br />
13 - 60 U/l<br />
ELISA Serum<br />
F<br />
KBR Serum (kein Plasma) 1 ml nach Bedarf<br />
Enzym. Serum 1 ml täglich<br />
n. Heilmeyer Ausstriche, aus Nativblut luftgetrocknet,<br />
wenn möglich, 30 Sek. fixiert im Gemisch<br />
(9 Teile Methanol + 1 Teil 37%iges Formalin)<br />
F<br />
HPLC Serum<br />
F<br />
1 ml<br />
4 Ausstriche<br />
Chemilumineszenz/ LIA Serum 1 ml täglich<br />
Enzym. Farbtest Serum 1 ml täglich<br />
2 ml<br />
129
Alphabetisches Verzeichnis der Analyte<br />
130<br />
/<br />
Untersuchung / Referenzbereich Methode Material / Hinweise Menge Testhäufigkeit<br />
Lipid-Elektrophorese<br />
s. Befund<br />
Lipidanalyse<br />
s. Cholesterin, Triglyceride, HDL-Cholesterin,<br />
LDL-Cholesterin u. Lipid-Elektrophorese.<br />
Lipoprotein (a) / LP (a)<br />
bis 30 mg/dl<br />
Lipoprotein-X<br />
bis 6 Monate: bis 50 mg/dl<br />
über 6 Monate: bis 10 mg/dl<br />
Liquoruntersuchungen<br />
- Zellzahl<br />
- Ges. Eiweiß<br />
- Glukose<br />
- Chlorid<br />
- IgG<br />
- IgM<br />
- IgA<br />
- Albumin<br />
- Laktat<br />
- Elektrophorese<br />
- TPHA<br />
- Mikrobiologie<br />
Gel-Elektrophorese Serum<br />
Nur im Zusammenhang mit Cholesterin,<br />
Triglyceride, HDL-Cholesterin u. LDL-<br />
Cholesterin anzufordern.<br />
(Blutentnahme nach 12-14-stündiger Nahrungskarenz.<br />
Eine starke venöse Stauung<br />
kann den Cholesterin-Wert um ca. 10%<br />
ansteigen lassen.)<br />
Heparin mindestens 8 Std. vor der Blutentnahme<br />
beim Patienten absetzen.<br />
Voraussetzung für eine exakte Lipidanalyse<br />
ist die Entnahme des Blutes nach 12-14stündiger<br />
Nahrungskarenz. Eine starke<br />
venöse Stauung kann den Cholesterin-Wert<br />
um ca. 10% ansteigen lassen.<br />
Kinet. Nephelometrie Serum<br />
Blutentnahme nach 12 Std. Nahrungskarenz.<br />
photometrisch Serum<br />
F<br />
Zur Beurteilung einer Störung der Blut-Liquor-<br />
Schranke muß parallel zum Liquor auch<br />
Serum untersucht werden.<br />
Zellzahl nur aus frischem Liquor!<br />
Transport per Boten / Fahrdienst<br />
(Material nicht älter als 2 Std.)<br />
5 ml sind ausreichend für alle<br />
Untersuchungen<br />
F<br />
1 ml 1x / Woche<br />
1 ml täglich<br />
1 ml<br />
5 ml
Alphabetisches Verzeichnis der Analyte<br />
Untersuchung / Referenzbereich Methode Material / Hinweise Menge Testhäufigkeit<br />
Listerien<br />
Listeria monocytogenes Ak<br />
Typ: L. H1, H4, O1, O4<br />
< 1:100<br />
Lithium<br />
0,5 - 1,0 (1,3) mval/l<br />
LKM (Liver-Kidney-Microsomes-Auto-Ak)<br />
< 1:20<br />
LMA s. Lebermembran-Auto-Ak<br />
LSD (Lysergsäurediäthylamid)<br />
Harn: unverdächtig bis 0,5 ng/ml<br />
Serum: unverdächtig bis 0,5 ng/ml<br />
Lues-Serologie s. Treponema pallidum-Ak<br />
Lungen Ak s. Basalmembran, alveoläre Ak<br />
Lupus-Antikoagulans<br />
negativ<br />
Luteinisierendes Hormon s. LH<br />
Luteotropes Hormon (LH) s. LH<br />
Gruber-Widal-Reaktion Serum 1 ml 1x / Woche<br />
Flammenphotometrie Serum<br />
Blutentnahme 12 Std. nach letzter Lithiumeinnahme.<br />
IFT Serum<br />
Lagerung bei 2-8°C bis zu 48 Std., bei<br />
längerer Lagerung bei -20°C einfrieren.<br />
Keine stark lipämischen, hämolytischen oder<br />
mikrobiell verunreinigte Seren ver-wenden.<br />
RIA Harn<br />
Serum<br />
F<br />
DRWT,<br />
lupus-sensitive PTT,<br />
Neutralisationstest auf<br />
der Basis hexagonaler<br />
Phospholipide<br />
Citrat-Blut (1+9)<br />
Postversand: Plasma gefroren<br />
F<br />
1 ml täglich<br />
1 ml nach Bedarf<br />
5 ml<br />
2 ml<br />
6 ml<br />
131
Alphabetisches Verzeichnis der Analyte<br />
132<br />
/<br />
Untersuchung / Referenzbereich Methode Material / Hinweise Menge Testhäufigkeit<br />
Lymphozyten-Differenzierung<br />
s. Befund<br />
Lymphozyten-Subpopulationen:<br />
B-Zellen (CD19 + ):<br />
6 - 20 rel.% 50 - 500 Cells/µl<br />
T-Zellen (CD3 + ):<br />
70 - 85 rel.% 800 - 2500 Cells/µl<br />
T-Helferzellen (CD3 + CD4 + ):<br />
35 - 60 rel. % 400 - 1800 Cells/µl<br />
T-Suppr./ Zytotox. Z. (CD3 + CD8 + ):<br />
15 - 40 rel. % 1 80 - 1100 Cells/µl<br />
Ratio CD4 + / CD8 + : 1,0 - 3,0<br />
NK-Zellen (CD3 - / CD16 + CD56 + ):<br />
< 25 rel. % bis 700 Cells/µl<br />
LAK-Zellen (CD3 + CD16 + CD56 + ):<br />
< 15 rel. %<br />
aktivierte T-Zellen (CD3 + HLADR + ):<br />
6,0 - 12,0 rel. % 59,0 - 228,0 Cells/µl<br />
Lymphozytäre Choriomeningitis Ak s. LCM-Virus<br />
Lysozym<br />
Serum: 3,0 - 9,0 mg/l (bezogen auf Hühner-Eiklarlysozym)<br />
Harn: bis 1,5 mg/l<br />
Liquor: bis 0,5 mg/l<br />
Durchflusszytometrie EDTA-Blut frisch<br />
(möglichst 2 Röhrchen!)<br />
- großes Blutbild<br />
- Lymphozytendifferenzierung<br />
turbidimetrisch Serum / F<br />
Material nicht einfrieren, nicht in den<br />
Kühlschrank sowie nicht zentrifugieren.<br />
Harn / F<br />
Liquor / F<br />
mind. 3 ml täglich<br />
1 ml<br />
1 ml<br />
0,5 ml
0<br />
Alphabetisches Verzeichnis der Analyte<br />
Untersuchung / Referenzbereich Methode Material / Hinweise Menge Testhäufigkeit<br />
M2-PK (M2-Pyruvatkinase) / Tumormarker s. Tu-M2-PK<br />
Magnesium<br />
Serum: 1,40 - 2,10 mval/l<br />
Spontanharn: 3,34 - 11,34 mval/l<br />
MAK (mikrosomale Schilddrüsenantikörper) (alte Nomenklatur)<br />
s. Thyreoidale Peroxidase Ak (TPO)<br />
Makroamylase s. Amylase / Isoenzyme<br />
Alpha 2-Makroglobulin<br />
Erwachsene: 1,30 - 3,00 g/l<br />
Kinder: 1 - 2 Jahre 2,96 - 6,40 g/l<br />
2 - 7 Jahre 2,81 - 6,25 g/l<br />
Malaria tropica (Plasmodium falciparum)<br />
IgM-Ak negativ<br />
IgG-Ak negativ<br />
Ak-polyvalent < 1:20<br />
"Dicker Tropfen" s. a. Malaria-Blutausstrich<br />
negativ<br />
Malaria-Blutausstrich<br />
negativ<br />
Zur Diagnostik der Malaria sollten 6-stündlich (möglichst im<br />
Fieberschub) über 24 Std. dünne Blutausstriche sowie dicke,<br />
daumennagelgroße Blutfilme ("Dicker Tropfen" Zeit-schrift muß<br />
darunter noch lesbar sein!) angefertigt werden.<br />
<strong>Für</strong> die Verlaufskontrolle der Malaria ist die Haptoglobinbestimmung<br />
zu empfehlen. Mit beginnender Parasitämie sinkt<br />
das Haptoglobin deutlich ab und kehrt nach Verschwinden der<br />
Plasmodien zur Norm zurück.<br />
Malondialdehyd, freies<br />
< 2,0 µmol/l<br />
AAS Serum, Spontanharn 1 ml Mo., Mi., Fr.<br />
nephelometrisch Serum<br />
F<br />
IFT<br />
IFT<br />
IFT<br />
Mikroskopie<br />
Mikroskopie<br />
Serum<br />
Keine Akutdiagnostik!<br />
Serum<br />
F<br />
Vollblut / EDTA-Blut (frisch)<br />
EDTA-Blut<br />
1 ml<br />
1 ml<br />
1 ml<br />
3 ml<br />
3 ml<br />
nach Bedarf<br />
nach Bedarf<br />
nach Bedarf<br />
HPLC EDTA-Plasma 1 ml 1x / Woche<br />
133
Alphabetisches Verzeichnis der Analyte<br />
134<br />
0<br />
Untersuchung / Referenzbereich Methode Material / Hinweise Menge Testhäufigkeit<br />
Mangan<br />
EDTA-Blut: 7 - 11 ng/ml<br />
Serum: 0,3 - 0,9 ng/ml<br />
Harn: bis 3 µg/l<br />
Maprotilin<br />
therapeutischer Bereich: 50 - 250 ng/ml<br />
toxisch ab ca.: 1000 ng/ml<br />
Markscheiden-Auto-Ak<br />
< 1:20<br />
Masern-Ak<br />
IgG-Ak < 9,0 E/ml<br />
IgM-Ak negativ<br />
MCA (Mucin-like carcinoma associated Antigen)<br />
Tumormarker<br />
Melatonin<br />
Serum: Tageswerte: 8 - 20(- 30) pg/ml<br />
Nachtwerte: bis 150 pg/ml<br />
Harn: s. Befund<br />
Meningokokken-Antigen<br />
Serogruppe: A, C, W135/Y<br />
negativ<br />
6-Mercaptopurin (Zytostatikum)<br />
Wirksamer Metabolit von Azathioprin<br />
40 - 300 ng/ml<br />
AAS<br />
EDTA-Blut oder Serum<br />
F<br />
Harn<br />
F<br />
2 ml<br />
10 ml<br />
HPLC Serum, Plasma 2 ml 2x / Woche<br />
IFT Serum<br />
F<br />
ELISA Serum 1 ml 2-3 x / Woche<br />
RIA<br />
RIA<br />
Nicht mehr verfügbar;<br />
empfohlen wird CA 15-3<br />
Serum<br />
F<br />
Morgenharn<br />
F<br />
Immunpräzipitation Serum, Liquor<br />
F<br />
HPLC Serum<br />
F<br />
1 ml<br />
1 ml<br />
1 ml<br />
5 ml<br />
1 ml<br />
3 ml
0<br />
Alphabetisches Verzeichnis der Analyte<br />
Untersuchung / Referenzbereich Methode Material / Hinweise Menge Testhäufigkeit<br />
Metanephrine<br />
Metanephrin: < 1,52 µmol/ 24 Std.<br />
Normetanephrin: < 1,95 µmol/ 24 Std.<br />
Methadon (Drogenscreening)<br />
EDDP wird als Stoffwechselprodukt des Methadons<br />
nachgewiesen.<br />
Harn:<br />
Cut off: 300 ng/ml<br />
Serum:<br />
D, L-Methadon:<br />
therapeutischer Bereich: 50 - 1000 ng/ml<br />
toxisch ab etwa: 1000 ng/ml<br />
L-Methadon:<br />
therapeutischer Bereich: 80 - 200 ng/ml<br />
toxisch ab etwa: 500 ng/ml<br />
- HPLC: Nachweisgrenze: 20 ng/ml<br />
therapeutischer Bereich: s. oben<br />
toxisch ab etwa: s. oben<br />
Methämoglobin<br />
bis 1% des gesamten Hb<br />
Methionin (Aminosäure)<br />
Erwachsene ab 15 Jahre: 10 - 40 µmol/l<br />
Schulkinder 7 - 14 Jahre: bis 40 µmol/l<br />
Kleinkinder 2 - 6 Jahre: bis 40 µmol/l<br />
Säuglinge bis 1 Jahr: bis 40 µmol/l<br />
Neugeborene bis 1 Monat: bis 40 µmol/l<br />
HPLC<br />
HPLC<br />
Kinetischer<br />
Mikropartikel-Test<br />
Kinetischer<br />
Mikropartikel-Test<br />
HPLC<br />
24-Std.-Sammelharn<br />
Sammeln über ca. 10 ml 10%iger HCL.<br />
F<br />
24-Std.-Sammelharn<br />
Sammeln über ca. 10 ml 10%iger HCL.<br />
F<br />
Harn (qualitativ)<br />
Serum<br />
Serum<br />
F<br />
Spektralphotometrie EDTA-Blut<br />
F<br />
LC Serum, Plasma<br />
nüchtern<br />
Proben innerhalb von 6 Std. zustellen<br />
(Fahrdienst) oder Proben einfrieren.<br />
Bitte Alter angeben.<br />
F<br />
5 ml<br />
5 ml<br />
20 ml<br />
5 ml<br />
2 ml<br />
1 ml<br />
1 ml<br />
1x / Woche<br />
1x / Woche<br />
täglich<br />
täglich<br />
135
Alphabetisches Verzeichnis der Analyte<br />
136<br />
0<br />
Untersuchung / Referenzbereich Methode Material / Hinweise Menge Testhäufigkeit<br />
Methionin-Belastungstest s. „Funktionsteste“ S. 181 ff.<br />
Bezugsparameter: Homocystein<br />
Methotrexat<br />
therapeutischer Bereich:<br />
nach 24 h: < 10 mmol/l<br />
nach 48 h: < 1,0 mmol/l<br />
nach 72 h: < 0,1 mmol/l<br />
bei niedrigdosierter MTX-Therapie<br />
(10 - 20 mg einmalig pro Woche):<br />
nach 2 h: 0,2 - 0,9 mmol/l<br />
nach 4 h: 0,1 - 0,4 mmol/l<br />
nach 24 h: ca. 0,1 mmol/l<br />
Methylphenidat (Ritalin)<br />
Methylphenidat: bis 30 ng/ml<br />
Ritalinsäure, Metabolit: bis 250 ng/ml<br />
Gipfelkonzentration des<br />
therapeutischen Bereichs: 8 - 30 ng/ml<br />
Mi-2-Non-Histon-Protein-IgG-Ak (Autoantikörper)<br />
negativ<br />
Mikroalbuminurie s. Albumin i. H.<br />
Mikroglobulin (Alpha-1-Mikroglobulin)<br />
Serum: 20 - 42 mg/l<br />
Harn: bis 15 mg/l<br />
Mikroglobulin (Beta-2-Mikroglobulin)<br />
Serum: 1,1 - 2,4 µg/ml<br />
Harn (24 h): 30 - 370 µg/die<br />
Liquor: < 1,8 µg/ml<br />
HPLC Serum<br />
F<br />
LC-MS Serum<br />
Die Blutentnahme sollte etwa 3 Std. nach<br />
oraler Gabe erfolgen.<br />
Zusätzlich wird der Metabolit Ritalinsäure<br />
qualitativ mitbestimmt (ohne Berechnung).<br />
F<br />
EIA/<br />
Immunoblot<br />
Kinet. Nephelometrie<br />
Kinet. Nephelometrie<br />
Kinet. Nephelometrie<br />
EIA<br />
EIA<br />
Serum<br />
F<br />
Serum<br />
F<br />
Harn<br />
Serum<br />
24-Std.-Sammelharn<br />
sammeln ohne Zusatz<br />
Liquor<br />
F<br />
2 ml<br />
0,5 ml<br />
1 ml<br />
1 ml<br />
10 ml<br />
1 ml<br />
2 ml<br />
0,5 ml<br />
täglich<br />
täglich
0<br />
Alphabetisches Verzeichnis der Analyte<br />
Untersuchung / Referenzbereich Methode Material / Hinweise Menge Testhäufigkeit<br />
Mitochondriale Ak (AMA M1 - M9) s. a. AMA<br />
< 1:20<br />
Mittelmeerfieber, familiäres<br />
s. Befund<br />
V.a. familiäres Mittelmeerfieber, abdominale Schmerzen,<br />
Peritonitis, Pleuritis, Arthritiden, Myositis, rezidivierende<br />
Fieberschübe, erysipelartige Ausschläge, Vaskulitis,<br />
Orchitis.<br />
Mononukleose-Test (Morbus Pfeiffer)<br />
qualitativer Nachweis: negativ<br />
s. a. Epstein-Barr Virus (EBV)<br />
Morphin / Heroin<br />
negativ: bis 25 ng/ml<br />
Nachweisgrenze: 10 ng/ml<br />
Morphin (frei)<br />
unter Therapie: 10 - 100 ng/ml<br />
Nachweisgrenze: 10 ng/ml<br />
Morphin / Heroin (Harn)<br />
Cut off (Schwellenwert): 300 ng/ml<br />
MTHFR-C677T-Mutation<br />
(Methylentetrahydrofolat-Reduktase)<br />
Hyperhomocysteinämie<br />
s. Befund<br />
(s. a. „Human (molek.-) genet. Untersuchungen“ S. 245 ff.)<br />
IFT Serum<br />
Lagerung bei 2-8°C bis zu 48 h.<br />
PCR und<br />
Sequenzierung<br />
aller 10 Exons,<br />
Stufendiagnostik möglich<br />
Objektträger-<br />
AgglutinationsTest<br />
(Paul Bunnel-Test)<br />
GC-MS<br />
GC-MS<br />
Kinetischer<br />
Mikropartikel-Test<br />
EDTA-Blut<br />
F<br />
1 ml nach Bedarf<br />
2 ml<br />
Serum, Plasma 1 ml nach Bedarf<br />
Serum (quantitativ)<br />
F<br />
Serum (quantitativ)<br />
F<br />
Harn (qualitativ)<br />
2 ml<br />
2 ml<br />
5 ml<br />
täglich<br />
PCR EDTA-Blut 3 - 5 ml 1x / Woche<br />
Mucin-like carcinoma associated Antigen (MCA) (Tumormarker) Nicht mehr verfügbar; empfohlen wird CA 15-3<br />
Mukopolysaccharide, saure s. Glykosaminoglykane<br />
137
Alphabetisches Verzeichnis der Analyte<br />
138<br />
0<br />
Untersuchung / Referenzbereich Methode Material / Hinweise Menge Testhäufigkeit<br />
Mumps<br />
IgG-Ak < 9,0 E/ml<br />
IgM-Ak negativ<br />
Mycobacterium tuberculosis-Komplex s. „Mikrobiologie u. Parasitologie“, Tuberkulose-Diagnostik S. 197<br />
Mycoplasma pneumoniae Ak<br />
IgG-Ak < 9,0 E/ml<br />
IgM-Ak negativ<br />
IgA-Ak negativ<br />
Direktnachweis<br />
negativ<br />
Myelin assoziiertes Glykoprotein (MAG-Ak)<br />
s. Befund<br />
Myelin basisches Protein (MBP-Ak)<br />
s. Befund<br />
ELISA Serum 1 ml 2-3 x / Woche<br />
ELISA<br />
PCR<br />
Serum<br />
IFT Serum<br />
F<br />
IFT Serum<br />
F<br />
Mykobakterien s. „Mikrobiologie u. Parasitologie“, Tuberkulose-Diagnostik S. 197<br />
BAL, Trachealsekret, Sputum<br />
(bei Bedarf im IFLB schnell einzuführen)<br />
F<br />
Mykoplasmen Direktnachweis (auch Ureaplasmen etc.) s. „Mikrobiologie u. Parasitologie“, Sexuell übertragbare Infektionen... S. 200<br />
Myoglobin<br />
Serum: bis 14,3 - 65,8 ng/ml<br />
Harn: bis 50 µg/l<br />
Myosin Ak<br />
negativ<br />
Nephelometrie<br />
Nephelometrie<br />
Serum<br />
F<br />
Harn<br />
F<br />
IFT Serum<br />
F<br />
1 ml 2 - 3 x / Woche<br />
1 ml<br />
1 ml<br />
1 ml<br />
1 ml<br />
1 ml
1<br />
Alphabetisches Verzeichnis der Analyte<br />
Untersuchung / Referenzbereich Methode Material / Hinweise Menge Testhäufigkeit<br />
Natrium<br />
Serum: 135 - 154 mval/l<br />
Harn (24 h): 130 - 260 mval/die<br />
Nebennierenrinden-Auto-Ak<br />
< 1:10<br />
Neisseria gonorhoeae (Gonokokken)<br />
Gonokokken-Ak < 1:10<br />
Direktnachweis:<br />
Anzucht / Kultur negativ<br />
Sondentest : negativ<br />
Gonokokken-PCR: negativ<br />
Neopterin<br />
Serum: bis 2,5 ng/ml<br />
Harn: bis 300 µmol/mol Kreatinin<br />
Liquor: bis 1,5 ng/ml<br />
Neuroendothel-Auto-Ak<br />
< 1 - 20<br />
Neuron-spezifische Enolase (NSE) s. NSE<br />
Neutralfett s. Triglyceride<br />
indirekte<br />
Potentiometrie<br />
Serum<br />
IFT Serum<br />
F<br />
KBR<br />
Kultur<br />
DNA-Hybridisierung<br />
PCR<br />
RIA DA PEG<br />
RIA DA PEG<br />
RIA DA PEG<br />
24-Std.-Sammelharn, ohne Zusätze<br />
Serum (kein Plasma)<br />
Abstrichtupfer<br />
(schwarzes Transportmedium)<br />
Gensonden-Abstrich<br />
Gensonden-Abstrich<br />
(Urethra-, Cervix-, Rektum-, Konjunktiven-<br />
Abstrich)<br />
Bei Koinfektionen mit C. trachomatis ist die<br />
Untersuchung auf beide Erreger aus einer<br />
Probe möglich.<br />
Serum<br />
F<br />
Harn<br />
F<br />
Liquor<br />
F<br />
IFT Serum<br />
F<br />
1 ml<br />
5 ml<br />
1 ml<br />
1 ml<br />
1 x<br />
1 x<br />
1 x<br />
1 ml<br />
1 ml<br />
1 ml<br />
1 ml<br />
täglich<br />
täglich<br />
nach Bedarf<br />
täglich<br />
täglich<br />
täglich<br />
139
Alphabetisches Verzeichnis der Analyte<br />
140<br />
1<br />
Untersuchung / Referenzbereich Methode Material / Hinweise Menge Testhäufigkeit<br />
Niacin / Nicotinamid<br />
syn. Vitamin-PP<br />
20 - 200 ng/ml<br />
Nickel (Krebserzeugender Arbeitsstoff)<br />
Serum: bis 3,3 ng/ml<br />
Harn: bis 5,0 mg/l<br />
Nicotin als Cotinin<br />
Cotinin (als Metabolit des Nicotins):<br />
moderate Raucher: 15 - 50 ng/ml<br />
starke Raucher: über 50 ng/ml<br />
Nichtraucher: bis 15 ng/ml<br />
Nitrazepam<br />
therapeutischer Bereich: 40 - 120 ng/ml<br />
toxisch ab etwa: 200 ng/ml<br />
NMP 22 (Tumormarker bei Blasen-Ca)<br />
< 10 U/ml<br />
Noradrenalin s. a. Catecholamine<br />
Harn (24 h): bis 70,0 µg/die<br />
Plasma: bis 600 pg/ml<br />
Nortriptylin s. Amitriptylin<br />
HPLC Serum<br />
F<br />
AAS<br />
Serum<br />
F<br />
AAS<br />
Harn<br />
F<br />
GC-MS Serum<br />
F<br />
HPLC Serum<br />
F<br />
EIA<br />
HPLC<br />
RIA nach<br />
Extraktion<br />
Spontanharn<br />
in Spezialgefäß mit Stabilisator<br />
(bitte im Labor anfordern)<br />
F<br />
24-Std.-Sammelharn<br />
Sammeln über 5 ml Eisessig.<br />
Bitte Gesamtmenge angeben.<br />
EDTA-Plasma<br />
nach 20 Min. liegen. Postversand gefroren!<br />
F<br />
2 ml<br />
3 ml<br />
5 ml<br />
2 ml<br />
2 ml<br />
5 ml<br />
5 ml<br />
2 ml<br />
1x / Woche
1<br />
Alphabetisches Verzeichnis der Analyte<br />
Untersuchung / Referenzbereich Methode Material / Hinweise Menge Testhäufigkeit<br />
Norovirus (früher: Norwalk-like-Virus)<br />
Antigennachweis: negativ<br />
Direktnachweis: negativ<br />
NSE (Neuron-spezifische Enolase)<br />
Tumormarker<br />
12,5 (- 25) ng/ml<br />
EIA<br />
PCR<br />
Stuhl<br />
Stuhl<br />
F<br />
LIA Serum<br />
(hämolysefrei!)<br />
ca. 2 g<br />
ca. 2 g<br />
1 ml 3x / Woche<br />
141
Alphabetisches Verzeichnis der Analyte<br />
142<br />
2<br />
Untersuchung / Referenzbereich Methode Material / Hinweise Menge Testhäufigkeit<br />
-Östradiol (E2) Estradiol<br />
Männer: < 54,0 pg/ml<br />
Frauen: Follikelphase 19-172 pg/ml<br />
Lutealphase 55-246 pg/ml<br />
Ovulation 120-528 pg/ml<br />
Postmenopause < 31,0 pg/ml<br />
Östriol (E3), freies<br />
13. SSW - 25. SSW: 0,1 - 3,0 ng/ml<br />
25. SSW - 35. SSW: 2,0 - 14,0 ng/ml<br />
> 35. SSW: 3,0 - 25,0 ng/ml<br />
Östron (E1)<br />
Männer: 20 - 80 pg/ml<br />
Frauen: Follikelphase 50 - 100 pg/ml<br />
Lutealphase 100 - 300 pg/ml<br />
Menopause bis 10 - 60 pg/ml<br />
Olanzapin<br />
5 - 75 ng/ml<br />
Chemilumineszenz/ LIA Serum<br />
Proben, die länger als 8 Std. bei Raumtemperatur<br />
gelagert wurden, dürfen nicht mehr<br />
verwendet werden!<br />
Bitte Zyklustag angeben.<br />
1 ml täglich<br />
RIA Serum, Plasma 1 ml 1x / Woche<br />
RIA DA PEG Serum<br />
F<br />
LC-MS Serum<br />
F<br />
2 ml<br />
0,5 ml
2<br />
Alphabetisches Verzeichnis der Analyte<br />
Untersuchung / Referenzbereich Methode Material / Hinweise Menge Testhäufigkeit<br />
Opiat-Gruppe s. a. Drogenscreening<br />
Schwellenwert < 300 ng/ml<br />
Werte über dem Schwellenwert weisen einen Abusus nach<br />
(definiert nach EU-Richtlinien).<br />
im Harn:<br />
- Morphin<br />
- 6-Acetylmorphin<br />
- Codein<br />
- Dihydrocodein / Dihydromorphin<br />
- Dihydrocodein<br />
- Levorphanol<br />
- Methadon<br />
- Morphinglucuronid<br />
- Oxycodon<br />
- Phencyclidin<br />
im Serum: s. Einzelparameter<br />
- Morphin<br />
- Codein<br />
- Dihydrocodein / Dihydromorphin<br />
- Dihydrocodein<br />
- Methadon<br />
nicht nachweisbar<br />
Organische Lösungsmittel (Screening)<br />
negativ<br />
Ornithose s. Chlamydia psittaci<br />
Osmolalität<br />
Serum: 280 - 310 mosmol/kg H2O<br />
Harn: 50 - 1600 mosmol/kg H2O<br />
im Durst: über 800 mosmol/kg H2O<br />
Kinetischer<br />
Mikropartikel-Test<br />
HPLC/ EIA<br />
Harn (qualitativ)<br />
Serum (quantitativ)<br />
GC-Headspace EDTA-Blut (im Glasröhrchen)<br />
F<br />
Gefrierpunktmessung<br />
Gefrierpunktmessung<br />
Serum<br />
Harn<br />
20 ml<br />
2 ml<br />
2 ml<br />
1 ml<br />
1 ml<br />
täglich<br />
nach Bedarf<br />
143
Alphabetisches Verzeichnis der Analyte<br />
144<br />
2<br />
Untersuchung / Referenzbereich Methode Material / Hinweise Menge Testhäufigkeit<br />
Ostase ® (Knochenspezifisches AP-Isoenzym)<br />
Frauen: prämenopausal 4,6 - 14,3 µg/l<br />
postmenopausal 7,3 - 22,5 µg/l<br />
Männer: 6,9 - 20,1 µg/l<br />
Osteocalcin<br />
Männer: 1,1 - 7,2 ng/ml<br />
Frauen: 0,5 - 7,0 ng/ml<br />
Osteoporose<br />
Genetische Risikofaktoren:<br />
- KollDJHQ 7\S , - Gen-Polymorphismus<br />
- PAI 1-4G/5G-Polymorphismus<br />
- Vitamin D3-Rezeptor Mutation<br />
s. „Human (molekular-) genetische Untersuchungen“ S. 245 ff.<br />
Ovar-Auto-Ak<br />
< 1:10<br />
Oxalsäure<br />
bis 40 mg/die<br />
Oxazepam (wirksamer Metabolit) s. Temazepam<br />
therapeutischer Bereich: 500 - 2.000 ng/ml<br />
toxisch ab etwa: 2.000 ng/ml<br />
Oxcarbazepin<br />
bis 3,0 µg/ml<br />
10-OH-Metabolit<br />
5 - 30 µg/ml<br />
Oxyuren (Enterobius)<br />
s. „Mikrobiologie u. Parasitologie S. 189 ff.<br />
IRMA Serum 1 ml 1x / Woche<br />
LIA Serum, EDTA-Plasma<br />
Postversand gefroren<br />
IFT Serum<br />
F<br />
enzymatisch 24-Std.-Sammelharn<br />
Sammeln über 5 ml Eisessig.<br />
F<br />
HPLC Serum<br />
F<br />
HPLC Serum, Plasma<br />
Bitte keine hämolytischen Proben!<br />
1 ml 1x / Woche<br />
1 ml<br />
10 ml<br />
2 ml<br />
1 ml 2x / Woche
3<br />
Alphabetisches Verzeichnis der Analyte<br />
Untersuchung / Referenzbereich Methode Material / Hinweise Menge Testhäufigkeit<br />
Palladium<br />
Serum: < 0,2 µg/l<br />
Harn: < 0,05 µg/l<br />
Pankreas-Auto-Ak<br />
Acinuszellen Ak: negativ<br />
Inselzellen Ak: negativ<br />
Pankreatische Elastase 1<br />
(Pankreaselastase)<br />
normal: > 200 µg/g<br />
mittlere bis leichte Insuffizienz: 100 - 200 µg/g<br />
schwere Insuffizienz: < 100 µg/g<br />
Serum: < 3,5 ng/ml<br />
PAPP-A<br />
(Pregnancy Associated Plasma Protein A)<br />
Pränatale Risikobestimmung für Trisomie-21<br />
und Trisomie-18 (Chromosomenanomalie).<br />
s. Befund<br />
Paracetamol (Acetaminophen)<br />
therapeutischer Bereich: 5 - 25 µg/ml<br />
toxisch ab etwa: 100 µg/ml<br />
ICP-MS<br />
ICP-MS<br />
Serum<br />
F<br />
Harn<br />
F<br />
IFT Serum<br />
F<br />
ELISA<br />
ELISA<br />
Stuhl<br />
Serum<br />
F<br />
EIA Serum<br />
a) 1. Trimester-Screening für Down-Syndrom<br />
in Kombination mit freiem β-HCG<br />
FPIA Serum<br />
F<br />
Blutentnahme:<br />
10. - 13. SSW<br />
b) für integrierten Triple-Test<br />
1. Blutrentnahme<br />
10. - 13. SSW<br />
2. Blutentnahme:<br />
14. - 17. SSW -HCG und AFP)<br />
Bitte für detailierte Angaben PAPP-A-<br />
Anforderungsschein benutzen!<br />
Bitte unbedingt Angabe der Schwangerschaftswoche<br />
und ggf. Tagesnummer des<br />
1. Befundes angeben!<br />
3 ml<br />
10 ml<br />
1 ml<br />
ca. 2 g<br />
1 ml<br />
2 ml<br />
0,5 ml<br />
1x / Woche<br />
1-2 x / Woche<br />
145
Alphabetisches Verzeichnis der Analyte<br />
146<br />
3<br />
Untersuchung / Referenzbereich Methode Material / Hinweise Menge Testhäufigkeit<br />
Parainfluenzavirus 1, 2, 3 -Ak<br />
< 1:20<br />
Parathormon (PTH), intakt<br />
10 - 55 pg/ml<br />
Präferenz bei V.a. Über- oder Unterfunktion<br />
der Nebenschilddrüse.<br />
Parathormon-related-Peptide (PTHrP)<br />
< 1,3 pmol/l<br />
Parietalzellen-Auto-Ak (PCA)<br />
< 1:20<br />
Parodontopathogene Keime<br />
- Actinobacillus actinomycetemcomitans<br />
- Porphyromonas gingivalis<br />
- Prevotella intermedia<br />
- Bacteroides forsythus<br />
- Treponema denticola<br />
Parotis-Auto-Ak<br />
< 1:10<br />
Partielle Thromboplastinzeit s. PTT<br />
Parvovirus B19-Ak (Ringelröteln)<br />
IgG-Ak: negativ<br />
IgM-Ak: negativ<br />
s. Befund<br />
PCA s. Parietalzellen-Auto-Ak<br />
PCB (Polychlorierte Biphenyle)<br />
s. Befund<br />
KBR Serum 1ml nach Bedarf<br />
LIA<br />
RIA<br />
Serum, Plasma<br />
Postversand gekühlt<br />
EDTA-Plasma<br />
Postversand gefroren<br />
F<br />
1 ml<br />
2 ml<br />
2x / Woche<br />
IFT Serum 1 ml nach Bedarf<br />
IFT Serum<br />
F<br />
EIA<br />
Immunoblot<br />
Serum<br />
Serum<br />
GC-MS EDTA-Blut, Glasröhrchen<br />
F<br />
1 ml<br />
1 ml 1x / Woche<br />
u. nach Bedarf<br />
2 ml
3<br />
Alphabetisches Verzeichnis der Analyte<br />
Untersuchung / Referenzbereich Methode Material / Hinweise Menge Testhäufigkeit<br />
PCP (Pentachlorphenol)<br />
Serum: bis 12 µg/l<br />
EKA: 1000 µg/l bei 0,05 mg/m 3<br />
Harn: bis 25 µg/l<br />
EKA: 300 µg/l bei 0,05 mg/m 3<br />
PCR s. Polymerase-Chain-Reaktion<br />
Pentacarboxyporphyrin s. Porphyrin-Auftrennung<br />
Pertussis (Bordetella pertussis)<br />
IgG-Ak < 9,0 E/ml<br />
IgM-Ak negativ<br />
IgA-Ak negativ<br />
Immunoblot: zur Bestätigung<br />
IgG-Ak s. Befund<br />
IgA-Ak s. Befund<br />
pH-Wert i. H. s. Harnstatus<br />
Phencyclidin<br />
Nachweisgrenze: 25 ng/ml / negativ<br />
Phenobarbital s. a. Barbiturate<br />
therapeutischer Bereich: 20 - 40 µg/ml<br />
toxisch ab ca.: 50,0 µg/ml<br />
Phenol (Benzol-Metabolit)<br />
bis 15 mg/l, BAT: 200 mg/l<br />
Phenothiazine (Screening)<br />
Qualitativer Gruppennachweis der Phenothiazine:<br />
Thioridazin, Fluphenazin, Perphenazin etc.<br />
negativ<br />
Phenprocoumon<br />
therapeutischer Bereich: 1,5 - 3,5 µg/ml<br />
toxisch ab etwa: 5 µg/ml<br />
GC-MS<br />
GC-MS<br />
ELISA<br />
Immunoblot<br />
Serum, Glasröhrchen<br />
F<br />
Harn<br />
F<br />
Serum<br />
Serum<br />
GC-MS Harn<br />
F<br />
HPLC Serum, Plasma<br />
Bitte keine hämolytischen Proben!<br />
Blutentnahme morgens vor der Tabletteneinnahme.<br />
5 ml<br />
10 ml<br />
1 ml<br />
1 ml<br />
5 ml<br />
HPLC Harn 10 ml<br />
HPLC Harn<br />
F<br />
HPLC Serum<br />
F<br />
i. d. R. täglich<br />
am Folgetag<br />
0,5 ml 2x / Woche<br />
10 ml<br />
2 ml<br />
147
Alphabetisches Verzeichnis der Analyte<br />
148<br />
3<br />
Untersuchung / Referenzbereich Methode Material / Hinweise Menge Testhäufigkeit<br />
Phenylalanin<br />
0,8 - 2,0 mg/dl<br />
Graubereich: bis 2,7 mg/dl<br />
unter PKU*-Therapie:<br />
1. - 10. Lebensjahr: 0,7 - 4,0 mg/dl<br />
11. - 16. Lebensjahr: 0,7 - 15 mg/dl<br />
> 16 Jahre: < 20 mg/dl<br />
*) Phenolketonurie<br />
Phosphat s. anorganisches Phosphat<br />
Phosphatase<br />
s. a.:<br />
- Alkalische Phosphatase<br />
- AP-Isoenzyme<br />
- Alkalische Leukozytenphosphatase<br />
- Ostase ®<br />
- Prostata saure Phosphatase<br />
- saure Phosphatase (Serum)<br />
Phospholipid-Antikörper s. ACLA<br />
Phytansäure<br />
bis 5 µg/ml<br />
Picorna-Viren (s.a. Echo-/ Coxsackie-Viren)<br />
Suchtest für z.B. Coxsackie-, ECHO- u. Polio-Viren<br />
< 1:40<br />
Pilze s. „Mikrobiologie u. Parasitologie“ S. 204<br />
Placenta-Phosphatase, alkalische<br />
bis 100 mU/l<br />
Ionenaustausch-<br />
Chromatographie<br />
Serum<br />
F<br />
GC-MS Serum<br />
F<br />
1 ml<br />
2 ml 2 ml<br />
KBR Serum (kein Plasma) 1 ml nach Bedarf<br />
ELISA Serum<br />
F<br />
1 ml
3<br />
Alphabetisches Verzeichnis der Analyte<br />
Untersuchung / Referenzbereich Methode Material / Hinweise Menge Testhäufigkeit<br />
Plasminogen-Aktivator-Inhibitor-1 (PAI-1)<br />
4 - 43 ng/ml<br />
Genotypisierung: Promotor-Polymorphismus<br />
s. Befund<br />
Einschätzung des Risikos für Thrombosen und koronare<br />
Herzkrankheiten<br />
Plasminogen<br />
Aktivität:<br />
Citrat-Plasma: 85 - 110 %<br />
Ascites: > 30 %<br />
Konzentration:<br />
Citrat-Plasma: 6 - 25 mg/dl<br />
Platin (Zytostatikum)<br />
- Carboplatin:<br />
therapeutischer Bereich: 0,2 - 5,0 µg/ml<br />
toxisch ab etwa: 10,0 µg/ml<br />
- Cisplatin:<br />
therapeutischer Bereich: 0,2 - 5,0 µg/ml<br />
toxisch ab etwa: 10,0 µg/ml<br />
Plättchenfaktor 4-Ak<br />
negativ<br />
Plättchenfaktor 4 Heparin-Ak<br />
negativ<br />
PM-1 (Polymyositis) Auto-Ak<br />
negativ<br />
chromogen<br />
PCR und Schmelzpunktanalyse<br />
des<br />
4G/5G Polymorphismus<br />
im Promotor des<br />
PAI-1-Gens<br />
chromogen<br />
chromogen<br />
RID<br />
AAS<br />
AAS<br />
Citrat-Blut (1+9)<br />
Postversand: Plasma gefroren<br />
F<br />
EDTA-Blut<br />
Citrat-Blut (1+9)<br />
Postversand: Plasma, Ascitesflüssigkeit<br />
gefroren<br />
F<br />
Ascites<br />
F<br />
Citrat-Blut (1+9)<br />
Postversand: Plasma gefroren<br />
F<br />
Serum<br />
F<br />
Serum<br />
F<br />
ELISA Serum<br />
F<br />
ELISA Serum<br />
F<br />
IFT Serum<br />
F<br />
5 ml<br />
2 ml<br />
2 ml<br />
2 ml<br />
2 ml<br />
2 ml<br />
2 ml<br />
2 ml<br />
2 ml<br />
1 ml<br />
1x / Woche<br />
149
Alphabetisches Verzeichnis der Analyte<br />
150<br />
3<br />
Untersuchung / Referenzbereich Methode Material / Hinweise Menge Testhäufigkeit<br />
Pneumocystis carinii<br />
Direktnachweis: negativ<br />
Pneumokokken s. „Mikrobiologie u. Parasitologie“ S. 189 ff.<br />
Polioviren (Typ 1 - 3)<br />
Immunität ab 1:8<br />
IFT,<br />
Mikroskopie<br />
NT Serum<br />
F<br />
BAL<br />
Sputum, Bronchialsekret<br />
5 - 10 ml<br />
2 ml<br />
2 ml<br />
nach Bedarf<br />
Polymerase-chain-reaction (PCR) s. „Human (molekular-) genetische Untersuchungen“ S. 245 ff.; „Infektionsdiagnostik“, Erreger-Direktnachweis (PCR) S. 213 ff.<br />
Porphobilinogen, quantitativ<br />
bis 1,6 mg/die<br />
Porphyrin-Auftrennung<br />
Porphyrine-Gesamt: 0 - 175 µg/die<br />
Uroporphyrin: 0 - 33 µg/die<br />
Heptacarboxyporphyrin: 0 - 10 µg/die<br />
Hexacarboxyporphyrin: 0 - 7 µg/die<br />
Pentacarboxyporphyrin: 0 - 5 µg/die<br />
Copropophyrin I + II: 0 - 120 µg/die<br />
Porphyrine (gesamt) s. a. Porphyrin-Auftrennung<br />
Harn: 0 - 175 µg/die<br />
Stuhl: bis 34 µg/g Stuhl<br />
Präalbumin<br />
20 - 40 mg/dl<br />
Primidon (+ Phenobarbital)<br />
therapeutischer Bereich: 6,0 - 12,0 µg/ml<br />
toxisch ab ca.: 15,0 µg/ml<br />
Spektralphotometrisch<br />
nach Säulenchromatographie<br />
24-Std.-Sammelharn (ohne Zusätze)<br />
lichtgeschützt<br />
F<br />
HPLC 24-Std.-Sammelharn (ohne Zusätze)<br />
Lichtgeschützt aufbewahren!<br />
Bitte Gesamtmenge angeben.<br />
HPLC<br />
HPLC<br />
Nephelometrie Serum<br />
F<br />
24-Std.-Sammelharn<br />
Lichtgeschützt aufbewahren. Sammelmenge<br />
bitte angeben!<br />
Stuhl<br />
F<br />
HPLC Serum, Plasma<br />
Bitte keine hämolytischen Proben! Blutentnahme<br />
morgens vor derTabletteneinnahme.<br />
10 ml<br />
20 ml 1x / Woche<br />
20 ml<br />
ca. 2 g<br />
1 ml<br />
1x / Woche<br />
0,5 ml 2 x / Woche
3<br />
Alphabetisches Verzeichnis der Analyte<br />
Untersuchung / Referenzbereich Methode Material / Hinweise Menge Testhäufigkeit<br />
Pro-BNP (NT-pro BNP)<br />
- Ausschluß einer ventrikulären Dysfunktion:<br />
< 125 pg/ml<br />
- Normalgesunde Menschen:<br />
Median 46 pg/ml<br />
- Asymptomatische Herzinsuffizienz NYHA I:<br />
Median 341 pg/ml<br />
- Leichte Herzinsuffizienz NYHA II:<br />
Median 951 pg/ml<br />
- Mittelschwere Herzinsuffizienz NYHA III:<br />
Median 1571 pg/ml<br />
- Schwere Herzinsuffizienz NYHA IV:<br />
Median 1707 pg/ml<br />
Procalcitonin<br />
< 0,5 ng/ml<br />
Progesteron s. a. 17-Alpha-OH-Progesteron<br />
Männer: < 100 ng/dl<br />
Frauen: Follikelphase: bis 150 ng/dl<br />
Lutealphase: 900-2500 ng/dl<br />
5.-7. SSW: 1500-3000 ng/dl<br />
8.-12. SSW: 1000-4000 ng/dl<br />
13.-16. SSW: 1500-5000 ng/dl<br />
17.-20. SSW: 1500-8000 ng/dl<br />
3. Trimenon: 8000-20000 ng/dl<br />
Proinsulin<br />
< 6 pmol/l (nüchtern)<br />
Prokollagen-III-Peptid (P-III-P)<br />
Erwachsene: 0,3 - 0,8 E/ml<br />
ELICA<br />
Schnelltest<br />
Serum<br />
F<br />
Heparin-Blut<br />
LIA / Schnelltest Serum, bei Postversand gefroren<br />
Chemilumineszenz/ LIA Serum<br />
Bitte Zyklustag angeben.<br />
Bei Gravidität bitte SSW angeben.<br />
ELISA Serum, gefroren<br />
F<br />
IRMA Serum<br />
F<br />
1 ml<br />
1 ml<br />
nach Bedarf<br />
1 ml nach Bedarf<br />
1 ml täglich<br />
1 ml<br />
1 ml<br />
151
Alphabetisches Verzeichnis der Analyte<br />
152<br />
3<br />
Untersuchung / Referenzbereich Methode Material / Hinweise Menge Testhäufigkeit<br />
Prolaktin<br />
Männer: 2,0-18,0 ng/ml<br />
Frauen: 2,8-29,0 ng/ml<br />
Postmenopause: 1,8-20,0 ng/ml<br />
Prolaktin-Stimulationstest s. „Funktionsteste“ S. 181 ff.<br />
Prostataspezifisches Antigen s.PSA<br />
Protein C<br />
Aktivität: 70 - 140 %<br />
Protein C-Resistenz s. APC-Resistenz<br />
(Resistenz gegenüber aktiviertem Protein C)<br />
Protein S<br />
Aktivität: gesamt 60 - 140 %<br />
frei: 58 - 112 %<br />
Prothrombin Fragment F 1.2<br />
0,4 - 1,1 nmol/l<br />
Prothrombinzeit (Thromboplastinzeit [TPZ]) s. Quick<br />
Protoporphyrine (erythrozytär)<br />
bis 50 µg/dl<br />
PSA (Prostata spezifisches Ag)<br />
- Gesamt PSA (gPSA):<br />
bis 4,0 ng/ml<br />
- freies PSA (fPSA):<br />
< 15% Karzinomverdacht<br />
> 15% benigne Prostata-Hyperplasie<br />
- komplexiertes PSA (cPSA):<br />
unter 2,3 - 3,4 ng/ml<br />
Pseudocholinesterase s. Dibucain-Zahl; s. Cholinesterase<br />
Chemilumineszenz/ LIA Serum 1 ml täglich<br />
chromogen Citrat-Blut (1+9)<br />
Postversand: Plasma gefroren<br />
chromogen Citrat-Blut (1+9)<br />
Postversand: Plasma gefroren<br />
ELISA Citrat-Blut (1+9)<br />
Postversand: Plasma gefroren<br />
F<br />
Fluorometrie Heparinblut<br />
F<br />
Chemilumineszenz<br />
(berechnet)<br />
Serum<br />
Vor Blutentnahme keine körperliche<br />
Belastung.<br />
Keine Manipulation an der Prostata!<br />
Es wird hier das komplexierte PSA (cPSA)<br />
bestimmt, da dieses ein stabilerer Analyt ist.<br />
Das freie PSA (fPSA) wird rechnerisch<br />
ermittelt (gPSA ± cPSA = fPSA).<br />
2 ml 1x / Woche<br />
1 ml 1x / Woche<br />
2 ml<br />
2 ml<br />
1 ml täglich
3<br />
Alphabetisches Verzeichnis der Analyte<br />
Untersuchung / Referenzbereich Methode Material / Hinweise Menge Testhäufigkeit<br />
PTH s. Parathormon<br />
PTT (Partielle Thromboplastinzeit)<br />
25 - 39 Sekunden<br />
Punktate s. „Mikrobiologie u. Parasitologie“ S. 189 ff.<br />
Puumala Virus-Ak<br />
IgM-/ IgG-Ak: bis 1:16<br />
Pyridinolin s. a. Desoxypyridinolin / Crosslinks<br />
80 - 250 µg/g Krea.<br />
Pyruvat<br />
0,3 - 0,6 mg/dl<br />
Pyruvatkinase<br />
2,10 - 6,90 U/g Hb<br />
Pyruvatkinase-Genotypisierung<br />
Angeborene, nicht-sphärozytäre, chronisch-hämolytische<br />
Anämien, zum Teil auch durch Medikamentenunverträglichkeit<br />
oder Infektionen hervorgerufene,<br />
akut auftretende hämolytische Krisen.<br />
Koagulometrie Citrat-Blut (1+9) 2 ml täglich<br />
IFT / Immunoblot Serum<br />
F<br />
HPLC Harn („2. Morgenharn") 5 ml 1x / Woche<br />
enzymatisch NaF-Blut<br />
F<br />
Photometrie<br />
PCR und Sequenzierung<br />
aller 12 Exons<br />
einschl. der Exon-/<br />
Introngrenzen<br />
EDTA-Blut /-Plasma<br />
Postversand: Plasma gefroren<br />
F<br />
EDTA-Blut<br />
F<br />
1 ml<br />
1 ml<br />
2 ml<br />
2 ml<br />
153
Alphabetisches Verzeichnis der Analyte<br />
154<br />
4<br />
Untersuchung / Referenzbereich Methode Material / Hinweise Menge Testhäufigkeit<br />
Q-Fieber s. Coxiella burnetii Ak<br />
Quecksilber (Dimaval ® -Test)<br />
s. a. Funktionsteste, S. 181 ff.<br />
Heparin- oder EDTA-Blut: bis 2 ng/ml<br />
BAT 25 ng/ml<br />
Harn: bis 1,4 µg/l<br />
BAT 100 µg/l<br />
nach DMPS-Stimmulation mit Dimaval ® :<br />
s. Befund<br />
Speichel: basal bis ca. 5 ng/ml<br />
nach Kauen bis ca. 100 ng/ml<br />
Quergestreifte Muskulatur-Ak<br />
< 1:10<br />
Quickwert (Prothrombinzeit/ Thromboplastinzeit [TPZ])<br />
Referenzbereich: 70 - 100 %<br />
INR* 1,00 - 1,35<br />
Prophylaxe der Venenthrombose: 35 - 20 %<br />
INR* 2,00 - 3,10<br />
scharfe Antikoagulation: 25 - 15 %<br />
INR* 2,55 - 4,00<br />
*INR (International normalized ratio) =<br />
TPZ Patientenplasma / TPZ Normalplasma<br />
AAS<br />
AAS<br />
AAS<br />
Heparin- oder EDTA-Blut<br />
F<br />
Spontanharn<br />
F<br />
24-Std.-Sammelharn<br />
F<br />
Speichel<br />
F<br />
5 ml<br />
10 ml<br />
10 ml<br />
IFT Serum 1 ml täglich<br />
Koagulometrie Citrat-Blut (1+9) 2 ml täglich<br />
3 ml
5<br />
Alphabetisches Verzeichnis der Analyte<br />
Untersuchung / Referenzbereich Methode Material / Hinweise Menge Testhäufigkeit<br />
RA33-Autoantikörper<br />
bei Rheumatoider Arthritis oder SLE;<br />
CCP-Auto-Ak sind spezifischer<br />
negativ<br />
Rabies Ak s.Tollwut Ak<br />
Rachen-, Tonsillen-Abstriche s. „Mikrobiologie u. Parasitologie“ S. 189 ff.<br />
Rektalabstriche s. „Mikrobiologie u. Parasitologie“ S. 189 ff.<br />
Renin (direkt /aktives Renin)<br />
liegend: 2,4 - 29,0 µU/ml<br />
aufrecht: 3,3 - 41,0 µU/ml<br />
Respiratory-Syncytial-Viren (RSV) s. RSV<br />
Retikulin Auto-Ak<br />
unter 1:10<br />
Retikulozyten<br />
5 - 15 ‰<br />
Retinolbindendes Protein<br />
3,0 - 6,0 mg/dl<br />
RF (Rheumafaktor)<br />
RF (quant.): < 20,0 IU/ml<br />
Titer (Waaler Rose):<br />
unter 1 : 40<br />
Rickettsien<br />
Antikörper gegen: R. conori bis 1:40<br />
R. mooseri bis 1:40<br />
Ringelröteln s. Parvovirus B19<br />
ELISA Serum<br />
F<br />
LIA EDTA-Plasma<br />
(sofort einfrieren)<br />
1 ml<br />
1 ml 1x / Woche<br />
IFT Serum 1 ml nach Bedarf<br />
Mikroskopie EDTA-Blut 1 ml täglich<br />
Nephelometrie Serum<br />
F<br />
Kinet. Nephelometrie<br />
ind. Partikel-<br />
Agglutinations-Test<br />
Serum<br />
Serum<br />
IFT Serum<br />
F<br />
1 ml<br />
1 ml<br />
1 ml<br />
1 ml<br />
täglich<br />
nach Bedarf<br />
155
Alphabetisches Verzeichnis der Analyte<br />
156<br />
5<br />
Untersuchung / Referenzbereich Methode Material / Hinweise Menge Testhäufigkeit<br />
Risperidon<br />
2 - 30 ng/ ml<br />
9-Hydroxyrisperidon<br />
(wirksamer Metabolit von Risperidon)<br />
10 - 70 ng/ ml<br />
Ritalin s. Methylphenidat<br />
Röteln-Virus-Ak<br />
Ein positiver Antikörpernachweis gegen Röteln gilt als<br />
erbracht, wenn der HAH-Titer mindestens 1:32 beträgt<br />
(Immunität anzunehmen).<br />
Bei niedrigeren HAH-Titern ist die Spezifität des Ak-<br />
Nachweises durch eine andere geeignete Methode (in<br />
unserem Labor Röteln-IgG-EIA) zu sichern.<br />
IgG-Ak:<br />
negativ (keine Immunität): < 5,0 IE/ml<br />
Graubereich: < 15,0 IE/ml<br />
positiv > 15,0 IE/ml<br />
(spez. Ak nachgewiesen: Immunität anzunehmen)<br />
IgM-Ak: negativ<br />
Immunoblot: s. Befund<br />
Rotavirus-Ak<br />
Kinder: bis 1 : 10<br />
Erwachsene: bis 1 : 40<br />
besser: Direkter Erregernachweis:<br />
negativ<br />
RSV (Respiratory Syncytial Virus)<br />
IgG-Ak < 9,0 E/ml<br />
IgM-Ak negativ<br />
LC-MS<br />
LC-MS<br />
HAH<br />
(Hämagglutinations-<br />
Hemmtest)<br />
MEIA<br />
MEIA<br />
Immunoblot<br />
KBR<br />
Ag-ELISA<br />
Serum<br />
F<br />
Serum<br />
F<br />
Serum<br />
Serum<br />
Serum<br />
Serum, Plasma<br />
Serum<br />
F<br />
Stuhl<br />
0,5 ml<br />
0,5 ml<br />
1 ml<br />
1 ml<br />
1 ml<br />
1 ml<br />
1 ml<br />
ca. 2 g<br />
täglich<br />
täglich<br />
täglich<br />
nach Bedarf<br />
Mo, Mi, Fr.<br />
ELISA Serum 1 ml nach Bedarf
6<br />
Alphabetisches Verzeichnis der Analyte<br />
Untersuchung / Referenzbereich Methode Material / Hinweise Menge Testhäufigkeit<br />
S100-Protein<br />
(Tumormarker für Melanome. Erhöhung bei<br />
Gehirnschädigung)<br />
Männer: 3,3 µg/l<br />
Frauen: 2,5 µg/l<br />
Salmonellen-Ak<br />
(S. typhi, S. paratyphi, S. enteritidis, S. typhimurium)<br />
unter 1:100<br />
Direktnachweis<br />
s. a. „Mikrobiologie u. Parasitologie“ S. 189 ff.<br />
Sandfliegenfieber-Ak<br />
Serotypen:<br />
- Sizilien (SFS) negativ<br />
- Neapel (SFN) negativ<br />
- Toscana (TOS) negativ<br />
Saure Phosphatase<br />
Männer: bis 7,3 U/l<br />
Frauen: bis 3,0 U/l<br />
Säuglings-Bilirubin (gesamt) s. Bilirubin, neonatal<br />
SCC-Tumormarker (SCCA)<br />
(Squamous cell carcinoma antigen)<br />
Plattenepithel-CA. assoz. Antigen/ z.B. bei Oesophagus-Ca<br />
bis 2 ng/ml<br />
LIA Serum, Liquor 1 ml 3x / Woche<br />
Gruber-Widal-<br />
Reaktion<br />
Blutkultur<br />
Kultur<br />
Immunoblot Serum<br />
F<br />
Extinktion<br />
1-NAPHTYL-<br />
PHOSPHAT, 37°C<br />
Schimmelpilze s. „Mikrobiologie u. Parasitologie“ S. 204.; s. „Allergie-Diagnostik“ S. 223<br />
Serum<br />
Lagerung bei 2 - 8°C bis zu 3 Tagen, darüber<br />
hinaus einfrieren (-20°C).<br />
Blutkultur bei Typhus/ Paratyphus<br />
Stuhl, Abstrich, Harn<br />
Serum<br />
(kein Vollblut versenden!)<br />
<strong>Für</strong> Versand Spezialröhrchen mit Bisulfat<br />
verwenden (sonst Aktivitätsverlust von ca.<br />
20% innerhalb von 3 Std. nach<br />
Blutentnahme).<br />
Seminalplasma / Ejakulat<br />
1 ml 1 x / Woche<br />
(u. nach Bedarf)<br />
1 ml<br />
1 ml<br />
1 ml<br />
täglich<br />
täglich<br />
MEIA Serum 1 ml täglich<br />
157
Alphabetisches Verzeichnis der Analyte<br />
158<br />
6<br />
Untersuchung / Referenzbereich Methode Material / Hinweise Menge Testhäufigkeit<br />
Schistosomen s. „Mikrobiologie u. Parasitologie“ S. 189 ff.<br />
Schwangerschaftsvorsorgeuntersuchung<br />
Erstuntersuchung:<br />
- Obligatorisch<br />
Blutgruppe, Antikörper-Suchtest 1, Röteln-Ak, Lues<br />
(TPHA), Chlamydien-Ag-Nachweis<br />
- Fakultativ<br />
Cytomegalie-, Toxoplasmose-, Listerien-, HIV-, Röteln-<br />
IgM-, Parvovirus-B19- und weitere Ak bei<br />
Infektionsverdacht bzw. zur Beurteilung der Immunität, β-<br />
HCG, PAPP-A<br />
s. Befund<br />
Nachuntersuchungen:<br />
- Obligatorisch<br />
Antikörper-Suchtest 2 in 24.-27. SSW (qualitativ und ggf.<br />
quantitativ) HBsAg nach 32. SSW<br />
- Fakultativ<br />
AFP, Infektionsserologie, Triple-Test<br />
Selen<br />
Serum: 70 - 130 ng/ml<br />
Harn: 2 - 31 µg/l<br />
Hämolysat: 76 - 140 ng/ml<br />
Serotonin (5-Hydroxytryptamin)<br />
20 - 240 ng/ml<br />
AAS<br />
AAS<br />
AAS<br />
Serum<br />
EDTA-Blut<br />
Serum<br />
Serum<br />
F<br />
24-Std.-Sammelharn<br />
F<br />
Hämolysat<br />
F<br />
HPLC Serum, EDTA-Plasma<br />
24-Std.-Sammelharn<br />
Alle Untersuchungsmaterialien im<br />
Postversand einfrieren!<br />
Sexuell übertragbare Infektionen (STD) s. „Mikrobiologie u. Parasitologie“ S. 200 ff.; s. „Infektionsdiagnostik“ S. 207 ff.<br />
Sharp-Syndrom (MCTD [Mixed Connective Tissue Disease], Mischkollagenosen) s. ENA<br />
1 ml<br />
3 ml<br />
1 ml<br />
2 ml<br />
5 ml<br />
2 ml<br />
täglich<br />
täglich<br />
2 ml 1x / Woche
6<br />
Alphabetisches Verzeichnis der Analyte<br />
Untersuchung / Referenzbereich Methode Material / Hinweise Menge Testhäufigkeit<br />
SHBG (Sexualhormonbindendes Globulin)<br />
Männer: 10,0 - 110 nmol/l<br />
Frauen: Follikelphase 24,0 - 230 nmol/l<br />
Lutealphase 48,0 - 185 nmol/l<br />
Kontrazept. 89,0 - 379 nmol/l<br />
Shigellen-Ak (Sh. dysenteriae, Sh. sonnei, Sh. flexneri)<br />
< 1:100<br />
Direktnachweis<br />
s. „Mikrobiologie u. Parasitologie“ S. 189 ff.<br />
Somatomedin C<br />
(Insulin-like Growth Faktor, IGF-1)<br />
2 Mon. - 5 Jahre: 20 - 250 ng/ml<br />
6 Jahre - 9 Jahre: 100 - 475 ng/ml<br />
9 Jahre - 11 Jahre: 110 - 600 ng/ml<br />
Pubertät (11-16 J.): 250 - 1100 ng/ml<br />
Erwachsene: 125 - 460 ng/ml<br />
50 - 70 Jahre: 90 - 310 ng/ml<br />
über 70 Jahre: 50 - 205 ng/ml<br />
Somatotropes Hormon s. STH<br />
Spermien Ak<br />
bis 20 U/ml<br />
Spermiogramm / Ejakulatanalyse<br />
Es werden beurteilt:<br />
- Farbe, pH-Wert, Volumen, Viskosität,<br />
Beweglichkeit, Vitalität,<br />
- Spermien-Gesamtzahl, -Dichte und -Morphologie<br />
Fruktose<br />
Carnitin<br />
IRMA Serum 1 ml 1x / Woche<br />
Gruber-Widal-Reaktion Serum<br />
Lagerung bei 2 - 8°C bis zu 3 Tagen, darüber<br />
hinaus einfrieren (-20°C).<br />
ILMA Serum<br />
F<br />
EIA Serum<br />
F<br />
Mikroskopisch<br />
und visuell<br />
Ejakulat<br />
frisch, nach 3tägiger Karenz<br />
Seminalplasma in NaF-Röhrchen<br />
Seminalplasma (Postversand gefroren)<br />
1 ml 1 x / Woche<br />
1 ml<br />
1 ml<br />
0,3 ml<br />
1 ml<br />
nach<br />
telefonischer<br />
Vereinbarung<br />
159
Alphabetisches Verzeichnis der Analyte<br />
160<br />
6<br />
Untersuchung / Referenzbereich Methode Material / Hinweise Menge Testhäufigkeit<br />
Spezifisches Gewicht s.a. Osmolalität<br />
1.001 - 1.028<br />
Sputum s. „Mikrobiologie u. Parasitologie“ S. 189 ff.<br />
Staphylokokken<br />
negativ<br />
Direktnachweis: negativ<br />
Stahylococcus aureus (auch MRSA): negativ<br />
s. a. „Mikrobiologie u. Parasitologie“ S. 189 ff.<br />
Dipstick Harn 10 ml täglich<br />
Anti-Staphylolysin<br />
Kultur<br />
Kultur<br />
Steinanalyse (Harn- und Nierensteine) s. Harnkonkrement<br />
STH (Somatotropes Hormon), syn. HGH (Human<br />
Growth Hormon)<br />
Männer: < 0,51 ng/ml<br />
Frauen: < 14,7 ng/ml<br />
(ausgeprägte Wach-Schlaf -Rhythmik)<br />
Die Bestimmung des Wachstumsfaktors IGFBP-3 (Insulin<br />
Like Growth Factor Binding Protein-3) bietet gegenüber<br />
der Einzelbestimmung von STH oder Somatomedin C<br />
folgende Vorteile:<br />
- keine pulsative Sekretion,<br />
- keine circadiane Rhythmik; dadurch geringere Breite des<br />
Referenzbereiches<br />
Streptokokken s. Streptokokken-Exoenzyme u. „Mikrobiologie u. Parasitologie“, S. 189 ff.<br />
Streptokokken-Exoenzyme<br />
s. unter einzelnen Exoenzymen:<br />
- Anti-Streptolysin-O<br />
- Anti-Streptodornase-B<br />
- Anti-Streptokokken-Hyaluronidase<br />
s. „Infektionsdiagnostik“ S. 207 ff.; s. „Mikrobiologie u. Parasitologie“ S. 189 ff.<br />
Serum<br />
Abstriche, Sekrete, Harn etc.<br />
Stuhl,<br />
Abstriche, Wundsekrete etc.<br />
1 ml<br />
ca. 2 g<br />
täglich<br />
täglich<br />
täglich<br />
LIA Serum 1 ml 1x / Woche
6<br />
Alphabetisches Verzeichnis der Analyte<br />
Untersuchung / Referenzbereich Methode Material / Hinweise Menge Testhäufigkeit<br />
Streptolysin Ak s. ASL<br />
Stuhlprobe<br />
- Stuhl auf pathogene Darmkeime und Viren<br />
(Salmonella, Shigella, Yersinia, Campylobacter,<br />
Rotaviren, Adenoviren, Astro- und Noroviren,etc.)<br />
- Stuhl auf Protozoen<br />
(Amöben, Lamblien, Cryptosporidien)<br />
- Stuhl auf Wurmeier<br />
(alle Arten)<br />
- Stuhl auf Stuhlflora<br />
(Quantitative Stuhlflora-Analyse)<br />
s. a. „Mikrobiologie u. Parasitologie“ S. 189 ff.<br />
Sultiam<br />
therapeutischer Bereich: Erwachsene 1,5 - 10,0 µg/ml<br />
Kinder 1,0 - 6,0 µg/ml<br />
Synovialflüssigkeit, Zellzahl und Morphologie<br />
unter 200 / mm 3<br />
Syphilis-Serologie s. Treponema pallidum-Ak<br />
Kultur<br />
EIA<br />
Mikroskopie/<br />
Anreicherung<br />
EIA<br />
Mikroskopie/<br />
Anreicherung<br />
Kultur<br />
Stuhl<br />
Stuhl<br />
<strong>Für</strong> den Nachweis von Vegetativformen ist<br />
körperwarmer Stuhl erforderlich!<br />
(EIA: Stuhl kann 1-3 Tage alt sein)<br />
Stuhl<br />
Stuhl<br />
Extra große Stuhlröhrchen werden vom Labor<br />
auf Wunsch zugesandt!<br />
F<br />
HPLC Serum, Plasma<br />
Bitte keine hämolytischen Proben!<br />
Blutentnahme morgens vor der<br />
Tabletteneinnahme.<br />
Mikroskopie Punktat<br />
sofort in Heparin-Röhrchen überführen; nur<br />
bedingt zum Versand geeignet, Rücksprache<br />
erbeten<br />
ca. 2 g<br />
ca. 2 g<br />
ca. 2 g<br />
volles<br />
Röhrchen<br />
täglich<br />
täglich<br />
täglich<br />
1 ml 2 x / Woche<br />
5 ml nach Bedarf<br />
161
Alphabetisches Verzeichnis der Analyte<br />
162<br />
7<br />
Untersuchung / Referenzbereich Methode Material / Hinweise Menge Testhäufigkeit<br />
T-Lymphozyten-Differenzierung s. Lymphozyten-Differenzierung<br />
Tacrolimus (FK 506)<br />
therapeutischer Bereich „Niere“: 5,0 - 15,0 ng/l<br />
therapeutischer Bereich „Leber“: 3,0 - 8,0 ng/l<br />
Taenien s. Cystericercus cellulosae<br />
TAK s.Thyreoglobulin Ak<br />
Tartrat-resistente Saure Phosphatase (TRAP 5b)<br />
s. Befund<br />
LC-MS EDTA-Blut<br />
F<br />
Tbc-Diagnostik s. „Mikrobiologie u. Parasitologie“, Tuberkulose-Diagnostik S. 197<br />
TBG (Thyroxinbindendes Globulin)<br />
Kinder bis 15 Jahre: 2,0 - 3,0 mg/dl<br />
Erwachsene: 1,6 - 3,0 mg/dl<br />
Testosteron, freies<br />
Männer: 9,0 - 50,0 pg/ml<br />
Frauen: 0,3 - 3,2 pg/ml<br />
Testosteron, gesamt<br />
Serum:<br />
Kinder: bis 40 ng/dl<br />
Männer: 281 - 905 ng/dl<br />
Frauen: 14 - 77 ng/dl<br />
Harn (24 h):<br />
Kinder: bis 5 µg/die<br />
Männer (20-50 J.): 35 - 100 µg/die<br />
Frauen: bis 10 µg/die<br />
EIA Serum 1 ml nach Bedarf<br />
RIA Serum<br />
F<br />
1 ml<br />
1 ml 1 ml<br />
RIA Serum 1 ml 1x / Woche<br />
Chemilumineszenz/ LIA<br />
LIA<br />
Serum<br />
(Tageszeit notieren!)<br />
24-Std.-Sammelharn<br />
(sammeln über 5 ml Eisessig)<br />
F<br />
1 ml<br />
10 ml<br />
täglich
7<br />
Alphabetisches Verzeichnis der Analyte<br />
Untersuchung / Referenzbereich Methode Material / Hinweise Menge Testhäufigkeit<br />
Tetanus<br />
Tetanus-Toxoid IgG-Ak:<br />
- Impfschutz nicht gewährleistet; Auffrischung<br />
erforderlich: 0,01 - 0,1 IE/ml<br />
(Titer-Kontrolle 4-6 Wochen danach)<br />
- Ausreichender Impfschutz; Kontrolle in 2 Jahren:<br />
0,1 - 0,5 IE/ml<br />
(Auffrischung führt zu langfristigem Impfschutz)<br />
- Ausreichender Impfschutz; Kontrolle in 2 Jahren:<br />
0,6 - 1,0 IE/ml<br />
- Langfristiger Impfschutz; Kontrolle in 5-10 Jahren:<br />
1,1 - 5,0 IE/ml<br />
- Langfristiger Impfschutz; Kontrolle in 10 Jahren:<br />
über 5,0 IE/ml<br />
Tetrachlorethen (Per, Perchlor)<br />
BAT 1000 ng/ml (ca. 16 Std. nach Exposition)<br />
Tetrazepam<br />
100 - 600 ng/ml<br />
THC (Tetrahydrocannabinol) s. Cannabis<br />
THC-COOH (Tetrahydrocannabinol-Carbonsäure) s. Cannabis<br />
Theophyllin<br />
therapeutischer Bereich: 10 - 20 µg/ml<br />
toxisch ab ca.: 20 µg/ml<br />
Thiamin s. Vitamin B1<br />
Thrombin-Antithrombin-Komplex (TAT)<br />
bis 4,1 µg/l<br />
Thrombinzeit (TZ)<br />
17 - 24 Sek.<br />
ELISA Serum<br />
nur zur Beurteilung der Immunitätslage!<br />
GC-Headspace-MS EDTA-Blut / Glasröhrchen<br />
F<br />
HPLC Serum<br />
F<br />
1 ml 1x / Woche<br />
Chemilumineszenz/ LIA Serum 1 ml täglich<br />
ELISA Citrat-Blut (1+9)<br />
Postversand: Plasma gefroren<br />
F<br />
chromogen Citrat-Blut (1+9)<br />
Postversand nicht möglich!<br />
2 ml<br />
2 ml<br />
1 ml<br />
2 ml täglich<br />
163
Alphabetisches Verzeichnis der Analyte<br />
164<br />
7<br />
Untersuchung / Referenzbereich Methode Material / Hinweise Menge Testhäufigkeit<br />
Thromboplastinzeit (TPZ) s. Quick<br />
Thrombozyten<br />
150 - 400 Tsd./µl<br />
s. Blutbild<br />
Thrombozyten-Antikörper<br />
- freie Antikörper<br />
- gebundene Antikörper<br />
qualitative Aussage / negativ<br />
Thymidinkinase (TK)<br />
Erwachsene: bis 6 U/l<br />
Säuglinge u. Kinder (3. Mo. - 15 J.): bis 10 U/l<br />
Thyreoglobulin-Antikörper (TAK)<br />
< 100 IU/ml<br />
Thyreoglobulin (hTG)<br />
< 70,0 µg/l<br />
nach kompl. Thyreoid-Ektomie (Tu-Nachsorge)<br />
< 2,0 µg/l (TSH < 0,01)<br />
nach kompl. Thyreoid-Ektomie (Tu-Nachsorge)<br />
< 4,0 µg/l (TSH messbar)<br />
Schilddrüsenkarzinome können Auto-Ak gegen TG bilden,<br />
was zu falsch niedrigen Werten führen kann.<br />
Widerstandsmessung EDTA-Blut<br />
In seltenen Fällen kann es durch einen<br />
EDTA-Effekt zur Aggregatbildung der Thrombozyten<br />
und damit zu einer Pseudothrombopenie<br />
in vitro kommen. Die Untersuchung<br />
sollte dann aus Heparin- oder Citratmaterial<br />
wiederholt werden. Kommt es weiterhin zur<br />
Aggregatbildung, muss die Blutentnahme im<br />
Labor erfolgen.<br />
EIA<br />
Flowzytometrie<br />
Serum<br />
F<br />
RIA Serum<br />
F<br />
EDTA-Blut:<br />
Menge abhängig von der Thrombozytenzahl:<br />
20 000 - 50 000/ml = 30 ml<br />
51 000 - 150 000/ml = 20 ml<br />
> 150 000/ml = 10 ml<br />
F<br />
1 ml täglich<br />
1 ml<br />
10-30 ml<br />
LIA Serum, Plasma 1 ml 3x / Woche<br />
IRMA Serum 1 ml 1x / Woche<br />
1 ml
7<br />
Alphabetisches Verzeichnis der Analyte<br />
Untersuchung / Referenzbereich Methode Material / Hinweise Menge Testhäufigkeit<br />
Thyreoidale Peroxidase Ak (TPO)<br />
(früher MAK, mikrosomale Ak)<br />
< 16 IU/ml<br />
Thyroxin, freies (fT4)<br />
0,80 - 1,70 ng/dl<br />
Thyroxin (T4), gesamt<br />
4,8 - 12,9 µg/dl<br />
Thyroxinbindendes Globulin (TBG) s. TBG<br />
Tilidin (als Nor-Tilidin)<br />
Serum: 50 - 100 ng/ml<br />
Harn: negativ<br />
Tissue-Plasminogen-Aktivator (t-PA)<br />
1,3 - 10,4 ng/ml<br />
Titin-Ak<br />
negativ<br />
s. a. „Immunsystem“, Autoantikörper S. 234 ff.<br />
TK s. Thymidinkinase<br />
Tobramycin<br />
therapeutischer Bereich: Max. 4 - 8 µg/ml<br />
Min. 1 - 2 µg/ml<br />
toxisch ab etwa: Max. > 12 µg/ml<br />
Min. > 2 µg/ml<br />
Tollwut Ak quantitativ nach Impfung (Rabies Ak)<br />
Immunität ab 0,5 IE/ml<br />
Toluol (Metabolit: Hippursäure)<br />
Harn: bis 1,5 g/l<br />
EDTA-Blut: BAT 1000 ng/ml<br />
LIA Serum, Plasma 1 ml 3x / Woche<br />
Chemilumineszenz/ LIA Serum 1 ml täglich<br />
Chemilumineszenz/ LIA Serum 1 ml täglich<br />
HPLC<br />
HPLC<br />
Serum (quantitativ)<br />
F<br />
Harn (qualitativ)<br />
F<br />
EIA Citrat-Blut (1+9)<br />
Postversand: Plasma gefroren<br />
F<br />
RIA Serum<br />
F<br />
FPIA Serum<br />
F<br />
NT Serum<br />
F<br />
HPLC<br />
GC-Headspace-MS<br />
Harn<br />
F<br />
EDTA-Blut, Glasröhrchen<br />
F<br />
2 ml<br />
5 ml<br />
1 ml<br />
1 ml<br />
1 ml<br />
1 ml<br />
5 ml<br />
2 ml<br />
165
Alphabetisches Verzeichnis der Analyte<br />
166<br />
7<br />
Untersuchung / Referenzbereich Methode Material / Hinweise Menge Testhäufigkeit<br />
Topiramat (Antikonvulsivum)<br />
therapeutischer Bereich: 1,0 - 10 µg/ml<br />
Toxocara canis s. Ascariden Ak<br />
Toxoplasma gondii (Ak)<br />
- IgG-Ak: < 3,0 IE/ml<br />
- IgM-Ak: < 10,0 AU*/ml<br />
- Ak-Avidität: s. Befund<br />
(s. a. „Infektionsdiagnostik“ S. 207 ff.)<br />
*) Arbeitseinheit<br />
TPA (Tissue Polypeptid Ag) s. a. TPS<br />
Proliferationsmarker (malignes Wachstum)<br />
< 60 U/l<br />
TPO Ak s. Thyreoidale Peroxidase Ak<br />
TPS (Tissue Polypeptide Sensitiv-Ag)<br />
möglicherweise sensitiver als TPA<br />
bis 80 U/l<br />
TPS ist in den meisten Fällen von Rezidiven/ Metastasen<br />
schon dann erhöht, wenn weder klinische Anzeichen noch<br />
andere Marker auf ein progredientes Tumorgeschehen<br />
hinweisen.<br />
TPZ (Thromboplastinzeit) s. Quick<br />
TRAK s. TSH-Rezeptor-Ak<br />
Transferrin-Rezeptor (löslicher)<br />
0,83 - 1,76 mg/l<br />
Transferrin<br />
Serum: 202 - 336 mg/dl<br />
Harn: < 1,9 mg/l<br />
LC-MS Serum<br />
F<br />
MEIA<br />
LIA<br />
LIA<br />
Serum, Plasma<br />
Serum, Plasma<br />
Serum, Plasma<br />
im Rahmen der Mutterschaftsvorsorge/ bei<br />
positivem Befund<br />
0,5 ml<br />
1 ml<br />
1 ml<br />
1 ml<br />
täglich<br />
täglich<br />
LIA Serum 1 ml 3x / Woche<br />
RIA IMP Serum<br />
F<br />
Nephelometrie Serum, Plasma<br />
(sofort einfrieren)<br />
Kinet. Nephelometrie<br />
Serum<br />
Harn<br />
0,5 ml<br />
1 ml 1x / Woche<br />
1 ml<br />
1 ml<br />
täglich<br />
täglich
7<br />
Alphabetisches Verzeichnis der Analyte<br />
Untersuchung / Referenzbereich Methode Material / Hinweise Menge Testhäufigkeit<br />
Transferrin-Sättigung<br />
16 - 45 %<br />
Transferrin atypisch s. CDT<br />
TRAP 5b s. Tartrat-resistente Saure Phosphatase<br />
Treponema pallidum-Ak<br />
TPPA*) bzw. TPHA**)<br />
(Lues-Suchtest)<br />
negativ<br />
Treponema pallidum-Immunoblot<br />
IgG-Ak: negativ<br />
(Bestätigungstest bei positivem TPPA)<br />
IgM-Ak: negativ<br />
(Nachweis einer frischen Infektion)<br />
s. a. FTA-abs, FTA-19s-IgM-Test, VDRL<br />
Berechnung <strong>Für</strong> die Berechnung ist die Bestimmung von<br />
Eisen und Transferrin notwendig.<br />
*) **) T. pall.-Partikelagglutinations-<br />
bzw.<br />
-Hämaggutinationsassay<br />
Immunoblot<br />
TRH-Stimulation s. „Funktionsteste“, TSH-Stimmulationstest S. 188<br />
Trichinella spiralis s. Trichinellose-Ak<br />
Trichinellose Ak (Trichinella-spiralis-Ak)<br />
IgG-/ IgM-Ak: negativ<br />
Trichinen s. Trichinellose-Ak<br />
Trichloressigsäure (TCA)<br />
BAT: 100 mg/l (Metabolit)<br />
KBR/ EIA<br />
Immunoblot<br />
Serum, Plasma<br />
Serum<br />
Serum<br />
F<br />
GC-Headspace Harn<br />
F<br />
1 ml<br />
1 ml<br />
1 - 2 ml<br />
5 ml<br />
täglich<br />
nach Bedarf<br />
167
Alphabetisches Verzeichnis der Analyte<br />
168<br />
7<br />
Untersuchung / Referenzbereich Methode Material / Hinweise Menge Testhäufigkeit<br />
Trichomonas vaginalis<br />
negativ<br />
Tricyclische Antidepressiva<br />
- Amitriptylin / Nortriptylin (wirksamer Metabolit)<br />
- Desipramin<br />
- Doxepin<br />
- Imipramin / Desipramin (wirksamer Metabolit)<br />
- Maprotilin<br />
- Nortriptylin<br />
Weitere Medikamente auf Anfrage!<br />
Referenzbereiche s. Einzelsubstanzen<br />
Screening:<br />
negativ<br />
Triglyceride<br />
bis 200 mg/dl<br />
kontrollbedürftig 150 - 200 mg/dl<br />
Trijodthyronin, freies (fT3)<br />
2,3 - 4,3 pg/ml<br />
Trijodthyronin (T3), gesamt<br />
83,0 - 184 ng/dl<br />
Trimipramin (Antidepressivum)<br />
Herphonal ®<br />
therapeutischer Bereich: 20 - 200 ng/ml<br />
Mikroskopie<br />
(Nativpräparat)<br />
Fluoreszenz<br />
HPLC<br />
GC-MS<br />
enzymatisch<br />
Vaginalsekret, Urethralsekret<br />
Ausschließlich frisches, körperwarmes Sekret<br />
zur Untersuchung geeignet (Mikroskopie<br />
direkt in der Praxis).<br />
Untersuchung aus üblichen Transportmedien<br />
zwecklos (rasche Autolyse der Erreger).<br />
Harn<br />
Serum<br />
Harn (qualitativ)<br />
F<br />
Serum<br />
Nüchtern (12-14 h Nahrungskarenz)!<br />
10 ml<br />
2 ml<br />
10 ml<br />
nach Bedarf<br />
nach Bedarf<br />
2 x / Woche<br />
1 ml täglich<br />
Chemilumineszenz/ LIA Serum, Plasma 1 ml täglich<br />
Chemilumineszenz/ LIA Serum, Plasma 1 ml täglich<br />
HPLC Serum, Plasma 2 ml 2 x / Woche
7<br />
Alphabetisches Verzeichnis der Analyte<br />
Untersuchung / Referenzbereich Methode Material / Hinweise Menge Testhäufigkeit<br />
Triple-Test (nach Wald)<br />
ß-HCG / AFP / fr. Östriol<br />
s. Befund<br />
Troponin T<br />
< 0,1 ng/ml<br />
negativ: 1 Strich<br />
positiv: 2 Striche<br />
Troponin I (quantitativer Test)<br />
< 0,04 ng/ml:<br />
keine Myokardschädigung<br />
0,04 ng/ml bis < 0,16 ng/ml:<br />
Myokardschädigung möglich.<br />
Kontrolle nach 2-6 Std. empfohlen.<br />
> 0,16 ng/ml:<br />
Myokardschädigung belegt<br />
Trypanosomen (Trypanosoma cruzi Ak)<br />
IgM-/ IgG-Ak: negativ (s. Befund)<br />
TSH (Thyreotropes Hormon)<br />
0,30 - 4,00 mU/l (TSH-0)<br />
Stimulationstest<br />
s. „Funktionsteste“ S. 188<br />
TSH-Rezeptor-Autoantikörper (TRAK)<br />
negativ: < 9,0 IU/l<br />
Graubereich: 9,0 - 14,0 IU/l<br />
positiv: > 14,0 IU/l<br />
Immunolog. Test<br />
(qualitativ)<br />
MEIA<br />
IHA/ IFT Serum<br />
F<br />
Serum 2 ml nach Bedarf<br />
EDTA-Blut (cito)<br />
Serum (cito)<br />
Plasma, nur Lithium- oder Natrium-Heparinat<br />
(kein EDTA-Plasma!)<br />
1 ml<br />
1 ml<br />
1 ml<br />
sofort<br />
sofort<br />
Chemilumineszenz/ LIA Serum 2 ml täglich<br />
RRA (Brahms) Serum 1 ml 3 x / Woche<br />
169
Alphabetisches Verzeichnis der Analyte<br />
170<br />
7<br />
Untersuchung / Referenzbereich Methode Material / Hinweise Menge Testhäufigkeit<br />
Tu-M2-PK (Tumor-M2-Pyruvatkinase)<br />
EDTA-Plasma: < 15,0 U/ml<br />
Graubereich: 15,0 - 20,0 U/ml<br />
Stuhl: < 4,0 U/ml<br />
ELISA<br />
ELISA<br />
Tuberkulose-Diagnostik s. „Mikrobiologie u. Parasitologie“ S. 197<br />
Tularämie Ak (Francisella tularensis Ak)<br />
IgM-/ IgG-Ak: negativ<br />
Tumor-Nekrose-Faktor (TNF-<br />
bis 12 pg/ml<br />
Tyrosin-Phosphatase-Ak (IA2)<br />
bis 0,75 U/ml<br />
Tyrosin (Aminosäure)<br />
Erwachsene ab 15 Jahre: 34-110 µmol/l<br />
Schulkinder 7-14 Jahre: bis 90 µmol/l<br />
Kleinkinder 2-6 Jahre: bis 80 µmol/l<br />
Säuglinge bis 1 Jahr: bis 110 µmol/l<br />
Neugeborene bis 1 Monat: bis 90 µmol/l<br />
TZ (Thrombinzeit) s.Thrombinzeit<br />
EDTA-Plasma<br />
Probenhaltbarkeit: bei 4°C / 3 Tage;<br />
bei -20°C / 1 Jahr<br />
F<br />
Stuhl<br />
IFT Serum<br />
F<br />
LIA Serum, Heparin-Plasma, gefroren<br />
F<br />
RIA Serum<br />
F<br />
LC Serum, Plasma<br />
nüchtern!<br />
Proben innerhalb von 6 Std. zustellen<br />
(Fahrdienst), oder Proben einfrieren.<br />
Bitte Alter angeben.<br />
F<br />
1 ml<br />
ca. 2 g<br />
1 ml<br />
1 ml<br />
1 ml<br />
1 ml<br />
1x / Woche
8<br />
Alphabetisches Verzeichnis der Analyte<br />
Untersuchung / Referenzbereich Methode Material / Hinweise Menge Testhäufigkeit<br />
Ureaplasmen-Direktnachweis s. „Mikrobiologie u. Parasitologie“ S. 200<br />
Urinsediment s. Harnstatus<br />
Uroporphyrine s. Porphyrin-Auftrennung<br />
171
Alphabetisches Verzeichnis der Analyte<br />
172<br />
9<br />
Untersuchung / Referenzbereich Methode Material / Hinweise Menge Testhäufigkeit<br />
Valproinsäure s. Dipropylacetat (DPA)<br />
Vancomycin<br />
therap. Bereich: Max. 20 - 40 µg/ml<br />
Min. 5 - 10 µg/ml<br />
toxisch ab etwa: > 80 µg/ml<br />
Vanillinmandelsäure (VMS)<br />
Erwachsene:<br />
bis 6,5 mg/die bzw. bis 8,0 mg/g Krea.<br />
Kinder bis 2 Jahre:<br />
bis 2,2 mg/die bzw. bis 14,0 mg/g Krea.<br />
Kinder bis 10 Jahre:<br />
bis 3,8 mg/die bzw. bis 9,0 mg/g Krea<br />
Varizella-Zoster-Virus (VZV)<br />
IgG-Ak < 9,0 E/ml<br />
IgM-Ak negativ<br />
Direktnachweis<br />
negativ<br />
Vasopressin s. ADH<br />
VDRL (Cardiolipin-Flockungstest)<br />
Aktivitätsparameter bei Lues<br />
Verlaufskontrolle bei Lues-Therapie<br />
nicht reaktiv<br />
Verapamil (Antiarrhythmikum)<br />
therapeutischer Bereich: 50 - 350 ng/ml<br />
toxisch ab etwa: 1000 ng/ml<br />
FPIA Serum<br />
F<br />
HPLC 24-Std.-Sammelharn<br />
Sammeln über 5 ml Eisessig!<br />
Dunkel aufbewahren!<br />
Bitte Gesamtmenge angeben.<br />
ELISA<br />
PCR<br />
Vibrio cholerae / El Tor s. „Mikrobiologie u. Parasitologie“ S. 198<br />
Serum<br />
Liquor<br />
Gensonde oder trockener Tupfer<br />
(Abstrich vom Bläscheninhalt)<br />
Bitte keine Abstriche mit Transportmedium!<br />
1 ml<br />
5 ml 1x / Woche<br />
1 ml<br />
1 ml<br />
Abstrich<br />
meist täglich<br />
1x / Woche<br />
Flockungstest Serum 1 ml täglich<br />
HPLC Serum<br />
F<br />
2 ml
9<br />
Alphabetisches Verzeichnis der Analyte<br />
Untersuchung / Referenzbereich Methode Material / Hinweise Menge Testhäufigkeit<br />
Vigabatrin<br />
therapeutischer Bereich: 3 - 25 µg/ml<br />
VIP (Vasoaktives Intestinales Peptid)<br />
bis 63 pg/ml<br />
Vitamin A (Retinol)<br />
400 - 1500 ng/ml<br />
Vitamin B1 (Thiamin)<br />
(Thiamin + Th. Pyrophosphat)<br />
EDTA-Blut: 20 - 100 ng/ml<br />
Harn: > 100 µg/die<br />
Vitamin B2 (FAD)<br />
EDTA-Blut: 75 - 300 ng/ml<br />
Serum: 40 - 240 ng/ml<br />
Vitamin B6 (Pyridoxal-5-phosphat)<br />
7,0 - 30,0 ng/ml<br />
Vitamin B12 (Cobalamin)<br />
211 - 911 pg/ml<br />
Vitamin C (Ascorbinsäure)<br />
5 - 15 mg/l<br />
LC-MS Serum<br />
Optimaler Zeitpunkt der Blutentnahme:<br />
a) im steady-state (frühestens 4 Halbwertszeiten<br />
nach Therapiebeginn)<br />
b) vor turnusmäßiger Tabletteneinnahme<br />
morgens; frühestens 4 Stunden nach<br />
letzter Einnahme<br />
F<br />
RIA/DA PEG EDTA-Plasma<br />
mit Trasylol präpariertes Röhrchen, 4 ml<br />
EDTA-Blut einfüllen und zentrifugieren,<br />
abseren und gefroren in Glasröhrchen<br />
zusenden<br />
F<br />
HPLC Serum, Plasma<br />
Lichtgeschützt! Postversand gefroren.<br />
HPLC<br />
HPLC<br />
EDTA-Blut<br />
(Erythrozyten-Suspension!)<br />
Lichtgeschützt!<br />
Harn<br />
F<br />
HPLC EDTA-Blut / Serum<br />
Lichtgeschützt!<br />
HPLC EDTA-Blut, Plasma, Serum<br />
Lichtgeschützt!<br />
Chemilumineszenz/ LIA Serum<br />
Lichtgeschützt!<br />
HPLC EDTA-Plasma, Serum<br />
Licht- und luftgeschützt!<br />
Postversand gefroren.<br />
0,5 ml<br />
1 ml<br />
1 ml 1x / Woche<br />
1 ml<br />
5 ml<br />
1x / Woche<br />
1 ml 1x / Woche<br />
1 ml 1x / Woche<br />
1 ml täglich<br />
1 ml 1x / Woche<br />
173
Alphabetisches Verzeichnis der Analyte<br />
174<br />
9<br />
Untersuchung / Referenzbereich Methode Material / Hinweise Menge Testhäufigkeit<br />
Vitamin D (1,25-(OH)2D3)<br />
1,25 Dihydroxycholecalciferol<br />
Erwachsene: 30 - 80 ng/l<br />
Kinder: 40 - 100 ng/l<br />
Schwangere: 40 - 130 ng/l<br />
Vitamin D (25-OH-D3)<br />
25-OH-Cholecalciferol<br />
21,0 - 137 nmol/l<br />
RIA Serum<br />
F<br />
LIA Serum, Plasma<br />
Lichtgeschützt, Postversand gefroren!<br />
Vitamin-D3-Rezeptor-Genpolymorphismus s. „Human (molekular-) genetische Untersuchungen“ S. 245 ff.<br />
F<br />
Vitamin E (Tocopherol)<br />
5,0 - 16,0 µg/ml<br />
Vitamin H s. Biotin<br />
Vitamin K1<br />
Erwachsene: 50 - 900 ng/l<br />
Vitamin-PP (Nicotinamid / Niacin)<br />
20 - 200 ng/ml<br />
VMS s. Vanillinmandelsäure<br />
VZV Ak s. Varizella Zoster Virus Ak<br />
HPLC Serum, Plasma<br />
Lichtgeschützt!<br />
HPLC Serum<br />
Lichtgeschützt!<br />
HPLC Serum<br />
F<br />
1 ml<br />
1 ml 1x / Woche<br />
1,0 ml 1x / Woche<br />
2 ml<br />
2 ml
Alphabetisches Verzeichnis der Analyte<br />
:<br />
Untersuchung / Referenzbereich Methode Material / Hinweise Menge Testhäufigkeit<br />
Wachstumsfaktoren s. Somatomedin C (IGF-1)<br />
Wachstumshormon s. STH<br />
s. „Funktionsteste“ S. 181 ff.<br />
Wärme-Auto-Antikörper<br />
negativ<br />
Wespengift-Allergie s. „Allergie-Diagnostik“, Einzel-Allergene, S. 227<br />
v. Willebrand-Faktor<br />
50 - 150 %<br />
s. a. Faktoren der Blutgerinnung<br />
Wismut<br />
Serum: < 2,5 ng/ml<br />
Harn: < 1,6 µg/l<br />
Wundabstriche s. „Mikrobiologie u. Parasitologie“ S. 189 ff.<br />
Wurmeier s. „Mikrobiologie u. Parasitologie“ S. 189 ff.<br />
Würmer s. „Mikrobiologie u. Parasitologie“ S. 189 ff.<br />
Agglutination Vollblut 10 ml täglich<br />
Immunturbidimetrisch Citrat-Blut (1+9)<br />
Möglichst schnell ins Labor transportieren.<br />
Stabilität im Plasma ca. 8 Std.<br />
ICP-MS<br />
ICP-MS<br />
Serum<br />
F<br />
Harn<br />
F<br />
2 ml 1x / Woche<br />
2 ml<br />
5 ml<br />
175
Alphabetisches Verzeichnis der Analyte<br />
176<br />
;<br />
Untersuchung / Referenzbereich Methode Material / Hinweise Menge Testhäufigkeit<br />
Xylol (Metabolit: Methylhippursäure)<br />
EDTA-Blut: BAT 1,5 µg/ml<br />
Harn: BAT 2 g/l<br />
Nachweisgrenze: 10,0 ng/ml<br />
Xylose (D-Xylose)<br />
nach Belastung<br />
Erwachsene: 25 g/kg Körpergewicht<br />
Kinder: 0,5 g/kg Körpergewicht<br />
s. „Funktionsteste“ S. 181 ff.<br />
Serum:<br />
basal: < 5 mg/dl<br />
60 Min.: > 20 mg/dl<br />
Anstieg um mindestens 18,0 mg/dl<br />
Harn (5 Std.):<br />
Ausscheidung über 20% der verabreichten Xylose-<br />
Menge<br />
s. Befund<br />
Xylose-Resorptionstest s. Xylose<br />
s. „Funktionsteste“ S. 181 ff.<br />
GC-Headspace-MS<br />
GC-Headspace-MS<br />
photometrisch<br />
photometrisch<br />
EDTA-Blut, Glasröhrchen<br />
F<br />
Harn<br />
F<br />
Serum<br />
F<br />
0´ und 60 Min<br />
5-Std.-Sammelharn<br />
F<br />
2 ml<br />
5 ml<br />
je 2 ml<br />
10 ml
Alphabetisches Verzeichnis der Analyte<br />
Untersuchung / Referenzbereich Methode Material / Hinweise Menge Testhäufigkeit<br />
Yersinien<br />
(Y. enterocolitica / Y. pseudotuberculosis)<br />
IgG-Ak: < 9,0 U/ml<br />
IgA-Ak: < 9,0 U/ml<br />
IgM-Ak: s. Befund<br />
Immunoblot (zur Bestätigung):<br />
IgG: s. Befund<br />
IgA: s. Befund<br />
Direktnachweis:<br />
negativ<br />
Yo (Purkinjezellen) Auto-Ak<br />
< 1 : 20<br />
EIA<br />
Immunoblot<br />
Kultur<br />
Serum<br />
Serum<br />
Stuhl<br />
1 ml<br />
1 ml<br />
ca. 2 g<br />
nach Bedarf<br />
1 x / Woche<br />
täglich<br />
IFT Serum F 1 ml<br />
177
Alphabetisches Verzeichnis der Analyte<br />
Untersuchung / Referenzbereich Methode Material / Hinweise Menge Testhäufigkeit<br />
Zelldifferenzierung u. Morphologie<br />
s. Befund<br />
Zellzahl:<br />
bis 0,2 Tsd. Leukozyten/µl<br />
Zellkern-Auto-Ak s. ANA<br />
Zentromere Auto-Ak<br />
negativ<br />
Zink<br />
Serum: 0,6 - 1,2 µg/ml<br />
EDTA-Blut: 4,0 - 8,0 µg/ml<br />
Harn: 300 - 800 mg/l<br />
Ejakulat: 80 - 230 µg/ml<br />
Zink-Protoporphyrin<br />
0,7 - 4,0 µg/g Hb<br />
Zinn<br />
Serum: < 2,0 ng/ml (Nichtexponierte)<br />
Harn: < 2,0 µg/l<br />
Zirkulierende Immunkomplexe s. Immunkomplexe<br />
178<br />
Mikroskopie<br />
Mikroskopie<br />
Liquor<br />
Nur frischen Liquor verwenden (Zytolyse!)<br />
Punktat (Synovialflüssigkeit)<br />
Punktat sofort in Heparin-Röhrchen<br />
überführen; nur bedingt zum Versand<br />
geeignet, Rücksprache erbeten!<br />
s. oben<br />
1 - 2 ml<br />
1 - 2 ml<br />
1 - 2 ml<br />
täglich<br />
täglich<br />
täglich<br />
IFT Serum 1 ml nach Bedarf<br />
ASS<br />
AAS<br />
AAS<br />
AAS<br />
Serum<br />
HPLC EDTA-Blut<br />
F<br />
AAS<br />
AAS<br />
Z<br />
EDTA-Blut<br />
F<br />
Harn (Spontanharn)<br />
F<br />
Ejakulat / Seminalplasma<br />
F<br />
Serum<br />
F<br />
Spontanharn<br />
F<br />
1 ml<br />
1 ml<br />
10 ml<br />
0,5 ml<br />
1 ml<br />
2 ml<br />
5 ml<br />
Mo., Mi., Fr.
Alphabetisches Verzeichnis der Analyte<br />
Untersuchung / Referenzbereich Methode Material / Hinweise Menge Testhäufigkeit<br />
Zoeliakie/ Screening<br />
Gliadin IgA-Ak: < 5,0 U/ml<br />
Gliadin IgG-Ak: < 10,0 U/ml<br />
Endomysium IgA-Ak.: < 1:10<br />
Gewebetransglutaminase-Ak: negativ<br />
Zucker s. Glukose<br />
Zystizerkose<br />
bei Infektion mit Blasenzyste von verschiedenen Taenien-<br />
Spezies: Schweine- oder Rinderbandwurm<br />
IgG-Ak: negativ<br />
Zytokine<br />
- 71) bis 8,1 pg/ml<br />
- IL2 bis 1,2 U/ml<br />
- IL4 bis 10,0 pg/ml<br />
- IL6 bis 5,4 pg/ml<br />
- IL10 bis 8,0 pg/ml<br />
- Interferon- bis 10,0 pg/ml<br />
s. Befund<br />
Zytomegalie s. Cytomegalie-Virus (CMV)<br />
EIA<br />
EIA<br />
IFT<br />
EIA<br />
Z<br />
Serum<br />
Serum<br />
Serum<br />
Serum<br />
EIA Serum<br />
F<br />
Durchflußzytometrie Serum, Plasma<br />
Liquor<br />
F<br />
1 ml<br />
1 ml<br />
1 ml<br />
1 ml<br />
1 ml<br />
1 ml<br />
0,5 ml<br />
179
180
4. Funktionsteste<br />
181
182
Test / Durchführung Indikation Analyt Beurteilung<br />
ACTH-Kurztest:<br />
erste Blutentnahme nüchtern zwischen 8.00 u. 9.00 h<br />
0,25 mg Synacthen ® i.m., ggf. i.v.<br />
zwei Blutentnahmen nach 30 min und 60 min<br />
Calcitonin-Stimulationstest (Pentagastrin-Test):<br />
erste Blutentnahme am liegenden Patienten mit<br />
Verweilkanüle<br />
s.c. Injektion von 6,0 µg/kg Pentagastrin<br />
(z.B. Peptavlon ® oder Gastrodiagnost ® )<br />
weitere Blutentnahmen nach 2, 5 und 10 min.<br />
Captopril-Stimulationstest:<br />
erste Blutentnahme nach 30 min im Sitzen oder<br />
Liegen<br />
25 mg Captopril oral<br />
zweite Blutentnahme nach 60 min<br />
(Hinweis: Antihypertonica, Diuretica u. β-Blocker sind<br />
vorher abzusetzen)<br />
Clonidin-Test:<br />
erste Blutentnahme nüchtern<br />
300 µg Clonidin ( z.B. Clonidin-ratiopharm ® 300;<br />
Catapresan ® 300)<br />
weitere Blutentnahmen nach 60, 120 u. 180 min.<br />
jeweils 2 ml EDTA-Plasma<br />
Hinweis:<br />
Blutentnahme am ruhenden Patienten.<br />
(Antihypertensive Therapie ± DXFK -Blocker ± 3 Tage<br />
vor dem Test absetzen)<br />
Dexamethason-Kurzzeittest:<br />
erste Blutentnahme nüchtern 8.00 Uhr<br />
gegen 23.00 Uhr orale Einnahme von 1 mg<br />
Dexamethason (z.B. Fortecortin ® ); bei Körpergewicht<br />
> 100 kg: 2 mg<br />
zweite Blutentnahme am nächsten Morgen 8.00 Uhr<br />
NNR-Insuffizienz<br />
Ausschluss M. Addison;<br />
Adrenogenitales Syndrom<br />
(AGS)<br />
V.a. medulläres Schilddrüsenkarzinom;<br />
Familienscreening bei<br />
medullärem Schilddrüsenkarzinom<br />
Renovasculäre Hypertonie,<br />
Hyperaldosteronismus<br />
Phäochromozytom<br />
(nur in seltenen Fällen<br />
erforderlich)<br />
Ausschluss einer<br />
NNR-Überfunktion<br />
(Cushing-Syndrom)<br />
Cortisol i.S.<br />
17α-OH-<br />
Progesteron i.S.<br />
Funktionsteste<br />
Bei einem Anstieg des Cortisols auf >25 µg/dl ist eine<br />
NNR-Insuffizienz ausgeschlossen.<br />
17α-OH-Progesteron > 230 ng/dl Hinweis auf AGS.<br />
s. a. Befund<br />
Calcitonin i.S. Calcitonin-Anstieg um > 80 pg/ml spricht für eine<br />
C-Zell-Hyperplasie.<br />
Renin i.Pl.<br />
Aldosteron i.S.<br />
Adrenalin i.Pl.<br />
Noradrenalin i.Pl.<br />
Bei Hypertonie als Folge einer Nierenarterienstenose<br />
steigt der schon basal erhöhte Reninwert um mehr als<br />
100% des Ausgangswertes; bei essentieller Hypertonie<br />
ändert sich der Wert nicht oder nur geringfügig. Beim<br />
sekundären Hyperaldosteronismus kommt es zu einem<br />
deutlichen Abfall von Aldosteron; nicht so beim<br />
Primären.<br />
Abfall der Katecholamine (Adrenalin < 80 pg/ml;<br />
Noradrenalin < 350 pg/ml) spricht gegen ein<br />
Phäochromozytom.<br />
Cortisol i.S. Suppression der Cortisol-Konzentration;<br />
Werte < 40 ng/ml schließen ein Cushing-Syndrom aus.<br />
183
Funktionsteste<br />
Test / Durchführung Indikation Analyt Beurteilung<br />
Dimaval ® -Test:<br />
1.Tag: Den ersten Morgenharn in die Toilette laufen<br />
lassen, jeden weiteren Harn in der Flasche " Nr.I<br />
(vorher)" auffangen.<br />
2.Tag: Ersten Morgenharn in der Flasche "Nr. I<br />
(vorher)" auffangen. Mindestens eine Stunde vor<br />
3.Tag: Ersten Morgenharn in Flasche "Nr. II<br />
(nachher) auffangen.<br />
Beide Flaschen in das Labor bringen und ggf. restliche<br />
2 Kapseln abgeben.<br />
Vor der Einnahme der Dimaval ® Anschließend jeden weiteren Harn in der Flasche<br />
"Nr. II (nachher)" auffangen.<br />
-Kapsel (DMPS)<br />
unbedingt die Gebrauchsanweisung beachten!<br />
Durst-Versuch (vorzugsweise stationär):<br />
nach 48 Std. Medikamentenpause<br />
Hinweis: Kollapsgefahr<br />
Freie Flüssigkeitszufuhr bis Testbeginn um 6.00 Uhr.<br />
8.00 Uhr Harnblase entleeren, danach alle 2 Std.<br />
Messen von<br />
Körpergewicht<br />
Harn- und Serum-Osmolalität<br />
ausgeschiedene Harnmenge<br />
ggf. ADH<br />
Test-Abbruch:<br />
Verlust > 3% des Ausgangskörpergewichtes,<br />
erheblicher RR-Abfall, unerträglicher Durst<br />
spätestens nach 24 Std.Testdauer<br />
184<br />
dem Frühstück eine Dimaval -Kps. einnehmen.<br />
®<br />
Quecksilbervergiftung bzw.<br />
Schwermetallvergiftung<br />
Verd. a. Diabetes insipidus<br />
(centralis oder renalis),<br />
primäre Polydipsie<br />
Quecksilber i. H. ggf.<br />
Kupfer<br />
Blei<br />
Cadmium<br />
Osmolalität i.H.<br />
Osmolalität i.S.<br />
ADH i.Pl.<br />
Erhöhte Werte sprechen für Intoxikation mit<br />
Quecksilber bzw. dem jeweiligen Schwermetall.<br />
Diabetes insipidus ist bei einer Osmolalität i.H. von<br />
< 300 mOsmol/kg anzunehmen. Bei psychogener<br />
Polydipsie liegen die Werte der Osmolalität i.H.<br />
zwischen 400-800 mOsmol/kg. Bei Gesunden steigt die<br />
Osmolalität i.H. auf > 800 mOsmol/kg an.<br />
Fällt der Durstversuch pathologisch aus, kann durch die<br />
Gabe von Vasopressin (ADH) (z.B. 20 µg Minirin ®<br />
nasal) ein Diabetes insipidus renalis ausgeschlossen<br />
werden.<br />
ADH-Spiegel steigen während des Durstversuches bei<br />
Gesunden, bei primärer Polydipsie und bei Diabetes<br />
insipidus renalis; nicht aber bei Diabetes insipidus<br />
centralis an.<br />
Osmolalität i.H. steigt auf > 50% bei Diabetes insipidus<br />
centralis; kein Anstieg bei Gesunden, bei Diabetes<br />
insipidus renalis; nur geringer Anstieg bei primärer<br />
Polydipsie.
Test / Durchführung Indikation Analyt Beurteilung<br />
Eisenresorptions(-belastungs)-Test:<br />
erste Blutentnahme nüchtern<br />
orale Gabe von 200 mg Fe ++ (z.B. 2 Kps. Ferro Sanol<br />
duodenal ® )<br />
weitere Blutentnahmen nach 1, 3 und 5 Std.<br />
Probenmaterial: hämolysefreies Serum<br />
Exercise-Test:<br />
erste Blutentnahme nüchtern 8.00 Uhr<br />
anschließend körperliche Belastung<br />
(Treppensteigen/ Ergometerbelastung mit 2 Watt/kg<br />
Körpergewicht)<br />
danach zweite Blutentnahme<br />
Gastrin-Stimulation (Sekretin-Provokationstest):<br />
erste Blutentnahme basal 1E Sekretin/kg KG i.v.<br />
(Sekretolin ® )<br />
weitere Blutentnahmen nach 2, 5, 15 u. 30 min<br />
Glukose-Toleranztest, oral (oGTT)<br />
nach WHO:<br />
erste Blutentnahme (basal)<br />
orale Gabe von 75 g Glukose in 400 ml Wasser oder<br />
Tee<br />
zweite Blutentnahme nach 120 min.<br />
Funktionsteste<br />
Eisenmangelsyndrom Eisen i.S. Bei Gesunden: nur geringer Anstieg der Serum-<br />
Eisenkonzentration (bis 180 µg/dl).<br />
Bei Eisenmangelanämie Anstieg von niedrigen<br />
Ausgangswerten auf mehr als das Doppelte.<br />
Ausschluss eines Mangels<br />
an Wachstumshormon<br />
STH (HGH) i.S. Anstieg des STH auf >10 ng/ml schließt Hormon(STH)-<br />
Mangel aus.<br />
Zollinger-Ellison-Syndrom Gastrin i.S. Bei Gesunden kein signifikanter Gastrin-Anstieg; bei<br />
Vorliegen eines Gastrinoms (Zollinger-Ellison-Syndrom)<br />
steigt die Gastrin-Konzentration auf mehr als das<br />
Doppelte nach 2,5 min (>200 ng/l) an.<br />
Diabetes mellitus, gestörte<br />
Glukosetoleranz<br />
Glukose i.S. nach 120 min.<br />
normal: < 140 mg/dl<br />
gestörte Glukosetoleranz: • 140 - < 200 mg/dl<br />
diabetisch: • 200 mg/dl<br />
Störfaktoren, die die Glukosetoleranz beeinflussen<br />
können: Hyperthyreose, Schwangerschaft, Hyperlipoproteinämie,<br />
Hungerzustand u.v.m.<br />
185
Funktionsteste<br />
Test / Durchführung Indikation Analyt Beurteilung<br />
¹³C-Harnstoff-Atemtest:<br />
Hinweis: ¹³C ist ein stabiles, kein radioaktives Isotop<br />
vom Kohlenstoff!<br />
Patient muss nüchtern sein.<br />
Erste Atemluft-Nahme zum Zeitpunkt "Null": Luft<br />
(vom Ende der Ausatmung) mit einem Strohhalm<br />
in das Glasröhrchen pusten (ca. 5 Sek. lang);<br />
anschließend Glasröhrchen gut verschließen.<br />
Lösen von 75 mg ¹³C-Harnstoff in 200 ml Orangen-<br />
oder Apfelsaft.<br />
Patient trinkt die gesamte Menge<br />
zweite Atemluft-Nahme 30 min später (gleiche<br />
Prozedur wie oben)<br />
HCG-Belastung (Leydigzell-Funktionstest):<br />
1.Tag: 8.00 Uhr erste Blutentnahme; danach 5000 E<br />
hCG i.m. (z.B. Pregnesin ®<br />
)<br />
3. Tag: 8.00 Uhr zweite Blutentnahme<br />
4. Tag: 8.00 Uhr dritte Blutentnahme<br />
jeweils 1 ml Serum gewinnen.<br />
Insulin/ C-Peptid-Tolbutamid-Test:<br />
(Test unter klinischen Bedingungen durchführen)<br />
erste Blutentnahme morgens nüchtern, Verweilkanüle<br />
für weitere Blutentnahmen und Überwachung<br />
1g Tolbutamid als 5%ige wässrige Lösung innerhalb<br />
von 3 min i.v.<br />
weitere Blutentnahmen nach 5, 10, 20, 30, 40, 60,<br />
120 und 180 min<br />
(<strong>Für</strong> Glukose NaF-Röhrchen verwenden)<br />
186<br />
Infektion der Magenschleimhaut<br />
mit H. pylori<br />
Leydigzell-Insuffizienz<br />
DD der Hodenektopie,<br />
Anorchie,<br />
Kontrolle der inkretorischen<br />
Hodenfunktion<br />
Insulinom-Diagnostik:<br />
Abklärung hypoglykämischer<br />
Ereignisse<br />
Verhältnis<br />
¹²CO2 / ¹³CO2 in<br />
der Atemluft<br />
s. Befund<br />
Gleichwertige und einfachere Diagnostikmöglichkeit ist<br />
der H. pylori-Ag-Nachweis i. Stuhl!<br />
Testosteron i.S. Normaler Testosteron-Anstieg 1,8 - 2,5-fach gegenüber<br />
dem Basalwert.<br />
Geringer Anstieg spricht für einen primären Hypogonadismus,<br />
>2,5-facher Anstieg für einen sekundären<br />
Hypogonadismus.<br />
Fehlender Anstieg bei erniedrigten Basalwerten spricht<br />
für vollständige Hodenatrophie, Anorchie oder LH-<br />
Rezeptor-Defekt.<br />
Insulin i.S.<br />
C-Peptid i.S.<br />
Glukose<br />
(NaF-Blut)<br />
Glukose: In den ersten 30 min nach Tolbutamid-Injektion<br />
Abfall der Glukose-Konzentration auf ein Minimum,<br />
nach 180 min liegt der Wert nicht mehr als 30% unter<br />
dem des Ausgangswertes. Bei Insulimom auch nach<br />
180 min noch Werte unter 30% des Ausgangswertes, in<br />
den ersten 30 min Glukose-Abfall auf extrem niedrige<br />
Werte (z.T. unter 40 mg/dl).<br />
Insulin: Anstieg auf ein Maximum innerhalb von 5 min<br />
nach T.-Injektion; danach rascher Abfall auf Ausgangswert<br />
nach 60 min; bei Insulinom jedoch Anstieg verzögert,<br />
langsamer Abfall erst zwischen 30 und 60 min<br />
C-Peptid: Zeigt ein dem Insulin ähnliches Verhalten.
Test / Durchführung Indikation Analyt Beurteilung<br />
Laktose-Toleranz-Test:<br />
erste Blutentnahme nüchtern<br />
orale Gabe von 50 g Laktose in 400 ml Wasser oder<br />
Tee; Säuglinge: 4 g Laktose/kg KG als 25%ige<br />
Lösung; ab 2 Jahre: 2 g/kg KG.<br />
Weitere Blutentnahmen nach 30, 60, 90 u. 120 min.<br />
<strong>Für</strong> Blutentnahmen jeweils 2 ml NaF-Blut!<br />
LH-RH (GnRH)-Test:<br />
Hinweis: Testosteron, HCG und Östrogene 6 Wochen<br />
vorher absetzen!<br />
erste Blutentnahme nüchtern<br />
100 µg LH-RH i.v. (z.B. Relefact ® LH-RH 0,1 mg)<br />
zwei weitere Blutentnahmen nach 30 und 60 min.<br />
jeweils 5 ml Blut<br />
Methionin-Belastungstest:<br />
erste Blutentnahme nüchtern<br />
Gabe von 0,1 g Methionin/kg KG<br />
zweite Blutentnahme nach 4 Std.<br />
dritte Blutentnahme nach 6 Std.<br />
Prolaktin-Stimulationstest mit MTCL:<br />
Hinweis: Durchführung in früher mittlerer Lutealphase<br />
erste Blutentnahme morgens nüchtern<br />
i.v. Gabe von 10 mg Metoclopramid (MTCL) z.B.<br />
Paspertin ®<br />
zweite Blutentnahme nach 25 min<br />
V.a. Laktase-/<br />
ß-Galaktosidasemangel<br />
V.a. Laktosemalabsorption<br />
(Ulcus duodeni, Magenresektion,<br />
Colitis ulcerosa,<br />
M. Crohn)<br />
V.a. Hypogonadismus u.<br />
Ovarialinsuffizienz (A- bzw.<br />
Oligomenorrhoe, Pubertas<br />
tarda),<br />
Unterscheidung von hypophysären<br />
und hypothalamischen<br />
Ursachen<br />
Arteriosklerose-<br />
Risikoabschätzung<br />
V.a. Prolaktinom/<br />
Hypophysentumor;<br />
primäre bzw. sekundäre<br />
Amenorrhoe, Galaktorrhoe<br />
Glukose,<br />
Galaktose<br />
LH i.S.<br />
FSH i.S.<br />
Homocystein i.Pl. s. Befund<br />
Funktionsteste<br />
Normaler Glukose-Anstieg um > 20 mg/ dl<br />
Normaler Galaktose-Anstieg um 5 g/dl<br />
Der Galaktose-Anstieg kann trotz normaler Laktase-<br />
Aktivität wegen verzögerter intestinaler Resorption<br />
ausbleiben.<br />
Hinweis: Weiterführende Diagnostikmöglichkeit ist die<br />
molekulargenetische Untersuchung auf Mutation im<br />
Laktasegen; auch als Alternative zum Laktose-<br />
Toleranz-Test.<br />
Normaler Anstieg gegenüber dem Ausgangswert:<br />
LH > 3 fach<br />
FSH > 2 fach<br />
Prolaktin i.S. Basalwert in früher Follikelphase < 10 ng/ml<br />
nach Stimulation: < 150 ng/ml<br />
Basalwert in Lutealphase: < 16 ng/ml<br />
nach Stimulation: < 200 ng/ml<br />
Basalwert Männer: 2,1-17,7 ng/ml<br />
nach Stimulation: 21-123 ng/ml<br />
187
Funktionsteste<br />
Test / Durchführung Indikation Analyt Beurteilung<br />
TRH-Belastungstest:<br />
erste Blutentnahme nüchtern<br />
i.v. Test: 200 µg TRH i.v. (z.B. Relefact ® ) nasaler<br />
Test: 2 Sprühstöße (Relefact ® TRH nasal o.a.)<br />
zweite Blutentnahme nach 30 min.<br />
Kontraindikation:<br />
große Hypophysen-Tumoren/ Makroprolaktinome<br />
(Gefahr der Hypophysen-Apoplexie)<br />
TRH-Überempfindlichkeit<br />
zerebrales Anfallsleiden<br />
Asthma bronchiale<br />
Xylose-Belastungstest (D-Xylose-):<br />
Patient nüchtern, vor Versuchsbeginn Harnblase<br />
entleeren<br />
orale Gabe von 25 g D-Xylose in 500 ml Wasser<br />
oder Tee (Kinder: 5 g in 100 ml)<br />
innerhalb der nächsten 2 Std. nochmals gleiche<br />
Menge Wasser/ Tee trinken lassen<br />
Harn 5 Std. lang sammeln.<br />
Alternativ:<br />
Blutentnahme basal<br />
Blutentnahme nach 120 min (Erwachsene)<br />
Blutentnahme nach 60 min (Kinder)<br />
188<br />
Kontrolle des Regelkreises<br />
"Hypophyse-Schilddrüse"<br />
Akromegalie<br />
unklare basale<br />
Prolaktinwerte, Prolaktinom<br />
Erfassung einer<br />
Kohlenhydrat-<br />
Resorptionsstörung im<br />
oberen Dünndarm;<br />
Malabsorptionssyndrom<br />
TSH i.S.<br />
STH i.S.<br />
Prolaktin i.S.<br />
Xylose i.H.<br />
Xylose i.S.<br />
Euthyreose: Anstieg auf 2,4-34 mU/l<br />
Hypothyreose: Werte über 34 mU/l<br />
Hyperthyreose: kein oder geringer Anstieg (< 0,5 mU/l)<br />
normal: kein Anstieg des STH<br />
Akromegalie: in 60 % der Fälle Anstieg<br />
normal: Anstieg um das 2-5fache des Ausgangswertes<br />
Prolaktinom: kein Anstieg<br />
Normale Ausscheidung im Harn 22-44%.<br />
Verminderte Ausscheidung bei Vorliegen einer<br />
Steatorrhoe: Vorliegen eines Malabsorptionssyndroms<br />
(einheimische Sprue).
5. Mikrobiologie und Parasitologie<br />
5.1 Allgemeine Mikrobiologie<br />
5.2 Spezielle Mikrobiologie<br />
189
190
Mikrobiologie und Parasitologie – Allgemeine Mikrobiologie<br />
1. Entnahme- und Transportmaterial<br />
• Sterile Gefäße für Flüssigkeiten<br />
- (z.B. für Harn oder für Punktate) – sog. Universalröhrchen<br />
- Harnmonovetten mit Stabilisator<br />
- Sputumschalen<br />
- Sterile Röhrchen für die TBC-Diagnostik<br />
• Abstrichtupfer mit Transportmedium (erhältlich in verschiedenen Ausführungen):<br />
Normalgröße oder "Mini" z.B. für Urethralabstriche, Ohrabstriche usw.; ggf. Amies-Transportmedium mit Aktivkohlezusatz (u.a. für Gonorrhoe-<br />
Diagnostik)<br />
• Stuhlgefäße mit Entnahmelöffel<br />
• Blutkulturmedien (auch geeignet für den Erregernachweis in Punktaten)<br />
• Objektträger für mikroskopische Präparate<br />
• Transportmedien für den Nukleinsäurenachweis ("Gensonde")<br />
• Transportmedien und Entnahmebestecke<br />
Können im Labor kostenlos angefordert werden. Transporthüllen aus Kunststoff stehen z.B. für Stuhlröhrchen, Sputumschalen, TBC-Röhrchen<br />
u.a. Materialien zur Verfügung. Bitte erkundigen Sie sich nach der günstigsten Entnahme- und Transportmethode und beachten Sie auch die für<br />
den Postversand von infektiösem Material geltenden Vorschriften.<br />
Bitte achten Sie auf genaue Beschriftung (Name, Vorname des Patienten, Einsender, Entnahmedatum, ggf. Art des Materials/ Entnahmestelle<br />
bei Abstrichen).<br />
• Probentransport<br />
Der Transport erfolgt mit unserem Fahrdienst oder auf Wunsch auch per Post. <strong>Für</strong> den Postversand stellen wir Ihnen vorfrankierte Versandboxen<br />
zur Verfügung.<br />
• Befundübermittlung<br />
Befundmitteilung per Brief (Post bzw. mit dem Fahrdienst), per DFÜ, per Fax und bei dringenden Proben bzw. auffälligen oder meldepflichtigen<br />
Ergebnissen zusätzlich auch telefonisch.<br />
191
Mikrobiologie und Parasitologie – Allgemeine Mikrobiologie<br />
192<br />
2. Hinweise zu Probenentnahme und -transport<br />
Die Proben sollten generell vor der Antibiotikagabe entnommen werden. Falls dies nicht möglich ist, bitten wir um Angabe der bisherigen<br />
Antibiotikatherapie, damit ein negatives Anzuchtergebnis entsprechend interpretiert werden kann bzw. damit bei festgestellten Antibiotikaresistenzen<br />
ggf. telefonisch eine Therapieumstellung vorgeschlagen werden kann. Sehr wichtig ist bei Abstrichen die Angabe des Entnahmeortes, um die<br />
notwendige Anzuchtmethode auswählen zu können und eine Einordnung der angezüchteten Keime als potentielle Erreger oder aber Vertreter der<br />
Normalflora zu ermöglichen.<br />
Das Untersuchungsmaterial muss in ausreichender Menge möglichst gezielt und kontaminationsfrei entnommen und sofort in ein steriles Gefäß<br />
(Universalröhrchen, Transportmedium für Abstriche etc.) eingebracht werden.<br />
Sofern der sofortige Transport ins Labor nicht gewährleistet ist, sind die Proben zwischenzeitlich am besten im Kühlschrank zu lagern (dies betrifft vor<br />
allem flüssige Materialien). Im Zweifelsfalle fragen Sie bitte im Labor nach.<br />
Probengewinnung<br />
• Bindehautabstriche<br />
Sofern nicht reichlich Sekret vorhanden ist, kann der Abstrichtupfer ggf. vor der Materialentnahme mit steriler physiologischer Kochsalzlösung<br />
angefeuchtet werden. Beim Verdacht auf eine Gonokokkeninfektion muss Transportmedium mit Aktivkohle benutzt werden – besser<br />
Spezialbesteck für Nukleinsäurenachweis für Chlamydien und Gonokokken („Gensonde-Besteck“).<br />
Beachten Sie bitte, dass für den Chlamydiennachweis gesonderte Abstrichbestecke benutzt werden müssen.<br />
• Biopsiematerial<br />
Es können spezielle Transportmedien z.B. für den Nachweis von Anaerobiern angefordert werden. Teilweise ist auch ein Einlegen des Materials<br />
in sterile physiologische Kochsalzlösung möglich. Um telefonische Rücksprache wird gebeten!<br />
• Blutkulturen<br />
Vom Labor werden spezielle Kulturflaschen zur Verfügung gestellt. Diese sind unter aseptischen Bedingungen mittels Injektionsspritze mit etwa<br />
10 ml Patientenblut zu beimpfen.<br />
• Broncho-alveoläre Lavage (BAL)<br />
besser als Sputum für die Diagnostik tiefer Atemwegsinfektionen geeignet – auch für spezielle Fragestellungen wie Anaerobierinfektionen,<br />
Pilzinfektionen und zur Tuberkulosediagnostik dem Sputum vorzuziehen.
Mikrobiologie und Parasitologie – Allgemeine Mikrobiologie<br />
• Abstriche zum Chlamydien-Nachweis<br />
Da es sich um obligat intrazelluläre Erreger handelt, muss zellreiches Material gewonnen werden. Üblich sind Urethralabstriche bei Männern<br />
und Frauen, Cervixabstriche, sowie Augenabstriche. Wahlweise können spezielle Objektträger und Dacrontupfer für den Chlamydiennachweis<br />
mittels Immunfluoreszenz oder Abstrichtupfer und Transportmedium für den Chlamydien-Nukleinsäurenachweis (sog. "Gensonde") benutzt<br />
werden.<br />
• Eiter<br />
kann auch mit einer Spritze aspiriert und so eingeschickt werden (günstig für die Anzucht anaerober Keime). Flüssiges Untersuchungsmaterial<br />
(Punktat, Eiter) ist oberflächlichen Abstrichen immer vorzuziehen!<br />
Ggf. müssen Gewebeproben untersucht werden, wenn der entzündliche Prozess in tieferen Gewebeschichten abläuft.<br />
• Genitalabstriche<br />
<strong>Für</strong> Cervix- und Urethralabstriche stehen schmalere ("Mini-") Abstrichtupfer zur Verfügung.<br />
Bitte beachten Sie, dass die bakteriologischen Abstrichtupfer zwar gut für den Nachweis von Mykoplasmen, aber nicht für den Chlamydiennachweis<br />
geeignet sind - dafür sind gesonderte Abstrichbestecke zu benutzen.<br />
Bei Verdacht auf eine Gonorrhoe muss Transportmedium mit Aktivkohlezusatz verwendet werden. Alternativ werden die Abstrichbestecke für<br />
die Hybridisierungstechnik ("Gensonde") empfohlen (besonders bei längeren Transportwegen günstiger).<br />
Bei Cervixabstrichen möglichst Berührung der Scheidenwand vermeiden.<br />
• Hautabstriche<br />
Bei trockenen Läsionen ggf. Abstrichtupfer vor der Materialgewinnung mit steriler physiologischer Kochsalzlösung anfeuchten.<br />
Bei Verdacht auf eine Pilzinfektion nicht Abstriche sondern Hautgeschabsel oder Schuppen in einem sterilen Gefäß einsenden (s.u.).<br />
• Hautpartikel, Nagelspäne, Haare<br />
<strong>Für</strong> den Nachweis von Pilzinfektionen (Dermatophyten, Hefepilze, Schimmelpilze) bitte das Material in sterilen trockenen Gefäßen (Röhrchen,<br />
Petrischalen) einsenden.<br />
Materialgewinnung an der Grenze zwischen gesunden und erkrankten Stellen ist am effektivsten. Bitte keine ganzen Nägel einsenden, sondern<br />
Nagelgeschabsel!, Haare (mit Pinzette epilieren), Hautschuppen/ Hautgeschabsel.<br />
• Nasenabstriche<br />
Material möglichst unter Sicht von sekretbedeckten bzw. entzündeten Stellen entnehmen, evtl. Borken ablösen. Bitte beachten Sie, dass<br />
Abstriche nur bedingt zur Diagnostik bei Sinusitis geeignet sind – hier sind Punktate vorzuziehen.<br />
193
Mikrobiologie und Parasitologie – Allgemeine Mikrobiologie<br />
194<br />
• Ohrabstriche<br />
Bei Otitis media möglichst Kontakt mit der Gehörgangswand vermeiden.<br />
Bei Otitis externa ggf. auch Entnahme von Schuppen zum Ausschluss einer Pilzinfektion.<br />
• Punktate<br />
Einsendung direkt in der Monovette oder Spritze möglich (möglichst keine Kanülen mit einschicken!) oder aber Überführung in ein steriles<br />
Universalröhrchen. Ggf. auch bei besonderen Fragestellungen Benutzung einer Blutkulturflasche.<br />
• Rachen-, Tonsillen-Abstriche<br />
Bei der Entnahme möglichst die Berührung von Zunge und Wangenschleimhaut vermeiden. Bitte immer Abstrichtupfer mit Transportmedium<br />
verwenden, da empfindliche Keime sonst absterben.<br />
• Rektalabstriche<br />
Bei dem relativ einfach durchzuführenden Rektalabstrich wird der Watteträger ca. 5 cm in die Analöffnung eingeführt, gedreht, herausgezogen<br />
und im Transportmedium verschickt.<br />
• Sputum<br />
Die Patienten müssen informiert werden, dass nur aus der Tiefe abgehustetes Material zur Untersuchung geeignet ist (am besten<br />
Morgensputum); Speichel (erkennbar an zahlreichen Plattenepithelien im mikroskopischen Präparat) ist für die Diagnostik von Atemwegsinfektionen<br />
wertlos. Schneller Transport zum Labor und zwischenzeitliche Kühlhaltung sind essentiell.<br />
• Stuhl<br />
bis zum Transport möglichst kühl halten. Insbesondere bei parasitologischen Fragestellungen sind ggf. mehrere Einsendungen an aufeinanderfolgenden<br />
Tagen erforderlich.<br />
Bitte auf Einsendung ausreichender Stuhlmengen achten, wenn neben der bakteriologischen auch parasitologische und ggf. weitere Untersuchungen<br />
angefordert werden (jeweils erbsen- bis bohnengroße Probe erforderlich).<br />
<strong>Für</strong> den Nachweis bakterieller Durchfallerreger sind i.d.R. auch Rektalabstriche mit Transportmedium geeignet.<br />
<strong>Für</strong> Stuhlflorauntersuchungen muss ein mindestens zur Hälfte gefülltes Röhrchen eingesandt werden.
Mikrobiologie und Parasitologie – Allgemeine Mikrobiologie<br />
• Harn<br />
Mittelstrahlharn ist bei Beachtung der sachgerechten Entnahmetechnik gut für die Diagnostik geeignet. Zur Vermeidung von Kontaminationen ist<br />
die Harnröhrenöffnung vor dem Harnlassen sorgfältig zu reinigen. Bei Frauen sind die Labien gespreizt zu halten, evtl. ist bei Fluor ein Tampon<br />
oder ein steriler Tupfer in den Scheideneingang einzulegen.<br />
Die erste Harnportion sollen die Patienten ablaufen lassen, dann 3-10 ml des Harnstrahls in einem Gefäß (möglichst weithalsig - z.B.<br />
Harnbecher) auffangen (Mittelstrahl-Harn).<br />
Katheterharn – erste Portion ebenfalls verwerfen. Bei Dauerkatheterträgern Harn nicht aus dem Sammelbeutel entnehmen, sondern nach<br />
Desinfektion eine proximale Stelle des Katheters punktieren.<br />
Blasenpunktionsharn ist optimal für die Diagnostik von Harnwegsinfektionen geeignet.<br />
• Grundsätzlich ist bei der Harnuntersuchung ein schneller Transport ins Labor erforderlich, um eine Verfälschung der Keimzahl und<br />
Überwucherung durch Kontaminanten zu vermeiden.<br />
• Kühlhaltung des nativen Harns ist unabdingbar, wenn keine sofortige Abholung ins Labor erfolgt. Harn-Monovetten oder -Röhrchen mit<br />
Stabilisator (Borsäure) ermöglichen eine Konstanthaltung der Keimzahl für 1-2 Tage und sind auch für längere Transportwege geeignet.<br />
• Ggf. können Eintauchkulturen (Uricult, Dip-Slide) angelegt werden. Bitte beachten Sie dabei, dass kein Harn im Trägergefäß verbleiben darf<br />
(Weitervermehrung der Keime und Verfälschung der Ergebnisse sind sonst möglich).<br />
Der Nachweis antibakterieller Stoffe (Kontrolle der Antibiotikaeinnahme des Patienten) ist nur aus dem nativen Harn, nicht von der Träger-kultur<br />
möglich.<br />
• Wundabstriche<br />
Reichlich Material aus der Tiefe der Wunde bzw. vom Wundrand entnehmen.<br />
195
Mikrobiologie und Parasitologie – Allgemeine Mikrobiologie<br />
Tabelle: Übersicht über Transport- und Lagerungsbedingungen für verschiedene Proben zur bakteriologischen Diagnostik<br />
Proben Transport Lagerung<br />
Blut Blutkultur-Flasche Zimmertemperatur oder 37°C<br />
Abszessmaterial<br />
Liquor cerebrospinalis<br />
Pleura-,<br />
Perikardial-,<br />
Peritoneal-,<br />
Synovial-Flüssigkeit<br />
Nasennebenhöhlensekret<br />
Broncho-alveoläre Lavage (BAL)<br />
Sputum, sonstige Sekrete<br />
Stuhl<br />
196<br />
bei kurzen Transportzeiten Probe unter anaeroben<br />
Bedingungen in Spritze belassen (Verschlusskappe), bei<br />
verzögertem Transport Transportmedien verwenden<br />
schneller Transport (2-3h) kühl<br />
Harn Nativ 4°C<br />
Zimmertemperatur, nicht bebrüten,<br />
vor Abkühlung schützen<br />
Harn Eintauchnährboden Zimmertemperatur oder 37°C<br />
Abstriche von<br />
Augen<br />
Ohren<br />
Mund<br />
Rachen<br />
Nase<br />
Harnröhre<br />
Cervix<br />
Rektum<br />
Wunden<br />
Abstriche in Transportmedium<br />
(> 4h Transportzeit)<br />
Biopsiematerial schneller Transport in isotonischer steriler Kochsalzlösung kühl<br />
*Quelle: Proben zwischen Patient und Labor, W.G. Guder, S. Narayanan, H. Wissner und B. Zawata, GIT-Verlag Darmstadt, 1999<br />
4°C, ggf. Zimmertemperatur,<br />
nicht bebrüten
Mikrobiologie und Parasitologie – Spezielle Mikrobiologie<br />
1. Tuberkulose-Diagnostik<br />
Erreger: Mycobacterium tuberculosis-Komplex, atypische Mykobakterien (MOTT)<br />
Untersuchungsmaterial: Sputum, Bronchialsekret, Lavage, Magensaft, Punktate, Eiter, Harn, Menstrualblut, Bioptate etc.<br />
Methoden: Mikroskopie (Ziehl-Neelsen-Färbung), Kultur, molekularbiol. Methoden, bisher keine zuverlässigen serologischen Methoden.<br />
Hinweis: Die Anzucht erfolgt neben der konventionellen Kultur auf festen Medien auch mit neuentwickelten Flüssigmedien, die eine schnellere Anzucht<br />
erlauben und durch ihre hohe Sensivität den früher üblichen Tierversuch weitestgehend ersetzen.<br />
Die Kulturen werden bei negativem Anzuchtergebnis 8 Wochen lang bebrütet. Sie erhalten Zwischenergebnisse zur Mikrokopie sowie nach 3 und 6<br />
Wochen Bebrütung.<br />
2. Harnwegsinfektionen<br />
Erreger: E.coli u.a. Enterobakterien, Staphylokokken, Streptokokken, Pseudomonas, Corynebakterien<br />
Untersuchungsmaterial: Mittelstrahlharn, Katheterharn, Blasenpunktionsharn<br />
Methoden: Kultur, Hemmstoffnachweis, Mikroskopie<br />
Bewertung der Keimzahl im Harn:<br />
> 10 5 KBE/ml<br />
(Koloniebildende Einheiten pro ml):<br />
Harnwegsinfektion (HWI) wahrscheinlich. Kontrolle empfohlen, wenn Kontaminanten bzw. Mischkultur von<br />
mehr als zwei Spezies<br />
10 4 - 10 5 KBE/ml HWI möglich, Kontamination nicht ausgeschlossen, Kontrolle empfohlen. Signifikant bei Urethritis, bei<br />
chron.-rezidivierenden HWI, Kindern, Transplantierten, bei positivem Hemmstoffnachweis.<br />
< 10 4 KBE/ml HWI unwahrscheinlich, falls kein positiver Hemmstoffnachweis o.a. Ausnahmesituation<br />
Resistenzbestimmungen erfolgen bei signifikanten Keimzahlen und pathogenen Bakterienarten.<br />
Beim Nachweis von Hefepilzen (Candida-Arten) ist immer auch an eine Genitalmykose zu denken und der Befund zu kontrollieren!<br />
Der Hemmstofftest (Nachweis antibakterieller Substanzen) ermöglicht den Nachweis der Compliance bei oraler Antibiotikagabe und eine bessere<br />
Bewertung der Keimzahl.<br />
197
Mikrobiologie und Parasitologie – Spezielle Mikrobiologie<br />
Untersuchungsmaterial und Methoden<br />
198<br />
3. Magen-Darm-Infektionen<br />
Erreger Untersuchungsmaterial Methode<br />
Adenovirus Stuhl EIA<br />
Amöben Stuhl EIA, Mikroskopie<br />
Astrovirus Stuhl EIA<br />
Campylobacter Stuhl Kultur, EIA<br />
Clostridium difficile Stuhl EIA, Kultur<br />
Cryptosporidien Stuhl EIA, Mikroskopie<br />
Entamoeba histolytica (Vegetativformen) Körperwarmer Stuhl Mikroskopie<br />
Enterohämorrhagische E.coli (EHEC) bzw.<br />
Verotoxinbildende/ Shigatoxinbildende E.coli<br />
(VTEC, STEC)<br />
Stuhl EIA, Kultur<br />
Enteropathogene E. coli ("Dyspepsie-Coli") Stuhl Kultur<br />
Fakultative Enteritiserreger (Aeromonas, Plesiomonas,<br />
Klebsiella etc.)<br />
Helicobacter pylori Stuhl EIA<br />
Lamblien (Giardien) Stuhl, ggf. Duodenalsaft EIA, Mikroskopie<br />
Norovirus (früher: Norwalk-Virus) Stuhl EIA<br />
Pilze Stuhl Kultur<br />
Rotavirus Stuhl EIA<br />
Salmonellen Stuhl, ggf. Rektalabstrich Kultur<br />
Shigellen Stuhl, Rektalabstrich Kultur<br />
Staphylococcus aureus Stuhl Kultur<br />
Vibrio cholerae / El Tor Stuhl, telef. Anmeldung erbeten Kultur<br />
Stuhl<br />
Kultur
Mikrobiologie und Parasitologie – Spezielle Mikrobiologie<br />
Erreger Untersuchungsmaterial Methode<br />
Würmer / Wurmeier Stuhl<br />
Analklebefilm bei Oxyuren<br />
Yersinien Stuhl Kultur<br />
*EIA zum Antigen- bzw. Toxinnachweis<br />
Allgemeine Hinweise zur Diagnostik<br />
Mikroskopie<br />
Mikroskopie<br />
<strong>Für</strong> die aufgelisteten Untersuchungen wird jeweils eine erbs- bis bohengroße Stuhlprobe benötigt. Werden bakteriologische und parasitologische<br />
Untersuchungen gleichzeitig angefordert, ist eine gut bohnengroße Stuhlprobe erforderlich. Die alte Bezeichnung TPE umfasste früher nur Salmonellen<br />
und Shigellen als Durchfallerreger; heute werden aus Gründen der Häufigkeit dieser Erreger auch Yersinien und Campylobacter in die Untersuchung<br />
einbezogen.<br />
Der Untersuchungsauftrag sollte zweckmäßigerweise auf "Pathogene Darmkeime" lauten. Bei Kontrollen oder Umgebungsuntersuchungen sollte gezielt<br />
nach dem jeweiligen Erreger gefragt werden. Angaben zur Symptomatik, Anamnese und ggf. vorherigem Auslandsaufenthalt erleichtern dem Labor die<br />
Auswahl der nötigen Untersuchungsmethoden.<br />
Ein einmaliger negativer Befund schließt eine Infektion nicht aus!<br />
Mehrmalige Untersuchungen an aufeinanderfolgenden Tagen sind deshalb zu empfehlen, besonders bei parasitologischen Untersuchungen.<br />
Dabei die Stühle bitte nicht sammeln, sondern am Absetztag ans Labor weiterleiten.<br />
Bei negativem mikrobiologischem Befund beraten wir Sie gern über weitere diagnostische Möglichkeiten.<br />
199
Mikrobiologie und Parasitologie – Spezielle Mikrobiologie<br />
200<br />
4. Sexuell übertragbare Infektionen (STD) und weitere Infektionen des Genitaltrakts<br />
• Neisseria gonorrhoeae<br />
Material: Urethra-Abstrich, Cervix-Abstrich, Bindehautabstrich bei Neugeborenen und Säuglingen<br />
Methoden: Kultur, Mikroskopie, Gensonde bzw. PCR<br />
<strong>Für</strong> die Kultur müssen Abstrichtupfer mit Aktivkohlezusatz verwendet werden, zusätzlich möglichst einen Objektträger-Ausstrich zur Mikroskopie<br />
einsenden. Gensonde wird empfohlen wegen höherer Stabilität, Chlamydiennachweis aus dem gleichen Material ist möglich.<br />
• Chlamydia trachomatis<br />
Material: Urethra-Abstrich, Cervix-Abstrich, Abstrich für Gensonde<br />
Methoden:<br />
1. Gensonde bzw. PCR<br />
Spezial-Abstrichbesteck für Gensonde mit Transportmedium, für Männer bzw. Frauen.<br />
Bitte beachten: Vor Materialentnahme ggf. Schleim mit separatem Tupfer entfernen, dann reichlich Zellen durch Drehen des Tupfers in CK<br />
bzw. Urethra gewinnen und ins Transportmedium einbringen, überstehenden Tupferstiel abbrechen.<br />
2. IFT<br />
Objektträger für den Antigennachweis mittels Immunfluoreszenz: Materialentnahme mit speziellem Dacrontupfer. Tupfer auf dem<br />
ausgesparten Feld des Objektträgers gut abrollen, lufttrocknen lassen, fixieren mit 1 Tropfen Methanol oder Aceton. Bis zur Verarbeitung kühl<br />
oder eingefroren (wenn > 24 Std.) lagern.<br />
• Humane Papillomaviren (HPV)<br />
Material: Cercix-Abstrich von verdächtigen Läsionen, Kondylome<br />
Methoden: Gensonde bzw. PCR<br />
Spezial-Abstrichbesteck für Gensonde mit Transportmedium (wie für Chlamydien). Zu bevorzugen ist die Abstrichbürste (bei Schwangeren nicht<br />
anwendbar – hier sind die Tupfer zu verwenden). Möglichst reichlich Zellen aus dem Cervikalkanal bzw. von verdächtigen Läsionen gewinnen!<br />
• Mykoplasmen / Ureaplasmen<br />
Material: Urethra-Abstrich, Vaginal-Abstrich, CK-Abstrich, Punktate, Sperma, Harn<br />
Methoden: Kultur<br />
(Spezielle Transportmedien können angefordert werden, jedoch sind auch die üblichen bakteriologischen Transportmedien (Amies) für Abstriche geeignet)
Mikrobiologie und Parasitologie – Spezielle Mikrobiologie<br />
• Trichomonas vaginalis<br />
Material: Vaginalsekret, Urethralsekret<br />
Methoden: Mikroskopie<br />
Ausschließlich frisches, körperwarmes Sekret zur Untersuchung geeignet (Mikroskopie direkt in der Praxis).<br />
Untersuchung aus üblichen Transportmedien zwecklos (rasche Autolyse der Erreger).<br />
• Candida<br />
Material: Abstriche, Sekrete<br />
Methoden: Kultur, Mikroskopie<br />
• Gardnerella vaginalis<br />
Material: Abstriche in Transportmedium<br />
Methoden: Kultur, Mikroskopie<br />
• Anaerobier<br />
Material: Punktate, Abstriche in Transportmedium<br />
Methoden: Kultur, Mikroskopie<br />
Schneller Transport wichtig!<br />
• Streptokokken und sonstige Bakterien<br />
Material: Punktate, Abstriche in Transportmedium<br />
Methoden: Kultur, Mikroskopie<br />
• Lues<br />
Material: Serum<br />
Methoden: ausschließlich serologischer Nachweis<br />
• HIV<br />
Material: Serum, oder EDTA-Blut (PCR)<br />
Methoden: serologischer Nachweis, ggf. PCR (qual. und quant.)<br />
• HBV<br />
s. HIV<br />
201
Mikrobiologie und Parasitologie – Spezielle Mikrobiologie<br />
202<br />
5. Untersuchung bei unklarem Fieber<br />
Untersuchung Untersuchungsmaterial Methode<br />
Blutkulturen 10 ml Blut unter aseptischen Bedingungen in die Blutkulturflaschen einspritzen. Entnahme möglichst<br />
bei Fieberanstieg. Mindestens 3 Kulturen anlegen. Schnellstmöglicher Transport ins Labor!<br />
Hinweis: Blutkulturen nicht vorinkubieren! Bei Raumtemperatur stehen lassen.<br />
Bei V.a. Typhus/ Paratyphus (Reiseanamnese?) im Frühstadium immer Blutkulturen anlegen!<br />
Infektionsserologie - Vollblut oder<br />
- Serum<br />
zum Nachweis einer Infektion durch EBV, CMV, HIV, Toxoplasmen, Brucellen, Salmonellen<br />
Malaria-Diagnostik - Blutausstrich, Dicker Tropfen<br />
- Einsendung von EDTA-Blut möglich<br />
Reiseanamnese? ggf Schnelltest<br />
Serologische Untersuchung nicht zur Frühdiagnose geeignet!<br />
Sputumuntersuchung bakterielle Erreger einschließlich Tbc, Pilze Kultur<br />
Stuhluntersuchung pathogene Darmkeime (Salmonellen, Shigellen, Campylobacter, Yersinien) Kultur<br />
Harnuntersuchung Spontan-Harn zum Ausschluss einer Harnwegsinfektion Kultur<br />
Kultur<br />
Mikroskopie<br />
EIA, KBR, etc.<br />
Mikroskopie
Mikrobiologie und Parasitologie – Spezielle Mikrobiologie<br />
6. Weitere mikrobiologische Untersuchungen<br />
Erreger Untersuchungsmaterial Methode<br />
Anaerobier Eiter, Punktate, Lavage<br />
Transportmedium oder Belassen in verschlossener Entnahmespritze<br />
Clostridium difficile Stuhl EIA, Kultur<br />
Cryptosporidien Stuhl EIA, Mikroskopie<br />
Diphtherie Rachen-, Nasen- bzw. Wundabstriche; abgelöste Membranen<br />
Bei klinischem Verdacht nicht das Untersuchungsergebnis abwarten – sofortige Antitoxingabe<br />
erforderlich.<br />
Gasbrand Wundsekret, Abstrich in Transportmedium – telefonische Vorankündigung! Kultur, Mikroskopie<br />
Helicobacter pylori Screening vor Endoskopie: Antikörpernachweis im Serum<br />
Antigennachweis im Stuhl<br />
Influenza Nasenaspirat, Nasen-Rachenabstrich Schnelltest (EIA)<br />
Keuchhusten<br />
(Pertussis)<br />
Legionella<br />
pneumophilia<br />
Nasopharyngealabstrich (spezielles Transportmedium) – relativ schlechte Anzuchtrate,<br />
deshalb Serologie (IgG, IgA, IgM) empfohlen<br />
Harn zum Ag-Nachweis EIA<br />
Kultur<br />
Kultur<br />
EIA<br />
Serologie / (Kultur)<br />
Listeriose Amnionflüssigkeit, Lochien, Liquor, Mekonium, ggf.Stuhl Kultur, Serologie, Widal<br />
Mykoplasmen,<br />
Ureaplasmen<br />
Mykobakterien s. TBC- Diagnostik<br />
Genitalabstriche, Punktate, Harn<br />
Serologie nur für M. pneumoniae verfügbar!<br />
Kultur, ggf. EIA<br />
203
Mikrobiologie und Parasitologie – Spezielle Mikrobiologie<br />
204<br />
7. Pilzdiagnostik<br />
Erreger Untersuchungsmaterial Methode<br />
Hefepilze<br />
(Candida u.a. Arten)<br />
Schimmelpilze<br />
(Aspergillus, Mucor etc.)<br />
Dermatophyten<br />
(Trichophyton, Microsporum, Epidermophyton)<br />
Abstriche (von Haut und Schleimhäuten, Wunden), Harn, Sputum, Sekrete,<br />
Eiter, Blutkultur, Stuhl etc.<br />
Kultur, Mikroskopie<br />
Sputum, Bronchialsekret, Punktate, Abstriche (z.B. Ohr) Kultur, Mikroskopie<br />
Hautschuppen bzw. -geschabsel, Nagelspäne (bitte keine ganzen Nägel<br />
einsenden, sondern Material an der Grenze von befallenem und intaktem<br />
Bereich entnehmen), epilierte Haare; jeweils in trockenes steriles Gefäß<br />
einbringen. Abstriche ungeeignet.<br />
Kultur, Mikrokopie<br />
Bitte beachten:<br />
Befunde für Hefepilze sind in der Regel nach zwei Tagen Bebrütung zu erwarten. Dermatophytenkulturen werden 3-4 Wochen bebrütet, bevor ein<br />
negatives Ergebnis mitgeteilt wird.
Mikrobiologie und Parasitologie – Spezielle Mikrobiologie<br />
8. Parasitologische Untersuchungen<br />
Tabelle: Probenentnahme, Aufbereitung und Transport bei parasitologischen Untersuchungen<br />
Probenmaterial Probenart und Versand Parasiten (direkter und indirekter Nachweis)<br />
Parasit selbst<br />
oder Teile davon<br />
Stuhl für Transport Stuhlröhrchen<br />
Isoton. NaCl (Endoparasiten) – Würmer oder Wurmteile<br />
70% Alkohol (Ektoparasiten) – Flöhe, Läuse, Zecken, etc.<br />
Proglottiden<br />
Eier bzw. Larven von intestinalen Nematoden,<br />
Zestoden<br />
Darmtrematoden, Lebertrematoden,<br />
Lungentrematoden, Zysten von Protozoen:<br />
Amöben, Flagellaten, Ziliaten, Kokzidien,<br />
Mikrosporidien, Vegetative Formen von<br />
Protozoen (vor allem Amöben, Lamblien)<br />
Stuhl für Sofortuntersuchung Bei Körper- bzw. Raumtemperatur für Nativuntersuchungen (S) Vegetative Formen von Protozoen (vor allem<br />
Amöben, Lamblien)<br />
Duodenalsaft Bei Raumtemperatur für Nativuntersuchungen (S) Vegetative Formen von Lamblien<br />
Harn Mittagsharn (zwischen 12-14 Uhr)<br />
nach körperlicher Belastung (100 ml)<br />
Schistosoma haematobium<br />
Blut Ausstrich, Dicker Tropfen, Heparin-Blut Plasmodien, Trypanosomen, Mikrofilarien<br />
Knochenmark Ausstrich, steriles Knochenmark Leishmanien<br />
Sputum Sputumröhrchen Paragonimus-Eier, Larven von intestinalen<br />
Nematoden, unter Umständen<br />
Echinokokkushäkchen<br />
Haut Skin snip in isoton. NaCl-Lösung (S)<br />
Sterile Hautbiopsie<br />
Onchozerka (Mikrofilarien)<br />
Leishmanien<br />
Analhaut-Abdruck Klarsicht-Klebestreifen-Abdruck Oxyuren<br />
Vaginalschleimhaut-Abstrich Abstrich, Objektträgerausstrich (sofort mikroskopieren) Trichomonaden<br />
Broncho-albeoläre Lavage,<br />
induz. Sputum<br />
Sputumröhrchen Toxoplasma, Pneumozystis<br />
205
Mikrobiologie und Parasitologie – Spezielle Mikrobiologie<br />
Probenmaterial Probenart und Versand Parasiten (direkter und indirekter Nachweis)<br />
Serum, Liquor, Vollblut,<br />
Nabelschnurblut, Gewebe u.a.<br />
für molekularbiol. Verfahren<br />
206<br />
Serumröhrchen, ggf. gekühlt<br />
Normale, sicher verschließbare Plastikgefäße<br />
z.B. Echinokokkus, Toxoplasma<br />
S = Sofortuntersuchung; *Quelle: Proben zwischen Patient und Labor, W.G. Guder, S. Narayanan, H.Wissner und B. Zawata, GIT-Verlag Darmstadt, 1999<br />
Tabelle: Material und Methode zum Nachweis der einzelnen Parasiten<br />
Parasit Material Methode<br />
Echinokokken 2 ml Serum Serologie<br />
Filarien 2 ml Serum<br />
Blutausstrich<br />
Serologie<br />
Mikroskopie<br />
Leishmanien 2 ml Serum Serologie<br />
Malaria Blutausstrich, Dicker Tropfen (EDTA-Blut ist möglich)<br />
EDTA-Blut<br />
2 ml Serum für den Ak-Nachweis- nicht zur Frühdiagnose geeignet!<br />
Oxyuren (Enterobius) Analklebefilm (Klebestreifen-Abklatsch vom Analbereich auf fettfreien<br />
Objektträger kleben, Entnahme frühmorgens)<br />
Schistosomen 2 ml Serum<br />
100 ml Harn mittags nach körperlicher Belastung<br />
Stuhl auf Protozoen<br />
(Amöben, Lamblien,<br />
Cryptosporidien)<br />
Stuhl auf Wurmeier<br />
(alle Arten)<br />
bohnengroße Stuhlprobe<br />
<strong>Für</strong> den Nachweis von Vegetativformen ist körperwarmer Stuhl erforderlich!<br />
Mikroskopie<br />
Serologie<br />
Mikroskopie<br />
Serologie<br />
Mikroskopie<br />
Mikroskopie nativ und nach<br />
Anreicherung, EIA für Ag-Nachweis<br />
bohnengroße Stuhlprobe Mikroskopie nativ und nach<br />
Anreicherung<br />
Trichinen 2 ml Serum Serologie<br />
Trypanosomen 2 ml Serum Serologie
6. Infektionsdiagnostik<br />
1. Antikörper-Nachweis<br />
2. Bestimmung der Ak-Avidität<br />
3. Antigen-Nachweis<br />
4. Erreger-Direktnachweis (PCR)<br />
5. Erreger-Direktnachweis (kulturell)<br />
207
208
Antistreptokokken Ak<br />
± ASL/ AST<br />
± Anti-DNAse B<br />
± Antihyaluronidase<br />
Antistaphylokokken Ak<br />
± Antistaphylosin<br />
Magen-/ Darm-Erkrankungen<br />
Bakterien:<br />
± Campylobacter spez.<br />
± Helicobacter pylori<br />
± Salmonellen<br />
± Shigellen<br />
± Yersinien<br />
Viren:<br />
± Adenoviren<br />
± Cytomegalie-Virus (CMV)<br />
± Epstein-Barr-Virus (EBV)<br />
± Hepatitis-Viren<br />
± Picornaviren (Echo-, Coxsackie-Viren)<br />
± Poliomyelitis-Viren<br />
± Rotaviren<br />
Parasiten:<br />
± Amöben (spez. Entamoeba histolytica)<br />
± Ascaris (Spulwurm)<br />
± Bilharziose<br />
Candia albicans<br />
"Exanthem-Erreger"<br />
± Borrelien<br />
± Coxiella burnetii (Q-Fieber)<br />
± Herpes simplex Viren (HSV) Typ 1, 2<br />
± Humanes Herpes Virus 6 (HHV6)<br />
± Masern-Virus<br />
± Parvovirus B19<br />
± Picornaviren (Echo-, Coxsackie-Viren)<br />
± EBV<br />
± CMV<br />
± HIV<br />
± Streptokokken<br />
± Treponema pallidum<br />
± Rickettsien (R.prowazeki, R. mooseri, R. conori,<br />
R. quintana)<br />
± Röteln-Virus<br />
± Varizella-Zoster-Virus (VZV)<br />
Leber-Erkrankungen<br />
± Adenoviren<br />
± Coxsackie-Viren (Typ B 1-6, A2, 7, 9)<br />
± Cytomegalie-Virus (CMV)<br />
± Echinokokken<br />
± Entamoeba histolytica<br />
± Epstein-Barr-Virus (EBV)<br />
± Hepatitis A<br />
± Hepatitis B<br />
± Hepatitis C<br />
± Hepatitis D<br />
± Hepatitis E<br />
± Herpes simplex Viren (HSV) Typ 1, 2<br />
± Leptospiren<br />
± Toxoplasmose<br />
Infektionsdiagnostik<br />
1. Ak-Nachweis<br />
209
Infektionsdiagnostik<br />
1. Ak-Nachweis<br />
Atemwegs-Erkrankungen<br />
± Adenoviren<br />
± Aspergillen<br />
± Coronaviren<br />
± Cytomegalie-Virus (CMV)<br />
± Epstein-Barr-Virus (EBV)<br />
± Influenza A, -B-Viren<br />
± Legionellen (auch Ag i.H.)<br />
± Mycoplasma pneumoniae<br />
± Chlamydia pneumoniae / Chl. psitacci (Ornithose)<br />
± Parainfluenza-Viren Typ I-III<br />
± Picornaviren (Echo-, Coxsackie-Viren)<br />
± Pertussis<br />
± Rickettsien<br />
± RS-Virus/ RSV (Kinder)<br />
± Varizella-Zoster-Virus (VZV)<br />
Erkrankungen des lymphatischen Systems<br />
± Adenoviren<br />
± Borrelien<br />
± Brucellen<br />
± Chlamydien<br />
± Coxsackie-Viren<br />
± Cytomegalie-Virus (CMV)<br />
± Epstein-Barr-Virus (EBV)<br />
± Humanes Immundefizienz Virus (HIV)<br />
± Katzenkratzkrankheit<br />
± Listerien<br />
± Mumps-Virus<br />
± Parainfluenza-Viren Typ I-III<br />
± Röteln-Virus<br />
± Toxoplasmose<br />
210<br />
Neurologische Erkrankungen<br />
± Adenoviren<br />
± Borrelien<br />
± Cytomegalie-Virus (CMV)<br />
± Epstein-Barr-Virus (EBV)<br />
± FSME-Virus<br />
± Herpes simplex Viren (HSV) Typ 1, 2<br />
± HIV<br />
± LCM-Viren<br />
± Masern-Virus<br />
± Mumps-Virus<br />
± Picornaviren (Echo-, Coxsackie-Viren)<br />
± Poliomyelitis-Viren Typ I-III<br />
± Röteln-Virus<br />
± Treponema pallidum<br />
± Varizella-Zoster-Virus (VZV)<br />
Nieren-Erkrankungen<br />
± Hanta-Virus<br />
Herz-Erkrankungen<br />
± Adenoviren<br />
± Borrelien<br />
± Chlamydien<br />
± Coxsackie-Viren<br />
± Coxiella burneti (Q-Fieber)<br />
± Cytomegalie-Virus (CMV)<br />
± EBV<br />
± Influenza A, -B-Viren<br />
± Mykoplasmen<br />
± Picornaviren (Echo-, Coxsackie-Viren)<br />
± Rickettsien
Sexuell übertragbare Infektionen (STD)<br />
± Lues<br />
± Gonorrhoe<br />
± Chlamydien<br />
± HSV 1, 2<br />
± HIV<br />
± HBV<br />
± Mykoplasmen<br />
± CMV<br />
Infektiös-reaktive Arthritiden<br />
± Borrelien<br />
± Brucellen<br />
± Campylobacter<br />
± Chlamydien<br />
± Neisserien<br />
± Salmonellen<br />
± Shigellen<br />
± Treponema pallidum<br />
± Yersinien<br />
± Coxsackie-Viren<br />
± Echo- Viren<br />
± Cytomegalie-Virus (CMV)<br />
± Epstein- Barr-Virus (EBV)<br />
± Herpes simplex Viren (HSV) Typ 1, 2<br />
± Mumps-Virus<br />
± Röteln-Virus<br />
± Varizella-Zoster-Virus (VZV)<br />
± Streptokokken<br />
± Parvovirus B19<br />
Myalgien<br />
± Picornaviren (bes. Coxsackie)<br />
± Influenza<br />
± Parainfluenza<br />
± Q-Fieber<br />
± Dengue<br />
Fieber unklarer Genese<br />
± EBV<br />
± CMV<br />
± Toxoplasmen<br />
± HIV<br />
± Brucellen<br />
Prä-/ konnatale Infektionen<br />
± Röteln<br />
± Toxoplasmose<br />
± CMV<br />
± Lues<br />
± Parvorius B19<br />
± Chlamydien<br />
Infektionsdiagnostik<br />
± Mykoplasmen<br />
± Chlamydien<br />
± CMV<br />
± EBV<br />
1. Ak-Nachweis<br />
± Leptospiren<br />
± Q-Fieber (Coxiella burnetii)<br />
± Typhus/ Paratyphus<br />
± Malaria<br />
± HIV<br />
± HBV<br />
± Listerien<br />
± VZV<br />
± Mumps<br />
± Masern<br />
211
Infektionsdiagnostik<br />
212<br />
2. Bestimmung der Ak-Avidität von IgG-Antikörpern<br />
(Unterscheidung von frischer und länger zurückliegender Infektion)<br />
Erreger Mögliches Untersuchungsmaterial Krankheitswert<br />
Toxoplasmose Serum niedrige Avidität:<br />
Röteln-Virus Serum<br />
frische Infektion<br />
hohe Avidität:<br />
EBV Serum zurückliegende Infektion<br />
Masern<br />
Mumps in Vorbereitung<br />
CMV<br />
VZV<br />
3. Antigen (Erreger-) Nachweis<br />
Erreger Mögliches Untersuchungsmaterial Krankheitswert des positiven Befundes<br />
Adenovirus Stuhl floride Infektion<br />
Astrovirus Stuhl floride Infektion<br />
Campylobacter Stuhl floride Infektion<br />
Chlostridium difficile-Toxin Stuhl Toxinbildung<br />
Helicobacter pylori Stuhl floride Infektion<br />
Norovirus (früher: Norwalk-) Stuhl floride Infektion<br />
Rotavirus Stuhl floride Infektion
4. Erreger-Direktnachweis (PCR)<br />
Erreger Mögliches Untersuchungsmaterial Krankheitswert des positiven Befundes<br />
Viren der Hepatitisgruppe und Retroviren:<br />
Infektionsdiagnostik<br />
Hepatitis B Virus (HBV) EDTA-Blut, ggf. Biopsiematerial Beweisend für eine noch aktive, ggf. behandlungsbedürftige<br />
Hepatitis B-Infektion.<br />
HBV (quantitativ) EDTA-Blut Wiederholungsuntersuchungen bei klinischem Verdacht auf<br />
Chronizität bzw. zur Therapiekontrolle.<br />
Hepatitis C Virus (HCV) EDTA-Blut, ggf. Biopsiematerial Beweisend für eine noch aktive, ggf. behandlungsbedürftige<br />
Infektion<br />
(quantitative Messung wird empfohlen)<br />
HCV (quantitativ) EDTA-Blut Der quantitative Nachweis der viralen RNA (Viruslast) eignet sich<br />
besonders für die Beurteilung des Erfolges einer antiviralen<br />
Therapie. Eine Verlaufskontrolle wird empfohlen.<br />
HCV Genotypisierung EDTA-Blut Die HCV-Typisierung ist vor Beginn einer antiviralen Therapie<br />
indiziert. Sie erlaubt in Verbindung mit dem quantitativen HCV<br />
RNA-Nachweis die Abschätzung des therapeutischen Response<br />
auf eine antivirale Therapie.<br />
Hepatitis D Virus (HDV) EDTA-Blut, ggf. Biopsiematerial Die Untersuchung ist bei chronischer bzw. akuter HBV-Infektion<br />
und Risikoanamnese (Fixer, Hämophile, Dialysepatienten, Aufenthalt<br />
in Endemie-Gebieten) angezeigt.<br />
Humanes Immundefizienz Virus<br />
(HIV 1)<br />
Humanes Immundefizienz Virus<br />
(HIV 1, quantitativ)<br />
EDTA-Blut Angezeigt bei klinischem Verdacht einer HIV-Infektion. Ein<br />
positives Ergebnis ist beweisend für eine ggf. behandlungsbedürftige<br />
HIV- Infektion.<br />
EDTA-Blut Der quantitative Nachweis der viralen RNA (Viruslast) eignet sich<br />
besonders für die Beurteilung des Erfolges einer antiviralen<br />
Therapie. Eine Verlaufskontrolle wird empfohlen.<br />
213
Infektionsdiagnostik<br />
Erreger Mögliches Untersuchungsmaterial Krankheitswert des positiven Befundes<br />
HIV-Resistenzbestimmung<br />
(Sequenzierung)<br />
Humanes T- Zell lymphotropes Virus<br />
(HTLV 1 u. HTLV 2)<br />
Humane Papillomviren:<br />
Humane Papillomviren (HPV)<br />
z.Zt. noch als Gensonde<br />
- Low risk types<br />
- High risk types<br />
214<br />
EDTA-Blut Gensequenzierung und Mutationsnachweis zur Erklärung von<br />
Therapie-Versagen und zur Behandlungsplanung vor<br />
Therapiebeginn.<br />
EDTA-Blut Angezeigt bei klinischem Verdacht einer HTLV-Infektion<br />
(spastische Paraparese, adulte T-Zell Leukämie). Beweisend für<br />
eine behandlungsbedürftige HTLV-Infektion.<br />
Bei Frauen:<br />
- Endozervikalabstrich bzw. aus sichtbarer<br />
Läsion unter kolposkopischer<br />
Kontrolle<br />
Bei Männern:<br />
- Urethralabstrich<br />
- Analabstrich bei MSM<br />
Bei Kindern:<br />
- Larynxabstrich ggf. Biopsiematerial<br />
Viren der Herpesgruppe:<br />
Cytomegalie Virus (CMV) Harn, Zervikalabstrich, Rachenabstrich,<br />
evtl. Blut, Endozervikal- oder<br />
Konjunktivalabstrich<br />
Herpes Simplex Virus (HSV) Typ 1+2 aus lokaler Läsion (Bläschenpunktat),<br />
Liquor<br />
Beweisend für eine Infektion mit den festgestellten Typen. <strong>Für</strong><br />
HPV 16/18: Hochrisikotypen für maligne Transformation bei<br />
bestehender Dysplasie. Eine ständige Verlaufskontrolle in<br />
Verbindung mit dem histologischen Befund wird empfohlen.<br />
Ansonsten bildet der PAP-Abstrich die Grundlage des<br />
individuellen Vorgehens.<br />
Je nach Krankheitssymptomatik besitzt der Erregernachweis eine<br />
unterschiedliche Signifikanz (hoch bei Neugeborenen und<br />
Transplantatempfängern, gering bei asymptomatischen<br />
Virusträgern). Eine Rücksprache über Wiederholungsuntersuchungen<br />
wird deshalb empfohlen.<br />
Therapiebedürftigkeit je nach Ausmaß der Läsion; im Liquor<br />
beweisend für eine behandlungsbedürftige Enzephalitis<br />
(z.B. Aciclovir).<br />
Humanes Herpes Virus Typ 6 (HHV 6) EDTA-Blut Beweisend für eine behandlungsbedürftige Infektion mit HHV 6<br />
(Exanthema subitum bei Kindern).
Erreger Mögliches Untersuchungsmaterial Krankheitswert des positiven Befundes<br />
Varizella-Zoster-Virus (VZV) aus lokaler Läsion (Rücksprache<br />
erforderlich)<br />
Norwalk-ähnliche Viren:<br />
Infektionsdiagnostik<br />
Angezeigt bei klinischem Verdacht eines Herpes Zoster. Ein<br />
positives Ergebnis ist beweisend für eine behandlungsbedürftige<br />
Varizella Zoster Infektion.<br />
Norovirus Stuhl Floride Infektion, Hygienemaßnahmen beachten!<br />
Bakterien:<br />
Neisseria gonorrhoeae Abstriche: zervikal, urethral, rektal,<br />
konjunktival<br />
Borrelia burgdorferi Liquor bei Meningoradikulitis,<br />
Biopsiematerial der Haut bei Erythema<br />
migrans, Biopsiematerial aus suspekten<br />
Lymphknoten bei Lymphadenosis<br />
benigna cutis, ggf. die Zecke<br />
Beweisend für eine behandlungsbedürftige Infektion mit Borrelia<br />
burgdorferi.<br />
Kontrolle nach Beendigung der Therapie (z.B. Doxycyclin,<br />
Erythromycin).<br />
Toxoplasma gondii Liquor Beweisend für behandlungsbedürftige Infektion<br />
Chlamydia trachomatis Morgenharn, Konjunktivalabstrich<br />
zusätzlich<br />
bei Frauen: Endozervikalabstrich,<br />
Urethralabstrich<br />
bei Männern: Urethralabstrich,<br />
Analabstrich bei MSM<br />
Mycobacterium tuberculosis Sputum, Bronchialsekret,<br />
Biopsiematerial bei isolierter Organtuberkulose,<br />
Harn<br />
Helicobacter pylori gastrisches Biopsiematerial,<br />
Magensekret<br />
Beweisend für behandlungsbedürftige Infektion. Kontrolle nach<br />
Beendigung der Therapie (z.B. Doxycyclin, Erythromycin).<br />
Beweisend für eine behandlungsbedürftige Infektion mit<br />
Mykobakterien. Typisierung nach Rücksprache (M. tuberculosis,<br />
M. leprae). Kontrolle nach Beendigung der Therapie (je nach<br />
Resistenzbestimmung).<br />
Hinweis für eine behandlungsbedürftige Infektion mit Helicobacter<br />
pylori in der Magenschleimhaut.<br />
Bordetella pertussis Nasopharyngealabstrich Hinweis auf akuten Keuchhusten<br />
215
Infektionsdiagnostik<br />
Siehe Kapitel „Mikrobiologie und Parasitologie“ S. 189 ff.<br />
216<br />
5. Erreger-Direktnachweis (kulturell)
7. Allergiediagnostik<br />
217
218
I) Allgemeine Allergiediagnostik<br />
(Überempfindlichkeit vom Sofort-Typ)<br />
Gesamt-IgE 1 ml Serum<br />
ECP (eosinophilic cationic protein) 1 ml Serum<br />
Screening-Untersuchung:<br />
Zöliakie/ einheimische Sprue<br />
jeweils Anti-Gliadin/ Gluten IgA-Ak<br />
Anti-Gliadin/ Gluten IgG-Ak<br />
Anti-Endomysium-Ak<br />
Anti-Gewebstransglutaminase-Ak<br />
Kuhmilchprotein-Intoleranz<br />
IgG-Ak gegen Kuhmilch (gesamt)<br />
1 ml Serum<br />
1 ml Serum<br />
II) Nachweis Allergen-spezifischer IgE-Antikörper<br />
(mittels Enzym-Allergen-Sorbens-Technik/ EAST) ca. 5 ml Serum<br />
A) Gruppenallergene (s. nachfolgende Übersichten)<br />
B) Einzel-Allergene (s. nachfolgende Übersichten)<br />
Weitere Allergene (u.a. auch Medikamente) auf Anfrage<br />
Allergiediagnostik<br />
219
Allergiediagnostik<br />
A) Gruppen-Allergene<br />
Inhalationsallergene<br />
IP8 / SXL Inhalations-Screening<br />
W 6<br />
T 3<br />
M 2<br />
D 1<br />
E 5<br />
E 1<br />
G 6<br />
G 12<br />
220<br />
Beifuß<br />
Birke<br />
Cladosporium herbarum<br />
Dermatoph. pteronyssinus<br />
Hundeschuppen<br />
Katzenepithel<br />
Lieschgras<br />
Roggen<br />
IP 1 Inhalations-Mischung 1<br />
W 1<br />
W 6<br />
T 17<br />
G 3<br />
G 6<br />
Ambrosie (beifußbl.)<br />
Beifuß<br />
Japanische Zeder<br />
Knäuelgras<br />
Lieschgras<br />
IP 3 Inhalations-Mischung 3<br />
D 1<br />
E 1<br />
E 2<br />
M 3<br />
Dermatoph. pteronyssinus<br />
Katzenepithel<br />
Hundeepithel<br />
Aspergillus fumigatus<br />
IP 6 Saisonal<br />
G 6<br />
M 2<br />
M 6<br />
T 3<br />
W 6<br />
IP 7 Perennial<br />
D 1<br />
E 5<br />
E 82<br />
E 1<br />
E 3<br />
Lieschgras<br />
Cladosporium herbarum<br />
Alternaria tenuis<br />
Birkenpollen<br />
Beifuß<br />
Dermatoph. pteronyssinus<br />
Hundeschuppen<br />
Kaninchenepithel<br />
Katzenepithel<br />
Pferdeschuppen<br />
IP 9 Inhalations-Mischung 9<br />
E 1<br />
E 5<br />
G 4<br />
M 6<br />
W 9<br />
Katzenepithel<br />
Hundeschuppen<br />
Wiesenschwingel<br />
Alternaria tenuis<br />
Spitzwegerich<br />
Gräser- und Getreidepollen<br />
GP 1 Gräser (Frühblüher)<br />
G 3<br />
G 6<br />
G 5<br />
G 8<br />
G 4<br />
Knäuelgras<br />
Lieschgras<br />
Lolch<br />
Wiesenrispengras<br />
Wiesenschwingel<br />
GP 2 Gartengräser<br />
G 17<br />
G 2<br />
G 6<br />
G 5<br />
G 10<br />
G 8<br />
GP 3 Süßgräser<br />
G 6<br />
G 5<br />
G 12<br />
G 1<br />
G 13<br />
Bahiagras<br />
Hundszahngras<br />
Lieschgras<br />
Lolch<br />
Mohrenhirse (Sudangras)<br />
Wiesenrispengras<br />
Lieschgras<br />
Lolch<br />
Roggen<br />
Ruchgras<br />
Wolliges Honiggras<br />
GP 4 Gräser (Spätblüher)<br />
G 5<br />
G 12<br />
G 1<br />
G 7<br />
G 13<br />
Lolch<br />
Roggen<br />
Ruchgras<br />
Schilf<br />
Wolliges Honiggras<br />
Kräuter- und Baumpollen<br />
WP 1 Kräutermischung 1<br />
W 1<br />
W 6<br />
W 11<br />
W 9<br />
W 10<br />
Ambrosie (beifußbl.)<br />
Beifuß<br />
Salzkraut<br />
Spitzwegerich<br />
Weißer Gänsefuß
WP 2 Kräutermischung 2<br />
W 2<br />
W 6<br />
W 15<br />
W 9<br />
W 10<br />
Ambrosie (ausdauernde)<br />
Beifuß<br />
Melde<br />
Spitzwegerich<br />
Weißer Gänsefuß<br />
WP 3 Kräutermischung 3<br />
W 6<br />
W 20<br />
W 12<br />
W 9<br />
W 10<br />
Beifuß<br />
Brennessel<br />
Echte Goldrute<br />
Spitzwegerich<br />
Weißer Gänsefuß<br />
W 209 Ambrosien-Mischung<br />
W 2<br />
W 1<br />
W 3<br />
Baumpollen<br />
TP 1 Bäume<br />
T 1<br />
T 3<br />
T 7<br />
T 8<br />
T 10<br />
Ambrosie (ausdauernde)<br />
Ambrosie (beifußbl.)<br />
Ambrosie (dreilappige)<br />
Ahorn<br />
Birke<br />
Eiche<br />
Ulme<br />
Walnuss<br />
TP 2 Bäume<br />
T 1<br />
T 7<br />
T 14<br />
T 22<br />
T 8<br />
TP 3 Bäume<br />
T 7<br />
T 20<br />
T 14<br />
T 8<br />
T 6<br />
Ahorn<br />
Eiche<br />
Pappel<br />
Pecannussbaum<br />
Ulme<br />
Eiche<br />
Mesquitbaum<br />
Pappel<br />
Ulme<br />
Wacholder<br />
TP 4 Alleenbäume<br />
T 7<br />
T 14<br />
T 11<br />
T 12<br />
T 8<br />
Eiche<br />
Pappel<br />
Platane<br />
Salweide<br />
Ulme<br />
TP 5 Bäume (Frühblüher)<br />
T 2<br />
T 4<br />
T 14<br />
T 12<br />
T 8<br />
Erle<br />
Hasel<br />
Pappel<br />
Salweide<br />
Ulme<br />
Allergiediagnostik<br />
A) Gruppen-Allergene<br />
TP 6 Bäume (Spätblüher)<br />
T 1<br />
T 3<br />
T 5<br />
T 7<br />
T 10<br />
Ahorn<br />
Birke<br />
Buche<br />
Eiche<br />
Walnuss<br />
TP 7 Mediterrane Bäume<br />
T 19<br />
T 18<br />
T 16<br />
T 21<br />
T 9<br />
T 12<br />
Akazie<br />
Eukalyptus<br />
Kiefer<br />
Myrtenheide<br />
Olive<br />
Salweide<br />
TP 9 Bäume<br />
T 3<br />
T 7<br />
T 2<br />
T 4<br />
T 12<br />
Nahrungsmittel<br />
FP 1 Nüsse<br />
F 13<br />
F 17<br />
F 36<br />
F 20<br />
F 18<br />
Birke<br />
Eiche<br />
Erle / Grauerle<br />
Hasel<br />
Salweide<br />
Erdnuss<br />
Haselnuss<br />
Kokosnuss<br />
Mandel<br />
Paranuss<br />
221
Allergiediagnostik<br />
A) Gruppen-Allergene<br />
FP 2 Meeresfrüchte<br />
F 3<br />
F 24<br />
F 41<br />
F 37<br />
F 40<br />
222<br />
Dorsch<br />
Garnele<br />
Lachs<br />
Miesmuschel<br />
Thunfisch<br />
FP 3 Getreide / Cerealien<br />
F 11<br />
F 7<br />
F 8<br />
F 10<br />
F 4<br />
Buchweizen<br />
Hafer<br />
Mais<br />
Sesamsamen<br />
Weizen<br />
FP 5 Kleinkindernahrung<br />
F 3<br />
F 13<br />
F 1<br />
F 2<br />
F 14<br />
F 4<br />
Dorsch<br />
Erdnuss<br />
Hühnereiweiß<br />
Milcheiweiß (Kuh)<br />
Sojabohne<br />
Weizen<br />
FP 6 Nahrungsmittel (asiatisch)<br />
F 11<br />
F 9<br />
F 10<br />
F 14<br />
F 4<br />
Buchweizen<br />
Reis<br />
Sesamsamen<br />
Sojabohne<br />
Weizen<br />
FP 7 Säuglingsnahrung<br />
F 13<br />
F 1<br />
F 2<br />
F 9<br />
F 14<br />
F 4<br />
FP 13 Gemüse<br />
F 12<br />
F 31<br />
F 35<br />
F 15<br />
Erdnuss<br />
Hühnereiweiß<br />
Milcheiweiß (Kuh)<br />
Reis<br />
Sojabohne<br />
Weizen<br />
Erbse<br />
Karotte<br />
Kartoffel<br />
Weiße Bohne<br />
FP 15 Kern- und Steinobst<br />
F 49<br />
F 92<br />
F 33<br />
F 95<br />
Apfel<br />
Banane<br />
Orange<br />
Pfirsich<br />
FP 24 Nahrungsmittel<br />
F 17<br />
F 24<br />
F 84<br />
F 92<br />
Haselnuss<br />
Garnele<br />
Kiwi<br />
Banane<br />
FP 25 Nahrungsmittel<br />
F 10<br />
F 45<br />
F 47<br />
F 85<br />
Sesamsamen<br />
Bäckerhefe<br />
Knoblauch<br />
Sellerie<br />
FP 26 Nahrungsmittel<br />
F 1<br />
F 2<br />
F 13<br />
F 89<br />
Eiweiß<br />
Milcheiweiß (Kuh)<br />
Erdnuss<br />
Senf<br />
FP 27 Nahrungsmittel<br />
F 3<br />
F 17<br />
F 14<br />
F 4<br />
Dorsch / Kabeljau<br />
Haselnuss<br />
Sojabohne<br />
Weizenmehl<br />
FP 28 Nahrungsmittel (exotisch)<br />
F 10<br />
F 24<br />
F 27<br />
F 84<br />
Sesamsamen<br />
Garnele<br />
Rindfleisch<br />
Kiwi<br />
FP 50 Exotische Früchte<br />
F 210<br />
F 92<br />
F 84<br />
F 91<br />
Ananas<br />
Banane<br />
Kiwi<br />
Mango
FP 51 Gemüse<br />
F 31<br />
F 35<br />
F 47<br />
F 89<br />
F 25<br />
Karotte<br />
Kartoffel<br />
Knoblauch<br />
Senf<br />
Tomate<br />
FP 73 Fleisch<br />
F 83<br />
F 88<br />
F 27<br />
F 26<br />
Tierallergene<br />
Hühnerfleisch<br />
Lammfleisch<br />
Rindfleisch<br />
Schweinefleisch<br />
EP 1 Nutztiere<br />
E 5<br />
E 1<br />
E 3<br />
E 4<br />
EP 70 Nager<br />
E 84<br />
E 82<br />
E 88<br />
E 6<br />
E 87<br />
Hundeschuppen<br />
Katzenepithel<br />
Pferdeschuppen<br />
Rinderschuppen<br />
Hamsterepithel<br />
Kaninchenepithel<br />
Mausepithel<br />
Meerschweinchenepithel<br />
Rattenepithel<br />
EP 71 Federn<br />
E 86<br />
E 70<br />
E 85<br />
E 89<br />
Entenfedern<br />
Gänsefedern<br />
Hühnerfedern<br />
Truthahnfedern<br />
EP 72 Käfigvogelfedern<br />
E 201<br />
E 91<br />
E 78<br />
Milben<br />
Kanarienvogelfedern<br />
Papageienfedern<br />
Wellensittichfedern<br />
DP 1 Milben - Mischung<br />
D 201<br />
D 2<br />
D 3<br />
D 1<br />
D 74<br />
D 73<br />
D 71<br />
D 72<br />
Biomia tropicalis<br />
Dermatoph.farinae<br />
Dermatoph.microceras<br />
Dermatoph.pteronyssinus<br />
Euroglyphus maynei<br />
Glycyphagus domesticus<br />
Lepidoglyphus destructor<br />
Tyrophagus putrescentiae<br />
Hausstäube<br />
HP 1 Hausstäube<br />
D 2<br />
D 1<br />
H 1<br />
I 6<br />
Allergiediagnostik<br />
A) Gruppen-Allergene<br />
Dermatoph.farinae<br />
Dermatoph.pteronyssinus<br />
Greer<br />
Küchenschabe<br />
Schimmelpilze und Hefen<br />
MP 1 Schimmelpilze<br />
M 6<br />
M 3<br />
M 5<br />
M 2<br />
M 1<br />
Berufsallergene<br />
Alternaria tenuis<br />
Aspergillus fumigatus<br />
Candida albicans<br />
Cladosporium herbarum<br />
Penicillium notatum<br />
KP 1 Tierschuppen + Federn<br />
E 70<br />
E 85<br />
E 3<br />
E 4<br />
Gänsefedern<br />
Hühnerfedern<br />
Pferdeschuppen<br />
Rinderschuppen<br />
223
Allergiediagnostik<br />
B) Einzel-Allergene<br />
Gräser- und Getreidepollen<br />
G 17<br />
G 70<br />
G 14<br />
G 2<br />
G 3<br />
G 6<br />
G 5<br />
G 202<br />
G 10<br />
G 12<br />
G 71<br />
G 1<br />
G 7<br />
G 11<br />
G 9<br />
G 15<br />
G 16<br />
G 8<br />
G 4<br />
G 13<br />
224<br />
Bahiagras<br />
Haargerste<br />
Hafer<br />
Hundszahngras<br />
Knäuelgras<br />
Lieschgras<br />
Lolch<br />
Mais<br />
Mohrenhirse (Sudangras)<br />
Roggen<br />
Rohrglanzgras<br />
Ruchgras<br />
Schilf<br />
Trespe<br />
Weißes Straußgras<br />
Weizen<br />
Wiesenfuchsschwanz<br />
Wiesenrispengras<br />
Wiesenschwingel<br />
Wolliges Honiggras<br />
Kräuter- und Blumenpollen<br />
W 2<br />
W 1<br />
W 3<br />
W 4<br />
W 6<br />
W 17<br />
W 20<br />
W 12<br />
W 14<br />
W 21<br />
W 19<br />
W 82<br />
W 8<br />
W 7<br />
W 15<br />
W 203<br />
W 11<br />
W 18<br />
W 13<br />
W 9<br />
W 16<br />
W 75<br />
W 10<br />
W 5<br />
Ambrosie (ausdauernde)<br />
Ambrosie (beifußblättrig)<br />
Ambrosie (dreilappige)<br />
Ambrosie (falsche)<br />
Beifuß<br />
Besenradmelde<br />
Brennessel<br />
Echte Goldrute<br />
Fuchsschwanz<br />
Glaskraut<br />
(Parietaria judaica)<br />
Glaskraut<br />
(Parietaria officinalis)<br />
Grünähriger Fuchsschwanz<br />
Löwenzahn<br />
Margerite<br />
Melde<br />
Raps<br />
Salzkraut<br />
Sauerampfer<br />
Spitzklette<br />
Spitzwegerich<br />
Sumpfholunder<br />
Vierflügliger Salzbusch<br />
Weißer Gänsefuß<br />
Wermut<br />
Baumpollen<br />
T 1<br />
T 19<br />
T 3<br />
T 5<br />
T 406<br />
T 7<br />
T 77<br />
T 2<br />
T 15<br />
T 18<br />
T 404<br />
T 209<br />
T 4<br />
T 16<br />
T 81<br />
T 402<br />
T 70<br />
T 20<br />
T 21<br />
T 9<br />
T 72<br />
T 14<br />
T 22<br />
T 401<br />
T 73<br />
T 11<br />
T 12<br />
T 8<br />
T 103<br />
Ahorn<br />
Akazie<br />
Birke<br />
Buche<br />
Dattelpalme<br />
Eiche<br />
Eichen-Mischung<br />
(Rot-,Weiß- und Schwarz-Eiche)<br />
Erle / Grauerle<br />
Esche<br />
Eukalyptus<br />
Götterbaum (chin.)<br />
Hainbuche<br />
Hasel<br />
Kiefer<br />
Japanische Erle<br />
Mastixbaum (Pisticia lentiscus)<br />
Maulbeerbaum<br />
Mesquitbaum (Prosopis juliflora)<br />
Myrtenheide (Melaleuca)<br />
Olive<br />
Palme (Königspalme)<br />
Pappel (amerikan.)<br />
Pecannussbaum<br />
Pfefferstrauch (brasilian.)<br />
Pinie (austral.)<br />
Platane (ahornblättr.)<br />
Salweide<br />
Ulme<br />
Virgin. Eiche (Quercus agrifolia)
Baumpollen<br />
T 6<br />
T 10<br />
T 17<br />
T 23<br />
T 80<br />
Wacholder (Sadebaum)<br />
Walnuss<br />
Zeder (japan.)<br />
Zypresse<br />
Zypresse (japan.)<br />
Nahrungsmittel<br />
Cerealien / Mehle<br />
F 11<br />
F 6<br />
F 79<br />
F 7<br />
F 56<br />
F 8<br />
F 9<br />
F 55<br />
F 5<br />
F 4<br />
Buchweizenmehl<br />
Gerstenmehl<br />
Gluten (Gliadin)<br />
Hafermehl<br />
Kolbenhirse<br />
Maismehl<br />
Reis<br />
Rispenhirse<br />
Roggenmehl<br />
Weizenmehl<br />
Fische / Meeresfrüchte<br />
F 290<br />
F 3<br />
F 204<br />
F 24<br />
F 80<br />
F 338<br />
F 23<br />
F 41<br />
F 50<br />
F 37<br />
F 61<br />
F 254<br />
F 40<br />
F 207<br />
Fleisch<br />
F 83<br />
F 88<br />
F 27<br />
F 26<br />
F 284<br />
Auster<br />
Dorsch / Kabeljau<br />
Forelle<br />
Garnele<br />
Hummer<br />
Jakobsmuschel<br />
Krabbe<br />
Lachs<br />
Makrele<br />
Miesmuschel<br />
Sardine<br />
Scholle<br />
Thunfisch<br />
Venusmuschel<br />
Hühnerfleisch<br />
Lammfleisch<br />
Rindfleisch<br />
Schweinefleisch<br />
Truthahnfleisch<br />
Gemüse<br />
F 262<br />
F 96<br />
F 291<br />
F 260<br />
F 212<br />
F 12<br />
F 315<br />
F 244<br />
F 31<br />
F 35<br />
F 309<br />
F 287<br />
F 47<br />
F 215<br />
F 225<br />
F 235<br />
F 218<br />
F 300<br />
F 217<br />
F 406<br />
F 85<br />
F 14<br />
F 261<br />
F 214<br />
F 25<br />
F 15<br />
F 216<br />
F 48<br />
Allergiediagnostik<br />
B) Einzel-Allergene<br />
Aubergine<br />
Avocado<br />
Blumenkohl<br />
Brokkoli<br />
Champignon<br />
Erbse<br />
Grüne Bohne<br />
Gurke<br />
Karotte<br />
Kartoffel<br />
Kichererbse<br />
Kidney Bohne<br />
Knoblauch<br />
Kopfsalat<br />
Kürbis<br />
Linse<br />
Paprika<br />
Pintobohne<br />
Rosenkohl<br />
Ruccola<br />
Sellerie<br />
Sojabohne<br />
Spargel<br />
Spinat<br />
Tomate<br />
Weiße Bohne<br />
Weißkohl<br />
Zwiebel<br />
225
Allergiediagnostik<br />
B) Einzel-Allergene<br />
Gewürze<br />
F 271<br />
F 269<br />
F 279<br />
F 281<br />
F 277<br />
F 219<br />
F 263<br />
F 270<br />
F 278<br />
F 274<br />
F 405<br />
F 283<br />
F 86<br />
F 280<br />
F 89<br />
F 273<br />
Hühnerei<br />
F 75<br />
F 1<br />
F 232<br />
F 233<br />
F 245<br />
226<br />
Anis<br />
Basilikum<br />
Chillipfeffer<br />
Curry<br />
Dill<br />
Fenchelsamen<br />
Grüner Pfeffer<br />
Ingwer<br />
Lorbeerblatt<br />
Majoran<br />
Minze<br />
Oregano<br />
Petersilie<br />
Schwarzer Pfeffer<br />
Senf<br />
Thymian<br />
Eigelb<br />
Eiklar (Hühnereiweiß)<br />
Ovalbumin<br />
Ovomucoid<br />
Voll-Ei<br />
Milch- und Milchprodukte<br />
F 76<br />
F 77<br />
F 81<br />
F 78<br />
F 231<br />
F 2<br />
F 82<br />
Nüsse / Ölsaaten<br />
F 202<br />
F 13<br />
F 299<br />
F 17<br />
F 36<br />
F 20<br />
F 224<br />
F 18<br />
F 201<br />
F 203<br />
F 10<br />
F 256<br />
Alpha-Lactalbumin<br />
Beta-Lactoglobulin<br />
Cheddarkäse<br />
Kasein<br />
Milch (gekocht)<br />
Milcheiweiß (Kuh)<br />
Schimmelkäse<br />
Cashewnuss<br />
Erdnuss<br />
Esskastanie<br />
Haselnuss<br />
Kokosnuss<br />
Mandel<br />
Mohnsamen<br />
Paranuss<br />
Pecannuss<br />
Pistazie<br />
Sesamsamen<br />
Walnuss<br />
Obst<br />
F 210<br />
F 49<br />
F 237<br />
F 92<br />
F 94<br />
F 288<br />
F 289<br />
F 44<br />
F 209<br />
F 402<br />
F 301<br />
F 242<br />
F 84<br />
F 91<br />
F 87<br />
F 33<br />
F 293<br />
F 294<br />
F 95<br />
F 255<br />
F 259<br />
F 208<br />
Ananas<br />
Apfel<br />
Aprikose<br />
Banane<br />
Birne<br />
Blaubeere<br />
Dattel<br />
Erdbeere<br />
Grapefruit<br />
Feige<br />
Khaki-Frucht (Persimmon)<br />
Kirsche<br />
Kiwi<br />
Mango<br />
Melone<br />
Orange<br />
Papaya<br />
Passionsfrucht<br />
Pfirsich<br />
Pflaume<br />
Weintraube<br />
Zitrone
Sonstige Nahrungsmittel<br />
F 45<br />
F 403<br />
F 221<br />
F 93<br />
F 90<br />
F 105<br />
F 234<br />
F 314<br />
Insekten<br />
I 1<br />
I 204<br />
I 70<br />
I 5<br />
I 2<br />
I 75<br />
I 6<br />
I 8<br />
I 4<br />
I 73<br />
I 71<br />
I 3<br />
Bäckerhefe<br />
Brauereihefe<br />
Kaffee<br />
Kakao<br />
Malz<br />
Schokolade<br />
Vanille<br />
Weinbergschnecke<br />
Bienengift<br />
Bremse (Tabanus spp.)<br />
Feuerameise<br />
Gelbwespe (D. arenaria)<br />
Hornisse, Amerik.<br />
(D. maculata)<br />
Hornisse, Europ.<br />
(Vespa crabro)<br />
Küchenschabe<br />
Motte<br />
Papierwespe (Polistes spp.)<br />
Rote Mückenlarve<br />
Stechmücke<br />
Wespengift (Vespula spp.)<br />
Tierallergene<br />
E 86<br />
E 70<br />
E 84<br />
E 85<br />
E 219<br />
E 2<br />
E 5<br />
E 201<br />
E 82<br />
E 1<br />
E 88<br />
E 71<br />
E 76<br />
E 72<br />
E 6<br />
E 91<br />
E 3<br />
E 87<br />
E 73<br />
E 75<br />
E 74<br />
E 4<br />
E 81<br />
E 83<br />
E 7<br />
E 89<br />
E 78<br />
E 80<br />
Entenfedern<br />
Gänsefedern<br />
Hamsterepithel<br />
Hühnerfedern<br />
Hühnerserumprotein<br />
Hundeepithel<br />
Hundeschuppen<br />
Kanarienvogelfedern<br />
Kaninchenepithel<br />
Katzenepithel und -schuppen<br />
Maus (Epithel und Protein)<br />
Mäuseepithel<br />
Mäuseserumprotein<br />
Mäuseharnprotein<br />
Meerschweinchenepithel<br />
Papageienfedern<br />
Pferdeschuppen<br />
Ratte (Epithel und Proteine)<br />
Rattenepithel<br />
Rattenserumprotein<br />
Rattenharnprotein<br />
Rinderschuppen<br />
Schafepithel<br />
Schweineepithel<br />
Taubenkot<br />
Truthahnfedern<br />
Wellensittichfedern<br />
Ziegenepithel<br />
Hausstaub<br />
H 3<br />
H 1<br />
H 2<br />
H 6<br />
Milben<br />
D 70<br />
D 201<br />
D 2<br />
D 3<br />
D 1<br />
D 74<br />
D 73<br />
D 71<br />
D 72<br />
Parasiten<br />
P 4<br />
P 1<br />
Allergiediagnostik<br />
B) Einzel-Allergene<br />
Bencard<br />
Greer<br />
Hollister-Stier<br />
Japanischer Hausstaub<br />
Acarus siro<br />
Blomia tropicalis<br />
Dermatophagoides farinae<br />
Dermatoph.microceras<br />
Dermatoph.pteronyssinus<br />
Euroglyphus maynei<br />
Glycophagus domesticus<br />
Lepidoglyphus destructor<br />
Tyrophagus putrescentiae<br />
Anisakis-Larve<br />
Ascaris<br />
227
Allergiediagnostik<br />
B) Einzel-Allergene<br />
Schimmelpilze und Hefen<br />
M 6<br />
M 312<br />
M 311<br />
M 3<br />
M 310<br />
M 207<br />
M 304<br />
M 309<br />
M 12<br />
M 5<br />
M 202<br />
M 208<br />
M 2<br />
M 16<br />
M 14<br />
M 9<br />
M 8<br />
M 212<br />
M 4<br />
M 305<br />
M 1<br />
M 13<br />
M 70<br />
M 11<br />
M 10<br />
M 15<br />
M 203<br />
M 204<br />
228<br />
Alternaria alternata (tenius)<br />
Aspergillus clavatus<br />
Aspergillus flavus<br />
Aspergillus fumigatus<br />
Aspergillus nidulans<br />
Aspergillus niger<br />
Aspergillus oryzae<br />
Aspergillus terreus<br />
Aureobasidium pullulans<br />
Candida albicans<br />
Cephalosporium acremonium<br />
Chaetomium globosum<br />
Cladosporium herbarum<br />
Curvularia lunata<br />
Epicoccum purpurascens<br />
Fusarium moniliforme<br />
Helminthosporium halodes<br />
Micropolyspora faeni<br />
Mucor racemosus<br />
Penicillium brevi-compactum<br />
Penicillium notatum<br />
Phoma betae<br />
Pityrosporum orbiculare<br />
Rhizopus nigricans<br />
Stemphylium botryosum<br />
Trichoderma viride<br />
Trichosporum pullulans<br />
Ulocladium chartarum<br />
Medikamente<br />
C 204<br />
C 203<br />
C 1<br />
C 2<br />
Berufsallergene<br />
K 87<br />
K 81<br />
K 80<br />
K 77<br />
K 76<br />
K 75<br />
K 72<br />
K 82<br />
K 74<br />
K 71<br />
K 84<br />
K 20<br />
Sonstiges<br />
O 1<br />
O 72<br />
O 73<br />
Amoxicillin<br />
Ampicillin<br />
Penicilloyl G<br />
Penicilloyl V<br />
Alpha- Amylase<br />
Ficus spp.<br />
Formaldehyd<br />
Isocyanat HDI (Hexamethylene<br />
diisocyanate)<br />
Isocyanat MDI (Diphenylmethane<br />
diisocyanat)<br />
Isocyanat TDI (Toluene<br />
diisocyanate)<br />
Isphagula<br />
Latex<br />
Naturseide<br />
Rhizinusbohne<br />
Sonnenblumensamen<br />
Wolle<br />
Baumwolle<br />
Enterotoxin A (S.aureus)<br />
Enterotoxin B (S.aureus)
Ahorn<br />
Birke<br />
Buche<br />
Eiche<br />
Eibe<br />
Erle<br />
Esche<br />
Haselnuss<br />
Holunder<br />
Kastanien<br />
Linde<br />
Nadelhölzer<br />
Pappel<br />
Ulme<br />
Weide<br />
Walnuss<br />
Hafer<br />
Binsen<br />
Gräser, Getreide<br />
Roggen<br />
Ampfer<br />
Beifuß<br />
Bingelkraut<br />
Brennessel<br />
Doldenblüter<br />
Gänsefuß<br />
Hahnenfuß<br />
Heidekraut<br />
Hopfen<br />
Korbblüter<br />
Rosen<br />
Wegerich<br />
Jan Feb März April Mai Juni Juli Aug Sept Okt Nov Dez<br />
Vor-/ Nachblüte Hauptblüte (regionalbedingte Abweichungen möglich)<br />
Allergiediagnostik<br />
Pollenkalender<br />
229
230
8. Immunsystem<br />
8.1 Immunstatus<br />
8.2 Autoantikörper<br />
231
232
1. Immunstatus: Untersuchungen zur Struktur und Funktion des Immunsystems<br />
Humorale Bestandteile (5 ml Serum)<br />
± IgG, IgA, IgM<br />
± IgE<br />
± IgG-Subklassen<br />
± Immunfixation (monokl.Gammopathie)<br />
± Komplementkomponenten<br />
± C1-Inhibitor-Esterase (V.a. HANE [hereditary angioneurotic edema])<br />
± Autoantikörper<br />
Zelluläre Bestandteile<br />
± gr. Blutbild<br />
± Lymphozyten-Subpopulationen (3 ml EDTA-Blut)<br />
± HLA-Typisierung (z.B. HLA-B27, HLA-DR4) (10 ml EDTA-Blut)<br />
± Leukämie-Typisierung (10 ml Heparin-Blut / nach tel.Rücksprache)<br />
Funktionsparameter<br />
± Lymphozyten-Transformations-/ Stimulationstest (10-20 ml Heparin-<br />
Blut / nach tel. Rücksprache)<br />
± Neopterin (1 ml Serum)<br />
Immunsystem<br />
Weitere Parameter<br />
± Zirk. Immunkomplexe (5 ml Serum)<br />
± CH 50 (1 ml Serum)<br />
± Tumor-Nekrose-Faktor (TNF-α) (1 ml Serum)<br />
± Interferone<br />
± Interleukine<br />
± Beta-2-Mikroglobulin (1 ml Serum)<br />
± Neopterin<br />
± Immunfixation im Serum (1ml Serum) und Harn (10-20 ml Harn)<br />
± ANA<br />
± RF<br />
± C-reaktives Protein<br />
± Coeruloplasmin<br />
± Zink<br />
± Selen<br />
233
Immunsystem<br />
234<br />
2. Autoantikörper (AAk)<br />
AAk gegen Abkürzung Indikation<br />
Acetylcholin-Rezeptor AchRA Myasthenia gravis<br />
Aktin ± Autoimmun-Hepatitiden<br />
Asialoglykoprotein-Rezeptor-Ak ASGPR Autoimmun-Hepatitiden<br />
Basalmembranen<br />
± alveoläre<br />
± epidermale<br />
± glomeruläre<br />
ABMA<br />
EBMA<br />
GBMA<br />
Becherzellen (intestinale) ± Colitis ulcerosa<br />
Goodpasture Syndrom<br />
bullöses Pemphigoid, Herpes gestationis, Epidermolysis bullosa aquisita, rapide<br />
progressive Glomerulonephritis, Goodpasture Syndrom<br />
C3-Nephritis-Faktor (C3-Konvertase) C3NeF membranoproliferative Glomerulonephritis<br />
Cardiolipin (Phospholipid) ACLA Anti-Phospholipid-Syndrom: rezidivierende Thrombosen, Aborte, Thrombozytopenie<br />
CCP (cyclic citrullinated peptide) CCP Rheumatoide Arthritis (RA)<br />
DNA<br />
± Doppelstrang<br />
± Einzelstrang<br />
DNA-Bindungsproteine<br />
(p70, p80 kD Non-Histone)<br />
ENA (Ak gegen extrahierbare nukleäre<br />
Antigene)<br />
± SSA (Ro)<br />
± SSB (La)<br />
± Sm (Sm-RNP / U1, U2, U4, U5, U6)<br />
± Scl-70<br />
dsDNA<br />
ssDNA<br />
Ku s. unter ENA<br />
ENA<br />
–<br />
±<br />
±<br />
±<br />
Systemischer Lupus Erythematodes (SLE) >95%<br />
SLE-Aktivität, medikamenteninduziert<br />
Sjögren-Syndrom, SLE, MCTD, RA, PBC<br />
Sjögren-Syndrom, (SLE, Lupus discoides, MCTD)<br />
SLE, Sklerodermie, MCTD<br />
Sklerodermie, (progressive system. Sklerose) CREST-Syndrom
AAk gegen Abkürzung Indikation<br />
ENA (Fortsetzung)<br />
± PCNA (proliferating cell nuclear<br />
antigen)<br />
± Ku<br />
± Mi-2<br />
± PM-1<br />
± Histone<br />
± U1-sn RNP (small nuclear<br />
ribonucleoprotein particles)<br />
–<br />
–<br />
–<br />
Pm-Scl<br />
AHA<br />
–<br />
RNP<br />
Immunsystem<br />
SLE mit Nieren- und ZNS-Manifestation<br />
Polymyositis / Sklerodermie-Overlap-Syndrom, pulmonale Hypertonie<br />
Dermatomyositis, autoimmune Myositis<br />
Kollagenose mit Myositis und Sklerodermie-Syndrom<br />
Erkrankungen des rheumatischen Formenkreises, nicht krankheitsspezifisch<br />
SLE, MCTD<br />
MCTD, SLE<br />
Endomysium/ Gewebe-Transglutaminase ± Zöliakie, Dermatitis herpetiformis Duhring<br />
Galaktocerebroside ± bei Patienten mit lepröser Neuritis, afrikanischer Trypanosomiasis<br />
und mukokutane Leishmaniose<br />
Ganglioside<br />
GM1<br />
GD1a<br />
GD1b<br />
GQ1b<br />
±<br />
Guillain-Barré-Syndrom (GBS)<br />
Multifocale motor neuropathy<br />
Miller-Fisher-Syndrom (Variante von GBS) bei Patienten mit Ophtalmoplegie, Ataxie,<br />
Areflexie<br />
MAG (Myelin-assoz. Glykoprotein)<br />
Gullain-Barré-Syndrom<br />
Glatte Muskultatur ASMA chron. aktive Hepatitis, Autoimmunhepatitis<br />
Gliadin / Gluten ± Zöliakie, Dermatitis herpetiformis Duhring<br />
Glutamatdecarboxylase GAD II Insulin-pflichtiger Diabetes mellitus<br />
Granulozyten-Zytoplasma<br />
± zytoplasmat. Färbung (Proteinase 3)<br />
± perinukleäre Färbung (Myeloperoxidase)<br />
cANCA<br />
pANCA<br />
Vasculitis<br />
Wegner'sche Granulomatose<br />
Herzmuskelzellen HMA prim. Kardiomyopathie, Postmyocardinfarkt-Syndrom<br />
Histidyl-tRNA-Synthetase Jo-1 Polymyositis, Dermatomyositis<br />
Histone (H1, H2A, H2B, H3, H4, H5) AHA s. unter ENA<br />
235
Immunsystem<br />
AAk gegen Abkürzung Indikation<br />
IgG RF (Rheumafaktor) Rheumatoide Arthritis, Bestätigung über CCP-Ak<br />
Insulin IAA Diabetes mellitus<br />
Intrinsic Faktor ± Atrophische Gastritis, perniziöse Anämie<br />
Kollagen ± Rheumatoide Arthritis, SLE<br />
Lebermembran-Ag LMA chron.-aktive Hepatitis (Autoimmun-Hepatitiden)<br />
Liver-Kidney-Microsomes LKM chron.-aktive Hepatitis (Autoimmun-Hepatitiden)<br />
Medikamenten-induzierte Hepatitis<br />
Lösliches Leber-Ag SLA Autoimmun-chron.-aktive Hepatitis (aiCAH)<br />
Mi-2 Non-Histon-Protein<br />
im Zellkern (ca. 240 kD)<br />
Mi - 2 Dermatomyositis, autoimmune Myositis<br />
Mitochondrien AMA Primär-billiäre Zirrhose (AMA-M2: sicherer diagnostischer Marker;<br />
AMA-M9: Frühform-Marker; AMA-M4: Indikator für Progressivität)<br />
Myelin-assoziiertes Glykoprotein MAG Guillain-Barré-Syndrom, demyelinisierende Neuropathien<br />
Myelin-basisches Protein MBP Multiple Sklerose (akute Phase)<br />
Nebennieren ± Morbus Addison, Polyendokrinopathie<br />
Neuronenkerne Hu Neurologisches paraneoplastisches Syndrom<br />
Pankreas<br />
± Azinuszellen<br />
± Inselzellen<br />
236<br />
±<br />
ICA<br />
Morbus Crohn<br />
Juveniler Diabetes mellitus<br />
Parietal-/ Belegzellen PCA Atrophische Gastritis (Perniziöse Anämie)<br />
Parotis ± Sjögren-Syndrom (Sicca-Syndrom)<br />
Proliferating cell nuclear antigen (Cyclin) PCNA SLE mit Nieren- und ZNS-Manifestation<br />
Purkinje-Zellen Yo Paraneoplastisches Syndrom<br />
Retikulin ± Zöliakie, Dermatitis herpetiformis Duhring, Morbus Crohn<br />
Ribonucleoprotein (ribosomales<br />
Ribonucleoprotein)<br />
RNP MCTD, Sharp-Syndrom
AAk gegen Abkürzung Indikation<br />
Schilddrüse<br />
± Thyreoglobulin<br />
± Thyreoidea-Mikrosomen<br />
± TSH-Rezeptor<br />
Skelettmuskulatur<br />
(quergestreifte Muskulatur)<br />
TAK<br />
MAK/ TPO<br />
TRAK<br />
Hashimoto-Thyreoiditis, Schilddrüsen-Ca, Riedel-Struma<br />
Primäres Myxödem, Hashimoto-Thyreoiditis, Morbus Basedow<br />
Hyperthyreose / Morbus Basedow<br />
AQSM Polymyositis, Myasthenia gravis, Thymom<br />
Spermien ± Infertilität (Untersuchung beider Partner)<br />
Thrombozyten<br />
(freie und zellgebundene Ak)<br />
Titin<br />
(hochmolekul. Protein der quergestreiften<br />
Muskulatur)<br />
– Idiopathische thrombozytopenische Purpura (Morbus Werlhoff), SLE<br />
– Malignes Thymom, DD Thymushyperplasie und Myasthenia gravis<br />
Topoisomerase I Scl 70 Sclerodermie, (progressive system. Sklerose), CREST-Syndrom<br />
Transglutaminase (Gewebe-) t-TG s. Endomysium-Ak<br />
Zellkerne<br />
(Antinukleäre Ak)<br />
ANA Autoimmunerkrankungen, diverse<br />
Zentromere – Progressive Systemsklerose<br />
Immunsystem<br />
237
238
9. Tumormarker<br />
239
240
1. Indikation zur Tumormarker-Bestimmung<br />
Tumor bzw. Organ Tumormarker bzw. typischer Metabolit<br />
1. Wahl 2. Wahl<br />
Blasenmole / Chorion-Ca -HCG –<br />
Bronchial-Ca ± kleinzellig<br />
± nicht kleinzellig<br />
NSE, CEA<br />
Cyfra 21-1, SCC<br />
Gallenweg CEA, CA 19-9 –<br />
Gastrinom Gastrin –<br />
Harnblase Cyfra 21-1, NMP-22 i.H. TPA, SCC<br />
ACTH, Calcitonin, TPA<br />
CEA, TPA<br />
HNO-Tumoren SCC / CEA TPA, EBV-EA<br />
Hirntumor CEA in Liquor u. Serum NSE<br />
Hodentumor -HCG, AFP, NSE, Tu-M2-PK SCC<br />
Hypophysentumor STH, ACTH, Prolaktin FSH, LH, TSH<br />
Insulinom Insulin, C-Peptid –<br />
Karzinoid Serotonin, 5-HIES i.H. Chromogranin A<br />
Knochen-Sarkom und<br />
Knochenmetastasen<br />
Kolorektales Ca CEA, CA 19-9<br />
Calprotectin i. St.<br />
Tu-M2-PK i. St.<br />
knochenspez. AP (Ostase) TPA, CEA<br />
Leber-Ca, primäres AFP ±<br />
Lymphatisches bzw.<br />
myeloisches System<br />
-Mikroglobulin, monoklonale Immunglobuline,<br />
Leukämie-Differenzierung mittels DFZ,<br />
Thymidinkinase, Neopterin<br />
TPA<br />
Ferritin, Lysozym<br />
Magen CA 72-4, CA 19-9 CEA, TPA<br />
Mamma-Ca CA 15-3, CEA TPA, Her-2/ neu<br />
241
Tumor bzw. Organ Tumormarker bzw. typischer Metabolit<br />
Melanom S100 TPA<br />
Nebennierenrinde (NNR) Cortisol, DHEA-S, Aldosteron Androgene, Östrogene<br />
Neuroblastom<br />
(Phäochromozytom)<br />
242<br />
NSE, Katecholamine Chromogranin A, VMS i.H.<br />
Nieren-Ca Tu-M2-PK, CEA, TPA Erythropoietin<br />
Oesophagus-Ca SCC, CEA Cyfra-21-1, CA 19-9<br />
Ovar CA 125, CA 72-4 TPA, CA 15-3<br />
Pankreas CA 19-9, Tu-M2-PK CEA, TPA<br />
Prostata PSA, fPSA, cPSA –<br />
Schilddrüsen-Ca ± papillär, follikulär<br />
– medullär (C-Zell-Cacinom)<br />
Thyreoglobulin<br />
Calcitonin, CEA<br />
Uterus-Ca TPA, CEA –<br />
Zervix-Ca SCC, CEA –<br />
TPA, CEA, NSE<br />
–
2. Alphabetische Auflistung<br />
Name Indikation Hinweise<br />
AFP<br />
(Alpha-Fetoprotein)<br />
Primäres Leberzellkarzinom*<br />
Keimzelltumoren**<br />
*AFP bei chron. Hepatitis/ Leberzirrhose 1-2mal jährlich<br />
zur Früherkennung bestimmen. ** AFP XQG -HCG sind<br />
bei V.a. Hodentumor auch für die Diagnose geeignet.<br />
CA 15-3 Mammakarzinom CA 15-3 in Kombination mit CEA.<br />
CA 15-3 ist bei V.a. metastasierendes Mammakarzinom<br />
auch für die Diagnose geeignet.<br />
CA 19-9 Pankreaskarzinom, Gallengangskarzinom Marker der 1. Wahl bei kolorektalen Tumoren.<br />
CA 72-4 Magenkarzinom*, Muzinöses Ovarialkarzinom** *CA 72-4 in Kombination mit CEA.<br />
**CA 72-4 in Kombination mit CA 125.<br />
CA 125 Ovarialkarzinom CA 125 ist postmenopausal auch für die Diagnose des<br />
Ovarialkarzinoms geeignet.<br />
CA 549 Mammakarzinom<br />
Calcitonin Medulläres Schilddrüsenkarzinom<br />
CEA<br />
(Carcinoembryonales Antigen)<br />
Kolorektale Karzinome,<br />
Magenkarzinom,Mammakarzinom,<br />
Bronchialkarzinom, Medulläres<br />
Schilddrüsenkarzinom<br />
Chromogranin A Phäochromozytom, Neuroblastome<br />
CYFRA 21-1<br />
(Cytokeratin Fragment)<br />
Bronchialkarzinome (Plattenepithel- und<br />
Adenokarzinom), Harnblasenkarzinom<br />
Raucher zeigen in 5% Werte von 2,5-5,0 µg/l<br />
in 3% von 5,0-10,0 µg/l und in 1% von 10-20 µg/l.<br />
E-HCG Keimzelltumoren Bei Keimzelltumoren immer gleichzHLWLJ -HCG und AFP<br />
bestimmen.<br />
Tu-M2-PK (Pyruvatkinase<br />
Typ Tumor M2)<br />
MCA (Mucin-like Carcinomaassociated<br />
Antigen)<br />
Nierenkarzinom (Hypernephrom), Colon-Karzinom,<br />
Seminom*, Pankreaskarzinom**<br />
*Tu-M2-PK in Kombination mit NSE.<br />
**Tu-M2-PK in Kombination mit CA 19-9.<br />
Mammakarzinom MCA nicht mehr verfügbar;<br />
CA 15-3 empfohlen.<br />
243
Name Indikation Hinweise<br />
Neopterin Maligne hämatologische Erkrankungen,<br />
Hypernephrom<br />
NMP22 (Nuclear Matrix Protein)<br />
im Harn<br />
NSE<br />
(Neuronspezifische Enolase)<br />
PSA, freies PSA (f PSA),<br />
komplexiertes PSA (cPSA)<br />
(Prostataspezifisches Antigen)<br />
S100 Melanom<br />
SCC<br />
(Squamous Cell Carcinoma-<br />
Antigen *)<br />
244<br />
Harnblasenkarzinom<br />
Kleinzelliges Bronchialkarzinom*, neuroendokrine<br />
Tumoren<br />
*NSE in Kombination mit CEA. NSE ist bei V.a. kleinzelliges<br />
Bonchialkarzinom geeignet.<br />
Prostatakarzinom Bei PSA-Konzentrationen zwischen 4 und 10 µg/l spricht<br />
ein freier PSA-Anteil unter 15 % eher für ein Prostatakarzinom,<br />
als für eine Prostatahyperplasie.<br />
Plattenepithelkarzinome der Zervix uteri, der Lunge,<br />
des Kopf-Hals-Bereichs<br />
Thymidinkinase Lymphatische und myeloische Leukämien<br />
Thyreoglobulin Schilddrüsenkarzinom<br />
TPA / TPS<br />
(Tissue-Polypeptid-Antigen)<br />
* = Plattenepithelkarzinom assoziiertes Antigen<br />
Blasen- und Bronchialkarzinom Eventuell auch bei Mamma-, Colon-, Pankreas- und<br />
Ovarialkarzinom sinnvoll, Spezifität gering.
10. Human (molekular-) genetische Untersuchungen<br />
245
246
Krankheit / Bezeichnung Gen / Nukleotid-Austausch Indikation<br />
Faktor II (Prothrombin)-Mutation F 2<br />
20210 G Æ A<br />
(Promotorregion)<br />
Faktor V (Leiden)-Mutation<br />
(AS 506 R Æ Q)<br />
MTHFR-Polymorphismus<br />
(Methylentetrahydrofolat-<br />
Reduktase)<br />
(AS 222 A Æ V)<br />
Hereditäre Hämochromatose<br />
(AS 282 C Æ I)<br />
(AS 63 H Æ D)<br />
Alpha-1 Antitrypsin-Mangel<br />
(AS 264 E Æ V (PiS))<br />
(AS 342 E Æ K (PiZ))<br />
F 5<br />
1691 G Æ A<br />
MTHFR<br />
677 C Æ T<br />
HFE<br />
845 G Æ A<br />
187 C Æ G<br />
PI<br />
9628 A Æ T<br />
11965 G Æ A<br />
Human (molekular-) genetische Untersuchungen<br />
± Herzinfarkt vor 50. Lebensjahr<br />
± Thromboembolien insbesondere bei jüngeren Patienten<br />
– Thrombosen mit ungewöhnlicher Lokalisation<br />
– familiär gehäufte Thrombosen<br />
– nachgewiesene Faktor V-Mutation<br />
– gehäufte, rezidivierende und familiäre Thrombosen<br />
– Risikoabschätzung bei Einnahme oraler Kontrazeptiva<br />
– Patient mit bekannter APC-Resistenz<br />
Familienanamnese für:<br />
– Hyperhomocysteinämie<br />
– venöse Thrombosen<br />
– bekannte MTHFR-C677T-Mutation<br />
± DD für Homocysteinämie bei<br />
– chron. Niereninsuffizienz<br />
– Karzinomen<br />
– Folsäuremangel<br />
– Therapie mit Neuroleptika, mit trizyklischen Antidepressiva<br />
– erhöhte Serumeisen- und Ferritinspiegel<br />
– Diabetes mellitus<br />
– Bronzefärbung der Haut<br />
– Kardiomyopathien<br />
– DD primäre / sekundäre Hämochromatose<br />
– verminderter Alpha-1-AT-Spiegel im Blut<br />
– familiäres Auftreten von Lungenerkrankungen (Erwachsene)<br />
– oder Lebererkrankungen (Kinder)<br />
– Lungenemphysem<br />
– Patienten mit COPD (chron. obstruktive Lungenerkrankung)<br />
– erhöhte Transaminasen ohne Hepatitismarker<br />
247
Human (molekular-) genetische Untersuchungen<br />
Krankheit / Bezeichnung Gen / Nukleotid-Austausch Indikation<br />
Apolipoprotein E-Risikoallel<br />
± Risiko-Allel E4<br />
(AS 112+158 : Arg)<br />
– Risiko-Allel E2<br />
(AS 112+158 : Cys)<br />
Vitamin D3-Rezeptor<br />
(Gen-Polymorphismus) Allel b/B<br />
(Fremdleistung)<br />
.ROODJHQ 7\S ,<br />
(Gen-Polymorphismus) Allel s/S<br />
(Fremdleistung)<br />
Laktase-Mangel<br />
(Laktase-Gen-Mutation)<br />
Plasminogenaktivator-Inhibitor-1-<br />
Variation (4G/5G-<br />
Polymorphismus)<br />
248<br />
APO E- 4 (Tripletts CGC/CGC)<br />
APO E- 2 (Tripletts TGC/TGC)<br />
VDR<br />
Polymorphismus im Intron<br />
zwischen Exon 8 und 9<br />
COL1A1<br />
regulatorische Region<br />
2046 G Æ T<br />
LPH ± Laktoseintoleranz<br />
PAI 1<br />
G-Insertion/Deletion in der<br />
Promotorregion<br />
– DD für Morbus Alzheimer<br />
– Patienten unter 50 Jahren mit Alzheimer Symptomatik ohne familiäre<br />
Belastung<br />
– Primäre Dyslipoproteinämie<br />
– DD bei Vorliegen einer familiären Hyperlipoproteinämie<br />
– KHK-Risikoabschätzung neben dem Lipidprofil<br />
– Osteoporose-Risiko-Abschätzung bei familiärer Belastung<br />
– gehäufte Frakturen<br />
– Untersuchung des COL1A1-Risiko-Allels dient der frühzeitigen Erkennung<br />
einer erblichen Veranlagung zu Osteoporose<br />
± V.a. Störungen im fibrinolytischen System bei thromboembolischen<br />
Erkrankungen: Herzinfarkt, Lungenembolie,<br />
– Apoplexie, periphere Thrombosen<br />
Risikoindikator für thromboembolische Komplikationen bei KHK,<br />
Risikoschwangerschaften, Operationen mit hohem Thromboserisiko
11. Assoziation von HLA-Antigenen und Krankheit<br />
249
250
1. HLA-Assoziation mit erhöhtem Krankheitsrisiko<br />
Assoziation von HLA-Antigenen und Krankheit<br />
1. HLA-Assoziation mit erhöhtem Krankheitsrisiko<br />
Krankheit Antigen Relatives Risiko *)<br />
Rheumatoide Erkrankungen<br />
Rheumatoide Arthritis DR4 (w4, w14, w15) 10,2<br />
Juvenile rheumatoide Arthritis B27 4,5<br />
Morbus Bechterew B27 90,0<br />
Reaktive Arthropathie<br />
± Morbus Reiter B27 37,0<br />
± post-Salmonellen A. B27 17,6<br />
± post-Shigellen A. B27 20,7<br />
Morbus Behcet B51 6,3<br />
Sjögren-Syndrom DR3 9,7<br />
SLE DR3 5,8<br />
Endokrine Erkrankungen<br />
Adrenogenitales Syndrom B47 90,0<br />
± mit Salzverlust, Virilisierung B5 4,5<br />
± und atypische Formen B14 95,0<br />
Morbus Basedow DR3 6,0<br />
Hashimoto-Thyreoiditis DR5 / DR4 3,2 / 3,1<br />
Typ I Diabetes mellitus (IDDM) DR4 / DR3 4,1 / 5,8<br />
Morbus Addison DR3 / B8 8,8 / 3,9<br />
251
Assoziation von HLA-Antigenen und Krankheit<br />
1. HLA-Assoziation mit erhöhtem Krankheitsrisiko<br />
Krankheit Antigen Relatives Risiko *)<br />
Hauterkrankungen<br />
Psoriasis vulgaris Cw6 / B37 / B17 / B13 13,3/ 6,4/ 4,7/ 4,7<br />
Dermatitis herpetiformis B8 / DR3 8,7 / 15,4<br />
Pemphigus vulgaris DR4 (w10) 14,4<br />
Nierenerkrankungen<br />
Goodpasture Syndrom DR2 15,9<br />
Idiopath. membran. Glomerulonephritis DR3 12,0<br />
Berger- Nephritis (IgA-Nephropathie) DR4 4,0<br />
Neurologische Erkrankungen<br />
Myasthenia gravis DR3 / B8 3,0 / 3,4<br />
Multiple Sklerose DR2 4,8<br />
Narkolepsie DR2 / DQ6 >100 / 150<br />
Andere Erkrankungen<br />
Zöliakie DR3 / DR7 / B8 10,8 / 11,9 / 11<br />
Hämochromatose, idiopath. A3 / B7 / B14 9,0 / 2,9 / 2,7<br />
Perniziöse Anämie DR5 5,4<br />
Autoimmun-Hepatitis B8 / DR3 9,0 / 13,9<br />
*) Relatives Risiko (RR) = (N x P+) x (N x K-) / (N x P-) x (N x K+)<br />
N = Anzahl der Patienten (P) bzw. Kontrollen (K) mit vorhandener (+) oder fehlender (-) HLA- Determinante.<br />
252
2. HLA-Assoziation mit vermindertem Krankheitsrisiko<br />
HLA- Antigen Krankheit HLA- Antigen Krankheit<br />
Assoziation von HLA-Antigenen und Krankheit<br />
A10 Herpes labialis DR15 Selektiver IgA-Mangel<br />
B5 Aphthöse Stomatitis DR4 Juvenile Oligoarthritis<br />
B7 Zöliakie DR5 Rheumatoide Arthritis<br />
2. HLA-Assoziation mit vermindertem Krankheitsrisiko<br />
B12 Thrombangitis obliterans Juveniler Diabetes mellitus<br />
B13 Alkohol-induzierte Leberzirrhose DR52 Alopecia areata<br />
B15 HBsAg-Träger DQ6 Alopecia areata<br />
DR2 Rheumatoide Arthritis / Juveniler Diabetes mellitus<br />
Quelle: Labor und Diagnose, L.Thomas (Hrgb.), 6. Auflage, TH-Books<br />
Verlagsgesellschaft mbH, Frankfurt / Main, 2005, p.1193 ff.<br />
253
254
12. Oxidativer Stress – Diagnostik und Beurteilung<br />
255
256
Oxidativer Stress als Krankheitsursache<br />
(GOÄ-basierte IGeL-Leistung)<br />
Oxidativer Stress – Diagnostik und Beurteilung<br />
Bekanntlich zählen die durch freie Radikale initiierten oxidativen Schädigungsprozesse zu den wichtigsten ätiologischen Faktoren der „Zivilisationskrankheiten“<br />
wie Krebs, Atherosklerose und Herzinfarkt, Allergien, Rheuma, Diabetes u.v.a., aber auch Alterung.<br />
Eine Ursache für objektive biochemische und physiologische Abweichungen ist die Störung der Zellintegrität und Funktion. Einer der Hauptmechanismen<br />
der Schädigung von Zellen und Geweben ist die außer Kontrolle geratene Oxidation aller Arten von Molekülen ± Proteinen, Lipiden, Kohlenwasserstoffen,<br />
Nukleinsäuren – „oxidativer Stress“ genannt.<br />
Oxidativer Stress ist Folge und Merkmal der Störung der antioxidativen Homöostase als Gleichgewicht zwischen prooxidativen freiradikalischen Prozessen<br />
und antioxidativen Abwehrreaktionen im Organismus.<br />
Durch die Kontrolle des Zustandes der antioxidativen Homöostase sind eine frühzeitige Erkennung des prämorbiden Zustandes bereits im sog. „präpräklinischen“<br />
Stadium, Nachweis von gesundheitlichen Entgleisungen im Sport, unter Stress, in umweltbelasteten Gebieten und am Arbeitsplatz (professionelle<br />
Schadstoffexposition) sowie eine Beurteilung der Wirksamkeit konventioneller und alternativer Therapien möglich.<br />
Die Beurteilung des oxidativen Stress wird realisiert durch Untersuchungen des antioxidativen Status mittels Analyse der antioxidativen Kapazität des<br />
Blutplasmas und der gleichzeitigen Bestimmung des Grades der oxidativ bedingten Schädigung der Plasmaproteine. Das auf der Methode der Chemilumineszenz<br />
(Lichtabgabe im Ergebnis chemischer Reaktionen) basierende Verfahren ist weltweit patentiert.<br />
Behandlung der Blutproben<br />
Das Blut wird mit einer EDTA-Monovette aus der Vene bzw. in ein Mikroliterröhrchen aus der Fingerbeere bzw. Ohrläppchen entnommen. Nach einer<br />
5-minütigen Zentrifugation bei 2000 x g wird das Plasma mit Hilfe einer Meß- oder Pasteur-Pipette in ein Aufbewahrungsröhrchen übertragen, eventuell<br />
nochmals kurz zentrifugiert, damit das Plasma am Boden blasenfrei wird und anschließend bis zum Transport im Kühlschrank aufbewahrt bzw. eingefroren.<br />
Falls die Zentrifugation nicht unverzüglich nach der Blutentnahme möglich ist (z.B. bei einem Hausbesuch), wird das Vollblut in einer Kühltasche o.ä.<br />
aufbewahrt (es darf nicht einfrieren!).<br />
257
Oxidativer Stress – Diagnostik und Beurteilung<br />
Antioxidative Kapazität der wasserlöslichen Bestandteile des Blutplasmas<br />
258<br />
ACW<br />
UA<br />
ACU<br />
ASC<br />
ARAP<br />
AOW<br />
Parameter µmol/l * ) %<br />
ACW 382,8 100,0<br />
UA 241,5 63,1<br />
ASC 100,6 26,3<br />
ARAP 20,7 5,4<br />
AOW 19,9 5,2<br />
* ) Bei einem Erwachsenen im nüchternen Zustand in äquivalenter<br />
Konzentration der Ascorbinsäure als Kalibrationssubstanz<br />
Abkürzungen s. S. 260
Antioxidative Kapazität der fettlöslichen Bestandteile des Blutplasmas<br />
ACL<br />
AOL<br />
VE<br />
Oxidativer Stress – Diagnostik und Beurteilung<br />
Parameter µmol/l * ) %<br />
ACL 27,9 100,0<br />
VE 22,1 79,2<br />
AOL 5,8 20,8<br />
* ) Bei einem Erwachsenen, in äquivalenter Konzentration des Trolox<br />
(α-Tocopherolderivat) als Kalibrationssubstanz<br />
Abkürzungen s. S. 260<br />
259
Oxidativer Stress – Diagnostik und Beurteilung<br />
1. Spezielle Parameter zur Charakterisierung der antioxidativen Homöostase im menschlichen Organismus (antioxidative Parameter<br />
des Blutplasmas und Parameter des oxidativen Schädigungsgrades) – nicht im alphabetischen Verzeichnis enthalten<br />
Parameter<br />
Analyten<br />
Erläuterung Meßmethode<br />
ACW<br />
integrale antioxidative Kapazität des Blutplasmas, charakterisiert das Kompensationsvermögen des Organismus gegen<br />
oxidativen Stress<br />
TCL*<br />
UA antioxidative Kapazität der Harnsäure, organismuseigener Antioxidant, bei Gesunden korreliert negativ mit ASC TCL<br />
ACU Urat-unabhängige Komponente der ACW (notwendig für die Berechnung der AOW, s. u.) TCL<br />
ASC antioxidativ wirksame Form des Vitamin C, physiologisch bedeutsamster wasserlöslicher Antioxidant im Blutplasma TCL<br />
ARAP ® **<br />
Parameter des Grades der oxidativ bedingten Modifikation von Proteinen, gemessen als ihre antiradikale Fähigkeit: ARAP<br />
(anti-radical ability of proteins)<br />
TCL<br />
ACL<br />
integrale antioxidative Kapazität fettlöslicher Stoffe im Blutplasma (hier werden Vitamin E, pflanzliche Substanzen und<br />
relevante Pharmapräparate erfasst)<br />
TCL<br />
VE Vitamin E als Summe α- XQG -Tocopherole HPLC<br />
Kalkulatorische Größen<br />
AOW<br />
antioxidative Kapazität wasserlöslicher Antioxidantien mit Ausnahme von ASC und UA (hier werden u.a. pflanzliche Stoffe und relevante<br />
Pharmapräparate erfasst): AOW = ACU – ASC – ARAP<br />
AOL<br />
antioxidative Kapazität fettlöslicher Antioxidantien mit Ausnahme von Vitamin E (hier werden u.a. pflanzliche Stoffe und relevante<br />
Pharmapräparate erfasst): AOL = ACL – VE<br />
Empfohlene Kombinationsparameter<br />
AOB<br />
antioxidative Balance: UA und ASC. Harnsäure ist fähig, das Vitamin C unter Bedingungen des oxidativen Stress teilweise zu ersetzen,<br />
informativ im Laufe der Therapie bzw. Vorsorge<br />
AOS<br />
antioxidativer Status des Organismus: ACW, UA, ASC, ACL, charakterisiert den aktuellen Zustand, hilfreich bei der Beurteilung der Substitution<br />
(Vitaminpräparate, Nahrungsergänzungsmittel)<br />
AOH<br />
Antioxidative Homöostase (UA, ASC, AOW, ARAP) vollständige Analyse wasserlöslicher Antioxidantien im Blutplasma und oxidativen<br />
Stress, empfehlenswert bei der ersten Untersuchung<br />
* Thermoinitiierte Chemilumineszenz<br />
** Patentrechtlich geschützt<br />
Oxidationsresistenz von LDL (Cu-induzierte Oxidationsdauer) Photometrie<br />
260
Oxidativer Stress – Diagnostik und Beurteilung<br />
2. Allgemeinrelevante Parameter zur Charakterisierung des oxidativen Stress, im alphabetischen Verzeichnis aufgeführt<br />
Enzyme:<br />
• Glukose-6-Phosphat-Dehydrogenase (G-6-P-DH)<br />
• Glutathion-S-Transferasen<br />
• Glutathion-Peroxidase<br />
• Glutathion-Reduktase<br />
• Katalase<br />
• Myeloperoxidase<br />
• PMN-Elastase<br />
• Superoxiddismutasen (Cu/Zn- und Mn-SOD) in Erythrozyten u. Leukozyten<br />
Nichtenzymatische Substanzen:<br />
• Albumin<br />
• β-Carotin, (Vorläufer von Vitamin A)<br />
• Coenzym Q10 (Ubichinon)<br />
• Eisen, freies<br />
• Ferritin<br />
• Glutathion<br />
• Homocystein<br />
• Karotinoide gesamt: Zeaxanthin, Lycopen, Lutein,<br />
β-Cryptoxanthin, α- und β-Carotin<br />
• Kupfer<br />
• Magnesium<br />
• Malondialdehyd<br />
• Mangan<br />
• Melatonin<br />
• Methämoglobin (Met-Hb)<br />
• Methionin<br />
• Selen<br />
• Transferrin<br />
• Vitamin A<br />
• Vitamin C<br />
• Vitamin E ( - und -Tocopherol)<br />
• Zink<br />
Weitere Parameter auf Anfrage<br />
Bitte speziellen Anforderungsbogen im Labor anfordern!<br />
261
262
13. Reisemedizin<br />
263
264
"Wenn einer eine Reise macht, dann kann er viel erzählen.“<br />
Diese Weisheit hat aber auch eine zweite Seite: "Wer eine Reise unternimmt, ist manchen gesundheitlichen Gefahren ausgesetzt."<br />
Reisemedizin<br />
Die Reisemedizin hat als eine relativ junge Medizinsparte in den zurückliegenden Jahren an Bedeutung gewonnen, da die Reisetätigkeit auch der<br />
deutschen Bevölkerung in fremde Länder und Klimazonen rapide zugenommen hat.<br />
Zwei große Kapitel sind bei der Reisemedizin zu unterscheiden:<br />
1. Die Krankheiten, die mit dem oft langen Transport (meist per Flugzeug, oft auch per Bus) des Reisenden in das Zielgebiet<br />
verbunden sind (vor allem Herz-Kreislauf-Störungen).<br />
2. Die Krankheiten, die während eines Reiseaufenthaltes in fremder Umgebung mit ungewohnten Klimabedingungen, mit fremden<br />
Lebensgewohnheiten und oft exotischen Ernährungsweisen auftreten können (meist Infektionskrankheiten).<br />
Nachfolgend sind, nach Kontinenten geordnet, Infektionskrankheiten aufgelistet, wie sie häufig bei Reisen dorthin erworben werden können, wenn sich<br />
der Reisende unsachgemäß verhält, bzw. mögliche Schutzimpfungen nicht beachtet oder prophylaktische Maßnahmen nicht ergreift bzw. missachtet.<br />
Am Schluss dieses Kapitels sind einige Adressen aufgelistet, wo weiterführende Informationen zu speziellen Reiseempfehlungen erhältlich sind. Über<br />
Gefahren von Herz-Kreislauf-Erkrankungen infolge langer Reisewege, besonders in Flugzeugen, gibt die Monographie "Flugreise-Medizin", S. 271<br />
(s. weitere Informationsmöglichkeiten am Ende dieses Kapitels) ausführlich Auskunft.<br />
265
266<br />
ASIEN<br />
Infektionserreger Symptome/ Erkrankung<br />
Viren (in der Regel Ak-Nachweis im Serum)<br />
Dengue-V. Fieber, Exanthem, Arthralgien nein<br />
Chikungunya-V. Fieber, Polyarthritis nein<br />
Impfung<br />
möglich?<br />
Japan. Enzephalitis-V. Enzephalitis, neurolog. Symptome (in Deutschland nicht zugelassen) ja<br />
(in Deutschland<br />
nicht zugelassen)<br />
Hanta-V. Arthralgien, akutes Nierenversagen, hämorrhag.Fieber nein<br />
Krim-Kongo-Fieber-V. Hämorrhag. Fieber nein<br />
Hepatitis-V. (A, B) Ikterus, Durchfall, Leistungsabfall, Arthralgien ja<br />
HIV Immunschwäche nein<br />
Coronavirus, unbek. Spezies SARS (Severe Acute Respiratory Syndrom) nein<br />
Rickettsien (Ak-Nachweis im Serum, Wiederholung nach 2-4 Wochen)<br />
R. prowazeki (Fleckfieber) Fieber, Exanthem nein<br />
R. burnetii (Q-Fieber) Fieber, Kopfschmerz, pneumonische Infiltrationen nein<br />
Chlamydien<br />
(Ak-Nachweis im Serum, PCR aus geeigneten<br />
Abstrichen)<br />
Chron. Keratokonjunktivitis<br />
Bakterien [vornehmlich Erreger-Nachweis (*), sekundär: Ak-Nachweis (**)]<br />
Enterotoxinbild. E. Coli Durchfall, Arthralgien nein<br />
Salmonellen*) (Erreger-Nachweis im Stuhl, ggf. wiederholt) ja<br />
Shigellen*) nein<br />
Campylobacter*) nein
Infektionserreger Symptome/ Erkrankung<br />
Cryptosporidien nein<br />
u.a. enteropathogene Erreger nein<br />
(Yersinien*)) nein<br />
Meningokokken Serogruppe W135 Meningitis ja<br />
Protozoen / Parasiten [vornehmlich Erreger-Nachweis (*), sekundär: Ak-Nachweis (**)]<br />
Amöben*) Durchfall (Eosinophilie) nein<br />
Lamblien*) Durchfall (Eosinophilie) nein<br />
Würmer*) Durchfall (Eosinophilie), Bauchschmerzen nein<br />
Leishmanien*)**) lokale Veränderungen der Haut und Schleimhaut; progrediente konsumierende nein<br />
(L. donovani) Erkrankung = Kala Azar; KM-, Leber-, Milz-, LK-Punktate; Serum.<br />
Schistosomen*)**) Hämaturie, Durchfälle = Bilharziose (nach 6-12 Wo. Eier im Harn oder Stuhl) nein<br />
Plasmodien<br />
Impfung<br />
möglich?<br />
P. vivax, P.ovale Malaria tertiana nein Š)<br />
P. malariae Malaria quartana nein Š)<br />
P. falciparum Malaria tropica nein Š)<br />
Mykosen<br />
Typische Fieberanfälle nach einem uncharakt. Prodromalstadium.<br />
Blutentnahme im Fieberanfall:<br />
EDTA-Blut für Erreger-Nachweis, Serum für Haptoglobin-Bestimmung<br />
Jederzeit: Serum für Ak-Nachweis<br />
Š) Chemoprophylaxe empfohlen<br />
Histoplasmose Lungen-Tb ähnlich nein<br />
Kokzidioidomykose "grippaler Infekt" nein<br />
Blastomykose Haut-, Lungenbefall nein<br />
267
268<br />
AFRIKA<br />
Infektionserreger Symptome/ Erkrankung<br />
Viren (Ak-Nachweis)<br />
Gelbfieber-V. Fieber, hämorrhag. Fieber ja<br />
Sandfliegenfieber-V. Fieber, Kopfschmerzen nein<br />
Dengue-V. Fieber, Exanthem, Arthralgien nein<br />
Chikungunya-V. Fieber, Polyarthritis nein<br />
Krim- Kongo- Fieber-V. Hämorrhag. Fieber nein<br />
Rift-Valley-Fieber-V. Fieber, hämorrhag. Fieber, Retinitis, Enzephalitis nein<br />
Sindbis-V. Fieber, Arthritis nein<br />
Lassa-V. / Ebola-V. Hämorrhag. Fieber nein<br />
Hepatitis-V. (A, B) Ikterus, Durchfall, Leistungsabfall ja<br />
HIV Immunschwäche nein<br />
West-Nile-V. Enzephalitis nein<br />
Rickettsien und Chlamydien (s. a. Asien)<br />
R. conori Fieber, Kopfschmerz, Exanthem nein<br />
Bakterien (s. a. Asien)<br />
Protozoen/ Parasiten (s. a. Asien)<br />
Trypanosoma gambiense u.<br />
Trypanosoma rhodesiense<br />
Fieber, LKS, neurolog. Symptomatik (Schlafkrankheit), Erreger-Nachweis aus<br />
EDTA-Blut<br />
Filarien Lymphstauungen (Elephantiasis), Dermatitis (Onchozerkose), Erreger-Nachweis<br />
aus Biopsaten, Ak-Nachweis möglich.<br />
Plasmodien (s. a. Asien)<br />
Mykosen (s. Asien)<br />
Impfung<br />
möglich?
AMERIKA<br />
Infektionserreger Symptome/ Erkrankung<br />
Viren (Ak-Nachweis)<br />
Nordamerika<br />
Sin-Nombre-V. Akutes Atemnotsyndrom nein<br />
La Crosse-V. Neurolog. Symptome nein<br />
Pferdeenzephalitis-V. Enzephalitis nein<br />
Hanta-V. Arthralgien, aktutes Nierenversagen, hämorrh. Fieber nein<br />
Hepatitis-V. (A, B) Ikterus, Durchfall, Leistungsabfall ja<br />
West-Nile-V. Enzephalitis nein<br />
Mittel- und Südamerika<br />
Mayaro-V. Fieber, Arthralgien nein<br />
Dengue-V. Fieber, Exanthem, Arthralgien nein<br />
Gelbfieber-V. Fieber, hämorrhag. Fieber ja<br />
Guanarito-V. Hämorrhag. Fieber nein<br />
Hanta- V. Arthralgien, aktutes Nierenversagen, hämorrh. Fieber nein<br />
Hepatitis-V. (A, B) Ikterus, Durchfall, Leistungsabfall ja<br />
Plasmodien<br />
(s. a. Asien)<br />
Rickettsien und Chlamydien (s. a. Asien)<br />
R. rickettsii Felsengebirgsfleckfieber (USA) nein<br />
Bakterien<br />
(s. a. Asien)<br />
Impfung<br />
möglich?<br />
269
Infektionserreger Symptome/ Erkrankung<br />
Protozoen/ Parasiten (s. a. Asien)<br />
270<br />
Trypanosoma cruzi (Chagas-Krankheit) Fieber, LKS, Schilddrüsenvergrößerung mit Hypothyreose<br />
(Pseudomyxödem), kardiale u. neurolog. Symptome, Erreger-Nachweis aus EDTA-<br />
Blut.<br />
Filarien<br />
Lymphstauungen (Ödeme bis hin zur Elephantiasis), Dermatitis (Onchozerkose),<br />
Erreger-Nachweis aus Biopsaten, Ak-Nachweis möglich.<br />
Mykosen (s. a. Asien) Chron. granulomatöse Infiltrationen der Lunge, Haut und Knochen.<br />
Impfung<br />
möglich?<br />
nein<br />
nein
AUSTRALIEN UND OZEANIEN<br />
Infektionserreger Symptome/ Erkrankung<br />
Viren (Ak-Nachweis)<br />
Ross-River-V. Polyarthritis, Exanthem nein<br />
Dengue-V. Fieber, Exanthem, Arthralgien nein<br />
Sindbis-V. Fieber, Arthritis nein<br />
Murray-Valley-V. Neurolog. Symptome, Enzephalitis nein<br />
Rickettsien<br />
(s. Asien)<br />
R. australis australisches Zeckenfleckfieber nein<br />
Bakterien<br />
(s. Asien)<br />
Protozoen/ Parasiten<br />
(Erreger-Nachweis im Stuhl)<br />
Amöben Durchfall (Eosinophilie) nein<br />
Lamblien Durchfall (Eosinophilie) nein<br />
Würmer Durchfall (Eosinophilie) nein<br />
Weiterführende Informationsmöglichkeiten:<br />
<strong>Institut</strong> für Tropenmedizin, Spandauer Damm 130, 14050 Berlin, Tel. 030/ 301 16 60<br />
Gesundheitsdienst im Auswärtigen Amt, Werderscher Markt 1, 10117 Berlin, Tel. 01888/ 17-3276<br />
Tropenärzte am Werderschen Markt, Werderscher Markt 1, 10117 Berlin, Tel. 01888/ 17-3275<br />
Bernhard-Nocht-<strong>Institut</strong> für Tropenmedizin, Bernhard-Nocht-Str.74, 20359 Hamburg, Tel.040/ 31 18 23 90<br />
Flugreise-Medizin, H. Landgraf, D.-M. Rose, P.E. Aust (Hrsg.), Blackwell Wissenschaft-Verlag, Berlin-Wien, 1996<br />
Impfung<br />
möglich?<br />
271
272
14. Umrechnungsfaktoren<br />
konventionelle Einheiten ' SI-Einheiten<br />
273
274
Umrechnungsfaktoren für die Ermittlung von konventionellen Einheiten bzw. SI-Einheiten<br />
Umrechnungsfaktoren für Laborparameter und Arzneimittel / Drogen, deren relative Molekülmasse definiert ist.<br />
Beispiel: 5,3 mmol/l Glukose x 18,02 = 95,5 mg/dl<br />
Umrechnungsfaktoren<br />
Analyt konv.E. x Faktor = SI-Einheit x Faktor = konv.E.<br />
Adrenalin µg/l 5,46000 nmol/l 0,18300 µg/l<br />
Äthanol mg/l 0,02170 mmol/l 46,10000 mg/l<br />
Äthanol ‰ 21,70000 mmol/l 0,04610 ‰<br />
Albumin g/dl 10,00000 g/l 0,10000 g/dl<br />
Alprazolam µg/l 3,24000 nmol/l 0,30900 µg/l<br />
Aluminium µg/l 0,37000 µmol/l 27,00000 µg/l<br />
-Aminolävulinsäure g/dl 0,07630 µmol/l 13,10000 g/dl<br />
Amitriptylin µg/l 0,00361 µmol/l 277,00000 µg/l<br />
Ammoniak µg/dl 0,58800 µmol/l 1,70000 µg/dl<br />
Apolipoprotein A 1 g/l 35,70000 µmol/l 0,02800 g/l<br />
Apolipoprotein B g/l 1,82000 µmol/l 0,55000 g/l<br />
Bilirubin mg/dl 17,10000 µmol/l 0,05850 mg/dl<br />
Blei µg/dl 0,04830 µmol/l 20,72900 µg/dl<br />
Coeruloplasmin mg/l 0,06300 µmol/l 160,00000 mg/l<br />
Calcitonin ng/l 0,29200 pmol/l 3,42000 ng/l<br />
Calcium mg/dl 0,24900 mmol/l 4,01000 mg/dl<br />
Carbamazepin mg/l 4,24000 µmol/l 0,23600 mg/l<br />
Chinidin mg/l 3,09000 µmol/l 0,32400 mg/l<br />
Chlorid mg/dl 0,28200 mmol/l 3,55000 mg/dl<br />
Cholesterin mg/dl 0,02580 mmol/l 38,70000 mg/dl<br />
Citrat mg/l 0,00521 mmol/l 192,00000 mg/l<br />
275
Umrechnungsfaktoren<br />
Analyt konv.E. x Faktor = SI-Einheit x Faktor = konv.E.<br />
Clobazam mg/l 3,32000 µmol/l 0,30100 mg/l<br />
Clonazepam µg/l 3,16000 nmol/l 0,31600 µg/l<br />
Clozapin µg/l 0,00306 µmol/l 327,00000 µg/l<br />
CO-Hämoglobin g/dl 0,62100 mmol/l 1,61000 g/dl<br />
Cortisol µg/l 2,76000 nmol/l 0,36200 µg/l<br />
C-Peptid µg/l 0,33100 nmol/l 3,02000 µg/l<br />
Creatin mg/dl 76,31000 µmol/l 0,01310 mg/dl<br />
Creatinin mg/dl 88,40000 µmol/l 0,01130 mg/dl<br />
CRP mg/dl 10,00000 mg/l 0,10000 mg/dl<br />
Cyclosporin µg/l 0,83300 nmol/l 1,20000 µg/l<br />
Desipramin µg/l 3,76000 nmol/l 0,26600 µg/l<br />
Diazepam mg/l 3,51000 µmol/l 0,28500 mg/l<br />
Digoxin µg/l 1,28000 nmol/l 0,78100 µg/l<br />
Dopamin µg/l 6,49540 nmol/l 0,15300 µg/l<br />
Eisen µg/dl 0,17900 µmol/l 5,58000 µg/dl<br />
Eiweiß, gesamt g/dl 10,00000 g/l 0,10000 g/dl<br />
Ethosuximid mg/l 7,09000 µmol/l 0,14100 mg/l<br />
Ferritin µg/l 1,82000 pmol/l 0,55000 µg/l<br />
Flunitrazepam g/l 3,19000 nmol/l 0,31300 mg/l<br />
Folsäure µg/l 2,27000 nmol/l 0,44100 µg/l<br />
Gastrin ng/l 0,47400 pmol/l 2,11000 ng/l<br />
Glukose mg/dl 0,05560 mmol/l 18,00000 mg/dl<br />
Glukagon ng/l 0,28700 pmol/l 3,48000 ng/l<br />
Hämoglobin g/dl 0,62100 mmol/l 1,61000 g/dl<br />
Harnsäure mg/dl 59,50000 µmol/l 0,01680 mg/dl<br />
276
Umrechnungsfaktoren<br />
Analyt konv.E. x Faktor = SI-Einheit x Faktor = konv.E.<br />
Harnstoff mg/dl 0,16600 mmol/l 6,01000 mg/dl<br />
5-HIES mg/l 5,24000 µmol/l 0,19100 mg/l<br />
Homocystein mg/l 7,41000 µmol/l 0,13500 mg/l<br />
Homovanillinsäure mg/l 5,50000 µmol/l 0,18200 mg/l<br />
-Hydroxybutyrat mg/l 9,62000 µmol/l 0,10400 mg/l<br />
Imipramin mg/l 3,57000 µmol/l 0,28000 mg/l<br />
Insulin mU/l 6,94000 pmol/l 0,14400 mU/l<br />
Kalium mg/dl 0,25600 mmol/l 3,91000 mg/dl<br />
Koproporphyrin µg/l 1,53000 nmol/l 0,65500 µg/l<br />
Kupfer µg/dl 0,15800 µmol/l 6,35000 µg/dl<br />
Laktat mg/dl 0,11100 mmol/l 9,01000 mg/dl<br />
L-Carnitin g/l 0,00621 µmol/l 161,00000 g/l<br />
Lithium mg/l 0,14400 mmol/l 6,94000 mg/l<br />
Magnesium mg/dl 0,41100 mmol/l 2,43000 mg/dl<br />
Maprotilin mg/l 3,61000 µmol/l 0,27700 mg/l<br />
Methämoglobin g/dl 621,00000 µmol/l 0,00161 g/dl<br />
Methotrexat mg/l 2,20000 µmol/l 0,45400 mg/l<br />
-Mikrogloblin µg/l 0,08600 nmol/ l 11,60000 µg/l<br />
Myoglobin g/dl 0,58500 nmol/ l 1,71000 mg/dl<br />
Natrium mg/dl 0,43500 mmol/l 2,30000 mg/dl<br />
Noradrenalin µg/l 5,92000 nmol/ l 0,16900 µg/l<br />
Nortriptylin µg/l 0,00380 µmol/l 263,00000 µg/l<br />
Östradiol (17 -) µg/l 3,68000 nmol/l 0,27200 µg/l<br />
Oxalsäure mg/l 0,00790 mmol/l 126,00000 mg/l<br />
Oxazepam mg/l 3,48000 µmol/l 0,28700 mg/l<br />
277
Umrechnungsfaktoren<br />
Analyt konv.E. x Faktor = SI-Einheit x Faktor = konv.E.<br />
Oxcarbazepin mg/l 3,95000 µmol/l 0,25300 mg/l<br />
Phenobarbital mg/l 4,31000 µmol/l 0,23200 mg/l<br />
Phenytoin mg/l 3,97000 µmol/l 0,25200 mg/l<br />
Phosphat, anorg. mg/dl 0,32300 mmol/l 3,10000 mg/dl<br />
Porphobilinogen mg/l 4,43000 µmol/l 0,22600 mg/l<br />
Präalbumin mg/dl 10,00000 mg/l 0,10000 mg/dl<br />
Primidon mg/l 4,59000 µmol/l 0,21800 mg/l<br />
Prolaktin µg/l 0,43500 nmol/l 23,00000 µg/l<br />
Protoporphyrin mg/l 1,78000 µmol/l 0,56300 mg/l<br />
PSA µg/dl 10,00000 µg/l 0,10000 µg/dl<br />
Pyruvat mg/dl 114,00000 µmol/l 0,00881 mg/dl<br />
Selen µg/l 0,01270 µmol/l 79,00000 µg/l<br />
Tacrolimus µg/l 1,22000 nmol/ l 0,82200 µg/l<br />
TBG mg/dl 10,00000 mg/l 0,10000 mg/dl<br />
Testosteron ng/l 0,00347 nmol/l 288,00000 ng/l<br />
Theophyllin mg/l 5,56000 µmol/l 0,18000 mg/l<br />
Thiopental mg/l 4,13000 µmol/l 0,24200 mg/l<br />
Thyroxin (T4) µg/dl 12,90000 nmol/l 0,07770 µg/dl<br />
Tobramycin mg/l 2,14000 µmol/l 0,46800 mg/l<br />
Transferrin g/l 12,50000 µmol/l 0,08000 g/l<br />
Triglyceride mg/dl 0,01140 mmol/l 87,50000 mg/dl<br />
Trijodthyronin (T3) ng/dl 0,01540 nmol/l 65,10000 ng/dl<br />
Uroporphyrin µg/l 1,20000 nmol/l 0,83100 µg/l<br />
Valproinsäure mg/l 6,94000 µmol/l 0,14400 mg/l<br />
Vancomycin mg/l 0,69000 µmol/l 1,45000 mg/l<br />
278
Umrechnungsfaktoren<br />
Analyt konv.E. x Faktor = SI-Einheit x Faktor = konv.E.<br />
Vitamin A mg/l 3,50000 µmol/l 0,28600 mg/l<br />
Vitamin B12 ng/l 0,73500 pmol/l 1,36000 ng/l<br />
Vitamin B6 µg/l 5,91700 nmol/l 0,16900 µg/l<br />
Vitamin C mg/l 5,68000 µmol/l 0,17600 mg/l<br />
25-(OH)-Vitamin D3 µg/l 2,49000 nmol/l 0,40100 µg/l<br />
Vitamin E mg/l 2,32000 µmol/l 0,43100 mg/l<br />
VMS mg/l 5,05000 µmol/l 0,19800 mg/l<br />
Xylose mg/dl 0,06670 mmol/l 15,00000 mg/dl<br />
Zink µg/dl 0,15300 µmol/l 6,54000 µg/dl<br />
279
280
15. Abkürzungsverzeichnis<br />
281
282
Abkürzung:<br />
AAS Atom-Absorptions-Spektrometrie<br />
ACE Angiotensin I-Converting Enzym<br />
ACTH Adrenocorticotropes Hormon<br />
ADH Antidiuretisches Hormon<br />
AFP Alpha-Fetoprotein<br />
Ag Antigen<br />
AgG Agarose-Gel<br />
Aggl. Agglutination<br />
AIDS Aquired immunodeficiency syndrom<br />
Ak Antikörper (syn. Autoantikörper)<br />
AKST Erythrozytärer Allo-Ak Suchtest<br />
ALAT (GPT) Alanin-Aminotransferase<br />
ALP Alkalische Leukozytenphosphatase<br />
AMA Mitochondriale-Ak<br />
ANA Antinukleäre Antikörper<br />
ANCA Anti-Neutrophilen Cytoplasma Ak<br />
AP Alkalische Phosphatase<br />
APC-Resistenz Aktiviertes Protein C (Leiden-Mutation)<br />
ASAT (GOT) Aspartat-Aminotransferase<br />
ASGPR Asialoglykoprotein-Rezeptor-Ak<br />
ASL/AST Antistreptolysin/ Antistreptolysintiter<br />
AT III Antithrombin III<br />
Autom. automatisch<br />
ATG arbeitsmedizinisch tolerierbarer Grenzwert<br />
BAL Broncho-alveoläre Lavage<br />
Abkürzung:<br />
BAT biologischer Arbeitsplatz-Toleranzwert<br />
BSR / BSG Blutkörperchensenkungsreaktion<br />
CAF Celluloseacetatfolie<br />
CBA Cytometric Bead Array<br />
CCP Cyclisches citrulliniertes Peptid<br />
CD Cluster of differentiation<br />
CDT Carbohydrate Deficient Transferrin<br />
CEA Carcinoembryonales Antigen<br />
CIC Zirkulierende Immunkomplexe<br />
CK Creatin-Kinase<br />
CK-MB Creatin-Kinase-Isoenzym-MB<br />
CMV Cytomegalie-Virus<br />
CPB Competitive Protein Binding<br />
CRP C-reaktives Protein<br />
CREST Calcinosis, Raynaud, Ösophagusbeteiligung,<br />
Sklerodaktylie, Teleangiektasie<br />
CT Coated Tubes<br />
Cytochem. Cytochemischer Nachweis<br />
Cytom. Cytometrische Messung<br />
DA PEG Doppelantikörper Polyäthylenglykol<br />
DC Dünnschichtchromatographie<br />
DCC Dextran Coated Charcoal<br />
DD-O Doppeldiffusion nach Ouchterlony<br />
DFZ Durchflußzytometrie<br />
DHEAS Dehydroepiandrosteron-Sulfat<br />
283
Abkürzung:<br />
DNS / DNA Desoxyribonukleinsäure<br />
dsDNA double strain Desoxyribonucleinsäure (Säure<br />
engl.= acid)<br />
EBV Epstein-Barr-Virus<br />
ECP Eosinophil Cationic Protein<br />
ECD elektrochemischer Detektor<br />
EIA Enzym-Immunoassay<br />
EKA Expositionsäquivalente für krebserzeugende<br />
Arbeitsstoffe<br />
Elektroph. Elektrophorese<br />
ELFA Enzyme-Linked-Fluorescence-Assay<br />
ELICA Enzyme Chemiluminescence Immuno Assay<br />
EMIT Enzyme-Multiplied Immunoassay Technique<br />
ENA Extrahierbare nukleäre Antigene<br />
Enzym. Enzymatischer Nachweis<br />
F Fremdleistung<br />
FACS Fluorescence activated cell sorting<br />
(Immunophänotypisierung)<br />
FIA, FEIA Fluoreszenz-Immunoassay<br />
FISH Fluoreszenz-in-situ-Hybridisierung<br />
flammenphot. flammenphotometrische Messung<br />
FPIA Fluoreszenz-Polarisations-Immunoassay<br />
fPSA freies PSA<br />
FSH Follikelstimulierendes Hormon<br />
FSME Frühsommer Meningoenzephalitis<br />
fT3 Freies Trijodthyronin<br />
284<br />
Abkürzung:<br />
fT4 Freies Thyroxin<br />
GAD Glutamat-Decarboxylase Ak<br />
GBMA Glomeruläre Basalmembran Ak<br />
GC/MS Gaschromatographie / Massenspektrometrie<br />
GGT Gamma-Glutamyl-Transferase<br />
GLDH Glutamat-Dehydrogenase<br />
GNRH Gonadotropin-Releasing-Hormon<br />
Gpt Gigapartikel (10 9 )<br />
GTT Glukosetoleranztest<br />
G-6-PDH Glukose-6-Phosphat-Dehydrogenase<br />
HA Hämagglutinationstest (passiver)<br />
HAV Hepatitis-A-Virus<br />
Hb Hämoglobin<br />
HbA1c Glykiertes Hämoglobin<br />
HBDH Hydroxybutyrat-Dehydrogenase<br />
HbF Hämoglobin fetal<br />
HbS Hämoglobin S<br />
HBV Hepatitis B-Virus<br />
HCG Humanes Choriongonadotropin<br />
HCV Hepatitis C-Virus<br />
HDV Hepatitis Delta-Virus<br />
HEV Hepatitis E-Virus<br />
HGH (STH, WH, GH) Wachstumshormon (human growth hormone)<br />
HHT (HAH) Hämagglutinationshemmtest<br />
HHV-6 Humanes Herpes-Virus Typ 6
Abkürzung:<br />
HIV Human Immunodeficiency Virus<br />
HK Hämatokrit<br />
HLA Humanes Lymphozyten-Antigen<br />
HMG-Test Human menopausal Gonadotropine<br />
HPLC High-Performance-Liquid-Chromatography<br />
HSV Herpes-simplex-Virus<br />
HVS Homovanillinsäure<br />
ICP-MS Inductively Coupled Plasma-Mass-<br />
Spectrometry (Massenspektrometrie mit<br />
induktiv gekoppeltem Plasma)<br />
IEF Isoelektrofokussierung<br />
IEMA Immunenzymometrischer Assay<br />
IF Immunfixation, IgG, IgA, Kappa-, Lambda-<br />
Leichtketten, Mikroproteine, Proteinelektrophorese<br />
IFT Immunfluoreszenztest<br />
IGF-1 Somatomedin C (Insulin-like growth factor 1)<br />
IgA Immunglobulin A<br />
IgE Immunglobulin E<br />
IgG Immunglobulin G<br />
IgM Immunglobulin M<br />
IHA indirekter Hämagglutinationstest<br />
IIF indirekter Immunfluoreszenztest<br />
IL-6 Interleukin-6<br />
ILMA Immunoluminometrischer Assay<br />
IMP Immunpräzipitat<br />
Abkürzung:<br />
IMS Immunosorbent<br />
INR International Normalized Ratio<br />
(s. Thromboplastinzeit)<br />
IPA Indirekter Partikel-Immunoassay<br />
IRMA Immunradiometrischer Assay<br />
ISE Ionenselektive Elektrode<br />
IU International Units (internationale Einheiten)<br />
KBR Komplement-Bindungs-Reaktion<br />
KIMS Kinetische Interaktion von Mikropartikeln in<br />
Lösung<br />
Kinet. Kinetische Messung<br />
KM Knochenmark<br />
LAP Leucin-Arylamidase<br />
Latex Latex-Test<br />
Lc Leukozyten<br />
LC-1 Liver cytosol-Ak<br />
LCM (-Virus) Lymphochoriomeningitis-Virus<br />
LC-MS Liquid-Chromatographie-Massenspektrometrie<br />
(Flüssigkeits-Chromatographie-Massenspektrometrie)<br />
LCR Ligase Chain Reaction<br />
LDH Laktat-Dehydrogenase<br />
LDL Low Density Lipoproteins<br />
LH Luteinsierendes Hormon<br />
LIA Lumineszenz-Immunoassay<br />
Lipidstatus Cholesterin, HDL-, LDL-Chol., Triglyceride<br />
285
Abkürzung:<br />
LK / LKN Lymphknoten<br />
LKM Leber-, Nieren-Mikrosomen<br />
LKS Lymphknotenschwellung<br />
Lp (a) Lipoprotein (a)<br />
Lp-x Lipoprotein-x<br />
LUC Large unstained cell<br />
MCA Mucin-like cancer associated antigen<br />
MCH Mittlerer Hämoglobingehalt der Erythrozyten<br />
MCHC Mittlere Hämoglobinkonzentration der<br />
Erythrozyten<br />
MCTD Mixed connective tissue disease<br />
(Mischkollagenose)<br />
MCV Mittleres Volumen der Erythrozyten<br />
MEIA Microbead-Enzymimmunoassay<br />
Mikrosk. Mikroskopischer Nachweis<br />
MS Massenspektrometrie<br />
Neph. Nephelometrische Messung<br />
NAC N-Acetyl-Cystein<br />
NaCl Natrium chloratum<br />
NNR Nebennierenrinde<br />
NSE Neuron-spezifische Enolase<br />
NT Neutralisationstest<br />
NTX N-Telopeptides of Type I Collagen<br />
OLA Oligonukleotid-Ligations-Assay<br />
PAI Plasminogen-Aktivator-Inhibitor<br />
PBC primäre biliäre Zirrhose<br />
286<br />
Abkürzung:<br />
PCR Polymerase-Ketten-Reaktion<br />
PEG Polyethylenglycol-Fällung<br />
Photom. Photometrische Messung<br />
PSA Prostata-spezifisches Ag<br />
PTH Parathormon<br />
PTT Partielle Thromboplastinzeit<br />
Quant. Quantitativ<br />
Q-PCR Quantitative PCR, auch nach reverser<br />
Transkription<br />
RA rheumatoide Arthritis<br />
RAST / EAST Radio-Allergo-Sorbent-Test/ Enyme-Allergo-<br />
Sorbent-Test<br />
Rh Rhesus<br />
RF Rheumafaktor<br />
RIA Radioimmunoassay<br />
RID Radiale Immundiffusion<br />
RNS / RNA Ribonukleinsäure<br />
RT-PCR Reverse Transkription gefolgt von einer<br />
Polymerasekettenreaktion<br />
RRA Radio-Receptor-Assay<br />
RSV Respiratory syncytial Virus<br />
SCC Squamous-Cell-Carcinoma Antigen<br />
SHBG Sex-Hormone Binding Globulin<br />
SMA Skelettmuskulatur Antikörper<br />
SP Solid Phase<br />
spez. spezifisch, spezifisches
Abkürzung:<br />
SPP Saure Prostataphosphatase<br />
SSP Sequence Specific Primer<br />
STH Somatotropes Hormon<br />
Tbc Tuberkulose<br />
TBG Thyroxin-bindendes-Globulin<br />
Tc Thrombozyten<br />
TG Ak Thyreoglobulin Ak<br />
TIA Turbidimetrischer Immunoassay<br />
TPO Thyreoidea-Peroxidase Ak<br />
TNF Tumor-Nekrose-Faktor<br />
TPA (TPS) Tissue Polypeptid Antigen<br />
TPHA Treponema pallidum Hämagglutinationstest<br />
Tpt Terapartikel (10 12 )<br />
Abkürzung:<br />
TSH Thyreotropin<br />
TRH-Test Thyreotropin-Releasing-Hormon<br />
TZ Thrombinzeit<br />
U Units (Einheiten)<br />
ÜE Überwanderungselektrophorese<br />
V.a. Verdacht auf<br />
VDRL Veneral Disease Research Laboratories<br />
VIP Vasoaktives intestinales Polypeptid<br />
VK Variationskoeffizient<br />
VLC-RID Very-Low-Concentration-RID<br />
VMS Vanillinmandelsäure<br />
VZV Varizella-Zoster-Virus<br />
zirk. zirkulierende<br />
287