Leberzirrhose
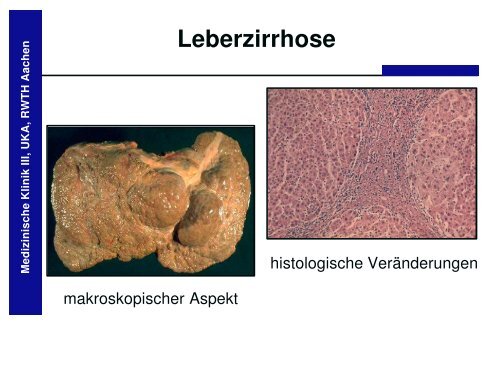
Leberzirrhose
Leberzirrhose
Sie wollen auch ein ePaper? Erhöhen Sie die Reichweite Ihrer Titel.
YUMPU macht aus Druck-PDFs automatisch weboptimierte ePaper, die Google liebt.
Medizinische Klinik III, UKA, RWTH Aachen<br />
makroskopischer Aspekt<br />
<strong>Leberzirrhose</strong><br />
histologische Veränderungen
Medizinische Klinik III, UKA, RWTH Aachen<br />
Definition der <strong>Leberzirrhose</strong><br />
• Untergang von Lebergewebe (mit/ohne<br />
Entzündung)<br />
• diffuse Bindegewebsvermehrung<br />
• knotenförmige Regeneration (Neubildung)<br />
von Lebergewebe<br />
• Aufhebung und Umbau der Läppchenstruktur<br />
im Bereich der gesamten Leber<br />
• Störung der Gefäßversorgung/Durchblutung<br />
der Leber
Medizinische Klinik III, UKA, RWTH Aachen<br />
Ursachen der <strong>Leberzirrhose</strong><br />
Medikamente/<br />
Gifte<br />
Alkohol, NASH<br />
Stoffwechselerkrankungen<br />
Kupfer, Eisen<br />
Infektion<br />
Hepatitis B, C, D<br />
Bilharziose<br />
autoimmun<br />
AIH<br />
Gallenwegserkrankungen<br />
PBC, PSC, sekundär
Medizinische Klinik III, UKA, RWTH Aachen<br />
Leberschädigung
Medizinische Klinik III, UKA, RWTH Aachen<br />
Aufgaben der Leber:<br />
Zentrales Organ des Stoffwechsels<br />
• Verstoffwechslung körpereigener und -fremder<br />
Substanzen (Harnstoffsynthese...)<br />
• Synthese der Gerinnungsfaktoren, Albumin<br />
• Entgiftung, v. a. von körperfremden Stoffen<br />
(Genuß-, Arzneimittel, Umweltschadstoffe)<br />
• Umwandlung und Abbau von Hormonen<br />
• (unspezifische) Abwehr von Krankheitserregern<br />
(v. a. von Erregern aus dem Magen-Darm-<br />
Bereich)<br />
• Regulation des Säure-Basen-Haushalts
Medizinische Klinik III, UKA, RWTH Aachen<br />
Klinische Differentialdiagnose der<br />
chronischen Lebererkrankungen<br />
Gruppe 2<br />
toxisch<br />
Genaue Anamnese<br />
Medikamente etc.<br />
Gruppe 3<br />
autoimmun<br />
γ-Globuline -Globuline<br />
ANA, ASMA, LKM, SLA<br />
Gruppe 1<br />
viral<br />
HBs, HBs,<br />
anti-HBc<br />
anti-HAV, anti-HCV<br />
Gruppe 4<br />
biliär<br />
AMA, p-ANCA, IgM<br />
ERC (MRC)<br />
Gruppe 5<br />
metabolisch<br />
Cu- & Fe-Parameter,<br />
α1-globulins, 1-globulins, Genetik
Medizinische Klinik III, UKA, RWTH Aachen<br />
Leberarchitektur bei <strong>Leberzirrhose</strong><br />
Normale<br />
Leber<br />
• Basal lamina -like ECM in space of Disse<br />
• Quiescent vitamin A-rich Ito (stellate ( stellate) ) cells<br />
• Hepatocytic microvilli and sinusoidal<br />
fenestrae<br />
Leber mit<br />
fibrotischem Umbau<br />
• Fibrillar ECM in space of Disse<br />
• Activated Ito (stellate ( stellate) ) cells and<br />
myofibroblasts<br />
• Loss of hepatocytic microvilli and<br />
sinusoidal fenestrae
Medizinische Klinik III, UKA, RWTH Aachen<br />
Initiation und Aufrechterhaltung der<br />
Fibrogenese
Medizinische Klinik III, UKA, RWTH Aachen<br />
normale Leber<br />
ruhende<br />
Sternzelle<br />
Initiation und Aufrechterhaltung der<br />
Fibrogenese<br />
portaler<br />
Fibroblast<br />
MΦ<br />
T<br />
Zytokine<br />
Myofibroblast<br />
Leberepithelien<br />
Endothel
Medizinische Klinik III, UKA, RWTH Aachen<br />
normale Leber<br />
ruhende<br />
Sternzelle<br />
Initiation und Aufrechterhaltung der<br />
Fibrogenese<br />
portaler<br />
Fibroblast<br />
MΦ<br />
T<br />
Zytokine<br />
Myofibroblast<br />
Viren<br />
Toxine<br />
Cholestase<br />
Lipidperoxide<br />
Autoimmunität<br />
Hypoxie<br />
Leberepithelien<br />
Endothel<br />
repetitiver Schaden<br />
„second hit“
Medizinische Klinik III, UKA, RWTH Aachen<br />
normale Leber<br />
ruhende<br />
Sternzelle<br />
Initiation und Aufrechterhaltung der<br />
Fibrogenese<br />
MΦ<br />
T<br />
Zytokine<br />
Myofibroblast<br />
Viren<br />
Toxine<br />
Cholestase<br />
Lipidperoxide<br />
Autoimmunität<br />
Hypoxie<br />
Leberepithelien<br />
MMP-1/3/13 ↓<br />
TIMP-1 ↑<br />
TIMP-2 ↑<br />
Endothel<br />
repetitiver Schaden<br />
„second hit“<br />
fibrotische Leber<br />
portaler<br />
Fibroblast<br />
↑↑ Kollagensynthese<br />
Organ-<br />
Versagen<br />
Kollagenakkumulation
Medizinische Klinik III, UKA, RWTH Aachen<br />
Ursachen und Häufigkeit der <strong>Leberzirrhose</strong>
Medizinische Klinik III, UKA, RWTH Aachen<br />
Klinische Symptome der <strong>Leberzirrhose</strong><br />
Latente Zirrhose: keine Beschwerden (ca. 15-25 %)<br />
Manifeste Zirrhose:<br />
• eingeschränkte Leistungsfähigkeit<br />
+ rasche Ermüdbarkeit 60-80 %<br />
• abdominelle Beschwerden 50-60 %<br />
• Gewichtsabnahme 30-40 %<br />
• Libido- u. Potenzverlust 25-35 %<br />
• generelle Blutungsneigung ca. 10 %<br />
• Sistieren der Monatsblutungen
Medizinische Klinik III, UKA, RWTH Aachen<br />
Klinische Symptome der <strong>Leberzirrhose</strong><br />
• Gefäßspinnen<br />
• Palmarerythem (Rötung der Handflächen)<br />
• Lacklippen, Lackzunge<br />
• Ikterus mit Juckreiz und zerkratzter Haut<br />
• beim Mann Verlust der Brust- und<br />
Bauchbehaarung<br />
• Brustentwicklung (Gynäkomastie)<br />
• bei der Frau ggf. Menstruationsstörungen<br />
• Tastbefund: Leber vergrößert, verhärtet,<br />
höckerig, später geschrumpft
Medizinische Klinik III, UKA, RWTH Aachen<br />
Klinik der <strong>Leberzirrhose</strong>
Medizinische Klinik III, UKA, RWTH Aachen<br />
Klinik der <strong>Leberzirrhose</strong>
Medizinische Klinik III, UKA, RWTH Aachen<br />
Essentielle Laboruntersuchungen<br />
bei <strong>Leberzirrhose</strong><br />
AST/GOT hepatozellulärer Schaden, Verlauf<br />
ALT/GPT GOT / GPT > 1: alkoholischer Schaden<br />
ALP Cholestase, Gallengangsprozeß<br />
γ-GT Cholestase, alkohol. Schaden<br />
Albumin Synthesleistung<br />
γ-Globulin Zirrhose, chron. Hepatitis<br />
Quick Syntheseleistung<br />
Bilirubin metabolische Leistung<br />
MCV Folsäuremangel, alkohol. Schaden
Medizinische Klinik III, UKA, RWTH Aachen<br />
Synthesefunktion der zirrhotischen Leber<br />
Gestörte Gerinnung<br />
• Quick<br />
• PTT<br />
• Fibrinogen<br />
• Faktoren II, VII, IX, X,<br />
V, IX, XII, XIII<br />
• AT III, Proteine C + S<br />
erhöhte Blutungsneigung<br />
prognostisch bedeutsam<br />
Andere Proteine<br />
• Albumin → wichtigstes Plasmaprotein<br />
→ Ödeme, Aszites<br />
→ prognostisch bedeutsam<br />
• Cholinesterase → sensitiver Parameter<br />
Sonstige Syntheseparameter<br />
• Cholesterin
Medizinische Klinik III, UKA, RWTH Aachen<br />
Labor bei <strong>Leberzirrhose</strong><br />
Bilirubin<br />
GOT<br />
alkalische<br />
Phosphatase<br />
γ-Globuline<br />
Copenhagen Study Group for Liver Diseases
Medizinische Klinik III, UKA, RWTH Aachen<br />
Beispiel: „ausgebrannte“ alkoholtoxische <strong>Leberzirrhose</strong>
Medizinische Klinik III, UKA, RWTH Aachen<br />
Child-Pugh-Klassifikation<br />
Score-Punkte<br />
1 2 3<br />
Enzephalopathie keine Grad 1-2 Grad 3-4<br />
Aszites nicht leicht Mittelgrad/schwer<br />
Bilirubin (µmol/l)
Medizinische Klinik III, UKA, RWTH Aachen<br />
Diagnose der <strong>Leberzirrhose</strong> durch Ultraschall<br />
- Oberfläche unregelmäßig<br />
- unterer Leberrand plump<br />
- Echomuster inhomogen<br />
- Lebervenen rarefiziert<br />
- Pfortader erweitert mit verlangsamtem Fluß<br />
- vergrößerte Milz<br />
- Umgehungskreisläufe (Umbilikalvene)<br />
- Aszites<br />
- Splenomegalie<br />
- ggf. Pfortaderthrombose mit cavernöser<br />
Transformation
Medizinische Klinik III, UKA, RWTH Aachen<br />
Feingewebliche Untersuchung<br />
(Histologie) der <strong>Leberzirrhose</strong><br />
Möglichkeiten der<br />
Leberbiopsie<br />
• Perkutan<br />
• Transjugulär<br />
• Lapraskopisch<br />
• Feinnadel-Aspiration
Medizinische Klinik III, UKA, RWTH Aachen<br />
Leberbiopsie<br />
Hopper et al., Radiology 1993
Medizinische Klinik III, UKA, RWTH Aachen<br />
Histologische Beurteilung der Leber<br />
• Grading = Entzündung (insgesamt 18 Punkte)<br />
A. periportal oder periseptale Hepatitis (0-4 P.)<br />
B. konfluierende Nekrosen (0-6 P.)<br />
C. Nekrose, Apoptose (0-4 P.)<br />
D. portale Entzündung (0-4 P.)<br />
• Staging = Umbau der Leber (0-6 Punkte)<br />
Veränderung der Leberarchitektur, Fibrose, Zirrhose<br />
Ishak et al. 1995
Medizinische Klinik III, UKA, RWTH Aachen<br />
Indikationen zur Leberbiopsie<br />
• Grading und Staging (AIH, Virushepatitis)<br />
• Grading, Staging und Diagnose (Steatohepatitis,<br />
PBC, PSC, Hämochromatose, M. Wilson, nach<br />
LTx)<br />
• Unklare Erhöhung der Leberenzyme im Rahmen<br />
der differenzierten Abklärung<br />
• Abklärung der Effektivität einer Therapie<br />
• Abklärung von unklaren Leberraumforderungen
Medizinische Klinik III, UKA, RWTH Aachen<br />
Indikation für transjuguläre Leberbiopsie<br />
• Ausgeprägte Gerinnungsstörung<br />
• Massiver Aszites<br />
• Ausgeprägte Fettleibigkeit<br />
• Erfolglose perkutane Leberbiopsie<br />
• Anschließend geplante vaskulärer<br />
Eingriff (z.B. TIPS)
Medizinische Klinik III, UKA, RWTH Aachen<br />
Transjuguläre Leberbiopsie
Medizinische Klinik III, UKA, RWTH Aachen<br />
Transjuguläre Leberbiopsie
Medizinische Klinik III, UKA, RWTH Aachen<br />
Komplikationen der <strong>Leberzirrhose</strong><br />
Portale Hypertension Malnutrition<br />
Ascites<br />
bakt. Peritonitis<br />
Varizen<br />
Hypertensive<br />
Gastropathie<br />
Nierenfunktionsstörungen<br />
Blutungen<br />
Kalorienmangel<br />
Muskelschwund<br />
Prognose<br />
verschlechtert<br />
Karzinogenese<br />
HCC CCC<br />
Eiweiß<br />
unverträglichkeit<br />
Enzephalopathie
Medizinische Klinik III, UKA, RWTH Aachen<br />
Überleben: kompensierte versus<br />
dekompensierte <strong>Leberzirrhose</strong><br />
Überleben<br />
mittleres Überleben<br />
Akompensierte Zirrhose 8.9 Jahre<br />
Bnach der ersten 1.6 Jahre<br />
Dekompensation<br />
B<br />
Ginès et al. Hepatology 1987; 7: 122-8<br />
A<br />
Dekompensation:<br />
Erstes Auftreten von<br />
klinischen Komplikationen<br />
bei <strong>Leberzirrhose</strong> (z.B.<br />
Aszites,<br />
Ösophagusvarizenblutung<br />
oder Enzephalopathie
Medizinische Klinik III, UKA, RWTH Aachen<br />
Prognose bei <strong>Leberzirrhose</strong>
Medizinische Klinik III, UKA, RWTH Aachen<br />
Pathophysiologie portale Hypertension<br />
Backward-Flow-Theorie<br />
• Prinzip:<br />
Rückstau des portalen Bluts durch einen erhöhten<br />
Flußwiderstand der Leber<br />
• Fixe Komponente:<br />
Strömungsbehinderung durch abgelagerte<br />
extrazelluläre Matrix und Verlust an Sinusoiden<br />
• variable Komponente:<br />
Sinusoide Lumenreduktion durch eine potentielle<br />
Kontraktion der hepatischen Sternzellen (NO,<br />
Endothelin)
Medizinische Klinik III, UKA, RWTH Aachen<br />
Pathophysiologie portale Hypertension<br />
Forward-Flow-Theorie<br />
• Prinzip:<br />
Erhöhter arterieller Einstrom in das<br />
Splanchnikusgebiet über die Milz und den Darm<br />
durch Vasodilatation<br />
• Sympathikoadrenerges System:<br />
– erhöhte Katecholaminspiegel bei <strong>Leberzirrhose</strong><br />
– α-Rezeptoren, β2-Rezeptoren im<br />
Splanchnikusgebiet<br />
– nicht-kardioselektive β-Blockade führt zur<br />
splanchnischen Vasokonstruktion
Medizinische Klinik III, UKA, RWTH Aachen<br />
Ösophagusvarizen bei <strong>Leberzirrhose</strong><br />
Normale Speiseröhre: Ausgeprägte Varizen:
Medizinische Klinik III, UKA, RWTH Aachen<br />
<strong>Leberzirrhose</strong>: Varizen
Medizinische Klinik III, UKA, RWTH Aachen<br />
Varizen bei <strong>Leberzirrhose</strong>:<br />
• Häufigkeit: 30 - 60 % bei der Erstdiagnose<br />
einer Zirrhose<br />
• Warnsymptome: in der Regel keine<br />
• Blutung: Bluterbrechen, Teerstuhl<br />
• (Risikofaktoren: Größe, „rote Zeichen“,<br />
frühere Blutung)<br />
• Rezidivblutungsrisiko ohne Therapie: > 60%<br />
innerhalb eines Jahres
Medizinische Klinik III, UKA, RWTH Aachen<br />
Entwicklung von Ösophagusvarizen<br />
bei <strong>Leberzirrhose</strong><br />
keine Ösophagusvarizen<br />
4-5% / Jahr<br />
geringradige Ösophagusvarizen<br />
D‘Amico et al., Semin Liver Dis 1999
Medizinische Klinik III, UKA, RWTH Aachen<br />
Entwicklung von Ösophagusvarizen<br />
bei <strong>Leberzirrhose</strong><br />
keine Ösophagusvarizen<br />
10%<br />
2 Jahre<br />
Ösophagusvarizen-<br />
Blutung<br />
4-5% / Jahr<br />
geringradige Ösophagusvarizen<br />
D‘Amico et al., Semin Liver Dis 1999
Medizinische Klinik III, UKA, RWTH Aachen<br />
Entwicklung von Ösophagusvarizen<br />
bei <strong>Leberzirrhose</strong>
Medizinische Klinik III, UKA, RWTH Aachen<br />
Therapie der Varizen bei <strong>Leberzirrhose</strong><br />
• Prophylaxe (primär, vor Blutung):<br />
- medikamentös (β-Blocker: Propanolol)<br />
- Ligatur (Ösophagusvarizen ab red spots )<br />
• Therapie:<br />
- akute Blutung:<br />
Sklerosierung > Endoskopische Ligatur<br />
Somatostatin (250 µg Bolus, 250 µg/h)<br />
Ballonsonden<br />
- Rezidivprophylaxe:<br />
Ligatur > Sklerosierung, β-Blocker, TIPS
Medizinische Klinik III, UKA, RWTH Aachen<br />
Ösophagusvarizenligatur<br />
(Unterbindung der Krampfadern)