ang - Schulz-Kirchner Verlag
ang - Schulz-Kirchner Verlag
ang - Schulz-Kirchner Verlag
Erfolgreiche ePaper selbst erstellen
Machen Sie aus Ihren PDF Publikationen ein blätterbares Flipbook mit unserer einzigartigen Google optimierten e-Paper Software.
Norbert Rüffer | Janina Wilmskötter: Presbyphagie, Kompensation und Schluckplanung<br />
1<br />
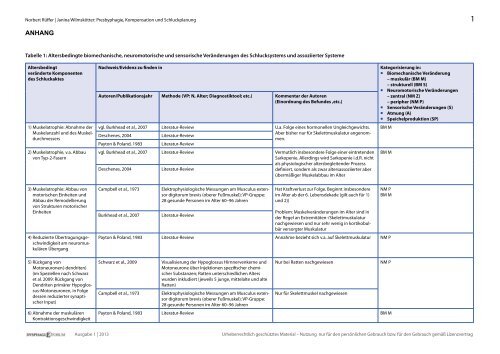
ANHANG<br />
Tabelle 1: Altersbedingte biomechanische, neuromotorische und sensorische Veränderungen des Schlucksystems und assoziierter Systeme<br />
Altersbedingt<br />
veränderte Komponenten<br />
des Schluckaktes<br />
1) Muskelatrophie: Abnahme der<br />
Muskelanzahl und des Muskeldurchmessers<br />
2) Muskelatrophie, v.a. Abbau<br />
von Typ-2-Fasern<br />
Nachweis/Evidenz zu finden in<br />
Autoren/Publikationsjahr Methode (VP: N, Alter; Diagnostiktool; etc.) Kommentar der Autoren<br />
(Einordnung des Befundes ,etc.)<br />
vgl. Burkhead et al., 2007 Literatur-Review U.a. Folge eines hormonellen Ungleichgewichts.<br />
Deschenes, 2004<br />
Literatur-Review<br />
Aber bisher nur für Skelettmuskulatur <strong>ang</strong>enommen.<br />
Payton & Poland, 1983 Literatur-Review<br />
vgl. Burkhead et al., 2007<br />
Deschenes, 2004<br />
Literatur-Review<br />
Literatur-Review<br />
Vermutlich insbesondere Folge einer eintretenden<br />
Sarkopenie. Allerdings wird Sarkopenie i.d.R. nicht<br />
als physiologischer altersbegleitender Prozess<br />
definiert, sondern als zwar altersassoziierter aber<br />
übermäßiger Muskelabbau im Alter<br />
Kategorisierung in:<br />
• Biomechanische Veränderung<br />
– muskulär (BM M)<br />
– strukturell (BM S)<br />
• Neuromotorische Veränderungen<br />
– zentral (NM Z)<br />
– peripher (NM P)<br />
• Sensorische Veränderungen (S)<br />
• Atmung (A)<br />
• Speichelproduktion (SP)<br />
BM M<br />
BM M<br />
3) Muskelatrophie: Abbau von<br />
motorischen Einheiten und<br />
Abbau der Remodellierung<br />
von Strukturen motorischer<br />
Einheiten<br />
4) Reduzierte Übertragungsgeschwindigkeit<br />
am neuromuskulären<br />
Überg<strong>ang</strong><br />
5) Rückg<strong>ang</strong> von<br />
Motoneuronen(-dendriten)<br />
(im Speziellen nach Schwarz<br />
et al. 2009: Rückg<strong>ang</strong> von<br />
Dendriten primärer Hypoglossus-Motoneuronen,<br />
in Folge<br />
dessen reduzierter synaptischer<br />
Input)<br />
6) Abnahme der muskulären<br />
Kontraktionsgeschwindigkeit<br />
Campbell et al., 1973<br />
Burkhead et al., 2007<br />
Elektrophysiologische Messungen am Musculus extensor<br />
digitorum brevis (oberer Fußmuskel); VP-Gruppe:<br />
28 gesunde Personen im Alter 60–96 Jahren<br />
Literatur-Review<br />
Hat Kraftverlust zur Folge. Beginnt insbesondere<br />
im Alter ab der 6. Lebensdekade (gilt auch für 1)<br />
und 2))<br />
Problem: Muskelveränderungen im Alter sind in<br />
der Regel an Extremitäten-/Skelettmuskulatur<br />
nachgewiesen und nur sehr wenig in kortikobulbär<br />
versorgter Muskulatur<br />
Payton & Poland, 1983 Literatur-Review Annahme bezieht sich v.a. auf Skelettmuskulatur NM P<br />
Schwarz et al., 2009<br />
Campbell et al., 1973<br />
Visualisierung der Hypoglossus Hirnnervenkerne und<br />
Motoneurone über Injektionen spezifischer chemischer<br />
Substanzen; Ratten unterschiedlichen Alters<br />
wurden inkludiert (jeweils 5 junge, mittelalte und alte<br />
Ratten)<br />
Elektrophysiologische Messungen am Musculus extensor<br />
digitorum brevis (oberer Fußmuskel); VP-Gruppe:<br />
28 gesunde Personen im Alter 60–96 Jahren<br />
Nur bei Ratten nachgewiesen<br />
Nur für Skelettmuskel nachgewiesen<br />
Payton & Poland, 1983 Literatur-Review BM M<br />
NM P<br />
BM M<br />
NM P<br />
Ausgabe 1 | 2013<br />
Urheberrechtlich geschütztes Material – Nutzung nur für den persönlichen Gebrauch bzw. für den Gebrauch gemäß Lizenzvertrag
Norbert Rüffer | Janina Wilmskötter: Presbyphagie, Kompensation und Schluckplanung<br />
2<br />
Altersbedingt<br />
veränderte Komponenten<br />
des Schluckaktes<br />
7) Verstärkte kortikale Schluckaktivierung<br />
8) Vermehrte rechtskortikale<br />
Aktivierung<br />
9) Reduzierte Nervenleitgeschwindigkeit<br />
Nachweis/Evidenz zu finden in<br />
Autoren/Publikationsjahr Methode (VP: N, Alter; Diagnostiktool; etc.) Kommentar der Autoren<br />
(Einordnung des Befundes ,etc.)<br />
Humbert et al., 2009<br />
Teismann et al., 2010<br />
Martin et al., 2006<br />
Humbert et al., 2009<br />
Gegenteilige/nicht unterstützende Evidenz zu 8)<br />
Malandraki et al., 2010<br />
VP-Gruppe: 12 junge gesunde VPs (im Mittel 27,9 Jahre<br />
(23-37)), 11 ältere gesunde VPs (im Mittel 72,3 Jahre<br />
(64-83));<br />
fMRT- und VFS-Studie; untersucht wurden Speichel-,<br />
Wasser- und Bariumschlucke; Limitation: VFS erfolgte<br />
in liegender Position<br />
VP-Gruppe: 9 junge gesunde VPs (im Mittel 23,8 Jahre<br />
(22-26)), 9 ältere gesunde VPs (im Mittel 71,6 Jahre (60-<br />
85)); MEG & EMG Studie, untersucht wurden Wasserschlucke<br />
VP-Gruppe: 9 gesunde weibliche VPs (> 60Jahre, im<br />
Mittel 74,2 Jahre)<br />
fMRT-Studie. Limitation: keine Vergleichsgruppe<br />
mit jungen VPs inkludiert; Schlussfolgerungen für<br />
Alterseffekte werden nur auf Basis von Vergleichen mit<br />
Populationen aus anderen Studien gemacht<br />
VP-Gruppe: 12 junge gesunde VPs (im Mittel 27,9 Jahre<br />
(23-37)), 11 ältere gesunde VPs (im Mittel 72,3 Jahre<br />
(64-83)); fMRT- und VFS-Studie; untersucht wurden<br />
Speichel-, Wasser- und Bariumschlucke; Limitation: VFS<br />
erfolgte in liegender Position<br />
VP-Gruppe: 10 junge gesunde VPs (im Mittel 21,7 Jahre),<br />
9 ältere gesunde VPs (im Mittel 70,2 Jahre): fMRT<br />
Studie; untersucht wurden je 5 x willkürliche Schlucke<br />
von 3ml Wasser, Planung eines Schluckes ohne Ausführung,<br />
Antippen der Alveolen mit der Zungenspitze,<br />
Räuspern<br />
Annahme: Ältere gesunde Personen benötigen<br />
eine höhere kortikale Rekrutierung, um die gleichen<br />
Schluckanforderungen wie junge Personen<br />
bewältigen zu können. Dies könnte eine Kompensation<br />
für den altersbedingten Rückg<strong>ang</strong> der<br />
sensomotorischen Schluckfunktion sein<br />
Malandraki et al. interpretierten ihre Ergebnisse<br />
als Hinweise dafür, dass bei Alterung die kortikale<br />
hemisphärische Schluckkontrolle zunehmend<br />
symmetrisch/bilateral wird<br />
Payton & Poland, 1983 Literatur-Review Nachgewiesen bisher nur in kortikospinalen<br />
Systemen<br />
Kategorisierung in:<br />
• Biomechanische Veränderung<br />
– muskulär (BM M)<br />
– strukturell (BM S)<br />
• Neuromotorische Veränderungen<br />
– zentral (NM Z)<br />
– peripher (NM P)<br />
• Sensorische Veränderungen (S)<br />
• Atmung (A)<br />
• Speichelproduktion (SP)<br />
NM Z<br />
NM Z<br />
NM Z<br />
NM P<br />
Ausgabe 1 | 2013<br />
Urheberrechtlich geschütztes Material – Nutzung nur für den persönlichen Gebrauch bzw. für den Gebrauch gemäß Lizenzvertrag
Norbert Rüffer | Janina Wilmskötter: Presbyphagie, Kompensation und Schluckplanung<br />
3<br />
Altersbedingt<br />
veränderte Komponenten<br />
des Schluckaktes<br />
10) Abnahme und Veränderung<br />
der Speichelproduktion<br />
Nachweis/Evidenz zu finden in<br />
Autoren/Publikationsjahr Methode (VP: N, Alter; Diagnostiktool; etc.) Kommentar der Autoren<br />
(Einordnung des Befundes ,etc.)<br />
Nagler & Hershkovich, 2005<br />
Yeh et al., 1998<br />
VP-Gruppe: 18–90 Jahre; Messung der Speichelproduktion<br />
VP-Gruppe: 1006 VPs (≥ 35Jahre); Messung der<br />
Speichelproduktion<br />
Steht vermutlich im Zusammenh<strong>ang</strong> mit einer<br />
Zunahme von Xerostomie (vgl. auch Nagler, 2004)<br />
und einem Risiko für Erkrankungen der Mundhöhle<br />
Kategorisierung in:<br />
• Biomechanische Veränderung<br />
– muskulär (BM M)<br />
– strukturell (BM S)<br />
• Neuromotorische Veränderungen<br />
– zentral (NM Z)<br />
– peripher (NM P)<br />
• Sensorische Veränderungen (S)<br />
• Atmung (A)<br />
• Speichelproduktion (SP)<br />
SP<br />
Zussman et al., 2007 VP-Gruppe: 11 junge gesunde VPs (im Mittel 20,6<br />
Jahre), 22 alte gesunde VPs (im Mittel 75,8 Jahre);<br />
Messungen zur Viskoelastizität des Speichels<br />
Gegenteilige/nicht unterstützende Evidenz zu 10)<br />
11) Reduzierte Reserve der Speichelproduktion/reduzierte<br />
Reserve der Speicheldrüsen<br />
12) Veränderungen des<br />
Bindegewebes, u.a. Abnahme<br />
der Binde gewebselastizität<br />
13) Abnahme der oralen<br />
Sensibilität<br />
Carlos & Wolfe, 1989<br />
Nagler, 2004<br />
Ship et al., 1995<br />
Ship, 2002<br />
Ghezzi & Ship, 2003<br />
Literatur-Review (Speichelproduktion der Ohrspeicheldrüse<br />
eher altersstabil; divergierende Evidenzen für<br />
Alterseffekt der Speichelproduktion der Unterkieferspeicheldrüse)<br />
VP-Gruppe: 37 VPs (26–90 Jahre alt), Längsschnittstudie<br />
über 3 Jahre hinweg zur Messung der Speichelproduktion<br />
Literatur-Review<br />
VP-Gruppe: 18 junge gesunde VPs (im Mittel 24,3 Jahre<br />
(20–38)), 18 alte gesunde Personen (im Mittel 69,9<br />
Jahre (60–77)); Messungen der Speichelproduktion<br />
als Reaktion auf Einnahme eines speichelhemmenden<br />
Medikaments (antisialogogue)<br />
Speicheldysfunktionen bei alten Personen ist<br />
häufig verursacht durch Erkrankungen und Medikamente<br />
und sollte nicht primär altersbedingt sein<br />
(vgl. Ship et al., 1995, Ship 2002, Nagler, 2004)<br />
Erhöhtes Risiko für ältere Personen bei Umständen,<br />
die Speichelproduktion nachteilig beeinflussen,<br />
unter Speicheldysfunktionen zu leiden<br />
Geringere Reserve stellt geringere Kompensationsfähigkeit<br />
dar<br />
Martino et al., 2011 Literatur-Review BM S<br />
Payton & Poland, 1983<br />
Calhoun et al., 1992<br />
Literatur-Review<br />
VP-Gruppe: 60 gesunde Personen (≥ 20 Jahre); Testung<br />
der oralen Wahrnehmung<br />
Smith et al., 2006 VP-Gruppe: 60 gesunde VPs (20 junge VPs (21–29<br />
Jahre), 20 mittelaltrige VPs (40–49 Jahre), 20 ältere VPs<br />
(> 70Jahre)), Testung der oralen und oropharyngealen<br />
Viskositätswahrnehmung von Flüssigkeiten durch<br />
Selbsteinschätzung der VPs<br />
Leichte Abnahme der oralen Sensibilität bei<br />
Personen > 80 Jahre<br />
Männer zeigten größere altersbedingte Einschränkungen<br />
der oralen und oropharyngealen Viskositätswahrnehmung<br />
als Frauen<br />
SP<br />
S<br />
Ausgabe 1 | 2013<br />
Urheberrechtlich geschütztes Material – Nutzung nur für den persönlichen Gebrauch bzw. für den Gebrauch gemäß Lizenzvertrag
Norbert Rüffer | Janina Wilmskötter: Presbyphagie, Kompensation und Schluckplanung<br />
4<br />
Altersbedingt<br />
veränderte Komponenten<br />
des Schluckaktes<br />
14) Abnahme der supraglottischen<br />
und pharyngealen<br />
Sensibilität<br />
15) Larynxabstand zum Hyoid<br />
in Ruheposition erhöht; bei<br />
Beibehaltung des Abstandes<br />
von Hyoid zum Unterkiefer<br />
16) Zunahme in Länge/Ausdehnung/Durchmesser<br />
des<br />
Pharynx (Schlussfolgerung<br />
auf Basis anderer Ergebnisse<br />
kein direkter Beleg)<br />
17) Zunehmende Prävalenz von<br />
Karies und Parodontose,<br />
zunehmender Zahnverlust,<br />
zunehmende prothetische<br />
Versorgung<br />
Nachweis/Evidenz zu finden in<br />
Autoren/Publikationsjahr Methode (VP: N, Alter; Diagnostiktool; etc.) Kommentar der Autoren<br />
(Einordnung des Befundes ,etc.)<br />
Aviv et al., 1994<br />
Shaker et al., 2003<br />
VP-Gruppe: 56 gesunde VPs (im Mittel 47 Jahre<br />
(23–87)); Luftstöße unterschiedlichen Luftdrucks appliziert<br />
über ein flexibles Laryngoskop auf die anterioren<br />
Wände der Sinus piriformes<br />
VP-Gruppe: 18 gesunde Personen (9 junge VPs (im<br />
Mittel 26 Jahre)), 9 ältere Personen (im Mittel 77 Jahre);<br />
Untersuchung des pharyngoglottalen Verschlussreflexes<br />
durch pharyngeale Wasserinjektion und<br />
Beobachtung des Glottisschlusses und des Schluckverhaltens<br />
simultane Videoendoskopie und Manometrie<br />
Leonard et al., 2004a VP-Gruppe: Geschlecht: m und w getrennt; 172<br />
gesunde VPs: 84 junge VPs (im Mittel 35 Jahre (18–57)),<br />
88 ältere VPs (im Mittel 70 Jahre (65–88)); VFS-Studie;<br />
Flüssigkeitsschluck (20ml)<br />
Leonard et al., 2004b<br />
Gegenteilige/nicht unterstützende Evidenz 15)<br />
Dejaeger et al., 1997<br />
VP-Gruppe: Geschlecht: m und w getrennt; 169 gesunde<br />
VPs: 84 junge VPs (im Mittel 35 Jahre (18–57)),<br />
85 ältere VPs (im Mittel 70 Jahre (65–88));<br />
VFS-Studie; Flüssigkeitsschlucke (1, 3 und 20 ml)<br />
VP-Gruppe: 25 ältere VPs (im Mittel 80 Jahre), 18 junge<br />
VPs (im Mittel 20 Jahre), Manometrie- und VFS-Studie,<br />
3 x 10ml Flüssigkeitsschlucke<br />
Leonard et al., 2004a VP-Gruppe: Geschlecht: m und w getrennt; 172<br />
gesunde VPs: 84 junge VPs (im Mittel 35 Jahre (18–57)),<br />
88 ältere VPs (im Mittel 70 Jahre(65–88)); VFS-Studie;<br />
Flüssigkeitsschluck (20ml)<br />
Leonard et al., 2004b<br />
Robert Koch Institut, 2009,<br />
Heft 47<br />
Müller & Nitschke, 2005<br />
Geschlecht: m und w getrennt; VP-Gruppe: 169 gesunde<br />
VPs (84 junge VPs (im Mittel 35 Jahre (18–57)),<br />
85 ältere VPs (im Mittel 70 Jahre (65–88));<br />
VFS-Studie; Flüssigkeitsschlucke (1, 3 und 20 ml)<br />
Überblick über mehrere nationale repräsentative<br />
Querschnitts- bzw. Längsschnittstudien<br />
Literatur-Review<br />
Vermutet wird ein Zusammenh<strong>ang</strong> mit häufigeren<br />
(stillen) Penetrationen (und Aspirationen) im Alter<br />
Trifft sowohl für Männer als auch Frauen zu;<br />
Annahme: tiefere Larynxposition/Absenkung des<br />
Larynx im Alter<br />
Dejaeger et al. fanden keine längere Distanz<br />
zwischen Valleculae und Aryknorpel im Alter und<br />
können damit die These eines Absinken des Larynx<br />
im Alter nicht unterstützen<br />
Annahme basiert auf Befund 10) in Tabelle 2):<br />
größere maximale Pharynxweite bei pharyngealer<br />
Boluspassage und der damit verbundenen Annahme<br />
von pharyngealen Gewebsveränderungen<br />
Müller & Nitschke, 2005 diskutieren die Folgen des<br />
Zahnverlustes im Alter im Hinblick auf den Einfluss<br />
auf die Nahrungsaufnahme<br />
Kategorisierung in:<br />
• Biomechanische Veränderung<br />
– muskulär (BM M)<br />
– strukturell (BM S)<br />
• Neuromotorische Veränderungen<br />
– zentral (NM Z)<br />
– peripher (NM P)<br />
• Sensorische Veränderungen (S)<br />
• Atmung (A)<br />
• Speichelproduktion (SP)<br />
S<br />
BM M<br />
BM S<br />
BM S<br />
BM S<br />
Ausgabe 1 | 2013<br />
Urheberrechtlich geschütztes Material – Nutzung nur für den persönlichen Gebrauch bzw. für den Gebrauch gemäß Lizenzvertrag
Norbert Rüffer | Janina Wilmskötter: Presbyphagie, Kompensation und Schluckplanung<br />
5<br />
Altersbedingt<br />
veränderte Komponenten<br />
des Schluckaktes<br />
18) häufigere postdeglutitive<br />
Inspiration<br />
Nachweis/Evidenz zu finden in<br />
Autoren/Publikationsjahr Methode (VP: N, Alter; Diagnostiktool; etc.) Kommentar der Autoren<br />
(Einordnung des Befundes ,etc.)<br />
Martin-Harris et al., 2005<br />
Gegenteilige/nicht unterstützende Evidenz zu 18)<br />
Hiss et al., 2001<br />
VP-Gruppe: 82 gesunde Personen; simultan VFS und<br />
nasale Atemluftmessung; 2 x 5ml Flüssigkeitsschlucke<br />
VP-Gruppe: 60 gesunde Personen (3 Altersgruppen<br />
mit je 10 w und 10 m VPs: 20–39, 40–59, 60–83 Jahre);<br />
Messung der nasalen Atemluft und sEMG-Messung<br />
(zur Schluckidentifizierung) bei Speichelschlucken und<br />
je 3 x 10, 15, 20, 25 ml Flüssigkeitsschlucken<br />
Steht bei dysphagischen Patienten vermutlich<br />
im Zusammenh<strong>ang</strong> mit vermehrt auftretender<br />
Penetration/Aspiration<br />
Hiss et al. (2001) fanden für die Häufigkeit des<br />
Musters „Ausatmung-Schluck-Ausatmung“ keine<br />
Abhängigkeit vom Alter; auch Leslie et al., 2005<br />
fanden keine Korrelation zwischen Alter und der<br />
postdeglutitiven Ausatmungsrichtung<br />
Kategorisierung in:<br />
• Biomechanische Veränderung<br />
– muskulär (BM M)<br />
– strukturell (BM S)<br />
• Neuromotorische Veränderungen<br />
– zentral (NM Z)<br />
– peripher (NM P)<br />
• Sensorische Veränderungen (S)<br />
• Atmung (A)<br />
• Speichelproduktion (SP)<br />
A<br />
19) reduzierte Geruchswahrnehmung/Identifizierung<br />
von<br />
Speisen auf Basis von Geruch<br />
20) reduzierte Geschmackswahrnehmung/Identifizierung<br />
von Speisen auf Basis von<br />
Geschmack<br />
Leslie et al., 2005<br />
VP-Gruppe: 50 gesunde Personen (20–83 Jahre);<br />
Messung der nasalen Atemluft, Tonaufnahme am Hals<br />
durch ein Mikrofon; je 10 Schlucke von 5ml und 20ml<br />
Wasser, 5ml Joghurt<br />
Schiffmann, 1997 Literatur-Review S<br />
Murphy et al., 2002<br />
2491 Personen im Alter von 53–97 Jahren, unabhängig<br />
von Erkrankungen; Durchführung eines Geruchstests<br />
(SDOIT); in Regressionsanalysen wurde u.a. der Faktor<br />
Alter betrachtet<br />
Schiffmann, 1997 Literatur-Review S<br />
Ausgabe 1 | 2013<br />
Urheberrechtlich geschütztes Material – Nutzung nur für den persönlichen Gebrauch bzw. für den Gebrauch gemäß Lizenzvertrag
Norbert Rüffer | Janina Wilmskötter: Presbyphagie, Kompensation und Schluckplanung<br />
6<br />
Tabelle 2: Funktionelle Veränderungen des alternden Schlucksystems<br />
Altersbedingt veränderte<br />
Komponenten des Schluckaktes<br />
Nachweis/Evidenz zu finden in<br />
Autoren/Publikationsjahr Methode (VP: N, Alter; Diagnostiktool; etc.) Kommentar der Autoren<br />
(Einordnung des Befundes , etc.)<br />
1) reduzierte Beißkraft Yeh et al., 2000 VP-Gruppe: 399 VPs (≥ 35Jahre); Messung der Speichelproduktion und<br />
der Beißkraft<br />
2) Zunge: Abnahme der maximalen Krafterzeugung,<br />
aber Aufrechterhaltung der<br />
notwendigen Krafterzeugung beim<br />
Schlucken<br />
reduzierte Kraftreserve der Zunge?<br />
Robbins et al., 1995<br />
Youmans et al., 2009<br />
VP-Gruppe: 10 junge VPs (im Mittel 25 Jahre); 15 ältere VPs (im Mittel<br />
75 Jahre); Testung des Zungendrucks bei einer maximal isometrischen<br />
Aufgabe und bei Speichelschlucken; MRT<br />
VP-Gruppe: 96 gesunde Personen (20–79 Jahre, je acht Frauen und acht<br />
Männer pro Dekade); Zungenkraftmessung mit Iowa Oral Performance<br />
Instrument (IOPI), je 3 Schlucke von 5, 10, 15 ml dünnflüssige, 5 und 10<br />
ml nektardicke, 5 und 10 ml honigdicke Flüssigkeit, 5ml Apfelbrei<br />
3) Geminderte Zungenbasis retraktion Logemann et al., 2002 VP-Gruppe: nur Frauen; 8 junge VPs (21–29 Jahre), 8 ältere VPs<br />
(80–93 Jahre), VFS-Studie, 2 x je 1 ml und 10 ml Flüssigkeit<br />
Altersabhängige Abnahme und altersunabhängige Korrelation von<br />
Beißkraft und Speichelfluss<br />
Robbins et al. stellen die Hypothese einer reduzierten Kraftreserve der<br />
Zunge auf.<br />
Bei hinzukommender Schädigung/Schwächung treten eher Funktionseinschränkungen<br />
auf; ältere Personen müssen vermutlich höhere<br />
Anstrengung aufwenden, um gleichen Zungendruck beim Schlucken zu<br />
generieren<br />
Youmans et al. (2009) verwerfen die Hypothese einer reduzierten Kraftreserve<br />
der Zunge, da die maximale Zungenkraft im Alter abnimmt, die<br />
mittlere Zungenkraft beim Schlucken nicht signifikant, aber tendenziell<br />
und der prozentuale Anteil der beim Schlucken verwendeten maximalen<br />
Zungenkraft wider Erwarten nicht ansteigt, sondern gleich bleibt.<br />
Laut Autoren spricht dies eher für eine reduzierte Zungenkraft und ggf.<br />
für geringere Kraftanforderung an die Zunge in der oralen Phase im<br />
Alter<br />
Trifft für Frauen zu (Zungenbasisretraktion auf Höhe des mittleren<br />
Anteils des 2. Halswirbels war bei älteren Frauen signifikant geringer als<br />
bei jüngeren Frauen); in Logemann et al. 2000 zeigte sich zwar auch bei<br />
Männern eine altersbedingte geminderte Zungenbasisretraktion, der<br />
Effekt war aber nicht signifikant<br />
Ausgabe 1 | 2013<br />
Urheberrechtlich geschütztes Material – Nutzung nur für den persönlichen Gebrauch bzw. für den Gebrauch gemäß Lizenzvertrag
Norbert Rüffer | Janina Wilmskötter: Presbyphagie, Kompensation und Schluckplanung<br />
7<br />
Altersbedingt veränderte<br />
Komponenten des Schluckaktes<br />
4) Später einsetzende Hyoidv erlagerung/<br />
spätere Initiierung des pharyngealen<br />
Schlucks<br />
5) Längere Dauer zur Erreichung der<br />
maximalen <strong>Verlag</strong>erungsposition des<br />
Hyoids<br />
6) Kürzere Dauer der maximalen Hyoidverlagerung<br />
unter Beibehaltung der<br />
Gesamt verlagerungsdauer<br />
7) Reduzierte Hyoid-Larynx-Approximation<br />
während des Schluck vorg<strong>ang</strong>s<br />
Nachweis/Evidenz zu finden in<br />
Autoren/Publikationsjahr Methode (VP: N, Alter; Diagnostiktool; etc.) Kommentar der Autoren<br />
(Einordnung des Befundes , etc.)<br />
Martin-Harris et al., 2007<br />
82 gesunde VPs (davon inkludiert: 76, im Mittel 58,7 Jahre (21–97)); VFS-<br />
Studie, 2 x 5 ml flüssiges Barium; simultane Durchführung von VFS und<br />
Messung des nasalen Atemstroms<br />
Leonard & McKenzie, 2006 VP-Gruppe: 151 gesunde VPs: 63 junge VPs (im Mittel 35 Jahre (18–57)),<br />
88 ältere VPs (im Mittel 70 Jahre (65–88)), VFS-Studie; 3ml und 20ml<br />
Flüssigkeitsschlucke<br />
Kendall & Leonard, 2001c Alter junge VP-Gruppe: 18–62, Alter ältere VP-Gruppe: 67–83;<br />
VFS-Studie; Schlucke: 1 ml und 20 ml Flüssigkeit<br />
Logemann et al., 2000 VP-Gruppe: nur Männer, 8 junge VPs (21–29 Jahre), 8 ältere VPs (80–94<br />
Jahre), VFS Studie, 2 x 1 ml und 10 ml Flüssigkeitsschlucke<br />
Humbert et al., 2009 VP-Gruppe: 12 junge gesunde VPs (im Mittel 27,9 Jahre (23-37)),<br />
11 ältere gesunde VPs (im Mittel 72,3 Jahre (64–83));<br />
fMRT- und VFS-Studie; untersucht wurden Speichel-, Wasser- und<br />
Bariumschlucke; Limitation: VFS erfolgte in liegender Position<br />
Kendall & Leonard, 2001b<br />
VP-Gruppe: gesunde Personen, 23 ältere VPs (67–83 Jahre),<br />
60 junge VPs: (18–62 Jahre);<br />
VFS-Studie; Flüssigkeitsschlucke von 1ml und 20ml, laterale VFS-Ansicht<br />
Yokoyama et al., 2000 3 VP-Gruppen von nicht-dysphagischen Personen: 32 junge VPs (21–31<br />
Jahre), 12 ältere VPs (61–74 Jahre), 12 alte VPs (75–89 Jahre)<br />
Manufluorographie (simultane Aufnahme von Manometrie und VFS);<br />
Flüssigkeitsschluck von 1 x 10 ml<br />
Kendall & Leonard, 2001c<br />
Kendall & Leonard, 2001c<br />
Leonard et al., 2004a<br />
Leonard et al., 2004b<br />
Alter junge VP-Gruppe: 18-62 Jahre, Alter alte VP-Gruppe: 67-83 Jahre;<br />
VFS-Studie; Schlucke: 1 ml und 20 ml Flüssigkeit<br />
Alter junge VP-Gruppe: 18–62 Jahre, Alter alte VP-Gruppe: 67–83 Jahre;<br />
VFS-Studie; Schlucke: 1 ml und 20 ml Flüssigkeit<br />
VP-Gruppe: Geschlecht: m und w getrennt; 172 gesunde VPs: 84 junge<br />
VPs (im Mittel 35 Jahre (18–57)), 88 ältere VPs (im Mittel 70 Jahre<br />
(65–88)); VFS-Studie; Flüssigkeitsschluck (20 ml)<br />
Geschlecht: m und w getrennt; VP-Gruppe: 169 gesunde VPs: 84 junge<br />
VPs (im Mittel 35 Jahre (18–57)), 85 ältere VPs (im Mittel 70 Jahre<br />
(65-88)); VFS-Studie; Flüssigkeitsschlucke (1, 3 und 20 ml)<br />
Vermutlich u.a. Folge der Abnahme der oropharyngealen Sensibilität<br />
M<strong>ang</strong>el der Evidenzlage: Häufig Nachweis in VFS-Studien; in diesen<br />
Fällen sind in der Regel Schlucke auf Aufforderung Untersuchungsgegenstand,<br />
von welchen bekannt ist, das sie eine frühere Schluckinitiierung<br />
aufweisen (d.h. die Bolusposition befindet sich mehr superior) als<br />
Schlucke ohne Aufforderung (siehe Daniels et al., 2007)<br />
Vermutlich u.a. Folge von 16) tiefere Larynxposition in Ruhe aus Tabelle<br />
1); Leonard et al., 2004a: trifft nur für Frauen zu (Männer zeigten kein<br />
altersabhängiges Approximationsausmaß zw. Larynx und Hyoid)<br />
Ausgabe 1 | 2013<br />
Urheberrechtlich geschütztes Material – Nutzung nur für den persönlichen Gebrauch bzw. für den Gebrauch gemäß Lizenzvertrag
Norbert Rüffer | Janina Wilmskötter: Presbyphagie, Kompensation und Schluckplanung<br />
8<br />
Altersbedingt veränderte<br />
Komponenten des Schluckaktes<br />
8) Geringere maximale Hyoid-<br />
Bewegung (für Männer zutreffend)<br />
Effekt scheint abhängig von Bolusvolumen<br />
und Geschlecht<br />
9) Höhere Maximal-Position des Hyoids<br />
Effekt scheint abhängig von Bolusvolumen<br />
und Geschlecht<br />
Nachweis/Evidenz zu finden in<br />
Autoren/Publikationsjahr Methode (VP: N, Alter; Diagnostiktool; etc.) Kommentar der Autoren<br />
(Einordnung des Befundes , etc.)<br />
Logemann et al., 2000<br />
Leonard et al., 2004a<br />
Gegenteilige/nicht unterstützende Evidenz zu 8)<br />
Kendall & Leonard, 2001c<br />
Leonard et al., 2004b<br />
Leonard et al., 2004a<br />
Logemann et al., 2002<br />
Kendall & Leonard, 2001c<br />
Gegenteilige/nicht unterstützende Evidenz zu 5)<br />
VP-Gruppe: nur Männer, 8 junge VPs (21–29 Jahre), 8 ältere VPs<br />
(80–94 Jahre), VFS Studie, 2 x 1 ml und 10 ml Flüssigkeitsschlucke<br />
VP-Gruppe: Geschlecht: m und w getrennt; 172 gesunde VPs:<br />
84 junge VPs (im Mittel 35 Jahre (18–57)), 88 ältere VPs (im Mittel 70<br />
Jahre (65–88)); VFS-Studie; Flüssigkeitsschluck (20ml)<br />
Geschlecht: m und w gemischt; Alter: alte VP-Gruppe: 67–83 Jahre,<br />
junge VP-Gruppe: 18–62 Jahre; Testung von 1 ml und 20 ml Flüssigkeit;<br />
VFS-Studie<br />
Geschlecht: m und w getrennt; VP-Gruppe: 169 gesunde VPs: 84 junge<br />
VPs (im Mittel 35 Jahre (18–57)), 85 ältere VPs (im Mittel 70 Jahre<br />
(65–88)); VFS-Studie; Flüssigkeitsschlucke (1, 3 und 20 ml)<br />
VP-Gruppe: Geschlecht: m und w getrennt; 172 gesunde VPs: 84 junge<br />
VPs (im Mittel 35 Jahre (18–57)), 88 ältere VPs (im Mittel 70 Jahre<br />
(65–88)); VFS-Studie; Flüssigkeitsschluck (20 ml)<br />
Geschlecht: w; Alter: alte VP-Gruppe: 80–93 Jahre, junge VP-Gruppe:<br />
21–29 Jahre; Testung von 1 ml und 10 ml Flüssigkeit;<br />
VFS-Studie<br />
Geschlecht: w und m gemischt; Alter: alte VP-Gruppe: 67–83 Jahre,<br />
junge VP-Gruppe: 18–62 Jahre; Testung von 1 ml Flüssigkeit;<br />
VFS-Studie<br />
Logemann et al., 2000 VP-Gruppe: nur Männer, 8 junge VPs (21–29 Jahre), 8 ältere VPs (80–94<br />
Jahre), VFS Studie, 2 x 1 ml und 10 ml Flüssigkeitsschlucke<br />
Kendall & Leonard, 2001c<br />
Leonard et al., 2004b<br />
Geschlecht: w und m gemischt; Alter: alte VP-Gruppe: 67–83 Jahre,<br />
junge VP-Gruppe: 18–62 Jahre; Testung von 20 ml Flüssigkeit;<br />
VFS-Studie<br />
Geschlecht: m und w getrennt; VP-Gruppe: 169 gesunde VPs (84 junge<br />
VPs (im Mittel 35 Jahre (18–57)), 85 ältere VPs (im Mittel 70 Jahre<br />
(65–88)); VFS-Studie; Flüssigkeitsschlucke (1, 3 und 20 ml)<br />
Ältere Männer zeigten signifikant geringeres Ausmaß der maximalen<br />
vertikalen und anterioren Hyoidverlagerung; Männer haben im Alter<br />
geringere Reserve<br />
Männer zeigen keinen altersabhängigen Unterschied in der maximalen<br />
Approximation zwischen Hyoid und Larynx; aber ältere Frauen mit CP<br />
bar (cricopharyngeale Enge) zeigen signifikant geringere Approximation<br />
als jüngere Frauen<br />
Bei 1 ml signifikant größeres hyoidales <strong>Verlag</strong>erungsausmaß bei alten im<br />
Vergleich zu jungen Personen; bei 20 ml Flüssigkeit kein Unterschied im<br />
Ausmaß der hyolaryngealen Bewegungen<br />
Kein Unterschied im Ausmaß der hyoidalen Bewegungen bei 20 ml bei<br />
Männern und bei Frauen<br />
Männer zeigen keinen altersabhängigen Unterschied in der maximalen<br />
Approximation zwischen Hyoid und Larynx; ältere Frauen mit CP bar<br />
zeigen signifikant geringere Approximation als jüngere Frauen<br />
Tendenziell größeres hyolaryngeales Bewegungsausmaß bei älteren<br />
Frauen als bei jüngeren Frauen<br />
Ältere Männer zeigten signifikant geringeres Ausmaß der ventralen und<br />
vertikalen hyoidalen Bewegungen Männer haben im Alter geringere<br />
muskuläre Reserve<br />
Kein Unterschied im Ausmaß der hyolaryngealen Bewegungen bei<br />
20 ml<br />
Kein Unterschied im Ausmaß der hyolaryngealen Bewegungen bei<br />
20 ml<br />
Ausgabe 1 | 2013<br />
Urheberrechtlich geschütztes Material – Nutzung nur für den persönlichen Gebrauch bzw. für den Gebrauch gemäß Lizenzvertrag
Norbert Rüffer | Janina Wilmskötter: Presbyphagie, Kompensation und Schluckplanung<br />
9<br />
Altersbedingt veränderte<br />
Komponenten des Schluckaktes<br />
10) Bei Männern geringere Muskel reserve<br />
der hyolaryngealen Bewegungen im<br />
Alter als bei Frauen<br />
11) Längere laryngeale <strong>Verlag</strong>erung<br />
(Zeitraum zwischen dem Beginn<br />
der Larynxelevation und dem der<br />
Rückbewegung des Larynx in seine<br />
Ruheposition)<br />
12) Größeres vertikales laryngeales<br />
Bewegungsausmaß<br />
Nachweis/Evidenz zu finden in<br />
Autoren/Publikationsjahr Methode (VP: N, Alter; Diagnostiktool; etc.) Kommentar der Autoren<br />
(Einordnung des Befundes , etc.)<br />
Logemann et al., 2000<br />
Logemann et al., 2002<br />
Gegenteilige/nicht unterstützende Evidenz zu 9)<br />
Leonard et al., 2004 a<br />
Rademaker et al., 1998<br />
VP-Gruppe: nur Männer, 8 junge VPs (21–29 Jahre), 8 ältere VPs<br />
(80–94 Jahre), VFS Studie, 2 x 1 ml und 10 ml Flüssigkeitsschlucke<br />
VP-Gruppe: nur Frauen; 8 junge VPs (21–29 Jahre), 8 ältere VPs<br />
(80–93 Jahre), VFS-Studie, 2 x je 1 ml und 10 ml Flüssigkeit<br />
VP-Gruppe: Geschlecht: m und w getrennt; 172 gesunde VPs (84 junge<br />
VPs (im Mittel 35 Jahre (18–57)), 88 ältere VPs (im Mittel 70 Jahre<br />
(65–88)); VFS-Studie; Flüssigkeitsschluck (20 ml)<br />
VP-Gruppe: 167 gesunde Frauen (21–89 Jahre), VFS-Studie, Flüssigkeitsschlucke<br />
von je 2 x 1 ml, 3 ml, 5 ml und 10 ml<br />
Logemann et al., 2002 VP-Gruppe: nur Frauen; 8 junge VPs (21–29 Jahre), 8 ältere VPs (80–93<br />
Jahre), VFS-Studie, 2 x je 1 ml und 10 ml Flüssigkeit<br />
13) Verlängerte laryngeale Verschlusszeit Rademaker et al., 1998 VP-Gruppe: 167 gesunde Frauen (21–89 Jahre), VFS-Studie, Flüssigkeitsschlucke<br />
von je 2 x 1 ml, 3 ml, 5 ml und 10 ml<br />
14) Größere Anteriorbewegung der<br />
Aryknorpel<br />
15) Größere maximale Pharynxweite bei<br />
pharyngealer Boluspassage<br />
16) Später erreichte maximale Pharynxkonstriktion<br />
in Relation zum Onset<br />
des pharyngealen Transits<br />
17) Längere Dauer zwischen maximaler<br />
Pharynxkonstriktion und Ende des<br />
Schlucks (Bolusaustritt aus OÖS)<br />
Logemann et al., 2002 VP-Gruppe: nur Frauen; 8 junge VPs (21–29Jahre), 8 ältere VPs (80–93<br />
Jahre), VFS-Studie, 2 x je 1 ml und 10 ml Flüssigkeit<br />
Leonard et al., 2004b<br />
Kendall & Leonard, 2001b<br />
Kendall & Leonard, 2001b<br />
Geschlecht: m und w getrennt; VP-Gruppe: 169 gesunde VPs: 84 junge<br />
VPs (im Mittel 35 Jahre (18–57)), 85 ältere VPs (im Mittel 70 Jahre<br />
(65–88)); VFS-Studie; Flüssigkeitsschlucke (1, 2 und 20 ml)<br />
VP-Gruppe: gesunde Personen, 23 ältere VPs (67–83 Jahre), 60 junge<br />
VPs: (18–62 Jahre); VFS-Studie; Flüssigkeitsschlucke von 1 ml und 20 ml,<br />
laterale VFS-Ansicht<br />
VP-Gruppe: gesunde Personen, 23 ältere VPs (67–83 Jahre), 60 junge<br />
VPs: (18–62 Jahre); VFS-Studie; Flüssigkeitsschlucke von 1 ml und 20 ml,<br />
laterale VFS-Ansicht<br />
Schlussfolgerung basiert u.a. auf Befund in 8); Männer scheinen durch<br />
ihren altersbedingten Verlust an Muskelreserve im Alter einem höheren<br />
Risiko für die Ausbildung von Dysphagien ausgesetzt zu sein<br />
Maximale Approximation von Larynx und Hyoid zeigt bei Männern<br />
keinen altersabhängigen Unterschied trotz tendenziell tiefer aufgehängtem<br />
Larynx bei älteren Männern; ältere Frauen hingegen zeigen<br />
geringere Approximation bei ebenfalls tiefer aufgehängtem Larynx<br />
Die längste <strong>Verlag</strong>erungsdauer wiesen Personen der Altersgruppe<br />
60–79 auf; 80–89-Jährige zeigten hingegen wiederum leicht kürzere<br />
Werte als 60–79-Jährige<br />
Trifft bei älteren Frauen im Vergleich zu jüngeren Frauen zu<br />
Die laryngeale Verschlusszeit zeigte sich bei Flüssigkeitsschlucken ab<br />
3 ml altersabhängig. Die längste Verschlussdauer wiesen Personen der<br />
Altersgruppe 60–79 auf; 80–89-Jährige zeigten hingegen wiederum<br />
leicht kürzere Zeitwerte als 60–79-Jährige<br />
Vermutlich Folge von Gewebsveränderungen, die die pharyngeale muskuläre<br />
Widerstandskraft zum Bolusdruck beeinträchtigen (wie Verlust an<br />
Masse, Elastizität, Kontraktion)<br />
Nachgewiesen für 20 ml Flüssigkeit<br />
Ausgabe 1 | 2013<br />
Urheberrechtlich geschütztes Material – Nutzung nur für den persönlichen Gebrauch bzw. für den Gebrauch gemäß Lizenzvertrag
Norbert Rüffer | Janina Wilmskötter: Presbyphagie, Kompensation und Schluckplanung<br />
10<br />
Altersbedingt veränderte<br />
Komponenten des Schluckaktes<br />
18) Größerer unverschlossener<br />
Pharynxraum (Luft oder Kontrastmittel<br />
enthaltend) bei maximaler<br />
Pharynxkonstriktion<br />
Parameter für pharyngeale<br />
Säuberung<br />
Nachweis/Evidenz zu finden in<br />
Autoren/Publikationsjahr Methode (VP: N, Alter; Diagnostiktool; etc.) Kommentar der Autoren<br />
(Einordnung des Befundes , etc.)<br />
Leonard et al., 2004a<br />
Leonard et al., 2004b<br />
Kendall & Leonard, 2001b<br />
nur nachgewiesen für<br />
Frauen<br />
VP-Gruppe: Geschlecht: m und w getrennt; 172 gesunde VPs: 84 junge<br />
VPs (im Mittel 35 Jahre (18–57)), 88 ältere VPs (im Mittel 70 Jahre<br />
(65–88)); VFS-Studie; Flüssigkeitsschluck (20 ml)<br />
Geschlecht: m und w getrennt; VP-Gruppe: 169 gesunde VPs: 84 junge<br />
VPs (im Mittel 35 Jahre (18–57)), 85 ältere VPs (im Mittel 70 Jahre<br />
(65–88)); VFS-Studie; Flüssigkeitsschlucke (1, 3 und 20 ml)<br />
VP-Gruppe: gesunde Personen, 23 ältere VPs (67–83 Jahre), 60 junge VPs<br />
(18–62 Jahre);<br />
VFS-Studie; Flüssigkeitsschlucke von 1 ml und 20 ml, laterale VFS-<br />
Ansicht<br />
19) erhöhte pharyngeale Kontraktion Herwaarden et al., 2003 VP-Gruppe: 84 gesunde Personen (im Mittel 44 Jahre (18–91) aufgeteilt<br />
in drei Altersgruppen), Manometrie-Studie<br />
20) Längere pharyngeale Kontraktionskraft<br />
Dejaeger et al., 1997 (Amplitude<br />
der Pharynxkontraktion ist<br />
höher im Alter)<br />
Gegenteilige/nicht unterstützende Evidenz zu 8)<br />
Robbins et al., 1992<br />
Herwaarden et al., 2003<br />
VP-Gruppe: 25 ältere VPs (im Mittel 80 Jahre), 18 junge VPs (im Mittel 20<br />
Jahre), Manometrie- und VFS-Studie, 3 x 10 ml Flüssigkeitsschlucke<br />
VP-Gruppe: m und w getrennt; 80 gesunde Personen; simultane Durchführung<br />
von Videofluoroskopie und Manometrie<br />
VP-Gruppe: 84 gesunde Personen (im Mittel 44 Jahre (18–91) aufgeteilt<br />
in drei Altersgruppen), Manometrie-Studie<br />
Herwaarden et al. 2003: ist möglicherweise ein kompensierender<br />
Mechanismus für die beeinträchtigte Funktion des OÖS<br />
Robbins et al. fanden keinen signifikanten Unterschied im Alter<br />
Ist möglicherweise ein kompensierender Mechanismus für die<br />
beeinträchtigte Funktion des OÖS<br />
Gegenteilige/nicht unterstützende Evidenz zu 9)<br />
Robbins et al., 1992<br />
VP-Gruppe: m und w getrennt; 80 gesunde Personen; simultane Durchführung<br />
von Videofluoroskopie und Manometrie<br />
21) Längerer velopharyngealer Verschluss Rademaker et al., 1998 VP-Gruppe: 167 gesunde Frauen (21–89 Jahre), VFS-Studie, Flüssigkeitsschlucke<br />
von je 2 x 1 ml, 3 ml, 5 ml und 10 ml<br />
22) Längere Transitzeiten (= Dauer, die<br />
der Bolus zur Passage eines bestimmten<br />
Segments bzw. einer bestimmten<br />
Strecke benötigt)<br />
Achtung: Die Begriffe bestimmter Transitzeiten,<br />
wie z.B. „Pharyngeale Transitzeit“,<br />
werden häufig von unterschiedlichen<br />
Autoren unterschiedlich belegt!<br />
Kendall & Leonard, 2001b<br />
(PT = Dauer zwischen erstem<br />
Moment, in dem die Zunge<br />
den Bolus aus einer Halteposition<br />
nach hinten über den<br />
Überg<strong>ang</strong> von hartem und weichen<br />
Gaumen transportiert bis<br />
zu dem Zeitpunkt, in dem das<br />
Bolusende den OÖS verlässt)<br />
VP-Gruppe: gesunde Personen, 23 ältere VPs (67–83 Jahre), 60 junge VPs<br />
(18–62 Jahre);<br />
VFS-Studie; Flüssigkeitsschlucke von 1 ml und 20 ml, laterale VFS-<br />
Ansicht<br />
Robbins et al. fanden keinen signifikanten Unterschied im Alter<br />
Mögliche Ursachen der längeren (pharyngealen) Transitzeiten könnten<br />
u.a. folgende strukturelle Veränderungen sein: Pharynxraumzunahme,<br />
erhöhter Widerstand am oberen Ösophagussphinkter (geringere<br />
Öffnungsweite)<br />
Zusätzlicher Faktor im Alter nach Kendall et al., 2004b: Das Vorliegen von<br />
medizinischen Diagnosen korreliert mit der Zunahme von pharyngealen<br />
Transitzeiten<br />
Ausgabe 1 | 2013<br />
Urheberrechtlich geschütztes Material – Nutzung nur für den persönlichen Gebrauch bzw. für den Gebrauch gemäß Lizenzvertrag
Norbert Rüffer | Janina Wilmskötter: Presbyphagie, Kompensation und Schluckplanung<br />
11<br />
Altersbedingt veränderte<br />
Komponenten des Schluckaktes<br />
Nachweis/Evidenz zu finden in<br />
Fortsetzung von 22) Yokoyama et al., 2000<br />
(PT und segmentale Transitzeiten;<br />
PT = Zeitraum zwischen<br />
dem Moment, in dem der<br />
Bolus den Manometrie-Sensor<br />
im Oropharynx berührt bis zu<br />
dem Zeitpunkt, in dem der<br />
Bolus den Sensor im OÖS berührt;<br />
segmentale Transitzeiten<br />
wurden an den Sensoren die<br />
oropharyngeal, hypopharyngeal<br />
und im OÖS platziert sind,<br />
gemessen (jeweils beginnend<br />
wenn der Bolus den Sensor<br />
berührt und endend wenn der<br />
Bolus den Sensor nicht mehr<br />
berührt))<br />
23) Längere pharyngeale Antwortzeit<br />
(pharyngeal response time: Zeitraum<br />
zwischen Beginn der Larynxelevation<br />
und dem Moment, in dem das Bolusende<br />
den OÖS passiert)<br />
Autoren/Publikationsjahr Methode (VP: N, Alter; Diagnostiktool; etc.) Kommentar der Autoren<br />
(Einordnung des Befundes , etc.)<br />
Leonard et al., 2004 a<br />
(HPT = Dauer zwischen dem<br />
Moment, in dem der Boluskopf<br />
die Valleculae verlässt bis zum<br />
Zeitpunkt, in dem das Bolusende<br />
den OÖS verlässt)<br />
Rademaker et al., 1998<br />
(PT = Zeitraum zwischen dem<br />
Moment, in dem der Boluskopf<br />
den Ramus mandibularis passiert<br />
bis zum Moment, in dem<br />
das Bolusende den oberen<br />
Ösophagussphinkter passiert)<br />
Gegenteilige/nicht unterstützende Evidenz zu 14)<br />
Rademaker et al., 1998<br />
(OT = Zeitraum vom Moment,<br />
in dem die Zungenbewegung<br />
den Bolus nach dorsal transportiert<br />
bis zum Moment, in<br />
dem der Boluskopf den Ramus<br />
mandibularis passiert)<br />
Rademaker et al., 1998<br />
3 VP-Gruppen von nicht-dysphagischen Personen: 32 junge VPs<br />
(21–31 Jahre), 12 ältere VPs (61–74 Jahre), 12 alte VPs (75–89 Jahre)<br />
Manufluorographie (simultane Aufnahme von Manometrie und VFS);<br />
Flüssigkeitsschluck von 1 x 10 ml<br />
VP-Gruppe: Geschlecht: m und w getrennt; 172 gesunde VPs: 84 junge<br />
VPs (im Mittel 35 Jahre (18–57)), 88 ältere VPs (im Mittel 70 Jahre<br />
(65–88)); VFS-Studie; Flüssigkeitsschluck (20 ml)<br />
VP-Gruppe: 167 gesunde Frauen (21–89 Jahre), VFS-Studie, Flüssigkeitsschlucke<br />
von je 2 x 1 ml, 3 ml, 5 ml und 10 ml<br />
VP-Gruppe: 167 gesunde Frauen (21–89 Jahre), VFS-Studie, Flüssigkeitsschlucke<br />
von je 2 x 1 ml, 3 ml, 5 ml und 10 ml<br />
VP-Gruppe: 167 gesunde Frauen (21–89 Jahre), VFS-Studie, Flüssigkeitsschlucke<br />
von je 2 x 1 ml, 3 ml, 5 ml und 10 ml<br />
Rademaker et al. (1998) fanden keinen Alterseffekt für die orale Transitzeit<br />
Die längsten pharyngealen Antwortzeiten wiesen Personen der Altersgruppe<br />
60–79 auf; 80–89-Jährige zeigten hingegen wiederum leicht<br />
kürzere Werte als 60–79-Jährige<br />
Ausgabe 1 | 2013<br />
Urheberrechtlich geschütztes Material – Nutzung nur für den persönlichen Gebrauch bzw. für den Gebrauch gemäß Lizenzvertrag
Norbert Rüffer | Janina Wilmskötter: Presbyphagie, Kompensation und Schluckplanung<br />
12<br />
Altersbedingt veränderte<br />
Komponenten des Schluckaktes<br />
24) Längere Dauer positiver Druckverhältnisse<br />
im Oropharynx und<br />
Hypopharynx<br />
25) Reduzierter Ruhetonus des oberen<br />
Ösophagussphinkters<br />
26) Erhöhter Resttonus im oberen Ösophagussphinkter<br />
beim Schlucken<br />
Nachweis/Evidenz zu finden in<br />
Autoren/Publikationsjahr Methode (VP: N, Alter; Diagnostiktool; etc.) Kommentar der Autoren<br />
(Einordnung des Befundes , etc.)<br />
Yokoyama et al., 2000 3 VP-Gruppen von nicht-dysphagischen Personen: 32 junge VPs (21–31<br />
Jahre), 12 ältere VPs (61–74 Jahre), 12 alte VPs (75–89 Jahre)<br />
Manufluorographie (simultane Aufnahme von Manometrie und VFS);<br />
Flüssigkeitsschluck von 1 x 10 ml<br />
Herwaarden et al., 2003<br />
Herwaarden et al., 2003<br />
VP-Gruppe: 84 gesunde Personen (im Mittel 44 Jahre (18–91) aufgeteilt<br />
in drei Altersgruppen), Manometrie-Studie<br />
VP-Gruppe: 84 gesunde Personen (im Mittel 44 Jahre (18–91) aufgeteilt<br />
in drei Altersgruppen), Manometrie-Studie<br />
Yokoyama et al. vermuten, dass der anhaltende positive pharyngeale<br />
Druck eine Adaptation zur altersbedingt reduzierten Feuchtigkeit der<br />
Pharynxschleimhäute darstellt.<br />
Folge einer geminderten Relaxation des OÖS<br />
27) Reduzierte Öffnungsweite des oberen<br />
Ösophagussphinkters<br />
Yokoyama et al., 2000 3 VP-Gruppen von nicht-dysphagischen Personen: 32 junge VPs (21–31<br />
Jahre), 12 ältere VPs (61–74 Jahre), 12 alte VPs (75–89 Jahre)<br />
Manufluorographie (simultane Aufnahme von Manometrie und VFS);<br />
Flüssigkeitsschluck von 1 x 10 ml<br />
Logemann et al., 2000 VP-Gruppe: nur Männer, 8 junge VPs (21–29 Jahre), 8 ältere VPs (80–94<br />
Jahre), VFS Studie, 2 x 1 ml und 10 ml Flüssigkeitsschlucke<br />
Shaw et al., 1995<br />
Leonard et al., 2004a<br />
Gegenteilige/nicht unterstützende Evidenz zu 18)<br />
VP-Gruppe: 14 gesunde ältere VPs (im Mittel 76 Jahre), 11 gesunde<br />
junge VPs (im Mittel 21 Jahre); Manufluorographie (simultane Aufnahme<br />
von Manometrie und VFS)<br />
VP-Gruppe: Geschlecht: m und w getrennt; 172 gesunde VPs (84 junge<br />
VPs (im Mittel 35 Jahre (18–57 Jahre), 88 ältere VPs (im Mittel 70 Jahre<br />
(65–88 Jahre); VFS-Studie; Flüssigkeitsschluck (20 ml)<br />
Vermutlich u.a. Folge von 14) erhöhter Resttonus beim Schlucken und<br />
Folge einer m<strong>ang</strong>elnden Flexibilität und Elastizität der OÖS-Muskulatur;<br />
Leonard et al., 2004 fanden eine signifikant geringere Öffnungsweite<br />
des OÖS bei älteren Personen mit CP bar im Vergleich zu jüngeren<br />
Personen; sie fanden aber keinen Unterschied zwischen älteren ohne CP<br />
bar und jüngeren Personen<br />
Leonard et al., 2004a<br />
VP-Gruppe: Geschlecht: m und w getrennt; 172 gesunde VPs (84 junge<br />
VPs (im Mittel 35 Jahre (18–57), 88 ältere VPs (im Mittel 70 Jahre (65–88);<br />
VFS-Studie; Flüssigkeitsschluck (20 ml)<br />
28) Zunahme der Häufigkeit von „CP bars“ Leonard et al., 2004a VP-Gruppe: Geschlecht: m und w getrennt; 172 gesunde VPs (84 junge<br />
VPs (im Mittel 35 Jahre (18–57), 88 ältere VPs (im Mittel 70 Jahre (65–88);<br />
VFS-Studie; Flüssigkeitsschluck (20 ml)<br />
29) Späterer Druckabfall/Relaxation am<br />
oberen Ösophagussphinkter in Relation<br />
zur Bolusposition<br />
30) Späterer Onset der Öffnung des<br />
oberen Ösophagussphinkters<br />
Yokoyama et al., 2000 3 VP-Gruppen von nicht-dysphagischen Personen: 32 junge VPs (21–31<br />
Jahre), 12 ältere VPs (61–74 Jahre), 12 alte VPs (75–89 Jahre)<br />
Manufluorographie (simultane Aufnahme von Manometrie und VFS);<br />
Flüssigkeitsschluck von 1 x 10 ml<br />
Shaw et al., 1995<br />
Shaw et al., 1995<br />
VP-Gruppe: 14 gesunde ältere VPs (im Mittel 76 Jahre), 11 gesunde<br />
junge VPs (im Mittel 21 Jahre); Manufluorographie (simultane Aufnahme<br />
von Manometrie und VFS)<br />
VP-Gruppe: 14 gesunde ältere VPs (im Mittel 76 Jahre), 11 gesunde<br />
junge VPs (im Mittel 21 Jahre); Manufluorographie (simultane Aufnahme<br />
von Manometrie und VFS)<br />
Leonard et al., 2004a fanden eine signifikant geringere Öffnungsweite<br />
des OÖS bei älteren Personen mit CP bar im Vergleich zu jüngeren<br />
Personen; sie fanden aber keinen Unterschied zwischen älteren ohne CP<br />
bar und jüngeren Personen<br />
Folge einer geminderten Relaxation des OÖS<br />
Druck am OÖS ist immer noch positiv im Moment des Eintritts des<br />
Bolus, d.h. bei älteren Personen besteht ein Widerstand bei Boluseintritt<br />
in den OÖS<br />
Ausgabe 1 | 2013<br />
Urheberrechtlich geschütztes Material – Nutzung nur für den persönlichen Gebrauch bzw. für den Gebrauch gemäß Lizenzvertrag
Norbert Rüffer | Janina Wilmskötter: Presbyphagie, Kompensation und Schluckplanung<br />
13<br />
Altersbedingt veränderte<br />
Komponenten des Schluckaktes<br />
31) Längere Öffnungsdauer des oberen<br />
Ösophagussphinkters<br />
Nachweis/Evidenz zu finden in<br />
Autoren/Publikationsjahr Methode (VP: N, Alter; Diagnostiktool; etc.) Kommentar der Autoren<br />
(Einordnung des Befundes , etc.)<br />
Leonard et al., 2004 a<br />
Robbins et al., 1992<br />
VP-Gruppe: Geschlecht: m und w getrennt; 172 gesunde VPs (84 junge<br />
VPs (im Mittel 35 Jahre (18–57), 88 ältere VPs (im Mittel 70 Jahre (65–88);<br />
VFS-Studie; Flüssigkeitsschluck (20 ml)<br />
VP-Gruppe: m und w getrennt; 80 gesunde Personen; Manufluorographie<br />
(simultane Durchführung von Videofluoroskopie und Manometrie)<br />
Logemann et al., 2002 VP-Gruppe: nur Frauen; 8 junge VPs (21–29 Jahre), 8 ältere VPs (80–93<br />
Jahre), VFS-Studie, 2 x je 1 ml und 10 ml Flüssigkeit<br />
Rademaker et al., 1998<br />
VP-Gruppe: 167 gesunde Frauen (21–89 Jahre), VFS-Studie, Flüssigkeitsschlucke<br />
von je 2 x 1 ml, 3 ml, 5 ml und 10 ml<br />
32) Herabgesetzter Hustenreflex Newnham & Hamilton, 1997 VP-Gruppe: 20 gesunde ältere VPs (im Mittel 83 Jahre), 20 junge VPs<br />
(im Mittel 27 Jahre); Inhalation über Vernebler von 10 ml destilliertem<br />
Wasser und Placebo (isotonische Saline) für 30 Sekunden<br />
33) Schlechtere Hustenreflexunterdrückung<br />
34) Reduzierte OPSE (=Oropharyngeale<br />
Schluckeffizienz; wird folgendermaßen<br />
berechnet: abgeschluckter<br />
Bolusanteil in Prozent geteilt durch<br />
die gesamte orale und pharyngeale<br />
Transitzeit)<br />
35) Verlängerte intradeglutitive<br />
Apnoephase<br />
Gegenteilige/nicht unterstützende Evidenz zu 22)<br />
Leow et al., 2011<br />
Leow et al., 2011<br />
Rademaker et al., 1998<br />
Leslie et al., 2005<br />
VP-Gruppe: 32 gesunde Personen: 16 ältere VPs (im Mittel 73 Jahre<br />
(62–85)), 16 junge VPs (im Mittel 25 Jahre (21–32)); FEES und Hustentestung<br />
mit Inhalation von Zitronensäure<br />
VP-Gruppe: 32 gesunde Personen: 16 ältere VPs (im Mittel 73 Jahre<br />
(62–85)), 16 junge VPs (im Mittel 25 Jahre (21–32)); FEES und Hustentestung<br />
mit Inhalation von Zitronensäure<br />
VP-Gruppe: 167 gesunde Frauen (21–89 Jahre), VFS-Studie, Flüssigkeitsschlucke<br />
von je 2 x 1 ml, 3 ml, 5 ml und 10 ml<br />
VP-Gruppe: 50 gesunde Personen (20–83 Jahre); Messung der nasalen<br />
Atemluft, Tonaufnahme am Hals durch ein Mikrofon; je 10 Schlucke von<br />
5 ml und 20 ml Wasser, 5 ml Joghurt<br />
Hiss et al., 2001 VP-Gruppe: 60 gesunde Personen (3 Altersgruppen mit je 10 w und 10<br />
m VPs: 20–39, 40–59, 60–83 Jahre); Messung der nasalen Atemluft und<br />
sEMG-Messung (zur Schluckidentifizierung) bei Speichelschlucken und<br />
je 3 x 10, 15, 20, 25 ml Flüssigkeitsschlucken<br />
Martin-Harris et al., 2005<br />
VP-Gruppe: 82 gesunde Personen; simultan VFS und nasale Atemluftmessung;<br />
2 x 5 ml Flüssigkeitsschlucke<br />
Unterschied bei Frauen ausgeprägter als bei Männern; insgesamt ggf.<br />
u.a. Folge einer m<strong>ang</strong>elnden Flexibilität und Elastizität der OÖS-Muskulatur<br />
Gemessen wurde die Hustenfrequenz (mittlere Hustenstoßfrequenz<br />
über 30 Sekunden)<br />
Kein klarer Zusammenh<strong>ang</strong> zwischen Alter und Veränderungen im<br />
Hustenreflex; allerdings können junge besser als alte Personen den<br />
Hustenreflex willkürlich unterdrücken<br />
Junge können besser als alte Personen den Hustenreflex willentlich<br />
unterdrücken; vermutlich steht dies im Zusammenh<strong>ang</strong> mit der im<br />
Alter bestehenden höheren Gefährdung der Atemwege, aufgrund eines<br />
geschwächten pulmonalen Systems und einer reduzierten neuromuskulären<br />
Reserve. Ebenso kann eine Begründung dieses Effekts in einer<br />
altersbedingten reduzierten kortikalen Hemmung liegen<br />
Die Altersgruppen 60–79 Jahre und 80–89 Jahre zeigten die niedrigsten<br />
OPSE-Werte; insgesamt war aber nur eine sehr geringe Abnahme der<br />
OPSE Werte zu beobachten (OPSE von 100 zeigte die jüngste VP-Gruppe,<br />
OPSE von 90 zeigte die älteste VP-Gruppe)<br />
Signifikant positive Korrelation zwischen Alter und Schluckapnoedauer<br />
bei 5 ml Wasser und 5 ml Joghurt<br />
In diesem Zusammenh<strong>ang</strong> fanden sie auch altersassoziiertes späteres<br />
Ende der Schluckapnoe; der Beginn der Schluckapnoe war hingegen<br />
nicht altersabhängig<br />
Ausgabe 1 | 2013<br />
Urheberrechtlich geschütztes Material – Nutzung nur für den persönlichen Gebrauch bzw. für den Gebrauch gemäß Lizenzvertrag
Norbert Rüffer | Janina Wilmskötter: Presbyphagie, Kompensation und Schluckplanung<br />
14<br />
Altersbedingt veränderte<br />
Komponenten des Schluckaktes<br />
Nachweis/Evidenz zu finden in<br />
Autoren/Publikationsjahr Methode (VP: N, Alter; Diagnostiktool; etc.) Kommentar der Autoren<br />
(Einordnung des Befundes , etc.)<br />
36) Frühere intradeglutitive Apnoephase Hiss et al., 2004 VP-Gruppe: 40 gesunde Personen; je 10 w und m in 2 Altersgruppen<br />
(junge VP-Gruppe: im Mittel 26 Jahre (20–30), ältere VP-Gruppe: im<br />
Mittel 71 Jahre (63–79); Messung der nasalen Atemluft und der Zungendruck<br />
(zur Schluckidentifizierung); je 3 Schlucke von 5 und 20 ml Wasser<br />
und Apfelsaft, 5 ml <strong>ang</strong>edickter Apfelsaft, 5 ml Apfelbrei<br />
37) Früherer supraglottischer Verschluss<br />
(in Relation zur Bolusankunft am OÖS)<br />
Gegenteilige/nicht unterstützende Evidenz zu 3)<br />
Martin-Harris et al., 2007 82 gesunde VPs (davon inkludiert: 76, im Mittel 58,7 Jahre (21–97));<br />
VFS-Studie, 2 x 5 ml flüssiges Barium; simultane Durchführung von VFS<br />
und Messung des nasalen Atemstroms<br />
Kendall et al., 2004 a<br />
VP-Gruppe: 123 gesunde Personen (ältere VP-Gruppe: 65–88 Jahre,<br />
junge VP-Gruppe: 18–62 Jahre); VFS-Studie; 1 ml und 20 ml Flüssigkeitsschlucke<br />
Insgesamt zeigen alte Personen einen signifikant früheren Beginn der<br />
Schluckapnoe. Bei Einzelgruppenanalysen zeigte sich ein signifikanter<br />
Unterschied im Beginn der Schluckapnoephase nur noch zwischen<br />
jungen und älteren Männern für 20 ml Schlucke. Für 5 ml Schlucke und<br />
für Frauen bei beiden Schluckvolumen wurden keine signifikanten<br />
Einzelgruppenunterschiede gefunden.<br />
Tendenziell späterer Onset der Schluckapnoe in Relation zur Boluskopfankunft<br />
am hinteren Kieferknochen<br />
Signifikanter Unterschied nachgewiesen für Bolusmengen von 20 ml,<br />
kein Unterschied bei 1 ml<br />
(supraglottischer Verschluss = Verschluss durch Approximation von<br />
Epiglottis und Aryknorpel)<br />
Ausgabe 1 | 2013<br />
Urheberrechtlich geschütztes Material – Nutzung nur für den persönlichen Gebrauch bzw. für den Gebrauch gemäß Lizenzvertrag
Norbert Rüffer | Janina Wilmskötter: Presbyphagie, Kompensation und Schluckplanung<br />
15<br />
Tabelle 3: Symptomatische Veränderungen des alternden Schlucksystems<br />
Altersbedingt veränderte<br />
Komponenten<br />
des Schluckaktes<br />
1) Erhöhtes Auftreten von (in der<br />
Regel) stillen Aspirationen<br />
Nachweis/Evidenz zu finden in<br />
Autoren/Publikationsjahr Methode (VP: N, Alter; Diagnostiktool; etc.) Kommentar der Autoren<br />
(Einordnung des Befundes , etc.)<br />
Butler et al., 2009a<br />
Butler et al., 2010<br />
Butler et al., 2012 a<br />
Gegenteilige/nicht unterstützende Evidenz zu 1)<br />
vgl. Daggett et al., 2006<br />
Allen et al., 2010<br />
VP-Gruppe: 44 gesunde Personen: 23 jüngere Personen<br />
(im Mittel 30 Jahre (20–40)), 21 ältere Personen (im<br />
Mittel 75 Jahre (66–84)); Simultane Durchführung von<br />
Manometrie und FEES; Schlucke von je 2 x 5ml und<br />
10ml Wasser und Milch in zwei Durchgängen<br />
(= 8 Schlucke)<br />
VP-Gruppe: 76 gesunde Personen (18 Personen im<br />
Alter von 61–70 Jahren, 28 Personen im Alter von<br />
71–80 Jahren, 30 Personen im Alter von 81–90 Jahren),<br />
FEES-Studie, Schlucke von Wasser, fettarmer, 2%iger<br />
Milch und Vollmilch, je 5 ml, 10 ml, 15 ml und 20 ml,<br />
über Becher und Strohhalm<br />
VP-Gruppe: 18 ältere gesunde Personen (9 VPs, die in<br />
FEES-Untersuchung ein Jahr zuvor aspiriert hatten,<br />
9 VPs, die in FEES-Untersuchung ein Jahr zuvor nicht<br />
aspiriert hatten); FEES-Studie; untersucht wurden je<br />
36 Schlucke (5, 10, 15, 20 ml Milchbolus (fettarm, 2%,<br />
Vollmilch, Soja), und Wasser via Becher und Strohhalm<br />
VP-Gruppe: 98 gesunde Personen, 20–94 Jahre;<br />
VFS-Studie; Schlucke von je 2 x 1 ml, 3 ml, 5 ml, 10<br />
ml, unkontrollierter Becherschluck Flüssigkeit; 3 ml<br />
Pudding, ¼ Keks, Apfelbiss<br />
VP-Gruppe: 149 gesunde Personen (im Mittel 57 Jahre);<br />
VFS-Studie<br />
Ergebnisse werden von Replikationsstudie Butler, 2009b<br />
unterstützt (Überprüfung der Effekte eines Manometrie-Katheters<br />
auf Ergebnisse): VP-Gruppe: 20 ältere VPs (im Mittel<br />
79 Jahre), 2 Konditionen randomisiert; FEES vs. simultan FEES<br />
und Manometrie, jede VP führte 28 Schlucke durch (Wasser,<br />
Barium, Milch, je 5 ml und 10 ml über Spritze und selbstkontrolliert<br />
über Becher sowie Pudding, Cracker)<br />
28% aller gesunden Personen, die älter als 60 Jahre waren,<br />
zeigten Aspirationen bei Flüssigkeiten, allerdings im Durchschnitt<br />
nur bei 3% aller untersuchter Flüssigkeitsschlucke<br />
(Ergebnisse waren unabhängig davon, ob Manometrie-<br />
Katheter eingesetzt war oder nicht)<br />
Ebenfalls werden die Befunde von einer Studie von Butler et<br />
al. 2011 unterstützt (VP-Gruppe: 19 gesunde VPs (> 65 Jahre,<br />
im Mittel 79 Jahre (69–87)), Manometrie- und FEES-Studie;<br />
mit Manometriekatheter: je 2 Schlucke von 5 ml und 10 ml<br />
Wasser und Milch; ohne Manometriekatheter: je 2 Schlucke<br />
von 5 ml und 10 ml Milch und Wasser über Spritze und je 2<br />
Schlucke von 5 ml, 10 ml, 15 ml Milch und Wasser via Becher.<br />
Hier konnten die Autoren erneut Aspiration (vor allem bei<br />
Milch) bei älteren gesunden Personen nachweisen.<br />
Butler et al. fanden keine Veränderungen des Aspirationsstatus<br />
unter den VPs, d.h. die Personen die ein Jahr zuvor<br />
Aspiration gezeigt hatten, zeigten dies auch in der Untersuchungswiederholung<br />
und die Personen, die keine Aspiration<br />
gezeigt hatten, taten dies erneut nicht<br />
Keine Aspiration nachgewiesen<br />
Am ehesten Folge von folgenden<br />
funktionellen Veränderungen<br />
Abnahme der pharyngealen und<br />
supraglottischen Sensibilität;<br />
herabgesetzter Hustenreflex; später<br />
einsetzende pharyngeale Schluckinitiierung;<br />
häufigere postdeglutitive<br />
Inspiration; zudem ggf. Folge<br />
im Rahmen der symptomatischen<br />
Veränderung einer Zunahme oropharyngealer<br />
Reste (funktionelle<br />
Ursache hierzu siehe unten bei 3)<br />
4) und 5))<br />
Ausgabe 1 | 2013<br />
Urheberrechtlich geschütztes Material – Nutzung nur für den persönlichen Gebrauch bzw. für den Gebrauch gemäß Lizenzvertrag
Norbert Rüffer | Janina Wilmskötter: Presbyphagie, Kompensation und Schluckplanung<br />
16<br />
Altersbedingt veränderte<br />
Komponenten<br />
des Schluckaktes<br />
Nachweis/Evidenz zu finden in<br />
Autoren/Publikationsjahr Methode (VP: N, Alter; Diagnostiktool; etc.) Kommentar der Autoren<br />
(Einordnung des Befundes , etc.)<br />
Fortsetzung von 1) Yoshikawa et al., 2005 VP-Gruppe: 19 gesunde ältere Personen (80–87Jahre),<br />
14 gesunde jüngere Personen (24–32 Jahre); Darstellung<br />
erfolgte mittels sogenannter „cinefluorography“,<br />
Flüssigkeitsschlucke von 3 x 10 ml<br />
2) Erhöhtes Auftreten von (in der<br />
Regel) stillen Penetrationen<br />
(v.a. bei Flüssigkeiten)<br />
Humbert et al., 2009<br />
vgl. Daggett et al., 2006<br />
Allen et al., 2010<br />
Daniels et al., 2004<br />
Butler et al., 2009a<br />
VP-Gruppe: 12 junge gesunde VPs (im Mittel 27,9 Jahre<br />
(23–37)), 11 ältere gesunde VPs (im Mittel 72,3 Jahre<br />
(64–83));<br />
fMRT- und VFS-Studie; untersucht wurden Speichel-,<br />
Wasser- und Bariumschlucke; Limitation: VFS erfolgte<br />
in liegender Position<br />
VP-Gruppe: 98 gesunde Personen, 20–94 Jahre;<br />
VFS-Studie; Schlucke von je 2 x 1 ml, 3 ml, 5 ml,<br />
10 ml, unkontrollierter Becherschluck Flüssigkeit;<br />
3 ml Pudding, ¼ Keks, Apfelbiss<br />
VP-Gruppe: 149 gesunde Personen (im Mittel 57 Jahre);<br />
VFS-Studie<br />
VP-Gruppe: 38 gesunde Männer (20 junge VPs (im Mittel<br />
29 Jahre (25–35), 18 ältere VPs (im Mittel 69 Jahre<br />
(60–83)), VFS-Studie; 2 x 10 Sek. Strohhalmtrinken aus<br />
einem mit 300 ml Flüssigkeit gefüllten Becher<br />
VP-Gruppe: 44 gesunde Personen: 23 jüngere Personen<br />
(im Mittel 30 Jahre (20–40)), 21 ältere Personen (im<br />
Mittel 75 Jahre (66–84)); Simultane Durchführung von<br />
Manometrie und FEES; Schlucke von je 2 x 5 ml und<br />
10ml Wasser und Milch in zwei Durchgängen<br />
(= 8 Schlucke)<br />
Flüssigkeit: Personen < 50Jahre zeigten Penetration<br />
bei 7,4% aller Schlucke unterschiedlicher Volumen; Personen<br />
≥ 50Jahre zeigten Penetration bei 16,8%. Andere Konsistenzen<br />
(Pudding, Keks, Apfel): Personen < 50Jahre zeigten keine<br />
Penetration, Personen ≥ 50Jahre zeigten jeweils signifikant<br />
häufigere Penetration<br />
Penetrationen waren insgesamt selten, aber mehr in der<br />
älteren VP-Gruppe zu beobachten<br />
Ergebnisse werden von Replikationsstudie Butler 2009b<br />
unterstützt (Überprüfung der Effekte eines Manometrie-Katheters<br />
auf Ergebnisse): VP-Gruppe: 20 ältere VPs (im Mittel<br />
79 Jahre), 2 Konditionen randomisiert; FEES vs. simultan FEES<br />
und Manometrie, jede VP führte 28 Schlucke durch (Wasser,<br />
Barium, Milch, je 5 ml und 10 ml über Spritze und selbstkontrolliert<br />
über Becher sowie Pudding, Cracker)<br />
Am ehesten Folge von folgenden<br />
funktionellen Veränderungen<br />
Siehe 1)<br />
Yoshikawa et al., 2005<br />
(fanden ein häufigeres<br />
Auftreten von Mehrfachschlucken/Bolusteilungen<br />
(piecemeal deglutition) bei<br />
einem Bolus)<br />
VP-Gruppe: 19 gesunde ältere Personen (80–87Jahre),<br />
14 gesunde jüngere Personen (24–32 Jahre); Darstellung<br />
erfolgte mittels sogenannter „cinefluorography“,,<br />
Flüssigkeitsschlucke von 3 x 10 ml<br />
Ausgabe 1 | 2013<br />
Urheberrechtlich geschütztes Material – Nutzung nur für den persönlichen Gebrauch bzw. für den Gebrauch gemäß Lizenzvertrag
Norbert Rüffer | Janina Wilmskötter: Presbyphagie, Kompensation und Schluckplanung<br />
17<br />
Altersbedingt veränderte<br />
Komponenten<br />
des Schluckaktes<br />
3) Vermehrtes Auftreten von<br />
Residuen im Mundraum<br />
Nachweis/Evidenz zu finden in<br />
Autoren/Publikationsjahr Methode (VP: N, Alter; Diagnostiktool; etc.) Kommentar der Autoren<br />
(Einordnung des Befundes , etc.)<br />
Ono et al., 2007<br />
VP-Gruppe: 14 gesunde Personen (65–93 Jahre),<br />
VFS-Studie; Schlucke von 9 g Brot<br />
Am ehesten Folge von folgenden<br />
funktionellen Veränderungen<br />
Reduzierte Zungenkraft, reduzierte<br />
orale Sensibilität<br />
Yoshikawa et al., 2005<br />
(fanden ein häufigeres<br />
Auftreten von Mehrfachschlucken/Bolusteilungen<br />
(piecemeal deglutition) bei<br />
einem Bolus)<br />
VP-Gruppe: 19 gesunde ältere Personen (80–87Jahre),<br />
14 gesunde jüngere Personen (24–32 Jahre); Darstellung<br />
erfolgte mittels sogenannter „cinefluorography“,<br />
Flüssigkeitsschlucke von 3 x 10 ml<br />
4) Vermehrtes Auftreten von<br />
Residuen in den Valleculae<br />
Humbert et al., 2009<br />
VP-Gruppe: 12 junge gesunde VPs (im Mittel 27,9 Jahre<br />
(23–37)), 11 ältere gesunde VPs (im Mittel 72,3 Jahre<br />
(64–83));<br />
fMRT- und VFS-Studie; untersucht wurden Speichel-,<br />
Wasser- und Bariumschlucke; Limitation: VFS erfolgte<br />
in liegender Position<br />
Geminderte Zungenbasisretraktion,<br />
reduzierte Hyoid-<strong>Verlag</strong>erung,<br />
Zunahme der Pharynxgröße<br />
Butler et al., 2009a<br />
VP-Gruppe: 44 gesunde Personen: 23 jüngere Personen<br />
(im Mittel 30 Jahre (20–40)), 21 ältere Personen (im<br />
Mittel 75 Jahre (66–84)); Simultane Durchführung von<br />
Manometrie und FEES; Schlucke von je 2 x 5 ml und<br />
10ml Wasser und Milch in zwei Durchgängen<br />
(= 8 Schlucke)<br />
Nachgewiesen für 5 ml Wasser<br />
Dejaeger et al., 1997<br />
VP-Gruppe: 25 ältere VPs (im Mittel 80 Jahre), 18 junge<br />
VPs (im Mittel 20 Jahre), Manufluorographie (simultane<br />
Durchführung von VFS und Manometrie), 3 x 10 ml<br />
Flüssigkeitsschlucke<br />
5) Vermehrtes Auftreten von<br />
Residuen in den Recessi<br />
piriformes<br />
Butler et al., 2009a<br />
VP-Gruppe: 44 gesunde Personen: 23 jüngere Personen<br />
(im Mittel 30 Jahre (20–40)), 21 ältere Personen (im<br />
Mittel 75 Jahre (66–84)); Simultane Durchführung von<br />
Manometrie und FEES; Schlucke von je 2 x 5 ml und<br />
10ml Wasser und Milch in zwei Durchgängen<br />
(= 8 Schlucke)<br />
Nachgewiesen für 5ml und 10ml Milch<br />
Geringere Larynx-Hyoid-Approximation,<br />
Zunahme der Pharynxgröße<br />
Dejaeger et al., 1997<br />
VP-Gruppe: 25 ältere VPs (im Mittel 80 Jahre), 18 junge<br />
VPs (im Mittel 20 Jahre), Manufluorographie (simultane<br />
Durchführung von VFS und Manometrie), 3 x 10 ml<br />
Flüssigkeitsschlucke<br />
6) Vermehrtes Auftreten von<br />
Resten im oberen Ösophagussphinkter<br />
Humbert et al., 2009<br />
VP-Gruppe: 12 junge gesunde VPs (im Mittel 27,9 Jahre<br />
(23–37)), 11 ältere gesunde VPs (im Mittel 72,3 Jahre<br />
(64–83));<br />
fMRT- und VFS-Studie; untersucht wurden Speichel-,<br />
Wasser- und Bariumschlucke; Limitation: VFS erfolgte<br />
in liegender Position<br />
Geringere Hyoid-<strong>Verlag</strong>erung, geringer<br />
Öffnungsweite des OÖS<br />
Ausgabe 1 | 2013<br />
Urheberrechtlich geschütztes Material – Nutzung nur für den persönlichen Gebrauch bzw. für den Gebrauch gemäß Lizenzvertrag
Norbert Rüffer | Janina Wilmskötter: Presbyphagie, Kompensation und Schluckplanung<br />
18<br />
Altersbedingt veränderte<br />
Komponenten<br />
des Schluckaktes<br />
Nachweis/Evidenz zu finden in<br />
Autoren/Publikationsjahr Methode (VP: N, Alter; Diagnostiktool; etc.) Kommentar der Autoren<br />
(Einordnung des Befundes , etc.)<br />
7) häufigeres Nachschlucken Ono et al., 2007 VP-Gruppe: 14 gesunde Personen (65–93 Jahre), VFS-<br />
Studie; Schlucke von 9g Brot<br />
8) häufigere Nennung von<br />
Dysphagie-Symptomen wie:<br />
Husten/Räuspern beim Essen,<br />
Steckenbleiben von Essen im<br />
Hals, Kauen problematisch,<br />
vermehrtes Vorkommen von<br />
Speichel und Sekret<br />
9) Reduziertes maximales<br />
Schluckvolumen<br />
Yoshikawa et al. 2005<br />
(fanden ein häufigeres<br />
Auftreten von Mehrfachschlucken<br />
/ Bolusteilungen<br />
(piecemeal deglutition) bei<br />
einem Bolus)<br />
Gegenteilige/nicht unterstützende Evidenz zu 7)<br />
Leslie et al., 2005<br />
Leow et al., 2010<br />
Gegenteilige/nicht unterstützende Evidenz zu 8)<br />
VP-Gruppe: 19 gesunde ältere Personen (80–87Jahre),<br />
14 gesunde jüngere Personen (24–32 Jahre); Darstellung<br />
erfolgte mittels sogenannter „cinefluorography“,<br />
Flüssigkeitsschlucke von 3 x 10 ml<br />
VP-Gruppe: 50 gesunde Personen (20–83 Jahre);<br />
Messung der nasalen Atemluft, Tonaufnahme am Hals<br />
durch ein Mikrofon; je 10 Schlucke von 5 ml und 20 ml<br />
Wasser, 5 ml Joghurt<br />
Fragebogen zur Lebensqualität in Bezug zum Schlucken:<br />
SWAL-QOL; VP-Gruppe: 16 gesunde junge Personen<br />
(8 Männer und 8 Frauen (im Mittel 25,1 Jahre)),<br />
16 gesunde ältere Personen (8 Männer und 8 Frauen<br />
(im Mittel 72,8 Jahre)), 32 Personen mit idiopathischem<br />
Morbus Parkinson (im Mittel 68,5 Jahre).<br />
Siehe Tabelle 1) Punkt 11): Abnahme der Speichelproduktion im Alter und Zunahme<br />
von Xerostomie<br />
Kalf et al., 2011<br />
Frank & Schindler, 2012<br />
VP-Gruppe: 200 gesunde Personen (20– > 80Jahre);<br />
Messung der maximalen Wasserschluckmenge, die in<br />
einem Schluck heruntergeschluckt werden konnte<br />
VP-Gruppe: 82 jüngere Personen (im Mittel 78,2 Jahre<br />
(60–98)), 53 ältere Personen (im Mittel 39,2 Jahre<br />
(20–60)); Messung des Einzelschluckvolumens, des<br />
Maximalschluckvolumens, des konsekutiven Trinkens<br />
Ono et al., 2007: Alter stand in Korrelation mit der Anzahl der<br />
Schlucke bei einem Stück Brot<br />
Alter stand nicht in signifikanter Korrelation zum Auftreten<br />
von mehrfachen Schlucken bei einem Bolus<br />
Alte Personen berichteten häufiger von Symptomen wie<br />
Husten, Räuspern und Steckenbleiben von Nahrung beim<br />
Essen und Trinken als junge Personen, aber die Gesamtbewertung<br />
Lebensqualität in Bezug auf das Schlucken wurde<br />
nicht signifikant schlechter bewertet<br />
Das maximale Schluckvolumen stieg in Verbindung mit der<br />
Körpergröße und sank in Verbindung mit dem Alter der<br />
Probanden.<br />
Das maximale Schluckvolumen war signifikant geringer bei<br />
älteren Personen im Vergleich zu Jüngeren<br />
Am ehesten Folge von folgenden<br />
funktionellen Veränderungen<br />
Vermutlich Folge von vermehrten<br />
oropharyngealen Residuen 3) 4) 5),<br />
zugrundeliegende funktionelle Veränderungen<br />
siehe dort; bzw. auch<br />
Folge von Verhaltensänderungen<br />
(„piecemeal deglutition“)<br />
Vermutlich Folge der Wahrnehmung<br />
eben genau dieser Veränderungen<br />
im Schluckakt älterer<br />
Personen (vermehrte Aspirationen/<br />
Penetrationen, vermehrte Reste,<br />
reduzierte Beißkraft, veränderter<br />
Zahnstatus im Alter, verändertes<br />
Speichelaufkommen)<br />
Ausgabe 1 | 2013<br />
Urheberrechtlich geschütztes Material – Nutzung nur für den persönlichen Gebrauch bzw. für den Gebrauch gemäß Lizenzvertrag
Norbert Rüffer | Janina Wilmskötter: Presbyphagie, Kompensation und Schluckplanung<br />
19<br />
Literaturverzeichnis Anh<strong>ang</strong><br />
Allen, J.E., White, C.J., Leonard, R.J., Belafsky, P. (2010). Prevalence of penetration<br />
and aspiration on videofluoroscopy in normal individuals without dysphagia.<br />
Otolaryngeal Head and Neck Surgery 142, 2, 208-213<br />
Aviv, J.E., Martin, J.H., Jones, M.H., Wee, T.A., Damond, B., Keen, M.S., Ritzer, A.<br />
(1994). Age related ch<strong>ang</strong>es in pharyngeal and supraglottic sensation. Ann Otol<br />
Rhinol Laryngol, 103(10), 749-752<br />
Butler, S.G., Stuart, A. & Kemp, S. (2009 a). Flexible Endoscopic Evaluation of<br />
Swallowing in Healthy Young and Older Adults. Annals of Otology, Rhinology<br />
& Laryngology 118, 99-106<br />
Butler, S.G., Stuart, A., Markley, L. & Rees, C. (2009b). Penetration and Aspiration<br />
in Healthy Older Adults as Assessed During Endoscopic Evaluation of Swallowing.<br />
Ann Otol Rhinol Laryngol 118, 190-198<br />
Butler, S.G., Stuart, A., Leng, X., Rees, C., Williamson, J. & Kritchevsky, B. (2010).<br />
Factors Influencing Aspiration During Swallowing in Healthy Older Adults.<br />
The Laryngoscope 120, 2147-2152<br />
Butler, S.G., Stuart, A., Wilhelm, E., Rees, C., Williamson, J. & Kritchevsky, S.<br />
(2011). The effects of aspiration status, liquid type, and bolus volume on pharyngeal<br />
peak pressure in healthy older adults. Dysphagia, 26 (3), 225-23<br />
Butler, S.G., Todd, T., Stuart, A. & Lintzenich, C. (2012 a). Stability of Aspiration<br />
Status in Healthy older Adults. Poster Presentation at the 20 th Annual DRS<br />
Meeting 2012, Abstract. 118<br />
Burkhead, L.M., Sapienza, C.M. & Rosenbek, J.C. (2007). Strength-training exercise<br />
in dysphagia rehabilitation: Principles, procedures and directions for<br />
future research. Dysphagia, 22(3), 251-265<br />
Calhoun, K.H., Gibson, B., Hartley, L., Minton, J. & Hokanson, J.A. (1992). Agerelated<br />
ch<strong>ang</strong>es in oral sensation. Laryngoscope, 102(2), 109-116<br />
Campbell, N.J., McComas, A.J. & Petito F (1973). Physiological ch<strong>ang</strong>es in ageing<br />
muscles. Journal of Neurology, Neurosurgery, and Psychiatry, 36, 174-182<br />
Carlos, J.P. & Wolfe, M.D. (1989). Methodological and nutritional issues in assessing<br />
the oral health of aged subjects. The American Journal of Clinical Nutrition,<br />
50, 1210-1218 Daggett, A., Logemann, J., Rademaker, A. & Pauloski, B. (2006).<br />
Laryngeal Penetration During Deglutition in Normal Subjects of Various Ages.<br />
Dysphagia 21(4), 270-274<br />
Daniels, S.K., Corey, D.M., Hadskey, L.D., Rosenbek, J.C. & Foundas, A.L. (2004).<br />
Mechanism of Sequential Swallowing During Straw Drinking in Healthy<br />
Young and Older Adults. Journal of Speech, l<strong>ang</strong>uage, and Hearing Research, 47,<br />
33-45<br />
Daniels, S.K., Schroeder, M.F., DeGeorge, P.C., Corey, D.M. & Rosenbek, J.C.<br />
(2007). Effects of verbal cue in bolus flow during swallowing. Am J Speech L<strong>ang</strong><br />
Pathol, 16, 140-147<br />
Dejaeger, E., Pelemans, W., Ponette, E. & Joosten, E. (1997). Mechnisms Involvend<br />
in Postdeglutitive Retention in the Elderly, Dysphagia, 12(2), 63-67<br />
Ausgabe 1 | 2013<br />
Deschenes, M.R. (2004). Effects of Aging on Muscle Fibre Type and Size. Sports<br />
Med, 34(12), 809-824<br />
Frank, U. & Schindler, W. (2012). Single Sip and Sequential Sips: can we predict<br />
sequential swallowing rates from the single sip size? Paper Presentation at the<br />
20 th Annual DRS Meeting 2012, Abstract 93<br />
Ghezzi, E.M. & Ship, J.A. (2003). Aging and Secretory Reserve Capacity of Major<br />
Salivary Glands. Journal of Dental Research, 82, 844-848<br />
Herwaarden, M.A. van, Katz, P.O., Gideon, R.M., Barrett, Castell, J.A., Achem, S.<br />
& Castell, D.O. (2003). Are Manometric Parameters of the Upper Esophageal<br />
Spincter and Pharynx Affected by Age and Gender? Dysphagia, 18(3), 211-217<br />
Hiss, S.G., Strauss, M., Treole, K., Stuart, A. & Boutilier, S. (2004). Effects of Age,<br />
Gender, Bolus Volume, Bolus Viscosity, and Gustation on Swallowing Apnea<br />
Onset Relative to Lingual Bolus Propulsion Onset in Normal Adults. Journal of<br />
Speech, L<strong>ang</strong>uage and Hearing Research, 47, 572-583<br />
Hiss, S.G., Treole, K. & Stuart, A. (2001). Effects of Age, Gender, Bolus, Volume<br />
and Trial on Swallowing Apnea Duration and Swallow Respiratory Phase Relationship<br />
of Normal Adults. Dysphagia, 16(2), 128-135<br />
Humbert, I., Fitzgerald, M., McLaren, D., Johnson, S., Porcaro, E., Kosmatka, K.,<br />
Hind, K. & Robbins, J. (2009). Neurophysiology of Swallowing: Effects of Age<br />
and Bolus Type. J. Neuroimage, 44 (3), 982-991<br />
Kalf, J.G., Knuijt, S., Weikamp, J.G. & de Swart, B.J.M. (2011). Normal values of the<br />
swallowing volume test. Paper presented at the Dysphagia Research Society<br />
2011<br />
Kendall, K.A., Leonard, R.J. & McKenzie, S. (2004a). Airway Protection: Evaluation<br />
with Videofluoroscopy. Dysphagia, 19(2), 65-70<br />
Kendall, K.A., Leonard, R.J. & McKenzie, S. (2004b). Common Medical Conditions<br />
in the Elderly: Impact on Pharyngeal Bolus Transit. Dysphagia, 19(2),<br />
71-77<br />
Kendall, K.A. & Leonard, R.J. (2001a). Bolus Transit and Airway Protection Coordination<br />
in Older Dysphagic Patients. The Laryngoscope, 111(11), 2017-2021<br />
Kendall, K.A. & Leonard, R.J. (2001b). Pharyngeal Constriction in Elderly Dysphagic<br />
Patients Compared with Young and Elderly Nondysphagic Controls.<br />
Dysphagia, 16(4), 272-278<br />
Kendall, K.A. & Leonard, R.J. (2001c). Hyoid Movement During Swallowing in<br />
Older Patients With Dysphagia. Arch Otolaryngol Head Neck Surg, 127, 1224-<br />
1229 Leonard, R. & McKenzie, M.S. (2006). Hyoid-Bolus Transit Latencies in<br />
Normal Swallow. Dysphagia 21(3), 183-190<br />
Leonard, R., Kendall, K. & McKenzie, S. (2004 a). UES Opening and Cricopharyngeal<br />
Bar in Nondysphagic Elderly and Nonelderly Adults, Dysphagia, 19(3),<br />
182-191.<br />
Leonard, R., Kendall, K.A. & McKenzie, S. (2004b). Structural displacements affecting<br />
pharyngeal constriction in nondysphagic elderly and nonelderly adults.<br />
Dysphagia, 19(4), 133-141<br />
Leow L.P., Beckert L., Anderson T. & Huckabee M.L. (2011). Ch<strong>ang</strong>es in Chemosensitivity<br />
and Mechanosensitivity in Aging and Parkinson’s Disease. Dysphagia<br />
27(1), 106-114<br />
Urheberrechtlich geschütztes Material – Nutzung nur für den persönlichen Gebrauch bzw. für den Gebrauch gemäß Lizenzvertrag
Norbert Rüffer | Janina Wilmskötter: Presbyphagie, Kompensation und Schluckplanung<br />
20<br />
Leow L.P., Huckabee M.L., Anderson T. & Beckert, L (2010). The Impact of Dysphagia<br />
on Quality of Life in Ageing and Parkinson’s Disease as Measured by<br />
the Swallowing Quality of Life (SWAL-QOL) . Dysphagia, 25(3), 216-220<br />
Leslie P., Drinnan M.J., Ford G.A. & Wilson J.A. (2005). Swallow respiratory patterns<br />
and aging: presbyphagia or dysphagia? Journal of Gerontology: Medical<br />
Sciences, 60(3), 391-395<br />
Logemann J.A., Pauloski B.R., Rademaker A.W. & Kahrilas P.J. (2002). Oropharyngeal<br />
swallow in younger and older women: Videofluoroscopic analysis. Journal<br />
of Speech, L<strong>ang</strong>uage, and Hearing Research, 45, 434-444<br />
Logemann J.A., Pauloski B.R., Rademaker A.W., Col<strong>ang</strong>elo L.A. & Kahrilas P.J.<br />
(2000). Temporal and Biomechanical Characteristics of Oropharyngeal Swallow<br />
in Younger and Older Men. Journal of Speech, L<strong>ang</strong>uage and Hearing Research,<br />
43, 1264-1274<br />
Malandraki G.A., Sutton B.P., Perlman A.L. & Karampinos D.C. (2010). Age-Related<br />
Differences in Laterality of Cortical Activations in Swallowing. Dysphagia,<br />
25(3), 238-249<br />
Martin-Harris B., Brodsky M.B., Michel Y., Lee F.S. & Walters B. (2007). Delayed<br />
Initiation of the Pharyngeal Swallow: Normal Variability in Adult Swallows.<br />
Journal of Speech, L<strong>ang</strong>uage, and Hearing Research, 50, 585-594<br />
Martin-Harris B., Brodsky M.B., Michel Y., Ford C.I., Walters B. & Heffner J.<br />
(2005). Breathing and Swallowing Dynamics Across the Adult Lifespan, Arch<br />
Otolaryngol Head Neck Surg, 131, 762-770<br />
Martin R., Barr A., MacIntosh B., Smith R., Stevens T., Taves D., Gati J., Menon<br />
R. & Hachinski V (2006). Cerebral cortical processing of swallowing in older<br />
adults, Exp Brain Res, 176, 12-22<br />
Martino R., Hammond L., Knutson P., Mascitelli A., Powell-Vinden B. & Tebbutt<br />
T. (2011) Dysphagie-Management bei akutem Schlaganfall. In Aere, C., Wilmskötter,<br />
J. & Stanschus, S. (Hrsg.), Idstein: <strong>Schulz</strong>-<strong>Kirchner</strong> <strong>Verlag</strong><br />
Müller F. & Nitschke I. (2005). Mundgesundheit, Zahnstatus und Ernährung im<br />
Alter. Zeitschrift für Gerontologie und Geriatrie, 38 (5), 334-341.<br />
Murphy C., Schubert C.R., Cruickshanks K.J., Klein B.E.K., Klein R. & Nondahl<br />
D.M. (2002). Prevalence of Olfactory Impairment in Older Adults. The Journal<br />
of the American Medical Association, 288, 2307-2312<br />
Nagler R.M. (2004). Salivary glands and the aging process: mechanistic aspects,<br />
health-status and medicinal-efficacy monitoring. Biogerontology, 223-233<br />
Nagler R.M. & Hershkovich O. (2005). Relationships between age, drugs, oral<br />
sensorial complaints and salivary profile, Archives of Oral Biology, 50(1), 7-16<br />
Newnham D.M. & Hamilton S.J.C. (1997). Sensitivity of the cough reflex in young<br />
and elderly subjects. Age and Aging, 26, 185-188<br />
Ono T., Kumakura I., Arimoto M., Hori K., Dong J., Iwata H., Nokubi T., Tsuga<br />
K. & Akagawa Y (2007). Influence of bite force and tongue pressure on oropharyngeal<br />
residue in the elderly. Gerodontology, 24(3), 143-150<br />
Payton O.D. & Poland J.L. (1983). Implications for Clinical Practice. Physical<br />
Therapy, 63(1), 41-48<br />
Rademaker A.W., Pauloski B.R., Col<strong>ang</strong>elo L.A. & Logemann J.A. (1998). Age and<br />
Ausgabe 1 | 2013<br />
volume effects on liquid swallowing function in normal women. J Speech, L<strong>ang</strong>uage,<br />
and Hearing Research, 41(2) 275-284<br />
Robert Koch-Institut, Statistisches Bundesamt (Hrsg.) (2009). Gesundheitsberichterstattung<br />
des Bundes 2009. Heft 47 – Mundgesundheit<br />
Robbins J.A., Levine R.L., Wood J., Roecker E. & Luschei E. (1995). Age effects on<br />
lingual pressure generation as a risk factor for dysphagia, Journal of Gerontology,<br />
Medical Sciences, 50A(5), M257-M262<br />
Robbins J., Hamilton J.W., Lof G.L. & Kempster G.B. (1992). Oropharyngeal swallowing<br />
in normal adults of different ages. Gastroenterology, 103, 823-829<br />
Schiffmann S.S. (1997). Taste and smell losses in normal aging and disease. The<br />
Journal of the American Medical Association, 278(16)<br />
Schwarz E.C., Thompson J.M., Connor N.P., Behan M. (2009). The Effects of Aging<br />
on Hypoglossus Motoneurons in Rats, Dysphagia, 24(1), 40-48<br />
Shaker R., Ren J., Bardan E., Easterling C., Dua K., Xie P. & Kern M. (2003). Pharyngoglottal<br />
closure reflex: Characterization in healthy young, elderly and<br />
dysphagic patients with predeglutitive aspiration. Gerontology, 49, 12-20<br />
Shaw D.W., Cook I.J., Gabb M., Holloway R.H., Simula M.E., Panagopoulos V. &<br />
Dent J. (1995). Influence of normal aging on oral-pharyngeal and UES function<br />
during swallowing. Am J Physiol. 286, G389-G396<br />
Ship J.A. (2002). Diagnosing, managing, and preventing salivary gland disorders.<br />
Oral Diseases, 8, 77-89<br />
Ship J.A., Nolan N.E., Puckett S.A. (1995). Longitudinal Analysis of Parotid and<br />
Submandibular Salivary Flow Rates in Healthy, Different-Aged Adults. The<br />
Journals of Gerontology, M285-M289<br />
Smith C.H., Logemann J.A., Burghardt W.R., Zecker S.G. & Rademaker A.W.<br />
(2006). Oral and oropharyngeal Perceptions of Fluid Viscosity across the Age<br />
Span. Dysphagia 21(4), 209-217<br />
Teismann I.K., Steinstraeter O., Schwindt W., Ringelstein E.B., Pantev C. & Dziewas<br />
R. (2010). Age-related ch<strong>ang</strong>es in cortical swallowing processing. Neurobiology<br />
of Aging, 31, 1044-1050<br />
Yeh C.K., Johnson D.A., Dodds M.W.J., Sakai S., Rugh J.D. & Hatch J.P. (2000).<br />
Association of Salivary Flow Rates with Maximal Bite Force. Journal Dent Res,<br />
79(8), 1560-1565<br />
Yeh C.K., Johnson D.A. & Dodds M.W. (1998). Impact of aging in human salivary<br />
gland function: a community based study. Aging (Milano), 10(5):421-428<br />
Yokoyama M., Mitomi N., Tetsuka K., Tayama N. & Niimi S. (2000). Role of laryngeal<br />
movement and effect of aging on swallowing pressure in the pharynx and<br />
upper esophageal sphincter. Laryngoscope 110, 434-439<br />
Yoshikawa M., Yoshida M., Nagasaki T., Tanimoto K.T., Akagawa Y. & Komatsu T.<br />
(2005). Aspects of Swallowing in Healthy Dentate Elderly Persons Older Than<br />
80 Years. Journal of Gerontology: Medical Sciences, 60A(4), 506-509<br />
Youmans S.R., Youmans G.L. & Stierwalt J.A.G. (2009). Differences in Tongue<br />
Strength Across Age and Gender: Is There a Diminished Strength Reserve?<br />
Dysphagia, 24, 57-65<br />
Zussman E., Yarin A.L. & Nagler R.M. (2007). Age- and flow- dependency of salivary<br />
viscoelasticity. J. of Dental Research. 86(3), 281-285<br />
Urheberrechtlich geschütztes Material – Nutzung nur für den persönlichen Gebrauch bzw. für den Gebrauch gemäß Lizenzvertrag