Papillentumor: negative Biopsie schlieÃt Karzinom ni ... - Salk
Papillentumor: negative Biopsie schlieÃt Karzinom ni ... - Salk
Papillentumor: negative Biopsie schlieÃt Karzinom ni ... - Salk
- Keine Tags gefunden...
Sie wollen auch ein ePaper? Erhöhen Sie die Reichweite Ihrer Titel.
YUMPU macht aus Druck-PDFs automatisch weboptimierte ePaper, die Google liebt.
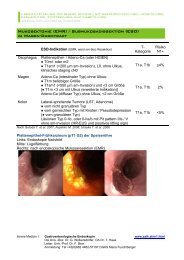
23.10.2007<strong>Papillentumor</strong>: <strong>negative</strong> <strong>Biopsie</strong> schließt <strong>Karzinom</strong> <strong>ni</strong>cht ausEpitheliale Neoplasien der Papilla Vateri sind Tumore des höheren Lebensalters, derAltersgipfel liegt bei 70 Jahren. Patienten, die durch eine familiäre Polyposis coli (FAP)belastet sind, erkranken mit extrem hoher Wahrscheinlichkeit an adenomatösen oderkarzinomatösen Papillenneubildungen. Der Altersgipfel der Erkrankung liegt bei Vorliegeneiner FAP mit 40 bis 50 Jahren um bis zu drei Lebensjahrzehnten unter dem der Patientenohne FAP, weshalb diese Patienten eine engmaschige Kontrolle benötigen.Gesicherte Adenom-<strong>Karzinom</strong><strong>Karzinom</strong>-SequenzIn bis zu 60 bis 80% weisen Papillen-adenome im Resektat okkulte karzinomatöse Anteileauf. Dabei zeigen tubulovillöse und villöse Adenome die höchste Adenom-<strong>Karzinom</strong>-Sequenz. Generell treten <strong>Papillentumor</strong>e sehr selten auf. Die Inzidenz beträgt 0,04 bis0,12% in Autopsieserien. Periampulläre beziehungsweise ampulläre Tumore nehmen ihrenAusgang von der Papilla Vateri selbst, dem Gallengang, den angrenzenden Pankreasteilen(duktales Pan-kreaskarzinom oder IPMN) sowie der Duodenalschleimhaut(Duodenaladenom oder Duodenalkarzinom).Meist handelt es sich bei Neo-plasien der Papilla beziehungsweise der periampullärenRegion um tubulovillöse bzw. villöse Adenome und Adenokarzinome, seltener umLeiomyome, Lipome oder auch neuroendokrine Tumore. Auffallend häufig zeigen allerdingsPapillenadenome karzinomatöse Anteile, sodass jeder <strong>Papillentumor</strong> vorläufig alsmalignomverdächtig gelten sollte.
Diagnostischer WegweiserTumore der Papilla Vateri führen zu einer Obstruktion der Gallenwege oder desPankreasganges. Laborchemisch impo<strong>ni</strong>eren die Gallengang- bzw.Pankreasgangverschlüsse durch erhöhte Cholestaseparameter (Gamma-GT, alkalischePhosphatase, Bilirubin). Die Anamnese ist oft unklar, eventuell besteht ein Ikterus. Ganzallgemein sollten Patienten mit einer familiären Polyposis coli in der Anamnese einerVorsorge-Duodenoskopie zugeführt werden, da die FAP in extrem hohen Prozentsätzen mitdem Auftreten von Papillenneoplasien vergesellschaftet ist. Laborchemische oderanamnestische Hinweise auf eine Abflussbehinderung der Gallengänge oder desPankreasganges sollten frühzeitig endoskopisch (ERCP) und endosonographisch abgeklärtwerden. Eine durchgeführte <strong>Biopsie</strong> bestätigt den Verdacht. Die Crux dabei allerdings ist,dass ein <strong>negative</strong>s <strong>Biopsie</strong>ergeb<strong>ni</strong>s leider ein bereits vorliegendes <strong>Karzinom</strong> <strong>ni</strong>chtausschließt. Mehreren Studien aus den Jahren 1996 bis 2000 zufolge liegt die bioptischeTreffsicherheit zwischen 40 und 89%.Endosonographie bei unklaren PapillenprozessenDurch den Einsatz der Endosonographie (EUS) konnte die Diagnostik der <strong>Papillentumor</strong>eund unklarer stenosierender Papillenprozesse erheblich verbessert werden. DieEndosonographie klassifiziert die T-Kategorie der Papillenmalignome in bis zu 90% akkurat,die Sensitivität für die N-Kategorie beträgt jedoch nur ca. 70%. Allerdings ist bei Infiltration indie Muscularis propria mit einer hohen Wahrscheinlichkeit von bis zu 40% bereits einLymphknoten positiv (N1 pos.). Verschiedene Faktoren wie die hohe Prävalenz von Papillenstenosenbei Papillendysfunktionen, die immer wieder vorkommenden falsch <strong>negative</strong>n<strong>Biopsie</strong>ergeb<strong>ni</strong>sse und die Möglichkeit eines ausgezeichneten Stagings sprechen für einenfrühzeitigen Einsatz der Endosonographie in der Diagnostik unklarer Papillenprozesse.Endosonographische Charakteristika wie das Vorliegen einer dominant echoarmenRaumforderung, echo-freier Nekrosehöhlen, irregulärer Wandbegrenzungen, Destruktion derWandschichten, Infiltration in benachbarte Gebiete und vergrößerte regionale Lymphknotensprechen sehr für einen malignen Prozess. Der hochfrequente intraduktaleMi<strong>ni</strong>sondenultraschall (IDUS, 20–30 MHz) erlaubt eine ausgezeichnete Abmessung derintraduktalen Extension. Die Ergeb<strong>ni</strong>sse der Endosonographie stellen somit einen zentralenAusgangspunkt der nachfolgenden therapeutischen Entscheidungen dar.Therapeutische Möglichkeiten
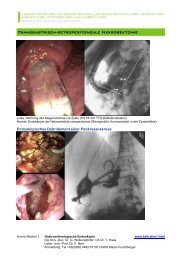
Die Entscheidung des therapeutischen Vorgehens beruht auf den Ergeb<strong>ni</strong>ssen derVoruntersuchungen (Abb.). Die endoskopische Tumorabtragung (EPE) mit kurativer Absichtkann laut Prim. U<strong>ni</strong>v.-Prof. Dr. Frieder Berr, I. Medizi<strong>ni</strong>sche Abteilung, LKH Salzburg, nur fürdie IDUS-Kategorie d0 nach Itoh empfohlen werden. Ausgenommen sind operativanästhesiologischeHochrisikopatienten – daher seine Forderung nach einerEndosonographie oder besser noch einer hochfrequenten intraduktalenMi<strong>ni</strong>sondenultraschalluntersuchung vor jeder endoskopischen Schlingenabtragung.Grundsätzlich gibt es drei verschiedene Verfahren zur sicheren Entfernung eines<strong>Papillentumor</strong>es, die sich hinsichtlich des therapeutischen Aufwandes, der Morbidität undLetalität sowie des Rezidivrisikos, unterscheiden. Die endoskopische Papillektomie(Schlingenabtragung, EPE) eignet sich nur für Tumore mit einer Größe unter 5cm, ohneSubmukosainfiltration (d0 im IDUS) und der Möglichkeit einer En-bloc-Abtragung. Sollte dieEn-bloc-Entfernung wahrscheinlich <strong>ni</strong>cht möglich sein, so sollte die Entscheidung zugunsteneiner offenen transduodenalen Ampullektomie (TAE) getroffen werden. Weitere Kriterien füreine TAE sind Infil-tration in die Submukosa und ein geringes Grading ohne lokalenLymphknotenbefall. In beiden Fällen erfolgt eine histologische Aufarbeitung des Präparatesbzw. ein intraoperativer Schnellsch<strong>ni</strong>tt. Das histologische Ergeb<strong>ni</strong>s dient als Grundlage fürdie weitere Entscheidung, vor allem hinsichtlich einer ausgedehnten chirurgischenIntervention und auch der Nachsorge. Tumore, die makroskopisch bzw. endosonographischdurch Einbruch in die Submukosa impo<strong>ni</strong>eren sowie mukosale <strong>Karzinom</strong>e geringenDifferenzierungsgrades (G3) und histologisch bestätigten Lymphgefäß- oderGefäßeinbrüchen werden primär einer ausgedehnten Operation nach Whipple zugeführt.Letalität, Morbidität, RezidivDie endoskopische Papillektomie als Therapieverfahren der Wahl ist aus dem Gesagte<strong>ni</strong>ndiziert bei <strong>ni</strong>chtmalignen, exophytisch impo<strong>ni</strong>erenden <strong>Papillentumor</strong>en oder bei einem<strong>Karzinom</strong> in situ ohne Invasion in die Muscularis propria duode<strong>ni</strong> und ohne Infiltration inPankreas- oder Gallengang. Einer durchgeführten Studie zufolge (GI Endosc 2006; 63: 292–301) liegt die Erfolgsrate bei 75%, die Rezidivrate bei 10%. Die Mortalität betrug 0,2%, dieMorbidität hingegen 23%, wobei als Morbiditätsursachen das Auftreten einer Pan-kreatitis,von Blutungen und Perforationen sowie einer Papillenstenose angegeben wurden.Verglichen mit der chirurgischen Ampullektomie treten nach endoskopischerTumorabtragung gering häufiger Rezidive auf.Familiäre Polyposis coli in der Anamnese
Patienten, die durch eine familiäre Polyposis vorbelastet sind, werden gesondert behandelt.Da in diesem Fall die Papillenadenome chirurgisch <strong>ni</strong>cht kurativ behandelt werden könnenund das Risiko für Rezidivadenome/-karzinome im Duo-denalrest persistiert, sollten dieseHochrisikopatienten in geeigneten Zentren behandelt werden. Berr zufolge ist eine einmaljährlich durchgeführte Kontrolluntersuchung indiziert sowie bei geeigneten <strong>Papillentumor</strong>endie endoskopische Schlingenabtragung jedem anderen Verfahren vorzuziehen. Im Weiterengelten die gleichen Richtli<strong>ni</strong>en wie für sporadisch aufgetretene <strong>Papillentumor</strong>e.
Autor:Prim. U<strong>ni</strong>v.-Prof. Dr. Frieder Berr, Dr. Gertrude Kallinger, Dr. Gernot Wolkersdörfer,U<strong>ni</strong>v.-Kli<strong>ni</strong>k für Innere Medizin I, Paracelsus Medizi<strong>ni</strong>sche Privat-u<strong>ni</strong>versität, MüllnerHauptstraße 48, 5020 SalzburgQuelle des Artikels <strong>Papillentumor</strong>: <strong>negative</strong> <strong>Biopsie</strong> schließt <strong>Karzinom</strong> <strong>ni</strong>cht aus:Fortbildungskurs der ÖGGH Innsbruck,14. Ju<strong>ni</strong> 2007, Salzburg