子宮內膜癌
子宮內膜癌
子宮內膜癌
Create successful ePaper yourself
Turn your PDF publications into a flip-book with our unique Google optimized e-Paper software.
<strong>子宮內膜癌</strong><br />
台北榮總婦產部<br />
趙灌中 主任
‧台灣地區列為十大癌病之一,在女性則名列第8<br />
‧最新登錄罹患原發子宮體癌人數1424人<br />
(2008年、衛生署國民健康局)
• 肥胖<br />
• 高血壓<br />
• 生育次數低<br />
• 曾經不孕<br />
• 初經早、停經晚<br />
Risk Factor<br />
• 長期單獨使用雌激素者<br />
中華醫誌1986(趙灌中)<br />
榮總 From 1983
Risk Factor (續)<br />
‧至今此類高危險致癌因素仍未變,但有更年<br />
輕化之傾向<br />
‧本院病患年齡中數56歲。(較歐美略年輕5歲)<br />
‧年輕型 --- 仍以肥胖而直接間接因素因雌<br />
激素之失衡而導致,內膜先異常增生而轉化<br />
為內膜型腺癌(endometrioid<br />
adenocarcinoma)為主要原因
Genetic Mutation<br />
• Type 1 (Endometrioid)<br />
• PTEN mutation (80%)<br />
• k-ras mutation (15-30%)<br />
• microsatellite instability (20-40%)<br />
• Beta-catenin mutation (31-47%)<br />
• Type 2 (serous papillary、Clear cell)<br />
• P53 mutation (90%)<br />
• HER-2/neu (18~50%)<br />
Novel molecular profiles of endometrial cancer‐new<br />
light through old windows. J steroid Bio Mol Biol<br />
2008;108(3‐5):221‐9.
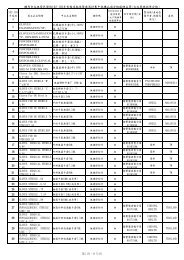
台北榮總診治<strong>子宮內膜癌</strong>人數<br />
• 177人<br />
• 653人<br />
Patient Number<br />
300<br />
250<br />
200<br />
150<br />
100<br />
50<br />
0<br />
IA IB IC IIA IIB IIIA IIIB IIIC IV<br />
STAGE<br />
IA: 107 16.4 %<br />
IB: 284 43.6 %<br />
IC: 70 10.7 %<br />
IIA: 27 4.1 %<br />
IIB: 36 5.5 %<br />
IIIA: 34 5.2 %<br />
IIIB: 2 0.3 %<br />
IIIC: 54 8.3 %<br />
IV: 38 5.8 %
台北榮總診治<strong>子宮內膜癌</strong>經驗<br />
‧2009-2010早期發病比率增高(Stage<br />
I:78%)<br />
‧對癌病警覺性提高<br />
‧婦科超音波掃描等診斷儀器的進步<br />
‧高脂、環境荷爾蒙促使致癌基因活化<br />
‧年輕化<br />
Patient Number<br />
100<br />
80<br />
60<br />
40<br />
20<br />
0<br />
IA IB IC IIA IIB IIIA IIIB IIIC IV<br />
STAGE<br />
IA: 42 22.8 %<br />
IB: 87 47.3 %<br />
IC: 14 7.6 %<br />
IIA: 4 2.2 %<br />
IIB: 10 5.4 %<br />
IIIA: 2 1.1 %<br />
IIIB: 1 0.5 %<br />
IIIC: 12 6.5 %<br />
IV: 11 6.0 %
早期篩檢<br />
• 目前無理想有效之篩檢與預防方法<br />
• 針對於有異常出血的情形(包含約經出血<br />
量大、不定時出血、或是停經後出血)或<br />
是有危險因子的婦女,多加注意,並來婦<br />
產科門診求診與檢查
High Risk Women<br />
Suggest Regular Follow-up<br />
1. 停經後的婦女接受單一的雌激素治療。<br />
2. 肥胖的停經後婦女,同時合併有<strong>子宮內膜癌</strong>、乳<br />
癌、腸癌及卵巢癌家族史的婦女。<br />
3. 52歲以後停經較晚的婦女(初經早或停經晚)。<br />
4. 高血壓、糖尿病;生育次數低、曾經不孕。<br />
5. 停經前有明顯的不排卵週期,如多囊性卵巢或功<br />
能性卵巢疾病者。
治療<br />
‧確定診斷後,安排分期手術<br />
‧術後依照病理結果來決定是否增加輔助性<br />
化學治療或是放射線治療<br />
‧腹腔鏡手術:<br />
–安全性與治療效果,皆與開腹式手術相仿<br />
–術後疼痛與住院天數則相對來說較少<br />
–74.2%的手術可以順利完成<br />
–單孔(single port)
生育能力保留<br />
‧本院處理過的病人中,年紀最低的是26歲<br />
發病,也不乏30多歲未曾生育的年輕女性<br />
‧本院目前協同全國醫學中心與台灣婦癌學<br />
會,共同研究保留卵巢手術在內膜癌病人<br />
的影響,為這些逐漸增加的年輕族群病人<br />
作努力。
藥物治療<br />
‧化學治療<br />
‧標靶治療(Target Therapy)<br />
– Tyrosine kinase receptor inhibitors<br />
– mTRO (mammalian target of rapamycin)<br />
inhibitor<br />
– oestrogen inhibitor (selective ER modulators,<br />
aromatase inhibitors)<br />
– vascular endothelial growth factor
預後<br />
‧第一期腫瘤若無峽部(Isthmus)、或是淋巴血<br />
管腔侵襲,病患五年存活率相當好,約為92.7%<br />
‧五年存活率: 第一期81~91%,第二期71~79%,<br />
第三期:50~60%,第四期:5~15%<br />
‧至於在本院治療的<strong>子宮內膜癌</strong>病患,其五年存<br />
活率也相當好,與這些研究結果有過之而無不<br />
及之處。