ANATOMIA PARATESTICULAR
ANATOMIA PARATESTICULAR
ANATOMIA PARATESTICULAR
- No tags were found...
You also want an ePaper? Increase the reach of your titles
YUMPU automatically turns print PDFs into web optimized ePapers that Google loves.
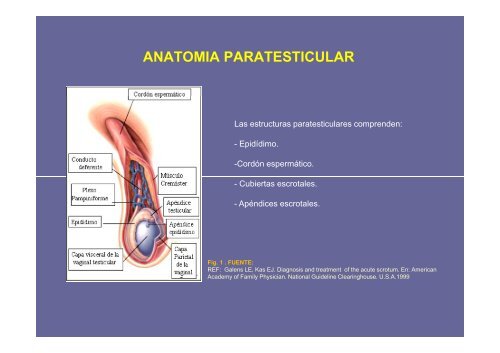
<strong>ANATOMIA</strong> <strong>PARATESTICULAR</strong>Las estructuras paratesticulares comprenden:- Epidídimo.-Cordón espermático.- Cubiertas escrotales.- Apéndices escrotales.Fig. 1 . FUENTE:REF: Galens LE, Kas EJ. Diagnosis and treatment of the acute scrotum. En: AmericanAcademy of Family Physician. National Guideline Clearinghouse. U.S.A.1999
EPIDIDIMOEl EPIDÍDIMO consta de tres partes, la cabeza quedescansa sobre el polo superior del testículo, demorfología piramidal , el cuerpo localizado en lasuperficie posterior del testículo y la cola quecorresponde a estructura curvada en el polo inferior deltestículo. La ecogenicidad del epidídimo aunquehomogénea y prácticamente isoecogenica respecto altestículo, muestra un patrón más granular .Fig. 2Las lesiones que con mayor frecuencia vamos a encontrarnos en el epidídimo son:- QUISTE DEL EPIDIDIMO: pueden aparecer a lo largo de todo el epidídimo.- ESPERMATOCELES: generalmente en la cabeza del epidídimo.- MASA INFLAMATORIA O EPIDIDIMITIS: afecta a cualquier parte del epidídimo.- TUMORES: son más frecuentes en la cola del epidídimo. Se incluyen:. NEOPLASIAS BENIGNAS ( las más frecuentes): T. Adenomatoideo, leiomioma,. y cistadenoma papilar del epidídimo.. NEOPLASIAS MALIGNAS: Sarcomas, metástasis.
1. QUISTES DEL EPIDIDIMOFig. 3Fig. 4• Lesión anecoica y bien definida que asocia refuerzo posterior.• En ocasiones por su gran tamaño pueden confundirse con un hidrocele.• Los quistes están rellenos de líquido seroso y pueden asentar en cualquier porción del epidídimo.
2. ESPERMATOCELE• El espermatocele es la lesión escrotal másfrecuente, junto con el quiste epididimario.• Se observa en el 70 % de las ecografías.• Los espermatoceles están rellenos delíquido y espermatozoides. Éstos sonanecoicos o con algunos ecos en su interiory se localizan en la cabeza del epidídimo.Cuando son anecoicos son indistinguiblesde los quistes.Fig.5• Cuando su presentación es típica norequieren seguimiento.
3. EPIDIDIMITIS• Engrosamiento inflamatorio focal o difusodel epidídimo:- AGUDA: aumento de tamaño ehipoecogenicidad difusa del epidídimo quemuestra hiperemia ( Fig. 6) y suele asociarengrosamiento de cubiertas e hidrocelereactivo.- CRÓNICA: aumento de tamaño delepidídimo , con ecogenicidad heterogéneahiper- o hipoecoico y con calcificaciones.Fig. 6
4. NEOPLASIAS• BENIGNAS:1. TUMOR ADENOMATOIDEO:- Neoplasia más frecuente del epidídimo.Raramente puede depender de la túnica vaginal, testículoy excepcionalmente del cordón espermático.- En el epidídimo es 4 veces más frecuente que se origineen la cola que en el resto del epidídimo. Generalmente esunilateral y más frecuente izquierdo.- Supone 1/3 de todas las neoplasias paratesticulares.- Puede aparecer a cualquier edad, siendo más frecuente eldiagnostico en mayores de 20 años.- Generalmente es asintomático y solo un 30% asociandolor. Lento crecimiento.- Ecográficamente presenta características variables einespecíficas, apreciándose generalmente como nóduloisoecogenico o discretamente hiperecogenico respecto alepidídimo, bien definido y ovalado. No obstante a vecespuede aparecer como hipoecogenico e incluso concomponente quístico predominante.Fig. 7 y 8. Tumor adenomatoideo en la cola delepidídimo.Se observa como nódulo bien definido hipoecoico de12mm en la cola del epidídimo.
• NEOPLASIAS BENIGNAS2. LEIOMIOMA:Segunda neoplasia más frecuente en el epidídimo ( 6% de los casos).Mas frecuente a partir de la 2ª década d de la vida.Clínicamente se manifiesta como nódulo de lento crecimiento, llegando a medir hasta 1-4 cm.Ecográficamente su aspecto es variable dependiendo básicamente del predominio sólido oquístico de la lesión y puede asociar calcificaciones. Suele aparecer como una masa sólida de1.5 a 2 cm ecogenica con espacios quísticos internos.Su tratamiento requiere extirpación del mismo para excluir malignidad.
• NEOPLASIAS BENIGNAS3. CISTADENOMA PAPILAR:Aparece en un 60% de los pacientes con la enfermedad de Von- Hipple –Lindau.La forma esporádica suele aparecer en pacientes de edad media; cuando se asocia a von HippleLindau se manifiesta en edades más precoces.Su tamaño varia desde 9mm a 4 cm.Ecográficamente muestra apariencia i variable, desde d lesión predominantemente t quística conpequeñas proyecciones papilares hasta lesión predominantemente sólida con pequeños espaciosquísticos ovalada ( Fig.8).Su apariencia ecográfica más frecuente es como lesión ovalada sólida con pequeños espaciosquísticos en la cabeza del epidídimo.Su manejo generalmente es conservador realizando seguimiento ecográfico de estabilidad.Fig. 9. FUENTE: Akbar et al. Multimodality Imaging of Paratesticular Neoplasms and Their Rare Mimics. RadioGraphics 2.003;23:1461-1476.
4. NEOPLASIAS• MALIGNAS:• Las neoplasia malignas primarias paratesticulares en el epidídimo son extremadamenteraras (son más frecuentes en el cordón espermático) y entre ellas las más frecuentes sonlos sarcomas.• Las metástasis suponen menos de un 8% de las neoplasias del epidídimo.Por orden de frecuencia, el primario corresponde a tumor testicular o próstatico, renal,gástrico, colon, íleon y páncreas.
CORDÓN ESPERMATICO• El CORDÓN ESPERMÁTICO aparece como unabanda lineal ecogenica con vasos en su interioren el corte longitudinal ( Fig.10).• En el corte transverso se observa comoestructura ovoidea ecogenica con vasos en suinterior (Fig. 11).• En el cordón espermático quedan contenidos lasarterias testicular, deferencial y cremastérica y elplexo venoso pampiniforme junto con el conductodeferente.Fig. 10Fig. 11• Las patologías relacionadas con el cordónespermático que nos vamos con más frecuenciason:- Varicocele.- Hernia inguino-escrotal.- Inflamatorio/infecciosa f i ( funiculitis).- Postraumática ( hematoma del cordón).- Neoplásica. Entre estas el lipoma comoneoplasia benigna más frecuente paratesticular yen el cordón espermático y los sarcomas entreotras.
1. VARICOCELE• El Varicocele consiste en una incompetencia delas válvulas venosas del testículo que provocauna dilatación de las mismas y da lugar enalgunos casos a dolor en la región inguinoescotal.• Afecta a un 10% de los varones jóvenes .• El lado mas frecuentemente afectado es elizquierdo (78%). En lado derecho (6%) obilateral (16%) es más inusual.• La aparicion de un varicocele súbito en un varónadulto en el lado derecho, puede ser indicativode la presencia de un tumor renal avanzado.Fig. 12. FUENTE: www.unidadurologia.com• En los varones jóvenes con un varicocele, sehan observado en el 65% de los casos, unadisminución en la concentración y movilidad delos espermatozoides, pudiendo d ser una causareversible de esterilidad masculina; ésta sepodría contrarrestar corrigiendo el varicocele.
VARICOCELE• El tamaño normal de las venas en el plexo pampiniforme es menor o igual a 2 mm; se diagnosticavaricocele cuando existen numerosas venas > 2-3 mmen situación basal y que aumentandurante la maniobra del Valsalva presentando reflujo persistente durante > de 1 segundo con elValsalva.• La mayoría de los varicoceles (85%) se dan en la izquierda. Esto ocurre porque el drenaje de lavena espermática izquierda a la vena renal izquierda está dificultado por la compresión que sobreella efectúa la arteria mesentérica superior.- Ecográficamente se aprecian numerosas venas tortuosas de diámetro superior a 2 mm en elplexo pampiniforme, mejor visualizadas laterales y superiores al testículo.- Como hemos comentado, el varicocele derecho es extremadamente raro y en su presenciatenemos que sospechar patología que produzca obstrucción al drenaje venoso o situs inversus.Por tanto, es importante valorar el retroperitoneo y el abdomen para excluir varicocelesecundario.- En el estudio Doppler color hay que ajustar los parámetros a velocidades de bajo flujo.
VARICOCELE- GRADOS DE VARICOCELE:NORMAL: basal 2 mm; durante el Valsalva aumenta a 2.7 mm.LEVE: basal 2.5 - 4 mm; durante el Valsalva, aumento en 1 mm.MODERADO: basal 4 - 5mm; durante el Valsalva aumento en >1.2 mm.SEVERO: basal > 5mm; durante el Valsalva aumento en > 1.5 mm.Fig. 13 Fig. 14Fig. 13 y 14: Dilatación del plexo pampiniforme, con venas de hasta 6.5mm en reposo e importante reflujo venosodurante el Vl Valsalva, l en relación con varicocele severo.
2. HERNIA INGUINO-ESCROTAL• Supone el paso de asas intestinales y/o epiplón al interior de la cavidad escrotal.• Su prevalencia es alta en neonatos pretérmino , principalmente los nacidos antes dela 32 SG.• Es más frecuente derecha ya que el proceso vaginal derecho se cierraposteriormente al izquierdo.• La clínica y exploración física generalmente son suficientes para sudiagnóstico.• La ecografía esta indicada en aquellos casos en los que la exploración física no esconcluyente, pacientes con escroto agudo y para descartar hernia contralateral enpaciente con hernia inguinal unilateral a la exploración física.• La exploración ecográfica ha de ser bilateral ya que existen hernias inguinales noclínicamente evidentes en un 88% de los casos.
2. HERNIA INGUINO-ESCROTALASA INTESTINALTESTE• Ecográficamente se aprecia ocupación del escrotopor contenido ecogenico que proviene del canalinguinal y que se moviliza con la maniobra delValsalva en aquellos casos en los que la hernia es deepiplón exclusivamente y veremos ocupación delescroto por asa intestinal y cantidad variable deliquido y epiplón cuando la hernia incluya asasintestinales.El diagnóstico es seguro cuando visualizamos asasperistálticas y movimiento de burbujas aéreas en suinterior.Fig.15. FUENTE: www. smeg.es /imágenes/eco401.jpg.Autor. Dr. Amoros.Ha de realizarse estudio doppler-color para verificar lacorrecta vascularización tanto testicular como de lahernia inguinal.Es indicación de cirugía urgente la presencia deasas intestinales en saco herniario inguino-escrotaldilatadas y aperistálticas indicativo de estrangulacióno la ausencia de perfusión testicular.
3. FUNICULITISAfectación inflamatoria i del cordón espermático, generalmente asociado a epididimitis.itiEn la exploración física se palpa cordón engrosado y doloroso.Ecográficamente se aprecia el cordón espermático aumentado de tamaño, con vasos del plexopampiniforme ectásicos y serpiginosos .Fig. 16. Cordón espermático derecho engrosado con ectasiavascular en comparación con el contralateral.Fig. 17. Cordón espermático derecho hiperemico
4. HEMATOMAS EN CORDÓN ESPERMATICO:• Fig. 18, 19, 20 Y 21: Lesión anecoica con ecos internos en el espesor del cordón espermático enrelación con hematoma organizado del cordón espermático en pacientes con antecedentetraumático.
5. NEOPLASIAS BENIGNAS1. LIPOMA:Neoplasia benigna sólida paratesticular ti más frecuente,supone hasta un 45% de las masas paratesticulares.Se localiza en el cordón espermático con mayor frecuencia.Suele aparecer como hallazgo incidental y afecta a cualquieredad.Ecográficamente se observa una masa de tamaño variablehiperecogenica y homogénea.La transformación a liposarcoma aunque es excepcional,puede ocurrir.El tratamiento t t vendrá determinado d por la clínica.2. HEMANGIOMA:Menos de 1 % de los hemangiomas se dan en el escroto.Generalmente en niños seguido de adolescentes.Asintomático aunque ocasionalmente cursa conpesadez, dolor, sangrado o ulceración.No puede diferenciarse mediante ecografía de un varicocelepor lo que generalmente se recurre a la RM.Fig. 22 y 23. Masa hiperecogenica y homogénea decontornos definidos lobulados concordante con lipoma delcordón espermático que comprime y desplazacaudalmente al testículo.
5. NEOPLASIAS MALIGNAS• RABDOMIOSARCOMA:- Sarcoma más frecuente del cordón espermático.- Supone el 40% de las neoplasias malignas paratesticulares.- Más frecuente en niños con pico bimodal a los 5-16 años y entre los 50-60 años.- Suele manifestarse como masa dolorosa de tamaño variable.- Muy agresivo, el 40% se manifiestan con metástasis. El 25-71% se presentan con metástasislinfáticas regionales y un 25% con metástasis a distancia, más frecuentes a pulmón y en elhueso cortical.- Tanto sus características ti en la ecografía como en la RM no son específicas y pueden sersimilares al leiomioma o tumor adenomatoideo entre otros.Generalmente en la ecografía se muestra heterogéneo por la presencia de sangrado y necrosis,con aumento de la vascularización que muestra flujo de baja resistencia.- El TAC ayuda a planificar la cirugía y determina su grado de extensión.Su tratamiento incluye orquiectomia radical, linfadenectomia radical y quimioterapia adyuvante.
• LIPOSARCOMA- Neoplasia poco frecuente y generalmente localizada en el cordón espermático.- Generalmente es de bajo grado y bien definido.- Aparece como masa fluctuante de bajo crecimiento con leves molestias asociadas.- La ecografía demuestra una masa hiperecogenica y el TAC y RM ayudan tanto en el estadiajecomo en demostrar la presencia de grasa y componente de partes blandas en el tumor.- El 40% presentan afectación linfática regional.Es el sarcoma más radiosensible. Se trata con OT radical y RTª adyuvante +/- QTª adyuvante.• LEIOMIOSARCOMA- Un 10% de los sarcomas del cordón espermático . Crece de la musculatura lisa.- A cualquier edad ( desde los 17 hasta los 78 años).- Se presenta como masa dolorosa que crece de tamaño.- En la ecografía se aprecia masa de ecogenicidad variable localizada en la región escrotaldel cordón espermático ( el leiomioma es más frecuente en epidídimo y dentro del cordónespermático es más frecuente en la región inguinal).- Es frecuente la recidiva locorregional.Se trata con OT radical transinguinal, RTª para disminuir el índice de recurrencias y QTª en caso deg , p yneoplasia de alto grado y metástasis.
• SCWANNOMA MALIGNO• Extremadamente raro.• Neoplasia de alto grado de malignidad, comúnmente asociada a la NEUROFIBROMATOSIS.• También pueden existir schwannomas benignos en el cordón espermático.• Generalmente debutan como masa de rápido crecimiento.• Los hallazgos ecográficos son inespecíficos.• Se trata con OT radical.• HISTIOCITOMA FIBROSO MALIGNO• Neoplasia del tejido conectivo altamente agresiva que generalmente aparece en la infancia tardía.• 2/3 de los paciente son varones y aunque generalmente aparece en el sistema muscular oretroperitoneo, raramente puede aparecer a nivel escrotal generalmente dependiente de la túnicavaginal o del cordón espermático.• Se manifiesta como masa de rápido crecimiento no dolorosa.• Ecográficamente presenta características variables pudiendo presentarse como masahipoecogenica con múltiples focos de calcificaciones o como masa heterogénea sincalcificaciones asociadas. Con el doppler se demuestra hipervascularización.• Su rápido crecimiento es más llamativo que en el caso de los sarcomas, lo que permite undiagnóstico más precoz y por tanto un pronóstico más favorable.• Se trata con OT radical reservando generalmente la RTª y QTª a los casos de recurrencia ymetástasis a distancia. La efectividad de la RT adyuvante en este caso es más controvertida queen los sarcomas donde se demuestra reducción de las tasas de recurrencia con la RT y QT
METÁSTASIS- La neoplasia primaria por orden de frecuencia suele ser prostática, testicular, renal, gástrica, de colon,de íleon tipo carcinoide principalmente y pancreático.- Tanto la clínica como los hallazgos ecograficos son inespecíficos, sospechandolo cuando existe unprimario conocido.Fig. 24. Hipernefroma renal.Fig. 25. Metástasis en el cordón espermático dehipernefroma renal derecho.
CUBIERTAS ESCROTALESLa bolsa escrotal se compone de siete capas querevisten a los testículos ( desde la superficie ): piel,músculo dartos, fascia espermática externa, fasciacremastérica, fascia espermática interna y túnica vaginal(parietal y visceral). (Fig.26).• Las envolturas más externas, desde la piel hasta lavaginal parietal, se aprecian como una sola capa quenormalmente tiene un grosor inferior a 6 mm.• Podemos apreciar la cavidad vaginal ya queprácticamente siempre presenta mínima cuantía deliquido en su interior (hidrocele fisiológico).CAVIDADVAGINALCUBIERTASEl testículo y epidídimo están contenidos en unacápsula fibrosa, dura y adherida, la TÚNICAALBUGINEA .Fig. 26
1. HIDROCELE• Colección anómala de líquido entre la túnica visceral yla parietal.• Causa más frecuente de dolor e hinchazón escrotal.• En neonatos y niños es congénito ( 80% de los casos)y se asocia a persistencia del proceso vaginal quepermite el paso de liquido peritoneal al saco escrotal.Generalmente se resuelven espontáneamente antesde los 2 años.• En niños mayores y adolescentes suele ser adquiridoy suele ser el resultado de proceso inflamatoriotesticular, torsión, traumatismo o tumor.Fig. 27• Ecográficamente se aprecia como una colecciónanecogenica liquida que rodea el aspectoanterolateral del testículo y puede extenderse al canalinguinal por el cordón espermático. ( Fig. 27).
2. GANGRENA DE FOURNIERFig.30Fig.28Fig.29Fig. 28, 29 y 30: gran edema de tejido celular subcutáneo escrotal bilateral de predominio izquierdo observando a nivel de bolsa escrotal derechaimágenes hiperecogénicas con refuerzo posterior en cola de cometa en relación con burbujas de gas ( fig. 30).Ambos testículos presentan tamaño y ecogenicidad normal.Estos hallazgos son compatibles con proceso infeccioso en bolsa escrotal bilateral en relación con gangrena de Fournier.
2. GANGRENA DE FOURNIER• Fascitis necrotizante de los tejidos blandos de la región genital y perirectal, rápidamenteprogresiva.• El origen puede ser genitourinario, colon-rectal o idiopático. Los factores predisponentes p a nivelGU son la estenosis uretral, colocación de catéteres uretrales, parafimosis, orquiepididimitis y elcarcinoma vesical. A nivel colon-rectal, principalmente la fístula-absceso perianal.• Se establece una infección local adyacente al punto de entrada que se extiende a planosprofundos y progresa rápidamente hacia una endarteritis obliterante característica, que generanecrosis vascular cutánea y subcutánea. La necrosis tisular resultante es secundaria a laisquemia y al efecto sinérgico de diferentes bacterias ( combinación de aerobias y anaerobios).• Favorecida por factores debilitantes como la diabetes, el alcoholismo, cáncer, HIV, o ADVP.• El diagnóstico es esencialmente clínico.• Se acompaña de moderado a severo compromiso sistémico relacionado con la sepsis. En laradiografía simple de abdomen en algunos casos se observa gas en la pared abdominal antes deque la crepitación sea clínicamente evidente.• En la ecografía se aprecian signos típicos como el engrosamiento de la piel escrotal y focoshiperecoicos subcutáneos en relación con burbujas de gas. El epidídimo, cordón espermático ytestículos son normales.• Se trata con cobertura antibiótica de amplio espectro (gérmenes aeróbios y anaerobios) seguidode manejo quirúrgico con debridamiento amplio de la piel y tejido celular subcutáneo del áreacomprometida
3. HEMATOMA DE CUBIERTAS ESCROTALES• Fig. 31. Hematocele y engrosamiento postraumatico delas cubiertasescrotales por hematoma de partes blandas.
3. PSEUDOTUMOR FIBROSO• Proliferación ió de tejido fibroso reactivo que puede simular una neoplasia.• El 75% crecen de la túnica vaginal y el resto del epidídimo, cordón espermático y tunica vaginal.• Un 50% asocia hidrocele reactivo y un 30% refiere antecedente de traumatismo o epididimoorquitis.• Ecograficamente muestra aspecto variable, generalmente como masa compleja.• En la RM se aprecia una masa lobulada que nace de la tunica vaginal de intensidad intermedia yque no realza tras la administración del contraste.• Su extirpación es suficiente como tratamiento.
4. QUISTE EPIDERMOIDE / DERMOIDE / SEBACEO :• No es realmente un quiste sino una lesión sólida.• Generalmente corresponden a un hallazgo incidental en la palpación del paciente o en la ecografía.Los epidermoides estan compuestos por queratina y rodeados por una cápsula fibrosa.• La localización en estructuras paratesticulares es excepcional en contraposición con la localizacióntesticular donde alcanzan una frecuencia del 1-2% de los tumores testiculares benignos.• Presentan lento crecimiento.• Se tratan con exploración quirúrgica via escrotal y extirpación total.Fig. 32. Tumoración sólida y heterogénea paratesticular izquierda, adyacente a cola epididimaria- plexo pampiniforme izquierdo deaproximadamente 3 x 2x 3.8 cm. que muestra escasa vascularización con el doppler-color. Corresponde a quiste epidermoide delepidídimo.
3. QUISTE EPIDERMOIDE / DERMOIDE / SEBACEO :Fig.33Fig.34• Fig. 33 y 34:Quiste sebáceo de las cubierta escrotal derecha. Ecográficamente se aprecia unamasa sólida y homogénea isoecogenica al testículo y dependiente de la bolsa escrotalderecha que impronta y desplaza al testículo derecho.
APENDICES TESTICULARES• Los apéndices escrotales son restosembriológicos intraescrotales, se distinguencuatro: testicular o hidátide de Morgagni,epididimario, paradídimo u órgano de Giraldes yconducto aberrante del epidídimo. ( Fig. 35).Fig. 35. FUENTE: Esquema anatómico de los apéndicestesticulares rudimentarios (Modificado de Martín et al ).Fig. 36
1. TORSIÓN APÉNDICE TESTICULAR:• Más frecuente en el lado izquierdo y causafrecuente de escorto agudo en el grupo de edad de7-14 años.• Se manifiesta como dolor brusco y de intensidadgradual en el polo superior del testículo.• Un 1/3 de los pacientes presenta un nóduloazulado en el polo superior del testículo ,hallazgo patognomónico.• En la ecografía se aprecia masa paratesticularredondeada ecogenica que asocia aumento de lacabeza del epidídimo, hidrocele reactivo yengrosamiento de la bolsa escrotal, con ausenciade color en el estudio doppler a nivel del apéndicetorsionado e hipervascularización de las cubiertas(Fig. 37).Fig. 37. FUENTE: Celestino Aso, MD. Goya Enriquez, MD,et.al. Gray-Scale and Color Doppler Sonography of ScrotalDisorders in Children: An Update. RadioGraphics 2005;25:1197-1214.• Tratamiento conservador.• Con el tiempo, el apendice se calcifica y puededesprenderse formando un escrotolito, tambiénllamado perla testicular o litiasis ( Fig.38).Fig.38. Perla escrotal.