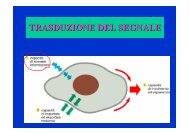
Infiammazione
Infiammazione
Infiammazione
You also want an ePaper? Increase the reach of your titles
YUMPU automatically turns print PDFs into web optimized ePapers that Google loves.
TIPOLOGIA DELLE REAZIONI<br />
TESSUTALI ALLA MORTE<br />
CELLULARE<br />
<strong>Infiammazione</strong> acuta, seguita da:<br />
1- Rigenerazione e restitutio ad<br />
integrum;<br />
2- Riparazione con tessuto di<br />
granulazione ed esito cicatriziale;<br />
3- Flogosi cronica.
INFIAMMAZIONE ACUTA<br />
Sintomi: malessere, febbre, dolore,<br />
tachicardia, polso frequente;<br />
Segni clinici: rubor, tumor cum calore et<br />
dolore (Celso) et functio lesa;<br />
Esami di laboratorio: granulocitosi<br />
neutrofila nel sangue periferico, aumento<br />
della concentrazione proteica (ad es.<br />
proteina C reattiva);<br />
Morfologia: essudato, granulociti neutrofili.
ESSUDATO<br />
Deriva dalle strutture vascolari locali per<br />
aumento della permeabilità vasale;<br />
Trasporta i mediatori chimici nella sede del<br />
danno; (FIG. 5.2A; 5.2B; 5.11);<br />
La parte liquida contiene acqua, elettroliti,<br />
proteine, particolarmente fibrinogeno/<br />
fibrina ed immunoglobuline (5.2C);<br />
La parte cellulare è composta da neutrofili<br />
(FIG 5.3; 5.5).
TIPI DI ESSUDATO<br />
1-SIEROSO in cui la componente liquida è<br />
la più rappresentata (FIG. 5.8);<br />
2-FIBRINOSO in cui la fibrina è molto<br />
abbondante con scarsa parte liquida<br />
(pericardio, peritoneo, meningi, polmone..)<br />
(FIG. 5.7);<br />
3-PURULENTO in cui domina la presenza<br />
dei granulociti neutrofili (FIG. 5.6).
ASCESSO<br />
ACUTO con essudato purulento che tende<br />
ad espandersi per la sopravvivenza dei germi<br />
piogeni e necrotizzanti (FIG. 5.9). Se il<br />
focolaio non si circoscrive esso evolve<br />
verso il flemmone; al contrario si trasforma<br />
in ascesso cronico.<br />
CRONICO con essudato purulento e necrosi<br />
raccolti in una cavità chiusa circondata da<br />
membrana piogenica e da tessuto connettivo<br />
denso.
EVOLUZIONE DELLA<br />
FLOGOSI ACUTA<br />
1-Restitutio ad integrum (FIG. 5.13);<br />
2-Riparazione e organizzazione, con<br />
eventuale formazione di cicatrice;<br />
3-Flogosi cronica.
RISOLUZIONE<br />
1-Il risultato finale è il ripristino<br />
morfofunzionale dei tessuti senza cicatrice;<br />
2-Riassorbimento dell’essudato mediante<br />
liquefazione enzimatica e fagocitosi;<br />
3-Il connettivo deve restare integro;<br />
4-Le cellule danneggiate devono conservare<br />
capacità rigenerative o essere rimpiazzate.
RIPARAZIONE E<br />
ORGANIZZAZIONE<br />
1° Tappa: tessuto di granulazione vascolare,<br />
con macrofagi;<br />
2° Tappa: tessuto di granulazione<br />
fibrovascolare, con fibroblasti ad attiva<br />
sintesi di collagene;<br />
3° Tappa: tessuto di granulazione fibroso,<br />
con retrazione contrattile dei miofibroblasti;<br />
4° Tappa: cicatrice con connettivo denso e<br />
presenza di fibrociti (FIG. 5.14).
GUARIGIONE DI UNA<br />
1° GIORNO: turgore dei margini,<br />
dolore, essudato,<br />
neutrofili, mitosi degli strati<br />
germinativi dell’epitelio;<br />
2° GIORNO: macrofagi, continuità<br />
epiteliale in sottile strato;<br />
3°GIORNO: tessuto di granulazione<br />
vascolare ed<br />
ispessimento dello strato<br />
epiteliale rigenerato;<br />
5° GIORNO: Tessuto di granulazione<br />
fibrovascolare e margini<br />
sottominati, meno rigonfi e<br />
meno rossi;<br />
FERITA<br />
7° GIORNO: rimozione suture;<br />
10° GIORNO: proliferazione<br />
fibroblasti, deposito di collagene<br />
e allungamento ferita;<br />
15° GIORNO: deposito di collagene<br />
e riduzione della vascolarizzazione<br />
del tessuto di<br />
granulazione;<br />
30° GIORNO: 50% della forza<br />
tensile del tessuto;<br />
90° GIORNO: 80% della forza<br />
tensile del tessuto, maggiore vascolarizzazione<br />
dei margini,<br />
aspetto bianco della cicatrice.
TIPI DI GUARIGIONE DELLE<br />
FERITE<br />
PRIMA INTENZIONE;<br />
SECONDA INTENZIONE:<br />
1 -margini della ferita ampi;<br />
2 -inadeguata nutrizione (proteine, vitamina C, zinco);<br />
3 -Ischemia tissutale;<br />
4 -Infezioni con flogosi acute protratte;<br />
5 -Corpi estranei con flogosi croniche protratte;<br />
6 -Trattamento con sostanze steroidee ed immunosoppressive;<br />
7 -Radiazioni;<br />
8 -Diabete mellito;<br />
9 -Denervazione;<br />
10-Mancanza del fattore VIII del sangue (cheloide).
EVENTI NELLA<br />
RIPARAZIONE DELLE<br />
FERITE<br />
1°- Angiogenesi: neoformazione vasale;<br />
2°- Mitogenesi: proliferazione di<br />
fibroblasti, miofibroblasti e delle cellule<br />
epiteliali germinative;<br />
3°- Chemiotassi e migrazione cellulare;<br />
4°- Fibrogenesi: deposito di collagene;<br />
5°- Rimodellamento del collagene ad opera<br />
di enzimi di degradazione (metalloproteasi).
FORME PARTICOLARI DI<br />
RIPARAZIONE<br />
1- Cisti metamalacica: nella necrosi cerebrale<br />
(ASTROGLIOSI), nella necrosi<br />
pancreatica acuta (proteolisi enzimatica) e<br />
nella necrosi ossea asettica;<br />
2- Cisti metaemorragica (ematoma );<br />
3- Riparazione del tessuto osseo: a-formazione di<br />
tessuto di granulazione, proliferazione dei fibroblasti e degli<br />
osteoblasti con formazione di collagene speciale (osteoide); b-mineralizzazione<br />
del tessuto osteoide; c-deposizione di nuovo tessuto osseo<br />
in esubero (callo osseo); d-riassorbimento e rimodellamento osseo.
FLOGOSI CRONICA<br />
(FIG. FIG. 5.12)<br />
Quando la causa del danno agisce per lungo<br />
tempo ed il danno persiste, concomitano<br />
danno tessutale, infiammazione acuta,<br />
essudato, organizzazione dell’essudato, tessuto<br />
di granulazione e cicatrice fibrosa.<br />
Attivazione del sistema immunitario con<br />
infiltrati di cellule linfoidi e di macrofagi.<br />
Persistenza dell’agente eziologico: flogosi<br />
granulomatose, con attivazione istiocitaria.
CARATTERISTICHE DELLA<br />
FLOGOSI CRONICA<br />
Fattori predisponenti: che impediscono l’eliminazione<br />
dello stimolo dannoso (ulcera peptica); inadeguata risposta dell’ospite<br />
all’infezione; persistenza dell’agente causale; malattie autoimmuni;<br />
Concomitanza del danno tissutale, flogosi acuta,<br />
tessuto di granulazione, riparazione e risposta<br />
immunitaria (linfociti);<br />
Guarigione per cicatrice;<br />
Può seguire la flogosi acuta o essere primaria sin<br />
dall’inizio (granulomi);
ESEMPI DI FLOGOSI<br />
CRONICHE<br />
Bilanciamento tra riparazione e danno dei tessuti: ulcera<br />
peptica (FIG. 5.16; 5.17);<br />
Meccanismo immunitario (FIG. 5.18);<br />
Flogosi granulomatosa: danno tissutale, aggregazione di<br />
linfociti e macrofagi, presenza di istiociti voluminosi<br />
(cellule epiteliodi e giganti multinucleate);<br />
A-da germi patogeni intracellulari con lipoproteine di<br />
membrana resistenti (Mycobatteri tubercolari, della<br />
lebbra....,treponema pallido ecc.); B-da materiale estraneo<br />
(pneumoconiosi); C-Funghi; D-Cause ignote (sarcoidosi).
TUBERCOLOSI<br />
Granuloma tubercolare = Tubercolo<br />
(FIG. 5.19).<br />
Complesso primario attivo (FIG. 5.20) e<br />
latente (FIG. 5.21).<br />
TBC primaria progressiva (FIG. 5.22).<br />
Broncopolmonite TBC (FIG. 5.23).<br />
Miliare TBC (FIG. 5.24).
TBC SECONDARIA<br />
Sede iniziale: apice del lobo superiore polmonare (focolaio<br />
di Assmann) con scarso interessamento linfondale;<br />
Nell’adulto: guarigione con nodulo fibrocaseoso (FIG.<br />
5.25); se scarsa immunoreattività, TBC polmonare progressiva<br />
o TBC aperta;<br />
TBC metastatica ad un solo organo (surreni,<br />
reni, trombe uterine, epididimo, cervello, meningi, ossa);<br />
TBC polmonare riattivata (immunosoppressione,<br />
malattie debilitanti, malnutrizione).
PUNTI NODALI DELLA TBC<br />
Causa: M. tuberculosis.<br />
Risposta immunitaria di tipo IV.<br />
Istologia: granuloma caseificante.<br />
Sede principalmente colpita: polmone.<br />
Complesso primario polmonare: focolaio di Ghon con<br />
linfadenite e linfangite satellite.<br />
Infezione dell’adulto: focolaio polmonare di Assmann.<br />
Miliare per diffusione ematica.<br />
Broncopolmonite per diffusione bronchiale.<br />
Riattivazione nell’immunosoppressione e malnutrizione.
GRANULOMI DA CORPO<br />
ENDOGENO<br />
1-Cheratina (cisti epidermiche,<br />
cheratocisti ecc);<br />
2-Gotta, cristalli di urato;<br />
3-Necrobiosi lipoidica<br />
(traumi, necrosi pancreatica<br />
acuta, panniculiti),<br />
4-Noduli reumatoidi;<br />
5-Arterite a cellule giganti<br />
elastofagica;<br />
ESTRANEO<br />
ESOGENO<br />
Suture e membrane<br />
non riassorbibili;<br />
Talco, frammenti di<br />
sostanze vegetali ed<br />
inorganiche;<br />
Pneomoconiosi.
SARCOIDOSI<br />
Granuloma non necrotizzante, avascolare e jalinizzante.<br />
Cellule giganti con corpi di Schauman, corpi concoidi e<br />
corpi asteroidi.<br />
Lesione polmonare con allargamento dei linfonodi ilari.<br />
Test di Kwein.<br />
Noduli linfonodali, cerebrali, epatici, cutanei, lienali, ossei.<br />
Malattia ad evoluzione lenta che produce fibrosi<br />
polmonare.<br />
Terapia cortisonica!
PATOLOGIA DEL SISTEMA<br />
CIRCOLATORIO<br />
Da eccessivo passaggio vascolare di liquidi:<br />
edema ed emorragia.<br />
Da ridotto afflusso vascolare: trombosi,<br />
embolia, infarto e shock.<br />
Arteriopatie: arteriosclerosi e aneurismi.<br />
Vasculiti e malattie delle vene.<br />
Ipertensione.<br />
Tumori e malformazioni dei vasi.
CAUSE DI EDEMA<br />
(eccessivo accumulo di liquido interstiziale)<br />
1- aumento della pressione idrostatica con<br />
mancata rimozione ad opera dei linfatici<br />
(ritorno venoso ritardato e insufficienza<br />
cardiaca);<br />
2-ridotta pressione oncotica (ipoproteinemia);<br />
3-aumentata permeabilità vascolare<br />
(allergia e flogosi acuta)
TIPI DI EDEMA<br />
1-Sottocutaneo (insufficienza del cuore dx).<br />
2-Polmonare (insufficienza del cuore Sx).<br />
3-Cerebrale.<br />
4-Idropericardio, idrotorace, ascite.<br />
5-Anasarca.
CAUSE DI TROMBOSI<br />
1°- Danno dell’endotelio.<br />
2°- Rallentamento del circolo sanguigno.<br />
3°- Aumento della capacità di coagulazione<br />
del sangue (aumento del fibrinogeno,<br />
aumento della concentrazione di<br />
protrombina, policitemia, piasrinosi ecc.).<br />
4° - Mancanza congenita del fattore VII del<br />
sangue.
EVOLUZIONE DELLA<br />
TROMBOSI<br />
1°-Propagazione del trombo.<br />
2°-Organizzazione.<br />
3°-Ricanalizzazione.<br />
4°-Tromboembolia.
TROMBOSI VENOSA DEGLI<br />
ARTI INFERIORI<br />
A-SITUAZIONI PREDISPONENTI<br />
1 - Immobilità ( riposo a letto, periodo postoperatorio).<br />
2 - Compressione venosa (gravidanza, tumori ecc).<br />
3 - Aumentata coagulabilità ematica (contraccettivi orali<br />
con estrogeni ad alto dosaggio, postpartum, sindrome<br />
nefrosica, ustioni gravi, traumi, insufficienza cardiaca).<br />
B - FATTORI SCATENANTI<br />
1 - Tumori maligni disseminati (flebotrombosi migrante).<br />
2 - Deficienza congenita del fattore V del sangue.
TIPI DI EMBOLI<br />
1°-Solida: tromboembolia venosa (delle vene<br />
degli arti inferiori, polmonare, epatica, cardiaca),<br />
cardiaca e arteriosa (cerebrale, renale, lienale,<br />
intestinale).<br />
2°-Liquida: grassosa (colesterolo e grasso).<br />
3°-Gassosa (malattia dei cassoni).<br />
4°-Di liquido amniotico (CID).<br />
5°-Cellulare (midollo emopoietico, tumori maligni,<br />
placenta).<br />
6°-Iatrogena (liquido di contrasto, guanti, suture in<br />
acciaio, colle per occludere i vasi cerebrali, cotone nei<br />
tossicodipendenti ecc.).
ORIGINE DEI<br />
TROMBOEMBOLI<br />
Vene (specie degli arti inferiori, come poplitea,<br />
femorale e iliaca) = tromboembolia polmonare<br />
(causa più comune di morte improvvisa nei<br />
pazienti ospedalizzati), trombosi portale e delle<br />
sovraepatiche.<br />
Cuore (trombi murali, endocarditi, infarto, cardiomiopatie)<br />
= infarti al cervello, reni, milza,<br />
intestino, arti inferiori.<br />
Arterie (trombi murali): corotidi comune e<br />
interne, con disturbi vascolari del sistema<br />
cerebrale ed aorta addominale, con disturbi<br />
vascolari renali, intestinali ed agli arti inferiori.
TIPI DI TROMBOEMBOLIA<br />
POLMONARE<br />
Embolia massiva: del tronco unico o a cavaliere<br />
delle due arterie polmonari con blocco del flusso<br />
polmonare del 60%, impedimento della pompa cardiaca,<br />
collasso cardiaco destro (5% dei casi).<br />
Embolia maggiore: delle arterie polmonari di<br />
medio calibro. In soggetti con malattie croniche polmonari<br />
con mancata o difettosa perfusione delle arterie bronchiali<br />
è responsabile di infarto rosso del polmone (10% dei casi).<br />
Embolia minore ricorrente: obliterazione<br />
vascolare polmonare, ipertrofia del cuore destro,<br />
ipertensione polmonare (85% dei casi).
INFARTO: NECROSI ISCHEMICA<br />
ACUTA DA MANCATA PERFUSIONE<br />
EMATICA DISTRETTUALE<br />
E’ la maggior causa di morbilità, mortalità e di<br />
invalidità.<br />
Può essere rosso (venoso, cerebrale, polmonare,<br />
intestinale, ipofisario, epatico), bianco<br />
(miocardico, renale, lienale, cerebrale), bianco e<br />
rosso (cerebrale, arti inferiori = gangrena).<br />
Può causare necrosi coagulativa (cuore, reni),<br />
emorragica (infarto rosso e misto) e colliquativa<br />
(cervello e pancreas).
ISCHEMIA CRONICA<br />
Ridotto afflusso vascolare senza occlusione<br />
né infarto.<br />
Meccanismi compensatori in atto come i<br />
circoli collaterali efficaci, ipertensione.<br />
SEDI: cuore (angina pectoris), arti inferiori<br />
(claudicatio), reni (subinfarto o necrosi<br />
tubulare), cervello (TIA e necrosi neuranale<br />
selettiva).
SHOCK: STATO CLINICO DOVUTO A<br />
MANCATA PERFUSIONE TISSUTALE EMATICA<br />
SISTEMICA CON IPOTENSIONE<br />
1-Tipi: cardiogeno, ostruttivo (grosse arterie), ipovolemico<br />
o metaemorragico e da dilatazione eccessiva vascolare<br />
periferica con mancato ritorno venoso (shock tossico -<br />
settico, anafilattico e neurogeno).<br />
2-Fasi:<br />
A-fase iniziale: renina-angiotensina-aldosterone= ritenzione di liquidi<br />
e sodio; cetecolamine surrenaliche= tachicardia, vasocostrizione<br />
cutanea, coronarodilatazione; secrezione aumentata di ADH=<br />
ritenzione di acqua e sodio.<br />
B-fase intermedia: acidosi con dilatazione di tutti i vasi, caduta della<br />
pressione sanguigna, anuria, necrosi tubulare renale, necrosi<br />
intestinale.<br />
C-fase terminale: irreversibile con necrosi cerebrale, cardiaca ed<br />
epatica.
ARTERIOSCLEROSI<br />
Aterosclerosi= ispessimento ed indurimento<br />
delle arterie (grosse e medie) a causa<br />
dell’ateroma.<br />
Arterioloscerosi= indurimento ed<br />
ispessimento della parete delle piccole<br />
arterie e delle arteriole a causa<br />
dell’ipertensione e del diabete ( cervello,<br />
reni, retina).
CONSEGUENZE<br />
DELL’ARTERIOSCLEROSI<br />
DELL ARTERIOSCLEROSI<br />
Stenosi con ischemia cronica.<br />
Alterazioni dell’endotelio con trombosi e<br />
tromboembolia: infarto.<br />
Anelasticità dei vasi: aneurismi, rottura ed<br />
emorragia.
FATTORI DI RISCHIO DI<br />
ATEROPATIA<br />
Costituzionali: età, sesso (maschile in genere e<br />
femminile dopo i 55 anni), familiarità<br />
(indipendentemente dalla iperlipidemia).<br />
Di alto grado: iperlipidemia (ipercolesterolemia<br />
con LDL elevate, iperlipidemia familiare),<br />
ipertensione, diabete mellito, fumo di sigaretta.<br />
Di basso grado: iperallenamento fisico (che evita<br />
l’infarto cardiaco, ma non l’ateroma), sovrappeso,<br />
stress e tipi particolari di personalità.
PATOGENESI<br />
DELL’ATEROMA<br />
DELL ATEROMA<br />
1-TROMBOGENA<br />
2-DELLA PROLIFERAZIONE CLONALE<br />
3-DELL’INSUDAZIONE<br />
4-DELLA RISPOSTA AL DANNO<br />
DELL’INTIMA
CARATTERISTICHE<br />
DELL’ATEROMA<br />
DELL ATEROMA<br />
1-Malattia dell’intima (con slaminamento della<br />
membrana elastica interna ed estensione alla tonaca media)<br />
delle arterie e NON delle vene.<br />
2-Le pacche sono composte da macrofagi, cellule<br />
muscolari lisce, lipidi (ricchi di colesterolo) e<br />
collagene.<br />
3-I principali fattori di rischio sono l’ipertensione,<br />
il fumo di sigaretta, l’ipercolesterolemia e il<br />
diabete mellito.<br />
4-Le complicazioni sono: ridotto flusso, predispo-
TIPI DI IPERTENSIONE<br />
1-Primaria: 90% dei casi, sopra i 40 anni,<br />
predisposizione genetica, obesità, uso di<br />
alcolici, attività fisica.<br />
2-Secondaria: 10% dei casi, malattie<br />
vascolari renali con attivazione del sistema<br />
renina-angiotensina-aldosterone.<br />
3-Benigna: che persiste per molti anni.<br />
4-Maligna: che ha un andamento breve.
PATOLOGIA DA<br />
IPERTENSIONE<br />
1-Cuore: ipertrofia ventricolare sinistra,<br />
aterosclerosi, insufficienza coronarica, ischemia<br />
miocardica, scompenso sinistro.<br />
2-Cervello: emorragia intracerebrale, microinfarti<br />
con stato lacunare.<br />
3-Rene: ischemia del nefrone (distruzione dei<br />
glomeruli, atrofia tubulare), insufficien-za renale<br />
cronica, nefroangiosclerosi benigna dell’età senile.<br />
4-Aorta: ateromi, aneurisma addominale e<br />
aneurisma dissecante.
IPERTENSIONE<br />
SECONDARIA (< del 10%)<br />
1-Stenosi di un’arteria renale (all’origine) con subinfarto e<br />
attivazione del sistema renina-angiotensina-aldosterone (cellule di<br />
Bacher).<br />
2- Malattia renale diffusa: glomerulonefriti, pielonefriti e sindromi<br />
nefrosiche con ipertensione transitoria iniziale e poi permanente.<br />
3-Feocromocitoma.<br />
4-Coartazione dell’aorta: malformazione stenosante specie del tratto<br />
iniziale (disturbi vascolari delle braccia, della testa e del collo).<br />
5-Malattie cortico-surrenaliche: Cushing e sindrome di Conn.<br />
6-Pre-eclampsia.<br />
7-Disordini endocrini: tireotossicosi, acromegalia, ipotiroidismo.<br />
8-Cause neurogene: da ipertensione endocranica.<br />
9-Ipertensione arteriosa polmonare.
VASCULITI: gruppo di malattie infiammatorie delle<br />
pareti vasali (dai capillari alle vene, alle arterie)<br />
A-GRADI: 1-moderato transitorio; 2-grave<br />
che si manifesta con danni irreversibili.<br />
B-TIPI PRINCIPALI:<br />
1-Da ipersensibilità, la più frequente, colpisce la<br />
cute: da farmaci, viremia batteriemia, malattia da siero,<br />
porpora di Henoch-Schomlein, crioglobulinemia.<br />
2-Da malattie autoimmuni multiorganiche:<br />
artrite reumatoide, Lupus eritematosus sistemico.<br />
3-Vasculiti sistemiche da causa ignota:<br />
panarterite nodosa.
ESAMI DI LABORATORIO NELLE<br />
VASCULITI NEUTROFILE<br />
(leucocitoclastiche<br />
leucocitoclastiche)<br />
Immunofluorescenza citplasmatica dei<br />
neutrofili (c-ANCA), per la presenza di<br />
autoanticorpi diretti contro la proteinasi 3:<br />
presente nel 90% della m. di Wegener.<br />
Immunofluorescenza perinucleare dei<br />
neutrofili (p-ANCA) degli autoanticorpi<br />
diretti contro la mieloproteasi: presente<br />
nella panarterite nodosa.
MALFORMAZIONI<br />
VASCOLARI<br />
1-Angiomi: a-emangiomi (capillare e<br />
cavernoso); b-linfangiomi (capillari e cistici,<br />
noti questi ultimi come igromi cistici).<br />
2-Malformazioni artero-venose: sindrome di<br />
Sturge-Weber.
TUMORI VASCOLARI<br />
1-Glomangioma.<br />
2-Angiosarcoma.<br />
3-Emangioendotelioma.<br />
4-Emangiopericitoma.<br />
5-Sarcoma di Kaposi: a-Forma endemica;<br />
b-Forma classica; c-Forma da terapia<br />
immunosoppressiva; d-Forma epidemica (in<br />
pazienti con AIDS).
SCOMPENSO CARDIACO<br />
1-Cause: a-miocardiche (ischemia, cardiomiopatie); bextra-cardiache<br />
(ad es. ipertensione, valvulopatie).<br />
2-Forme cliniche: a-acute; b- croniche.<br />
3-Fenomeni compensatori: a-dilatazione dei ventricoli e<br />
maggior forza contrattile del cuore; b-vasocostrizione<br />
(arteriolare);c-attivazione del sistema renina-angiotensinaaldosterone;<br />
c-insensibilità cardiaca agli stimoli simpatici.<br />
4-Tipi: a-scompenso sinistro (polmone cardiaco);b-scompenso<br />
destro (turgore delle giugulari, fegato da stasi ed<br />
edema sottocutaneo, specie agli arti inferiori);c-scompenso<br />
congestizio (destro e sinistro).
FENOMENI PRINCIPALI DI<br />
SCOMPENSO CARDIACO<br />
1-Lo scompenso sinistro causa edema polmonare.<br />
Le principali cause di scompenso sinistro sono<br />
l’infarto miocardico, l’ipertensione e le<br />
valvulopatie.<br />
Lo scompenso destro causa congestione venosa ed<br />
edema periferico.<br />
Le principali cause di scompenso destro sono le<br />
malattie polmonari croniche e lo scompenso<br />
cronico di sinistra.<br />
Lo scompenso cardiaco congestizio è bilaterale<br />
(destro e sinistro).
PRINCIPALI SINDROMI ISCHEMICHE<br />
CARDIACHE CAUSATE DA<br />
ATEROSCLEROSI CORONARICA<br />
A-Forme croniche: angina stabile.<br />
B-Forme acute:<br />
1-Angina instabile.<br />
2-Infarto miocardico (mortale e non).<br />
3-Morte cardiaca improvvisa.
ANGINA STABILE<br />
1-La causa è la presenza di ateromi nel primo tratto delle<br />
coronarie (1cm) che determinano stenosi (> al 50%) e<br />
ridotta perfusione coronarica;<br />
2-La sindrome è caratterizzata da dolore al torace sotto<br />
sforzo per insufficiente ossigenazione miocardica durante<br />
l’aumentata attività cardiaca;<br />
3-L’evoluzione è la miocardiosclerosi focale minima, esito<br />
della necrosi pacellare di alcune fibrocellule miocardiche;<br />
4-La risoluzione della sindrome è la comparsa di<br />
anastomosi vascolari compensatorie a monte della stenosi<br />
coronarica.
ANGINA INSTABILE<br />
1-La causa è la fissurazione degli ateromi,<br />
con embolie di colesterolo, trombosi e<br />
tromboembolie.<br />
2-La sindrome compare all’improvviso con<br />
un crescendo sintomatologico in rapporto<br />
alla gravità della malattia.<br />
3-Gli esiti sono: l’infarto del miocardio<br />
oppure un’aritmia ventricolare secondaria.
NECROSI ISCHEMICA<br />
ACUTA DEL CUORE<br />
E’ causata da aterosclesrosi coronarica con<br />
sovrapposta trombosi che si forma con due<br />
meccanismi:<br />
1°-nel 25% dei casi per ulcerazione dello<br />
endotelio sopra la placca ateromasica;<br />
2°-nel 75% dei casi per fissurazione della<br />
placca, embolie di colesterolo, precipitazione<br />
di trombi o emorragia entro la placca.
COMPLICAZIONI DELL’INFARTO<br />
DELL INFARTO<br />
MIOCARDICO NELLE PRIME DUE<br />
SETTIMANE<br />
1-Aritmie (fibrillazione atriale, bradiaritmie specie<br />
nell’infarto posteriore, blocco atrio-ventricolare)<br />
complicate da embolie;<br />
2-Scompenso sinistro;<br />
3-Rottura della parete ventricolare<br />
(emopericardio e tamponamento cardiaco)<br />
4-Rottura dei muscoli papillari con<br />
insufficienza valvolare mitralica;<br />
5-Trombosi murale e tromboembolie;<br />
6-Pericardite epistenocardica.
COMPLICAZIONI A LUNGO<br />
TERMINE DELL’INFARTO<br />
DELL INFARTO<br />
MIOCARDICO<br />
1-Scompenso cronico non trattabile<br />
(trapianto) del cuore sinistro;<br />
2-Aneurismi ventricolari complicati da<br />
trombosi, ma senza tromboembolie;<br />
3-Infarto miocardico ricorrente (reinfarto);<br />
4-Sindrome di Dressler: pericardite<br />
autoimmune dopo 2-10 mesi dall’infarto.
MORTE IMPROVVISA DA INFARTO<br />
O ARITMIA CARDIACA<br />
1-Per fibrillazione ventricolare: occorre<br />
improvvisamente poco dopo l’inizio della sintomatologia<br />
infartuale e sovente in pazienti non ospedalizzati;<br />
2-Aritmie per cicatrice del muscolo<br />
cardiaco;<br />
3-Nuova trombosi coronarica con reinfarto<br />
e aritmie del cuore;<br />
4-Scompenso acuto di cuore.
CARDIOMIOPATIE<br />
IDIOPATICHE PRIMITIVE<br />
1-La causa è sconosciuta e non riferibile ad<br />
altre cardiopatie (ischemiche, valvolari,<br />
infiammatorie, ipertensive ecc.);<br />
2-La diagnosi si fa mediante esame<br />
radiologico, ecocardiografia, cateterismo<br />
cardiaco e biopsia endomiocardica (per<br />
microscopia elettronica e citogenetica);<br />
3-Il trattamento elettivo è il trapianto<br />
cardiaco.
TIPI DI CARDIOMIOPATIE<br />
1-IPERTROFICA<br />
PRIMITIVE<br />
2-DILATATIVA O CONGESTIZIA<br />
3-RESTRITTIVA
PERICARDITI ACUTE<br />
1-Epistenocardica (la più frequente);<br />
2-Virale;<br />
3-Postoperatoria;<br />
4-Batterica (TBC polmonare);<br />
5-Maligna (metastasi di tumori polmonari e<br />
di melanomi maligni),<br />
6-Uremica;<br />
7-Immunitaria: febbre reumatica, malattia<br />
reumatoide, SLE.
ENDOCARDIOPATIE<br />
PRIMARIE NON VALVOLARI<br />
1-Post-infartuali;<br />
2-Jet lesion (endocardio atriale) nella<br />
insufficienza mitralica;<br />
3- Placche di Mc Callum;<br />
4-Cardiomiopatie restrittive fibrose:<br />
fibroelastosi endocardica (cuore sinistro e<br />
bambini) e fibrosi endomiocardica con<br />
eosinofilia periferica (Africa Centrale).
VALVULITI<br />
1-Immunomediata (raa);<br />
2-Infettiva (batterica, fungina)
ENDOCARDITI INFETTIVE<br />
A-Acuta (ulcerativa) : causa necrosi e perforazione<br />
valvolare con scompenso acuto di cuore e comparsa di<br />
vegetazioni trombotiche responsabili di trombembolie<br />
settiche (ascessi multipli specie al cervello);<br />
B-Subacuta o lenta con vegetazioni trombotiche su<br />
valvole anormali: causa 1-microemboli sistemici e<br />
microinfarti multipli; 2-distruzione e insufficienza<br />
valvolare; 3-vasculiti ( con microemorragie retiniche e<br />
petecchie cutanee) e glomerulonefriti da immunocomplessi;<br />
4-Produzione di citochine con febbre,<br />
malessere, perdita di peso, anemia e splenomegalia.
RISPOSTA DEI TESSUTI AL<br />
DANNO CELLULARE<br />
1- Le cause di danno cellulare sono varie:<br />
infettive, fisiche, chimiche, ipossiche ecc.;<br />
2- Il danno può essere reversibile<br />
(degenerazioni, ipossie neuronali ecc.) con<br />
recupero morfofunzionale completo oppure<br />
irreversibile (morte cellulare);<br />
3- La morte cellulare può essere<br />
programmata (apoptosi) o acquisita.