Larva migrans cutânea em idade pediátrica - Repositório Científico ...
Larva migrans cutânea em idade pediátrica - Repositório Científico ...
Larva migrans cutânea em idade pediátrica - Repositório Científico ...
Create successful ePaper yourself
Turn your PDF publications into a flip-book with our unique Google optimized e-Paper software.
RESUMO<br />
NASCER E CRESCER<br />
revista do hospital de crianças maria pia<br />
ano 2003, vol. XII, n.º 4<br />
<strong>Larva</strong> <strong>migrans</strong> <strong>cutânea</strong> <strong>em</strong> <strong>idade</strong> <strong>pediátrica</strong>:<br />
a propósito de um caso clínico<br />
A <strong>Larva</strong> Migrans Cutânea (LMC) é<br />
uma dermatose infecciosa provocada<br />
por parasitas n<strong>em</strong>átodes que, habitualmente,<br />
não infestam o Hom<strong>em</strong>. É uma<br />
doença endémica <strong>em</strong> países tropicais,<br />
de diagnóstico pouco comum noutros<br />
países. Os autores descrev<strong>em</strong> um caso<br />
clínico de LMC numa criança do sexo<br />
f<strong>em</strong>inino, de 3 anos de <strong>idade</strong>, regressada<br />
de uma viag<strong>em</strong> a zona endémica, com<br />
lesões serpiginadas típicas <strong>em</strong> ambos<br />
os pés. A evolução foi favorável com a<br />
terapêutica instituída (Albendazol oral e<br />
Tiabendazol tópico). A propósito deste<br />
caso, os autores faz<strong>em</strong> uma revisão da<br />
epid<strong>em</strong>iologia, manifestações clínicas e<br />
opções terapêuticas <strong>em</strong> <strong>idade</strong> <strong>pediátrica</strong>.<br />
Palavras-chave: <strong>Larva</strong> <strong>migrans</strong><br />
<strong>cutânea</strong>, pediatria.<br />
Nascer e Crescer 2003; 12 (4): 261-264<br />
INTRODUÇÃO<br />
A <strong>Larva</strong> Migrans Cutânea é uma<br />
infecção <strong>cutânea</strong>, auto-limitada, habitualmente<br />
provocada por parasitas de<br />
animais domésticos que infestam o ser<br />
humano acidentalmente, com end<strong>em</strong>ic<strong>idade</strong><br />
documentada <strong>em</strong> zonas tropicais.<br />
A maior parte dos casos diagnosticados<br />
<strong>em</strong> países industrializados refere-se a<br />
turistas que regressaram de áreas tropicais.<br />
O diagnóstico é clínico e baseado<br />
na história (com a referência a uma viag<strong>em</strong><br />
para uma zona endémica) e no<br />
exame objectivo do doente com lesões<br />
<strong>cutânea</strong>s típicas <strong>em</strong> regiões expostas do<br />
corpo.<br />
1 Serviço de Pediatria - Hospital Santo António<br />
2 Serviço de Dermatologia - Hospital Santo António<br />
Os autores apresentam o caso<br />
clínico de uma criança infectada durante<br />
uma viag<strong>em</strong> ao Brasil e faz<strong>em</strong> uma<br />
revisão da doença no que se refere à<br />
distribuição geográfica, agentes infecciosos,<br />
aspectos clínicos, diagnósticos<br />
diferenciais e tratamento.<br />
CASO CLÍNICO<br />
Criança do sexo f<strong>em</strong>inino, de 3 anos<br />
de <strong>idade</strong>, previamente saudável, orientada<br />
para a Consulta Externa de Dermatologia<br />
Pediátrica por ter lesões erit<strong>em</strong>atopruriginosas<br />
no dorso de ambos os<br />
pés, com cerca de 1 mês de evolução,<br />
adquiridas durante a estadia na região<br />
do Nordeste Brasileiro. De acordo com a<br />
mãe, as queixas de dor e prurido cutâneo<br />
<strong>em</strong> ambos os pés iniciaram-se no dia <strong>em</strong><br />
que a criança foi brincar numa caixa de<br />
areia do parque infantil do Hotel onde<br />
estavam instalados. Foi efectuado o<br />
diagnóstico de “micose” por um farmacêutico<br />
local e iniciou tratamento com<br />
tópico contendo antifúngico e corticóide<br />
b<strong>em</strong> como antihistamínico oral. Como<br />
não obteve melhoria da sintomatologia,<br />
foi observada pelo Pediatra assistente<br />
após o regresso da viag<strong>em</strong> e medicada<br />
com corticóide oral durante 2 dias.<br />
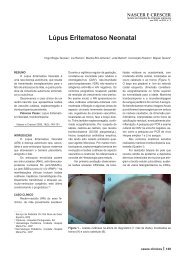
Ao exame dermatológico a doente<br />
tinha múltiplas lesões erit<strong>em</strong>atopapulares,<br />
serpiginosas, com bordos elevados<br />
localizadas a ambos os pés (fig. 1 e 2).<br />
O aspecto das lesões e a história da<br />
viag<strong>em</strong> recente a uma área endémica<br />
permitiu o diagnóstico clínico de <strong>Larva</strong><br />
Migrans Cutânea. Foi instituído tratamento<br />
com Albendazol 400 mg/dia<br />
durante 3 dias, associado à aplicação<br />
tópica nas lesões de Tiabendazol <strong>em</strong><br />
cr<strong>em</strong>e a 15%. Constatou-se uma evo-<br />
Cristina Ferreira 1 , Susana Machado 2 , Manuela Selores 2<br />
lução favorável com melhoria subjectiva<br />
<strong>em</strong> 48 horas e regressão completa das<br />
lesões 1 s<strong>em</strong>ana depois. S<strong>em</strong> recidiva<br />
após 5 meses de seguimento.<br />
Os pais da criança queixavam-se<br />
de prurido interdigital e na planta dos<br />
pés, apresentando lesões escoriadas.<br />
Foram medicados com o mesmo esqu<strong>em</strong>a<br />
terapêutico obtendo rápida melhoria<br />
da sintomatologia.<br />
DISCUSSÃO<br />
A <strong>Larva</strong> Migrans Cutânea ou “Creeping<br />
Eruption”, descrita pela primeira<br />
vez <strong>em</strong> 1874, é uma dermatose ubiquitária<br />
e auto-limitada originada pela infestação<br />
por larvas de n<strong>em</strong>átodes que penetram<br />
e migram através da pele 1 . As espécies<br />
mais frequent<strong>em</strong>ente implicadas<br />
são o Ancylostoma braziliense e o Ancylostoma<br />
caninum, parasitas de gatos e<br />
cães, respectivamente 1 . Outros parasitas<br />
animais (Uncinaria stenocephala e<br />
Bunostomum phlebotomum) e parasitas<br />
humanos ( Necator americanus, Ancylostoma<br />
duodenale e Strongyloides stercoralis<br />
) também pod<strong>em</strong> originar a doença 2 .<br />
Os parasitas adultos, que viv<strong>em</strong> no<br />
aparelho digestivo destes animais domésticos,<br />
produz<strong>em</strong> ovos que são eliminados<br />
pelas fezes e depositados no<br />
solo. Em condições de hum<strong>idade</strong>, t<strong>em</strong>peratura<br />
e oxigenação favoráveis, os<br />
ovos originam larvas <strong>em</strong> cerca de 7 dias.<br />
Estes locais são habitualmente quentes<br />
e húmidos como praias com vegetação<br />
próxima, parques infantis 3,14,15 ou sob<br />
varandas 2 . Embora sendo uma parasitose<br />
ubiquitária, há uma grande prevalência<br />
da doença na região das Caraíbas,<br />
África, América do Sul, Sudeste asiático<br />
e Sudeste dos Estados Unidos 1 .<br />
casos clínicos<br />
261
NASCER E CRESCER<br />
revista do hospital de crianças maria pia<br />
ano 2003, vol. XII, n.º 4<br />
Figura 1<br />
Figura 2<br />
O ser humano é um hospedeiro<br />
ocasional e infectado acidentalmente<br />
após contacto com as larvas infectantes<br />
que penetram na pele através dos folículos<br />
pilosos, glândulas sudoríparas,<br />
fissuras <strong>cutânea</strong>s ou através da pele<br />
intacta. Os pés são os locais mais frequent<strong>em</strong>ente<br />
afectados <strong>em</strong>bora outras<br />
partes do corpo também possam ser<br />
atingidas – coxas, períneo, braços, couro<br />
cabeludo e, raramente, mucosas 3 . No<br />
ser humano as larvas não são capazes<br />
de completar o seu ciclo vital e morr<strong>em</strong><br />
s<strong>em</strong>anas ou meses depois 4 . Permane-<br />
262 casos clínicos<br />
c<strong>em</strong> confinadas à junção entre a derme<br />
e a epiderme por não possuír<strong>em</strong> colagenases<br />
específicas para atravessar a<br />
m<strong>em</strong>brana basal 3 e migram nesse plano<br />
a uma veloc<strong>idade</strong> de 1 a 2 centímetros<br />
por dia 2 . A migração das larvas desencadeia<br />
uma resposta inflamatória local<br />
devido à libertação de secreções constituídas<br />
fundamentalmente por enzimas<br />
proteolíticas 1 . O trajecto de migração é<br />
marcado por uma lesão erit<strong>em</strong>atosa,<br />
linear, serpiginosa e muito pruriginosa<br />
(principalmente durante a noite). Raramente,<br />
e <strong>em</strong> infestações maciças 3 , o A.<br />
caninum atinge a derme e entra na<br />
circulação desencadeando um Síndrome<br />
de Loffler caracterizado por febre, broncospasmo,<br />
infiltrados pulmonares, eosinofilia,<br />
erit<strong>em</strong>a polimorfo e, ocasionalmente,<br />
urticária 7 .<br />
O diagnóstico é fundamentalmente<br />
clínico a partir da observação das lesões<br />
<strong>cutânea</strong>s típicas e de uma história de<br />
viag<strong>em</strong> recente a uma região endémica.<br />
Raramente se justifica o recurso a exames<br />
auxiliares de diagnóstico.<br />
Outras dermatoses que evolu<strong>em</strong><br />
com lesões lineares ou serpiginosas são<br />
o Granuloma Anular, Poroqueratose de<br />
Mibelli e o Erit<strong>em</strong>a Anular Centrifugum<br />
que pod<strong>em</strong> mimetizar a LMC 3 . O diagnóstico<br />
diferencial é, na maioria das vezes,<br />
possível pela história clínica, sintomatologia<br />
e aspecto morfológico das lesões.<br />
Alguns exames auxiliares de<br />
diagnóstico pod<strong>em</strong> ser utilizados nos<br />
casos atípicos ou nas lesões modificadas<br />
por fármacos. A microscopia de epiluminiscência<br />
permite, por vezes, a identificação<br />
da larva no seu trajecto 9 . A biópsia<br />
<strong>cutânea</strong> só raramente é necessária 6,8 e<br />
as alterações anatomopatológicas –<br />
dermatite espongiforme com vesículas<br />
contendo neutrófilos e eosinófilos 6 - não<br />
são específicas desta condição n<strong>em</strong><br />
permit<strong>em</strong> o diagnóstico definitivo. A<br />
visualização de partes da larva no produto<br />
de biópsia é raramente conseguida pelo<br />
facto de a lesão erit<strong>em</strong>atosa não traduzir<br />
a posição exacta do agente mas uma<br />
reacção inflamatória de hipersensibil<strong>idade</strong><br />
retardada 6,7 .<br />
O tratamento é feito através de<br />
meios físicos (azoto líquido), fármacos<br />
por via sistémica (Tiabendazol, Albendazol<br />
e Ivermectina) e tópica (Tiabendazol).<br />
A crioterapia através do azoto<br />
líquido não está actualmente recomendada<br />
para uso pediátrico por ser muito<br />
dolorosa e associada a taxas de recidiva<br />
relativamente altas 1,7 .<br />
O tratamento tópico está indicado<br />
nas situações autolimitadas, com Tiabendazol<br />
cr<strong>em</strong>e a 15% aplicado 2 vezes ao<br />
dia durante 3 a 5 dias 7 .<br />
O tratamento sistémico é possível<br />
através de diversos fármacos. O Tiabendazol<br />
(25 a 50 mg/Kg/dia durante 2 a 4
dias) é eficaz mas associado a muitos<br />
efeitos laterais como náuseas, vómitos,<br />
dor abdominal, anorexia, cefaleias e<br />
vertigens 2,3,7 . Este fármaco não está<br />
comercializado <strong>em</strong> Portugal.<br />
O Albendazol, anti-helmíntico heterocíclico<br />
de terceira geração 12 , é o fármaco<br />
mais utilizado <strong>em</strong> doses de 400<br />
mg/dia durante 3 dias 7 . Alguns autores<br />
preconizam tratamentos mais prolongados<br />
de 5 a 7 dias para evitar recidivas<br />
4,5 . Os efeitos laterais são mínimos e<br />
auto-limitados, habitualmente ocorr<strong>em</strong><br />
apenas <strong>em</strong> tratamentos prolongados e<br />
consist<strong>em</strong> <strong>em</strong> queixas digestivas, febre,<br />
elevação transitória das transamínases<br />
e alopécia reversível 4 . Não está recomendada<br />
a sua utilização <strong>em</strong> grávidas<br />
pois foi constatado ser teratogénico e<br />
<strong>em</strong>briotóxico <strong>em</strong> ratos e coelhos 7 .<br />
A Ivermectina ( 200 mg/Kg <strong>em</strong> toma<br />
única) é uma recente proposta terapêutica<br />
com bons resultados e raros efeitos<br />
laterais, 3,13 não estando disponível actualmente<br />
no nosso país.<br />
A infecção secundária deve ser<br />
tratada com antibióticos. O prurido regride<br />
<strong>em</strong> cerca de 48 horas 12 com o tratamento<br />
anti-helmíntico, não sendo necessário a<br />
utilização de anti-histamínicos sistémicos.<br />
CONCLUSÕES<br />
A <strong>Larva</strong> Migrans Cutânea é uma<br />
dermatose habitualmente auto-limitada,<br />
relacionada com locais frequentados por<br />
animais domésticos <strong>em</strong> zonas tropicais,<br />
cada vez mais procuradas como destinos<br />
turísticos.<br />
O turista é infectado, na maior parte<br />
das vezes, quando anda, brinca ou se<br />
deita <strong>em</strong> areais contaminados por fezes<br />
de animais domésticos. As medidas<br />
preventivas consist<strong>em</strong> <strong>em</strong> evitar um<br />
contacto directo com areia seca.<br />
Cutaneous <strong>Larva</strong> Migrans in children<br />
- case report<br />
ABSTRACT<br />
Cutaneous <strong>Larva</strong> Migrans (CLM) is<br />
an infectious dermatosis caused by ne-<br />
matodes parasites, which do not usually<br />
parasite men. It’s end<strong>em</strong>ic in some tropical<br />
and subtropical areas and rare in<br />
industrialized countries. The authors<br />
present a case of CLM in a f<strong>em</strong>ale child<br />
aged three, which had recently travelled<br />
to an end<strong>em</strong>ic area, with typical serpiginous<br />
lesions affecting the feet. The child<br />
was treated with oral Albendazol and<br />
topical Tiabendazol with complete resolution<br />
of the complaints. The authors<br />
review the epid<strong>em</strong>iological and clinical<br />
features and summarise the therapeutic<br />
options in pediatric ages.<br />
Key-words: Cutaneous <strong>Larva</strong> Migrans,<br />
pediatrics.<br />
Nascer e Crescer 2003; 12 (4): 261-264<br />
BIBLIOGRAFIA<br />
1 - Davies HD, Sakuls P, Keystones JS.<br />
Creeping eruption. A review of clinical<br />
presentation and manag<strong>em</strong>ent of 60<br />
cases presenting to a tropical disease<br />
unit. Arch. Dermatol 1993 May; 129 (5):<br />
588-91.<br />
2 - Hotez PJ. Hookworms (Ancylostoma<br />
and Necator americanus). In: Behrman<br />
RE, Kliegman RM, Jenson HB, editors.<br />
Nelson Textbook of Pediatrics. 17th ed.<br />
Philadelphia: Saunders; 2003. p.1156-8.<br />
3 - Alonso FF. Cutaneous <strong>Larva</strong> Migrans.<br />
In: Harper J, Oranje A, Prose N,<br />
editors. Textbook of Pediatric Dermatology.<br />
Volume 1. 1 st edition. Oxford: Blackwell<br />
Science; 2000. p.527-531.<br />
4 - Rizzitelli G, Scarabelli G, Veraldi S.<br />
Albendazol: a new therapeutic regimen<br />
in cutaneous larva <strong>migrans</strong>. Int J Dermatol<br />
1997 Sept; 36(9): 700-3.<br />
5 - Veraldi S, Rizzitelli G. Effectiveness of<br />
a new therapeutic regimen with Albendazol<br />
in cutaneous larva <strong>migrans</strong>. Eur J<br />
Dermatol 1999; Jul-Aug; 9 (5): 352-3.<br />
6 - Balfour E, Zalka A, Lazova R. Cutaneous<br />
<strong>Larva</strong> Migrans with parts of the larva<br />
in the epidermis. Cutis 2002 May; 69 (5):<br />
368-370.<br />
7 - Grassi, Alessandra MD; Angelo,<br />
Corrado MD; Grosso, Maria Gabriella<br />
MD; Paradisi, Mauro MD. Perianal Cutaneous<br />
<strong>Larva</strong> Migrans in a Child Case<br />
NASCER E CRESCER<br />
revista do hospital de crianças maria pia<br />
ano 2003, vol. XII, n.º 4<br />
Report. Pediatr Dermatol 1998; Sept-<br />
Oct; 15(5): 367-369.<br />
8 - Nakamura-Uchiyama F, Yamasaki E,<br />
Nawa Y. One confirmed and six suspected<br />
cases of cutaneous larva <strong>migrans</strong><br />
caused by overseas infection with dog<br />
hookworm larvae. J Dermatol 2002 Feb;<br />
29 (2): 104-11.<br />
9 - Elsner E, Thewes M, Worret WI.<br />
Cutaneous larva <strong>migrans</strong> detected by<br />
epiluminescent microscopy. Acta Derm<br />
Venereol 1997 Nov; 77 (6): 487-8.<br />
10 - Sugathan P. Massive infestation of<br />
cutaneous larva <strong>migrans</strong>. Dermatology<br />
Online Journal. 8 (2): 21.<br />
11 - Peter Hotez, MD, PHD. Hookworm<br />
disease in children. Pediatr Infect Dis J<br />
1989; 8: 516-520.<br />
12 - Caumes E. Treatment of Cutaneous<br />
<strong>Larva</strong> Migrans. Clinical Infectious Diseases<br />
2000; 30:811-814.<br />
13 - Bouchaud O, Houzé S, Schi<strong>em</strong>ann<br />
R, Durand R, Ralaimazava P, Ruggeri C,<br />
Coulaud P. Cutaneous <strong>Larva</strong> Migrans in<br />
Travellers: A Prospective Study, with<br />
assessment of Therapy with Ivermectin.<br />
Clinical Infectious Diseases 2000; 31:<br />
493-498.<br />
14 - Araújo FR, Araújo CP, Werneck MR,<br />
Górski A. <strong>Larva</strong> <strong>migrans</strong> <strong>cutânea</strong> <strong>em</strong><br />
crianças de uma escola <strong>em</strong> área do<br />
Centro-Oeste do Brasil. Revista de Saúde<br />
Pública 2000 Fev; vol 34 nº1 São Paulo.<br />
15 - Nunes CMN, Pena FC, Negrelli GB,<br />
Anjo CGS, Nakano MM, Stobbe NS.<br />
Ocorrência de larva <strong>migrans</strong> na areia de<br />
áreas de lazer das escolas municipais<br />
de ensino infantil, Araçatuba, SP, Brasil.<br />
Revista de Saúde Pública 2000 Dez; vol<br />
34 nº6 São Paulo.<br />
Correspondência:<br />
Cristina Ferreira<br />
Serviço de Pediatria<br />
Hospital Geral de Santo António<br />
Largo Prof. Abel Salazar<br />
4099-001 Porto<br />
casos clínicos<br />
263
NASCER E CRESCER<br />
revista do hospital de crianças maria pia<br />
ano 2003, vol. XII, n.º 4<br />
E ma comissão de Coordenação da<br />
Revista Nascer e Crescer<br />
Os autores Cristina Ferreira, Susana<br />
Machado e Manuela Selores vêm<br />
por este meio solicitar a publicação do<br />
artigo “<strong>Larva</strong> <strong>migrans</strong> <strong>cutânea</strong> <strong>em</strong> <strong>idade</strong><br />
<strong>pediátrica</strong>: a propósito de um caso<br />
clínico”, classificado como caso clínico.<br />
264 casos clínicos<br />
Ped<strong>em</strong> deferimento<br />
Porto e Hospital Geral de Santo<br />
António, 05 Junho 2003<br />
Os autores Cristina Ferreira, Susana<br />
Machado e Manuela Selores, ced<strong>em</strong><br />
os direitos de propriedade do artigo<br />
“<strong>Larva</strong> <strong>migrans</strong> <strong>cutânea</strong> <strong>em</strong> <strong>idade</strong> pediá-<br />
trica: a propósito de um caso clínico” à<br />
Revista Nascer e Crescer.<br />
Porto e Hospital Geral de Santo<br />
António, 05 Junho 2003