Maßnahmen zur Sekundärprävention
Maßnahmen zur Sekundärprävention
Maßnahmen zur Sekundärprävention
Erfolgreiche ePaper selbst erstellen
Machen Sie aus Ihren PDF Publikationen ein blätterbares Flipbook mit unserer einzigartigen Google optimierten e-Paper Software.
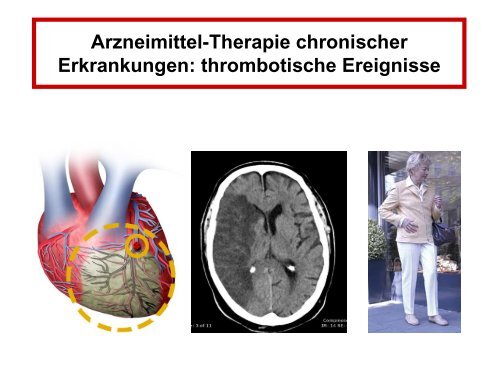
Arzneimittel-Therapie chronischer<br />
Erkrankungen: thrombotische Ereignisse
Arzneimittel-Therapie chronischer<br />
Erkrankungen: Herzinfarkt
Sekundärprophylaxe des Herzinfarkts<br />
(Akutes Koronarsyndrom)
Sekundärprophylaxe des Herzinfarkts<br />
(Akutes Koronarsyndrom)
Arzneimittel-Therapie chronischer<br />
Erkrankungen: thrombotische Ereignisse
Arzneimittel-Therapie chronischer<br />
Erkrankungen: Schlaganfall
<strong>Maßnahmen</strong> <strong>zur</strong> Primärprävention des<br />
Schlaganfalls – Ziele<br />
Vermeidung von zerebralen Ischämien oder<br />
transitorischen ischämischen Attacken (TIA)<br />
bei Patienten ohne bisherige zerebrovaskuläre<br />
Erkrankungen
<strong>Maßnahmen</strong> <strong>zur</strong> Primärprävention des<br />
Schlaganfalls – Ziele<br />
Untergruppen von Patienten:<br />
Völlig gesunde Personen<br />
Personen ohne wesentliche Vorerkrankungen, aber<br />
mit vaskulären Risikofaktoren<br />
Personen mit asymptomatischen Stenosen oder<br />
Verschlüssen der hirnversorgenden Arterien<br />
Patienten mit vaskulären Erkrankungen in anderen<br />
Gefäßgebieten (Herzinfarkt, KHK oder pAVK)
<strong>Maßnahmen</strong> <strong>zur</strong> Primärprävention des<br />
Schlaganfalls – empfohlen (I)<br />
„gesunder Lebensstil“ (mind. 30 min Sport dreimal pro<br />
Woche, mediterrane Kost)<br />
Kontrolle kardiovaskulärer Risikofaktoren (Blutdruck,<br />
Blutzucker, Fettstoffwechsel)<br />
Behandlung einer arteriellen Hypertonie<br />
Einstellung des Nikotinkonsums<br />
Behandlung einer Fettstoffwechselstörung
<strong>Maßnahmen</strong> <strong>zur</strong> Primärprävention des<br />
Schlaganfalls – empfohlen (II)<br />
Statine bei Patienten mit koronarer Herzerkrankung<br />
oder Zustand nach Herzinfarkt und LDL >100 mg/dl<br />
Statine bei Patienten ohne KHK und keinem oder<br />
einem vaskulären Risikofaktor und LDL >160 mg/dl<br />
Statine bei Patienten mit mittlerem Risiko und LDL<br />
>130 mg/dl<br />
Statine bei Patienten mit LDL >100 mg/dl und<br />
mehreren vaskulären Risikofaktoren
<strong>Maßnahmen</strong> <strong>zur</strong> Primärprävention des<br />
Schlaganfalls – empfohlen (III)<br />
Behandlung des Diabetes mellitus<br />
Behandlung des persistierenden oder paroxysmalen<br />
Vorhofflimmerns<br />
Acetylsalicylsäure bei Frauen mit vaskulären<br />
Risikofaktoren im Alter > 45 Jahren
<strong>Maßnahmen</strong> <strong>zur</strong> Primärprävention des<br />
Schlaganfalls – NICHT empfohlen (I)<br />
Alkohol<br />
Hormonsubstitution nach der Menopause<br />
Vitamine, insb. Vitamin E, A und C<br />
Knoblauchpräparate und sog. Nootropika<br />
Polypragmatische Therapien mit Kombinationen von<br />
Vitaminen, ASS, Statinen, Folsäure und Spurenelementen
<strong>Maßnahmen</strong> <strong>zur</strong> Primärprävention des<br />
Schlaganfalls – NICHT empfohlen (II)<br />
Thrombozytenfunktionshemmer oder Kombination von<br />
ASS plus Dipyridamol<br />
ASS bei Männern<br />
ASS und orale Antikoagulantien in Kombination
<strong>Maßnahmen</strong> <strong>zur</strong> <strong>Sekundärprävention</strong> des<br />
Schlaganfalls – Risikofaktoren<br />
Konsequente Behandlung einer arteriellen Hypertonie<br />
Alle Antihypertensiva wirksam<br />
Behandlung des Diabetes mellitus<br />
Statine bei Patienten mit fokaler zerebraler Ischämie<br />
und KHK unabhängig vom Ausgangswert des LDL-<br />
Cholesterins<br />
Statine bei Patienten mit fokaler zerebraler Ischämie<br />
ohne KHK <strong>zur</strong> Senkung des allgemeinen vaskulären<br />
Herzinfarktrisikos
<strong>Maßnahmen</strong> <strong>zur</strong> <strong>Sekundärprävention</strong> des<br />
Schlaganfalls – NICHT empfohlen<br />
Behandlung einer Hyperhomocysteinämie mit Vitamin<br />
B6, B12 und Folsäure<br />
Hormonsubstitution nach der Menopause
<strong>Maßnahmen</strong> <strong>zur</strong> <strong>Sekundärprävention</strong> –<br />
Thrombozytenfunktionshemmer<br />
Bei Patienten mit fokaler Ischämie<br />
ASS (50-150 mg), ASS plus Dipyridamol und<br />
Clopidogrel (75 mg)
<strong>Maßnahmen</strong> <strong>zur</strong> <strong>Sekundärprävention</strong> –<br />
Thrombozytenfunktionshemmer
<strong>Maßnahmen</strong> <strong>zur</strong> <strong>Sekundärprävention</strong> –<br />
Thrombozytenfunktionshemmer
<strong>Maßnahmen</strong> <strong>zur</strong> <strong>Sekundärprävention</strong> –<br />
Thrombozytenfunktionshemmer
<strong>Maßnahmen</strong> <strong>zur</strong> <strong>Sekundärprävention</strong> –<br />
Thrombozytenfunktionshemmer
<strong>Maßnahmen</strong> <strong>zur</strong> <strong>Sekundärprävention</strong> –<br />
Thrombozytenfunktionshemmer (I)<br />
ASS 50-150 mg/Tag bei Patienten nach TIA und<br />
ischämischem Insult und geringem Rezidivrisiko (< 4%<br />
pro Jahr)<br />
ASS 25 mg plus Dipyridamol 200 mg retardiert<br />
zweimal täglich bei hohem Rezidivrisiko (≥ 4% pro<br />
Jahr)<br />
Clopidogrel 75 mg bei Patienten mit hohem<br />
Rezidivrisiko und zusätzlicher pAVK
<strong>Maßnahmen</strong> <strong>zur</strong> <strong>Sekundärprävention</strong> –<br />
Thrombozytenfunktionshemmer (II)<br />
Clopidogrel bei Patienten mit Kontraindikationen<br />
gegen oder Unverträglichkeiten von ASS<br />
Bei Patienten mit Magen- oder Duodenalulkus unter<br />
ASS Karenzzeit und Fortsetzung von ASS mit<br />
Protonenpumpen-Hemmer<br />
ASS > 150 mg steigert das Risiko von Blutungskomplikationen<br />
Kombination von ASS 75 mg und Clopidogrel 75 mg<br />
nicht wirksamer als Clopidogrel allein, vermehrte<br />
Blutungskomplikationen
<strong>Maßnahmen</strong> <strong>zur</strong> <strong>Sekundärprävention</strong> –<br />
Thrombozytenfunktionshemmer (III)<br />
Theoretisch sollte die Prophylaxe, wenn toleriert,<br />
lebenslang erfolgen<br />
Bei erneutem ischämischen Ereignis unter ASS <br />
Evaluation von Pathophysiolgie und Rezidivrisiko<br />
Orale Antikoagulation bei kardialer Emboliequelle<br />
Fortsetzung mit ASS bei unverändertem Rezidivrisiko<br />
Kombination von Clopidogrel 75 mg und ASS 75 mg<br />
über 3 Monate bei Patienten mit TIA oder Schlaganfall<br />
und akutem Koronarsyndrom
<strong>Maßnahmen</strong> <strong>zur</strong> <strong>Sekundärprävention</strong> –<br />
Thrombozytenfunktionshemmer (IV)<br />
Art der Intervention<br />
ASS 50-150 mg bei TIA<br />
oder ischämischem Insult<br />
ASS 50 mg+Dipyridamol<br />
400, hohes Rezidivrisiko<br />
Clopidogrel bei hiem<br />
Rezidivrisiko + pAVK<br />
Clopidogrel bei<br />
Hochrisikopatienten<br />
Grad der<br />
Empfehlung<br />
Relative<br />
RR<br />
Absolute<br />
RR<br />
A 18-22% 2% 40/2<br />
B 37% 33/2<br />
C 8% 0,5% 125/2<br />
C ? ? ?<br />
NNT/<br />
Jahr Bemerkungen<br />
ASS-Dosierung ><br />
150 mg = erhöhtes<br />
Blutungsdrisiko<br />
Kombination auch<br />
signifikant<br />
wirksamer als<br />
Monotherapie mit<br />
ASS<br />
Basierend auf<br />
Subgruppenanalysen<br />
der<br />
CAPRIE-Studie
<strong>Maßnahmen</strong> <strong>zur</strong> <strong>Sekundärprävention</strong> –<br />
Thrombozytenfunktionshemmer (IV)<br />
Art der Intervention<br />
Clopidogrel bei ASS-<br />
Unverträglichkeit<br />
Operation einer hochgradigen<br />
Karotisstenose<br />
ASS bei hoch-gradiger<br />
intrakranieller Stenose<br />
Orale Antikoagulation bei<br />
kardialer Emboliequelle<br />
(AF) INR 3,0<br />
Grad der<br />
Empfehlung<br />
Relative<br />
RR<br />
Absolute<br />
RR<br />
A 8% 110/2<br />
A 65% 0,7% 8/2<br />
A ? ?<br />
A 70% ? 12/1<br />
NNT/<br />
Jahr Bemerkungen<br />
Maßnahme nur<br />
wirksam, wenn<br />
Eingriff innerhalb<br />
von 2 Wochen nach<br />
dem Ereignis<br />
Nur Vergleich gegen<br />
Warfarin untersucht<br />
Bisher nur in einer<br />
Studie untersucht
<strong>Maßnahmen</strong> <strong>zur</strong> <strong>Sekundärprävention</strong> –<br />
Thrombozytenfunktionshemmer (IV)<br />
Art der Intervention<br />
ASS bei kardialer<br />
Emboliequelle<br />
Antihypertensive<br />
Therapie<br />
Statine nach TIA und<br />
Insult<br />
Grad der<br />
Empfehlung<br />
Relative<br />
RR<br />
Absolute<br />
RR<br />
A 21% ? 40/1<br />
A 30-40%<br />
0,5%<br />
NNT/<br />
Jahr Bemerkungen<br />
200/1<br />
A 25% ? 150/1<br />
Bei<br />
Kontraindikationen<br />
für orale<br />
Antikoagulation<br />
Belegt für<br />
Perindopril plus<br />
Indapamid,<br />
Candesartan und<br />
Eprosartan<br />
Bisher belegt für<br />
Simvastatin
<strong>Maßnahmen</strong> <strong>zur</strong> <strong>Sekundärprävention</strong> –<br />
Thrombozytenfunktionshemmer (IV)<br />
Keine Ursache gefunden/arteriosklerotisch<br />
Kardial vorbelastet/pAVK Nicht vorbelastet<br />
ASS oder Clopidogrel 1 x tgl. je nach<br />
restl. Risikoprofil (Magen/Darm,<br />
Asthma)<br />
Bei Schlaganfall unter ASS + karidal<br />
belastet Clopidogrel<br />
Bei Schlaganfall unter Clopidogrel +<br />
karidal belastet ASS<br />
ASS + Dipyridamol 2 x tgl.<br />
Bei Kopfschmerzen > 3 Tage <br />
ASS oder Clopidogrel<br />
Bei Schlaganfall unter ASS oder<br />
Clopidogrel + kardial nicht<br />
belastet ASS + Dipyridamol
<strong>Maßnahmen</strong> <strong>zur</strong> <strong>Sekundärprävention</strong> –<br />
Risikostratifizierung (I)<br />
Risikofaktor Punkte<br />
< 65 Jahre 0<br />
65 – 70 Jahre 1<br />
> 75 Jahre 2<br />
Arterielle Hypertonie 1<br />
Diabetes mellitus 1<br />
Myokardinfarkt 1<br />
Andere kardiovaskuläre Ereignisse (außer Myokardinfarkt und<br />
Vorhofflimmern<br />
pAVK 1<br />
Raucher 1<br />
Zusätzliche TIA oder Insult zum qualifizierbaren Ereignis 1<br />
1
<strong>Maßnahmen</strong> <strong>zur</strong> <strong>Sekundärprävention</strong> –<br />
Risikostratifizierung (II)<br />
Niedriges Risiko (0-2 Punkte):<br />
ASS = Clopidogrel<br />
Hohes Risiko (3-6 Punkte):<br />
Clopidogrel > ASS<br />
ASS + Dipyridamol > ASS
<strong>Maßnahmen</strong> <strong>zur</strong> <strong>Sekundärprävention</strong> –<br />
NICHT empfohlen<br />
GP-IIb/IIIa-Antagonisten<br />
PTT-wirksame Heparinisierung<br />
Orale Antikoagulation nicht kardiogener zerebraler<br />
Ischämien<br />
Kombination von Antikoagulantien und Thrombozytenfunktionshemmer
<strong>Maßnahmen</strong> <strong>zur</strong> <strong>Sekundärprävention</strong> –<br />
Komplikationen<br />
Lungenembolie und tiefe Beinvenenthrombose
<strong>Maßnahmen</strong> <strong>zur</strong> <strong>Sekundärprävention</strong> –<br />
Komplikationen<br />
Lungenembolie und tiefe Beinvenenthrombose<br />
Heparin in niedriger Dosis und niedermolekulare<br />
Heparine bei Patienten mit paretischem Bein und bei<br />
Bettlägerigkeit
Tiefe Beinvenenthrombose – Klinische<br />
Wahrscheinlichkeit<br />
Klinische Charakteristik Score<br />
Aktive Krebserkrankung 1,0<br />
Lähmung oder kürzliche Immobilisation der Beine 1,0<br />
Bettruhe (> 3 Tage); große Chirurgie (< 12 Wochen) 1,0<br />
Schmerz / Verhärtung entlang der tiefen Venen 1,0<br />
Schwellung ganzes Bein 1,0<br />
US-Schwellung > 3 cm gegenüber Gegenseite 1,0<br />
Eindrückbares Ödem am symptomatischen Bein 1,0<br />
Kollateralvenen 1,0<br />
Frühere dokumentierte TVT 1,0<br />
Alternative Diagnose mindestens so wahrscheinlich wie TVT -2,0
Tiefe Beinvenenthrombose – Klinische<br />
Wahrscheinlichkeit<br />
Score ≥ 2,0: Wahrscheinlichkeit für TVT hoch<br />
Score < 2,0: Wahrscheinlichkeit für TVT nicht hoch
Therapie der tiefen Beinvenenthrombose –<br />
Initiale Antikoagulation<br />
Ziele:<br />
Verhütung einer Lungenembolie<br />
Senkung der Mortalität und Morbidität<br />
Vermeidung des postthrombotischen Syndroms
Therapie der tiefen Beinvenenthrombose –<br />
Initiale Antikoagulation<br />
Wirkstoff Präparat Hersteller Dosierung / Intervall<br />
NM-Heparine<br />
Cartoparin Mono-Embolex<br />
THERAPIE®<br />
Novartis 8000 I.E. s.c. 2 x tgl.<br />
Dalteparin Fragmin® Pfizer 100 I.E./kg KG s.c. 2 x tgl.<br />
Fragmin® Pfizer 200 I.E./kg KG s.c. 1 x tgl.<br />
Enoxaparin Clexane® Sanofi-Aventis 1,0 mg/kg KG s.c. 2 x tgl.<br />
Clexane® Sanofi-Aventis 1,5 mg/kg KG s.c. 1 x tgl.<br />
Nadroparin Fraxiparin® GSK 0,1 ml/10 kg KG s.c. 2 x tgl.<br />
Fraxodi® GSK 0,1 ml/10 kg KG s.c. 1 x tgl.<br />
Fraxiforte® GSK 0,1 ml/10 kg KG s.c. 1 x tgl.<br />
Tinzaparin Innohep® LEO 175 I.E./kg KG s.c. 1 x tgl.
Therapie der tiefen Beinvenenthrombose –<br />
Initiale Antikoagulation<br />
Wirkstoff Präparat Hersteller Dosierung / Intervall<br />
Pentasaccharid<br />
Fondaparinux Arixtra® GSK 7,5 mg s.c.<br />
Thrombininhibitor<br />
KG < 50 kg: 5 mg<br />
KG > 100 kg: 10 mg<br />
1 x tgl.<br />
Ximelagatran Exanta® AstraZeneca 36 mg p.o. 2 x tgl.<br />
Langfristige Sekundärprophylaxe<br />
24 mg p.o. 2 tgl.
Therapie der tiefen Beinvenenthrombose –<br />
Sekundärprophylaxe<br />
Vitamin K-Antagoisten parallel <strong>zur</strong> initialen<br />
Antikoagulation am 1. oder 2. Tag mit INR 2,0-3,0<br />
Behandlungsdauer anhängig von<br />
Genese (idiopathisch oder sekundär)<br />
persistierende Risikofaktoren (Malignom,<br />
Thrombophilie)<br />
Anzahl der abgelaufenen Thrombosen<br />
(Erstereignis oder Rezidiv)
Therapie der tiefen Beinvenenthrombose –<br />
Sekundärprophylaxe<br />
Erste Thromboembolie<br />
- Bei transientem Risikofaktor (TVT proximal<br />
und distal, LE)<br />
- Bei idiopathischer Genese oder<br />
Thrombophilie<br />
- Bei kombinierter Thrombophilie oder<br />
Antiphospholipid-AK-Syndrom<br />
Rezidivierende Thromboembolie oder<br />
aktive Krebserkrankung<br />
3 Monate<br />
6 – 12 Monate<br />
12 Monate<br />
Zeitlich unbegrenzt
Therapie der tiefen Beinvenenthrombose –<br />
Sekundärprophylaxe<br />
Bei Kontraindikationen gegen orale Antikoagulantien<br />
(hohes Blutungsrisiko, schwerwiegende Nebenwirkungen,<br />
zwischenzeitlich auftretende Gegenanzeigen)<br />
alternative Antikoagulation mit niedermolekularen<br />
Heparinen<br />
Geringere Blutungsgefahr
Therapie der tiefen Beinvenenthrombose –<br />
Sekundärprophylaxe<br />
Kompressionstherapie<br />
Mobilisierung<br />
Ambulante Therapie<br />
Cavafilter
Lungenembolie – Bestimmung der<br />
klinischen Wahrscheinlichkeit
Lungenembolie – Bestimmung der<br />
klinischen Wahrscheinlichkeit<br />
Klinische Charakteristik Score<br />
Klinische Zeichen einer Venenthrombose (TVT) 3,0<br />
LE wahrscheinlicher als eine andere Diagnose 3,0<br />
Herzfrequenz > 100/min. 1,5<br />
Immobiolisation oder OP in den vergangenen 4 Wochen 1,5<br />
Frühere TVT oder LE 1,5<br />
Hämoptyse 1,0<br />
Krebserkrankung (aktiv oder in den vergangenen 6 Monaten) 1,0
Lungenembolie – Bestimmung der<br />
klinischen Wahrscheinlichkeit<br />
Score < 2,0: Wahrscheinlichkeit für LE gering<br />
Score 2,0 – 6,0: Wahrscheinlichkeit für LE mittel<br />
Score > 6,0: Wahrscheinlichkeit für LE hoch
Therapie der Lungenembolie –<br />
hämodynamische Schweregrade<br />
I: Hämodynamisch stabil ohne rechtsventrikulärer<br />
Dysfunktion<br />
II: Hämodynamisch stabil mit rechtsventrikulärer<br />
Dysfunktion<br />
III: Schock (RR systolisch <br />
100/min)<br />
IV: Reanimationspflicht
Therapie der Lungenembolie –<br />
Therapieempfehlungen<br />
I: Antikoagulation wie bei der Venenthrombose<br />
II: Antikoagulation; in geeigneten Fällen systemische<br />
Thrombolyse<br />
III: Systemische Thrombolyse, außer bei absoluter<br />
Kontraindikation<br />
IV: Systemische Thrombolyse
Prävention arterieller Thromboembolien bei<br />
Vorhofflimmern
Prävention arterieller Thromboembolien bei<br />
Vorhofflimmern
Prävention arterieller Thromboembolien bei<br />
Vorhofflimmern<br />
Allgemeine Risikofaktoren:<br />
Lebensalter<br />
Arterieller Hypertonus<br />
Diabetes mellitus<br />
Hyperthyreose<br />
Frühere TIAs<br />
Apoplektischer Insult
Prävention arterieller Thromboembolien bei<br />
Vorhofflimmern<br />
Kardiovaskuläre Risikofaktoren:<br />
Klinisch manifeste Herzinsuffizienz<br />
Koronare Herzerkrankung<br />
Mitralklappenstenose<br />
Kunstklappenersatz
Prävention arterieller Thromboembolien bei<br />
Vorhofflimmern
Prävention arterieller Thromboembolien bei<br />
Vorhofflimmern
Prävention arterieller Thromboembolien bei<br />
Vorhofflimmern