Primäre ZNS-Lymphome
Primäre ZNS-Lymphome
Primäre ZNS-Lymphome
Sie wollen auch ein ePaper? Erhöhen Sie die Reichweite Ihrer Titel.
YUMPU macht aus Druck-PDFs automatisch weboptimierte ePaper, die Google liebt.
Agnieszka Korfel<br />
Eckhard Thiel<br />
Die Inzidenz primärer <strong>ZNS</strong>-<strong>Lymphome</strong> steigt, bedingt nicht<br />
nur durch die Assoziation mit der HIV-Infektion, sondern<br />
auch bei anscheinend immunkompetenten Patienten. Die<br />
schlechte Prognose der Erkrankung (mediane Überlebenszeit<br />
von wenigen Monaten) konnte mit Hilfe der Strahlentherapie<br />
signifikant verbessert werden (mediane Überlebenszeit<br />
von 15 bis 18 Monaten). Durch den kombinierten Einsatz<br />
von Chemotherapie und Strahlentherapie wurden erstmalig<br />
mediane Überlebenszeiten von über 30 Monaten und Fünf-<br />
Jahres-Überlebensraten von über 30 Prozent erreicht. Zwar<br />
konnte das optimale Chemotherapieprotokoll bisher noch<br />
Therapy of Primary CNS Lymphomas<br />
The incidence of the primary CNS lymphoma is increasing,<br />
not only due to its association with the HIV infection, but<br />
also in apparently immunocompetent patients. The poor prognosis<br />
of the disease (median survival time of a few months)<br />
can be significantly improved by ratiotherapy (median survival<br />
of 15 to 18 months). Using the combined treatment<br />
with chemotherapy and radiotherapy median survival of<br />
more than 30 months and a five-year survival rate of more<br />
M E D I Z I N<br />
ZUR FORTBILDUNG<br />
<strong>Primäre</strong><br />
<strong>ZNS</strong>-<strong>Lymphome</strong><br />
Pathogenese, Klinik, Therapie<br />
ZUSAMMENFASSUNG<br />
nicht etabliert werden; von entscheidender<br />
Bedeutung ist jedoch die Verwendung<br />
hirngängiger Zytostatika, wie am Beispiel von<br />
höher dosiertem Methotrexat belegt ist. Wegen des Risikos einer<br />
Leukenzephalopathie nach kombinierter Behandlung,<br />
insbesondere bei älteren Patienten, ist die Frage nach dem<br />
Stellenwert der Chemotherapie allein in der Behandlung der<br />
primären <strong>ZNS</strong>-<strong>Lymphome</strong> von zunehmendem Interesse.<br />
Schlüsselwörter: <strong>Primäre</strong> <strong>ZNS</strong>-<strong>Lymphome</strong>, Strahlentherapie,<br />
Chemotherapie, Liquorgängigkeit der Zytostatika,<br />
Leukenzephalopathie<br />
SUMMARY<br />
than 30 per cent can be achieved. A prerequisite<br />
to improve the chemotherapy is the use of compounds<br />
which can penetrate the blood brain barrier. This<br />
approach was demonstrated to be successful by high-dose<br />
methotrexate. Since the combined treatment increases the<br />
risk for leukencephalopathy, particularly in the elderly, chemotherapy<br />
alone is gaining more interest.<br />
Key words: Primary CNS lymphoma, radiotherapy, chemotherapy,<br />
blood-brain barrier penetration, leukencephalopathy<br />
Das primäre <strong>ZNS</strong>-Lymphom<br />
(P<strong>ZNS</strong>L) war bis vor kurzem<br />
mit einer Häufigkeit von<br />
1 bis 2 Prozent aller Non-Hodgkin-<br />
<strong>Lymphome</strong> und 2 Prozent aller Hirntumoren<br />
(24, 37, 42) eine seltene Erkrankung.<br />
Die Häufigkeit nahm mit Ausbruch<br />
der AIDS-Epidemie in den<br />
80ern drastisch zu, bedingt durch die<br />
steigende Anzahl immunsupprimierter<br />
Patienten (57). Eine Inzidenzzunahme<br />
konnte allerdings aus bisher<br />
unerklärlichen Gründen auch bei Immunkompetenten<br />
beobachtet werden<br />
(15).<br />
Sollte die Inzidenz der primären<br />
<strong>ZNS</strong>-<strong>Lymphome</strong> die zuletzt erreichte<br />
Steigerungsrate beibehalten, wird<br />
die Erkrankung bis zum Jahr 2000 die<br />
häufigste primäre maligne Erkrankung<br />
des zentralen Nervensystems<br />
sein.<br />
Das zentrale Nervensystem kann<br />
auch sekundär durch ein systemisches<br />
Tabelle 1<br />
<strong>ZNS</strong>-<strong>Lymphome</strong> – klinische Symptomatik<br />
bei Diagnosestellung (nach Hochberg)<br />
Symptom Anteil (in %)<br />
Persönlichkeitsveränderungen<br />
24<br />
zerebelläre Symptome 21<br />
Kopfschmerzen 15<br />
Krampfanfälle 13<br />
motorische Dysfunktion 11<br />
Visusveränderungen 8<br />
Non-Hodgkin-Lymphom befallen<br />
werden. Die Häufigkeit sekundärer<br />
<strong>ZNS</strong>-<strong>Lymphome</strong> beträgt 5 bis 29 Prozent<br />
systemischer Non-Hodgkin-<br />
<strong>Lymphome</strong> und ist üblicherweise mit<br />
einer fortgeschrittenen und disseminierten<br />
Erkrankung assoziiert (7).<br />
Medizinische Klinik III (Direktor: Prof. Dr.<br />
med. Eckhard Thiel), Klinikum Benjamin<br />
Franklin, Freie Universität Berlin<br />
Pathophysiologie<br />
Die Pathogenese der P<strong>ZNS</strong>L verbleibt<br />
Gegenstand von Spekulationen.<br />
Erste Untersuchungen der histogenetischen<br />
Abstammung der P<strong>ZNS</strong>L<br />
erbrachten den Nachweis von Mutationen<br />
des Protoonkogens BCL-6, eines<br />
Markers der Lymphozytenpassage<br />
durch das Follikelzentrum sowie der<br />
Expression des BCL-6-Proteins bei einem<br />
erheblichen Anteil der nicht mit<br />
AIDS assoziierten und der mit AIDS<br />
assoziierten P<strong>ZNS</strong>L. In Kombination<br />
mit der 100prozentigen Expression<br />
des MSH2-Proteins, eines DNA-reparierenden<br />
Enzyms, deuten diese Daten<br />
auf eine Follikelzentrum-Differenzierung<br />
der meisten nicht mit AIDS<br />
assoziierten P<strong>ZNS</strong>L und einer erheblichen<br />
Fraktion der mit AIDS assoziierten<br />
P<strong>ZNS</strong>L hin (20).<br />
Die am weitesten verbreitete<br />
Hypothese zur Entstehung der<br />
P<strong>ZNS</strong>L basiert auf der Annahme,<br />
daß das <strong>ZNS</strong> eine Art immunologisches<br />
„Sanktuarium“ darstellt, in<br />
dem neoplastisch entartete Lympho-<br />
Deutsches Ärzteblatt 96, Heft 6, 12. Februar 1999 (45)<br />
A-353
M E D I Z I N<br />
ZUR FORTBILDUNG<br />
zyten, die systemisch durch ein intaktes<br />
Immunsystem eradiziert werden<br />
könnten, geschützt werden. Im Einklang<br />
damit steht die Beobachtung,<br />
daß selbst im fortgeschrittenen Stadium<br />
der Erkrankung keine systemische<br />
Beteiligung der P<strong>ZNS</strong>L beobachtet<br />
wird (45).<br />
Die Rolle des Immunsystems in<br />
der Pathogenese der P<strong>ZNS</strong>L wird<br />
durch die Assoziation mit angeborener<br />
und erworbener Immunsuppression<br />
unterstrichen. Ähnlich anderen<br />
<strong>Lymphome</strong>n bei immunsupprimierten<br />
Patienten weisen <strong>ZNS</strong>-<strong>Lymphome</strong><br />
in dieser Patientengruppe einige<br />
Charakteristika auf, die sie von <strong>ZNS</strong>-<br />
<strong>Lymphome</strong>n der Immunkompetenten<br />
unterscheiden. Typisch sind die Oligooder<br />
Polyklonalität der Lymphomzellen<br />
und die Korrelation mit dem Ausmaß<br />
der Immunsuppression (16). Den<br />
wichtigsten Unterschied stellt der<br />
Nachweis von Ebstein-Barr-Virus-<br />
(EBV-)DNA in nahezu 100 Prozent<br />
der P<strong>ZNS</strong>L-Zellen Immunsupprimierter<br />
dar (2, 26, 27). Wie beim endemischen<br />
Burkitt-Lymphom könnte<br />
das Virus B-Lymphozyten infizieren<br />
und dadurch ihre, zunächst polyklonale<br />
Proliferation induzieren, die bei<br />
Immunkompetenten durch Regulationsmechanismen<br />
eines intakten Immunsystems<br />
limitiert wird. Bei defektem<br />
Immunsystem dagegen ist die<br />
EBV-induzierte B-Lymphozyten-Proliferation<br />
nicht ausreichend kontrolliert,<br />
was zur Entstehung polyklonaler<br />
Tumoren führt. Alternativ könnte es<br />
bei der B-Zell-Proliferation zu genetischen<br />
Alterationen einiger Klone<br />
kommen, was in einem Wachstumsvorteil<br />
und Entstehung oligo- oder<br />
monoklonaler Tumoren resultiert.<br />
Auch das kürzlich in über der Hälfte<br />
der untersuchten PZNL sowohl bei<br />
HIV-positiven als auch HIV-negativen<br />
Patienten entdeckte humane Herpes-Virus-8<br />
(HHV8) könnte pathogenetisch<br />
beteiligt sein (12).<br />
NHL- und T-Zell-<strong>Lymphome</strong> werden<br />
nur in Einzelfällen diagnostiziert (30,<br />
41, 45, 58).<br />
Klinische Symptomatik<br />
Das mediane Alter der immunkompetenten<br />
Patienten beträgt 55 bis<br />
57 Jahre (16, 49). Es besteht keine Geschlechtsprädisposition.<br />
Die häufigste<br />
Manifestation entspricht einem diffusen,<br />
infiltrativen Wachstum mit zumeist<br />
supratentorieller Lokalisierung.<br />
Das Intervall zwischen Auftreten klinischer<br />
Symptomatik und Diagnosestellung<br />
beträgt Wochen bis zu wenigen<br />
Monaten (29). Im Vordergrund<br />
stehen Persönlichkeitsveränderungen<br />
und zerebelläre Symptomatik (Tabelle<br />
1). Eine häufig asymptomatische<br />
Meningeosis wird mit einer wohl methodisch<br />
bedingt breit gestreuten<br />
Häufigkeit zwischen 30 und 70 Prozent<br />
beobachtet. Das intraokuläre<br />
Lymphom (mit Lokalisation im Glaskörper<br />
oder Netzhaut) stellt eine Sonderform<br />
des P<strong>ZNS</strong>L dar und kann isoliert<br />
oder in Verbindung mit zerebralem<br />
Lymphom mit einer Häufigkeit<br />
von bis zu 25 Prozent auftreten (13,<br />
Tabelle 2<br />
Klinische Studien bei <strong>ZNS</strong>-<strong>Lymphome</strong>n: Chemotherapie mit konsolidierender Strahlentherapie<br />
Autor n CHT- Ansprechen Medianes<br />
Protokoll auf CHT Überleben<br />
(PR + CR) (Monate)<br />
McLaughlin, 1988 10 DHAP - RT 7 2–22<br />
Gabbai, 1989 13 HD MTX - RT 12 9 (max. 54)<br />
Chamberlain, 1989 16 RT/HU - PRCB, 16 41<br />
CCNU, VCR<br />
DeAngelis, 1992 31 HD MTX - RT - 27 42,5<br />
HD AraC<br />
Boiardi, 1993 14 M-BACOD - RT 13 –<br />
Glass, 1994 25 HD MTX - RT 19 33<br />
Blay, 1995 25 COP-COPADEM- 18 2 J. Überleben<br />
CYM-RT 70%<br />
5 J. Überleben<br />
56%<br />
Bessel, 1996 34 CHOD oder CHOD/ 22 CR 3 J. Überleben<br />
BVAM - RT 51%<br />
5 J. Überleben<br />
33%<br />
Thiel, 1997 11 BMPD - RT 8 4–42<br />
Abkürzungen: CHT Chemotherapie; PR partielle Remission; CR komplette Remission;<br />
DHAP: Dexamethason, Hochdosis AraC, Cisplatin; RT Radiotherapie; HD Hochdosis;<br />
MTX Methotrexat; HU Hydroxyurea; PRCB Procarbacin; VCR Vincristin;<br />
M-BACOD: HD Methotrexat, Bleomycin, Adriblastin, Cyclophosphamid, Vincristin,<br />
Dexamethason; COP: Cyclophosphamid, Vincristin, Prednisolon; ADEM: Adriblastin,<br />
HD Methotrexat; CYM: AraC, HD Methotrexat; J Jahre; CHOD: Cyclophosphamid,<br />
Adriblastin, Vincristin, Dexamethason; BVAM: BCNU, Vincristin, HD AraC,<br />
HD Methotrexat; BMPD: BCNU, HD Methotrexat, Procarbacin, Dexamethason.<br />
Histologie<br />
Bei den <strong>ZNS</strong>-<strong>Lymphome</strong>n handelt<br />
es sich fast ausschließlich um B-<br />
Zell-<strong>Lymphome</strong>, von denen am häufigsten<br />
(70 bis 90 Prozent) der diffusgroßzellige<br />
Typ diagnostiziert wird<br />
(28, 37, 42, 45, 58). Niedrig maligne<br />
22, 28). Intramedulläre Raumforderungen<br />
treten mit einer Häufigkeit<br />
von unter 1 Prozent auf (30).<br />
Patienten mit AIDS-assoziiertem<br />
P<strong>ZNS</strong>L sind deutlich jünger (medianes<br />
Alter 31 Jahre) und überwiegend<br />
Männer. Das klinische Bild entspricht<br />
in dieser Gruppe eher einer Enzephalopathie<br />
(16).<br />
A-354<br />
(46) Deutsches Ärzteblatt 96, Heft 6, 12. Februar 1999
M E D I Z I N<br />
ZUR FORTBILDUNG<br />
Diagnosestellung<br />
Bildgebende Verfahren<br />
Das Vorliegen eines <strong>ZNS</strong>-Lymphoms<br />
kann bereits durch bildgebende<br />
Verfahren suggeriert werden. <strong>ZNS</strong>-<br />
<strong>Lymphome</strong> manifestieren sich angiographisch<br />
als avaskuläre und CT-morphologisch<br />
zumeist als iso- oder hyperdense,<br />
ventrikelnahe, kontrastmittelspeichernde<br />
Läsionen mit, im Gegensatz<br />
zu Gliomen oder Hirnmetastasen,<br />
vergleichsweise wenig Begleitödem.<br />
Die Kernspintomographie ist in der<br />
Darstellung der P<strong>ZNS</strong>L der Computertomographie<br />
überlegen. Der Hirnbefall<br />
ist in der optimalen Bildgebung<br />
bei bis zu 50 Prozent multifokal. Am<br />
häufigsten betroffen sind der Frontalund<br />
der Parietallappen; Corpus callosum,<br />
Hypothalamus, Stammhirn und<br />
Occipitallappen stellen eine seltene<br />
Lokalisation dar (60).<br />
Liquoruntersuchung<br />
Eine Diagnosestellung kann in<br />
einigen Fällen durch zytologische<br />
oder immunzytologische Liquoruntersuchung<br />
vermittelt werden. Eine<br />
Meningealbeteiligung wird bei 30 bis<br />
70 Prozent der P<strong>ZNS</strong>L beschrieben<br />
(1, 17, 23–25, 37, 39), wobei die breiten<br />
Unterschiede in den Häufigkeitsangaben<br />
durch methodische Unsicherheit<br />
in der Beurteilung bei niedriger<br />
Zellzahl, veränderter Zellmorphologie<br />
und mangelnde, insbesondere<br />
immunzytologische Expertise bedingt<br />
sind. Eine attraktive Alternative<br />
zu der konventionellen Immunfluoreszenzuntersuchung<br />
an Zellsuspensionen<br />
bietet die immunzytologische<br />
Untersuchung auf Poly-L-Lysin beschichteten<br />
Objektträgern, die mit<br />
wenig Zellen auskommt und den Vorteil<br />
einer besseren Beurteilbarkeit im<br />
Phasenkontrastmikroskop bietet (34).<br />
Eine Meningealbeteiligung eines<br />
<strong>ZNS</strong>-Lymphoms kann auch durch den<br />
molekulargenetischen Nachweis der<br />
Monoklonalität der B-Zellen gezeigt<br />
werden (21, 50). Von einigen Autoren<br />
wird eine Erhöhung des β-2-Mikroglobulin-Spiegels<br />
sowie der Nachweis<br />
des löslichen CD27-Antigens im Liquor<br />
als Hinweis für eine Meningealbeteiligung<br />
eines <strong>ZNS</strong>-Lymphoms beschrieben<br />
(32, 33).<br />
Während bei den meisten immunkompetenten<br />
Patienten eine Diagnosestellung<br />
aus dem Liquor nicht<br />
möglich sein wird, ist bei AIDS-Patienten<br />
mit intrakranieller Raumforderung<br />
der Nachweis von Epstein-Barr-<br />
Virus im Liquor zur Sicherung der<br />
Diagnose eines P<strong>ZNS</strong>L ausreichend.<br />
Hirnbiopsie<br />
Die Methode der Wahl zur Diagnosesicherung<br />
bei immunkompetenten<br />
Patienten stellt die Hirnbiopsie<br />
dar. In vielen Zentren kann heutzutage<br />
die stereotaktische Biopsie mit einer<br />
Trefferquote von 98 Prozent und<br />
einer Komplikationsrate von weniger<br />
Tabelle 3<br />
Liquorgängigkeit gebräuchlicher<br />
Zytostatika*<br />
Zytostatikum<br />
als 2 Prozent durchgeführt werden.<br />
Da Steroide die histologische Beurteilung<br />
unmöglich machen, sollte die<br />
Biopsie vor der Gabe von Steroiden<br />
erfolgen. Eine komplette Resektion<br />
eines <strong>ZNS</strong>-Lymphoms verlängert das<br />
Überleben nicht und sollte wegen des<br />
Risikos neurologischer Ausfälle nicht<br />
durchgeführt werden.<br />
Steroide<br />
Liquorgängigkeit<br />
Nitroseharnstoffe ++<br />
Cytosinarabinosid ++<br />
Thiotepa ++<br />
Ifosfamid ++<br />
Idarubicin +<br />
Methotrexat +<br />
Cyclophosphamid +<br />
Vinca Alkaloide –<br />
Cisplatin –<br />
Doxorubicin –<br />
Paclitaxel –<br />
++ > 30% des Serumspiegels wird im<br />
Liquor erreicht<br />
+ zytotoxischer Spiegel wird im Liquor<br />
erreicht (1–2% des Serumspiegels)<br />
– Liquorspiegel < 1% des Serumspiegels<br />
* nach 48, 53, 56, 61<br />
Typisch für P<strong>ZNS</strong>L ist die<br />
prompte und häufig komplette Rückbildung<br />
des Tumors und der tumorassoziierten<br />
Symptome auf die Gabe<br />
von Steroiden. Da diese Reaktion<br />
nicht lymphomspezifisch ist (sie kann<br />
auch bei Gliomen oder der progressiven<br />
multifokalen Leukenzephalopathie<br />
beobachtet werden), ist sie nicht<br />
sicher diagnostisch verwertbar und<br />
kann nur in Ausnahmefällen, zum<br />
Beispiel bei positivem Liquorbefund,<br />
bestätigend genutzt werden.<br />
Intraokuläres Lymphom<br />
Bei der Mehrheit der Patienten<br />
mit intraokulärem Befall entwickelt<br />
sich dieser einige Monate vor der Diagnosestellung<br />
eines intrazerebralen<br />
Lymphoms (28). Charakteristisch ist<br />
der Nachweis von Präzipitaten in der<br />
vorderen Augenkammer bei der<br />
Spaltlampenuntersuchung. Eine Bestätigung<br />
erfolgt durch den zytologischen<br />
Nachweis von Lymphomzellen<br />
im Aspirat aus dem Glaskörper. Wegen<br />
der daraus resultierenden therapeutischen<br />
Konsequenzen (Bestrahlung<br />
der Augen) sollte eine Spaltlampenuntersuchung<br />
zum Ausschluß des<br />
intraokulären Befalls bei jedem<br />
P<strong>ZNS</strong>L-Patienten durchgeführt werden.<br />
Therapie und Prognose<br />
P<strong>ZNS</strong>L bei immunkompetenten<br />
Patienten<br />
✑ Strahlentherapie<br />
Von allen hochmalignen Non-<br />
Hodgkin-<strong>Lymphome</strong>n haben die<br />
P<strong>ZNS</strong>L die schlechteste Prognose.<br />
Das mediane Überleben beträgt bei<br />
unbehandelten Patienten nur wenige<br />
Monate (24). Die Beobachtung, daß<br />
durch eine Schädelbestrahlung eine<br />
Verlängerung der medianen Überlebenszeit<br />
bis zu 18 Monaten erreichbar<br />
war (24), führte zur Etablierung<br />
der Strahlentherapie als Standardbehandlung<br />
der P<strong>ZNS</strong>L in den letzten 20<br />
Jahren. Die durch retrospektive Auswertungen<br />
angenommene Dosis-Wirkungs-Beziehung<br />
(42, 51) konnte in<br />
einer von der Radiation Therapy Oncology<br />
Group (RTOG) durchgeführten<br />
prospektiven Phase-II-Studie<br />
nicht bestätigt werden (43). Das mediane<br />
Überleben betrug 11,6 Monate<br />
und die Lokalrezidivrate 92 Prozent.<br />
Das Fehlen eines Plateaus in der<br />
Deutsches Ärzteblatt 96, Heft 6, 12. Februar 1999 (47)<br />
A-355
M E D I Z I N<br />
ZUR FORTBILDUNG<br />
Überlebenskurve in der RTOG-Studie<br />
korrespondierte mit der in einer<br />
retrospektiven Auswertung von 308<br />
P<strong>ZNS</strong>L-Patienten ermittelten Fünf-<br />
Jahres-Überlebensrate von sieben<br />
Prozent (38) und bestätigte, daß die<br />
Strahlentherapie trotz der Verwendung<br />
maximal tolerabler Dosen in<br />
der Behandlung der P<strong>ZNS</strong>L keinen<br />
kurativen Stellenwert hat. Die Bestrahlung<br />
der Neuroachse verbessert<br />
das Überleben der Patienten nicht<br />
und kann wegen Zerstörung der Knochenmarkreserve<br />
die spätere Durchführung<br />
einer Chemotherapie erschweren<br />
(29, 49).<br />
✑ Chemotherapie mit<br />
Radiotherapie<br />
Der erste erfolgreiche Behandlungsversuch<br />
eines P<strong>ZNS</strong>L mit systemischer<br />
Gabe von hochdosiertem<br />
Methotrexat (MTX) mit Leukovorin-<br />
Rescue wurde 1977 durchgeführt (55).<br />
Seither berichteten mehrere Untersucher<br />
über ihre Erfahrungen mit systemischer<br />
Chemotherapie bei zumeist<br />
kleinen Kollektiven von Patienten<br />
mit primären und sekundären <strong>ZNS</strong>-<br />
<strong>Lymphome</strong>n (Tabelle 2) (3, 6, 8, 10, 13,<br />
14, 19, 22, 28, 31, 40, 52, 58). Die Protokolle<br />
enthielten nahezu alle mittelbis<br />
hochdosiertes MTX als Monosubstanz<br />
oder in Kombination mit anderen<br />
Zytostatika und eine konsolidierende<br />
Schädelbestrahlung. Einige<br />
Arbeitsgruppen konnten mediane<br />
Überlebenszeiten von über 40 Monaten<br />
und Fünf-Jahres-Überlebensraten<br />
von über 30 Prozent erzielen. In der<br />
wohl bekanntesten, prospektiven Studie<br />
mit 31 Patienten, durchgeführt<br />
von DeAngelis (14), konnte mit einer<br />
Kombinationstherapie, bestehend<br />
aus mittelhochdosiertem MTX systemisch<br />
und mehrfach wiederholt intrathekal,<br />
Schädelradiatio und anschließend<br />
hochdosiertem Cytosinarabinosid<br />
(AraC) eine mediane Überlebenszeit<br />
von 42,5 Monaten erreicht<br />
werden. In zwei Zusammenfassungen<br />
der bisher publizierten Studien, die jeweils<br />
über 1 000 Patienten umfaßten,<br />
betrugen die medianen Überlebenszeiten<br />
der nur bestrahlten Patienten<br />
16,6 beziehungsweise 16 Monate und<br />
die der kombiniert behandelten Patienten<br />
29,1 beziehungsweise 27 Monate<br />
(16, 49).<br />
Das Design der meisten Therapieprotokolle<br />
ist bisher an die Behandlung<br />
systemischer <strong>Lymphome</strong><br />
angelehnt ohne Berücksichtigung<br />
pharmakokinetischer Prinzipien der<br />
Medikamentenaufnahme in das <strong>ZNS</strong><br />
(Tabelle 3). Zwar ist bei großen zerebralen<br />
Tumoren initial die Blut-Hirn-<br />
Schranke gestört und der Tumor dadurch<br />
auch nicht hirngängiger Chemotherapie<br />
zugängig. Innerhalb weniger<br />
Wochen nach Beginn der Chemotherapie<br />
kommt es jedoch parallel zur<br />
Rückbildung des Tumors zu einer<br />
vollständigen Restitution der Blut-<br />
Hirn-Schranke, wodurch residuelle<br />
Tabelle 4<br />
BMPD-Protokoll (nach Thiel)<br />
Zytostatikum Dosierung Verabreichung Therapieschema<br />
BCNU 80 mg/m 2 IV Tag 1<br />
Methotrexat 15 mg intrathekal Tag 1 1<br />
Methotrexat 1500 mg/m 2 /24 h IV Tag 2 2<br />
Leukovorin-Rescue 30 mg/m 2 IV 36 h, 42 h, 48 h, 54,<br />
15 mg/m 2 IV 68 und 78 h nach<br />
5 mg/m 2 oral Beginn der<br />
Methotrexat-Infusion<br />
Procarbacin 100 mg/m 2 oral Tag 1–8<br />
Dexamethason 3 x 8 mg oral Tag 1–14 3<br />
1 wiederholt bei positiver Liquorzytologie<br />
2 10% der Dosis über 0,5 h, der Rest über 23,5 h<br />
3 nur im Zyklus 1<br />
BMPD: BCNU, HD Methotrexat, Procarbacin, Dexamethason.<br />
Wiederholung Tag 22<br />
Tumorzellen geschützt werden und<br />
später zu einem Rezidiv führen (46).<br />
Die Bedeutung der Hirngängigkeit<br />
der Zytostatika wird offensichtlich<br />
durch die fehlende Überlebenszeitverlängerung<br />
im Vergleich zur Strahlentherapie<br />
allein in Studien, die ausschließlich<br />
nicht hirngängige Substanzen<br />
verwendeten (9, 35, 54). Eine Verbesserung<br />
der Blut-Hirn-Schranken-<br />
Penetration wurde von Neuwelt<br />
durch die osmotische Disruption mit<br />
Mannitol in einem sehr aufwendigen<br />
Verfahren erreicht (44). Einfacher<br />
und ebenfalls effektiv ist die Verwendung<br />
ausschließlich hirngängiger Zytostatikakombinationen,<br />
wie zum<br />
Beispiel das von uns entwickelte<br />
BMPD-Protokoll (Tabelle 4). Von den<br />
elf auswertbaren Patienten mit primären<br />
und sekundären <strong>ZNS</strong>-<strong>Lymphome</strong>n<br />
konnte mit Chemotherapie allein<br />
eine Remission bei acht Patienten erreicht<br />
werden; die Nebenwirkungsrate<br />
war auch bei über 70jährigen Patienten<br />
erstaunlich gering. Nach einer<br />
konsolidierenden Schädelbestrahlung<br />
betrugen die Überlebenszeiten bis zu<br />
vier und 42 Monate (58). Einen CT-<br />
Verlauf nach BMPD-Therapie demonstriert<br />
die Abbildung.<br />
✑ Chemotherapie allein<br />
Mit Verlängerung der Überlebenszeit<br />
der Patienten mit P<strong>ZNS</strong>L gewinnt<br />
das Problem der späten neurologischen<br />
Toxizität in Form von<br />
Ataxie und Demenz an Bedeutung.<br />
Ihre Häufigkeit beträgt bei über<br />
50jährigen bis 41 Prozent (14). Prädisponierend<br />
sind: fortgeschrittenes Alter,<br />
hohe Strahlendosen und Behandlung<br />
mit Chemotherapie nach bereits<br />
erfolgter Schädelbestrahlung (14, 58).<br />
Zwar ist die Leukenzephalopathie<br />
auch nach hochdosiertem MTX allein<br />
berichtet worden, ihre Häufigkeit<br />
steigt jedoch deutlich bei zusätzlicher<br />
Verwendung von Strahlentherapie. Es<br />
wurde daher von einigen Untersuchern<br />
bewußt auf den Einsatz von<br />
Strahlentherapie zur Konsolidierung<br />
des Chemotherapieeffektes verzichtet<br />
(Tabelle 5) (11, 18, 44). In der bereits<br />
erwähnten Studie behandelte Neuwelt<br />
A-356<br />
(48) Deutsches Ärzteblatt 96, Heft 6, 12. Februar 1999
M E D I Z I N<br />
ZUR FORTBILDUNG<br />
16 Patienten mit einem aufwendigen<br />
Protokoll, das aus hyperosmolarer<br />
Blut-Hirn-Schranken-Disruption in<br />
Verbindung mit hochdosiertem MTX,<br />
Endoxan und Procarbacin bestand,<br />
wodurch eine mediane Überlebenszeit<br />
von 44,5 Monaten erreicht wurde<br />
(44). In den Studien von Freilich und<br />
Cher (11, 18) erhielten die Patienten<br />
mittel- bis hochdosiertes MTX-enthaltende<br />
Chemotherapieprotokolle und<br />
wie bei Neuwelt, Schädelbestrahlung<br />
nur bei keinem Ansprechen oder bei<br />
Rezidiv. Die mediane Überlebenszeit<br />
betrug 30 Monate. Unter<br />
Berücksichtigung der kleinen<br />
Patientenkollektive scheinen<br />
die Therapieergebnisse in diesen<br />
Studien im Hinblick auf<br />
die Remissions- und Überlebenszeiten<br />
mit denen kombinierter<br />
Behandlungsverfahren<br />
vergleichbar zu sein. Eine<br />
randomisierte Überprüfung<br />
dieses Therapiekonzeptes bei<br />
den <strong>ZNS</strong>-<strong>Lymphome</strong>n ist das<br />
Ziel einer von uns initiierten<br />
multizentrischen Studie. Das<br />
Behandlungsprotokoll sieht<br />
eine initiale Therapie mit dem<br />
BMPD-Schema (58) und bei<br />
ungenügendem Ansprechen<br />
Umstellung auf das Idarubicin/Ifosfamid-Protokoll<br />
vor.<br />
Alle Patienten, die unter der<br />
Chemotherapie eine komplette<br />
Remission erreichen, erhalten<br />
randomisiert entweder eine<br />
Schädelbestrahlung oder<br />
einen konsolidierenden Chemotherapiezyklus;<br />
die Schädelbestrahlung<br />
wird in jedem Fall bei Versagen<br />
der Chemotherapie und im Rezidiv<br />
durchgeführt. Neben der Effektivität<br />
der Therapie wird in dieser Studie<br />
der Langzeiteinfluß der Therapie<br />
auf die kognitive Leistung mit Hilfe<br />
neuropsychologischer Tests evaluiert<br />
(Näheres zum Studienprotokoll bei<br />
den Autoren).<br />
✑ Intrathekale Chemotherapie<br />
Die intrathekale Zytostatikainstillation<br />
(MTX, AraC) ist wegen der<br />
minimalen Hirnpenetration der Zytostatika<br />
aus dem Liquor zur Behandlung<br />
intrazerebraler Tumoren nicht<br />
geeignet (4). Sie stellt allerdings ein<br />
Standardverfahren zur Behandlung<br />
einer Meningealbeteiligung dar. Da<br />
bei Verwendung entsprechend hoher<br />
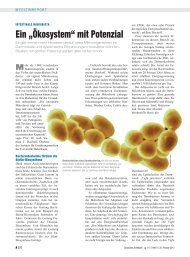
CT-Aufnahmen des Schädels einer 72jährigen Patientin mit primärem<br />
<strong>ZNS</strong>-Lymphom bei Diagnosestellung (am 22. Februar 1994)<br />
und 40 Monate nach der Behandlung mit drei Zyklen des BMPD-<br />
Chemotherapieprotokolls und konsolidierender Schädelbestrahlung<br />
dokumentieren eine lang anhaltende komplette Remission.<br />
Dosierung und optimaler Infusionszeiten<br />
auch nach systemischer Gabe<br />
von MTX oder AraC therapeutische<br />
Spiegel im Liquor erreichbar sind (53,<br />
56) und andererseits intrathekale<br />
MTX-Instillationen das Risiko einer<br />
späteren Leukenzephalopathie<br />
erhöhen, sollte die Notwendigkeit einer<br />
intrathekalen Chemotherapie bei<br />
P<strong>ZNS</strong>L ohne Meningealbeteiligung<br />
kritisch hinterfragt werden.<br />
Intraokuläre <strong>Lymphome</strong> sollten<br />
analog zu dem intrazerebralen Lymphom<br />
primär mit systemischer Chemotherapie<br />
behandelt werden. Anschließend<br />
sollte eine biokuläre Bestrahlung<br />
durchgeführt werden. Bei<br />
den sehr seltenen intramedullären<br />
<strong>Lymphome</strong>n ist eine umgehende Involved-field-Bestrahlung<br />
indiziert.<br />
✑ Prognosefaktoren<br />
Eine ungünstige Prognose ist mit<br />
einem Alter über 60 Jahre (3, 5, 6, 22,<br />
47, 59), schlechtem Karnofsky-Index<br />
(5, 44, 47), multifokalem Hirnbefall<br />
(3, 28), tiefer Lokalisierung der Läsionen<br />
(47) und hoher Proteinkonzentration<br />
im Liquor (5) assoziiert.<br />
P<strong>ZNS</strong>L bei HIV-Patienten<br />
Die Fortschritte, die in der Behandlung<br />
der P<strong>ZNS</strong>L bei Immunkompetenten<br />
in den letzten Jahren erreicht<br />
wurden, lassen sich leider bisher nicht<br />
auf die P<strong>ZNS</strong>L der HIV-Patienten<br />
übertragen. Das durchschnittliche<br />
Überleben der Patienten mit AIDSassoziiertem<br />
P<strong>ZNS</strong>L ist mit 2,6 Monaten<br />
unvergleichbar kürzer (16).<br />
Die Mehrzahl der in der Metaanalyse<br />
von Fine erfaßten Patienten<br />
mit AIDS-assoziiertem P<strong>ZNS</strong>L erhielt<br />
eine Schädelbestrahlung und<br />
erreichte darunter eine mediane<br />
Überlebenszeit von drei Monaten,<br />
während die mediane Überlebenszeit<br />
der ebenfalls nur bestrahlten nicht an<br />
AIDS erkrankten Patienten bei 16,6<br />
Monaten lag (16). Möglicherweise ist<br />
die unterschiedliche Biologie der<br />
P<strong>ZNS</strong>L in den beiden Patientengruppen<br />
sowie eventuell auch eine niedriger<br />
dosierte Strahlentherapie in der<br />
AIDS-Gruppe für den Unterschied<br />
verantwortlich. Der wichtigste Faktor<br />
erscheint jedoch die HIV-Infektion<br />
selbst zu sein mit der resultierenden<br />
Immunsuppression. Bei der Mehrzahl<br />
der Patienten mit AIDS-assoziiertem<br />
P<strong>ZNS</strong>L beträgt die CD4-Zellzahl weniger<br />
als 50/mm 3 (36). Da die Todesursache<br />
bei den meisten Patienten mit<br />
AIDS-assoziiertem P<strong>ZNS</strong>L eine opportunistische<br />
Infektion ist, erscheint<br />
es fraglich, ob eine erfolgreiche Behandlung<br />
des Lymphoms das Überleben<br />
dieser Patienten beeinflussen<br />
würde. Eine Ausnahme stellen HIVinfizierte<br />
Patienten dar, bei denen ein<br />
P<strong>ZNS</strong>L die einzige beziehungsweise<br />
primäre AIDS-definierende Erkrankung<br />
darstellt. Diese Patienten sind<br />
die einzigen in der Literatur berichteten<br />
Langzeitüberlebenden. Bei letzteren<br />
ist der Stellenwert der Chemotherapie<br />
aufgrund der nur spärlichen Daten<br />
nicht ausreichend geklärt.<br />
Therapieempfehlung<br />
HIV-negative Patienten sollten initial<br />
eine systemische MTX-haltige<br />
Chemotherapie erhalten. Bei Verwendung<br />
wenig toxischer Protokolle wie<br />
zum Beispiel des BMPD-Protokolls<br />
und Beachtung adäquater Begleitmaßnahmen<br />
ist ein fortgeschrittenes Alter<br />
allein keine Kontraindikation für eine<br />
systemische Chemotherapie. Ob eine<br />
konsolidierende Schädelbestrahlung<br />
notwendig ist, ist zur Zeit Gegenstand<br />
von Untersuchungen. Bei mangelhaf-<br />
Deutsches Ärzteblatt 96, Heft 6, 12. Februar 1999 (49)<br />
A-357
M E D I Z I N<br />
ZUR FORTBILDUNG/FÜR SIE REFERIERT<br />
tem Ansprechen auf die Chemotherapie<br />
ist die Strahlentherapie des Schädels<br />
mit 40 Gy auf alle Fälle indiziert.<br />
Wegen der Seltenheit des Krankheitsbildes<br />
sollte eine Behandlung im Rahmen<br />
einer klinischen Studie angestrebt<br />
werden. HIV-infizierte Patienten mit<br />
einer CD4-Zellzahl größer als 200/m 3<br />
können mit einer Schädelbestrahlung,<br />
Tabelle 5<br />
Klinische Studien bei <strong>ZNS</strong>-<strong>Lymphome</strong>n: Chemotherapie allein<br />
systemischen Chemotherapie und/oder<br />
antiviralen Therapie nach Möglichkeit<br />
ebenfalls im Rahmen einer klinischen<br />
Studie behandelt werden. Welcher dieser<br />
Therapiemodalitäten Vorzug zu geben<br />
ist und in welcher Sequenz sie bei<br />
HIV-Patienten eingesetzt werden sollen,<br />
ist zur Zeit nicht ausreichend geklärt.<br />
Zitierweise dieses Beitrags:<br />
Dt Ärztebl 1999; 96: A-353–358<br />
[Heft 6]<br />
Die Zahlen in Klammern beziehen sich auf<br />
das Literaturverzeichnis, das über den Sonderdruck<br />
beim Verfasser und über die Internetseiten<br />
(unter http: /www.aerzteblatt.de)<br />
erhältlich ist.<br />
Autor n Protokoll Ansprechen Medianes<br />
(PR + CR) Überleben<br />
(Monate)<br />
Neuwelt, 1991 16 i. a. Mannitol, CTX, 16 44,5<br />
HD MTX, PRCB<br />
Freilich, 1996 13 HD MTX, VCR, 12 30,5<br />
PRCB, (HD AraC)<br />
Cher, 1996 19 HD MTX - Erh. 18 3–122<br />
HD MTX,<br />
M-CHOD<br />
Abkürzungen: PR partielle Remission; CR komplette Remission; i. a. intraarteriell;<br />
CTX Cyclophosphamid; HD Hochdosis; MTX Methotrexat; VCR Vincristin;<br />
PRCB Procarbacin; Erh Erhaltung; M-CHOD: Methotrexat, Cyclophosphamid,<br />
Adriblastin, Vincristin, Dexamethason<br />
Anschrift für die Verfasser<br />
Prof. Dr. med. Eckhard Thiel<br />
Leiter der Medizinischen Klinik III<br />
Hämatologie, Onkologie und<br />
Transfusionsmedizin<br />
Klinikum Benjam Franklin<br />
Freie Universität Berlin<br />
Hindenburgdamm 30<br />
12200 Berlin<br />
Helicobacter-pylori-Prävalenz bei der BASF<br />
Gastritis und Duodenitis waren<br />
1994 für 1 Million Tage Arbeitsunfähigkeit<br />
verantwortlich. Ursache dieser<br />
Beschwerden kann eine Infektion<br />
mit Helicobacter pylori sein. Die Autoren<br />
führten bei 6 143 Beschäftigten<br />
der BASF, Ludwigshafen, eine Untersuchung<br />
auf H.-pylori-Antikörper<br />
durch, wobei insbesondere Personen<br />
mit Oberbauchbeschwerden, Ulkusanamnese<br />
und familiärer Magenkarzinombelastung<br />
zu einer Untersuchung<br />
aufgefordert wurden. IgG-<br />
Antikörper wurden bei 38,2 Prozent<br />
der Untersuchten gefunden, ein Ulkus<br />
bei 4,9 Prozent und eine nicht ulzeröse<br />
Dyspepsie bei 20,4 Prozent. In<br />
12,9 Prozent der Fälle wurde eine<br />
Heblicobacter-pylori-Therapie empfohlen,<br />
die bei 541 Angestellten dann<br />
auch realisiert wurde. Schichtarbeiter<br />
waren häufiger Helicobacter-pyloripositiv<br />
als normal Beschäftigte. w<br />
Zober A, Schilling D, Ott MG, Schauwecker<br />
P, Riemann JF, Messerer P.: Helicobacter-pylori-infection:<br />
prevalence<br />
and clinical relevance in a large company.<br />
Am College of Occupational and Environmental<br />
Medicine 1998; 40: 586–594.<br />
Arbeitsmedizin und Gesundheitsschutz<br />
BASF AG, 67056 Ludwigshafen.<br />
Plazentablut statt<br />
Knochenmark<br />
Die Transplantation von hämatopoetischen<br />
Stammzellen aus Plazentablut<br />
ist ebenso wie die Knochenmark-(KM-)Transplantation<br />
in<br />
der Lage, eine ausreichende Blutbildung<br />
zu restaurieren. Dies trifft sowohl<br />
für verwandte als auch unverwandte<br />
Empfänger zu. Als Vorteile<br />
des auch als Nabelschnurblut bezeichneten<br />
Plazentabluts gelten die<br />
einfache Gewinnung, die rasche Verfügbarkeit,<br />
das fehlende Risiko für<br />
den Spender und die geringe Wahrscheinlichkeit<br />
einer Übertragung klinisch<br />
relevanter Infektionen. Auch<br />
die gefürchtete GVHD (graft versus<br />
host disease) ist weniger ausgeprägt<br />
als bei der KM-Transplantation, so<br />
daß sich dieses Verfahren gerade bei<br />
HLA-Inkompatibilität anbietet.<br />
Eine New Yorker Arbeitsgruppe<br />
wertete die Daten von 562 Patienten<br />
aus, die seit 1992 mit diesem Verfahren<br />
bei verschiedenen Grunderkrankungen<br />
behandelt worden waren.<br />
Die Raten für ein Angehen der<br />
Transplantation lagen mit 81 Prozent<br />
bei den Neutrophilen und 85 Prozent<br />
bei den Thrombozyten hoch und waren<br />
der KM-Transplantation vergleichbar.<br />
Ebenso waren die Zahlen<br />
der akuten- und chronischen GVHD<br />
mit denen der KM-Transplantation<br />
vergleichbar. Als Variablen für das<br />
Gelingen der Tranplantation von<br />
Stammzellen aus Plazentablut erwiesen<br />
sich neben der Leukozytenzahl<br />
im Transplantat vor allem die zugrunde<br />
liegende Erkrankung, das<br />
Patientenalter, der Grad der HLA-<br />
Inkompatibilität sowie das Transplantationszentrum<br />
selbst.<br />
Die Autoren resümieren, daß<br />
Plazentablut eine geeignete Quelle<br />
für hämatopoetische Stammzellen<br />
darstellt und die klinische Wirksamkeit<br />
der einer konventionellen Knochenmarktransplantation<br />
nicht nachsteht.<br />
acc<br />
Rubinstein P et al.: Outcomes among 562<br />
recipients of placental-blood transplants<br />
from unrelated donors. N Eng J Med<br />
1998;339: 1565–1577.<br />
Dr. Rubinstein, New York Blood Center,<br />
310 E. 67 th St., New York, NY 10021, USA.<br />
A-358<br />
(50) Deutsches Ärzteblatt 96, Heft 6, 12. Februar 1999