Echokardiographie als Wegweiser in der Peri- Reanimation
Echokardiographie als Wegweiser in der Peri- Reanimation
Echokardiographie als Wegweiser in der Peri- Reanimation
Sie wollen auch ein ePaper? Erhöhen Sie die Reichweite Ihrer Titel.
YUMPU macht aus Druck-PDFs automatisch weboptimierte ePaper, die Google liebt.
CME<br />
werten Konflikt: E<strong>in</strong>erseits soll er leitl<strong>in</strong>iengerecht reanimieren, an<strong>der</strong>erseits die Ursachen für den<br />
Herz-Kreislauf-Stillstand aufdecken. Es ist seit Langem bekannt, dass e<strong>in</strong>ige Differenzialdiagnosen<br />
wie <strong>Peri</strong>kar<strong>der</strong>guss und -tamponade, akute Rechtsherzbelastung <strong>als</strong> H<strong>in</strong>weis für die Lungenarterienembolie,<br />
Hypovolämie o<strong>der</strong> Pneumothorax e<strong>in</strong>er echokardiographischen bzw. sonographischen Diagnose<br />
gut zugänglich s<strong>in</strong>d. Mithilfe des 7 FEEL-Konzeptes kann es möglich se<strong>in</strong>, ALS-konform solche<br />
Ursachen <strong>in</strong> wenigen Sekunden zu identifizieren und damit frühzeitig die entsprechende Therapie<br />
zu beg<strong>in</strong>nen.<br />
In diesem Beitrag sollen das FEEL-Konzept und die damit verbundene praktische Anwendung<br />
und theoretische Verzahnung <strong>der</strong> <strong>Echokardiographie</strong> mit dem ALS-Algorithmus beschrieben werden.<br />
7 FEEL-Konzept<br />
Integration <strong>der</strong> FEEL-Untersuchung <strong>in</strong> den ALS-Algorithmus<br />
E<strong>in</strong>e kardiopulmonale <strong>Reanimation</strong> stellt sich <strong>in</strong> <strong>der</strong> Regel zumeist <strong>als</strong> e<strong>in</strong> „chaotisches“ Szenario<br />
dar, da häufig unter schwierigen äußeren Bed<strong>in</strong>gungen Menschen unter Zeitdruck zusammenarbeiten<br />
müssen. Dabei besteht die Gefahr, dass zu wenig Herzdruckmassagen (HDM) e<strong>in</strong>gesetzt werden<br />
und zu große Pausen („Hands-off-Intervalle“) entstehen, <strong>in</strong> denen Herz und Gehirn nicht mehr ausreichend<br />
durchblutet würden. Aus diesem Grund sollte jede neue Technik <strong>als</strong> strukturierte Prozedur<br />
e<strong>in</strong>gesetzt werden, um die kont<strong>in</strong>uierlichen HDM so wenig wie möglich zu unterbrechen. Die Untersuchung<br />
nach dem FEEL-Algorithmus sieht e<strong>in</strong>e geordnete Integration <strong>in</strong> den ALS vor.<br />
Die Untersuchung nach dem<br />
FEEL-Algorithmus sieht e<strong>in</strong>e<br />
geordnete Integration <strong>in</strong> den ALS vor<br />
Schallkopfe<strong>in</strong>stellungen<br />
Da die meisten Notfallpatienten sich <strong>in</strong> Rückenlage bef<strong>in</strong>den und beatmet werden und damit <strong>der</strong> apikale<br />
o<strong>der</strong> parasternale Zugang wegen <strong>der</strong> anliegenden Defibrillatorelektroden nicht möglich ist, beg<strong>in</strong>nt<br />
man bei <strong>der</strong> fokussierten <strong>Echokardiographie</strong> nach FEEL mit dem subkostalen 4-Kammer-Blick.<br />
Neben <strong>der</strong> subkostalen Anlotung kommen nach dem FEEL-Algorithmus nache<strong>in</strong>an<strong>der</strong> die parasternale<br />
lange o<strong>der</strong> kurze Achse sowie <strong>der</strong> apikale 4-Kammer-Blick <strong>in</strong>frage.<br />
Integration <strong>in</strong> den ALS<br />
Bei e<strong>in</strong>er CPR sollten alle Basismaßnahmen durchgeführt und grundsätzlich <strong>der</strong> ALS bereits vollständig<br />
etabliert worden se<strong>in</strong>. Dies betrifft das Atemwegsmanagement und die Etablierung regelmäßiger<br />
HDM. Nach <strong>der</strong> ersten Rhythmuskontrolle sollte bei Vorliegen e<strong>in</strong>er Asystolie o<strong>der</strong> regelmäßigen<br />
elektrischen Aktivität im EKG (PEA) zunächst e<strong>in</strong> regulärer CPR-Zyklus (2 m<strong>in</strong>: 30 HDM, 2 Beatmungen)<br />
folgen. In dieser Zeit kann die Entscheidung zur Vorbereitung e<strong>in</strong>er <strong>Echokardiographie</strong> <strong>in</strong><br />
<strong>der</strong> nächsten ALS-konformen Unterbrechung getroffen werden. Nach Anwendung von FEEL sollte<br />
das Team unabhängig vom Ergebnis m<strong>in</strong>destens für weitere 2 m<strong>in</strong> die CPR (2 m<strong>in</strong>: 30 HDM, 2 Beatmungen)<br />
weiterführen (. Abb. 1). Insgesamt wären <strong>in</strong> <strong>der</strong> Anfangsphase e<strong>in</strong>er CPR folgende Zeitpunkte<br />
für den E<strong>in</strong>satz von FEEL denkbar: im BLS, während <strong>der</strong> ersten Herzrhythmusanalyse, nach<br />
dem BLS o<strong>der</strong> nach Etablierung des ALS (ca. 4–6 m<strong>in</strong> nach E<strong>in</strong>leitung <strong>der</strong> CPR) o<strong>der</strong> entsprechend<br />
später und immer dann, wenn ke<strong>in</strong> defibrillierbarer Rhythmus vorliegt.<br />
Die Anlotungen während e<strong>in</strong>er FEEL-Untersuchung sollten nicht länger <strong>als</strong> 10 s <strong>in</strong> Anspruch nehmen,<br />
um die „Hands-off-Zeiten“ nicht zu verlängern. Etwas mehr Zeit für die Ultraschalluntersuchung<br />
kann bei Patienten mit symptomatischer, undifferenzierter Hypotension und <strong>in</strong> <strong>der</strong> Postreanimationsphase<br />
bei sicherer Kreislauffunktion e<strong>in</strong>geräumt werden.<br />
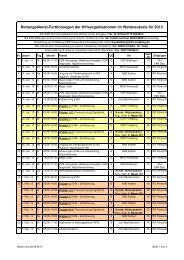
Die 7 FEEL-Untersuchung glie<strong>der</strong>t sich <strong>in</strong> <strong>der</strong> Praxis <strong>in</strong> e<strong>in</strong>e Prozedur, die <strong>in</strong> 4 Phasen mit<br />
10 Schritten e<strong>in</strong>geteilt werden kann (. Abb. 2). Der Ablauf soll so strukturiert werden, dass ke<strong>in</strong>e<br />
unnötigen Unterbrechungen verursacht werden. Die ersten Schritte laufen parallel zum ALS ab, bei<br />
denen 2 Personen nach den aktuell gültigen Leitl<strong>in</strong>ien die CPR durchführen. Die Vorbereitung <strong>der</strong><br />
FEEL-Untersuchung sollte mit <strong>der</strong> Ankündigung an alle Beteiligten beg<strong>in</strong>nen, dass e<strong>in</strong>e echokardiographische<br />
Untersuchung geplant ist. Der Untersucher ist idealerweise e<strong>in</strong>e 3. Person (Arzt) und<br />
entfernt ggf. Kleidungsstücke vom Patienten, schaltet das Gerät e<strong>in</strong>, überprüft das Ultraschallgerät<br />
und präpariert den Schallkopf mit Gel. Diese Schritte sollten <strong>in</strong> jedem Fall parallel zur CPR durchgeführt<br />
werden, damit hier ke<strong>in</strong>e zusätzlichen Pausen <strong>der</strong> HDM verursacht werden. Die Vorbereitungsphase<br />
endet mit dem Signal an das <strong>Reanimation</strong>steam, dass man bereit für die Durchführung<br />
Die Anlotungen während e<strong>in</strong>er<br />
FEEL-Untersuchung sollten nicht<br />
länger <strong>als</strong> 10 s <strong>in</strong> Anspruch nehmen<br />
7 FEEL-Untersuchung<br />
Der Kardiologe 5 · 2010 |<br />
409