114 9 Die primäre Varikose - Schattauer
114 9 Die primäre Varikose - Schattauer
114 9 Die primäre Varikose - Schattauer
Erfolgreiche ePaper selbst erstellen
Machen Sie aus Ihren PDF Publikationen ein blätterbares Flipbook mit unserer einzigartigen Google optimierten e-Paper Software.
128 9 <strong>Die</strong> <strong>primäre</strong> <strong>Varikose</strong><br />
<strong>Die</strong> variköse Degeneration der hinteren Bogenvene hat eine<br />
große praktische Bedeutung. Sie kommt im Rahmen eines dekompensierten<br />
Rezirkulationskreises, beim postthrombotischen<br />
Syndrom oder anderen Krankheiten der tiefen Venen<br />
vor (Abb. 9-80).<br />
Anatomie und Topographie<br />
<strong>Die</strong> V. arcuata cruris posterior ist ein zartes Gefäß und verbindet<br />
arkadenförmig die drei Cockett-Vv.-perforantes in der<br />
imaginären Linton-Linie, die in der Mitte zwischen der dorsalen<br />
Schienbeinkante und der Achillessehne zu denken ist.<br />
Distal des Knies mündet die hintere Bogenvene in die V. saphena<br />
magna ein (vgl. Abb. 9-73, S. 123).<br />
Pathomorphologie und Pathophysiologie<br />
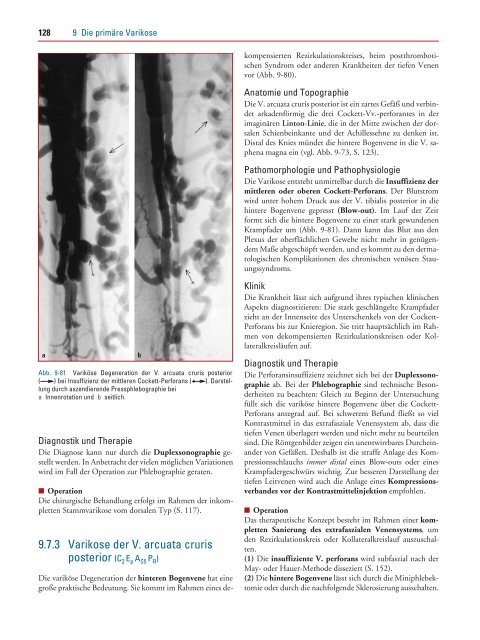
<strong>Die</strong> <strong>Varikose</strong> entsteht unmittelbar durch die Insuffizienz der<br />
mittleren oder oberen Cockett-Perforans. Der Blutstrom<br />
wird unter hohem Druck aus der V. tibialis posterior in die<br />
hintere Bogenvene gepresst (Blow-out). Im Lauf der Zeit<br />
formt sich die hintere Bogenvene zu einer stark gewundenen<br />
Krampfader um (Abb. 9-81). Dann kann das Blut aus den<br />
Plexus der oberflächlichen Gewebe nicht mehr in genügendem<br />
Maße abgeschöpft werden, und es kommt zu den dermatologischen<br />
Komplikationen des chronischen venösen Stauungssyndroms.<br />
a<br />
Abb. 9-81 Variköse Degeneration der V. arcuata cruris posterior<br />
( ) bei Insuffizienz der mittleren Cockett-Perforans ( ). Darstellung<br />
durch aszendierende Pressphlebographie bei<br />
a Innenrotation und b seitlich.<br />
Diagnostik und Therapie<br />
<strong>Die</strong> Diagnose kann nur durch die Duplexsonographie gestellt<br />
werden. In Anbetracht der vielen möglichen Variationen<br />
wird im Fall der Operation zur Phlebographie geraten.<br />
Operation<br />
<strong>Die</strong> chirurgische Behandlung erfolgt im Rahmen der inkompletten<br />
Stammvarikose vom dorsalen Typ (S. 117).<br />
9.7.3 <strong>Varikose</strong> der V. arcuata cruris<br />
posterior (C 2 E p A S5 P R )<br />
b<br />
Klinik<br />
<strong>Die</strong> Krankheit lässt sich aufgrund ihres typischen klinischen<br />
Aspekts diagnostizieren: <strong>Die</strong> stark geschlängelte Krampfader<br />
zieht an der Innenseite des Unterschenkels von der Cockett-<br />
Perforans bis zur Knieregion. Sie tritt hauptsächlich im Rahmen<br />
von dekompensierten Rezirkulationskreisen oder Kollateralkreisläufen<br />
auf.<br />
Diagnostik und Therapie<br />
<strong>Die</strong> Perforansinsuffizienz zeichnet sich bei der Duplexsonographie<br />
ab. Bei der Phlebographie sind technische Besonderheiten<br />
zu beachten: Gleich zu Beginn der Untersuchung<br />
füllt sich die variköse hintere Bogenvene über die Cockett-<br />
Perforans antegrad auf. Bei schwerem Befund fließt so viel<br />
Kontrastmittel in das extrafasziale Venensystem ab, dass die<br />
tiefen Venen überlagert werden und nicht mehr zu beurteilen<br />
sind. <strong>Die</strong> Röntgenbilder zeigen ein unentwirrbares Durcheinander<br />
von Gefäßen. Deshalb ist die straffe Anlage des Kompressionsschlauchs<br />
immer distal eines Blow-outs oder eines<br />
Krampfadergeschwürs wichtig. Zur besseren Darstellung der<br />
tiefen Leitvenen wird auch die Anlage eines Kompressionsverbandes<br />
vor der Kontrastmittelinjektion empfohlen.<br />
Operation<br />
Das therapeutische Konzept besteht im Rahmen einer kompletten<br />
Sanierung des extrafaszialen Venensystems, um<br />
den Rezirkulationskreis oder Kollateralkreislauf auszuschalten.<br />
(1) <strong>Die</strong> insuffiziente V. perforans wird subfaszial nach der<br />
May- oder Hauer-Methode disseziert (S. 152).<br />
(2) <strong>Die</strong> hintere Bogenvene lässt sich durch die Miniphlebektomie<br />
oder durch die nachfolgende Sklerosierung ausschalten.