114 9 Die primäre Varikose - Schattauer
114 9 Die primäre Varikose - Schattauer
114 9 Die primäre Varikose - Schattauer
Erfolgreiche ePaper selbst erstellen
Machen Sie aus Ihren PDF Publikationen ein blätterbares Flipbook mit unserer einzigartigen Google optimierten e-Paper Software.
<strong>114</strong> 9 <strong>Die</strong> <strong>primäre</strong> <strong>Varikose</strong><br />
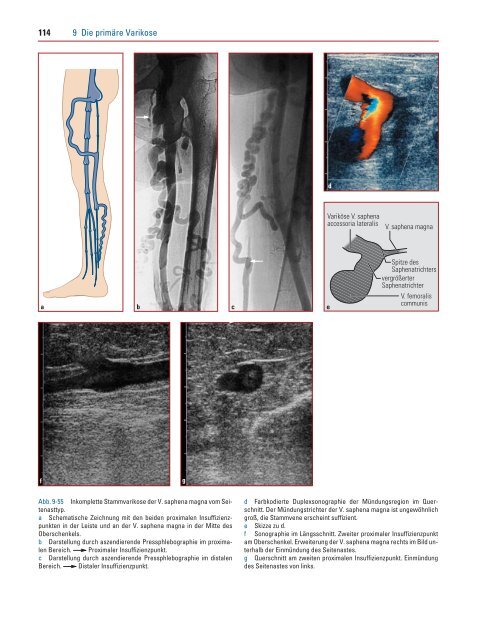
Abb. 9-55a<br />
d<br />
Variköse V. saphena<br />
accessoria lateralis<br />
V. saphena magna<br />
a b c<br />
e<br />
Spitze des<br />
Saphenatrichters<br />
vergrößerter<br />
Saphenatrichter<br />
V. femoralis<br />
communis<br />
f<br />
g<br />
Abb. 9-55 Inkomplette Stammvarikose der V. saphena magna vom Seitenasttyp.<br />
a Schematische Zeichnung mit den beiden proximalen Insuffizienzpunkten<br />
in der Leiste und an der V. saphena magna in der Mitte des<br />
Oberschenkels.<br />
b Darstellung durch aszendierende Pressphlebographie im proximalen<br />
Bereich. Proximaler Insuffizienzpunkt.<br />
c Darstellung durch aszendierende Pressphlebographie im distalen<br />
Bereich. Distaler Insuffizienzpunkt.<br />
d Farbkodierte Duplexsonographie der Mündungsregion im Querschnitt.<br />
Der Mündungstrichter der V. saphena magna ist ungewöhnlich<br />
groß, die Stammvene erscheint suffizient.<br />
e Skizze zu d.<br />
f Sonographie im Längsschnitt. Zweiter proximaler Insuffizienzpunkt<br />
am Oberschenkel. Erweiterung der V. saphena magna rechts im Bild unterhalb<br />
der Einmündung des Seitenastes.<br />
g Querschnitt am zweiten proximalen Insuffizienzpunkt. Einmündung<br />
des Seitenastes von links.
9.6 Stammvarikose der V. saphena magna 115<br />
Klinik<br />
Bei schlanken Menschen lässt sich die Krankheit bei der Untersuchung<br />
im Stehen auf den ersten Blick vermuten.<br />
Diagnostik und Therapie<br />
Der Blow-out über der Dodd-Vene ist mitunter zu sehen und<br />
zu tasten. <strong>Die</strong> Duplexsonographie vermittelt eine sichere<br />
Diagnose. Wegen der besonderen Schnittführungen bleibt es<br />
dem Chirurgen überlassen, die Dokumentation durch das<br />
Phlebogramm zu vervollständigen (vgl. Abb. 9-57 a–c). Er<br />
kann sich dann während des Eingriffs immer wieder genau<br />
über die Topographie informieren.<br />
Es gibt noch einen anderen sehr wichtigen Grund, die genaue<br />
Diagnose nicht zu verkennen: Im Fall der Verwechselung<br />
mit einer kompletten Form der Stammvarikose kann es durch<br />
den Abriss der varikösen Dodd-Perforans zu einer lebensbedrohlichen<br />
Blutung aus der V. femoralis superficialis<br />
kommen.<br />
Cave Bei einer plötzlichen massiven Blutung aus<br />
dem Strippingkanal der (kompletten) Stammvarikose<br />
muss auch an eine übersehene und abgerissene insuffiziente<br />
Dodd-Vene gedacht werden. Intraoperativ ergibt<br />
sich die Diagnose durch manuelle Kompressionsmanöver<br />
am angehobenen Bein über dem Strippingkanal.<br />
Abb. 9-56 Schematische Darstellung<br />
einer inkompletten Stammvarikose<br />
der V. saphena magna vom<br />
Dodd-Perforanstyp. Der proximale<br />
Insuffizienzpunkt liegt in der Mitte<br />
des Oberschenkels, der distale dem<br />
Stadium III entsprechend am Unterschenkel.<br />
f<br />
g<br />
a<br />
b<br />
Abb. 9-57 Inkomplette Stammvarikose der V. saphena magna vom Dodd-Perforanstyp<br />
bei einem 35-jährigen Mann.<br />
a Klinisches Bild. Keine chronische venöse Insuffizienz.<br />
b Farbkodierte Duplexsonographie im Querschnitt. Unten V. femoralis superficialis, oben<br />
V. saphena magna. Zwischen beiden die Dodd-Vene.<br />
c Aszendierende Pressphlebographie. Suffiziente V. saphena magna. Oberer<br />
Insuffizienzpunkt an der Einmündung der Dodd-Vene.<br />
c
116 9 <strong>Die</strong> <strong>primäre</strong> <strong>Varikose</strong><br />
Abb. 9-58 Operationssitus zur selektiven Dissektion<br />
der Dodd-Perforans. 4 cm langer Längsschnitt<br />
über dem dopplersonographisch lokalisierten<br />
proximalen Insuffizienzpunkt. Unterbindung<br />
und Abtragung des suffizienten Saphenaabschnitts<br />
nach proximal. Dissektion<br />
der V. perforans an der Einmündung zur V. femoralis<br />
superficialis und Stripping nach distal<br />
(rechts im Bild).<br />
g<br />
Operation<br />
(1) <strong>Die</strong> Leistenregion bleibt zwar unberührt, sollte aber für einen<br />
notfallmäßigen Zugang steril abgedeckt sein. <strong>Die</strong> Dodd-<br />
Vene wird am Oberschenkel durch einen Längsschnitt von<br />
4–5 cm aufgesucht und angeschlungen. Nach Spaltung der<br />
Faszie lässt sich das Gefäß dann vorsichtig bis zu seiner Einmündung<br />
in die V. femoralis superficialis präparieren und<br />
bündig abtragen (Abb. 9-58). <strong>Die</strong> Faszienlücke wird durch<br />
eine Z-Naht verschlossen.<br />
(2) Anschließend erfolgt das Stripping-Manöver bis zum distalen<br />
Insuffizienzpunkt in der klassischen Weise. Nach proximal<br />
hin wird die V. saphena magna abgebunden und belassen.<br />
Cave Alle Manipulationen im subkutanen Gewebe<br />
des Oberschenkels sind zu unterlassen, sie können später<br />
zu einem unansehnlichen Matting führen.<br />
Komplikationen<br />
Der unerwartete Abriss einer stark erweiterten Dodd-Perforans<br />
beim Stripping-Manöver von der Leiste aus führt sofort<br />
zu einer erschreckenden, massiven Blutung. Sie lässt sich erst<br />
einmal durch Anhebung des Beins und manuelle Kompression<br />
entlang des Strippingkanals stoppen. Nach der punktförmigen<br />
Lokalisation der Blutungsquelle wird darüber ein<br />
Längsschnitt angelegt. Mitunter muss zur Erfassung des abgerissenen<br />
Stumpfes der V. perforans die Faszie eröffnet werden.<br />
a<br />
Abb. 9-59 Schematische Darstellung einer inkompletten Stammvarikose<br />
der V. saphena magna vom dorsalen Typ.<br />
a Insuffizienz des proximalen Abschnitts der V. saphena parva (großer<br />
Mündungstrichter) bis zum Abgang der varikösen V. femoropoplitea,<br />
die unmittelbar in die V. saphena magna einmündet.<br />
b Variation über die Giacomini-Anastomose und die V. saphena accessoria<br />
medialis zur V. saphena magna.<br />
Kasuistik. Im Jahr 1974 wurde in der allgemeinchirurgischen Abteilung<br />
eines Frankfurter Belegkrankenhauses die Operation einer<br />
Stammvarikose der V. saphena magna nach der dort üblichen Babcock-Methode<br />
durchgeführt. <strong>Die</strong> Indikation dazu ergab sich allein aus<br />
dem klinischen Aspekt, Phlebogramme lagen nicht vor. Unmittelbar<br />
nach dem Stripping-Manöver kam es zu einer schwallartigen und anhaltenden<br />
Blutung aus der Leistenwunde, deren Ursache der Operateur<br />
nicht orten konnte. Der nach einigen Minuten aus dem benachbarten<br />
Operationssaal herbeigerufene Gefäßchirurg lokalisierte die<br />
Blutungsquelle durch manuelle Kompressionsversuche in die Höhe<br />
der Dodd-Perforans und nahm die Unterbindung eines fingerdicken<br />
abgerissenen Gefäßes vor. Inzwischen war der Hämoglobinwert bei<br />
der Patientin auf 6,2 g% abgefallen. <strong>Die</strong> inkomplette Stammvarikose<br />
vom Dodd-Perforanstyp war präoperativ nicht diagnostiziert worden.<br />
Glücklicher Ausgang.<br />
In der postoperativen Zeit klagt der Patient manchmal über<br />
stärkere Schmerzen im Bereich der Operationswunde am<br />
Oberschenkel. In der Umgebung ist eine gewisse Induration<br />
vorhanden. In diesem Fall empfiehlt sich vorübergehend die<br />
Anlage einer zusätzlichen elastischen Kurzzugbinde unter<br />
dem Kompressionstrumpf.<br />
b
9.6 Stammvarikose der V. saphena magna 117<br />
V. femoropoplitea<br />
Spitze des Mündungstrichter<br />
V. saphena parva<br />
Mündungstrichter der<br />
V. saphena parva<br />
Muskelvene<br />
V. poplitea<br />
a<br />
b<br />
Abb. 9-60 Inkomplette Stammvarikose der V. saphena magna vom dorsalen Typ.<br />
a Farbkodierte Duplexsonographie des stark erweiterten Mündungstrichters der<br />
V. saphena parva und der varikösen V. femoropoplitea. V. saphena parva suffizient.<br />
b Skizze.<br />
c Aszendierende Pressphlebographie. Ausbildung des proximalen Insuffizienzpunktes oberhalb<br />
des Knies ( ) durch die variköse V. femoropoplitea. Darstellung durch aszendierende<br />
Pressphlebographie bei Innenrotation.<br />
c<br />
Dorsaler Typ (C 2–3 E p A S2–5 P R )<br />
Der dorsale Typ einer inkompletten Stammvarikose wird<br />
häufig übersehen. <strong>Die</strong> transfasziale Kommunikation, also<br />
der erste proximale Insuffizienzpunkt, geht von der V.<br />
femoropoplitea aus, die aus einem abnorm großen Mündungstrichter<br />
der V. saphena parva entspringt. <strong>Die</strong> V. femoropoplitea<br />
kann oberhalb vom Hunter-Kanal direkt in<br />
die V. saphena magna einmünden. Sie kann sich aber auch<br />
proximal über die Giacomini-Anastomose mit der V. saphena<br />
accessoria medialis verbinden, die dann kurz unterhalb<br />
der Krosse in die V. saphena magna einmündet und den<br />
zweiten proximalen Insuffizienzpunkt bildet. Von hier aus<br />
nimmt dann die inkomplette Stammvarikose entsprechend<br />
ihrem Stadium III den Ausgang. (Abb. 9-59 a und b). Eine<br />
Aktualisierung des Themas haben Sago et al. (2004) vorgenommen.<br />
Indikation zur Operation<br />
<strong>Die</strong> Zwischenschaltung einer Seitenastvarikose vermindert<br />
die hämodynamische Effizienz des Rezirkulationskreises, sodass<br />
es erst sehr spät oder überhaupt nicht zur Entwicklung<br />
einer sekundären Leitveneninsuffizienz kommt. <strong>Die</strong> Operationsindikation<br />
wird in der Hauptsache durch die Ausprägung<br />
der Krampfadern bestimmt.<br />
Klinik<br />
Klinisch lässt sich das Krankheitsbild nicht erkennen.<br />
Diagnostik<br />
Bei einem entsprechenden Verdacht ist die Diagnose durch<br />
die Duplexsonographie mosaikartig zusammenzusetzen.<br />
Letztendlich sollte der Beweis aber durch die Phlebographie<br />
erbracht werden (Abb. 9-60 a–c). Der Chirurg hat dann auch<br />
die Möglichkeit, sich während der Operation im Bereich der<br />
Kniekehle topographisch zu orientieren.<br />
Cave Aus der übersehenen Insuffizienz des Mündungstrichters<br />
der V. saphena parva resultiert beim inkompletten<br />
dorsalen Typ ein inadäquates Operationsverfahren.<br />
Therapie<br />
Operation<br />
(1) <strong>Die</strong> Krossektomie der V. saphena parva erfordert die<br />
Bauchlage des Patienten. Anschließend werden die V. femo-
9.6 Stammvarikose der V. saphena magna 121<br />
Abb. 9-67 Operationssitus II zur präfemoralen<br />
Saphenastumpfdissektion. Gefäßchirurgische<br />
Versorgung der beiden kurzen Stumpfenden<br />
durch fortlaufende Mäander-Naht.<br />
a<br />
b<br />
Abb. 9-68 Inguinales Varizenbeet. Aspekt der farbkodierten Duplexsonographie unter dem Valsalva-Test.<br />
<strong>Die</strong> kleinen Varizen können nicht mit einem belassenen Stumpf in Verbindung gebracht<br />
werden, sie füllen sich von den Seiten her auf. a Längsschnitt. b Querschnitt. A. femoralis<br />
rot kodiert.<br />
durchgeführt worden war. Sie entsprechen dem phlebographischen<br />
Aspekt des inguinalen Varizenbeets (Abb. 9-69).<br />
Nach der Ligatur der Seitenäste jeweils hinter ihren ersten<br />
Aufzweigungen bleibt das dahinter befindliche varikös veränderte<br />
Venennetz bestehen und wird von einem kleinen Gefäß<br />
aus der näheren oder weiteren Umgebung gespeist. Oft stehen<br />
diese kleinen Venen auch direkt mit den tiefen Leitvenen in<br />
Verbindung. Bei einer schweren Stammvarikose mit dekompensiertem<br />
Rezirkulationskreis sind entsprechende Veränderungen<br />
häufiger zu beobachten (Abb.9-70).<br />
Studie. Frings et al. (1999) in der Mosel-Eifel-Klinik fanden bei 81 duplexsonographischen<br />
Untersuchungen 4–5 Jahre nach der Erstoperation<br />
in 33,3% der Fälle Rezidive. In 25,9% der Fälle wurde ein kleiner<br />
Femoralisast dafür verantwortlich gemacht, obgleich bei der ersten<br />
Krossektomie die V. femoralis communis 1 cm um die saphenofemorale<br />
Mündung herum danach abgesucht wurde. In 7,4% lag ein starker<br />
Reflux vor, und bei der „äußerst schwierigen Nachoperation“ zeigte<br />
sich eine größere Rezidivvene, die aus der Vorderwand der V. femoralis<br />
entsprang und in einen dichten Lymphknotenstrang eingebettet war.<br />
Das inguinale Varizenbeet hat weder eine medizinische noch<br />
eine ästhetische Bedeutung. Der Rezirkulationskreis wurde<br />
bereits operativ ausgeschaltet und äußerlich sind keine<br />
Krampfadern zu sehen (Hach 1998). <strong>Die</strong> Entstehung von retikulären<br />
Varizen nach Krossektomie ließ sich von Bräumer<br />
(2004) durch die Verwendung eines nicht resorbierbaren Fadens<br />
reduzieren.<br />
Cave Das „Absuchen“ der V. femoralis communis<br />
nach möglichen kleinen Ästen verhindert die Entstehung<br />
des inguinalen Varizenbeets nicht, schädigt aber<br />
den Aufhängeapparat der Vene und vergrößert den Eingriff.<br />
!<br />
Für das inguinale Varizenbeet gibt es keine chirurgische<br />
Lösung, die mit dem Prinzip einer angemessenen Invasivität<br />
zu vereinbaren wäre. Seine Existenz hängt mit<br />
dem anatomischen Aufbau des Venensystems als Netzwerk<br />
zusammen.<br />
Neoangiogenese (C 1 E p A S1 P R )<br />
<strong>Die</strong> Konzeption einer Neubildung winziger Gefäße aus dem<br />
Endothel des abgebundenen Saphenatrichters beruht auf duplexsonographischen<br />
Untersuchungen (Abb. 9-71). Daraus<br />
Abb. 9-69<br />
Inguinales Varizenbeet.<br />
Phlebographischer<br />
Aspekt. Unzählige<br />
kleine und<br />
kleinste Varikositäten<br />
in der Leistenregion<br />
ohne nachweisbaren<br />
belassenen Stumpf.<br />
Keine therapeutische<br />
Konsequenz.
122 9 <strong>Die</strong> <strong>primäre</strong> <strong>Varikose</strong><br />
Krossektomien durch, die 34 Jahre zuvor von demselben Chirurgen<br />
operiert worden waren. Rezidive lagen in 60% der Fälle vor, und zwar<br />
in 17% mit diffusen kleinkalibrigen Gefäßen aus dem Stumpf, in<br />
24,8% mit einläufiger kleiner Varize aus dem Stumpf und in 17,6%<br />
mit kleinlumigen Gefäßen aus der Umgebung (Varizenbeet).<br />
V. femoralis<br />
communis<br />
Stumpf der<br />
V. saphena magna<br />
Abb. 9-70 Schematische Vorstellung über die Entstehung des inguinalen<br />
Varizenbeets. Nach der Krossektomie bleiben die varikös veränderten<br />
Nebenäste hinter ihrer Ligatur miteinander in netzförmigen Verbindungen<br />
und füllen sich beim Valsalva-Test von irgendwoher auf.<br />
resultiert aber – jedenfalls nach dem bisherigen Wissensstand<br />
– keinerlei klinische Bedeutung für den Patienten. <strong>Die</strong><br />
Kenntnis dieser Art des Krosserefluxes erscheint jedoch wichtig,<br />
um Fehldiagnosen zu vermeiden.<br />
Wenn der abgeschnittene Trichter hinter der Ligatur relativ<br />
lang belassen wird, verkleben die Innenseiten der Gefäßwand<br />
des Stumpfes miteinander, und das Refluxphänomen tritt weniger<br />
häufig in Erscheinung als bei einem kurz abgeschnittenen<br />
und blütenartig gespreizten Trichter. Es wurde deshalb<br />
auch empfohlen, den Trichter durch eine Naht oder einen<br />
Patch zu verschließen (Frings et al. 1999, 2004).<br />
Studie. <strong>Die</strong> Schweizer Autoren Fischer et al. (2000) führten eine duplexsonographische<br />
Nachuntersuchung bei 77 Patienten mit 125<br />
Rezidivvarikose des Saphenastamms<br />
(C 2 E p A S2-3 P R )<br />
<strong>Die</strong> V. saphena magna verläuft manchmal teilweise gedoppelt.<br />
Bei der Stripping-Operation wird in der Regel nur ein<br />
Stamm entfernt. <strong>Die</strong> Duplikation kann später varikös entarten<br />
und zu einem echten Rezidiv führen.<br />
Schließlich kann auch der im Rahmen der partiellen Saphenaresektion<br />
belassene periphere Abschnitt am Unterschenkel<br />
später varikös entarten. Das ist nach unserer Erfahrung<br />
eher selten der Fall. <strong>Die</strong>ses Argument wird aber gern für<br />
die generelle Befürwortung des Babcock-Prinzips verwendet<br />
(S. 99).<br />
Sobald ein relevantes Krosserezidiv ausgeschlossen ist, haben<br />
alle Formen des Stammrezidivs eines gemeinsam, nämlich<br />
dass sie über eine neu aufgetretene insuffiziente V. perforans<br />
gespeist werden. Nach einem solchen Gefäß ist demnach<br />
zu suchen (Abb. 9-72 a und b). Sehr oft handelt es sich um<br />
eine Dodd-Perforans, seltener um eine Hunter-Vene. Der<br />
Grund für die Perforansvarikose liegt oft in der sekundären<br />
Leitveneninsuffizienz. Eine erneute Operation bietet in der<br />
Regel keine besonderen Probleme.<br />
!<br />
Vor der Erstoperation sollte mit einer hinreichenden<br />
Sicherheit feststehen, ob der Patient bereits eine tiefe<br />
Leitveneninsuffizienz hat. In diesem Fall besteht die<br />
erhöhte Wahrscheinlichkeit einer Rezidivvarikose im<br />
chirurgischen Sinne, insbesondere der Perforansvarikose.<br />
a<br />
b<br />
Abb. 9-71 Neoangiogenese. Aspekt der farbkodierten<br />
Duplexsonographie. Aus dem Endothel<br />
des abgetrennten Saphenastumpfes bilden<br />
sich kleinste Gefäße, die vielleicht später<br />
einmal weitere Anschlüsse finden. Keine klinische<br />
Konsequenz.<br />
a Längsschnitt.<br />
b Querschnitt. Arterie rot kodiert.
9.7 Seitenastvarikose 123<br />
V. femoralis communis<br />
V. saphena<br />
accessoria<br />
lateralis<br />
V. saphena accessoria<br />
medialis<br />
V. saphena magna<br />
V. arcuata cruris<br />
anterior<br />
V. arcuata cruris<br />
posterior<br />
a<br />
b<br />
Abb. 9-72 (oben) Rezidivvarikose über eine insuffiziente Dodd-Perforans<br />
( ) nach partieller Saphenaresektion. Bei der Erstoperation wurde die V.<br />
perforans offenbar nicht gefunden. Operation ohne Phlebographie.<br />
a Klinisches Bild mit der alten Operationsnarbe. Beschwerden.<br />
b Anschluss des Rezidivs an einen distalen Saphenastamm ( ).<br />
Darstellung durch aszendierende Pressphlebographie.<br />
Abb. 9-73 (rechts) Schematische Darstellung der Seitenäste der V. saphena<br />
magna.<br />
Rezidivvarikose vom retikulären Typ<br />
(C 1 E p A S5 P R )<br />
<strong>Die</strong> retikuläre <strong>Varikose</strong> und bestimmte Arten der Seitenastvarikose<br />
haben mit den insuffizienten transfaszialen Kommunikationen<br />
und mit vorausgegangen chirurgischen Interventionen<br />
nichts zu tun. Sie entstehen immer wieder erneut, mit<br />
Therapie und ohne.<br />
!<br />
Um die chirurgische Rezidivvarikose kümmert sich<br />
der Venenchirurg und stellt die Indikation zur Zweitoperation.<br />
<strong>Die</strong> phlebologische Rezidivvarikose ist<br />
schicksalsbedingt und erfordert die lebenslange Betreuung<br />
des Patienten durch seinen Phlebologen.<br />
9.7 Seitenastvarikose<br />
<strong>Die</strong> Seitenäste der beiden Stammvenen haben als Zubringer<br />
eine übergeordnete Transportfunktion nur im extrafaszialen<br />
Bereich. Sie sind in der Längsachse des Körpers ausgerichtet<br />
(Abb. 9-73). Es handelt sich um zarte Gefäße. Sie entspringen<br />
aus kleinen retikulären Venen in der Peripherie und lassen<br />
sich deshalb unter normalen Bedingungen nicht erkennen.<br />
Erst bei variköser Entartung fallen sie klinisch auf und sind<br />
dann auch duplexsonographisch oder phlebographisch darzustellen.<br />
Der Begriff „Seitenäste“ hat sich in der Praxis eingebürgert,<br />
obgleich er unlogisch ist. Venen nehmen Zuflüsse auf und geben<br />
keine Äste ab wie die Arterien. Allerdings drehen sich die<br />
Verhältnisse bei der varikösen Degeneration mit pathologischen<br />
Refluxen um.<br />
Definition. Bei der Seitenastvarikose handelt es sich um<br />
ein eigenständiges Krankheitsbild oder um einen Abschnitt<br />
des pathologischen Rezirkulationskreises. Als Ursachen<br />
kommen einerseits insuffiziente Kommunikationen<br />
zum tiefen Venensystem (transfasziale <strong>Varikose</strong>)<br />
und andererseits eine <strong>primäre</strong> Wandschädigung (extrafasziale<br />
Form) in Betracht.<br />
<strong>Die</strong> genaue Abklärung der Beziehung zum tiefen Venensystem<br />
(Tab. 9-5) erfolgt durch die Duplexsonographie in Verbindung<br />
mit dem klinischen Status und gegebenenfalls durch<br />
die aszendierende Pressphlebographie. Bei den transfaszialen<br />
Formen der <strong>Varikose</strong> ist die operative Therapie indiziert. Zur<br />
extrafaszialen Form gehört die variköse Degeneration der vorderen<br />
Bogenvene, und hier werden hauptsächlich minichirurgische<br />
Eingriffe oder die Sklerosierung angewendet.
126 9 <strong>Die</strong> <strong>primäre</strong> <strong>Varikose</strong><br />
Unbenannte Vene<br />
V. saphena accessoria<br />
lateralis<br />
Abnorm<br />
vergrößerter<br />
Saphenatrichter<br />
V. saphena magna<br />
V. femoralis superficialis<br />
a<br />
b<br />
Unbenannte<br />
Vene<br />
Abnorm<br />
vergrößerter<br />
Saphenatrichter<br />
V. saphena<br />
accessoria<br />
lateralis<br />
c<br />
A. femoralis<br />
communis<br />
d<br />
V. femoralis communis<br />
V. saphena<br />
magna<br />
Abb. 9-77 Seitenastvarikose der V. saphena<br />
accessoria lateralis. Darstellung mit farbkodierter<br />
Duplexsonographie und Skizze.<br />
a und b Längsschnitt.<br />
c und d Querschnitt.<br />
Operation<br />
Das Prinzip der Operation besteht in der erweiterten Krossektomie<br />
mit anschließender Miniphlebektomie.<br />
(1) Der große Saphena-Mündungstrichter mit der einmündenden<br />
V. saphena accessoria lateralis wird in üblicher Weise<br />
präpariert und bündig an der V. femoralis communis doppelt<br />
ligiert. <strong>Die</strong> V. saphena magna ist zwar unterhalb der Spitze<br />
des Mündungstrichters suffizient, die hier in ihren Bogen einmündenden<br />
kleinen Venen werden aber trotzdem bis hinter<br />
der ersten Aufzweigung verfolgt und abgetragen, um der Entstehung<br />
eines inguinalen Varizenbeets entgegenzuwirken.<br />
Das resezierte Segment beträgt demnach 5–8 cm (Abb. 9-78).<br />
(2) <strong>Die</strong> V. saphena accessoria lateralis lässt sich von der<br />
Krosse aus noch eine gewisse Strecke distalwärts sondieren<br />
und gegebenenfalls auch strippen. Wegen der unmittelbaren<br />
subkutanen Lage ist das Stripping-Manöver mit dem<br />
kleinsten Kopf und sehr behutsam durchzuführen. Weiter<br />
distal kommt die Miniphlebektomie in Betracht.<br />
Cave Bei einer Traumatisierung der Haut durch die<br />
operative Manipulation entstehen später Besenreiser<br />
und das Matting, die fast noch unschöner aussehen als<br />
die ursprüngliche Krampfader.<br />
!<br />
<strong>Die</strong> Miniphlebektomie allein reicht zur erfolgreichen<br />
Behandlung der <strong>Varikose</strong> der V. saphena accessoria lateralis<br />
nicht aus, die Krossektomie ist erforderlich. Sonst<br />
ist ein Rezidiv gewiss.<br />
<strong>Die</strong> Krossektomie allein bleibt auch unbefriedigend. Der<br />
Patient versteht nicht, warum der Chirurg seine Arbeit nicht<br />
zu Ende geführt hat und anschließend noch zeitaufwändig<br />
sklerosiert werden muss.<br />
<strong>Die</strong> Entfernung der Seitenastvarikose ist auch mit der Kryomethode<br />
möglich. Für die Seitenäste stehen kurze Sonden<br />
mit Durchmessern von 1,5–2,5 cm zur Verfügung, die durch<br />
eine Stichinzision eingeführt werden. Nach der Kälteapplikation<br />
friert die Venenwand an der Sondenspitze an. Es sind sowohl<br />
die endovasale Anwendung mit invaginierender Extraktion<br />
als auch ein extraluminaler Einsatz möglich (S. 100).<br />
Ein neues Verfahren ist die transilluminierte Phlebektomie<br />
mit dem TriVex-System ® . Der Eingriff wird in Blutleere mit<br />
einer Rollmanschette oder in Trendelenburg-Lagerung vorgenommen.<br />
<strong>Die</strong> Visualisierung der Krampfader erfolgt durch<br />
eine subkutan eingeführte Lichtsonde. Durch eine zweite Arbeitssonde<br />
wird die Varize mittels eines Rotators mobilisiert
9.7 Seitenastvarikose 127<br />
V. saphena<br />
accessoria<br />
medialis<br />
Abb. 9-78 Seitenastvarikose der V. saphena<br />
accessoria lateralis. Operationssitus in der<br />
Leiste. Variköser Seitenast. Stark<br />
vergrößerter Mündungstrichter der V. saphena<br />
magna, an dessen Spitze die Mündungsklappe<br />
gut erkennbar ist ( ).<br />
V. femoropoplitea<br />
V. saphena parva<br />
Abb. 9-79 Schematische Darstellung der<br />
Giacomini-Anastomose zwischen V. femoropoplitea<br />
und V. saphena accessoria medialis.<br />
Abb. 9-80 Schwere variköse Degeneration<br />
der hinteren Bogenvene bei Insuffizienz der<br />
mittleren Cockett-Perforans und Stammvarikose<br />
der V. saphena magna im Stadium IV. Dekompensierter<br />
Rezirkulationskreis. 55-jährige<br />
Frau mit Krankheitsdauer seit dem 25. Lebensjahr.<br />
und dann abgesaugt. Auf diese Weise lassen sich handflächengroße<br />
Bezirke erreichen. Zur Auflockerung der Gewebe wird<br />
die vorgesehene Region mit Tumeszenzlösung umspritzt.<br />
<strong>Die</strong> Sklerosierung des gesamten Seitenastes nach der Krossektomie<br />
erscheint für den Patienten schmerzhafter und umständlicher<br />
als die Miniphlebektomie. Sie nimmt auch mehr<br />
Zeit in Anspruch. Außerdem sind die ästhetischen Aspekte<br />
bei der Sklerosierung größerer Krampfadern (wie Pigmentierungen<br />
und das Matting) zu beachten.<br />
9.7.2 <strong>Varikose</strong> der V. saphena<br />
accessoria medialis (C 2 E p A S5 P R )<br />
<strong>Die</strong> Krankheit kommt nur im Rahmen einer inkompletten<br />
Stammvarikose der V. saphena magna vom dorsalen Typ vor<br />
(S. 117). In isolierter Form ist sie nicht bekannt.<br />
Anatomie und Topographie<br />
<strong>Die</strong> V. saphena accessoria medialis geht aus retikulären Gefäßen<br />
an der inneren und dorsalen Seite des Oberschenkels hervor,<br />
läuft an der Innenseite herum und mündet am unteren<br />
Rand des Hiatus saphenus in die V. saphena magna ein. In der<br />
Regel ist sie kleiner als die V. saphena accessoria lateralis (vgl.<br />
Abb. 9-73, S. 123).<br />
Pathomorphologie und Pathophysiologie<br />
Von praktischer Bedeutung ist eine Verbindung zwischen der<br />
V. femoropoplitea und der V. saphena accessoria medialis, die<br />
schon 1873 von Giacomini beschrieben wurde (Abb. 9-79).<br />
Über diese Giacomini-Anastomose kommunizieren demnach<br />
auch die V. saphena parva und die V. saphena magna<br />
miteinander. Bei einer varikösen Degeneration des Mündungstrichters<br />
der V. saphena parva bildet sich die inkomplette<br />
Stammvarikose der V. saphena magna vom dorsalen Typ<br />
aus. In den genannten Gefäßen lassen sich dann pathologische<br />
Refluxe nachweisen (Abb. 9-59, S. 116).<br />
Klinik<br />
<strong>Die</strong> variköse V. saphena accessoria medialis fällt im Unterhautfettgewebe<br />
an der dorsalen Innenseite des Oberschenkels<br />
kaum auf. Das klinische Bild entspricht als inkomplette Form<br />
vom dorsalen Typ einer Stammvarikose der V. saphena magna<br />
mit geringer Ausprägung, allerdings erscheint die Leistenregion<br />
bei der Untersuchung im Stehen unauffällig. Gelegentlich<br />
ist die insuffiziente V. femoropoplitea, von der die<br />
<strong>Varikose</strong> der V. saphena accessoria medialis ausgeht, in der<br />
Kniekehle zu tasten.
128 9 <strong>Die</strong> <strong>primäre</strong> <strong>Varikose</strong><br />
<strong>Die</strong> variköse Degeneration der hinteren Bogenvene hat eine<br />
große praktische Bedeutung. Sie kommt im Rahmen eines dekompensierten<br />
Rezirkulationskreises, beim postthrombotischen<br />
Syndrom oder anderen Krankheiten der tiefen Venen<br />
vor (Abb. 9-80).<br />
Anatomie und Topographie<br />
<strong>Die</strong> V. arcuata cruris posterior ist ein zartes Gefäß und verbindet<br />
arkadenförmig die drei Cockett-Vv.-perforantes in der<br />
imaginären Linton-Linie, die in der Mitte zwischen der dorsalen<br />
Schienbeinkante und der Achillessehne zu denken ist.<br />
Distal des Knies mündet die hintere Bogenvene in die V. saphena<br />
magna ein (vgl. Abb. 9-73, S. 123).<br />
Pathomorphologie und Pathophysiologie<br />
<strong>Die</strong> <strong>Varikose</strong> entsteht unmittelbar durch die Insuffizienz der<br />
mittleren oder oberen Cockett-Perforans. Der Blutstrom<br />
wird unter hohem Druck aus der V. tibialis posterior in die<br />
hintere Bogenvene gepresst (Blow-out). Im Lauf der Zeit<br />
formt sich die hintere Bogenvene zu einer stark gewundenen<br />
Krampfader um (Abb. 9-81). Dann kann das Blut aus den<br />
Plexus der oberflächlichen Gewebe nicht mehr in genügendem<br />
Maße abgeschöpft werden, und es kommt zu den dermatologischen<br />
Komplikationen des chronischen venösen Stauungssyndroms.<br />
a<br />
Abb. 9-81 Variköse Degeneration der V. arcuata cruris posterior<br />
( ) bei Insuffizienz der mittleren Cockett-Perforans ( ). Darstellung<br />
durch aszendierende Pressphlebographie bei<br />
a Innenrotation und b seitlich.<br />
Diagnostik und Therapie<br />
<strong>Die</strong> Diagnose kann nur durch die Duplexsonographie gestellt<br />
werden. In Anbetracht der vielen möglichen Variationen<br />
wird im Fall der Operation zur Phlebographie geraten.<br />
Operation<br />
<strong>Die</strong> chirurgische Behandlung erfolgt im Rahmen der inkompletten<br />
Stammvarikose vom dorsalen Typ (S. 117).<br />
9.7.3 <strong>Varikose</strong> der V. arcuata cruris<br />
posterior (C 2 E p A S5 P R )<br />
b<br />
Klinik<br />
<strong>Die</strong> Krankheit lässt sich aufgrund ihres typischen klinischen<br />
Aspekts diagnostizieren: <strong>Die</strong> stark geschlängelte Krampfader<br />
zieht an der Innenseite des Unterschenkels von der Cockett-<br />
Perforans bis zur Knieregion. Sie tritt hauptsächlich im Rahmen<br />
von dekompensierten Rezirkulationskreisen oder Kollateralkreisläufen<br />
auf.<br />
Diagnostik und Therapie<br />
<strong>Die</strong> Perforansinsuffizienz zeichnet sich bei der Duplexsonographie<br />
ab. Bei der Phlebographie sind technische Besonderheiten<br />
zu beachten: Gleich zu Beginn der Untersuchung<br />
füllt sich die variköse hintere Bogenvene über die Cockett-<br />
Perforans antegrad auf. Bei schwerem Befund fließt so viel<br />
Kontrastmittel in das extrafasziale Venensystem ab, dass die<br />
tiefen Venen überlagert werden und nicht mehr zu beurteilen<br />
sind. <strong>Die</strong> Röntgenbilder zeigen ein unentwirrbares Durcheinander<br />
von Gefäßen. Deshalb ist die straffe Anlage des Kompressionsschlauchs<br />
immer distal eines Blow-outs oder eines<br />
Krampfadergeschwürs wichtig. Zur besseren Darstellung der<br />
tiefen Leitvenen wird auch die Anlage eines Kompressionsverbandes<br />
vor der Kontrastmittelinjektion empfohlen.<br />
Operation<br />
Das therapeutische Konzept besteht im Rahmen einer kompletten<br />
Sanierung des extrafaszialen Venensystems, um<br />
den Rezirkulationskreis oder Kollateralkreislauf auszuschalten.<br />
(1) <strong>Die</strong> insuffiziente V. perforans wird subfaszial nach der<br />
May- oder Hauer-Methode disseziert (S. 152).<br />
(2) <strong>Die</strong> hintere Bogenvene lässt sich durch die Miniphlebektomie<br />
oder durch die nachfolgende Sklerosierung ausschalten.
132 9 <strong>Die</strong> <strong>primäre</strong> <strong>Varikose</strong><br />
Chirurgische Zugangswege zur V. saphena parva<br />
Ausnahmsweise wird die V. saphena parva in der arteriellen<br />
Gefäßchirurgie als Bypass verwendet. <strong>Die</strong> Vene ist durch<br />
Längsinzisionen leicht aufzufinden. Am besten beginnt die<br />
Präparation distal hinter dem Außenknöchel und setzt sich<br />
nach proximal fort. Dabei ist sorgfältig auf die Schonung des<br />
N. suralis zu achten. In der Regel wird die Krossektomie bei<br />
dieser Indikation nicht einbezogen.<br />
Spezielle chirurgische Aspekte der topographischen<br />
Anatomie<br />
Ähnlich wie für die V. saphena magna wird auch für die V. saphena<br />
parva eine zusätzliche Faszienduplikatur über den gesamten<br />
Verlauf angenommen, die in der CHIVA-Strategie<br />
von Bedeutung ist.<br />
In der Chirurgie der V. saphena parva spielen die iatrogenen<br />
Nervenverletzungen eine wichtige Rolle, wenn sie auch relativ<br />
selten sind. Der Verlauf der Nerven an der Rückseite des<br />
Beins muss dem Chirurgen deshalb bekannt sein (S. 140).<br />
Epidemiologie<br />
Infolge der zahlreichen Anomalien wird die Krankheit oftmals<br />
erst spät erkannt. <strong>Die</strong> klinische Manifestation liegt in der Statistik<br />
etwas später als bei der V. saphena magna, durchschnittlich<br />
im 29. Lebensjahr. <strong>Die</strong> Häufigkeit der Stammvarikose<br />
der V. saphena parva beträgt im Vergleich zur Stammvarikose<br />
der V. saphena magna 1 : 6. Frauen sind doppelt so häufig betroffen<br />
wie Männer: 70,3% versus 29,7%. <strong>Die</strong> linke Seite ist<br />
mit 53,1% gegenüber der rechten mit 46,9% leicht bevorzugt<br />
(Hach 1979).<br />
Pathomorphologie und Pathophysiologie<br />
<strong>Die</strong> Grundlagen der Pathogenese lassen sich aus dem entsprechenden<br />
Kapitel der V. saphena magna nachvollziehen (S.<br />
78). Auch hier beruht die Krankheit auf einer angeborenen<br />
Schwäche der Mündungsklappe. Sobald ihre Segel nicht mehr<br />
vollständig schließen, entstehen retrograde Refluxe, die in den<br />
Venenstamm und am distalen Insuffizienzpunkt in die konjugierende<br />
Seitenastvarikose übertreten. Der distale Insuffizienzpunkt<br />
ist anatomisch präformiert. Ein prinzipieller Unterschied<br />
zur Stammvarikose der V. saphena magna besteht<br />
darin, dass bei der V. saphena parva oberhalb der poplitealen<br />
Region, also in der V. femoralis superficialis, noch funktionsfähige<br />
Klappen vorgeschaltet sind. <strong>Die</strong> pathologischen Refluxe<br />
enthalten deshalb ein kleineres Blutvolumen, das anfangs<br />
nur aus dem Bereich der V. poplitea stammt.<br />
Infolgedessen ist die Progredienz der Krankheit zu Beginn<br />
wesentlich geringer ausgeprägt als bei einer Stammvarikose<br />
der V. saphena magna.<br />
Ganz anders verhält es sich aber bei den hohen Mündungsanomalien.<br />
Hier liegen keine vorgeschalteten Venenklappen<br />
vor, und die Hämodynamik ähnelt sehr einer schweren<br />
Stammvarikose der V. saphena magna mit voluminösen Refluxen.<br />
!<br />
Der Chirurg muss zur Beurteilung der Prognose und<br />
zur operativen Indikationsstellung die genaue hämodynamische<br />
Situation einer Stammvarikose der V. saphena<br />
parva kennen. Das ist mit der notwendigen<br />
Sicherheit oft nur durch die Kombination von Duplexsonographie<br />
und Phlebographie möglich.<br />
Als röntgenmorphologisches Korrelat der Klappeninsuffizienz<br />
gelten der Verlust des Teleskopzeichens im Bereich der<br />
Krosse und die Ausbildung von infravalvulären Dilatationen.<br />
Der Venenstamm verläuft am Unterschenkel in der Regel<br />
subfaszial, und die Venenwand wird durch die Fascia cruris<br />
gestützt. Deshalb sind die infravalvulären Dilatationen weniger<br />
stark ausgeprägt als bei einer Stammvarikose der V. saphena<br />
magna, und sackförmige Aneurysmen unterhalb der Klappenebenen<br />
gibt es kaum.<br />
Abb. 9-86 Stammvarikose der V. saphena<br />
parva mit dekompensiertem Rezirkulationskreis<br />
II. Schwere Seitenastvarikose. Lokalisation<br />
des chronisch-venösen Stauungssyndroms<br />
am Außenknöchel. 60-jährige Patientin<br />
mit einem Krankheitsverlauf von über 35 Jahren.<br />
Klinik<br />
Es werden die komplette und mehrere inkomplette Formen<br />
differenziert. Von sehr großer praktischer Bedeutung sind außerdem<br />
die verschiedenen Mündungsanomalien.<br />
Bei der klinischen Untersuchung im Stehen mit leicht angebeugtem<br />
Knie, der „Haltung der Venus von Milo“, ist der verdickte<br />
Venenstamm in der Mitte der Kniekehle oder etwas lateral<br />
davon gut tastbar. An der Wade verläuft das Gefäß im<br />
subfaszialen Raum geradlinig bis zum Faszienaustritt. Distal-
9.8 Stammvarikose der V. saphena parva 133<br />
wärts davon sind dann bei einem Stadium II die Krampfaderkonvolute<br />
ausgebildet (Abb. 9-86). Im Stadium III ist der variköse<br />
Venenstamm bis hinter den Außenknöchel und zum<br />
lateralen Fußrand zu verfolgen. Oftmals lässt sich die Stammvarikose<br />
aber auch bei ausgeprägtem Befund klinisch nicht<br />
mit Sicherheit identifizieren.<br />
Bei der Krankheit treten in 35% der Fälle periphere Ödeme<br />
auf. Im weiteren Krankheitsverlauf entstehen bei 11% der Patienten<br />
die dermatologischen Symptome der chronischen venösen<br />
Insuffizienz: Pigmentierungen, Gewebssklerose, Atrophie<br />
blanche bis hin zum Ulcus cruris. Auch hier weist die<br />
typische Lokalisation an der Außenseite des Unterschenkels<br />
und Fußes auf die Beziehung zur V. saphena parva hin. <strong>Die</strong><br />
Ursache der schweren Hautveränderungen muss immer auf<br />
eine sekundäre Leitveneninsuffizienz bezogen werden. In diesen<br />
Rahmen gehört dann auch die Entstehung einer Cockett-<br />
Perforansvarikose, die zum sogenannten Anterior-Ulkus<br />
oberhalb des Innenknöchels führen kann (S. 75).<br />
Cave <strong>Die</strong> falsche Zuordnung eines Anterior-Ulkus<br />
führt immer zum Misserfolg der chirurgischen Therapie.<br />
Öfter als zufällig ist die schwere Stammvarikose der V. saphena<br />
parva mit einer lateralen Perforansvarikose kombiniert.<br />
<strong>Die</strong> klinische Diagnose ergibt sich aus der gleitenden Palpation<br />
am liegenden Patienten (S. 159).<br />
!<br />
<strong>Die</strong> Perforansdiagnostik ist bei einer schweren Stammvarikose<br />
der V. saphena parva besonders wichtig und<br />
besonders schwierig. <strong>Die</strong> Duplexsonographie vermag<br />
einen klinischen Verdacht zu beweisen. <strong>Die</strong> aszendierende<br />
Pressphlebographie erlaubt darüber hinaus auch<br />
eine sichere Aussage über insuffiziente Vv. perforantes,<br />
die nicht an typischer Stelle liegen.<br />
Einteilung nach Stadien<br />
<strong>Die</strong> Einteilung einer Stammvarikose der V. saphena parva in<br />
drei Stadien richtet sich nach der Topographie des distalen Insuffizienzpunktes<br />
(Abb. 9-87 a–c). In einem durchschnittlichen<br />
venenchirurgischen Krankengut fallen die Stadien I, II<br />
und III etwa zu je einem Drittel an (Hach 1979).<br />
Das Stadium I entspricht einer Seitenastvarikose der von proximal<br />
kommenden V. femoropoplitea. Das Gefäß mündet in<br />
einen pathologisch verlängerten Saphena-parva-Mündungstrichter<br />
ein. <strong>Die</strong> Mündungsklappe sitzt demnach an einer atypischen<br />
Stelle. <strong>Die</strong> Pathomorphologie ist also vergleichbar<br />
mit der V. saphena accessoria lateralis (S. 124).<br />
Beim Stadium II reicht die Stammvarikose bis zum distalen<br />
Insuffizienzpunkt an der Wade, wo die charakteristische konjugierende<br />
Seitenastvarikose abgeht und sich meistens ein größeres<br />
Krampfaderkonvolut ausgebildet hat. Sehr oft ist diese<br />
Stelle mit dem Austrittspunkt der V. saphena parva aus dem<br />
intrafaszialen in den extrafaszialen Bereich identisch (Abb. 9-<br />
88 a und b).<br />
a b c<br />
Abb. 9-87 Stadien einer Stammvarikose<br />
der V. saphena parva.<br />
a Stadium I mit Insuffizienz des<br />
Saphenatrichters und variköser<br />
Degeneration der V. femoropoplitea.<br />
b Stadium II mit distalem Insuffizienzpunkt<br />
an der Wade.<br />
c Stadium III mit distalem Insuffizienzpunkt<br />
am Fuß.