Tumoren des oberen Gastrointestinaltrakts - ResearchGate
Tumoren des oberen Gastrointestinaltrakts - ResearchGate
Tumoren des oberen Gastrointestinaltrakts - ResearchGate
Erfolgreiche ePaper selbst erstellen
Machen Sie aus Ihren PDF Publikationen ein blätterbares Flipbook mit unserer einzigartigen Google optimierten e-Paper Software.
Leitthema<br />
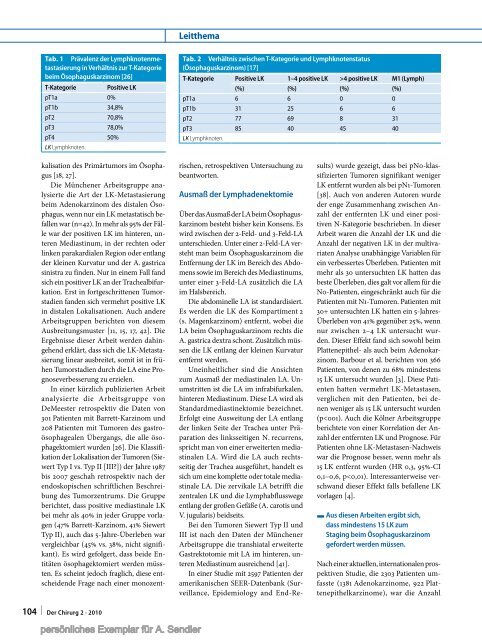
Tab. 1 Prävalenz der Lymphknotenmetastasierung<br />
in Verhältnis zur T-Kategorie<br />
beim Ösophaguskarzinom [26]<br />
T-Kategorie<br />
Positive LK<br />
pT1a 0%<br />
pT1b 34,8%<br />
pT2 70,8%<br />
pT3 78,0%<br />
pT4 50%<br />
LK Lymphknoten.<br />
Tab. 2 Verhältnis zwischen T-Kategorie und Lymphknotenstatus<br />
(Ösophaguskarzinom) [17]<br />
T-Kategorie Positive LK 1–4 positive LK >4 positive LK M1 (Lymph)<br />
(%) (%) (%) (%)<br />
pT1a 6 6 0 0<br />
pT1b 31 25 6 6<br />
pT2 77 69 8 31<br />
pT3 85 40 45 40<br />
LK Lymphknoten.<br />
kalisation <strong>des</strong> Primärtumors im Ösophagus<br />
[18, 27].<br />
Die Münchener Arbeitsgruppe analysierte<br />
die Art der LK-Metastasierung<br />
beim Adenokarzinom <strong>des</strong> distalen Ösophagus,<br />
wenn nur ein LK metastatisch befallen<br />
war (n=42). In mehr als 95% der Fälle<br />
war der positiven LK im hinteren, unteren<br />
Mediastinum, in der rechten oder<br />
linken parakardialen Region oder entlang<br />
der kleinen Kurvatur und der A. gastrica<br />
sinistra zu finden. Nur in einem Fall fand<br />
sich ein positiver LK an der Trachealbifurkation.<br />
Erst in fortgeschrittenen Tumorstadien<br />
fanden sich vermehrt positive LK<br />
in distalen Lokalisationen. Auch andere<br />
Arbeitsgruppen berichten von diesem<br />
Ausbreitungsmuster [11, 15, 17, 42]. Die<br />
Ergebnisse dieser Arbeit werden dahingehend<br />
erklärt, dass sich die LK-Metastasierung<br />
linear ausbreitet, somit ist in frühen<br />
Tumorstadien durch die LA eine Prognoseverbesserung<br />
zu erzielen.<br />
In einer kürzlich publizierten Arbeit<br />
analysierte die Arbeitsgruppe von<br />
DeMeester retrospektiv die Daten von<br />
301 Patienten mit Barrett-Karzinom und<br />
208 Patienten mit <strong>Tumoren</strong> <strong>des</strong> gastroösophagealen<br />
Übergangs, die alle ösophagektomiert<br />
wurden [26]. Die Klassifikation<br />
der Lokalisation der <strong>Tumoren</strong> (Siewert<br />
Typ I vs. Typ II [III?]) der Jahre 1987<br />
bis 2007 geschah retrospektiv nach der<br />
endoskopischen schriftlichen Beschreibung<br />
<strong>des</strong> Tumorzentrums. Die Gruppe<br />
berichtet, dass positive mediastinale LK<br />
bei mehr als 40% in jeder Gruppe vorlagen<br />
(47% Barrett-Karzinom, 41% Siewert<br />
Typ II), auch das 5-Jahre-Überleben war<br />
vergleichbar (45% vs. 38%, nicht signifikant).<br />
Es wird gefolgert, dass beide Entitäten<br />
ösophagektomiert werden müssten.<br />
Es scheint jedoch fraglich, diese entscheidende<br />
Frage nach einer monozentrischen,<br />
retrospektiven Untersuchung zu<br />
beantworten.<br />
Ausmaß der Lymphadenektomie<br />
Über das Ausmaß der LA beim Ösophaguskarzinom<br />
besteht bisher kein Konsens. Es<br />
wird zwischen der 2-Feld- und 3-Feld-LA<br />
unterschieden. Unter einer 2-Feld-LA versteht<br />
man beim Ösophaguskarzinom die<br />
Entfernung der LK im Bereich <strong>des</strong> Abdomens<br />
sowie im Bereich <strong>des</strong> Mediastinums,<br />
unter einer 3-Feld-LA zusätzlich die LA<br />
im Halsbereich.<br />
Die abdominelle LA ist standardisiert.<br />
Es werden die LK <strong>des</strong> Kompartiment 2<br />
(s. Magenkarzinom) entfernt, wobei die<br />
LA beim Ösophaguskarzinom rechts die<br />
A. gastrica dextra schont. Zusätzlich müssen<br />
die LK entlang der kleinen Kurvatur<br />
entfernt werden.<br />
Uneinheitlicher sind die Ansichten<br />
zum Ausmaß der mediastinalen LA. Unumstritten<br />
ist die LA im infrabifurkalen,<br />
hinteren Mediastinum. Diese LA wird als<br />
Standardmediastinektomie bezeichnet.<br />
Erfolgt eine Ausweitung der LA entlang<br />
der linken Seite der Trachea unter Präparation<br />
<strong>des</strong> linksseitigen N. recurrens,<br />
spricht man von einer erweiterten mediastinalen<br />
LA. Wird die LA auch rechtsseitig<br />
der Trachea ausgeführt, handelt es<br />
sich um eine komplette oder totale mediastinale<br />
LA. Die zervikale LA betrifft die<br />
zentralen LK und die Lymphabflusswege<br />
entlang der großen Gefäße (A. carotis und<br />
V. jugularis) beidseits.<br />
Bei den <strong>Tumoren</strong> Siewert Typ II und<br />
III ist nach den Daten der Münchener<br />
Arbeitsgruppe die transhiatal erweiterte<br />
Gastrektotomie mit LA im hinteren, unteren<br />
Mediastinum ausreichend [41].<br />
In einer Studie mit 2597 Patienten der<br />
amerikanischen SEER-Datenbank (Surveillance,<br />
Epidemiology and End-Results)<br />
wurde gezeigt, dass bei pN0-klassifizierten<br />
<strong>Tumoren</strong> signifikant weniger<br />
LK entfernt wurden als bei pN1-<strong>Tumoren</strong><br />
[38]. Auch von anderen Autoren wurde<br />
der enge Zusammenhang zwischen Anzahl<br />
der entfernten LK und einer positiven<br />
N-Kategorie beschrieben. In dieser<br />
Arbeit waren die Anzahl der LK und die<br />
Anzahl der negativen LK in der multivariaten<br />
Analyse unabhängige Variablen für<br />
ein verbessertes Überleben. Patienten mit<br />
mehr als 30 untersuchten LK hatten das<br />
beste Überleben, dies galt vor allem für die<br />
N0-Patienten, eingeschränkt auch für die<br />
Patienten mit N1-<strong>Tumoren</strong>. Patienten mit<br />
30+ untersuchten LK hatten ein 5-Jahres-<br />
Überleben von 41% gegenüber 25%, wenn<br />
nur zwischen 2–4 LK untersucht wurden.<br />
Dieser Effekt fand sich sowohl beim<br />
Plattenepithel- als auch beim Adenokarzinom.<br />
Barbour et al. berichten von 366<br />
Patienten, von denen zu 68% min<strong>des</strong>tens<br />
15 LK untersucht wurden [3]. Diese Patienten<br />
hatten vermehrt LK-Metastasen,<br />
verglichen mit den Patienten, bei denen<br />
weniger als 15 LK untersucht wurden<br />
(p