Kolorektales Karzinom - Neue Vorsorgestrategien - Salk
Kolorektales Karzinom - Neue Vorsorgestrategien - Salk
Kolorektales Karzinom - Neue Vorsorgestrategien - Salk
Sie wollen auch ein ePaper? Erhöhen Sie die Reichweite Ihrer Titel.
YUMPU macht aus Druck-PDFs automatisch weboptimierte ePaper, die Google liebt.
medizin in salzburg<br />
Der Salzburger Arzt April 2005<br />
<strong>Neue</strong> <strong>Vorsorgestrategien</strong><br />
Das kolorektale <strong>Karzinom</strong> (CRC)<br />
stellt die zweithäufigste Tumorerkrankung<br />
bei Frauen dar bzw. steht an<br />
dritter Stelle bei Männern. Es zeigt sich<br />
eine deutlich höhere Inzidenz in westlichen<br />
Industrieländern und einem<br />
<strong>Kolorektales</strong> <strong>Karzinom</strong><br />
■ von OA Dr. Thomas Haas und<br />
Univ.-Prof. Dr. Frieder Berr<br />
signifikant Nord-Süd-Gefälle innerhalb<br />
der europäischen Union. In Österreich<br />
verstarben 2002 2.483 Menschen an<br />
einem kolorektalen <strong>Karzinom</strong>, davon<br />
waren 68% einem Dickdarmkarzinom<br />
und 32% einem Rektumkarzinom zuzuordnen.<br />
Für das Bundesland Salzburg<br />
wurden im Jahr 2000 insgesamt 46,7<br />
<strong>Neue</strong>rkrankungen pro 100.000 Einwohner<br />
an kolorektalem <strong>Karzinom</strong> gemeldet,<br />
davon entfallen 27,1/100.000<br />
auf das Dickdarmkarzinom und<br />
19,6/100.000 auf das Rektumkarzinom<br />
mit einem Überwiegen des männlichen<br />
Bevölkerungsanteiles. Etwa 30% der<br />
Tumore werden in einem nicht mehr<br />
kurativ resektablen Stadium diagnostiziert<br />
(Quelle: Statistik Austria).<br />
<strong>Neue</strong> Vorsorgestrategie für Österreich<br />
ist die flächendeckende Einführung der<br />
Vorsorgekoloskopie, geplant für die<br />
zweite Jahreshälfte 2005. Jeder Österreicher<br />
bzw. jede Österreicherin kann<br />
ab dem 50. Lebensjahr im Rahmen der<br />
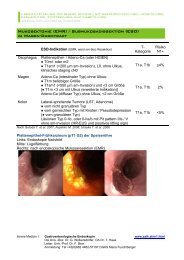
Abb. 1A: Endoskopische Polypektomie<br />
im Sigma<br />
OA Dr. Thomas Haas und Univ.-Prof. Prim. Dr. Frieder Beer (rechts)<br />
Gesundenuntersuchung eine Koloskopie<br />
alle 10 Jahre in Anspruch nehmen.<br />
Die Hämokkult-Untersuchung soll in<br />
jährlichen Intervallen durchgeführt werden,<br />
hier soll der Beginn im Rahmen<br />
der Vorsorgeuntersuchung NEU allerdings<br />
auf das 50. Lebensjahr angehoben<br />
werden (Auskunft SGKK). Gleichzeitig<br />
werden zwischen Hauptverband und<br />
der österreichischen Gesellschaft für<br />
Gastroenterologie und Hepatologie<br />
qualitätssichernde Maßnahmen für die<br />
Durchführung dieser Untersuchungsmethode<br />
verhandelt, die die Sicherheit<br />
und Qualität der Untersuchung erhalten<br />
und verbessern sollen.<br />
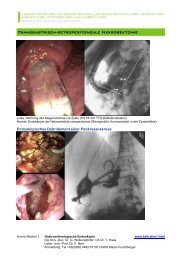
Abb. 1B: Postinterventionelles Ergebnis<br />
nach endoskopischer Mukosektomie eines<br />
tubulovillösen Adenoms mit maligner<br />
Transformation<br />
In Deutschland wurde die Vorsorgekoloskopie<br />
für alle Versicherten ab dem<br />
55. Lebensjahr am 1.10.2002 in das<br />
Krebsfrüherkennungsprogramm aufgenommen.<br />
Inzwischen liegen prospektive<br />
Daten vor, die in den ersten 8 Monaten<br />
in einer gastroenterologischen Schwerpunktordination<br />
erhoben worden sind.<br />
Untersucht wurden 1090 Versicherte –<br />
69% Frauen, 31% Männer. In dieser<br />
Gruppe fanden sich 7 <strong>Karzinom</strong>e, die<br />
alle im Stadium T1 oder T2, N0 operiert<br />
werden konnten. Bei 4 Patienten fand<br />
sich ein maligner Polyp, die Malignomrate<br />
lag somit bei 1%. Darüberhinaus<br />
wurden bei 138 Patienten insgesamt<br />
161 Polypen abgetragen (12,4%), bei<br />
36% der untersuchten Patienten zeigten<br />
sich Polypensprossen, davon 20,9%<br />
Adenome. An Komplikationen ereigneten<br />
sich 1 Perforation nach Polypektomie<br />
sowie 4 Nachblutungen 1–14 Tage<br />
nach Polypektomie unter ASS. 99,4%<br />
der Patienten würden sich jederzeit<br />
wieder einen solchen Untersuchung unterziehen<br />
(Hüppe D. et al, Z. Gastroenterol,<br />
2004).<br />
Screening-Programme sollten zur<br />
Stratifizierung mit der Erfassung des<br />
16
April 2005 Der Salzburger Arzt medizin in salzburg<br />
individuellen Risikoprofiles eines Patienten<br />
beginnen, basierend auf Eigenund<br />
Familienanamnese (adaptiert nach<br />
den gültigen Leitlinien der amerikanischen<br />
gastroenterologischen Gesellschaft,<br />
Winawer S. et al, Gastroenterology<br />
2003)<br />
– Tests auf okkultes Blut weisen bei einmaliger<br />
Anwendung eine Sensitivität<br />
zwischen lediglich 30 und 50% auf,<br />
eine jährliche Testanwendung konnte<br />
in einer großen Untersuchung (Mandel<br />
J et al, NEJM 1993) eine Reduktion<br />
der Mortalität an CRC von 33%<br />
innerhalb von 13 Jahren gefunden<br />
werden. Nachteile sind einerseits<br />
falsch negative Befunde, anderseits<br />
finden sich trotz richtiger Anwendung<br />
(3-tägige Vermeidung von rotem<br />
Fleisch) häufig falsch positive Testergebnisse<br />
die dann eine (unter Umständen<br />
vermeidbare) weiterführende<br />
Koloskopie nach sich ziehen ohne<br />
von dem damit entstehendem Risiko<br />
und Unannehmlichkeiten zu profitieren.<br />
– Asymptomatischen Personen mit<br />
durchschnittlichem Risiko sollte ab<br />
dem 50. Lebensjahr eine Vorsorgekoloskopie<br />
angeboten werden, bei<br />
normalem Befund ist eine Wiederholung<br />
in 10 Jahren angezeigt. Rationale:<br />
Geringe kolonoskopische Inzidenz<br />
eines CRC bei Personen zwischen<br />
40 und 49 Jahren, es fand sich<br />
kein <strong>Karzinom</strong> bei 906 Probanden<br />
(NEJM 2002)<br />
– Personen mit erhöhtem Risiko<br />
• Personen mit CRC oder Adenomen<br />
bei einem erstgradigen Verwandten<br />
unter dem 60. Lebensjahr oder 2<br />
erstgradigen Verwandten mit CRC in<br />
jeglichem Alter sollte die Basiskoloskopie<br />
zum 40. Lebensjahr empfohlen<br />
werden oder 10 Jahre jünger als<br />
die Erstdiagnose in der Familie, je<br />
nachdem was zuerst zutrifft. Das Kontrollintervall<br />
wurde von der amerikanischen<br />
gastroenterologischen Gesellschaft<br />
in den aktuellen Leitlinien hier<br />
mit 5 Jahren festgesetzt.<br />
• Bei erstgradigen Verwandten mit<br />
CRC oder Adenomen über 60 Jahre<br />
sollte wie bei Personen mit durchschnittlichem<br />
Risiko (s.o.) gescreent<br />
werden.<br />
• Personen mit einem zweitgradigen<br />
Verwandten (Großeltern, Tante, Onkel)<br />
mit CRC sollten ebenfalls wie<br />
Personen mit durchschnittlichem Risiko<br />
behandelt werden.<br />
• Identifizierte Genträger oder Personen<br />
mit erhöhtem Risiko für die<br />
familiäre adenomatöse Polyposis sollten<br />
jährlich endoskopiert werden mit<br />
einem Beginn ab dem 10.–12. Lebensjahr.<br />
• Patienten nach Entfernung von größeren<br />
oder multiplen (> 3) Adenomen<br />
sollten erstmals nach 3 Jahren<br />
nachkontrolliert werden, nach Entfernung<br />
von 1 oder 2 kleinen (< 1cm)<br />
➡<br />
Endoskopie<br />
The body is<br />
a work of art.<br />
www.olympus.at<br />
17
medizin in salzburg<br />
Der Salzburger Arzt April 2005<br />
tubulären Adenomen erscheint ein<br />
Kontrollintervall von 5 Jahren ausreichend.<br />
Das weitere follow-up sollte<br />
sich am Ergebnis der ersten Kontrollendoskopie<br />
orientieren.<br />
• Personen mit chronisch entzündlichen<br />
Darmerkrankungen wie Morbus<br />
Crohn oder Colitis ulcerosa weisen<br />
ein deutlich erhöhtes Risiko auf, nach<br />
längerem Verlauf ein kolorektales<br />
<strong>Karzinom</strong> zu entwickeln wobei nach<br />
neueren Daten das Risiko für beide<br />
Erkrankungen ähnlich sein dürfte. Patienten<br />
mit Pancolitis sollten alle 1-2<br />
Jahre ab einem achtjährigen Verlauf<br />
endoskopisch kontrolliert werden, für<br />
Patienten mit Linksseitenkolitis erscheint<br />
möglicherweise ein längeres<br />
Kontrollintervall ausreichend. Ein extensives<br />
Biospieprotokoll zur Dysplasiediagnostik<br />
ist erforderlich.<br />
Hintergrund der endoskopischen Vorsorge<br />
ist die gute und einfache Erfassung<br />
und Behandlung der häufigen Vorläuferstrukturen<br />
des kolorektalen <strong>Karzinom</strong>s.<br />
Am Anfang stehen nur mikroskopisch<br />
zu erfassende hyperproliferative<br />
Schleimhautareale, die in einer kontinuierlichen<br />
Entwicklung mehrheitlich in<br />
Adenome und dann z. T. in Dysplasien /<br />
epitheliale Neoplasien und schließlich in<br />
ein <strong>Karzinom</strong> übergehen (sog. Adenom-<br />
<strong>Karzinom</strong>-Sequenz). Dieser Übergang<br />
dauert zumindest mehrere (8–15) Jahre.<br />
Koloskopisch sind 90–95% dieser Adenome<br />
zu erfassen, mit dem Hämokkult-<br />
Test aber bestenfalls 50% der Adenome.<br />
Eine endoskopische Entfernung dieser<br />
primär gutartigen adenomatösen Polypen<br />
erzielt eine weit über 90% gelegene<br />
Heilungschance (Abb. 1). Nach der<br />
WHO spricht man histopathologisch<br />
von präkanzerösen kolorektalen Läsionen<br />
(polypöse und flache Adenome,<br />
familiäre adenomatöse Polypose, chronisch<br />
entzündliche Darmerkrankungen).<br />
Davon zu unterscheiden sind die klinisch<br />
bzw. anamnestisch definierten<br />
präkanzerösen kolorektalen Bedingungen;<br />
diese sind entweder erworbene<br />
Konditionen wie Status post kolorektalem<br />
<strong>Karzinom</strong>, post Entfernung von kolorektalen<br />
Adenomen, Zweittumorerkrankung,<br />
oder genetische Dispositionen<br />
wie erstgradige Verwandtschaft mit<br />
<strong>Karzinom</strong>-/Adenompatienten (ca. 15%<br />
der CRC), das hereditary non polyposis<br />
colorectal cancer Syndrom (HNPCC)<br />
(ca. 5–10%) oder die familiäre adenomatöse<br />
Polypose (FAP) (ca. 1% der CRC)<br />
(Robertson et al, 1999).<br />
Coloskopische Diagnostik. Optimierung<br />
der vorbereitenden Darmreinigung,<br />
endoskopische Beurteilung unter<br />
Spasmolyse und differenzierte Färbemethoden<br />
(Abb. 2) werden in Verbindung<br />
mit technischen Weiterentwicklungen<br />
wie der Zoom-Endoskopie in der gastroenterologischen<br />
Endoskopie eingesetzt<br />
und ermöglichen dem Untersucher eine<br />
immer bessere Diagnosestellung und<br />
Therapiemöglichkeit zur sicheren und<br />
kompletten Abtragung präkanzeröser<br />
kolorektaler Läsionen.<br />
Gastroenterologische Endoskopie<br />
Universitätsklinik für innere Medizin 1,<br />
Gastroenterologie und Hepatologie,<br />
Nephrologie, Stoffwechselerkrankungen<br />
und Diabetologie<br />
SALK / PMU Salzburg<br />
Indigocarmin-Färbung eines kleinen flachen<br />
Adenomes in Darstellung mit hochauflösender<br />
Videoendoskopie: Der Farbstoff<br />
wird nicht absorbiert und verstärkt daher<br />
den Kontrast der Mukosaoberfläche.<br />
Der Salzburger Arzt<br />
Meine<br />
Info-<br />
Seiten<br />
18