Gerontologie+ Geriatrie - Kompetenz-Centrum Geriatrie
Gerontologie+ Geriatrie - Kompetenz-Centrum Geriatrie
Gerontologie+ Geriatrie - Kompetenz-Centrum Geriatrie
Sie wollen auch ein ePaper? Erhöhen Sie die Reichweite Ihrer Titel.
YUMPU macht aus Druck-PDFs automatisch weboptimierte ePaper, die Google liebt.
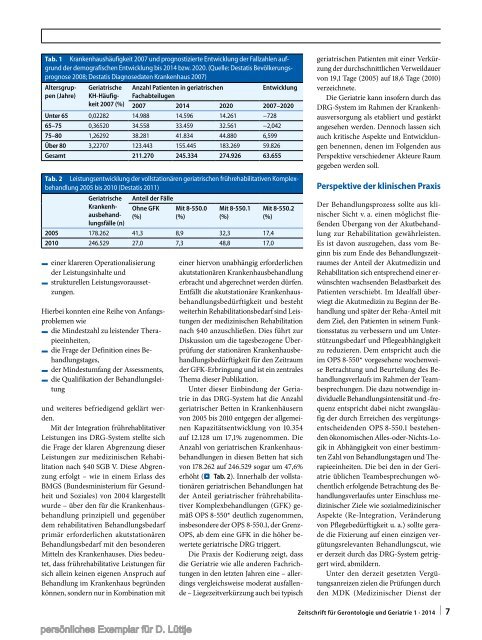
Tab. 1 Krankenhaushäufigkeit 2007 und prognostizierte Entwicklung der Fallzahlen aufgrund<br />
der demografischen Entwicklung bis 2014 bzw. 2020. (Quelle: Destatis Bevölkerungsprognose<br />
2008; Destatis Diagnosedaten Krankenhaus 2007)<br />
Altersgruppen<br />
(Jahre)<br />
Geriatrische<br />
KH-Häufigkeit<br />
2007 (%)<br />
F einer klareren Operationalisierung<br />
der Leistungsinhalte und<br />
F strukturellen Leistungsvoraussetzungen.<br />
Hierbei konnten eine Reihe von Anfangsproblemen<br />
wie<br />
F die Mindestzahl zu leistender Therapieeinheiten,<br />
F die Frage der Definition eines Behandlungstages,<br />
F der Mindestumfang der Assessments,<br />
F die Qualifikation der Behandlungsleitung<br />
und weiteres befriedigend geklärt werden.<br />
Mit der Integration frührehablitativer<br />
Leistungen ins DRG-System stellte sich<br />
die Frage der klaren Abgrenzung dieser<br />
Leistungen zur medizinischen Rehabilitation<br />
nach §40 SGB V. Diese Abgrenzung<br />
erfolgt – wie in einem Erlass des<br />
BMGS (Bundesministerium für Gesundheit<br />
und Soziales) von 2004 klargestellt<br />
wurde – über den für die Krankenhausbehandlung<br />
prinzipiell und gegenüber<br />
dem rehabilitativen Behandlungsbedarf<br />
primär erforderlichen akutstationären<br />
Behandlungsbedarf mit den besonderen<br />
Mitteln des Krankenhauses. Dies bedeutet,<br />
dass frührehabilitative Leistungen für<br />
sich allein keinen eigenen Anspruch auf<br />
Behandlung im Krankenhaus begründen<br />
können, sondern nur in Kombination mit<br />
Anzahl Patienten in geriatrischen<br />
Fachabteilugen<br />
Entwicklung<br />
2007 2014 2020 2007–2020<br />
Unter 65 0,02282 14.988 14.596 14.261 −728<br />
65–75 0,36520 34.558 33.459 32.561 −2,042<br />
75–80 1,26292 38.281 41.834 44.880 6,599<br />
Über 80 3,22707 123.443 155.445 183.269 59.826<br />
Gesamt 211.270 245.334 274.926 63.655<br />
Tab. 2 Leistungsentwicklung der vollstationären geriatrischen frührehabilitativen Komplexbehandlung<br />
2005 bis 2010 (Destatis 2011)<br />
Geriatrische<br />
Krankenhausbehandlungsfälle<br />
(n)<br />
Anteil der Fälle<br />
Ohne GFK<br />
(%)<br />
Mit 8-550.0<br />
(%)<br />
Mit 8-550.1<br />
(%)<br />
2005 178.262 41,3 8,9 32,3 17,4<br />
2010 246.529 27,0 7,3 48,8 17,0<br />
Mit 8-550.2<br />
(%)<br />
einer hiervon unabhängig erforderlichen<br />
akutstationären Krankenhausbehandlung<br />
erbracht und abgerechnet werden dürfen.<br />
Entfällt die akutstationäre Krankenhausbehandlungsbedürftigkeit<br />
und besteht<br />
weiterhin Rehabilitationsbedarf sind Leistungen<br />
der medizinischen Rehabilitation<br />
nach §40 anzuschließen. Dies führt zur<br />
Diskussion um die tagesbezogene Überprüfung<br />
der stationären Krankenhausbehandlungsbedürftigkeit<br />
für den Zeitraum<br />
der GFK-Erbringung und ist ein zentrales<br />
Thema dieser Publikation.<br />
Unter dieser Einbindung der <strong>Geriatrie</strong><br />
in das DRG-System hat die Anzahl<br />
geriatrischer Betten in Krankenhäusern<br />
von 2005 bis 2010 entgegen der allgemeinen<br />
Kapazitätsentwicklung von 10.354<br />
auf 12.128 um 17,1% zugenommen. Die<br />
Anzahl von geriatrischen Krankenhausbehandlungen<br />
in diesen Betten hat sich<br />
von 178.262 auf 246.529 sogar um 47,6%<br />
erhöht (. Tab. 2). Innerhalb der vollstationären<br />
geriatrischen Behandlungen hat<br />
der Anteil geriatrischer frührehabilitativer<br />
Komplexbehandlungen (GFK) gemäß<br />
OPS 8-550* deutlich zugenommen,<br />
insbesondere der OPS 8-550.1, der Grenz-<br />
OPS, ab dem eine GFK in die höher bewertete<br />
geriatrische DRG triggert.<br />
Die Praxis der Kodierung zeigt, dass<br />
die <strong>Geriatrie</strong> wie alle anderen Fachrichtungen<br />
in den letzten Jahren eine – allerdings<br />
vergleichsweise moderat ausfallende<br />
– Liegezeitverkürzung auch bei typisch<br />
geriatrischen Patienten mit einer Verkürzung<br />
der durchschnittlichen Verweildauer<br />
von 19,1 Tage (2005) auf 18,6 Tage (2010)<br />
verzeichnete.<br />
Die <strong>Geriatrie</strong> kann insofern durch das<br />
DRG-System im Rahmen der Krankenhausversorgung<br />
als etabliert und gestärkt<br />
angesehen werden. Dennoch lassen sich<br />
auch kritische Aspekte und Entwicklungen<br />
benennen, denen im Folgenden aus<br />
Perspektive verschiedener Akteure Raum<br />
gegeben werden soll.<br />
Perspektive der klinischen Praxis<br />
Der Behandlungsprozess sollte aus klinischer<br />
Sicht v. a. einen möglichst fließenden<br />
Übergang von der Akutbehandlung<br />
zur Rehabilitation gewährleisten.<br />
Es ist davon auszugehen, dass vom Beginn<br />
bis zum Ende des Behandlungszeitraumes<br />
der Anteil der Akutmedizin und<br />
Rehabilitation sich entsprechend einer erwünschten<br />
wachsenden Belastbarkeit des<br />
Patienten verschiebt. Im Idealfall überwiegt<br />
die Akutmedizin zu Beginn der Behandlung<br />
und später der Reha-Anteil mit<br />
dem Ziel, den Patienten in seinem Funktionsstatus<br />
zu verbessern und um Unterstützungsbedarf<br />
und Pflegeabhängigkeit<br />
zu reduzieren. Dem entspricht auch die<br />
im OPS 8-550* vorgesehene wochenweise<br />
Betrachtung und Beurteilung des Behandlungsverlaufs<br />
im Rahmen der Teambesprechungen.<br />
Die dazu notwendige individuelle<br />
Behandlungsintensität und -frequenz<br />
entspricht dabei nicht zwangsläufig<br />
der durch Erreichen des vergütungsentscheidenden<br />
OPS 8-550.1 bestehenden<br />
ökonomischen Alles-oder-Nichts-Logik<br />
in Abhängigkeit von einer bestimmten<br />
Zahl von Behandlungstagen und Therapieeinheiten.<br />
Die bei den in der <strong>Geriatrie</strong><br />
üblichen Teambesprechungen wöchentlich<br />
erfolgende Betrachtung des Behandlungsverlaufes<br />
unter Einschluss medizinischer<br />
Ziele wie sozialmedizinischer<br />
Aspekte (Re-Integration, Veränderung<br />
von Pflegebedürftigkeit u. a.) sollte gerade<br />
die Fixierung auf einen einzigen vergütungsrelevanten<br />
Behandlungscut, wie<br />
er derzeit durch das DRG-System getriggert<br />
wird, abmildern.<br />
Unter den derzeit gesetzten Vergütungsanreizen<br />
zielen die Prüfungen durch<br />
den MDK (Medizinischer Dienst der<br />
Zeitschrift für Gerontologie und <strong>Geriatrie</strong> 1 · 2014 |<br />
7