Fachbeiträge - und Fußchirurgie
Fachbeiträge - und Fußchirurgie
Fachbeiträge - und Fußchirurgie
Erfolgreiche ePaper selbst erstellen
Machen Sie aus Ihren PDF Publikationen ein blätterbares Flipbook mit unserer einzigartigen Google optimierten e-Paper Software.
PRAXISKLINIK HEIDELBERG<br />
Mobile Plattform<br />
Weiterentwicklung<br />
in der Knieendoprothetik<br />
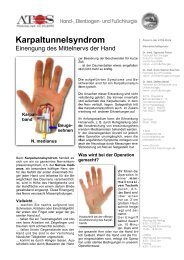
Die Speiche bricht<br />
selten allein<br />
Arthroskopische<br />
Diagnostik der<br />
Begleitverletzungen<br />
Indikationen <strong>und</strong><br />
Kontraindikationen zur<br />
Ellenbogenendoprothetik<br />
Minimal-invasiver<br />
totaler Bandscheibenersatz<br />
Europa/USA<br />
Kongress-Highlights<br />
2003<br />
NEWS<br />
ATOS-News<br />
Ausgabe 4<br />
Februar 2004
Gelenkersatz<br />
Oxford III<br />
Das minimalinvasive unikondyläre Knie<br />
› Goodfellow 1 : 25 Jahre Erfahrung mit dem mobilen Meniskusersatz<br />
› Geringer Kontaktstreß <strong>und</strong> Erhalt der normalen Kinematik<br />
› Svard 2 : klinisch belegt mit 94% Überlebensrate nach 15 Jahren<br />
Biomet Merck Deutschland GmbH I Gustav-Krone-Str. 2 I 14167 Berlin<br />
Tel. +49(0)30 845 81-0 I Fax +49(0)30 845 81-110<br />
www.biometmerck.de<br />
1 Goodfellow JW, O'Connor JJ.<br />
The Mechanics of the Knee and Prosthesis Design.<br />
J Bone Joint Surg [Br] 1978;No.3;60-B:358-369<br />
2 Svard UCG, Price AJ.<br />
Oxford ® medial unicompartmental knee arthroplasty.<br />
A survival analysis of an independent series.<br />
J Bone Joint Surg [Br] 2001;83-B, No.2:191-194<br />
www.oxfordknee.net
Sehr geehrte Frau Kollegin,<br />
sehr geehrter Herr Kollege,<br />
die neue Ausgabe der ATOS News präsentiert<br />
sich Ihnen in neuer Gestalt! Während die<br />
Tendenz in der Ges<strong>und</strong>heitsversorgung dahin<br />
geht, überall Abstriche zu machen, haben wir<br />
unsere Zeitschrift verbessert. Sie weist die<br />
verschiedenen Rubriken klarer aus <strong>und</strong> ist<br />
noch übersichtlicher geworden – Sie als Leser<br />
kommen damit schneller ans Ziel!<br />
Auch auf der inhaltlichen Seite gibt es<br />
Veränderungen:<br />
➔ Neu ist unsere Rubrik Verwaltungsnotizen,<br />
denn Fragen der Verwaltung werden in der<br />
Organisation von Praxis <strong>und</strong> Klinik eine zunehmend<br />
größere Rolle spielen. Aus diesem<br />
Bereich haben wir interessante Begebenheiten<br />
für Sie notiert. Ein kurzer Bericht schildert<br />
die Auseinandersetzung der ATOS-Klinik<br />
mit den Kassen um die Erstattung von Zuschlägen<br />
an die Patienten. Per Gerichtsurteil<br />
konnte der Anspruch der Patienten auf Kostenübernahme<br />
durch die Ersatzkassen klargestellt<br />
werden.<br />
KONGRESS-HIGHLIGHTS<br />
➔ Unsere internationalen Kongress-Highlights<br />
nehmen diesmal ihren Ausgangspunkt<br />
in Heidelberg: Hier fand im Herbst 2003 die<br />
17. Jahrestagung der Europäischen Gesellschaft<br />
für Schulter- <strong>und</strong> Ellenbogenchirurgie<br />
statt. Im Mittelpunkt standen die Humeruskopffraktur<br />
sowie Fehlschläge bei Rekonstruktionen<br />
der Rotatorenmanschette.<br />
➔ Wo keine Rekonstruktion möglich ist,<br />
kommt das modifizierte L’Episcopo-Verfahren<br />
in Betracht – nachzulesen in unserem Fachbeitrag<br />
auf Seite 26.<br />
➔ Chirurgie des vorderen Kreuzband-Ersatzes<br />
im Wandel: Neues gehört bei zwei großen<br />
europäischen Kongressen.<br />
Ausgabe 4 – Februar 2004 NEWS<br />
➔ Von vier Kongressen in den USA haben<br />
wir die Highlights herausgepickt <strong>und</strong> kurz<br />
gefasst. Zum Beispiel in Orlando:<br />
Entscheiden europäische Chirurgen anders<br />
als ihre amerikanischen Kollegen, wenn es um<br />
die Wahl der geeigneten Knieendoprothese<br />
geht?<br />
➔ Hierzu auch Basisinformationen in unserem<br />
Fachbeitrag „Mobile Plattform in der<br />
Knieendoprothetik“ auf S. 29.<br />
WEITERE FACHBEITRÄGE<br />
Ob es ums Knie geht, Hüfte, Ellenbogen oder<br />
Bandscheiben, in den <strong>Fachbeiträge</strong>n unserer<br />
4. Ausgabe steht die Endoprothetik deutlich<br />
im Vordergr<strong>und</strong>.<br />
➔ Noch wenig bekannt ist der Ersatz des<br />
Ellenbogengelenkes. Informieren Sie sich<br />
über Techniken <strong>und</strong> Indikationen auf Seite 42.<br />
➔ Minimalinvasive Eingriffe an Knie- <strong>und</strong><br />
Schultergelenk sind längst standardisiert.<br />
Dagegen ist die minimalinvasive Technik<br />
des Hüftgelenkersatzes (S. 47) <strong>und</strong> des Bandscheibenersatzes<br />
(S. 54) neu. Sie verspricht<br />
eine Senkung der Morbidität <strong>und</strong> die<br />
Beschleunigung der Rehabilitation.<br />
➔ Wie kommt es zur Instabilität von Wirbelsäulensegmenten?<br />
In unserem Übersichtsartikel<br />
auf S. 49 geht es um Beschwerdebild,<br />
Ursachen <strong>und</strong> mögliche therapeutische Konsequenzen.<br />
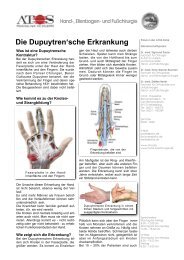
➔ Die Speiche bricht selten allein! Doch wie<br />
sind die Begleitverletzungen einer distalen<br />
Radiusfraktur zu erkennen? Die Einführung<br />
der Handgelenksarthroskopie erweitert die<br />
diagnostischen Möglichkeiten entscheidend<br />
<strong>und</strong> trägt dazu bei, bleibende Funktionsstörungen<br />
der Hand zu verhindern.<br />
➔ Um neue diagnostische Möglichkeiten<br />
dreht sich auch unser Beitrag aus der Radiologie.<br />
Alternativ zur pharmakologischen<br />
Stress-MRT hat unser radiologisches Zentrum<br />
die ergometrische Stress-MRT eingeführt.<br />
Als neues Element der ATOS News haben Sie<br />
beim Durchblättern vielleicht schon unsere<br />
Frage an Sie entdeckt. „Der interessante Fall“<br />
enthält die Beschreibung einer Ausgangssituation.<br />
Im Lösungsteil können Sie Ihr Ergebnis<br />
mit der von uns getroffenen Entscheidung<br />
vergleichen.<br />
Zum Schluss möchten wir Ihnen unser Fellowship-Programm<br />
<strong>und</strong> unsere ausländischen<br />
Fellows 2003/04 vorstellen. Der lebendige<br />
Austausch mit Ärzten <strong>und</strong> Wissenschaftlern<br />
aus der ganzen Welt ist uns ein wichtiges<br />
Anliegen.<br />
Ich freue mich, wenn Sie dieses Element auch<br />
in der Vielfalt unserer Zeitschrift wiederfinden.<br />
Ihr<br />
Hans H. Pässler<br />
Heidelberg, im Februar 2004<br />
3
Kongress-Highlights<br />
17th Congress of the European Society for<br />
Surgery of the Shoulder and the Elbow (ESSSE)<br />
17e Congrès de la Société Européenne de<br />
Chirurgie de l’Epaule et du Coude (SECEC)<br />
24. bis 27. September 2003 in Heidelberg<br />
Vom 24. bis zum 27. September 2003 fand im<br />
Anschluss an die Jahrestagung der DVSE der<br />
17. Kongress der European Society for Surgery of<br />
the Shoulder and the Elbow (ESSSE) unter der<br />
Kongresspräsidentschaft von Prof. Peter Habermeyer<br />
in Heidelberg statt. Es kamen fast 800<br />
Teilnehmer <strong>und</strong> etwa 130 Industrieaussteller.<br />
Das wissenschaftliche Programm umfasste<br />
zwei Symposia zu folgenden Themen:<br />
➔ Kontroversen bei Humeruskopffrakturen<br />
➔ Fehlschläge <strong>und</strong> Salvage-Verfahren nach<br />
Rotatorenmanschetten-Rekonstruktion.<br />
71 Vorträge, verteilt auf 7 Sitzungen, befassten<br />
sich mit den Themenbereichen<br />
– Rotatorenmanschette,<br />
– Schulterinstabilität,<br />
– Humeruskopffrakturen,<br />
– Schulter- <strong>und</strong> Ellenbogenprothetik.<br />
Schulter<br />
Zum Thema Fehlschläge <strong>und</strong> Salvage-Verfahren<br />
nach Rotatorenmanschetten-Rekonstruktionen<br />
gab M. Mansat eine Literaturübersicht<br />
über 40 Artikel, erschienen in den Jahren von<br />
1982 bis 1995. Insgesamt wurde über 2948<br />
Rotatorenmanschetten-Rekonstruktionen mit<br />
310 Komplikationen (10,5%) berichtet. In nur 87<br />
Fällen (3%) wurde eine Revision durchgeführt.<br />
4<br />
Bei genauerer Analyse von insgesamt 191<br />
Rotatorenmanschetten-Rekonstruktionen mit<br />
einem Follow up von 16 bis 23 Monaten zeigte<br />
sich, dass die Wahrscheinlichkeit einer Komplikation<br />
nach RM-Rekonstruktion mit der<br />
Rupturgröße <strong>und</strong> der fettigen Muskeldegeneration<br />
korreliert.<br />
Als häufige Komplikation bei transdeltoidalem<br />
Zugang wird eine Deltainsuffizienz beobachtet.<br />
Tritt neben dieser Komplikation noch eine<br />
Nahtinsuffizienz der Rotatorenmanschette ein,<br />
so kommt es zum aktiven Flexionsverlust des<br />
Armes. Häufige Ursache der Deltoideusinsuffizienz<br />
stellen Revisionsoperationen mit transdeltoidalem<br />
Zugang dar. Resch empfiehlt<br />
daher, bei jeder Revisionsoperation den exakt<br />
gleichen Zugang durch den Muskel zu wählen.<br />
In den meisten Fällen bleibt der mittlere <strong>und</strong><br />
hintere Deltoideusanteil intakt. Ist ein Funktionsverlust<br />
des Armes bei schwerer Deltoideusschädigung<br />
eingetreten, so empfiehlt<br />
Resch die Pectoralis major-Umkipp-Plastik.<br />
Hierbei wird die Pars clavicularis einschließlich<br />
des superioren sternalen Ursprungs des M.<br />
pectoralis major abgelöst, umgeschlagen <strong>und</strong><br />
an der lateralen Clavicula sowie am Acromion<br />
fixiert. So lässt sich bei Patienten mit anteriorer<br />
Deltoideusinsuffizienz ein mittlerer Flexionsgewinn<br />
von 50° erzielen. Die Armabduktion<br />
kann nicht verbessert werden. Letztlich ist dieses<br />
Salvage-Verfahren bei sonst fehlgeschlagenen<br />
Rekonstruktionen empfehlenswert.<br />
SECEC-Präsident Herbert Resch<br />
bei der Eröffnung des Kongresses<br />
Habermeyer unterschied bei der Analyse der<br />
arthroskopischen Revisionsoperationen bei<br />
fehlgeschlagenen Rotatorenmanschetten-Rekonstruktionen<br />
vier Gruppen von Revisionsverfahren:<br />
1. die erneute Rotatorenmanschetten-Rekonstruktion,<br />
2. das Débridement, 3. die Arthrolyse<br />
sowie eine 4. Gruppe mit verschiedenen Operationen:<br />
Ankerentfernung bei Ankerdislokation,<br />
Sanierung von Low grade-Infektionen <strong>und</strong><br />
arthroskopisches Débridement bei persistierendem<br />
Outletimpingement.<br />
Das Débridement stellt als einzige der vier<br />
arthroskopischen Therapien mit einer erneuten<br />
Revisionsrate von 50% keine ausreichende<br />
Behandlung von fehlgeschlagenen Rotatorenmanschetten-Rekonstruktionen<br />
dar.<br />
Gerber sieht das Ziel der offenen Revisionsoperation<br />
bei fehlgeschlagener RM-Rekonstruktion<br />
in der Wiederherstellung der Schulterfunktion.<br />
Die Ergebnisse der offenen Revisionschirurgie<br />
sind nicht vergleichbar mit einer
Kongressplenum in der Stadthalle Heidelberg<br />
primären RM-Rekonstruktion, erzielen jedoch<br />
eine zufrieden stellende Schmerzlinderung.<br />
Carr et al. deckten einen genetischen Einfluss<br />
auf Rotatorenmanschettenrupturen bei Geschwistern<br />
auf. Sie fanden bei 59,7% der<br />
Geschwister ebenfalls eine Rotatorenmanschettenruptur,<br />
wohingegen Ehepartner (Kontrollgruppe)<br />
eine signifikant geringere Rotatorenmanschettenrupturrate<br />
von 25,2% aufwiesen.<br />
Die funktionellen Ergebnisse nach Rotatorenmanschetten-Rekonstruktion<br />
hängen vom<br />
Grad der Muskelatrophie ab. Gohlke et al. fanden<br />
in einer immunhistochemischen Studie<br />
von 271 intraoperativ entnommenen Muskelbiopsien<br />
bei 97,5% atrophische Veränderungen<br />
unterschiedlicher Verteilungen zwischen Typ-I<br />
<strong>und</strong> Typ-II Fasern, die darauf schließen lassen,<br />
dass unterschiedliche Pathomechanismen zur<br />
Muskelatrophie führen.<br />
Die Rerupturrate der arthroskopischen Rotatorenmanschetten-Rekonstruktion<br />
ist vergleichbar<br />
mit der Rerupturrate der offenen Technik.<br />
Boileau et al. fanden nach einem mittleren<br />
Follow-up von 19 Monaten CT-arthrographisch<br />
bei 70% von 65 arthroskopisch rekonstruierten<br />
kompletten Supraspinatussehnenrupturen<br />
einen intakten Verschluss. In 5% der Fälle kam<br />
es nur zu einer inkompletten Einheilung der<br />
rekonstruierten Supraspinatussehne. Die Rerupturrate<br />
liegt bei 25%.<br />
➔<br />
Ausgabe 4 – Februar 2004<br />
Inhalt<br />
Seite Kongress-Highlights<br />
NEWS<br />
4 ➔ 17. Jahreskonkress der Europäischen Gesellschaft für Schulter- <strong>und</strong><br />
Ellenbogenchirurgie in Heidelberg, September 2003<br />
8 ➔ American Academy of Orthopedic Surgeons in New Orleans, März 2003<br />
10 ➔ American Orthopaedic Foot and Ankle Society in South Carolina, Juni 2003<br />
12 ➔ ISAKOS Kongress in Auckland/Neuseeland, März 2003<br />
13 ➔ EFORT-Kongress in Helsinki, Juni 2003<br />
16 ➔ 2. Europäischer Kongress der Sporttraumatologie in Monte Carlo, Mai 2003<br />
17 ➔ Current Concept Joint Replacement-Symposium in Orlando/Florida,<br />
Dezember 2002<br />
20 ➔ Kurzbericht zur Jahreshauptversammlung des LV Ba-Wü des BV der<br />
Deutschen Chirurgen e.V. in Ludwigsburg, Mai 2003<br />
Verwaltungsnotizen<br />
22 ➔ DRG Pauschalsystem<br />
von Richard Voigt<br />
23 ➔ Wahlleistungen: Einzel- <strong>und</strong> Doppelzimmerzuschläge<br />
von Richard Voigt<br />
24 ➔ Altruismus<br />
von Richard Voigt<br />
<strong>Fachbeiträge</strong><br />
26 ➔ Das modifizierte L’Episcopo-Verfahren – eine Alternative zum Latissimus<br />
dorsi Transfer?<br />
von Peter Habermeyer <strong>und</strong> Petra Magosch<br />
29 ➔ Mobile Plattform – Weiterentwicklung in der Knieendoprothetik<br />
von Hajo Thermann<br />
34 ➔ Die Speiche bricht selten allein – arthroskopische Diagnostik bei<br />
karpalen Begleitverletzungen der distalen Radiusfraktur<br />
von S. Polzer, H. Frobenius, H.-W. Bouman, K. Witt<br />
40 ➔ Myokardiale Ischämiediagnostik mit der ergometrischen Stress Cine MRT<br />
von Wolfgang Wrazidlo<br />
42 ➔ Ellenbogenendoprothetik – Indikationen <strong>und</strong> Kontraindikationen<br />
von Sven Lichtenberg <strong>und</strong> Peter Habermeyer<br />
47 ➔ Die minimalinvasive Technik bei der Totalendoprothetik des Hüftgelenks<br />
von Gerd Gruber<br />
49 ➔ Die Instabilität der Lendenwirbelsäule<br />
von Peter-Michael Zink, Jochen Feil <strong>und</strong> Gerald Mose<br />
54 ➔ Minimal-invasiver totaler Bandscheibenersatz mit der Prodisc®<br />
Bandscheibenprothese<br />
von Jochen R. Feil, Peter-Michael Zink <strong>und</strong> Gerald Mose<br />
Der interessante Fall<br />
21 ➔ Fallbeschreibung <strong>und</strong> Fragestellung<br />
53 ➔ Auflösung<br />
Notes and News<br />
19 ➔ University of Pittsburgh Sports Medicine Center<br />
25 ➔ Internationales Fellowship in der ATOS-Klinik<br />
39 ➔ Heidelberger Sonographiekurse der Stütz- <strong>und</strong> Bewegungsorgane 2004<br />
57 ➔ Prof. Yu besuchte ATOS-Klinik<br />
Forschungsprojekte <strong>und</strong> Publikationen<br />
58 ➔ Forschungsprojekte des Zentrums für Knie- <strong>und</strong> <strong>Fußchirurgie</strong> 2003<br />
60 ➔ Forschungsprojekte <strong>und</strong> prospektive Studien des Zentrums für Schulter-<br />
<strong>und</strong> Ellenbogenchirurgie 2003<br />
60 ➔ Studienprojekte <strong>und</strong> Forschungsschwerpunkte der Praxis für Chirurgie,<br />
Koloproktologie, Phlebologie <strong>und</strong> Endoskopie 2003<br />
61 ➔ Publikationen<br />
62 Impressum<br />
5
Kongress-Highlights<br />
Große RM-Rupturen <strong>und</strong> ein Lebensalter von<br />
über 65 Jahren beeinflussen die Heilung negativ.<br />
Ist bereits eine irreparable Massenruptur eingetreten,<br />
so stellt die Tuberculoplastik (reversed<br />
ASD) mit LBS-Tenotomie bei intaktem<br />
coracoacromialem Bogen als „minimal” invasive<br />
Therapie der Rotatorenmanschettenmassenruptur<br />
mit guten funktionellen Ergebnissen<br />
<strong>und</strong> hoher subjektiver Patientenzufriedenheit<br />
eine Alternative zu großen rekonstruktiven<br />
Eingriffen dar (Scheibel et al.).<br />
Eine alleinige LBS-Tenotomie kann als Salvage-<br />
Verfahren bei gering motivierten Patienten<br />
schmerzlindernd wirken. Eine Verbesserung<br />
des Bewegungsausmaßes <strong>und</strong> der Kraft wird<br />
jedoch nicht erzielt (Walch et al.).<br />
Vortrag von R. Hertel<br />
Die langfristige Glenoidlockerung stellt noch<br />
immer ein Problem der Schulterendoprothetik<br />
dar. Die Lockerungsraten des zementierten<br />
Keel-Glenoides liegen zwischen 31 <strong>und</strong> 44%.<br />
Gazielly et al. untersuchten 30 Patienten mit<br />
primärer Omarthrose, die mittels Spongiosaimpaktionstechnik<br />
ein zementiertes konvex<br />
6<br />
Kongresspräsident Peter Habermeyer<br />
eröffnet den Kongress<br />
geformtes Keel-Glenoid implantiert erhielten.<br />
Nach einem mittleren Follow up von 32,3<br />
Monaten fand sich bei 20% der Fälle eine inkomplette<br />
<strong>und</strong> bei 7% eine komplette Radiolucentline<br />
um den Keel. Unter der glenoidalen<br />
Auflagefläche fanden sich bei 47% inkomplette<br />
<strong>und</strong> bei 30% komplette Radiolucentlines.<br />
Durch alleinige Glenoidpräparation mittels<br />
Spongiosaimpaktion wird mittelfristig keine<br />
Verminderung der Lockerungsraten erzielt.<br />
Witte et al. untersuchten den Einfluss der konzentrischen<br />
versus exzentrischen Glenoidmor-<br />
phologie auf eine eventuelle Lockerung von<br />
zementfrei implantierten Glenoidkomponenten<br />
nach durchschnittlich vier Jahren bei 24 Patienten.<br />
Es wurden für beide Glenoidmorphologien<br />
keine Lockerungen beobachtet.<br />
In einer Multicenterstudie mit 1542 primär<br />
implantierten Schulterprothesen bei primärer<br />
Omarthrose oder entzündlicher Arthrose fanden<br />
Trojani et al. intraoperative Schaftfrakturen<br />
bei 1,6% der Patienten. Nach einem Mindestfollow<br />
up von 2 Jahren wiesen diese Patienten<br />
ein signifikant schlechteres funktionelles Ergebnis<br />
auf. 92% der Frakturen waren völlig verheilt.<br />
Daraus schlossen die Autoren, dass trotz<br />
guter Frakturheilung das postoperative funktionelle<br />
Ergebnis durch eine intraoperative<br />
Schaftfraktur verschlechtert wird.<br />
Sperling et al. fanden heraus, dass die humerale<br />
Fensterung bei Revision einer fest sitzenden<br />
Humeruskopfprothese eine kontrollierte Prothesenexplantation<br />
ermöglicht. Sie untersuchten<br />
hierzu 20 Patienten, die sich einer humeralen<br />
Fensterung unterziehen mussten. Intraoperativ<br />
traten in drei Fällen Schaftfrakturen <strong>und</strong><br />
in einem Fall eine Tuberculum majus Fraktur<br />
auf. Nach durchschnittlich 29 Monaten waren<br />
bei 17 Patienten die Fenster wieder verheilt.<br />
Zum Thema der Frakturen des Schultergürtels<br />
empfahlen Braunstein et al. für die Osteosynthese<br />
einer isolierten Tuberculum majus Abrissfraktur<br />
die Zuggurtung. An 26 Leichenschultern<br />
mit osteotomiertem Tuberculum majus verglichen<br />
sie die Ausrisskräfte der Zuggurtungsosteosynthese,<br />
einer Schraubenosteosynthese<br />
mit 2 Schrauben <strong>und</strong> der transossären Naht.<br />
Die Zuggurtungsosteosynthese wies eine maximale<br />
Ausrisskraft von 1054 N auf. Die maximale<br />
Ausreißkraft der Schraubenosteosynthese bzw.<br />
der transossären Naht lag mit 842 N bzw. 480<br />
N signifikant niedriger.<br />
Nowak et al. identifizierten persistierende<br />
Ruheschmerzen <strong>und</strong> Parästhesien 6 Monate<br />
nach konservativ versorgter Claviculafraktur<br />
als prädiktive Risikofaktoren für Spätfolgen.<br />
Hierzu untersuchten sie 191 Patienten jeweils 6<br />
Monate <strong>und</strong> 10 Jahre nach Claviculafraktur.<br />
Zum Thema Schulterinstabilität berichteten<br />
Suder et al. über Langzeitergebnisse von 10<br />
Jahren nach konservativer Behandlung der primärtraumatischen<br />
Schulterluxation bei jungen<br />
Patienten. Die Reluxationsrate liegt bei<br />
62%. Bei 78% der Patienten treten die Reluxationen<br />
innerhalb der ersten 2 Jahre auf. Prädisponierende<br />
Faktoren sind ein Lebensalter von<br />
unter 20 Jahren, eine Läsion des IGHL <strong>und</strong> die<br />
Ausübung einer Sportart.<br />
Mit Hilfe einer prospektiv randomisierten multizentrischen<br />
Studie verglichen Johannsen et al.<br />
die von Suder berichteten Langzeitergebnisse<br />
der konservativen Therapie der primärtraumatischen<br />
Schulterluxation mit der primär offenen<br />
operativen Therapie. In der chirurgisch therapierten<br />
Gruppe fand sich nach 10 Jahren eine<br />
Reluxationsrate von 9%. Somit rechtfertigt sich<br />
die offene Stabilisierungsoperation zur Therapie<br />
der primärtraumatischen Schulterluxation.
Louis Bigliani im Gespräch mit Prof. Eulert <strong>und</strong> Dr. Böhm<br />
Ellenbogen<br />
Die Schwerpunkte im Bereich Ellenbogen waren<br />
die Ergebnisse nach Prothesenimplantation <strong>und</strong><br />
die Bandinstabilitäten.<br />
Es zeigte sich, dass die Ellenbogenprothetik<br />
ihren Stellenwert in der Behandlung des rheumatischen<br />
Ellenbogens besitzt, da die Patienten<br />
stets von der Prothese im Sinne von Schmerzreduktion<br />
<strong>und</strong> Zunahme der Beweglichkeit profitieren.<br />
Die erheblichen Komplikations- <strong>und</strong><br />
Revisionsraten machen jedoch Verbesserungen<br />
in der Technik <strong>und</strong> bei den Implantaten erforderlich.<br />
Ovesen et al. berichteten von einer 28%igen<br />
Komplikationsrate 81 Monate nach Totaler<br />
Ellenbogen Arthroplastik (TEA) bei 38 Ellenbogen.<br />
Van der Lugt <strong>und</strong> Rozing mussten 25 von<br />
236 TEA revidieren. Sie ermittelten eine Überlebensrate<br />
der Prothesen von 64,7% nach 19<br />
Jahren. 44 ihrer Prothesen hatten ein Follow<br />
up von mehr als 10 Jahren. Olsen et al. hatten<br />
bei 13 Patienten 43% Komplikationen bei der<br />
Verwendung einer ungekoppelten Kudo-Prothese<br />
nach 9,5 Jahren.<br />
Hidas (Budapest) <strong>und</strong> die Arbeitsgruppe um<br />
Sojbjerg konnten mittels einer Kadaverstudie<br />
feststellen, dass ähnlich der Zementiertechnik<br />
bei der Hüftendoprothetik eine Zementeinbringung<br />
unter Druck (Cement Pressurization)<br />
eine bessere Komponentenfixierung bewirkte.<br />
Rinze et al. halten es für angebracht, die ulnare<br />
Komponente der Kudo-Prothese zu zementieren<br />
<strong>und</strong> längere Schäfte zu verwenden, um so<br />
eine sichere Fixierung <strong>und</strong> geringere Lockerungsraten<br />
zu erreichen.<br />
Drei Vorträge beschäftigten sich mit der Radiusköpfchenfraktur<br />
<strong>und</strong> ihrer Versorgung.<br />
Van Riet et al. analysierten 372 Radiusköpfchenfrakturen<br />
<strong>und</strong> fanden in 26% der Fälle<br />
Begleitverletzungen, die zumeist weitere Frakturen<br />
am Ellenbogen oder Verletzungen des<br />
medialen oder lateralen Bandapparates umfassten.<br />
67% der Patienten wurden konservativ<br />
behandelt, 20% erhielten eine offene Reposition<br />
<strong>und</strong> Osteosynthese, bei 4% wurde das<br />
Radiusköpfchen reseziert <strong>und</strong> bei 8% eine<br />
Radiusköpfchenprothese implantiert. Kovacs<br />
et al. berichteten über die Ergebnisse verschiedener<br />
OP-Verfahren <strong>und</strong> schlossen, dass das<br />
Resultat vom Frakturtyp abhängt <strong>und</strong> die Komplikationen<br />
bei der Resektion am höchsten<br />
seien. Nijs <strong>und</strong> Broos stellten eine arthroskopisch<br />
assistierte Osteosynthesetechnik zur<br />
perkutanen Verschraubung vor. Die bis dato<br />
behandelten fünf Patienten zeigten gute Ergebnisse.<br />
Jensen et al. untersuchten in einer Kadaverstudie<br />
die Auswirkung einer ausschließlichen<br />
NEWS<br />
Radiusköpfchenimplantation versus alleinige<br />
Rekonstruktion des MCL versus eines kombinierten<br />
Eingriffs mit MCL-Rekonstruktion <strong>und</strong><br />
Implantation einer Radiusköpfchenprothese<br />
bei medialer Instabilität.<br />
Sie fanden heraus, dass die Rekonstruktion des<br />
MCL allein die Stabilität wieder voll herstellt<br />
auch ohne Radiusköpfchenprothese, wohingegen<br />
die Radiusköpfchenprothese allein zwar<br />
eine Valgusstabilität reproduziert, die Rotationsinstabilität<br />
jedoch nicht beeinflusst. Ein kombinierter<br />
Eingriff behob die Instabilität vollständig.<br />
Zur Rekonstruktion einer posterolateralen Rotationsinstabilität<br />
verwenden Eygendaal <strong>und</strong><br />
Anderson ein autologes Trizepstransplantat, das<br />
sie mit Interferenzschrauben am Humerus <strong>und</strong><br />
an der Ulna fixieren, um so die Morbidität der<br />
transossären Bohrlöcher bei der Fixation einer<br />
Palmaris longus-Sehne zu minimieren.<br />
Im Rahmen der Instructional Courses wurden<br />
der steife Ellenbogen <strong>und</strong> seine Behandlungsmöglichkeiten,<br />
der rheumatische Ellenbogen<br />
sowie die Indikation zum Radiusköpfchenersatz<br />
<strong>und</strong> die Ellenbogenverletzungen des<br />
Sportlers besprochen. Die führenden Experten<br />
gaben hierbei wertvolle praktische Tipps.<br />
➔<br />
Gunter von Hagens beim Interview mit dem SWR<br />
7
Kongress-Highlights<br />
Im Übrigen fanden Instruktionskurse statt zu<br />
folgenden Themen:<br />
– Tipps <strong>und</strong> Tricks bei der arthroskopischen<br />
RM-Rekonstruktion,<br />
– „Wie liest man einen wissenschaftlichen<br />
Beitrag“,<br />
– Konzepte in der Rehabilitation der Schulter,<br />
– Tissue Engineering,<br />
– Biomaterialien <strong>und</strong><br />
– Glenoidersatz.<br />
Als Gast des Präsidenten der SECEC, Prof. H.<br />
Resch, sprach Louis Bigliani aus New York über<br />
Langzeitergebnisse der Schulterendoprothetik.<br />
Auf Einladung des Kongresspräsidenten, Prof.<br />
P. Habermeyer,stellte Gunter von Hagens seine<br />
„Körperwelten“ unter Berücksichtigung von<br />
Schulter <strong>und</strong> Ellenbogen vor.<br />
Ferner stellten sich die diesjährigen travelling<br />
fellows der ASES vor: William Levine, Columbia<br />
University, New York, <strong>und</strong> Patrick St. Pierre,<br />
Arlington, die sich, noch ganz zu Beginn ihrer<br />
Reise, in Heidelberg aufhielten.<br />
Neben dem wissenschaftlichen Programm gab<br />
es genügend Gelegenheiten, alte Bekanntschaften<br />
aufzufrischen <strong>und</strong> neue Kontakte zu<br />
knüpfen. Bereits am Mittwochabend gab es im<br />
Rahmen der Get-together-Party bei Snacks <strong>und</strong><br />
Cocktails erste Möglichkeiten zum fachlichen<br />
<strong>und</strong> privaten Smalltalk. Der Freitagabend mit<br />
dem Kongress-Bankett war dann der Höhepunkt<br />
des Begleitprogramms. Neben dem<br />
geschmacklich superben Menu <strong>und</strong> zuvorkommenden<br />
Service im „Europäischen Hof“ konnte<br />
die musikalische Untermalung begeistern. Eine<br />
Jazzband der Mannheimer Musikhochschule<br />
wurde eindrucksvoll von 4 freiwilligen Mitgliedern<br />
der SECEC unterstützt, so dass man von<br />
einem gelungenen Abend sprechen durfte.<br />
Den Abschluss bildete dann die Golf Trophy, die<br />
im Golfclub Heddesheim Neuzenhof perfekt<br />
organisiert über die Bühne ging. Sieger wurde<br />
Jean-Pierre Liotard, Lyon.<br />
(Sven Lichtenberg, Petra Magosch <strong>und</strong><br />
Peter Habermeyer)<br />
8<br />
■<br />
AAOS<br />
(American Academy of Orthopedic Surgeons)<br />
März 2003 in New Orleans<br />
Der weltweit größte Orthopädenkongress, der Kongress der amerikanischen Akademie<br />
orthopädischer Chirurgen (American Academy of Orthopedic Surgeons), fand im März<br />
2003 in New Orleans statt. Im Folgenden ein zusammenfassender Bericht über die<br />
Highlights des Kongresses.<br />
Semitendinosus- <strong>und</strong> Gracilissehne:<br />
Die bessere Wahl gegenüber der Patellarsehne<br />
für den vorderen Kreuzbandersatz<br />
Leo Pinczewski aus Sydney <strong>und</strong> Kollegen stellten<br />
erstmals prospektiv ermittelte 7-Jahres-Ergebnisse<br />
nach Ersatz des vorderen Kreuzbandes<br />
mit der Semitendinosus/Gracilissehne gegenüber<br />
der Patellarsehne vor.<br />
Beide Gruppen bestanden aus jeweils 90 Patienten.<br />
Die chirurgische Technik war in beiden<br />
Gruppen identisch. Sowohl die Patellarsehnen<br />
als auch die Semitendinosus/Gracilissehnen<br />
wurden mit einer Titaninterferenzschraube<br />
(Smith & Nephew) an beiden Seiten fixiert.<br />
Nach 7 Jahren war der Lysholm-Score in beiden<br />
Gruppen mit 95 Punkten sehr hoch. Es gab<br />
keinen signifikanten Unterschied zwischen<br />
beiden Gruppen bezüglich Aktivitätsniveau,<br />
Bewegungsumfang, IKDC-Score, subjektiver<br />
Kniefunktionen, Lachman-Test, Pivot-Shift-Test,<br />
KT-1000 <strong>und</strong> klinischem Outcome.<br />
Allerdings fanden sich signifikante Unterschiede<br />
hinsichtlich eines Streckdefizits bzw.<br />
einer fixierten Flexionseinschränkung.<br />
So begann nach drei Jahren die Gruppe mit<br />
Patellarsehne bis zur 7-Jahres-Untersuchung in<br />
31% der Fälle eine fixierte Flexionsdeformität<br />
zu entwickeln, während bei der Beugesehnen-<br />
Kennedy Lectureship<br />
von K. DeHeaven,<br />
Pastpresident der AAOS,<br />
beim AAOS-Kongress<br />
in New Orleans<br />
French Quarter New Orleans<br />
gruppe keine signifikanten Änderungen über<br />
den 7-Jahreszeitraum zu beobachten waren.<br />
Des Weiteren hatte die Patellarsehnengruppe<br />
mehr Schmerzen beim Hinknien. Nach fünf<br />
Jahren gaben 44% der Patienten in der Patellarsehnengruppe<br />
<strong>und</strong> 27% in der Beugesehnengruppe<br />
Knieschmerzen an; diese Zahlen erhöhten<br />
sich in der Patellarsehnengruppe auf 55% nach<br />
7 Jahren, während sie bei der Beugesehnengruppe<br />
bei 27% verweilten. Auf einer visuellen<br />
<strong>und</strong> analogen Schmerzskala ermittelten die Autoren<br />
für die Patellarsehne einen Index von 2<br />
gegenüber 0 für die Beugesehnen(Hamstring) -<br />
Gruppe. Interessant war auch die Zunahme der<br />
Knielaxität in der Patellarsehnengruppe zwischen<br />
5-Jahres- <strong>und</strong> 7-Jahres-Untersuchungszeitpunkt,<br />
die in der Hamstring-Gruppe im gleichen<br />
Zeitraum unverändert blieb. Als beunruhigend<br />
bezeichneten die Autoren einen sig-
nifikanten Anstieg von Arthrose-Anzeichen in<br />
der Patellarsehnengruppe auf 44% nach 7 Jahren,<br />
während diese in der Beugesehnengruppe<br />
unverändert bei 4% lagen.<br />
Dies ist die erste Langzeitstudie, in der deutliche<br />
Vorteile der Semitendinosus/Gracilissehne gegenüber<br />
der Patellarsehne als vorderem Kreuzbandersatz<br />
nachgewiesen wurden.<br />
Verwendung der Patellarsehne vom<br />
kontralateralen Knie für die vordere<br />
Kreuzbandrekonstruktion: kein Vorteil<br />
Pässler <strong>und</strong> Mitarbeiter berichteten über eine<br />
Studie mit einer konsekutiven Serie von 100<br />
Patienten, die eine vordere Kreuzbandrekonstruktion<br />
mit der Patellarsehne in Press-fit-<br />
Technik zwischen 1997 <strong>und</strong> 1999 erhielten.<br />
52 Patienten erhielten die Sehne vom verletzten<br />
Knie, während 48 die Sehne vom kontralateralen<br />
Knie eingepflanzt bekamen. Bei allen Patienten<br />
wurde postoperativ eine beschleunigte Rehabilitation<br />
mit früher Vollbelastung durchgeführt.<br />
Nach im Mittel 39,2 Monaten postoperativ<br />
wurden die Patienten bezüglich Donorside<br />
Morbidität (Missempfinden, Druckschmerz,<br />
Hinknieschmerz sowie Schmerz beim Gehen<br />
auf den Knien) untersucht. Die Stabilität wurde<br />
mit dem KT-1000 gemessen, ferner wurden der<br />
Cincinnati-Knee <strong>und</strong> der Tegner-Score ermittelt.<br />
Bei der Nachuntersuchung klagten 85% der<br />
Patienten über lokale Missempfindungen im<br />
Entnahmebereich, gleich ob dies die ipsilaterale<br />
oder die kontralaterale Seite war. Auf der anderen<br />
Seite hatten die Patienten mit Entnahme der<br />
Sehne vom kontralateralen Knie signifikant<br />
weniger Hinknieschmerzen im rekonstruierten<br />
Knie als im Spenderknie.<br />
Vortrag von H. H. Pässler<br />
beim „Specialty day AOSSM”<br />
Moderator: S. Howell<br />
In der kontralateralen Transplantatgruppe gab<br />
es drei ernsthafte Komplikationen:<br />
➔ eine Patellarsehnenruptur,<br />
➔ eine akute chronische schwere Tendinitis<br />
mit Revisionserfordernis,<br />
➔ eine chronische Tendinitis, die den Patienten<br />
über drei Jahre von der Teilnahme am Sport<br />
fernhielt.<br />
Die Entnahme der Sehne vom kontralateralen<br />
Knie führte nicht zur erhofften früheren Wiederaufnahme<br />
von sportlicher Betätigung.<br />
Für den Hinknieschmerz wurde die Entwicklung<br />
von Ersatzgewebe im Spendeareal nach<br />
der Entnahme der Patellarsehne verantwortlich<br />
gemacht. Das Ersatzgewebe hatte sich<br />
bei Revisionsoperationen als wesentlich derber<br />
im Vergleich zum ges<strong>und</strong>en Patellarsehnengewebe<br />
erwiesen.<br />
Schenkelhalsfraktur: Osteosynthese<br />
gegenüber Hüftgelenkersatz deutlich<br />
unterlegen<br />
In einer prospektiven schwedischen Studie mit<br />
450 Patienten (70 Jahre <strong>und</strong> älter), die zwischen<br />
1995 <strong>und</strong> 1997 in 12 schwedischen Krankenhäusern<br />
behandelt wurden, kam es in der<br />
Gruppe mit Osteosynthese bereits nach zwei<br />
Jahren zu einer Versagerquote von 43%.<br />
In der Gelenkersatzgruppe lag dieser Wert nur<br />
bei 6%. Der Methode des Gelenkersatzes ist<br />
demnach eindeutig Vorrang zu geben (Dr. C.<br />
Rogmark von der Universität Malmö).<br />
(Hans H. Pässler)<br />
■<br />
NEWS<br />
Neuerscheinung der englischen Ausgabe<br />
im März 2003<br />
H. H. Paessler:<br />
New Techniques in Knee Surgery<br />
167S. Hardcover.<br />
EUR 99,95<br />
ISBN 3-7985-1387-2<br />
Neuerscheinung der chinesischen<br />
Ausgabe: Anfang 2004<br />
Neuerscheinung der spanischen Ausgabe<br />
im Januar 2004<br />
9
Kongress-Highlights<br />
19th Annual Summer Meeting<br />
American Orthopaedic Foot and Ankle Society<br />
(AOFAS)<br />
27. bis 29. Juni 2003 in Hilton Head, South Carolina<br />
Anlässlich des diesjährigen Kongresses der „American Orthopaedic Foot and Ankle<br />
Society“ (AOFAS) trafen sich etwa 450 Unfallchirurgen aus Amerika, Asien <strong>und</strong> Europa in<br />
Hilton Head, South Carolina. Der Anteil an ausländischen Teilnehmern war etwas geringer<br />
als sonst. Besonders aus Europa waren weniger Teilnehmer zu verzeichnen.<br />
Vorfußchirurgie: In-vitro-Experimente<br />
zur Weilosteotomie<br />
Der erste Sitzungsblock des Tages befasste sich<br />
mit der Vorfußchirurgie. Besonders interessant<br />
waren hier die In-vitro-Experimente zur Weilosteotomie.<br />
Es wurde festgestellt, dass die<br />
schräge Osteotomie im Vergleich sowohl zur<br />
parallelen Osteotomie als auch zur schrägen<br />
Osteotomie mit Entfernung eines kleinen Keils<br />
keine signifikanten Unterschiede bezüglich der<br />
Belastung ergibt. Es muss jedoch kritisch angemerkt<br />
werden, dass ein statisches „In-vitro“-<br />
Modell mit 700 Newton angewendet wurde.<br />
Ein dynamisches Modell würde eventuell andere<br />
Resultate erbringen, was u.a. auch durch<br />
den Schlusskommentar der Autoren unterstrichen<br />
wurde.<br />
Anwendung von resorbierbaren Stiften<br />
bei der Chevronosteotomie<br />
Ein Beitrag beschäftigte sich mit der Anwendung<br />
von resorbierbaren Stiften bei der Chevronosteotomie.<br />
Nach einer Studie von W. Kühnast<br />
traten bei 100 Patienten nur in drei Fällen<br />
Instabilitäten auf. Bei den Weilosteotomien<br />
kam es zu einer vermehrten Kallusbildung.<br />
Insgesamt waren 96% der Patienten mit dem<br />
chirurgischen Eingriff sehr zufrieden.<br />
10<br />
Fixierung mittels Platten bei<br />
proximaler, metatarsaler Osteotomie<br />
Ein weiterer Diskussionspunkt war die Fixierung<br />
mittels Platten bei proximaler, metatarsaler<br />
Osteotomie. Bei der Verwendung der Platten<br />
konnte eine sichere Heilung in 99% der<br />
Fälle nachgewiesen werden. Die Technik der<br />
Osteotomie stand hier im Mittelpunkt, während<br />
die Darstellung der postoperativen<br />
Ergebnisse nach der Behandlung der Metatarsalgie<br />
leider etwas zu kurz kam.<br />
Follow up zur Cheilektomie<br />
mit zusätzlicher Mikrofrakturierung<br />
Eine eigene Studie konnte in einem Nachuntersuchungszeitraum<br />
von fast drei Jahren aufzeigen,<br />
dass eine Cheilektomie mit zusätzlicher<br />
Mikrofrakturierung im Stadium II nach Outerbridge<br />
sehr gute Ergebnisse in 90% der Fälle<br />
erzielt. Jedoch sinkt der Erfolg im Stadium III<br />
auf 78%.<br />
Die Untersuchung von Michael Coughlin wies<br />
einen langfristigen Erfolg der Cheilektomie<br />
von nahezu 90% nach einem 9-Jahres-Follow<br />
up nach. Dies sind extrem gute Ergebnisse, die<br />
unserer Meinung nach jedoch im Mittel wohl<br />
nicht erreicht werden können.<br />
Vortrag von Prof. Thermann<br />
Schockwellentherapie bei<br />
Plantarfasciitis<br />
Eine weitere Sitzung des Symposiums fokussierte<br />
die Plantarfasciitis. Verschiedene Autoren<br />
stellten fest, dass die Anwendung von hochoder<br />
niedrig-energetischen Schockwellen nach<br />
anfänglicher Euphorie doch kritischer gesehen<br />
werden muss. Es fanden sich in neueren Studien<br />
keine guten Ergebnisse. Insgesamt wurde<br />
die Leistungsfähigkeit der Schockwellentherapie<br />
in diesem Sinne zusammengefasst: „Man<br />
kann es probieren, es verschlechtert auf keinen<br />
Fall.“<br />
Große Bedenken bestanden jedoch einhellig<br />
gegenüber der chirurgisch aufwändigen Durchtrennung<br />
der Plantarfascie. Hierbei kommt es<br />
zum Kollaps des Längsgewölbes mit Cuboidsyndrom<br />
sowie Instabilität, einer Trennung der<br />
lateralen Fußsäule <strong>und</strong> einem Versagen der<br />
„Windlass Mechanismen“.<br />
Untersuchung zur Reliabilität <strong>und</strong><br />
Validität von Scoring-Systemen<br />
Eine interessante Studie wurde von Judy<br />
Baumhaur vorgestellt. Sie untersuchte Reliabilität<br />
<strong>und</strong> Validität des in allen Studien verwendeten<br />
AOFAS-Clinical-Rating-Scale für den<br />
Hallux <strong>und</strong> den kleinen Zehen. Es zeigte sich,<br />
dass für Schmerzen <strong>und</strong> Aktivität nur eine sehr<br />
schwache Reliabilität <strong>und</strong> Validität besteht.<br />
Der AOFAS-Clinical-Rating-Scale sollte daher<br />
nicht – wie es bisher schon oft der Fall war –<br />
kritiklos eingesetzt werden. Dies wurde auch<br />
schon in anderen Studien gefordert. Deutlich<br />
besser hat hier der Foot-Function-Index abgeschnitten.
Stabilität von Sprunggelenksprothesen<br />
Ein weiteres Thema waren die Sprunggelenksprothesen.<br />
Eine sehr interessante Studie kam<br />
aus der Mayo-Clinic in Rochester, die sich experimentell<br />
mit der postoperativen Stabilität dieser<br />
Prothesen beschäftigte. An einem Kadavermodell<br />
konnte nachgewiesen werden, dass<br />
aufgr<strong>und</strong> des „Unconstrained-Designs“ die<br />
Stabilität im Vergleich zu normalen Sprunggelenken<br />
deutlich herabgesetzt ist. Dies trifft<br />
sowohl bei der postero-lateralen Innenrotation<br />
als auch bei der antero-posterioren <strong>und</strong> mediolateralen<br />
Translation bei 700 Newton in axialer<br />
Belastungsausrichtung zu. Für die klinische<br />
Anwendung sollte daher darüber nachgedacht<br />
werden, die Prothesen nicht „allzu locker“ einzubauen.<br />
Nach eigenen klinischen Erfahrungen<br />
<strong>und</strong> Angaben von erfahrenen Endoplastikern<br />
ist das Problem der Instabilität bei guter<br />
Implantation, falls die Rückfußachse normal<br />
wiederhergestellt ist, eigentlich nicht relevant.<br />
Internationales Symposium<br />
über Achillessehnenverletzungen<br />
Unter der Leitung von Hajo Thermann wurden<br />
verschiedene Themenbereiche der Achillessehnenruptur<br />
diskutiert, u.a. neue Techniken in<br />
der Akutversorgung, von Terry Saxby aus Neuseeland.<br />
H. Thermann referierte über Rekonstruktionen<br />
<strong>und</strong> den Behandlungsalgorithmus<br />
nach Komplikationen.<br />
Hypermobilität<br />
in der Ätiologie des Hallux valgus<br />
Über die Rolle der Hypermobilität des ersten<br />
Strahls in der Ätiologie des Hallux valgus wurde<br />
eine Minidebatte geführt. Für diese Ätiologie<br />
sprach K. Klaue, dagegen M. Coughlin.<br />
In Diskussionen sowie in der jeweiligen Argumentation<br />
der Redner stellte sich jedoch heraus,<br />
dass die Hypermobilität ein sehr seltenes<br />
Ereignis ist. Die Analyse aller wissenschaftlichen<br />
Daten konnte im Experiment dieses<br />
Phänomen nicht beweisen. Eine Instabilität<br />
besteht wohl eher in der Frontalebene als in<br />
der Transversalebene. Dies bezieht sich auf<br />
große intermetatarsale Winkel, die ähnlich wie<br />
bei der Varus- oder Valgusarthrose im Kniegelenk<br />
zu einem Auslockern der entsprechenden<br />
Strukturen führen.<br />
Epidemiologische Arbeit<br />
zum Hallux rigidus<br />
Im Hinblick auf den Hallux rigidus konnte<br />
innerhalb einer epidemiologischen Arbeit festgestellt<br />
werden, dass weibliche Patienten mit<br />
einer familiären Anamnese eines Traumas<br />
sowie einer Chevronosteotomie signifikant<br />
häufiger zu einem Hallux rigidus tendieren.<br />
Diabetische Folgezustände im Fuß<strong>und</strong><br />
Sprunggelenksbereich<br />
Ein letzter, sehr interessanter Block thematisierte<br />
die Behandlung diabetischer Folgezustände<br />
im Fuß- <strong>und</strong> Sprunggelenksbereich.<br />
Mittels verschiedener Techniken wie Arthrodesen<br />
oder Nagelungen bei Charcotfüßen <strong>und</strong><br />
Sprunggelenken konnte nachgewiesen werden,<br />
dass bei entsprechender Erfahrung mit<br />
einer chirurgischen Stabilisierung auch im<br />
Falle des Charcotfußes gute Erfolge erzielt werden<br />
können.<br />
Insgesamt zeigte sich wieder ein sehr hohes<br />
wissenschaftliches Niveau der Veranstaltung,<br />
wobei die Beiträge aus Europa <strong>und</strong> Asien eine<br />
wichtige Rolle spielten.<br />
(Hajo Thermann)<br />
■<br />
NEWS<br />
Neue Techniken –<br />
<strong>Fußchirurgie</strong><br />
von Hajo Thermann<br />
Ein erfahrener Fußspezialist beschreibt<br />
spezielle operative Eingriffe am Fuß, wie z.B.<br />
• Rekonstruktion von Achillessehnenverletzungen<br />
<strong>und</strong> -schäden<br />
• Besondere Techniken der Vorfußchirurgie<br />
• Arthroskopie des Fußes <strong>und</strong> der<br />
Sprunggelenke<br />
• Techniken der Calcaneusosteotomien bei<br />
Hohl- <strong>und</strong> Plattfüßen<br />
• Tipps <strong>und</strong> Tricks bei der OSG-Endoprothetik<br />
Eine OP-Anleitung, die in ihrem systematischen<br />
Aufbau <strong>und</strong> den im Operationssaal<br />
erstellten Zeichnungen jeden Eingriff nachvollziehbar<br />
macht <strong>und</strong> Empfehlungen aus<br />
erster Hand enthält.<br />
Ein wichtiges Instrument für alle Unfallchirurgen<br />
<strong>und</strong> alle operativ tätigen<br />
Orthopäden.<br />
Ein Arbeitsbuch „aus der Praxis – für die<br />
Praxis“<br />
erscheint im Frühjahr 2004<br />
ca. 160 Seiten mit ca. 180 Farbabbildungen,<br />
geb<strong>und</strong>en.<br />
Preis: EUR 89,95; sFr 139,50<br />
ISBN 3-7985-1434-8<br />
11
Kongress-Highlights<br />
ISAKOS Kongress<br />
7. bis 14. März 2003 in Auckland / Neuseeland<br />
Die „International Society for Knee Surgery, Arthroscopy and Orthopedic Sports<br />
Medicine” (ISAKOS), hielt ihren diesjährigen Kongress im fernen, aber w<strong>und</strong>erschönen<br />
Auckland ab. Der ISAKOS-Kongress gilt allgemein als einer der weltweit besten auf diesem<br />
Spezialgebiet. Auch in Auckland kamen hochinteressante Studienergebnisse zur<br />
Sprache – hier eine kurze Auswahl der Highlights:<br />
Top-Athleten haben ein erhöhtes<br />
Risiko für Bandscheibenprobleme<br />
Baranto von der Universität Göteborg in<br />
Schweden <strong>und</strong> seine Mitarbeiter fanden mittels<br />
MRT-Untersuchung heraus, dass 92% der<br />
Athleten aus den Disziplinen Gewichtheben,<br />
Ringen, Eishockey usw. Zeichen einer Bandscheibendegeneration<br />
aufwiesen.<br />
Bei Nichtathleten fanden sich im Vergleich<br />
dazu nur 48% mit entsprechenden Schädigungen.<br />
Die häufigsten Bandscheibenschäden fanden<br />
sich im Bereich des thorakolumbalen <strong>und</strong><br />
des lumbosacralen Übergangs.<br />
Wenig Komplikationen nach<br />
perkutaner Achillessehnennaht<br />
Kreptek <strong>und</strong> Mitarbeiter aus Maribor in Slowenien<br />
berichteten über die Ergebnisse einer<br />
perkutanen Achillessehnen-Nahttechnik (132<br />
Patienten) <strong>und</strong> verglichen diese mit den Ergebnissen<br />
eines Nachbarkrankenhauses, in dem<br />
die offene konventionelle Naht vorgenommen<br />
wurde. Beide Gruppen erhielten eine postoperative<br />
Immobilisation mit Gips für 6 Wochen.<br />
Sowohl die Rerupturrate als auch die Rate<br />
anderer Komplikationen war signifikant höher<br />
in der offenen Gruppe. Auch die Sehnendicke<br />
war in der offenen Gruppe signifikant größer<br />
als in der perkutanen Gruppe. Weiterhin hatte<br />
die offene Gruppe mehr Verlust an Sprunggelenksbeweglichkeit<br />
gegenüber der perkutanen<br />
Gruppe. Lediglich die Rate der Nervus suralis-Irritationen<br />
war in der perkutanen Gruppe<br />
mit 4,5% höher als in der offenen Gruppe mit<br />
2,8%.<br />
12<br />
Mehrzahl der Patienten profitiert von<br />
Meniskusrefixation<br />
Peter Myers aus Brisbane, Australien, berichtete<br />
über 288 Meniskusrefixationen mit lediglich<br />
10 Versagern. Dies muss wohl auf die sehr<br />
strikte Indikation für nur gut zu reparierende<br />
Menisken zurückzuführen sein.<br />
Vordere Kreuzbandverletzungen treten<br />
gehäuft in Familien auf<br />
Peter Fowler, London Ontario (Kanada), <strong>und</strong><br />
Mitarbeiter berichteten über eine Studie, in der<br />
sie die Daten von 130 operierten Vorderen-<br />
Kreuzband-Patienten mit 130 „matched” Patienten<br />
verglichen, die keine vordere Kreuzbandverletzung<br />
in der Anamnese hatten.<br />
VKB-Verletzungen kamen doppelt so häufig in<br />
der Gruppe vor, die in der Familie eine weitere<br />
VKB-Verletzung aufzuweisen hatte, als in jener,<br />
die keine VKB-Verletzung aufwies. Daher wird<br />
eine familiäre Disposition für VKB-Verletzungen<br />
postuliert.<br />
Arthroskopische Chirurgie für Patellatendinitis<br />
effektiv über 10 Jahre<br />
David Johnson aus Bristol, England, präsentierte<br />
10-Jahres-Ergebnisse bei 73 Patienten mit chronischer<br />
Patellatendinitis bzw. so genanntem<br />
Jumpers Knee. Die operative Behandlung erfolgte<br />
arthroskopisch mit Exzision eines 5 mm<br />
großen Anteils der Spitze des unteren Patellapols,<br />
um den Kompressionsstress auf die<br />
Patellarsehne zu reduzieren. Weitere operative<br />
Maßnahmen erfolgten nicht. Mit 94 % lagen<br />
die Erfolge wesentlich höher als andere chirur-<br />
Auckland, Ansicht vom Hafen aus<br />
R. Jakob, Fribourg,<br />
M. Cohen, Sao Paulo,<br />
Freddie Fu, Pittsburgh,<br />
H. Pässler, Heidelberg<br />
gische Maßnahmen gemäß der Literatur. Komplikationen<br />
seien bei dieser arthroskopischen<br />
Kompression des Patella-Unterpols nicht aufgetreten.<br />
Regeneration der Semitendinosussehnen<br />
nach Entnahme für Kreuzbandrekonstruktion<br />
tierexperimentell<br />
nachgewiesen<br />
Mark D. Miller, Universität Virginia in Charlottesville,<br />
USA, konnte mit seinem Team am<br />
Kaninchen nachweisen, dass 9 bis 12 Monate<br />
nach Entnahme der Semitendinosussehne eine<br />
Neo-Sehne nachgewachsen war, die alle<br />
Charakteristika einer normalen Sehne aufwies.<br />
Dieses Phänomen nannten die Autoren das<br />
„Echsenschwanzphänomen”.<br />
(Hans H. Pässler)<br />
■
G. Puddu, Rom <strong>und</strong><br />
E. Eriksson, Stockholm<br />
EFORT 2003<br />
NEWS<br />
Highlights des Kongresses in Helsinki vom 4. bis 6. Juni 2003<br />
Der sechste Kongress der EFORT, „European Federation of National Associations of<br />
Orthopaedics and Traumatology“, fand im Juni 2003 im Helsinki Fair Centre in Helsinki,<br />
Finnland, statt. Dieser Kongress ist einer der größten Orthopädenkongresse europaweit.<br />
Ein Highlight lag in diesem Jahr auf dem Gebiet der Knieendoprothetik. Besonders<br />
auffallend war die große Anzahl der vorgestellten Studien über die unikondyläre<br />
Endoprothetik, was das allgemein große <strong>und</strong> ständig wachsende Interesse an diesem<br />
Themengebiet widerspiegelt.<br />
Unikondylärer Oberflächenersatz<br />
bei Kniegonarthrose<br />
„Unicompartmental Knee replacement“<br />
D.W. Murray, Oxford, UK.<br />
Eine Oxforder Arbeitsgruppe um D.W. Murray<br />
zeigte im Rahmen ihrer Studie, dass der unikondyläre<br />
Oberflächenersatz eine effektive<br />
Behandlungsmethode bei der unikompartimentellen<br />
Kniegonarthrose darstellt.<br />
Murray et al. stellten fest, dass bei einer klaren<br />
Indikationsstellung, passenden Implantaten<br />
<strong>und</strong> einer adäquaten Implantationstechnik die<br />
Kurzzeitergebnisse der unikondylären Prothesen<br />
besser sind als die nach einem totalen<br />
Oberflächenersatz oder nach einer Umstellungsosteotomie.<br />
Da des Weiteren mit mindestens<br />
ebenso guten Langzeitergebnissen wie<br />
nach einem totalen Oberflächenersatz oder<br />
nach einer Umstellungsosteotomie zu rechnen<br />
ist, stellen die unikondylären Prothesen bei gegebener<br />
Indikation die derzeit beste Behandlungsmethode<br />
dar.<br />
Keine besseren Ergebnisse mittels<br />
Computernavigation<br />
„A Comparison Of Unicompartmental Knee<br />
Arthroplasty And TKA Computer Assisted“<br />
N. Confalonieri, Italy.<br />
Da seit einiger Zeit die computernavigierte<br />
Implantation von Knieendoprothesen kontrovers<br />
diskutiert wird, verglichen N. Confalonieri<br />
et al. die Implantation von jeweils 60 unikon-<br />
dylären Prothesen in computerfreier Implantationsweise<br />
<strong>und</strong> 60 trikompartimentellen Knieendoprothesen<br />
in computerunterstützter Vorgehensweise.<br />
Bei einem vergleichbaren Alter<br />
<strong>und</strong> Aktivitätsniveau waren die postoperativen<br />
Ergebnisse bezüglich der Achsausrichtung<br />
innerhalb der computernavigierten Gruppe<br />
zwar exzellent. Andererseits wies die Arbeitsgruppe<br />
jedoch nach, dass die Ergebnisse<br />
bezüglich Schmerz, Beweglichkeit <strong>und</strong> Gangbild<br />
innerhalb der unikondylären Gruppe besser<br />
waren.<br />
Multizentrische Ergebnisse nach<br />
Implantation einer unikondylären<br />
Knieendoprothese<br />
„Results Of A Prospective Multi-Centre Study<br />
After Unicondylar Knee Arthroplasty Using<br />
Minimally Invasive Surgical Technique<br />
According To Repicci “<br />
S. Fuchs, H. Thermann, Münster/Heidelberg,<br />
Germany.<br />
In einer weiteren Studie stellten Sabine Fuchs,<br />
H. Thermann <strong>und</strong> Mitarbeiter ihre multizentrisch<br />
erhobenen Ergebnisse nach minimalinvasiver<br />
unikondylärer Knieendoprothetik vor.<br />
Insgesamt wurden innerhalb dieser prospektiven<br />
Studie 420 Patienten mit einem Durchschnittsalter<br />
von 66 Jahren erfasst, die im Zeitraum<br />
von 1997 bis 2001 mit einer Repicci-<br />
Schlittenprothese operativ versorgt wurden.<br />
Nach einem durchschnittlichen Follow-up von<br />
32 Wochen wurde bei allen Patienten ein knie-<br />
➔<br />
13
Kongress-Highlights<br />
spezifischer Fragebogen (KSS-Score) eingesetzt,<br />
der anschließend mit dem Body-Mass-<br />
Index (BMI) <strong>und</strong> dem postoperativen Schmerz<br />
korreliert wurde. Ferner wurde die Lage der<br />
Komponenten mittels einer speziellen Bewertung<br />
nach Ahlbeck radiologisch evaluiert.<br />
Insgesamt wurden in dieser Studie sehr gute<br />
Ergebnisse nach minimalinvasiver unikondylärer<br />
Knieendoprothetik mittels einer Repicci-<br />
Schlittenprothese festgestellt. Der KSS-Score<br />
verbesserte sich postoperativ um durchschnittlich<br />
73 Punkte. Mehr als 86% der Patienten<br />
zeigten sich mit der gewählten Behandlungsmethode<br />
zufrieden. Der Korrelationskoeffizient<br />
zwischen BMI <strong>und</strong> allen anderen evaluierten<br />
Parametern war signifikant. Daraus folgt, dass<br />
der BMI einen sehr großen Einfluss auf das<br />
postoperative Outcome hat.<br />
„Oxford Unicompartmental Knee<br />
Arthroplasty Using A Minimally<br />
Invasive Surgical Technique –<br />
A Prospective Multi-Centre Study“<br />
H. Pandir, J.G. Goodfellow, D.W. Murray et al.,<br />
Holland-UK.<br />
Bei einer weiteren multizentrischen Studie<br />
erzielte die Arbeitsgruppe um H. Pandir, J.G.<br />
Goodfellow <strong>und</strong> D.W. Murray ähnlich gute<br />
Ergebnisse infolge minimalinvasiver unikondylärer<br />
Knieendoprothetik mittels der unikompartimentellen<br />
Oxford-Endoprothese. Insgesamt<br />
wurden in dieser prospektiven Studie 210<br />
Patienten mit einem Durchschnittsalter von<br />
66,8 Jahren erfasst <strong>und</strong> im Durchschnitt 2<br />
Jahre postoperativ getestet. Die durchschnittliche<br />
Überlebensrate der Prothese betrug zwei<br />
Jahre postoperativ über 98%. Bei der Auswertung<br />
des KSS-Scores konnten bei mehr als<br />
83% der Patienten gute oder exzellente Ergebnisse<br />
evaluiert werden.<br />
14<br />
„Unicompartmental Knee Arthroplasty<br />
in Jorvi Hospital, 1990-2000.<br />
3-12 Year Results Of Oxford Knee II“<br />
J. Salmenkivi et al., Espoo, Finnland.<br />
Die hohe Überlebensrate der unikompartimen-<br />
tellen Oxford-Endoprothese, die durch die Multi-<br />
zenterstudie nachgewiesen wurde, konnte<br />
mittels einer finnischen Einzelstudie um J.<br />
Salmenkivi et al. bestätigt werden. Bei insgesamt<br />
46 minimalinvasiv implantierten unikompartimentellen<br />
Oxford-Endoprothesen konnte 5<br />
Jahre postoperativ eine Überlebensrate der<br />
Prothesen von 90,5% <strong>und</strong> 8 Jahre postoperativ<br />
eine Überlebensrate von immerhin noch 87,6%<br />
ermittelt werden.<br />
„Medium Term Results Of Link Endo<br />
Unicompartmental Knee Arthroplasty.<br />
An Average Of 7 Years Follow-Up With<br />
Survivorship Analysis“<br />
R. Vadivelu, Rugby, UK.<br />
Wie D.W. Murray betont, konnten bei diesem<br />
Meeting, bei gegebener Indikation <strong>und</strong> Implantationstechnik,<br />
auch weitere unikondyläre<br />
Prothesensysteme gute Ergebnisse aufzeigen.<br />
So wies die britische Arbeitsgruppe um R. Vadivelu<br />
mit einem 7-Jahre-Follow-up (1-12 Jahre)<br />
nach der Implantation einer unikondylären<br />
Link-Prothese (Endo Modell) exzellente klinische,<br />
funktionelle <strong>und</strong> radiologische Ergebnisse<br />
nach. Nach 7 Jahren mussten nur zwei
von 46 Kniegelenken infolge fortschreitender<br />
Gonarthrose revidiert werden. 7 Jahre postoperativ<br />
war ein signifikanter funktioneller<br />
Fortschritt festzustellen. Gleichermaßen waren<br />
signifikante Verbesserungen bezüglich<br />
Schmerz <strong>und</strong> subjektiver Patientenzufriedenheit<br />
zu beobachten (p< 0,0001). Wie schon<br />
betont, wurden innerhalb dieser Studie auch<br />
radiologisch exzellente Ergebnisse beobachtet.<br />
Bei keinem Patienten war eine Implantatlockerung<br />
radiologisch feststellbar.<br />
Kontrovers diskutiert wurde bei diesem<br />
Meeting, ob im Zuge der Implantation einer<br />
totalen Knieendoprothese ein Oberflächenersatz<br />
der Patellarscheibe durchgeführt werden<br />
müsse oder nicht.<br />
Keine Schmerzreduktion<br />
oder sonstige Verbesserung durch<br />
retropatellaren Oberflächenersatz<br />
„Five Year Results Of Selective Patellar<br />
Resurfacing In Cruciate Sparing Total Knee<br />
Replacements “<br />
Amit N. Misra et al., UK.<br />
A.N. Misra et al. verglichen bei einem Patientenkollektiv<br />
von 105 Patienten 48 totale Knieendoprothesen<br />
mit einem patellaren Oberflächenersatz<br />
<strong>und</strong> 57 ohne einen patellaren Oberflächenersatz<br />
in einem 57-Monate-Follow-up.<br />
Postoperativ konnte die Arbeitsgruppe keinen<br />
Unterschied zwischen beiden Patientenkollektiven<br />
bezüglich HSS-Score, Schmerz, Funktion,<br />
Beweglichkeit <strong>und</strong> patello-femoraler Sympto-<br />
H. Thermann <strong>und</strong><br />
J. Springer im OP<br />
(v. l.)<br />
matik feststellen. Die Ergebnisse legen nahe,<br />
dass ein patellarer Oberflächenersatz nicht zu<br />
einer Verbesserung des postoperativen vorderen<br />
Knieschmerzes führt <strong>und</strong> deshalb bei den<br />
derzeitigen TKA-Typen nur bei extrem selektiver<br />
<strong>und</strong> akribischer Implantationstechnik durchgeführt<br />
werden sollte.<br />
„Total Knee Arthroplasty With<br />
Patella Replacement Or Resectionarthroplasty<br />
Of The Patella“<br />
K. Schmidt, Bochum, Germany.<br />
Zu ähnlichen Ergebnissen gelangte auch die<br />
deutsche Arbeitsgruppe um K. Schmidt et al.<br />
von der Ruhr-Universität in Bochum. 50 totale<br />
Knieendoprothesen vom Typ PFC-∑ mit einem<br />
patellaren Oberflächenersatz wurden mit 50<br />
Knieendoprothesen desselben Typs ohne einen<br />
patellaren Oberflächenersatz erst 3 <strong>und</strong> dann<br />
18 Monate postoperativ verglichen. Zu keinem<br />
postoperativen Zeitpunkt konnte die Arbeitsgruppe<br />
einen Unterschied zwischen beiden<br />
Patientenkollektiven bezüglich HSS-Score <strong>und</strong><br />
Schmerz feststellen. Lediglich bezüglich Kraft<br />
<strong>und</strong> Stabilität war die Gruppe mit einem patellaren<br />
Oberflächenersatz postoperativ leicht<br />
besser, jedoch nicht signifikant. Auch diese<br />
Arbeitsgruppe schloss aus ihren Ergebnissen,<br />
dass ein patellarer Oberflächenersatz nicht zu<br />
einer Verbesserung des postoperativen vorderen<br />
Knieschmerzes führt.<br />
NEWS<br />
„Patellar Replacement In Total<br />
Knee Arthroplasty. A Meta-Analysis“<br />
R.S. Nizard et al.<br />
Eine zu dieser Problematik von R.S. Nizard et al.<br />
durchgeführte Metaanalyse ergab, dass nur 10<br />
von insgesamt 21 Studien prospektiv randomisiert<br />
waren. Innerhalb der 21 Studien wurden 16<br />
verschiedene Prothesentypen mit unterschiedlichen<br />
Designs verwendet. Letztendlich wurden<br />
nur die 10 prospektiven Studien innerhalb<br />
dieser Metaanalyse evaluiert. Hierbei zeigte<br />
sich, dass ein patellarer Oberflächenersatz nicht<br />
zu einer Verbesserung des postoperativen vorderen<br />
Knieschmerzes führt, die Chance einer<br />
erfolgreichen Revisionsoperation jedoch verringert.<br />
Dennoch müssen die Ergebnisse vorsichtig<br />
interpretiert werden, da die verschiedenen<br />
Studien aufgr<strong>und</strong> ihres unterschiedlichen<br />
Studiendesigns nur schlecht vergleichbar sind.<br />
„Patellar Component Stability<br />
Improves With Pulsatile Lavage<br />
In Total Knee Arthroplasty “<br />
R.J. Weiss, Heidelberg, Germany.<br />
Sollte dennoch ein patellarer Oberflächenersatz<br />
durchgeführt werden, ist es sinnvoll, vor<br />
der Implantation eine Jet-Lavage durchzuführen.<br />
Dies dokumentierte eine Arbeitsgruppe<br />
der Heidelberger Universität. Die Gruppe um<br />
R.J.Weiss zeigte anhand von Kadaverknien, dass<br />
durch die Säuberung des patellaren Bettes mit<br />
Hilfe einer Jet-Lavage vor der endgültigen Zementierung<br />
die Stabilität zwischen Knochenbett<br />
<strong>und</strong> Polyäthylen signifikant erhöht wird.<br />
(Hajo Thermann, Jan Springer)<br />
■<br />
15
Kongress-Highlights<br />
2. Europäischer Kongress<br />
der Sporttraumatologie<br />
1. bis 3. Mai 2003 in Monte Carlo<br />
Vom 1. bis 3. Mai diesen Jahres fand der 2. Europäische Kongress der Sporttraumatologie<br />
in Monte Carlo statt. Dieser Kongress wurde von der „French<br />
Society of Sports Traumatology“ (SFTS) <strong>und</strong> der „European Federation of<br />
Sports Traumatology“ (EFOST) bestens organisiert <strong>und</strong> geleitet. Die gesamte<br />
Veranstaltung stand unter der Schirmherrschaft von Prinz Albert von<br />
Monaco. Der sportbegeisterte Monarch verfolgte weite Teile des Kongresses<br />
mit großem Interesse.<br />
Bei der Auswahl der Vorträge <strong>und</strong> der Posterausstellung<br />
arbeitete das Organisationskomitee<br />
eng mit den bedeutendsten internationalen<br />
Organisationen einschließlich der EFORT,<br />
der ESSKA, der AAOS <strong>und</strong> der ISAKOS zusammen.<br />
Die Teilnehmer des Kongresses kamen<br />
aus allen europäischen Ländern sowie aus den<br />
USA <strong>und</strong> Asien. Das wissenschaftliche Niveau<br />
war außerordentlich hoch.<br />
Die Pathologie des<br />
vorderen Kreuzbandes<br />
Rehabilitation der Kreuzbandverletzung<br />
Besonders interessant gestalteten sich die<br />
zwei Symposien über die Pathologie des vorderen<br />
Kreuzbandes. Neben der Vorstellung von<br />
operativen Techniken, biomechanischen <strong>und</strong><br />
histologischen Untersuchungen fand die Rehabilitation<br />
der Kreuzbandverletzung besondere<br />
Berücksichtigung. Eine Studie von S. Feil et al.<br />
konnte zeigen, dass die aktive Bewegungsschiene<br />
CAMOPED® eine sinnvolle Ergänzung<br />
des üblichen Rehabilitationsprogramms nach<br />
VKB-Rekonstruktion darstellt. Der Einsatz dieses<br />
„Bettfahrrads“ führt nach 4-wöchigem<br />
Gebrauch zu signifikanten Verbesserungen der<br />
Muskelkraft <strong>und</strong> der Koordination.<br />
16<br />
Prinz Albert im Gespräch mit<br />
Vorstandsmitgliedern der EFOST<br />
Patellarsehne oder Hamstringsehne als<br />
Transplantat?<br />
Ein weiterer bedeutender Diskussionspunkt<br />
war die Frage nach der Wahl des Transplantates:<br />
Patellarsehne oder Hamstringsehne?<br />
Mehrere prospektive Studien zu Transplantatvergleichen<br />
wurden präsentiert. Diese zeigten<br />
jedoch anhand von funktionellen <strong>und</strong> klinischen<br />
Ergebnissen zumeist keinen Unterschied<br />
im objektiven postoperativen Outcome.<br />
Dennoch zeichnete sich in dieser Frage eine<br />
Trendwende ab: Erstmals beantwortete das<br />
Fachpublikum die Frage, welches Transplantat<br />
sie bevorzugen würden, zu 80% pro Hamstrings.<br />
Eine sehr interessante experimentelle Studie<br />
innerhalb dieser Session von J.M. Parisaux<br />
konnte 22 Monate postoperativ signifikante<br />
isokinetische Kraftdefizite der Kniebeugemuskulatur<br />
nach Rekonstruktion des vorderen<br />
Kreuzbandes mittels der Hamstrings bei erst<br />
über 80° Beugung feststellen. Dieser Aspekt<br />
kann bei der Entscheidung zur Wiederaufnahme<br />
von bestimmten Sportarten große Bedeutung<br />
haben.<br />
Langzeitergebnisse<br />
nach Mikrofrakturierung<br />
Ein weiteres Highlight war das Knorpelsymposium.<br />
Neben neuesten Ergebnissen <strong>und</strong><br />
Techniken bezüglich der Chondrozytenimplantation,<br />
stellten W. Rodkey <strong>und</strong> R. Steadman ihre<br />
Langzeitergebnisse nach Mikrofrakturierung<br />
am Kniegelenk vor. Es zeigte sich bei einem<br />
durchschnittlichen Follow-up von 11,3 Jahren,<br />
dass sowohl Breiten- als auch Leistungssportler<br />
sich bezüglich individueller Zufriedenheit<br />
<strong>und</strong> funktioneller objektiver Ergebnisse signifikant<br />
verbessern konnten.<br />
Nicht nur das Kniegelenk wurde bei diesem<br />
Kongress beleuchtet. Auch Verletzungen an<br />
den oberen Extremitäten, insbesondere an<br />
Schulter <strong>und</strong> Ellenbogen, sowie am oberen <strong>und</strong><br />
unteren Sprunggelenk wurden eingehend<br />
behandelt.<br />
Insgesamt war der 2. Europäische Kongress der<br />
Sporttraumatologie sehr spannend, aufschlussreich<br />
<strong>und</strong>, von der mediterranen Lebensart des<br />
Veranstaltungsortes beeinflusst, auch sehr<br />
kurzweilig.<br />
(Jan Springer)
Current Concept<br />
Joint Replacement-Symposium<br />
Dezember 2002 in Orlando, Florida<br />
Die Behandlung der<br />
beginnenden Kniearthrose<br />
Medikamentöse Therapie:<br />
Die erste Sitzung des Symposiums beschäftigte<br />
sich mit der Therapie von Kniegonarthrosen<br />
im Anfangsstadium. David Hungerford aus<br />
Baltimore, ein ausgewiesener Experte in der<br />
konservativen Therapie, präsentierte überraschende<br />
Ergebnisse einer Literaturanalyse: In<br />
seinen Ausführungen wies er nach, dass die<br />
nicht-steroidalen Antiphlogistika nach den<br />
bedeutenden epidemiologischen Studien<br />
mehr Schaden als Nutzen bewirken. Diesen<br />
Studien zufolge sterben mehr Patienten im<br />
Verlauf von gastrointestinalen Komplikationen<br />
bei nicht-steroidalen Antiphlogistika als an postoperativen<br />
Komplikationen nach der Implantation<br />
einer Knieendoprothese. Auch nach den<br />
Ergebnissen von randomisierten Doppelblindstudien<br />
ist der therapeutische Effekt der nichtsteroidalen<br />
Antiphlogistika weniger überzeugend<br />
als bisher angenommen.<br />
Neben den schon bekannten guten experimentellen<br />
Ergebnissen konnten die Chondroinsulfate<br />
auch in der Zusammenfassung der neuesten<br />
Studien von 2002 überraschend gut<br />
abschneiden. Daher sollte bei der frühzeitigen<br />
Behandlung der Arthrose, besonders nach<br />
arthroskopischen Eingriffen, über eine 1- bis 3monatige<br />
Gabe von Chondroinsulfaten nachgedacht<br />
werden.<br />
Arthroskopie:<br />
Ein zentraler Diskussionspunkt, der zugleich<br />
auch durch die nicht-medizinische Presse<br />
fokussiert wurde, war die Rolle von arthroskopischen<br />
Eingriffen bei beginnender Kniegonarthrose<br />
– besonders, nachdem Moseley et al.<br />
NEWS<br />
Das Current Concept Joint Replacement-Symposium fand im Winter 2002 in Orlando,<br />
Florida, statt <strong>und</strong> war mit über 800 Teilnehmern recht gut besucht. Erfreulich war die<br />
rege Beteiligung aus Europa <strong>und</strong> auch aus Deutschland.<br />
diese im New England Journal of Medicine als<br />
„Sham-Operation“ bezeichnet <strong>und</strong> als völlig<br />
überflüssig dargestellt hatte. Norman Scott<br />
hat jedoch an dieser Arbeit sowohl erhebliche<br />
statistische Mängel als auch Fehler im Studiendesign<br />
festgestellt. Daher können die Ergebnisse<br />
von Moseley nicht in dieser Form übernommen<br />
werden.<br />
Im Gegensatz zur genannten Arbeit von<br />
Moseley existiert eine Reihe von Studien, die<br />
einen positiven Effekt sowohl durch die Spülung<br />
als auch durch die Entfernung von lockerem<br />
Knorpelgewebe bei 60 bis 70% der Patienten<br />
nach 3 bis 4 Jahren nachweisen.<br />
Daher konnte die Frage nach dem Nutzen der<br />
arthroskopischen Eingriffe eindeutig mit nutzbringend<br />
<strong>und</strong> hilfreich beantwortet werden.<br />
Autologe<br />
Chondrozytentransplantation (ACT)<br />
Bei der autologen Chondrozytentransplantation<br />
zeigt sich immer deutlicher die zunehmende<br />
Routine bezüglich der operativen Techniken.<br />
Die positiven Ergebnisse dieser Technik wurden<br />
von Lars Peterson hinreichend dokumentiert.<br />
Sicherlich sind von der Matrix-induzierten<br />
Chondrozytentransplantation, die sich aufgr<strong>und</strong><br />
der hohen Kosten erst langsam etabliert, in<br />
Zukunft noch bessere Ergebnisse zu erwarten.<br />
Dies betrifft vor allem die technisch schwierigen<br />
Transplantationen in kleineren Gelenken.<br />
Umstellungsosteotomien:<br />
Da keine Studie einen überragenden Effekt in<br />
Folge einer Umstellungsosteotomie (HTO)<br />
nachweisen konnte, wird die Bedeutung der<br />
Umstellung in der Indikation jetzt enger gesehen.<br />
Im Mittel liegen die langfristig guten<br />
➔<br />
17
Kongress-Highlights<br />
Ergebnisse zwischen 50 <strong>und</strong> 70%. Durch die<br />
Revitalisierung der unikondylären Schlittenprothesen<br />
ist ein Teil der Klientel der HTO,<br />
insbesondere ältere Patienten, ins Lager der<br />
unikondylären Prothesen gewechselt.<br />
Die HTO hat jedoch weiterhin ihre Bedeutung<br />
bei jungen Menschen mit dritt- bis viertgradigem<br />
Knorpelschaden <strong>und</strong> einer bestehenden<br />
Beinachsenfehlstellung, vor allem nach Meniskektomie.<br />
Dabei sind die Ergebnisse bei der<br />
Varusgonarthrose deutlich besser als bei der<br />
Valgusgonarthrose.<br />
Unikondyläre Prothetik:<br />
Deutliche Unterschiede zwischen den<br />
USA <strong>und</strong> Europa<br />
Die Rolle der unikondylären Prothesen wird in<br />
den USA gerade von den „älteren“ Protagonisten<br />
eher gespalten betrachtet. Scott aus<br />
Harvard möchte die Indikation noch enger umschrieben<br />
<strong>und</strong> nicht minimalinvasiv implantiert<br />
sehen. Insgesamt jedoch überrascht die<br />
Diskussion in den USA hinsichtlich der unikondylären<br />
Endoprothetik versus der totalen<br />
Knieendoprothese. Im Gegensatz zur Haltung<br />
in Europa wird der Gewinn für den Patienten<br />
bei der amerikanischen Sichtweise vernachlässigt.<br />
Vielmehr werden die Gefahren <strong>und</strong> chirurgischen<br />
Komplikationen durch die minimalinvasive<br />
Technik fokussiert, die anspruchsvoller<br />
ist als die offene Technik. Vor dem Hintergr<strong>und</strong>,<br />
dass die unikondyläre Endoprothese eine eigene<br />
Identität hinsichtlich des „Balancierens“ der<br />
Weichteile <strong>und</strong> der Beinachsenstellungen<br />
besitzt, ist die Diskussion mehr als verständlich.<br />
Insbesondere, wenn man bedenkt, dass<br />
60% aller Implantationen in den USA von Orthopäden<br />
<strong>und</strong> Chirurgen durchgeführt werden, die<br />
weniger als 20 Prothesen im Jahr einbringen.<br />
Daher wird die fachliche Expertise gerade für<br />
diese technisch anspruchsvolle Implantation<br />
bewusst gefordert – auch, um einer breiten,<br />
jedoch unkritischen Anwendung entgegenzuwirken.<br />
18<br />
Als enttäuschend erwies sich, dass gerade bei<br />
ausgewiesenen Prothetikspezialisten die eigenen<br />
technischen Probleme im Mittelpunkt<br />
standen, während der Gewinn für den Patienten<br />
kaum Berücksichtigung fand, z.B. der Erhalt<br />
des vorderen Kreuzbandes mit einer normalen<br />
Kniekinematik, die frühere Rehabilitation oder<br />
auch ein hohes sportlich-funktionelles Anforderungsprofil.<br />
Wahrscheinlich spielt in den USA die Tatsache,<br />
dass 30% der Patienten im entsprechenden<br />
Prothesenalter massives Übergewicht haben<br />
<strong>und</strong>/oder sportlich wenig ambitioniert sind,<br />
eine große Rolle bei der Prothesenauswahl. Im<br />
Unterschied dazu haben europäische Patienten<br />
derselben Alterskategorie, die vor einer endoprothetischen<br />
Versorgung stehen, ein deutlich<br />
höheres Aktivitätsniveau.<br />
Unispacer<br />
Von seinem Inaugurator, R. Hallock aus Philadelphia,<br />
wurde der minimalinvasive Eingriff bei<br />
beginnender Kniegonarthrose mittels des so<br />
genannten „Unispacer“ vorgestellt, ein Eingriff,<br />
der auch in der Laienpresse bekannt gemacht<br />
wurde. Hallocks Studie, die er als „learningcurve-Studie“<br />
bezeichnet, umfasst 60 Patienten.<br />
Bis zum Zeitpunkt des Votrags waren 5 Dislokationen<br />
aufgetreten, die sich wohl in der<br />
mangelnden Erfahrung hinsichtlich der Wahl<br />
der Spacergröße begründeten. Aufgr<strong>und</strong> der<br />
hohen Komplikationsrate <strong>und</strong> des noch schwer<br />
definierbaren Gewinns durch die Unispacer<br />
stieß die Präsentation von Hallock auf erhebliche<br />
Kritik. R. Hallock machte jedoch deutlich,<br />
dass für die Anwendung dieser „Vorprothese“<br />
die Patientenselektion extrem ausführlich <strong>und</strong><br />
genau sein muss, um befriedigende Ergebnisse<br />
zu erhalten. Zudem werden in den nächsten<br />
zwei Jahren weitere Firmen ein entsprechendes<br />
Implantat auf den Markt bringen, so dass<br />
wir in Zukunft gespannt sein dürfen, in welche<br />
Richtung die weitere Entwicklung geht.<br />
Französische Studie<br />
zum femoro-patellaren Ersatz<br />
J.N. Argenson, eines der Mitglieder der herausragenden<br />
französischen Knie-Endoprothetik-<br />
schule, berichtete über eine Studie zum femoro-<br />
patellaren Ersatz. Bei 70 Patienten konnte<br />
nachgewiesen werden, dass bei richtiger<br />
Indikation der singulären Arthrose des Femoro-<br />
Patellar-Gelenkes mit entsprechender operativer<br />
Einstellung der Beinachse ein sehr guter<br />
Erfolg erzielt werden kann. Die Häufigkeit dieser<br />
Implantation ist jedoch gering; Argenson<br />
sprach von 10 bis 12 Fällen pro Jahr. Bei diesem<br />
Vortrag zeigte sich erneut der Unterschied zwischen<br />
der europäischen, insbesondere der französischen,<br />
gegenüber der amerikanischen<br />
Schule <strong>und</strong> Philosophie. Erstere beleuchtet <strong>und</strong><br />
bearbeitet doch sehr differenziert die unterschiedlichen<br />
Pathologien.<br />
HTO vs. totale vs.<br />
unikompartimentelle Endoprothetik<br />
Abschließend gab es eine Kreuzfeuer-<br />
Diskussion zur Problematik der unikompartimentellen<br />
Arthrose <strong>und</strong> der jeweiligen Indikationsstellung<br />
für die drei erwähnten Verfahren<br />
HTO, totale <strong>und</strong> unikompartimentelle Endoprothetik.<br />
Während der Diskussion, die von den<br />
namhaften Autoren (Sculco, Rosenberg, Krackow,<br />
Argenson <strong>und</strong> Scott) getragen wurde, konnten<br />
folgende Punkte herausgearbeitet werden:<br />
Die HTO ist eine Prozedur mit vielen Nachteilen<br />
<strong>und</strong> unkalkulierbaren Überlebenszeiten. Sie<br />
birgt zudem allerhand Möglichkeiten für technische<br />
Fehler. Daher sollten die Patienten für<br />
die Anwendung dieser Technik genauestens<br />
selektiert werden.<br />
Die unikondyläre Prothese bei unikompartimenteller<br />
Arthrose scheint mittelfristig ihren<br />
Patientenanteil zu vergrößern. Das schwedische<br />
Prothesenregister von 1999 gibt einen<br />
Anteil von ca. 40% an. In den USA lag zu diesem<br />
Zeitpunkt der Anteil bei nur ca. 6% <strong>und</strong> in<br />
Deutschland bei 10%.<br />
➔
Biomechanische<br />
Untersuchungen am<br />
Kadaverknie mit Hilfe<br />
des Roboters; Robert<br />
Kilger demonstriert<br />
den Versuchsablauf<br />
University of Pittsburgh<br />
Sports Medicine Center<br />
Im Rahmen einer biomechanischen Studie<br />
besuchte Pässler das neue Zentrum für Sportmedizin<br />
in Pittsburgh/USA, das von Prof.<br />
Freddie Fu initiiert <strong>und</strong> realisiert wurde.<br />
In unmittelbarer Nachbarschaft von Headquarters<br />
<strong>und</strong> Trainingsstätten der bekannten<br />
Football- <strong>und</strong> Baseballteams, der Panthers <strong>und</strong><br />
der Steelers, wurde ein weltweit beispielloses<br />
Zentrum für Sportmedizin <strong>und</strong> Sporttraumatologie<br />
direkt am Monogahela River errichtet<br />
<strong>und</strong> im Herbst 2001 eingeweiht. Hier ist eine<br />
optimale ärztliche <strong>und</strong> physiotherapeutische<br />
Betreuung der Sportler vor Ort möglich. Des<br />
Weiteren beherbergt das Zentrum modernste<br />
Forschungseinrichtungen.<br />
■<br />
Patientenvorbereitung im OP.<br />
Von der Firma Smith&Nephew<br />
wurde die Einrichtung<br />
gesponsert <strong>und</strong> mit dem<br />
neuesten Equipment<br />
ausgestattet.<br />
Digitale Patientenerfassung im OP<br />
Digitaler Beobachterraum zwischen 2 OP-Sälen<br />
NEWS<br />
19
Kongress-Highlights<br />
Postoperative Thromboseprophylaxe<br />
<strong>und</strong> deren Verabreichungsdauer nach ambulanten oder<br />
stationären Operationen<br />
Kurzbericht zum Vortrag von Frau Prof. Dr. med. Haas, gehalten bei der<br />
Jahreshauptversammlung des LV Baden-Württemberg des Berufsverbandes<br />
der Deutschen Chirurgen e.V. am 21. Mai 2003 im Schlosshotel Monrepos<br />
Ludwigsburg<br />
Frau Prof. Dr. Haas wies eingangs auf die Beachtung der Leitlinien zur Thromboseprophylaxe<br />
hin, die von 20 medizinischen Gesellschaften unterstützt <strong>und</strong> publiziert wurden.<br />
Durchführung <strong>und</strong> Dauer der Thromboseprophylaxe sind individuell anzupassen, <strong>und</strong><br />
zwar in Abhängigkeit von Art <strong>und</strong> Umfang des operativen Eingriffes <strong>und</strong> der dadurch<br />
bedingten Immobilisation. Neben den operations- <strong>und</strong> immobilisationsbedingten<br />
Thromboserisiken sind die dispositionellen Risikofaktoren des Patienten wie<br />
Malignome, Alter über 60 <strong>und</strong> Adipositas zu berücksichtigen. So ist eine Thrombosehäufigkeit<br />
ohne medikamentöse Prophylaxe nach Kniegelenksersatz in 47% der Fälle,<br />
nach elektivem Hüftgelenksersatz sogar in 51% der Fälle zu erwarten. Zu einer suffizienten<br />
Thromboembolieprophylaxe gehören neben den bekannten physikalischen<br />
Maßnahmen wie Frühmobilisation, Muskelpumpenübungen <strong>und</strong> intermittierende<br />
pneumatische Kompression auch präoperativ sorgfältig angepasste Kompressionsstrümpfe<br />
der Klasse II.<br />
Medikamentöse Thromboembolieprophylaxe<br />
Die Wirksamkeit einer medikamentösen Thromboembolieprophylaxe ist hinreichend<br />
durch zahlreiche kontrollierte klinische Studien belegt. Dabei haben sich in den letzten<br />
Jahren aufgr<strong>und</strong> besserer Bioverfügbarkeit <strong>und</strong> längerer Halbwertszeit die niedermolekularen<br />
Heparine (NMH) in der Klinik durchgesetzt. Die Vorteile gegenüber<br />
unfraktioniertem Heparin liegen in der geringeren Häufigkeit unerwünschter<br />
Nebenwirkungen <strong>und</strong> in der guten Praktikabilität (nur eine s.c. Verabreichung täglich).<br />
Präparatespezifische Unterschiede der NMH sind dabei zu beachten, da einige<br />
Präparate gewichtsadaptiert verabreicht werden müssen, so z.B. bei Hochrisikopatienten.<br />
Üblicherweise werden NMH präoperativ subcutan verabreicht. Das synthetisch hergestellte<br />
Pentasaccharid Fondaparinux, das über Antithrombin vermittelt den Faktor X a<br />
hemmt, zeigte für Hochrisikoeingriffe (Hüft- <strong>und</strong> Kniegelenksersatz) eine höhere antithrombotische<br />
Effektivität gegenüber niedermolekularen Heparinen (NMH). Der<br />
Prophylaxebeginn erfolgt jedoch erst 6 St<strong>und</strong>en nach Operationsende!<br />
Dauer der Prophylaxe<br />
Die Dauer der Thromboembolieprophylaxe richtet sich nach den individuell relevanten<br />
Risikofaktoren. Die poststationäre Prophylaxe mittels NMH sollte bei Patienten<br />
mit Hüft-TEP oder Knie-TEP über 4 bis 5 Wochen fortgesetzt werden. Eine generelle<br />
<strong>und</strong> verbindliche Empfehlung erlauben die vorliegenden Ergebnisse der klinischen<br />
Studien jedoch nicht. Bei Abweichung von der Norm über die Dauer einer<br />
Thromboembolieprophylaxe sollte immer ein Vermerk im Arztbericht bzw. Krankenblatt<br />
erfolgen (Nutzen-Risiko-Abwägung) – zum Schutz vor unliebsamen juristischen<br />
Konsequenzen für den behandelnden Arzt, wie Prof. Haas besonders betont.<br />
(Peter G. Friedl <strong>und</strong> Eberhard M. Rappold)<br />
20<br />
Man kann davon ausgehen, dass gerade durch<br />
die minimalinvasive Technik, die bei fortschreitender<br />
<strong>und</strong> sich verbessernder Routine der<br />
Operateure vom Patienten gefordert wird, die<br />
Zahlen weiter steigen <strong>und</strong> sich die unikondyläre<br />
Endoprothese bei entsprechender Indikation<br />
durchsetzt.<br />
Der totale Oberflächenersatz ist der „gold standard“<br />
für Operateure mit wenig Erfahrung in<br />
der unikondylären Endoprothetik.<br />
Gr<strong>und</strong>sätzliches zur<br />
Revisionsendoprothetik<br />
Am zweiten Tag des Symposiums stand als<br />
eines der Highlights die Revisionsendoprothetik<br />
auf dem Programm: Hier ging es um die<br />
Gr<strong>und</strong>regeln der Revisionsendoprothetik.<br />
Der wesentliche Aspekt ist das Ausgleichen<br />
von Dysbalancen – sowohl im knöchernen als<br />
auch im Weichteilbereich. Nach Laskin ist die<br />
Analyse dieser Probleme die bedeutendste präoperative<br />
Aufgabe. Gerade hinsichtlich des<br />
„Flexion-Gaps“ wird darüber nachgedacht, ob<br />
mit einer Augmentation eine größere Prothese<br />
implantiert werden kann. Dabei handelt es sich<br />
um eine metallische <strong>und</strong> nicht um eine corticospongiöse<br />
Augmentation mit autologem oder<br />
homologem Knochenaufbau. Bei einem cavitären<br />
(höhlenartigen) Defekt steht der autologe<br />
oder homologe Knochenaufbau an erster<br />
Stelle, da hiermit wieder eine hohe primäre<br />
Stabilität erreicht wird. Erst bei cavitären<br />
Defekten über 30% sollten nach Stuhlberg<br />
metallische Implantate angewendet werden.<br />
Dabei zieht er eher im femoralen als im tibialen<br />
Bereich Allografts <strong>und</strong> Knochentransplantation<br />
in Betracht, da hier eine hohe<br />
Primärstabilität gewünscht wird.<br />
Eine einhellige Meinung bestand über die<br />
Implantation von Schäften in der Revisonsendoprothetik.<br />
Diese sollen, wenn möglich,<br />
nicht zementiert werden. Gekoppelte Knieendoprothesen<br />
werden auch in den USA kaum<br />
noch angewendet <strong>und</strong> werden nur in Ausnah-
mefällen bei erheblichen Defektsituationen,<br />
vor allem der Seitenbandapparate, implantiert.<br />
Femoral sollte die primäre Stabilität das ausschlaggebende<br />
Kriterium bezüglich der Zementierung<br />
des „Stems“ (Schaftes) sein.<br />
Probleme des Extensormechanismus<br />
Zum Abschluss dieser Session wurden<br />
Probleme des Extensormechanismus behandelt.<br />
Leo Whiteside stellte bei persistierenden<br />
Lateralisationen des Extensormechanismus<br />
seine modifizierte „Roux-Goldwait-Technik“<br />
vor. Herausragend war der Beitrag von Bob<br />
Booth über die Defektsituation im Bereich des<br />
Extensormechanismus. Hierbei beschrieb er<br />
Plicationen, den Vastus-medialis-obliquus-<br />
Transfer <strong>und</strong> den Patellaersatz. Abschließend<br />
präsentierte er den kompletten Allograft-<br />
Ersatz des gesamten Extensormechanismus,<br />
einschließlich einem Knochenblock aus der<br />
Tuberositas Tibiae <strong>und</strong> der Quadricepssehne,<br />
im Video. Mit der dort gezeigten Technik erzielte<br />
er in über 30 Fällen gute Ergebnisse.<br />
Interessant war auch der Vortrag von Hansson<br />
aus der Mayo-Clinic über den Spongiosaaufbau<br />
bei Defektsituationen der Patella.<br />
Insgesamt war das diesjährige Meeting durch<br />
das „Hands-on-Teaching“ von der Elite der<br />
amerikanischen Endoprothesenspezialisten<br />
geprägt. Interessant für die europäische Seite<br />
war das Individualmanagement, das bei der<br />
Vorstellung der „Case-reports“ diskutiert<br />
wurde. Hierbei fällt auf, dass sich die amerikanischen<br />
Spezialisten bei komplexeren Problemen<br />
vorwiegend mit der Endoprothetik<br />
beschäftigen. In entsprechenden Fällen wird<br />
dabei die traumatologische rekonstruktive Verfahrensweise<br />
vernachlässigt. Ebenso fällt auf,<br />
dass in den USA weiterhin die posterior-stabilisierten<br />
Endoprothesen favorisiert werden,<br />
jedoch mit auffallend steigenden Tendenzen<br />
hin zur mobilen Plattform <strong>und</strong> einer speziell<br />
knochenerhaltenden Endoprothetik.<br />
(Hajo Thermann)<br />
■<br />
--<br />
Der interessante Fall<br />
NEWS<br />
Ein 57-jähriger Patient zog sich bei einem Sturz eine<br />
Humeruskopf-IV-Fragmentfraktur zu, die zwei Tage später<br />
mit der Implantation einer Frakturprothese versorgt wurde.<br />
Durch einen erneuten Sturz noch während des stationären<br />
Aufenthaltes kam es zum Abriss der Tubercula, was eine<br />
Revisionsoperation erforderlich machte. Ein Jahr später<br />
stellte sich der arbeitsunfähige Patient erstmals in unserer<br />
Sprechst<strong>und</strong>e vor.<br />
Aktuelles aktives Bewegungsausmaß zu diesem Zeitpunkt:<br />
Flexion 30°, Abduktion 30°, ARO 10°, schmerzhaft.<br />
Was tun?<br />
(Die Auflösung finden Sie auf Seite 53)<br />
Abb. 1:<br />
Humeruskopfhochstand<br />
mit völliger Resorption<br />
der Tubercula <strong>und</strong><br />
Anterotationsfehler<br />
Abb. 2:<br />
Ventrale Subluxation<br />
21
Verwaltungsnotizen<br />
DRG Pauschalsystem<br />
von Richard Voigt<br />
Für die Abrechnung der Klinikleistung gegenüber<br />
Kasse <strong>und</strong> Patient bieten sich zwei verschiedene<br />
Möglichkeiten an. Hier stehen sich<br />
einerseits die Komponentenabrechnung, d.h.<br />
die Abrechnung aller einzelnen Leistungen<br />
nach dem Verursachungsprinzip, <strong>und</strong> andererseits<br />
die Pauschalierung gegenüber. Als<br />
Klinik ohne Versorgungsauftrag hat die ATOS<br />
Klinik die Wahl zwischen beiden Systemen.<br />
Sie rechnet bis heute nach dem Verursachungsprinzip<br />
ab: Jeder Patient bekommt den<br />
Aufwand berechnet, den er verursacht hat.<br />
Nur Kleinmaterialien werden nicht einzeln,<br />
sondern pauschal in die Bereichssummen mit<br />
aufgenommen.<br />
Dieses System hat den Vorteil der direkten<br />
Zuordnung, bietet Transparenz für die Patienten<br />
<strong>und</strong> erlaubt jede Art von Einzelnachweis.<br />
Dem gegenüber steht das Fallpauschalensystem,<br />
das neuerdings als DRG (diagnostic<br />
related groups) in der deutschen Gesetzgebung<br />
installiert wurde. Ein Pauschalsystem<br />
hat zwar den Nachteil, dass nicht alle Kosten<br />
vom jeweiligen Patienten getragen werden,<br />
es sollte aber prinzipiell die Abrechnung vereinfachen<br />
<strong>und</strong> damit verwaltungstechnische<br />
Kosten freisetzen. ( Das deutsche DRG-System<br />
ist allerdings so kompliziert, dass es momentan<br />
etwa den vierfachen Verwaltungsaufwand<br />
erfordert.) Zudem haben der Patient<br />
<strong>und</strong> seine Krankenversicherung eine im<br />
Voraus gegebene Kostensicherheit, das<br />
Angebot könnte übersichtlich gestaltet werden<br />
<strong>und</strong> als Gr<strong>und</strong>lage für Preisvergleiche<br />
dienen – natürlich nur unter Berücksichtigung<br />
der Qualität.<br />
22<br />
Zunächst beabsichtigten wir, das DRG-System<br />
in der ATOS-Klinik einzuführen <strong>und</strong> beschäftigten<br />
uns intensiv mit dessen Gr<strong>und</strong>lagen.<br />
Die pauschalen Basiswerte sind auch kalkuliert.<br />
Allein die weiteren Pauschalen konnten<br />
auf Gr<strong>und</strong> der bis heute veröffentlichten, entwicklungsbedingt<br />
unzureichenden Vorlagen<br />
nicht in dem Maße definiert werden, wie das<br />
für die Klinik erforderlich ist. Zudem mussten<br />
wir erkennen, dass die Darstellung verschiedenartiger<br />
Implantate für die gleiche Operation<br />
im Pauschalsystem nicht möglich ist.<br />
Die ATOS Klinik als Praxisklinik beherbergt<br />
jedoch Praxen, die teilweise auf dem gleichen<br />
Gebiet, aber mit unterschiedlichen Implantaten<br />
arbeiten.<br />
Allein für Hüftimplantate liegen die Einkaufspreise<br />
zwischen 700 <strong>und</strong> 4000 Euro. Eine<br />
Pauschalierung würde hier bedeuten, dass<br />
die Patienten von Dr. A immer Teile der<br />
Prothesen von Dr. B mitfinanzieren. Ein weiterer<br />
Nachteil würde darin liegen, dass bei<br />
einem festen Preis wohl kaum auf ein neues,<br />
teureres Produkt umgestellt werden kann.<br />
Ebenso verhält es sich mit den Medikamenten.<br />
Nicht zuletzt deshalb werden in den<br />
USA bei der Berechnung von Fallpauschalen<br />
Implantate <strong>und</strong> teure Medikamente ausgeklammert,<br />
was im deutschen DRG-System<br />
bisher nicht vorgesehen ist.<br />
Damit kommt diese Art der Abrechnung für<br />
die ATOS Klinik vorläufig nicht in Frage. Eine<br />
Pauschalierung, die der Unterschiedlichkeit<br />
der Implantatspreise Rechnung trägt, liegt<br />
allerdings seit einem halben Jahr vor <strong>und</strong><br />
kann im Bedarfsfall genutzt werden.<br />
Lassen Sie uns hoffen, dass das DRG-System<br />
nicht zu Kassen-Einheitsimplantaten <strong>und</strong><br />
-Einheitsmedikamentierungen führt, denn die<br />
Wahlleistung bei Implantat- <strong>und</strong> Medikamenten-Mehrkosten<br />
wäre der Einstieg in die<br />
von niemandem gewollte „Zweiklassenmedizin”!<br />
■
Wahlleistungen:<br />
Einzel- <strong>und</strong> Doppelzimmerzuschläge<br />
Versicherer müssen Zuschläge<br />
in voller Höhe erstatten<br />
von Richard Voigt<br />
Die privaten Versicherer müssen sparen.<br />
Diese einfache Feststellung sorgt in der ATOS<br />
Klinik täglich für so viel Arbeit, dass damit ein<br />
Mitarbeiter in Vollzeit beschäftigt werden<br />
muss. Jede einzelne Komponente der Rechnung,<br />
ob Physiotherapie, OP-Gebühren, Kosten<br />
der einen oder anderen Art, alles muss<br />
mit Akribie nachgewiesen werden <strong>und</strong> wird<br />
trotzdem in Frage gestellt.<br />
So auch die Doppel- <strong>und</strong> Einzelzimmerzuschläge.<br />
Seit dem Urteil des BGH gelten an<br />
Kliniken mit Versorgungsvertrag – die öffentliche<br />
Mittel erhalten – verbindliche Sätze für<br />
diese Zuschläge.<br />
Nun meinten die Versicherungen, das BGH-<br />
Urteil hätte auch in unserem Fall Gültigkeit,<br />
obwohl die ATOS Klinik keinen Versorgungsvertrag<br />
hat, monistisch finanziert wird <strong>und</strong><br />
zur Zahlung von Mehrwertsteuer verpflichtet<br />
ist. Dieser Sichtweise folgend minderten die<br />
Privatkassen unseren Patienten die Erstattung<br />
des Zuschlags bis auf die im BGH-Urteil<br />
festgelegten Kostensätze, was dazu führte,<br />
dass die Patienten wiederum unsere Rechnungen<br />
entsprechend kürzten. Mit der Zeit<br />
hatten sich die diversen Kleinbeträge zu einer<br />
stattlichen Summe von über 80.000,- Euro<br />
kumuliert. Da wir die Minderung als Willkür<br />
betrachteten <strong>und</strong> in Verbindung mit dem<br />
NEWS<br />
BGH-Urteil keine Gültigkeit für die ATOS<br />
Klinik sahen, leiteten wir ein Mahnverfahren<br />
ein, um die ausstehenden Beträge von unseren<br />
Vertragspartnern, den Patienten, einzufordern.<br />
Einige Patienten versuchten daraufhin, die<br />
nicht erstatteten Beträge gerichtlich von ihrer<br />
Versicherung einzuklagen. Vor der mündlichen<br />
Verhandlung zahlten die Kassen jedoch<br />
diesen Patienten die noch offenstehenden<br />
Beträge, so dass es zu keinem Urteil kam. Um<br />
Klarheit zu schaffen <strong>und</strong> eine gerichtliche<br />
Entscheidung herbeizuführen, baten wir<br />
einen Patienten, der den Rechnungsbetrag<br />
bereits bezahlt hatte, uns auf Rückzahlung zu<br />
verklagen. Das Urteil, das auf unserer Homepage<br />
veröffentlicht ist, gab uns in vollem<br />
Umfang Recht. Inzwischen wurde es auch von<br />
den meisten privaten Krankenversicherungen<br />
anerkannt, <strong>und</strong> die nicht bezahlten Beträge<br />
wurden nacherstattet. Einzelne Versicherungsunternehmen<br />
versuchen nun, auf weiteren<br />
Gebieten ihrer Leistungspflicht mit zum<br />
Teil abenteuerlichen Ausreden zu entgehen.<br />
Am Rande erlebten wir noch eine nette<br />
Begebenheit: Die sachk<strong>und</strong>ige Angestellte<br />
einer privaten Krankenversicherung hatte<br />
den vom Gericht nun festgestellten Sachverhalt<br />
bereits ein Jahr zuvor schriftlich bestätigt.<br />
Diese Bestätigung legten wir all unseren<br />
Mahnschreiben bei – mit dem Ergebnis, dass<br />
wir die schriftliche Aufforderung erhielten,<br />
diese für die Versicherungen unattraktive<br />
Beilage künftig auf keinen Fall mehr zu verbreiten.<br />
Übrigens: Die Verfasserin der Bestätigung<br />
war fortan nicht mehr zu erreichen.<br />
■<br />
23
Verwaltungsnotizen<br />
Altruismus<br />
von Richard Voigt<br />
Im März 2002 erreichte uns eine Anfrage aus<br />
dem Norden des Irak. Ein dort beschäftigter<br />
Mitarbeiter der UN suchte für einen seiner<br />
Angestellten eine kostenlose Behandlungsmöglichkeit<br />
inclusive notwendiger Operation.<br />
Der Patient, Herr A., litt an multiplen cartilaginären<br />
Exostosen (Knochenauswüchsen<br />
beider Ober- <strong>und</strong> Unterschenkel) <strong>und</strong> war vor<br />
etwa sechs Jahren schon einmal kostenlos<br />
von Herrn Dr. Terbrüggen in der ATOS Klinik<br />
operiert worden.<br />
Nach einer kurzen Rücksprache erfolgte die<br />
Zusage an den UN-Beamten. Die Einladung<br />
zur OP in Heidelberg ging sofort per Fax an<br />
Herrn A. <strong>und</strong> war mit dem Wunsch verb<strong>und</strong>en,<br />
die Behandlung möglichst im Juli oder<br />
August anzutreten. Zu dieser Zeit verfügt die<br />
ATOS Klinik am ehesten über freie Kapazitäten.<br />
Der Patient, ein Kurde aus Nordirak, bemühte<br />
sich nun um die Einreisegenehmigung nach<br />
Deutschland. Die zuständige Behörde hierfür<br />
war die deutsche Botschaft in Ankara. Von<br />
dort wurden auch gleich behördliche Maßstäbe<br />
angelegt, die für den Patienten eine fast<br />
unüberwindbare Hürde bedeuteten.<br />
Gefordert wurde der Nachweis über eine<br />
sichere Existenzgr<strong>und</strong>lage von Herrn A. in<br />
Nordirak. Des Weiteren, in Zusammenhang<br />
mit der Einladung, eine Verpflichtungserklärung<br />
der Klinik mit behördlich beglaubigter<br />
24<br />
Unterschrift, für die gesamten anfallenden<br />
Kosten aufzukommen. Diese beinhaltete<br />
auch die Haftung für den Patienten bezüglich<br />
Lebensunterhalt <strong>und</strong> ggf. die Pflicht zur Übernahme<br />
der Rückreisekosten. Außerdem den<br />
Nachweis, dass die Behandlung nicht in Irak<br />
durchgeführt werden konnte, dazu verschiedene<br />
Beglaubigungen, die bestätigten, dass<br />
sein Reisepass auch sein Reisepass war, sowie<br />
zahlreiche „kleine”, jedoch schwierig zu besorgende<br />
Bestätigungen.<br />
Herrn A. wurde unsere Unterstützung zuteil,<br />
indem wir ihm sämtliche Unterlagen, soweit<br />
sie von unserer Seite gefordert waren, zusandten.<br />
Gleichzeitig schickten wir Kopien<br />
von allen Dokumenten sicherheitshalber<br />
auch an die Botschaft in Ankara. Herr A. musste<br />
trotzdem dreimal nach Ankara reisen, um<br />
jeweils fehlende Dokumente nachzureichen.<br />
Das dritte Mal blieb A. in Ankara, um hartnäckig<br />
um das Visum zu kämpfen. Die<br />
Botschaft ließ ihn allerdings mehr als drei<br />
Wochen warten – <strong>und</strong> zwar so lange, bis A.<br />
Dr. Terbrüggen mit<br />
dem irakischen Patienten<br />
pleite war. Nun verfügte er über das Visum,<br />
hatte aber kein Geld mehr für die Reise.<br />
Nachdem er sich die nötigen Devisen besorgt<br />
hatte, traf er schließlich im November in<br />
Heidelberg ein, wurde hier operiert <strong>und</strong> im<br />
Dezember nach Hause entlassen. Außer<br />
einem Billig-Fotoapparat <strong>und</strong> den Kleidern,<br />
die er am Leib trug, war er mittellos. Die<br />
Krankenschwestern besorgten ihm zunächst<br />
einige Garnituren frischer Leibwäsche, <strong>und</strong><br />
die Mitarbeiter der Klinik statteten ihn mit<br />
reichlich Kleidern <strong>und</strong> Koffern aus. Schließlich<br />
sammelten sie noch eine für ihn sicher<br />
ordentliche Summe, die ihm eine komfortable<br />
Rückreise ermöglichte.<br />
Der Termin hatte sich zwar verzögert <strong>und</strong> die<br />
damit verb<strong>und</strong>enen Komplikationen waren<br />
nicht unerheblich, aber man bedenke, er war<br />
auf jeden Fall rechtzeitig zum Golfkrieg wieder<br />
zu Hause.<br />
■
Prof. Kanglai Tang<br />
Prof. Fachuan Nie<br />
Das Fellowship-Programm<br />
der ATOS-Klinik<br />
Die Georgios-Noulis-Fellowship wurde 1994<br />
von H.H. Pässler ins Leben gerufen. Sie ist mit<br />
15.000 € im Jahr dotiert <strong>und</strong> wird jährlich<br />
vom Zentrum für Knie- <strong>und</strong> <strong>Fußchirurgie</strong> für<br />
einen orthopädischen Chirurgen (Facharzt)<br />
aus Griechenland gesponsert. Ausgewählt<br />
wird der Fellow von der Gesellschaft für<br />
Orthopädie Griechenlands.<br />
G. Noulis aus Ioannina beschrieb 1871 in seiner<br />
Doktorarbeit erstmals den wichtigsten Test in<br />
der Kniebandpathologie, der heute unter dem<br />
Namen Lachman-Test bekannt ist. Pässler<br />
fand die Originalarbeit in Paris <strong>und</strong> veröffentlichte<br />
seine Entdeckung 1992 im American<br />
Journal of Sports Medicine.<br />
Im Jahr 1999 wurde ein weiteres Fellowship-<br />
Programm mit dem Nationalen Institut für<br />
Sportmedizin der Universität Peking ins Leben<br />
gerufen, nachdem das Zentrum für Knie- <strong>und</strong><br />
<strong>Fußchirurgie</strong> der ATOS-Klinik zum offiziellen<br />
Trainingszentrum der ISAKOS (Internationale<br />
Gesellschaft für Sporttraumatologie, Arthroskopie<br />
<strong>und</strong> Kniechirurgie) ernannt worden<br />
war.<br />
Der erste Stipendiat war Prof. Yu Jiakou, der<br />
zwei Jahre lang am Zentrum für Knie- <strong>und</strong><br />
<strong>Fußchirurgie</strong> tätig war. Er hat in dieser Zeit<br />
mehrere wissenschaftliche Arbeiten durchgeführt,<br />
die inzwischen in internationalen Zeitschriften<br />
veröffentlicht wurden, unter anderem<br />
zur Frage der Tunnelerweiterung nach<br />
Kreuzbandplastiken. Prof. Yu ist inzwischen<br />
Das am Yangtze-Fluß im<br />
Zentrum Chinas gelegene<br />
Chongqing ist mit über 30<br />
Millionen Einwohnern die<br />
wohl größte Stadt der Welt<br />
auf einem Areal von 82.000<br />
Quadratkilometern.<br />
Im Bild das „Southwest<br />
Hospital“ von Chongqing.<br />
Es ist neu erbaut <strong>und</strong> mit<br />
2.500 Betten die größte<br />
Klinik in China. Von 30 der<br />
50 OP-Säle können Operationen<br />
live übertragen<br />
werden.<br />
zum stellvertretenden Direktor des Nationalen<br />
Instituts für Sportmedizin ernannt worden.<br />
Eine große Aufgabe, zumal wenn man berücksichtigt,<br />
dass das Institut für die medizinische<br />
Versorgung bei den Olympischen<br />
Spielen im Jahr 2008 verantwortlich ist.<br />
Nachfolger als Fellow von Yu wurde Dr. Xiao<br />
aus dem gleichen Institut, der seither zunächst<br />
im Zentrum für Knie- <strong>und</strong> <strong>Fußchirurgie</strong>,<br />
später im Zentrum für Schulter- <strong>und</strong><br />
Ellenbogenchirurgie eingesetzt war. Nach<br />
zweijähriger Tätigkeit kehrt Dr. Xiao jetzt in<br />
verantwortlicher Stellung nach Peking zurück.<br />
Gleich zwei neue Fellows folgen ihm in Kürze<br />
nach <strong>und</strong> werden im Zentrum für Knie- <strong>und</strong><br />
<strong>Fußchirurgie</strong> beschäftigt sein: Dr. Chen Jiao<br />
<strong>und</strong> Dr. Xi Gong, beide aus Peking.<br />
Das Zentrum für Schulter- <strong>und</strong> Ellenbogenchirurgie<br />
erhält mit Prof. Li einen bereits recht<br />
erfahrenen Chirurgen zur Fortbildung.<br />
Anlässlich des Besuchs von Prof. Yu Chanlong,<br />
dem Direktor des einzigen chinesischen<br />
Nationalen Instituts für Sportmedizin, wurde<br />
ein langjähriges Fellowship-Programm mit<br />
Ausbildung von jährlich zwei Fellows des<br />
Instituts vertraglich vereinbart.<br />
Auch dieses chinesische Fellowship-Programm<br />
wird aus Mitteln der beiden Zentren (Zentrum<br />
für Knie- <strong>und</strong> <strong>Fußchirurgie</strong>, Zentrum für<br />
Schulter- <strong>und</strong> Ellenbogenchirurgie) mit je<br />
15.000 € pro Fellow <strong>und</strong> Jahr unterhalten.<br />
NEWS<br />
Zwei der derzeitigen Fellows kommen aus<br />
Chongqing in Zentralchina:<br />
Prof. Kanglai Tang (Foto) ist stellvertretender<br />
Chefarzt des Zentrums für Gelenkchirurgie<br />
der Orthopädischen Klinik. Er war ein Jahr im<br />
Zentrum für Schulterchirurgie <strong>und</strong> seither im<br />
Zentrum für Knie-<strong>und</strong> <strong>Fußchirurgie</strong> tätig. In<br />
dieser Zeit hat er mehrere Forschungsprojekte<br />
durchgeführt <strong>und</strong> teilweise bereits veröffentlicht.<br />
Er kehrt in Kürze nach China zurück.<br />
Fachuan Nie (Foto) ist Professor für Anästhesie<br />
an der gleichen Klinik <strong>und</strong> Direktor des<br />
Zentrums für Schmerztherapie. Besondere<br />
Schwerpunkte bilden verbesserte Anästhesieverfahren<br />
bei Herzoperationen <strong>und</strong> Lebertransplantationen<br />
sowie Schmerztherapie bei<br />
Krebspatienten. Prof. Nie ist für 3 Monate in<br />
der Abteilung für Anästhesiologie der ATOS-<br />
Klinik (Leitende Ärzte: Dr. Uhler, Dr. Kern) als<br />
Gastarzt tätig, um die modernen westlichen<br />
Anästhesieverfahren kennenzulernen.<br />
■<br />
25
<strong>Fachbeiträge</strong><br />
Das modifizierte L’Episcopo-Verfahren<br />
– eine Alternative zum Latissimus dorsi Transfer?<br />
von Peter Habermeyer <strong>und</strong> Petra Magosch<br />
Sind postero-superiore Rotatorenmanschettendefekte nicht mehr rekonstruierbar, so<br />
bleibt die Möglichkeit des Muskel-Sehnen-Transfers. Ursachen für einen irreparablen<br />
Rotatorenmanschettendefekt sind schlechte Sehnenqualität, weit fixierte Retraktion<br />
sowie irreversible Muskelverfettung.<br />
L’Episcopo berichtete 1934 erstmals über einen<br />
kombinierten Latissimus dorsi <strong>und</strong> Teres<br />
major Transfer bei Kindern mit kongenitaler<br />
Plexusschädigung zur Verbesserung der<br />
Außenrotation des Armes.<br />
1988 beschrieb Gerber den Transfer des Latissimus<br />
dorsi in den Rotatorenmanschettendefekt.<br />
Die Ziele eines solchen Eingriffs sind:<br />
Schmerzlinderung, Humeruskopfdepression<br />
sowie die Verbesserung des Bewegungsausmaßes<br />
<strong>und</strong> der Kraft.<br />
Abb. 1<br />
26<br />
Es handelt sich hierbei um einen technisch<br />
sehr aufwändigen Eingriff, bei dem der Deltamuskel<br />
über einen Säbelhiebschnitt abgelöst<br />
wird <strong>und</strong> ein axillärer Zugang das Ablösen des<br />
Latissimus dorsi ermöglicht.<br />
2001 modifizierten wir das ursprüngliche<br />
L’Episcopo-Verfahren zur Rotatorenmanschettenersatzplastik,<br />
indem wir die Sehnen beider<br />
Muskeln auf dem ehemaligen Ansatz des M.<br />
infraspinatus am Tuberculum majus fixierten.<br />
Bei diesem Verfahren kommen wir mit einem<br />
einzigen axillären Zugang aus.<br />
Indikationen zum modifizierten L’Episcopo-<br />
Verfahren sind die komplette Supra- <strong>und</strong> Infraspinatussehnenruptur<br />
mit fixierter Sehnenretraktion,<br />
fettiger Muskeldegeneration sowie<br />
Außenrotations- <strong>und</strong> Abduktionsverlust.<br />
Kontraindikationen stellen die nicht rekonstruierbare<br />
Subscapularissehnenläsion, eine<br />
Insuffizienz des M. deltoideus sowie arthrotische<br />
Gelenkveränderungen dar.<br />
Operative Technik<br />
Zunächst erfolgt die diagnostische Arthroskopie<br />
mit Gelenkdebridement, ggf. auch mit<br />
Bizepssehnentenotomie.<br />
Der Zugang erfolgt über eine trianguläre<br />
Hautinzision entlang des lateralen Scapularandes<br />
bis in die hintere Axillarfalte (Abb. 1).<br />
Vorteil dieser singulären Inzision ohne Deltoideusablösung<br />
ist die Vermeidung einer postoperativen<br />
Deltoideusinsuffizienz. Nach der<br />
Präparation <strong>und</strong> Ablösung des M. latissimus<br />
dorsi <strong>und</strong> des M. teres major vom Humerusschaft<br />
erreicht man die Fossa infraspinata<br />
zwischen M. deltoideus pars spinalis <strong>und</strong> M.<br />
teres minor.
Anschließend wird die ehemalige Insertionsstelle<br />
des M. infraspinatus am Tuberculum<br />
majus präpariert.<br />
Dabei wird eine Knochennut angelegt <strong>und</strong><br />
drei 6,5 mm-Corkscrew-Titanankerschrauben<br />
werden eingedreht. Nun kann der gemeinsame<br />
Sehnenansatz des M. latissimus dorsi<br />
<strong>und</strong> des M. teres major nach der Mobilisierung<br />
bis zum Eintritt des ihn versorgenden Gefäß-<br />
Nerven-Bündels in modifizierter Mason-<br />
Allen-Nahttechnik fixiert werden (Abb. 2, 3).<br />
Nach der Überprüfung der Nahtstabilität <strong>und</strong><br />
des freien Gleitens der transferierten Mm.<br />
latissimus dorsi <strong>und</strong> teres major wird die<br />
Haut verschlossen <strong>und</strong> ein Abduktionskissen<br />
zur Immobilisierung des Armes für 3 Wochen<br />
angelegt.<br />
Vorteile des modifizierten L’Episcopo-Verfahrens<br />
verglichen mit dem isolierten Latissimus<br />
dorsi Transfer sind:<br />
➔ Eine singuläre Inzision ohne Ablösung<br />
des M. deltoideus.<br />
➔ Nach einer Untersuchung von Herzberg<br />
stellt der Transfer an die Insertionsstelle<br />
des Infraspinatus die biomechanisch<br />
beste Lösung dar.<br />
➔ Die kombinierte Verpflanzung von<br />
M. latissimus dorsi <strong>und</strong> M. teres major<br />
belässt die synergistische Innervierung<br />
beider Muskeln.<br />
Von Nachteil ist der im Vergleich zum isolierten<br />
Latissimus dorsi Transfer schwächere<br />
Depressoreffekt auf den Humeruskopf.<br />
Erste Ergebnisse weisen im Gegensatz zum<br />
Latissimus dorsi Transfer neben der Verbesserung<br />
der Flexion <strong>und</strong> der Abduktion eine Verbesserung<br />
der Außenrotation auf.<br />
Die endgültigen funktionellen <strong>und</strong> radiologischen<br />
Ergebnisse bleiben abzuwarten.<br />
Prof. Dr. med. habil. Peter Habermeyer<br />
Dr. med. Petra Magosch<br />
Schulter- <strong>und</strong> Ellenbogenchirurgie<br />
wissenschaft@atos.de<br />
■<br />
Abb. 2a<br />
Abb. 2b<br />
Abb. 3<br />
Illustrationen von Rüdiger Himmelhan, Atelier Kühn,<br />
Handschuhsheimer Landstr. 71, 69121 Heidelberg.<br />
NEWS<br />
27
Mobile Plattform – Weiterentwicklung<br />
in der Knieendoprothetik<br />
von Hajo Thermann<br />
Der Oberflächenersatz des Kniegelenkes hat in den letzten Jahren in den Gestaltungsprinzipien<br />
<strong>und</strong> im Design einen erheblichen innovativen Schub erhalten. In neuerer Zeit geht es<br />
bei Weiterentwicklungen vor allem um zwei Aspekte: Die Reduzierung des Abriebs <strong>und</strong> die<br />
Verbesserung der Kinematik durch eine Vergrößerung der Kontaktfläche.<br />
Material <strong>und</strong> Funktionsweise<br />
Dreh- <strong>und</strong> Angelpunkt in der Knieendoprothetik<br />
war seit jeher die Frage nach einer<br />
möglichst hohen Lebensdauer des Implantats.<br />
In den Anfängen der Knieendoprothetik<br />
beherrschten die metallischen Komponenten<br />
die Suche nach dem optimalen Material.<br />
Mittlerweile ist die Aufmerksamkeit auf das<br />
wesentliche Verschleißteil in der Knieendoprothetik<br />
gerichtet – das Polyäthylen, das die<br />
Kontaktfläche zwischen den Metallteilen darstellt.<br />
Das Kernproblem beim Oberflächenersatz ist<br />
das Erreichen einer guten Mobilität bei<br />
gleichzeitiger Vergrößerung des Drucks auf<br />
eine kleine Kontaktfläche. Mit der so erhöhten<br />
Belastung ist jedoch auch ein erhöhter<br />
Polyäthylenabrieb verb<strong>und</strong>en. Die Lösung dieses<br />
Problems liegt eigentlich schon fast 30<br />
Jahre zurück. 1979 wurde von der Arbeitsgruppe<br />
um Goodfellow in Oxford als erster<br />
Ansatz ein so genanntes meniskales Gleitlager<br />
in Form eines gleitenden Polyäthylens<br />
entwickelt, <strong>und</strong> zwar für eine unikondyläre<br />
Schlittenprothese, vgl. Abb. 1 a. Dieses Modell<br />
war <strong>und</strong> ist sehr erfolgreich <strong>und</strong> steht nun in<br />
der dritten Generation.<br />
Wie schon häufig vorgekommen wurde dieses<br />
Gestaltungsprinzip von einem Amerikaner<br />
aufgegriffen <strong>und</strong> weiterentwickelt.<br />
F. Büchel konzipierte Ende der 70er Jahre das<br />
erste meniskale Gleitlager im Sinne einer bikondylären<br />
Prothese. In den darauf folgenden<br />
Jahren diente diese Prothese als singulärer<br />
Prothesentyp für mobile Gleitlager. Erst die<br />
Arbeitsgruppe um Bourne in Kanada gestalte-<br />
Abb. 1 a:<br />
Oxford knee<br />
te mit der SAL-Prothese einen anderen Typus:<br />
das bewegliche Polyäthylen- Teil in Form einer<br />
rotierenden Plattform (s. Abb. 1 b <strong>und</strong> 1 c).<br />
Die rotierende Plattform hat in den letzten<br />
vier Jahren, zumindest in Europa, als Gestaltungsprinzip<br />
großen Zuspruch gef<strong>und</strong>en.<br />
Mittlerweile bietet jede große Endoprothesenfirma<br />
in ihrem modularen System eine<br />
mobile Plattform an.<br />
Abb. 1 b:<br />
LCS-bikondyläre Prothese<br />
NEWS<br />
Abb. 1 c:<br />
Innex-Prothese<br />
mit mobiler Plattform<br />
Der Erfolg einer Knieendoprothese ist von<br />
ganz verschiedenen, komplexen Interaktionen<br />
abhängig: Neben der Geometrie <strong>und</strong> dem<br />
Design des Implantats spielen z.B. auch die<br />
aktiven <strong>und</strong> passiven periartikulären Weichteilstrukturen<br />
eine wichtige Rolle.<br />
Das Design-Prinzip der dualen Oberflächen-<br />
Artikulation besteht darin, dass zwischen<br />
Femurkomponente <strong>und</strong> Tibiakomponente ein<br />
mobiles Polyäthylen zwischengeschaltet wird<br />
(s. Abb. 2).<br />
➔<br />
Abb. 2:<br />
Funktionsprinzip<br />
des mobilen<br />
Polyäthylens<br />
29
<strong>Fachbeiträge</strong><br />
Das Mobile-Plattform-Design hat die Vorteile<br />
einer konformen Geometrie mit verminderter<br />
Oberfläche. Es besteht eine „Subsurface Stress-<br />
Verteilung“ zwischen Polyäthylen <strong>und</strong> Tibiabasisplatte,<br />
bei welcher der „Coldflow“ verhindert<br />
wird. Demgegenüber hat die fixierte<br />
Plattform den Nachteil, dass ein so genannter<br />
„Undersurface Wear“ entsteht. Auch die Entwicklung<br />
des so genannten Interface-Knochen-<br />
Stresses wird bei der mobilen Plattform vermindert.<br />
Ein weiterer Vorteil der mobilen Plattform ist<br />
die Lastenverteilung durch relative Verschiebungen<br />
zwischen Femur- <strong>und</strong> Tibiakomponente.<br />
Dreh- <strong>und</strong> Scherkräfte werden beim<br />
Gehen durch eine Verschiebung der Weichteile<br />
abgefangen, was dem „Puffersystem der<br />
Weichteile“ eines normalen Knies näher<br />
kommt. Durch die Lastenverteilung auf beide<br />
Komponenten bei der mobilen Plattform wird<br />
der Lockerungsstress im Bereich des Implantat-Knochen-Interface<br />
reduziert.<br />
Abb. 3:<br />
Prinzipien des Polyäthylenabriebes<br />
Ein weiterer wichtiger Effekt ist die Reduktion<br />
des Polyäthylenabriebs: Aufgr<strong>und</strong> der höheren<br />
Mobilität ist die Kontaktfläche vergrößert,<br />
wodurch sich die Belastung verteilt <strong>und</strong> somit<br />
vermindert (vgl. Abb. 3).<br />
30<br />
Abb. 4:<br />
Größe der Artikulationsflächen<br />
Wir müssen uns vor Augen<br />
führen, dass bestimmte Formen<br />
im Kniedesign – wie z. B. achsgeführt,<br />
„posterior stabilized“ –<br />
der Funktionsweise des<br />
normalen Knies diametral entgegengesetzt<br />
sind. Ein normales<br />
Knie ist weder achsgeführt<br />
noch ist es „posterior stabilized“,<br />
es ist „weichteilgeführt“.<br />
Schließlich fördert die mobile Plattform auch<br />
die Kräftigung der Weichteile. Die erhöhte<br />
Mobilität bringt die Weichteile zu einer besseren<br />
Führung <strong>und</strong> Gestaltung der Kinematik.<br />
Bei steigender Anforderung führt dieses<br />
„Training“ dazu, dass die Weichteile besser<br />
auf Belastung reagieren <strong>und</strong> somit besser<br />
rehabilitiert werden können.<br />
Aus den mechanischen Prinzipien der Polyäthylen-Plateau-Mobilität<br />
lassen sich verschiedene<br />
Lösungsmöglichkeiten ableiten.<br />
Zum einen bietet sich das reine Rotationsprinzip<br />
an, d.h. die mobile Plattform kann<br />
mittels eines Stegs über einen Rotationspunkt<br />
drehen. Zum anderen besteht die Möglichkeit<br />
einer anterioren <strong>und</strong> posterioren<br />
Translation, bei der das Gleitlager im Sinne<br />
eines „roll back“ nach vorne <strong>und</strong> nach hinten<br />
gleitet. Die dritte Version wäre eine Rotation<br />
mit anteriorer <strong>und</strong> posteriorer Translation.<br />
Die kinematischen Untersuchungen zu Tribologie<br />
<strong>und</strong> Abrieb zeigen einen extrem geringen<br />
Abrieb bei 10 Millionen Zyklen beim rotierenden<br />
Plateau: Bei mehr als 10 Mio. Zyklen<br />
tritt ein Gewichtsverlust von 160 mg ein.<br />
Der geringe Kontaktstress an beiden artikulierenden<br />
Oberflächen schwächt Effekte ab,<br />
die die Gleitdistanzen erhöhen. Leichte Fehlpositionen,<br />
die in der Bewegungsebene liegen,<br />
haben nur geringe Bedeutung. Leichte<br />
Rotationsfehler zwischen Femur <strong>und</strong> Tibia werden<br />
komplett ausgeglichen <strong>und</strong> führen daher<br />
nicht zu erhöhten Abrieben. Dies ist ein gravierender<br />
Faktor beim Vergleich mit der fixierten<br />
Plattform. Bei der mobilen Plattform beträgt<br />
die artikulierende Fläche, auf die sich<br />
die Lasten verteilen, 1000 mm2 gegenüber<br />
der fixierten Plattform eines Fix bearings mit<br />
einer Artikulationsfläche von 200 mm2 (Grafik<br />
zum Vergleich der Kontaktflächen s. Abb. 4).<br />
Der Kontaktstress wird somit von 25 mP bei<br />
der fixierten Plattform auf 5 mP oder weniger<br />
bei der mobilen Plattform reduziert. Das Problem<br />
des Abriebs zwischen Polyäthylen <strong>und</strong><br />
Tibiabasisplatte ist demnach durch die mobile<br />
Technologie deutlich vermindert.<br />
Die Plateau-Mobilität löst mit der mobilen<br />
Plattform einen sehr alten Konflikt im Prothesendesign<br />
– den kinematischen Konflikt zwischen<br />
hoher Konformität <strong>und</strong> freier Rotation.<br />
Es zeigen sich vollständige Konformitäten<br />
während des gesamten Bewegungszyklus bei<br />
gleichzeitiger Verhinderung der Dislokation<br />
durch das Prinzip Zylinder in Zylinder <strong>und</strong><br />
Konus in Konus.<br />
Indikationen für ein mobiles<br />
Plattformdesign<br />
Eine moderate, nicht fixierte Varus- <strong>und</strong><br />
Valgus-Arthrose, ein moderates Streckdefizit<br />
von
<strong>Fachbeiträge</strong><br />
Die OP-Technik bei der mobilen<br />
Plattform<br />
Operationstechnisch hat Freeman 1973 die<br />
„conditio sine qua non“ für die Schnittführung<br />
bei der Knieendoprothetik klar analysiert.<br />
Der wesentliche Faktor ist die exakte<br />
Balancierung von Flexion <strong>und</strong> Extension im<br />
Sinne eines gleichen Flexions- <strong>und</strong> Extensionsspaltes<br />
(vgl. Abb. 5a <strong>und</strong> 5b). Dies bedeutet,<br />
dass die Spannung sowohl in der<br />
Streckung als auch in der Beugung nach den<br />
primär gesägten Schnitten definitiv gleich<br />
sein muss, was mit entsprechenden Spacern<br />
„evaluiert“ werden kann.<br />
Warum müssen die Weichteile balanciert<br />
werden?<br />
Die Achsendeformitäten bei arthrotischen<br />
Veränderungen des Kniegelenkes sind immer<br />
eine Kombination aus ossären Deformitäten<br />
der Tibia, des Femur oder von beiden. Hinzu<br />
kommt eine Dysbalance der Weichteile im<br />
Sinne von Sehnen-, Muskeln- <strong>und</strong> Bandverlängerungen<br />
bzw. -verkürzungen. Bei einer<br />
Varusarthrose sind die medialen Strukturen<br />
stärker gespannt als die lateralen, entsprechend<br />
umgekehrt bei der Valgusarthrose.<br />
Fehlende Weichteilbalance führt immer zu<br />
Fehlfunktionen – sowohl bei den Rotationskomponenten<br />
der mobilen Plattform wie<br />
auch bei der fixierten Plattform oder bei<br />
anderen „Designformen“. Es kommt zu Störungen<br />
der Gelenkfunktion, zu frühzeitigem<br />
Implantatversagen <strong>und</strong>, infolge der fehlenden<br />
Weichteilbalancierung, zu einer Störung<br />
der Propriozeption.<br />
32<br />
Abb. 5 a:<br />
Evaluation<br />
des „Extension-Gaps“<br />
Wie können die Weichteile des Knies<br />
balanciert werden?<br />
Hierzu muss in der klinischen Untersuchung<br />
intraoperativ eine Analyse der kapselligamentären<br />
Strukturen in Streckung, in 30° Beugung<br />
sowie in 90° Beugung durchgeführt werden<br />
(vgl. Abb. 6a bis c). Anschließend kann ein<br />
kontrolliertes capsuloligamentäres Release<br />
erfolgen.<br />
Präoperativ sollte schon eine klare Analyse<br />
getroffen werden, in welcher Form die periartikulären<br />
Weichteile balancierbar sind. Für die<br />
Untersuchung in den verschiedenen Beugestellungen<br />
werden auf die lateralen Strukturen<br />
in Außenrotation des Hüftgelenkes ein<br />
Varus-Stress <strong>und</strong> entprechend umgekehrt für<br />
die Analyse der medialen Strukturen in Innenrotation<br />
ein Valgus-Stress in den verschiedenen<br />
Winkelgraden der Beugung ausgeübt.<br />
Weichteilrelease bei Varus-Deformitäten<br />
Auf Gr<strong>und</strong> der Kinematik des Kniegelenkes<br />
bei verstärkter Kontraktur der medialen<br />
Strukturen muss man die vermehrte Spannung<br />
in Streckung <strong>und</strong> Beugung differenzieren.<br />
Besteht eine vermehrte Spannung in<br />
Streckung, so wird das oberflächliche mediale<br />
Kolateralligament <strong>und</strong> der Pes anserinus<br />
gelöst.<br />
Abb. 5 b:<br />
Evaluation<br />
des „Flexion-Gaps“<br />
Abb. 6 a bis c:<br />
Evaluation der ligamentären Strukturen bei<br />
Kniestreckung, bei 30° Beugung <strong>und</strong> bei 90°<br />
Beugung.<br />
Sollte das nicht ausreichen, werden die Sehnen<br />
des Musculus semimembranosus subperiostal<br />
mit einem Meißel vom Knochen<br />
gelöst (vgl. Abb. 7 a).<br />
In Beugung haben alle Bänder, welche im<br />
Bereich der Epicondylenlinie ansetzen, einen<br />
erheblichen Einfluss auf die Spannung. Von<br />
daher sind in Beugung die mediale Kapsel,<br />
das tiefe Ligamentum collaterale mediale<br />
sowie die postero-mediale Kapsel entscheidend.<br />
Darüber hinaus sind bei der Beugekontraktur<br />
eine Verkürzung des posterioren<br />
Kreuzbandes sowie mediale Osteophyten von<br />
großer Bedeutung. Diese sollten primär nach<br />
Evaluation der Spannungsverhältnisse entfernt<br />
werden. Ein Release im Bereich des hinteren<br />
Kreuzbandes im Sinne von subperiostalen<br />
Lockerungen im tibialen Ansatz sollte bei<br />
vermehrter Spannung in der tiefen Beugung<br />
durchgeführt werden (vgl. Abb. 7 b).<br />
Abb. 7 a:<br />
Subperiostale Lösung der Sehnen<br />
des M. semimembranosus
Bei der Varus-Deformität, welche mit einem<br />
Anteil von mehr als 80% der Fälle die häufigste<br />
Deformität in der Arthrose des Kniegelenks<br />
darstellt, bestehen osteophytäre Ausziehungen<br />
medialseitig (vgl. Abb. 7 c), verb<strong>und</strong>en mit<br />
einem kontrakten Ligamentum collaterale<br />
mediale. Aufgr<strong>und</strong> der leichten Überdehnung<br />
bei zunehmender Fehlstellung ist das Ligamentum<br />
collaterale laterale etwas lax.<br />
Sollte sich bei einem ausreichenden Release<br />
in tiefer Beugung immer noch eine Spannung<br />
medial abzeichnen, ist auch ein vermehrter<br />
tibialer Slope, der heutzutage bis 7° durchgeführt<br />
wird, erfolgversprechend.<br />
Weichteilrelease bei Valgus-Deformitäten<br />
Die Valgus-Deformität zeigt sehr häufig eine<br />
Verkürzung im Bereich des Tractus ilio-tibialis<br />
mit einem vermehrten Streckdefizit. Von<br />
daher ist gerade bei der Valgus-Deformität<br />
genau zu untersuchen, ob eine Fixierung der<br />
lateralen Strukturen sowohl in Streckung als<br />
auch in Beugung vorliegt. Sehr häufig besteht<br />
vermehrt eine kontrakte Spannung in der<br />
Streckung.<br />
Beim lateralen Release bei Valgus-Deformitäten<br />
werden in Streckung der posterolaterale<br />
Komplex <strong>und</strong> der ilio-tibiale Tractus<br />
eingekerbt oder im Bereich des Gerdy-Tuberkels<br />
subperiostal gelöst (s. Abb. 8 a).<br />
In der Beugung sind wiederum die Strukturen<br />
nahe der Epicondylenlinien, wie beispielsweise<br />
das laterale Kollateralband oder auch<br />
die Popliteussehne, für die Spannung verantwortlich,<br />
so dass auch hier ein Release durchgeführt<br />
werden kann.<br />
Im Gegensatz zur Sichtweise vieler amerikanischer<br />
Lehrbücher sollte aus meiner Sicht<br />
weder die Popliteussehne noch das Ligamentum<br />
collaterale femorale vollständig abgetrennt<br />
werden, weil damit die lateralen Bandstrukturen<br />
so geschwächt werden, dass letztendlich<br />
eine mobile Plattform nicht mehr<br />
implantierbar ist. Sicherlich resultiert die<br />
Technik der Amerikaner auch daraus, dass<br />
meistens eine „posterior stabilized“-Prothese<br />
eingebracht wird. In diesem Fall sollte – bei<br />
einer kontrakten Popliteussehne – im Sinne<br />
einer Z-Plastik (s. Abb. 7 c), wie sie auch bei<br />
der Achillessehne bekannt ist, ein Release<br />
durchgeführt werden.<br />
Abb. 7 b:<br />
Release des hinteren Kreuzbandes<br />
bei Beugekontraktur<br />
Abb. 7 c:<br />
Posteromedialer Release<br />
Abb. 8 b:<br />
Dorsales Kapselrelease<br />
NEWS<br />
Mit entscheidend beim Release der Flexionskontrakturen<br />
ist die Entfernung von posterioren<br />
Osteophyten (vgl. Abb. 8 b) sowie ein<br />
Release der dorsalen Kapsel bis hoch zum M.<br />
Gastrocnemius.<br />
John Insall, einer der berühmtesten Kniechirurgen<br />
<strong>und</strong> Erfinder des Oberflächenersatzes,<br />
sagte in der Bewertung der neueren Designentwicklung<br />
zur „mobilen Plattform“:<br />
„Fixed bearing knee design has reached his<br />
ultimate expression, this stage of development<br />
indicates impending obsolescence.<br />
The mobile bearing knee offers an attractive<br />
avenue for future developments!“<br />
Prof. Dr. Hajo Thermann<br />
Zentrum für Knie- <strong>und</strong> <strong>Fußchirurgie</strong><br />
Thermann@atos.de<br />
Abb. 8 a:<br />
Einkerbung des<br />
Tractus iliotibialis<br />
■<br />
33
<strong>Fachbeiträge</strong><br />
Die Speiche bricht selten allein –<br />
arthroskopische Diagnostik bei karpalen<br />
Begleitverletzungen der distalen Radiusfraktur<br />
von S. Polzer, H. Frobenius, H.-W. Bouman, K. Witt<br />
Frakturen des distalen Radius haben auch bei anatomisch korrekter Ausheilung oft<br />
bleibende Funktionsstörungen des Handgelenkes zur Folge. Häufig sind die Gründe<br />
dafür unbehandelte Begleitverletzungen der karpalen Ligamente, die primär nicht<br />
erkannt wurden. Die Einführung der Handgelenksarthroskopie in die orthopädische<br />
Chirurgie ermöglicht es, diese Verletzungen zeitgleich mit der Fraktur zu erkennen<br />
<strong>und</strong> so auch von Anfang an mit zu behandeln.<br />
Das funktionelle Endergebnis bei der Behandlung<br />
der distalen Radiusfraktur ist nicht<br />
allein abhängig von der Ausheilung der Fraktur<br />
in anatomisch korrekter Stellung (1). Karpale<br />
Bandverletzungen, Verletzungen des distalen<br />
Radioulnargelenkes (DRUG), Verletzungen des<br />
triangulären fibrokartilaginären Komplexes<br />
(TFCC) <strong>und</strong> Knorpelschäden sind wichtige zusätzliche,<br />
das Behandlungsergebnis beeinflussende<br />
Faktoren (2, 3).<br />
Die knöchernen Verletzungen können anhand<br />
der nativen Röntgenaufnahmen diagnostiziert<br />
werden (4); bei komplexen Frakturen mit<br />
Gelenkbeteiligung gibt die Anwendung der<br />
Computertomografie weiteren Aufschluss.<br />
Abb. 2:<br />
Pathologisch vergrößerter<br />
skapholunärer Winkel;<br />
34<br />
Abb. 3:<br />
Gilulabögen, 2 an der proximalen<br />
Handwurzelreihe proximal <strong>und</strong><br />
distal, 1 als proximale Begrenzung<br />
der distalen Handwurzelreihe;<br />
Dagegen ist die Einschätzung der ligamentären<br />
karpalen Begleitverletzungen nicht ohne<br />
weiteres möglich, <strong>und</strong> zwar vor allem dann,<br />
wenn sie nicht mit statischen Fehlstellungen<br />
von Handwurzelknochen einhergehen.<br />
Unbehandelt können karpale Bandverletzungen<br />
mit interkarpaler Instabilität zur schmerzhaften<br />
Funktionseinschränkung des Handgelenkes<br />
<strong>und</strong> letztlich zur Handgelenksarthrose<br />
führen (5).<br />
Ziel der primären Diagnostik ist es also, die<br />
akuten karpalen Begleitverletzungen bei der<br />
distalen Radiusfraktur zu erkennen, um sie<br />
gegebenenfalls gleichzeitig mit der Fraktur zu<br />
behandeln.<br />
Abb. 4:<br />
Unterbrechung der Gilulabögen<br />
der proximalen Handwurzelreihe<br />
proximal <strong>und</strong> distal mit<br />
Stufenbildung skapholunär <strong>und</strong><br />
lunotriquetral durch Längszug<br />
mit Fixateur externe<br />
Abb. 1:<br />
Skapholunäre Diastase<br />
bei extraartikulärer distaler Radiusfraktur<br />
Die Diagnostik<br />
der karpalen Verletzungen<br />
Die Eckpfeiler der Diagnostik der ligamentären<br />
karpalen Verletzung sind das native Röntgen<br />
<strong>und</strong> die Arthroskopie des Handgelenkes (Tab. 1),<br />
weil in der akuten Situation eine dezidierte<br />
Untersuchung wegen der Schmerzen nicht<br />
möglich ist.<br />
Auf dem nativen Röntgenbild in zwei Ebenen<br />
können karpale Bandverletzungen diagnostiziert<br />
werden, wenn sie mit einer massiven<br />
Instabilität einhergehen. Die Kriterien hierfür<br />
sind die Weite des skapholunären Intervalls,<br />
der skapholunäre Winkel im Seitbild sowie die<br />
Gilulabögen.<br />
Eine skapholunäre Diastase weist auf eine<br />
Läsion des skapholunären Ligamentes mit<br />
erheblicher interkarpaler Instabilität hin (s.<br />
Abb. 1). Da ein erweitertes skapholunäres Intervall<br />
aber auch als Normvariante vorkommen<br />
kann, sind Vergleichsaufnahmen mit der ges<strong>und</strong>en,<br />
unverletzten Seite zu empfehlen.<br />
Die Größe des skapholunären Winkels beträgt<br />
30° bis 60°, im Durchschnitt 47°. Zwischen 60°<br />
<strong>und</strong> 80° kann er normal oder pathologisch
sein (6). Eine Vergrößerung wie im vorliegenden<br />
Beispiel auf fast 90° ist sicher pathologisch<br />
<strong>und</strong> daher als skapholunäre Instabilität<br />
einzustufen (Abb. 2).<br />
Die Konturen der Handwurzelknochen liegen<br />
auf harmonisch gekrümmten Linien, den so<br />
genannten Gilulabögen (Abb. 3) (7). Eine<br />
Unterbrechung dieser Bögen mit Stufenbildung<br />
ist ein Hinweis auf die interossäre Bandinstabilität,<br />
wobei sich die Instabilität in manchen<br />
Fällen erst nach Anwendung von Längszug<br />
zeigt, wie bei unserer Darstellung in nicht<br />
gewünschter Weise durch einen Fixateur<br />
externe (Abb. 4).<br />
Die Arthrografie, vor der Einführung der Hand-<br />
gelenksarthroskopie das einzig mögliche<br />
Untersuchungsverfahren zur Banddiagnostik,<br />
weist entscheidende Nachteile auf. Das Einbringen<br />
von Kontrastmittel ins Handgelenk<br />
zeigt im positiven Fall einen Kontrastmitteldurchtritt,<br />
also ein Leck an einer normalerweise<br />
dichten Stelle an. Diese Tatsache weist aber<br />
nur auf eine Bandläsion hin <strong>und</strong> erlaubt keine<br />
Aussage darüber, ob die Läsion akut oder<br />
chronisch ist. Darüber hinaus gibt sie keinen<br />
Hinweis darauf, ob die Läsion mit einer karpalen<br />
Instabilität vergesellschaftet ist. Rückschlüsse<br />
auf das funktionelle Ausmaß einer<br />
etwaigen Instabilität sind nicht möglich. Für<br />
die Abschätzung der klinischen Wertigkeit<br />
einer karpalen Bandläsion ist die Handgelenksarthrografie<br />
also wertlos (8).<br />
In gleicher Weise lässt uns die Kernspintomografie<br />
bei dieser Fragestellung im Stich. Die<br />
Treffsicherheit dieses Verfahrens bei der Diagnostik<br />
von Verletzungen der Ligamente <strong>und</strong> des<br />
TFCC des Handgelenkes beträgt derzeit im<br />
Durchschnitt max. 70% (9 - 12). Daher können<br />
von kernspintomografischen Bef<strong>und</strong>en keine<br />
therapeutischen Konsequenzen abgeleitet<br />
werden.<br />
Abb. 5:<br />
Arthroskopischer Bef<strong>und</strong> eines rechten Handgelenkes<br />
mediokarpal mit skapholunärer<br />
Instabilität Geissler Grad IV<br />
(S=Skaphoid, L=Lunatum)<br />
Erst durch den Einsatz der Handgelenksarthroskopie<br />
wird die Diagnose der karpalen Bandverletzung<br />
definitiv gestellt. Die Arthroskopie<br />
ermöglicht die Unterscheidung zwischen akuten<br />
<strong>und</strong> chronischen Läsionen, sie zeigt das<br />
Spektrum der Bandläsionen von der Dehnung<br />
über die Teilruptur bis zum kompletten Riss<br />
<strong>und</strong> erlaubt es, die funktionellen Auswirkungen<br />
der Verletzungen auf die Stabilität des<br />
Karpus <strong>und</strong> des distalen Radioulnargelenkes<br />
(DRUG) abzuschätzen.<br />
Tabelle 1<br />
Diagnostik karpaler ligamentärer Begleitverletzungen<br />
Tabelle 2<br />
Röntgen nativ ja<br />
Arthroskopie ja<br />
Arthrografie nein<br />
Kernspintomografie nein<br />
Häufigkeit ligamentärer karpaler Begleitverletzungen<br />
NEWS<br />
Das Ausmaß der interkarpalen Instabilität<br />
wird nach Geissler in 4 Grade eingeteilt,<br />
wobei die Arthroskopie radiokarpal wie<br />
mediokarpal durchgeführt werden muss (3).<br />
Bei den Graden I <strong>und</strong> II handelt es sich um<br />
Verletzungen ohne Beeinträchtigung der<br />
Stabilität, die Grade III <strong>und</strong> insbesondere IV<br />
(Abb. 5) repräsentieren instabile Situationen,<br />
die behandlungsbedürftig sind.<br />
Die Läsionen des TFCC werden nach der<br />
Einteilung von Palmer klassifiziert (13).<br />
Die Verletzungen des distalen Radioulnargelenkes<br />
(DRUG) können sowohl als knöcherne<br />
Verletzungen, als ligamentäre Verletzungen<br />
des TFCC wie auch als knöchern-ligamentäre<br />
Kombinationsverletzungen vorliegen.<br />
Die derzeit einzige Klassifikation der DRUG-<br />
Verletzungen von Fernandez teilt die Verletzungen<br />
in 3 Typen mit je 2 Untertypen ein (14).<br />
Die Abbildung 6 zeigt den arthroskopischen<br />
Bef<strong>und</strong> eines linken Handgelenkes mit einer<br />
Fernandez IIIA-Läsion.<br />
➔<br />
Autor <strong>und</strong> Jahr S-L L-T TFCC Anzahl<br />
Culp et Osterman 1995 55% 23% 54% 27<br />
Geissler et al. 1996 32% 15% 47% 60<br />
Lindau et al. 1997 54% 50% 78% 50<br />
Richards et al. 1997 29% 20% 88% 118<br />
Mehta et al. 2000 85% 61% 58% 31<br />
Eigene Patienten 1997 42% 20% 53% 45<br />
35
<strong>Fachbeiträge</strong><br />
Die Häufigkeit von ligamentären<br />
karpalen Begleitverletzungen<br />
Ligamentäre karpale Begleitverletzungen kommen<br />
bei distalen Radiusfrakturen sehr häufig<br />
vor (3, 15 - 18). Eine Übersicht über die Verteilung<br />
der einzelnen Läsionen gibt die Tabelle 2.<br />
Die unterschiedlichen Häufungen der verschiedenen<br />
Verletzungsmuster erklären sich<br />
wahrscheinlich aus den verschieden zusammengesetzten<br />
Patientenkollektiven.<br />
Die für das praktische Vorgehen wichtige<br />
Frage, welche Radiusfrakturen karpale Begleitverletzungen<br />
mit therapierelevanter Instabilität<br />
aufweisen, lässt sich aus den vorliegenden<br />
Arbeiten nicht eindeutig klären. Deshalb<br />
haben wir von 12/96 bis 11/97 fortlaufend bei<br />
allen Patienten mit frischer distaler Radiusfraktur,<br />
die wegen der Fraktur operiert wurden,<br />
in gleicher Sitzung eine Handgelenksarthroskopie<br />
durchgeführt. Dazu gehörten<br />
alle Patienten mit Frakturen, bei denen das<br />
Röntgenbild bereits den Verdacht auf eine<br />
karpale ligamentäre Begleitverletzung nahe<br />
legte, mit extraartikulären oder instabilen<br />
Extensionsfrakturen, Flexionsfrakturen, auch<br />
intraartikuläre Frakturen mit Stufenbildung.<br />
Es zeigte sich, dass bei fast der Hälfte der<br />
Patienten schwerwiegende interkarpale Begleitverletzungen<br />
(Geissler III <strong>und</strong> IV, Palmer<br />
1B <strong>und</strong> 1D mit DRUG-Instabilität, Fernandez<br />
IIIA mit DRUG-Instabilität) vorlagen (Tab. 3).<br />
Die Frakturen wurden nach der AO-Klassifikation<br />
eingeteilt. Je komplexer die Fraktur war,<br />
desto höher war der Anteil der therapierelevanten<br />
karpalen Begleitverletzungen (Abb. 7).<br />
Tabelle 3<br />
Karpale ligamentäre Begleitverletzungen der eigenen Patienten<br />
36<br />
Typ III A<br />
Abb. 6:<br />
Arthroskopischer Bef<strong>und</strong> eines linken<br />
Handgelenkes radiokarpal mit einer DRUG-<br />
Verletzung Typ Fernandez III A: Kombinierte<br />
Knochen-Weichteilverletzung mit intraartikulärer<br />
radioulnar verlaufender Fraktur des Radius,<br />
die in die Incisura ulnaris des Radius ausläuft<br />
<strong>und</strong> sich in einer kompletten quer verlaufenden<br />
Ruptur des Diskus triangularis fortsetzt<br />
(L=Lunatum)<br />
Die Analyse der therapierelevanten Begleitverletzungen<br />
in Abhängigkeit von Unfallmechanismus<br />
<strong>und</strong> Lebensalter ergab eine<br />
positive Korrelation mit dem Ausmaß der<br />
Gewalteinwirkung (Rasanztrauma) <strong>und</strong> mit<br />
der Höhe des Patientenalters.<br />
Intraartikuläre Frakturen sowie extraartikuläre<br />
Frakturen mit einer Dorsalkippung von mehr<br />
als 10° <strong>und</strong> mit einem Ulnarvorschub von<br />
mehr als 2 mm hatten vermehrt therapiebedürftige<br />
karpale Begleitverletzungen. Patienten<br />
unter 20 Jahren hatten auch bei ausgeprägter<br />
Dislokation keine Begleitverletzungen.<br />
In der Altersgruppe von 20 bis 50 Jahren<br />
traten therapiebedürftige Begleitverletzungen<br />
nur bei Rasanztraumen <strong>und</strong> intraartikulären<br />
Frakturen auf. Bei Patienten über 50<br />
Jahren kam es oft schon beim ebenerdigen<br />
Sturz zu therapiebedürftigen Begleitverletzungen.<br />
Anzahl in Prozent<br />
Gesamtkollektiv 45 100<br />
keine Begleitverletzung 14 31<br />
Begleitverletzung ohne Instabilität 9 20<br />
instabile Begleitverletzung 22 49<br />
Die Therapie der<br />
karpalen Begleitverletzungen<br />
Die Therapie der karpalen Begleitverletzungen<br />
erfolgt in der gleichen Sitzung wie die<br />
Behandlung der Radiusfraktur. Skapholunäre<br />
<strong>und</strong> lunotriquetrale Bandrupturen werden je<br />
nach Ausmaß der Instabilität durch offene<br />
Bandrefixation mit <strong>und</strong> ohne Augmentation<br />
durch dorsale Kapsulodese (19) oder Brunelli-<br />
Technik (20) oder durch geschlossene, arthroskopisch<br />
kontrollierte Reposition <strong>und</strong> Kirschnerdrahtfixation<br />
stabilisiert.<br />
TFCC-Rupturen werden arthroskopisch oder<br />
offen refixiert. Bei den genannten Rekonstruktionen<br />
ist eine postoperative Ruhigstellung<br />
zwischen 8 <strong>und</strong> 12 Wochen erforderlich. Je<br />
nach individueller Situation wird lediglich ein<br />
Debridement durchgeführt. Interkarpale<br />
Arthrodesen kommen bei der Behandlung<br />
der chronischen karpalen Instabilität zur<br />
Anwendung, in der akuten Situation werden<br />
sie jedoch nicht eingesetzt.<br />
Die Abbildung 8 zeigt die Röntgenbilder einer<br />
intraartikulären Fraktur mit Fraktur des Processus<br />
styloideus ulnae. Arthroskopisch liegen<br />
Rupturen des skapholunären <strong>und</strong> des<br />
lunotriquetralen Bandes vor (Abb. 9 <strong>und</strong> 10),<br />
<strong>und</strong> zwar mit Instabilitäten Geissler III (Abb.<br />
11 <strong>und</strong> 12),TFCC-Läsionen 1B (Abb. 13) <strong>und</strong> einer<br />
Abb. 7<br />
Abb. 7:<br />
Instabile Begleitverletzung nach AO-Frakturtyp
Abb. 9:<br />
Arthroskopischer Bef<strong>und</strong> radiokarpal<br />
der kompletten skapholunären<br />
Bandruptur mit in den Spalt<br />
eingeführten Tasthaken<br />
(S=Skaphoid, L=Lunatum)<br />
Abb. 8:<br />
Intraartikuläre Extensionsfraktur mit Unterbrechung<br />
der proximalen Gilulalinie skapholunär<br />
<strong>und</strong> Abbruch des Processus styloideus ulnae <strong>und</strong><br />
pathologisch vergrößertem skapholunärem<br />
Winkel im Seitbild<br />
chronischen TFCC-Läsion zentral-radial.<br />
Bei genauerem Hinsehen, sprich Arthroskopie,<br />
erweist sich die einfache intraartikuläre<br />
distale Radiusfraktur als komplexe<br />
Verletzung der Handwurzel (Abb. 14).<br />
Die Therapie der karpalen Begleitverletzungen<br />
bestand hier in der arthroskopisch kontrollierten<br />
Reposition skapholunär <strong>und</strong> lunotriquetral<br />
mit Kirschnerdrahtfixation (Abb. 15).<br />
Die postoperative Ruhigstellung betrug 12<br />
Wochen. Nach dieser Zeit wurden die Drähte<br />
entfernt, <strong>und</strong> die physiotherapeutische Nachbehandlung<br />
konnte beginnen.<br />
Abb. 10:<br />
Arthroskopischer Bef<strong>und</strong> radiokarpal<br />
der kompletten<br />
lunotriquetralen Bandruptur<br />
(T=Triquetrum, L=Lunatum)<br />
Abb. 12:<br />
Arthroskopischer Bef<strong>und</strong> mediokarpal<br />
bei lunotriquetraler<br />
Instabilität Geissler Grad III<br />
(T=Triquetrum, L=Lunatum)<br />
Das röntgenologische Ausheilungsergebnis<br />
nach 4 Jahren zeigt die karpalen Parameter<br />
im Normbereich (Abb. 16). Funktionell bestehen<br />
keinerlei Beeinträchtigungen.<br />
Zu Behandlungsergebnissen der karpalen<br />
Begleitverletzungen bei der distalen Radiusfraktur<br />
liegen in der Literatur bislang nur sehr<br />
wenige Daten vor. Von 8 mit perkutaner<br />
Kirschnerdrahtfixierung behandelten Patienten<br />
mit skapholunärer Instabilität Geissler<br />
III <strong>und</strong> IV wurden 7 im Durchschnitt 36<br />
Monate nach der Erstversorgung nachuntersucht<br />
(21). Dabei fanden sich je nach angewandtem<br />
Score bei 60 bis 100% der Fälle<br />
Abb. 11:<br />
Arthroskopischer Bef<strong>und</strong><br />
mediokarpal bei skapholunärer<br />
Instabilität Geissler Grad III<br />
(S=Skaphoid, L=Lunatum)<br />
NEWS<br />
Abb. 13:<br />
Arthroskopischer Bef<strong>und</strong> radiokarpal<br />
bei TFCC-Ruptur 1B<br />
(T=Triquetrum)<br />
exzellente Werte. Demgegenüber wiesen von<br />
20 ausschließlich konservativ behandelten<br />
Patienten mit radiologisch diagnostizierter<br />
skapholunärer Instabilität nach einem Jahr<br />
nur 2 ein gutes Ergebnis auf. 14 Patienten hatten<br />
ein mäßiges <strong>und</strong> 4 ein schlechtes Ergebnis,<br />
wobei innerhalb des ersten Jahres bereits<br />
acht Patienten wegen der Instabilität operiert<br />
werden mussten (22). Von 40 Patienten mit<br />
radiologisch dokumentierter skapholunärer<br />
<strong>und</strong> lunotriquetraler Instabilität kam es ohne<br />
Behandlung bei 61% innerhalb eines Jahres zu<br />
einer Verminderung der karpalen Höhe als<br />
Zeichen der zunehmenden Instabilität (23).<br />
➔<br />
37
*Im Vergleich mit einem NMH (Enoxaparin).<br />
Turpie AGG et al., Arch Intern Med 2002; 162: 1833 – 40.<br />
Turpie AGG et al., Lancet 2002; 359: 1721 – 6.<br />
Lassen MR et al., Lancet 2002; 359: 1715 – 20.<br />
Bauer K et al., N Engl J Med 2001; 345: 1305 – 10.<br />
Eriksson B et al., N Engl J Med 2001; 345: 1298 – 1304.<br />
ARIXTRA ® 2,5 mg/0,5 ml Injektionslösung, Fertigspritze. Wirkstoff:<br />
Fondaparinux-Natrium. Zusammensetzung: Jede Fertigspritze (0,5<br />
ml) enthält 2,5 mg Fondaparinux-Natrium. Sonstige Bestandteile:<br />
Natriumchlorid, Wasser für Injektionszwecke, Salzsäure, Natriumhydroxid.<br />
Anwendungsgebiete: Zur Prophylaxe venöser thromboembolischer<br />
Ereignisse (VTE) bei Patienten, die sich größeren orthopädischen<br />
Eingriffen an den unteren Extremitäten unterziehen müssen, wie<br />
beispielsweise Hüftfrakturen, größere Knie- oder Hüftersatzoperationen.<br />
Gegenanzeigen: Bekannte Überempfindlichkeit gegenüber<br />
Fondaparinux oder einem der sonstigen Bestandteile, aktive klinisch<br />
relevante Blutungen; akute bakterielle Endokarditis; schwere<br />
Nierenfunktionsstörungen. Nebenwirkungen: Häufig (≥ 1 % < 10 %):<br />
Funktionsstörungen der roten Blutkörperchen (Anämie), Blutungen<br />
(Blutungen an der Operationsstelle,<br />
gastrointestinal,<br />
Zur Thromboembolie –<br />
Prophylaxe, z. B. bei<br />
Hüftgelenkersatz<br />
Kniegelenkersatz<br />
Hüftfraktur<br />
Für ein Maximum in<br />
der Thromboembolie-<br />
Prophylaxe.<br />
Über 50% weniger Thromboembolien*<br />
Vergleichbar gute Verträglichkeit*<br />
Mehr Sicherheit durch<br />
synthetische Herstellung<br />
Neu<br />
in den Leitlinien<br />
zur Thromboembolie-Prophylaxe<br />
Es geht weiter<br />
Fondaparinux<br />
Hämaturie, pulmonal, Hämatome), Thrombozytopenie, Purpura, veränderte<br />
Leberfunktionstests, Ödeme. Gelegentlich (≥ 0,1 % < 1 %):<br />
Thrombozythämie, Schwindel, Benommenheit, Kopfschmerz, Blutdruckabfall,<br />
Übelkeit, Erbrechen, Bauchschmerzen, Dyspepsie,<br />
Gastritis, Verstopfung, Diarrhö, erythematöser Hautausschlag, Rash,<br />
Pruritus, Hautreaktionen an der Injektionsstelle, Fieber, periphere<br />
Ödeme, W<strong>und</strong>sekretion. Selten (≥ 0,01 % < 0,1 %): Allergische<br />
Reaktionen. Seit Markteinführung bzw. in anderen klinischen Studien<br />
wurde in seltenen Fällen von intrakraniellen/intrazerebralen <strong>und</strong><br />
retroperitonealen Blutungen berichtet. Verschreibungspflichtig.<br />
SANOFI-SYNTHELABO, 174 avenue de France, 75013 Paris,<br />
Frankreich<br />
Packungsgrößen: Packung mit 7 Fertigspritzen (N1), Packung mit 20<br />
Fertigspritzen (N2). Klinikpackung. Stand: Dezember 2003
Die bisherigen Erfahrungen zeigen, wie häufig<br />
<strong>und</strong> oft schwerwiegend die karpalen ligamentären<br />
Begleitverletzungen bei der distalen<br />
Radiusfraktur sind. Diese Zusatzverletzungen<br />
bergen eine eigene Problematik <strong>und</strong><br />
stellen wichtige Faktoren für das funktionelle<br />
Endergebnis dar. Die Gruppe der Verletzungen,<br />
die heute noch als distale Radiusfrakturen,<br />
als Radiusfrakturen loco typico oder<br />
als Colles’ Frakturen bezeichnet werden, ist<br />
offensichtlich sehr heterogen.<br />
Sie umfasst auch komplexe Verletzungen der<br />
gesamten Handwurzel. Eine definitive Diagnostik<br />
dieser Verletzungen ist, vor allem wenn<br />
keine statischen Fehlstellungen der Handwurzelknochen<br />
vorliegen, nur arthroskopisch<br />
möglich. Nur die Arthroskopie erlaubt die<br />
Einschätzung einer durch die Verletzung hervorgerufenen<br />
behandlungsbedürftigen karpalen<br />
Instabilität.<br />
Therapierelevante ligamentäre Begleitverletzungen<br />
kommen bei intraartikulären Frakturen<br />
<strong>und</strong> bei extraartikulären Frakturen mit<br />
starker Dislokation durch Dorsalabkippung<br />
<strong>und</strong> Verkürzung des Radius sehr häufig vor.<br />
Unser Therapiekonzept der distalen Radiusfraktur<br />
beinhaltet deshalb im Rahmen der<br />
Primärtherapie auch die Handgelenksarthroskopie<br />
bei den oben beschriebenen Frakturen,<br />
auch wenn die radiologischen Zeichen einer<br />
statischen karpalen Instabilität nicht vorliegen.<br />
Unser Ziel ist es, die relevanten ligamentären<br />
Begleitverletzungen primär gemeinsam<br />
mit der Fraktur zu behandeln.<br />
Dr. med. Sigm<strong>und</strong> Polzer<br />
Dr. med. Hartmuth Frobenius<br />
Dr. med. Hans-Werner Bouman<br />
Dr. med. Kai Witt<br />
Hand- <strong>und</strong> <strong>Fußchirurgie</strong>, Unfallchirurgie<br />
bouman@atos.de<br />
frobenius@atos.de<br />
polzer@atos.de<br />
www.hand-fusschirurgie.de<br />
Literaturliste bei den Verfassern<br />
■<br />
Abb. 14:<br />
Schema der knöchernen <strong>und</strong> interkarpalen<br />
ligamentären Verletzungen<br />
der Fraktur aus Abb. 11<br />
Abb. 15:<br />
Röntgenbef<strong>und</strong> der Fraktur aus Abb. 11<br />
nach Versorgung der Radiusfraktur mit<br />
Kirschnerdrähten <strong>und</strong> arthroskopisch<br />
kontrollierter Reposition <strong>und</strong> Kirschnerdrahtfixation<br />
skapholunär <strong>und</strong> lunotriquetral<br />
Abb. 16:<br />
Ausheilungsergebnis der Fraktur von<br />
Abb. 11 nach vier Jahren mit wiederhergestellten<br />
regelrechten anatomischen<br />
Verhältnissen radial <strong>und</strong> karpal<br />
NEWS<br />
Heidelberger<br />
Sonographiekurse<br />
der Stütz- <strong>und</strong><br />
Bewegungsorgane<br />
im Jahr 2004<br />
nach den Richtlinien der DEGUM<br />
<strong>und</strong> der KBV (§6)<br />
Leitung:<br />
Priv.-Doz. Dr. med. Gerd Gruber,<br />
DEGUM-Seminarleiter<br />
• Aufbaukurs:<br />
27.03. bis 28.03.2004<br />
Kursgebühr: 350 EUR (ÄIP/AIP: 250 EUR)<br />
(inkl. Kursskript <strong>und</strong> DEGUM-Plakette)<br />
• Abschlusskurs:<br />
20.11. bis 21.11.2004<br />
Kursgebühr: 350 EUR (ÄIP/AIP: 250 EUR)<br />
(inkl. Kursskript <strong>und</strong> DEGUM-Plakette)<br />
Auskunft <strong>und</strong> Anmeldung:<br />
Priv.-Doz. Dr. med. Gerd Gruber,<br />
ATOS-Praxisklinik<br />
Sekretariat Frau Stöhr<br />
Bismarckstr. 9-15, 69115 Heidelberg<br />
Tel.: 06221 / 983144<br />
Fax: 06221 / 983159<br />
e-mail: sono@atos.de<br />
39
<strong>Fachbeiträge</strong><br />
Die Verwendung von Cine Sequenzen in der Kardio-MRT ermöglicht die Beurteilung<br />
von Wandbewegungsstörungen in Ruhe <strong>und</strong> unter Belastung zum Nachweis oder<br />
Ausschluss von Ischämien ähnlich der Echokardiographie.<br />
Zahlreiche Publikationen haben dabei den hohen Stellenwert der pharmakologischen<br />
Stress Cine MRT vor allem mit Dobutamin gegenüber der Stress-Echokardiographie<br />
gezeigt. Die pharmakologische Stress Cine MRT, z.B. mit Dobutamin,<br />
erfordert jedoch unter Umständen einen hohen logistischen Aufwand vor allem in<br />
der Nachbetreuungsphase. Hinzu kommt eine Komplikationsrate ähnlich der des<br />
Herzkatheters. Daher ist diese Methode in erster Linie den kardiologischen Klinikzentren<br />
vorbehalten.<br />
Alternativ dazu haben wir für den ambulanten Einsatz vor allem bei Patienten, die<br />
fahrradergometrisch belastbar sind, die ergometrische Stress Cine MRT entwickelt.<br />
Aufgr<strong>und</strong> der neuen Technologien – vor allem<br />
unter Verwendung ultraschneller Sequenzen<br />
wie der balanced FFE oder balanced TFE<br />
Sequenzen mit Sensetechnologie – ist jetzt<br />
die Cine-Akquisition aller Herzabschnitte (der<br />
drei Kurzachsen <strong>und</strong> des Vierkammerblicks)<br />
noch während bzw. am Ende der Belastungsstufe<br />
innerhalb von maximal 25 bis 30 Sek<strong>und</strong>en<br />
möglich.<br />
Die ergometrische Belastung erfolgt durch<br />
ein auf die MR-Tischplatte montiertes Fahrradergometer<br />
unter Verwendung einer speziellen<br />
Schulterstütze, die die Lagekonstanz<br />
der Herzachse während der Untersuchung<br />
bzw. Belastung im Vergleich zu den Ruhe-<br />
Cine-Akquisitionen garantiert.<br />
Ziel der vorliegenden Studie ist es, die ergometrische<br />
Stress Cine MRT als alternative<br />
Methode zur pharmakologischen Stress Cine<br />
MRT vorzustellen. Die ergometrische Methode<br />
eignet sich vor allem bei Patienten, die<br />
zum Nachweis bzw. Ausschluss einer belastungsinduzierten<br />
Ischämie ambulant vorstellig<br />
werden.<br />
40<br />
Myokardiale Ischämiediagnostik mit der<br />
ergometrischen Stress Cine MRT<br />
Erfahrungen mit der Kardio-MR im ambulanten Betrieb<br />
von Wolfgang Wrazidlo<br />
Patientengruppen:<br />
In unserem ambulanten Kardio-MR-Zentrum<br />
wurden über einen Zeitraum von 3 Jahren insgesamt<br />
485 Patienten mit der Fragestellung<br />
eines relevanten belastungsinduzierten Ischämienachweises<br />
mittels Fahrradergometer<br />
untersucht. Die untersuchten Patienten gliederten<br />
sich dabei in zwei Gruppen.<br />
Gruppe 1 waren Patienten, die noch keinen<br />
Herzkatheter hatten <strong>und</strong> sich mit der Frage<br />
nach einem Ischämienachweis bzw. Ausschluss<br />
vorstellten.<br />
Gruppe 2 waren Patienten mit bekannter<br />
KHK, die bereits eine Herzkatheteruntersuchung<br />
hinter sich hatten <strong>und</strong> sich nach<br />
Bypass, Stent oder reiner PTCA mit der Frage<br />
nach einer eventuellen Progression der KHK<br />
vorstellten.<br />
Die Hauptindikationen für beide Gruppen<br />
waren nach den Häufigkeiten geordnet:<br />
1. unklare Belastungsdyspnoe sowie unklare<br />
thorakale Beschwerden,<br />
2. neu aufgetretene Rhythmusstörungen<br />
wie LSB, VHF oder höhergradige Rhythmusstörungen,<br />
3. langjährige Risikofaktoren (Rauchen,<br />
Hypertonus, Hypercholesterinämie) <strong>und</strong><br />
4. v.a. ischämische Kardiomyopathie.<br />
Ausschlusskriterien für beide Gruppen waren<br />
typische klinische Ischämiezeichen wie Angina<br />
pectoris sowie typische neu aufgetretene<br />
Ischämiezeichen im EKG, im Belastungs-EKG<br />
<strong>und</strong> in der Ruhe- bzw. Stress-Echokardiographie.<br />
Ein weiteres Ausschlusskriterium war<br />
die mangelnde ergometrische Belastbarkeit.<br />
Untersuchungsablauf:<br />
Die Untersuchungen erfolgten an einem 1,5<br />
Tesla Ganzkörper MRT der Fa. Philips (Gyroscan<br />
NT intera Release 8 bzw. 9 mit Sensitivity<br />
Encoding; maximale Gradientenfeldstärke 30<br />
mT/m). Als Herzspule diente eine synergy coil<br />
mit 5 Spulenelementen.<br />
Der Untersuchungsablauf in Ruhe beginnt<br />
mit der Aufnahme der drei Kurzachsen <strong>und</strong><br />
dem Vierkammerblick jeweils im Cine mode.<br />
Abb. 1<br />
Abb. 2
Dann folgt die fahrradergometrische Belastung<br />
auf der MR-Couch im Liegen entsprechend<br />
den Kriterien des Belastungs-EKGs einschließlich<br />
der Abbruchkriterien.<br />
Unmittelbar am Ende der ergometrischen<br />
Belastung werden die drei Kurzachsen <strong>und</strong><br />
der Vierkammerblick im Cine mode aufgenommen.<br />
Der Kurzachsen Cine mode beginnt<br />
mit dem apikalen Drittel, nun folgt das mediale<br />
<strong>und</strong> schließlich das basale Drittel.<br />
Zusätzlich wurden jedem Patienten am Ende<br />
der maximalen Belastungsstufe zwischen 0,5<br />
<strong>und</strong> 1 mg Atropin i.v. injiziert, um für die<br />
Datenakquisition die maximale Pulsfrequenz<br />
30 bis 40 Sek<strong>und</strong>en lang in Höhe der Ausbelastungsfrequenz<br />
zu erhalten. In diesem<br />
Zeitintervall am Ende der Belastung konnten<br />
dann die drei Kurzachsenschnitte <strong>und</strong> der<br />
Vierkammerblick jeweils im Cine mode mit 25<br />
Phasenbildern akquiriert werden. Für balanced<br />
FFE (TE: 1,7 msec, TR: 3,5 msec, Flip. 50 Grad,<br />
ohne Sensefaktor) betrug die Atemanhaltezeit<br />
ca. 8 bis 10 sec pro Cine-Schicht bei einer<br />
Pulsfrequenz von mindestens 120/min. Für<br />
balanced TFE (TE: 1,7 msec, TR: 3,4 msec, Flip.<br />
60 Grad, Sensefaktor 2) betrug die Atemanhaltezeit<br />
ca. 4 bis 5 sec pro Cine-Schicht.<br />
Abb. 3<br />
Abb. 4<br />
Bei allen Patienten stellt sich am Ende der<br />
Belastung eine physiologisch bedingte Hyperventilation<br />
ein. Die Atemanhaltezeiten waren<br />
mit 4 bis maximal 10 Sek<strong>und</strong>en jedoch derart<br />
kurz, dass in 96 % der Fälle zur visuellen<br />
Wandbewegungsanalyse die Qualität der<br />
Cine-Bildgebung störungsfrei <strong>und</strong> nicht veratmet<br />
beurteilt werden konnte.<br />
Eine eigens von uns konstruierte höhenverstellbare<br />
Schulterstütze diente dazu, dass alle<br />
Patienten am Ende der Belastung in den drei<br />
Kurzachsen <strong>und</strong> im Vierkammerblick die gleichen<br />
Schichteinstellungen wie bei den Ruheuntersuchungen<br />
hatten.<br />
Ergebnisse:<br />
Die Stress Cine MRT wurde von allen Patienten<br />
ohne Nebenwirkungen gut toleriert. Mit<br />
Hilfe des Vektor-EKGs konnte in allen Fällen<br />
eine verwertbare Triggerung des EKG-Signals<br />
erreicht werden. Von den untersuchten 485<br />
Patienten konnten jeweils 4 % der Patienten<br />
aus beiden Gruppen wegen Veratmung der<br />
Cine modes nicht beurteilt werden.<br />
Von 285 Patienten aus Gruppe 1 hatten 14<br />
Patienten einen belastungsinduzierten Ischämienachweis<br />
(5 %).<br />
Von den 185 Patienten aus Gruppe 2 hatten 22<br />
Patienten (12 %) einen belastungsinduzierten<br />
Ischämienachweis.<br />
Abb. 1:<br />
Vierkammerblick in Ruhe.<br />
Endsystolische Phase mit regelrechter<br />
Wandverdickung des linksventrikulären<br />
Myokards.<br />
Abb. 2:<br />
Kurzachse des apikalen Herzdrittels in Ruhe.<br />
Leichte Kontraktionsstörung apikal septal.<br />
Abb. 3:<br />
Vierkammerblick bei ergometrischer Belastung<br />
mit 75 Watt. Kontraktionsstörung mit fehlender<br />
systolischer Wandverdickung im septalen Bereich<br />
der Herzspitze entsprechend einem<br />
Ischämienachweis.<br />
Abb. 4:<br />
Kurzachse des apikalen Herzdrittels bei<br />
ergometrischer Belastung mit 75 Watt. Deutliche<br />
systolische Kontraktionsstörung mit fehlender<br />
systolischer Wanddickenzunahme vor allem<br />
septal entsprechend dem Ischämienachweis.<br />
Der Herzkatheterbef<strong>und</strong> ergab eine hochgradige<br />
Stenose der LAD im Segment 6.<br />
NEWS<br />
Die Lokalisation der Kontraktionsstörungen<br />
war in Gruppe 1 (Patienten ohne bekannte<br />
KHK) in 6 Fällen im Wesentlichen apikal, in 4<br />
Fällen medial <strong>und</strong> in 4 Fällen basal.<br />
Die Lokalisation der Kontraktionsstörungen in<br />
Gruppe 2 (Patienten mit bekannter KHK) war<br />
in 7 Fällen apikal, in 7 Fällen medial <strong>und</strong> in 8<br />
Fällen basal.<br />
Bei allen 14 Patienten aus Gruppe 1 wurden<br />
in der nachfolgenden Herzkatheteruntersuchung<br />
höhergradige Koronararterienstenosen<br />
nachgewiesen.<br />
Bei den 22 Patienten aus Gruppe 2 fand sich in<br />
allen Fällen ein pathologisches Korrelat mit<br />
Bypassverschlüssen <strong>und</strong> Instentstenosen.<br />
Zusammenfassung:<br />
Die ergometrische Stress Cine MRT ist am<br />
Ende der diagnostischen Kette mit der vorgestellten<br />
Technologie sehr gut einsetzbar,<br />
vor allem bei unklaren, nicht typischen klinischen<br />
Beschwerden <strong>und</strong> nicht eindeutigen<br />
Ischämiezeichen im EKG, Belastungs-EKG<br />
oder Echokardiogramm.<br />
Hinsichtlich des logistischen Aufwandes <strong>und</strong><br />
der geringen Komplikationsrate hat sich die<br />
ergometrische Stress Cine MRT als geeignete<br />
Methode im ambulanten Routinebetrieb<br />
gegenüber der pharmakologischen Stress-<br />
Untersuchung erwiesen.<br />
Anhand von zahlreichen Fallbeispielen (siehe<br />
auch RöFo vom November 2003) konnte gezeigt<br />
werden, dass die ergometrische Stress<br />
Cine MRT <strong>und</strong> damit auch die pharmakologische<br />
Stress Cine MRT aufgr<strong>und</strong> ihrer besseren<br />
Myokardbeurteilung im Bereich der Herzspitze<br />
der Echo- bzw. Stress-Echokardiographie<br />
hinsichtlich der Sensitivität <strong>und</strong> damit<br />
auch Spezifität deutlich überlegen ist.<br />
Insbesondere sind bei Stenosen bzw. Verschlüssen<br />
der LAD in den Segmenten 6 <strong>und</strong> 7<br />
die Kontraktionsstörungen im Bereich der<br />
Herzspitze zum Ischämienachweis mit der<br />
ergometrischen Stress Cine MRT exakt zu erkennen.<br />
Dr. med. Dipl. phys. Wolfgang Wrazidlo<br />
Radiologie, Kernspin, Computertomographie<br />
radiologie@atos.de<br />
■<br />
41
<strong>Fachbeiträge</strong><br />
Ellenbogenendoprothetik –<br />
Indikationen <strong>und</strong> Kontraindikationen<br />
von Sven Lichtenberg <strong>und</strong> Peter Habermeyer<br />
Die Standardindikation für den Einsatz der Ellenbogenendoprothese war <strong>und</strong> ist der<br />
Ersatz des rheumatisch destruierten Gelenks. Für den schmerzgeplagten Patienten<br />
bringt dieses Verfahren eine deutliche Verbesserung der Lebensqualität mit sich.<br />
Durch technische Verbesserungen in den letzten fünfzehn Jahren ließ sich der Kreis<br />
der Indikationen erweitern, so dass heute bei einer Vielzahl von Erkrankungen gute<br />
Ergebnisse erzielt werden können.<br />
Die ersten prothetischen Designs zum Ersatz<br />
des Ellenbogens bestanden in Hemiprothesen<br />
des distalen Humerus (Barr <strong>und</strong> Eaton, 1965)<br />
(2) oder der proximalen Ulna, wie die 1971 von<br />
Peterson <strong>und</strong> Janes (13) beschriebene Ausführung.<br />
Als Werkstoff verwendete man zunächst<br />
Vitallium. Auch andere Materialien<br />
wie Nylon, Acryl oder vulkanisierter Gummi<br />
kamen zur Anwendung.<br />
Die erste Ellenbogentotalprothese wurde<br />
1972 von Dee (5) unter Verwendung von Knochenzement<br />
implantiert. Diese frühen Prothesenmodelle<br />
stellten starr gekoppelte Systeme<br />
(„constrained prosthesis“) dar, die mit einer<br />
hohen Lockerungsrate behaftet waren. Diese<br />
Modelle kommen heute nicht mehr zum Einsatz.<br />
Die nächste Entwicklung ging dahin, die starre<br />
Verbindung der humeralen <strong>und</strong> der ulnaren<br />
Komponente soweit zu entkoppeln, dass die<br />
auftretenden Translations- <strong>und</strong> Rotationskräfte<br />
abgeschwächt wurden, mit dem Ziel,<br />
ein frühzeitiges Auslockern der Komponenten<br />
zu verhindern. Diese Prothesentypen werden<br />
als teilgekoppelt oder „semiconstrained“ beschrieben.<br />
Die Idee der frühen Modelle aufgreifend standen<br />
parallel zu den o.g. Designs auch reine<br />
Oberflächenersatzmodelle zur Verfügung. Da<br />
sie keine direkte Verbindung zwischen ulnarer<br />
<strong>und</strong> humeraler Komponente besitzen,<br />
werden sie als ungekoppelt oder „nonconstrained“<br />
bezeichnet (4).<br />
42<br />
Indikationen<br />
Die Indikationen zum totalendoprothetischen<br />
Gelenkersatz des Ellenbogens sind:<br />
1. Rheumatoide Arthritis<br />
2. posttraumatische Arthrose<br />
3. Osteoarthrose<br />
4. akute, nicht rekonstruierbare distale<br />
Humerustrümmerfraktur<br />
Rheumatoide Arthritis<br />
Die Auswahl der operativen Methode beim<br />
Befall des Ellenbogengelenks im Rahmen der<br />
rheumatoiden Arthritis (RA) ist abhängig vom<br />
Stadium. Die radiologischen Stadien I <strong>und</strong> II<br />
(erhaltener Gelenkspalt) bedürfen neben der<br />
medikamentösen Basistherapie beim Auftreten<br />
von Schmerzen <strong>und</strong> Bewegungseinschränkungen<br />
einer Synovektomie, die heute<br />
in der Regel arthroskopisch ausgeführt werden<br />
kann.<br />
Bei besonders ausgeprägtem Befall des radiohumeralen<br />
Gelenkanteils muss auch eine<br />
Radiusköpfchenresektion erwogen werden.<br />
Hierbei gilt es jedoch abzuwägen, inwieweit<br />
das Fehlen des Radiusköpfchens, das zuvor als<br />
sek<strong>und</strong>ärer Valgusstabilisator wirkte, bei Fortschreiten<br />
der rheumatoiden Erkrankung einer<br />
Valgusinstabilität Vorschub leistet.<br />
In der Regel sollte das Radiusköpfchen erhalten<br />
bleiben.<br />
Im radiologischen Stadium III (Aufhebung des<br />
Gelenkspalts) oder Stadium IV (erhebliche<br />
resorptive Arthropathie) besteht letztlich die<br />
Indikation zum prothetischen Gelenkersatz.<br />
Da die Gr<strong>und</strong>erkrankung auch zu Veränderungen<br />
der Gelenkkapsel <strong>und</strong> der Kollateralbänder<br />
führt, die dann neben dem Gelenkverbrauch<br />
auch eine Instabilität bedingen,<br />
ist für das Gros der Rheumapatienten eine<br />
„Semiconstrained“-Prothese zu empfehlen.<br />
Dieser Prothesentyp bewirkt die sofortige<br />
Stabilität des Gelenks <strong>und</strong> dadurch bedingt<br />
auch eine Verkürzung der Rehabilitationsdauer.<br />
Ferner ermöglicht dieser Prothesentyp<br />
bei schwacher Knochensubstanz oder gar bei<br />
Knochendefekten eine bessere Stabilität <strong>und</strong><br />
Verankerung der Implantate. Somit empfehlen<br />
wir die teilverkoppelte Ellenbogenprothese<br />
bei Patienten mit RA im Stadium III <strong>und</strong><br />
IV, bei vorliegender Osteoporose, Knochendefiziten,<br />
der Arthritis mutilans <strong>und</strong> bei jungen<br />
Rheumatikern (< 40 Jahre) mit hohem<br />
funktionellem Anspruch.<br />
Als Ausnahme hierzu muss der juvenile Rheumatiker<br />
mit zerstörtem Gelenk in der 2. oder<br />
3. Lebensdekade angesehen werden. Trotz des<br />
hohen Funktionsanspruchs sollte bei diesen<br />
Patienten primär eine Oberflächenprothese<br />
gewählt werden, da sich die Revisionsoperation<br />
höchstwahrscheinlich nicht vermeiden<br />
lässt. Bei der Primärimplantation einer ungekoppelten<br />
Prothese wird weniger Knochen<br />
reseziert <strong>und</strong> die Kollateralbänder werden<br />
geschont. Dies ist dann beim Revisionseingriff<br />
mit Wechsel auf eine teilgekoppelte<br />
Prothese von Vorteil.
Posttraumatische Arthrose<br />
Leichtere posttraumatische Fälle können mit<br />
einem arthroskopischen Debridement erfolgreich<br />
behandelt werden. Steht die Bewegungseinschränkung<br />
bei noch intakten Gelenkflächen,<br />
aber verschmälertem Gelenkspalt im<br />
Vordergr<strong>und</strong> der Beschwerden, so kann eine<br />
offene Arthrolyse oder auch eine Distraktionsarthroplastik<br />
durchgeführt werden.<br />
Wenn die Gelenkflächen jedoch zerstört sind<br />
<strong>und</strong> die Beweglichkeit eingeschränkt ist, so<br />
besteht die Indikation zum Gelenkersatz.<br />
Bei posttraumatischen Arthrosen wird zurzeit<br />
die Implantation von Totalprothesen empfohlen,<br />
wenn die Patienten älter als 60 Jahre<br />
sind. Bei jüngeren Patienten stehen die oben<br />
genannten Alternativen zur Verfügung.<br />
Die Wahl des Prothesentyps hängt von der<br />
Pathomorphologie der Veränderungen ab. Im<br />
Fall von massiven heterotopen Ossifikationen,<br />
die auch die Kollateralbänder betreffen<br />
<strong>und</strong> folglich auch intraoperativ entfernt<br />
werden müssen, ist ein „semiconstrained“<br />
Design zu empfehlen. Schneeberger et al. (15)<br />
berichten bei 41 Patienten nach einem Followup<br />
von durchschnittlich 5 Jahren 39% exzellente,<br />
44% gute <strong>und</strong> 44% zufrieden stellende<br />
Ergebnisse. Nur 12% der Patienten hatten ein<br />
schlechtes Ergebnis. Nach dieser Zeit war bei<br />
95% der Patienten die Prothese noch nicht<br />
revidiert worden.<br />
Wenn das Problem eher in der Zerstörung der<br />
Gelenkflächen liegt <strong>und</strong> der Bandapparat stabil<br />
ist, so wird ein Oberflächenersatz empfohlen,<br />
da dieser in Bezug auf die Standzeit<br />
Vorteile haben soll (4).<br />
Abb. 1:<br />
Patientenlagerung:<br />
Der Patient wird in Seitenlage<br />
gebracht <strong>und</strong> der betroffene Arm<br />
über einem gepolsterten<br />
Armbänkchen fixiert.<br />
Abb. 2:<br />
Intraoperativer Situs<br />
nach Einbringen der humeralen<br />
<strong>und</strong> ulnaren Komponenten<br />
(IBP-Prothese, Fa. Biomed).<br />
Guter Gelenkschluss.<br />
Fehlverheilte Frakturen des distalen Humerus<br />
(nach konservativer oder osteosynthetischer<br />
Versorgung) können ebenso wie Pseudarthrosen<br />
Indikationen zur Ellenbogenprothese<br />
darstellen. Hier sind dann bei entsprechend<br />
notwendiger Osteotomie die teilgekoppelten<br />
Implantate zu verwenden, da durch die<br />
Resektion der pseudarthrotischen oder fehlverheilten<br />
Fragmente auch die Ansätze der<br />
stabilisierenden Kollateralbänder verloren<br />
gehen. Ein etwaiger Kraftverlust der Ellenbogen-,<br />
Unterarm-, Handgelenk- oder Handmuskulatur,<br />
der nach Resektion der knöchernen<br />
Ansätze an den Epicondylen zu erwarten<br />
wäre, lässt sich nicht verifizieren. McKee et al.<br />
(11) zeigten, dass der Kraftunterschied für<br />
Pronation, Supination, Handgelenkflexion<br />
<strong>und</strong> -extension sowie für die Griffstärke nicht<br />
signifikant war.<br />
NEWS<br />
Osteoarthrose<br />
Die Ellenbogenarthrose betrifft nur 2% der<br />
Bevölkerung (16). Ihre Therapie ist zunächst<br />
konservativ. Erst bei größeren Osteophyten<br />
<strong>und</strong> bei beginnender Bewegungseinschränkung<br />
wird eine operative Therapie notwendig.<br />
Zunächst können die Beschwerden durch<br />
ein arthroskopisches Kapselrelease <strong>und</strong> die<br />
arthroskopische Entfernung von Osteophyten<br />
deutlich gelindert werden. Bei starken Einschränkungen<br />
mit Osteophyten ist die sog.<br />
ulnohumerale Arthroplastik zu empfehlen.<br />
Hierbei werden von dorsal zunächst Osteophyten<br />
am Olecranon entfernt <strong>und</strong> dann<br />
nach Fensterung der Fossa olecrani Osteophyten<br />
am Processus coronoideus abgetragen<br />
<strong>und</strong> ein Kapselrelease durchgeführt.<br />
Morrey et al. (12), Phillips et al. (14) <strong>und</strong> Antuna<br />
et al. (1) haben mit dieser von Kashiwagi (9)<br />
beschriebenen Technik gute Resultate erzielt.<br />
Kommt es zum Vollbild einer Cubitalarthrose<br />
mit Aufbrauch des Gelenkspaltes unter<br />
Schmerzen <strong>und</strong> erheblichen Bewegungseinschränkungen,<br />
so besteht beim Patienten<br />
unter 65 Jahren die Indikation zur Interpositionsarthroplastik,<br />
beim Patienten über 65<br />
Jahren die Indikation zur Totalendoprothese.<br />
Ist das Gelenk stabil, so kann ein Oberflächenersatz<br />
verwendet werden. Bei erheblichen<br />
Kontrakturen muss intraoperativ ein<br />
Release der Kollateralbänder erfolgen. Zur<br />
Vermeidung frühzeitiger Lockerungen sollte<br />
hier eine teilgekoppelte Prothese zum Einsatz<br />
kommen.<br />
➔<br />
43
<strong>Fachbeiträge</strong><br />
Abb. 3:<br />
Prä- <strong>und</strong> postoperatives Röntgenbild einer<br />
Cubitalarthrose, die mit einer ungekoppelten<br />
Prothese versorgt wurde. Es handelte sich um<br />
eine primäre Ellenbogenarthrose bei Stabilität<br />
der Kollateralbänder.<br />
Interessanterweise gibt es in der Literatur nur<br />
wenige Berichte über die Resultate von Ellenbogenprothesen<br />
bei Patienten mit Cubitalarthrose.<br />
Die Arbeitsgruppe um Morrey (10)<br />
berichtet von nur 5 Patienten mit Osteoarthrose.<br />
Nach fünf Jahren mussten bei 2<br />
Patienten die Prothesen revidiert werden.<br />
Daraus folgerten die Autoren, dass trotz guter<br />
subjektiver Ergebnisse Totalprothesen bei<br />
Cubitalarthrose nur dann Verwendung finden<br />
sollten, wenn alle anderen Therapieoptionen<br />
erfolglos oder für den Patienten inakzeptabel<br />
sind. Espag et al. (6) dagegen operierten von<br />
179 Patienten 13 mit degenerativer Arthrose.<br />
44<br />
Nach 8 Jahren musste wegen Lockerung nur<br />
eine Prothese gewechselt werden. Alle anderen<br />
Prothesen waren intakt <strong>und</strong> stabil. Sie<br />
schlossen daraus, dass die Totalendoprothetik<br />
mit einem ungekoppelten Implantat bei<br />
Cubitalarthrose das adäquate Mittel sei, um<br />
eine gute Schmerzlinderung <strong>und</strong> Funktionsverbesserung<br />
zu erreichen.<br />
Akute Fraktur<br />
Die Therapie der Wahl ist bei distalen<br />
Humerusfrakturen die offene Reposition <strong>und</strong><br />
Osteosynthese. Bei schlechter Knochenqualität,<br />
z.B. Osteoporose, oder bei einem höheren<br />
multifragmentären Frakturtyp ist dies nicht<br />
möglich. Hier kann alternativ auch eine teilgekoppelte<br />
Ellenbogenprothese indiziert<br />
sein. Die Indikation ist jedoch streng zu stellen.<br />
Sie ist limitiert auf Patienten, die älter als<br />
65 Jahre sind, <strong>und</strong> bei denen eine stabile<br />
Osteosynthese nicht möglich erscheint.<br />
Die typischen Bef<strong>und</strong>e sind:<br />
1. Multifragmentär mit Knochensubstanzverlust<br />
2. schwere Osteoporose<br />
3. vorbestehende Gelenkschäden wegen<br />
rheumatoider oder anderer inflammatorisch-destruierender<br />
Erkrankungen.<br />
Die kleine Zahl an Patienten, die im Akutfall<br />
so behandelt wurde, unterstreicht die strenge<br />
Indikationsstellung. An der Mayo Clinic wurden<br />
in einem Zeitraum von 10 Jahren nur 21<br />
akute distale Humerusfrakturen mit einer pri-<br />
Abb. 4:<br />
Postoperatives Röntgenbild einer „semiconstrained“-<br />
Ellenbogenprothese vom Typ Coonrad-Morrey<br />
(Fa. Zimmer) nach posttraumatischer Arthrose <strong>und</strong><br />
kollateraler Instabilität.<br />
mären Prothesenimplantation behandelt (3).<br />
In anderen Institutionen ist die Ellenbogenprothese<br />
bei älteren Patienten inzwischen die<br />
erste Wahl bei distalen Humerusfrakturen (7,<br />
8).<br />
Kontraindikationen<br />
Absolute Kontraindikationen:<br />
Der floride Infekt stellt eine absolute Kontraindikation<br />
zur Implantation einer Ellenbogenprothese<br />
dar. Die infizierte Ellenbogenprothese<br />
unterliegt einem zweizeitigen<br />
Wechsel: Nach Ausbau der Prothese <strong>und</strong> des<br />
gesamten Knochenzements sind die Einlage<br />
von antibiotikahaltigen Spacern <strong>und</strong> die systemische<br />
Antibiose von mindestens 6 Wochen<br />
Dauer notwendig, bevor die Reimplantation<br />
mit antibiotikahaltigem Knochenzement <strong>und</strong><br />
begleitender systemischer Prophylaxe erfolgen<br />
kann.<br />
Relative Kontraindikationen:<br />
Der kontrakte Ellenbogen nach Trauma mit<br />
Zerstörung der Gelenkfläche limitiert den<br />
Erfolg einer Prothese. Nach Knochenresektion<br />
<strong>und</strong> Implantation einer teilgekoppelten Prothese<br />
ist jedoch ein deutlicher Zugewinn an<br />
Funktion zu erwarten.<br />
Lähmungen von Trizeps <strong>und</strong>/oder Bizeps stellen<br />
ebenfalls Kontraindikationen dar, da keine<br />
Verbesserung der aktiven Beweglichkeit erwartet<br />
werden kann, wenn keine Transpositionen<br />
(z.B. M. latissimus dorsi für den Trizeps<br />
<strong>und</strong> M. pectoralis major für den Bizeps)<br />
durchgeführt werden.<br />
➔
<strong>Fachbeiträge</strong><br />
46<br />
Literatur<br />
1. Antuna SA, Morrey BF, Adams RA, O’Driscoll SW (2002).<br />
Ulnohumeral arthroplasty for primary degenerative arthritis<br />
of the elbow. J Bone Joint Surg 84A: 2168-2173<br />
2. Barr JS, Eaton RG (1965). Elbow reconstruction with a new<br />
prothesis to replace the distal end of the humerus. A case<br />
report. J Bone Joint Surg 47A: 1408-13<br />
3. Cobb TK, Morrey BF (1997). Total elbow arthroplasty as<br />
primary treatment for distal humeral fractures in elderly<br />
patients. J Bone Joint Surg 79A: 826-831<br />
4. Coonrad WP (2000). Elbow Arthroplasty: Historical<br />
perspective and current concepts. In: Morrey BF (ed), The<br />
elbow and its disorders. 3rd edition WB Sa<strong>und</strong>ers<br />
Philadelphia, Pa<br />
5. Dee R (1972). Total replacement arthroplasty of the elbow<br />
for rheumatoid arthritis. J Bone Joint Surg 54B: 88-95<br />
6. Espag MP, Back DL, Clark DI, Lunn PG (2003). Early results of<br />
the Souter-Strathclyde unlinked total elbow arthroplasty in<br />
patients with osteoarthritis. J Bone Joint Surg 85B: 351-353<br />
7. Gambirasio R, Riand N, Stern R, Hoffmeyer P (2001). Total<br />
elbow arthroplasty for complex fractures of the distal<br />
humerus. J Bone Joint Surg 83B: 974-978<br />
8. Garcia JA, Mykula R, Stanley D (2002). Complex fractures of<br />
the distal humerus in the elderly – the role of total elbow<br />
replacement as primary treatment. J Bone Joint Surg 84B:<br />
812-816<br />
9. Kashiwagi D (1978). Intraarticular changes of the osteoarthritic<br />
elbow, especially about the fossa olecrani. J Jap<br />
Orthop Assn 52: 1367-1382<br />
10. Kozak TKW, Adams RA, Morrey BF (2000). Total elbow<br />
arthroplasty for primary osteoarthritis. In: Morrey BF (ed.),<br />
The elbow and its disorders. WB Sa<strong>und</strong>ers, Philadelphia, Pa<br />
11. McKee MD, Pugh DMW, Richards RR, Pedersen E, Jones C,<br />
Schemitsch EH (2003). Effect of humeral condylar resection<br />
on strength and functional outcome after semiconstrained<br />
total elbow arthroplasty. J Bone Joint Surg 85A: 802-807<br />
12. Morrey BF (1992). Primary degenerative arthritis of the<br />
elbow: treatment by ulnohumeral arthroplasty. J Bone<br />
Joint Surg 74B: 409-413<br />
13. Peterson LFA, Janes JA (1971). Surgery of the rheumatoid<br />
elbow. Orthoped Clin North Am 2: 667-677<br />
14. Phillips NJ, Ali A, Stanley D (2003). Treatment of primary<br />
degenerative arthritis of the elbow by ulnohumeral arthroplasty.<br />
J Bone Joint Surg 85B: 347- 350<br />
15. Schneeberger AG, Adams R, Morrey BF (1997).<br />
Semiconstrained total elbow replacement for the treatment<br />
of post-traumatic osteoarthrosis. J Bone Joint Surg<br />
78A: 1211-1222<br />
16. Stanley D (1994). Prevalance and etiology of symptomatic<br />
elbow osteoarthritis. J Shoulder Elbow Surg 3: 386-389<br />
Schlechte Compliance oder schwere körperliche<br />
Tätigkeit auf Seiten des Patienten sollten<br />
den Chirurgen eher davon abhalten, eine<br />
Prothese zu implantieren. Auch der Wille des<br />
Patienten, weiterhin an Schlag- <strong>und</strong> Rasanzsportarten<br />
teilzunehmen, macht eine strenge<br />
Überprüfung der Indikation erforderlich, da<br />
derartige Belastungen eine frühe Lockerung<br />
<strong>und</strong> PE-Abrieb mit sich bringen.<br />
Zusammenfassung<br />
Der endoprothetische Gelenkersatz des Ellenbogengelenks<br />
hat in den letzten 15 Jahren<br />
eine deutliche Verbesserung erfahren, sowohl<br />
im Hinblick auf die Technik als auch auf die<br />
Implantate. Hierdurch kann nunmehr eine<br />
Vielzahl von Erkrankungen mit guten Ergebnissen<br />
behandelt werden. War die Ellenbogenprothetik<br />
historisch auf den Einsatz im<br />
rheumatischen Ellenbogen beschränkt, so ist<br />
die Indikation zur Implantation um einige<br />
Diagnosen erweitert worden.<br />
Trotz der in der Literatur berichteten guten<br />
Ergebnisse ist die Indikation streng zu stellen.<br />
Aufgr<strong>und</strong> der möglichen Implantatkomplikationen<br />
mit Lockerungen <strong>und</strong> PE-Verbrauch ist<br />
die Ellenbogenprothetik dem älteren Patienten<br />
von über 65 Jahren vorbehalten. Beim jüngeren<br />
Patienten muss neben der zu Gr<strong>und</strong>e<br />
liegenden Diagnose auch seine Compliance<br />
<strong>und</strong> sein Leistungsanspruch in die Entscheidung<br />
mit einbezogen werden. Alternative<br />
Verfahren wie arthroskopische oder offene<br />
Arthrolysen, die ulnohumerale Arthroplastik<br />
(Kashiwagi) oder die Interpositions- oder<br />
Distraktionsarthroplastik müssen mit ihren<br />
Indikationen <strong>und</strong> technischen Möglichkeiten<br />
bekannt sein <strong>und</strong> bei der Differentialtherapie<br />
mitbedacht werden.<br />
Dr. Sven Lichtenberg<br />
Prof. Dr. Peter Habermeyer<br />
Schulter- <strong>und</strong> Ellenbogenchirurgie<br />
wissenschaft@atos.de<br />
■
Die minimalinvasive OP-Technik bei<br />
Hüftendoprothesen-Implantation<br />
von Gerd Gruber<br />
Nachdem an anderen Gelenken, wie z.B. am Schulter- oder am Kniegelenk, minimalinvasive<br />
Verfahren längst standardisiert sind, etablieren sich nun auch in der Endoprothetik<br />
des Hüftgelenks minimalinvasive Verfahren.<br />
Der endoprothetische Ersatz des Hüftgelenkes<br />
bei Coxarthrose <strong>und</strong> Schenkelhalsfrakturen<br />
wird in den USA als „der erfolgreichste<br />
operative Eingriff des letzten Jahrh<strong>und</strong>erts“<br />
eingestuft.<br />
Mehr als einh<strong>und</strong>ert Jahre sind vergangen,<br />
seit T. Gluck 1891 mit seinen wegweisenden<br />
Arbeiten den Gr<strong>und</strong>stein der Endoprothetik<br />
gelegt hat. Vor 65 Jahren erfolgte die erste<br />
Implantation einer Hüftgelenk-Totalendoprothese<br />
durch Wiles in London (1938).<br />
Heute zählt die OP-Technik zur Implantation<br />
von Hüftgelenkendoprothesen – seien diese<br />
zementfrei oder mit Zement fixiert – längst<br />
zu den Standardverfahren.<br />
Am Knie- <strong>und</strong> am Schultergelenk haben sich<br />
minimalinvasive Eingriffe durch arthroskopische<br />
Techniken längst etabliert. Dagegen ist<br />
der minimalinvasive Zugang zum Hüftgelenk<br />
ein Novum. Hierbei sind zwei OP-Verfahren<br />
gr<strong>und</strong>legend zu unterscheiden:<br />
➔ Minimalinvasive Technik mit einem einzigen,<br />
kurzen Hautschnitt<br />
(single-incision-technique).<br />
➔ Minimalinvasive Technik mittels mehrerer<br />
kleiner Haut-Inzisionen<br />
(multi-incision-technique).<br />
Beide Verfahren sind bei Primärimplantationen<br />
von Hüftgelenk-Totalendoprothesen<br />
(TEP) möglich. Bei Endoprothesen-Wechseleingriffen<br />
sind diese OP-Techniken aufgr<strong>und</strong><br />
des kleinen OP-Zuganges mit seiner eingeschränkten<br />
Übersicht derzeit nicht einsetzbar.<br />
Indikationen der minimalinvasiven Hüft-TEP<br />
➔ Primäre <strong>und</strong> sek<strong>und</strong>äre Coxarthrosen<br />
bei normalgewichtigen Patienten<br />
➔ Primäre <strong>und</strong> sek<strong>und</strong>äre Femurkopfnekrosen<br />
bei normalgewichtigen Patienten<br />
Die minimalinvasive Technik mit<br />
einem einzigen, kurzen Hautschnitt<br />
Bei dieser Technik erfolgt der etwa 7 bis 10 cm<br />
lange Zugang wie beim konventionellen<br />
Hüftgelenk-Zugang nach Bauer über <strong>und</strong> proximal<br />
des Trochanter major. Eine Fortführung<br />
des Hautschnittes nach distal (wie bisher bei<br />
diesem Zugang üblich) erfolgt nicht. Auch<br />
nach proximal ist der Hautschnitt deutlich<br />
kürzer als gewohnt. Nach Vorpräparation<br />
durch das Subcutangewebe, Darstellen <strong>und</strong><br />
Spalten des Tractus iliotibialis erfolgt der Zugang<br />
zum Hüftgelenk zwischen den Muskelschichten.<br />
Die früher übliche Ablösung <strong>und</strong><br />
Durchtrennung der Muskulatur am Trochanter<br />
major ist nicht mehr erforderlich. Nach Darstellung<br />
des Hüftgelenkes wird die Gelenkkapsel<br />
reseziert. Sodann werden Hohmann-<br />
Haken eingesetzt, um den Schenkelhals darzustellen.<br />
Es folgt die Schenkelhals-Osteotomie<br />
<strong>und</strong> die Resektion des Femurkopfes.<br />
Nun wird ein Retraktor eingesetzt, um das<br />
proximale Femurende abzudrängen, <strong>und</strong> die<br />
NEWS<br />
Präparation des Acetabulum erfolgt. Die Pfannenkomponente<br />
ist auch beim minimalinvasiven<br />
Zugang zementiert oder zementfrei – als<br />
Schraubpfanne oder als Pressfitpfanne – einsetzbar.<br />
Anschließend wird nach Absenken des<br />
gegenseitigen Oberschenkels das Femur in die<br />
typische „Vierer-Position“ in maximaler Adduktionsstellung<br />
bei gleichzeitiger Außenrotationsstellung<br />
von 90° gebracht. In dieser<br />
Position wird das proximale Femur wie im herkömmlichen<br />
Verfahren für die Aufnahme des<br />
Endoprothesen-Stieles vorbereitet. Die Implantation<br />
des Endoprothesenstieles erfolgt wie<br />
bisher, zementfrei oder zementiert fixiert.<br />
Anschließend wird die erforderliche Halslänge<br />
des Endoprothesenkopfes ermittelt, der Original-Keramik-<br />
oder Metallkopf mit entsprechender<br />
Halslänge <strong>und</strong> entsprechendem Durchmesser<br />
aufgesetzt <strong>und</strong> das Gelenk reponiert.<br />
Der W<strong>und</strong>verschluss betrifft nun lediglich den<br />
Tractus iliotibialis, das Subcutangewebe <strong>und</strong><br />
die Haut, da keine Muskeldurchtrennung oder -<br />
ablösung erfolgt ist.<br />
Die minimalinvasive Technik mit<br />
mehreren kurzen Hautinzisionen<br />
Auch bei diesem Verfahren wird die Glutealmuskulatur<br />
weder durchtrennt noch abgelöst.<br />
Erforderlich sind jedoch mehrere kleine Hautinzisionen,<br />
um das Acetabulum <strong>und</strong> das proximale<br />
Femur präparieren <strong>und</strong> die Endoprothesen-Komponenten<br />
implantieren zu können.<br />
Bislang können mit dieser Technik nur ausgewählte<br />
Stiele bzw. sogenannte „Kurzschäfte“<br />
verankert werden. ➔<br />
47
<strong>Fachbeiträge</strong><br />
Der entscheidende Vorteil der vorgestellten<br />
minimalinvasiven single-incision-technique<br />
im Vergleich zur Technik mittels mehrerer<br />
Hautinzisionen ist die unvergleichlich bessere<br />
Übersicht über das OP-Gebiet. Auch die<br />
Verwendung konventioneller Stielsysteme ist<br />
hier möglich, während die OP-Technik mit<br />
mehreren Hautinzisionen systembedingt die<br />
Verwendung metaphysär verankerter Kurzschaftsysteme<br />
favorisiert. Auch die Länge des<br />
Hautschnittes <strong>und</strong> der Weichteilschaden sind<br />
bei der single-incision-technique kleiner als<br />
die Addition der Zugänge bei der multi-incision-technique.<br />
Kontraindikationen<br />
Bei Adipositas mit entsprechend tief liegendem<br />
OP-Situs stoßen beide Verfahren an ihre<br />
Grenzen. Auch bei einer Hüftgelenk-Dysplasie<br />
mit erforderlichem Pfannenaufbau ist die<br />
minimalinvasive Technik kontraindiziert, da<br />
für einen solchen Eingriff die Größe des<br />
Zugangs nicht ausreicht. Gleichermaßen ist<br />
die Implantation von Pfannenstützschalen<br />
(z.B. Burch-Schneider-Ring, Müller-Pfannendachschale,<br />
Eichler-Ring o.ä.) über diese kleinen<br />
Zugänge nicht möglich.<br />
Literatur beim Verfasser<br />
Priv.-Doz. Dr. med. Gerd Gruber<br />
Endoprothetik des Hüft- <strong>und</strong> Kniegelenkes<br />
gruber@atos.de<br />
www.endo-prothese.de<br />
Kontraindikationen der<br />
minimal-invasiven Hüft-TEP<br />
➔ Adipositas<br />
➔ Anatomische Normabweichungen des<br />
proximalen Femurendes<br />
➔ Erforderlicher Pfannenaufbau z.B. bei<br />
Hüftgelenk-Dysplasie<br />
48<br />
Abb. 2 b<br />
Abb. 2 a<br />
Vorteile der minimalinvasiven Hüft-TEP im<br />
Vergleich zur konventionellen OP-Technik<br />
➔ Kleinerer Operationszugang<br />
➔ Gewebeschonendes Verfahren<br />
➔ Geringerer Blutverlust<br />
➔ Mobilisation <strong>und</strong> Rehabilitation<br />
erleichtert<br />
➔ Geringere Atrophie der pelvitrochanteren<br />
Muskulatur<br />
➔ Sofortige Belastbarkeit möglich<br />
Abb 1:<br />
Zugang zum rechten Hüftgelenk in<br />
minimalinvasiver Technik<br />
Abb. 2 c<br />
Abb. 2 a-c:<br />
57-jähriger Patient mit primärer Coxarthrose rechts:<br />
Praeoperative Röntgen-Beckenübersichtsaufnahme<br />
mit eingezeichneter Pfannenposition (a) <strong>und</strong> postoperative<br />
Röntgenaufnahmen des rechten<br />
Hüftgelenkes in 2 Ebenen (b <strong>und</strong> c).
Die Instabilität der Lendenwirbelsäule<br />
von Peter-Michael Zink, Jochen Feil <strong>und</strong> Gerald Mose<br />
Die Instabilität eines oder mehrerer Lumbalsegmente ist häufig die Ursache von therapierefraktären<br />
Lumbalgien. Die Instabilität selbst kann Operationsfolge sein oder aus<br />
innerer Ursache entstehen. Im folgenden Übersichtsartikel geht es um Beschwerdebild,<br />
Ursachen <strong>und</strong> mögliche therapeutische Konsequenzen.<br />
Eine häufige Ursache für Rückenschmerzen<br />
im Lumbalbereich, oder neudeutsch „Low Back<br />
Pain“, ist die Instabilität eines oder mehrerer<br />
Bewegungssegmente.<br />
Hier endet allerdings schon der Konsens. Zur<br />
Frage, was „Instabilität“ eigentlich ist, wie man<br />
sie definiert <strong>und</strong> behandelt, besteht eine nahezu<br />
unüberschaubare Vielfalt an Ansichten<br />
<strong>und</strong> Meinungen.<br />
Einigkeit besteht wohl zumindest über die<br />
folgende Definition:<br />
„Instabilität eines Bewegungssegments der<br />
Wirbelsäule bedeutet, dass sich zwei benachbarte<br />
Wirbel anders als in den physiologischen<br />
Grenzen gegeneinander bewegen können."<br />
Dabei ist der physiologische Bewegungsumfang<br />
vorgegeben durch die kleinen Wirbelgelenke<br />
hinten, die Bandscheibe vorn <strong>und</strong> den<br />
Bandapparat, der die Wirbelkörper, die Wirbelbögen<br />
<strong>und</strong> -gelenke <strong>und</strong> die Dornfortsätze<br />
straff miteinander verbindet.<br />
Mögliche Ursachen der Wirbelsäuleninstabilität<br />
Die Arbeitsgruppe um den Neurochirurgen<br />
Professor Vitzthum in Leipzig hat Ende der<br />
90er Jahre in einer Studie an ges<strong>und</strong>en Probanden<br />
im offenen Kernspintomografen<br />
nachgewiesen, dass es von Natur aus drei<br />
verschiedene Bewegungsmuster der Lenden-<br />
wirbelsäule gibt, die in unterschiedlicher<br />
Weise zur Entstehung einer Instabilität prädestinieren.<br />
Hierbei kommt es offenbar wesentlich<br />
auf die Stellung der Gelenkflächen<br />
der kleinen Wirbelgelenke an. Diese unterliegen,<br />
wie im Gr<strong>und</strong>e alles am menschlichen<br />
Körper, einer großen Varianz. Dem Anschein<br />
nach führt eine mehr frontale Ausrichtung<br />
der Gelenkfacetten zu einer vermehrten Scherbelastung<br />
der Bandscheiben <strong>und</strong> beschleunigt<br />
deren Degeneration.<br />
Hier muss etwas weiter ausgeholt werden:<br />
Die Bandscheiben bilden bekanntlich die<br />
Verbindung zwischen jeweils zwei Wirbelkörpern<br />
<strong>und</strong> wirken zugleich als Puffer <strong>und</strong><br />
Dämpfungselemente. Vereinfacht dargestellt<br />
bestehen sie aus konzentrisch um einen Gallertkern<br />
angeordneten Knorpelringen, zwischen<br />
denen feine Membranen liegen. Diese<br />
sind, zusammen mit dem Gallertkern, verantwortlich<br />
für die Regulierung des Wassergehalts<br />
<strong>und</strong> für den Stoffwechsel der Bandscheiben,<br />
die nicht durchblutet sind, sondern<br />
durch Diffusion ernährt werden. Zerreißen<br />
diese Membranen aufgr<strong>und</strong> der vermehrten<br />
Scherbelastung, so verliert die Bandscheibe<br />
ihre Regulierungsmöglichkeit hinsichtlich des<br />
Wassergehalts. Zugleich bricht die Versorgung<br />
mit Nährstoffen zusammen. Als Folge<br />
trocknet der Gallertkern aus <strong>und</strong> die Bandscheibe<br />
verliert unwiederbringlich ihre<br />
Struktur. Im günstigsten Fall sklerosiert sie<br />
➔<br />
Abb. 1 a<br />
NEWS<br />
61-jährige Patientin mit mobiler<br />
degenerativer Spondy-lolisthesis L<br />
4/5 <strong>und</strong> Beinschmerzen überwiegend<br />
links; daher zunächst nur<br />
Mikrodekompression L 4/5 von<br />
links: Verschwinden der Beinschmerzen,<br />
aber allmähliche Zunahme<br />
der lokalen Instabilitätsschmerzen;<br />
erneute Operation:<br />
PLIF mit Interfix-Cages aus Titan;<br />
postoperativ schmerzfrei; eine<br />
Reposition war nicht erreichbar<br />
<strong>und</strong> auch nicht erforderlich.<br />
Abb. 1 b<br />
Abb. 1 a <strong>und</strong> b:<br />
Funktionsaufnahmen der LWS vor der<br />
2. Operation, die axiale Verschiebung ist<br />
klar zu erkennen.<br />
49
<strong>Fachbeiträge</strong><br />
<strong>und</strong> erfüllt ihre Funktion zum großen Teil<br />
weiterhin, hauptsächlich als Verbindungselement.<br />
Leider ist das die Ausnahme. In aller<br />
Regel verliert die mürbe <strong>und</strong> weich gewordene<br />
Bandscheibe an Höhe, buckelt sich nach<br />
allen Richtungen aus <strong>und</strong> zerrt damit an den<br />
Bandverbindungen zwischen den Wirbelkörpern.<br />
Das allein kann Schmerzen verursachen,<br />
führt jedoch meistens dazu, dass die<br />
Bandansätze verkalken <strong>und</strong> nach <strong>und</strong> nach<br />
solide Knochenkanten bilden, Spondylosen<br />
genannt.<br />
Hier sei nur nebenbei erwähnt: Es liegt ein<br />
Denkfehler in der immer wieder zu hörenden<br />
Behauptung, bei einem Bandscheibenvorfall<br />
handle es sich um den vorgefallenen Gallertkern<br />
der Bandscheibe. Das mag für den extrem<br />
selten vorkommenden so genannten<br />
traumatischen Bandscheibenvorfall gelten,<br />
doch ist dieser seltener als ein Wirbelbruch.<br />
Voraussetzung für das Entstehen eines „normalen“,<br />
das heißt degenerativen Bandscheibenvorfalls<br />
ist die oben geschilderte, allmähliche<br />
Zerstörung der Bandscheibe. Der<br />
Vorfall besteht in aller Regel aus weitgehend<br />
strukturlosen Knorpelfragmenten. Gelegentlich<br />
lässt sich an einem so genannten Bandscheibensequester<br />
noch eine angedeutete<br />
Schichtung erkennen.<br />
Die Zerstörung von Bandscheiben wirkt sich<br />
auch auf die Wirbelgelenke aus. Zum einen<br />
schieben sich wegen der Annäherung der<br />
Wirbelkörper die Gelenkflächen ineinander,<br />
was alleine schon zu einer schmerzhaften<br />
Mehrbelastung der Gelenkkapseln führt.<br />
Durch den Funktionsverlust der Bandscheiben<br />
kommt es überdies zu einer vermehrten Belastung<br />
der Gelenke durch nunmehr schlecht<br />
abgedämpfte Rotationsbewegungen. Dies<br />
führt typischerweise zu stromschlagartig<br />
einschießenden, kurz dauernden Rückenschmerzen,<br />
für den Fachmann das Hauptindiz<br />
für eine entstehende oder bereits manifeste<br />
50<br />
Abb. 2<br />
Instabilität. Wird dabei die äußerst schmerzempfindliche<br />
Gelenkkapsel eingeklemmt,<br />
so kommt es innerhalb kurzer Zeit zu einem<br />
Aufschaukeln der Schmerzen durch den<br />
Teufelskreis Schmerz – Muskelverspannung –<br />
Verminderung der lokalen Durchblutung – Anhäufung<br />
von sauren Stoffwechselprodukten<br />
– Schmerzzunahme – Zunahme der Muskelverspannung<br />
etc., allgemein als Hexenschuss<br />
oder Lumbago bekannt.<br />
Die unphysiologische Belastung der Gelenke<br />
<strong>und</strong> Gelenkkapseln führt ebenfalls zu einer<br />
Verkalkung der Band- <strong>und</strong> Kapselansätze,<br />
nachfolgend zu einer Deformierung, der<br />
„Arthrose“, <strong>und</strong> zu einem Verlust der normalen<br />
Funktion.<br />
Mögliche weitere Folgen sind die Entstehung<br />
einer Wirbelkanalverengung oder „Spinalkanalstenose“<br />
mit dem damit verb<strong>und</strong>enen<br />
Krankheitsbild der wirbelsäulenbedingten<br />
Schaufensterkrankheit, der „Claudicatio spinalis“<br />
<strong>und</strong>/oder der Entstehung eines degenerativen<br />
Wirbelgleitens, der „degenerativen<br />
Spondylolisthesis“. Letztere kommt im Allgemeinen<br />
irgendwann zum Stillstand <strong>und</strong> führt<br />
zu einer spontanen Versteifung des Segments.<br />
Bis dahin können allerdings unterschiedlich<br />
heftige Instabilitätsbeschwerden<br />
bestehen.<br />
Eine weitere, nicht allzu seltene Ursache für<br />
eine Wirbelsäuleninstabilität sind die nichtdegenerativen<br />
Wirbelgleitprozesse. Diese<br />
entstehen in aller Regel im Kindheits- <strong>und</strong><br />
Jugendalter <strong>und</strong> haben eine Unterbrechung<br />
der Knochenstruktur des Wirbelbogens, die<br />
„isthmische Spondylolisthesis“, oder eine<br />
unvollständige Ausbildung der kleinen<br />
Wirbelgelenke, die „dysplastische Spondylolisthesis“,<br />
zur Ursache. Bei der isthmischen<br />
Spondylolisthesis besteht lediglich eine anlagebedingte<br />
Schwachstelle in einem bestimmten<br />
Teil des Wirbelbogens, dem Isthmus. Dieser<br />
Abb. 2:<br />
MRT-Bild im T2-Modus: Die Kompression der<br />
Kauda durch einen medialen Bandscheibenvorfall<br />
zusätzlich zur Instabilität ist klar zu<br />
erkennen.<br />
bricht in seltenen Fällen in Folge eines einzelnen<br />
schweren Traumas oder durch wiederholte<br />
Bagatelltraumen durch. Dagegen ist die unvollständige<br />
Ausbildung der Gelenke, die<br />
„Dysplasie“, angeboren, aber nicht familiär<br />
gehäuft.<br />
Eine Segmentinstabilität kann für sich alleine<br />
bestehen, oder sie kann in Verbindung mit<br />
einer Beschwerden verursachenden Einklemmung<br />
von Nervengewebe auftreten. Die<br />
Behandlungsoptionen sind im Wesentlichen<br />
durch Letzteres bestimmt.<br />
Neurochirurgische oder<br />
orthopädische Indikation?<br />
Das Wirbelsäulenzentrum der ATOS Praxisklinik<br />
unterscheidet neurochirurgische <strong>und</strong><br />
orthopädische Indikationen bei der Behandlung<br />
von Instabilitäten der Lendenwirbelsäule.<br />
Dabei sind Beschwerdebild <strong>und</strong> klinischer<br />
Bef<strong>und</strong> maßgeblich.<br />
Die „orthopädische“ Gruppe von Patienten leidet<br />
an Rückenschmerzen, andauernd oder belastungsabhängig,<br />
zumeist mit einer längeren<br />
Vorgeschichte aus wiederholt auftretender<br />
Lumbago <strong>und</strong> häufigen, kurz dauernden<br />
Schmerzepisoden, wie oben geschildert. Die<br />
Schmerzen können in den oberen Rücken,<br />
Gesäß, Hüfte <strong>und</strong> Leisten ausstrahlen, jedoch<br />
so gut wie nie in die Beine.<br />
Die „neurochirurgische“ Gruppe leidet außerdem,<br />
zumeist sogar vorwiegend, an ausstrahlenden<br />
Schmerzen in ein oder beide Beine.<br />
Diese Schmerzen sind häufig belastungsabhängig<br />
<strong>und</strong> mit einer mehr oder weniger starken<br />
Einschränkung der schmerzfreien Gehstrecke<br />
verb<strong>und</strong>en. Es können neurologische<br />
Ausfälle wie Gefühlsstörungen, vom zeitweiligen<br />
Kribbeln bis zum permanenten Taubheitsgefühl,<br />
<strong>und</strong> unterschiedlich ausgeprägte<br />
Muskelschwächen bestehen.
Abb. 3 a Abb. 3 b<br />
Möglichkeiten der<br />
konservativen Behandlung<br />
Gr<strong>und</strong>sätzlich ist der konservativen Behandlung<br />
der Vorzug zu geben. Diese besteht in<br />
der akuten Schmerzphase in Ruhe – Wärme –<br />
Medikamenten-gabe <strong>und</strong> nach dem Abklingen<br />
der Schmerzen Krankengymnastik. Die<br />
Akutbehandlung kann aber nur ein Anfang<br />
sein. Im Weiteren liegt es wesentlich in der<br />
Hand des Betroffenen, eine längerfristige <strong>und</strong><br />
dauerhafte Besserung zu erreichen: Diese ist<br />
im Gr<strong>und</strong>e nur durch permanentes Arbeiten<br />
an sich selbst möglich <strong>und</strong> das heißt:<br />
1. Der Patient muss sich Zeit nehmen für die<br />
Selbstbehandlung. Dreimal 90 Minuten in<br />
der Woche sind ein vernünftiger Ansatz.<br />
2. Es muss ein konsequentes Kräftigungstraining<br />
für die Rücken- <strong>und</strong> Rumpfmuskulatur<br />
durchgezogen werden. Hierbei ist es<br />
einigermaßen unerheblich, ob speziellen<br />
Programmen, wie z.B. KIESER-Training,<br />
Fitnessstudio unter k<strong>und</strong>iger Anleitung<br />
oder Schwimmen der Vorzug gegeben<br />
wird. Von Seiten der Autoren wird im<br />
Zweifel Letzteres empfohlen: Der visköse<br />
Widerstand des Wassers macht eine<br />
Muskelvorspannung für den Bewegungseffekt<br />
erforderlich, <strong>und</strong> der Kraftaufwand<br />
ist nach allen Richtungen gleich, so dass<br />
ein Ausweichen <strong>und</strong> unkontrollierte Bewegungen<br />
ausgeschlossen sind. Dem Brustschwimmen<br />
ist der Vorzug zu geben, da es<br />
am einfachsten ist <strong>und</strong> die meisten Muskelgruppen<br />
beansprucht. Das zumeist propagierte<br />
Rückenschwimmen ist technisch<br />
schwierig, ungleich anstrengender <strong>und</strong> im<br />
Alltag der Schwimmbäder kaum vernünftig<br />
zu praktizieren. Ungeübte sollten mit<br />
3 x 5 Minuten pro Trainingseinheit beginnen<br />
<strong>und</strong> sich allmählich auf 30 bis 45<br />
Minuten am Stück steigern.<br />
NEWS<br />
Abb. 3 a <strong>und</strong> b:<br />
Erste postoperative Kontrolle a.p. <strong>und</strong> seitlich:<br />
Die Fixierung erfolgte auf der Linie der<br />
Reklinationsstellung, guter Sitz der Implantate,<br />
weite knöcherne Dekompression.<br />
3. Gewichtskontrolle: Bei 3 Trainingseinheiten<br />
in der Woche muss man sich hierüber<br />
im Allgemeinen keine großen Sorgen<br />
mehr machen. Auf mittlere Sicht wird eine<br />
vernünftige Gewichtskonsolidierung eintreten,<br />
wobei man nicht unbedingt leichter<br />
wird, aber schlanker, denn Fett wird in<br />
Muskelgewebe umgebaut.<br />
4. Kontrolle von unges<strong>und</strong>en Lebensumständen:<br />
Einseitige Ernährung, exzessiver<br />
Genuss von Süßigkeiten, Alkohol <strong>und</strong><br />
Nikotin sowie Schlafdefizit sollten überprüft<br />
<strong>und</strong> im vernünftigen Maß eingeschränkt<br />
bzw. verändert werden.<br />
Allerdings ist ein solches Konzept nur bei<br />
Patienten möglich, die einigermaßen schmerz-<br />
freie Intervalle aufweisen. Ist bereits eine<br />
Phase mit Dauerschmerzen eingetreten,<br />
dann kann von ärztlicher Seite versucht werden,<br />
mit invasiven konservativen Methoden<br />
die Schmerzen zu reduzieren. Hierzu zählen<br />
die im Hause angebotenen Facettenblockaden,<br />
vorzugsweise CT-gesteuert, <strong>und</strong> die<br />
so genannte periradikuläre Therapie (PRT), bei<br />
der unter CT-Kontrolle gezielt Kortison <strong>und</strong><br />
Lokalanästhetika an die schmerzverursachenden<br />
Strukturen appliziert werden. Auch Periduralanästhesie<br />
<strong>und</strong> Rasz-Katheter können<br />
hier durchaus Gutes bewirken.<br />
Man muss sich jedoch darüber im Klaren sein,<br />
dass dies keine ursächliche Therapie ist <strong>und</strong><br />
dass bei Schmerzfreiheit nur die oben erwähnte<br />
konsequente Selbstbehandlung vor<br />
der Operation retten kann.<br />
➔<br />
51
<strong>Fachbeiträge</strong><br />
Die konservativen Maßnahmen<br />
sind ausgeschöpft<br />
Sind die konservativen Maßnahmen erschöpft,<br />
so bleibt im Gr<strong>und</strong>e nur noch die operative<br />
Option. Hierbei sind folgende Behandlungsziele<br />
zu definieren:<br />
1. Dekompression von Nervengewebe.<br />
2. Wiederherstellung der physiologischen<br />
Stellung der Wirbelsäule:<br />
a) Wiederherstellung der<br />
Segmentfunktion<br />
oder<br />
b) Versteifung des betroffenen Wirbelsäulenabschnitts<br />
in physiologischer<br />
Stellung.<br />
Punkt 1 fällt eindeutig in die Kompetenz der<br />
Neurochirurgie: Mit mikrochirurgischen Methoden<br />
werden eingeklemmte Nervenwurzeln<br />
<strong>und</strong>/oder die cauda equina, kurz „Kauda“<br />
genannt, vom Druck befreit, gleich welcher<br />
Ursache dieser ist. Die Mikromethoden sind<br />
praktisch in allen Fällen mit Eingriffen von<br />
kurzer Dauer bei minimalem Blutverlust <strong>und</strong><br />
geringer allgemeiner Belastung verb<strong>und</strong>en.<br />
Die Patienten können in aller Regel am ersten<br />
Tag nach der Operation ohne oder mit nur<br />
geringer Hilfe ihr Bett verlassen. Der primäre<br />
stationäre Aufenthalt dauert 5 bis 7 Tage. Je<br />
nach Zustand schließt sich dann eine stationäre<br />
oder ambulante Reha-Behandlung an.<br />
In der ATOS Praxisklinik besteht die Übereinkunft,<br />
dass im Zweifelsfall versucht wird, mit<br />
einem möglichst minimalen Eingriff den<br />
größtmöglichen positiven Effekt für den Patienten<br />
zu erzielen. Sollte bei diesen Patienten,<br />
die in aller Regel das fünfzigste Lebensjahr<br />
weit hinter sich gelassen haben, tatsächlich<br />
52<br />
Abb 4 a <strong>und</strong> b:<br />
Kontrolle 6 Monate postop.: Ein Einsinken<br />
der Schraubcages <strong>und</strong> ein im Entstehen<br />
begriffener knöcherner Durchbau ist<br />
erkennbar.<br />
Abb. 4 a Abb. 4 b<br />
noch eine relevante, Beschwerden verursachende<br />
Instabilität bestehen, kann problemlos<br />
ein weiterer Eingriff angeschlossen werden.<br />
Hierbei – das gilt auch bei Patienten mit<br />
manifester Instabilität <strong>und</strong> Indikation zur<br />
zusätzlichen primären Stabilisierung – wird<br />
ein Zugang zur Bandscheibe durch den<br />
Wirbelkanal gewählt <strong>und</strong> eine so genannte<br />
posteriore lumbale interkorporelle Fusion<br />
(PLIF) vorgenommen. Dabei kommen in erster<br />
Linie Hohlschrauben aus Titan (Ray-Cages<br />
oder Interfix Cages) infrage, die beiderseits in<br />
den von hinten ausgeräumten Zwischenwirbelraum<br />
eingebracht werden <strong>und</strong> als so<br />
genannte „stand alone“ Implantate eine ausreichende<br />
Stabilität erreichen. Die vor kurzem<br />
noch emphatisch gefeierten B-Twin Implantate<br />
haben sich leider als insuffizient erwiesen.<br />
Die unter 2. genannten Behandlungsziele<br />
sind überwiegend bei jüngeren Patienten mit<br />
mehr oder weniger ausschließlich instabili-<br />
tätsbedingten Rückenschmerzen aktuell.<br />
Bei diesen Patienten verbietet es sich, wegen<br />
der damit verb<strong>und</strong>enen Narbenbildung um<br />
die Nervenwurzeln <strong>und</strong> die Kauda herum<br />
einen operativen Zugang mit Eröffnung des<br />
Wirbelkanals zu wählen. Die Operation muss<br />
daher unter Umgehung des Wirbelkanals vorgenommen<br />
werden.<br />
Besteht das Problem in einer funktionslos<br />
gewordenen Bandscheibe <strong>und</strong> sind die kleinen<br />
Wirbelgelenke in Form <strong>und</strong> Funktion erhalten<br />
(was relativ selten der Fall ist), ist der<br />
prothetische Bandscheibenersatz die Methode<br />
der Wahl. In unserem Hause wird die Pro-Disc<br />
der Firma Synthes mit Erfolg eingesetzt.<br />
Hierzu darf auf den Artikel „Minimal-invasiver<br />
totaler Bandscheibenersatz...“ auf S. 54<br />
verwiesen werden.<br />
Auch wenn sich die Methode zu Recht<br />
„minimal-invasiv“ 1 nennen darf, so handelt<br />
es sich dennoch um relativ große, potenziell
komplikationsträchtige Eingriffe, die eine<br />
minutiöse Planung erfordern. Der operative<br />
Zugang wird entsprechend den anatomischen<br />
Gegebenheiten gewählt. Bis zum Segment<br />
L 4/5 ist zumeist der ventrolaterale,<br />
extraperitoneale Mikrozugang möglich, beim<br />
Segment L 5/S 1 muss zumeist transperitoneal<br />
operiert werden.<br />
Dasselbe gilt für gröbere Instabilitäten <strong>und</strong><br />
Deformitäten. Hierbei ist ein kombiniertes<br />
Vorgehen erforderlich: Über einen dorsalen<br />
Zugang wird eine transpedikuläre Verschraubung<br />
vorgenommen. Von großem Nutzen hat<br />
sich hierbei die im Hause angewandte EMGgesteuerte<br />
Navigation erwiesen: Die Quote<br />
an Schraubenfehllagen liegt unter 1 %.<br />
In einer zweiten Sitzung werden über einen<br />
oben beschriebenen Zugang die betroffene(n)<br />
Bandscheibe(n) entfernt <strong>und</strong> durch ein<br />
Titanimplantat (SynCage der Firma Synthes)<br />
ersetzt. Nach Möglichkeit werden Fehlstellungen<br />
der Wirbel korrigiert.<br />
Diese Eingriffe sind von Aufwand <strong>und</strong><br />
Belastung her erheblich größer. Bluttransfusionen<br />
können im Allgemeinen durch den<br />
Einsatz eines Cell-Savers vermieden werden,<br />
<strong>und</strong> da das Klientel jünger ist, bleiben die<br />
Erholungszeiten auch im überschaubaren<br />
Rahmen.<br />
Zusammenfassend lässt sich sagen, dass die<br />
ATOS Praxisklinik in der Zusammenarbeit von<br />
Neurochirurgie <strong>und</strong> Unfallchirurgie im Wirbelsäulenzentrum<br />
sowie zusammen mit der<br />
Radiologie ein umfassendes Konzept zur konservativen,<br />
konservativ-invasiven <strong>und</strong> operativen<br />
Behandlung von Wirbelsäuleninstabilitäten<br />
anbietet.<br />
Priv.Doz. Dr. med. habil. Peter-Michael Zink<br />
Dr. med. Jochen Feil<br />
Dr. med. Gerald Mose<br />
Wirbelsäulenzentrum in der ATOS Praxisklinik<br />
zink@atos.de<br />
feil@atos.de<br />
mose@atos.de<br />
■<br />
--<br />
Die Indikation zur Revisionsoperation ist<br />
aufgr<strong>und</strong> des schmerzhaften Funktionsverlustes<br />
des Armes des noch relativ jungen<br />
Patienten gegeben:<br />
Durch die Tubercularesorption war ein<br />
Hochstand des Humerus eingetreten, so<br />
dass wir zur Rekonstruktion eine höhenverstellbare<br />
Humeruskopffrakturprothese mit<br />
einer Abstützpfanne zwischen Glenoid <strong>und</strong><br />
Acromion implantierten. Somit erzielten wir<br />
die Rezentrierung des Gelenkes bei fehlender<br />
Rotatorenmanschette.<br />
Ein eventueller Rückzug auf die Implantation<br />
einer Grammont-Prothese bleibt weiterhin<br />
offen. Für die Implantation einer Grammont-Delta-III-Prothese<br />
zum jetzigen<br />
Zeitpunkt ist der Patient durch die hohe<br />
Wahrscheinlichkeit einer langfristigen<br />
Glenoidlockerung eindeutig zu jung.<br />
Alternativ hätte man bei intaktem coracoacromialem<br />
Bogen eine bipolare Humeruskopfprothese<br />
implantieren können.<br />
Ein exakter Höhenausgleich wäre jedoch mit<br />
diesem Implantat schwer zu realisieren<br />
gewesen.<br />
NEWS<br />
Auflösung zu:<br />
Der interessante Fall<br />
(von Seite 21)<br />
Abb. 3 <strong>und</strong> 4:<br />
Postoperative Röntgenbilder<br />
des zentrierten<br />
Glenohumeralgelenks<br />
1 Der Begriff „minimal-invasiv“ wurde primär für endoskopische Methoden gebraucht.<br />
Auf diesem Gebiet wurden erhebliche Fortschritte erreicht. Die Grenzen der Endoskopie liegen<br />
überall dort, wo nicht in anatomisch präformierten Hohlräumen operiert wird.<br />
In der Wirbelsäulenchirurgie ist die Domäne der endoskopischen Technik die Chirurgie der<br />
Brustwirbelsäule, da hier durch die Brusthöhle operiert wird. An der Lendenwirbelsäule sind<br />
nur ganz wenige Eingriffe, speziell bei intra- <strong>und</strong> extraforaminal gelegenen Bandscheibenvorfällen,<br />
sinnvoll endoskopisch durchzuführen. Ansonsten wird hier sehr viel Etikettenschwindel<br />
betrieben.<br />
Bei Wirbelsäuleneingriffen darf dann von minimal-invasiv gesprochen werden, wenn die<br />
Operation bei konsequenter Minimalisierung des Zugangs (zumeist limitiert durch den verwendeten<br />
Sperrer), bei größtmöglicher Schonung des umgebenden Gewebes <strong>und</strong> bei minimalem<br />
Blutverlust dazu führt, dass der Patient mehr oder weniger unmittelbar nach dem Eingriff<br />
mobilisiert werden kann <strong>und</strong> der Klinikaufenthalt nur wenige Tage dauert.<br />
53
<strong>Fachbeiträge</strong><br />
Minimal-invasiver totaler<br />
Bandscheibenersatz mit der Prodisc®<br />
Bandscheibenprothese<br />
von Jochen R. Feil, Peter-Michael Zink <strong>und</strong> Gerald Mose<br />
Die degenerative Diskopathie bleibt eine therapeutische<br />
Herausforderung. Die therapeutische<br />
Lücke zwischen konservativer Behandlung<br />
<strong>und</strong> Spondylodese wurde durch eine<br />
Vielfalt so genannter semi-invasiver Verfahren<br />
geschlossen. Epidurale Katheterbehandlung<br />
<strong>und</strong> intradiskale chemische oder elektrothermische<br />
Nukleolysen werden immer<br />
öfter zur Behandlung diskogener Schmerzen<br />
eingesetzt. Sie versagen jedoch beim Vorliegen<br />
einer Segmentinstabilität. Die Spondylodese<br />
beseitigt die Segmentinstabilität, entfernt<br />
schmerzgenerierendes, degeneratives<br />
Bandscheibengewebe, stellt die Höhe des<br />
Zwischenwirbelraumes wieder her <strong>und</strong><br />
erweitert die Neuroforamina.<br />
Die Anschlussdegeneration in den Nachbarsegmenten<br />
als mögliche „Spätfolge“ nach<br />
Segmentfusionen hat zur Entwicklung von<br />
Bandscheibenprothesen geführt (Brodsky,<br />
Harris, Lee, Lehmann).<br />
Unsicherheit über die Effektivität hinsichtlich<br />
der Langzeitergebnisse bestand bisher auch<br />
für den totalen Bandscheibenersatz im therapeutischen<br />
Regime chronischer diskogener<br />
Rückenschmerzen. Dem ersten Patent für<br />
eine die Funktion erhaltende Bandscheibenprothese<br />
(Steenbrugghe 1956) folgten über<br />
54<br />
Der Behandlung degenerativer Bandscheibenerkrankungen durch die Implantation<br />
einer Bandscheibenprothese wurde Ende der 80er Jahre viel Skepsis entgegengebracht.<br />
Diese Bedenken fanden zu Beginn der 90er Jahre ihre Bestätigung mit dem<br />
Abbruch der Operationsmethode in der Charité Berlin, wo diese Methode entwickelt<br />
worden war. Marney <strong>und</strong> Villet entwickelten <strong>und</strong> implantierten zwischen 1990 <strong>und</strong><br />
1993 eine neue Bandscheibenprothese mit viel versprechenden Ergebnissen im 7-11<br />
Jahre-follow up. Die 1999 überarbeitete Version der PRODISC Bandscheibenprothese<br />
kann jetzt minimal-invasiv implantiert werden, was die postoperative Morbidität<br />
erheblich reduziert.<br />
120 weitere Patentanmeldungen, jedoch nur<br />
Abb. 4<br />
wenige kamen in die klinische Erprobung.<br />
Seit den ersten Arbeiten von Fernström in<br />
den späten 60ger Jahren, der die Möglichkeit<br />
des Ersatzes eines erkrankten Zwischenwirbelraumes<br />
mit einer Prothese erforschte,<br />
wurde viel Arbeit hinsichtlich Forschung <strong>und</strong><br />
Entwicklung auf diesem Gebiet geleistet<br />
(Aharinejad, Bertagnoli, Eljkelkamp, Hedman,<br />
Langrana, Lee, Mayer). Frühe klinische<br />
Studien zeigten geteilten Optimismus. Umso<br />
mehr ergab sich die Notwendigkeit verbesserter<br />
Behandlungsmodalitäten gegenüber<br />
den bestehenden Behandlungsmöglichkeiten,<br />
insbesondere der spinalen Fusion.<br />
Abb. 2 Abb. 3<br />
Abb. 2:<br />
Prodisc von ventral<br />
Abb. 1:<br />
Prodisc-Bandscheibenprothese<br />
Degenerative <strong>und</strong> postoperative<br />
Instabilität<br />
1991 berichtete Zippel in seiner Serie mit der<br />
SB Charité Bandscheibenprothese über 54%<br />
sehr gute Resultate <strong>und</strong> 29% verbesserte. 15%<br />
waren nicht gebessert <strong>und</strong> 2% schlecht. Die<br />
Studien von Zippel <strong>und</strong> Fernström berücksichtigten<br />
jedoch nicht den Status der posterioren<br />
Elemente, insbesondere der Facettengelenke.<br />
Dieser Aspekt muss beim totalen<br />
Bandscheibenersatz jedoch verstärkt beachtet<br />
werden, insbesondere angesichts der<br />
Tatsache, dass die hinteren Elemente wenigstens<br />
18% der Kompressionskräfte <strong>und</strong> 1/3 der<br />
Scherkräfte eines Bewegungssegmentes tra-<br />
Abb. 3:<br />
Prodisc von lateral
Abb. 4 Abb. 5 Abb. 6<br />
Abb. 4-6:<br />
Seitneigung nach rechts, Neutralposition <strong>und</strong> nach links<br />
gen. Da die Facettengelenke die kinematische<br />
Funktion der segmentalen Bewegungsübertragung<br />
übernehmen, werden zwangsläufig<br />
bessere Resultate in den Fällen erzielt,<br />
die weniger Facettengelenksdegeneration<br />
aufweisen, oder wo sek<strong>und</strong>äre Spondylarthrosen<br />
der Facettengelenke noch nicht<br />
aufgetreten sind (Bertagnoli). In diesem<br />
Zusammenhang wird auch die Erhaltung des<br />
hinteren Längsbandes gefordert, da dies –<br />
zusätzlich zu den Facettengelenken – ein<br />
weiteres Kraft verteilendes Element darstellt.<br />
Die Segmentinstabilität nach Nukleotomien<br />
(Postnukleotomiesyndrom) ist biomechanisch<br />
dokumentiert durch eine Vergrößerung<br />
des Bewegungsumfanges (Rotation 21%,<br />
Seitneigung 12%, Flexion/Extension 18%) <strong>und</strong><br />
eine unphysiologisch hohe Laxität. Sie führt<br />
zu einem Höhenverlust des nukleotomierten<br />
Bewegungssegmentes (Wilke).<br />
Die Anforderung an einen totalen Bandscheibenersatz<br />
heute besteht darin, die<br />
Abb. 7:<br />
Intraoperative Exposition des lumbosakralen<br />
Übergangs mit Markierung der Mittellinie <strong>und</strong><br />
geklippter A. sacralia mediana<br />
Instabilität <strong>und</strong> die daraus resultierenden<br />
Probleme wie Instabilitätsschmerzen, beschleunigte<br />
Anschluss- <strong>und</strong> Facettengelenksdegeneration<br />
<strong>und</strong> Spondylose eliminieren zu<br />
können. Zusätzlich muss das neue Verfahren<br />
eine stützende Funktion für die Facettengelenke<br />
übernehmen, wie Hedman bereits<br />
1991 gefordert hat.<br />
Ziel eines Bandscheibenersatzes ist demnach,<br />
den diskogenen Schmerz zu beseitigen<br />
<strong>und</strong> die physiologische Funktion der Wirbelsäule<br />
wiederherzustellen oder zu erhalten.<br />
Die Bandscheibenhöhe muss wieder aufgebaut,<br />
die Neuroforamina erweitert, die<br />
Facettengelenke dekomprimiert <strong>und</strong> das<br />
Bewegungssegment stabilisiert werden.<br />
Implantatdesign<br />
Aus diesen Erfahrungen heraus wurde ein<br />
neues Implantat speziell für den minimalinvasiven<br />
ventralen Zugang entwickelt<br />
NEWS<br />
(Prodisc®, Synthes, Umkirch). Das modulare<br />
Implantat besteht aus je einer mit<br />
Plasmaphore beschichteten Kobalt-Chrom-<br />
Gr<strong>und</strong>- <strong>und</strong> Deckplatte, die die Verbindung<br />
zu den angrenzenden Wirbelkörpern herstellt.<br />
Durch die Reintitanbeschichtung wird<br />
eine rasche Osteointegration ermöglicht. Mit<br />
einer „press-fit“-Verankerung sowie Finnen<br />
<strong>und</strong> Spikes wird eine hohe Primärstabilität<br />
erreicht (Abb. 9). Das Prodisc-Design bietet<br />
eine maximale Kontaktzone zu den<br />
Endplatten <strong>und</strong> verhindert somit wirkungsvoll<br />
Migration <strong>und</strong> Sinterung in die angrenzenden<br />
Wirbelkörper. Komplettiert wird das<br />
Implantat durch einen in der Gr<strong>und</strong>platte<br />
verriegelten Polyethylen-Gleitkern. Dieser<br />
ermöglicht einen physiologischen Bewegungsumfang<br />
hinsichtlich Flexion/Extension,<br />
Rotation <strong>und</strong> Seitneigung. Eine isolierte<br />
Translation wird vermieden. Die axiale<br />
Kompression wird durch die Dämpfungseigenschaften<br />
des Polyethylen-Gleitkerns der<br />
Prodisc teilweise absorbiert (Abb. 1-6).<br />
➔<br />
Abb. 7 Abb. 8 Abb. 9<br />
Abb. 8:<br />
Komplett ausgeräumter ZWR L5/S1<br />
Abb. 9:<br />
Einsetzinstrument mit Plasmaphorebeschichteter<br />
Prodisc vor Implantation<br />
55
<strong>Fachbeiträge</strong><br />
Planung <strong>und</strong> minimal-invasive<br />
Implantation<br />
Aufgr<strong>und</strong> des Designs muss das Implantat<br />
exakt in der Mittellinie zentriert <strong>und</strong> möglichst<br />
weit posterior im komplett ausgeräumten<br />
Zwischenwirbelraum platziert werden<br />
(Abb. 7-11 <strong>und</strong> 17,18). Dies erfordert eine<br />
äußerst präzise präoperative Planung <strong>und</strong><br />
OP-Technik.<br />
Die präoperative Planung beinhaltet neben<br />
Standard-Röntgen (Abb. 13) <strong>und</strong> MRT der LWS<br />
(Abb. 14-15) eine virtuelle 3D-CT-Angiographie<br />
(Abb. 16), um Ausdehnung, Form <strong>und</strong> Topographie<br />
der retroperitonealen Gefäße darzustellen.<br />
Die genaue Kenntnis der individuellen<br />
Gefäßsituation beeinflusst die Wahl des chirurgischen<br />
Zugangs. In wenigen Fällen, z.B.<br />
bei kompletter Überlagerung der ventralen<br />
Zirkumferenz des intendierten Bandscheibenraumes<br />
durch die venöse Bifurkation, könnte<br />
sich aus der Lage der Gefäße eine Kontraindikation<br />
für die Bandscheibenprothese<br />
ergeben.<br />
Abb. 13:<br />
LWS seitlich präoperativ<br />
56<br />
Abb. 10<br />
Abb. 10:<br />
Implantierte Prodisc (L5/S1)<br />
Sämtliche lumbalen Bandscheiben können<br />
durch eine 4-5 cm lange Mini-Laparotomie<br />
(Abb. 12) trans- oder retroperitoneal erreicht<br />
werden. Wegen anatomischer <strong>und</strong> topographischer<br />
Details stellt jedes Bandscheibenfach<br />
spezielle Anforderungen an die Zugangstechnik.<br />
Indikationen <strong>und</strong> Kontraindikationen<br />
Neben exakter OP-Planung <strong>und</strong> präziser OP-<br />
Technik ist eine strikte Patientenselektion<br />
entscheidend für den postoperativen Erfolg.<br />
Voraussetzungen für die Implantation der<br />
Prodisc sind:<br />
1. Mono- <strong>und</strong> bisegmentale lumbale degenerative<br />
Diskopathien oder postoperative<br />
Diskusdegenerationen.<br />
2. Osteochondrosen <strong>und</strong> Degenerationen<br />
anschließend an fusionierte Segmente.<br />
3. Mindestens 5 mm verbliebene Bandscheibenraumhöhe.<br />
4. Keine oder nur geringe posteriore Segmentinstabilität<br />
(post Mikrodiskektomie).<br />
Abb. 11 Abb. 12<br />
Abb. 11:<br />
Bandscheibenresektat<br />
Abb. 14 <strong>und</strong> 15:<br />
MRT LWS präoperativ seitlich <strong>und</strong> transversal<br />
Abb. 13 Abb. 14 Abb. 15 Abb. 16<br />
5. Keine oder nur minimale Facettengelenksdegeneration.<br />
6. Ausgereizte <strong>und</strong> erfolglos konsequent<br />
über mindestens 6 Monate durchgeführte<br />
ambulante <strong>und</strong> stationäre Physiotherapie<br />
einschließlich semi-invasiver Verfahren<br />
wie epiduraler Injektionen <strong>und</strong> BV- oder<br />
CT-gesteuerter Facettengelenksblockaden.<br />
7. Konkordanz zwischen präoperativer<br />
Symptomatik <strong>und</strong> Bildgebung.<br />
Kontraindikationen sind translatorische Instabilitäten<br />
(Spondylolisthesen), Spinalkanalstenosen,<br />
Osteoporose (DEXA T-score < –2,5),<br />
signifikante Spondylarthrosen, Spondylodiszitiden<br />
<strong>und</strong> Tumore sowie vorausgegangene<br />
Fusionsversuche im betroffenen Segment.<br />
Nachbehandlung<br />
Abb. 12:<br />
W<strong>und</strong>e nach Minilaparotomie am<br />
7. postop. Tag<br />
Die stationäre Verweildauer beträgt 8-10<br />
Tage. Die Mobilisation beginnt nach minimalinvasiver<br />
Implantation am 1. postoperativen<br />
Tag korsettfrei unter physiotherapeutischer<br />
Anleitung. Isometrische Übungsbehandlun-<br />
Abb. 16:<br />
Präoperatives virtuelles 3 D-CT Angiogramm
Abb. 17 <strong>und</strong> 18:<br />
Lumbosakraler<br />
Übergang nach<br />
Prodisc-Implantation<br />
seitlich <strong>und</strong> a.p.<br />
gen <strong>und</strong> Aquajogging gehen über einen Zeitraum<br />
von 6 Wochen. In dieser Zeit sind Heben<br />
<strong>und</strong> Tragen sowie Inklination nicht gestattet.<br />
Im Verlauf von weiteren 6 Wochen erfolgt<br />
eine schrittweise Steigerung bis zum Erreichen<br />
uneingeschränkter Aktivität. Bei radiologisch<br />
gesicherter Osteointegration ist Sport<br />
nach 4 Monaten gestattet.<br />
Schlussfolgerung<br />
Wenngleich noch keine Langzeitergebnisse<br />
nach Implantation der Prodisc-Bandscheibenprothese<br />
vorliegen, so sind die bisherigen<br />
klinischen Erfahrungen seit der Einführung<br />
der 2. Generation im Jahr 1999 bei korrekter<br />
Indikation <strong>und</strong> technischer Durchführung viel<br />
versprechend. Da sich die verwendeten<br />
Materialien bei weitaus höherer mechanischer<br />
Belastung in der Knie- <strong>und</strong> Hüftendoprothetik<br />
bewährt haben, ist auch längerfristig<br />
ein Versagen des Interface <strong>und</strong> des<br />
UHMWE-PE Gleitkerns nicht zu erwarten.<br />
Literatur beim Verfasser<br />
Abb. 17<br />
Abb. 18<br />
Dr. Jochen Feil<br />
Priv.Doz. Dr. med. habil. Peter-Michael Zink<br />
Dr. med. Gerald Mose<br />
Zentrum für Endoprothetik &<br />
Wirbelsäulenchirurgie<br />
feil@atos.de<br />
■<br />
Prof. Yu besuchte<br />
ATOS-Klinik<br />
Yu Chanlong, der Direktor des Nationalen<br />
Instituts für Sportmedizin der Volksrepublik<br />
China <strong>und</strong> seit kurzem als Senator auch<br />
Berater des Ges<strong>und</strong>heits- <strong>und</strong> Kulturministers,<br />
kam erneut nach Heidelberg,<br />
um ein langfristiges Fellowship-Programm<br />
in Zusammenarbeit mit der ATOS-Klinik<br />
aufzubauen. Das Nationale Institut für<br />
Sportmedizin ist federführend für die<br />
medizinische Betreuung der Olympischen<br />
Spiele in Peking im Jahr 2008 zuständig.<br />
Bisher sind 3 Fellows aus China in der ATOS-<br />
Klinik mit den modernen westlichen<br />
Verfahren der Arthroskopie über einen<br />
Zeitraum von jeweils zwei Jahren vertraut<br />
gemacht worden. Weitere 6 Fellows sollen in<br />
den nächsten drei Jahren folgen <strong>und</strong> trainiert<br />
werden. (s. S. 25)<br />
NEWS<br />
57
Forschungsprojekte<br />
Forschungsprojekte des Zentrums für<br />
Knie- <strong>und</strong> <strong>Fußchirurgie</strong> im Jahr 2003<br />
Die nachfolgend skizzierten Forschungsprojekte<br />
wurden im Zentrum für Knie<strong>und</strong><br />
<strong>Fußchirurgie</strong> im Jahr 2003 durchgeführt.<br />
Diese Studien verfolgen unter anderem<br />
das Ziel einer Qualitätsüberprüfung<br />
der operativen <strong>und</strong> konservativen<br />
Behandlungsmethoden, die in unserem<br />
Zentrum angewandt werden. Einige Projekte<br />
werden im Rahmen der Förderung<br />
des wissenschaftlichen Nachwuchses<br />
als Dissertationsarbeiten durchgeführt.<br />
Die Dissertationen werden von Herrn<br />
Prof. Dr. H. Thermann betreut.<br />
Beurteilung von Knieendoprothesen verschiedenen<br />
Designs bezüglich Prothesenlockerung<br />
unter dem Einsatz des „Multislice-Spiral-CT’s“<br />
(J.Arzberger, W. Schneider, H. Thermann)<br />
Ziel der Studie ist die qualitative Evaluation<br />
einer kurz- <strong>und</strong> mittelfristigen postoperativen<br />
Lockerung von implantierten Prothesen<br />
bei einer Stichprobe aus ca. 100 Patienten mit<br />
Hilfe des Multislice-Spiral-CT’s. Die Patientenstichprobe<br />
setzt sich aus Patienten des<br />
Zentrums für Knie- <strong>und</strong> <strong>Fußchirurgie</strong> zusammen.<br />
Zum einen sind es Patienten unmittelbar<br />
nach der Implantation einer uni- oder<br />
bikondylären Knieendoprothese. Zum anderen<br />
werden Patienten erfasst, bei denen die<br />
Prothesenimplantation schon einige Zeit<br />
zurückliegt <strong>und</strong> die zum Zeitpunkt der Evaluation<br />
symptomatisch sind.<br />
Die Technik der Mikrofrakturierung zur Behandlung<br />
von osteochondralen <strong>und</strong> degenerativen<br />
chondralen Läsionen am Talus<br />
(C.Becher, H. Thermann)<br />
Die Technik der Mikrofrakturierung ist eine<br />
bereits etablierte Methode zur Behandlung<br />
von Knorpelschäden im Kniegelenk. Ziel der<br />
Studie ist die prospektive Untersuchung dieser<br />
Behandlungsmethode am Talus mit Hilfe<br />
funktioneller Scoring-Systeme <strong>und</strong> kernspin-<br />
58<br />
tomographischer Beurteilung. Im Verlauf dieser<br />
Studie konnten bislang gute bis sehr gute<br />
klinische Ergebnisse mit einer hohen Patientenzufriedenheit<br />
evaluiert werden. Magnetresonanztomographische<br />
<strong>und</strong> arthroskopische<br />
„second look“ -Kontrollen zeigten eine<br />
gute Wiederherstellung der Gelenkoberfläche<br />
<strong>und</strong> die Auffüllung der Läsion mit Regeneratknorpel.<br />
Die Technik der Cheilektomie in Kombination<br />
mit der Technik der Mikrofrakturierung<br />
zur Behandlung des Hallux rigidus<br />
(C.Becher, R. Kilger, H. Thermann)<br />
Die Technik der Cheilektomie ist eine etablierte<br />
Methode bei der Behandlung des Hallux<br />
rigidus, einer arthrotischen Erscheinung im<br />
Bereich des Großzehengr<strong>und</strong>gelenks. Seit<br />
September 1998 wird in einer prospektiven<br />
Studie der Einsatz der Cheilektomie in Kombination<br />
mit der Technik der Mikrofrakturierung<br />
zur Behandlung der verbliebenen chondralen<br />
Läsion kurz-, mittel- <strong>und</strong> langfristig<br />
mit Hilfe funktioneller Scoring-Systeme <strong>und</strong><br />
der Kernspintomographie nachuntersucht.<br />
Im bisherigen Verlauf wurden in den Stadien<br />
I, II <strong>und</strong> II-III entsprechend der radiologischen<br />
Klassifikation nach Hattrup <strong>und</strong> Johnson gute<br />
klinische Ergebnisse erzielt. Auch bezüglich<br />
der Patientenzufriedenheit konnten gute bis<br />
sehr gute Ergebnisse evaluiert werden.<br />
Metaanalyse von<br />
Großzehengr<strong>und</strong>gelenksprothesen<br />
(M. Steinwandt, H. Thermann)<br />
Mittels dieser Metaanalyse sollen alle<br />
Studien, welche prospektiv <strong>und</strong> retrospektiv<br />
das postoperative Outcome nach Implantation<br />
einer Großzehengr<strong>und</strong>gelenksprothese<br />
evaluieren, hinsichtlich verschiedener radiologischer,<br />
funktioneller <strong>und</strong> klinischer Parameter<br />
miteinander verglichen werden. Bei der<br />
Evaluation der Daten werden die Schwierigkeiten,<br />
die sich aufgr<strong>und</strong> unterschiedlicher<br />
Studiendesigns, aber auch aus dem Einsatz<br />
verschiedener Prothesentypen ergeben, mitberücksichtigt.<br />
Eventuelle Standardfehler<br />
werden herausgerechnet.<br />
Untersuchung von Korrelationen<br />
zwischen pathologischen Beinachsen<br />
bei Gonarthrose des Kniegelenks <strong>und</strong><br />
Rotationsfehlstellungen der Tibia<br />
(K.P. Kammerer, H. Thermann)<br />
Im Rahmen dieser prospektiven Studie werden<br />
die Kniegelenke von 80 Patienten einen<br />
Tag vor der Implantation einer Knieendoprothese<br />
auf die Cofaktoren Beinachse <strong>und</strong><br />
Rotationsfehlstellung der Tibia kernspintomographisch<br />
untersucht. Anschließend werden<br />
die evaluierten Parameter miteinander<br />
korreliert. Hierbei wird das Ziel verfolgt, neuere<br />
Erkenntnisse hinsichtlich der Pathogenese <strong>und</strong><br />
der Therapie der Gonarthrose zu gewinnen.<br />
Experimenteller Vergleich der bildgebenden<br />
Verfahren CT <strong>und</strong> MRT bezüglich der<br />
quantitativen Bestimmung des Malalignements<br />
im Extensormechanismus des<br />
Knies durch Messung der TT-TG-Distanz<br />
(K.P. Kammerer, R. Kilger, H. Thermann)<br />
Die TT-TG-Distanz (Distanz zwischen Zentrum<br />
der Tuberositas tibiae [TT] <strong>und</strong> Zentrum der<br />
Trochlea [trochlea groove, TG], wobei die entsprechenden<br />
axialen Schnitte übereinander<br />
projiziert <strong>und</strong> dann vermessen werden) beim<br />
CT ist ein radiologisches Diagnoseinstrumentarium<br />
für die Pathologie des Knieextensormechanismus.<br />
Der Nachteil dieser Methode<br />
liegt in der Verwendung von Röntgenstrahlung.<br />
Ziel der Studie ist die Evaluation<br />
des Einflusses der Beinlagerung auf die<br />
gemessenen TT-TG-Distanzen im MRT. Hierzu<br />
werden die Kniegelenke von 6 ges<strong>und</strong>en<br />
Probanden in Streckung kernspintomographisch<br />
untersucht. Die Untersuchung wird<br />
anschließend in Außen- <strong>und</strong> Innenrotation<br />
wiederholt.
Die Doktoranden:<br />
von links: Klaus-Peter<br />
Kammerer <strong>und</strong><br />
Michael Steinwandt;<br />
Jeanine Arzberger<br />
<strong>und</strong> Stefanie Kliem.<br />
Nicht auf dem Bild<br />
sind die Doktoranden<br />
Christoph Becher,<br />
Arne Driessen, Anja<br />
Nölling<br />
Vergleich der Frühfunktionalität <strong>und</strong> Frühmorbidität<br />
von unikondylären Kniegelenksprothesen<br />
<strong>und</strong> Totalendoprothesen<br />
(S. Kliem, H. Thermann)<br />
Hier geht es um die funktionelle Evaluation<br />
von verschiedenen alltagsspezifischen <strong>und</strong><br />
radiologischen Parametern nach Implantation<br />
einer Kniegelenksendoprothese. Innerhalb<br />
einer Stichprobe von 100 Patienten sollen<br />
prospektiv die beiden Gr<strong>und</strong>typen von<br />
Kniegelenksendoprothesen hinsichtlich der<br />
postoperativen Funktion, Schmerz, Patientenzufriedenheit<br />
<strong>und</strong> radiologischen Lockerung<br />
untersucht <strong>und</strong> verglichen werden. Im Rahmen<br />
dieser Studie soll ferner der Einfluss<br />
einer ambulanten oder stationären Rehabilitation<br />
auf den Therapieerfolg beobachtet <strong>und</strong><br />
hinsichtlich der jeweiligen Effektivität miteinander<br />
verglichen werden.<br />
Funktionelle Untersuchung der unikompartimentellen<br />
Repicci II Knieendoprothese<br />
nach minimalinvasiver Implantatversorgung<br />
einer unikondylären Kniearthrose<br />
(A. Driessen, H. Thermann)<br />
Ziel der Studie ist die prospektive langfristige<br />
Evaluation verschiedener subjektiver <strong>und</strong><br />
objektiver alltagsspezifischer Parameter wie<br />
Funktion, Schmerz etc. infolge der Implantation<br />
einer Repicci II Knieendoprothese 4 bis 5<br />
Jahre postoperativ. Die postoperativen Ergebnisse<br />
sollen mit dem Outcome anderer<br />
Prothesentypen verglichen werden, um die<br />
Vorteile dieser minimalinvasiven Operationstechnik,<br />
wie z.B. die kürzere Rehabilitationszeit,<br />
unter Beweis zu stellen.<br />
Sportfähigkeit nach Knie-TEP<br />
(A. Nölling, H. Thermann)<br />
Prospektive, funktionelle Evaluation der<br />
Sportfähigkeit vor <strong>und</strong> nach der Implantation<br />
einer unikondylären oder totalen Knieendoprothese<br />
mittels unterschiedlicher sportartspezifischer<br />
Parameter (Dauer, Umfang, Intensität<br />
etc. der postoperativ ausgeübten<br />
Sportart) innerhalb eines vergleichbaren<br />
Patientenkollektivs. Abschließend erfolgt ein<br />
Vergleich der postoperativ erhobenen Ergebnisse.<br />
Neben diesen als Dissertationen laufenden<br />
Forschungsprojekten werden folgende weitere<br />
Projekte durchgeführt:<br />
Rekonstruktion des vorderen Kreuzbandes<br />
mittels der Quadricepssehne vs. der Hamstrings<br />
<strong>und</strong> der Patellarsehne<br />
(A. Diamantopoulos, J. Springer, O. Lorbach,<br />
H.H. Pässler)<br />
Ziel dieser retrospektiven Studie ist die<br />
Evaluation klinischer <strong>und</strong> funktioneller Parameter<br />
nach der Entnahme der Quadricepssehne<br />
ohne Knochenblock vs. der Patellarsehne<br />
<strong>und</strong> Hamstrings zur Rekonstruktion<br />
des vorderen Kreuzbandes. Mittels postoperativer<br />
klinischer Untersuchungen wie dem KT-<br />
1000 Test, Stabilitätstests, isokinetischer<br />
Kraft-Tests, der Evaluation des vorderen<br />
Knieschmerzes etc. sowie der Erhebung von<br />
subjektiven <strong>und</strong> objektiven kniespezifischen<br />
Scores wird mit dieser Studie die postoperativ<br />
langfristige Morbidität der 3 verschiedenen<br />
Transplantate untersucht <strong>und</strong> verglichen.<br />
NEWS<br />
Minimalinvasive arthroskopische<br />
assistierte Revisionsoperation infolge<br />
gescheiterter vorderer Kreuzbandplastik:<br />
Retrospektive Evaluation des klinischen<br />
Outcomes<br />
(A. Diamantopoulos, J. Springer, O. Lorbach,<br />
H.H. Pässler)<br />
Ziel dieser Studie ist die retrospektive Evaluation<br />
des klinischen Outcomes infolge einer<br />
Revisionsoperation des vorderen Kreuzbandes.<br />
Die Studienpopulation umfasst 100<br />
Patienten, bei welchen retrospektiv der Operationserfolg<br />
mittels subjektiver Parameter<br />
(wie kniespezifische Fragebögen, Patientenzufriedenheit<br />
etc.) <strong>und</strong> objektiver Parameter<br />
(Kniestabilität etc.) analysiert wird.<br />
Rehabilitation nach vorderer Kreuzbandplastik<br />
mit <strong>und</strong> ohne Elektrostimulation<br />
(J. Springer, A. Diamantopoulos, O. Lorbach,<br />
H.H. Pässler)<br />
Das Ziel dieser prospektiv randomisierten<br />
Studie ist die Evaluation einer frühfunktionellen<br />
Nachbehandlung nach Rekonstruktion<br />
des vorderen Kreuzbandes mit <strong>und</strong> ohne<br />
Unterstützung eines neuartigen Elektrostimulations-Gerätes<br />
(Kneehab-Neurotech®).<br />
Untersucht wird, ob der postoperative Einsatz<br />
der Elektrostimulation über einen Zeitraum<br />
von 6 Wochen zu einem signifikant besseren<br />
Outcome führt. Neben klinischen Messungen<br />
wie Oberschenkelumfangsmessungen, Kniestabilität<br />
etc. werden im Rahmen dieser<br />
Studie funktionelle, sportmotorische Messungen<br />
wie isokinetische Untersuchungen,<br />
Single-Leg-Hopped-Test etc. durchgeführt.<br />
Arthroskopische Meniskusrefixierung<br />
mittels FastFix<br />
(D.S. Mastrokalos, A. Diamantopoulos,<br />
O. Lorbach, H.H. Pässler)<br />
Evaluation der Effektivität einer neuen allinside<br />
Meniskusrefixierungsmethode hinsichtlich<br />
verschiedener klinischer, funktioneller<br />
<strong>und</strong> kernspintomographischer Parameter.<br />
59
Forschungsprojekte <strong>und</strong> Publikationen<br />
Forschungsprojekte <strong>und</strong> prospektive<br />
Studien des Zentrums für Schulter- <strong>und</strong><br />
Ellenbogenchirurgie im Jahr 2003<br />
Histologische Kalkuntersuchung<br />
bei der Tendinosis calcarea der<br />
Rotatorenmanschette<br />
(P. Habermeyer, C. Bartl, R. Bartl)<br />
Modifizierter kombinierter Latissimus<br />
dorsi <strong>und</strong> Teres major Transfer nach<br />
L’Episcopo bei irreparabler postero-superiorer<br />
Rotatorenmanschettenmassenruptur<br />
(P. Habermeyer)<br />
1934 berichtete L’Episcopo bereits vom kombinierten<br />
M. latissimus dorsi <strong>und</strong> M. teres major<br />
Transfer zur Ersatzplastik bei kongenitalen<br />
Plexusschädigungen. Wir modifizierten dieses<br />
Verfahren zur Therapie des Außenrotations-<br />
<strong>und</strong> Elevationsdefizites bei der<br />
Rotatoren-manschettenmassenruptur bei intaktem<br />
M. subscapularis.<br />
Ziel dieser prospektiven Studie ist der<br />
Nachweis des funktionellen Benefits des<br />
modifizierten L’Episcopo-Verfahrens bei der<br />
Rotatorenmanschettenmassenruptur mit<br />
Außenrotationsverlust (s. dazu auch Fachbeitrag<br />
in diesem Heft).<br />
Latissimus dorsi Transfer nach Gerber bei<br />
irreparabler postero-superiorer Rotatorenmanschettenmassenruptur<br />
(P. Habermeyer)<br />
Wie hoch ist der funktionelle Benefit, der<br />
durch die Deckung des kranialen Defektes, die<br />
Wiederherstellung der Außenrotation <strong>und</strong><br />
Abduktion sowie durch den aktiven Depressoreffekt<br />
erreicht werden kann?<br />
Latissimus dorsi Transfer modifiziert nach<br />
Herzberg bei irreparabler postero-superiorer<br />
Rotatorenmanschettenmassenruptur<br />
(P. Habermeyer)<br />
Wie hoch ist der funktionelle Benefit durch<br />
den Sehnentransfer auf den Ansatz des M.<br />
infraspinatus <strong>und</strong> den damit verbesserten<br />
60<br />
Hebelarm? Ist mit dieser Methode ein aktiver<br />
Depressoreffekt zu erzielen? Hat er gegenüber<br />
dem Latissimus dorsi Transfer nach Gerber<br />
<strong>und</strong> dem modifizierten L’Episcopo-Verfahren<br />
Vorteile?<br />
Schulterendoprothetik<br />
(P. Habermeyer, P. Magosch)<br />
Ein Prothesensystem der 4. Generation<br />
ermöglicht die anatomische Rekonstruktion<br />
des Glenohumeralgelenkes. Lässt sich damit<br />
eine physiologische Schultergelenksfunktion<br />
erzielen?<br />
Zementierter versus zementfreier<br />
Glenoidersatz<br />
(P. Habermeyer, P. Magosch)<br />
Was leistet die Delta-III-Prothese nach<br />
Grammont bei der Defektarthropathie<br />
<strong>und</strong> als Salvage-Verfahren?<br />
(S. Lichtenberg, P. Habermeyer)<br />
Die arthroskopische Rotatorenmanschettennaht<br />
(S. Lichtenberg)<br />
Erzielt die arthroskopische Rotatorenmanschetten-Rekonstruktion<br />
mit bioresorbierbaren<br />
Nahtankern vergleichbar gute Ergebnisse<br />
wie die offene Rotatorenmanschetten-Rekonstruktion?<br />
Univers-Frakturprothese,<br />
Multicenterstudie<br />
(R. Cyffka, Dresden; P. Habermeyer, Heidelberg;<br />
R. Hente, Regensburg; C. Josten, Leipzig; H. Lill,<br />
Hannover, P. Lobenhoffer, Hannover; S. Runkel,<br />
Konstanz; W. Seelbinder, Dessau)<br />
Die primäre endoprothetische Versorgung<br />
von dislozierten Humeruskopf-3- <strong>und</strong> -4-Fragmentfrakturen<br />
führt häufig zu unbefriedigenden<br />
funktionellen Ergebnissen.<br />
Seit Mitte 2000 ist ein neues variabel adaptierbares<br />
Frakturprothesensystem erhältlich,<br />
welches eine adäquate Fixierung der Tubercula<br />
<strong>und</strong> eine zementfreie Implantation<br />
erlaubt <strong>und</strong> somit eine bessere postoperative<br />
glenohumerale Funktionalität verspricht.<br />
Optimierung des Pectoralis major-Sehnentransfers<br />
zur Therapie der irreparablen<br />
Subscapularissehnenruptur<br />
(P. Habermeyer)<br />
Arthroskopische Studie zur<br />
Entwicklung der Enthesiopathie der<br />
Rotatorenmanschette<br />
(P. Habermeyer)<br />
Studienprojekte <strong>und</strong> Forschungsschwerpunkte<br />
der Praxis für Chirurgie,<br />
Koloproktologie, Phlebologie <strong>und</strong><br />
Endoskopie<br />
Klinische Untersuchung bei Z.n. Kryoteilsaphenektomie<br />
der Vena saphena magna<br />
<strong>und</strong> parva. Postoperative Nachuntersuchung<br />
mit dem Farb-Duplex-Ultraschall<br />
(P. Friedl, E. Rappold, D. Sadeghian in Kooperation<br />
mit der Praxis für Gefäßerkrankungen/<br />
Innere Medizin F. Heckmann, G. Junge)<br />
Zielsetzung: Evaluation der postoperativen<br />
Ergebnisse, Beeinflussung des tiefen Venensystems<br />
durch OP?<br />
Geschlossene operative Verfahren bei der<br />
Behandlung des Sinus Pilonidalis.<br />
Klinische Evaluierung der Spätergebnisse<br />
(P. Friedl, E. Rappold, D. Sadeghian)<br />
Zielsetzung: Vergleichsstudie zur offenen<br />
W<strong>und</strong>behandlung
Publikationen im Jahr 2003 aus dem<br />
Zentrum für Knie- <strong>und</strong> <strong>Fußchirurgie</strong><br />
H.H. Pässler:<br />
1. Hantes M, Jiakuo Y, Mastrokalos DS, Paessler<br />
HH: Tunnel enlargement after ACL reconstruction<br />
with hamstrings and aggressive<br />
rehabilitation. Knee Surgery Sports Traumatology<br />
Arthroscopy 2003. Accepted for publication<br />
2. Hantes M, Kotsovolos E, Mastrokalos DS,<br />
Paessler HH: Meniscal fixation with clearfix<br />
screws: A long follow-up. Knee Surgery Sports<br />
Traumatology Arthroscopy 2003. Accepted for<br />
publication<br />
3. Pässler HH: Anterior cruciate ligament<br />
reconstruction using hamstrings in press-fit<br />
technique without hardware. Acta clinica<br />
2003, 2: 40-47<br />
4. Pässler HH: Neue Techniken – Kniechirurgie.<br />
Steinkopff-Verlag, Darmstadt 2002<br />
5. Pässler HH: New Techniques – Knee Surgery.<br />
Steinkopff-Verlag, Darmstadt 2003<br />
6. Pässler HH, Mastrokalos DS: Anterior cruciate<br />
ligament reconstruction using semitendinosis<br />
and gracilis tendons, bone patellar tendon,<br />
or quadriceps tendon-graft with pressfit<br />
fixation without hardware: A new and innovative<br />
procedure. Orthopedic Clinics of North<br />
America 2003, 34: 49-64<br />
7. Pässler HH, Franke K, Gladstone J: Historical<br />
note. Moritz Katzenstein. The father of meniscus<br />
repair surgery. Arthroscopy 2003, 19(E39)<br />
8. Pässler HH, Hantes M: Arthroscopic anterior<br />
cruciate ligament (ACL) reconstruction with a<br />
bone-patellar tendon (BPT) graft, using a „nohardware“<br />
technique. In Bulstrode M et al.,<br />
Oxford Textbook of Orthopaedic Surgery.<br />
Oxford University Press, Oxford 2003<br />
9. Pässler HH, Mastrokalos DS: Diagnostik <strong>und</strong><br />
Bandverletzung – Was ist Standard? In Frenzel<br />
G, Wuschech H, Arthroskopische Gelenkchirurgie,<br />
Congress Compact Verlag 2003<br />
10. Pässler HH, Mastrokalos DS: Die Meniskustransplantation:<br />
Ein Verfahren der Zukunft?<br />
In Frenzel G, Wuschech H, Arthroskopische<br />
Gelenkchirurgie, Congress Compact Verlag<br />
2003<br />
11. Pässler HH, Mastrokalos DS, Motsis EK: New<br />
techniques for anterior cruciate ligament<br />
revision surgery. Acta clinica 2003, 2: 48-61<br />
12. Rebel M, Fleischer J, Pässler HH, Thermann<br />
H: Einfluss einer Knieorthese auf ganganalytische<br />
Parameter bei Patienten mit vorderer<br />
Kreuzbandplastik. Deutsche Zeitschrift für<br />
Sportmedizin 2003, 53: 114-118<br />
13. Tibesku CO, Springer J, Mastrokalos DS,<br />
Pässler HH: Innenrotationskraft des Unterschenkels<br />
nach Kreuzbandrekonstruktion.<br />
Prospektiver Vergleich zwischen Entnahme<br />
der Semitendinosus- <strong>und</strong> Gracilissehnen <strong>und</strong><br />
der Patellasehne. Sportverl-Sportschaden 2003,<br />
17: 137-141<br />
14. Mastrokalos DS, Springer J, Paessler HH:<br />
Donor site morbidity after ACL reconstruction<br />
with BPT-graft. American Journal of Sports<br />
Medicine 2004. Accepted for publication<br />
15. Pässler HH: Cirugía de la Rodilla. Nuevas<br />
Técnicas. Steinkopff-Verlag Darmstadt, Januar<br />
2004<br />
16. Pässler HH, Höher J: Intraoperative Qualitätskontrolle<br />
bei der Bohrkanalplatzierung<br />
beim vorderen Kreuzbandersatz. Unfallchirurg<br />
März 2004, noch nicht erschienen.<br />
H. Thermann:<br />
NEWS<br />
1. Hufner T, Wohifarth K, Fink M, Thermann H,<br />
Rollnik JD: EMG monitoring during functional<br />
non-surgical therapy of Achilles tendon rupture.<br />
Foot Ankle Int 2002, 23: 614-618<br />
2. Rebel M, Fleischer J, Pässler HH, Thermann<br />
H: Einfluss einer Knieorthese auf ganganalytische<br />
Parameter bei Patienten mit vorderer<br />
Kreuzbandplastik. Deutsche Zeitschrift für<br />
Sportmedizin 2002, 53: 114-118<br />
3. Richter M, Wippermann B, Thermann H, et<br />
al.: Plantar impact causing midfoot fractures<br />
result in higher forces in Chopart's joint than<br />
in the ankle joint. J Orthop Res 2002, 20: 222-<br />
232<br />
4. Thermann H: Weichteilverletzungen <strong>und</strong><br />
Weichteilschäden. In Wirth CJ, Orthopädie<br />
<strong>und</strong> orthopädische Chirurgie. Fuß: das Standardwerk<br />
für Klinik <strong>und</strong> Praxis. Georg Thieme<br />
Verlag, Stuttgart, New York 2002, 437-480<br />
5. Thermann H, Krettek C: Ankle joint prosthesis<br />
implantation. Unfallchirurg 2002, 105: 495<br />
6. Thermann H, Saltzman CL: Prosthetic replacement<br />
of the upper ankle joint. Unfallchirurg<br />
2002, 105: 496-510<br />
7. Thermann H, Richter M: Lisfranc-Luxationen/<br />
Frakturen. In: Imhoff AB, Zollinger-<br />
Kies H, <strong>Fußchirurgie</strong>. Georg Thieme Verlag,<br />
Stuttgart, New York 2004, 179-186<br />
8. Thermann H, Becher C: Die Technik der Mikrofrakturierung<br />
zur Behandlung von osteochondralen<br />
<strong>und</strong> degenerativen chondralen<br />
Läsionen am Talus. Unfallchirurg 2004, 107:<br />
27-32<br />
61
Publikationen<br />
Publikationen im Jahr 2003<br />
aus dem Zentrum für Schulter-<br />
<strong>und</strong> Ellenbogenchirurgie<br />
1. Kessler MA, Lichtenberg S, Engel G, Habermeyer<br />
P: Postoperatively recurring instability<br />
of the shoulder - a fault analysis in 46 cases. Z<br />
Orthop Ihre Grenzgeb. 2003 Nov-Dec;<br />
141(6):637-42. German.<br />
2. Magosch P, Lichtenberg S, Habermeyer P:<br />
Radial shock wave therapy in calcifying tendinitis<br />
of the rotator cuff – a prospective study.<br />
Z Orthop Ihre Grenzgeb. 2003 Nov-Dec;<br />
141(6):629-36. German.<br />
3. Kessler MA, Lichtenberg S, Habermeyer P: In<br />
Process Citation. Unfallchirurg. 2003 Oct;<br />
106(10):826-33. German.<br />
4. Lichtenberg S, Magosch P, Habermeyer P:<br />
Compression of the suprascapular nerve by a<br />
ganglion cyst of the spinoglenoid notch: The<br />
arthroscopic solution. Knee Surg Sports<br />
Traumatol Arthrosc. 2003 Nov 1 [Epub ahead<br />
of print]<br />
5. Dietz SO, Lichtenberg S, Habermeyer P: Nontraumatic<br />
shoulder instability in an athletic<br />
patient with a periglenoidal cyst and a glenoid<br />
labral tear. Acta Orthop Belg. 2003 Aug;<br />
69(4):373-6<br />
6. Magosch P, Habermeyer P, Lichtenberg S:<br />
Infectious arthtropathy – destiny or indication<br />
for endoprosthetic joint replacement. Z<br />
Orthop Ihre Grenzgeb. 2002 Nov-Dec;<br />
140(6):575-8. German. No abstract available.<br />
7. Lichtenberg S, Magosch P, Habermeyer P:<br />
Superior labrum-biceps anchor complex.<br />
Orthopäde 2003 Jul; 32(7):616-26. German.<br />
8. Siebold R, Lichtenberg S, Habermeyer P:<br />
Combination of microfracture and periostal-<br />
62<br />
flap for the treatment of focal full thickness<br />
articular cartilage lesions of the shoulder: A<br />
prospective study. Knee Surg Sports<br />
Traumatol Arthrosc. 2003 May; 11(3):183-9.<br />
Epub 2003 Apr 29.<br />
9. Scheibel MT, Habermeyer P: A modified<br />
Mason-Allen technique for rotator cuff repair<br />
using suture anchors. Arthroscopy 2003 Mar;<br />
19(3):330-3<br />
10. Werner A, Lichtenberg S, Nikolic A,<br />
Habermeyer P: Intraarticular pathology of<br />
atraumatic shoulder dislocations. An arthroscopic<br />
study. Unfallchirurg 2003 Feb;<br />
106(2):110-3. German.<br />
11. Lichtenberg S, Magosch P, Habermeyer P:<br />
Omarthrose <strong>und</strong> Sport. Chir. Praxis 2003, 62:<br />
357-368<br />
12. Habermeyer P, Lichtenberg S: Diagnostik<br />
<strong>und</strong> Therapie der vorderen <strong>und</strong> hinteren<br />
Schulterluxation. Teil I: Diagnostik. Chirurg<br />
2003, 74: 1078-1088<br />
13. Habermeyer P, Lichtenberg S: Diagnostik<br />
<strong>und</strong> Therapie der vorderen <strong>und</strong> hinteren<br />
Schulterluxation. Teil I: Therapie. Chirurg<br />
2003, 74.<br />
14. Siebold R, Jung D, Lichtenberg S, Habermeyer<br />
P: Arthroskopische Kalkexstirpation bei<br />
Tendinosis calcarea. Arthroskopie 2003, 16:<br />
209- 214<br />
15. Siebold R, Lichtenberg S, Habermeyer P:<br />
Therapiestrategie bei der vorderen Schulterinstabilität.<br />
Trauma Berufskrankh 2003,<br />
5 (Suppl.1): 114-119<br />
Weitere Publikationen im Jahr 2003:<br />
Wrazidlo et al: Myokardiale Ischämiediagnostik<br />
mit der ergometrischen Stress-Cine-<br />
MRT. Röntgenfortschritte (RöFo) 175 (11):1587-<br />
1588<br />
Gruber G: Die Adaptiva-Hüftendoprothese –<br />
ein robotergefräster Individualschaft. In:<br />
Navigation <strong>und</strong> Robotic, Hrsg.: Konermann H,<br />
Haaker R. Springer Berlin Heidelberg (2003)<br />
173-177<br />
Gruber G: Advantages of Custom-Made<br />
Stems using Adaptiva Components. In:<br />
Navigation and Robotics, Eds.: Stiehl JB,<br />
Konermann WH, Haaker RG. Springer Berlin<br />
Heidelberg New York (2004) 155-159<br />
Impressum<br />
Herausgeber:<br />
ATOS-Praxisklinik Heidelberg<br />
Wissenschaftsredaktion:<br />
Prof. Dr. med. Hans H. Pässler<br />
Chefredaktion:<br />
Evi Kreichgauer, Heidelberg<br />
grafische Konzeption <strong>und</strong> Produktion:<br />
die botschafter werbeagentur, Heidelberg<br />
www.die-botschafter.com<br />
ATOS Praxisklinik GmbH & Co. KG<br />
Bismarckstr. 9-15<br />
D-69115 Heidelberg<br />
Tel. (+49) 6221/983- 0<br />
Fax (+49) 6221/983-919<br />
e-mail: info@atos.de<br />
www.atos.de<br />
www.zentrum-knie-<strong>und</strong>-fusschirurgie.de<br />
www.schulterchirurgie.de
Strahlenschutz sicher <strong>und</strong> bequem<br />
Peha®-shield – besserer Schutz vor<br />
Röntgenstrahlung<br />
Peha®-shield ist ein Handschuh mit dem man sicher arbeiten kann,<br />
denn er schützt vor möglichen Strahlenfolgeschäden bei gleichzeitig<br />
bestmöglicher Tastsensibilität.<br />
Ihre Vorteile im Überblick:<br />
• Hautfre<strong>und</strong>lichkeit, leichteres Gewicht <strong>und</strong> höhere Elastizität<br />
• Besserer Schutz, Komplettierung der persönlichen Schutzausrüstung<br />
• Abschwächung der Primärstrahlung um bis zu 43%<br />
• Als persönliche Schutzausrüstung CE zertifiziert<br />
• Entspricht der EN 455/1-3 für medizinische Handschuhe<br />
• Hohe Absorptionsleistung – mind. 50%ige Absenkung der aufgenommenen<br />
Hautdosis an Sek<strong>und</strong>ärstrahlung<br />
• Bleifrei, allergenarm <strong>und</strong> leicht zu entsorgen, da aus Wismuthoxid<br />
Peha®-shield. Sicherheit mit der man arbeiten kann.<br />
PAUL HARTMANN AG, 89522 Heidenheim, www.hartmann.info<br />
Sachverständigenrichtlinie<br />
gültig seit 01. Oktober 2003<br />
Richtlinie<br />
für die technische Prüfung von<br />
Röntgeneinrichtungen <strong>und</strong> genehmigungsbedürftigen<br />
Störstrahlern<br />
- Richtlinie für Sachverständigenprüfungen nach der<br />
Röntgenverordnung (SV-RL) -<br />
vom 27. August 2003<br />
1
ACL Endoskop-System nach Paessler*<br />
Das neuartige Endoskop-System von R. WOLF bietet individuelle Lösungen<br />
für eine erfolgreiche Rekonstruktion des vorderen Kreuzbandes: Mit der<br />
Semitendinosus- <strong>und</strong> Gracilissehne in einer implantatfreien press-fit-Technik<br />
unter Verwendung von Knochenstanzen. Mit der Patellarsehne unter Verwendung<br />
von Knochenstanzen <strong>und</strong> ausschließlicher press-fit-Fixierung. Revisionseingriffe<br />
nach vorderer Kreuzbandoperation <strong>und</strong> neuerlicher Instabilität.<br />
*Prof. Dr. med. Hans H. Paessler, ATOS-Klinik, D-69115 Heidelberg<br />
Ihr Partner in der Endoskopie <strong>und</strong> ESWL info@richard-wolf.com · www.richard-wolf.com<br />
RICHARD WOLF GmbH · D-75434 Knittlingen · PF 1164 · Tel.: +49 70 43 35-0 · Fax: +49 70 43 35-300<br />
Tochterfirmen mit Sitz in Belgien · Deutschland · Frankreich · Großbritannien · Österreich · USA