Fachbeiträge - und Fußchirurgie
Fachbeiträge - und Fußchirurgie
Fachbeiträge - und Fußchirurgie
Sie wollen auch ein ePaper? Erhöhen Sie die Reichweite Ihrer Titel.
YUMPU macht aus Druck-PDFs automatisch weboptimierte ePaper, die Google liebt.
NEWS<br />
PRAXISKLINIK HEIDELBERG<br />
Eine Übersicht<br />
Jumper‘s Knee<br />
Standards, Entwicklungen<br />
<strong>und</strong> Trends bei der<br />
Hüftendoprothetik<br />
Wie sicher ist die<br />
arthroskopische<br />
Rotatorenmanschettennaht?<br />
Kalzifikation oder<br />
Ossifikation bei der<br />
Tendinosis calcarea?<br />
Serie:<br />
Arthrose an der Hand<br />
Europa/USA<br />
Kongress-Highlights<br />
2004/2005<br />
ATOS-News<br />
Ausgabe 6<br />
Mai 2005
Ausgabe 6 – Mai 2005<br />
NEWS<br />
Liebe Leserin,<br />
lieber Leser,<br />
Die Häufigkeit der Arthrose hat im Vergleich<br />
zum 18. <strong>und</strong> 19. Jahrh<strong>und</strong>ert deutlich zugenommen,<br />
wie postmortale Untersuchungen<br />
aus England zeigen. Die Inzidenz steigt bis<br />
zum 70. Lebensjahr an. In Deutschland leiden<br />
ca. 5 Millionen Menschen, das sind 6% der Bevölkerung,<br />
an arthrotischen Gelenkbeschwerden<br />
im weitesten Sinne. In den höchsten Altersgruppen<br />
finden sich radiologisch bereits bei<br />
ca. 70% der Patienten osteoarthrotische Veränderungen.<br />
Die nicht-operative Therapie besteht in erster<br />
Linie in der Gabe von Entzündungshemmern.<br />
Diese haben jedoch leider zum Teil erhebliche<br />
Nebenwirkungen.<br />
Unerwünschte Arzneimittelwirkungen sind in<br />
den USA für ca. 15% aller Krankenhauseinweisungen<br />
verantwortlich <strong>und</strong> fordern pro Jahr<br />
zwischen 70 ooo <strong>und</strong> 100 000 Todesfälle.<br />
Hiermit stellen sie die viert- bis sechsthäufigste<br />
Todesursache dar. NSAR erhöhen das<br />
Risiko von Krankenhauseinweisung, Ulkus,<br />
Ulkusblutung oder tödlicher Ulkusblutung<br />
ganz erheblich. In den USA werden die Kosten<br />
für die Behandlung <strong>und</strong> Vermeidung von unerwünschten<br />
Arzneimittelwirkungen durch<br />
NSAR auf ca. 500 Millionen Dollar pro Jahr<br />
geschätzt.<br />
Die chirurgische Therapie mit arthroskopischen<br />
Eingriffen bis hin zum Gelenkersatz<br />
erlaubt den Patienten in der Regel ganz auf<br />
NSARs zu verzichten.<br />
Die steigende Lebenserwartung in Europa<br />
<strong>und</strong> die damit einhergehende Zunahme<br />
degenerativer Erkrankungen des Bewegungsapparates<br />
sorgen für wachsenden Bedarf an<br />
Hüft- <strong>und</strong> Kniegelenkersatz. Eine neue Analyse<br />
der Unternehmensberatung Frost &<br />
Sullivan bescheinigt dem Europamarkt im<br />
Bereich Hüft- <strong>und</strong> Kniegelenkersatz für Primär-<br />
<strong>und</strong> Folgeoperationen günstige Wachstumsaussichten:<br />
Der Gesamtumsatz von 1,27<br />
Milliarden US-Dollar im Jahr 2002 soll auf 1,81<br />
Milliarden US-Dollar im Jahr 2009 ansteigen.<br />
Hinzu kommen die Zahlen für Schulter- <strong>und</strong><br />
Sprunggelenksendoprothetik sowie die Prothetik<br />
der Finger- <strong>und</strong> Zehengelenke.<br />
Weitere Gründe für die wachsende Zahl an<br />
Gelenkoperationen sind erheblich verbesserte<br />
klinische Ergebnisse beim totalen Hüft- <strong>und</strong><br />
Kniegelenkersatz, verbesserte Implantate<br />
<strong>und</strong> auch Operationsverfahren. Zu der Reihe<br />
von bahnbrechenden technologischen Fortschritten<br />
gehören die computergestützte<br />
(zum Beispiel bildgeführte) <strong>und</strong> minimalinvasive<br />
Chirurgie sowie neuartige Produktdesigns.<br />
Dementsprechend werden auch<br />
immer jüngere Patienten mit dem Ziel der<br />
Wiederherstellung der vollen Mobilität <strong>und</strong><br />
der Wiederaufnahme eines aktiven <strong>und</strong><br />
sportlichen Lebensstils operiert.<br />
Mit der Zunahme der Gelenkersatzoperationen<br />
hat sich aber auch die Zahl der Revisionseingriffe<br />
erhöht, die an den Operateur besonders<br />
hohe Anforderungen hinsichtlich Erfahrung<br />
<strong>und</strong> technischen Könnens stellen.<br />
Die neue Ausgabe unserer Zeitschrift hat daher<br />
als Schwerpunkt den Gelenkersatz einschließlich<br />
der Revisionsproblematik gewählt.<br />
Wir wünschen Ihnen, liebe Leserinnen <strong>und</strong><br />
Leser, viel Interesse bei der Lektüre.<br />
Ihr<br />
Hans H. Pässler<br />
3
Inhalt<br />
Ausgabe 6 – Mai 2005<br />
NEWS<br />
Seite<br />
Kongress-Highlights<br />
6 ➔ ICSS Washington, Mai 2004<br />
8 ➔ EFAS Fußchirurgenkongress Heidelberg, September 2004<br />
13 ➔ Ital. Handchirurgenkongress Meran, Oktober 2004<br />
16 ➔ Biomechanischer Kongress Assisi, November 2004<br />
17 ➔ AAOS Washington, Februar 2005<br />
Verwaltungsnotizen<br />
21 ➔ Die Macht des Mondes:<br />
Über den Zusammenhang von Mondphasen <strong>und</strong> Operationserfolg<br />
von Richard Voigt<br />
<strong>Fachbeiträge</strong><br />
24 ➔ Jumper’s Knee – Eine Übersicht<br />
von Carsten O. Tibesku <strong>und</strong> Hans H. Pässler<br />
30 ➔ Forschungskooperation zwischen dem Zentrum für Knie- <strong>und</strong> <strong>Fußchirurgie</strong>/<br />
Sporttraumatologie <strong>und</strong> dem Dipartimento di Ortopedia e Traumatologia,<br />
Università di Perugia: Untersuchung der Temperaturverhältnisse im Kniegelenk<br />
beim Skisport <strong>und</strong> beim Laufsport<br />
von Christoph Becher<br />
32 ➔ Hüftendoprothetik bei aktiven Patienten<br />
Golden Standard – Weiterentwicklungen – Modetrends<br />
von Gerhard Scheller<br />
Impressum<br />
Herausgeber:<br />
ATOS-Praxisklinik Heidelberg<br />
Wissenschaftsredaktion:<br />
Dr. med. Hans H. Pässler<br />
Chefredaktion:<br />
Evi Kreichgauer, Ladenburg<br />
Grafische Konzeption <strong>und</strong> Produktion:<br />
die botschafter werbeagentur, Schwetzingen<br />
www. die-botschafter.com<br />
Anzeigenverwaltung:<br />
ALPHA Informations-GmbH, Lampertheim<br />
www.Alphawerbung.de<br />
ATOS Praxisklinik GmbH & Co. KG<br />
Bismarckstr. 9-15<br />
D-69115 Heidelberg<br />
Tel. (+49) 6221/983- 0<br />
Fax (+49) 6221/983-919<br />
e-mail: info@atos.de<br />
www.atos.de<br />
www.zentrum-knie-<strong>und</strong>-fusschirurgie.de<br />
www.schulterchirurgie.de<br />
36 ➔ Wie sicher ist die arthroskopische Rotatorenmanschettennaht?<br />
Eine prospektive MRT - Untersuchung<br />
von Dennis Liem, Petra Magosch, Sven Lichtenberg <strong>und</strong> Peter Habermeyer<br />
38 ➔ Vereinfachter Zugang zur Gelenkpfanne bei der Schultertotalprothese<br />
von Peter Habermeyer, Petra Magosch <strong>und</strong> Sven Lichtenberg<br />
42 ➔ Gastbeitrag<br />
Kalzifikation oder Ossifikation?<br />
Histologische Stadien der Tendinosis calcarea offenbaren einen hohen Anteil<br />
an primitivem Knochen<br />
von Christhoph Bartl, Sven Lichtenberg, Petra Magosch, Peter Habermeyer<br />
<strong>und</strong> Reiner Bartl<br />
44 ➔ Arthroskopische All-inside Meniskusrefixation<br />
von Olaf Lorbach, Dimitrios Mastrokalos <strong>und</strong> Hans H. Pässler<br />
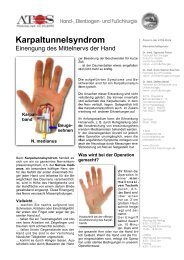
48 ➔ Serie: Arthrose an der Hand<br />
49 ➔ Teil I: Arthrose – Übersicht: Anatomie der Fingergelenke, Ursachen der Arthrose<br />
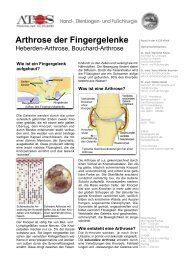
51 ➔ Teil II: Arthrose der Fingergelenke<br />
von Hans-Werner Bouman, Hartmuth Frobenius <strong>und</strong> Sigm<strong>und</strong> Polzer<br />
56 ➔ Minimalinvasive Chirurgie bei der Korrektur fehlgebildeter Ohrmuscheln mit<br />
einem speziellen Instrumentarium<br />
von Rainer B. Drommer<br />
59 ➔ Revisions-Endoprothetik (Teil 1)<br />
von Hajo Thermann<br />
Notes and News<br />
10 ➔ „Ärzte ohne Grenzen“ zu Gast in der ATOS Klinik<br />
Spende der ATOS-Gesellschafter an die Hilfsorganisation<br />
15 ➔ Mädchenschule in Sri Lanka erhält medizinische Hilfsmittel<br />
Forschungsprojekte <strong>und</strong> Publikationen<br />
64 ➔ Forschungsprojekte des Zentrums für Knie- <strong>und</strong> <strong>Fußchirurgie</strong> 2004<br />
65 ➔ Forschungsprojekte <strong>und</strong> prospektive Studien des Zentrums für Schulter<strong>und</strong><br />
Ellenbogenchirurgie 2004<br />
65/66 Publikationen<br />
5
Kongress-Highlights<br />
Charles Neer mit<br />
Christian Gerber <strong>und</strong><br />
Gilles Walch<br />
9th International<br />
Congress on Surgery<br />
of the Shoulder (ICSS)<br />
vom 2. bis 5. Mai 2004 in Washington DC, USA<br />
Der weltweit größte, nur alle 3 Jahre ausgerichtete internationale Schulterchirurgiekongress<br />
fand vom 2. bis 5. Mai 2004 in Washington DC, USA statt.<br />
Das wissenschaftliche Programm umfasste 5 Symposien zu folgenden Themen:<br />
• Labrumläsionen ohne Luxation<br />
• Entwicklungen in der Schulter- <strong>und</strong> Ellenbogenarthroskopie<br />
• Tennisellenbogen<br />
• Revisionsendoprothetik der Schulter<br />
• Kessel Symposium: Rotatorenmanschettenruptur <strong>und</strong> Arthrose<br />
Als Highlight berichtete Charles Neer aus seinem<br />
weit reichenden Erfahrungsschatz über<br />
die Revision bei fehlgeschlagener Hemiarthroplastik<br />
<strong>und</strong> legte seine kritische Sichtweise<br />
der inversen Prothese als Revisionsimplantat<br />
dar.<br />
D. Sonnabend hielt die Codman Lecture über<br />
die Evolution der Schulter, abger<strong>und</strong>et mit<br />
einer Hommage an dessen Lebenswerk.<br />
Codman, der in Leipzig Medizin studierte,<br />
hatte sich durch seine kritischen Äußerungen<br />
<strong>und</strong> seine kompromisslosen Forderungen<br />
nach klinischen Langzeitstudien bei seinen<br />
Kollegen unbeliebt gemacht <strong>und</strong> musste die<br />
letzten Lebensjahre nahezu mittellos verbringen.<br />
Weiterhin wurden 12 Instruktionskurse zu folgenden<br />
Themen gehalten: Proximale Humerusfrakturen,<br />
Rotatorenmanschettenrupturen,<br />
Schulterinstabilität, Schulterarthrose <strong>und</strong> Läsionen<br />
der proximalen <strong>und</strong> distalen Bicepssehne,<br />
Ellenbogensteife, Ellenbogeninstabilität,<br />
Ellenbogenfrakturen <strong>und</strong> Ellenbogenarthrose.<br />
Die Vielzahl von 214 Vorträgen verteilte sich<br />
auf 28 Sitzungen zu den Hauptthemen Gr<strong>und</strong>lagenforschung/Biomechanik,<br />
Impingement,<br />
Rotatorenmanschette, Instabilität, Frakturen,<br />
Schulterendoprothetik, Clavicula, AC-Gelenk<br />
<strong>und</strong> SC-Gelenk sowie Ellenbogen.<br />
Hieraus einige interessante Aspekte:<br />
Os acromiale<br />
Das Os acromiale ist noch immer eine häufig<br />
übersehene Entität. Roche SJ et al. zeigten,<br />
dass 72% der Radiologen diese Pathologie im<br />
Röntgenbild nicht erkannten, wobei sich das<br />
Os acromiale in allen 3 Ebenen bei über 90%<br />
der Fälle darstellte. Bei insgesamt 29 Patienten<br />
erfolgte in 16 Fällen eine arthroskopische<br />
Exzision <strong>und</strong> in 13 Fällen eine offene Fixierung.<br />
Nach einem Follow-up von 4 Monaten bis zu<br />
7 Jahren erzielten beide Methoden gleich<br />
gute funktionelle Ergebnisse sowie eine gleiche<br />
deltoidale Kraftentwicklung.<br />
Rotatorenmanschette<br />
Die funktionellen Ergebnisse der Rotatorenmanschettenrekonstruktion<br />
hängen im wesentlichen<br />
von der bereits bestehenden<br />
Muskelatrophie <strong>und</strong> der fettigen Degeneration<br />
ab. Ein bereits fettig degenerierter Muskel<br />
wird sich auch nach erfolgreicher Rekonstruktion<br />
nicht regenerieren. Dies wurde nochmals<br />
durch eine prospektive Arbeit von Lo<br />
et al. belegt, die nachwies, dass selbst im Fall<br />
einer erfolgreichen Rekonstruktion bzw.<br />
Schmerzbefreiung sowohl die Atrophie als<br />
auch die fettige Umwandlung der Muskulatur<br />
der Rotatorenmanschette bei 2/3 der<br />
Patienten zunimmt.<br />
Die guten funktionellen Zwei-Jahresergebnisse<br />
nach Rotatorenmanschettenrekonstruktion<br />
in Mini-open-Technik verschlechtern sich<br />
nicht im weiteren Verlauf. Bell SN et al. untersuchten<br />
79 Patienten nach durchschnittlich 2<br />
<strong>und</strong> nach durchschnittlich 7 Jahren. 28% der<br />
Patienten wiesen zum 2-Jahres-Follow-up ein<br />
exzellentes Ergebnis auf. Nach 7 Jahren wiesen<br />
51% der Patienten ein exzellentes Ergebnis<br />
auf.<br />
Bei pathologischen Veränderungen der langen<br />
Bicepssehne empfehlen Koenig M et al.,<br />
eine LBS-Tenotomie nur bei älteren Patienten<br />
mit geringem funktionellem Anspruch durchzuführen.<br />
In einer vergleichenden Studie wiesen<br />
nach 12 bis 48 Monaten 53% der Patienten<br />
lediglich einen lokalen Druckschmerz über<br />
dem Sulcus intertubercularis auf, wohingegen<br />
72% der Patienten nach LBS-Tenotomie bzw.<br />
LBS-Ruptur unter Schmerzen <strong>und</strong> Muskelkrämpfen<br />
litten.<br />
Instabilität<br />
Die Entwicklung einer Sek<strong>und</strong>ärarthrose nach<br />
Knochenspananlagerung in der Technik nach<br />
Eden-Hybinette oder nach Max-Lange bei rezidivierenden<br />
Schulterluxationen ist in der Lite-<br />
6
NEWS<br />
Washington D.C., USA<br />
ratur beschrieben. Für die Rotationsosteotomie<br />
nach Weber berichteten Flury P et al. über<br />
Langzeiterfahrungen von durchschnittlich 15<br />
Jahren bei 33 Patienten. Nach durchschnittlich<br />
12 Jahren wurden 19% der Patienten endoprothetisch<br />
versorgt <strong>und</strong> 91% wiesen eine Arthrose<br />
auf. Je höher das Ausmaß der Retroversion<br />
<strong>und</strong> je rigider das Glenohumeralgelenk,<br />
desto höher ist das Risiko der Arthroseentwicklung.<br />
Als Alternative zur Rotationsosteotomie berichteten<br />
Miniaci A et al. über die Ergebnisse<br />
der Defektauffüllung mittels Allograft bei<br />
einem Hill-Sachs-Defekt mit einer Zerstörung<br />
von mehr als 25% des Humeruskopfes. Nach<br />
durchschnittlich 50 Monaten wurden 18 Patienten<br />
klinisch <strong>und</strong> radiologisch nachuntersucht.<br />
In diesem Zeitraum erfolgte keine<br />
Rezidivluxation <strong>und</strong> 83% der Schultern waren<br />
absolut stabil. 11% der Patienten wiesen eine<br />
partielle Nekrose des Knochentransplantates<br />
auf.<br />
Proximale Humerusfrakturen<br />
Die operative Versorgung von proximalen<br />
Humeruskopffrakturen führt in 30 bis 60%<br />
der Fälle zu unbefriedigenden Ergebnissen.<br />
Auch die konservative Therapie von proximalen<br />
minimal dislozierten Humerusfrakturen erbringt<br />
zu 50% unbefriedigende Ergebnisse. So<br />
berichten Hodgson et al. aus Sheffield über<br />
eine Langzeitstudie an 74 mittels Fragebogen<br />
evaluierten Patienten. 50% gaben nach zwei<br />
Jahren noch Beschwerden an.<br />
Deutliche Funktionseinbußen wurden von<br />
35% angegeben. Eine frühzeitige Rehabilitation<br />
bzw. Ruhigstellung für 3 Wochen ergab<br />
dabei keinen signifikanten Unterschied.<br />
stellt noch immer ein Problem der Schulterendoprothetik<br />
dar. Farron A et al. untersuchten<br />
den Einfluss der Subscapulariskontraktur<br />
<strong>und</strong> der Glenoidretroversion auf die Lockerung<br />
der Glenoidkomponente anhand einer<br />
experimentellen Studie. Aus der Verkürzung<br />
der Subscapularissehne resultiert ein Druckanstieg<br />
auf die Gelenkfläche, der zu einem<br />
vorzeitigen Glenoidverbrauch führen kann.<br />
Eine vermehrte Retroversion der Glenoidkomponente<br />
führt zu Mikrobewegungen im<br />
Bereich des Implantat-Knochen-Interfaces<br />
mit vorzeitiger Lockerung der Glenoidkomponente.<br />
Werner et al. legten Untersuchungen an 47<br />
Schulter-TEPs vor, die belegten, dass auch<br />
Zapfenglenoide der 3. Generation innerhalb<br />
von weniger als 4 Jahren zu 45% progressive<br />
radiologische Lockerungszeichen aufwiesen,<br />
deren Prozentsatz sich im CT, das die deutlich<br />
höhere Sensitivität aufwies, auf 76% erhöhte.<br />
Lambert S et al. untersuchten anhand von 79<br />
Revisionsoperationen nach primärimplantierten<br />
Schulterprothesen die Ursache für das<br />
Fehlschlagen der Prothesenimplantation.<br />
58% der Revisionen erfolgten innerhalb der<br />
ersten 3 Jahre nach Primärimplantation. Zu<br />
(von links) Ch. Bartl, R. Siebold, P. Magosch,<br />
S. Scheibel im Gepräch beim Kongressempfang<br />
70% mussten Hemiprothesen revidiert werden.<br />
Hauptursache stellte die Rotatorenmanschetteninsuffizienz<br />
<strong>und</strong> die Glenoiderosion<br />
dar. Septische Prothesenlockerungen wurden<br />
in nur 5% der Fälle beobachtet.<br />
Topolski M et al. berichteten über eine retrospektive<br />
Aufarbeitung der Daten von 75 Patienten<br />
mit Schulterprothesenwechseln, bei<br />
denen intraoperative Abstriche einen positiven<br />
Bef<strong>und</strong> erbrachten. Es fanden sich bei<br />
65% Propionibakterien <strong>und</strong> bei 14% Staph epidermidis,<br />
wobei 90% intraoperativ einen<br />
unspezifischen histologischen Bef<strong>und</strong> ergaben<br />
<strong>und</strong> die präoperativen Laborwerte bei ca.<br />
90% unauffällig waren. Nur 13% mussten in<br />
der Folgezeit nochmals revidiert werden.<br />
Durch Medialisierung des Drehzentrums <strong>und</strong><br />
Kaudalisierung des Humerus verbessert die<br />
Delta III Prothese (inverse Prothese) die<br />
Kraftvektoren des M. deltoideus bei fehlender<br />
Rotatorenmanschette. Trotz guter funktioneller<br />
Ergebnisse wiesen Steinmann P et al. anhand<br />
einer prospektiven Untersuchung an 58<br />
Patienten, die nach Defektarthropathie mit<br />
schmerzhafter Pseudoparalyse eine Delta III<br />
Prothese erhalten hatten, eine Komplikationsrate<br />
von 50% mit einer Revisionsrate von<br />
33% sowie ein Scapular Notching von 17%<br />
innerhalb von durchschnittlich 38 Monaten<br />
nach. Die Implantation einer inversen Prothese<br />
sollte daher trotz Funktionsverbesserung<br />
<strong>und</strong> Schmerzlinderung nur älteren<br />
Patienten ohne andere akzeptable Therapieoption<br />
vorbehalten bleiben.<br />
(Petra Magosch, Peter Habermeyer)<br />
■<br />
Schulterendoprothetik<br />
Im Vergleich zur Hüft- <strong>und</strong> Knieendoprothetik<br />
weisen Schulterprothesenimplantationen<br />
nur 1/6 der Verweildauer im Krankenhaus,<br />
1/10 der Kosten <strong>und</strong> eine um 50% niedrigere<br />
Komplikationsrate auf (Farmer K et al., USA).<br />
Die langfristige Glenoidlockerung bei zementiert<br />
implantierten Glenoidkomponenten<br />
7
Kongress-Highlights<br />
EFAS Kongress<br />
Hajo Thermann<br />
eröffnet den Kongress<br />
EFAS-Präsident<br />
Hans Heino Küster<br />
bei seinem Vortrag<br />
6th Foot and Ankle Instructional Course in Heidelberg<br />
September 2004<br />
Zum 6. Foot and Ankle Instructional Course begrüßten der Kongressvorsitzende Hajo<br />
Thermann <strong>und</strong> der EFAS-Präsident Hans Heino Küster die Creme der europäischen<br />
<strong>Fußchirurgie</strong> <strong>und</strong> ca. 100 Teilnehmer aus ganz Europa am Tagungsort, dem Deutschen<br />
Krebsforschungszentrum in Heidelberg.<br />
RomaMTP-Prothesen<br />
In der ersten Sitzung berichteten Renée Fuhrmann<br />
<strong>und</strong> Bart Burger über die Möglichkeiten<br />
der Endoprothetik im Bereich des Großzehengr<strong>und</strong>gelenkes<br />
<strong>und</strong> mögliche Gründe des Versagens.<br />
Das Hauptproblem der MTP-Prothesen<br />
ist heute der Verlust der intraoperativ erreichten<br />
Beweglichkeit. Häufig ist dies durch<br />
Designprobleme im Gelenk der Metatarsale<br />
im Bereich der Sesambeine bedingt. Die<br />
Osteointegration als Voraussetzung für die<br />
Langzeitstandhaftigkeit der Prothesen scheint<br />
bei verschiedenen „Schaft-Prothesen“ vom<br />
Design her eher fragwürdig. Das Hauptproblem<br />
dabei ist, dass die Mechanik der Sesambeine<br />
im Design der Prothese nicht berücksichtigt<br />
wird.<br />
Prothesenversagen ist immer ein komplexes<br />
Geschehen, wobei aufgr<strong>und</strong> der geringen Anwendung<br />
oft technische Fehler eine Rolle<br />
spielen. Dazu gehören bespielsweise die nicht<br />
exakte Ausführung der Implantation, die<br />
Nichtberücksichtigung von Fehlstellungen<br />
<strong>und</strong> deren Korrektur sowie das klassische Versagen<br />
durch Verlust von Knochenfixierung<br />
besonders à la long bei den anfänglich erfolgreichen<br />
Elastikprothesen.<br />
Die Möglichkeiten der Revisionsendoprothetik<br />
sind heutzutage noch sehr limitiert, so<br />
dass nur die Rückzugsmöglichkeiten der MTP-<br />
Fusion bleiben. Hierbei sind jedoch aufgr<strong>und</strong><br />
von größeren Resektaten <strong>und</strong> Fremdkörperosteolysen<br />
zum Teil erhebliche Knochenaufbauten<br />
notwendig.<br />
Keller-Brandes OP<br />
Ein interessanter Vortrag von Lowell Weil befasste<br />
sich mit Aktualität <strong>und</strong> „Legalität“ der<br />
Keller-Brandes-Operation. Aus der Sicht des<br />
Referenten ist die Keller-Brandes-Operation<br />
heutzutage eine extrem seltene Indikation<br />
für eine Hallux valgus- <strong>und</strong> auch für eine<br />
Hallux rigidus-Deformität. Diese enge Indikationsstellung<br />
sieht Weil bei weiblichen<br />
Patienten mit sehr geringen Aktivitätsanforderungen,<br />
insbesondere bei hohem Alter<br />
gegeben. Interessant waren auch die Ausführungen<br />
zu seiner eigenen Technik, der so genannten<br />
„Mini-Mayo-Technik“. Bei dieser<br />
Technik wird ein kapsulofascialer Lappen eingeschlagen<br />
<strong>und</strong> eine geringgradige Resektion<br />
im Bereich des Metatarsalekopfes <strong>und</strong> der<br />
Gr<strong>und</strong>phalanx durchgeführt. Die Gefahr einer<br />
Transferläsion <strong>und</strong> Metatarsalgie ist aus<br />
der Sicht von Lowell Weil daher geringer.<br />
Hammerzehen<br />
Die Hammerzehen rücken immer mehr in den<br />
Fokus der Diskussion, denn hier bestehen<br />
erhebliche Defizite in der Therapie der verschiedenen<br />
fixierten Deformitäten, gerade<br />
bei schwersten Fehlstellungen. Letztendlich<br />
ist die Technik zum jetzigen Zeitpunkt eher<br />
resezierend als rekonstruierend. Besonders<br />
die Weichteilprozeduren wurden heftig diskutiert.<br />
In diesem Zusammenhang sind neuere<br />
zusätzliche Prozeduren wie Kapselrelease,<br />
Verlängerung des Extensor digitorum brevis<br />
oder Transfer des Extensor digitorum brevis<br />
oder longus von besonderer Bedeutung.<br />
Intrinsic-Prozeduren sind wohl mittlerweile<br />
bei flexiblen Hammerzehen der „Golden Standard“.<br />
Besonderes Interesse erregte der plantare<br />
Zugang bei Instabilitäten der MT-Gelenke,<br />
wobei besonders die Instabilität des 2.<br />
MTP-Gelenkes nach Ansicht der Experten<br />
eines plantaren Zugangs bedarf. Durch eine<br />
zusätzliche Naht der plantaren Platte <strong>und</strong><br />
entsprechenden Flexor extensor Transfer<br />
kann das Gelenk langfristig stabilisiert werden.<br />
Rückfußrekonstruktionen<br />
Der nächste Punkt waren die Rückfußrekonstruktionen<br />
mittels Osteotomien, vorgestellt<br />
von Patrice Diebold. Hier ging es um die klassischen<br />
Techniken der valgisierenden Osteotomien<br />
des Calcaneus, aber auch um neuere<br />
Konzepte, wie die von Hajo Thermann vorgestellte<br />
Rotations-Wedge-Osteotomie bei varisierenden<br />
oder valgisierenden Prozeduren.<br />
Die Sprunggelenksfusion gewinnt bei Experten<br />
als Standardindikation bei schweren<br />
Knochendefekten <strong>und</strong> Fehlstellungen immer<br />
mehr an Bedeutung. Bei einer Arthrose ohne<br />
Fehlstellung geht der Trend eindeutig zur<br />
Endoprothetik. Subtalare Arthrodesen werden<br />
über Minizugänge in Schraubentechnik<br />
durchgeführt, wobei hier besonders die Berücksichtigung<br />
der Rückfußstellung durch<br />
corticospongiöse Späne für den Erfolg verantwortlich<br />
ist.<br />
Triplearthrodesen sind eine komplexe technische<br />
Herausforderung, gerade bei Plattfußdeformitäten.<br />
Es gab keine wesentlichen neueren<br />
Aspekte. Tricks der Einstellung <strong>und</strong> der<br />
operativen Technik wurden von Ian Winson<br />
deutlich gemacht.<br />
8
NEWS<br />
Lowell Weil <strong>und</strong> Hans Heino Küster<br />
Sportmedizin<br />
Die Sitzung zur Sportmedizin hatte als erstes<br />
Thema „Achillessehnentendinosen“ von Heinz<br />
Lohrer. Er erarbeitete nochmals deutlich die<br />
Differenzialdiagnosen der Sehnenentzündung,<br />
des posterioren Impingements <strong>und</strong> der<br />
FHL-Läsionen heraus sowie die Bedeutung der<br />
Hyperpronation <strong>und</strong> der konservativen Möglichkeiten<br />
im Hinblick auf Stretching, medikamentöse<br />
Behandlung <strong>und</strong> vor allen Dingen<br />
Schuhversorgung. Die Therapie bei resistenten<br />
Tendinopathien ist in erster Linie eine Resektion<br />
des Paratenons bei Verdickung sowie<br />
eine radikale Resektion von degenerativem<br />
Gewebe. Das Outcome der Chirurgie beträgt<br />
bei guten Ergebnissen zwischen 60% <strong>und</strong><br />
90%. Den Patienten muss jedoch eindeutig<br />
gesagt werden, dass die Rehabilitationszeit<br />
zwischen acht Monaten <strong>und</strong> einem Jahr<br />
beträgt <strong>und</strong> dass nur 50% aller operierten<br />
Athleten wieder das alte Leistungsniveau<br />
identisch erreichen.<br />
Die Möglichkeiten der Achillessehnenrekonstruktion<br />
wurden von Hajo Thermann vorgetragen.<br />
Zunächst ging es um die Reruptur mit<br />
Rahmennaht in halboffener Technik zur<br />
Unterstützung der direkten Naht. Ein weiteres<br />
Thema waren die Rekonstruktionstechniken,<br />
ausgehend von Zwei-Zipfeltechniken bei Rekonstruktionen<br />
von Defekten um die 3 bis 4 cm<br />
bis hin zum Flexor halluzis longus Transfer bei<br />
großen Substanzdefekten. Besondere Bedeutung<br />
hat in diesem Zusammenhang die<br />
immer wieder auftretende Verlängerung der<br />
Achillessehne sowohl bei operativer als auch<br />
bei konservativer Behandlung. Hier ermöglicht<br />
eine Schräg-Tenotomie, die frühzeitig<br />
durchgeführt wird, eine weitgehende Wiederherstellung<br />
der Leistungsfähigkeit.<br />
OSG Endoprothetik<br />
Ein besonderes Highlight waren die Vorträge<br />
<strong>und</strong> heißen Diskussionen zur Sprunggelenksendoprothetik<br />
unter Vorsitz von Hajo Thermann<br />
mit Beat Hintermann, Pascal Rippstein,<br />
Hakon Kofoed <strong>und</strong> Peter Woods, den international<br />
führenden Spezialisten der europäischen<br />
<strong>Fußchirurgie</strong> <strong>und</strong> Vorreitern der Sprunggelenksendoprothetik.<br />
Sicher kam auch ein gewisses<br />
Productplacement in den Vorträgen zu<br />
Tage, so dass eine zum Teil sehr emotional<br />
geführte Diskussion entstand. Dennoch fehlte<br />
es nicht an Sachlichkeit <strong>und</strong> hervorragenden<br />
Hinweisen zur Technik der einzelnen Prothesenimplantate.<br />
Von zentraler Bedeutung bei der Sprunggelenksendoprothetik<br />
als auch bei der Revision<br />
von Fehlern <strong>und</strong> Prothesenversagen ist die<br />
korrekte Implantation, vor allem in Hinblick<br />
auf die Rückfußachse. Technische Fehler sind<br />
hierbei unverzeihlich <strong>und</strong> wurden im Einzelnen<br />
sehr detailliert von Hakon Kofoed aufgeführt.<br />
Beat Hintermann zeigte zahlreiche<br />
erweiterte Indikationen, so dass man die<br />
Endoprothetik des Sprunggelenkes in Spezialistenhänden<br />
bei weitem nicht mehr auf die<br />
normale Arthrose in Neutralstellung des<br />
Rückfußes beschränkt sehen kann. Pascal<br />
Rippstein zeigte, wie wichtig die Einhaltung<br />
der jetzt erhobenen Standards im Hinblick<br />
auf Planung <strong>und</strong> Durchführung für den Erfolg<br />
der Endoprothese ist.<br />
Arthroskopie<br />
Der letzte Tag begann mit der Arthroskopie<br />
der Gelenke. Hierbei wurden die Standards<br />
für die Sprunggelenks-, die Subtalargelenks<strong>und</strong><br />
die Großzehengr<strong>und</strong>gelenksarthroskopie<br />
verständlich <strong>und</strong> klar vorgestellt. Als technische<br />
Besonderheit wurde diskutiert, welches<br />
Arthroskop beim oberen Sprunggelenk am<br />
besten einsetzbar ist. Im hinteren Bereich des<br />
Sprunggelenks ist das kleinere 2.5er Arthroskop<br />
in jedem Fall vorzuziehen.<br />
Fixateure zur Distraktion des Gelenkes sind<br />
mehr oder weniger „out“. Die Seitenlage ist<br />
besonders wichtig für die Arthroskopie des<br />
Subtalargelenkes. Die posteriore Arthroskopie<br />
ist für die Flexor halluzis Tendinosen oder im<br />
Bereich der Hagl<strong>und</strong>exostose bei erfahrenen<br />
Operateuren eine Alternative zur offenen<br />
Technik.<br />
Das Highlight des Kurses war natürlich das<br />
Masterclass-Symposium, wo ausgewiesene<br />
Topexperten in längeren Vorträgen über ihre<br />
Spezialgebiete berichteten.<br />
Alle Redner zeigten in der Darstellung der<br />
Techniken <strong>und</strong> Indikationen Details, anhand<br />
derer jeder, auch der ganz Erfahrene, noch ein<br />
paar Tricks dazulernen konnte, so dass gerade<br />
für den praktisch tätigen Fußchirurgen dieser<br />
Teil ein besonderer Gewinn war.<br />
Trauma<br />
Bei der Traumasitzung wies Beat Hintermann<br />
nochmals auf die Bedeutung der Arthroskopie<br />
bei der akuten Sprunggelenksfraktur hin <strong>und</strong><br />
belegte dies durch seine Untersuchungen.<br />
B. Thornes zeigte eine interessante Fadentechnik<br />
zur Behebung der Instabilitäten der Syndesmose,<br />
die durch die Einfachheit <strong>und</strong> die relativ<br />
geringe Invasivität der Methode besticht <strong>und</strong><br />
gerade im praktischen Bereich die Anwendung<br />
in Zweifelsfällen deutlich erleichtert.<br />
Bei der Rekonstruktion nach Sprunggelenksfrakturen<br />
konnten drei verschiedene Zeitpunkte<br />
herausgearbeitet werden. Der erste<br />
ist die Sofortkorrektur bei einem noch nicht<br />
verheilten Knochen, um die Fehlstellung oder<br />
Defekte zu beseitigen. In einem mittleren<br />
Intervall gelingt es immer noch, durch Korrekturosteotomien<br />
das Gelenk zu retten. Bei<br />
Langzeitfehlstellungen kann wahrscheinlich<br />
nur eine Fusion oder eine Endoprothese die<br />
➔<br />
Gala Diner<br />
9
Kongress-Highlights<br />
Probleme der sich dann ausgebildeten Arthrose<br />
des oberen Sprunggelenkes beheben.<br />
Hans Zwipp zeigte bei seinem hervorragenden<br />
Vortrag die neuen Entwicklungen im<br />
Bereich der Calcaneuschirurgie mit neuen<br />
Implantaten, mit neuen Techniken, die halboffene<br />
Arthroskopietechnik mit neuen Zugängen<br />
<strong>und</strong> Tricks, um gerade auch Trümmerfrakturen<br />
anatomisch wieder aufzurichten.<br />
Navigation <strong>und</strong> Computertechnologie<br />
Die Navigation <strong>und</strong> Computertechnologie in<br />
der <strong>Fußchirurgie</strong> waren das Thema von<br />
Martinus Richter, der schon von seinen Apparatemöglichkeiten<br />
her international sicherlich<br />
eine Einzelstellung einnimmt, diese jedoch<br />
im Sinne einer Weiterentwicklung der<br />
Technik eindrucksvoll nutzt. Die navigierten<br />
Osteotomien im Fußbereich wie auch die<br />
Therapie von osteochondralen Defekten sind<br />
hier mit äußerst hoher Präzision möglich. Es<br />
wurde deutlich, dass die Zukunft den Chirurgen<br />
mit Hilfe der Navigation sicherlich<br />
wesentlich bessere technische Möglichkeiten<br />
eröffnen wird als bislang.<br />
Knorpelrekonstruktion<br />
Das letzte Thema war die Knorpelrekonstruktion<br />
am OSG in verschiedenen Techniken. Die<br />
Mikrofrakturierung hat in einer prospektiven<br />
Studie einen hohen Wirkungsgrad gezeigt. Da<br />
noch keine Vergleichsstudien von den<br />
Knorpeltransplantationen als auch von den<br />
OATS-Techniken vorliegen, werden sich die<br />
Transplantationstechniken an den Ergebnissen<br />
der Mikrofrakturierung messen müssen.<br />
Vom Aufwand <strong>und</strong> von der Kostenseite her<br />
bietet die Mikrofrakturierung sicherlich große<br />
Vorteile. Langzeitergebnisse liegen aber auch<br />
hier noch nicht vor, so dass dieses Feld auch in<br />
Zukunft unter sehr genauer wissenschaftlicher<br />
Kontrolle bleiben muss, um die Effizienz<br />
weiter nachzuweisen.<br />
(Hajo Thermann)<br />
■<br />
Wegen des Ausbruchs<br />
der Cholera im angolanischen<br />
Intensive Care Feeding Centre<br />
(Ernährungszentrum für schwer<br />
hungerkranke Kinder) wurden<br />
unter anderem innerhalb eines<br />
Tages die Kleider aller 200 Mütter<br />
<strong>und</strong> aller Kinder gechlort oder<br />
verbrannt, alle duschten <strong>und</strong><br />
erhielten anschließend neue<br />
Kleider – leider nicht immer ganz<br />
passend.<br />
Übergabe der Spende an Frau Dr. Epp<br />
10
NEWS<br />
Regenzeit in Angola: Ein Flüchtlingslager am Abend nach<br />
der Verteilung von 16 m 2 großen, robusten Plastik-<br />
Schutzfolien. Regenwolken ziehen auf.<br />
Ärzte ohne Grenzen<br />
zu Gast in der ATOS Klinik<br />
Spende der ATOS-Gesellschafter an die Hilfsorganisation<br />
Choleraepidemie in Angola:<br />
Innerhalb weniger Wochen<br />
wurden unter einfachsten<br />
Umständen 1000 Patienten<br />
mit Infusionen rehydriert.<br />
Ohne Infusionen wäre jeder<br />
zweite gestorben.<br />
Die Nothilfeorganisation „Ärzte ohne Grenzen“<br />
zeigte vom 1. Dezember 2004 bis zum 3. Januar<br />
2005 eine Ausstellung in der ATOS-Klinik in<br />
Heidelberg, die vielseitige Informationen in<br />
Wort <strong>und</strong> Bild r<strong>und</strong> um die Tätigkeit der<br />
ehrenamtlichen Helfer bot. Höhepunkt der<br />
Ausstellung war ein Diavortrag der ehemaligen<br />
Vorstandsvorsitzenden der Organisation,<br />
Frau Dr. G<strong>und</strong>ula Epp. Im Rahmen ihres Vortrags<br />
nahm sie eine Spende der Gesellschafter<br />
der ATOS-Klinik in Höhe von 10.000<br />
Euro entgegen.<br />
Frau Dr. Epp stellte Arbeitsweise <strong>und</strong> Strukturen<br />
der weltweit größten privaten Nothilfeorganisation<br />
vor.„Ärzte ohne Grenzen“ wurde<br />
im Jahr 1971 von unabhängigen Ärzten <strong>und</strong><br />
Journalisten gegründet: Ihr Ziel war es, nicht<br />
nur medizinische Hilfe zu leisten, sondern<br />
auch Zeuge zu sein, wenn Menschenrechte<br />
verletzt wurden, <strong>und</strong> dies an die Öffentlichkeit<br />
zu bringen.<br />
Dieser Aufgabe fühlt sich die Organisation<br />
nach wie vor verpflichtet, was die Arbeit der<br />
„Médecins Sans Frontières“ manchmal auch<br />
sehr gefährlich macht – denn Zeugen sind oft<br />
nicht erwünscht, wie die in Mühlhausen bei<br />
Heidelberg niedergelassene Allgemeinärztin<br />
berichtete.<br />
Die Arbeit der Organisation wurde im Jahre<br />
1999 mit dem Friedensnobelpreis ausgezeichnet:<br />
„Der Friedensnobelpreis war eine große<br />
Genugtuung, denn er zeigte, dass die Arbeit<br />
von Ärzte ohne Grenzen verstanden wird“, so<br />
die Referentin. Heute arbeiten r<strong>und</strong> 3.000<br />
Mitarbeiter zusammen mit mehr als 15.000<br />
lokale Helfer in fast 80 Ländern daran, Menschen<br />
in Not zu helfen. Vor allem Ärzte, Logistiker,<br />
Psychologen <strong>und</strong> Pflegepersonal werden<br />
händeringend gesucht. Eine abgeschlossene<br />
Ausbildung <strong>und</strong> zwei Jahre Berufserfahrung<br />
muss man allerdings vorweisen können.<br />
Frau Dr. Epp umriss den Unterschied ihrer<br />
Arbeit zur Entwicklungshilfe so: Im Gegensatz<br />
zur Entwicklungshilfe, die sich auf den langfristigen<br />
Wiederaufbau konzentriert, sei die<br />
medizinische Nothilfe rein humanitär begründet<br />
<strong>und</strong> richte sich auf die existenziellen<br />
Bedürfnisse der Menschen. „Unser Ziel ist es,<br />
die allgemeine Sterblichkeit zu senken. Das<br />
erreiche ich, indem ich mich nicht vom Einzelnen<br />
fesseln lasse, sondern an alle denke“.<br />
Man könne mehr Leben retten, wenn man<br />
den Menschen Nahrung zur Verfügung stelle<br />
<strong>und</strong> ihnen eine Toilette baue. Als die fünf<br />
wichtigsten Dinge bezeichnete die Ärztin<br />
Wasser, Nahrung, Schutz, Hygiene <strong>und</strong> medizinische<br />
Versorgung.<br />
Ein weiterer Unterschied zur Entwicklungshilfe<br />
liege in der Vorbereitungszeit der Einsätze:<br />
Oftmals stünden nur wenige Tage zur<br />
Verfügung, um eine Strategie zu entwickeln<br />
<strong>und</strong> Personal <strong>und</strong> Ausrüstung in die betroffe-<br />
➔<br />
11
Kongress-Highlights<br />
Hinter dem Feeding Center etablierte sich ein kleiner Markt, wo es etwas<br />
Holz (in vermintem Gebiet gesammelt), ein paar Mangos, Mais, Öl, Linsen<br />
(von den Nahrungsmittelrationen abgespart) <strong>und</strong> Seife gab.<br />
nen Gebiete zu bringen. Gerade deshalb sei<br />
sie besonders froh, dass die Spende der ATOS-<br />
Klinik nicht zweckgeb<strong>und</strong>en, sondern frei einsetzbar<br />
sei. So könne man schon mit 1 Euro<br />
am Tag ein unterernährtes Kind mit hochkalorischer<br />
Spezialnahrung versorgen.<br />
Mit den freien Spenden könne die Organisation<br />
aber auch einer weiteren Aufgabe nachkommen<br />
<strong>und</strong> sich für Veränderungen einsetzen:<br />
Als „Catalysts for change“. So konnte<br />
zum Beispiel erreicht werden, dass die Behandlung<br />
eines HIV-Infizierten in Südafrika<br />
von $ 12.000,- auf unter $ 600,- gesunken sei.<br />
Im Rahmen ihres Diavortrages zeigte Frau Dr.<br />
Epp Bilder von ihren Einsätzen in Cubal/<br />
Angola <strong>und</strong> in Buhiga/Bur<strong>und</strong>i. Hauptsächlich<br />
hätten die Menschen unter Fieberkrankheiten,<br />
Husten, Durchfall, Krätze <strong>und</strong> Hunger<br />
gelitten. Alte Menschen hätten keine Kraft<br />
gehabt, die Zentralküche aufzusuchen oder<br />
Holz zu sammeln. Das kleine Krankenhaus, in<br />
dem die Helfer arbeiteten, habe über 70<br />
Betten verfügt. Allerdings sei der Patientenandrang<br />
so groß gewesen, dass der Patient,<br />
sobald er zwei Tage fieberfrei war <strong>und</strong> einigermaßen<br />
auf den Beinen stehen konnte, entlassen<br />
wurde.<br />
Die ehemalige Krankenhauskapelle, jetzt der Operationssaal in Buhiga.<br />
Knochenbrüche wie bei dieser Patientin konnten unter den bürgerkriegsbedingten,<br />
eingeschränkten medizinischen Möglichkeiten nur durch<br />
Ruhigstellung versorgt werden.<br />
Auf die Frage, wie ihre Arbeit bei „Ärzte ohne<br />
Grenzen“ sie verändert habe, antwortete die<br />
39jährige Mutter von zwei Kindern: „Ich bin<br />
viel politischer geworden, diese Nothilfe hat<br />
sich zu meiner Leidenschaft entwickelt. Und<br />
ich habe festgestellt, dass nichts befriedigender<br />
<strong>und</strong> schöner ist, als Arzt zu sein“.<br />
(Susanne Pahlke)<br />
■<br />
12
NEWS<br />
42. Kongress der Italienischen<br />
Gesellschaft für Handchirurgie<br />
vom 29. September bis 2. Oktober 2004 in Meran/Südtirol<br />
Wenn die Italienische Gesellschaft für<br />
Handchirurgie im frühherbstlich-warmen<br />
Südtirol einen Kongress veranstaltet,<br />
werden auch hohe Erwartungen nicht<br />
enttäuscht: Die kompetente Diskussion<br />
der anstehenden Themen bei ausgezeichneter<br />
Tagungsorganisation ist verb<strong>und</strong>en<br />
mit den Attraktionen einer<br />
Region, die landschaftlich, kulinarisch<br />
sowie von historisch-kunstgeschichtlicher<br />
Seite ihresgleichen sucht.<br />
Der Veranstalter – Dr. Frank Nienstedt,<br />
Leiter der Sektion für Handchirurgie am<br />
Franz-Tappeiner-Krankenhaus in Meran<br />
– war bei der Auswahl der Themen<br />
gleichermaßen von deren allgemeiner<br />
Bedeutung wie auch von den Besonderheiten<br />
der Problematik geleitet. Die<br />
Hauptthemen waren die Hand des Musikers<br />
<strong>und</strong> die Hand des Sportlers.<br />
Vorteilhaft für das sprachliche Verständnis<br />
der Vorträge war die politische Situation<br />
in Südtirol: Aufgr<strong>und</strong> der Zweisprachigkeit<br />
war eine permanente Simultanübersetzung<br />
gewährleistet.<br />
Die Hand des Musikers<br />
Die zunehmende Bedeutung des Themas<br />
zeigt sich zumindest darin, dass es häufiger<br />
als früher auf die Tagesordnung gesetzt wird.<br />
Aufgr<strong>und</strong> unserer spezifischen sozio-kulturellen<br />
Gegebenheiten ist die Chance, kompetente<br />
handchirurgische Hilfe zu erhalten, für einen<br />
Musiker heute immer noch um ein Vielfaches<br />
geringer als für einen Sportler. Das spezifische<br />
Verständnis für die besonderen Probleme von<br />
Instrumentalisten setzt eine intensive Kenntnis<br />
der besonderen Situation von Ausbildung<br />
<strong>und</strong> Berufsausübung voraus, im Idealfall kommen<br />
spezielle Kenntnisse im Instrumentenbau<br />
noch hinzu.Weiterhin ist es unabdingbar,<br />
für die Behandlung ausreichend Zeit zur Verfügung<br />
zu haben.<br />
Jochen Blum, Universitätsklinik Mainz, wies<br />
darauf hin, dass man in einer Musikersprechst<strong>und</strong>e<br />
nur dann erfolgreich arbeiten kann,<br />
wenn die Beschwerden in Zusammenhang<br />
mit der Demonstration am mitgebrachten<br />
Instrument gesehen <strong>und</strong> mit dem handchirurgischen<br />
Standard abgeglichen werden.<br />
Nicht selten wird der Arzt hier mit Problemen<br />
konfrontiert, die handchirurgisch nicht zu<br />
benennen sind, da ihre Ursache eher technischer<br />
bzw. ergonomischer Natur sind.<br />
Die sorgfältige Untersuchung unter Einbeziehung<br />
aller technischen <strong>und</strong> ergonomischen<br />
Details kann die Ursache der Beschwerden<br />
jedoch oft aufdecken.<br />
Je mehr der Arzt mit den Arbeits- oder<br />
Studienbedingungen des Musikers vertraut<br />
ist, umso besser kann er die Probleme verstehen<br />
<strong>und</strong> entsprechend helfen. Auch die<br />
Zusammenarbeit mit Instrumentenbauern<br />
ist sinnvoll, um ggf. Änderungen am Instrument<br />
vornehmen zu lassen.<br />
Ein anderer Beitrag unterstrich die besondere<br />
Rolle der Hand für den Musiker. Insbesondere<br />
Indikationen zu Operationen darf der Handchirurg<br />
nur unter strengen anatomischphysiologischen<br />
Aspekten stellen; die explorative<br />
Chirurgie verschlechtert fast immer die<br />
Situation. Unfallfolgen sind die häufigsten Indikationen<br />
für handchirurgische Operationen<br />
➔<br />
13
Kongress-Highlights<br />
bei Musikern. Die enorme Anforderung an die<br />
Funktion der Hand setzt eine kompromisslose<br />
Wiederherstellung aller anatomischen Strukturen<br />
voraus, gefolgt von konsequenten postoperativen<br />
Programmen zur Rehabilitation –<br />
alles mit dem Ziel, möglichst frühzeitig, zumindest<br />
begrenzt, wieder spielen zu können.<br />
Postoperativ ein Instrument zu spielen hat<br />
intensive ergotherapeutische Effekte.<br />
Bei der Wiederherstellung <strong>und</strong> Rehabilitation<br />
der Musikerhand ist es notwendig, die speziellen<br />
Anforderungen des Instrumentes zu<br />
kennen <strong>und</strong> das Behandlungsziel danach auszurichten,<br />
besonders dann, wenn die Hände<br />
nicht symmetrisch gebraucht werden (Bogenhand<br />
rechts, Greifhand links etc.). Zum Beispiel<br />
ist eine eingeschränkte Supination der<br />
linken Hand für den Geiger eine fatale Einschränkung,<br />
die sich dagegen rechts bei der<br />
Bogenführung kaum auswirkt.<br />
Unfallfolgen können durchaus die Arbeitsfähigkeit<br />
am allgemeinen Arbeitsmarkt zulassen,<br />
einen Musiker jedoch zur Aufgabe seines<br />
Berufes zwingen.<br />
Große Aufmerksamkeit erzielte das „overuse-<br />
Syndrom“ beim Instrumentalisten. Es ist gekennzeichnet<br />
durch persistierende Schmerzen<br />
in Muskeln <strong>und</strong> benachbarten Weichteilen<br />
<strong>und</strong> vom gelegentlichen Verlust der Kontrolle<br />
der betroffenen Muskelgruppe. Frauen sind<br />
häufiger betroffen, <strong>und</strong> zwar überwiegend an<br />
der Hand <strong>und</strong> am Unterarm, weniger an<br />
Schulter <strong>und</strong> Nacken. Unterschieden wird<br />
zwischen extrinsischen <strong>und</strong> intrinsischen<br />
Faktoren. Die extrinsischen Faktoren betreffen<br />
die äußeren Umstände wie Lehrerwechsel,<br />
technische Anforderungen des Repertoires<br />
oder fehlerhafte Technik. Die intrinsischen<br />
Faktoren können sein: Stress oder konstitutionelle<br />
Gegebenheiten (ungünstige<br />
anatomisch-physiologische Umstände). Overuse<br />
entsteht u.a. durch zeitintensives Üben<br />
<strong>und</strong> technisch anspruchsvolles Repertoire.<br />
Unterschieden werden muss der Zustand des<br />
„misuse“: Falsche Körperhaltung, vorausgegangene<br />
Verletzungen, Lehrerwechsel mit<br />
entsprechenden Folgen, oft Kombination aller<br />
Faktoren.<br />
Die Therapie basiert auf der Beseitigung der<br />
prädisponierenden Faktoren. Dabei muss beachtet<br />
werden, dass Musiker wie Sportler<br />
stets einen sofortigen Rückgang ihrer Beschwerden<br />
fordern <strong>und</strong> dabei oft unter emotionalem<br />
Stress stehen, was der dringend<br />
erforderlichen Entspannung entgegensteht.<br />
Über ein neues, wenig bekanntes Gebiet<br />
berichtete N. Ell aus Baden-Baden: Die Handchirurgie<br />
der rheumatischen Hand des Musikers.<br />
Dank des Zusammenspiels von medikamentöser<br />
Therapie, Chirurgie <strong>und</strong> Physiotherapie<br />
waren einige seiner Musikerpatienten<br />
in der Lage, postoperativ ihren Beruf<br />
wieder fortzusetzen. Spezielle Erfahrungen in<br />
der Handchirurgie, insbesondere bei der rheumatischen<br />
Hand, sind erforderlich, idealerweise<br />
gepaart mit der Kenntnis des Instruments.<br />
Der Handchirurg muss sich auch hier<br />
mit der speziellen Situation des Musikers<br />
intensiv auseinandersetzen. Die Indikationen<br />
sind different zu stellen, von rechter zu linker<br />
Hand <strong>und</strong> sogar von Finger zu Finger.<br />
Ein präoperatives Testspiel mit dynamischen<br />
oder statischen Bandagen zur präoperativen<br />
Indikationsstellung <strong>und</strong> zur Simulation der<br />
postoperativen Situation ist hilfreich.<br />
Die fokale Dystonie oder der Musikerkrampf –<br />
eines der zentralen Probleme des Musikers –<br />
war das packende Thema von E. Altenmüller<br />
aus Hannover.<br />
Ausgehend davon, dass die musikalische<br />
Motorik stark von Emotionen wie Freude oder<br />
Angst gesteuert ist, nimmt man vermehrt an,<br />
dass dieser Sachverhalt eine wichtige Rolle<br />
bei der Entstehung der fokalen Dystonie<br />
spielt.<br />
Charakteristischerweise findet man bei der<br />
fokalen Dystonie eine schmerzlose muskuläre<br />
Koordinationsunfähigkeit oder den Verlust<br />
der willentlichen motorischen Kontrolle bei<br />
hoch trainierten Bewegungsabläufen, während<br />
das Instrument gespielt wird.<br />
Nach neueren Forschungsdaten könnte die<br />
fokale Dystonie hervorgerufen sein durch<br />
einen pathologischen Vorgang im Kortex,<br />
nämlich einer Fusion von einzelnen Fingern,<br />
repräsentiert auf dem sensorischen oder<br />
motorischen Kortex, verb<strong>und</strong>en mit einer<br />
gewissen allgemeinen <strong>und</strong> psychologischen<br />
Prädisposition.<br />
Sehr oft bedeutet die fokale Dystonie das<br />
Ende der Musikerkarriere. Lokale Injektionen<br />
von Botulinum-Toxin in die krampfenden Muskelgruppen,<br />
Trainingsprogramme mit Physiotherapeuten<br />
<strong>und</strong> Instrumentallehrern können<br />
die Situation verbessern, wenngleich<br />
Langzeitresultate noch ausstehen.Weitere Forschungen<br />
sind notwendig, um evidenzbasierte<br />
prophylaktische Maßnahmen zu etablieren.<br />
Die nachfolgende Aufarbeitung des Themas<br />
„die Hand des Sportlers“ zeigte die breite Palette<br />
der Probleme <strong>und</strong> Möglichkeiten der<br />
handchirurgischen Versorgung.<br />
(Hartmuth Frobenius)<br />
■<br />
14
NEWS<br />
Mädchenschule in Sri Lanka<br />
erhält medizinische Hilfsmittel<br />
Anfang Januar 2005 erreichte die ATOS-Praxisklinik<br />
die Bitte der Heidelbergerin Katrin<br />
Kaußen, medizinische Hilfsmittel für Sri Lanka<br />
zu spenden.<br />
Das Ziel dieser privaten Initiative war es, die<br />
medizinische Versorgung in der Region um<br />
Bentota <strong>und</strong> Moragoda durch Schmerzmittel,<br />
Salzlösungen, Einwegspritzen <strong>und</strong> Verbandsmaterial<br />
zu unterstützen. In dieser Region befindet<br />
sich das Katharina-Shirani-Frauenfeld-<br />
College (KSF-College), eine internationale<br />
Schule für Mädchen, die ausschließlich durch<br />
privates Engagement <strong>und</strong> Spenden getragen<br />
wird. Peter Frauenfeld, Justizrat <strong>und</strong> Notar in<br />
Schwetzingen, hatte die Schule im Jahr 2001<br />
gegründet. Seitdem haben hier Kinder im<br />
Alter von vier bis vierzehn Jahren die Möglichkeit,<br />
eine Schulausbildung zu absolvieren<br />
<strong>und</strong> einen High-School-Abschluss zu erlangen.<br />
Katrin Kaußen arbeitete nach Abschluss ihres<br />
Studiums an der Pädagogischen Hochschule<br />
Heidelberg acht Monate am KSF-College. Vor<br />
allem die Schulkinder <strong>und</strong> deren Angehörige<br />
wollte sie mit den medizinischen Hilfsmitteln<br />
versorgen. Dabei setzte die 25-jährige auf die<br />
Hilfe von Heidelberger Kliniken <strong>und</strong> Ärzten.<br />
Die Gesellschafter der ATOS-Klinik beschlossen,<br />
das Hilfsprojekt mit € 3.000,- zu unterstützen<br />
<strong>und</strong> die gewünschten Produkte zu<br />
bestellen. Der Einkaufsleiter der ATOS-Klinik<br />
setzte sich mit den Zulieferfirmen B. Braun<br />
Melsungen AG, Ethicon GmbH <strong>und</strong> Bode<br />
Chemie GmbH & Co. in Verbindung <strong>und</strong><br />
erreichte dabei auch eine Beteiligung der<br />
Zulieferer: Alle drei Firmen waren bereit, sich<br />
an der Spendenaktion zu beteiligen. So stehen<br />
nun medizinische Güter im Gesamtwert<br />
von € 6.000,- für das Projekt in Sri Lanka zur<br />
Verfügung.<br />
Schülerinnen des Katharina-Shirani-Frauenfeld-College in Sri Lanka<br />
Unterrichtsraum im KSF-College<br />
■<br />
Für ihre Unterstützung danken wir an dieser Stelle sehr herzlich:<br />
15
Kongress-Highlights<br />
8th International Conference<br />
of Orthopaedics, Biomechanics,<br />
Sports Rehabilitation<br />
vom 19. bis 21. November 2004 in Assisi, Italien<br />
Vom 19. bis zum 21. November 2004 lud das<br />
Biomechanische Institut der Universität Perugia<br />
unter dem Motto „Lets People Move“ über<br />
300 führende Experten auf dem Gebiet der<br />
Sporttraumatologie nach Assisi, Italien, ein.<br />
Unter dem Vorsitz von G. Cerulli <strong>und</strong> E. Eriksson<br />
wurden aktuelle Fragen, neue Techniken<br />
<strong>und</strong> Studienergebnisse referiert <strong>und</strong> diskutiert.<br />
Dabei erwies sich das Symposium gerade<br />
auch für den nicht-operativ praktizierenden<br />
Mediziner sowie für Sport- <strong>und</strong> Physiotherapeuten<br />
als besonders interessant, da in erster<br />
Linie funktionelle Gesichtspunke der Rehabilitation,<br />
Prävention <strong>und</strong> Biomechanik sowie<br />
Ergebnisse aktueller Studien ausgiebig diskutiert<br />
wurden.<br />
Neuer Wissenschaftspreis: „Robots“<br />
Ein besonderes Highlight war der Vortrag des<br />
diesjährigen Ehrengastes S.L.-Y. Woo, Direktor<br />
des „Institute for Bioengineering“ der Universität<br />
von Pittsburgh. Eindrucksvoll legte er<br />
dar, welche wissenschaftlichen Möglichkeiten<br />
der Einsatz seines neuesten Robotersystems<br />
bei der Erforschung der Biomechanik<br />
<strong>und</strong> der Kräfte des vorderen <strong>und</strong> hinteren<br />
Kreuzbandes eröffnet.<br />
Ferner kündigte er einen neuen Wissenschaftspreis<br />
an, der von den Universitäten<br />
Perugia <strong>und</strong> Pittsburgh sowie der Zeitschrift<br />
„Knee Surgery Sports Traumatology Arthroscopy“<br />
gemeinsam initiiert wurde <strong>und</strong> jährlich<br />
vergeben wird. Dieser Preis mit dem Namen<br />
„Robots“ ist mit 5.000 Dollar dotiert <strong>und</strong> soll<br />
jungen Wissenschaftlern <strong>und</strong> Ärzten die Möglichkeit<br />
geben, sich einem internationalen<br />
<strong>und</strong> großen Fachpublikum zu stellen.<br />
Meniskusregeneration durch<br />
Wachstumsfaktoren<br />
Von zentraler Bedeutung war die Diskussion<br />
um die Behandlung von Meniskusrupturen<br />
zur Arthroseprävention.<br />
F. Kelberine <strong>und</strong> Mitarbeiter von der Universität<br />
Aix en Provence, Frankreich, beschäftigten<br />
sich mit der Frage, ob ein in der vaskulären<br />
Zone refixierter Meniskus wieder komplett<br />
einheilt. Hierzu wurden 65 Meniskusrupturen,<br />
die mit vertikalen Nähten refixiert<br />
waren, 6 Monate postoperativ mittels MRT-<br />
Kontrolle nachuntersucht. Nur bei 42% der<br />
Fälle konnte eine komplette Heilung der<br />
Ruptur nachgewiesen werden. Bei 31% zeigte<br />
sich eine partielle <strong>und</strong> bei 27% keine Regeneration<br />
der betroffenen Zone des Meniskus.<br />
Die „Versager“ wurden überwiegend im<br />
medialen Kompartment nachgewiesen.<br />
In diesem Zusammenhang erregt die Möglichkeit<br />
einer zusätzlichen Behandlung der<br />
Meniskusrupturen mittels Wachstumsfaktoren<br />
zunehmendes Interesse <strong>und</strong> wurde daher<br />
auf dem Symposium ausgiebig diskutiert.<br />
A.J. Johnstone aus Aberdeen untersuchte die<br />
Regenerationsfähigkeit von Meniskusgewebe<br />
in der vasuklären Zone, der Übergangszone<br />
sowie der avaskulären Zone unter Einsatz der<br />
Wachstumsfaktoren PDGF-AB, IGF-I <strong>und</strong> bFGF.<br />
Die Wachstumsfaktoren führten zu einer<br />
Fibrochondrozytenproduktion in allen drei<br />
Meniskuszonen. Die Arbeitsgruppe um Johnstone<br />
wies insbesondere nach, dass auch<br />
innerhalb der avaskulären Zone der Meniskus<br />
– nach dem Einsatz der Wachstumsfaktoren –<br />
die Fähigkeit besitzt, sich zu regenerieren.<br />
Knieorthese bei medialer Gonarthrose<br />
Die Wirksamkeit der Valgus-Knieorthese <strong>und</strong><br />
eines 5° lateralen Fußkeils im dreidimensionalen<br />
Raum bei einer schon eingetretenen<br />
medialen Gonarthrose untersuchte J.D. Richards<br />
aus Großbritannien. Mit Hilfe von exakten<br />
kinematischen Aufnahmen, Kistler-Kraftmessplatten<br />
<strong>und</strong> radiologischen Untersuchungen<br />
wies er nach, dass diese Hilfsmittel eine signifikante<br />
Korrektur der Kraftlinie sowie signifikante<br />
Verbesserungen des Gangbildes zur<br />
Folge haben. Allerdings konnten M. Lamontagne<br />
<strong>und</strong> Mitarbeiter der Universität Ottawa<br />
diese Ergebnisse in einer vergleichbaren Studie<br />
nicht bestätigen.<br />
Trainung zur Prävention von<br />
VKB-Verletzungen<br />
Einen weiterer Schwerpunkt des Symposiums<br />
war die Diskussion über den Einsatz spezieller<br />
Trainingsprogramme zur Prävention von<br />
Kreuzbandverletzungen. In der Regel kombinieren<br />
diese Programme spezielle Übungen<br />
zum Techniktraining mit Kraft- <strong>und</strong> Koordinationstraining.<br />
Einigkeit wurde darüber erzielt,<br />
dass solche Trainingsprogramme wesentlich<br />
zur Reduktion von Kreuzbandverletzungen<br />
beitragen. Uneinigkeit besteht jedoch<br />
immer noch darüber, welche dieser Komponenten<br />
den entscheidenden Faktor für die<br />
Reduktion des Verletzungsrisikos darstellt.<br />
Daher besteht hier wie auch auf dem Gebiet<br />
des postoperativen Muskelaufbautrainings<br />
ein hoher Bedarf an weiterführender Forschung<br />
<strong>und</strong> vor allem an prospektiv randomisierten<br />
Studien.<br />
Rehabilitation: Zu wenig Studien<br />
Beim Thema Rehabilitation gab es kaum neue<br />
Inhalte, Therapiemethoden oder Ergebnisse.<br />
Der Hauptgr<strong>und</strong> dafür ist nach Ansicht aller<br />
Experten das mangelnde Interesse an der<br />
Durchführung prospektiver Studien. Dies ist<br />
nach H. Alfredson von der Universität von<br />
Umea, Schweden, auf dem Gebiet der Rehabilitation<br />
nach knorpelstimulierenden Techniken<br />
besonders offensichtlich. Bislang existiert<br />
hierzu nur eine einzige prospektive<br />
Studie.<br />
16
NEWS<br />
Rehabilitation nach<br />
VKB-Rekonstruktion<br />
Besonders lehrreich war der Vortrag von S.<br />
Werner vom Karolinska Institut in Stockholm.<br />
Mit klaren Worten fasste sie die neuesten <strong>und</strong><br />
empirisch bewiesenen Leitfäden der Rehabilitation<br />
nach der Rekonstruktion des vorderen<br />
Kreuzbandes zusammen. Folgende Regeln<br />
sollten postoperativ unbedingt beachtet <strong>und</strong><br />
angewandt werden, um eine schnelle <strong>und</strong><br />
komplikationsfreie Rehabilitation zu gewährleisten:<br />
– Sofortige Vollbelastung führt zu einer<br />
schnelleren Wiederherstellung der kompletten<br />
neuro-muskulären Funktion.<br />
– Die volle Extensionsfähigkeit zur Prävention<br />
des vorderen Knieschmerzes ist möglichst<br />
schnell wiederherzustellen.<br />
– Der Einsatz von Elektrostimulationsgeräten<br />
zusätzlich zum normalen Rehabilitationsprotokoll<br />
führt zu einer schnelleren Wiederherstellung<br />
der vollen Quadricepskraft.<br />
– Der Einsatz der offenen kinetischen Kette<br />
zur schnellstmöglichen Wiederherstellung<br />
der vollen Quadricepskraft ist gegenüber der<br />
geschlossenen kinetischen Kette zu favorisieren.<br />
– Neuromuskuläres Training führt zu einer<br />
signifikant verbesserten neuromuskulären<br />
Kontrolle <strong>und</strong> Funktion des Kniegelenkes.<br />
Insgesamt war das Meeting geprägt von der<br />
Topqualität der Redner <strong>und</strong> dem regen Austausch<br />
von Erfahrungen aufgr<strong>und</strong> der ausreichenden<br />
Diskussionsmöglichkeiten mit den<br />
Referenten <strong>und</strong> geladenen Experten. Auf nur<br />
wenigen Kongressen dieser Art sind über 300<br />
eingeladene hochkarätige Experten auf dem<br />
Gebiet der Sporttraumatologie zu finden.<br />
Nebenbei bestach das im Herzen Umbriens<br />
gelegene Assisi durch seine Gastlichkeit,<br />
seine große historische Bedeutung, gutes<br />
Wetter <strong>und</strong> nicht zuletzt durch kulinarische<br />
Köstlichkeiten.<br />
(Jan Springer)<br />
■<br />
AAOS Washington<br />
Highlights vom Jahreskongress der Amerikanischen Akademie<br />
für Orthopädie im Februar 2005 in Washington<br />
Eine dieses Jahr relativ kleine Zahl deutscher Orthopäden, Unfallchirurgen <strong>und</strong> Repräsentanten<br />
der Medizintechnik war auf dem Weg zum Kongress der AAOS nach<br />
Washington, als der amerikanische Präsident Bush in Deutschland landete <strong>und</strong> dadurch<br />
ein Chaos r<strong>und</strong> um den Frankfurter Flughafen auslöste. Die Folge war, dass es<br />
zu erheblichen Verzögerungen <strong>und</strong> teilweise Streichungen von Flügen kam. So mancher<br />
Kollege musste seinen Flug nach Washington aufgeben.<br />
Der Kongress der AAOS mit seinen über 25.000 Besuchern ist ohne Zweifel die Topveranstaltung<br />
weltweit in der Orthopädie, kombiniert mit der größten Medizintechnikausstellung<br />
auf diesem Fachgebiet.<br />
Auch dieses Mal gab es hochinteressante Vorträge <strong>und</strong> Symposien. Die Highlights sollen<br />
hier vorgestellt werden.<br />
Mehr Laxität bei Frauen gegenüber<br />
Männern nach vorderer Kreuzbandersatzoperation<br />
Eine australische Arbeitsgruppe um den renommierten<br />
Chirurgen Leo Pinczewski konnte<br />
nachweisen, dass auf Jahre nach VKB-Ersatz<br />
Frauen eine geringe, dennoch signifikant<br />
erhöhte Laxität haben als Männer (Lachman-<br />
Test, Pivot-Shift-Test). Dies hatte jedoch keinen<br />
Einfluss auf das Outcome (Aktivitätsniveau,<br />
Transplantatversagen, subjektive <strong>und</strong><br />
objektive Scores).<br />
Arthrosezeichen 10 Jahre nach<br />
VKB-Ersatz mit Patellarsehne<br />
Die gleiche Arbeitsgruppe stellte ihre 10-<br />
Jahres-Ergebnisse nach VKB-Ersatz mit der<br />
Patellarsehne vor <strong>und</strong> berichtete zwar über<br />
eine gute Protektion der Menisken, jedoch<br />
über deutliche radiologische Arthrosezeichen<br />
sowie Bewegungseinschränkung. Nach Dr.<br />
Pinczewski (persönl. Mitteilung) ist dies nicht<br />
der Fall bei Verwendung der Semitendinosussehne.<br />
Mittelfristig schlechtere Ergebnisse<br />
nach Meniskusrefixation mit Arrows<br />
G. Lee <strong>und</strong> Mitarbeiter untersuchten Patienten<br />
mit Meniskusrefixation im Mittel 6,5 Jahre<br />
postoperativ. Während bei der ersten Nachuntersuchung<br />
2,3 Jahre postoperativ noch<br />
90,6% gute Ergebnisse verzeichneten, sank<br />
die Erfolgsrate nach 6,5 Jahren auf 66,6%. Bei<br />
konventionellen Nahttechniken wurden derartige<br />
Verläufe nicht beobachtet. Daher ist<br />
Vorsicht bei der Verwendung von Arrows <strong>und</strong><br />
ähnlichen starren Implantaten angezeigt.<br />
➔<br />
Prominente<br />
Teilnehmer:<br />
William Glancy<br />
(Aspen, Colorado),<br />
Robert Johnson<br />
(Burlington, Vermont)<br />
<strong>und</strong> John Bergfeld<br />
(Cleveland)<br />
17
Kongress-Highlights<br />
Autologe Knorpelzelltransplantation<br />
(ACT) mit Hyalograft auch im<br />
Femuropatellargelenk erfolgreich<br />
Gobbi <strong>und</strong> Mitarbeiter berichteten über ihre<br />
2-Jahres-Ergebnisse nach ACT mit Hyalograft<br />
bei viertgradigen Knorpelschäden an der<br />
Patella oder der Trochlea. Hierbei werden die<br />
entnommenen Knorpelzellen in einer Matrix<br />
aus Hyaluronsäure in 3-dimensionaler Anordnung<br />
gezüchtet. Die Matrix wird über eine<br />
Miniinzision oder in günstigen Fällen auch<br />
arthroskopisch in den Defekt implantiert,<br />
wobei auf Gr<strong>und</strong> der klebrigen Beschaffenheit<br />
eine zusätzliche Fixierung mittels Nähten<br />
in der Regel entbehrlich ist.<br />
80% der Patienten hatten gute bis sehr gute<br />
Ergebnisse. Dies liegt deutlich über den Ergebnissen<br />
der Studien, bei denen die ACT mit<br />
einem Periostlappen durchgeführt wurde.<br />
Nitroglycerinpflaster erfolgreich<br />
beim Tennisellenbogen<br />
G. Murell aus Sydney stellte eine außergewöhliche<br />
Studie vor. Er untersuchte die Wirkung<br />
eines Nitroglycerinpatches unmittelbar<br />
distal des Epicondylus aufgebracht im Vergleich<br />
zu einem Placebopflaster. Nach 6<br />
Monaten waren 81% der Patienten auch bei<br />
sportlichen Aktivitäten beschwerdefrei, verglichen<br />
mit nur 60% in der Placebogruppe.<br />
Ähnlich gute Ergebnisse fanden die Autoren<br />
für Tendopathien der Supraspinatussehne<br />
<strong>und</strong> der Achillessehne.<br />
… <strong>und</strong> noch einige Highlights:<br />
– Hyalin G-F 20 verbessert bei Gonarthrose<br />
signifikant Schmerzen <strong>und</strong> Funktion im Vergleich<br />
mit einer Kontrollgruppe, die eine Standardtherapie<br />
erhielt (Singh et al., Paola Alta,<br />
USA).<br />
– Entlastung <strong>und</strong> Immobilisierung des Kniegelenkes<br />
führt in kurzer Zeit zur Knochenentkalkung<br />
<strong>und</strong> Muskelschwäche <strong>und</strong> sollte<br />
daher so kurz wie möglich gehalten werden<br />
(Sakuraba et al., Tokyo).<br />
– Kontinuierliche passive Bewegung (CPM)<br />
unterdrückt Entzündungsprozesse wie auch<br />
den katabolen Effekt bei Gonarthrose (Feretti,<br />
Columbus, USA).<br />
Knie-Endoprothetik<br />
Die wesentlichen Schwerpunkte zur Knieendoprothetik<br />
waren beim AAOS-Kongress<br />
zunächst die minimalinvasive Technik der<br />
Convention<br />
Center Washington<br />
Totalendoprothesen, dann stellten die amerikanischen<br />
Studiengruppen zur Überprüfung<br />
der Navigationssysteme (FDA-Approval) ihre<br />
Ergebnisse vor. Die Überprüfung von Hyperflex-Typ-Prothesen<br />
im Hinblick auf Langzeitergebnisse,<br />
aber auch der Polyaethylenabrieb<br />
waren weitere Schwerpunkte. Hinzu kamen<br />
Ergebnisse zum kontinuierlichen Vergleich<br />
zwischen mobilen <strong>und</strong> fixierten Plattformen<br />
<strong>und</strong> eine Zwischenanalyse zu den unikondylären<br />
Prothesen.<br />
Minimalinvasive Technik<br />
Besondere Furore macht momentan in den<br />
USA die minimalinvasive Technik. In erster<br />
Linie wurde diese im Hinblick auf ihre Präzision<br />
überprüft. Zwei Zugänge wurden favorisiert:<br />
Der standardmäßig angewendete kleine<br />
Vastus-Zugang <strong>und</strong> der Quadriceps-<br />
Sparing, der von den meisten Arbeitsgruppen<br />
bevorzugt wird. Nur die Mayo-Clinic-Gruppe<br />
hat eine modifizierte Subvastus-Technik inauguriert,<br />
da sie Probleme mit der Midvastustechnik<br />
hatte.<br />
Eine Gruppe aus Baltimore erprobte auch<br />
einen lateralen Zugang für die minimalinvasive<br />
Technik. Hinsichtlich der Präzision hatten die<br />
meisten Arbeitsgruppen keine Probleme. L.<br />
Stuhlberg aus Chicago wies darauf hin, dass<br />
potenziell die minimalinvasive Technik tibial<br />
in eine Varusposition geschnitten wird <strong>und</strong><br />
dass bei zu kleinem, intramedulärem Stab die<br />
Femurkomponenten auch nicht präzise geschnitten<br />
werden. Dies ist sicherlich ein sehr<br />
18
NEWS<br />
wichtiger Aspekt, zumal sich die minimalinvasive<br />
Technik immer noch in der Weiterentwicklung<br />
befindet.<br />
Langzeitergebnisse bei mobilen<br />
<strong>und</strong> fixierten Plattformen<br />
Die wissenschaftliche Aufarbeitung von Langzeitergebnissen<br />
zwischen 10 <strong>und</strong> 20 Jahren zu<br />
den mobilen Plattformen (LCS) oder den<br />
fixierten Plattformen, auch posterior-stabilized,<br />
bestätigten die bisherigen Ergebnisse in<br />
den USA: Bei dem kleinen Klientel haben sich<br />
im Vergleich zu den großen Zahlen, die operiert<br />
wurden, natürlich sehr gute Ergebnisse<br />
bei über 90% der Patienten ergeben. Inwieweit<br />
die immense Zahl an nicht erfassten Prothesen<br />
dieses Bild verändern würde, sei<br />
dahingestellt.<br />
Polyaethylen-Abrieb<br />
Um die Untersuchung des Backside-Abriebs<br />
von Polyaethylen bei fixierten Plattformen<br />
wie auch bei mobilen Plattformen ging es in<br />
verschiedenen Beiträgen. Gerade bei fixierten<br />
Plattformen spielt der Abrieb doch eine Rolle<br />
bei der mittelfristigen Entwicklung der Osteolysen<br />
im Prothesenbereich.<br />
Biomechanische Untersuchungen, aber auch<br />
finite Elemente-Berechnungen im Hinblick auf<br />
die Belastungen bei den sogenannten Hyperflexprothesen<br />
geben Hinweise darauf, dass<br />
ein vermehrter Abrieb durch die exzessiv auftretenden<br />
Drücke bei maximaler Beugung<br />
entsteht.<br />
Einzelne Arbeitsgruppen empfehlen daher<br />
eine etwas stärkere Einbringung der femoralen<br />
Komponente in Außenrotation, um die<br />
Drücke zu senken. Das posterior-stabilized-<br />
Design mit pyramidalen Zapfen führt zu<br />
erheblichen Krafteinflüssen im Bereich des<br />
Zapfens, so dass auch hier das Design überdacht<br />
werden muss. Insgesamt erscheint das<br />
➔<br />
19
Kongress-Highlights<br />
Konzept hinsichtlich des Prothesendesigns<br />
noch nicht absolut ausgereift. Die klinischen<br />
Ergebnisse aus randomisierten Studien <strong>und</strong><br />
gerade auch die prospektiven Studien aus<br />
Singapur <strong>und</strong> Korea zeigen, dass die Beweglichkeit<br />
innerhalb von 2 Jahren effizient um 5<br />
bis 8° größer ist als bei den normalen Knieprothesen.<br />
Navigation<br />
Einige Vorträge amerikanischer Arbeitsgruppen<br />
beschäftigten sich mit der Navigation in<br />
der Knie-Endoprothetik. Hierbei gab es erwartungsgemäß<br />
auch Statements aus Europa.<br />
Die Botschaft bleibt unisono: Das optimale<br />
Alignment wird in den prospektiven Studien<br />
in der Sagittal- als auch in der Frontalebene<br />
präziser erreicht.<br />
Immer noch unbeantwortet ist die Frage, ob<br />
bei jedem Patienten ein absolut gerades Bein<br />
auch den funktionellen Gegebenheiten des<br />
Weichteilmantels entspricht. Nach der Diskussion<br />
um die gerade Beinachse wird der<br />
Kern der Weiterentwicklung in diesem Zusammenhang<br />
sein, was nun wirklich ein gut<br />
funktionierendes Knie ist, wenn es navigiert<br />
wird, <strong>und</strong> inwieweit die balanzierte Weichteilspannung<br />
hiermit auch verbessert werden<br />
kann.<br />
Insgesamt zeigten die Beiträge eine hohe<br />
Qualität. Interessant waren auch einzelne<br />
Aspekte <strong>und</strong> Innovationen wie z.B. die Messung<br />
für die tibiale Resektion in der Eminentia<br />
(10 bis 13 mm).<br />
Vorwiegend wurden bei dieser Veranstaltung<br />
jedoch der Mainstream <strong>und</strong> der Golden Standard<br />
etabliert <strong>und</strong> dargestellt.<br />
(Hans H. Pässler <strong>und</strong> Hajo Thermann)<br />
■
Verwaltungsnotizen<br />
NEWS<br />
Die Macht des Mondes<br />
Über den Zusammenhang von Mondphasen <strong>und</strong> Operationserfolg<br />
von Richard Voigt<br />
Es gibt Dinge zwischen Himmel <strong>und</strong> Erde, von<br />
denen wir nicht viel wissen.<br />
Vom Mond allerdings haben wir umfassende<br />
Kenntnisse. Sowohl die Zyklen, der Umfang,<br />
die Größe, selbst das Gewicht <strong>und</strong> die Schwerkraft<br />
<strong>und</strong> vieles mehr sind uns bekannt. Als<br />
gesichert gilt, dass der Mond durch seine Anziehungskraft<br />
unsere Gezeiten beeinflusst<br />
<strong>und</strong> darüber hinaus zur Stabilisierung der Erdachse<br />
beiträgt.<br />
Was bewirkt der Mond denn noch?<br />
Schon beim Zyklus der Frau ist der Zusammenhang<br />
möglicherweise in der zufälligen<br />
Gleichzeitigkeit zu sehen, wobei auch diese<br />
Zeitgleiche nur ungenau gegeben ist. Die<br />
Vermutungen über weitere Einflüsse bewegen<br />
sich zu einem hohen Prozentsatz in<br />
den Sphären von Esoterik <strong>und</strong> Aberglauben.<br />
Der Glaube aber an das Mystische besteht<br />
nicht erst seit Selene <strong>und</strong> Luna, sondern ist<br />
annähernd so alt wie die Menschheit selbst.<br />
H. Wohlgenannt [1] hat die alten „Mondregeln“<br />
in einem Buch zusammengefasst <strong>und</strong><br />
dieses Buch in der Tat auch gefüllt. Mondregeln<br />
sind im Volksglauben verhaftet, dabei<br />
sind sie unglaublich zahlreich <strong>und</strong> vielfältig.<br />
Erstaunlicherweise findet sich in den alten<br />
Sprüchen jedoch kaum ein Bezug zur Medizin.<br />
Das mag einerseits daran liegen, dass<br />
unsere Ahnen nicht in dem Ausmaß medizinisch<br />
behandelt oder gar operiert wurden<br />
wie es heute der Fall ist. Eine andere Erklärung<br />
wäre, dass der Einfluss des Mondes auf<br />
die Ges<strong>und</strong>heit von unseren Vorfahren realistischer<br />
gesehen wurde <strong>und</strong> deshalb kaum<br />
Hinweise existieren.<br />
Gleichwohl besteht die Bereitschaft bei fast<br />
allen Menschen, den Schritt von der Faszination<br />
zum Glauben an Mondeinflüsse zu vollziehen,<br />
in mehr oder weniger großem Maße<br />
<strong>und</strong> bildet einen dankbaren Nährboden für<br />
alle Mystiker, Druiden, Zauberer <strong>und</strong> esoterischen<br />
Prediger neuerer Zeit. Kein W<strong>und</strong>er,<br />
dass Schriften <strong>und</strong> Kalender über diesen Himmelskörper<br />
zu Bestsellern wurden.<br />
Werden die Mondphasen systematisiert, eingeteilt<br />
in Neumond, zunehmenden Mond,<br />
Vollmond <strong>und</strong> abnehmenden Mond, <strong>und</strong><br />
dazu besonders im alemannischen Sprachraum<br />
mit dem auf- <strong>und</strong> absteigenden Mond<br />
in Verbindung gebracht, so haben wir die<br />
Gr<strong>und</strong>lage für ein Sammelsurium an Lebensanleitungen.<br />
Nicht genug damit: Die Durchgangsphasen<br />
des Mondes durch alle zwölf<br />
Sternzeichen bilden eine reizvolle Varianz für<br />
allerhand Prognosen <strong>und</strong> ebenso für wortreichen<br />
Unsinn.<br />
Der Unglaub, in dem wir<br />
aufgewachsen, verliert,<br />
auch wenn wir ihn erkennen,<br />
darum doch seine Macht<br />
nicht über uns.<br />
Lessing 1779<br />
Nun sind ja wohl Haushalts- <strong>und</strong> Gartentipps,<br />
die von der Mondphase abgeleitet werden,<br />
kaum schädlich, auch wenn sie sich mal etwas<br />
unstimmig darstellen. Ebenso unverbindlich<br />
sind die Anleitungen zum Nägel- <strong>und</strong> Haareschneiden.<br />
Allenfalls die Friseure w<strong>und</strong>ern<br />
sich, wenn alle K<strong>und</strong>en an einem Tag kommen.<br />
Bedenklicher wird es schon, wenn die von den<br />
Mondphasen abgeleiteten Ratschläge beginnen,<br />
in unser ges<strong>und</strong>heitliches Wohlbefinden<br />
einzugreifen. Gerade deshalb ist es wichtig,<br />
den Einfluss des Mondes auf unsere Ges<strong>und</strong>heit<br />
<strong>und</strong> damit auch auf mögliche Operationstermine<br />
nachhaltig zu untersuchen.<br />
➔<br />
21
Verwaltungsnotizen<br />
Besonders die Studie von Edgar W<strong>und</strong>er <strong>und</strong><br />
Michael Schardtmüller aus dem Jahr 2002 [2]<br />
hat sich mit dieser Fragestellung eingehend<br />
befasst. Sie resultiert in der Aussage:<br />
„Es gibt gegenwärtig keine empirischen Belege,<br />
die die Auffassung stützen, die Mondphase<br />
oder die Stellung des Mondes in den Tierkreiszeichen<br />
korreliere mit wie auch immer gearteten<br />
Komplikationen bei Operationen!“<br />
Die Autoren steigen tief in die Historik des<br />
Mondglaubens ein <strong>und</strong> widerlegen minutiös<br />
besonders die Aussagen der Autoren Paungger<br />
<strong>und</strong> Poppe aus deren Buch „Vom richtigen<br />
Zeitpunkt – Die Anwendung des Mondkalenders<br />
im täglichen Leben“ (1994), in dem zahlreiche<br />
unbewiesene Allgemeinplätze zu Verhaltensregeln<br />
postuliert wurden.<br />
Ebenso sorgfältig wird die Andrews-Studie<br />
von 1960, die einen statistischen Nachweis<br />
der Mondeinflüsse beinhaltet, überprüft <strong>und</strong><br />
gleichzeitig widerlegt.<br />
Gerold et al. (1998) <strong>und</strong> MacDonald et al. (1994)<br />
untersuchten in ihren Studien die Einflüsse<br />
des Mondes auf Komplikationen bei Operationen.<br />
Sie konnten keinen signifikanten Einfluss<br />
des Mondes bestätigen. Diese Studien<br />
wurden mit gleicher Sorgfalt analysiert.<br />
Die kommentierte Literaturliste, von Edgar<br />
W<strong>und</strong>er zusammengestellt [3], beinhaltet<br />
einen Auszug aus über 600 wissenschaftlichen<br />
Studien zum Thema Mondeinflüsse.<br />
Hier eine Auswahl:<br />
– Menschen sind bei Vollmond nicht aggressiver<br />
als bei anderen Mondphasen auch (z.B.<br />
Durm & Hammons 1986, Forbes & Lebo 1977).<br />
– Die Zahl der Auto- <strong>und</strong> sonstigen Verkehrsunfälle<br />
(inkl. Trunkenheitsfahrten) hängt nicht<br />
von der Mondphase ab (z.B. Kelly et al. 1990,<br />
Templer et al. 1982),<br />
– genauso wenig wie der Drogenkonsum (z.B.<br />
Sharfman 1980).<br />
– Auch die Häufigkeit von Selbstmorden ist bei<br />
allen Mondphasen gleich (z.B. Lester 1979,<br />
Martin & Kelly 1992),<br />
– ebenso die Häufigkeit krimineller Delikte (z.B.<br />
Templer et al. 1983).<br />
– Dasselbe gilt für Verbrechen wie Mord <strong>und</strong><br />
Totschlag (z.B. Lester 1979); die in der Boulevardpresse<br />
häufig zitierte Studie von Lieber<br />
(1978), die hier Zusammenhänge gef<strong>und</strong>en<br />
haben wollte, hat sich als methodisch fehlerhaft<br />
erwiesen.<br />
– Weder die Zahl ärztlicher Notfälle noch die<br />
von Krankenhaus-Einlieferungen steht in Zusammenhang<br />
mit der Mondphase (z.B. Stair<br />
1978, Weiskott & Tripton 1975).<br />
K. Einhorn <strong>und</strong> E. Wuchterl [4] fassen 2003 in<br />
einem Internetaufsatz verschiedene Forschungsergebnisse<br />
über die Mondeinflüsse<br />
zusammen. Sie können anhand von Veröffentlichungen<br />
beweisen, dass der Mond weder<br />
auf aktive noch passive Lebensumstände des<br />
Menschen Einfluss hat. Dabei wurden Lebenserscheinungen<br />
wie Aggressionen, Depressionen,<br />
Autounfälle, Geburten u. v. m. angesprochen.<br />
Das Fazit dieser Untersuchung:<br />
„In zahlreichen Untersuchungen hat man versucht,<br />
sogenannte ‘lunare Effekte’ nachzuweisen<br />
bzw. von anderen Effekten zu trennen. Bis<br />
jetzt haben diese Studien allerdings nichts<br />
ergeben, was auf die oft geäußerte Wichtigkeit<br />
des Mondes für das Alltagsleben auch nur hindeutet."<br />
Demgegenüber wird unter http://www.vrz.<br />
net/mond/kraefte.html ohne Nennung eines<br />
Autors kühn behauptet:<br />
„Nach Aussagen zahlreicher Mediziner, Psychiater,<br />
Psychologen <strong>und</strong> Naturwissenschaftler<br />
fand man Auffälligkeiten zwischen dem Zyklus<br />
der Frau <strong>und</strong> dem Mondlauf, Geburtenhäufig-<br />
22
NEWS<br />
keit bei Voll- <strong>und</strong> Neumond (Klinikstatistiken),<br />
häufige Schlafstörungen <strong>und</strong> Fälle von Nachtwandlerei,<br />
erhöhte Aggressionen bei Vollmond;<br />
mehr Mord- <strong>und</strong> Selbstmordfälle, Notrufe <strong>und</strong><br />
Brandstiftungen sowie unterschiedliche Farbwahrnehmungen<br />
bei Vollmond <strong>und</strong> Neumond.“<br />
Nun kann man solchen Aussagen gegenüberstehen,<br />
wie man will, in den oben genannten<br />
Arbeiten werden fast alle samt <strong>und</strong> sonders<br />
widerlegt. Einzig einleuchtend ist die These<br />
der unterschiedlichen Farbwahrnehmung bei<br />
Voll- <strong>und</strong> Neumond. Erstaunlich, auf welchem<br />
Weg man zu der Erkenntnis gelangen kann,<br />
dass wir bei Licht andere Farben sehen als in<br />
der Dunkelheit!<br />
zusammen mit Esoterikartikeln angeboten<br />
wird. Im Verzeichnis „psilinks“ wurde der richtige<br />
Zeitpunkt zusammen mit Glücksbambus,<br />
Heilsteinen, Hellsehen, Kartenlegen <strong>und</strong> von<br />
führenden Hexen empfohlenem Räucherwerk<br />
angeboten.<br />
Sofern Sie, liebe Leserin, lieber Leser, immer<br />
noch Unsicherheit bezüglich der Mondeffekte<br />
haben sollten, so darf das folgende<br />
Zitat aus Paungger <strong>und</strong> Poppe [5] nicht fehlen:<br />
„Für chirurgische Eingriffe jeder Art – außer für<br />
Notoperationen – gilt: Je näher am Vollmond,<br />
desto ungünstiger... Alles was die Körperregion,<br />
die vom Tierkreiszeichen regiert wird, das der<br />
Mond gerade durchschreitet, besonders belastet<br />
oder strapaziert, wirkt schädlicher als an<br />
anderen Tagen...“<br />
Wenn nun bekannt ist, dass die Tierkreiszeichen<br />
vom Widder (Kopf) bis zu den Fischen<br />
(Füße <strong>und</strong> Zehen) absteigend jeweils einer<br />
Körperregion zugeordnet sind, kann man sich<br />
selbst ein fabelhaftes Mondhoroskop zusammenbasteln.<br />
Abschließend noch ein Hinweis für alle<br />
Jungforscher auf die erstaunliche Tatsache,<br />
dass die neuesten Veröffentlichungen zum<br />
Thema Mondeffekte im deutschen Sprachraum<br />
aus Österreich stammen. Dies sollte<br />
baldigst untersucht werden.<br />
richard.voigt@atos.de<br />
■<br />
Selbst wenn erschöpfend<br />
bewiesen ist, dass der Mond<br />
keinen Einfluss auf Operationen<br />
hat, wird in tausend Jahren<br />
noch darüber geschrieben<br />
<strong>und</strong> diskutiert werden.<br />
Literaturnachweis:<br />
[1] H. Wohlgenannt: Der Mond, Teutsch Verlag Bregenz, 1991<br />
[2] E. W<strong>und</strong>er, M. Schardtmüller: Moduliert der Mond die perioperative Blutungsgefahr <strong>und</strong> andere<br />
Komplikationsrisiken im Umfeld von chirurgischen Eingriffen? Zeitschrift für Anomalistik, Band 2, 2002<br />
[3] E. W<strong>und</strong>er, Kommentierte Literaturliste, www.anomalistik.de/mond.pdf<br />
[4] K. Einhorn, G. Wuchterl, 2003, www.astro. univie.ac.at/~wuchterl/Kuffner/mond/mondphasen.html<br />
[5] J. Paungger, T. Poppe, Vom richtigen Zeitpunkt, 1993<br />
In höchstem Maße interessant bei der Recherche<br />
zu diesem Artikel war die Tatsache,<br />
dass das Buch von Paungger <strong>und</strong> Poppe „Vom<br />
richtigen Zeitpunkt“ sehr häufig im Internet<br />
Diverse Internetadressen:<br />
http://www.gwup.org/themen/texte/mond/<br />
http://de.wikipedia.org/wiki/Mond<br />
http://www.anomalistik.de/sdm.shtml<br />
http://www.tpiweb.com/NewsBox/NB1999/1999050201.html<br />
http://www.paungger-poppe.com<br />
http://www.krone.at ➔ ges<strong>und</strong> & fit ➔ Mondkalender<br />
http://www.womenweb.de/astrosoul/kalender/mondkalender.html<br />
http://www.esoterik-fans.de/mond/impulse/ besonderes.htm<br />
23
<strong>Fachbeiträge</strong><br />
Jumper’s Knee<br />
- Eine Übersicht -<br />
von Carsten O. Tibesku <strong>und</strong> Hans H. Pässler<br />
Der Zusammenhang zwischen einem schmerzhaften Überlastungssyndrom der<br />
Patellaspitze <strong>und</strong> dem Volleyballsport wurde erstmals 1963 durch Maurizio beschrieben.<br />
Im Jahr 1973 wurde hierfür der Begriff „jumper’s knee“ durch Blazina geprägt.<br />
In den darauffolgenden Jahren fand sich in der internationalen Literatur eine Vielzahl<br />
von synonym verwendeten Begriffen. Zum Teil basierten sie aus heutiger Sicht auf<br />
falschen Annahmen der Pathogenese, wie z.B.: Patellaspitzensyndrom, patellar apicitis,<br />
patellar tendinitis, patellar tendonitis, patellar tendinosis u.ä.<br />
Heute werden unter dem Begriff des „jumper’s knee“ alle schmerzhaften chronischen<br />
Überlastungssyndrome im Bereich des Kniestreckapparates – also der Quadricepssehne,<br />
des proximalen oder distalen Patellapoles, der Patellarsehne oder der Tuberositas<br />
tibiae – subsumiert.<br />
Abb. 1:<br />
Klinisches Bild eines linksseitigen „jumper’s knee“<br />
bei einer 28-jährigen Volleyballspielerin; man<br />
beachte die im Seitenvergleich auffällige Schwellung<br />
über der proximalen linken Patellarsehne<br />
Epidemiologie<br />
Ätiologie <strong>und</strong> Pathogenese<br />
Verteilung der Schmerzsymptomatik<br />
In der Mehrzahl der Fälle (65%) treten die<br />
Schmerzen im Bereich des unteren Patellapoles<br />
oder der proximalen Patellarsehne auf,<br />
sie können aber auch im Bereich der Quadricepssehne<br />
oder des oberen Patellapoles (25%)<br />
<strong>und</strong> im Bereich der Tuberositas tibiae (bei 10%)<br />
liegen [14]. Bei bis zu 28% der Fälle tritt die<br />
Erkrankung beidseitig auf [7].<br />
Inzidenz <strong>und</strong> Prävalenz<br />
Ein „jumper’s knee“ kommt vermehrt bei den<br />
Sprungsportarten <strong>und</strong> nach plötzlicher Leistungssteigerung<br />
vor. Die Inzidenz ist abhängig<br />
von Leistungsniveau <strong>und</strong> Trainingshäufigkeit.<br />
Die klinische Symptomatik ist langwierig,<br />
tritt wiederholt auf <strong>und</strong> ist bei bis zu<br />
28% der Patienten beidseitig vorhanden. Bei<br />
den betroffenen Sportarten ist die Sprunghäufigkeit<br />
oft das verbindende Element. Beispiele<br />
hierfür sind Volleyball [5] <strong>und</strong> Basketball<br />
[5]. Allerdings sind auch Sportarten wie<br />
Fußball [31], Rennradfahren [2], Bodybuildung<br />
<strong>und</strong> Gewichtheben [20], Leichtathletik,<br />
Gymnastik, Balletttanz u.ä. betroffen [7, 31].<br />
Das „jumper’s knee“ wird hervorgerufen durch<br />
den kumulativen Effekt repetitiver Belastungen<br />
des Kniestreckapparates <strong>und</strong> stellt somit ein<br />
Überlastungssyndrom dar.<br />
Prädisponierende Faktoren<br />
Die prädisponierenden Faktoren für das „jumper’s<br />
knee“ lassen sich in intrinsische, d.h.<br />
durch den Körperbau bestimmte, <strong>und</strong> extrinsische,<br />
d.h. durch die Umgebungseinflüsse<br />
bestimmte Faktoren einteilen.<br />
Zu den intrinsischen Faktoren zählt zum einen<br />
das Alter. Während die Erkrankung im Alter<br />
unter 15 Jahren nur sehr selten auftritt, findet<br />
sich in der Altersgruppe über 15 Jahre eine<br />
gleichmäßige Verteilung [12]. Das Geschlecht<br />
scheint keinen entscheidenden Einfluss zu<br />
haben [12]. Auch hinsichtlich der Beinachse<br />
<strong>und</strong> der Femur- oder Tibiarotation konnte<br />
kein signifikanter Einfluss eruiert werden [12].<br />
Patienten, die wegen eines „jumper’s knee“<br />
behandelt wurden, hatten vermehrt einen Q-<br />
Winkel von über 15° [12], <strong>und</strong> bis zu 22% der<br />
Fälle hatten einen M. Osgood-Schlatter in der<br />
Vorgeschichte [10]. Auch bei einem Patella-<br />
hochstand (Patella alta) ist mit einer erhöhten<br />
Inzidenz zu rechnen [27]. Symptomatische<br />
Patienten haben eine verringerte anteroposteriore<br />
Kippung der Patella, obwohl<br />
Patienten mit unilateraler Beteiligung auch<br />
auf der asymptomatischen Gegenseite diese<br />
verringerte Kippung aufweisen [41]. Wenn<br />
eine Beinlängendifferenz vorliegt, ist das längere<br />
Bein häufiger betroffen [27]. Eine konstitutionelle<br />
Bandlaxität ist ein entscheidender<br />
Dispositionsfaktor [42], ebenso eine verminderte<br />
Dehnbarkeit der Muskulatur [26]. Bei<br />
Volleyballspielern konnte herausgearbeitet<br />
werden, dass diejenigen mit erhöhten vertikalen<br />
Bodenreaktionskräften, mit einem niedrigen<br />
kleinsten Winkel in der Landephase<br />
<strong>und</strong> mit einem erhöhten Tibiaaußenrotationsmoment<br />
in der Absprungphase eine<br />
höhere Inzidenz zeigen [35, 36]. Genauso<br />
unterscheiden sich Fahrradsportler mit einem<br />
„jumper’s knee“ in der Kinematik von asymptomatischen<br />
Sportlern [2].<br />
Zu den extrinsischen Faktoren zählt in erster<br />
Linie die Sprungfrequenz. Daher tritt das<br />
„jumper’s knee“ vor allem in den klassischen<br />
24
NEWS<br />
Sprungsportarten wie Basketball, Volleyball,<br />
Hoch-, Weit-, <strong>und</strong> Dreisprung auf [7, 12], findet<br />
sich aber auch vermehrt beim Gewichtheben<br />
[20] <strong>und</strong> Radfahren [2]. Daneben steigt die<br />
Inzidenz mit der Zahl der Trainingseinheiten<br />
pro Woche [3, 7, 12]. Ebenso führt das regelmäßige<br />
Spiel auf Asphalt oder Beton, wie es bei<br />
nordamerikanischen Amateurbasketballern<br />
häufig vorkommt, zu einer erhöhten Inzidenz<br />
gegenüber Hallenbasketballern [3].<br />
Pathologie<br />
Der Ort der chronischen Schädigung ist in der<br />
Regel die osteo-tendinöse Übergangszone.<br />
Hier geht die viscoelastische Sehne in den<br />
rigiden Knochen über. Aber auch die Sehne<br />
selbst kann Ort der Schädigung sein. Charakteristischerweise<br />
findet man den Degenerationsherd<br />
im posterioren Anteil der Sehne<br />
(Abb. 4). Makroskopisch unterscheidet man<br />
zwischen der noch reversiblen „mucoiden“<br />
<strong>und</strong> der irreversiblen „hyalinen“ Degeneration<br />
[25]. Wichtig ist, dass sich – entgegen früherer<br />
Vorstellungen – keine Entzündungszellen finden,<br />
aber eine Neovaskularisierung [25]. Nach<br />
Zusammenfassung der pathologischen Veränderungen<br />
handelt es sich entgegen der bisher<br />
gebräuchlichen Nomenklatur nicht um<br />
eine Entzündung, sondern um eine degenerative<br />
Erkrankung.<br />
Diagnostik<br />
Abb. 2:<br />
Sonografie:<br />
Infrapatellarer<br />
Longitudinalschnitt<br />
einer auf das<br />
doppelte verdickten<br />
Patellarsehne<br />
Anamnese<br />
In der Anamnese sollte gezielt nach Sprungsportarten<br />
u.ä. (s.o.) <strong>und</strong> deren Frequenz<br />
gefragt werden. Oftmals hat der Patient die<br />
Sportart erst seit kurzem aufgenommen oder<br />
die Trainingsintensität seit kurzem verstärkt.<br />
Für die Wahl der angemessenen Therapie sind<br />
die genaue Erhebung des Schmerzes in Relation<br />
zum Trainingszeitpunkt <strong>und</strong> die Beschwerdedauer<br />
(s.u.) von großer Bedeutung.<br />
Die typischen Symptome sind lokalisierte<br />
Schmerzen an der proximalen Patellarsehne.<br />
Sie treten bevorzugt bei sportlicher Betätigung<br />
auf, können aber in späteren Stadien<br />
auch dauerhaft sein. Zu Steifigkeit <strong>und</strong><br />
Schmerzen kommt es auch nach längerem<br />
Sitzen oder Autofahren.<br />
Klinische Untersuchung<br />
In der klinischen Untersuchung zeigt sich typischerweise<br />
eine Druckdolenz des unteren<br />
Patellapols <strong>und</strong> gelegentlich auch eine im<br />
Seitenvergleich sichtbare Schwellung (Abb. 1).<br />
Bei aktiver Extension gegen Widerstand treten<br />
die typischen Schmerzen auf. Die Überprüfung<br />
der muskulären Dehnbarkeit, der allgemeinen<br />
Bandlaxität sowie der Beinlängen<br />
<strong>und</strong> Beinachsen können Hinweise auf die<br />
Ätiologie liefern (s.o.).<br />
Bildgebende Verfahren, Sonografie <strong>und</strong> MRT<br />
Bei den bildgebenden Verfahren liefern immer<br />
noch die einfache Röntgenaufnahme in<br />
zwei Ebenen <strong>und</strong> zusätzliche Patellatangentialaufnahmen<br />
in 30° Beugung wertvolle Informationen.<br />
So lassen sich eine abnormale<br />
Stellung der Patella in der Sagittalebene<br />
(Patella alta/baja) <strong>und</strong> eine Patelladysplasie<br />
oder eine Patellalateralisation nachweisen.<br />
Auch eine vermehrte Ausziehung des Patellaunterpols<br />
ist zu erkennen.<br />
Weiterhin haben sich vor allem die Sonografie<br />
<strong>und</strong> die Kernspintomografie als hilfreich<br />
erwiesen.<br />
Die Sonografie ist die Standardmethode sowohl<br />
in der Diagnostik als auch bei der Verlaufskontrolle.<br />
Sie ist gekennzeichnet durch<br />
eine hohe Sensitivität, aber eine geringe<br />
Spezifität [8]. Die degenerativen Veränderungen<br />
des „jumper’s knee“ zeigen in der<br />
Sonografie eine Schwellung oder Verdickung<br />
der Sehne (Abb. 2), ein unregelmäßig begrenztes<br />
Peritendineum <strong>und</strong> eine heterogene Binnenstruktur<br />
(Abb. 3) [23, 30, 43]. Es existieren<br />
auch sonografische Klassifikationssysteme,<br />
die sich jedoch weder in der Therapieplanung<br />
noch in der wissenschaftlichen Literatur<br />
durchgesetzt haben [17, 23].<br />
Die Magnetresonanztomografie hat sich<br />
neben der Sonografie vor allem bei der Operationsindikation<br />
<strong>und</strong> -planung etabliert. Man<br />
findet typischerweise in Analogie zur Sonografie<br />
eine Verdickung der Sehne (Abb. 3) <strong>und</strong><br />
eine Signalanhebung in der Sehne (Abb. 4).<br />
Die MRT ist durch ihre gute Ortsauflösung<br />
sehr hilfreich bei der intraoperativen Lokalisation<br />
des Degenerationsherdes [4, 11, 18, 24,<br />
34].<br />
Die Projektionsradiografie dient in erster Linie<br />
dem Ausschluss von Differenzialdiagnosen<br />
(s.u.) <strong>und</strong> zeigt beim „jumper’s knee“ frühes-<br />
➔<br />
Abb. 3 a + b:<br />
Magnetresonanztomografie (MRT): Sagittaler Schnitt bei einem<br />
22-jährigen Patienten mit typischer Signalalteration im Bereich der<br />
proximalen Patellarsehne<br />
Abb. 4:<br />
MRT: Koronarer Schnitt der proximalen Patellarsehne<br />
bei demselben Patienten mit typischer Darstellung des<br />
Degenerationsherdes im dorsalen Anteil der Sehne<br />
25
<strong>Fachbeiträge</strong><br />
Abb. 5:<br />
Projektionsradiografie: Kalzifikationen<br />
im Bereich der Quadriceps- <strong>und</strong> Patellarsehne<br />
bei einem 45-jährigen Taxifahrer<br />
mit seit ca. 2,5 Jahren bestehender<br />
klinischer Symptomatik<br />
tens nach 6 Monaten Veränderungen im Sinne<br />
von unscharf begrenzten Dichteerhöhungen,<br />
Kalzifikationen oder Elongation des unteren<br />
oder oberen Patellapoles (Abb. 5).<br />
Die klinische <strong>und</strong> bildgebende Diagnostik<br />
sollte neben der Diagnosesicherung vor allem<br />
auf den Ausschluss der Differenzialdiagnosen<br />
zielen: Morbus Sinding-Larsen-Johanson (aseptische<br />
Nekrose des unteren Patellapoles),<br />
Morbus Osgood-Schlatter (aseptische Nekrose<br />
der Tuberositas tibiae), retropatellarer Knorpelschaden,<br />
Entrapment des Hoffa’schen<br />
Fettkörpers, symptomatische Plica synovialis,<br />
<strong>und</strong> die Bursites praepatellaris, infrapatellaris<br />
superficialis <strong>und</strong> infrapatellaris prof<strong>und</strong>a.<br />
Komplikationen<br />
Patellasehnenrupturen oder Quadricepssehnenrupturen<br />
gelten als Komplikationen der<br />
Degeneration des ansatznahen Sehnengewebes<br />
[39]. Auch ein knöcherner Sehnenausriss<br />
ist beschrieben worden [33].<br />
Stadieneinteilung<br />
Nach Blazina <strong>und</strong> Roels ist Grad 1 definiert als<br />
Schmerz nach Beendigung der Belastung,<br />
Grad 2 als Schmerz bei Beginn der Belastung,<br />
der nach der Aufwärmzeit verschwindet <strong>und</strong><br />
nach Beendigung wieder auftritt, Grad 3 als<br />
permanenter Schmerz, der zur Sportaufgabe<br />
zwingt, <strong>und</strong> Grad 4 als Patellasehnenruptur<br />
[3, 37].<br />
Therapie<br />
Prophylaxe<br />
Prophylaktische Maßnahmen zur Vermeidung<br />
eines „jumper’s knee“ sind der Tape-Verband<br />
<strong>und</strong> die weiche Sohle.<br />
Konservative Therapie<br />
Die konservative Therapie stellt das Mittel der<br />
Wahl bei Patienten in den Stadien 1-3 (s.o.)
NEWS<br />
Offene Operation zur Therapie<br />
des „jumper’s knee“:<br />
Abb. 6<br />
Abb. 7<br />
Abb. 6:<br />
Resektion des verdickten<br />
Peritendineums<br />
Abb. 7:<br />
Exzision des degenerativen Herdes;<br />
kleines Bild: Resektat<br />
Abb. 8:<br />
Resektion des unteren<br />
Patellapoles<br />
Abb. 9:<br />
Multiple longitudinale Inzisionen<br />
in Faserrichtung<br />
Abb. 8<br />
Abb. 9<br />
dar. In der Akutphase des Schmerzes kann die<br />
Ruhigstellung, ggf. auch im Oberschenkelr<strong>und</strong>gips,<br />
indiziert sein. Eine konsequente<br />
mindestens sechswöchige Sportpause ist in<br />
jedem Fall unerlässlich. Die systemische Gabe<br />
von nichtsteroidalen Antiphlogistika wird<br />
ebenfalls empfohlen [15]. In einer randomisierten<br />
<strong>und</strong> placebokontrollierten Studie<br />
konnte gezeigt werden, dass die ultraschallgestützte,<br />
peritendinöse Infiltration von<br />
Kortison sowohl die Schmerzsymptomatik als<br />
auch die Dicke der Sehne vermindert [16].<br />
Krankengymnastik wird zur Dehnung <strong>und</strong><br />
ekzentrischen Beübung der Quadricepsmuskulatur<br />
eingesetzt [22, 40]. Die Elemente der<br />
physikalischen Therapie sind einzeln oder in<br />
den verschiedensten Kombinationen möglich.<br />
Auf der Basis der klinischen Erfahrung<br />
werden Friktionsmassagen <strong>und</strong> Elektrostimulation<br />
angewendet [15]. Neben dem Ultraschall<br />
zählt auch die Hyperthermie zu den<br />
erfolgreichen Verfahren [19]. In den letzten<br />
Jahren hielt auch die extracorporelle Stoßwellentherapie<br />
Einzug in das Behandlungsregime<br />
des „jumper’s knee“ [28]. Unter dem<br />
Gesichtspunkt der evidenzbasierten Beurteilung<br />
ist die Iontophorese eine sinnvolle Ergänzung<br />
der traditionellen Physiotherapie<br />
[9].<br />
Nachdem der Dauerschmerz auch in Ruhe abgeklungen<br />
ist, kann der Patient mit dem Belastungsaufbau<br />
beginnen, <strong>und</strong> zwar mit<br />
einem adäquaten Aufwärmtraining bei Dehnung<br />
der Muskulatur der unteren Extremitäten<br />
[15] <strong>und</strong> der krankengymnastischen, ekzentrischen<br />
Kräftigung der Kniegelenksextensoren.<br />
Empfohlen wird zunächst auch die<br />
Aufnahme eines moderaten Trainings ohne<br />
Sprünge (Schwimmen, Radfahren, leichtes<br />
Joggen auf weichem Untergr<strong>und</strong>), bevor die<br />
sportartspezifische Belastung wieder aufgenommen<br />
wird [15].<br />
Chirurgische Therapie<br />
Die chirurgische Therapie des „jumper’s knee“<br />
stellt die ultima ratio bei Patienten mit Grad 3<br />
(s.o.) <strong>und</strong> nach einem langfristigen, frustranen<br />
konservativen Therapieversuch dar.<br />
Zwischen 8 <strong>und</strong> 42% der Patienten mit einem<br />
„jumper’s knee“ benötigen im Langzeitverlauf<br />
eine chirurgische Therapie [1, 13]. Die dargestellte<br />
Bildserie zeigt die Techniken, die sich<br />
am häufigsten in der Literatur finden [1, 6, 21,<br />
31, 37] <strong>und</strong> die zugleich nach Erfahrung der<br />
Autoren gute Ergebnisse lieferten:<br />
1. Resektion des Peritendineums (Abb. 6),<br />
2. Exzision des Degenerationsherdes (Abb. 7),<br />
3. Desinsertion des unteren Patellapoles<br />
(Abb. 8),<br />
4. Längsinzisionen im Faserverlauf (Tendoplastik)<br />
(Abb. 9).<br />
Die Erfolgsquoten der chirurgischen Therapie<br />
variieren zwischen 70 <strong>und</strong> 93% guter <strong>und</strong><br />
sehr guter Ergebnisse [1, 6, 21, 31, 37].<br />
Darüberhinaus konnte die chirurgische Therapie<br />
bereits erfolgreich endoskopisch durchgeführt<br />
werden [6, 38]. Dabei wird das Zentrum<br />
des Herdes mit einer Punktionskanüle markiert,<br />
die man anschließend bei der notwendigen<br />
Teilresektion des Hoffa’schen Fettkörpers<br />
mit dem Arthroskop sucht. Nach Johnson<br />
reicht die Resektion des in diesen Fällen meist<br />
osteophytär ausgezogenen Patellaunterpols<br />
mit einer Fräse, wobei gleichzeitig ein partielles<br />
Release der tiefen, zentralen Fasern der Pa-<br />
➔<br />
27
<strong>Fachbeiträge</strong><br />
Abb. 11:<br />
Arthroskopisches Bild nach Resektion des<br />
Patellaunterpols<br />
Abb. 13:<br />
Präoperatives MRT. Auf diesem sagitalen Schnitt<br />
einer fettunterdrückten Sequenz erkennt man<br />
gut den osteophytären Sporn am Patellaunterpol<br />
<strong>und</strong> den Degenerationsherd der Patellarsehne.<br />
Abb. 10:<br />
Präoperatives MRT. Auf diesem sagitalen Schnitt<br />
einer fettunterdrückten Sequenz erkennt man<br />
gut den osteophytären Sporn am Patellaunterpol<br />
<strong>und</strong> den Degenerationsherd der Patellarsehne.<br />
tellarsehne von den vorderen 5 mm der Oberfläche<br />
des Patellaunterpols erreicht wird.<br />
Johnson vermied seiner Studie gemäß jeglichen<br />
weiteren Eingriff an der Patellarsehne<br />
selbst. Seine Zwei-Jahresergebnisse sind mit<br />
einer Erfolgsrate von 90% sehr gut bis gut<br />
überzeugend. Wir haben Johnsons Technik<br />
bisher bei 19 Patienten, darunter mehrere<br />
Leistungssportler, erfolgreich angewandt.<br />
Die Patellarsehnenruptur bzw. die Quadricepssehnenruptur,<br />
die dem Grad 4 des „jumper’s<br />
knee“ entsprechen, bedürfen ebenfalls<br />
der chirurgischen Therapie. Hier erfolgt neben<br />
der Sehnennaht die Augmentation mittels<br />
Drahtcerclage <strong>und</strong> ggf. eine zusätzliche Immobilisation<br />
im Oberschenkelgips (Abb. 10).<br />
Zusammenfassung<br />
Abb.12:<br />
Intraoperatives Röntgenbild nach Polresektion<br />
Das „jumper’s knee“ ist definiert als Schmerz<br />
im Bereich des Kniestreckapparates, der auf<br />
eine chronische Überlastung zurückzuführen<br />
ist. Die Erkrankung hat eine erhöhte Inzidenz<br />
bei Sprungsportarten <strong>und</strong> ist abhängig von<br />
Trainingsfrequenz <strong>und</strong> Leistungsniveau. Der<br />
natürliche Verlauf ist protrahiert, rezidivierend<br />
<strong>und</strong> häufig bilateral auftretend.<br />
Die zugr<strong>und</strong>e liegende Ätiologie ist eine chronische<br />
Überlastung des Kniestreckapparates,<br />
die durch Sprungsportarten wie Volleyball,<br />
Basketball u.ä. <strong>und</strong> durch verschiedene intrinsische<br />
Dispositionen (Bandlaxität, Q-Winkel,<br />
Patellahöhenstand, Muskeldehnbarkeit, Art<br />
der Kraftentwicklung) ausgelöst wird. Sie ist<br />
aber auch durch extrinsische Dispositionen<br />
wie Trainingsfrequenz <strong>und</strong> -niveau sowie Bodenhärte<br />
bedingt.<br />
In der osteo-tendinösen Übergangszone der<br />
proximalen Patellarsehne treten die Symptome<br />
bevorzugt in Erscheinung. Histologische<br />
Untersuchungen der Sehne zeigten, dass es<br />
sich nicht um eine Entzündung, sondern um<br />
eine Degeneration handelt.<br />
In der Diagnostik stehen die typische Sportanamnese,<br />
der Untersuchungsbef<strong>und</strong> <strong>und</strong><br />
die Sonografie im Vordergr<strong>und</strong>. Das MRT ist<br />
für die OP-Planung hilfreich, während Nativröntgen,<br />
CT <strong>und</strong> Szintigrafie eher der Ausschlussdiagnostik<br />
dienen.<br />
Die Therapie ist stadienorientiert <strong>und</strong> sollte<br />
zunächst mit einem konservativen Ansatz<br />
beginnen. Dies bedeutet zunächst eine Sportpause,<br />
Immobilisation, NSAR, paratendinöse<br />
Steroidinfiltrationen, Querfriktionsmassage,<br />
Elektrotherapie, Ultraschall <strong>und</strong> Stoßwellen.<br />
Anschließend kann mit dem Belastungsaufbau<br />
begonnen werden (moderates Training,<br />
adäquates Warm-up, Eiskühlung nach Aktivität,<br />
Muskeldehnung, exzentrische Quadricepsstärkung).<br />
Zur Prävention werden die<br />
Patellarsehnenbandage <strong>und</strong> weiche Einlagen<br />
empfohlen.<br />
Therapieresistenz macht bei bis zu 42% der<br />
Patienten eine chirurgische Lösung erfoderlich.<br />
Die Operation kann sowohl offen als<br />
auch arthroskopisch durchgeführt werden.<br />
Die chirurgischen Prinzipien beinhalten die<br />
Exzision des Paratenons, Exzision des Degenerationsherdes,<br />
Resektion des unteren Patellapols<br />
<strong>und</strong> longitudinale Inzisionen der Sehne.<br />
Die überwiegende Anzahl der Patienten ist<br />
nach chirurgischer Therapie schmerzfrei, aber<br />
eine Rückkehr zum Sport ist meist nur auf<br />
niedrigerem Niveau möglich.<br />
Literaturverzeichnis bei den Verfassern<br />
Dr. med. Hans H. Pässler<br />
Zentrum für Knie- <strong>und</strong> <strong>Fußchirurgie</strong>,<br />
Sporttraumatologie,<br />
ATOS-Klinik Heidelberg<br />
paessler@atos.de<br />
Dr. med. Carsten O. Tibesku<br />
Klinik <strong>und</strong> Poliklinik für Allgemeine<br />
Orthopädie,<br />
Universitätsklinikum Münster<br />
carsten@tibesku.de<br />
■<br />
28
<strong>Fachbeiträge</strong><br />
Untersuchung der Temperaturverhältnisse im<br />
Kniegelenk beim Skisport <strong>und</strong> beim Laufsport<br />
von Christoph Becher<br />
Forschungskooperation zwischen dem Zentrum<br />
für Knie- <strong>und</strong> <strong>Fußchirurgie</strong>/Sporttraumatologie <strong>und</strong><br />
dem Dipartimento di Ortopedia e Traumatologia,<br />
Università di Perugia<br />
Zwischen dem Zentrum für Knie- <strong>und</strong> <strong>Fußchirurgie</strong>/Sporttraumatologie<br />
(Pässler/Thermann) <strong>und</strong> dem Dipartimento di<br />
Ortopedia e Traumatologia, Università di Perugia (Prof. Cerulli)<br />
wurde eine Forschungskooperation ins Leben gerufen, denn<br />
das dortige biomechanische Labor mit dem Namen „Lets<br />
People Move” bietet hervorragende Forschungsmöglichkeiten.<br />
Im Rahmen des fünftägigen Aufenthaltes eines Heidelberger<br />
Forschungsteams unter Leitung von H.H. Pässler wurde im<br />
Januar 2005 eine experimentelle Studie zur Frage des intraartikulären<br />
Temperaturverhaltens unter Laufbelastung <strong>und</strong><br />
während des Skifahrens durchgeführt.<br />
Abb. 1<br />
Der Studie liegt folgende Frage zugr<strong>und</strong>e:<br />
Warum kommt es bei Kreuzbandverletzungen<br />
während des Skifahrens zu deutlich<br />
geringerem Anschwellen des Kniegelenkes<br />
<strong>und</strong> weniger Schmerzen als bei gleichen<br />
Verletzungen während eines Fußballspiels<br />
unter normalen Außentemperaturen?<br />
Pässler vermutet, dass dies an der deutlich<br />
niedrigeren intraartikulären Temperatur<br />
durch die kalten Außenbedingungen beim<br />
Skifahren liegen kann. Die Höhe des Energieimpaktes<br />
ist bei der jeweiligen Verletzung<br />
nach Auskunft führender MRT-Spezialisten<br />
bei beiden Sportarten vergleichbar, gemessen<br />
am Ausmaß des begleitenden Knochenmarködems<br />
(„bone bruise”). Bislang gibt es noch<br />
keine Untersuchungen über das intraartikuläre<br />
Temperaturverhalten des Kniegelenkes<br />
unter sportlicher Höchstbelastung bei unter-<br />
Abb. 2<br />
schiedlichen Außentemperaturen. Zur Überprüfung<br />
der Hypothese wurde in Heidelberg<br />
eine experimentelle Studie geplant, bei der<br />
von sechs Probanden mit einer in der Kreuzbandhöhle<br />
implantierten Temperatursonde<br />
die Temperaturveränderung jeweils beim<br />
Joggen <strong>und</strong> beim Skilaufen gemessen werden<br />
sollte. Ende Januar 2005 brach das vierköpfige<br />
Heidelberger Team, bestehend aus C.<br />
Becher, S. Feil, J. Springer <strong>und</strong> H.H. Pässler,<br />
nach Perugia auf, um mit dem dort ansässigen<br />
Team des Biomechanischen Labors (Abb.<br />
1) die folgenden Versuche durchzuführen:<br />
1. Messung der intraartikulären Temperatur<br />
sowie der Temperatur an der Haut oberhalb<br />
des Knies <strong>und</strong> am Brustbein<br />
a) während eines Dauerlaufes von einer<br />
St<strong>und</strong>e mit einem Tempo von 6,5 km/h <strong>und</strong><br />
b) während des Skifahrens innerhalb von<br />
mehreren St<strong>und</strong>en.<br />
2. Messung der Koordination <strong>und</strong> Stabilität<br />
des Kniegelenks vor <strong>und</strong> nach den Versuchen.<br />
30
NEWS<br />
Abb. 6<br />
Abb. 4<br />
Abb. 5<br />
den ersten 30 Minuten nur minimal. Hier ist<br />
in den noch ausstehenden Versuchen abzuklären,<br />
inwieweit eine sofortige Kälteapplikation<br />
mit Hilfe eines Kühl- <strong>und</strong> Kompressions-Systems<br />
(Cryo/Cuff®, Aircast, Abb. 6)<br />
eine schnellere Abkühlung bewirkt. Dies<br />
könnte für das Vorgehen in der unmittelbaren<br />
postoperativen Phase, nach Sportverletzungen<br />
oder auch in der Prävention von Verletzungen<br />
große Bedeutung haben.<br />
plett für unsere Gruppe reserviert, um die<br />
Abb. 3<br />
Versuchsdurchführung im Labor<br />
<strong>und</strong> auf der Skihütte<br />
Nach Implantation der Sonden durch den<br />
Versuchsleiter, H.H. Pässler, in den Bereich der<br />
Kreuzbänder (Abb. 2) wurden im ersten Teil<br />
der Studie die Probanden zuerst auf dem<br />
Laufband im Biomechanischen Labor belastet<br />
(Abb. 3). Dabei wurde in 10-minütigen Abständen<br />
die intraartikuläre sowie die Hauttemperatur<br />
oberhalb des Knies <strong>und</strong> am<br />
Brustbein gemessen. Zudem wurden vor <strong>und</strong><br />
nach der Versuchsdurchführung die Koordination<br />
<strong>und</strong> die Gelenkstabilität geprüft.<br />
Am folgenden Tag fuhr das Team zur Durchführung<br />
der Testserie beim Skifahren nach<br />
Forca Canapine, einem 1500 m hoch gelegenen<br />
kleinen Skiort in den nahegelegenen<br />
Abruzzen. Auf einer liftnah gelegenen Skihütte<br />
(Abb. 4) wurde das Obergeschoss kom-<br />
Versuchsreihe ungestört durchführen zu können.<br />
Nach Implantation der Thermosonden<br />
kamen die Skifahrer nach jeder Abfahrt zur<br />
Messung der Temperaturen in die Hütte zurück<br />
(Abb. 5). Die Bedingungen waren bei<br />
einer Außentemperatur von –3°C <strong>und</strong> Neuschnee<br />
in jeder Hinsicht perfekt.<br />
Knieerwärmung nach dem Joggen<br />
<strong>und</strong> Abkühlen beim Skifahren<br />
Die intraartikuläre Temperatur stieg unter der<br />
Laufbelastung bei Raumtemperatur signifikant<br />
an (von im Mittel 32,1 auf bis zu 38,0°C).<br />
Interessanterweise war dies beim Skifahren<br />
nicht zu beobachten. Bei zwei Probanden war<br />
hier sogar ein deutliches Absinken der Temperaturen<br />
bis auf 24,0°C zur erkennen. Bei den<br />
anderen Versuchsteilnehmern zeigte sich<br />
zwar kein deutliches Absinken, es gab allerdings<br />
auch keinen Anstieg der intraartikulären<br />
Temperatur. Unterschiede im Material der<br />
Skihosen scheinen hierbei eine Rolle zu spielen.<br />
Hochinteressant waren auch die Ergebnisse<br />
in der Nachbelastungsphase. Nach der<br />
Laufbelastung verringerte sich die bis auf<br />
38°C erhöhte intraartikuläre Temperatur in<br />
Zusammenfassend konnten in dieser bisher<br />
einmaligen Studie äußerst interessante Erkenntnisse<br />
gewonnen werden. Es bleiben<br />
allerdings noch einige Fragen offen, die in der<br />
weiteren Zusammenarbeit mit der Universität<br />
Perugia untersucht werden sollen.<br />
Neben harter Arbeit kam auch der Spaß nicht<br />
zu kurz (Abb. 7). Das Projekt wurde durch die<br />
Gastfre<strong>und</strong>lichkeit <strong>und</strong> Kompetenz des Teams<br />
um Prof. Cerulli zu einem absolut positiven<br />
Erlebnis.<br />
Dr. med. Christoph Becher<br />
becher.chris@web.de<br />
■<br />
Abb. 7<br />
31
<strong>Fachbeiträge</strong><br />
Hüftendoprothetik bei aktiven Patienten<br />
Golden Standard – Weiterentwicklungen – Modetrends<br />
von Gerhard Scheller<br />
Der nachfolgende Artikel stellt langfristig<br />
bewährte <strong>und</strong> entsprechend dem Stand<br />
der Technik konsequent weiterentwickelte<br />
Hüftprothesen vor. Darüber hinaus werden<br />
neue Implantate <strong>und</strong> aktuelle hüftchirurgische<br />
Trends angesprochen.<br />
Goldener Standard ist bei aktiven Patienten<br />
mit entsprechend guter Knochenqualität die<br />
zementfreie Implantation einer Hüftgelenksprothese.<br />
Diese besteht entweder aus einem<br />
Hüftschaft mit einer hochfesten Titanschmiedelegierung<br />
<strong>und</strong> einer hemisphärischen<br />
Press-fit Pfanne oder einer Schraubpfanne,<br />
ebenfalls aus Titan (Abb. 1).<br />
Abb. 1:<br />
Zementfreie Hüftprothese bds.<br />
bei 56-jährigem Patienten, mit CLS-Schaft <strong>und</strong><br />
MPF-Press-fit Pfanne<br />
Von diesen erfolgreichen Prothesentypen<br />
sind hohe Standzeiten <strong>und</strong> sehr gute klinische<br />
Langzeitergebnisse in zahlreichen Studien<br />
nachgewiesen.<br />
Die aufgerauten oder porös gestalteten Titanoberflächen<br />
ermöglichen eine sichere <strong>und</strong><br />
dauerhafte Verankerung der zementfreien<br />
Implantate im Knochen durch Osteointegration,<br />
d.h. ein Knochenanwachsen <strong>und</strong> Knocheneinwachsen<br />
erfolgt direkt an den bzw. in die<br />
Oberflächenstrukturen des Implantats (Abb. 2).<br />
Seit 1984 werden die in den Abb. 1 <strong>und</strong> 3<br />
gezeigten zementfreien Hüftschäfte eingesetzt<br />
<strong>und</strong> klinisch kontrolliert. Limitierend<br />
hinsichtlich ihrer Standzeiten waren bis vor<br />
wenigen Jahren die durch Polyäthylen-Abriebpartikel<br />
des Pfanneneinsatzes ausgelösten<br />
Knochenauflösungen an der Grenzfläche<br />
zwischen Implantat <strong>und</strong> Knochen <strong>und</strong> die dadurch<br />
bewirkten aseptischen Implantatlockerungen.<br />
Im Hinblick auf das Abriebverhalten stehen<br />
uns seit einigen Jahren optimierte Gleitpaarungen<br />
mit bis zu 98% reduziertem Abrieb<br />
zur Verfügung. Es gibt die Kombinationen<br />
Metall gegen hochvernetztes Polyäthylen,<br />
Metall gegen Metall, Keramik gegen hochvernetztes<br />
Polyäthylen <strong>und</strong> Keramik gegen Keramik<br />
zwischen künstlichem Hüftkopf <strong>und</strong><br />
Pfanneneinsatz in der Titanschale.<br />
Abb. 3:<br />
Zementfreie<br />
Hüftprothese mit<br />
Keramikeinsatz in der<br />
Press-fit-Pfanne <strong>und</strong><br />
mit Keramikkopf<br />
Abb. 2:<br />
Mikroskopisches<br />
Bild der direkten<br />
knöchernen Einheilung<br />
der porösen<br />
Titanoberfläche<br />
einer Hüftpfanne<br />
(schwarz: Titan;<br />
grün: vitaler<br />
Knochen)<br />
Die Metall-Metall-Paarung aus Kobalt-Chrom<br />
Legierungen halte ich zum einen wegen der<br />
Möglichkeit der Allergieauslösung, zum anderen<br />
wegen der deutlichen Belastung des<br />
Prothesenträgers mit potenziell toxischen<br />
Kobalt- <strong>und</strong> Chrom-Ionen aus den Abriebpartikeln<br />
für problematisch. Der geringste Abrieb<br />
resultiert aus der Keramik-Keramik-Gleitpaarung<br />
(Abb. 3). Soweit bekannt sind die Keramikabriebpartikel<br />
zusätzlich bioinert, d.h. sie<br />
rufen keinerlei Reaktion im Körper oder am<br />
Knochen hervor.<br />
Der im Röntgenbild (Abb. 1) gezeigte, seit 1984<br />
über 340.000mal implantierte CLS-Hüftschaft<br />
steht mit dem ursprünglichen Schenkelhalsschaftwinkel<br />
von 145 Grad, seit 1997<br />
32
NEWS<br />
Abb. 4:<br />
CLS-Schaft <strong>und</strong> Formraspel mit den drei<br />
möglichen Schenkelhalswinkeln<br />
mit 135 Grad <strong>und</strong> seit Ende 2004 auch mit 125<br />
Grad zur Verfügung (Abb. 4). Durch diese<br />
Weiterentwicklung ist eine sehr gute Anpassung<br />
an die jeweiligen anatomischen Gegebenheiten<br />
bzw. eine anatomisch korrekte<br />
Rekonstruktion der Hebel- <strong>und</strong> Längenverhältnisse<br />
des zu ersetzenden Hüftgelenks<br />
problemlos möglich.<br />
In den letzten Jahren sind so genannte minimalinvasive<br />
Operationstechniken <strong>und</strong> neue,<br />
„knochensparende“ Implantate in den Mittel-<br />
➔
<strong>Fachbeiträge</strong><br />
Abb. 5:<br />
Druckscheibenprothese<br />
nach<br />
Weber/Huggler<br />
Heidelberger<br />
Sonographiekurse<br />
PD Dr. Gruber:<br />
Stütz- <strong>und</strong> Bewegungsorgane<br />
nach den Richtlinien der DEGUM,<br />
DGOOC <strong>und</strong> der KBV (§ 6)<br />
Abb. 6:<br />
Oberflächenersatzprothese<br />
des Hüftgelenks<br />
nach McMinn<br />
Leitung Priv.-Doz. Dr. med. Gerd Gruber<br />
DEGUM-Seminarleiter<br />
Gr<strong>und</strong>kurs:<br />
15. <strong>und</strong> 16.10.2005<br />
(einschließlich Säuglingshüfte)<br />
Abschlusskurs:<br />
19. <strong>und</strong> 20.11.2005<br />
Auskunft <strong>und</strong> Anmeldung:<br />
Martina Stöhr - Sekretariat<br />
Tel: 06221 - 983 144<br />
Fax: 06221 - 983 159<br />
e-mail: sono@atos.de<br />
ATOS Praxisklinik<br />
Bismarckstr. 9 - 15<br />
69115 Heidelberg<br />
punkt des Interesses gerückt. Um die Druckscheibenprothese<br />
(Abb. 5) ist es wegen implantatspezifischer<br />
Probleme bereits wieder<br />
deutlich ruhiger geworden. Zur Zeit stehen<br />
durch Medien- <strong>und</strong> Industriedruck – ausgehend<br />
von den USA – sog. „Kurzprothesen“<br />
<strong>und</strong> vor allem die Oberflächenersatzprothesen<br />
(Abb. 6) im Vordergr<strong>und</strong>.<br />
Mit den Oberflächenersatzprothesen wird die<br />
alte Idee des Wagner-Cups aus den 70er<br />
Jahren wieder aufgegriffen. Damals wurde<br />
der Hüftkopf ebenfalls durch eine zementierte<br />
Metallkappe ersetzt, die natürliche Hüftgelenkspfanne<br />
durch eine dünnwandige,<br />
zementierte PE-Pfanne. Bei den meisten<br />
Modellen der aktuellen Oberflächenersatzprothesen<br />
wird eine metallene Kopfkappe<br />
über dem zurechtgefrästen Hüftkopf ebenfalls<br />
wieder zementiert. Die Metallpfanne<br />
wird zementfrei verankert. Als Argument für<br />
diese Art von Hüftprothesen wird von den<br />
Befürwortern u.a. angeführt, dass diese den<br />
Schenkelhals teilweise erhalten, dadurch knochensparend<br />
seien <strong>und</strong> eine später erforderliche<br />
Wechseloperation somit erleichtern<br />
würden. Daher seien diese Prothesen vor<br />
allem für jüngere, aktive Patienten geeignet.<br />
Die Oberflächenersatzprothesen sind zur Zeit<br />
nur mit der Metall-Metall Gleitpaarung realisiert.<br />
Neben den bereits genannten gr<strong>und</strong>sätzlichen<br />
Bedenken gegenüber dieser Gleitpaarung<br />
ist das Langzeitverhalten der Grenzflächen<br />
zwischen Zement <strong>und</strong> Knochenlager<br />
im Bereich der Kopfkappe kritisch zu be-<br />
34
obachten. Auch die Problematik des<br />
Auftretens von Hüftkopfnekrosen unter der<br />
Kopfkappe – bei den historischen Wagner-<br />
Cups eine häufige Versagensursache – ist<br />
wahrscheinlich nicht gelöst.<br />
Die publizierten Ergebnisse zu den neuen Prothesentypen<br />
sind allenfalls mittelfristig <strong>und</strong><br />
der Großteil der Arbeiten ist vom Studiendesign<br />
her wenig überzeugend. Die Langzeitbewährung<br />
dieser Implantate fordert jedoch<br />
einen sehr hohen Prozentsatz an guten <strong>und</strong><br />
sehr guten Ergebnissen, wie man sie von<br />
bewährten Implantaten als „Goldener Standard“<br />
erwarten kann. Diese Bewährung steht<br />
noch aus.<br />
Wie bei den klassischen operativen Zugängen<br />
zum Hüftgelenk zur Implantation einer Prothese<br />
werden bei den minimalinvasiven oder<br />
minimiert-invasiven Zugängen ebenfalls unterschiedliche<br />
Vorgehensweisen propagiert.<br />
Neben einem hinteren, einem seitlichen <strong>und</strong><br />
einem vorderen minimalinvasiven Zugang<br />
wird auch ein Zugang über zwei getrennte<br />
Schnitte vorgeschlagen. Gemeinsame Argumente<br />
für die minimalinvasiven Zugänge<br />
sind die bessere Schonung der Muskulatur,<br />
die geringere Belastung des Patienten durch<br />
ein geringeres Operationstrauma <strong>und</strong> damit<br />
eine schnellere Rehabilitation.<br />
Dieser Ansatz ist auf alle Fälle positiv <strong>und</strong><br />
bringt dem Patienten Vorteile. Potenzielle<br />
Gefahren der kleineren Schnitte sind zum<br />
einen eine schlechtere Sicht <strong>und</strong> Orientierung<br />
im OP-Gebiet <strong>und</strong> zum anderen das erhöhte<br />
Risiko der Fehlpositionierung der Prothesenkomponenten.<br />
Erste kritische Publikationen berichten denn<br />
auch über einen erhöhten Prozentsatz von<br />
fehlpositionierten Pfannen. Bei einem alleinigen<br />
vorderen Zugang bzw. bei der Zwei-<br />
Schnitt-Technik mit einem der Schnitte an der<br />
Vorderseite des Hüftgelenks kommt es außerdem<br />
zu deutlich erhöhten Komplikationsraten<br />
hinsichtlich einer Schädigung der Hautnerven,<br />
die die Vorderseite des Oberschenkels<br />
versorgen. Um diese für den Patienten sehr<br />
unangenehme Komplikation zu vermeiden<br />
erscheint es mir sinnvoll, den bewährten <strong>und</strong><br />
gewohnten Zugang zum Hüftgelenk zu minimieren<br />
<strong>und</strong> die Weichteile <strong>und</strong> die Muskulatur<br />
so schonend wie möglich zu behandeln.<br />
Angesichts des hohen Schwierigkeitsgrades<br />
der minimalinvasiven Operationstechniken<br />
sollte die größtmögliche operative Erfahrung<br />
vorhanden sein, um die voraussehbaren Probleme<br />
<strong>und</strong> Komplikationen gering zu halten.<br />
Zusammenfassung: Ein konventioneller, klinisch<br />
bewährter zementfreier Hüftprothesentyp<br />
unter Verwendung einer abriebarmen,<br />
biokompatiblen Gleitpaarung, implantiert<br />
durch einen erfahrenen Operateur in einer<br />
minimiert-invasiven Technik, lässt ein geringes<br />
operatives Trauma, eine rasche Mobilisierung<br />
<strong>und</strong> Rehabilitation <strong>und</strong> eine Standzeit<br />
der Prothese von deutlich über 15 bis 20<br />
Jahren bei einer minimalen Komplikationsrate<br />
erwarten. Die behaupteten Vorteile der<br />
„modernen“ Implantate müssen nicht nur<br />
kurzfristig, sondern auch mittelfristig <strong>und</strong><br />
langfristig erst noch nachgewiesen werden.<br />
Die den Patienten weniger belastenden minimiert-invasiven<br />
Operationstechniken sind<br />
sicherlich sinnvoll <strong>und</strong> stellen keinen kurzzeitigen<br />
Modetrend dar. Die so genannten knochensparenden<br />
neuen Implantate sind dagegen<br />
kritisch zu betrachten. Nach meiner<br />
Einschätzung werden sie mittel- <strong>und</strong> langfristig<br />
die Erfolgsquote der bewährten klassischen<br />
Hüftprothesenmodelle nicht erreichen.<br />
PD Dr. med. Gerhard Scheller<br />
Praxis für Orthopädische Chirurgie,<br />
Hüft- <strong>und</strong> Knieendoprothetik,<br />
Wirbelsäulenchirurgie<br />
scheller@atos.de<br />
■
<strong>Fachbeiträge</strong><br />
Wie sicher ist die arthroskopische<br />
Rotatorenmanschettennaht?<br />
Eine prospektive MRT - Untersuchung<br />
von Dennis Liem, Petra Magosch, Sven Lichtenberg<br />
<strong>und</strong> Peter Habermeyer<br />
Die Sehnennaht in arthroskopischer Technik entwickelt sich immer mehr zur Standardtherapie<br />
der Rotatorenmanschettenruptur. Während gute klinische Ergebnisse<br />
dieser Technik vorliegen, fehlen jedoch Erkenntnisse zur postoperativen Integrität der<br />
rekonstruierten Sehne <strong>und</strong> zum Einfluss von möglichen Re-Rupturen auf das klinische<br />
Ergebnis. Zur Klärung der Re-Rupturrate wurden in einer prospektiven Untersuchung<br />
32 Patienten mindestens 2 Jahre nach arthroskopischer Rotatorenmanschettennaht<br />
klinisch <strong>und</strong> kernspintomografisch nachuntersucht.<br />
In den letzten Jahren ist es zu einer Umstellung<br />
bei der Behandlung von Rotatorenmanschettenrupturen<br />
von der offenen auf die<br />
arthroskopische Technik gekommen. Durch<br />
die zunehmende Erfahrung der Operateure<br />
<strong>und</strong> die Entwicklung von speziellen arthroskopischen<br />
Instrumenten können nun auch<br />
ausgedehnte Rupturen rein arthroskopisch<br />
versorgt werden. Die arthroskopische Rekonstruktion<br />
der Rotatorenmanschette ist ein<br />
technisch anspruchsvolles Verfahren, welches<br />
viel Übung vom Operateur verlangt. Bei entsprechender<br />
Beherrschung bietet diese Technik<br />
dann aber eine Reihe von Vorteilen gegenüber<br />
der klassischen offenen oder der so genannten<br />
mini open-Technik:<br />
Schonung des M. deltoideus<br />
Bei der klassischen offenen Technik muss für<br />
die Akromioplastik der Vorderrand des M. deltoideus<br />
abgelöst werden. Dies führt, neben<br />
der seltenen Komplikation der Deltoidinsuffizienz,<br />
zu einer verlängerten Rehabilitationsdauer,<br />
da neben der Heilung der Rotatorenmanschette<br />
auch die Heilung des Deltoideus<br />
abgewartet werden muss.<br />
Diagnostische Arthroskopie<br />
Durch die diagnostische Arthroskopie können<br />
potenzielle intraartikuläre Begleitschäden<br />
der Schulter, wie z.B. Läsionen der langen<br />
Bicepssehne oder des Bicepssehnenankers<br />
(SLAP-Komplex), diagnostiziert <strong>und</strong> therapiert<br />
werden. Außerdem erleichtert die arthroskopische<br />
Technik das Release (Lösen von<br />
Verwachsungen) der zu rekonstruierenden<br />
Sehne.<br />
Erleichterung der postoperativen<br />
Rehabilitation<br />
Die arthroskopische Technik bietet in der<br />
Regel eine schnellere postoperative Erholung<br />
mit geringeren Schmerzen für den Patienten<br />
sowie eine zügigere Einleitung der Rehabilitationsphase.<br />
Es finden sich auch Hinweise in<br />
der Literatur, dass eine postoperative frozen<br />
shoulder seltener vorkommt.<br />
Untersuchung der Re-Rupturrate:<br />
Von Langzeitstudien über die offene Rekonstruktion<br />
von Rotatorenmanschettenrupturen<br />
ist bekannt, dass ein Teil der rekonstruierten<br />
Sehnen im Langzeitverlauf wieder reißt.<br />
Dieser Anteil wird in der Literatur mit 30 bis<br />
40% angegeben, wobei die klinischen Ergebnisse<br />
<strong>und</strong> die Patientenzufriedenheit trotzdem<br />
gut sind.<br />
Die durchgeführte Studie soll nun Aufschluss<br />
über die Re-Rupturrate <strong>und</strong> deren Einfluss auf<br />
das klinische Ergebnis nach Versorgung von<br />
Rotatorenmanschettenrupturen in arthroskopischer<br />
Technik geben.<br />
Wir untersuchten insgesamt 32 Patienten<br />
mindestens zwei Jahre nach arthroskopischer<br />
Rotatorenmanschettenrekonstruktion. Dabei<br />
wurden die Patienten nicht nur einer ausführlichen<br />
Anamnese <strong>und</strong> einer klinischen Untersuchung<br />
unterzogen, sondern auch einer<br />
Kernspintomografie (MRT) der operierten<br />
Schulter. Dadurch war eine nicht invasive Beurteilung<br />
der Schulter ohne Schmerzen oder<br />
Strahlenbelastung möglich. Zur Beurteilung<br />
der klinischen Schulterfunktion wurde der<br />
Constant Score angewandt, der die Parameter<br />
Schmerz, Aktivitäten des täglichen Lebens,<br />
Beweglichkeit <strong>und</strong> Kraft misst.<br />
Ergebnisse<br />
Es wurden 18 Männer <strong>und</strong> 14 Frauen im Alter<br />
zwischen 47 <strong>und</strong> 69 Jahren (Durchschnittsalter<br />
60,3 Jahre) untersucht.<br />
Insgesamt konnte bei den Patienten eine signifikante<br />
Verbesserung aller Einzelparameter<br />
erreicht werden:<br />
● Schmerz von 5,8 auf 14,2;<br />
● Aktivitäten des täglichen Lebens (ADL) von<br />
10,6 auf 19,5;<br />
● Beweglichkeit von 30,1 auf 39,0 <strong>und</strong><br />
● Kraft von 6,7 auf 12,9.<br />
36
NEWS<br />
Abb. 1:<br />
Prä- <strong>und</strong> postoperative<br />
klinische Daten der<br />
Patienten<br />
Abb. 2:<br />
Patienten mit intakter<br />
Sehne vs. Patienten<br />
mit Re-Ruptur<br />
Abb. 3:<br />
Postoperative Re-Ruptur im MRT<br />
(Schrägcoronare Schicht, STIR Sequenz)<br />
Der Gesamt-Constant Score verbesserte sich<br />
von 53,0 auf 85,7 (Abb. 1).<br />
Bei allen Patienten wurde auch die gegenseitige<br />
Schulter untersucht, um das Operationsergebnis<br />
in Relation zu setzen. Dabei erreichten<br />
die Patienten 95,06% des Constant Score<br />
<strong>und</strong> 85,88% der Kraft der ges<strong>und</strong>en Gegenseite.<br />
Im MRT wurden 6 Re-Rupturen nachgewiesen<br />
(19,4%). Bei gleich hoher subjektiver Zufriedenheit<br />
war das Ergebnis in dieser Gruppe<br />
signifikant schlechter bezüglich Kraft (7,3 vs.<br />
14,2; p
<strong>Fachbeiträge</strong><br />
Vereinfachter Zugang zur Gelenkpfanne<br />
bei der Schultertotalprothese<br />
von Peter Habermeyer, Petra Magosch, Sven Lichtenberg<br />
Der Erfolg des Schultergelenkersatzes hängt neben der korrekten Indikationsstellung<br />
<strong>und</strong> der richtigen Implantatwahl von der operativen Technik mit einem gewebeschonenden<br />
Weichteilmanagement <strong>und</strong> -balancing ab. Ein übersichtlicher Zugang<br />
ermöglicht die korrekte Implantatpositionierung <strong>und</strong> ist somit Gr<strong>und</strong>stein zum erfolgreichen<br />
Gelenkersatz. Typischerweise wird die Omarthrose von einer Kontraktur des<br />
M. subscapularis sowie einer anterioren Kapselkontraktur begleitet, die bei der<br />
Prothesenimplantation mitbehandelt werden muss. Ziel des Subscapularis- <strong>und</strong> des<br />
Kaspelreleases ist die Wiederherstellung der freien Rotation, die Wiederherstellung<br />
einer ausgeglichenen antero-posterioren Weichteilbalance, die Rezentrierung des<br />
Humeruskopfes, der sichere Subscapularisverschluss sowie eine übersichtliche Glenoidexposition<br />
zur korrekten Pfannenpräparation <strong>und</strong> Glenoidpositionierung.<br />
Als klassischen Zugangsweg zum Schultergelenk<br />
verwenden wir den deltoideopectoralen<br />
Zugang. Nach stumpf-digitaler Mobilisation<br />
des M. deltoideus vom Humerus <strong>und</strong> zirkulärer<br />
Mobilisation der Rotatorenmanschette<br />
von der vorderen bis zur hinteren Achsellücke<br />
erfolgt der Subscapularisrelease mit kompletter<br />
Ablösung von sehnigem <strong>und</strong> muskulärem<br />
Anteil unter Ausnutzung der vollen Sehnen<strong>und</strong><br />
Muskellänge in Kombination mit einer<br />
humeral- <strong>und</strong> glenoidalseitigen sog. bifokalen<br />
Kapsulotomie (Abb. 1 <strong>und</strong> 2). Werden zunächst<br />
die A. <strong>und</strong> V. circumflexa humeri am Unterrand<br />
des M. subscapularis ligiert, beginnt die<br />
Subscapularisablösung mit der Eröffnung des<br />
Rotatorenintervalls <strong>und</strong> der Durchtrennung<br />
des Ligamentum coracohumerale. Anschließend<br />
löst man die laterale Subscapularissehne<br />
gemeinsam mit der darunterliegenden<br />
Gelenkkapsel komplett entlang des Sulcus<br />
intertubercularis vom Tuberculum minus bis<br />
zum Ansatz der Latissimus dorsi Sehne ab.<br />
Vom proximalen Humerus wird der Subscapularissehnenansatz<br />
subperiostal bis zu den<br />
epiphysären Kranzosteophyten abgeschoben<br />
<strong>und</strong> der inferiore Kapselansatz von kaudallateral<br />
freipräpariert. Die basisnahe humerale<br />
Kapsulotomie wird nun bis zum hinteren<br />
Halsbereich (9 Uhr-Position rechte Schulter)<br />
fortgesetzt.<br />
Unterhalb der Coracoidbasis beginnt die glenoidale<br />
semizirkuläre Ablösung der Gelenkkapsel<br />
unter Schonung des Labrum glenidale<br />
entlang des vorderen unteren Pfannenrandes<br />
bis nach dorsal in Höhe der 7-Uhr-Position mit<br />
der Durchtrennung des IGHL-Komplexes einschließlich<br />
des posterioren Bandes. Bei sehr<br />
kontrakter Situation inzidiert man auch den<br />
Ansatz des Caput longum des M. triceps unterhalb<br />
der Kapsel im Bereich des Tuberculum<br />
infraglenoidale.<br />
➔<br />
Abb. 1:<br />
Ablösung der Subscapularissehne mit der Kapsel vom Humerusschaft<br />
38<br />
Abb. 2:<br />
Glenoidseitige Kapsulotomie<br />
Illustrationen von Rüdiger Himmelhan, Atelier Kühn,<br />
Handschuhsheimer Landstr. 71, 69121 Heidelberg.
<strong>Fachbeiträge</strong><br />
Prä- <strong>und</strong> post-operatives aktives Bewegungsausmaß<br />
Abb. 3:<br />
Medialisierte Refixierung der Subscapularissehne am anatomischen Hals<br />
Der M. subscapularis wird nun subfascial in einer idiopathischen Omarthrose. Für 87 Patienten,<br />
die wegen einer idiopathischen Omarth-<br />
der Fossa subscapularis mobilisiert. Weist die<br />
lange Bicepssehne in ihrem intraartikulären rose einen Schultergelenksersatz erhielten,<br />
Verlauf Läsionen auf, so wird sie mittels liegt ein Mindestnachuntersuchungszeitraum<br />
Durchstechungsnähten im Sulcus intertubercularis<br />
am Lig. transversum fixiert <strong>und</strong> der Jahre). Die Patienten waren bei der Prothesen-<br />
von 1 Jahr vor (1 bis 6 Jahre; Durchschnitt 2,5<br />
intraartikuläre Anteil reseziert.<br />
implantation durchschnittlich 67 Jahre alt.<br />
Als Teil der Subscapularissehnenverlängerung Bei 33 Patienten betrug die Außenrotation<br />
ist auch die Refixation nach erfolgter Prothesenimplantation<br />
anzusehen. Durch die late-<br />
minus 5 bis 5°/ Gruppe 1). Bei 27 Patienten lag<br />
präoperativ weniger als 0 Grad (Durchschnitt:<br />
rale Ablösung der Sehne am Sulcus intertubercularis<br />
vom Tuberculum minus <strong>und</strong> die <strong>und</strong> 20° (Durchschnitt: 13,3°/ Gruppe 2) <strong>und</strong><br />
die präoperative Außenrotation zwischen 1°<br />
mediale Refixation am anatomischen Hals bei weiteren 27 Patienten wurde präoperativ<br />
erzielt man einen Längengewinn von etwa 1,5 eine Außenrotation über 20° gemessen<br />
bis 2 cm, so dass bei einer Gesamtverlängerung<br />
des M. subscapularis von etwa 2 cm Insgesamt wurde durch die Prothesenim-<br />
(Durchschnitt: 37,2°/ Gruppe 3).<br />
maximal 40° zusätzliche Außenrotation gewonnen<br />
werden können. Die Refixation der Constant Score von präoperativen 48% auf<br />
plantation eine signifikante Verbesserung des<br />
Subscapularissehne am anatomischen Hals 95% (max. 100) erzielt. Bei Patienten der<br />
erfolgt in Mason-Allen-Nahttechnik mit 4 bis Gruppe 1 verbesserte sich der präoperative<br />
5 transossär vorgelegten reißsicheren Spezialfäden<br />
(z.B. FiberWire®,Arthrex, Karlsfeld). 49% auf 89% postoperativ. In der Gruppe 2<br />
Constant Score von 38% um durchschnittlich<br />
wurde eine signifikante Verbesserung der<br />
Seit 1997 wurden mehr als 500 Schulterprothesen<br />
unter Verwendung dieses vereinfach-<br />
durchschnittlich 52% auf 97% postoperativ<br />
präoperativen Constant Scores von 47% um<br />
ten Zugangs implantiert. Bei 177 Patienten erfolgte<br />
die Prothesenimplantation aufgr<strong>und</strong> Anstieg des präoperativen Constant<br />
beobachtet <strong>und</strong> in Gruppe 3 ein signifikanter<br />
Score<br />
von 58% um durchschnittlich 42% auf 100%<br />
postoperativ. Zwischen den einzelnen Gruppen<br />
konnte kein signifikanter Unterschied in<br />
der Zunahme des Constant Score (Differenz<br />
Constant Score post-OP gegenüber Constant<br />
Score prä-OP) beobachtet werden.<br />
Das aktive Bewegungsausmaß verbesserte<br />
sich in allen Gruppen signifikant (s. Tabelle).<br />
Präoperativ bestanden signifikante Unterschiede<br />
für die aktive Flexion, die aktive Abduktion<br />
<strong>und</strong> die aktive Außenrotation zwischen<br />
den 3 Gruppen. Je schlechter die Außenrotation,<br />
desto schlechter waren auch die Flexion<br />
<strong>und</strong> die Abduktion. Durch das Weichteilbalancing<br />
wurden diese Unterschiede jedoch<br />
ausgeglichen, so dass in allen drei Gruppen<br />
ein vergleichbar gutes postoperatives Bewegungausmaß<br />
erzielt wurde.<br />
Der Gewinn an aktiver Außenrotation, Flexion<br />
<strong>und</strong> Abduktion differiert signifikant zwischen<br />
den einzelnen Gruppen.<br />
Der postoperative Gewinn an Außenrotation<br />
hängt von der präoperativen Außenrotation<br />
ab. Je geringer die präoperativ bestehende<br />
Außenrotationskontraktur ist, desto geringer<br />
fällt der postoperative Außenrotationsgewinn<br />
aus.<br />
Ein ausgewogenes Weichteilmanagement<br />
<strong>und</strong> -balancing gleicht ein präoperativ bestehendes<br />
Defizit des aktiven Bewegungsausmaßes<br />
aus.<br />
Prof. Dr. med. habil. Peter Habermeyer<br />
Dr. med. Petra Magosch<br />
Dr. med. Sven Lichtenberg<br />
Schulter- <strong>und</strong> Ellenbogenchirurgie<br />
wissenschaft@atos.de<br />
■<br />
40
<strong>Fachbeiträge</strong><br />
Gastbeitrag<br />
Kalzifikation oder Ossifikation?<br />
Christoph Bartl<br />
Histologische Stadien der Tendinosis calcarea offenbaren<br />
einen hohen Anteil an primitivem Knochen<br />
Reiner Bartl<br />
von Christoph Bartl, Sven Lichtenberg, Petra Magosch, Peter Habermeyer <strong>und</strong> Reiner Bartl<br />
Bayerisches Osteoporosezentrum der Universität München<br />
<strong>und</strong> Abt. für Schulter- <strong>und</strong> Ellenbogenchirurgie der ATOS-Klinik Heidelberg<br />
Die Tendinosis calcarea (TC) ist eine Erkrankung der Rotatorenmanschette (RM), die<br />
mit histopathologischen Veränderungen des Sehnengewebes <strong>und</strong> einer Kalzifikation<br />
des Sehnengewebes einhergeht. Das Erkrankungsalter der Patienten liegt mit 30 bis<br />
50 Jahren charakteristischerweise unter dem der degenerativen Schultererkrankungen.<br />
Die Krankheit weist in der Regel eine günstige Prognose mit einer hohen Spontanheilungsrate<br />
auf. Der genaue pathogenetische Ablauf der TC ist bislang nur unzureichend<br />
geklärt.<br />
Bislang geht man von einem zyklischen, phasenhaften<br />
Verlauf aus, bei dem initial eine<br />
chondroide Metaplasie des betroffenen Sehnenareals<br />
im Präkalzifikationsstadium die<br />
spätere Kalzifikation des Gewebes einleitet.<br />
Über die Formationsphase, die Ruhephase<br />
<strong>und</strong> die Resorptionsphase kommt es im Verlauf<br />
zur Ausbildung <strong>und</strong> Resorption der<br />
Kalkdepots <strong>und</strong> endet in der Regel mit einer<br />
Regeneration des erkrankten Sehnenareals.<br />
Chronische Beschwerden mit einer persistierenden<br />
Kalzifikation werden auf eine Störung<br />
der Resorptionsphase zurückgeführt.<br />
Ziel dieser Studie war die histologische <strong>und</strong><br />
immunhistologische Aufarbeitung der so<br />
genannten Kalkdepots um aufzudecken, ob<br />
neben dem bekannten Kalzifikationsmechanismus<br />
auch weitere Pathomechanismen –<br />
speziell die einer Gewebeossifikation – vorliegen<br />
<strong>und</strong> ob die Stadien getrennt nebeneinander<br />
vorliegen oder ineinander übergehen<br />
können.<br />
In die Studie wurden bislang 70 Patienten (38<br />
Frauen, 32 Männer) mit chronischen Schulterbeschwerden<br />
<strong>und</strong> einer erfolglosen konservativen<br />
Therapie bei einem radiologisch gesicherten<br />
Depot eingeschlossen. Das durchschnittliche<br />
Alter betrug 45 Jahre (37 bis 69 J.).<br />
Die Patienten wurden einer arthroskopischen<br />
Kalkentfernung unterzogen, bei der eine<br />
Materialprobe entnommen wurde.<br />
Das entnommene Biopsiematerial wurde in<br />
Methylmethacrylat eingebettet <strong>und</strong> histologisch<br />
(Giemsa-, Gomori- <strong>und</strong> Ladewigfärbung),<br />
sowie immunhistologisch (Kollagen I, II, III-<br />
Antikörper, CD 34, CD 45, CD 68) aufgearbeitet.<br />
Entsprechend ihrer Röntgenmorphologie<br />
wurden die Depots als wolkig oder scharf<br />
begrenzt klassifiziert.<br />
Histologisch konnten drei verschiedene<br />
Stadien unterschieden werden:<br />
Interessant ist das deutliche Überwiegen von<br />
primitivem Knochen (Ossifikationsphase) in<br />
über 60% der aus den Sehnen entnommenen<br />
Biopsaten <strong>und</strong> der relativ geringe Anteil der<br />
eigentlich klassischen Kalzifikation. Bei knapp<br />
10% konnte eine Vorstufe der Ossifikation, die<br />
fibrotische Organisation, nachgewiesen werden.<br />
Die histologische 3-Stadieneinteilung wird<br />
durch die Nachweise der gewebetypischen<br />
Kollagene unterstützt. In allen Fällen des<br />
histologischen Ossifikationsstadiums konnte<br />
knochenspezifisches Kollagen Typ I <strong>und</strong> in der<br />
Großzahl der Fälle auch Kollagen Typ III nachgewiesen<br />
werden. Im Stadium II (Fibrotische<br />
Organisation), einer Vorläuferstufe von Stadium<br />
III, wurde ausschließlich Kollagen Typ III<br />
vorgef<strong>und</strong>en. Im Gegensatz dazu konnte in<br />
keinem der drei Stadien das knorpeltypische<br />
Kollagen Typ II nachgewiesen werden.<br />
Im Ossifikationsstadium (Stadium III) konnten<br />
Osteoblasten, Osteoklasten <strong>und</strong> Endothelzellen<br />
immunhistologisch (CD 68, CD 34)<br />
als auch histologisch charakterisiert werden.<br />
Das gleichzeitige Auftreten unterschiedlicher<br />
histologischer Stadien in einem Biopsat lag in<br />
Histologisches Stadium Morphologie Häufigkeit<br />
Stadium I Kalzifikation 20 (29%)<br />
Stadium II Fibrotische Organisation 6 ( 8%)<br />
Stadium III Ossifikation 44 (63%)<br />
42
NEWS<br />
Abb. 1:<br />
Fibrosestränge durchsetzen ein Kalkdepot (links), primitiver<br />
Knochen (Stadium III, rechts), Gomori<br />
Abb. 2:<br />
Röntgen: Wolkiges Depot im Bereich der Supraspinatussehne<br />
etwa einem Drittel der Fälle vor. Eine merkliche<br />
Inflammation mit Vorkommen von typischen<br />
Entzündungszellen konnte in keinem<br />
der drei Stadien nachgewiesen werden.<br />
Zwischen den histologischen Stadien der<br />
Depots <strong>und</strong> der jeweiligen präoperativen<br />
Röntgenmorphologie konnte keine Korrelation<br />
hergestellt werden.<br />
Im Rahmen der Studie wurden drei vorherrschende,<br />
bislang nicht beschriebene histologische<br />
Stadien der Tendinosis calcarea nachgewiesen.<br />
Ein Novum ist hierbei der hohe<br />
Anteil von primitivem Knochen mit seinen<br />
typischen Bausteinen in den Biopsaten. Wir<br />
unterstützen die Hypothese, dass die TC einen<br />
aktiven, zellvermittelten Prozess darstellt, der<br />
über eine Fibrosierung der Kalkdepots zur<br />
Produktion von primitivem Knochen führen<br />
kann, da die verschiedenen Stadien auch<br />
nebeneinander vorgef<strong>und</strong>en wurden. Diese<br />
Vorgänge ähneln morphologisch denen der<br />
Osteomyelosklerose. Hinweise auf eine chondroide<br />
Metaplasie oder das Vorhandensein<br />
von Knorpelzellen respektive Kollagen II fehlten<br />
in allen Proben.<br />
In weiteren Studien muss dieser neue<br />
Pathomechanismus auch hinsichtlich seiner<br />
therapeutischen Konsequenzen überprüft<br />
werden.<br />
Dr. med. Christoph Bartl<br />
Dr. med. Reiner Bartl<br />
Bayerisches Osteoporosezentrum der<br />
Universität München<br />
chbartl@gmx.de<br />
Prof. Dr. med. habil. Peter Habermeyer<br />
Dr. med. Petra Magosch<br />
Dr. med. Sven Lichtenberg<br />
wissenschaft@atos.de<br />
■<br />
Abb. 3:<br />
Klassisches Kalkdepot: Kalkschollen (Stadium I)<br />
43
<strong>Fachbeiträge</strong><br />
Arthroskopische All-inside Meniskusrefixation<br />
von Olaf Lorbach, Dimitrios Mastrokalos <strong>und</strong> Hans H. Pässler<br />
In den letzten Jahren wurden von der<br />
Industrie Implantate zur Meniskusrefixation<br />
entwickelt, die im Gegensatz zu den<br />
konventionellen Methoden der „outside-in“-Technik<br />
bzw. dem „inside-out“-<br />
Verfahren eine Naht ohne zusätzliche<br />
Inzisionen ermöglichen. Dies reduziert<br />
deutlich die Gefahr von Nerven- <strong>und</strong> Gefäßverletzungen<br />
<strong>und</strong> kann die Operationszeit<br />
enorm verkürzen. Bei den Allinside<br />
Meniskusrefixationen wird der<br />
abgerissene Meniskusteil mit Ankern<br />
oder Schrauben wieder fixiert. Zwei dieser<br />
All-inside Verfahren werden in unserem<br />
Zentrum vielfach angewandt, <strong>und</strong><br />
die Ergebnisse wurden in zwei prospektiven<br />
Studien untersucht.<br />
Abb. 1a<br />
Abb. 1b<br />
Abb. 2a<br />
Abb. 2b<br />
Nach Einsatz der Clearfix® Meniskus-Schraube<br />
wurden 48 Patienten mit einem Durchschnittsalter<br />
von 32,7 Jahren nachuntersucht.<br />
Der durchschnittliche Follow-up betrug 19<br />
Monate.<br />
Neben der klinischen Untersuchung, bei der<br />
besonderer Wert auf Schwellung, Druckschmerz<br />
im Bereich des Meniskus <strong>und</strong> verschiedene<br />
meniskusspezifische Tests gelegt<br />
wurde, setzte man den OAK-Score (Orthopädische<br />
Arbeitsgemeinschaft Knie) <strong>und</strong> die<br />
Kernspintomografie zur Beurteilung des<br />
Erfolges ein.<br />
Die Resultate zeigten keine implantatspezifische<br />
Komplikation. 12 von 48 Nähten mussten<br />
anhand der oben genannten Kriterien als<br />
Versager eingestuft werden. Im OAK-Score<br />
erreichten 38 (79%) der Patienten ein exzel-<br />
Abb. 1 a + b:<br />
Clearfix®-Meniskusschraube<br />
lentes oder gutes Ergebnis, allerdings zeigte<br />
die postoperative Kernspintomografie bei 35<br />
Patienten (73%) persistierende Grad III bis IV-<br />
Läsionen des Meniskus [6].<br />
Zum Fastfix® All-inside-System wurde bei 58<br />
Patienten mit 61 arthroskopischen Meniskusrefixationen<br />
eine prospektive Studie durchgeführt.<br />
Das Durchschnittsalter der Patienten<br />
betrug 32,6 Jahre. 33mal war der mediale<br />
Meniskus betroffen, 28mal wurde der laterale<br />
Abb. 2 a + b:<br />
Fastfix®-Meniskusrefixationssystem<br />
Meniskus refixiert. Alle Risse waren Längsrisse,<br />
die in dem für eine Refixation günstigen<br />
Bereich, nämlich in der rot-weißen Zone, lagen.<br />
Die klinischen Bewertungskriterien waren<br />
Schmerzfreiheit im Bereich des Gelenkspaltes,<br />
keine Gelenkblockaden <strong>und</strong> Schwellungen,<br />
negative spezifische Meniskustests, prä- <strong>und</strong><br />
postoperative Durchführung einer Magnetresonanztomografie<br />
<strong>und</strong> der Einsatz des OAK<strong>und</strong><br />
des Lysholm-Scores.<br />
➔<br />
44
<strong>Fachbeiträge</strong><br />
Die Ergebnisse waren nach einem durchschnittlichen<br />
Follow-up von 12,3 Monaten den oben<br />
genannten Kriterien zufolge bei 54 der 61 Meniskusnähte<br />
(88,5%) erfolgreich. Nur 7 Refixationen<br />
(9,1%) mussten als Versager eingestuft werden.<br />
Dabei war 6mal der Innenmeniskus <strong>und</strong> einmal<br />
der Außenmeniskus betroffen. Bei der Auswertung<br />
des Lysholm-Scores wiesen 51 Patienten (88%)<br />
postoperativ exzellente oder gute Ergebnisse auf.<br />
Bezüglich des OAK-Scores zeigten 48 Patienten<br />
(80,5%) exzellente oder gute Ergebnisse. Postoperativ<br />
konnte die Mehrzahl der Patienten der zuvor<br />
ausgeübten Sportart wieder ohne Einschränkung<br />
nachgehen. Im bildgebenden MRT-Verfahren<br />
erwiesen sich 53 Meniskusrefixationen (86,9%) als<br />
erfolgreich. Auch bei dieser Fixierungsmethode<br />
wurde keine implantatspezifische Komplikation<br />
gef<strong>und</strong>en.<br />
Unsere Studien können die guten in der Literatur<br />
veröffentlichten Ergebnisse zum Fastfix®-Meniskusrefixationssystem<br />
bezüglich der postoperativen<br />
Ergebnisse bestätigen. Dabei ist im Gegensatz<br />
zu anderen All-inside Verfahren die Ausreißkraft<br />
genauso gut wie bei konventionellen Nähten.<br />
Zantop et al. [1] untersuchten die initiale Ausreißkraft<br />
<strong>und</strong> die Flexibilität verschiedener All-inside<br />
Verfahren im Vergleich zu horizontalen <strong>und</strong> vertikalen<br />
Nähten <strong>und</strong> fanden die höchste Ausreißkraft<br />
bei der vertikalen Fastfix® Naht. Die horizontale<br />
Fastfix-Naht hatte immer noch eine genauso hohe<br />
Ausreißkraft wie konventionelle Vertikalnähte.<br />
Ähnlich gute Ergebnisse für das Fastfix®-System<br />
in Bezug auf die Ausreißkraft zeigen auch die biomechanischen<br />
Untersuchungen von Barber et al.<br />
[2] <strong>und</strong> Borden et al. [3].<br />
Die Ergebnisse der Clearfix® Meniskusschraube<br />
liegen unseren Studien zufolge im Vergleich<br />
deutlich unter den Ergebnissen des<br />
Fastfix®-Systems. Die höhere Versagerquote<br />
von Meniskusschrauben bezüglich der Ausreißkraft<br />
wird in der Literatur in biomechanischen<br />
Studien bestätigt [1, 2, 3, 4, 5].<br />
Zudem fanden Miller et al. [4] in ihrer experimentellen<br />
Studie am Schafmodell bei den<br />
Meniskusschrauben je nach Modell bei 70 bis<br />
100% der Tiere Knorpelschäden durch die<br />
Implantate.<br />
In der Literatur finden sich jedoch auch bei<br />
den Meniskusschrauben sehr gute postoperative<br />
Ergebnisse. Ellermann et al. [6] untersuchten<br />
in einer prospektiven Studie die<br />
Ergebnisse des Bionix Meniscus Arrow an 113<br />
Patienten. Sie fanden vergleichbare Ergebnisse<br />
wie bei den traditionellen Meniskusnahttechniken.<br />
Nur bei zwei Patienten traten<br />
Knorpelschäden auf, die auf eine falsche<br />
Positionierung bzw. eine falsche Implantatgröße<br />
zurückzuführen waren. Albrecht-Olsen<br />
et al. [7], die 1993 den ersten bioresorbierbaren<br />
Meniskus Arrow vorstellten, verglichen in<br />
einer weiteren Studie [8] Inside-out Nähte<br />
mit dem Meniskus Arrow <strong>und</strong> fanden eine<br />
Heilungsrate beim Meniskus Arrow von 91%,<br />
während die Heilungsrate in der konventionellen<br />
Nahtgruppe nur 75% betrug. Diese<br />
Ergebnisse sind allerdings umstritten.<br />
Neue Modifikationen des Meniskus Arrow<br />
wie der Contour Meniskus Arrow scheinen<br />
außerdem auch eine mit horizontalen Nähten<br />
vergleichbare Ausreißkraft zu haben [9].<br />
Die in unserem Zentrum praktizierte Methode<br />
zur Naht des Meniskus mit dem Fastfix®-<br />
System ist eine erfolgversprechende Alternative<br />
zu den konventionellen Verfahren der<br />
Meniskusrefixation, denn sie verbindet die<br />
oben angesprochenen Vorteile einer All-inside<br />
Technik mit der Ausreißkraft von konventionellen<br />
Vertikal- <strong>und</strong> Horizontalnähten.<br />
Im Vergleich zu anderen All-inside Verfahren<br />
wie auch der Clearfix®-Meniskus-Schraube<br />
scheint sie bessere Resultate in Bezug auf<br />
Therapieversager, Knie-Scores <strong>und</strong> Rückkehr<br />
zum präoperativen Sportlevel zu bringen.<br />
Literaturverzeichnis bei den Verfassern<br />
Dr. med. Olaf Lorbach<br />
Dr. med. Dimitrios Mastrokalos<br />
Dr. med. Hans H. Pässler<br />
Zentrum für Knie- <strong>und</strong> <strong>Fußchirurgie</strong>,<br />
Sporttraumatologie<br />
olaf.lorbach@gmx.de<br />
■<br />
46
<strong>Fachbeiträge</strong><br />
Serie: Arthrose an der Hand<br />
von Hans-Werner Bouman, Hartmuth Frobenius <strong>und</strong> Sigm<strong>und</strong> Polzer<br />
Teil I: Arthrose - Übersicht: Anatomie der Fingergelenke, Ursachen der Arthrose<br />
Teil II: Arthrose der Fingergelenke<br />
Teil III: Arthrose des Daumensattelgelenkes<br />
Teil IV: Arthrose des Handgelenkes<br />
In radiologischen Studien von Erwachsenen<br />
finden sich bereits bei 30% der untersuchten<br />
Personen arthrotische Veränderungen an den<br />
Händen. Diese nehmen im Verlauf des weiteren<br />
Lebens zu <strong>und</strong> sind schließlich im Alter<br />
von 75 bis 79 Jahren bei 85% nachweisbar<br />
(Roberts and Burch 1966).<br />
Die Arthrose ist eine der häufigsten Erkrankungen,<br />
die orthopädisch-chirurgisch behandelt<br />
werden. Sie kann alle Gelenke des<br />
Körpers befallen. Die direkten Kosten durch<br />
Diagnostik <strong>und</strong> Behandlung der Arthrose<br />
werden in Deutschland auf 5 Milliarden Euro<br />
beziffert.<br />
In den letzten Jahren <strong>und</strong> Jahrzehnten hat<br />
sich unser Wissen über den natürlichen<br />
Krankheitsverlauf vermehrt <strong>und</strong> die Möglichkeiten,<br />
sie entweder konservativ oder auch<br />
operativ zu behandeln, haben sich verbessert.<br />
In den folgenden Artikeln, die in dieser Ausgabe<br />
<strong>und</strong> in den kommenden beiden ATOS<br />
News publiziert werden, wollen wir uns mit<br />
der Arthrose der Hand beschäftigen. Dies<br />
soll in einer allgemein verständlichen Form<br />
geschehen, so dass sich auch der Patient<br />
über den augenblicklichen Stand der<br />
Arthroseforschung informieren kann. Im<br />
ersten Teil geht es um die Anatomie der Gelenke<br />
<strong>und</strong> die Pathogenese der Erkrankung<br />
wird erklärt. Im zweiten Teil <strong>und</strong> in den folgenden<br />
Artikeln beschäftigen wir uns mit<br />
der Entstehung <strong>und</strong> Behandlung der arthrotischen<br />
Veränderungen an den Fingergelenken,<br />
am Daumensattelgelenk <strong>und</strong> am<br />
Handgelenk.<br />
Unser Ziel ist es, den Patienten mit seiner<br />
Erkrankung vertraut zu machen <strong>und</strong> ihm<br />
die für ihn beste Therapie zukommen zu lassen.<br />
Teil II über die Arthrose der Fingergelenke,<br />
finden Sie im Anschluss an Teil I auf S. 51 in<br />
dieser Ausgabe.<br />
48
NEWS<br />
Teil I: Arthrose – Übersicht<br />
Gelenkanatomie<br />
Ein Gelenk besteht aus den unterschiedlich<br />
geformten Enden zweier Knochen, die mit<br />
einem sehr glatten Überzug, dem Knorpel,<br />
versehen <strong>und</strong> durch Bänder stabil miteinander<br />
verb<strong>und</strong>en sind. Beide Gelenkanteile werden<br />
von einer bindegewebigen Kapsel umschlossen,<br />
die mit einer dünnen Membran,<br />
der Synovialis, ausgekleidet ist. Diese produziert<br />
ständig eine leicht visköse, hyaluronsäurehaltige<br />
Flüssigkeit, die die Knorpelzellen<br />
ernährt (Abb. 1).<br />
Der Knorpel ist völlig frei von Blut- <strong>und</strong> Lymphgefäßen<br />
sowie Nerven (Barnett,V etal.1961).<br />
Nur ca. 5% der Knorpelsubstanz bestehen aus<br />
Knorpelzellen. Sie liegen eingebettet zwischen<br />
den vernetzten Kollagenfasern <strong>und</strong><br />
werden von außen durch die Synovialflüssigkeit<br />
ernährt (Abb. 2 <strong>und</strong> 3). Diese diff<strong>und</strong>iert<br />
zwischen den Fasern hindurch zu den Zellen<br />
<strong>und</strong> versorgt sie mit Nährstoffen. Bewegungen<br />
des Gelenks fördern dabei die Diffusion<br />
(Bland and Cooper 1984). Aufgr<strong>und</strong> der<br />
Faserstruktur des Knorpels wird die Synovialflüssigkeit<br />
wie von einem Schwamm aufgesaugt<br />
<strong>und</strong> geb<strong>und</strong>en. 80% des Knorpels bestehen<br />
aus Wasser!<br />
Pathogenese der Arthrose<br />
Die Arthrose ist u.a. durch einen Verlust an<br />
Knorpelsubstanz gekennzeichnet.<br />
Der völlig glatte, bläulich schimmernde Knorpel<br />
wird <strong>und</strong>urchsichtig <strong>und</strong> nimmt eine gelbliche<br />
Farbe an. Die Oberfläche erscheint zu-<br />
Abb. 1<br />
nächst samtartig rau, da die äußere Schicht<br />
aufspleißt. Knorpelzellen sterben ab, die Risse<br />
werden tiefer <strong>und</strong> der Knorpel löst sich vom<br />
Knochen in mehr oder minder großen Schuppen<br />
ab (Abb. 4). Der darunter liegende Knochen<br />
verdichtet sich, seitlich bilden sich knöcherne<br />
Wülste <strong>und</strong> Ausziehungen, so genannte<br />
Osteophyten (Abb. 5). Die Synovialis ist gereizt,<br />
schwillt an <strong>und</strong> bildet vermehrt Flüssigkeit.<br />
Die gesamten Weichteile des Gelenks<br />
➔<br />
Abb. 4<br />
Abb. 5<br />
Abb. 2 Abb. 3<br />
49
<strong>Fachbeiträge</strong><br />
sind geschwollen. Sie schmerzen <strong>und</strong> ihre<br />
Beweglichkeit ist eingeschränkt. Eine schematische<br />
Darstellung dieser Veränderungen<br />
findet sich in Abb. 6.<br />
Abb. 9<br />
Abb. 8<br />
Ursachen<br />
Die Arthrosen werden, je nach ihrer Ursache,<br />
in primäre <strong>und</strong> sek<strong>und</strong>äre Arthrosen eingeteilt.<br />
Die sek<strong>und</strong>äre Arthrose entsteht durch eine<br />
Verletzung des Knorpels, durch Fehlstellungen<br />
<strong>und</strong> Fehlbelastungen der Gelenke<br />
sowie durch entzündliche Erkrankungen einschließlich<br />
der verschiedenen Stoffwechselerkrankungen,<br />
die zu Ablagerungen in den<br />
Gelenken führen.<br />
Die primäre Arthrose weist keine dieser<br />
Ursachen auf. Es ist unklar, durch welche<br />
Faktoren sie ausgelöst <strong>und</strong> unterhalten wird.<br />
Hier kommt es zum altersabhängig vermehrten<br />
Abbau des Knorpels. Die Aktivität der<br />
Knorpelzellen ist dabei erhöht, jedoch wird<br />
mehr Collagen I an Stelle von Collagen II gebildet<br />
(Miosge, Hartmann et al. 2004; Tesche<br />
and Miosge 2005). Außerdem werden zahlreiche<br />
Enzyme <strong>und</strong> weitere bis heute zum Teil<br />
noch unbekannte Faktoren produziert, die ges<strong>und</strong>es<br />
Knorpelgewebe nicht wieder herstellen,<br />
sondern das noch vorhandene weiter<br />
schädigen.<br />
Arthrose der Hand<br />
Risikofaktoren<br />
Abb. 7<br />
Als Risikofaktoren für die Entstehung der<br />
Arthrose an der Hand gelten:<br />
• Alter über 50 Jahre<br />
• Verletzungen des Gelenks<br />
• Fehlstellung des Gelenks<br />
• vermehrte Belastung (Sport, Beruf)<br />
• Stoffwechsel-Erkrankungen<br />
(Kristallerkrankung wie z.B. Gicht)<br />
• genetische Gr<strong>und</strong>lagen (Heberden- <strong>und</strong><br />
Polyarthrose)<br />
• hormonelle Veränderungen<br />
• Infektionen<br />
• rheumatische Erkrankungen.<br />
Bei Sportlern tritt nur nach Brüchen <strong>und</strong> Verletzungen<br />
der Finger- <strong>und</strong> Handgelenke häufiger<br />
eine Arthrose auf (Jones, Cooley et al.<br />
Abb. 10<br />
2002). Zu solchen Verletzungen kommt es<br />
nicht selten bei Volley- <strong>und</strong> Handballspielern.<br />
Selbst bei Kletterern, vor allem bei sportlich<br />
ambitionierten Rock Climbern (Abb. 7), deren<br />
Fingergelenke starken Zugbelastungen ausgesetzt<br />
sind, ist das Arthroserisiko nicht erhöht<br />
(Bollen and Wright 1994; Rohrbough,<br />
Mudge et al. 1998). Eine Ausnahme bildet der<br />
Judo-Sport. Bei Judo-Sportlern sind durch<br />
Mikrotraumen besonders die Endgelenke<br />
häufiger von Arthrose betroffen (Frey and<br />
Muller 1984; Strasser, Hauser et al. 1997).<br />
Die primäre Arthrose der Hand befällt vorzugsweise<br />
die Endgelenke der Finger (= Heberden-Arthrose)<br />
<strong>und</strong> das Daumensattelgelenk<br />
(= Rhizarthrose). Die Fingermittelgelenke (=<br />
Bouchard-Arthrose), die Gr<strong>und</strong>gelenke <strong>und</strong><br />
das Handgelenk sind seltener betroffen (van<br />
Saase, van Rom<strong>und</strong>e et al. 1989). Die Prävalenz,<br />
d.h. der Anteil an erwachsenen Personen, die<br />
zu einem bestimmten Zeitpunkt unter der<br />
untersuchten Erkrankung leiden, lag bei einer<br />
Umfrage der Deutschen Arthrose-Hilfe e.V.<br />
im Jahr 2000 bei etwas über 30% sowohl der<br />
Fingergelenke als auch des Daumensattelgelenks.<br />
50<br />
Abb. 6
NEWS<br />
Vom Verschleiß der Fingergelenke sind mehr<br />
Frauen als Männer im Verhältnis von ca. 2:1<br />
betroffen (Kellgren, Lawrence et al. 1963; Poole,<br />
Sayer et al. 2003). Bei Frauen verläuft die Erkrankung<br />
überdies ausgeprägter (Acheson,<br />
Chan et al. 1970).<br />
Die Vererbung der Heberden-Arthrose, also<br />
der Arthrose der Fingerendgelenke, spielt<br />
besonders bei Frauen eine erhebliche Rolle.<br />
Hier scheinen autosomal dominante bzw.<br />
polygene Faktoren verantwortlich zu sein<br />
(Stecher, Hersh et al. 1953; Lawrence 1977).<br />
Man findet häufig einen symmetrischen<br />
Befall der Gelenke an der rechten <strong>und</strong> linken<br />
Hand (Abb. 8), wobei die Gebrauchshand<br />
nicht öfter betroffen ist als die nicht dominante<br />
Hand (Kalichman, Cohen et al. 2004).<br />
Extreme Belastungen können jedoch bei gegebener<br />
Prädisposition zu einer frühzeitigeren<br />
Abnutzung führen.<br />
Viele Patienten leiden zusätzlich zu der Verformung<br />
der Finger auch unter einer Polyarthrose,<br />
d.h. einer Arthrose anderer Gelenke,<br />
vor allem an Knien, Hüften <strong>und</strong> Zehen (Roh,<br />
Dequeker et al. 1973; Acheson and Collart 1975).<br />
Sek<strong>und</strong>äre Veränderungen an den Fingergelenken<br />
können durch einen Unfall, durch<br />
entzündliche bakterielle oder rheumatische<br />
Prozesse oder durch Stoffwechselerkrankungen<br />
wie Gicht (Abb. 9) oder Chondrokalzinose<br />
hervorgerufen werden. Der prozentuale Anteil<br />
der sek<strong>und</strong>ären Arthrosen ist aber geringer,<br />
auch die rheumatischen Zerstörungen<br />
der Fingergelenke sind in den letzten Jahren<br />
aufgr<strong>und</strong> der neueren Medikamente deutlich<br />
zurückgegangen (Abb. 10).<br />
Reine, traumatische Knorpeldefekte des ausgewachsenen<br />
Knochens heilen nicht aus. Erst<br />
wenn auch tiefer reichende Bezirke, d.h. der<br />
Knochen selbst, mit betroffen sind, können<br />
pluripotente Bindegewebszellen von dort in<br />
den Defekt einwandern <strong>und</strong> ihn ausfüllen.<br />
Aus diesen Zellen entsteht unter günstigen<br />
Bedingungen ein Ersatzknorpel.<br />
Teil II: Arthrose der Fingergelenke<br />
Anatomie<br />
Die Fingermittel- <strong>und</strong> Endgelenke sind Scharniergelenke<br />
<strong>und</strong> erlauben einen Bewegungsumfang<br />
zwischen 0° <strong>und</strong> 90 bis 120°.<br />
Das Fingergr<strong>und</strong>gelenk ist komplizierter aufgebaut:<br />
Der Gelenkkopf des Mittelhandknochens<br />
hat keine Kugel-, sondern eher eine<br />
elliptische Form. Er lädt etwas zur Beugeseite<br />
hin aus <strong>und</strong> wird seitlich breiter. Die Führung<br />
der Gelenke erfolgt durch Kollateralbänder,<br />
die an beiden Seiten die Gelenkanteile miteinander<br />
verbinden. Durch die Form des<br />
Mittelhandkopfes sind die Bänder des Gr<strong>und</strong>gelenks<br />
bei Streckung entspannt, die Finger<br />
Abb. 12<br />
können an- <strong>und</strong> abgespreizt werden. Bei<br />
Faustschluss spannen sie sich aber zunehmend<br />
an, <strong>und</strong> die Finger werden aneinander Der Knorpel, der die Gelenkflächen überzieht,<br />
gepresst. Im Gegensatz zum Gr<strong>und</strong>gelenk hat je nach Gelenk eine Stärke von 0,4 bis 1,4<br />
bleibt das Rotationszentrum des Mittel- <strong>und</strong> mm.<br />
Endgelenks bei Beugung <strong>und</strong> Streckung konstant,<br />
diese Gelenke werden daher durch die zeigen die Abb. 11 <strong>und</strong> 12.<br />
Ansichten der Anatomie des Gr<strong>und</strong>gelenks<br />
Seitenbänder in allen Stellungen straff geführt.<br />
Zur Beugeseite hin werden die Gelenke durch Klinik<br />
eine meist faserknorplige, dem Meniskus des<br />
Kniegelenks vergleichbare Verstärkung u.a. Schmerzen, Steifheit, Kraftlosigkeit <strong>und</strong> Verformungen<br />
der Fingergelenke sind die we-<br />
vor einer Überstreckung geschützt. So sichern<br />
Form <strong>und</strong> Aufbau der Gelenke die funktionelle<br />
Stabilität bei seitlich einwirkenden Kräften krankung. Am Anfang stehen vor allem die<br />
sentlichen Merkmale der degenerativen Er-<br />
<strong>und</strong> Drehkräften.<br />
Schmerzen im Vordergr<strong>und</strong>, die sich bei<br />
Belastung verstärken. Häufig nehmen die<br />
Beschwerden vorübergehend ab, die Fehlstellungen<br />
<strong>und</strong> Verformungen aber bleiben. In<br />
Abb. 11<br />
frühen Stadien der Arthrose bilden sich oft<br />
bläschenartige Zysten an den Endgelenken<br />
oder am Nagelwall, die mit einer gallertigen<br />
Flüssigkeit gefüllt sind. Sie werden als<br />
Mukoid- oder Schleimzysten bezeichnet <strong>und</strong><br />
entspringen mit einem Stiel, über den sie mit<br />
der viskösen Flüssigkeit gefüllt werden, dem<br />
Gelenk. Durch den Druck, den sie auf das<br />
umgebende Gewebe ausüben, kann es zur<br />
Verformung des Nagels kommen.<br />
➔<br />
51
<strong>Fachbeiträge</strong><br />
Abb. 13 a<br />
Abb. 13 b<br />
Eine weitergehende, bildgebende Diagnostik<br />
ist nur selten in unklaren Fällen notwendig.<br />
Bei zystischen Prozessen im Knochen <strong>und</strong><br />
unklaren Weichteilveränderungen ist ggf.<br />
eine Kernspintomografie zusätzlich indiziert.<br />
Laborchemische Abklärungen sollten dann<br />
vorgenommen werden, wenn eine rheumatische,<br />
entzündliche oder eine Stoffwechselerkrankung<br />
als Ursache für die Entstehung der<br />
Arthrose vermutet wird.<br />
Beim Fortschreiten der Arthrose finden sich<br />
auf der Streckseite zunehmend knotige Auftreibungen<br />
(Heberden-Knoten, Abb. 13), die<br />
durch knöcherne Ausziehungen an den Gelenkrändern<br />
hervorgerufen werden. Im weiteren<br />
Verlauf tritt eine Fehlstellung der Gelenke auf.<br />
Diese ist an einer Beugestellung <strong>und</strong> der zunehmenden<br />
seitlichen Abwinkelung, bedingt durch<br />
die einseitige Abnutzung der Gelenkflächen<br />
<strong>und</strong> die Zerstörung der Seitenbänder, erkennbar.<br />
Die Beweglichkeit wird immer geringer.<br />
An den Mittelgelenken fällt die spindelförmige<br />
Schwellung auf, begleitet von einer mehr oder<br />
minder schmerzhaften Bewegungseinschränkung.<br />
Hier können sich ebenfalls knotige Verdickungen<br />
bilden, die sog. Bouchard-Knoten.<br />
An den Gr<strong>und</strong>gelenken sind die Weichteile<br />
über den Knöcheln verdickt, auch hier bestimmt<br />
die teils schmerzhafte Verminderung<br />
der Beweglichkeit das klinische Bild.<br />
Charakteristisch ist, dass die Beschwerden<br />
sehr unterschiedlich empf<strong>und</strong>en werden. Ein<br />
eher kleiner Teil der Patienten leidet trotz<br />
stärkster Verformungen nur unter geringen<br />
Beschwerden. Auf der anderen Seite können<br />
aber bereits kaum sichtbare Veränderungen<br />
starke Schmerzen verursachen.<br />
Diagnostik<br />
Bei Anamnese, Inspektion <strong>und</strong> Betastung der<br />
Hand können sich bereits Hinweise ergeben,<br />
dass die Beschwerden durch eine Arthrose<br />
hervorgerufen werden. Gesichert wird die<br />
Diagnose durch die Röntgenuntersuchung<br />
der Finger. Hier sind exakte Aufnahmen im<br />
vorderen <strong>und</strong> seitlichen Strahlengang notwendig.<br />
Bei Veränderungen an den Gr<strong>und</strong>gelenken<br />
sollte die Hand in zwei Ebenen geröntgt<br />
werden.<br />
Im Röntgenbild findet man im Anfangsstadium<br />
nur wenige Anhaltspunkte, die auf<br />
eine Arthrose schließen lassen. Auffällig sind<br />
dabei an den Seiten der Gr<strong>und</strong>-, Mittel- <strong>und</strong><br />
Endgliedbasis sehr zarte, spitzzipflige Ausziehungen<br />
an den normalerweise abger<strong>und</strong>eten<br />
Rändern. Der Gelenkspalt, der die Knorpeldicke<br />
wiedergibt, ist noch nicht oder nur<br />
gering verschmälert. Später kommt es dann<br />
zu immer ausgeprägteren Gelenkveränderungen,<br />
einer Verdichtung des Knochens an<br />
den Gelenkflächen (subchondrale Sklerosierung)<br />
<strong>und</strong> osteophytären Anbauten, die wie<br />
Spangen zur Beuge- <strong>und</strong> Streckseite vorspringen<br />
(Abb. 14).<br />
Abb. 14 a Abb. 14 b<br />
Therapie<br />
Es gibt bisher keine Behandlungsmaßnahme,<br />
die den natürlichen Verlauf der Arthrose beeinflussen<br />
könnte. Die Therapie kann daher<br />
nur symptomatisch sein, d.h. es muss versucht<br />
werden, die Schmerzen zu reduzieren,<br />
die Beweglichkeit der Hand mit ihren Funktionen<br />
<strong>und</strong> damit zugleich die Lebensqualität<br />
insgesamt zu erhalten oder sogar zu verbessern.<br />
Zunächst ist es wichtig, den Patienten über<br />
die Arthrose der Hand sorgfältig aufzuklären.<br />
Denn nur wenn sie oder er die Zusammenhänge<br />
versteht, lässt es sich erlernen mit der<br />
Erkrankung umzugehen. Die Beratung ist –<br />
neben der operativen Behandlung – eine der<br />
wesentlichen Aufgaben der Praxis für Hand<strong>und</strong><br />
<strong>Fußchirurgie</strong> hier in der ATOS-Klinik.<br />
Die Behandlung muss sich immer an den Bedürfnissen<br />
<strong>und</strong> Ansprüchen des Patienten<br />
orientieren. Eine Therapie wird nicht aufgr<strong>und</strong><br />
des Röntgenbildes eingeleitet, sondern<br />
richtet sich allein nach den Schmerzen <strong>und</strong><br />
der Funktionseinschränkung, unter denen der<br />
Patient mehr oder minder stark leidet.<br />
Um die Beweglichkeit der Fingergelenke zu erhalten,<br />
sind regelmäßige Bewegungsübungen<br />
ratsam, bei denen der gesamte Bewegungsumfang<br />
erfasst wird. Dies kann vorzugsweise<br />
in angenehm warmem Wasser geschehen.<br />
52
NEWS<br />
Übungen mit weicher Therapieknete sind<br />
ebenfalls hilfreich. Physiotherapeutinnen oder<br />
-therapeuten wie auch handtherapeutisch<br />
erfahrene Krankengymnasten oder Ergotherapeuten<br />
können diese Übungen anleiten<br />
<strong>und</strong> unterstützen. Sinnvolle Hilfsmittel wie z.B.<br />
griffvergrößernde Schreibhilfen oder ergonomische<br />
Flaschenöffner können die tägliche<br />
Arbeit erleichtern.<br />
Bei stärkeren Schmerzen sollten entzündungs-<br />
<strong>und</strong> schmerzlindernde Medikamente<br />
(nichtsteroidale Antiphlogistika wie Ibuprofen<br />
oder Diclofenac) eingenommen werden. Nebenwirkungen<br />
sind zu beachten <strong>und</strong> mit dem<br />
Hausarzt abzuklären.<br />
In Ausnahmefällen können Injektionen eines<br />
Depot-Kortikoids in das befallene Gelenk (z.B.<br />
Triamcinolon 5 mg) die Beschwerden für einige<br />
Zeit lindern. Der Erfolg ist umso besser, je weniger<br />
die Arthrose fortgeschritten ist (Day,<br />
Gelberman et al. 2004).<br />
Operative Behandlungsmaßnahmen:<br />
Bei einer ausgeprägten Arthrose, störenden<br />
Fehlstellungen oder inakzeptablen, nicht mehr<br />
durch die oben genannten Maßnahmen zu<br />
beherrschenden Schmerzen sollte ein operativer<br />
Eingriff erwogen werden.<br />
Fingerendgelenke<br />
Kleine Ganglien, d.h. bläschenartige Vorwölbungen,<br />
die in diesem Bereich Schleim- oder<br />
Mukoidzysten genannt werden, können bereits<br />
im Anfangsstadium einer Endgelenksarthrose<br />
auftreten. Sie drücken häufig auf den<br />
Nagel, der sich eindellt <strong>und</strong> verformt. Sie sollten<br />
entfernt werden, wenn ihre Größe stört<br />
oder wenn sie zu perforieren drohen. Denn<br />
wenn die Zyste platzt, bildet sie einen idealen<br />
Nährboden für Keime, die zu einer Entzündung<br />
des Fingerendgliedes <strong>und</strong> -gelenks führen<br />
können. Dabei sollte die Zyste, um Rezidive<br />
zu vermeiden, aus dem Gelenk entfernt<br />
werden, da sie hier entspringt.<br />
Knöcherne Vorsprünge, so genannte Osteophyten,<br />
die zu einer Verformung der Gelenke<br />
führen, sollten nur unter strenger Indikationsstellung<br />
abgetragen werden. Das Ergebnis<br />
ist meist nicht zufrieden stellend. Oft bilden<br />
sich Narben, die kosmetisch stören <strong>und</strong><br />
die Beweglichkeit zusätzlich einschränken.<br />
Die Arthrose, die in einem solchen Stadium<br />
bereits fortgeschrittener ist, wird nicht beeinflusst<br />
<strong>und</strong> schreitet weiter voran.<br />
Für das Greifen <strong>und</strong> Festhalten von Gegenständen<br />
sind die drei Gelenke eines Fingers<br />
von unterschiedlicher Bedeutung, ihre Wertigkeit<br />
nimmt von den Endgelenken zu den<br />
Gr<strong>und</strong>gelenken hin zu. Bei fortgeschrittener,<br />
schmerzhafter Arthrose oder bei einer Fehlstellung,<br />
die die Funktion beeinträchtigt, hat<br />
sich die Versteifung (Arthrodese) des Endgelenks<br />
bewährt. Ein solcher Eingriff ist besonders<br />
dann von Vorteil, wenn die Beweglichkeit<br />
stark herabgesetzt <strong>und</strong> nur noch<br />
schmerzhaft ist. Der Eingriff kann in Lokalanästhesie<br />
(Oberstsche Leitungsanästhesie)<br />
durchgeführt werden. Die Gelenkflächen<br />
werden begradigt <strong>und</strong> die Osteophyten abgetragen.<br />
Das End- <strong>und</strong> Mittelglied wird exakt<br />
aufeinander gestellt <strong>und</strong> mit einer Schraube<br />
oder mit Drähten verb<strong>und</strong>en (Zavitsanos,<br />
Watkins et al. 1999; Lamas Gomez, Proubasta<br />
et al. 2003). Die Schraubenosteosynthese hat<br />
Abb. 15 a<br />
den Vorteil, dass sie eine sehr feste Verbindung<br />
garantiert <strong>und</strong> daher keine Ruhigstellung<br />
notwendig ist. Beide Knochenanteile<br />
sind gewöhnlich nach 6 bis 8 Wochen verheilt<br />
<strong>und</strong> die Schraube wird, wenn sie nicht stört,<br />
belassen.<br />
Ein endoprothetischer Ersatz des Gelenks ist<br />
nicht möglich, es stehen keine sinnvollen<br />
Implantate dafür zur Verfügung. Zum einen<br />
ist aufgr<strong>und</strong> der Anatomie der Strukturen, die<br />
das Gelenk umgeben, eine Beweglichkeit<br />
kaum wiederherzustellen. Zum anderen hat<br />
sich die Versteifung des Gelenks als funktionsverbessernder<br />
Eingriff so bewährt, dass<br />
auf einen künstlichen Ersatz verzichtet werden<br />
kann (Abb. 15).<br />
Fingermittelgelenke<br />
Auch an diesen Gelenken können im Rahmen<br />
einer Arthrose – wenn auch viel seltener als<br />
am Endgelenk – Ganglien auftreten, die entfernt<br />
werden sollten.<br />
In Abwägung des Bedarfs sollte man am<br />
Mittelgelenk eher versuchen, die Beweglichkeit<br />
zu erhalten. Durch ein ausführliches Gespräch<br />
mit dem Patienten muss abgeklärt<br />
werden, welche Wünsche, Erwartungen <strong>und</strong><br />
Bedürfnisse mit dem operativen Eingriff verb<strong>und</strong>en<br />
sind. Außerdem ist entscheidend, den<br />
genauen Zustand des Gelenks <strong>und</strong> die Erkrankung,<br />
die zu seiner Zerstörung geführt hat, zu<br />
kennen. Nur so kann man für den Patienten<br />
das beste Verfahren herausfinden.<br />
➔<br />
Abb. 15 b<br />
53
<strong>Fachbeiträge</strong><br />
Abb. 16 Abb. 17<br />
Um einen weitergehenden Eingriff hinauszuzögern,<br />
kann durch eine Denervierung des<br />
Gelenks versucht werden, die Schmerzen zu<br />
lindern. Merk hat über gute Ergebnisse an<br />
verschiedenen Fingergelenken berichtet. Den<br />
besten Erfolg brachte die Operation am<br />
Gr<strong>und</strong>gelenk. Alle Patienten waren nach drei<br />
Jahren noch beschwerdefrei. Am Mittel- <strong>und</strong><br />
Endgelenk hatten 80 bis 82% der Patienten<br />
nach 12 Monaten keine Schmerzen, nach<br />
knapp drei Jahren am Mittelgelenk ebenfalls<br />
noch 80%, am Endgelenk waren noch 55%<br />
ohne wesentliche Schmerzen (Merk and<br />
Rudigier 2002). Die Kraftlosigkeit <strong>und</strong> die Bewegungseinschränkung<br />
blieben aber bestehen.<br />
Bei stärkeren <strong>und</strong> therapieresistenten Schmerzen<br />
haben sich die Arthrodese oder der totalendoprothetische<br />
Ersatz als Behandlung der<br />
Wahl durchgesetzt.<br />
Arthrodese.Die Versteifung des Mittelgelenks<br />
ist ein definitiver Eingriff. Er sollte dann erfolgen,<br />
wenn eine gute Stabilität des Fingers<br />
erforderlich ist. Dies gilt besonders für den<br />
Zeigefinger, da er beim Feingriff durch den<br />
Daumen seitlich belastet wird. Außerdem ist<br />
eine Arthrodese sinnvoll, wenn zusätzlich der<br />
Streck- oder Beugesehnenapparat in Mitleidenschaft<br />
gezogen ist, so dass eine aktive<br />
Beweglichkeit nicht mehr möglich ist.<br />
Wer das Risiko eines Zweiteingriffs scheut,<br />
der nach einer Lockerung oder einem Abrieb<br />
des künstlichen Gelenkersatzes notwendig<br />
ist, sollte die Arthrodese wählen. Beide Gelenkenden<br />
werden dabei von vorspringenden<br />
Knochenwülsten befreit <strong>und</strong> mit Drähten<br />
oder stabiler mit einer Schraube befestigt. Die<br />
Schraube kann gewöhnlich verbleiben, da sie<br />
sich im Knochen versenkt (Abb. 16).<br />
Totalendoprothetischer Ersatz.Um die Beweglichkeit<br />
des Gelenks zumindest teilweise zu<br />
erhalten, stehen gr<strong>und</strong>sätzlich zwei unterschiedliche<br />
Methoden zur Verfügung. Die<br />
weniger aufwändige Operation ist der Ersatz<br />
des Gelenks durch einen Platzhalter aus flexiblem<br />
Silastikmaterial, ein Implantat, das in<br />
den 60er Jahren von Swanson in den USA entwickelt<br />
wurde <strong>und</strong> das seit vielen Jahren eingesetzt<br />
wird (Swanson 1968). Obgleich dieses<br />
Interponat ein Platzhalter <strong>und</strong> kein totalendoprothetischer<br />
Ersatz ist, können damit<br />
sehr sicher die Gelenkschmerzen beseitigt<br />
<strong>und</strong> ein Bewegungsumfang von durchschnittlich<br />
40 bis 50° erhalten werden. Die<br />
Haltbarkeit ließ jedoch anfangs zu wünschen<br />
übrig. Neuere Materialien <strong>und</strong> Designs haben<br />
die Lebensdauer inzwischen verbessert. Der<br />
Silikonplatzhalter bleibt deshalb weiterhin<br />
die bevorzugte Wahl für die Rekonstruktion<br />
des PIP-Gelenks (Iselin, Conti et al. 1995;<br />
Schmidt, Miehlke et al. 1996; Williams, Penrose<br />
et al. 2000) (Abb. 17).<br />
In den 40er <strong>und</strong> 50er Jahren wurden erste<br />
einfache, gekoppelte Totalendoprothesen für<br />
die PIP-Gelenke entwickelt (Brannon and Kline<br />
1959). Diese Art des Ersatzes schlug aber<br />
meist fehl, da die Biomechanik der Gelenke<br />
nicht wiederhergestellt werden konnte <strong>und</strong><br />
sich das Implantat wegen seines ungünstig<br />
angelegten Rotationszentrums lockerte oder<br />
aus dem Knochen ausbrach.<br />
Vor einigen Jahren wurde der erste endoprothetische<br />
Oberflächenersatz für die PIP-<br />
Gelenke, der die anatomische Gestalt der<br />
Gelenkfläche nachbildet, vorgestellt (Abb. 18).<br />
Kurzfristige Resultate weisen eine gute Funktion<br />
<strong>und</strong> Haltbarkeit auf (Linscheid, Murray et<br />
al. 1997; Beckenbaugh 2003).<br />
Der Unterschied zwischen den Platzhaltern<br />
<strong>und</strong> den Totalendoprothesen besteht darin,<br />
dass zum Einsatz des Silastik-Platzhalters<br />
meist die Seitenbänder des Gelenks mitsamt<br />
dem Gr<strong>und</strong>gliedkopf reseziert werden müssen.<br />
Dadurch wird das Gelenk seitlich instabil,<br />
so dass ein festes Zugreifen erschwert wird.<br />
Beim Oberflächenersatz müssen die Seitenbänder<br />
erhalten werden, sonst luxiert das Gelenk.<br />
Die Zerstörung der Gelenke darf daher<br />
noch nicht zu weit vorangeschritten sein, wie<br />
dies häufig beim Rheumatiker der Fall ist.<br />
54
NEWS<br />
Abb. 18<br />
Insgesamt ist der Einsatz der Oberflächenprothesen<br />
technisch viel aufwändiger. Über langfristige<br />
Ergebnisse liegen noch keine Erfahrungen<br />
vor. Allgemein muss man aber bei<br />
jedem künstlichen Gelenkersatz mit einem<br />
Abrieb oder sogar Bruch des Implantats (eher<br />
beim Silastik-Platzhalter; Schmidt, Witt et al.<br />
1997) <strong>und</strong> einer Lockerung rechnen. Dann<br />
werden weitere Eingriffe notwendig.<br />
Fingergr<strong>und</strong>gelenk<br />
Das Gr<strong>und</strong>gelenk ist funktionell das wichtigste<br />
Gelenk des Fingers. Die Beweglichkeit sollte<br />
erhalten werden; eine Arthrodese kommt<br />
deshalb nur in Ausnahmefällen in Betracht.<br />
Die Arthrose der MP-Gelenke tritt viel seltener<br />
auf, <strong>und</strong> wenn, dann meist am Zeige- <strong>und</strong><br />
Mittelfinger. Beim Befall dieser beiden Gelenke<br />
muss man an eine Hämochromatose<br />
(Feldon and Belsky 1987; Krauer, Maire et al.<br />
1993) oder eine chronische Polyarthritis als<br />
Ursache denken, wenn vorausgegangene<br />
Verletzungen ausgeschlossen werden konnten.<br />
Auch hier hat sich der Ersatz durch einen Silastik<br />
Spacer bzw. in neuerer Zeit durch Oberflächenprothesen<br />
bewährt, die zementlos<br />
eingesetzt werden <strong>und</strong> mit dem Knochen<br />
verwachsen (Cook, Beckenbaugh et al. 1999,<br />
Abb. 17 <strong>und</strong> 18). Die für das Mittelgelenk beschriebenen<br />
Einschränkungen <strong>und</strong> Komplikationen<br />
gelten aber für das Gr<strong>und</strong>gelenk in<br />
gleicher Weise.<br />
Schlussfolgerung<br />
Bei der Behandlung der Fingergelenksarthrose<br />
stehen die Beseitigung der Schmerzen<br />
<strong>und</strong> die Verbesserung der Funktion eindeutig<br />
im Vordergr<strong>und</strong>. Der Knorpelverlust lässt sich<br />
nach dem augenblicklichen Stand der Wissenschaft<br />
noch nicht wieder herstellen oder<br />
aufbauen. Alle diesbezüglichen Veröffentlichungen<br />
beschreiben ein Experimentalstadium<br />
– ob sie Bestand haben werden, ist ungewiss.<br />
Auch andere, an den großen Gelenken<br />
durchgeführte Verfahren, wie die Verpflanzung<br />
von Knorpel-Knochentransplantaten<br />
von ges<strong>und</strong>en in geschädigte Regionen (Ueblacker,<br />
Burkart et al. 2004) oder die Mikrofrakturierung<br />
(Pässler 2000; Thermann and<br />
Becher 2004) stellen für die Fingergelenke<br />
keine Therapiemöglichkeit dar.<br />
Die Behandlung richtet sich daher zunächst<br />
auf konservative Maßnahmen, die der Patient<br />
größtenteils eigenständig durchführen kann.<br />
Ergotherapie <strong>und</strong> Krankengymnastik unter<br />
manualtherapeutischen Gesichtspunkten<br />
können zusätzlich hilfreich sein. Entzündungs-<br />
hemmende, d.h. nichtsteroidale Antiphlogistika<br />
wie Diclofenac sollten im Bedarfsfall bei<br />
stärkeren Schmerzen verabreicht werden.<br />
Auch intraartikuläre Kortisoninjektionen können<br />
für einige Wochen oder Monate die Beschwerden<br />
lindern [MG1].<br />
Bei therapieresistenten Schmerzen <strong>und</strong> Fehlstellungen<br />
der Fingergelenke kommen operative<br />
Maßnahmen wie die Gelenkversteifung<br />
oder ein Gelenkersatz in Betracht, um die<br />
Funktion der Hand zu verbessern <strong>und</strong> die<br />
Beschwerden zu lindern. In den letzten Jahren<br />
sind neue Prothesen aus verschleißärmeren<br />
Materialien auf den Markt gekommen, die<br />
eine längere Haltbarkeit versprechen. Insgesamt<br />
handelt es sich aber um Fremdmaterial,<br />
das nach Jahren auslockern kann<br />
<strong>und</strong> dann entfernt oder ersetzt werden muss.<br />
Die Hand ist ein kompliziert aufgebautes<br />
Präzisionsorgan. Die Erkennung von Erkrankungen<br />
<strong>und</strong> deren Behandlung bedürfen<br />
daher einer besonderen Erfahrung. Eine qualifizierte<br />
handchirurgische Diagnostik <strong>und</strong> die<br />
entsprechende Beratung des Patienten sind<br />
Voraussetzung, um die Funktion der Hand<br />
wieder herzustellen, Schmerzen zu beseitigen<br />
<strong>und</strong> die Lebensqualität des Patienten zu verbessern.<br />
Literaturliste beim Verfasser<br />
Dr. med. Hans-Werner Bouman<br />
Dr. med. Sigm<strong>und</strong> Polzer<br />
Dr. med. Hartmuth Frobenius<br />
Hand- <strong>und</strong> <strong>Fußchirurgie</strong><br />
Unfallchirurgie<br />
bouman@atos.de<br />
frobenius@atos.de<br />
polzer@atos.de<br />
■<br />
55
<strong>Fachbeiträge</strong><br />
Minimalinvasive Chirurgie bei<br />
der Korrektur fehlgebildeter Ohrmuscheln<br />
von Rainer B. Drommer<br />
Die Korrektur fehlgebildeter Ohrmuscheln ist ein operativer<br />
Eingriff, der bei Kindern <strong>und</strong> Jugendlichen, aber auch bei Erwachsenen<br />
vorgenommen wird.<br />
Die Zielsetzung hierbei ist eine optimale <strong>und</strong> zugleich dauerhafte<br />
Formgebung der fehlentwickelten anatomischen Knorpelstrukturen.<br />
Die Operation selbst sollte die Patienten so wenig<br />
wie möglich belasten.<br />
Am Zentrum für Plastische <strong>und</strong> Ästhetische Gesichtschirurgie<br />
haben wir hierfür vor geraumer Zeit ein spezielles Instrumentarium<br />
entwickelt. Es lässt Knorpelstrukturveränderungen zu,<br />
ohne hierbei den Knorpel selbst wesentlich von seinen bedeckenden<br />
<strong>und</strong> damit ernährenden Weichteilen freilegen zu<br />
müssen.<br />
Die Korrekturoperationen werden prinzipiell in Lokalanästhesie<br />
<strong>und</strong> ambulant ausgeführt. Eine Antibiotikagabe ist in<br />
der Regel nicht erforderlich.<br />
Abb. 1 a:<br />
Die Anthelix ist nahezu<br />
nicht vorhanden<br />
Abb. 1 b:<br />
5 Tage postoperativ,<br />
sehr gut ger<strong>und</strong>ete Anthelix<br />
Der elastische Ohrknorpel zählt physikalisch<br />
betrachtet zu den biovisko-elastischen Körpern.<br />
Derartige Strukturen haben eine stark ausgeprägte<br />
Neigung zur Kraftrückgewinnung bei<br />
Biegebelastungen.<br />
Fast immer muss bei fehlentwickelten Ohrmuscheln<br />
die Anthelix eine größere Biegung<br />
erfahren, um die oberen zwei Drittel des<br />
Ohres dem Kopf mehr annähern zu können.<br />
Unter Biegebeanspruchung erfährt die Rückseite<br />
der Anthelix eine Verkürzung ihrer<br />
Strukturen. An der Vorderseite müssen sich<br />
die Gewebestrukturen verlängern. Lediglich<br />
in der Mitte, zwischen diesen beiden Schichten,<br />
liegt eine belastungsneutrale Zone.<br />
Bei der Formung der schwach oder nur andeutungsweise<br />
ausgebildeten Anthelix muss<br />
daher die Ventralseite dieses Knorpelareales<br />
so bearbeitet werden, dass eine Verlängerung<br />
dieser Knorpelschicht spannungsfrei <strong>und</strong><br />
dauerhaft möglich wird (Abb. 1a/1b).<br />
Abb. 2:<br />
Ohrmuschelfixationen vor 8 Monaten<br />
(außerhalb unserer Einrichtung) ohne Knorpelschwächung.<br />
Die „Spezialnähte“ bohren sich<br />
langsam durch die Haut hindurch.<br />
Auf diese Erfordernisse hat Stenström schon<br />
1963 bei der Publikation seines operativen<br />
Verfahrens hingewiesen [1].<br />
Es hat immer wieder Verfahren gegeben, bei<br />
denen die Frage der Dauerelastizität des<br />
Ohrknorpels zu wenig Berücksichtigung fand.<br />
Gerade in neuerer Zeit wird eine Methode<br />
popularisiert, die lediglich eine Fadenfixation<br />
zwischen Knorpel <strong>und</strong> retroaurikulären Weichgewebestrukturen<br />
beinhaltet. Problematisch<br />
zeigen sich solche Verfahren hinsichtlich des<br />
Dauererfolges, denn der Knorpel wird immer<br />
stärker als jegliche auf ihn einwirkenden<br />
Strangulierungen sein (Abb. 2).<br />
Stenströms OP-Verfahren trug diesem Sachverhalt<br />
Rechnung. Ein Nachteil seiner Vorgehensweise<br />
bestand jedoch darin, dass die<br />
Vorderseite des Ohrknorpels großflächig freigelegt<br />
werden musste. Es handelte sich somit<br />
um einen Eingriff, der die Ernährungssituation<br />
des Knorpels erheblich gefährdete.<br />
56
NEWS<br />
Abb. 3:<br />
Instrumentenset mit Cartilage Scorer<br />
Abb. 4 a:<br />
Das spezielle Raspatorium wird<br />
von dorsal an die Ventralseite der<br />
Anthelix geführt<br />
Abb. 4 b:<br />
Die Weichteile werden von der<br />
Anthelix abgelöst<br />
Wir haben daher 1979 eine Idee von<br />
Schmid/Hannover [2] aufgenommen <strong>und</strong> ein<br />
Instrument zur Knorpeleinritzung entwickelt.<br />
Später wurde hieraus ein Instrumentenset<br />
gestaltet (Abb. 3).<br />
Operationstechnisch erfolgt die Neuformung<br />
der ventralen Anthelix bei diesem Verfahren<br />
über einen dorsalen Zugangsweg. An der<br />
mittleren lateralen Concha wird eine 5 mm<br />
lange Knorpelinzision gelegt. Mit einem grazilen,<br />
speziell gebogenen Raspatorium löst<br />
man die Weichteilbedeckungen tunnelförmig<br />
vom Anthelixknorpel ab. Nun wird der Knorpel<br />
mit dem Cartilage Scorer unter palpatorischer<br />
Führung partiell eingeritzt, ohne ihn zu<br />
durchtrennen. Die Knorpelunterbrechungen<br />
entsprechen dem späteren Anthelixverlauf<br />
(Abb. 4a/4b).<br />
Die gewünschte Formgebung der Anthelix<br />
wird von dorsal mit zwei resorbierbaren<br />
Nähten stabilisiert. Das dauerhafte Resultat<br />
erwirken dann die folgenden Narbenbildungen<br />
zwischen den angenäherten Knorpelstrukturen.<br />
Die Gesamtformung der Ohrmuschel erfolgt<br />
mit entsprechenden Knorpelexzisionen <strong>und</strong><br />
Fixationsnähten zwischen Concha <strong>und</strong> Periost<br />
des Mastoides.<br />
➔<br />
ROLF BUCHLEITNER<br />
Chirurgische Instrumente <strong>und</strong> Geräte<br />
Stephansfelder Str. 6 · 78532 Tuttlingen<br />
Postfach 162 · 78502 Tuttlingen<br />
Tel. 0 74 61 / 7 58 00 · Fax 0 74 61 / 7 45 88<br />
Ihr Partner für:<br />
• Instrumente <strong>und</strong><br />
Geräte aller<br />
Fachdisziplinen<br />
• Sonderanfertigungen<br />
• Reparaturen<br />
(Instrumente, Optiken,<br />
Kaltlichtkabel) aller<br />
Fabrikate<br />
57
<strong>Fachbeiträge</strong><br />
Abschließend wird die neugeformte Ohrmuschel<br />
mit einem speziellen Vaselinegazeverband<br />
tamponiert. Die Operationsgebiete<br />
beider Ohrmuscheln werden über einen zirkulären<br />
Kopfverband für wenige Tage abgedeckt.<br />
Das spezielle Instrumentarium – insbesondere<br />
der Cartilage Scorer – erlaubt es, spannungsfreie<br />
R<strong>und</strong>ungen der Anthelix auszuführen<br />
ohne wesentliche Teile des Knorpels<br />
zu denudieren.<br />
Der Anthelixknorpel wird lediglich eingeritzt<br />
<strong>und</strong> nicht durchtrennt. Hierdurch wird eine<br />
natürliche, abger<strong>und</strong>ete Anthelix gestaltet;<br />
scharfkantige Strukturen werden vermieden.<br />
Abb. 5 a:<br />
Präoperative Situation eines 5-jährigen<br />
Mädchens<br />
Abb. 5 b:<br />
1 Jahr postoperativ<br />
Die Durchtrennung der Zugkräfte am Knorpel<br />
ermöglicht sehr gute Langzeitresultate. Alle<br />
Patienten werden bei uns sowohl ein Jahr<br />
postoperativ als auch 2 Jahre nach dem korrigierenden<br />
Eingriff nachkontrolliert. Es ist<br />
bekannt, dass in ihrer Spannung veränderte<br />
elastische Knorpelstrukturen sich über derart<br />
große Zeitspannen in ihrer Formgestaltung<br />
noch verändern können (Abb. 5a/5b <strong>und</strong> Abb.<br />
6a/6b).<br />
Wir empfehlen, den korrektiven Eingriff etwa<br />
ab dem 5. Lebensjahr, hier mit entsprechender<br />
Analgosedierung, auszuführen.<br />
Abb. 6 a:<br />
Präoperativ im Profil<br />
Abb. 6 b:<br />
1 Jahr postoperativ ist die Ohrmuschel<br />
in optimaler Position <strong>und</strong> die Anthelix<br />
sehr schön ger<strong>und</strong>et<br />
Prof. Dr. Dr. med. Rainer B. Drommer<br />
Zentrum für Plastische, Rekonstruktive <strong>und</strong><br />
Ästhetische Gesichtschirurgie<br />
■<br />
Literaturverzeichnis:<br />
[1] Stenström S: A ‘natural’ technique for<br />
correction of congenitally prominent ears.<br />
Plast. reconstr. Surg. 32 (1963) 509<br />
[2] Schmid F: Zur Korrektur der Anthelixfalte<br />
auf der Konvexseite. Plast. Chir. im M<strong>und</strong>-,<br />
Kiefer- <strong>und</strong> Gesichtsbereich Bd XXIV (1979) 134<br />
58
NEWS<br />
Revisions-Endoprothetik ( Teil 1)<br />
von Hajo Thermann<br />
Revisionsoperationen nach Implantation eines totalen Knieoberflächenersatzes<br />
haben in letzter Zeit zugenommen. Dies ist auch in der Tatsache begründet, dass<br />
mittlerweile eine vermehrte Anzahl von Prothesen den Endpunkt ihrer Standzeit<br />
erreicht hat. Zusätzlich führt die signifikante Verjüngung des Patientenprofils <strong>und</strong><br />
das dadurch bedingte erhöhte Belastungsprofil zu vermehrten Lockerungen <strong>und</strong><br />
Komplikationen. Insgesamt jedoch ist die Revision des Kniegelenkersatzes seltener<br />
als die beim Hüftgelenkersatz.<br />
Viele Komplikationen infolge einer Kniearthroplastik<br />
bedürfen spezieller Revisionsoperationen.<br />
Diese sind:<br />
• Probleme bei aseptischer Lockerung,<br />
• Probleme bei septischer Lockerung,<br />
• bei Osteolysen (Knochenauflösungen),<br />
• Steifheit des Kniegelenkes,<br />
• vermehrte Instabilität <strong>und</strong> Laxität nach<br />
Kniegelenksendoprothetik,<br />
• Komplikationen der Patella <strong>und</strong> des<br />
femoropatellaren Gelenkes sowie des<br />
Extensormechanismus,<br />
• periprothetische Frakturen,<br />
• mechanisches Versagen von einzelnen<br />
Komponenten mit Brüchen der<br />
Polyaethylene oder der einzelnen<br />
Komponenten,<br />
• Infektionen <strong>und</strong> postoperative Hautnekrosen.<br />
Jede dieser Komplikationen erfordert eine genaue<br />
Analyse <strong>und</strong> eine spezifische Operation<br />
zur Behebung der Komplikation, wie z.B. die<br />
Arthrolyse, die sek<strong>und</strong>äre Einstellung des<br />
Extensormechanismus <strong>und</strong> Patellaersatz, den<br />
Austausch von Teilen, aber auch der ganzen<br />
Prothese.<br />
Evaluation der Problematik<br />
Der erste Schritt in der Therapie von Komplikationen<br />
ist natürlich deren exakte Identifikation.<br />
Eine aseptische Lockerung oder eine<br />
Patelladislokation ist oftmals sehr einfach<br />
nachzuweisen. Demgegenüber sind eine Instabilität<br />
in der Flexion oder Extension sowie<br />
unklare Schmerzen nach Implantation <strong>und</strong><br />
entsprechender Rehabilitation <strong>und</strong> Physiotherapie<br />
in der Regel nur sehr schwer zu identifizieren<br />
<strong>und</strong> zu analysieren.<br />
In diesen Fällen sind eventuell zusätzliche<br />
Untersuchungen im diagnostischen Bereich<br />
nötig, wie beispielsweise mit der so genannten<br />
Multi slice Scanner Methode, bei der auch<br />
feinste Lockerungen festgestellt werden können.<br />
Manche Probleme mit Weichteilveränderungen<br />
sowie Narbenbildungen (Patella<br />
clunk-Syndrom) <strong>und</strong> Arthrofibrose erfordern<br />
auch eine arthroskopische Operation.<br />
Der zweite wesentliche Schritt der Revision<br />
ist die Ermittlung des konkreten Versagensmechanismus.<br />
Langzeitabrieb des Polyaethylens,<br />
ein nicht adäquates prothetisches<br />
Design, was man teilweise noch bei den alten<br />
Prothesen findet, <strong>und</strong> vor allem Fehlstellungen<br />
im Alignment können zu einer Lockerung<br />
führen. Es ist manchmal sehr schwierig, die<br />
Gründe für Abkippung oder Dislokation der<br />
Patella zu ermitteln. Oft liegen die Usachen in<br />
einer Fehlposition der femoralen oder tibialen<br />
Komponente, es gibt Rotationsfehler, Kontraktion<br />
des lateralen Retinaculums, Bandlaxität<br />
(Ligamentinsuffizienz), Malalignment,<br />
Abrieb des tibialen Polyaethylens oder Einsteifung<br />
bei Complex regional pain Syndrom<br />
(ehem. Reflexdystrophie) oder Komponenten-<br />
Fehlposition.<br />
Die Revision muss in erster Linie die Ursachen<br />
der Komplikation korrigieren. Deshalb gibt es<br />
kein einheitliches therapeutisches Vorgehen.<br />
Die Behandlung beinhaltet ausgehend von<br />
einer arthroskopischen Operation bei narbiger<br />
Einsteifung über sek<strong>und</strong>ären Patellaresurfacing<br />
mit Realignment des Extensormechanismus<br />
den Austausch der tibialen oder femoralen<br />
Komponente bis hin zum Austausch<br />
der gesamten Prothese mit zusätzlichem<br />
Knochenaufbau der Defekte. Die Revisionsprozeduren<br />
sind nicht limitiert auf den gesamten<br />
Austausch der Prothese, obwohl dies<br />
die häufigste Operation ist.<br />
Evaluation des Versagens des<br />
endoprothetischen Ersatzes<br />
In der Analyse des Prothesenversagens müssen<br />
alle Aspekte der Ätiologie <strong>und</strong> der vorhergehenden<br />
Prozeduren berücksichtigt werden:<br />
• Osteotomie,<br />
• Ligamentrekonstruktion,<br />
• unikompartimentelle Schlittenprothese,<br />
• die Länge des Followups,<br />
• der Prothesentyp,<br />
• der postoperative Verlauf (Schmerz, Einsteifung,<br />
vorangegangene Infektion),<br />
• Auftreten der Symptome direkt nach der<br />
initialen Operation oder später,<br />
• Schmerz (Lokalisation, mechanischer<br />
Schmerz oder entzündlicher Schmerz),<br />
• Ergussbildungen,<br />
• chronische Instabilität,<br />
• Krepitus,<br />
• medizinische Anamnese des Patienten<br />
(Alter, medizinische Erkrankungen, cardiovaskuläre<br />
oder andere Erkrankungen).<br />
Die physikalische Untersuchung beinhaltet<br />
das Alignment der Prothese, die Qualität der<br />
Haut <strong>und</strong> der Narben, Ergussbildung, Bewe-<br />
➔<br />
59
<strong>Fachbeiträge</strong><br />
gungsumfang, Varus- <strong>und</strong> Valgusstress-Untersuchung<br />
sowie die Ermittlung von entsprechenden<br />
Bandlaxitäten <strong>und</strong> von Schmerzen<br />
durch Palpation.<br />
Das Röntgen umfasst die Standardaufnahmen,<br />
wobei bei Verdacht auf Instabilitäten auch<br />
Stressaufnahmen oder Belastungsaufnahmen<br />
in Frage kommen. Auch sollten Patella defilée-Aufnahmen<br />
zur Evaluation des Patella-<br />
Alignments durchgeführt werden. Die Ganzbeinaufnahme<br />
unter Belastung zeigt das genaue<br />
Alignment der Prothese <strong>und</strong> der einzelnen<br />
Komponenten.<br />
Zur Bestimmung von Polyaethylenabrieb oder<br />
aseptischer Lockerung empfiehlt sich eine CT-<br />
Multi slice Scanner Untersuchung, bei der<br />
mittels der Software Artefakte herausgerechnet<br />
werden können, so dass das Interface<br />
zwischen Prothese <strong>und</strong> Zement oder Knochen<br />
besser dargestellt ist als bei einer herkömmlichen<br />
Radiographie. Mit einer zusätzlichen<br />
Rotations-CT-Untersuchung (auch bei Multi<br />
slice Untersuchungen) lässt sich eine fragliche<br />
Fehlrotation, z.B. ein Innenrotationsfehler,<br />
zwischen der femoralen <strong>und</strong> der tibialen Komponente<br />
bestimmen, was häufig Schmerzen<br />
<strong>und</strong> Lockerung verursacht. In Einzelfällen können<br />
auch Bone scans bei Lockerung <strong>und</strong><br />
Infektionen durchgeführt werden, wobei jedoch<br />
die Sensitivität <strong>und</strong> Spezifität sehr<br />
gering ist (Abb.1).<br />
Weitere Aspekte sind ebenfalls von großer<br />
Bedeutung, z.B.:<br />
• der Typ der Prothese (mit oder ohne Erhaltung<br />
des hinteren Kreuzbandes, zementiert<br />
oder nicht zementiert, mit oder ohne patellaren<br />
Rückflächenersatz),<br />
• die individuelle Platzierung <strong>und</strong> Größe der<br />
Komponente,<br />
• die Bestimmung der „Joint line“ <strong>und</strong> der<br />
Patellahöhe (alta, baja),<br />
• die Fixation der Komponenten (radioluzente<br />
Säume etc.)<br />
• der patellare oder tibiale Polyaethylenabrieb,<br />
• Zeichen periprothetischer Osteolysen oder<br />
Infektion mit periostalen Reaktionen.<br />
Bei Verdacht auf Infektion sind entsprechende<br />
Blutuntersuchungen erforderlich. Falls<br />
noch keine antibiotische Therapie begonnen<br />
wurde, sollten Punktionen zur Bestimmung<br />
der Keimsituation auf jeden Fall durchgeführt<br />
werden.<br />
Aseptische Lockerung <strong>und</strong> Osteolyse<br />
Die aseptische Lockerung ist die Hauptindikation<br />
zur Revision. Die Revision besteht im<br />
Wesentlichen darin, die einzelnen Komponenten<br />
auszuwechseln. Die technischen Voraussetzungen<br />
sind mit der primären Implantation<br />
fast identisch. In den meisten Fällen ist<br />
die Implantation jedoch erheblich schwieriger.<br />
Folgende Gegebenheiten müssen vorliegen:<br />
Abb. 1:<br />
Zustand nach einem<br />
schleichenden Infekt bei<br />
unikondylärer Schlittenprothese<br />
mit Osteolysen<br />
unter dem tibialen Lager<br />
<strong>und</strong> Dislokation des<br />
femoralen Schlittens<br />
• Es muss eine normale Kniegelenksachse in<br />
der sagittalen als auch in der coronaren<br />
Ebene bestehen.<br />
• Die distalen, femoralen <strong>und</strong> tibialen Schnitte<br />
müssen in der coronaren Ebene perpendikulär<br />
zur mechanischen Achse <strong>und</strong> der<br />
unteren Extremität liegen, parallel zum<br />
Boden beim Einbeinstand mit einem<br />
3° Varus-Schnitt.<br />
• Die Gelenklinie <strong>und</strong> die Patella müssen in<br />
einer normalen Höhe lokalisiert sein.<br />
• Es muss eine ausreichende <strong>und</strong> balancierte<br />
Spannung der kapsuloligamentären Strukturen<br />
in Flexion <strong>und</strong> Extension sowohl<br />
medial als auch lateral bestehen.<br />
• Das Ausmaß der Bewegung muss identisch<br />
mit dem für die Prothese vorgesehenen<br />
Bewegungsausmaß übereinstimmen,<br />
ohne ein Impingement in der Regel zwischen<br />
0 <strong>und</strong> 120°.<br />
• Die Patella muss unter normaler Spannung<br />
der Patella retinacula in die Trochlea geführt<br />
werden.<br />
60
NEWS<br />
NEWS<br />
Internationales<br />
Ausbildungszentrum<br />
für minimalinvasive<br />
Kniechirurgie in der<br />
ATOS-Klinik<br />
Abb. 2:<br />
Entfernung der femoralen Komponente<br />
mit der Giglisäge, um unnötige Knochendefekte<br />
zu vermeiden<br />
Das Ausmaß des epiphysären Knochenverlustes<br />
<strong>und</strong> die Spannung der Seitenbänder<br />
müssen schon in der präoperativen Planung<br />
eingeschätzt werden. Das genaue Ausmaß<br />
kann jedoch erst während des chirurgischen<br />
Eingriffes genau bestimmt werden. Es gibt<br />
verschiedene Klassifikationen der Knochenverluste<br />
nach Entfernung der Implantate.<br />
Weichteilspannung<br />
Die Evaluation der Weichteilspannung, besonders<br />
die der Kollateralbänder, muss präoperativ<br />
<strong>und</strong> intraoperativ untersucht werden.<br />
Eine zu geringe oder zu starke Spannung<br />
kann traumatische, aber auch idiopathische<br />
Ursachen haben. Wichtig ist die Berücksichtigung<br />
einer signifikanten Deformität mit Laxität<br />
der Ligamente an der konvexen Seite <strong>und</strong><br />
Kontraktion an der konkaven Seite. Eine Laxität<br />
oder auch Subluxation der Prothese muss<br />
genau erfasst werden. Hierbei sind teilweise<br />
Belastungsaufnahmen <strong>und</strong> Stressaufnahmen<br />
vom Kniegelenk hilfreich. Pseudolaxitäten,<br />
die durch Komponentenabrieb oder durch Migration<br />
des Polyaethylen entstehen, müssen<br />
von den wirklichen Ligamentdefiziten unterschieden<br />
werden.<br />
Technische Fehler der Initialoperationen müssen<br />
identifiziert werden. Der Vergleich mit<br />
dem kontralateralen Knie ist notwendig, um<br />
die Größe der Komponente, die Höhe der<br />
Patella <strong>und</strong> auch die Gelenklinie zu analysieren.<br />
Unter Berücksichtigung der präoperativ<br />
festgestellten Probleme muss dann ein entsprechendes<br />
Revisionssystem ausgesucht<br />
werden.<br />
Die Entfernung von gelockerten Komponenten<br />
ist natürlich einfacher als die Entfernung<br />
von noch fest fixierten Komponenten, wobei<br />
die unzementierten Prothesen erheblich<br />
schwieriger zu entfernen sind. Häufig muss<br />
man hier Knochenverluste in Kauf nehmen.<br />
Die Polyaethylenkomponenten der Tibia (all<br />
poly) als auch der Patella können einfach mit<br />
einer oszillierenden Säge unterfahren werden.<br />
Die kleinen Zapfen werden danach entfernt.<br />
Gigli-Sägen empfehlen sich für die Entfernung<br />
der femoralen Komponente im Knochenzementinterface,<br />
obwohl sie dann nur<br />
bis zu den metallenen Zapfen gehen. Mit der<br />
Giglisäge lassen sich jedoch sehr schön die<br />
Schichten trennen. Zur weiteren Lösung werden<br />
dann dünne Osteotome seitlich eingeschlagen,<br />
möglichst nahe der Prothese, um<br />
einen größeren Knochendefekt zu vermeiden.<br />
Hebelarmmanöver sollten vermieden werden,<br />
da dabei ganze Knochenteile herausbrechen<br />
können. Dasselbe gilt für das frühzeitige<br />
Ausschlagen der Prothese, was dazu führen<br />
kann, dass große Teile der Kondylen mit ausbrechen.<br />
Die begleitende hypertrophische<br />
synoviale Membran <strong>und</strong> Granulomationsgewebe<br />
werden sorgfältig entfernt (Abb.2).<br />
➔<br />
Prof. Thermann mit Marc Vogels,<br />
European Manager for Arthroplasty<br />
aus Brüssel.<br />
Prof. Thermann ist mit seiner<br />
Praxis von der Prothesenfirma<br />
„Smith & Nephew“ ausgewählt<br />
worden, als internationales<br />
Ausbildungszentrum für minimalinvasive<br />
Knieendoprothetik<br />
zu fungieren.<br />
In Kursen werden minimalinvasive<br />
Techniken der unikondylären<br />
Prothesen-Implantation sowie<br />
der Totalknie-Endoprothesen-<br />
Implantation internationalen<br />
Ärzten, die zur Operation hospitieren,<br />
in der ATOS-Klinik dargestellt.<br />
Des weiteren wird H.<br />
Thermann im Rahmen der internationalen<br />
Ausbildung einen<br />
Workshop im Juni in Dubai mit<br />
Live-Operationen leiten.<br />
H. Thermann ist Mitglied einer<br />
„Coregroup“ zur Weiterentwicklung<br />
<strong>und</strong> Evaluation für<br />
neues Prothesendesign <strong>und</strong> für<br />
die Revisionsendoprothetik.<br />
61
<strong>Fachbeiträge</strong><br />
Technik<br />
Die heutigen Schneidelehren für den tibialen<br />
Schnitt lassen im Bereich der Seite des geringeren<br />
Knochendefektes nur eine geringe<br />
Knochenresektion zu, während im Bereich der<br />
Abb. 4 a:<br />
Schwere kavitäre Defekte im<br />
Bereich der Femurkondyle <strong>und</strong><br />
im Tibiaplateau<br />
Substanzdefekte <strong>und</strong> Kavernen singulär im<br />
entsprechenden Kompartiment tiefer geschnitten<br />
werden kann. Für die Stabilitätssicherung<br />
der tibialen Komponente werden<br />
intrameduläre Schäfte verwendet. Hierbei ist<br />
es durch die so genannten „offset-Stems“<br />
Als grobe Orientierung für die Jointline gilt<br />
sowohl der Kopf des Fibulaköpfchens als auch<br />
die Höhe der Tuberositas tibiae.<br />
Auf der femoralen Seite sollte der distale<br />
auch möglich, bei schwierigen anatomischen Schnitt perpendikulär zur mechanischen<br />
Begebenheiten eine optimale Zentrierung der<br />
tibialen Basisplatte <strong>und</strong> des einlaufenden<br />
Schaftes zu ermöglichen, um Kippbewegungen<br />
<strong>und</strong> exzentrische Belastungen oder<br />
Fehlstellungen zu vermeiden. Die tibiale Probeprothese<br />
Achse des Femurs sein. Der Winkel zwischen<br />
anatomischer <strong>und</strong> mechanischer Achse muss<br />
natürlich in Betracht gezogen werden. Der<br />
intrameduläre Ausrichtungsstab erlaubt in<br />
den meisten Sets eine Einstellung zwischen<br />
sollte nach Möglichkeit die 3°, 5° <strong>und</strong> 7° Valgus. Falls ein Schaft benutzt<br />
Gelenkhöhe, die so genannte „Jointline“, anatomisch<br />
wieder herstellen.<br />
wird, so stehen auch hier unterschiedliche<br />
„Offset“-Schäfte zur Verfügung, so dass eine<br />
Abb. 3 b:<br />
Platzierte tibiale Komponente mit<br />
Keilaufbau bei medialem Knochendefekt<br />
Abb. 3 a:<br />
Tibiale Probeprothese mit langem Schaft <strong>und</strong> Keilunterfütterung<br />
zum Ausgleich eines Knochendefektes<br />
Abb. 4 b:<br />
Aufbau mit Allograftspänen<br />
aus der Knochenbank<br />
(Hüftkopf)<br />
optimale Beziehung zwischen dem Schaft,<br />
dem Knochen <strong>und</strong> der abgedeckten Fläche<br />
durch die Prothese möglich ist (Abb. 3a <strong>und</strong><br />
3b).<br />
Technische Fehler<br />
Der häufigste Fehler ist die Verwendung einer<br />
zu kleinen femoralen Prothese (<strong>und</strong>ersizing),<br />
oder eine zu proximale Position verb<strong>und</strong>en<br />
mit einer zu dicken tibialen Komponente, um<br />
die Spannung der Weichteile wieder herzustellen.<br />
Bei der Auswahl der femoralen Größe<br />
sollte immer die vorher implantierte Größe in<br />
Betracht gezogen werden. Die femorale Komponente<br />
sollte das Knie in Flexion bei einem<br />
entsprechenden Tibiaplateau ohne medialen<br />
oder lateralen Überhang stabilisieren. Entsprechend<br />
muss dann auch in der „proximodistalen<br />
Position“ die femorale Komponente<br />
das Knie mit demselben Tibiaplateau in Extension<br />
stabilisieren.<br />
Wichtig ist ferner die Bestimmung der Rotation<br />
der femoralen Komponente. Teilweise ist<br />
es jedoch extrem problematisch, die Epikondylenachse<br />
(besonders die medialen Epikondylen)<br />
zu finden.<br />
Anzustreben ist dabei eine leichte externe<br />
Rotation der Femurkomponente, wobei hier<br />
auch die tibiale Komponente etwas extern<br />
rotiert sein sollte, um in Extension eine<br />
Kongruenz zur femoralen Komponente zu<br />
erreichen. Bei den heutzutage z.T. verwendeten<br />
rotierenden „Hindge Plattformen“ gilt<br />
diese Forderung nicht mehr ganz so stringent.<br />
Die etwas extern rotierte femorale<br />
Komponente bewegt die Trochleagrube nach<br />
62
NEWS<br />
lateral, was das „Patellatracking“ verbessert.<br />
Es erhöht zusätzlich die Spannung der lateralen<br />
Weichteile <strong>und</strong> vermindert den Druck auf<br />
der medialen Seite. Dies ist gerade nach Varusfehlstellung<br />
wünschenswert.<br />
Mit dem Knie in Extensionsstellung kann die<br />
sagittale Position der Femurkomponente<br />
bestimmt werden. Hierbei sollte eine volle<br />
Extension, jedoch keine Rekurvation erreicht<br />
werden. Wenn der Extensionsspalt asymmetrisch<br />
ist, müssen auch hier die entsprechenden<br />
Weichteile gelöst werden, z.B. bei Valgusstellung<br />
der Tractus <strong>und</strong> die posterolaterale<br />
Kapsel. Sehr häufig ist ein großer distaler<br />
femoraler Knochenverlust nach Ausbau festzustellen.<br />
In solchen Fällen muss die femorale<br />
Komponente distaler eingebracht werden als<br />
die knöcherne Substanz es eigentlich erlaubt.<br />
Zusätzlich müssen mittels „Wedges“ oder<br />
einer Spongiosaplastik Knochenaufbauten<br />
durchgeführt werden, um distal eine ausreichende<br />
Auflagefläche für die femorale Komponente<br />
zu gewährleisten (Abb. 4a <strong>und</strong> 4b).<br />
Cavitäre Defekte können, wenn sie moderat<br />
sind, mit Zement aufgefüllt werden, wobei<br />
jedoch eine Spongiosaplastik zu bevorzugen<br />
ist. Die Situation ist natürlich erheblich<br />
schwieriger, wenn segmentale Defekte rekonstruiert<br />
werden müssen. Zementierung, mit<br />
oder ohne Schrauben, kann nur bis zu einer<br />
gewissen Defekthöhe mechanisch effizient<br />
sein. Präferiert werden heute viereckige oder<br />
dreieckige Augmentationen im Bereich einer<br />
Hemikondyle oder im Bereich des medialen<br />
<strong>und</strong> lateralen Tibiaplateaus. Diese Augmentationen<br />
haben sich in der klinischen Anwendung<br />
als einfach <strong>und</strong> sehr sicher in den<br />
Standzeiten erwiesen. Die zusätzlichen Augmentationssysteme<br />
können aufgr<strong>und</strong> vorbestehender<br />
Sägelehren präzise vorgeschnitten<br />
werden, so dass die Implantation auch bei<br />
großen Defekten präzise durchgeführt werden<br />
kann (Abb. 5a <strong>und</strong> 5b).<br />
Prof. Dr. Hajo Thermann<br />
Zentrum für Knie- <strong>und</strong> <strong>Fußchirurgie</strong><br />
thermann@atos.de<br />
■<br />
Abb. 5 b:<br />
Polyaethylen-Keilaufbau an der tibialen<br />
Komponente<br />
Abb. 5 a:<br />
Kleine Polyaethylenkeile zum<br />
Ausgleich von Substanzdefekten<br />
im Bereich der<br />
femoralen <strong>und</strong> der tibialen<br />
Komponente<br />
Abb. 5 c:<br />
Implantierte Revisionsprothese mit<br />
Keilaufbau bei Knochendefekt<br />
63
Forschungsprojekte<br />
Forschungsprojekte des Zentrums<br />
für Knie- <strong>und</strong> <strong>Fußchirurgie</strong> im Jahr 2004<br />
Ultrastruktur der Quadricepssehne<br />
(PT. Hadjicostas, I. Berger, N. Koleganova, ML.<br />
Gross, HH. Pässler)<br />
Mehrere führende Kreuzbandchirurgen, wie<br />
J.F. Feagin, U. Stäubli oder J. Fulkerson, betrachten<br />
die Quadricepssehne als das Kreuzbandtransplantat,<br />
das die festesten bzw.<br />
stärksten strukturellen Eigenschaften aufweist.<br />
Wir selbst vermuten, dass möglicherweise<br />
eine Art natürliche Verwebung der vom<br />
Vastus medialis, lateralis <strong>und</strong> Rectus femoris<br />
jeweils schräg einlaufenden Sehnenfasern für<br />
die hohe Reißfestigkeit der Quadricepssehne<br />
verantwortlich sein könnte. Diese besondere<br />
Struktur unterscheidet die Quadricepssehne<br />
von anderen Transplantaten wie Patellarsehne<br />
oder Hamstrings, die durch die parallele<br />
Ausrichtung der Kollagenfasern charakterisiert<br />
sind. Bisher fehlen in der Literatur Arbeiten<br />
über die Ultrastruktur der Quadricepssehne,<br />
vor allem auch im Vergleich mit anderen<br />
häufig verwandten Sehnen.<br />
In Zusammenarbeit mit einer Arbeitsgruppe<br />
des pathologischen Instituts der Universität<br />
Heidelberg (OÄ PD Dr. med. I. Berger) konnte<br />
unter der Federführung unseres derzeitigen<br />
George-Noulis-Fellows Pannos Hadjicostas<br />
eine aufwendige morphologische Studie<br />
durchgeführt werden. Mit Hilfe histologischer<br />
<strong>und</strong> biochemischer Untersuchungen<br />
wurden erstmals mit licht- <strong>und</strong> elektronenmikroskopischen<br />
Verfahren der exakte Faserverlauf,<br />
die Dicke der Kollagenfibrillen, deren<br />
Dichte <strong>und</strong> die Dichte der Fibroblasten der<br />
Quadricepssehne im Vergleich zur Patellarsehne<br />
ermittelt <strong>und</strong> miteinander verglichen.<br />
Es wurde nachgewiesen, dass die Quadricepssehne<br />
eine signifikant höhere Dichte an<br />
Kollagenfibrillen <strong>und</strong> an Fibroblasten gegenüber<br />
der Patellarsehne hat. Die Arbeit wurde<br />
jetzt zum Druck unter dem Titel "Comparative<br />
analysis of the morphological structure of<br />
quadriceps and patellar tendon" im American<br />
Journal of Sports Medicine eingereicht.<br />
Veränderungen der Hauttemperatur <strong>und</strong> der<br />
intraartikulären Knietemperatur beim Sport<br />
unter verschiedenen thermischen Bedingungen<br />
(S. Feil, Ch. Becher, J. Springer, G. Cerulli, HH.<br />
Pässler) siehe Bericht Seite 30<br />
Beeinflussung der Hauttemperatur <strong>und</strong> der<br />
Kniebinnentemperatur durch präoperatives<br />
Kühlen bei Arthroskopien bzw. einer arthroskopischen<br />
vorderen Kreuzbandplastik<br />
(A. Diamantopoulos, Ch. Becher, J. Springer, S.<br />
Feil, HH. Pässler)<br />
Können durch präoperatives Kühlen des Kniegelenkes<br />
vor einer Arthroskopie bzw. einer<br />
arthroskopischen vorderen Kreuzbandplastik<br />
postoperativer Schmerz, Schwellung <strong>und</strong> Blutung<br />
positiv beeinflusst werden?<br />
(J. Springer, A. Diamantopoulos, Ch. Becher, S.<br />
Feil, HH. Pässler)<br />
Beide Studien dienen in erster Line der Verbesserung<br />
der postoperativen Patientenzufriedenheit.<br />
Anlass ist das Ergebnis einer<br />
Studie von H.G. Morris et al., der mittels intraoperativer<br />
Kühlung des Kniegelenkes postoperativen<br />
Schmerz, Medikation <strong>und</strong> Schwellung<br />
nach Kreuzbandrekonstruktionen signifikant<br />
verringern konnte.<br />
Mit Hilfe eines speziellen Kühl- <strong>und</strong> Kompressionssystems<br />
(Cryo/Cuff, Aircast), das dem<br />
Patienten eine St<strong>und</strong>e vor der Operation<br />
angelegt wird, sinkt die Kniebinnentemperatur<br />
um durchschnittlich 10 Grad. Die Kühlung<br />
scheint einen signifikanten Rückgang von<br />
Schmerzen sowie der Blutung bei VKB-Operation<br />
zu bewirken. Im Gegensatz zur intraoperativen<br />
Kühlung mittels 4 Grad kalter Spülflüssigkeit,<br />
die eine Knorpelschädigung zur Folge<br />
haben kann, ist der Einsatz der Kühleinheit<br />
mit weniger Aufwand für Arzt, OP-Personal<br />
<strong>und</strong> vor allem den Patienten verb<strong>und</strong>en.<br />
Klinische Ergebnisse nach VKB-Revisionen<br />
(O.Lorbach, A. Diamantopoulos, C. Becher, HH.<br />
Pässler)<br />
Darstellung der klinischen Ergebnisse nach<br />
einer retrospektiven klinischen Nachuntersuchung<br />
von 104 VKB-Revisionen unter Verwendung<br />
von autologen Transplantaten.<br />
Sport- <strong>und</strong> Alltagsaktivität nach unikondylärem<br />
<strong>und</strong> komplettem Oberflächenersatz<br />
(S. Kliem, C. Becher, K.P. Kammerer, A. Driessen,<br />
H. Thermann)<br />
Früher stand bei der Implantation eines Oberflächenersatzes<br />
die Verbesserung der Schmerzsituation<br />
unter Erhaltung der Gr<strong>und</strong>funktion<br />
des Kniegelenks im Vordergr<strong>und</strong>, heute stellt<br />
der „Prothesenkandidat“ aufgr<strong>und</strong> vermehrter<br />
Aktivität höhere Ansprüche an die Belastbarkeit.<br />
Ziel dieser Studie ist die Evaluation der<br />
Veränderungen bei spezifischen Alltags- <strong>und</strong><br />
Sportaktivitäten nach unikondylärem <strong>und</strong><br />
komplettem Oberflächenersatz.<br />
Die autologe Knorpelzelltransplantation mit<br />
dem Hyalograft® zur Therapie der Osteochondrosis<br />
dissecans tali<br />
(C. Becher, A. Diamantopoulos, H. Thermann)<br />
Die Diskussion über das operative Vorgehen<br />
zur Therapie der Osteochondrosis dissecans<br />
tali (ODT) wird kontrovers geführt. Bei dieser<br />
Studie wird der Einsatz der autologen Knorpelzelltransplantation<br />
mit dem Hyalograft®<br />
untersucht.<br />
Einfluss der p.op. oralen Gabe von Dexamethason<br />
nach operativer Therapie der Achillessehnentendinose<br />
<strong>und</strong> Bursitis subachillae – Ergebnisse<br />
einer prospektiven, randomisierten Studie<br />
(C. Becher, H. Thermann)<br />
Überlastungsschäden an der Achillessehne<br />
kommen aufgr<strong>und</strong> zunehmender sportlicher<br />
<strong>und</strong> körperlicher Aktivitäten in der modernen<br />
Gesellschaft in den letzten Jahrzehnten immer<br />
häufiger vor. In vorangegangenen Studien über<br />
andere Krankheitsbilder wurde bereits die vorteilhafte<br />
Wirkung einer postoperativen Dexamethasontherapie<br />
beschrieben. Eine verkürzte<br />
Rehabilitationszeit käme nicht nur Spitzensportlern<br />
zugute, sondern würde den Patienten<br />
auch den Wiedereinstieg ins Berufsleben<br />
erleichtern. Die Untersuchung erfolgt mittels<br />
Sonographie <strong>und</strong> MRT sowie der Bewertung<br />
des Zustands mittels anerkannter Scores <strong>und</strong><br />
Fragebögen (VISA-A-Score, VAS-Score, Tegner<br />
Score).<br />
■<br />
64
NEWS<br />
Forschungsprojekte <strong>und</strong> prospektive Studien des<br />
Zentrums für Schulter- <strong>und</strong> Ellenbogenchirurgie<br />
im Jahr 2004<br />
Histologische Kalkuntersuchung bei der Tendinosis<br />
calcarea der Rotatorenmanschetten<br />
(P. Habermeyer, C. Bartl, R. Bartl)<br />
Modifizierter Latissimus dorsi Transfer bei irreparabler<br />
postero-superiorer Rotatorenmanschettenmassenruptur<br />
(P. Habermeyer)<br />
Wie hoch ist der funktionelle Benefit durch<br />
den Sehnentransfer auf den Ansatz des M.<br />
infraspinatus <strong>und</strong> den damit verbessertem<br />
Hebelarm?<br />
Was leistet der Pectoralis major Transfer im<br />
Vergleich zum Latissimus dorsi Transfer bei<br />
irreparabler Subscapularissehnenruptur?<br />
(P. Habermeyer, S. Lichtenberg)<br />
Modifizierter kombinierter Latissimus dorsi<br />
<strong>und</strong> Teres major Transfer bei irreparabler<br />
postero-superiorer Rotatorenmanschettenmassenruptur<br />
(P. Habermeyer)<br />
Ziel dieser prospektiven Studie ist der Nachweis<br />
des funktionellen Benefits des operativen<br />
Verfahrens bei der Rotatorenmanschettenmassenruptur<br />
mit Außenrotationsverlust.<br />
Schulterendoprothetik<br />
(P. Habermeyer, P. Magosch)<br />
Lässt sich mit einem Prothesensystem der 4.<br />
Generation eine physiologische Schultergelenksfunktion<br />
erzielen?<br />
Was leistet die Delta III Prothese nach Grammont<br />
bei der Defektarthropathie <strong>und</strong> als Salvage<br />
Verfahren?<br />
(S. Lichtenberg, P. Habermeyer)<br />
Publikationen im Jahr 2004<br />
Schulter- <strong>und</strong> Ellenbogenchirurgie<br />
Habermeyer P, Lichtenberg S, Magosch P:<br />
Schulterendoprothetik, Operatives Management.<br />
Unfallchirurg Nov 2004; 107(11):1008-<br />
25. German.<br />
Habermeyer P, Engel G: Der endoprothetische<br />
Gelenkersatz bei Omarthrose. Operative Orthopädie<br />
<strong>und</strong> Traumatologie 2004; 339-364<br />
Lichtenberg S, Siebold R, Habermeyer P:<br />
Arthroscopic supraspinatus tendon repair<br />
using suture anchors and a modified Mason-<br />
Allen Technique: An intra-articular approach.<br />
Arthroscopy 2004; 9:1007-1011.<br />
Scheibel M, Magosch P, Lichtenberg S, Habermeyer<br />
P: Open reconstruction of anterior glenoid<br />
rim fractures. Knee Surg Sports Traumatol<br />
Artrhosc 2004; 12:568-573.<br />
Lichtenberg S, Habermeyer P. Arthroskopische<br />
Restabilisierung nach offener Stabilisierungsoperation.<br />
Arthroskopie 2004; 17:186-193.<br />
Scheibel M, Lichtenberg S, Habermeyer P:<br />
Reversed arthroscopic subacromial decompression<br />
for massive rotator cuff tears. J<br />
Shoulder Elbow Surg 2004; 13:272–8.<br />
Scheibel M, Bartl C, Magosch P, Lichtenberg S,<br />
Habermeyer P: Osteochondral autologous<br />
transplantation for the treatment of fullthickness<br />
articular cartilage defects of the<br />
shoulder. J Bone Joint Surg Br. Sept 2004; 86<br />
(7):991-7.<br />
Habermeyer P, Magosch P, Lichtenberg S:<br />
Schulterinstabilitäten. Klassifikationen <strong>und</strong><br />
Therapie. Orthopäde Juli 2004;33(7):847-72;<br />
quiz 873. German. Erratum in: Orthopäde Sept<br />
2004; 33(9):991.<br />
Habermeyer P, Magosch P, Pritsch M, Scheibel<br />
MT, Lichtenberg S: Anterosuperior impingement<br />
of the shoulder as a result of pulley<br />
lesions: A prospective arthroscopic study. J<br />
Shoulder Elbow Surg Jan-Feb 2004; 13(1):5-12.<br />
Die arthroskopische Rotatorenmanschettennaht<br />
(S. Lichtenberg)<br />
Erzielt die arthroskopische Rotatorenmanschetten-Rekonstruktion<br />
mit bioresorbierbaren<br />
Nahtankern vergleichbar gute Ergebnisse wie<br />
die offene Rotatorenmanschetten-Rekonstruktion?<br />
Wie hoch ist die Rerupturrate der<br />
arthroskopischen Rotatorenmanschettenrekonstruktion?<br />
Kann durch die orale Einnahme von Cortison<br />
der natürliche Verlauf der Frozen Shoulder verkürzt<br />
werden?<br />
(P. Habermeyer, P. Magosch, S. Lichtenberg)<br />
Evaluation eines neuen klinischen Tests zur<br />
Diagnostik der SLAP-Läsion<br />
(P. Habermeyer, S. Lichtenberg)<br />
Evaluation eines neuen Scores zur Therapiefindung<br />
bei Schultererstluxation<br />
– Multicenterstudie –<br />
(P. Habermeyer, Heidelberg; L. Lehmann,<br />
Mannheim; M. Scheibel, Berlin)<br />
■<br />
Magosch P, Habermeyer P, Lichtenberg S:<br />
Konservative Therapie der Schulterinstabilität.<br />
Arthroskopie 2004; 17:146-154.<br />
65
Forschungsprojekte<br />
H.H. Pässler<br />
Publikationen im Jahr 2004<br />
aus dem Zentrum für Knie- <strong>und</strong> <strong>Fußchirurgie</strong><br />
Paessler HH: Cirugia de la Rodilla. Nuevas<br />
Técnicas. Amolca, Carqacas, Venezuela 2004<br />
Paessler HH: [New Techniques in Knee<br />
Surgery]. Science and Technology Publishing<br />
House, Liao Ning, China 2004. Chinese.<br />
Pässler HH: Mikrofrakturierung – Eine knochenmarkstimulierende<br />
Technik zur Behandlung<br />
von Knorpeldefekten. In: Arthrose. Neues<br />
über Genese <strong>und</strong> Therapie. Hrsg. S. Fuchs.<br />
Steinkopff-Verlag Darmstadt 2004, S. 146-161.<br />
Berger I, Pässler HH, Weckauf H, Ehemann V,<br />
Helmchen B: Expression of bcl-2 in high level<br />
in pigmented villonodular synovitis of the<br />
knee with an aggressive clinical behaviour:<br />
case report. Scand J Rheumat. 2004; 33:1-3.<br />
Pässler HH, Höher J: Intraoperative Qualitätskontrolle<br />
bei der Bohrkanalplatzierung zum<br />
vorderen Kreuzbandersatz. Unfallchirurg April<br />
2004; 107(4):263-72.<br />
Tibesku CO, Mastrokalos DS, Jagodzinski M,<br />
Pässler HH: Kernspintomographische Untersuchung<br />
der Meniskusbewegung <strong>und</strong> -deformation<br />
in vivo unter Gewichtsbelastung.<br />
Sportverl-Sportschaden Juni 2004; 18(2):68-75.<br />
Hantes ME, Mastrokalos DS, Yu J, Pässler HH:<br />
The effect of early motion on tibial tunnel<br />
widening after anterior cruciate ligament<br />
replacement using hamstring tendon grafts.<br />
Arthroscopy July 2004; 20(6):572-80.<br />
Pässler HH: Die Mikrofraktur: Eine knochenmarkstimulierende<br />
Technik zur Behandlung<br />
von Knorpeldefekten. Sportverl-Sportschad<br />
August 2004; 20: 171-78.<br />
Mastrokalos DS, Springer J, Siebold R, Paessler<br />
HH: Donor site morbidity and return to the<br />
preinjury activity level after anterior cruciate<br />
ligament reconstruction using ipsilateral<br />
and contralateral patellar tendon autograft:<br />
a retrospective, nonrandomized study. Am J<br />
Sports Med Jan 2005; 33(1):85-93.<br />
Jagodzinski M, Foerstemann T, Mall G, Krettek<br />
C, Bosch U, Paessler HH: Analysis of forces of<br />
ACL reconstructions at the tunnel entrance: Is<br />
tunnel enlargement a biomechanical problem?<br />
J Biomech Jan 2005; 38(1):23-31.<br />
Yu JK, Paessler HH: [Relationship between tunnel<br />
widening and different rehabilitation procedures<br />
after ACL reconstruction with quadrupled<br />
hamstring tendons.] Zhonghua Wai Ke Za Zhi<br />
August 2004; 22,42(16):984-8. Chinese. Chin<br />
Med J Feb 2005; 118(4):320-6. Engl.<br />
Kilger R, Thomas M, Hanford S, Schenker M,<br />
Araseirlis D, Pässler HH, Debski RE, Woo SLY:<br />
The effectiveness of reconstruction of the<br />
anterior cruciate ligament using the new<br />
knot/pressfit technique: A cadaveric study.<br />
Am J Sports Medicine April 2005<br />
Hantes ME, Kotsovolos ES, Mastrokalos DS,<br />
Ammenwerth J, Paessler HH: Arthroscopic meniscal<br />
repair with an absorbable screw: results and<br />
surgical technique. Knee Surg Sports Traumatol<br />
Arthrosc [Epub ahead of print]<br />
Mastrokalos DS, Hantes ME, Mavrogenis A,<br />
Papagelopoulos P, Paessler HH: Evaluation of<br />
internal and external meniscal interhorn<br />
distances <strong>und</strong>er loading conditions, in extension<br />
and 30° of flexion, by means of MRI.<br />
Knee, akzeptiert zur Veröffentlichung.<br />
Mastrokalos DS, Paessler HH, Hantes ME,<br />
Mavrogenis A, Papagelopoulos P: Changes of<br />
the height of the posterior meniscal horn<br />
<strong>und</strong>er loading conditions, in a magnetic resonance<br />
imaging (MRI) study. Orthopaedics,<br />
akzeptiert zur Veröffentlichung.<br />
Hadjicostas PT, Berger I, Koleganova N, Gross<br />
ML, Paessler HH: Comparative analysis of the<br />
morphological structure of quadriceps and<br />
patellar tendon. Am J Sports Med, akzeptiert<br />
zur Veröffentlichung.<br />
Kotsovolos E, Hantes ME,Mastrokalos DS,Lorbach<br />
O, Paessler HH: Results of all-inside meniscal<br />
repair with the Fast-Fix Meniscal Repair System.<br />
J Arthroscopy, akzeptiert zur Veröffentlichung.<br />
H. Thermann<br />
Richter M, Thermann H, Huefner T, Schmidt U,<br />
Goesling T, Krettek C: Chopart joint fracturedislocation:<br />
initial open reduction provides<br />
better outcome than closed reduction. Foot<br />
Ankle Int May 2004; 25(5):340-8.<br />
Richter M, Zech S, Geerling J, Thermann H,<br />
Krettek C: [Restoration of the ability to walk<br />
through bilateral triple arthrodesis in marked<br />
spastic pes equinovarus.] Unfallchirurg Jan<br />
2004; 107(1):50-4. German.<br />
Thermann H, Becher C: [Microfracture technique<br />
for treatment of osteochondral and<br />
degenerative chondral lesions of the talus. 2-<br />
year results of a prospective study.] Unfallchirurg<br />
Jan 2004; 107(1):27-32. German.<br />
Thermann H, Becher C, Kilger R: Hallux rigidus<br />
treatment with cheilectomy, extensive plantar<br />
release and additional microfracture technique.<br />
Techniques in foot and ankle surgery<br />
2004; 3(4): 210-215.<br />
Thermann H: Neue Techniken – <strong>Fußchirurgie</strong>.<br />
Steinkopff-Verlag Darmstadt 2004<br />
Thermann H, Springer J, Becher C: Subtalare<br />
Arthroskopie – Indikation, Technik, Ergebnisse.<br />
In: Fortbildung – Orthopädie, Traumatologie.<br />
Hrsg. Jerosch J, Heisel J, Imhoff AB.<br />
Steinkopff-Verlag Darmstadt 2004; 37-44.<br />
Thermann H: Ergebnisse – Belastungs-<br />
/Sportfähigkeit. In: Die unikondyläre Schlittenprothese.<br />
Hrsg. Buckup K. Steinkopff-<br />
Verlag Darmstadt 2004; 65-78.<br />
Thermann H: Statements. In: Die unikondyläre<br />
Schlittenprothese. Hrg. Buckup K. Steinkopff-Verlag<br />
Darmstadt 2004; 127-135.<br />
66