download full issue - Our Dermatology Online Journal
download full issue - Our Dermatology Online Journal
download full issue - Our Dermatology Online Journal
Create successful ePaper yourself
Turn your PDF publications into a flip-book with our unique Google optimized e-Paper software.
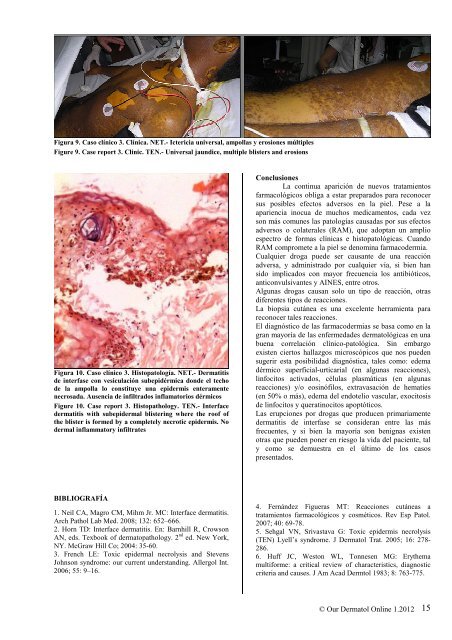
Figura 9. Caso clínico 3. Clínica. NET.- Ictericia universal, ampollas y erosiones múltiples<br />
Figure 9. Case report 3. Clinic. TEN.- Universal jaundice, multiple blisters and erosions<br />
Figura 10. Caso clínico 3. Histopatología. NET.- Dermatitis<br />
de interfase con vesiculación subepidérmica donde el techo<br />
de la ampolla lo constituye una epidermis enteramente<br />
necrosada. Ausencia de infiltrados inflamatorios dérmicos<br />
Figure 10. Case report 3. Histopathology. TEN.- Interface<br />
dermatitis with subepidermal blistering where the roof of<br />
the blister is formed by a completely necrotic epidermis. No<br />
dermal inflammatory infiltrates<br />
Conclusiones<br />
La continua aparición de nuevos tratamientos<br />
farmacológicos obliga a estar preparados para reconocer<br />
sus posibles efectos adversos en la piel. Pese a la<br />
apariencia inocua de muchos medicamentos, cada vez<br />
son más comunes las patologías causadas por sus efectos<br />
adversos o colaterales (RAM), que adoptan un amplio<br />
espectro de formas clínicas e histopatológicas. Cuando<br />
RAM compromete a la piel se denomina farmacodermia.<br />
Cualquier droga puede ser causante de una reacción<br />
adversa, y administrado por cualquier vía, si bien han<br />
sido implicados con mayor frecuencia los antibióticos,<br />
anticonvulsivantes y AINES, entre otros.<br />
Algunas drogas causan solo un tipo de reacción, otras<br />
diferentes tipos de reacciones.<br />
La biopsia cutánea es una excelente herramienta para<br />
reconocer tales reacciones.<br />
El diagnóstico de las farmacodermias se basa como en la<br />
gran mayoría de las enfermedades dermatológicas en una<br />
buena correlación clínico-patológica. Sin embargo<br />
existen ciertos hallazgos microscópicos que nos pueden<br />
sugerir esta posibilidad diagnóstica, tales como: edema<br />
dérmico superficial-urticarial (en algunas reacciones),<br />
linfocitos activados, células plasmáticas (en algunas<br />
reacciones) y/o eosinófilos, extravasación de hematíes<br />
(en 50% o más), edema del endotelio vascular, exocitosis<br />
de linfocitos y queratinocitos apoptóticos.<br />
Las erupciones por drogas que producen primariamente<br />
dermatitis de interfase se consideran entre las más<br />
frecuentes, y si bien la mayoría son benignas existen<br />
otras que pueden poner en riesgo la vida del paciente, tal<br />
y como se demuestra en el último de los casos<br />
presentados.<br />
BIBLIOGRAFÍA<br />
1. Neil CA, Magro CM, Mihm Jr. MC: Interface dermatitis.<br />
Arch Pathol Lab Med. 2008; 132: 652–666.<br />
2. Horn TD: Interface dermatitis. En: Barnhill R, Crowson<br />
AN, eds. Texbook of dermatopathology. 2 nd ed. New York,<br />
NY. McGraw Hill Co; 2004: 35-60.<br />
3. French LE: Toxic epidermal necrolysis and Stevens<br />
Johnson syndrome: our current understanding. Allergol Int.<br />
2006; 55: 9–16.<br />
4. Fernández Figueras MT: Reacciones cutáneas a<br />
tratamientos farmacológicos y cosméticos. Rev Esp Patol.<br />
2007; 40: 69-78.<br />
5. Sehgal VN, Srivastava G: Toxic epidermis necrolysis<br />
(TEN) Lyell’s syndrome. J Dermatol Trat. 2005; 16: 278-<br />
286.<br />
6. Huff JC, Weston WL, Tonnesen MG: Erythema<br />
multiforme: a critical review of characteristics, diagnostic<br />
criteria and causes. J Am Acad Dermtol 1983; 8: 763-775.<br />
© <strong>Our</strong> Dermatol <strong>Online</strong> 1.2012<br />
15