Amiloidosis cutánea primaria localizada nodular - Archivos ...
Amiloidosis cutánea primaria localizada nodular - Archivos ...
Amiloidosis cutánea primaria localizada nodular - Archivos ...
You also want an ePaper? Increase the reach of your titles
YUMPU automatically turns print PDFs into web optimized ePapers that Google loves.
Trabajos originales<br />
<strong>Amiloidosis</strong> <strong>cutánea</strong> <strong>primaria</strong><br />
<strong>localizada</strong> <strong>nodular</strong><br />
Presentación de un caso y revisión de la literatura<br />
María Cecilia Aguerópolis 1 , María Virginia Ferreira 1 , Mónica Recarte 2 y Marta Fritschy 3<br />
RESUMEN<br />
La amiloidosis <strong>cutánea</strong> <strong>primaria</strong> <strong>localizada</strong> designa a aquellas amiloidosis con afectación exclusivamente <strong>cutánea</strong>, sin afectación<br />
a otros niveles. La amiloidosis <strong>nodular</strong> es una forma rara de amiloidosis <strong>cutánea</strong> <strong>primaria</strong>. Se presenta como nódulos de color<br />
rojo-amarillentos de superficie brillante, generalmente asintomáticos.<br />
Presentamos un paciente de 62 años de edad, obeso mórbido, con antecedente de hipertensión, EPOC, cardiopatía isquémica<br />
y dislipemia. Presentaba múltiples placas eritemato-amarronadas, <strong>localizada</strong>s en tórax y abdomen de 12 años de evolución. La<br />
histopatología confirmó el diagnóstico de amiloidosis <strong>nodular</strong>. No se halló evidencia de enfermedad sistémica.<br />
Palabras clave: amiloidosis <strong>cutánea</strong>, <strong>nodular</strong>, <strong>primaria</strong><br />
ABSTRACT<br />
Primary localized cutaneous <strong>nodular</strong> amyloidosis. Case report and literature review<br />
Primary localized cutaneous amyloidosis refers to those amyloidosis with only skin involvement without affecting other levels.<br />
Nodular amyloidosis is a rare variant of primary cutaneous amyloidosis presenting asymptomatic red-yellowish nodules with<br />
bright surface. We report a morbidly obese 62-year-old male with a history of hypertension, COPD, ischemic heart disease<br />
and dyslipidemia presenting multiple erythematous brownish plaques, located in thorax and abdomen of 12 years of evolution.<br />
Histopathologic examination confirmed <strong>nodular</strong> amyloidosis diagnosis. Evidence of systemic disease was not found.<br />
Key words: cutaneous amyloidosis, <strong>nodular</strong>, primary<br />
► INTRODUCCIÓN<br />
La amiloidosis <strong>cutánea</strong> <strong>primaria</strong> <strong>localizada</strong> designa a<br />
aquellas amiloidosis con afectación exclusivamente <strong>cutánea</strong>,<br />
sin afectación a otros niveles 1 . La amiloidosis <strong>nodular</strong><br />
es una forma rara de amiloidosis <strong>cutánea</strong> <strong>primaria</strong>. El<br />
seguimiento periódico de estos pacientes es fundamental<br />
debido a la posibilidad de esta variante de amiloidosis de<br />
progresión a amiloidosis sistémica 1,2 .<br />
1 Alumnas de 2º año de la Carrera de Postgrado de Dermatología UNR Hospital “I Carrasco”<br />
2 Prof. Adjunta de Dermatología UNR - Coordinadora de la Carrera de Postgrado de Dermatología UNR<br />
3 Jefa del Servicio de Anatomía Patológica del Hospital “I Carrasco”<br />
División Dermatología. Hospital Intendente Carrasco. Rosario. Argentina.<br />
Recibido: 16-3-2012.<br />
Aceptado para publicación: 17-10-2012.<br />
► CASO CLÍNICO<br />
Varón de 62 años de edad, argentino, desempleado.<br />
Antecedentes personales: HTA, dislipemia, EPOC, cardiopatía<br />
isquémica y obesidad mórbida. Medicación habitual:<br />
enalapril 20 mg/día, amlodipina 5mg/día, atorvastatina<br />
20mg/día, bisoprolol 2,5 mg/día, ácido acetil salicilico<br />
200 mg/día, mononitrato de isosorbida 60 mg/día, aerosol<br />
inhalatorio de salbutamol-budesonide 2 veces /día.<br />
Arch. Argent. Dermatol. 63: 59-62, 2013<br />
59
60 Trabajos originales ► <strong>Amiloidosis</strong> <strong>cutánea</strong> <strong>primaria</strong> <strong>localizada</strong> <strong>nodular</strong><br />
Motivo de consulta: múltiples placas eritemato-amarronadas,<br />
de diferentes tamaños, levemente pruriginosas, de<br />
crecimiento lento, distribuidas en tórax y abdomen, de 12<br />
años de evolución.<br />
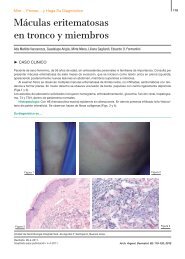
Examen físico: Placas eritemato-amarronadas infiltradas<br />
en tórax y abdomen, de tamaño que oscilaba entre 4 y<br />
13 cm de diámetro mayor, de bordes netos e irregulares y<br />
superficie brillante (Figs. 1, 2 y 3).<br />
Exámenes complementarios: Laboratorio general e inmunológico:<br />
GB 12700/mm3, GR 5.470.000/mm3, Hemoglobina<br />
16,3 gr/dl; Hematocrito 50%; Plaquetas 190.000/mm3;<br />
Velocidad de eritrosedimentación 19 mm/hora, glicemia<br />
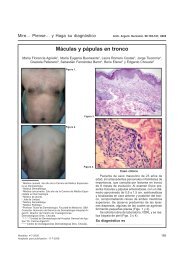
Fig. 1: Placas eritemato-amarronadas en tronco.<br />
Fig. 2: Placas múltiples en tronco.<br />
Fig. 3: Placas bien definidas, de bordes irregulares.<br />
104 mg%, proteínas totales 6,7 g%, uremia 41 mg%; uricemia<br />
5,4mg%; creatininemia 1 mg%; triglicéridos 223<br />
mg%; colesterol total 240 mg%; LDH 140 mg%; HDL 55<br />
mg%; TSH 5,26 uUI/ml, T4 9,6 ug/dl; Proteinograma por<br />
electroforesis leve aumento de alfa proteínas; VDRL no<br />
reactivo; Células LE negativo; FAN reactivo 1/100 patrón<br />
homogéneo, anti DNA no reactivo; orina completa y orina<br />
24 hs sin particularidades.<br />
Electrocardiograma: hipertrofia de ventrículo izquierdo.<br />
Ecocardiograma: Hipertrofia cardiaca leve, esclerosis de<br />
válvula aórtica.<br />
TAC Tórax: Opacidades que ocupan el espacio aéreo, en<br />
parches en el lóbulo medio. Bronquiectasias centrales en<br />
lóbulo medio. Pequeños lobulillos calcificados en la língula.<br />
Biopsia de piel: Epidermis ortoqueratótica. En dermis<br />
se observa depósitos <strong>nodular</strong>es de material amorfo, PAS<br />
positivo, de localización superficial y en dermis reticular<br />
media. Ausencia de células plasmáticas (Fig. 4). Test de<br />
Rojo Congo positivo (Fig. 5) y el examen con luz polarizada<br />
evidenció birrefringencia verde manzana (Fig. 6). El cuadro<br />
Fig. 4: PAS Positivo. En dermis material hialino dispuesto en nódulos.
Fig. 5: Rojo Congo Positivo.<br />
Fig. 6: Birrefringencia verde manzana en el examen con luz polarizada.<br />
histopatológico es compatible con amiloidosis <strong>nodular</strong>.<br />
Biopsia de grasa abdominal: Tejido cutáneo que incluye<br />
hipodermis, sin alteraciones de jerarquía. No se observa<br />
depósito amiloide.<br />
► COMENTARIO<br />
La amiloidosis es una enfermedad caracterizada por el<br />
depósito extracelular de amiloide en una o más localizaciones<br />
corporales, que puede llegar a afectar a todos los<br />
órganos. La sustancia amiloide es una proteína anómala,<br />
dispuesta en una red laxa con plegamiento de tipo ß.<br />
La amiloidosis <strong>localizada</strong> <strong>cutánea</strong> se diferencia de la<br />
amiloidosis sistémica en que los depósitos de amiloide se<br />
encuentran exclusivamente en la piel sin la participación<br />
de los órganos internos. Hay 3 subtipos de amiloidosis cu-<br />
María Cecilia Aguerópolis y colaboradores<br />
tánea <strong>primaria</strong>: liquenoide, macular y <strong>nodular</strong> 2 .<br />
La amiloidosis <strong>cutánea</strong> <strong>nodular</strong> <strong>primaria</strong> (ACNP) es la<br />
forma menos frecuente de amiloidosis. Es una forma inmunoglobulínica,<br />
<strong>cutánea</strong> y <strong>primaria</strong>; es decir, en la piel existe<br />
un clon de células plasmáticas que fabrican cadenas ligeras<br />
de inmunoglobulinas que degeneran a sustancia amiloide<br />
de tipo AL. Es por lo tanto considerado por algunos<br />
autores como un plasmocitoma extramedular 3 .<br />
La edad media de inicio es de 65 años. La enfermedad<br />
es dos veces más común en hombres que en las mujeres 4 .<br />
No se conoce predilección por ningún grupo étnico,<br />
aunque los informes de esta enfermedad aparecen en las<br />
regiones de América, y en la literatura europea 2 .<br />
Clínicamente se caracteriza por placas generalmente<br />
múltiples. redondeadas de tamaño variable, que van desde<br />
unos pocos milímetros hasta 6 u 8 cm de diámetro, de<br />
consistencia blanda o compacta, son bien definidas pero<br />
de bordes irregulares, y con una superficie brillante, lisa<br />
o rugosa. Las lesiones son discrómicas, algunas de ellas<br />
predominantemente de color marrón amarillento y otras<br />
eritematopurpúricas con áreas de un color similar a la piel<br />
adyacente. Las lesiones más antiguas se observan más infiltradas<br />
a la palpación y de aspecto <strong>nodular</strong> con aparición<br />
sucesiva de nuevas lesiones 1,3,4 .<br />
Las lesiones se localizan por orden de frecuencia en<br />
las piernas, cabeza, tronco y miembros superiores, comunicándose<br />
también casos esporádicos en lengua y genitales<br />
1 .<br />
El curso de la enfermedad ha demostrado ser benigno,<br />
pero hay casos reportados de ANCP con progresión a<br />
amiloidosis sistémica 2-5 . La ANCP puede evolucionar hacia<br />
un mieloma (7-50% de los casos, según las series), y progresar<br />
a una amiloidosis sistémica 1 .<br />
Algunos autores han establecido una asociación con<br />
enfermedades autoinmunes: síndrome de Sjögren, síndrome<br />
de CREST, cirrosis biliar <strong>primaria</strong>, lupus eritematoso<br />
sistémico, artritis reumatoide y esclerosis sistémica 2,3,5 .<br />
La evaluación sistémica inicial en pacientes con sospecha<br />
de amiloidosis <strong>nodular</strong> <strong>primaria</strong> <strong>localizada</strong> incluye<br />
hemograma completo, panel metabólico, radiografía de<br />
tórax, electrocardiograma, ecocardiograma, análisis de<br />
orina, electroforesis de proteínas séricas y de proteínas<br />
urinarias. Estos test son esenciales, ya que hasta un 40%<br />
de los pacientes con amiloidosis sistémica <strong>primaria</strong> pueden<br />
presentar hallazgos cutáneos idénticos a ANCP. La<br />
gamagrafía del componente P amiloideo del suero marcado<br />
radiactivamente con I 123, es utilizada para identificar<br />
tempranamente una amiloidosis sistémica, medir<br />
su extensión y como alternativa al seguimiento 2-6 . Debido<br />
a la posibilidad de progresión a amiloidosis sistémica la<br />
ANCP exige seguimiento continuo clínico y de laboratorio.<br />
El diagnóstico definitivo se basa en la demostración<br />
anatomopatológica de los depósitos amiloideos que se<br />
extienden desde la dermis papilar y reticular hasta el tejido<br />
celular subcutáneo. También puede haber depósitos<br />
alrededor de los anexos, los vasos sanguíneos y los adipocitos,<br />
formando los llamados “anillos amiloides” que se<br />
61
62 Trabajos originales ► <strong>Amiloidosis</strong> <strong>cutánea</strong> <strong>primaria</strong> <strong>localizada</strong> <strong>nodular</strong><br />
identifican por sus características tintoriales específicas,<br />
afinidad por el rojo congo y birrefringencia verde manzana<br />
en el examen de luz polarizada 1-6 . La biopsia de glándulas<br />
salivales accesorias es una prueba muy específica y sensible,<br />
positiva en casi el 100% de los casos. La biopsia<br />
por punción o biopsia quirúrgica de grasa abdominal es<br />
positiva en aproximadamente el 95% de los casos de amiloidosis<br />
sistémica <strong>primaria</strong> y en el 66% de los casos de<br />
amiloidosis sistémica secundaria. 3-7<br />
Las recomendaciones sobre el tratamiento de ANCP<br />
son muy variables ya que no existe tratamiento que demuestre<br />
mayor eficacia frente a los demás. La crioterapia,<br />
electrodesecación, curetaje, inyección de esteroides intralesional,<br />
escisión quirúrgica, radiación <strong>localizada</strong>, y el láser<br />
de CO2 han sido utilizados, pero la tasa de recurrencia<br />
local es alta con todas estas modalidades terapéuticas.<br />
Debido a la falta de eficacia del tratamiento, los médicos<br />
deberían centrarse en la supervisión de la progresión a<br />
amiloidosis sistémica y realizar una evaluación completa<br />
al menos una vez al año y cuando esté clínicamente indicado.<br />
El tratamiento sólo se recomienda si hay alguna<br />
molestia para el paciente o por razones estéticas 2-5 .<br />
► CONCLUSIÓN<br />
Desafortunadamente, aún no existe un tratamiento eficaz<br />
para esta entidad; sin embargo, es fundamental destacar<br />
la importancia del dermatólogo en el seguimiento de una<br />
enfermedad <strong>cutánea</strong> con posibilidad de progresión a amiloidosis<br />
sistémica.<br />
► BIBLIOGRAFÍA<br />
1. Feito-Rodríguez, M.; García-Macarrón, J.; Pagán-Muñoz, B.; Mariño-Enriquez,<br />
A.; Vidaurrázaga-Díaz y Arcaya, C.; Díaz-Díaz, R.M.;<br />
Casado Jiménez, M.: Disseminated <strong>nodular</strong> primary localizaded<br />
cutaneous amyloidosis. Actas Dermosifiliogr 2008; 99: 648-652.<br />
2. Schwendiman, MN.; Beachkofsky, TM.; Wisco, OJ.; Owens, NM.;<br />
Hodson, DS.: Primary cutaneous <strong>nodular</strong> amyloidosis: case report<br />
and review of the literature. Cutis 2009; 84: 87-92.<br />
3. Chavarría, E.; González-Carrascosa, M.; Hernanz, J.M.; Lecona,<br />
M.: <strong>Amiloidosis</strong> <strong>cutánea</strong> <strong>nodular</strong> <strong>primaria</strong> asociada a síndrome de<br />
Sjögren: presentación de un caso. Actas Dermosifiliogr 2005;<br />
96: 446-449.<br />
4. Modiano, P.: Amyloses cutanées. Ann Dermatol Venereol 2005;<br />
132: 62-70.<br />
5. Meijer, J.M.; Schonland, S.O.; Palladini, G.; Merlini, G.; Hegenbart,<br />
U.; Ciocca, O.; Perfetti, V.; Leijsma, M.K.; Bootsma, H.; Hazenberg,<br />
B.P.: Sjögren’s Syndrome and Localized Nodular Cutaneous<br />
Amyloidosis. Arthritis Rheum 2008; 58: 1992-1999.<br />
6. Lachmann, H.J.; Hawkins, P.N.: Systemic Amyloidosis. Curr Opin<br />
Pharmacol 2006; 6: 214-220.<br />
7. Black, M.M.; Albert, S.: <strong>Amiloidosis</strong>. Bolognia, J.L.; Jorizzo, J.L.;<br />
Mascaró, J.M. Dermatología, 1°Edición Elsevier España, 2004,<br />
págs.: 659-666.<br />
M.C. Aguerópolis<br />
Irazusta 1310 bis, Rosario, Santa Fe<br />
República Argentina<br />
cecilia-agueropolis@hotmail.com