การใช้ยาในผู้ป่วยโรคไต
การใช้ยาในผู้ป่วยโรคไต
การใช้ยาในผู้ป่วยโรคไต
Create successful ePaper yourself
Turn your PDF publications into a flip-book with our unique Google optimized e-Paper software.
การใช้ยาในผู ้ป่วยโรคไต<br />
Nephrotoxicity (พิษต่อไต)<br />
การเกิด adverse drug effects ต่อไต สามารถแบ่งออกได้เป็น 3 กลุ่มใหญ่ๆ ตามบริเวณหรือ<br />
โครงสร้างของไตที่ถูกท าลายหรือถูกผลกระทบจากยา<br />
1. Pre-renal: การลดเลือดที่ไปเลี ้ยงไต (reduced renal blood flow) ท าให้การท างานของไตลดลง เกิดจาก<br />
การใช้ยา เช่น cyclosporin, NSAIDs เป็นต้น<br />
2. Intrinsic: การท าลาย renal tissue โดยตรง (direct renal tissue damage) เช่น ยาบางชนิดที่มีผลไป<br />
ท าลาย glomerular ส่งผลให้เกิดภาวะ proteinuria หรือยาที่ไปท าลาย renal tubules โดยท าให้เกิดการอุด<br />
ตัน การท าให้เกิดรอยแผล<br />
3. Post-renal: การท าให้เกิดการอุดตันของท่อไต (outflow obstruction in ureters) เช่น ยากลุ่ม<br />
sulphonamides และ methotrexate ที่ท าให้เกิด ureteric damage จากการตกผลึกของยาในท่อไต<br />
ตารางที ่ 1 ยาที ่ก่อให้เกิดพิษต่อไต<br />
(Nephrotoxic drugs)
Drug Characteristics<br />
การขับออกจากร่างกายของยาท าได้โดย 3 วิธีทางคือ ทางไต ทางน ้าดี และทางปอด ยาที่จะถูก<br />
ผลกระทบจากการท างานของไตที่บกพร่องจะเป็นยาหรือเมทาโบไลต์ของยาที่มีคุณสมบัติขับถ่ายทาง<br />
ไตเป็นหลัก ซึ่งสามารถแบ่งออกเป็นกลุ่มใหญ่ได้ดังนี ้คือ<br />
1. High renal clearance, wide therapeutic index<br />
ยาที่ขับออกจากไตเป็นหลัก แต่มีช่วงการรักษาที่กว้าง เมื่อการท างานของไตลดลง จะพบว่ายา<br />
เหล่านี ้อาจเกิดการสะสมอยู่ในร่างกายได้นานหรือมากขึ ้น แต่บางชนิดไม่จ าเป็นต้องลดขนาดยา<br />
เช่น ยากลุ่ม penicillins หรือ cephalosporins<br />
2. High renal clearance, narrow therapeutic index<br />
ยาที่ขับออกจากไตเป็นหลัก และมีช่วงการรักษาแคบ เป็นยากลุ่มที่สามารถก่ออันตรายเมื่อระดับ<br />
ยาในเลือดสูงขึ ้น เนื่องจากไตขับยาออกได้ลดลง เช่น vancomycin, gentamicin ซึ่งเป็นยาที่<br />
ต้องการปรับลดขนาดในกรณที่การท างานของไตลดลง เพราะระดับยาในเลือดที่เพิ่มขึ ้นจะส่งผล<br />
ให้เกิดพิษหรืออาการข้างเคียงต่อหูและไตได้ และพิษหรืออันตรายจะเพิ่มขึ ้นหากใช้ร่วมกับยาอื่น<br />
ที่ขับออกทางไตเช่นกัน นอกจากนี ้ยังมียาอื่น ๆ ที่มี therapeutic index แคบและต้องปรับขนาด<br />
หากใช้ในผู ้ที่มีสมรรถภาพของไตลดลง เช่น digoxin, gabapentin, lithium, oral hypoglycemic<br />
agents และ allopurinol ดังสรุปแสดงไว้ในตารางที่ 2<br />
ตารางที ่ 2 ยาที ่ก่อให้เกิดพิษหรืออาการข้างเคียงเมื ่อการท างานของไตลดลง<br />
Digoxin<br />
Methotrexate<br />
Lithium<br />
platinum compounds (cisplatin, carboplatin)<br />
Metformin<br />
Sulphonylureas<br />
Allopurinol<br />
Gabapentin<br />
Aminoglycosides<br />
3. Low renal clearance, narrow therapeutic index<br />
ยาที่ขับทางไตน้อยแต่มีช่วงการรักษาแคบ ยากลุ่มนี ้แม้ว่าจะมีช่วงการรักษาแคบ แต่เป็นยาที่ขับ<br />
ออกจากร่างกายโดยผ่านระบบอื่นที่ไม่ใช่ไต เช่น ขับทางตับ ดังนั ้นจึงไม่จ าเป็นต้องลดขนาดยาใน<br />
กรณีที่ผู ้ป่ วยมีการท างานของไตบกพร่อง เช่น theophylline, phenytoin, carbamazepine เป็น<br />
ต้น<br />
4. Drugs that are titrated against response or a physiological parameter<br />
ยาที่ปรับขนาดโดยพิจารณาจากการตอบสนองต่อยา เช่น ยาลดความดันโลหิต ซึ่งมีทั ้งชนิดที่ขับ<br />
ทางไต (atenolol, ACEIs) หรือทางตับเป็นหลัก (propanolol, calcium channel blockers, alpha<br />
blockers) ซึ่งในทางปฏิบัติการเลือกใช้ยาเหล่านี ้อาจไม่จ าเป็นต้องพิจารณาถึงความแตกต่างดังกล่าว
เนื่องจากยาที่ถูกเลือกใช้เหล่านี ้มักจะเริ่มต้นในขนาดต ่าและค่อยๆ เพิ่มขนาดขึ ้นโดยดูจากการ<br />
ตอบสนองหรือผลข้างเคียงของยา เช่น การใช้ ACEIs ในผู ้ป่ วยความดันโลหิตสูงจะพิจารณาจาก<br />
evidence based, cost, indications, contraindications และ management guidelines เป็นหลัก<br />
มากกว่า<br />
5. Single and initial doses<br />
การให้ยาที่เป็น single dose โดยมากมักไม่ก่อให้เกิดปัญหาหรืออันตรายต่อผู ้ป่ วยโรคไต แม้ใน<br />
กรณีของยาที่มีช่วงการรักษาแคบ เนื่องจากยาจะมีการสะสมในร่างกายที่น้อยมาก เช่นเดียวกับ<br />
การให้ยาใน dose แรก หรือที่เรียกว่า initial dose ของยาปฏิชีวนะบางชนิดซึ่งไม่ควรปรับลด<br />
ขนาดลงเนื่องจากจะท าให้ระดับยาต ่ากว่าที่ต้องการในการรักษาหรือใช้เวลานานกว่าจะได้ ระดับ<br />
ยาที่ต้องการ เช่น การให้ teicoplanin ในผู ้ป่ วยไตบกพร่องซึ่งความถี่ของการให้ยาคือ ทุก 72<br />
ชั่วโมง หากให้ initial dose ลดขนาดลงจะท าให้ระดับยาต ่าและต้องใช้เวลานานกว่าจะได้ระดับ<br />
ยาที่ต้องการ เป็นต้น<br />
6. Other drugs<br />
Opioids และ benzodiazepines โดยมากจะถูกเมทาโบไลต์ผ่านตับ และไม่เกิดพิษต่อไต อย่างไร<br />
ก็ตาม metabolites ของสารเหล่านี ้สามารถออกฤทธิ์เป็นรูป active form และท าให้เกิดพิษได้<br />
ดังนั ้นจึงควรใช้อย่างระวังในผู ้ป่ วยโรคไต<br />
NSAIDs ส่วนมากขับออกทางไตแต่สามารถก่อให้เกิด acute renal failure โดยเฉพาะอย่างยิ่งใน<br />
ผู ้ที่มี pre-existing renal impairment ดังนั ้นจึงควรใช้อย่างระวังในผู ้ที่มี underlying renal<br />
problems เพราะอาจท าให้เกิดทั ้งพิษต่อไตและเกิดผลข้างเคียงมีเลือดออกในทางเดินอาหาร<br />
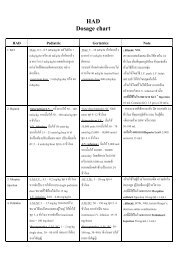
4 Creatinine Clearance (CrCl) Dosage Adjustment for Varying Degrees of Renal Dysfunction<br />
Drug<br />
% Removed by<br />
Renal Clearance<br />
CrCl<br />
50–79 ml/min<br />
CrCl<br />
30–49 ml/min<br />
CrCl<br />
10–29 ml/min<br />
CrCl<br />
75% 100mg q24h 100mg q24h 100mg q72h 100mg q7days none<br />
Ampicillin 50 to 75% 1g q6h 1g q8h 1g q12h 1g q12-24h 1 dose<br />
Amp/sulbactam 50 to 75% 1.5-3g q6-8h 1.5-3g q6-8h 1.5-3g q12h 1.5-3g q24h 1 dose<br />
Aztreonam 50 to 75% 1-2g q8h 1-2g q8h 1-2g q12h 1-2g q24h 1/8 dose<br />
Cefaclor > 75% 500mg q8h 500mg q8h 250mg q8h 250mg q8h 250mg<br />
Cefazolin > 75% 1g q8h 1g q12h 500mg q12h 1g q24-48h 0.5-1g<br />
Cefepime > 75% 0.5-2g q12h** 0.5-2g q24h 0.5-1g q24h 0.25-0.5g q24h 1 dose<br />
Cefotaxime 25 to 75% 1-2g q8-12h 1-2g q8-12h 1-2g q12h 1-2g q24h 1g<br />
Cefoxitin > 75% 1-2g q6-8h 1-2g q8-12h 1-2g q12-24h 1-2g q24-48h 1-2g<br />
Cefpodoxime > 75% 100-200mg q12h 100-200mg q12h 100-200mg q24h 100-200mg q24h none
Ceftazidime > 75% 1-2g q8-12h 1-2g q12h 1-2g q24h 1-2g q48h 1g<br />
Cefuroxime > 75% 0.75-1.5g q8h 0.75g q8h 0.75g q12h 0.75g q24h 1 dose<br />
Cephalexin > 75% 250-500mg q6h 250-500mg q8h 250-500mg q12h 250-500mg q12h 1 dose<br />
Cimetidine (iv/po) 50 to 75% 300mg q6-8h 300mg q12h 300mg q24h 300mg q24h none<br />
Ciprofloxacin (po) 50 to 75% 500-750mg q12h 500-750mg q12h 500-750mg q24h 500mg q24h none<br />
Ciprofloxacin (iv) 50 to 75% 200-400mg q12h 200-400mg q12h 200-400mg q24h 200mg q24h none<br />
Famotidine (iv/po) 50 to 75% 20mg q12h 20mg q12h 20mg q12h 20mg q24h none<br />
Fluconazole 50 to 75% 100-400mg q24h 100-400mg q24h 50-200mg q24h 50-100mg q24h 1 dose<br />
Drug<br />
% Removed by<br />
Renal Clearance<br />
CrCl<br />
50–79 ml/min<br />
CrCl<br />
30–49 ml/min<br />
CrCl<br />
10–29 ml/min<br />
CrCl<br />
75% 37.5mg/kg q6h 37.5mg/kg q12h 37.5mg/kg q18h 37.5mg/kg q24h 1 dose<br />
Gancyclovir 50 to 75% 2.5mg/kg q12h 2.5mg/kg q24h 1.25mg/kg q24h 1.25mg/kg q48-<br />
96h<br />
1 dose<br />
Imipenem/cilastat. 50 to 75% 500mg q6h 500mg q8h 500mg q12h 250mg q12h 1 dose<br />
Levofloxacin > 75% 500mg q24h 250mg q24h 250mg q36h 250mg q48h 250mg<br />
Nizatadine (treat) 50 to 75% 150mg q12h 150mg q24h 150mg q24h 150mg q24h unknown<br />
Nizatadine (maint) 50 to 75% 150mg q12h 150mg q48h 150mg q48h 150mg q72h unknown<br />
Penicillin 50 to 75% 2mU q4h 1.5mU q4h 1mU q4h 0.5mU q4h 0.5mU<br />
Pentamidine < 25% 4mg/kg q24h 4mg/kg q24-36h 4mg/kg q24-36h 4mg/kg q48h none<br />
Piperacillin 50 to 75% 3-4g q4-6h 3-4g q8h 3-4g q8-12h 3-4g q12h 1g dose<br />
Pip/tazocactam 50 to 75% 3.375-4.5g q6h 2.25-3.375g q6h 2.25g q6-8h 2.25g q8h 0.75gdose<br />
Ranitidine (po) 50 to 75% 150mg q12h 150mg q24h 150mg q24h 150mg q24h 1/2 dose<br />
Ranitidine (iv) 50 to 75% 50mg q8h 50mg q18-24h 50mg q24h 50mg q24h 1/2 dose<br />
TMP/SMZ (iv/po) 25 to 75% normal dose normal dose 1/2 normal dose 1/2 normal q24 1 dose<br />
Tetracycline 50 to 75% 500mg q6h 500mg q8-12h avoid use avoid use none<br />
Ticarcillin/clav > 75% 3.1g q6h 3.1g q6-8h 3.1g q8-12h 3.1g q12h 1 dose<br />
#HD = Hemodialysis<br />
**adjust when CrCl falls below 60ml/min<br />
If creatinine clearance is > 80 ml/min, use normal dose<br />
CrCl=(140-age) (IBW in kg)<br />
72 (serum Cr)<br />
*multiply by 0.85 for females