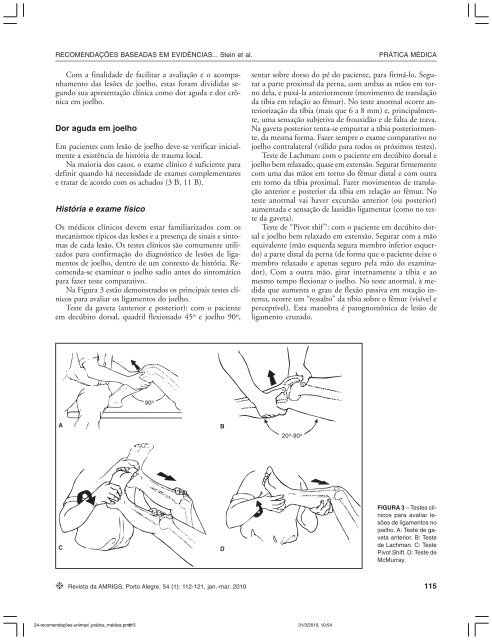
RECOMENDAÇÕES BASEADAS EM EVIDÊNCIAS... Stein et al.PRÁTICA MÉDICACom a finalida<strong>de</strong> <strong>de</strong> facilitar a avaliação e o acompanhamentodas lesões <strong>de</strong> joelho, estas foram divididas segundosua apresentação clínica como dor aguda e dor crônica<strong>em</strong> joelho.Dor aguda <strong>em</strong> joelhoEm pacientes com lesão <strong>de</strong> joelho <strong>de</strong>ve-se verificar inicialmentea existência <strong>de</strong> história <strong>de</strong> trauma local.Na maioria dos casos, o exame clínico é suficiente para<strong>de</strong>finir quando há necessida<strong>de</strong> <strong>de</strong> exames compl<strong>em</strong>entarese tratar <strong>de</strong> acordo com os achados (3 B, 11 B).História e exame físicoOs médicos clínicos <strong>de</strong>v<strong>em</strong> estar familiarizados com osmecanismos típicos das lesões e a presença <strong>de</strong> sinais e sintomas<strong>de</strong> cada lesão. Os testes clínicos são comumente utilizadospara confirmação do diagnóstico <strong>de</strong> lesões <strong>de</strong> ligamentos<strong>de</strong> joelho, <strong>de</strong>ntro <strong>de</strong> um contexto <strong>de</strong> história. Recomenda-seexaminar o joelho sadio antes do sintomáticopara fazer teste comparativo.Na Figura 3 estão d<strong>em</strong>onstrados os principais testes clínicospara avaliar os ligamentos do joelho.Teste da gaveta (anterior e posterior): com o paciente<strong>em</strong> <strong>de</strong>cúbito dorsal, quadril flexionado 45 o e joelho 90 o ,sentar sobre dorso do pé do paciente, para firmá-lo. Segurara parte proximal da perna, com ambas as mãos <strong>em</strong> torno<strong>de</strong>la, e puxá-la anteriormente (movimento <strong>de</strong> translaçãoda tíbia <strong>em</strong> relação ao fêmur). No teste anormal ocorre anteriorizaçãoda tíbia (mais que 6 a 8 mm) e, principalmente,uma sensação subjetiva <strong>de</strong> frouxidão e <strong>de</strong> falta <strong>de</strong> trava.Na gaveta posterior tenta-se <strong>em</strong>purrar a tíbia posteriormente,da mesma forma. Fazer s<strong>em</strong>pre o exame comparativo nojoelho contralateral (válido para todos os próximos testes).Teste <strong>de</strong> Lachman: com o paciente <strong>em</strong> <strong>de</strong>cúbito dorsal ejoelho b<strong>em</strong> relaxado, quase <strong>em</strong> extensão. Segurar firm<strong>em</strong>entecom uma das mãos <strong>em</strong> torno do fêmur distal e com outra<strong>em</strong> torno da tíbia proximal. Fazer movimentos <strong>de</strong> translaçãoanterior e posterior da tíbia <strong>em</strong> relação ao fêmur. Noteste anormal vai haver excursão anterior (ou posterior)aumentada e sensação <strong>de</strong> lassidão ligamentar (como no testeda gaveta).Teste <strong>de</strong> “Pivot shif”: com o paciente <strong>em</strong> <strong>de</strong>cúbito dorsale joelho b<strong>em</strong> relaxado <strong>em</strong> extensão. Segurar com a mãoequivalente (mão esquerda segura m<strong>em</strong>bro inferior esquerdo)a parte distal da perna (<strong>de</strong> forma que o paciente <strong>de</strong>ixe om<strong>em</strong>bro relaxado e apenas seguro pela mão do examinador).Com a outra mão, girar internamente a tíbia e aomesmo t<strong>em</strong>po flexionar o joelho. No teste anormal, à medidaque aumenta o grau <strong>de</strong> flexão passiva <strong>em</strong> rotação interna,ocorre um “ressalto” da tíbia sobre o fêmur (visível eperceptível). Esta manobra é patognomônica <strong>de</strong> lesão <strong>de</strong>ligamento cruzado.ABCD90 o 20 o -90 o FIGURA 3 – Testes clínicospara avaliar lesões<strong>de</strong> ligamentos nojoelho. A: Teste <strong>de</strong> gavetaanterior. B: Teste<strong>de</strong> Lachman. C: TestePivot Shift. D: Teste <strong>de</strong>McMurray.Revista da AMRIGS, Porto Alegre, 54 (1): 112-121, jan.-mar. 2010 11524-recomendações-unimed_prática_médica.pmd 11531/3/2010, 10:54
RECOMENDAÇÕES BASEADAS EM EVIDÊNCIAS... Stein et al.PRÁTICA MÉDICATeste <strong>de</strong> McMurray: com o paciente <strong>em</strong> <strong>de</strong>cúbito dorsal.Segurar a parte distal da perna e flexionar passivamenteo joelho até o máximo possível <strong>de</strong> flexão, girando interna eexternamente a perna e o fêmur. No teste anormal, o pacientesente dor (e eventualmente percebe-se um “clic”) àmedida que aumenta o grau <strong>de</strong> flexão. Geralmente a lesãodo menisco medial (mais frequente) é mais perceptível <strong>em</strong>rotação externa da perna e a do lateral <strong>em</strong> interna.A acurácia das manobras diagnósticas foi estudada <strong>em</strong>uma revisão sist<strong>em</strong>ática na qual se concluiu que um examecombinado, utilizando várias manobras, teve um <strong>de</strong>s<strong>em</strong>penhomelhor do que manobras isoladas (Tabela 1). O examecombinado para avaliar ruptura do ligamento cruzado anteriorrealizado pelo ortopedista t<strong>em</strong> alta probabilida<strong>de</strong> <strong>de</strong>sucesso diagnóstico, ou seja, é altamente preditivo, comrazão <strong>de</strong> probabilida<strong>de</strong> (RP) * positiva <strong>de</strong> 25 e uma RP negativa<strong>de</strong> 0,04. Da mesma maneira, o exame combinadopara avaliar a ruptura do ligamento cruzado posterior t<strong>em</strong>uma RP positiva <strong>de</strong> 21 e uma RP negativa <strong>de</strong> 0,05.Quando há dor aguda e história <strong>de</strong> trauma no joelho,<strong>de</strong>ve-se avaliar a possibilida<strong>de</strong> <strong>de</strong> fratura utilizando as regrasclínicas <strong>de</strong> Ottawa para <strong>de</strong>cidir o <strong>em</strong>prego <strong>de</strong> examesradiológicos, consi<strong>de</strong>rando existir uma ou mais das seguintescondições:1. Ida<strong>de</strong> maior 55 anos.2. Dor na região da cabeça da fíbula ou na patela.3. Incapacida<strong>de</strong> <strong>de</strong> dar quatro passos s<strong>em</strong> apoio (admitesealguma claudicação).4. Incapacida<strong>de</strong> <strong>de</strong> flexionar o joelho até 90 graus.Essas regras têm sensibilida<strong>de</strong> <strong>de</strong> 100%, especificida<strong>de</strong><strong>de</strong> 0,49 (IC 95%=0,46-0,52), razão <strong>de</strong> probabilida<strong>de</strong> positiva<strong>de</strong> 1,96 (IC 95%=1,92-1,99) e razão <strong>de</strong> probabilida<strong>de</strong>negativa <strong>de</strong> 0,11 (IC 95%=0,006 –0,18) (2).Quando a história sugere lesão potencial <strong>de</strong> menisco ou<strong>de</strong> ligamento, o exame físico é mo<strong>de</strong>radamente sensível(menisco, 87%; ligamento cruzado anterior, 74%; e ligamentocruzado posterior, 81%) e altamente específico (menisco,92%; ligamento cruzado anterior, 95%; e ligamentocruzado posterior, 95%) (2). Comparando-se o exame físicocom a RM, essa é mais sensível para ruptura <strong>de</strong> ligamentose lesões <strong>de</strong> meniscos, mas menos específica. Na ruptura<strong>de</strong> menisco a dor articular apresenta sensibilida<strong>de</strong> <strong>de</strong> 75%,com especificida<strong>de</strong> <strong>de</strong> 27%, enquanto testes específicoscomo o teste <strong>de</strong> McMurray têm alta especificida<strong>de</strong>, 97%, epouca sensibilida<strong>de</strong>, 52% (3 B).É importante salientar que a sensibilida<strong>de</strong> e a especificida<strong>de</strong>são medidas a partir da comparação com um padrãoouro. Se o padrão ouro evi<strong>de</strong>ncia alterações anatomofuncionaisque não tenham repercussão clínica e que não necessit<strong>em</strong>intervenção, um teste clínico po<strong>de</strong> parecer menos sensível doque realmente é na prática. Por ex<strong>em</strong>plo, o teste <strong>de</strong> McMurraypo<strong>de</strong> parecer pouco sensível se comparado a uma RM; entretanto,muitas alterações pequenas <strong>de</strong>tectadas pela RM não necessitamintervenção. Apenas consi<strong>de</strong>rando as lesões maiores eque realmente necessitam tratamento cirúrgico, o teste <strong>de</strong>McMurray po<strong>de</strong> ser muito mais sensível do que parece.O exame clínico possui valor preditivo negativo alto obastante para se recomendar manejo conservador para ospacientes cujo exame físico é negativo para lesões ligamentaresou <strong>de</strong> meniscos. Os testes quando realizados por médicosclínicos gerais têm menor acurácia.O diagnóstico diferencial <strong>de</strong> dor aguda por exacerbação<strong>de</strong> osteoartrite é realizado pelos achados clínicos (ida<strong>de</strong> maiordo que 50 anos, rigi<strong>de</strong>z matinal maior do que 30 minutos,crepitação, alargamento ósseo) com sensibilida<strong>de</strong> <strong>de</strong> 89% eespecificida<strong>de</strong> <strong>de</strong> 88% para artrite crônica (12 B). O Rx,nesses casos, aumenta a sensibilida<strong>de</strong> diagnóstica, mas nãoa especificida<strong>de</strong>.Dor crônica <strong>em</strong> joelhoHá situações <strong>em</strong> que o esclarecimento da causa da dor nojoelho po<strong>de</strong> ser d<strong>em</strong>orado. Se não houver história <strong>de</strong> lesãoaguda, a causa mais comum é a sobrecarga, especialmenteTABELA 1 – Acurácia das manobras <strong>de</strong> exame físico no diagnóstico das lesões ligamentares e <strong>de</strong> meniscoManobra Sensibilida<strong>de</strong> Especificida<strong>de</strong> RP positivo (IC 95%) RP negativo (IC 95%)Ruptura LCAExame físico combinado 82% 94% 25 (2,1-306) 0,04 (0,01-0,48)Sinal da gaveta anterior 62% 67% 3,8 (0,7-22,0) 0,30 (0,05-1,5)Teste <strong>de</strong> Lachman 84% 100% 42,0 (2,7-651,0) 0,1 (0,0-0,4)Teste lateral “pivot shift” 38% Não relatado _ _Ruptura LCPExame físico combinado 91% 98% 21,0 (2,1-205,0) 0,05 (0,01-0,50)LCA – ligamento cruzado anterior; LCP – ligamento cruzado posterior; IC – intervalo <strong>de</strong> confiança; RP – razão <strong>de</strong> probabilida<strong>de</strong>. Solomen DH, Simel DL, BatesDW, et al. Does this patient have a torn meniscus or ligament of knee? JAMA 2001; 286:1610.*RP – razão <strong>de</strong> probabilida<strong>de</strong> é quando é mais provável <strong>de</strong> o indivíduoter a doença (teste positivo) ou não ter a doença (teste negativo).116 Revista da AMRIGS, Porto Alegre, 54 (1): 112-121, jan.-mar. 201024-recomendações-unimed_prática_médica.pmd 11631/3/2010, 10:54