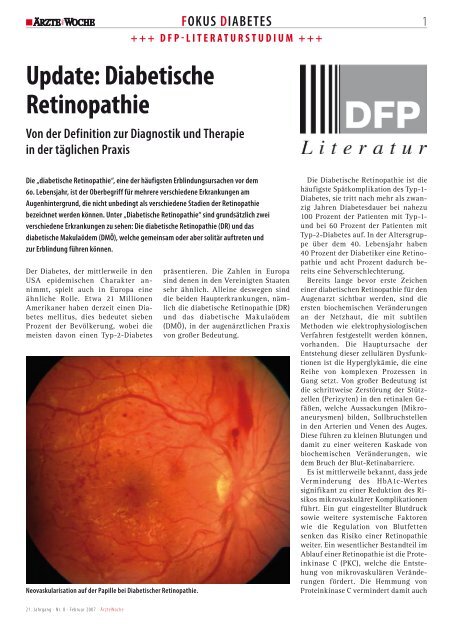
Update: Diabetische Retinopathie
Update: Diabetische Retinopathie
Update: Diabetische Retinopathie
- Keine Tags gefunden...
Erfolgreiche ePaper selbst erstellen
Machen Sie aus Ihren PDF Publikationen ein blätterbares Flipbook mit unserer einzigartigen Google optimierten e-Paper Software.
fokus diabetes+ + + D F P - L i t e r a t u r s t u d i u m + + +terter Pupille (Mydriasis) zu erkennen,weswegen weitere Untersuchungen inder Regel kaum nötig sind. Die Notwendigkeiteiner Fluoreszenzgiographieist in Ausnahmefällen gegeben, stelltjedoch keine Routineuntersuchung beiPatienten mit Diabetes dar. Anderssieht es bei der OCT (Optical CoherenceTomography) Untersuchung aus, mitder eine diabetische Makulopathienicht nur diagnostiziert, sondern auchder Verlauf nach Therapie dokumentiertwerden kann. Dieses OCT ist nichtinvasiv – im Gegensatz zur Fluoreszenzangiographie– und relativ raschdurchführbar. Eine große Anzahlneuer OCT-Geräte, die allerdings sehrteuer sind, werden seit kurzem angeboten.Der Preis verhindert leider einenweit verbreiteten Einsatz.TherapieDie beste Therapie bleibt die Vermeidungdes Diabetes, dies gilt für DR undDMÖ. Die Stoffwechselverbesserung istdas nächste Ziel, hierbei gelten die Reduktiondes HbA1c sowie die Regulationdes Fettstoffwechsels als Maxime.Der Einsatz von ACE–Hemmern istumstritten. Unabhängig davon sollteaber der Blutdruck entsprechendgesenkt werden. Steroide sind, lokalangewandt (intravitreal), eine Möglichkeit,vorübergehend den Visus zuverbessern und eine anatomische Reduktionder Netzhautdicke zu erzielen,allerdings bei relativ hohem Risiko,weitere Komplikationen wie Glaukomoder Katarakt zu induzieren.Laserkoagulation undVitrektomieNach wie vor ist die wichtigsteTherapie die Laserkoagulation, gefolgtvon der Vitrektomie, bei der über zweibis vier kleine Schnitte in der parsplana der Glaskörper samt Glaskörpergrenzmembranentfernt wird, um dieTraktionen zu entfernen und gleichzeitigdie Sauerstoffversorgung an derNetzhaut zu erhöhen.Die jahrelange Diskussion, welcherWellenlänge bei der Laserkoagulationdiabetischer Veränderungen der Vorzuggegeben werden sollte, ist aufgrundjüngster Studien beendet. Heute wirdDiese Abbildung zeigt klassische harte Exsudate eines <strong>Diabetische</strong>n Makulaödems.durchwegs eine Wellenlänge von 532nm verwendet, welche von Festkörperlasernemittiert wird. Dies hat den Vorteileiner hohen Absorption im Zielorgan,dem retinalem Pigmentepithel,bei gleichzeitig geringerem Verschleiß,da Laserröhren mit Kühlbedarf nichtmehr notwendig sind.<strong>Diabetische</strong> <strong>Retinopathie</strong>Die Indikation zur panretinalenLaserkoagulation ist bei Augen mit„Proliferativer <strong>Diabetische</strong>r <strong>Retinopathie</strong>“(PDR) mit und ohne Glaskörperblutungenoder präretinalen Blutungengegeben. Bei PDR am Partnerauge istebenfalls eine frühe Laserbehandlungnotwendig. Keine Indikation bestehtbei milder bis mäßig schwererN(icht)PDR. Ebenso wenig bei mäßigschwerer bis schwerer NPDR mitCotton-Wool Herden mit intraretinalenHämorrhagien und Venous beading.Eine bedingte Indikation zur Laserkoagulationbesteht bei schwerer NPDR(ETDRS) (4-2-1 Regel) mit einem derfolgenden Kriterien: schwere intraretinaleHämorrhagien in allen vierQuadranten, Venous beading in zweiQuadranten und mehr als vier IRMA(Intra-Retinale Mikrovaskuläre Anomalienals Folge retinaler Kapillarverschlüsse)in einem Quadrant.Die Entscheidung, ob bei Glaskörperblutung,traktiver Ablatio (Retinaablösungdurch Zug von innen) und/oderRubeosis iridis (Gefäßneubildungenauf der Iris) noch eine Laserbehandlungoder bereits eine Vitrektomie durchgeführtwerden soll, muss individuellentschieden werden. Die Durchführungeiner Ultraschalluntersuchung bei fehlendemFunduseinblick ist gerade beiDiabetikern obligat und kann die Wahlder Therapie entscheidend beeinflussen.Die Nebenwirkungen der Laserbehandlungsind jedoch nicht gering,weswegen eine strenge, dokumentierteIndikationsstellung essentiell ist!Die wichtigsten Nebenwirkungennach panretinaler (was etwa 1.000Koagulate mit einem Durchmesser vonetwa 500 μm pro Auge bedeutet)Laserkoagulation sind vor allem vermindertesDunkelsehen und einedeutliche Gesichtsfeldeinschränkung,die unter Umständen zum Verlust des2 1 . J a h r g a n g · N r. 8 · F e b r u a r 2 0 0 7 · Ä r z t e Wo c h e
fokus diabetes+ + + D F P - L i t e r a t u r s t u d i u m + + +O p h t h a l m o l o g i s c h e K o n t r o l l e n i n d e r b e t r e u u n g v o n p a t i e n t e n m i t d i a b e t e s m e l l i t u sAugenuntersuchungVisus, Vorderabschnitt, Tonometrie,Fundi in Mydriasis, optional FotodokumentationPath. BefundMakula RetinaKein Befund Kontrolle *)in 12 Monaten*) bei suffizienter metabolischer KontrolleKein KSMÖKlin. sign.MakulaödemKSMÖnur MAMA und andere,aber < 4-2-14-2-1 RegelProlif. DRPohne GK-Blutungohne TraktionsamotioProlif. DRPmit rez. GZ-Blutungund/oder AmotioKontrolle wie<strong>Retinopathie</strong>Fluo-Angio+ OCTKontrolle in12 MonatenKontrolle in6 MonatenoptionalFluo-AngioKSMÖ ohneGK-TraktionKSMÖ mitGK-Traktionoptional lockerepanretinale Photokoagulationvolle PRPVitrektomiefokaler Laser± ivtr. TherapieVitrektomieKontrollealle 3 MonateKontrollealle 3 MonateDie <strong>Diabetische</strong> <strong>Retinopathie</strong> (DRP) führt erst in fortgeschrittenen Stadien zu einer Sehverschlechterung, daher müssen regelmäßige ophthalmologischeKontrollen auch bei Beschwerdefreiheit eingehalten werden, um Frühstadien der DRP rechtzeitig erkennen zu können. Das Schema zeigt einenklaren Arbeitsablauf für die Betreuung von Patienten mit diabetischen Augenveränderungen. KSMÖ=klinisch signifikante Makulaödem,MA=Mikroaneurysmen, GK=Glaskörper, Fluo-Angio=Fluoreszenzangiographie, OCT=optische Kohärenzangiographie, ivtr.=intravitreal.Führerscheins führen kann. Zusätzlichkann ein bestehendes Makulaödemexazerbieren, sofern es nicht vorherentsprechend behandelt wurde.<strong>Diabetische</strong>s MakulaödemDie Therapie des DMÖ ist ähnlichstrukturiert. Die Regulation von Blutglukose(HbA1C), Blutdruck und Lipidstoffwechselsind als erster Schritt zusetzen. War aber die Laserkoagulationbis vor kurzem die einzige Therapie mitgutem Erfolg bei fokalem Ödem, so istheute die Vitrektomie bei diffusemÖdem eine Standardindikation geworden.Sofern mittels OCT ein zentralanliegender Glaskörper bei diffusemÖdem entdeckt wird, ist die primäreVitrektomie, gestützt durch zahlreichePublikationen, die Therapie der Wahl,wobei wesentlich ist, die bestehendeanliegende Membran von der Netzhautzu lösen und zu entfernen.Die Vitrektomie, die sich in den letztenJahren deutlich verändert hat,wurde nun von 20-gauge Durchmesser(0.8mm) für die Instrumente auf25 gauge und 23 gauge (0.6mm)Durchmesser reduziert, wodurch dasAuge weniger traumatisiert wird.Durch die Trokare, die in selbst schließendeschräge Wundkanäle gesetztwerden, ist ein Nahtverschluss nichtmehr nötig, ein Abpräparieren derBindehaut ist überflüssig geworden.Allerdings ist der Zeitgewinn beiKonstruktion des Zugangs und fehlendemmechanischem Wundverschlussdurch geringere Rohrstärkeausgeglichen, womit bei geringeremTrauma der Zeitbedarf ident gebliebenist. Die forschreitende Miniaturisierungin der Ophthalmochirurgie, diebereits ein hohes Maß erreicht hat, istjedoch absehbar nicht zu stoppen.Intravitreale InjektionenDie intravitreale Triamcinoloninjektionsowie die intravitreale Gabe2 1 . J a h r g a n g · N r. 8 · F e b r u a r 2 0 0 7 · Ä r z t e Wo c h e
fokus diabetes+ + + D F P - L i t e r a t u r s t u d i u m + + +von VEGF-Hemmern oder eventuellbeide Therapien gemeinsam stellenden derzeit letzten Stand der Behandlungdar. Eine mittlerweile große Zahlvon Studien und Kasuistiken sowieeigene Ergebnisse ergeben ein durchwegserfolgversprechendes Konzept.Auch die alleinige Verabreichungder verschiedenen VEGF-Hemmer,welche bei der feuchten altersbedingtenMakuladegeneration (AMD)erfolgreich und zugelassen verwendetwerden, bewirkt einerseits einegewisse Reduktion neu gebildeterGefäße, andererseits auch eine Verbesserungdes diabetischen Makulaödems.Prospektive klinische Studien mitLucentis® sowie auch Macugen®, denbeiden für die AMD zugelassenenVEGF-Hemmern, wurden bei diabetischenNetzhautveränderungengestartet. Eindeutige Ergebnisse stehenallerdings noch aus und müssen anhandpharmakologischer Studien auchsehr differenziert betrachtet werden.Inwieweit die aktuelle, intravitrealeApplikation bei einer intraokulärenWirkungsdauer von maximal zwei bisdrei Monaten eine Lösung in Hinsichtauf diabetische Spätkomplikationendarstellt, ist noch unbeantwortet. Danoch zu wenige Daten vorhanden sind(sowohl für Macugen® und Lucentis®sowie auch für den monoklonalenAntikörper Bevacizumab), für die Anwendungals Monotherapie ebenso wiein Kombination mit Steroiden, kannman diese Substanzen nicht als „stateof the art“ empfehlen.Trotz dieser Vielzahl teilweise sehreffektiver Therapien ist die Einsichtdes Patienten zur Mitarbeit und Verbesserungseines Zustandes essentiellfür den Erfolg unserer Bemühungen. •Quelle:M. Stur et al., Spektrum der Augenheilkunde(2006) 20/5: 226-233(Praxis-Richtlinien der ÖsterreichischenDiabetesgesellschaft, <strong>Update</strong> Juni 2006,Diagnose, Therapie und Verlaufskontrolleder diabetischen Augenerkrankung)Autor:Prof. Dr. Gerhard KieselbachUniv.-Klinik für Augenheilkunde, InnsbruckLecture Board:Prof. Dr. Monika Lechleitner, Präsidentin der ÖDG, TirolProf. Dr. Susanne Binder, WienProf. Dr. Michael Stur, WienHerausgeber: Österreichische Diabetes Gesellschaft2 1 . J a h r g a n g · N r. 8 · F e b r u a r 2 0 0 7 · Ä r z t e Wo c h e