Gedanken zur Fehler- und Sicherheitskultur in deutschen - Medical ...
Gedanken zur Fehler- und Sicherheitskultur in deutschen - Medical ...
Gedanken zur Fehler- und Sicherheitskultur in deutschen - Medical ...
Sie wollen auch ein ePaper? Erhöhen Sie die Reichweite Ihrer Titel.
YUMPU macht aus Druck-PDFs automatisch weboptimierte ePaper, die Google liebt.
Notfall Rettungsmed 2011<br />
DOI 10.1007/s10049-011-1439-7<br />
© Spr<strong>in</strong>ger-Verlag 2011<br />
Fallpräsentation<br />
Anfang Januar wurde e<strong>in</strong>e 63-jährige Patient<strong>in</strong><br />
am frühen Vormittag durch den<br />
Hausarzt wegen Verdachts auf e<strong>in</strong> Schädel-Hirn-Trauma<br />
nach Synkope <strong>in</strong> e<strong>in</strong>e<br />
chirurgische Notaufnahme e<strong>in</strong>gewiesen.<br />
Die Patient<strong>in</strong> verspürte seit zwei Tagen<br />
Gliederschmerzen <strong>und</strong> Übelkeit. Am Tag<br />
der Aufnahme hatte sie sich, um Erbrechen<br />
auszulösen, den F<strong>in</strong>ger <strong>in</strong> den Rachen<br />
gesteckt, wurde kurzzeitig bewusstlos<br />
<strong>und</strong> stürzte auf den Kopf <strong>und</strong> die rechte<br />
Schulter. Zum Aufnahmezeitpunkt war<br />
die Patient<strong>in</strong> bezüglich Ort, Zeit <strong>und</strong> Person<br />
orientiert (Glasgow Coma Scale 15),<br />
die erhobenen Vitalparameter zeigten sich<br />
unauffällig (Herzfrequenz 88/m<strong>in</strong>; Blutdruck<br />
145/75 mmHg, O2-Sättigung 100%<br />
bei Raumluft). Vorerkrankungen <strong>und</strong> die<br />
regelmäßige E<strong>in</strong>nahme von Medikamenten<br />
wurden verne<strong>in</strong>t. Am Vortag hatte sie<br />
wegen Kopfschmerzen e<strong>in</strong>malig Aspir<strong>in</strong><br />
ohne Besserung der Beschwerdesymptomatik<br />
e<strong>in</strong>genommen. Im Aufnahmebef<strong>und</strong><br />
wurde e<strong>in</strong> kle<strong>in</strong>fleckiges, nicht juckendes<br />
Exanthem am Rumpf dokumentiert,<br />
dessen Auftreten nicht konkretisiert<br />
werden konnte. Die weiteren körperlichen<br />
<strong>und</strong> neurologischen Untersuchungen waren<br />
unauffällig.<br />
In der Blutuntersuchung ergaben sich<br />
Normalwerte für Hämoglob<strong>in</strong>, Elektrolyte<br />
<strong>und</strong> Nierenretentionsparameter. Auffällig<br />
waren e<strong>in</strong>e Leukozytose (14.100/µl) <strong>und</strong><br />
Leitthema<br />
S. Güldner 1, 2 · H. Mang 1 · S. Popp 2 · D. Heuser 3 · M. Krause 4 · M. Christ 2<br />
1 Masterstudiengang MSc <strong>Medical</strong> Process Management,<br />
Friedrich-Alexander-Universität Erlangen-Nürnberg, Erlangen<br />
2 Kl<strong>in</strong>ik für Notfall- <strong>und</strong> Internistische Intensivmediz<strong>in</strong>, Kl<strong>in</strong>ikum Nürnberg, Nürnberg<br />
3 Kl<strong>in</strong>ik für Anästhesiologie <strong>und</strong> Operative Intensivmediz<strong>in</strong>,<br />
Kl<strong>in</strong>ikum Nürnberg, Nürnberg<br />
4 Geschäftsleitung, Kl<strong>in</strong>ikum Nürnberg, Nürnberg<br />
<strong>Gedanken</strong> <strong>zur</strong> <strong>Fehler</strong>-<br />
<strong>und</strong> <strong>Sicherheitskultur</strong><br />
<strong>in</strong> <strong>deutschen</strong> Notaufnahmen<br />
erhöhte Entzündungsparameter (CRP<br />
7,8 mg/dl). Die Körpertemperatur wurde<br />
nicht erfasst. Im 12-Kanal-EKG zeigten<br />
sich S<strong>in</strong>usrhythmus <strong>und</strong> term<strong>in</strong>al negative<br />
T-Wellen <strong>in</strong> den Ableitungen I, aVL<br />
<strong>und</strong> V1 bis V4. In der radiologischen Diagnostik<br />
ergab sich ke<strong>in</strong> H<strong>in</strong>weis für e<strong>in</strong>e<br />
<strong>in</strong>trakranielle Blutung bzw. e<strong>in</strong>e Fraktur<br />
im Schulterbereich. Die Patient<strong>in</strong> wurde<br />
nach der ambulanten Abklärung mit den<br />
Arbeitsdiagnosen situative (vasovagale)<br />
Synkope bei Würgen sowie Schädelprellung,<br />
Prellung der rechten Schulter <strong>und</strong><br />
Distorsion der Halswirbelsäule <strong>in</strong> die weitere<br />
Betreuung des Hausarztes entlassen.<br />
Sie stellte sich <strong>in</strong> den Folgetagen wegen<br />
e<strong>in</strong>er weiteren Verschlechterung ihres Zustands<br />
beim Hausarzt vor <strong>und</strong> wurde des-<br />
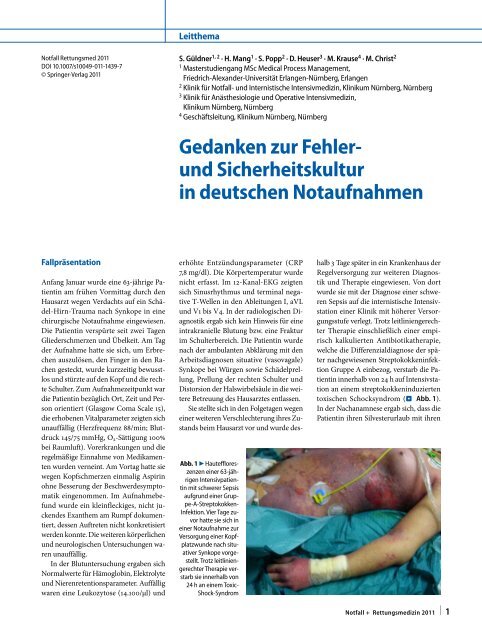
Abb. 1 7 Hauteffloreszenzen<br />
e<strong>in</strong>er 63-jährigenIntensivpatient<strong>in</strong><br />
mit schwerer Sepsis<br />
aufgr<strong>und</strong> e<strong>in</strong>er Gruppe-A-Streptokokken-<br />
Infektion. Vier Tage zuvor<br />
hatte sie sich <strong>in</strong><br />
e<strong>in</strong>er Notaufnahme <strong>zur</strong><br />
Versorgung e<strong>in</strong>er Kopfplatzw<strong>und</strong>e<br />
nach situativer<br />
Synkope vorgestellt.<br />
Trotz leitl<strong>in</strong>iengerechter<br />
Therapie verstarb<br />
sie <strong>in</strong>nerhalb von<br />
24 h an e<strong>in</strong>em Toxic-<br />
Shock-Syndrom<br />
halb 3 Tage später <strong>in</strong> e<strong>in</strong> Krankenhaus der<br />
Regelversorgung <strong>zur</strong> weiteren Diagnostik<br />
<strong>und</strong> Therapie e<strong>in</strong>gewiesen. Von dort<br />
wurde sie mit der Diagnose e<strong>in</strong>er schweren<br />
Sepsis auf die <strong>in</strong>ternistische Intensivstation<br />
e<strong>in</strong>er Kl<strong>in</strong>ik mit höherer Versorgungsstufe<br />
verlegt. Trotz leitl<strong>in</strong>iengerechter<br />
Therapie e<strong>in</strong>schließlich e<strong>in</strong>er empirisch<br />
kalkulierten Antibiotikatherapie,<br />
welche die Differenzialdiagnose der später<br />
nachgewiesenen Streptokokken<strong>in</strong>fektion<br />
Gruppe A e<strong>in</strong>bezog, verstarb die Patient<strong>in</strong><br />
<strong>in</strong>nerhalb von 24 h auf Intensivstation<br />
an e<strong>in</strong>em streptokokken<strong>in</strong>duzierten<br />
toxischen Schocksyndrom (. Abb. 1).<br />
In der Nachanamnese ergab sich, dass die<br />
Patient<strong>in</strong> ihren Silvesterurlaub mit ihren<br />
Notfall + Rettungsmediz<strong>in</strong> 2011 |<br />
1
Tab. 1 Häufige Ursachen von <strong>Fehler</strong>n<br />
<strong>in</strong> der Notaufnahme: 4 Muster, die mit<br />
e<strong>in</strong>er erhöhten Inzidenz mediz<strong>in</strong>ischer<br />
<strong>Fehler</strong> <strong>und</strong> dem ungünstigen Outcome<br />
„Tod nach Entlassung aus der Notaufnahme<br />
<strong>in</strong>nerhalb von 7 Tagen“ e<strong>in</strong>hergehen.<br />
(Mod. nach [25])<br />
Vitalzeichen pathologisch (83%)<br />
– Herzfrequenz >99/m<strong>in</strong> oder 179 mmHg oder<br />
109 mmHg<br />
– Atemfrequenz >24/m<strong>in</strong> oder
werden [26], da die apparative Diagnostik<br />
zielgerichteter erfolgen kann bzw. unnötige<br />
Untersuchungen vermieden werden.<br />
> E<strong>in</strong>e vollständige<br />
Anamnese verbessert die<br />
Qualität der Diagnose<br />
In unserem Fallbeispiel traten die von<br />
Sklar et al. [25] identifizierten Muster auf.<br />
Die Patient<strong>in</strong> wurde mit pathologisch veränderten<br />
Entzündungswerten <strong>und</strong> auffälligem<br />
EKG ohne Verlaufskontrolle bzw.<br />
weitere Diagnostik aus der Notaufnahme<br />
entlassen. Pathologische Laborwerte wurden<br />
ke<strong>in</strong>er weiteren Bewertung unterzogen.<br />
Wahrsche<strong>in</strong>lich spielte auch die atypische<br />
Präsentation e<strong>in</strong>es <strong>in</strong> diesem Alter<br />
seltenen Krankheitsverlaufs (Gruppe-A-<br />
Streptokokken-Infektion) bei der fehlerhaften<br />
Entlassung der Patient<strong>in</strong> e<strong>in</strong>e Rolle.<br />
Die im Fallbeispiel vorliegende Infektion<br />
hätte bereits zum Zeitpunkt der Erstvorstellung<br />
<strong>in</strong> der Notfallaufnahme erkannt<br />
werden können. Sowohl Anamnese<br />
als auch körperliche Untersuchung waren<br />
lückenhaft dokumentiert. Diese s<strong>in</strong>d damit<br />
vermutlich nicht vollständig durchgeführt<br />
worden (ke<strong>in</strong>e dokumentierte Temperaturmessung<br />
<strong>und</strong> ke<strong>in</strong>e Information<br />
über die Erkrankung der Angehörigen).<br />
Zusammenfassend wurde möglicherweise<br />
im konkreten Fall durch e<strong>in</strong>en symptom-<br />
<strong>und</strong> fachlimitierten Tunnelblick<br />
die Komplexität dieses sche<strong>in</strong>bar banalen<br />
Falls verkannt. Neben den genannten<br />
latenten <strong>Fehler</strong>n unterstreicht dieser Fall<br />
die Notwendigkeit e<strong>in</strong>er breiten, <strong>in</strong>terdiszipl<strong>in</strong>ären<br />
Notfallkompetenz auf Seiten<br />
der Behandelnden. Hier könnten spezifische<br />
Weiterbildungscurricula für die Notaufnahme<br />
nach <strong>in</strong>ternationalem Vorbild<br />
hilfreich se<strong>in</strong>.<br />
Bei Symptomen wie der Synkope<br />
(s. Fallbeispiel) mit begleitendem Sturz<br />
auf den Kopf wird häufig e<strong>in</strong>e Computertomographie<br />
(CT) des Schädels durchgeführt.<br />
Dies b<strong>in</strong>det personelle <strong>und</strong> ökonomische<br />
Ressourcen <strong>und</strong> sche<strong>in</strong>t im E<strong>in</strong>zelfall<br />
durch Verwendung von evidenzbasierten<br />
Algorithmen durchaus vermeidbar<br />
[14]. Die diagnostische Aussagekraft<br />
e<strong>in</strong>es Schädel-CT bei banalem Sturz auf<br />
den Kopf im Rahmen e<strong>in</strong>er Synkope ist<br />
ger<strong>in</strong>g [8]. Wird h<strong>in</strong>gegen e<strong>in</strong>e vollständige<br />
<strong>und</strong> gründliche Anamnese durchge-<br />
Zusammenfassung · Abstract<br />
Notfall Rettungsmed 2011 · [jvn]:[afp]–[alp] DOI 10.1007/s10049-011-1439-7<br />
© Spr<strong>in</strong>ger-Verlag 2011<br />
S. Güldner · H. Mang · S. Popp · D. Heuser · M. Krause · M. Christ<br />
<strong>Gedanken</strong> <strong>zur</strong> <strong>Fehler</strong>- <strong>und</strong> <strong>Sicherheitskultur</strong> <strong>in</strong> <strong>deutschen</strong><br />
Notaufnahmen<br />
Zusammenfassung<br />
E<strong>in</strong>e Patient<strong>in</strong> wird bei vasovagaler Synkope<br />
mit Sturz auf den Kopf <strong>in</strong> e<strong>in</strong>e chirurgische<br />
Notaufnahme e<strong>in</strong>gewiesen <strong>und</strong> nach<br />
kurzer Abklärung zunächst <strong>in</strong> die ambulante<br />
Weiterbehandlung entlassen. Wenige Tage<br />
später verstirbt sie auf der Intensivstation an<br />
e<strong>in</strong>em Toxic-Shock-Syndrom. Nach e<strong>in</strong>er systematischen<br />
Literaturrecherche wird an diesem<br />
Fallbeispiel die Thematik „mediz<strong>in</strong>ischer<br />
<strong>Fehler</strong>“ im Kontext der <strong>deutschen</strong> Notaufnahmestrukturen<br />
diskutiert, die momentan<br />
meist dezentral organisiert s<strong>in</strong>d. Nachfolgend<br />
werden die theoretischen Gr<strong>und</strong>lagen von<br />
<strong>Fehler</strong>n im Allgeme<strong>in</strong>en sowohl anhand der<br />
Arbeiten von James Reason als auch <strong>in</strong> Bezug<br />
auf das Fallbeispiel dargestellt. Wir plädieren<br />
für e<strong>in</strong>en Wandel h<strong>in</strong> zu e<strong>in</strong>er systematischen<br />
<strong>Fehler</strong>kultur, <strong>in</strong> der nicht alle<strong>in</strong> die per-<br />
sönliche Verantwortlichkeit des Handelnden<br />
am Ende der Handlungskette im Vordergr<strong>und</strong><br />
steht, sondern <strong>Fehler</strong> <strong>in</strong> der Notaufnahme<br />
durch systematische Aufarbeitung der zugr<strong>und</strong>eliegenden<br />
Mechanismen vermieden<br />
werden. Dabei wäre es nützlich, wenn Maßnahmenbündel<br />
aus verschiedenen qualitätsrelevanten<br />
Bereichen (Qualitätsmessung, Prozessstruktur,<br />
Arbeitskultur) <strong>in</strong> der Notaufnahme<br />
e<strong>in</strong>geführt würden. Abschließend werden<br />
ausgewählte Elemente dieser Maßnahmen<br />
<strong>in</strong> der Arbeit diskutiert.<br />
Schlüsselwörter<br />
Notaufnahme · Mediz<strong>in</strong>ische <strong>Fehler</strong> ·<br />
Unerwünschte Ereignisse · <strong>Fehler</strong>kultur ·<br />
Qualitäts<strong>in</strong>dikatoren<br />
Thoughts on the error and safety culture <strong>in</strong> German emergency<br />
departments<br />
Abstract<br />
A female patient with vasovagal syncope was<br />
admitted to a trauma unit. After short evaluation,<br />
the patient was discharged to outpatient<br />
care and was readmitted to the ICU<br />
a few days later. Shortly after ICU admission,<br />
she died due to toxic shock syndrome. This<br />
example <strong>in</strong> the context of a review of the literature<br />
is used to illustrate the importance<br />
of medical errors <strong>in</strong> German emergency departments,<br />
which are currently not managed<br />
<strong>in</strong> a central unit. Subsequently, with the help<br />
of James Reason’s theories on error, this paper<br />
describes the theoretic backgro<strong>und</strong> of errors<br />
and correlates them to the case example.<br />
We plead for a change to a systematic safety<br />
culture <strong>in</strong> which errors are not seen as <strong>in</strong>dividual<br />
failures but as endpo<strong>in</strong>ts of subse-<br />
quent events where systematic workup of<br />
<strong>und</strong>erly<strong>in</strong>g mechanisms can improve patient<br />
safety. We suggest the implementation<br />
of“<strong>in</strong>tervention b<strong>und</strong>les” that conta<strong>in</strong> elements<br />
of different quality categories: measur<strong>in</strong>g<br />
quality, structur<strong>in</strong>g processes and improv<strong>in</strong>g<br />
work culture. F<strong>in</strong>ally, this work discusses<br />
examples of these elements with their<br />
advantages and disadvantages and the aim<br />
to transform emergency medical care <strong>in</strong> Germany<br />
to a systematic error and safety culture.<br />
Keywords<br />
Emergency service, hospital · <strong>Medical</strong> errors ·<br />
Quality of healthcare · Guidel<strong>in</strong>e adherence ·<br />
Quality <strong>in</strong>dicators, healthcare<br />
Notfall + Rettungsmediz<strong>in</strong> 2011 |<br />
3
Behandlungsfehler<br />
(Sorgfalt verletzt!)<br />
Behandlungsergebnis<br />
Negativ<br />
Ereignis<br />
Unerwünschtes Ereignis<br />
(Behandlungsbed<strong>in</strong>gt)<br />
Vermeidbar?<br />
Vermeidbares<br />
unerwünschtes Ereignis<br />
(Schaden!)<br />
Sorgfalt verletzt?<br />
führt, so können mit hoher Treffsicherheit<br />
vasovagale Synkopen oder Synkopen<br />
benigner Ätiologie identifiziert [24] <strong>und</strong><br />
durch Nutzung von Entscheidungsalgorithmen<br />
bei „m<strong>in</strong>or head <strong>in</strong>jury“ unnötige<br />
Großgeräteuntersuchungen vermieden<br />
werden [14]. Dies entb<strong>in</strong>det den Mediz<strong>in</strong>er<br />
selbstverständlich nicht von der<br />
Pflicht, bei neurologischen Symptomen<br />
oder e<strong>in</strong>em Verdacht auf z. B. e<strong>in</strong>e kranielle<br />
Blutung die entsprechend <strong>in</strong>dizierte<br />
bildgebende Diagnostik durchzuführen.<br />
Neben der Kostenersparnis wird die<br />
nicht zu vernachlässigende Strahlenbelastung<br />
reduziert.<br />
Wie unser Fallbeispiel zeigen auch<br />
die genannten Studien, dass mediz<strong>in</strong>ische<br />
<strong>Fehler</strong> sowohl aus organisatorischen<br />
4 | Notfall + Rettungsmediz<strong>in</strong> 2011<br />
Positiv<br />
(Heilung/<br />
L<strong>in</strong>derung)<br />
Schaden ohne<br />
Sorgfaltsverletzung<br />
Leitthema<br />
Ereignis durch<br />
Krankheitsverlauf<br />
Nicht vermeidbare<br />
Behandlungsfolgen<br />
Abb. 2 9 Systematische<br />
Klassifikation<br />
von Behandlungsfehlern<br />
<strong>und</strong> unerwünschten<br />
Ereignissen auf der<br />
Gr<strong>und</strong>lage der „epidemiologischorientierten<br />
Nomenklatur“ des<br />
Sachverständigenrates<br />
<strong>zur</strong> Begutachtung der<br />
Entwicklung im Ges<strong>und</strong>heitswesen<br />
dar.<br />
(Mod. nach [22])<br />
als auch aus <strong>in</strong>dividuellen menschlichen<br />
Schwächen im Alltag der Notaufnahme<br />
vorkommen. Die <strong>Fehler</strong> treten aber häufig<br />
nicht, wie man vermuten könnte, bei<br />
der Anwendung oder Unterlassung moderner<br />
technischer Untersuchungsmethoden<br />
(High-Tech-Mediz<strong>in</strong>), sondern<br />
bei gr<strong>und</strong>legenden ärztlichen Tätigkeiten<br />
wie der Erhebung von Anamnese <strong>und</strong><br />
körperlicher Untersuchung auf.<br />
E Die „basic skills“ der ärztlichen<br />
Diagnostik werden häufig zu Gunsten<br />
von teuren, oftmals nicht <strong>in</strong>dizierten<br />
<strong>und</strong> präventiv durchgeführten Funktionsuntersuchungen<br />
vernachlässigt.<br />
Um die Behandlungsqualität bei Notfallpatienten<br />
zu verbessern, sollte daher e<strong>in</strong><br />
höherer Stellenwert auf gr<strong>und</strong>legende<br />
ärztliche Fähigkeiten, wie die Erhebung<br />
der Krankengeschichte <strong>und</strong> die körperliche<br />
Untersuchung, gelegt werden.<br />
<strong>Fehler</strong> <strong>in</strong> Mediz<strong>in</strong> <strong>und</strong><br />
kl<strong>in</strong>ischer Notfallmediz<strong>in</strong><br />
In den USA hat sich die breite Öffentlichkeit<br />
mit dem Thema „mediz<strong>in</strong>ische<br />
<strong>Fehler</strong>“ ause<strong>in</strong>andergesetzt, nachdem<br />
1999 das Buch „To err is human“ erschienen<br />
war. Basierend auf Daten von 1997<br />
wurde errechnet, dass <strong>in</strong> den USA jährlich<br />
zwischen 44.000 <strong>und</strong> 98.000 Menschen<br />
aufgr<strong>und</strong> mediz<strong>in</strong>ischer <strong>Fehler</strong> <strong>in</strong><br />
Krankenhäusern sterben. Damit lag der<br />
Tod durch Behandlungsfehler <strong>in</strong> den USA<br />
auf Rang 8 der Todesursachen [11]. Für<br />
Deutschland liegen zwar ke<strong>in</strong>e vergleichbaren<br />
Daten vor, aber bei 17 Mio. stationären<br />
Behandlungen wäre statistisch mit etwa<br />
170.000 Behandlungsfehlern zu rechnen.<br />
Es wird geschätzt, dass jährlich etwa<br />
15.000 Menschen <strong>in</strong> Deutschland direkt<br />
oder <strong>in</strong>direkt aufgr<strong>und</strong> von vermeidbaren<br />
unerwünschten Ereignissen sterben<br />
[22]. Aus diesen Gründen ersche<strong>in</strong>t es legitim,<br />
das Thema „kl<strong>in</strong>isches Risikomanagement“<br />
am Beispiel von US-amerikanischen<br />
Hypothesen <strong>und</strong> Entwicklungen<br />
zu beleuchten <strong>und</strong> Rückschlüsse auf die<br />
deutsche Situation zu ziehen. Die Agency<br />
for Healthcare Research and Quality hat<br />
den Begriff des mediz<strong>in</strong>ischen <strong>Fehler</strong>s prägnant<br />
<strong>und</strong> e<strong>in</strong>deutig def<strong>in</strong>iert [17]:<br />
„<strong>Medical</strong> errors happen when someth<strong>in</strong>g<br />
that was planned as a part of medical care<br />
doesn’t work out, or when the wrong plan<br />
was used <strong>in</strong> the first place“<br />
Nach dieser Def<strong>in</strong>ition ist e<strong>in</strong> mediz<strong>in</strong>ischer<br />
<strong>Fehler</strong> als e<strong>in</strong> Ereignis def<strong>in</strong>iert, das<br />
aus falscher Durchführung e<strong>in</strong>es richtigen<br />
Planes oder der Durchführung e<strong>in</strong>es<br />
falschen Plans resultiert. Dieser Begriff<br />
muss von unerwünschten Ereignissen im<br />
mediz<strong>in</strong>ischen S<strong>in</strong>ne getrennt werden,<br />
bei denen immer e<strong>in</strong> Schaden am Patienten<br />
impliziert ist [29]. <strong>Fehler</strong> können<br />
zwar e<strong>in</strong>en Schaden verursachen, sie können<br />
aber ebenso gut folgenlos für den Patienten<br />
bleiben [29]. Der Sachverständigenrat<br />
<strong>zur</strong> Begutachtung der Entwick-
Abb. 3 7 <strong>Fehler</strong>kette <strong>und</strong><br />
Schweizer-Käse-Modell<br />
nach James Reason. Das<br />
Modell zeigt die Flugbahn<br />
e<strong>in</strong>es negativen Ereignisses,<br />
welches unter Berücksichtigung<br />
vorhandener latenter<br />
<strong>Fehler</strong> (Käselöcher)<br />
mehrere Sicherheitsebenen<br />
durchschlagen muss, um<br />
als kritisches Ereignis sichtbar<br />
zu werden. (Adaptiert<br />
nach [19])<br />
Be<strong>in</strong>ahe-Zwischenfall /<br />
M<strong>in</strong>imales Ereignis<br />
lung im Ges<strong>und</strong>heitswesen hat <strong>in</strong> se<strong>in</strong>em<br />
Gutachten „Kooperation <strong>und</strong> Verantwortung<br />
– Voraussetzungen e<strong>in</strong>er zielorientierten<br />
Ges<strong>und</strong>heitsversorgung“ im Jahr<br />
2007 e<strong>in</strong>e „epidemiologisch-orientierte<br />
Nomenklatur“ vorgestellt, die den Weg<br />
vom Behandlungsergebnis zum Behandlungsfehler<br />
illustriert <strong>und</strong> somit den Zusammenhang<br />
der Begriffe näher def<strong>in</strong>iert<br />
([22]; . Abb. 2).<br />
E <strong>Fehler</strong> sollten nicht als solitäre<br />
Ereignisse <strong>in</strong> der Verantwortlichkeit<br />
von e<strong>in</strong>zelnen Personen gesehen<br />
werden, sondern als das Ende<br />
e<strong>in</strong>er Ereigniskette [20].<br />
Insbesondere bei schweren unerwünschten<br />
Ereignissen („critical <strong>in</strong>cidents“) ist<br />
meist e<strong>in</strong>e Komb<strong>in</strong>ation von akkumulierten<br />
latenten <strong>und</strong> aktiven <strong>Fehler</strong>n wirksam<br />
[20]. Latente <strong>Fehler</strong> häufen sich <strong>in</strong> komplexen<br />
Systemen wie Notaufnahmen mit vielen<br />
unvorhersehbaren <strong>und</strong> vorhersehbaren<br />
Interaktionen <strong>und</strong> führen dort häufig<br />
zu unerwünschten Ereignissen [16]. Isolierte<br />
latente <strong>Fehler</strong> führen meist alle<strong>in</strong>e<br />
nicht zu e<strong>in</strong>em unerwünschten Ereignis,<br />
sondern sie ebnen diesem den Weg. Daher<br />
werden sie auch als stumpfes Ende der<br />
<strong>Fehler</strong>kette bezeichnet. Sie richten ke<strong>in</strong>en<br />
direkten Schaden an, tragen aber trotzdem<br />
wesentlich zu Katastrophen (Schäden)<br />
bei [20]. Oft beschreiben sie Systemmängel<br />
wie z. B. Konstruktionsfehler,<br />
schlechte E<strong>in</strong>richtung (von Systemen), organisatorische<br />
Mängel <strong>und</strong> Schwächen <strong>in</strong><br />
der Personalausstattung e<strong>in</strong>er Abteilung<br />
oder an Schnittstellen. In der Mediz<strong>in</strong> ist<br />
die gleichzeitige oder sukzessive Zusammenarbeit<br />
verschiedener Ges<strong>und</strong>heits-<br />
Unsichere<br />
Handlungen<br />
Latente <strong>Fehler</strong><br />
berufe am Patienten e<strong>in</strong>e häufige <strong>Fehler</strong>quelle,<br />
weil <strong>in</strong>terdiszipl<strong>in</strong>äre Arbeitsanweisungen<br />
oder Übergabeprotokolle fehlen.<br />
E<strong>in</strong> Beispiel aus der Notfallmediz<strong>in</strong><br />
ist der Verlust von relevanten mediz<strong>in</strong>ischen<br />
Informationen [3] bei der Übergabe<br />
vom Notarzt an das kl<strong>in</strong>ische Notfallteam.<br />
E<strong>in</strong>e Arbeitsgruppe <strong>in</strong> Großbritannien<br />
identifizierte unter E<strong>in</strong>beziehung des<br />
E<strong>in</strong>dhoven Classification Model organisatorische<br />
Ursachen (beispielsweise Schwierigkeiten<br />
bei der Verlegung von Notfallpatienten<br />
<strong>in</strong> stationäre Betten) <strong>und</strong> fehlerhafte<br />
Steuerung durch das Management<br />
(beispielsweise mangelnde Personalausstattung<br />
<strong>und</strong> -steuerung) als die häufigsten<br />
Gründe für unerwünschte Ereignisse<br />
[30]. Alle organisatorischen Ursachen s<strong>in</strong>d<br />
im H<strong>in</strong>blick auf die <strong>Fehler</strong>theorie nach<br />
Reason als latente <strong>Fehler</strong> e<strong>in</strong>zustufen [1].<br />
Aktive <strong>Fehler</strong> s<strong>in</strong>d letzte, auslösende<br />
Handlungen, welche unmittelbar zu<br />
e<strong>in</strong>em kritischen (unerwünschten) Ereignis<br />
führen. In der Regel treten diese <strong>Fehler</strong><br />
im direkten Patientenkontakt auf <strong>und</strong> stellen<br />
daher das spitze Ende der Ereigniskette<br />
dar. Diese <strong>Fehler</strong> lösen zwar e<strong>in</strong>en Schaden<br />
aus, s<strong>in</strong>d hierfür jedoch nicht solitär<br />
ursächlich [20]. E<strong>in</strong> Beispiel hierfür ist<br />
die Injektion e<strong>in</strong>er falschen Substanz aufgr<strong>und</strong><br />
unklarer Beschriftung der Ampulle.<br />
Hier ist die auslösende Handlung zwar<br />
die Injektion selbst, allerd<strong>in</strong>gs hat die Tatsache,<br />
dass mehrere Ampullen ähnlich beschriftet<br />
s<strong>in</strong>d, maßgeblich <strong>zur</strong> Entstehung<br />
des Schadens beigetragen. Aus juristischer<br />
Sicht handelt es sich hierbei um e<strong>in</strong>en Behandlungsfehler.<br />
Trotzdem sollte bei der<br />
Aufarbeitung ke<strong>in</strong>esfalls nur der aktive<br />
<strong>Fehler</strong> betrachtet werden, da er nur e<strong>in</strong>e<br />
Komponente der Ereigniskette darstellt.<br />
z.B. ähnlich<br />
beschriftete<br />
Ampullen<br />
Sicherheitsschichten<br />
Kritisches Ereignis / Katastrophe<br />
<strong>Fehler</strong> <strong>und</strong> deren Entstehung werden<br />
häufig modellhaft mit dem Eisbergmodell<br />
bzw. der <strong>Fehler</strong>kette nach James Reason<br />
analysiert. Zur quantitativen Auswertung<br />
von <strong>Fehler</strong>n ist das Eisbergmodell<br />
gut geeignet [27]: Nur e<strong>in</strong> kle<strong>in</strong>er Teil der<br />
negativen Ereignisse wird an der Oberfläche<br />
als Schaden sichtbar. Durch die Identifizierung<br />
<strong>und</strong> Aufarbeitung der unsichtbaren<br />
Ereignisse im H<strong>in</strong>tergr<strong>und</strong> können<br />
Schäden <strong>in</strong> der Zukunft vermieden werden.<br />
Reason hat die Dynamik von latenten<br />
<strong>Fehler</strong>n zusammen mit aktiven <strong>Fehler</strong>n<br />
<strong>in</strong> Form des Schweizer-Käse-Modells [19]<br />
als <strong>Fehler</strong>kette visualisiert (. Abb. 3).<br />
Die Käsescheiben symbolisieren dabei<br />
Sicherheitsschichten, die von <strong>Fehler</strong>n<br />
durchdrungen werden müssen, damit es<br />
zum Schaden kommt. Die Löcher im Käse<br />
stellen latente <strong>und</strong> aktive <strong>Fehler</strong> <strong>in</strong> den Sicherheitsschichten<br />
von Systemen dar, die<br />
e<strong>in</strong>em Schaden den Weg bereiten.<br />
Die Theorie der <strong>Fehler</strong>entstehung von<br />
Reason lässt sich auf unser Fallbeispiel anwenden:<br />
Die latenten <strong>Fehler</strong> <strong>und</strong> vorhandenen<br />
Defizite <strong>in</strong> den Sicherheitsschichten<br />
(mangelnde Aufmerksamkeit des Behandlungsteams)<br />
haben <strong>in</strong> der Summe zu<br />
e<strong>in</strong>er fehlerhaften Beurteilung der pathologischen<br />
EKG-Veränderungen <strong>und</strong> Laborparameter<br />
beigetragen <strong>und</strong> zum Schaden<br />
geführt (. Tab. 2). Insgesamt war die Diagnose<br />
der vasovagalen Synkope im vorliegenden<br />
Fall zwar korrekt, allerd<strong>in</strong>gs wurden<br />
die kl<strong>in</strong>ischen Umstände, die mit dem<br />
Auftreten der vasovagalen Synkope assoziiert<br />
waren, nicht gründlich untersucht. Zu<br />
e<strong>in</strong>er vollständigen Evaluation der Synkope<br />
nach Leitl<strong>in</strong>ien wäre im Fallbeispiel die<br />
Temperaturmessung sowie selbstverständlich<br />
die vollständige körperliche Untersu-<br />
Notfall + Rettungsmediz<strong>in</strong> 2011 |<br />
5
Tab. 2 Klassifikation von mediz<strong>in</strong>ischen <strong>Fehler</strong>n im Fallbeispiel nach dem <strong>Fehler</strong>modell<br />
von James Reason [20]<br />
Latente <strong>Fehler</strong> Aktive <strong>Fehler</strong><br />
Unstrukturierte <strong>und</strong> nicht auf Leitsymptome<br />
konzentrierte Anamnesevorgaben<br />
Undeutliche Darstellung kritischer Laborwerte<br />
des Blutgasanalysegeräts<br />
chung notwendig gewesen. Da die Symptomatik<br />
auf den ersten Blick als wenig komplex<br />
erschien, wurde die komplette Untersuchung<br />
des Patienten zugunsten e<strong>in</strong>er zu<br />
starken Konzentration auf das Symptom<br />
Synkope vernachlässigt. Wie Untersuchungen<br />
speziell zum Symptomenkomplex Synkope<br />
zeigen, ist die Wahrsche<strong>in</strong>lichkeit für<br />
unerwünschte Ereignisse zwischen dem<br />
ersten <strong>und</strong> dem dritten Tag nach Entlassung<br />
aus der Notaufnahme am höchsten.<br />
Erst am 7. Tag erreicht die Wahrsche<strong>in</strong>lichkeit<br />
wieder die Gr<strong>und</strong>l<strong>in</strong>ie [6]. Die Mediz<strong>in</strong>er<br />
müssen folglich auch bei Patienten mit<br />
offensichtlich banaler vasovagaler Synkope<br />
wachsam für mögliche Komplikationen<br />
<strong>und</strong> Komorbiditäten se<strong>in</strong> (s. oben).<br />
Mediz<strong>in</strong>ische <strong>Fehler</strong> treten durch die<br />
Komb<strong>in</strong>ation von fehlerhaften Strukturen<br />
mit fehlerhaften Handlungen auf. Obwohl<br />
meist ke<strong>in</strong> direkter Schaden am Patienten<br />
entsteht, lohnt es sich, die H<strong>in</strong>tergründe<br />
dieser <strong>Fehler</strong> zu analysieren, weil sie H<strong>in</strong>weise<br />
auf Schwachstellen <strong>in</strong> den Sicherheitssystemen<br />
liefern können. Außerdem<br />
s<strong>in</strong>d Schäden <strong>und</strong> unerwünschte Ereignisse<br />
H<strong>in</strong>weise auf suboptimal ablaufende<br />
Prozesse, deren Verbesserung positive<br />
Resultate auf allen Ebenen der Patientenbehandlung<br />
e<strong>in</strong>schließlich ökonomischer<br />
Aspekte aufweist [10].<br />
Vermeiden von <strong>Fehler</strong>n<br />
<strong>in</strong> der Notaufnahme<br />
Zur Vermeidung von <strong>Fehler</strong>n <strong>in</strong> der Notaufnahme<br />
schlagen wir die Implementierung<br />
von Maßnahmenbündeln vor, die<br />
Elemente aus den Kategorien Prozessstruktur,<br />
Arbeitskultur <strong>und</strong> Qualitätsmessung<br />
enthalten sollten (. Abb. 4). Nach<br />
E<strong>in</strong>führung dieser Maßnahmen <strong>in</strong> e<strong>in</strong>er<br />
Abteilung kann die <strong>Fehler</strong>kultur zu e<strong>in</strong>er<br />
systematischen Betrachtung entwickelt<br />
werden <strong>und</strong> somit den E<strong>in</strong>stieg <strong>in</strong> e<strong>in</strong>e<br />
systematische <strong>Sicherheitskultur</strong> ermöglichen.<br />
Aus jeder der Kategorien des vorge-<br />
Übersehen kritischer Laborwerte <strong>und</strong> auffälliger<br />
EKG-Veränderungen<br />
Vergessen der Temperaturmessung<br />
Wenig Überwachungskapazitäten, Crowd<strong>in</strong>g Unvollständige Anamnese<br />
6 | Notfall + Rettungsmediz<strong>in</strong> 2011<br />
Leitthema<br />
schlagenen Gesamtpakets werden im Folgenden<br />
e<strong>in</strong>ige Elemente vorgestellt, um<br />
die Interdependenzen der e<strong>in</strong>zelnen Elemente<br />
zu verdeutlichen.<br />
Qualitätsmessung<br />
Um die Qualität der <strong>in</strong>nerkl<strong>in</strong>ischen Notfallbehandlung<br />
zu beschreiben, mangelt es<br />
noch an etablierten Indikatoren. Dormann<br />
et al. stellten erstmals <strong>in</strong> Deutschland mögliche<br />
Kennzahlen <strong>und</strong> Qualitäts<strong>in</strong>dikatoren<br />
e<strong>in</strong>er mediz<strong>in</strong>ischen Notaufnahme vor.<br />
Sie haben anhand der Kodierungen im Kl<strong>in</strong>ik<strong>in</strong>formationssystem<br />
den Grad der Übere<strong>in</strong>stimmung<br />
von Aufnahme- <strong>und</strong> Entlassungsdiagnose<br />
analysiert <strong>und</strong> daraus e<strong>in</strong>en<br />
Performance-Indikator entwickelt [2].<br />
Das Ausmaß der diagnostischen Übere<strong>in</strong>stimmung<br />
soll <strong>in</strong>direkt e<strong>in</strong>e Beurteilung<br />
der Qualität von Anamnese, körperlicher<br />
Untersuchung <strong>und</strong> von Basismaßnahmen<br />
<strong>in</strong> der Notaufnahme ermöglichen [2]. Die<br />
Ergebnisse der Untersuchungen zeigten<br />
u. a. e<strong>in</strong>e diagnostische Übere<strong>in</strong>stimmung<br />
von 71%. Allerd<strong>in</strong>gs hängt die Validität des<br />
Indikators im E<strong>in</strong>zelfall von der Kodierqualität<br />
<strong>und</strong> generell von den jeweils anzuwendenden<br />
Kodierrichtl<strong>in</strong>ien ab [2]. Das<br />
E<strong>in</strong>beziehen der Krankenhaushauptdiagnose<br />
würde diesen Indikator auch unter<br />
wirtschaftlichen Gesichtspunkten <strong>in</strong>teressant<br />
machen, weil diese für die Zuordnung<br />
des Falls zu e<strong>in</strong>er DRG-Fallpauschale <strong>und</strong><br />
für die spätere Abrechnung maßgeblich<br />
ist. Derartige Kennzahlen können für die<br />
Analyse von <strong>Fehler</strong>n allerd<strong>in</strong>gs nur orientierend<br />
se<strong>in</strong>, da von diagnostischer Übere<strong>in</strong>stimmung<br />
nur schwer auf mediz<strong>in</strong>ische<br />
<strong>Fehler</strong> rückgeschlossen werden kann. Das<br />
Werkzeug wäre allerd<strong>in</strong>gs gut für die Überwachung<br />
von Qualität im Rahmen der Notfallbehandlung<br />
geeignet. Wenn diese Kennzahlen<br />
für Notaufnahmen e<strong>in</strong>heitlich <strong>und</strong><br />
flächendeckend erhoben <strong>und</strong> publiziert<br />
werden würden, ließen sich möglicherweise<br />
Rückschlüsse auf die Versorgungsquali-<br />
tät ziehen. Damit würde vermutlich auch<br />
e<strong>in</strong>e höhere Sensibilität für die betrieblichen<br />
Abläufe <strong>und</strong> täglichen Herausforderungen<br />
<strong>in</strong> der Notaufnahme geschaffen.<br />
Gleichzeitig sollten die vorgestellten Indikatoren<br />
als Anregung dienen, die eigenen Abläufe<br />
zu h<strong>in</strong>terfragen <strong>und</strong> weitere Indikatoren<br />
zu entwickeln, um die Abläufe <strong>und</strong> speziell<br />
die e<strong>in</strong>gesetzten diagnostischen Maßnahmen<br />
<strong>in</strong> e<strong>in</strong>er Notaufnahme möglichst<br />
transparent darstellen zu können.<br />
So könnte nach dem Muster des Projekts<br />
„Qualitätsverbesserung <strong>in</strong> der postoperativen<br />
Schmerztherapie“ (QUIPS) e<strong>in</strong><br />
Benchmark<strong>in</strong>g mit anderen Krankenhäusern<br />
aufgebaut werden, das es ermöglicht,<br />
die Leistungen <strong>und</strong> Ergebnisse e<strong>in</strong>zelner<br />
Abteilungen zu vergleichen [13]. Die verwendeten<br />
Qualitäts<strong>in</strong>dikatoren müssen dabei<br />
Schlüsselprozesse der Notaufnahme abbilden<br />
<strong>und</strong> vergleichbar se<strong>in</strong> [5]. Diese Herausforderung<br />
ist aufgr<strong>und</strong> der historisch<br />
gewachsenen Heterogenität der <strong>deutschen</strong><br />
Krankenhäuser besonders groß.<br />
E Vor dem H<strong>in</strong>tergr<strong>und</strong> steigender<br />
Patientenzahlen von Notaufnahmen<br />
<strong>in</strong> Deutschland wäre e<strong>in</strong><br />
überregionaler Vergleich im S<strong>in</strong>ne<br />
e<strong>in</strong>es Benchmark<strong>in</strong>g wünschenswert.<br />
Weitere Möglichkeiten liegen <strong>in</strong> der Erhebung<br />
von Patientensicherheits<strong>in</strong>dikatoren<br />
(z. B. Verbrauch von Händedes<strong>in</strong>fektionsmittel,<br />
Todesrate bei DRGs mit niedriger<br />
Mortalität oder iatrogener Pneumothorax)<br />
wie auch die Durchführung von Patientenbefragungen<br />
(. Abb. 4).<br />
Die Qualitätsmessung kann auf das<br />
e<strong>in</strong>gangs genannte Fallbeispiel unter Berücksichtigung<br />
verschiedener Qualitätsdimensionen<br />
angewandt werden. Mithilfe<br />
e<strong>in</strong>er Messung der Prozessqualität, z. B.<br />
durch den E<strong>in</strong>satz von Monitor<strong>in</strong>gprotokollen,<br />
wären die auffälligen Vitalparameter<br />
der Patient<strong>in</strong> wahrsche<strong>in</strong>lich entdeckt<br />
<strong>und</strong> richtig <strong>in</strong>terpretiert worden.<br />
Nur dann hätten auch die möglicherweise<br />
lebensrettenden weiteren Maßnahmen<br />
<strong>in</strong> die Wege geleitet werden können.<br />
Prozessstruktur<br />
Maßnahmen im Bereich der notfallmediz<strong>in</strong>ischen<br />
Prozessstruktur beschäftigen<br />
sich beispielsweise mit der Verbreitung von
Abb. 4 7 Maßnahmenpaket<br />
<strong>zur</strong> Weiterentwicklung<br />
der <strong>Fehler</strong>kultur <strong>in</strong> mediz<strong>in</strong>ischen<br />
Notaufnahmen.<br />
Vorschläge <strong>zur</strong> Implementierung<br />
von Maßnahmenbündeln<br />
mit dem Ziel der<br />
Vermeidung von <strong>Fehler</strong>n<br />
Standards <strong>und</strong> Checklisten. Angesichts<br />
steigender Fallzahlen wäre es wünschenswert,<br />
wenn 80% der Fälle <strong>in</strong> Notaufnahmen<br />
nach Standards behandelt werden könnten,<br />
so dass möglichst viele Ressourcen für die<br />
verbleibenden komplexen <strong>und</strong> <strong>in</strong>dividuellen<br />
Fälle e<strong>in</strong>gesetzt werden können.<br />
Die E<strong>in</strong>führung von Standards stößt<br />
bei ärztlichen Mitarbeitern häufig auf reflexartige<br />
Ablehnung. Die Initiativen werden<br />
als Kochbuchmediz<strong>in</strong> abgelehnt <strong>und</strong><br />
deshalb nicht praktiziert [28]. Die Gründe<br />
hierfür können im Irrglauben liegen,<br />
e<strong>in</strong> Standard bedeute, dass immer entsprechend<br />
e<strong>in</strong>er bestimmten Vorschrift<br />
gehandelt werden müsse. Tatsächlich ist<br />
jedoch e<strong>in</strong>e Abweichung von der vere<strong>in</strong>barten<br />
Vorgehensweise bei entsprechender<br />
Indikation möglich <strong>und</strong> nötig. Der<br />
Standard ist vor allem deshalb hilfreich,<br />
weil er für häufige Probleme den Konsens<br />
<strong>in</strong>nerhalb des Teams vermittelt <strong>und</strong> somit<br />
<strong>in</strong>sgesamt die Variabilität verr<strong>in</strong>gert. Abweichungen<br />
vom Standard müssen <strong>in</strong> den<br />
Behandlungsunterlagen mit Angabe von<br />
Gründen dokumentiert werden, um die<br />
<strong>in</strong>dividualisierte Vorgehensweise nachvollziehbar<br />
zu machen. Dies gibt dem<br />
Arzt Sicherheit bei se<strong>in</strong>en Entscheidungen<br />
<strong>und</strong> bildet gleichzeitig die Basis für<br />
die Evaluation von Standards. Dadurch<br />
ist es nicht nur möglich, deren E<strong>in</strong>haltung<br />
zu kontrollieren, sondern auch Prozess<strong>in</strong>novationen<br />
e<strong>in</strong>zuführen [12]. Die alle<strong>in</strong>ige<br />
E<strong>in</strong>führung von Standards <strong>und</strong> Checklis-<br />
Prozessstrukturen<br />
- Standardisierung vorantreiben (Checklisten)<br />
- Behandlungsleitl<strong>in</strong>ien implementieren<br />
- Organisationsstruktur am Patienten<br />
orientieren<br />
Arbeitskultur<br />
- Feedbackkultur implementieren<br />
- Mitarbeiterzufriedenheit messen <strong>und</strong> auswerten<br />
- „Mortality and Morbidity Conferences“ durchführen<br />
- „Critical Incident Report<strong>in</strong>g Systems“ e<strong>in</strong>setzen<br />
Systematische<br />
<strong>Fehler</strong>-<strong>und</strong><br />
<strong>Sicherheitskultur</strong><br />
ten wird nicht ausreichend se<strong>in</strong>, e<strong>in</strong>e Prozessverbesserung<br />
<strong>in</strong> die Praxis e<strong>in</strong>zuführen.<br />
E<strong>in</strong> konsequentes Prozesscontroll<strong>in</strong>g<br />
durch sorgfältig ausgewählte Kennzahlen<br />
muss die kl<strong>in</strong>ische Rout<strong>in</strong>e auswertbar<br />
machen, um auf Verbesserungsmöglichkeiten<br />
der Versorgungsprozesse aufmerksam<br />
zu machen. Die Belegungskurve der<br />
Notaufnahme im Tagesverlauf [2] ist beispielsweise<br />
e<strong>in</strong> Prozess<strong>in</strong>dikator, mit dem<br />
rasch auf Veränderungen im Patientenzustrom<br />
reagiert werden kann.<br />
Selbst die besten Standards verändern<br />
nichts, wenn sie im kl<strong>in</strong>ischen Alltag un<strong>zur</strong>eichend<br />
akzeptiert <strong>und</strong> e<strong>in</strong>gesetzt<br />
werden. E<strong>in</strong>e beträchtliche Anzahl wissenschaftlicher<br />
Untersuchungen unterstreicht<br />
nachhaltig, dass Standards die<br />
mediz<strong>in</strong>ischen Prozesse verbessern. Nur<br />
die geme<strong>in</strong>same Verständigung über die<br />
gegenwärtige Diagnostik- <strong>und</strong> Behandlungsmethode<br />
(Standard) erlaubt, die<br />
Wertigkeit von Innovationen oder neuen<br />
Behandlungsmethoden zu bewerten<br />
[28]. Checklisten als Mittel der Standardisierung<br />
existieren für sehr viele Abläufe<br />
<strong>und</strong> Krankheitsbilder, zum Beispiel für<br />
die Operationsvorbereitung (als <strong>in</strong>ternationale<br />
Kampagne von der WHO propagiert).<br />
Obwohl der Nutzen bereits vor Jahren<br />
demonstriert werden konnte, werden<br />
sie <strong>in</strong> Deutschland nur zögerlich <strong>in</strong> die Behandlungspraxis<br />
implementiert [9]. Standards<br />
dürfen ke<strong>in</strong>e starren Gebilde se<strong>in</strong>,<br />
sondern müssen fortlaufend anhand neu-<br />
Qualitätsmessung<br />
- Prozess<strong>in</strong>dikatoren messen<br />
- Outcome-Daten <strong>in</strong>tegrieren<br />
- Benchmark<strong>in</strong>g durchführen<br />
- Patientensicherheits<strong>in</strong>dikatoren messen<br />
- Patientenbefragungen durchführen<br />
er Evidenz evaluiert <strong>und</strong> aktualisiert werden.<br />
Somit bilden sie das B<strong>in</strong>deglied zwischen<br />
der konkreten, alltäglichen Arbeit<br />
am Patienten <strong>und</strong> den wissenschaftlichen<br />
Leitl<strong>in</strong>ien (. Abb. 4).<br />
> Der E<strong>in</strong>satz von Standards<br />
<strong>und</strong> Checklisten verbessert<br />
mediz<strong>in</strong>ische Prozesse<br />
Bei dem vorliegenden Fallbeispiel ist es<br />
besonders schwer, den Prozess zu standardisieren,<br />
da e<strong>in</strong>er Synkope verschiedene<br />
Ursachen zugr<strong>und</strong>e liegen können.<br />
Dennoch haben die Europäische Gesellschaft<br />
für Kardiologie sowie die Deutsche<br />
Gesellschaft für Neurologie Leitl<strong>in</strong>ien<br />
zum <strong>in</strong>terdiszipl<strong>in</strong>ären Management<br />
der Synkope entworfen, mit deren Hilfe<br />
sich der Prozess an verschiedenen Stellen<br />
unterstützen ließe. So kann e<strong>in</strong>e Checkliste<br />
die Anamnese unterstützen <strong>und</strong> obligate<br />
Maßnahmen der Diagnostik klarstellen.<br />
Durch e<strong>in</strong>e Beschränkung der Indikationen<br />
für bestimmte Funktionsuntersuchungen<br />
kann deren unnötiger <strong>und</strong> red<strong>und</strong>anter<br />
E<strong>in</strong>satz e<strong>in</strong>gedämmt werden.<br />
<strong>Fehler</strong>kultur<br />
E<strong>in</strong>e positive <strong>Fehler</strong>kultur ist e<strong>in</strong> Schlüsselelement<br />
für e<strong>in</strong>e neue systematische <strong>Sicherheitskultur</strong>.<br />
„Critical Incident Report<strong>in</strong>g<br />
Systems“ oder „Mortality and Morbidity<br />
Conferences“ (M&M) s<strong>in</strong>d gut <strong>zur</strong> Er-<br />
Notfall + Rettungsmediz<strong>in</strong> 2011 |<br />
7
kennung von latenten <strong>Fehler</strong>n geeignet. Allerd<strong>in</strong>gs<br />
ist trotz der sche<strong>in</strong>baren Anonymität<br />
e<strong>in</strong>e positive E<strong>in</strong>stellung <strong>in</strong> der Abteilung<br />
notwendig, damit <strong>Fehler</strong> <strong>und</strong> unerwünschte<br />
Ereignisse überhaupt gemeldet<br />
werden. Dass ke<strong>in</strong>e <strong>Fehler</strong> gemeldet werden,<br />
muss nicht bedeuten, dass ke<strong>in</strong>e gemacht<br />
wurden, sondern es kann auch darauf<br />
h<strong>in</strong>weisen, dass die Mitarbeiter negative<br />
Folgen befürchten <strong>und</strong> daher ke<strong>in</strong>e unerwünschten<br />
Ereignisse melden (sog. „report<strong>in</strong>g<br />
bias“; [29]). Die genannten Instrumente<br />
s<strong>in</strong>d dabei weniger gut <strong>zur</strong> Erkennung<br />
aktiver <strong>Fehler</strong> e<strong>in</strong>setzbar. Hierfür sollte<br />
<strong>in</strong> der Abteilung e<strong>in</strong>e offene <strong>Fehler</strong>kultur<br />
herrschen, die auch gegen die Hierarchie<br />
gerichtete sachliche Kritik im S<strong>in</strong>ne e<strong>in</strong>es<br />
konstruktiven Feedbacks erlaubt <strong>und</strong> deshalb<br />
gefördert werden sollte. Das vorliegende<br />
Fallbeispiel muss offensiv aufgearbeitet<br />
werden, um die Mitarbeiter für mögliche<br />
<strong>Fehler</strong>quellen <strong>und</strong> Ursachen zu sensibilisieren.<br />
Die Besprechung des konkreten Falls<br />
<strong>in</strong> e<strong>in</strong>em Qualitätszirkel oder e<strong>in</strong>er M&M-<br />
Konferenz zusammen mit der Theorie von<br />
<strong>Fehler</strong>n nach James Reason werden das<br />
Bewusstse<strong>in</strong> für <strong>Fehler</strong> <strong>und</strong> Sicherheit <strong>in</strong><br />
der Notaufnahme unterstützen. Bezogen<br />
auf das vorliegende Fallbeispiel könnten<br />
die fachlichen Fähigkeiten der Mitarbeiter<br />
<strong>zur</strong> Beurteilung von EKGs durch Maßnahmen<br />
der Fort- <strong>und</strong> Weiterbildung als Elemente<br />
der Arbeitskultur geschärft werden.<br />
Weiterh<strong>in</strong> kann durch die Sensibilisierung<br />
für <strong>Fehler</strong> <strong>und</strong> kritische Ereignisse bei allen<br />
Beteiligten das Bewusstse<strong>in</strong> e<strong>in</strong>er positiven<br />
Kommunikationskultur gestärkt werden,<br />
wodurch Unklarheiten bei der EKG-<br />
Interpretation offen zwischen Kollegen diskutiert<br />
werden können.<br />
Bei der E<strong>in</strong>führung von Maßnahmen<br />
<strong>zur</strong> <strong>Fehler</strong>anonymisierung oder zum Auff<strong>in</strong>den<br />
latenter <strong>Fehler</strong> sollte die Entwicklung<br />
e<strong>in</strong>er No-Blame-Kultur <strong>in</strong> ihren Gr<strong>und</strong>zügen<br />
auch <strong>in</strong> Deutschland unterstützt werden.<br />
Trotzdem dürfen e<strong>in</strong>zelne Mitarbeiter,<br />
die aktiv gegen bestehende Leitl<strong>in</strong>ien oder<br />
Standards agieren, nicht aus ihrer persönlichen<br />
Verantwortung genommen werden.<br />
Die Balance zwischen <strong>in</strong>dividueller Verantwortlichkeit<br />
<strong>und</strong> systematischer <strong>Fehler</strong>kultur<br />
zu f<strong>in</strong>den, stellt e<strong>in</strong>e zentrale Herausforderung<br />
<strong>und</strong> Führungsaufgabe für die Notaufnahmen<br />
der Zukunft dar [21]. Die <strong>in</strong>dividuelle<br />
Behandlungsfreiheit wiegt <strong>in</strong><br />
Deutschland augenblicklich mehr als Leit-<br />
8 | Notfall + Rettungsmediz<strong>in</strong> 2011<br />
Leitthema<br />
l<strong>in</strong>ien oder Behandlungsstandards. Dieser<br />
Zustand ist nicht nur negativ zu betrachten,<br />
sollte aber auch nicht e<strong>in</strong>er kategorischen<br />
Ablehnung jeder Art von Standardisierung<br />
den Weg bereiten.<br />
Sich <strong>in</strong> der gefühlten Behandlungsfreiheit<br />
e<strong>in</strong>schränken zu lassen, fällt vielen<br />
ärztlichen Mitarbeitern/-<strong>in</strong>nen <strong>in</strong><br />
Deutschland, aber auch anderen Ländern,<br />
schwer. Unwissenheit über die Verwendung<br />
<strong>und</strong> den Nutzen von Standards<br />
<strong>und</strong>/oder <strong>in</strong>dividuelle Unwilligkeit <strong>zur</strong><br />
Veränderung s<strong>in</strong>d mögliche Gründe für<br />
die mangelnde Implementierung von<br />
Standards. Wir schlagen deshalb die Etablierung<br />
von Mechanismen vor, welche die<br />
Entscheider am Ende der Handlungskette<br />
<strong>in</strong> die Verantwortung nehmen.<br />
Betrachtet man hierzu beispielsweise<br />
die Häufigkeit der hygienischen Händedes<strong>in</strong>fektion<br />
<strong>in</strong> den USA, die trotz diverser<br />
Kampagnen noch immer nur zwischen<br />
30 <strong>und</strong> 70% liegt [21], so wird vermutet,<br />
dass es sich hierbei nicht mehr um<br />
e<strong>in</strong> Problem des Systems, sondern vielmehr<br />
um e<strong>in</strong> Problem der Verantwortlichkeit<br />
handelt [7]. Es liegt <strong>in</strong> der Verantwortung<br />
jedes E<strong>in</strong>zelnen, rout<strong>in</strong>emäßig<br />
die Händedes<strong>in</strong>fektion durchzuführen.<br />
Um dies flächendeckend sicherzustellen<br />
ist auch <strong>in</strong> Zukunft viel Überzeugungsarbeit<br />
notwendig. Diese kann nicht alle<strong>in</strong><br />
durch organisatorische Maßnahmen erreicht<br />
werden, sondern muss auch durch<br />
persönliche Verantwortung der <strong>in</strong>dividuell<br />
Handelnden sowie durch beispielhaftes<br />
Agieren der Vorgesetzten erzielt werden.<br />
Ausblick<br />
Wir s<strong>in</strong>d überzeugt, dass die Voraussetzung<br />
für jegliche Veränderung der <strong>Sicherheitskultur</strong><br />
<strong>in</strong> der Mediz<strong>in</strong> im Allgeme<strong>in</strong>en<br />
<strong>und</strong> <strong>in</strong> der Notaufnahme im Speziellen<br />
die Schaffung von Transparenz auf allen<br />
Ebenen der Patientenversorgung ist.<br />
Damit ergeben sich sek<strong>und</strong>är weitere Perspektiven<br />
<strong>zur</strong> Qualitätsverbesserung. Warum<br />
werden <strong>in</strong> <strong>deutschen</strong> Notaufnahmen<br />
nicht rout<strong>in</strong>emäßig Qualitäts<strong>in</strong>dikatoren<br />
gemessen, evaluiert <strong>und</strong> transparent gemacht?<br />
Offensichtlich liegen Werkzeuge <strong>in</strong><br />
Form von Literatur <strong>und</strong> Leitl<strong>in</strong>ien vor, deren<br />
Nutzen nachgewiesen werden konnte.<br />
Es stellt sich für den Außenstehenden die<br />
berechtigte Frage, warum gerade im sen-<br />
siblen Bereich der Notaufnahme die Thematik<br />
Risiko- <strong>und</strong> <strong>Fehler</strong>management bisher<br />
e<strong>in</strong> Schattendase<strong>in</strong> führt.<br />
Wie <strong>in</strong> e<strong>in</strong>em Leitartikel po<strong>in</strong>tiert formuliert,<br />
werden <strong>zur</strong> Zeit wertschöpfende<br />
Prozesse <strong>in</strong> der Mediz<strong>in</strong> im Allgeme<strong>in</strong>en<br />
<strong>und</strong> der Notfallmediz<strong>in</strong> im Speziellen<br />
noch nach vor<strong>in</strong>dustriellen Mustern bearbeitet<br />
[28]. Die positive Wandlung von<br />
Arbeitsprozessen außerhalb des Ges<strong>und</strong>heitswesens<br />
hat bisher nur e<strong>in</strong>geschränkt<br />
E<strong>in</strong>zug <strong>in</strong> die professionelle Versorgung<br />
von Patienten gehalten <strong>und</strong> wird wegen<br />
e<strong>in</strong>er verme<strong>in</strong>tlich fehlenden Individualität<br />
als Kochbuchmediz<strong>in</strong> negativ bewertet<br />
[28]. Prozessoptimierung <strong>und</strong> Benchmark<strong>in</strong>g<br />
s<strong>in</strong>d <strong>in</strong> der Industrie seit Jahrzehnten<br />
wichtiger Motor von Wettbewerb <strong>und</strong> Optimierung<br />
<strong>und</strong> zwischenzeitlich aus dem<br />
Alltag nicht mehr wegzudenken. Die Projekte<br />
des Aktionsbündnisses Patientensicherheit<br />
e.V. <strong>und</strong> das Patientensicherheits-Optimierungs-System<br />
für Anästhesie,<br />
Intensivtherapie, Notfallmediz<strong>in</strong> <strong>und</strong><br />
Schmerztherapie (PaSOSa<strong>in</strong>s) s<strong>in</strong>d erste<br />
Schritte im <strong>deutschen</strong> Ges<strong>und</strong>heitswesen,<br />
die allerd<strong>in</strong>gs noch nichts über den Durchdr<strong>in</strong>gungsgrad<br />
im Alltag deutscher Notaufnahmen<br />
aussagen. Die Verbesserungen<br />
durch Qualitätsmanagement <strong>und</strong> „best<br />
practice“ müssen allerd<strong>in</strong>gs im kl<strong>in</strong>ischen<br />
Alltag wirksam werden. Nur wenn die <strong>in</strong><br />
der Notaufnahme tätigen Ärzte den Stellenwert<br />
von Basismaßnahmen wie Anamnese<br />
<strong>und</strong> körperlicher Untersuchung ver<strong>in</strong>nerlicht<br />
haben <strong>und</strong> diagnostische Maßnahmen<br />
zielgerichtet dort gesetzt werden, wo<br />
sie notwendig s<strong>in</strong>d, ist die Qualitäts- <strong>und</strong><br />
Prozessverbesserung beim Patienten angekommen.<br />
Hierfür ersche<strong>in</strong>t e<strong>in</strong>e strukturierte<br />
Fort- <strong>und</strong> Weiterbildung <strong>in</strong> kl<strong>in</strong>ischer<br />
Notfallmediz<strong>in</strong>, welche e<strong>in</strong>e breite Notfallkompetenz<br />
ermöglicht <strong>und</strong> <strong>in</strong> angelsächsischen<br />
<strong>und</strong> e<strong>in</strong>igen europäischen Ländern<br />
zwischenzeitlich Standard ist, unabd<strong>in</strong>gbar.<br />
> E<strong>in</strong>e strukturierte Fort- <strong>und</strong><br />
Weiterbildung <strong>in</strong> kl<strong>in</strong>ischer<br />
Notfallmediz<strong>in</strong> ist unabd<strong>in</strong>gbar<br />
E<strong>in</strong>e Gr<strong>und</strong>voraussetzung für die Optimierung<br />
von Abläufen <strong>und</strong> die Verbesserung<br />
der Versorgungsqualität <strong>in</strong> Notaufnahmen<br />
ist die E<strong>in</strong>führung <strong>und</strong> Erfassung geeigneter<br />
Indikatoren <strong>und</strong> Kennzahlen, denn<br />
was nicht gemessen wird, kann auch nicht
verbessert werden. Im zweiten Schritt ist<br />
das Vergleichen im S<strong>in</strong>ne von Benchmark<strong>in</strong>g<br />
die Voraussetzung, um Qualitätsunterschiede<br />
von Notaufnahmen transparent<br />
zu machen <strong>und</strong> das Potenzial der<br />
Qualitätsverbesserung zu def<strong>in</strong>ieren. Sehr<br />
wahrsche<strong>in</strong>lich werden <strong>in</strong> naher Zukunft<br />
die externen Anforderungen h<strong>in</strong>sichtlich<br />
der Messung mediz<strong>in</strong>ischer <strong>Fehler</strong> an Bedeutung<br />
gew<strong>in</strong>nen: Sich <strong>in</strong> angelsächsischen<br />
Ländern aufzeigende Veränderungen<br />
<strong>in</strong> der Abrechnungsstruktur werden<br />
vor Deutschland nicht halt machen. Gemessene<br />
Leistung wird <strong>in</strong> nicht allzu ferner<br />
Zukunft auch Voraussetzung für die Vergütung<br />
se<strong>in</strong> („pay for performance“). Notaufnahmen<br />
als Portal von Krankenhäusern<br />
sollten sich dieser Anforderung stellen,<br />
um die mediz<strong>in</strong>isch-fachliche Sicherheit<br />
der ihnen anvertrauten Notfallpatienten<br />
zu verbessern.<br />
Fazit für die Praxis<br />
F Die Notaufnahme ist die Visitenkarte<br />
e<strong>in</strong>er Kl<strong>in</strong>ik. Sie ist im H<strong>in</strong>blick auf<br />
menschlich-fachliche Schwächen <strong>und</strong><br />
<strong>Fehler</strong> e<strong>in</strong> Hochrisikobereich.<br />
F <strong>Fehler</strong> dürfen nicht als solitäre Ereignisse<br />
gesehen werden, sondern s<strong>in</strong>d<br />
nahezu immer das Ergebnis des Zusammenspiels<br />
von latenten <strong>und</strong> aktiven<br />
<strong>Fehler</strong>n.<br />
F Die <strong>Fehler</strong>kultur <strong>in</strong> <strong>deutschen</strong> Notaufnahmen<br />
sollte gefördert <strong>und</strong> durch<br />
den E<strong>in</strong>satz von Maßnahmenpaketen<br />
auf e<strong>in</strong>e systematische Ebene überführt<br />
werden.<br />
F Maßnahmenbündel sollten als e<strong>in</strong>e<br />
Komb<strong>in</strong>ation von Elementen aus den<br />
Bereichen Arbeitskultur, Qualitätsmessung<br />
<strong>und</strong> Prozessstruktur e<strong>in</strong>gesetzt<br />
werden, damit sie wirksam werden<br />
können.<br />
F Durch diesen multidimensionalen Ansatz<br />
können Synergieeffekte genutzt<br />
<strong>und</strong> die Transparenz sowie das <strong>Fehler</strong>bewusstse<strong>in</strong><br />
<strong>in</strong> der Notaufnahme gestärkt<br />
werden.<br />
F Das mittelfristige Ziel bezüglich der<br />
Sicherheit <strong>in</strong> der Notaufnahme sollte<br />
e<strong>in</strong>e präventiv funktionierende systematische<br />
<strong>Sicherheitskultur</strong> se<strong>in</strong>, die<br />
sich auf mögliche Ursachen von <strong>Fehler</strong>n<br />
konzentriert, bevor diese entstehen.<br />
Korrespondenzadresse<br />
Prof. Dr. M. Christ<br />
Kl<strong>in</strong>ik für Notfall- <strong>und</strong> Internistische<br />
Intensivmediz<strong>in</strong>, Kl<strong>in</strong>ikum Nürnberg<br />
Prof. Ernst Nathan Str. 1, 90419 Nürnberg<br />
michael.christ@kl<strong>in</strong>ikum-nuernberg.de<br />
Interessenkonflikt. Der korrespondierende Autor<br />
gibt an, dass ke<strong>in</strong> Interessenkonflikt besteht.<br />
Literatur<br />
1. Battles JB, Kaplan HS, Van Der Schaaf TW et al<br />
(1998) The attributes of medical event-report<strong>in</strong>g<br />
systems: experience with a prototype medical<br />
event-report<strong>in</strong>g system for transfusion medic<strong>in</strong>e.<br />
Arch Pathol Lab Med 122:231–238<br />
2. Dormann H, Diesch K, Ganslandt T et al (2010)<br />
Kennzahlen <strong>und</strong> Qualitäts<strong>in</strong>dikatoren e<strong>in</strong>er mediz<strong>in</strong>ischen<br />
Notaufnahme. Dtsch Arztebl 107:261–<br />
267<br />
3. Enke N (2009) Schnittstellen <strong>in</strong> der Notfallversorgung:<br />
E<strong>in</strong>e problemorientierte Systemanalyse. Diplomica-Verlag,<br />
Hamburg, S 23–37<br />
4. Fan J-S, Kao W-F, Yen Dh-T et al (2007) Risk factors<br />
and prognostic predictors of unexpected <strong>in</strong>tensive<br />
care unit admission with<strong>in</strong> 3 days after ED discharge.<br />
Am J Emerg Med 25:1009–1014<br />
5. Francis RCE, Spies CD, Kerner T (2008) Quality management<br />
and benchmark<strong>in</strong>g <strong>in</strong> emergency medic<strong>in</strong>e.<br />
Curr Op<strong>in</strong> Anaesthesiol 21:233–239<br />
6. Gabayan GZ, Derose SF, Asch SM et al (2010) Predictors<br />
of short-term (seven-day) cardiac outcomes<br />
after emergency department visit for syncope.<br />
Am J Cardiol 105:82–86<br />
7. Goldmann D (2006) System failure versus personal<br />
accountability–the case for clean hands. N Engl J<br />
Med 355:121–123<br />
8. Grossman SA, Fischer C, Bar Jl et al (2007) The yield<br />
of head CT <strong>in</strong> syncope: a pilot study. Intern Emerg<br />
Med 2:46–49<br />
9. Hales BM, Pronovost PJ (2006) The checklist – a<br />
tool for error management and performance improvement.<br />
J Crit Care 21:231–235<br />
10. Hatler CW, Mast D, Corderella J et al (2006) Us<strong>in</strong>g<br />
evidence and process improvement strategies to<br />
enhance healthcare outcomes for the critically ill: a<br />
pilot project. Am J Crit Care 15:549–555<br />
11. Kohn LT (2000) To err is human: Build<strong>in</strong>g a safer<br />
health system. In: National Acad. Press, Wash<strong>in</strong>gton,<br />
DC, S 26–48<br />
12. Lau C, Cartmill T, Leveaux V (1996) Manag<strong>in</strong>g and<br />
<strong>und</strong>erstand<strong>in</strong>g variances <strong>in</strong> cl<strong>in</strong>ical path methodology:<br />
a case study. Ann R Coll Surg Engl 16:109–<br />
117<br />
13. Meissner W, Mescha S, Rothaug J et al (2008) Quality<br />
improvement <strong>in</strong> postoperative pa<strong>in</strong> management:<br />
results from the QUIPS project. Dtsch Arztebl<br />
Int 105:865–870<br />
14. Mendelow AD, Timothy J, Steers JW et al (2008)<br />
Management of patients with head <strong>in</strong>jury. Lancet<br />
372:685–687<br />
15. Moya A, Sutton R, Ammirati F et al (2009) Guidel<strong>in</strong>es<br />
for the diagnosis and management of syncope<br />
(version 2009): the Task Force for the Diagnosis<br />
and Management of Syncope of the European<br />
Society of Cardiology (ESC). Eur Heart J 30:2631–<br />
2671<br />
16. Perrow C (1999) Normal accidents: Liv<strong>in</strong>g with<br />
high-risk technologies; with a new afterword and<br />
a postscript on the Y2 K problem. Pr<strong>in</strong>ceton Univ.<br />
Press, Pr<strong>in</strong>ceton, NJ, S 62–101<br />
17. Agency for Healthcare Research and Quality (2000)<br />
20 Tips To Help Prevent <strong>Medical</strong> Errors: Patient Fact<br />
Sheet: AHRQ Publication No. 00-PO38. In: AHRQ<br />
Publications Clear<strong>in</strong>ghouse, 2101 East Jefferson<br />
Street, Rockville, MD 20852<br />
18. Qu<strong>in</strong>n J, Mcdermott D, Stiell I et al (2006) Prospective<br />
validation of the San Francisco Syncope Rule<br />
to predict patients with serious outcomes. Ann<br />
Emerg Med 47:448–454<br />
19. Reason J (2000) Human error: models and management.<br />
BMJ 320:768–770<br />
20. Reason J (1995) Understand<strong>in</strong>g adverse events:<br />
human factors. Qual Health Care 4:80–89<br />
21. Robert M, Wachter MD (2009) Balanc<strong>in</strong>g „No Blame“<br />
with Accountability <strong>in</strong> Patient Safety. N Engl J<br />
Med 14:1401–1406<br />
22. Sachverständigenrat (2007) Kooperation <strong>und</strong> Verantwortung:<br />
Voraussetzungen e<strong>in</strong>er zielorientierten<br />
Ges<strong>und</strong>heitsversorgung. Deutscher B<strong>und</strong>estag.<br />
Drucksache 16/6339<br />
23. Schiff GD, Hasan O, Kim S et al (2009) Diagnostic<br />
error <strong>in</strong> medic<strong>in</strong>e: analysis of 583 physician-reported<br />
errors. Arch Intern Med 169:1881–1887<br />
24. Sheldon R, Rose S, Connolly S et al (2006) Diagnostic<br />
criteria for vasovagal syncope based on a<br />
quantitative history. Eur Heart J 27:344–350<br />
25. Sklar DP, Crandall CS, Loeliger E et al (2007) Unanticipated<br />
death after discharge home from the<br />
emergency department. Ann Emerg Med 49:735–<br />
745<br />
26. Sonnenberg A, Gogel HK (2002) Translat<strong>in</strong>g vague<br />
compla<strong>in</strong>ts <strong>in</strong>to precise symptoms: the implications<br />
of a poor medical history. Eur J Gastroenterol<br />
Hepatol 14:317–321<br />
27. Staender S (2001) Incident report<strong>in</strong>g as a tool for<br />
error analysis <strong>in</strong> medic<strong>in</strong>e. Zeitschrift für ärztliche<br />
Fortbildung <strong>und</strong> Qualitätssicherung 95:479–484<br />
28. Swensen SJ, Meyer GS, Nelson EC et al (2010) Cottage<br />
<strong>in</strong>dustry to post<strong>in</strong>dustrial care – the revolution<br />
<strong>in</strong> health care delivery. N Engl J Med 362:e12<br />
29. Thomas EJ, Petersen LA (2003) Measur<strong>in</strong>g errors<br />
and adverse events <strong>in</strong> health care. J Gen Intern<br />
Med 18:61–67<br />
30. Thomas M, Mackway-Jones K (2008) Incidence<br />
and causes of critical <strong>in</strong>cidents <strong>in</strong> emergency departments:<br />
a comparison and root cause analysis.<br />
Emerg Med J 25:346–350<br />
Notfall + Rettungsmediz<strong>in</strong> 2011 |<br />
9