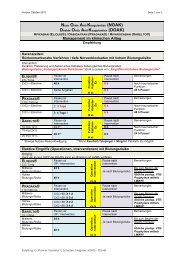
thromboembolischen Plättchenhemmertherapie
4.4 Unterbrechung der antithrombotischen Therapie - Gerinnung
4.4 Unterbrechung der antithrombotischen Therapie - Gerinnung
- No tags were found...
Create successful ePaper yourself
Turn your PDF publications into a flip-book with our unique Google optimized e-Paper software.
4.4 Unterbrechung der<br />
antithrombotischen Therapie<br />
Das Vorgehen bei der Unterbrechung der antithrombotischen Therapie<br />
(orale Antikoagulation und/oder Therapie mit Plättchenaggregationshemmern)<br />
ist vom <strong>thromboembolischen</strong> Risiko sowie vom patientenund<br />
operationsbedingten (chirurgischen) Blutungsrisiko abhängig und<br />
muss daher in jedem Fall individuell geplant werden.<br />
4.4.1 Blutungsrisiko bei Operationen/Eingriffen<br />
4.4.1.1 Blutungsrisiko bei Operationen<br />
Niedriges chirurgisches Blutungsrisiko: Handchirurgie, Zahnextraktion,<br />
dermatologisch-oberflächliche Eingriffe, Augenchirurgie (Linse).<br />
Hohes chirurgisches Blutungsrisiko: großer abdomineller Eingriff<br />
(z.B. Tumorchirurgie), Herzchirurgische Eingriffe, Neurochirurgie,<br />
große gefäßchirurgische Eingriffe, große orthopädische Eingriffe (z.B.<br />
Hüft- und Knie-TEP), rekonstruktive plastische Chirurgie, chirurgische<br />
Eingriffe an Prostata, Blase und Niere.<br />
4.4.1.2 Blutungsrisiko bei endoskopischen Eingriffen<br />
• Elektive Eingriffe sollten bis zur Beendigung einer (zeitlich<br />
beschränkten) antithrombotischen Therapie aufgeschoben werden<br />
(z.B. OAK nach TVT, duale Aggregationshemmer nach Stentimplantation).<br />
[6]<br />
• Bei endoskopischen Eingriffen mit niedrigem Blutungsrisiko sollte<br />
die antithrombotische Therapie nicht unterbrochen werden.<br />
• Bei Eingriffen mit hohem Blutungsrisiko muss die OAK unterbrochen<br />
werden. Eine Prophylaxe mit LMH/UFH ist vom <strong>thromboembolischen</strong><br />
Risiko abhängig (siehe 4.2.).<br />
• Bei Eingriffen mit hohem Blutungsrisiko muss die duale <strong>Plättchenhemmertherapie</strong><br />
(ASS + P2Y 12 -Rezeptorblocker) 7–10 Tage<br />
vorher unterbrochen werden. Bei hohem <strong>thromboembolischen</strong><br />
Risiko kann die Therapie mit ASS fortgesetzt und lediglich jene<br />
mit einem P2Y 12 -Rezeptorblocker fortgesetzt werden (individuelle<br />
Entscheidung).<br />
142
W. Weihs<br />
4. Kardiologie<br />
Eine duale <strong>Plättchenhemmertherapie</strong> (ASS + P2Y 12 -Rezeptorblocker)<br />
aus anderen Gründen als nach einer Stentimplantation kann 7–10 Tage<br />
vorher unterbrochen werden.<br />
Über den optimalen Zeitpunkt der Wiedereinleitung einer antithrombotischen<br />
Therapie nach einem endoskopischen Eingriff besteht kein<br />
allgemeiner Konsens. Nach einer Polypektomie besteht bis zu 7 Tage<br />
ein erhöhtes Blutungsrisiko. Das prophylaktische Anbringen von mechanischen<br />
Clips nach Polypektomie ist nicht ausreichend gesichert.<br />
Niedriges Blutungsrisiko<br />
• Diagnostische Endoskopie<br />
inkl. Biopsie<br />
• ERCP ohne EPT<br />
• Ultraschallendoskopie ohne<br />
Feinnadelpunktion<br />
• Diagnostische (Ballon)<br />
Enteroskopie<br />
• Kapselendoskopie<br />
• Enteraler Stent<br />
• Diagnostische Bronchoskopie<br />
inkl. Lavage/Bürste<br />
Hohes Blutungsrisiko<br />
• Polypektomie<br />
• Biliäre/pankreatische<br />
Sphinkterektomie (EPT)<br />
• Bougierung<br />
• PEG<br />
• therapeutische Ballonenteroskopie<br />
• Argonplasmakoagulation<br />
• Varizensklrosierung/-banding<br />
• Ultraschallendoskopie +<br />
Feinnadelpunktion<br />
• Mukosektomie<br />
• Bronchoskopie + Biopsie/<br />
sonst. Intervention<br />
4<br />
143
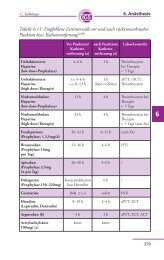
Blutungsrisiko<br />
hoch<br />
niedrig<br />
Thromboembolisches Risiko<br />
hoch<br />
niedrig<br />
• OAK unterbrechen<br />
(+ Prophylaxe mit<br />
LMH/UFH)<br />
• ASS ev. fortsetzen<br />
• P2Y 12 -Rezeptorblocker<br />
unterbrechen<br />
• OAK unterbrechen<br />
• ASS unterbrechen<br />
• P2Y 12 -Rezeptorblocker<br />
unterbrechen<br />
• OAK fortsetzen<br />
• ASS fortsetzen<br />
• P2Y 12 -Rezeptorblocker fortsetzen<br />
4.4.1.3 Blutungsrisiko bei zahnärztlichen Eingriffen<br />
Gruppe 1<br />
• intraligamentäre Lokalanästhesie<br />
• Nahtentfernung<br />
• kons. Behandlung inkl. Endodontie<br />
• prothetische Behandlungsschritte<br />
• Parodiagnostik<br />
Gruppe 2<br />
• intramuköse/Infiltrations anästhesie<br />
und Leitungsanästhesie<br />
• kleinste chir. Eingriffe<br />
• Inneninzision submuköser Abszesse<br />
• Biopsien/Probeexzision<br />
• Extraktion gelockerter Zähne<br />
• Implantatfreilegung<br />
• Parobehandlung (Deep scaling)<br />
ASS/Clopidogrel<br />
ja<br />
ja<br />
OAK<br />
ja<br />
ja<br />
INR ≤3,5<br />
144
W. Weihs<br />
4. Kardiologie<br />
Gruppe 3<br />
• Leitungsanästhesie am<br />
N. alveolaris inf.<br />
• kleine und mittelgroße<br />
chir. Eingriffe<br />
• Zahnextraktion (auch mehrfach)<br />
• operative Zahnerntfernung<br />
• operative Entfernung retinierter<br />
Zähne<br />
• WSR (Frontzähne und<br />
Prämolaren)<br />
• kleine Tumorresektion<br />
• kleine Laserchirurgie<br />
• einfache Implantation<br />
• Parochirurgie<br />
Gruppe 4<br />
• Eingriffe mit großer Blutungsgefahr<br />
• große Wundfläche +/- Laserchirurgie<br />
• komplizierte Operationen an<br />
retinierten Zähnen<br />
• größere elektive Eingriffe<br />
• komplizierte Implantation und<br />
Augmentation<br />
• Zahntransplantation<br />
• Eingriffe mit schlechter Interventionsmöglichkeit<br />
bei Nachblutung<br />
• tiefer reichende Operationen im<br />
Weichgewebe<br />
• ausgedehnte Operationen im<br />
Bereich der Kieferhöhle<br />
ASS/Clopidogrel<br />
ja<br />
OAK<br />
ja<br />
INR ≤3,0<br />
primär hämostyptische<br />
Lokalmaßnahmen<br />
ja<br />
ja<br />
INR ≤2,0<br />
primär hämostyptische<br />
Lokalmaßnahmen<br />
4<br />
145