La colposcopia y el tratamiento de la neoplasia intraepitelial cervical:
La colposcopia y el tratamiento de la neoplasia intraepitelial cervical:
La colposcopia y el tratamiento de la neoplasia intraepitelial cervical:
You also want an ePaper? Increase the reach of your titles
YUMPU automatically turns print PDFs into web optimized ePapers that Google loves.
<strong>la</strong>terales, fondo <strong>de</strong> saco anterior y fondo <strong>de</strong> saco<br />
posterior.<br />
El estroma d<strong>el</strong> cu<strong>el</strong>lo uterino consiste en un tejido<br />
<strong>de</strong>nso, fibromuscu<strong>la</strong>r, atravesado por <strong>la</strong> compleja<br />
trama <strong>de</strong> un plexo vascu<strong>la</strong>r, linfático y nervioso. <strong>La</strong><br />
vascu<strong>la</strong>rización arterial d<strong>el</strong> cu<strong>el</strong>lo uterino proce<strong>de</strong> <strong>de</strong><br />
<strong>la</strong>s arterias ilíacas internas, a través <strong>de</strong> <strong>la</strong>s divisiones<br />
<strong>cervical</strong> y vaginal <strong>de</strong> <strong>la</strong>s arterias uterinas. <strong>La</strong>s ramas<br />
<strong>cervical</strong>es <strong>de</strong> <strong>la</strong>s arterias uterinas <strong>de</strong>scien<strong>de</strong>n por <strong>la</strong>s<br />
pare<strong>de</strong>s <strong>la</strong>terales d<strong>el</strong> cu<strong>el</strong>lo uterino en posición <strong>de</strong> <strong>la</strong>s<br />
3 y <strong>la</strong>s 9 d<strong>el</strong> r<strong>el</strong>oj. <strong>La</strong>s venas d<strong>el</strong> cu<strong>el</strong>lo uterino<br />
discurren paral<strong>el</strong>amente a <strong>la</strong>s arterias y <strong>de</strong>sembocan<br />
en <strong>la</strong> vena hipogástrica. Los vasos linfáticos d<strong>el</strong> cu<strong>el</strong>lo<br />
uterino <strong>de</strong>sembocan en los ganglios ilíacos comunes,<br />
externo e interno, obturador y parametriales. <strong>La</strong><br />
inervación d<strong>el</strong> cu<strong>el</strong>lo uterino proce<strong>de</strong> d<strong>el</strong> plexo<br />
hipogástrico. El endocérvix tiene muchas<br />
terminaciones nerviosas, que son escasas en <strong>el</strong><br />
exocérvix. En consecuencia, <strong>la</strong> mayoría <strong>de</strong> <strong>la</strong>s mujeres<br />
toleran bien procedimientos como <strong>la</strong> biopsia, <strong>la</strong><br />
<strong>el</strong>ectrocoagu<strong>la</strong>ción y <strong>la</strong> crioterapia sin anestesia local.<br />
Como en <strong>el</strong> endocérvix también abundan <strong>la</strong>s fibras<br />
simpáticas y parasimpáticas, <strong>el</strong> legrado endo<strong>cervical</strong><br />
pue<strong>de</strong> a veces producir una reacción vasovagal.<br />
El cu<strong>el</strong>lo uterino está recubierto por epit<strong>el</strong>io<br />
escamoso estratificado no queratinizante y por<br />
epit<strong>el</strong>io cilíndrico. Estos dos tipos <strong>de</strong> epit<strong>el</strong>io<br />
confluyen en <strong>la</strong> unión escamoso-cilíndrica.<br />
Membrana<br />
basal<br />
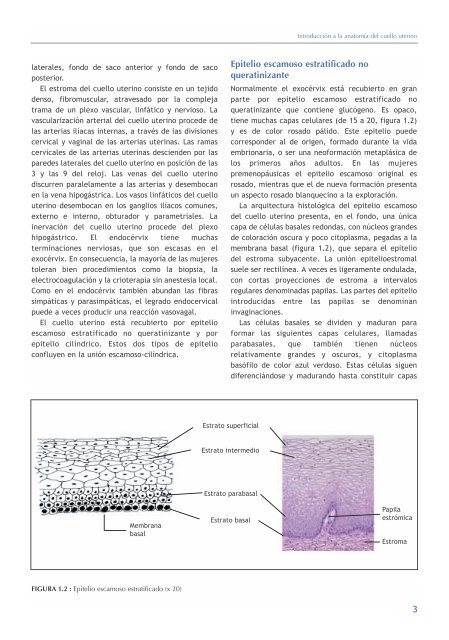
FIGURA 1.2 : Epit<strong>el</strong>io escamoso estratificado (x 20)<br />
Introducción a <strong>la</strong> anatomía d<strong>el</strong> cu<strong>el</strong>lo uterino<br />
Epit<strong>el</strong>io escamoso estratificado no<br />
queratinizante<br />
Normalmente <strong>el</strong> exocérvix está recubierto en gran<br />
parte por epit<strong>el</strong>io escamoso estratificado no<br />
queratinizante que contiene glucógeno. Es opaco,<br />
tiene muchas capas c<strong>el</strong>u<strong>la</strong>res (<strong>de</strong> 15 a 20, figura 1.2)<br />
y es <strong>de</strong> color rosado pálido. Este epit<strong>el</strong>io pue<strong>de</strong><br />
correspon<strong>de</strong>r al <strong>de</strong> origen, formado durante <strong>la</strong> vida<br />
embrionaria, o ser una neoformación metaplásica <strong>de</strong><br />
los primeros años adultos. En <strong>la</strong>s mujeres<br />
premenopáusicas <strong>el</strong> epit<strong>el</strong>io escamoso original es<br />
rosado, mientras que <strong>el</strong> <strong>de</strong> nueva formación presenta<br />
un aspecto rosado b<strong>la</strong>nquecino a <strong>la</strong> exploración.<br />
<strong>La</strong> arquitectura histológica d<strong>el</strong> epit<strong>el</strong>io escamoso<br />
d<strong>el</strong> cu<strong>el</strong>lo uterino presenta, en <strong>el</strong> fondo, una única<br />
capa <strong>de</strong> célu<strong>la</strong>s basales redondas, con núcleos gran<strong>de</strong>s<br />
<strong>de</strong> coloración oscura y poco citop<strong>la</strong>sma, pegadas a <strong>la</strong><br />
membrana basal (figura 1.2), que separa <strong>el</strong> epit<strong>el</strong>io<br />
d<strong>el</strong> estroma subyacente. <strong>La</strong> unión epit<strong>el</strong>ioestromal<br />
su<strong>el</strong>e ser rectilínea. A veces es ligeramente ondu<strong>la</strong>da,<br />
con cortas proyecciones <strong>de</strong> estroma a intervalos<br />
regu<strong>la</strong>res <strong>de</strong>nominadas papi<strong>la</strong>s. <strong>La</strong>s partes d<strong>el</strong> epit<strong>el</strong>io<br />
introducidas entre <strong>la</strong>s papi<strong>la</strong>s se <strong>de</strong>nominan<br />
invaginaciones.<br />
<strong>La</strong>s célu<strong>la</strong>s basales se divi<strong>de</strong>n y maduran para<br />
formar <strong>la</strong>s siguientes capas c<strong>el</strong>u<strong>la</strong>res, l<strong>la</strong>madas<br />
parabasales, que también tienen núcleos<br />
r<strong>el</strong>ativamente gran<strong>de</strong>s y oscuros, y citop<strong>la</strong>sma<br />
basófilo <strong>de</strong> color azul verdoso. Estas célu<strong>la</strong>s siguen<br />
diferenciándose y madurando hasta constituir capas<br />
Estrato superficial<br />
Estrato intermedio<br />
Estrato parabasal<br />
Estrato basal<br />
Papi<strong>la</strong><br />
estrómica<br />
Estroma<br />
3