You also want an ePaper? Increase the reach of your titles
YUMPU automatically turns print PDFs into web optimized ePapers that Google loves.
<strong>Obstetricia</strong>.<br />
Embarazo.<br />
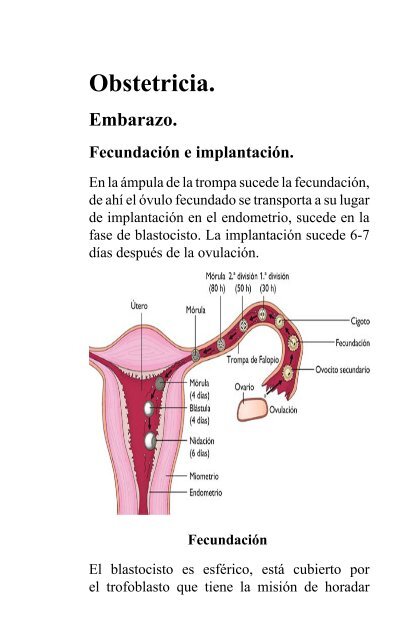
Fecundación e implantación.<br />
En la ámpula de la trompa sucede la fecundación,<br />
de ahí el óvulo fecundado se transporta a su lugar<br />
de implantación en el endometrio, sucede en la<br />
fase de blastocisto. La implantación sucede 6-7<br />
días después de la ovulación.<br />
Fecundación<br />
El blastocisto es esférico, está cubierto por<br />
el trofoblasto que tiene la misión de horadar
el endometrio para efectuar la implantación.<br />
Después de la implantación el endometrio se<br />
modifica transformándose en decidua.<br />
La zona embrionaria que está en contacto con la<br />
decidua uterina se modifica y se llama corion,<br />
que evolucionará hasta formar la placenta.<br />
De izquierda a derecha: óvulo fecundado,<br />
primera división, cuarto día, quinto día, sexto<br />
día.<br />
El proceso de fecundación se inicia con el<br />
contacto entre los gametos en las trompas de<br />
falopio. Primero el espermatozoide penetra la<br />
corona radiada del ovocito II, hasta entrar en<br />
contacto con la zona pelúcida. Esto da origen<br />
a la reacción acrosómica en la cabeza del<br />
espermatozoide, que le permite entrar a la zona<br />
pelúcida.
Tanto la cola del espermatozoide, así como<br />
enzimas de la mucosa tubárica contribuyen con<br />
la hialuronidasa acrosómica para abrirle el paso<br />
al espermatozoide por la zona pelúcida.<br />
Otras enzimas del acrosoma, además de la<br />
hialuronidasa, que pueden tener un papel en<br />
la penetración de la zona pelúcida incluyen<br />
ciertas esterasas, acrosinas como la arrocina y la<br />
neuroaminidasa.<br />
Finalmente el proceso culmina con la singamia y<br />
la fusión de las membranas celulares del ovocito<br />
y el espermatozoide o pronúcleos.<br />
Una vez que el primer espermatozoide penetra<br />
a través de la zona pelúcida, hay una reacción<br />
que cambia las propiedades de la superficie<br />
del huevo que la torna impermeable a otros<br />
espermatozoides.<br />
Es notable la capacidad que tienen los zooides<br />
para levantar el segundo bloqueo meiótico, que<br />
imposibilitaba al ovocito II a continuar con el<br />
proceso de meiosis.<br />
Una vez que el zooide penetra la zona pelúcida<br />
y toma contacto con la membrana plasmática<br />
del ovocito II, se produce una intensificación<br />
del metabolismo respiratorio de esta célula, se<br />
forma el segundo cuerpo polar, que es una célula
mas pequeña y sin material genético, producto<br />
de la conclusión del proceso meiótico.<br />
A partir del momento de la fecundación se<br />
restablece el numero cromosómico y se define<br />
el sexo del embrión, dependiendo de si el<br />
espermatozoide porta un cromosoma X o un<br />
cromosoma Y (los ovocitos sólo pueden llevar<br />
un cromosoma X).<br />
La placenta tiene como función la nutrición,<br />
crecimiento y metabolismo del feto, posee además<br />
una actividad endocrina muy importante.<br />
La placenta inicia su formación a partir del<br />
noveno día de la fecundación siendo entonces<br />
trofoblasto, alcanzando su estructura definitiva,<br />
con división en cotiledones, hasta el quinto<br />
mes.<br />
Estas células trofoblásticas tienen un<br />
comportamiento biológico único con capacidad<br />
de infiltrar o invadir el endometrio. El trofoblasto<br />
va formando múltiples ramificaciones o<br />
arborescencias llamadas vellosidades coriales<br />
que se infiltran en el endometrio. Alrededor<br />
de cada una de estas vellosidades llegan las<br />
arterias maternas y forman lagos sanguíneos<br />
que regresan, por las venas, a la circulación<br />
materna.
Esto implica que la membrana que rodea las<br />
vellosidades coriales (membrana placentaria) es<br />
la frontera entre la madre y el feto. La sangre<br />
materna llega hasta los lagos sanguíneos que<br />
rodean las vellosidades coriales, pero nunca<br />
pasa al feto.<br />
La sangre del feto circula por el cordón umbilical<br />
y llega a la placenta, a sus vellosidades, donde<br />
queda en contacto con la sangre materna, sólo<br />
a través de la membrana placentaria, que nunca<br />
rebasa. La placenta humana es hemocorial; esto<br />
quiere decir que la sangre materna y fetal nunca<br />
se mezclan.<br />
La placenta queda firmemente adherida a la<br />
pared interna de la cavidad uterina, mediante las<br />
vellosidades coriales que infiltran el endometrio<br />
sin llegar hasta la pared muscular, en condiciones<br />
normales. A ésta, se le conoce como cara<br />
materna.<br />
La cara opuesta de la placenta o cara fetal,<br />
está cubierta por las membranas fetales o<br />
corioamnióticas que son atravesadas por<br />
el cordón umbilical que, al término, mide<br />
aproximadamente 50 cm, siendo esto variable.<br />
Su diámetro es de 2.5 cm y tiene dos arterias<br />
umbilicales y una vena.
Vasos del feto vasos maternos<br />
Son funciones de la placenta actuar como barrera,<br />
ser lugar de intercambio materno-fetal, y formar<br />
sustancias con funciones endocrinas.<br />
Como barrera evita la comunicación directa<br />
entre la circulación materna y la fetal, así como<br />
el paso de determinadas sustancias.<br />
La placenta permite la llegada de nutrientes<br />
maternos al feto por diversos mecanismos,
como la difusión simple u ósmosis al pasar por<br />
gradiente de concentración, al encontrarse en<br />
mayor concentración en sangre materna. Es el<br />
mecanismo usado por los gases (O2, CO2), agua,<br />
y la mayoría de electrólitos. Éste mecanismo no<br />
consume oxígeno.<br />
La difusión facilitada es característica de la<br />
glucosa. Aunque la cantidad de glucosa es mayor<br />
en sangre materna que en la fetal, el transporte al<br />
feto se asegura por medio de difusión facilitada.<br />
Por medio del transporte activo el feto recibe<br />
hierro, aminoácidos y vitaminas hidrosolubles.<br />
Estas sustancias están a mayor concentración en<br />
sangre fetal y por ello se necesita luchar contra<br />
gradiente para pasar al feto.<br />
La pinocitosis es un proceso biológico que<br />
permite a determinadas células y organismos<br />
unicelulares obtener líquidos orgánicos del<br />
exterior para alimentarse o para otro fin, la<br />
placenta lo utiliza para proveer al feto de<br />
moléculas de gran tamaño como lipoproteínas,<br />
fosfolípidos, anticuerpos IgG, entre otros.<br />
La existencia de pequeñas roturas placentarias,<br />
soluciones de continuidad, puede permitir el<br />
paso de células intactas como hematíes.
Es necesario recordar que algunas sustancias<br />
como la insulina o heparina no pueden atravesar<br />
la placenta.<br />
La gonadotropina coriónica humana (HCG),<br />
producida por la placenta es la encargada de<br />
mantener el cuerpo lúteo, su función biológica es<br />
parecida a la LH. Se detecta en sangre materna<br />
tras la implantación. Sus niveles aumentan a lo<br />
largo del primer trimestre alcanzando el máximo<br />
alrededor de la semana 10 (50.000 mUI/ml),<br />
para disminuir posteriormente.<br />
La función luteotrófica mantiene el cuerpo lúteo<br />
las primeras semanas hasta que la placenta es<br />
capaz de sintetizar progesterona.<br />
La placenta además interviene en la síntesis<br />
de gestágenos y de andrógenos, al estimular<br />
la secreción de testosterona por el testículo<br />
fetal, y de deidroepiandrosterona (DHEA)<br />
por la suprarrenal. También tiene una acción<br />
tirotrópica.<br />
La HCG se detecta en sangre materna a partir de<br />
la implantación, y en orina a partir de la quinta<br />
semana de amenorrea. Se utiliza en el diagnóstico<br />
de la gestación.<br />
El lactógeno placentario (HPL) asegura el<br />
suministro de glucosa fetal. Se detecta en sangre
en los 5-6 días después de la implantación,<br />
aumenta progresivamente sus niveles a lo largo<br />
de la gestación (meseta a las 34-36 semanas), ya<br />
que su producción guarda relación directa con el<br />
tamaño placentario.<br />
El lactógeno placentario asegura el suministro<br />
de glucosa al estimular la lipólisis, y los ácidos<br />
grasos formados disminuyen la acción de la<br />
insulina, sobre todo a partir de la segunda mitad<br />
del embarazo. También prepara la glándula<br />
mamaria para la lactancia, aunque su importancia<br />
es muy inferior a la de la prolactina. Finalmente<br />
posee una pequeña acción como hormona de<br />
crecimiento fetal.<br />
La placenta carece de precursores esteroides,<br />
que si poseen la madre y el feto.<br />
La progesterona la sintetiza el cuerpo lúteo<br />
materno durante las 7-10 primeras semanas y es<br />
fundamental para el comienzo de la gestación,<br />
a partir de la 10-12 semana la producción<br />
de progesterona es fundamentalmente de la<br />
placenta.<br />
Los estrógenos, estradiol y estrona, son formados<br />
a partir de DHEA (dehydroepiandrosterona) de<br />
las suprarrenales maternas y fetales.
Para la biosíntesis del estriol es necesario un<br />
precursor, que es 90% fetal, que posteriormente<br />
es sulfatado y aromatizado en la placenta; para<br />
ello se requiere la integridad del hígado y las<br />
suprarrenales fetales, de ahí su utilidad como<br />
marcador de bienestar fetal. El estriol disminuye<br />
en cromosomopatías y está ausente en la mola.<br />
Modificaciones maternas.<br />
Los cambios gestacionales en el organismo<br />
materno son amplios, intensos y duraderos<br />
y persisten hasta seis semanas posparto, su<br />
finalidad es crear un ambiente adecuado al<br />
desarrollo de la gestación.<br />
Cambios cardiovasculares.<br />
En el embarazo se produce una sobrecarga<br />
circulatoria que no representa ningún riesgo<br />
en una mujer sana, pero que puede suponer un<br />
peligro en caso de pacientes cardiópatas:<br />
El volumen total y el plasmático crece durante la<br />
gestación, alcanzando valores máximos de 40%<br />
superior a lo previo normal, ello sucede hacia la<br />
semana 28-32.<br />
La presión arterial disminuye los dos primeros<br />
trimestres, para elevarse progresivamente en<br />
la 28 semana, y hacerlo de nuevo en el tercer
trimestre, situándose en los niveles normales<br />
para la población general (
La frecuencia cardiaca se eleva hasta un 15-<br />
20% pero rara vez sobrepasa los 100 latidos por<br />
minuto.<br />
Cambios hematológicos.<br />
Aumenta la masa eritrocitaria (33%), pero el<br />
volumen plasmático también lo hace en forma<br />
proporcional más que la masa de hematíes, por<br />
lo que se produce una anemia relativa fisiológica<br />
con cifras promedio de Hb 11 g/dl, y Hto 34%.<br />
Se produce una leucocitosis leve de hasta 12.000<br />
que se acentúa durante el parto y el puerperio<br />
inmediato. No suele ir acompañada de desviación<br />
izquierda o neutrofilia.<br />
Aumentan la mayoría de los factores de la<br />
coagulación, como plaquetas, los factores I, III,<br />
VII, VIII, IX y X.<br />
El fibrinógeno y la velocidad de sedimentación,<br />
se ven incrementados.<br />
Cambios pulmonares.<br />
Aumento el consumo de oxígeno así como la<br />
ventilación pulmonar, ocasionando una leve<br />
alcalosis respiratoria.
Cambios en el aparato urinario.<br />
Los riñones aumentan de tamaño ligeramente;<br />
se dilatan de la pelvicilla y uréteres.<br />
Se retrasa la eliminación urinaria, lo que<br />
facilita las infecciones, y disminuye la eficacia<br />
del esfínter uretral y puede sobrevenir cierta<br />
incontinencia.<br />
Se incrementa del flujo plasmático renal y del<br />
filtrado glomerular de hasta en un 40%, que<br />
ocasiona aumento de la eliminación de creatinina<br />
y urea<br />
El ácido úrico disminuye ligeramente al aumentar<br />
su excreción.<br />
La glucosa satura el sistema de transporte tubular<br />
y puede presentarse una glucosuria al final de la<br />
gestación sin que exista hiperglucemia.<br />
Cambios en el aparato digestivo.<br />
En la cavidad bucal, las encías están hiperémicas e<br />
hipertróficas con sangrados frecuentes, pudiendo<br />
existir épulis o angiogranuloma gingival, que<br />
es una forma de gingivitis hiperplásica del<br />
embarazo que sangra fácilmente.<br />
Aunque la hipertrofia de las encías suele regresar<br />
espontáneamente tras el parto, con frecuencia el
épulis requiere ser extirpado quirúrgicamente;<br />
la salivación es más abundante y más ácida. La<br />
progesterona produce relajación de la musculatura<br />
lisa intestinal: disminuye la motilidad intestinal,<br />
favoreciendo el reflujo gastroesofágico, pirosis,<br />
estreñimiento e hipotonía vesicular que favorece<br />
la litiasis.<br />
Aumenta del flujo sanguíneo hepático aunque<br />
los cambios fundamentales se producen a<br />
nivel de la función hepática con incremento<br />
de la fosfatasa alcalina hasta 1,5-2 veces lo<br />
normal, aumenta el colesterol y triglicéridos con<br />
aumento concomitante del cociente LDL/HDL;<br />
disminuyen las proteínas plasmáticas, albúmina<br />
y gammaglobulinas y la colinesterasa. No se<br />
modifican las transaminasas.<br />
Cambios metabólicos.<br />
Se incrementa en un 20% el metabolismo basal<br />
y el consumo de oxígeno.<br />
En la primera mitad del embarazo hay anabolismo<br />
por la acción de las hormonas esteroideas que<br />
facilitan la lipogénesis y la síntesis proteica.<br />
La glucemia, sobre todo en ayunas, puede ser<br />
algo inferior en este período ya que la glucosa<br />
emigra del torrente circulatorio a los tejidos.
En la segunda mitad del embarazo hay<br />
catabolismo mediado fundamentalmente por la<br />
acción antiinsulínica del lactógeno placentario,<br />
que favorece la lipólisis y la hiperglucemia,<br />
ya que la glucosa de los tejidos se vierte en el<br />
torrente circulatorio para que llegue al feto por<br />
difusión facilitada.<br />
Disminuye el calcio plasmático aunque aumenta<br />
al final de la gestación; disminuyen también el<br />
magnesio, el fósforo y el hierro, éste último a<br />
pesar que su absorción se ve multiplicada.<br />
A lo largo de la gestación los estrógenos y la<br />
progesterona preparan las glándulas mamarias<br />
para su función. La caída de estrógenos y<br />
progesterona tras el parto permite el comienzo<br />
de la secreción láctea.<br />
La mayor parte del aumento de peso durante un<br />
embarazo normal es atribuible al aumento del<br />
tamaño uterino y su contenido. Se acepta como<br />
incremento de peso ideal 1 Kg. por mes.<br />
Cambios del sistema endocrino.<br />
Se produce hiperplasia e hipertrofia de la<br />
hipófisis, con el consecuente aumento de la<br />
vascularización. Se incrementan las hormonas<br />
GH, TSH y ACTH.
La prolactina se eleva progresivamente hasta el<br />
parto, en el que se produce un descenso brusco,<br />
para volver a incrementarse durante la lactancia<br />
con cada succión al seno materno.<br />
Los niveles de oxitocina también aumentan<br />
gradualmente alcanzando niveles máximos<br />
durante el parto. La secreción de las<br />
gonadotropinas FSH y LH está muy disminuida,<br />
debido a la retroalimentación negativa.<br />
Se produce un aumento de tamaño de la glándula<br />
tiroides.<br />
Hay hipertrofia e hiperplasia de los islotes de<br />
células beta del páncreas. Tras la ingestión de<br />
alimentos, se produce una hiperglucemia con<br />
hiperinsulinemia prolongada que asegura el<br />
aporte posprandial al feto.<br />
El cortisol sérico se duplica. Se produce aumento<br />
de la actividad de la aldosterona al incrementarse<br />
la actividad de la renina plasmática, y hay un<br />
incremento total de sodio en el organismo..<br />
También se encuentra elevada la testosterona.<br />
En los cambios de la piel son comunes las estrías<br />
gravídicas y las arañas vasculares. Es frecuente<br />
la hiperpigmentación en vulva, pubis, ombligo,<br />
línea alba, y aréolas.
La hiperpigmentación en cara y cuello da lugar<br />
al cloasma gravídico, debido a la estimulación<br />
de la MSH (hormona estimulante de los<br />
melanocitos) mediada por la progesterona. Es<br />
frecuente observar la hiperplasia glandular<br />
sebácea mamaria (tubérculos de Montgomery).<br />
Cambios uterinos.<br />
Al inicio de la gestación el útero mide 7.5 por 5<br />
por 2.5 cm y al término mide aproximadamente<br />
34 por 24 por 21 cm.<br />
Un embarazo normal contiene entre 1000 y<br />
1500 cc de líquido amniótico, pudiendo llegar<br />
hasta 2000 cc o más en caso de polihidramios, y<br />
a menos de 300 cc en oligohidramios.<br />
El útero grávido adquiere la forma del producto<br />
de la concepción aunque su forma hasta la semana<br />
seis semana siendo piriforme, en la última parte<br />
del segundo mes es ovoide, para ser esférico en<br />
el segundo trimestre.<br />
La gestación causa ablandamiento progresivo<br />
del útero, que se vuelve globular y blando, es<br />
el signo de Noble; al inicio el ablandamiento es<br />
uniforme, conforme avanza el embarazo el istmo<br />
se alarga y ablanda, aumenta la compresibilidad<br />
del segmento uterino inferior y aparece el signo<br />
de Hegar entre la semana 6-8 de la gestación.
Hay contracciones intermitentes uterinas durante<br />
la ovulación y menstruación, se presentan en<br />
intervalos regulares y duran aproximadamente 30<br />
segundos; durante el embarazo las contracciones<br />
se tornan más frecuentes e intensas y son<br />
causadas por los estrógenos y atenuadas por la<br />
progesterona.<br />
Después del cuarto mes de embarazo las<br />
contracciones pueden palparse a través de la<br />
pared abdominal, difieren de las del parto porque<br />
son indoloras, suceden a intervalos irregulares<br />
y no producen cambios en el segmento uterino<br />
inferior.<br />
El miometrio se hiperplasia durante los primeros<br />
meses de gestación.<br />
El istmo uterino es la porción que une el cuello<br />
con el cuerpo del útero, triplica su longitud<br />
durante el primer trimestre de la gestación, al<br />
mismo tiempo se hace blanda y compresible.<br />
El cérvix uterino durante la gestación aumenta<br />
su vascularización, se hiperplasia su tejido<br />
muscular y conectivo y sufre cambios notables<br />
de la mucosa.<br />
La vagina sufre hiperplasia de la mucosa y a<br />
medida que avanza el embarazo se engruesa
notablemente; se reproduce en abundancia<br />
el bacilo de Döderlein y el pH vaginal se<br />
acidifica.<br />
Los vasos sanguíneos de la vagina se alargan<br />
y aumentan de calibre, el color de la vagina se<br />
torna cianótico o púrpura entre la semana 6-8, es<br />
el signo de Chadwick.<br />
La pared abdominal de la embarazada inicia<br />
su distensión al cuarto mes con el consiguiente<br />
aumento de la circunferencia del abdomen,<br />
sucede cuando el útero sale de la pelvis; la piel<br />
de la línea media del abdomen se pigmenta y<br />
forma la línea morena.<br />
La distensión excesiva de la piel abdominal<br />
hace que se formen en ella líneas irregulares,<br />
onduladas, rosas o purpúreas llamadas estrías<br />
gravídicas; son más comunes en la porción<br />
inferior del abdomen, a los lados del ombligo,<br />
glúteos y porción superior de los muslos; después<br />
del parto las líneas adquieren un color plateado<br />
con el aspecto de cicatríz antiguo.<br />
La distensión excesiva de la pared abdominal<br />
puede producir separación amplia entre si, o<br />
diástasis, de los músculos rectos anteriores del<br />
abdomen, también es frecuente la dilatación del<br />
anillo umbilical y la consecuente hernia.
Diagnóstico de gestación.<br />
Las manifestaciones de embarazo se agrupan<br />
desde el punto de vista diagnóstico en la siguiente<br />
forma:<br />
* Manifestaciones de presunción<br />
* De probabilidad<br />
* De certeza<br />
Manifestaciones de presunción.<br />
Se denominan manifestaciones de presunción<br />
a las que hacen presumir el embarazo pero<br />
no su diagnóstico, entre ellas se considera la<br />
amenorrea, náuseas y vómitos, mastodínia y<br />
parestesias mamarias, poliaquiuria, constipación<br />
intestinal, aumento del volumen del abdomen,<br />
percepción de movimientos presuntamente<br />
fetales por parte de la mujer y elevación de la<br />
temperatura corporal.<br />
Amenorrea.<br />
Se define la amenorrea como la ausencia<br />
temporal o permanente del flujo menstrual.<br />
Puede ser normal o fisiológica o ser indicativo<br />
de patología.<br />
La falta de menstruación es fisiológica antes de<br />
la pubertad hasta la llegada de la menarquia o
primera menstruación que suele tener lugar entre<br />
los 10 y 14 años de edad.<br />
La amenorrea siempre está presente en el<br />
embarazo. Por ello, una mujer joven, hasta<br />
entonces con menstruaciones normales, con<br />
amenorrea de pocos meses y que mantiene<br />
actividad sexual heterosexual sin anticoncepción,<br />
debe ser considerado el embarazo como posible<br />
causa hasta no demostrar lo contrario.<br />
La amenorrea, denominada secundaria, que<br />
se produce durante la lactancia es de origen<br />
hipotálamo hipofisiario y tiene duración variable;<br />
podría ser patológica si se prolonga al terminar<br />
la lactancia.<br />
La amenorrea en la menopausia se debe a la<br />
pérdida de función del ovario, se inicia cuando<br />
la secreción estrogénica deja de ser rítmica.<br />
Se considera amenorrea primaria a todos los<br />
casos en que la menarquia no haya tenido lugar<br />
antes de los 16 años (el 97% de las mujeres tienen<br />
la menarquia antes de los 15 años y medio). La<br />
causa más frecuente de amenorrea primaria es<br />
la disgenesia gonadal y de ellas el síndrome de<br />
Turner.<br />
Se considera amenorrea secundaria a la<br />
ausencia de la menstruación en una mujer que
previamente ha menstruado. Se ha convenido<br />
que la ausencia de la menstruación deba ser por<br />
los menos de tres meses consecutivos.<br />
Hay un número de condiciones o problemas<br />
de salud que producen amenorrea secundaria,<br />
aunque el embarazo es la causa más frecuente;<br />
es común durante la lactancia, al descontinuar<br />
la ingestión de píldoras anticonceptivas,<br />
en la menopausia, en el stress emocional o<br />
alteraciones psicológicas, en la histerectomía<br />
u ooferectomía, en los trastornos del sistema<br />
endocrino, incluyendo la pituitaria, hipotálamo,<br />
tiroides, paratiroides, glándula adrenal y los<br />
ovarios. También en el desbalance hormonal,<br />
en enfermedades crónicas, tales como diabetes<br />
o tuberculosis, en la obesidad o trastornos<br />
nutricionales (anorexia o bulimia), en programa<br />
extenuante de ejercicio físico, tales como correr<br />
larga distancia, gimnasia o ballet; es común en<br />
enfermedades crónicas como el VIH y anemia.<br />
Síntomas digestivos.<br />
Casi la mitad de las embarazadas experimentan<br />
alteraciones digestivas durante el primer<br />
trimestre, como pica (la pica es la perversión<br />
del apetito que se caracteriza por la ingestión<br />
de alimentos extraños, como tierra, ceniza,<br />
entre otros), náuseas y vómitos; las náuseas y
vómitos suelen se por la mañana, se piensa que<br />
se relaciona con la actividad hormonal de las<br />
gonadotropinas que modifican el metabolismo<br />
de los carbohidratos.<br />
En ocasiones hay modificaciones muy<br />
características del olfato y del gusto, así<br />
ciertos olores que antes se toleraban se hacen<br />
inaceptables y repugnantes. Estas molestias<br />
por lo general desaparecen después del primer<br />
trimestre.<br />
En algunas embarazadas aparece constipación<br />
intestinal precoz y puede ser secundaria a<br />
los cambios de la alimentación; más tarde la<br />
constipación es secundaria a la compresión y<br />
desplazamiento de los intestinos por el útero<br />
crecido.<br />
Mastodinia y parestesia mamaria.<br />
Las mamas se congestionan durante las primeras<br />
semanas del embarazo por acción de los<br />
estrógenos y ello produce congestión mamaria<br />
y mastodinia.<br />
Polaquiuria y vejiga irritable.<br />
La polaquiuria se manifiesta de ordinario durante<br />
el segundo y tercer mes de embarazo. Durante<br />
el tercer trimestre aparecen molestias vesicales
por la presión que ejerce el producto sobre la<br />
capacidad vesical.<br />
Aumento de volumen del abdomen.<br />
El aumento progresivo del abdomen sucede<br />
durante todo el embarazo; también puede<br />
observarse en la pseudociesis.<br />
Percepción de movimientos fetales por<br />
la paciente.<br />
La percepción de verdaderos movimientos fetales<br />
ocurre en las primíparas entre la semana 16 y 20<br />
de embarazo, en las multíparas entre la semana<br />
14 y 16; la percepción de los pseudomovientos<br />
fetales ocurre en las mujeres en cualquier<br />
momento del presunto del embarazo.<br />
Elevación de la temperatura.<br />
Durante el embarazo la temperatura corporal<br />
aumenta progresivamente 0.5° C por la acción<br />
termógena de la progesterona; al inicio la<br />
elevación de la temperatura es evidencia si<br />
la molestia persiste por más de tres semanas<br />
continuadas.
Manifestaciones probables de<br />
embarazo.<br />
Los signos pélvicos de embarazo son el de Noble,<br />
Goodell, Hegar, McDonald, de Osianer y Von<br />
Ferwald.<br />
El signo de Noble es el crecimiento uterino que<br />
se vuelve globular y blando.<br />
El de Goodell es el reblandecimiento del cuello<br />
uterino, se hace manifiesto en la semana 6 de<br />
embarazo.<br />
El signo de Hegar es el reblandecimiento del<br />
segmento inferior del útero, se hace manifiesto<br />
desde la semana 6 de embarazo; para la semana<br />
8 de gestación todo el cuerpo uterino esta<br />
reblandecido, se conoce como signo de Hegar.<br />
El de McDonald se reconoce mediante la<br />
palpación bimanual y consiste en la flexión fácil<br />
del fondo uterino sobre el cérvix, ocurre entre la<br />
semana 7 y 8 de embarazo.<br />
El de Osianer es la palpación vaginal del pulso<br />
de las arterias uterinas en los fondos de sacos<br />
laterales.<br />
El signo de Von Ferwald se refiere al<br />
reblandecimiento y crecimiento irregular
del fondo uterino en el sitio o a un lado de la<br />
implantación del huevo, se obtiene mediante la<br />
palpación bimanual y aparece alrededor de la<br />
semana 6 de la gestación.<br />
El signo de Chadwick es la coloración azulada<br />
púrpura del cérvix uterino, vagina y vulva a<br />
consecuencia de congestión venosa; puede<br />
observarse en las semanas 6-8 después de<br />
la concepción, se considera signo temprano<br />
de embarazo. Los cambios de color fueron<br />
descubiertos aproximadamente en 1836 por el<br />
médico francés Etienne Joseph Jacquemin.<br />
Los signos mamarios probables de embarazo<br />
son el crecimiento y la dilatación de las venas<br />
superficiales mamarias, denominadas de Haller,<br />
aparece en la semana 8 de la gestación; otro<br />
signo mamario es la pigmentación de la areóla y<br />
la aparición de los tubérculos de Montgomery<br />
(glándulas sebáceas hipertróficas) aparecen en<br />
la semana 8 de la gestación.<br />
El aumento en la erectibilidad del pezón mamario<br />
aparece al final del segundo mes de embarazo.<br />
La expulsión provocada de secreción mamaria al<br />
exprimir los conductos que desembocan en los<br />
pezones, ocurre en la semana 16 del embarazo.
Son signos abdominales probables de embarazo<br />
el crecimiento del hemiabdomen inferior<br />
que se reconoce a la semana 16, así como la<br />
pigmentación de la línea media abdominal.<br />
La pigmentación cutánea o melanosis facial<br />
ocurre en algunas mujeres en direferentes grados,<br />
a partir de la la semana 16 del embarazo.<br />
El épulis y la hipertrofia de las papilas gingivales<br />
suele ocurrir después del primer trimestre del<br />
embarazo.<br />
Las contracciones uterinas de Braxton Hicks<br />
se consideran manifestaciones de embarazo,<br />
ocurren a intervalos irregulares y son indoloras;<br />
mediante la palpación bimanual se perciben<br />
antes de la semana 16 de embarazo; al salir el<br />
útero de la pelvis se palpan a través de la pared<br />
abdominal.<br />
La palpación del útero crecido se considera<br />
manifestación probable de embarazo;<br />
en el embarazo normal el útero se palpa<br />
inmediatamente arriba de la sínfisis púbica desde<br />
la semana 11 de embarazo, en la semana 16 el<br />
fondo uterino se localiza entre el ombligo y la<br />
sínfisis del pubis; en la semana 20 se encuentra<br />
a la altura de la cicatriz umbilical; en la semana<br />
24 de embarazo el fondo uterino se localiza a 4.5<br />
cm arriba del ombligo, en la semana 28 a 29 cm
arriba del ombligo, en la semana 36 a 32-34 cm<br />
por encima del pubis y entre la semana 34-40 el<br />
fondo uterino baja aproximadamente 2 cm de la<br />
última posición.<br />
El crecimiento uterino se considera manifestación<br />
probable ya que otras condiciones patológicas<br />
pueden ocasionarlo.<br />
Manifestaciones de certeza de<br />
embarazo.<br />
Se consideran manifestaciones de certeza de<br />
embarazo a la auscultación del latido cardiaco<br />
fetal, la auscultación del soplo folicular,<br />
la palpación del contorno fetal y la de los<br />
movimientos fetales activos.<br />
También son manifestaciones de certeza los<br />
hallazgos con técnicas de imagen y los de<br />
electrocardiografía fetal; las pruebas inmunitarias<br />
no son necesariamente de certeza, por sus falsos<br />
negativos, aunque de ordinario de ser positivo<br />
significa embarazo.<br />
El latido cardiaco fetal puede auscultarse con<br />
el estetoscopio ordinario a través de la pared<br />
abdominal a partir de la semana 14 de la gestación;<br />
con el estetoscopio Doppler se percibe desde la<br />
semana 12 de embarazo.
Después de la semana 24 de embarazo se puede<br />
palpar con facilidad el contorno fetal a través<br />
de la pared abdominal, obviamente después la<br />
identificación es más definida.<br />
Los movimientos fetales activos se perciben a<br />
través de la pared abdominal aproximadamente<br />
a partir de la semana 20 de embarazo<br />
El soplo uterino aparece aproximadamente<br />
en la semana 16 del embarazo, se escucha<br />
inmediatamente por arriba del pubis como un<br />
sonido intenso sincrónico con el pulso materno,<br />
se produce al aumentar el flujo en las arterias<br />
uterinas dilatadas.<br />
El peloteo externo, también denominado<br />
movimiento fetal pasivo, se obtiene al golpear<br />
suavemente al feto a través de la pared abdominal,<br />
con la maniobra el producto asciende en el<br />
líquido amniótico para volver a chocar con los<br />
dedos que palpan, el signo se obtiene alrededor<br />
de la semana 22 de embarazo.<br />
El peloteo interno se explora de manera similar<br />
al externo, la maniobra se realiza mediante la<br />
palpación vaginal; el signo es positivo a partir<br />
de la semana 16.
Regla de Nägele.<br />
Un embarazo dura aproximadamente 280 días<br />
(40 semanas), aunque se considera a término a<br />
partir de las 37 semanas.<br />
Nägele desarrolló su regla en 1850 al determinar<br />
la duración del embarazo en la mujer en 266<br />
días desde la concepción o de 280 días (cuarenta<br />
semanas) a partir del primer día de la última<br />
menstruación normal (FUMN). Para calcular<br />
la fecha probable del parto (FPP) Nägele partía<br />
del primer día de la última menstruación y le<br />
agregaba 7 días y le restaba tres meses, a esa<br />
fecha, se le denomina fecha central probable de<br />
parto (FCPP), y para mejorar su probabilidad<br />
se le quitan o agrega una semana; por ejemplo:<br />
primer día del FUMN= 8 de agosto, mas 7 días<br />
= a 15 de agosto (FCPP), menos tres meses=<br />
Mayo 15, menos o mas una semana=8 de Mayo<br />
o 22 de Mayo .<br />
Nägele no tomó en cuenta que muchas mujeres<br />
no recuerdan con exactitud la fecha de su última<br />
menstruación, que no todas tienen ciclos de 28<br />
días y que no todas ovulan el día 14 del ciclo.<br />
En 1990 Mittendorf reexaminó el tema en mujeres<br />
americanas caucásicas y encontró que tenían un<br />
promedio de duración de embarazo de 274 días
desde la concepción y de aproximadamente 288<br />
días contando desde el último periodo menstrual.<br />
Hizo notar que otros factores tienen influencia<br />
en la duración del embarazo, incluyendo edad<br />
de la madre, peso corporal, etnia, nutrición y<br />
tabaquismo, entre otros.<br />
Mittendorf publicó que la duración promedio del<br />
embarazo en las caucásicas multigestas era de<br />
269 días, y las no caucásicas la duración era más<br />
corta, tenían embarazos de duración mas corta,<br />
por ejemplo los embarazos en áfrico americanas<br />
duraban en promedio 266 días.<br />
Por ello la regla de Mittendorf inicia el conteo<br />
el primer día de la última menstruación normal,<br />
agrega 15 días a las primigestas caucásicas y<br />
10 días a las no caucásicas o multigestas, y resta<br />
tres meses, mas menos una semana.<br />
El ultrasonido se utiliza entre otras cosas para<br />
determinar el desarrollo y edad del bebé; en el<br />
primer trimestre el estudio indica la edad fetal con<br />
un rango de error de 3-5 días; posteriormente es<br />
menos preciso así para la semana 20 el margen<br />
de error es de 7–0 días. En el tercer semestre<br />
puede fallar hasta en tres semanas, por lo que<br />
un producto que parece de término (40 semanas)<br />
puede tener en realidad entre 37- 3 semanas.
Con todo y conocer la exacta fecha de la<br />
concepción, la edad gestacional exacta y la<br />
duración promedio del embarazo, es difícil<br />
predecir con exactitud cuando será el nacimiento,<br />
ya que un embarazo normal puede durar entre<br />
37 a 42 semanas. Sólo el 4% de los niños nacen<br />
en la fecha calculada, de 6-10% nacen mas<br />
temprano (antes de la semana 37) y 4-14% de<br />
los embarazos duran mas de 42 semanas.<br />
Pruebas biológicas.<br />
La mayor parte de las pruebas inmunológicas se<br />
basan en la presencia de la subunidad beta de<br />
la gonadotropina coriónica humana (HCG) en la<br />
sangre o en la orina. El HCG se puede detectar<br />
en la orina o la sangre después de la implantación<br />
del producto en la matriz, que ocurre de seis a<br />
doce días después de la fertilizicación.<br />
Los métodos cuantitativos detectan niveles de<br />
HCG tan pequeños como 1 mIU/mL, mientras<br />
que las pruebas de orina requieren de 20 a 100<br />
mIU/mL, dependiendo de la marca. Las pruebas<br />
cualitativas de sangre generalmente tienen un<br />
umbral de 25 mIU/mL, así que tienen menos<br />
sensibilidad que algunas pruebas de orina<br />
caseras.<br />
La combinación del empleo de los anticuerpos<br />
monoclonales contra la subunidad beta de la HCG
(beta HCG) y los inmunoensayo enzimático, ha<br />
posibilitado el auge de métodos semicuantitativos<br />
y cualitativos rápidos, sensibles y específicos con<br />
valores de sensibilidad de 50 UI/L que pueden<br />
ejecutarse en los propios consultorios y donde el<br />
resultado se ofrece en menos de una hora.<br />
Una prueba reciente para diagnosticar embarazo<br />
detecta la inhibición del factor de preñez<br />
temprana (EPF). El EPF se puede detectar en la<br />
sangre en las 48 horas siguientes a la fertilización.<br />
Las pruebas del EPF son caras y toman mucho<br />
tiempo.<br />
Ecografía.<br />
La ecografía transvaginal permite hacer el<br />
diagnóstico de embarazo de certeza y precoz.<br />
Es el método precoz más preciso y constituye<br />
el método diagnóstico de elección durante el<br />
embarazo.<br />
Con el ultrasonido obstétrico el saco gestacional<br />
puede algunas veces visualizarse tan temprano<br />
como a las cuatro y media semanas de gestación<br />
(aproximadamente dos semanas y media después<br />
de la ovulación) y el saco gestacional unas cinco<br />
semanas después de la gestación. El embrión<br />
puede ser observado y medido a las 5 semanas<br />
y media.
El latido del corazón puede detectarse a las 7<br />
semanas de gestación, y en ocasiones se ha<br />
observado desde la semana 6.<br />
Resumen del diagnóstico de embarazo.<br />
El diagnóstico de embarazo se realiza utilizando<br />
tres herramientas diagnósticas: la historia clínica<br />
y el examen físico, ensayos hormonales, y el<br />
ultrasonido.<br />
Los signos y síntomas del primer trimestre, se<br />
consideran como de sospecha de embarazo, son<br />
los siguientes:<br />
Amenorrea: la ausencia de la menstruación<br />
previamente regular tiene gran valor, aunque es<br />
de valor relativo en las mujeres con antecedentes<br />
de irregularidades menstruales, uso previo de<br />
anticonceptivos hormonales o lactando.<br />
Molestias matutinas: la náusea con o sin<br />
vómito que ocurre en la mañana es un síntoma<br />
característico del embarazo. Generalmente<br />
aparece cerca de las 6 semanas de retraso<br />
menstrual y desaparece 6 a 12 semanas<br />
después.<br />
Polaquiuria: ocurre debido a la congestión y<br />
presión sobre la vejiga.
Cambios mamarios: mastalgia, congestión<br />
mamaria, pigmentación y tubérculos de<br />
Montgomery.<br />
Secreción a través del pezón (10-12 semanas).<br />
Cambios uterinos:<br />
El útero crece y se vuelve globular y blando<br />
(signo de Noble).<br />
Rebladecimiento del cuerpo y cuello uterinos<br />
(signo de Goodell).<br />
Zona blanda entre cuerpo y cuello (signo de<br />
Hegar).<br />
A las 12 semanas el útero es palpable sobre la<br />
sínfisis del pubis.<br />
Cambios en el cérvix: blando, hipertrófico, color<br />
violeta (signo de Chadwick).<br />
Cambios en vagina: color violeta, aumenta la<br />
humedad y la acidez.<br />
Las pruebas biológicas detectan la HCG en la<br />
orina inmediatamente después de la fertilización.<br />
Los métodos semicuantitativos y cualitativos<br />
rápidos son sensibles y específicos con valores<br />
de sensibilidad de 50 UI/L.
Con el ultrasonido obstétrico el saco gestacional<br />
puede algunas veces visualizarse tan temprano<br />
como a las cuatro y media semanas de<br />
gestación.<br />
Historia clínica.<br />
La historia clínica tiene particularidades<br />
específicas de acuerdo a la temporalidad de la<br />
gestación, en términos generales se divide en:<br />
* Historia clínica en la atención prenatal<br />
* Historia clínica en el trabajo de parto<br />
* Historia clínica en la expulsión o parto<br />
verdadero<br />
* Historia clínica en el puerperio<br />
Atención prenatal.<br />
Definición.<br />
Es el conjunto de acciones médicas y<br />
asistenciales, realizadas de manera sistemática<br />
y periódica, destinadas a controlar la evolución<br />
del embarazo, lo que permite prevenir y detectar<br />
los factores que puedan afectarlo, con el fin de<br />
disminuir los riesgos y obtener una adecuada<br />
preparación para el parto y optimizar la salud<br />
del recién nacido.<br />
El control prenatal idealmente debe iniciarse<br />
desde 2 a 3 meses antes del embarazo y
posteriormente en el primer trimestre del<br />
embarazo, para establecer con seguridad la edad<br />
gestacional, realizar acciones de prevención<br />
y promoción de la salud y detectar factores de<br />
riesgo.<br />
La frecuencia de las visitas dependerá del nivel<br />
de riesgo médico, social y psicológico.<br />
En las consultas se debe evaluar el estado general<br />
de la madre, la evolución del embarazo y realizar<br />
los estudios y controles requeridos según la edad<br />
gestacional.<br />
Son objetivos del control prenatal:<br />
* Identificar factores de riesgo.<br />
* Diagnosticar la edad gestacional.<br />
* Diagnosticar la condición fetal.<br />
* Diagnosticar la condición materna.<br />
* Educar a la madre.<br />
La consulta antes de la concepción tiene como<br />
objetivo evaluar e informar a la pareja acerca<br />
de los potenciales riesgos, como infecciones,<br />
enfermedades metabólicas, ingestión de<br />
medicamentos, prevención de malformaciones<br />
fetales, asesoría genética, nutrición, malos<br />
hábitos en intervalo ideal intergenésico.<br />
La pareja debe estar informada de la importancia<br />
de conocer respecto al HIV; así como la utilidad
de vacunas, en toda mujer en edad fértil, contra<br />
la Hepatitis B y contra la rubéola, en caso de<br />
que no haya tenido la infección. Se establece el<br />
riesgo de haber padecido Toxoplasmosis antes<br />
del embarazo, y en caso contrario instruirla<br />
sobre los cuidados para evitarla. Investigar<br />
sobre posibles infecciones de transmisión sexual<br />
(sífilis, gonorrea, Chlamydia, Gardenella, entre<br />
otras) así como infecciones odontológicas.<br />
Las mujeres con enfermedad metabólica<br />
(diabetes mellitus, enfermedades tiroideas),<br />
deben conocer los riesgos que pueden ocasionar<br />
en el embarazo. Asimismo la forma en que los<br />
riesgos pueden ser disminuidos o llevados a<br />
control.<br />
Cuando la mujer está en tratamiento de otras<br />
enfermedades, debe evaluarse la efectividad<br />
del mismo, el tipo de drogas que ingiere, los<br />
posibles efectos que pudieran tener en el feto<br />
(teratógenos) y el eventual reemplazo de los<br />
tratamientos antes de planificar un embarazo.<br />
Toda mujer que planee un embarazo, debe tomar<br />
1 mg de ácido fólico diario desde antes de la<br />
concepción hasta la semana 12 de embarazo para<br />
disminuir el riesgo de defecto de tubo neural. La<br />
dosis es de 4 mg en mujeres con el antecedente<br />
de esta malformación en hijos anteriores.
Asesoramiento genético.<br />
El embarazo antes de los 17 años y después de<br />
los 35, se asocia con mayor riesgo de patologías<br />
y malformaciones. La pareja debe ser informada<br />
del riesgo antes de decidir el embarazo.<br />
Se debe advertir la conveniencia de que el<br />
espacio ideal intergenésico (entre embarazo<br />
y embarazo) no sea menor de 12 a 18 meses<br />
desde el último parto, por los posibles efectos<br />
perinatales adversos.<br />
Aumentan la morbilidad maternofetal y neonatal<br />
la malnutrición previa con peso bajo o sobrepeso,<br />
la poca o excesiva ganancia de peso durante el<br />
embarazo, así como la inadecuada calidad de las<br />
ingestas para las necesidades del embarazo.<br />
Se debe advertir a la mujer acerca de los riesgos<br />
en el desarrollo del bebé a consecuencia del<br />
tabaquismo y/o del consumo de alcohol y<br />
drogas.<br />
Control del embarazo.<br />
Primera visita.<br />
Realizar historia clínica completa.<br />
Determinar el retraso menstrual por medio de la<br />
regla de Nägele, que consiste en sumar siete días
a la FUMN y restarle tres meses, mas menos una<br />
semana.<br />
Interrogar sobre síntomas recientes.<br />
Después de las 18 semanas se explora buscando<br />
la percepción de movimientos fetales.<br />
Cuestionar sobre enfermedades sufridas<br />
en este embarazo, así como la ingestión de<br />
medicamentos.<br />
Antecedentes familiares<br />
Antecedentes personales<br />
Antecedentes ginecoobstétricos<br />
Interrogatorio por aparatos y sistemas, en<br />
particular lo siguiente:<br />
Cefalea, lipotimias<br />
Sintomatología digestiva (dispesia, constipación,<br />
acidez, náuseas, vómitos, pica)<br />
Sintomatología urinaria (disuria, hematuria,<br />
orina con mal olor, entre otros).<br />
Síntomas vulvovaginales (flujos anormales,<br />
irritación, prurito).<br />
Edema de miembros inferiores y várices.
En PEEA preguntar específicamente sobre<br />
enfermedades intercurrentes en el embarazo,<br />
accidentes e ingestión de medicamentos.<br />
Determinar si la edad gestacional es confiable o<br />
dudosa.<br />
Irregularidad menstrual.<br />
Falta de correlación clínica entre las medidas del<br />
fondo uterino y la amenorrea.<br />
Desconocimiento de la FUMN.<br />
Toma de anticoceptivos el mes previo a la<br />
amenorrea.<br />
Consignar peso, talla y tensión arterial<br />
Evaluar el estado nutricional materno.<br />
Exploración física general.<br />
Examen de las mamas.<br />
En abdomen.<br />
Medición de la altura uterina.
Altura del útero por trimestres y al<br />
nacimiento<br />
Es la medición del tamaño uterino y su relación<br />
con la edad gestacional y el desarrollo del<br />
producto.<br />
Técnica para la medición del fondo<br />
uterino.<br />
Se realiza con una cita métrica flexible (de<br />
costurera)
Se determina la distancia situada entre el borde<br />
superior de la sínfisis y del pubis y el fondo<br />
uterino.<br />
El extremo de la cinta métrica se coloca sobre el<br />
borde superior del pubis, manteniéndola fija en<br />
esta posición con una mano.<br />
Con la otra mano se toma la cinta entre los dedos<br />
índice y medio y se tensa sobre la línea media del<br />
abdomen de la paciente siguiendo la superficie<br />
del útero.
Al llegar al fondo uterino se coloca la mano en<br />
posición perpendicular al abdomen materno.<br />
La altura uterina corresponde a la cifra que se<br />
observa entre los dedos índice y medio que<br />
sostienen la cinta.<br />
El útero gestante crece del cuarto al séptimo mes<br />
cuatro centímetros por mes, en el octavo y noveno<br />
crece de dos a cuatro cm, ejemplo, a una mujer<br />
con amenorrea de seis meses le corresponde un<br />
útero de 24 cm.<br />
Cuarto mes es igual a 16 cm<br />
Quinto mes: 20 cm<br />
Sexto mes: 24 cm<br />
Séptimo mes: 28 cm<br />
Octavo mes: 30-32 cm<br />
Noveno mes: 32-34 cm<br />
Si una gestante tiene un útero de 30 cm y fecha<br />
de amenorrea de seis meses (debe de medir 24<br />
cm), puede ser por alguno de los cuatro factores<br />
siguientes:<br />
* No hay precisión en la fecha de la última<br />
menstruación<br />
* Embarazo gemelar<br />
* Producción exagerada de líquido<br />
amniótico (polihidramnios)
* Macrosomia fetal (frecuente en<br />
diabéticas)<br />
Un útero con medidas menores a lo que le<br />
corresponde por la fecha de amenorrea, pudiera<br />
ser por alguna de estas tres causas.<br />
El producto está muerto<br />
Ausencia o poca cantidad de líquido amniótico<br />
(oligohidramnios)<br />
Producto muy pequeño (se observa en pacientes<br />
hipertensas)<br />
Maniobras de Leopold.<br />
Las maniobras de Leopold consignan información<br />
sobre situación, presentación, posición y actitud<br />
fetal.<br />
Primera maniobra: la mujer en decúbito dorsal<br />
y con el abdomen descubierto, el explorado al<br />
lado derecho de la explorada y viendo hacia su<br />
cara, se colocan ambas manos sobre el fondo<br />
uterino y se trata de identificar la parte fetal que<br />
la ocupa, si lo que se palpa es redondo, resistente,<br />
regular y además pelotea entre las manos, muy<br />
posiblemente se trata de la cabeza fetal, si lo que<br />
se percibe es una superficie irregular, con partes<br />
blandas y partes duras, ello corresponde a la<br />
pelvis del producto, en el primer caso la
Primera maniobra<br />
situación es longitudinal, en el segundo podálica,<br />
en la situación transversa el fondo del útero está<br />
completamente libre y no se percibe superficie<br />
alguna regular o resistente. Es conveniente en<br />
este momento medir el fondo uterino.<br />
Segunda maniobra: con las manos en las<br />
caras laterales del útero y mediante palpación<br />
descendente y comprimiendo suavemente se<br />
trata de identificar el dorso fetal que se palpa<br />
como una resistencia uniforme y regular a lo<br />
largo de una de las caras laterales del útero; si lo<br />
que se percibe son las pequeñas partes fetales
Segunda maniobra<br />
la superficie es irregular. Con esta maniobra se<br />
precisa la posición y situación del producto.<br />
Tercer maniobra: el explorador a la derecha de<br />
la mujer mirando de frente (no a los pies, no a<br />
la cara), y con los dedos pulgar, índice y medio<br />
de la mano derecha por encima de la sínfisis<br />
púbica hace ligera presión con movimientos<br />
de la muñeca y trata de identificar la parte fetal<br />
que ocupa el estrecho superior de la pelvis, si es<br />
redondo, resistente y regular lo que se palpa es<br />
la cabeza fetal. Con esta maniobra se identifica<br />
la presentación.
Tercera maniobra<br />
A partir de la semana treinta y seis, en la<br />
primigesta, la cabeza fetal empieza a descender<br />
en la pelvis materna y se fija, es decir no se puede<br />
movilizar, en la multípara es habitual que la<br />
cabeza esté libre hasta antes del trabajo de parto.<br />
La tercera maniobra corrobora si la presentación<br />
está libre o fija en la pelvis.<br />
Cuarta maniobra: de frente a los pies<br />
de la embarazada y con las manos a cada<br />
lado, y por encima de las ramas transversas<br />
del pubis y, haciendo presión, se trata
Cuarta maniobra<br />
de identificar la parte fetal que ahí se encuentra,<br />
al descender las manos se identifican dos<br />
prominencias en las presentaciones cefálicas,<br />
una corresponde a la frente y la otra al occipucio,<br />
para determinar cuál es cuál se debe recordar que<br />
ya por la segunda maniobra se definió el lado del<br />
dorso del producto, por lo que del mismo lado<br />
del dorso está el occipucio y en lado contrario al<br />
dorso está la frente.
La frente también se identifica por se más alta<br />
que el occipucio, de ser así es debido a que la<br />
presentación está bien flexionada, ello constituye<br />
la actitud normal de flexión. En la hiperextensión<br />
de la cabeza fetal la parte que se palpa es la cara y<br />
durante la maniobra una de las manos se desliza<br />
hacia el lado contrario como si no existiese<br />
la cabeza (signo del hachazo positivo). Esta<br />
maniobra determina la actitud fetal y corrobora<br />
la presentación y la fijación en la pelvis.<br />
Al término de las maniobras y conociendo el<br />
lado de dorso y el de la cabeza fetal se deduce<br />
la situación del hombro fetal más próximo a la<br />
pared abdominal anterior, en este sitio se ausculta<br />
con mayor precisión el foco fetal. La frecuencia<br />
cardiaca fetal normal en un embarazo a término<br />
es de 110-150X´ (promedio de 140X´).<br />
La situación fetal es la relación entre el eje<br />
mayor del feto y el eje de la madre, puede ser:<br />
longitudinal, transversa y algunos incluyen la<br />
oblicua.<br />
La presentación fetal es la parte feto que se aboca<br />
sobre el hueco de la pelvis y pueden ser: cefálicas,<br />
podálicas, de hombro y mixtas. La presentación<br />
puede variar de posición de acuerdo a la relación<br />
que guarde el punto toconómico con las mitades<br />
derecha o izquierda de la pelvis y puede ser:
anterior izquierda, posterior izquierda, anterior<br />
derecha y posterior derecha.<br />
El punto toconómico es la referencia que se<br />
toma mediante el tacto vaginal para identificar la<br />
parte del producto que se presenta y su posición,<br />
y puede ser de occipucio, nasion (nariz), mentón,<br />
sacro y acromión.<br />
La presentación de occipucio es cuando la<br />
cabeza se aboca en el canal de parto en flexión<br />
completa.<br />
La presentación de cara es una presentación<br />
cefálica en la que la cabeza esta en actitud de<br />
extensión completa.<br />
La presentación de frente es cuando la cabeza<br />
del feto esta en posición de semiextendida, en<br />
esta presentación el punto toconómico es la<br />
nariz, por ello se denomina de nasion (nariz).<br />
Presentaciones. Observar los grados de<br />
extensión de la cabeza.
La presentación de hombro o acromion es<br />
cuando el feto se presenta en situación transversa<br />
en relación al eje longitudinal de la madre; casi<br />
siempre es indicación de cesárea.<br />
OIA<br />
La presentación de mentón es cuando la cabeza<br />
del feto está en máxima hiperextensión, por lo<br />
que es una presentación de cara hiperextendida.<br />
Comoya se dijo en la presentaciones de vértex el<br />
punto toconómico es el occipucio, cuando éste<br />
se encuentra dirigido hacia el lado izquierdo<br />
y adelante se llama occipito izquierda anterior<br />
(OIA), si se dirige hacia atrás y a la izquierda de<br />
la embarazada, se denomina occipito izquierda<br />
posterior (OIP), si se encuentra en una situación
media, no hacia atrás, no hacia delante y a la<br />
izquierda, es occipito izquierda transversa<br />
(OIT).<br />
O.D.A<br />
La actitud o postura fetal es la relación que guardan<br />
entre sí las partes fetales. En la presentación<br />
cefálica hay tres variedades: de occipucio, vértex<br />
y cara, y tres podálicas, completa, incompleta y<br />
con procidencia de pie.<br />
La posición es la relación que tiene el dorso<br />
con el lado derecho o izquierdo del abdomen<br />
materno.
Se determina el foco cardíaco fetal detallando<br />
sitio de auscultación en el abdomen y frecuencia<br />
de los latidos.<br />
Laboratorio<br />
Biometría hemática<br />
Química sanguínea<br />
Prueba serológica de sífilis (VDRL, RPR)<br />
Grupo sanguíneo y Rh<br />
Coombs indirecto, si se conoce a la madre como<br />
Rh negativa<br />
Examen general de orina en búsqueda de<br />
infección urinaria o de albuminuria.<br />
Urocultivo en casos de infección urinaria de<br />
repetición, o enfermedad activa.<br />
Determinación anticuerpos anti-HIV (con<br />
explicación y consentimiento de la paciente).<br />
Papanicolaou, si no cuenta con uno reciente (<<br />
6 meses), o si ha tenido alguno con resultado<br />
anormal.<br />
Otros exámenes se solicitan de acuerdo a los<br />
hallazgos en la historia clínica y el criterio<br />
médico.
En interconsultas complementarias se hace<br />
valoración odontológica, después de las 12<br />
semanas y se valora la nutrición en las madres<br />
con bajo peso, peso excesivo o enfermedad<br />
específica.<br />
Control prenatal ecográfico.<br />
En las gestaciones normales se recomiendan tres<br />
exploraciones ecográficas: la primera entre las<br />
semanas 8 y 12, la segunda de la 18 a la 20 y la<br />
tercera de la 34 a las 36 semanas.
La ecografía del primer trimestre (8-12<br />
semanas) tiene los siguientes objetivos:<br />
* Confirmar de qué se trata de una gestación<br />
intraútero.<br />
* Determinar la edad gestacional con<br />
la máxima precisión. La medición del CRL<br />
(longitud cráneo raquídea o cráneo caudal) es<br />
el parámetro más fiable para calcular la edad<br />
gestacional. Ante una discordancia del tiempo<br />
de gestación entre la fecha de la última regla y<br />
la ecografía del primer trimestre, se considera<br />
correcto el tiempo de amenorrea según la<br />
ecografía.
* Auscultar el latido cardíaco que se logra a<br />
partir de la semana 7 con la sonda abdominal y<br />
en la semana 6 con la sonda vaginal.<br />
* Detectar gestaciones múltiples y gestación<br />
molar.<br />
* Valorar la morfología del útero y anexos.<br />
* Detectar marcadores de cromosomopatía,<br />
como son translucencia nucal > 3 mm., higroma<br />
quístico, característico del síndrome de Turner,<br />
y alteraciones del flujo sanguíneo en el ductus<br />
venoso de Arancio (vaso venoso que conecta la<br />
vena porta con la vena cava inferior en el feto).<br />
* Valorar la presencia de hueso nasal ya<br />
que su ausencia es frecuente en el síndrome de<br />
Down.<br />
* Visualizar morfología alterada de la<br />
vesícula vitelina.<br />
Ecografía del segundo trimestre (18-<br />
20 semanas), dado el tamaño fetal y por la<br />
abundancia de líquido amniótico, se considera<br />
el mejor momento para hacer un diagnóstico<br />
morfológico. Son objetivos:<br />
* Confirmación de vida fetal y de embarazo<br />
único/múltiple.<br />
* Confirmar los parámetros fundamentales<br />
como el DBP (diámetro biparietal), longitud<br />
femoral y diámetros abdominales (transverso,<br />
longitudinal y circunferencia abdominal).
* Ver la anatomía fetal y reconocer<br />
las malformaciones mas frecuentemente<br />
identificadas, como las del SNC, renales,<br />
respiratorias y digestivas; son de mas difícil<br />
diagnóstico las cardíacas y las malformaciones<br />
faciales.<br />
* Visualizar los anexos, identificar patología<br />
del cordón, de placenta y del volumen de líquido<br />
amniótico.<br />
La ecografía del tercer trimestre (32-36<br />
semanas) valora las alteraciones del crecimiento<br />
fetal. El retraso del crecimiento que aparece en<br />
las últimas semanas del embarazo se denomina<br />
crecimiento intrauterino retardado asimétrico<br />
(CIR) o tipo II, y se caracteriza en primer lugar<br />
por un adelgazamiento (estancamiento de los<br />
diámetros abdominales).<br />
Si persiste la causa del retardo de crecimiento, lo<br />
siguiente en afectarse serán los parámetros óseos,<br />
que suele ir acompañado de oligohidramnios. En<br />
el caso de CIR tipo II, el parámetro ecográfico<br />
que ofrece mayor fiabilidad y precocidad para el<br />
diagnóstico es el de los diámetros abdominales.<br />
Si el retraso se produce desde el inicio de la<br />
gestación, y los parámetros son armónicos entre<br />
sí, hay una disminución de todos los parámetros<br />
desde el principio y se denomina CIR simétrico
o tipo I y es frecuente en cromosomopatías,<br />
enfermedades constitucionales, infecciones,<br />
entre otros.<br />
Visitas subsecuentes prenatales.<br />
Se debe estar muy atento en detectar cualquier<br />
variación de la evolución del embarazo para actuar<br />
de inmediato, y combinando la programación de<br />
las citas de acuerdo a cada caso en particular.<br />
Las citas se programan:<br />
Cada mes hasta las 32 semanas.<br />
Cada 2 a 3 semanas hasta las 36 semanas.<br />
Cada 1 a 2 semanas hasta las 41 semanas.<br />
Notas de evolución<br />
Se consigna:<br />
Fecha y hora de la consulta.<br />
La edad gestacional estimada.<br />
Tribuna libre para los síntomas que la paciente<br />
aqueja.<br />
Interrogar específicamente sobre:<br />
Movimientos fetales.
Cefalea.<br />
Síntomas digestivos.<br />
Síntomas urinarios.<br />
Síntomas en vulva y vagina.<br />
En caso de flujo y síntomas vaginales, realizar<br />
un examen ginecológico y determinar la causa<br />
de la vaginitis para tratamiento específico.<br />
Presencia de edema y su localización.<br />
En la exploración:<br />
Consignar peso y TA.<br />
Medir la altura uterina.<br />
Determinar mediante las maniobras de Leopold,<br />
la situación, posición, presentación y actitud<br />
fetal.<br />
Evaluar edema de miembros inferiores.<br />
Laboratorio<br />
BH y EGO a las 28 y 36 semanas (antes si así se<br />
considera necesario)<br />
Prueba de O`Sullivan entre las 24 y 28 semanas.
El test de O`Sullivan consiste en la valoración de<br />
la glucosa plasmática venosa una hora después<br />
de la ingesta oral de 50gr de glucosa, en cualquier<br />
hora del día e independientemente de la ingesta o<br />
no de alimentos previos. La intención es valorar<br />
la diabetes gestacional.<br />
Prueba de Coombs indirecto si la paciente es Rh<br />
(-).<br />
Otros exámenes de acuerdo al caso y el criterio<br />
médico.<br />
Historia clínica del trabajo del parto.<br />
El parto es la expulsión de un feto a través de los<br />
órganos genitales.<br />
Atención en admisión<br />
La paciente es recibida y se realiza la revisión<br />
inicial<br />
Mediante el examen se define si el motivo de<br />
consulta es el trabajo de parto, para ello se<br />
valoran las contracciones uterinas, en particular<br />
lo siguiente:<br />
* Tiempo de evolución.<br />
* Intensidad, frecuencia y duración.<br />
* Regularidad y progresión.<br />
Otros síntomas acompañantes.
Pérdidas vaginales.<br />
Tapón mucoso.<br />
Líquido amniótico.<br />
Sangrado.<br />
Meconio.<br />
Son características del trabajo de parto verdadero<br />
las contracciones regulares y progresivas, tanto<br />
en intensidad como duración y que ocasionan<br />
dilatación cervical.<br />
La exploración física obstétrica valora:<br />
Signos vitales.<br />
Altura del fondo uterino<br />
Exploración abdominal con las maniobras de<br />
Leopold para determinar:<br />
Número de productos.<br />
Situación fetal.<br />
Posición fetal.<br />
Actitud fetal.<br />
Presentación fetal.
Altura de la presentación.<br />
Examen vaginal<br />
Evitar contaminación externa.<br />
Determinar posición y consistencia del cérvix.<br />
Dilatación y borramiento del cérvix.<br />
Estado de las membranas.<br />
Las membranas pueden estar rotas o íntegras, si<br />
están íntegras se palpa a través de la dilatación<br />
cervical una superficie lisa y renitente y en el<br />
fondo se percibe la presentación (la renitencia<br />
es por líquido entre las membranas y la<br />
presentación).<br />
Cuando las membranas están rotas se palpa<br />
directamente la presentación, si la ruptura es<br />
una puntura por arriba de la dilatación cervical<br />
se pueden palpar las membranas aparentemente<br />
íntegras.<br />
Líquido amniótico.<br />
Al líquido amniótico se le estudian sus<br />
características, el color puede ser claro, con<br />
presencia de grumos o sin ellos (los grumos<br />
representan madurez fetal); el color verde es<br />
por meconio, lo que significa que hay o hubo
sufrimiento fetal; el color rojo lo imprime la<br />
sangre, por ejemplo, en el desprendimiento<br />
prematuro de placenta; el rojo-vinoso en la<br />
muerte fetal y amarillento en la isoinmunización<br />
materno-fetal por Rh.<br />
La temperatura del líquido se eleva en las<br />
infecciones (corioamnionitis). La cantidad es una<br />
apreciación subjetiva al momento de la ruptura<br />
espontánea o artificial de las membranas, está en<br />
relación directa con el tamaño del útero y con la<br />
fecha de amenorrea. En la corioamnionitis severa<br />
la cantidad es escasa y el aspecto purulento.<br />
Características del líquido amniótico y<br />
su significado.<br />
Normal: claro con o sin grumos<br />
Verde: por meconio, sufrimiento fetal<br />
Rojo: sangre; desprendimiento de placenta, entre<br />
otras.<br />
Rojo-vinoso: muerte fetal<br />
Amarillento; hemólisis; isoinmunización<br />
materno-fetal.<br />
Purulento: infecciones.<br />
Temperatura: aumentada en infecciones
Cantidad: normal 1,000 a 2,000 cc,<br />
oligohidramnios menos de 300 cc, polihidramnios<br />
más de 2,000 cc.<br />
Olor: normal: sui generis<br />
Fétido: corioamnioitis (infección)<br />
Se contínua la exploración pélvica confirmando<br />
la presentación y la variedad de presentación.<br />
Identificar si existe asinclitismo (presentación<br />
durante el parto de la región parietal de la<br />
cabeza fetal en el orificio de salida de la pelvis,<br />
hallándose la sutura sagital paralela al diámetro<br />
transverso de la pelvis, pero en situación<br />
anterior o posterior al mismo. En el asinclitismo<br />
anterior el parietal se presenta hacia delante, y se<br />
denomina oblicuidad de Nägele. El asinclitismo<br />
posterior se denomina oblicuidad de Litzmann.<br />
Moldeamiento de parietales o caput succedaneum<br />
(inflamación hemorrágica subcutánea en la<br />
parte de la cabeza que se presenta en la labor<br />
obstétrica).<br />
La altura de la presentación se diagnóstica de<br />
acuerdo con los planos de Hodge:<br />
Primer plano, es una línea que se traza del borde<br />
superior del pubis a la primera vértebra sacra.
Segundo plano la línea va del borde inferior del<br />
pubis a la segunda vértebra sacra.<br />
Tercer plano es a nivel de espinas ciáticas.<br />
Cuarto plano a nivel del perineo.<br />
Observar si existe salida del líquido amniótico o<br />
sangrado y sus características.<br />
Asistencia e historia clínica del<br />
primer periodo del parto.<br />
Generalidades.<br />
Canal del parto.<br />
La pelvis ósea se divide en pelvis mayor, o<br />
falsa pelvis, por su escasa relevancia en el<br />
parto, y pelvis menor que es la verdadera pelvis<br />
obstétrica; es un cilindro óseo acodado hacia<br />
delante, por lo que la cara anterior es mucho<br />
más corta y los planos de la abertura superior<br />
(estrecho superior) e inferior (estrecho inferior)<br />
no son paralelos. En la cara posterior hay un<br />
resalte llamado promontorio que hace que el<br />
estrecho superior sea elíptico, con el diámetro<br />
mayor en sentido transverso.
El diámetro conjugado obstétrico o verdadero<br />
(del promontorio al punto más posterior del<br />
pubis) mide 10,5 cm., mientras que el diámetro<br />
transverso obstétrico mide 12 cm., por lo que el<br />
estrecho superior es una elipse transversa.<br />
El estrecho inferior es el único que es elástico,<br />
tiene forma de rombo con el diámetro mayor<br />
en anteroposterior. Está limitado lateralmente<br />
por las tuberosidades isquiáticas, y en la región<br />
anteroposterior por el cóccix y el borde inferior<br />
del pubis.<br />
El diámetro longitudinal subsacropubiano, mide<br />
9 a 12 cm., pues el cóccix puede rechazarse. El<br />
diámetro transverso interespinoso mide 11 cm.<br />
Los planos de Hodge son imaginarios, y sirven<br />
para localizar la cabeza fetal con respecto a<br />
la pelvis. El primer plano pasa por el borde<br />
superior del pubis hasta el promontorio (es el<br />
plano superior del estrecho superior).<br />
El segundo plano es paralelo al anterior, pero<br />
por debajo del borde inferior pubiano. El tercer<br />
plano pasa por las espinas ciáticas, y el cuarto,<br />
por el extremo del cóccix.
Elementos fetales.<br />
La cabeza del feto a término es un ovoide, de 9<br />
cm. por 13 cm. de diámetro. Entre los parietales<br />
y los frontales se encuentra la fontanela mayor<br />
(bregmática) y entre los parietales y el occipital,<br />
la fontanela menor (lambdoidea), que es el otro<br />
vértice del ovoide. Los diámetros transversos<br />
(biparietal: 9,5 cm y bitemporal: 8,5 cm) son el<br />
obstáculo habitual.<br />
Rotura de membranas. Se denomina rotura<br />
prematura de membranas a la que ocurre antes<br />
del inicio del trabajo de parto. Desde el momento<br />
del inicio del trabajo de parto, hasta la dilatación<br />
completa, la rotura se llama precoz. En dilatación<br />
completa recibe el nombre de tempestiva. Si la<br />
bolsa está íntegra en el momento de la expulsión<br />
fetal se llama tardía. La rotura oportuna sería la<br />
que ocurre en el periodo de dilatación, es decir,<br />
englobaría a la precoz y a la tempestiva.<br />
Inducción. Se llama inducción al conjunto de<br />
métodos que consiguen que el cérvix alcance<br />
las condiciones ideales del parto. Se llama<br />
maduración cervical al proceso por el que se<br />
mejora la inducibilidad cervical.
Condiciones generales del parto.<br />
Se considera que el parto comienza cuando se<br />
alcanzan 2 cm. de dilatación, cuello borrado<br />
un 50%, y la dinámica activa, o contracciones<br />
uterinas, de al menos 2 contracciones cada 10<br />
minutos. El período de dilatación termina con la<br />
dilatación completa.<br />
El período de expulsión comienza con la<br />
dilatación completa, y termina con la expulsión<br />
fetal. Tras la expulsión fetal comienza el<br />
alumbramiento o expulsión de la placenta.<br />
El trabajo de parto se caracteriza por las<br />
contracciones uterinas, reconocidas por la<br />
embarazada como dolor cólico en hipograstrio<br />
irradiado a la región lumbar, que se hacen<br />
progresivas en intensidad y frecuencia, y cuando<br />
son efectivas de parto tienen duración mínima<br />
de 45 segundos y máxima de un minuto, este<br />
momento corresponde al inicio del primer<br />
periodo del parto que termina cuando el cuello<br />
uterino se dilata por completo.<br />
Es el periodo más prolongado, dura en promedio<br />
en la primigrávida trece horas y en la multípara<br />
alrededor de ocho.<br />
Cada contracción uterina causa constricción y<br />
acortamiento de la cavidad uterina, se oponen a<br />
esta fuerza el líquido amniótico incompresible
y el feto, la fuerza de la contracción aplicada<br />
a las membranas íntegras y con líquido actúa<br />
según las leyes de la hidrostática: al contraerse<br />
el segmento superior del útero la fuerza se<br />
transmite al líquido amniótico y se distribuye<br />
por igual en todas direcciones y concluye en el<br />
segmento uterino inferior y cuello que son los<br />
puntos de menor resistencia.<br />
En cada contracción las fibras musculares<br />
del segmento superior del útero se acortan<br />
progresiva y irreversiblemente, la retracción<br />
produce elevación de la zona que separa el<br />
segmento superior del inferior del útero (anillo<br />
fisiológico de retracción o anillo de Braun), el<br />
cual en etapas avanzadas del parto se encuentra<br />
de siete a diez cm por arriba del orificio externo<br />
del cérvix. En caso de obstrucción del canal del<br />
parto el anillo se eleva pudiendo llegar a nivel del<br />
ombligo, cuando esto sucede recibe el nombre<br />
de anillo patológico de Bandl, signo de ruptura<br />
uterina inminente.<br />
La finalidad de las contracciones es el<br />
borramiento y dilatación del cérvix uterino. En<br />
las primíparas primero ocurre el borramiento<br />
del cérvix (inclusión del conducto cervical<br />
en el segmento uterino inferior) y después la<br />
dilatación a medida que se distiende el segmento<br />
uterino inferior hasta alcanzar el orificio cervical<br />
externo un diámetro aproximado de diez cm.
En las multíparas el conducto cervical está un<br />
poco dilatado al iniciar el parto y en ellas primero<br />
se dilata el cérvix y después se borra.<br />
La longitud del cérvix normalmente es de 3.5<br />
cm (de orificio interno a orificio externo) y con<br />
un espesor aproximado de 0.5 a 1 cm, empieza a<br />
acortarse y a adelgazarse a medida que progresa<br />
la contractilidad uterina. Si el cuello se ha
acortado y adelgazado a la mitad, se habla de un<br />
borramiento del 50%, si mide 1 cm de longitud<br />
el borramiento es de un 70% y es de 85% si mide<br />
0.5 cm.<br />
Al borrarse el cérvix se integra al segmento<br />
uterino que es la parte más inferior del útero.<br />
La dilatación del orificio cervical se investiga<br />
fijando los dedos en el orificio cervical en<br />
posición 12-6 de las manecillas del reloj, la<br />
distancia que separa los dedos es la dilatación.<br />
La dilatación empieza con el inicio de las<br />
contracciones uterinas, por ello deben vigilarse<br />
las características de ésta actividad; a los dolores<br />
uterinos se les investiga, frecuencia, intensidad<br />
y duración.<br />
Se ausculta la frecuencia cardiaca fetal cada 15<br />
a 30 minutos por 30 segundos, antes y después<br />
de la contracción uterina; se anota la frecuencia<br />
cardiaca del feto y se anota el sitio del abdomen<br />
de la embarazada en el cual el fenómeno es<br />
mejor auscultado.<br />
Se registran los signos vitales cada hora.<br />
Se valoran la posición, consistencia, dilatación<br />
y borramiento cervical. Así como el estado de la<br />
bolsa amniótica y la altura de la presentación se<br />
valora según los planos de Hodge.
Si la paciente tiene menos de 2 cm de dilatación<br />
está en la fase de latencia de la curva de Friedman<br />
(es la gráfica del trabajo de parto en cuanto a<br />
dilatación cervical y descenso de la presentación<br />
fetal), es habitual que el tiempo de espera tenga<br />
una duración de 8 horas en las primíparas y 5<br />
horas en multíparas.<br />
Si la paciente tiene más de 3 cm de dilatación, es<br />
que está en la fase activa de la curva de Friedman<br />
y se puede esperar una velocidad de dilatación<br />
de 1 cm/hora en las primíparas y de 1.2 cm/hora<br />
en las multíparas.<br />
Se registra de la hora de la rotura de las membranas,<br />
y si esta fue espontánea o provocada.<br />
Se toma nota de todos los medicamentos que la<br />
paciente haya utilizado, vía de administración,<br />
dosis y frecuencia; la información se incluye a<br />
los medicamentos que la paciente utilizó durante<br />
todo el embarazo.<br />
Asistencia e historia clínica del<br />
segundo periodo del parto.<br />
Este periodo se inicia con la dilatación completa<br />
del cérvix y termina con la expulsión del<br />
producto.<br />
La multípara debe ser llevada a la sala de
expulsión cuando el cuello uterino tenga de 7 a<br />
8 cm de dilatación, en ellas el segundo periodo<br />
suele ser muy breve, durando en ocasiones<br />
diez minutos o menos. Las primíparas pueden<br />
se llevan a la sala de expulsión una vez que la<br />
dilatación es completa, pues en ellas el segundo<br />
periodo suele durar aproximadamente una hora.<br />
El mecanismo de parto más sencillo ocurre en<br />
la variedad de presentación occipito anterior<br />
izquierda.<br />
Se considera normal que la duración de este<br />
periodo sea de 60 minutos en las primíparas y<br />
de 30 minutos en las multíparas.<br />
La paciente se coloca en posición ginecológica,<br />
con el periné al nivel del borde de la mesa.<br />
Se practica antisepsia y asepsia de la región que<br />
incluye hipograstrio, pubis, la cara interna de los<br />
muslos, la vulva, y finalmente perineo y región<br />
anal.<br />
En caso de anestesia epidural, se debe orientar<br />
a la paciente a realizar los esfuerzos de pujo<br />
al momento del acmé de la contracción. El<br />
pujo debe ser intenso y de la mayor duración<br />
posible.<br />
Entre las contracciones se debe dejar descansar<br />
a la paciente y procurar que se relaje.
La episiotomía, si se requiere, se hace cuando la<br />
presentación esté coronando y sean visibles 4 a<br />
5 cm del occipucio en el introito.<br />
Se debe dejar salir la cabeza lentamente con la<br />
mano derecha para presentaciones izquierdas y<br />
con la izquierda para presentaciones derechas,<br />
con el fin de evitar una descompresión brusca.<br />
La maniobra de Ritgen modificada, permite la<br />
deflexión de la cabeza, con una mano en el vértice<br />
de la cabeza para controlar el movimiento hacia<br />
delante y la otra retrayendo el periné hacia atrás<br />
entre una contracción y otra.<br />
Al momento mismo del nacimiento de la cabeza<br />
fetal se limpian las secreciones de nasofaringe<br />
del recién nacido; también se realiza, de estar<br />
presentes, liberación de circulares del cordón.<br />
Una vez que la cabeza hizo el movimiento de<br />
rotación externa, se toma con ambas manos,<br />
colocando atrás la mano que va a permitir<br />
sostener el feto del cuello, mientras la otra, al<br />
deslizarse sobre el dorso permite asir los tobillos<br />
(la mano izquierda se aplica atrás en la variedad<br />
de presentación izquierda y la mano derecha en<br />
las variedades derechas). Luego se realiza un<br />
movimiento de flexión lateral hacia abajo, hasta<br />
que se asoma el hombro anterior por debajo de<br />
la sínfisis del pubis.
Una vez que nació el hombro anterior, se<br />
efectúa suavemente un movimiento hacia arriba<br />
de la cabeza, para el nacimiento del hombro<br />
posterior.<br />
La salida del tronco se logra tirando suavemente<br />
del producto hacia fuera. Se completa el<br />
nacimiento tomando al producto por la nuca (con<br />
la mano izquierda para variedades izquierdas<br />
y viceversa) y con la otra mano se sujeta de<br />
los tobillos para pasarlo al pediatra para su<br />
atención.<br />
Asistencia e historia clínica del tercer<br />
periodo del parto.<br />
También llamado placentario o de<br />
alumbramiento, es el más breve y peligroso,<br />
incluye desde la expulsión del producto hasta la<br />
expulsión completa de la placenta con todas las<br />
membranas. Se considera que si la placenta no ha<br />
sido expulsada espontáneamente en los quince<br />
minutos siguientes al nacimiento del producto,<br />
se procede a la extracción manual.
El tercer periodo del parto normal tiene tres<br />
estadios:<br />
* Desprendimiento de la placenta.<br />
* Expulsión de la placenta.<br />
* Cesación de la hemorragia del sitio<br />
placentario.<br />
Se mantiene al producto al nivel de la pelvis<br />
materna y se pinza el cordón a unos 8 a 10 cm<br />
del extremo fetal.<br />
Se pasa el recién nacido para su asistencia por<br />
el pediatra.<br />
Deben tomarse muestras de sangre de la parte<br />
materna del cordón, si existe alguna indicación<br />
para ello.<br />
Signos de desprendimiento placentario:<br />
* El fondo uterino cambia de forma ovoide<br />
a redondo (signo de Calkins).<br />
* Hay sangrado abundante.<br />
* El cordón al desprenderse la placenta da<br />
la impresión de alargarse.<br />
* Se eleva el útero.<br />
* Pérdida de la tensión en el cordón umbilical<br />
al empujar el fondo uterino.<br />
Se debe mantener una ligera tensión sobre el<br />
cordón umbilical, efectuando con la otra mano<br />
presión inmediatamente por encima de la
sínfisis del pubis para rechazar el fondo uterino<br />
y mantenerlo en su posición (maniobra de<br />
Brandt).<br />
La extracción manual de la placenta se realiza<br />
solo si existe hemorragia abundante, ruptura del<br />
cordón o retraso en la salida de la placenta.<br />
Al salir la placenta, se indicarán 10 a 20 U de<br />
oxitocina en 500 cc de suero glucosado al 5% y se<br />
pasan a una velocidad de 10 cc por minuto hasta<br />
alcanzar una contracción uterina satisfactoria,<br />
para disminuir el goteo a 1 cc por minuto.<br />
Se comprueba que disminuya el sangrado y que<br />
el útero se contraiga adecuadamente.<br />
La revisión del canal del parto y la sutura de la<br />
episiotomía (la episiotomía es una incisión simple<br />
que se lleva a cabo con carácter profiláctico<br />
para ensanchar la entrada de la vagina y evitar<br />
desgarros e hiperdistensión del periné, vagina<br />
y en particular los músculos de aponeurosis del<br />
suelo de la pelvis) en este momento se lleva a<br />
cabo.<br />
La placenta y las membranas ovulares deben ser<br />
observadas por sus dos caras para comprobar su<br />
integridad.
Puerperio.<br />
Puerperio es el período en el que se producen<br />
transformaciones progresivas de orden<br />
anatómico y funcional, que hacen involucionar<br />
paulatinamente todas las modificaciones<br />
gravídicas, esto se logra mediante un proceso<br />
que tiene como fin restituir los cambios<br />
experimentados durante el embarazo al<br />
estado pregrávido. Este período se extiende<br />
convencionalmente desde la finalización del<br />
período de post alumbramiento hasta 45-60 días<br />
del posparto.<br />
Las cuatro etapas clínicas del<br />
puerperio.<br />
Puerperio inmediato: comprende las primeras<br />
24 Hs. y en el se ponen en juego los mecanismos<br />
hemostáticos uterinos.<br />
Puerperio mediato o propiamente dicho:<br />
abarca del segundo al décimo día, en el actúan<br />
los mecanismos involutivos, e inicio de la<br />
lactancia.<br />
Puerperio alejado: se extiende aproximadamente<br />
hasta los 45 días después del parto, la nueva<br />
menstruación indica su final.
Puerperio tardío: puede llegar hasta los 6<br />
meses posparto, sobre todo si se acompaña de<br />
una lactancia prolongada y activa.<br />
Fisiología y clínica.<br />
En el puerperio inmediato el esfuerzo orgánico<br />
está destinado a lograr la hemostasia uterina.<br />
En el alumbramiento se produce el<br />
desprendimiento y expulsión de la placenta<br />
y membranas ovulares, se sucede a nivel del<br />
límite entre decidua compacta y esponjosa;<br />
quedando en el útero un lecho esponjoso con<br />
vasos sangrantes, es la capa basal del endometrio<br />
que tiene una irrigación propia que evita los<br />
procesos necrobióticos que experimentan las<br />
capas superiores.<br />
Para lograr la hemostasia el organismo pone en<br />
juego dos mecanismos, uno es la retractilidad<br />
que es un fenómeno permanente y pasivo que<br />
consiste en un acortamiento definitivo de la fibra<br />
muscular uterina; el otro es la contractilidad,<br />
fenómeno intermitente y activo, que consiste en<br />
el acortamiento tempopral de la fibra muscular<br />
uterina. Ambos fenómenos en conjunto<br />
provocan la compresión y oclusión vascular que<br />
se denominan ligaduras de Pinard.
En este momento se palpa un útero de<br />
consistencia dura elástica, de limites bien<br />
definidos que periódicamente adquiere una<br />
consistencia dura leñosa que provoca dolor,<br />
denominados “entuertos”, el fondo uterino se<br />
ubica aproximadamente a nivel umbilical.<br />
Como la hemostasia lograda no es total, se pierden<br />
pequeñas cantidades de sangre rojo rutilante,<br />
acompañada de restos de decidua esponjosa, lo<br />
que se elimina por genitales luego del parto, se<br />
denominan loquios, en las primeras 24 horas son<br />
hemáticos, y se pierden aproximadamente 500<br />
CC de sangre.<br />
En este período aparecen episodios de<br />
escalofríos y palidez cutánea generalizada,<br />
pueden durar minutos o prolongarse; se supone<br />
que son consecuencia de alguno o la suma de los<br />
siguientes tres mecanismos:<br />
* 1) La disminución del aporte sanguíneo a<br />
nivel periférico, que provoca palidez y frío.<br />
* 2) Los vasos sangrantes de la decidua<br />
esponjosa, que son puertas de entrada para<br />
gérmenes, provocan una bacteriemia con<br />
los consecuentes temblores y escalofríos y,<br />
finalmente.<br />
* 3) El paso al torrente sanguíneo de tejido<br />
trofoblástico y sangre fetal provocando temblores<br />
y escalofríos.
Entre las complicaciones que pueden aparecer<br />
en este período destacan la hemorragia uterina,<br />
la atonía uterina, las lesiones del canal del parto,<br />
la rotura uterina, los desgarros cervicales, de la<br />
vulva y vagina, la retención de restos placentarios<br />
y las coagulopatías.<br />
La hemorragia posparto se define como el<br />
sangrado vaginal excesivo (>500-700 ml.)<br />
y se divide en hemorragia posparto precoz<br />
(antes de las 24 hs) y tardía (de 24 hs hasta 6<br />
semanas posparto). Aparece en el 5-8% de los<br />
partos, siendo la primera causa de transfusión<br />
obstétrica.<br />
Puede producir el síndrome de Sheehan que<br />
es la necrosis hipofisaria posparto, y que se<br />
manifiesta en el tiempo con hipogalactia,<br />
amenorrea, disminución del vello pubiano y<br />
axilar, hipotiroidismo y otras manifestaciones<br />
de insuficiencia suprarrenal.<br />
La atonía uterina (50%) es la causa más frecuente<br />
de hemorragia posparto temprana. El miometrio<br />
no se contrae, y no forma las ligaduras de Pinard.<br />
Los factores predisponentes de la atonía uterina<br />
incluyen la sobredistensión uterina (embarazo<br />
múltiple, polihidramnios, macrosomía fetal),<br />
gran multiparidad, uso prolongado de oxitocina,<br />
parto prolongado, manipulación uterina, útero<br />
miomatoso, útero de Couvelaire (extravasación
de sangre al miometrio), infección amniótica,<br />
uso de relajantes uterinos (sulfato de magnesio,<br />
agentes anestésicos halogenados), entre otros.<br />
Las lesiones del canal del parto (20%)<br />
constituyen la segunda causa de hemorragia en<br />
el posparto. Suelen estar relacionados con partos<br />
instrumentales que lesionan el canal blando del<br />
parto aunque también pueden aparecer en partos<br />
espontáneos muy rápidos o por macrosomía<br />
fetal.<br />
Es rara la rotura uterina, siendo la dehiscencia<br />
de la cesárea su causa más frecuente, cursa con<br />
mala contracción uterina.<br />
El desgarro y laceraciones cervicales causan<br />
hemorragias tras la expulsión fetal, persisten<br />
aún con buena contracción uterina.<br />
Las hemorragias en el ligamento ancho precisan<br />
laparotomía.<br />
Son de peligro los hematomas de la vulva que<br />
no se diagnostican y producen sangrado con<br />
hipovolemia silenciosa, sucede en el período<br />
posparto.<br />
La retención placentaria (5-10%) aparece más<br />
en placenta creta (apoyada sobre el miometrio),<br />
succenturiata (cotiledón en islote). Si se ve tejido
intrauterino (restos placentarios) en la ecografía,<br />
debe realizarse legrado uterino.<br />
Coagulopatías. Abruptio, aborto diferido,<br />
embolia de líquido amniótico, sepsis,<br />
preeclampsia y grandes transfusiones. A veces<br />
aparece en la enfermedad de von Willebrand o<br />
en la trombocitopenia autoinmune.<br />
A nivel cardiovascular, en el puerperio normal,<br />
hay disminución del retorno venoso con<br />
disminución de la frecuencia y gasto cardíaco,<br />
esto se debe a la importante dilatación de la<br />
red venosa abdominal; otra explicación para<br />
la bradicardia es una estimulación vagal por<br />
depleción brusca del abdomen; la presencia<br />
de taquicardia debe hacer pensar en alguna<br />
patología. La tensión arterial se maneja dentro<br />
de límites normales.<br />
La temperatura corporal puede ser normal o<br />
existir una elevación brusca que llega hasta los<br />
38º C, ello obedece a los mismos mecanismos<br />
que los temblores y escalofríos y sucede sobre<br />
todos en partos distócicos.<br />
En el puerperio se ponen en juego mecanismos<br />
involutivos:<br />
Aparato genital: la cavidad uterina esta<br />
cubierta por restos de decidua esponjosa con
vasos escasamente sangrantes, los loquios en<br />
los primeros días de este periodo mantienen<br />
características hemáticas.<br />
El lecho cruento, que cubre la cavidad uterina,<br />
comienza a secretar un material serofibrionoso<br />
formando una capa, y en el limite entre la<br />
decidua esponjosa y basal aparece un infiltrado<br />
leucocitario con predominio de neutrófilos y un<br />
infiltrado perivascular, hay hialinización de las<br />
paredes de los vasos y trombos endoluminales,<br />
todo ello contribuye a disminuir las pérdidas<br />
sanguíneas. Paulatinamente aumenta el<br />
contenido seroso de los loquios, a consecuencia<br />
del trasudado de la superficie endometrial y al<br />
disminuir el edema del cérvix y vagina.<br />
Al cuarto o quinto día los loquios se convierten<br />
en serohemáticos con contenido leucocitario<br />
y células descamadas de cérvix y vagina, los<br />
loquios, en una evolución normal, nunca deben<br />
presentar olor fétido.<br />
En el miometrio las fibras musculares<br />
hipertrofiadas vuelven a su tamaño normal, las<br />
fibras neoformadas sufren una degeneración<br />
hialina, esto se manifiesta con una disminución<br />
de la altura uterina a una velocidad de 1 – 2 cm.<br />
/ día.
Se vigila la involución uterina, anotando<br />
volumen, consistencia y posición del útero, el<br />
cual inmediatamente después de la expulsión de<br />
la placenta se palpa a mitad de la distancia entre<br />
el ombligo y la sínfisis del pubis, después de<br />
veinticuatro horas a la altura del ombligo o algo<br />
por debajo del mismo, y en los diez días siguientes<br />
desciende, cada día, a través del dedo; así, en el<br />
quinto día de puerperio está aproximadamente<br />
a la mitad de la distancia entre el ombligo y la<br />
sínfisis, y en el décimo día a nivel de la sínfisis<br />
o uno o dos través de dedo por encima; al final<br />
de la segunda semana el útero ya no se puede<br />
palpar a través de la pared abdominal.<br />
El segmento uterino adelgazado y plegado le<br />
da al cuerpo uterino gran movilidad y sufre un<br />
proceso involutivo que lo lleva a desaparecer<br />
al final de este periodo. Las contracciones<br />
disminuyen en intensidad y frecuencia.<br />
El cuello uterino al tercer día, al disminuir el<br />
edema, recupera su forma, longitud y consistencia<br />
y se restablece el canal cervical, ello sucede al<br />
cuarto o quinto día del puerperio.<br />
La vagina al perder el edema, reaparecen los<br />
pliegues vaginales y recupera su tonicidad, lo<br />
mismo sucede en la vulva.
Al aumentar el flujo y volumen vascular renal<br />
se provoca diuresis, considerada fisiológica del<br />
puerperio. Aumenta el catabolismo proteico con<br />
consecuente aumento de la urea plasmática.<br />
El hematocrito y la hemoglobina disminuyen<br />
por dilución. La leucocitosis se normaliza en<br />
este período.<br />
La hipercoagulabilidad sanguínea exagerada<br />
durante el embarazo y el parto se mantiene,<br />
aumentan las plaquetas, la agregación plaquetaria<br />
y el fibrinógeno plasmático.<br />
La velocidad de sedimentación globular se<br />
acelera pudiendo llegar en la primera hora hasta<br />
50 milímetros.<br />
Signos vitales: la tensión arterial y la frecuencia<br />
cardiaca se mantienen dentro de parámetros<br />
normales. La temperatura al tercer o cuarto<br />
día experimenta una elevación por aumento<br />
del metabolismo mamario “bajada de la leche”<br />
este aumento no debe durar más de 24 hs., con<br />
disociación axilorectal con predominio de la<br />
axilar, de durar mas tiempo debe descartarse<br />
otro factor infeccioso.<br />
Otros aparatos:<br />
Piel y mucosas: desaparece la hiperpigmentación<br />
cutánea, las estrías pasan de un color rojizo a
un tinte nacarado definitivo, desaparecen los<br />
hematomas subconjutivales, las petequias y<br />
las hemorragias capilares originadas por los<br />
esfuerzos abdominales (pujadas o esfuerzo<br />
abdominal).<br />
Tejido muscular y conjuntivo: la pared abdominal<br />
presenta un estado de flacidez, los músculos<br />
rectos del abdomen experimentan distintos<br />
grados de diástasis.<br />
Aparato urinario: la vejiga y la uretra tienen<br />
resolución del edema, ello facilita la micción;<br />
en los partos difíciles, con distensión excesiva<br />
de la musculatura pelviana y traumatismos<br />
vesicales, se puede inhibir el reflejo de la micción<br />
favoreciendo la retención urinaria.<br />
Aparato digestivo: los órganos digestivos vuelven<br />
a su posición normal, durante los primeros<br />
días suele haber una distensión intestinal con<br />
disminución del peristaltismo, apareciendo<br />
cuadros de constipación que deben involucionar<br />
mas tarde.<br />
Aparato respiratorio: la respiración se normaliza,<br />
vuelve a ser abdominal y desaparece la alcalosis<br />
respiratoria.<br />
Puerperio alejado: a partir de las células<br />
endometriales se produce la reepitelización
endometrial. Los loquios serohemáticos pasan<br />
a ser serosos y tienden a desaparecer hacia la<br />
tercera semana posparto.<br />
Hacia el día 12, el orificio cervical interno esta<br />
totalmente cerrado. Entre los días 10 y 14, el<br />
útero es totalmente intrapélvico.<br />
Entre los 30 y 45 días puede reaparecer la<br />
ovulación y en caso de no haber fecundación<br />
reaparece la menstruación.<br />
Puerperio tardío: se extiende desde los 45 días y<br />
continuarse si la lactancia se prolonga, ello puede<br />
evitar el retorno al ciclo hormonal normal.<br />
Atención del puerperio.<br />
Se aplican las medidas necesarias para una<br />
adecuada involución, se detectan los factores<br />
de riesgo potenciales para complicaciones<br />
y se implementan las medidas profilácticas<br />
necesarias.<br />
En el puerperio inmediato la complicación<br />
mas temida es la hemorragia, son factores<br />
de riesgo la multiparidad, edad mayor a 35<br />
años, embarazo mal controlado, macrosomía<br />
fetal, embarazo múltiple, polihidramnios,<br />
coagulopatía, miomatosis uterina, cirugías<br />
uterinas previas, hiperestimulación uterina,
parto precipitado, parto instrumental, distocia<br />
de hombros, alumbramiento patológico, parto<br />
no institucional, por ser las mas frecuentes.<br />
Después de permanecer dos horas en la sala<br />
de recuperación la paciente pasa a la sala de<br />
puerperio donde se le efectuará durante este<br />
periodo, al menos tres controles por día.<br />
En cada control se revisa la presencia de síntomas<br />
relacionados o no al parto. Se lleva control de<br />
la frecuencia cardiaca, pulso, tensión arterial,<br />
frecuencia respiratoria y temperatura.<br />
Piel y mucosas: se investigan signos relacionados<br />
con sangrado agudo.<br />
El abdomen se explora en busca de dolor anormal,<br />
signos de irritación peritoneal y sobre todo se<br />
palpa el fondo uterino, evaluando su ubicación,<br />
tamaño y consistencia, y si es doloroso o no. Se<br />
evaluará la herida quirúrgica en caso de cesárea<br />
abdominal.<br />
Genitales externos: se investigan sobre los<br />
loquios, cantidad, color y olor,<br />
Se revisa la región de la vulva y la episiotomía.<br />
En los miembros inferiores se investiga<br />
sobre edema y varices, y signos asociados a<br />
tromboflebitis venosa profunda.
La puérpera deberá orinar antes de las 12 hrs. de<br />
culminado el trabajo de parto. En caso de que no<br />
hacerlo espontáneamente se la invita a levantarse<br />
e intentar la micción por si sola, si no lo hace se<br />
investiga retención urinaria (globo vesical), de<br />
ser así es necesario colocar una sonda vesical.<br />
En pacientes anestesiadas la pérdida de<br />
sensibilidad puede ocasionar que no sienta deseo<br />
de orinar, en esos casos se sugerirá la micción<br />
aunque no tenga deseos de hacerlo. En las<br />
primeras 24 hs. no es necesario que la paciente<br />
evacue sus intestinos.<br />
Se recomienda guardar reposo en cama durante<br />
todo el día, aunque se permite ir al sanitario o<br />
al baño. Durante el segundo día se le permite<br />
caminar las veces que desee, si es necesario con<br />
ayuda, y para el tercer día puede deambular.<br />
Las contracciones uterinas dolorosas (entuertos)<br />
pueden aliviarse con la aplicación de bolsas de<br />
hielo sobre el abdomen o con analgésicos.<br />
Tan pronto como la madre tenga apetito se<br />
le indica dieta blanda durante el primer día,<br />
después dieta normal. Hay que evitar la<br />
sobrealimentación; las madres que quieran o<br />
estén amamantando requieren entre 2,600 a<br />
2,800 cal/día.<br />
Laboratorio. Se solicita hemograma, VDRL y<br />
grupo y RH sanguíneo.